Антитела к ацетилхолиновому рецептору – аутоагрессивные белки, блокирующие и разрушающие рецепторы ацетилхолина (медиатора нервно-мышечной передачи), вызывающие генерализованную или локальную мышечную слабость. Тест на определение анти-АхР имеет высокую специфичность, применяется в неврологии для диагностики миастении, дифференциации этого заболевания от других, схожих по клинической симптоматике, а также для мониторинга на фоне приема иммуносупрессоров. Забор крови выполняется из вены. Определение АТ производится иммуноферментными методами. При отсутствии патологии показатель не превышает 0,45 нмоль/л. Готовность результатов составляет 11-16 рабочих дней.
Антитела к ацетилхолиновому рецептору – аутоагрессивные белки, блокирующие и разрушающие рецепторы ацетилхолина (медиатора нервно-мышечной передачи), вызывающие генерализованную или локальную мышечную слабость. Тест на определение анти-АхР имеет высокую специфичность, применяется в неврологии для диагностики миастении, дифференциации этого заболевания от других, схожих по клинической симптоматике, а также для мониторинга на фоне приема иммуносупрессоров. Забор крови выполняется из вены. Определение АТ производится иммуноферментными методами. При отсутствии патологии показатель не превышает 0,45 нмоль/л. Готовность результатов составляет 11-16 рабочих дней.
Ацетилхолин – медиатор сигналов нервной системы. Передает информацию через рецепторы на окончаниях нервных волокон. Холинорецепторы – нуклеопротеиды, расположенные снаружи постсинаптической мембраны. Иммунная система способна вырабатывать к ним антитела – специфические иммуноглобулины, блокирующие нервно-мышечную передачу. Нарушение проявляется быстрой мышечной утомляемостью, слабостью – миастенией. Антитела к ацетилхолиновому рецептору (анти-АхР) определяются в крови. Исследование обладает высокой специфичностью при миастении, распространение анализа ограничивается высокой стоимостью и технической сложностью выполнения процедуры.
Концентрация АТ-АхР в крови – основной серологический маркер миастении (астенического бульбарного паралича, болезни Эрба-Гольдфлама). Показания к тесту:
- Диагностика генерализованной формы болезни Эрба-Гольдфлама, дифференциация от прогрессирующего бульбарного паралича, опухолей ствола мозга, инфекционно-воспалительных заболеваний нервной системы, миопатии, БАС. Основанием для исследования служат характерные клинические признаки: быстрая утомляемость и слабость мышц лица, челюсти, глотки, проявляющаяся дисфагией, изменением голоса, нарушением глотания, углублением морщин, опущением уголков рта, глаз. Симптомы усиливаются к концу дня, после мышечного напряжения. Поздними проявлениями заболевания считаются слабость мышц шеи, конечностей, туловища, дыхательных мышц.
- Диагностика глазной формы болезни Эрба-Гольдфлама, дифференциация от эндокринной офтальмопатии, поражений глазодвигательного нерва при сосудистых, опухолевых и инфекционных заболеваниях головного мозга. Патология проявляется опущением верхнего века, двоением в глазах, трудностью фокусировки взгляда, косоглазием.
- Контроль динамикиастенического бульбарного паралича. Титр анти-АхР отражает активность патологического процесса, результат теста позволяет оценить эффективность применения иммуносупрессоров.
Кровь забирается из локтевой вены. Процедура выполняется утром. Рекомендации по подготовке к сдаче биоматериала:
- Выдержать перерыв в приеме пищи 4-6 часов.
- Физиотерапевтические процедуры, инструментальные обследования проводить после сдачи крови.
- Накануне отменить интенсивные физические нагрузки, избегать эмоционального напряжения.
- Сообщить врачу о принимаемых лекарствах. Иммуносупрессоры способны повлиять на результат теста.
- Не курить за час до процедуры.
- Не употреблять алкоголь за день до анализа.
Забор крови производится с помощью пункции из вены. Биоматериал помещают в центрифугу, из полученной плазмы удаляют факторы свертывания. Сыворотка подвергается иммуноферментному анализу. Исследование и подготовка результата занимают 11-16 дней.
В норме концентрация антител к ацетилхолиновому рецептору не превышает 0,45 нмоль/л. Референсные значения одинаковы для взрослых и детей, верхняя граница зависит от условий проведения исследования. Точный коридор нормы указан на бланке результата, выдаваемом лабораторией. При интерпретации важно учитывать следующее:
- Уровень АТ не зависит от физиологических факторов.
- Результат в рамках нормы не исключает миастению, существуют серонегативные случаи болезни.
- Если повторное исследование проведено другой лабораторией, сравнение абсолютных показателей некорректно. Оценивать динамику должен врач.
Уровень АТ к АхР повышается при астеническом бульбарном параличе. Форма заболевания определяет величину отклонения итогового показателя:
- Генерализованная миастения. Повышение уровня анти-АхР выявляется у 87% пациентов, показатель колеблется от 4,7 до 4,9 нмоль/л.
- Глазная миастения. Концентрация АТ увеличивается у 63% больных, составляет 0,6-0,8 нмоль/л.
- Паранеопластическая миастения на фоне тимомы. Высокие показатели обнаруживаются в 90% случаев, концентрация может быть различной.
Снижение показателя теста значимо при мониторинге болезни Эрба-Гольдфлама. Уменьшение количества анти-АхР является признаком эффективности применения иммуносупрессорной терапии. При ремиссии итоговый показатель находится в диапазоне 0,2–1,5 нмоль/л.
Анализ на антитела к ацетилхолиновому рецептору – информативное лабораторное исследование, позволяющее установить диагноз болезни Эрба-Гольдфлама, отслеживать эффективность лечения, выявлять обострения. Генерализованная форма заболевания является наиболее опасной, без медицинской помощи способна привести к летальному исходу. Результат теста необходимо сразу предоставить лечащему врачу (неврологу, иммунологу).
источник
КРИТЕРИИ ДИАГНОСТИКИ МИАСТЕНИИ
Современные представления о патогенезе болезни позволяют выделить 4 группы основных критериев диагностики миастении: клинические, фармакологические, электромиографические (ЭМГ) и иммунологические критерии диагностики.
Клинические критерии диагностики
Детальное изучение большого числа больных миастенией показало, что наиболее частыми клиническими проявлениями болезни являются:
- нарушения функции экстраокулярной и бульбарной мускулатуры,
- слабость и утомляемость мышц туловища и конечностей.
Выраженность клинических симптомов.
Нарушения функции экстраокулярной мускулатуры по результатам наблюдения Миастенического центра наблюдаются у 75% больных миастенией. Из них:
- минимальная степень глазодвигательных расстройств, в виде преходящей диплопии наблюдается у 31% больных,
- умеренная, в виде рецидивирующего офтальмопарезаи стойкой диплопии — у 64%,
- максимальная, проявляющаяся офтальмоплегией – у 5% больных.
Бульбарные нарушения имеют 54% больных. Из них:
- легкие бульбарные раcстройства, проявляющиеся периодическими нарушениями глотания и речи, выявляются у 57 % больных,
- умеренные, в виде постоянной, но колеблющейся по степени выраженности дисфонии, гнусавости голоса и периодическими нарушениями глотания — у 30%,
- выраженные, проявляющиеся афонией и дисфагией — у 13% больных.
Нарушения функции дыхательной мускулатуры имеют 20% больных. Из них:
- дыхательныерасстройства, которые расцениваются как легкие, проявляются периодическими нарушениями дыхания, возникающими после физической нагрузки, выявляются у 30% больных, умеренные, в виде одышки на фоне отмены антихолинэстеразных препаратов, либо в период возникновения интеркуррентных инфекций, выявляются также у 30% больных, выраженные, требующие проведения ИВЛ — у 40% больных.
Нарушение функции мышц туловища и конечностей имеют 60% больных. Оно оценивается по 6 балльной шкале, где минимальное снижение функции оценивается как 4 балла (выявлено у 18% больных), умеренное – как 2-3 балла (у 62%) и выраженное, менее 2 балов (у 20% больных).
Мышечные атрофии минимальной и умеренной степени выраженности выявляются у 5% больных. Они возникают, как правило, на фоне выраженных бульбарных расстройств и носят алиментарный характер (4% больных).
Умеренные амиотрофии наблюдаются у 1% обследованных больных, у которых миастения сочеталась с тимомой.
Снижение сухожильных и периостальных рефлексов выявляется у 7% обследованных больных.
Вегетативно-трофические нарушения в виде сухости кожи и слизистых, парестезий, нарушений сердечного ритма, непереносимости ортостатических нагрузок и др. — выявляется у 10% больных миастенией, среди которых у большинства (82%) миастения сочеталась с тимомой.
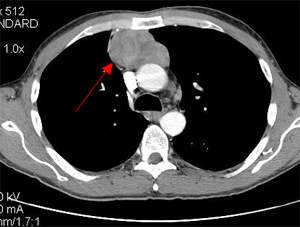
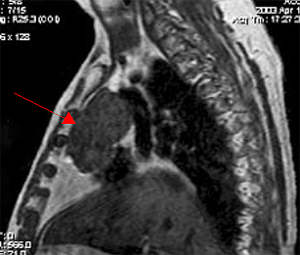
Необходимо подчеркнуть, что увеличение вилочковой железы по данным КТ или МРТ не является критерием диагностики миастении.
Фармакологические критерии диагностики
Для фармакологической пробы используют прозерин или калимин-форте.
Изучение эффективности пробы с введением прозерина и калимина-форте показало, что полная компенсация двигательных нарушений выявляется у 15% больных миастенией. Необходимо обратить внимание, что полная компенсация предполагает восстановление силы мышцы до 5 баллов, независимо от степени ее исходного снижения. У большинства больных миастенией (75%), реакция на введение прозерина была неполной, т.е. сопровождалась увеличением силы мышцы на 2-3 балла, но не достигала 5 баллов. Частичная компенсация характеризовалась увеличением силы на 1 балл в отдельных мышцах, тогда как в других тестируемых мышцах отсутствовала.
При проведении и оценке фармакологического теста решающее значение имеет доза вводимого препарата, поскольку только при введении адекватных доз препарата правомочна та или иная оценка эффективности пробы.
Калимин-форте в дозе 5 мг или прозерин 1,5 мл 0,05% раствора вводят подкожно при весе больного 50-60 кг,; в дозе 10 мг или 2,0 мл — при весе 60-80 кг соответственно; и 15 мг или 2,5 мл — при весе пациента от 80 до 100 кг.
У детей доза препаратов составляет 5 мг или 1,0 мл соответственно.
При возникновении мускариновых эффектов антихолинэстеразных препаратов (гиперсаливация, мышечные подергивания, усиление урчания в животе) после оценки эффективности теста вводят подкожно атропин в дозе 0,2–0,5 мл 0,1% раствора. Оценка теста проводится в интервале от 40 минут до 1,5 часов после введения препарата. В основе оценки лежит изменение выраженности клинических симптомов, а также отсутствие или наличие побочных явлений. При полной и неполной компенсации двигательных нарушений проба оценивается как позитивная. При частичной компенсации – сомнительная, при отсутствиии компенсаций двигательных нарушений и наличии побочных явлений – негативная.
Электромиографические критерии диагностики
Третьим критерием диагностики миастении является изучение ЭМГ показателей, отражающих состояние нервно-мышечной передачи при проведении декремент-теста. Данные, полученные при непрямой супрамаксимальной стимуляции мышц различных по степени клинического поражения показывают, что в мышцах больных миастенией, как правило, регистрируются М-ответы нормальной амплитуды и площади, но при стимуляции частотами 3 и 40 имп/с выявляется декремент амплитуды М-ответа различной степени. В 30% исследованных мышц отмечается посттетаническое облегчение (ПТО) более 120%, в 85% мышц выявлялось посттетаническое истощение (ПТИ). Необходимо подчеркнуть, что величина наиболее типичного для миастении феномена декремента последующих М-ответов в серии при стимуляции частотой 3 имп/с пропорциональна степени клинического поражения мышцы. Следует отметить, что ЭМГ обследование до и после введения антихолинэстеразных препаратов (калимин-форте, прозерин) позволяет объективизировать эффективность фармакологической пробы.
Иммунологические критерии диагностики
Важным критерием диагностики является определение в сыворотке крови антител против ацетилхолиновых рецепторов постсинаптической мембраны у больных миастенией, и антител против белка титина у больных миастенией с наличием тимомы.
Для определения антител против ацетилхолиновых рецепторов постсинаптической мембраны используют меченый радиоактивным йодом (125-I) альфа-бунгаротоксин (яд змеи). Антитела определяются в сыворотке крови пациента с использованием определенных иммунологических наборов. В сыворотке крови здоровых пациентов концентрация антител к ацетилхолиновым рецепторам не превышает 0,152 nmol/l. У пациентов с различными аутоиммунными заболеваниями (аутоиммунный тиреоидит, болезнь Хашимото, ревматоидный артрит) и другими нервно-мышечными заболеваниями, концентрация антител не превышает 0,25 nmol/l. Доказательствам наличия миастении (генерализованной или глазной формы) является концентрация антител к ацетилхолиновым рецепторам более 0,4012 nmol/l.
У большинства больных миастенией с наличием тимомы появляются аутоантитела против титина — белка поперечно-полосатой мускулатуры с высокой молекулярной массой. Выявление антител к титину является дифференциально диагностическим критерием отличия тимомы от гиперплазии тимуса. Антитела определяются в сыворотке крови пациента с использованием иммунологических наборов (фирмы DLD, Германия). Значением, характеризующим высокую вероятность наличия тимомы, является уровень более 1,0 условных единиц.
Таким образом, диагноз миастении является несомненным при ее подтверждении по всем 4 критериям диагностики; достоверным — при 3 критериях; вероятным — при 2 и сомнительным – при наличиии 1 критерия.
источник
Миастения – это болезнь, которая характеризуется нарушением нервно-мышечной передачи (то есть нарушением процесса сокращения мышцы, возникающим в ответ на импульс, идущий по нервному волокну). Причиной миастении зачастую является аутоиммунный процесс, в результате которого в организме вырабатываются антитела к структурам нервно-мышечного синапса. Согласно статистике, миастения встречается у каждого 5-го из 100 тысяч человек. Это хроническое заболевание с острым или постепенным началом. Основным проявлением является преходящая мышечная слабость, так же может возникать птоз (опущение) верхних век, нарушение глотания, «гнусавость» голоса. В тяжелых случаях и при прогрессировании заболевания может возникнуть слабость дыхательных мышц, вплоть до остановки дыхания.
Опасный недуг быстро прогрессирует, клинические проявления могут утихать и вновь обостряться. Диагностируют патологическую мышечную утомляемость чаще у женщин, чем у мужчин, много реже у детей. Средний возраст пациентов от 15 до 45 лет, таким образом, максимальное количество случаев регистрируется у самой активной части населения.
В настоящее время причины развития миастении изучены не до конца. Иногда нельзя однозначно сказать, почему у того или иного пациента возникло заболевание. Принято считать, что весомую роль играют следующие факторы:
- Семейная предрасположенность. Очень часто выясняется, что диагноз миастения уже ставили близким родственникам пациента.
- Частые стрессы, нарушения в иммунной системе, пагубное влияние вирусов, бактерий и других микроорганизмов. Эти факторы «расшатывают» иммунную систему, и в организме начинают синтезироваться антитела против своих собственных тканей, в частности, против белков-рецепторов постсинаптической мембраны. Это приводит к задержке передачи сигналов от нервов к мышцам, вплоть до блокирования импульсов.
- Миастения может быть следствием некоторых заболеваний. Например, при разрастании вилочковой железы (тимуса) так же начинают вырабатываться антитела к рецепторам синапсов.
При появлении злокачественных новообразований в яичниках, в органах дыхания или в молочных железах говорят о миастеническом синдроме Ламберта-Итона. Мышечная слабость, иногда принимаемая за миастению, возникает при болезни Шарко-Мари, при дерматомиозите (разрушении соединительной ткани), различных формах миопатий, синдроме БАС (боковой амиотрофический склероз) и многих других патологиях.
Сложность диагностики состоит в том, что у пациентов с миастенией в начале заболевания может не быть каких-либо четких жалоб и симптоматики. При нейровизуализации (КТ или МРТ) нет значимых отклонений в структурах центральной нервной системы. Только у 30% заболевших тимус увеличивается, либо в нем выявляются новообразования. Мышцы при осмотре так же никак не изменены, патология может выявляться только при микроскопическом исследовании.
Врожденная миастения может быть обусловлена генетическими мутациями. Так же плод может получить антитела к рецепторам постсинаптической мембраны от матери, в этом случае речь идет о неонатальной миастении.
Приобретенная миастения может развиться у пациентов любого возраста. Данный диагноз ставят подросткам, молодым людям и пенсионерам. Наиболее часто недуг встречается в активном возрасте, от 20 до 30 лет. Причины могут быть внешними (инфекционные агенты) и внутренними (хронические заболевания, наследственность).
Условно, по распространенности мышечной слабости, миастения подразделяется на следующие виды:
- Генерализованная, когда поражаются нервно-мышечные синапсы по всему организму.
- Глазная, бульбарная, когда поражаются преимущественно мышцы, локализованные на голове и шее.
- С преимущественным поражением мышц конечностей.
Данное деление относительно, так как при углубленном исследовании чаще всего выявляется поражение всех мышц, но клинические проявления миастении могут возникать только в отдельных группах мышц определенной локализации.
По характеру течения различают:
- Прогрессирующее течение миастении – когда проявления заболевания со временем становятся все тяжелее, вовлекается все большее количество мышц, терапия становится все менее эффективной.
- Ремиттирующее течение – эпизодические миастенические состояния. При данной форме состояния улучшения чередуются с обострениями.
- Миастенический криз, характерен для генерализованной формы болезни. Подобные состояния требуют срочной помощи. У больного резко нарастает слабость, возникают затруднения глотания и дыхания, что может потребовать реанимацинного пособия в виде искусственной вентиляции легких.
Клинические проявления миастении зависят от формы заболевания.
Симптомы, характерные для генерализованной формы:
- Преходящая мышечная слабость. Это первый признак, на который обращает внимание заболевший. Сначала слабость в мышцах беспокоит в вечернее время или после длительной физической работы. Потом миастения прогрессирует, и объем посильной нагрузки значительно снижается.
- Нарушается работа всей поперечно-полосатой мускулатуры. Не могут в полную силу работать мышцы рук и ног, шеи, туловища.
- Поражаются мимические мышцы.
- На фоне общей мышечной вялости сухожильные, а также периостальные рефлексы сохранены.
- Затрудненное дыхание, одышка в силу слабости дыхательной мускулатуры.
- Невозможность самообслуживания, потребность в постоянной посторонней помощи в виду выраженной мышечной слабости.
Симптомы, характерные для глазной формы:
- Птоз (или опущение век), диплопия («двоение в глазах»), косоглазие. Все эти симптомы обусловлены слабостью глазодвигательных мышц.
- Трудности при глотании, так как у пациента с миастенией поражаются мышцы глотки.
- Меняется голос, появляются нотки гнусавости, речь становится замедленной и неясной. Распознать эти признаки можно при продолжительном общении с пациентом. Зачастую во время длительной беседы за счет повышенной мышечной утомляемости возникают и нарастают речевые нарушения.
Сложность диагностики миастении связана с тем, что вышеперечисленные симптомы могут появляться и пропадать. Наиболее выражено они проявляются, когда человек занимается спортом, длительно читает или работает за компьютером. То есть в те моменты, когда поперечнополосатые мышцы задействованы больше всего. Ведь даже поддержание определенной позы или чтение требуют постоянного напряжения определенных групп мышц.
При отсутствии адекватного лечения существует риск не только инвалидизации, но и смерти. В то время, когда уровень развития медицины не позволял проводить длительную искусственную вентиляцию легких, от миастении умирали 8 из 10 заболевших. При обнаружении тревожных симптомов миастении, необходимо записаться на прием к неврологу. При необходимости специалист направит на обследование и подберет эффективную терапию.
Врач-невролог ставит диагноз миастения на основе жалоб, данных анамнеза, осмотра и исследований. Специалист сравнивает жалобы пациента с симптомами, характерными для этой болезни. Для подтверждения диагноза проводят диагностические исследования.
Электронейромиография при миастении является «золотым стандартом» и обязательным исследованием. Используется специальный режим ЭНМГ – «декремент-тест». При проведении обследования с помощью электрической стимуляции исследуемую мышцу заставляют сокращаться с высокой частотой. В результате при миастении или миастеническом синдроме регистрируется уменьшение интенсивности мышечного сокращения.
Прозериновая проба. Выполняется самостоятельно или после проведения декремент-теста. Прозерин — вещество, улучшающее нервно-мышечную передачу. Подкожно вводится небольшое его количество, через 30 минут после этого пациент вновь осматривается врачом или проводится повторная ЭНМГ. Проба считается положительной, если отмечается клиническое улучшение или позитивная динамика при выполнении декремент-теста.
Лабораторная диагностика. Анализ крови на содержание специфических антител к рецепторам, мышцам. Антитела выявляются далеко не во всех случаях миастении.
Компьютерная томография средостения. Используется для исключения тимомы — опухоли вилочковой железы, которая может продуцировать антитела.
Как правило, этих методов в сочетании с консультацией невролога бывает достаточно для установления диагноза.
Во время осмотра врач может провести пробы на повышенную мышечную утомляемость. Сначала на определенную группу мышц дается нагрузка, затем оценивается их состояние. При глазной форме миастении нагружают глазодвигательные мышцы, для этого больного просят в течение 30 секунд смотреть в одну точку. При жалобах на патологическую усталость мышц шеи, пациента укладывают на спину и просят держать голову поднятой в течение 1 минуты. При слабости в ногах, больному нужно сделать несколько приседаний либо походить на носочках. Для определения степени утомляемости мышц кисти и предплечья, человека просят несколько раз интенсивно согнуть и разогнуть кисть.
источник
Выявление в крови антител к никотиновому ацетилходиновому рецептору, которые являются чувствительным и специфическим маркером миастении.
Anti–acetylcholine receptor antibodies, anti-AChRAbs.
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Миастения – редкое аутоиммунное заболевание, при котором нарушается процесс передачи электрического импульса в нервно-мышечном синапсе. Характерным признаком миастении является слабость поперечно-полосатой (скелетной) мускулатуры (мышцы глазного яблока, конечностей, глотки и гортани, лицевые мышцы, диафрагма). В основе патогенеза миастении лежит образование аутоантител, направленных против различных компонентов нервно-мышечного синапса. В большинстве случаев миастения обусловлена появлением аутоантител к никотиновому ацетилхолиновому рецептору (AxP), относящимся к классу иммуноглобулинов G. При взаимодействии этих аутоантител с АхР происходят следующие нарушения: (1) активация системы комплемента и разрушение рецептора и связанных с ним белков, (2) связывание соседних АхР, их интернализация и разрушение и (3) блокировка сайта связывания ацетилхолина. Таким образом, анти-АхР играют непосредственную патофизиологическую роль в развитии болезни. Кроме того, анти-АхР играют важную диагностическую роль.
Антитела к AxP обнаруживаются у 85 % пациентов с генерализованной миастенией и 50-70 % пациентов с окулярной миастенией. Они очень специфичны для миастении и не выявляются у здоровых людей. Следует, тем не менее, помнить, что описаны редкие случаи выявления анти-АхР при мелкоклеточном раке легкого, ревматоидном артрите на фоне лечения пеницилламином и синдроме Ламберта — Итона. Благодаря высокой чувствительности и специфичности исследование на анти-АхР является основным способом подтверждения диагноза «миастения».
Хотя точный механизм образования аутоантител к АхР остается не до конца ясным, вероятно, ведущая роль принадлежит нарушению иммунной толерантности, связанной с патологией тимуса. Патологию тимуса удается выявить у большинства пациентов с миастенией и анти-АхР (50 % случаев — гиперплазия тимуса, 10-15 % — тимома). Практически все пациенты с миастенией и тимомой имеют антитела к АхР.
Считается, что уровень анти-АхР не отражает активность миастении и повторные анализы для оценки контроля лечения не рекомендуются.
У 15 % пациентов с миастенией обнаружить антитела к AxP не удается (серонегативная миастения). У половины таких больных определяются антитела к специфической мышечной тирозинкиназе (анти-MuSK, от. англ. muscle-specific tyrosine kinase) – ферменту, необходимому для формирования нервно-мышечной пластинки. При отсутствии антител к AxP и анти-MuSK говорят о «дважды-серонегативной» миастении (7-8 % пациентов).
Кроме того, при миастении обнаруживаются аутоантитела к белкам скелетных мышц, не входящим в состав нервно-мышечного синапса (титин, миозин, актин, рианодиновый рецептор). Они обнаруживаются примерно у 90 % пациентов с миастенией и тимомой. Антитела к скелетным мышцам неспецифичны для миастении и могут быть обнаружены при некоторых других аутоиммунных заболеваниях и при наличии тимомы без миастении. При миастении антитела к скелетным мышцам редко обнаруживаются при отсутствии анти-АхР и поэтому не имеют самостоятельного значения в первичной диагностике этого заболевания. Однако они могут отражать наличие патологии тимуса и быть полезны для выявления пациентов с миастенией и тимомой. В качестве маркера тимомы они наиболее информативны у молодых пациентов с миастенией (младше 40 лет) с антителами к АхР.
Показано, что миастения чаще сочетается с другими аутоиммунными заболеваниями, в том числе болезнью Грейвса — Базедова, ревматоидным артритом, системной красной волчанкой и другими. По этой причине при подтверждении диагноза «миастения» рекомендуется провести дополнительные лабораторные тесты для исключения сопутствующей патологии.
Для чего используется исследование?
- Для диагностики миастении.
Когда назначается исследование?
- При наличии признаков слабости скелетной мускулатуры: опущение век, двоение в глазах, нарушение речи, глотания, жевания, бедность мимики, слабость в ногах, руках.
Референсные значения: менее 0,45 нмоль/л.
- миастения;
- в редких случаях: мелкоклеточный рак легкого, миастенический синдром Ламберта — Итона, системная красная волчанка.
Что может влиять на результат?
Клиническая форма миастении: анти-АхР обнаруживаются в 90 % случаев генерализованной миастении и 50-70 % окулярной миастении.
- Для получения точного результата необходимо следовать рекомендациям по подготовке к тесту;
- результат анализа оценивают с учетом всех значимых анамнестических, клинических и инструментальных исследований.
Кто назначает исследование?
Терапевт, врач общей практики, невролог.
- Meriggioli MN, Sanders DB. Muscle autoantibodies in myasthenia gravis: beyond diagnosis? Expert Rev Clin Immunol. 2012 Jul;8(5):427-38. Review.
- Chernecky C. C. Laboratory Tests and Diagnostic Procedures / С.С. Chernecky, В.J. Berger; 5th ed. — Saunder Elsevier, 2008.
источник
МИАСТЕНИЯ – заболевание, связанное с нарушением работы иммунной системы, в результате которого вырабатываются антитела против собственных тканей организма, участвующих в передаче нервных импульсов, что приводит к слабости мышц и повышенной утомляемости.
Миастения — заболевание, известное достаточно давно. Впервые в литературе описание заболевания появилось в 17 веке. Thomas Willis напечатал статью о пациенте с ранее неизвестным заболеванием, которое он назвал: хроническим бульбарным параличом, данный случай завершился летальным исходом. Более подробное описание заболевание появились значительно позже, только в 19 веке. Значительный вклад в изучение заболевания внес польский невропатолог С.Гольдфлам. Ему удалось выделить самый главный клинический признак миастении: патологическую утомляемость мышц. Произошло это в конце 19 века.
Позднее в начале 20 века были выявлены изменения в вилочковой железе у больных миастенией.
И только в 30-х годах 20 века был обнаружен положительный эффект от введения физостигмина больным и выявлены изменения в работе синапсов.
В середине 20 века обнаружены антитела к поперечно-полосатым мышцам в крови больных миастенией.
В 1960 г была издана первая монография на русском языке, автор В.С.Лобзин.
Проблема миастении в последнее время становится все более актуальной. Отмечается рост аутоиммунных заболеваний, к каковым относится и миастения. Заболеванию подвержены различные возрастные группы, часто болеют люди трудоспособного возраста. Заболевание зачастую протекает достаточно тяжело, приводя к нарушению трудовой и социальной адаптации, к затруднению самообслуживания. У пациентов, страдающих миастенией, часто возникают вопросы по лечению миастении и сопутствующих заболеваний, планированию беременности, так как существует много особенностей и ограничений.
Немало вопросов возникает и у врачей различных специальностей, которые сталкиваются с такими пациентами.
Миастения – заболевание относительно редкое, частота выявления от 0,5 до 5 на 100000 населения. Возраст начала заболевания колеблется в широких пределах: от раннего детского до старческого. В возрасте до 40 лет чаще болеют женщины, в 3-4 раза. В более старшем возрасте заболевание наблюдается с одинаковой частотой и у мужчин и у женщин.
Симптомы при миастении очень разнообразны, что нередко приводит к несвоевременной диагностике заболевания и ошибочным диагнозам.
Опущение верхнего века (птоз)
Часто первыми проявлениями заболевания является именно птоз. Он может быть как односторонний, так и двусторонний. Может быть асимметричным и меняться в течение суток. Чаще по утрам и после отдыха менее выражен, а к вечеру и после нагрузки усиливается. Может быть то с одной, то, с другой стороны.
Двоение –может возникать периодически при ухудшении состояния, а может быть и постоянным при тяжелом течении болезни. Также усиливается при любой физической нагрузке, ярком свете, жаре. Уменьшается утром и после отдыха.
Слабость мышц лица — один из самых частых симптомов заболевания. Больше всего поражаются мышцы верхней половины лица, что приводит к затруднению при зажмуривании, иногда больные при тяжелых нарушениях не могут даже полностью закрыть глаза. Также бывает трудно надуть щеки, меняется мимика и улыбка. При попытке улыбнуться вверх поднимается только верхняя губа, а нижняя и углы рта остаются неподвижными. Могут быть затруднения при жевании, особенно твердой пищи, иногда пациентам приходиться подпирать во время еды челюсть рукой.
Нарушение глотания и изменение голоса – также достаточно часто наблюдающиеся симптомы, голос становится тихим, с носовым оттенком, могут возникать затруднения при произношении звуков «р», «б», «п», «д» и «т», возникают поперхивание при приеме пищи. Выраженность симптомов также может меняться, при нагрузке усиливаются, после отдыха уменьшаются. Прием горячей пищи нередко приводит к ухудшению состояния. Выраженные нарушения могут приводить к изменениям аппетита и уменьшению массы тела. А при тяжелых поражениях мышц гортани пациенты говорят практически шепотом. Иногда при ухудшении состояния приходится прибегать к зондовому питанию, если больной не может глотать самостоятельно.
Слабость мышц шеи и конечностей – весьма часто встречающиеся симптомы при генерализованной форме. Причем больше страдают группы мышц, которые отвечают за разгибание конечностей. Слабость усиливается на ранних стадиях при длительной статической нагрузке и повторяющихся мелких движениях (расчесывание и укладка волос, стирка, вязание, работа на конвеере). При более тяжелом течении заболевания, даже при однократных движениях. Больным бывает трудно самостоятельно одеться, умыться, встать со стула, затруднен подъем по лестнице. Слабость мышц шеи может быть настолько выраженной, что голова свисает и больному трудно ее поднять. Часто при тяжелом течении требуется посторонняя помощь.
Нарушения дыхания – наиболее грозный и опасный симптом миастении. Больному трудно сделать вдох, может быть скопление густой и вязкой слюны, которую трудно сплюнуть и проглотить. Одышка может наблюдаться при нагрузке, а в более тяжелых случаях и в покое.
При миастении наблюдаются некоторые закономерности:
- преимущественно повреждаются отдельные мышцы;
- изменение степени выраженности симптомов (все симптомы могут сильно меняться в течение нескольких дней, часов; состояние может ухудшаться при нагрузках, менструации, сопутствующих заболеваниях, изменении погодных условий);
- улучшение состояния после отдыха и приема препаратов улучшающих проведение нервных импульсов.
Иногда у больных состояние может внезапно резко ухудшаться – возникает криз. При кризе наблюдается выраженная слабость мышц, нарушается глотание и дыхание. Такое состояние требует оказания неотложной помощи.
Выделяют 3 вида кризов: миастенический, холинергический и смешанный.
Миастенический — является по сути выраженным усилением симптомов миастении. Нарастают двигательные нарушения, отмечаются нарушения дыхания различной степени выраженности. Развивается такой вид криза при неадекватном лечении миастении, недостаточных дозах препаратов, чрезмерной физической нагрузке.
Холинергический — связан с передозировкой препаратов, применяемых в лечении заболевания (Калимин, прозерин). Проявляется также усилением мышечной слабости, нарушениями дыхания, глотания, образованием большого количества жидкой слюны.
Смешанный — чаще всего на практике встречается именно этот вид, так как при ухудшении состояния пациенты самостоятельно увеличивают дозу препаратов, что приводит к их передозировке и ухудшению состояния. Симптомы аналогичны: значительное усиление мышечной слабости, нарушения глотания, дыхания.
Для лечения кризов используется плазмоферез, глюкокортикоиды, внутривенное введение иммуноглобулина.
Тяжелые нарушения дыхания часто требуют проведения искусственной вентиляции легких, когда пациент не может самостоятельно дышать, за него это делает аппарат.
Для того чтобы избежать столь тяжелых осложнений очень важно точно соблюдать назначенные врачом дозы препаратов и интервалы между их приемом.
Скелетные мышцы начинают работать при получении нервного импульса. Передача импульсов с нерва на мышцу происходит в особом образовании-синапсе. Синапс имеет рецепторы, к которым присоединяется ацетилхолин-это особое вещество, которое выделяется в синапсе при получении нервного импульса. Соединение ацетилхолина с рецепторами служит сигналом к сокращению мышцы. Так происходит в норме.
При миастении количество активных рецепторов сокращается, мышца не может нормально работать, возникает утомление. Повреждение и инактивацию рецепторов вызывают антитела, которые вырабатываются иммунной системой больного. В норме иммунная система вырабатывает антитела для защиты против чужеродных клеток, но при миастении этот механизм нарушается, и иммунитет вместо защиты начинает атаковать собственные ткани. Точные причины сбоя в работе иммунной системы до сих пор не известны. Предположительно первопричиной может быть инфекция, нарушения обмена веществ, стресс, беременность и роды и т.д. Миастения может сочетаться с другими аутоиммунными заболеваниями. Миастения не передается по наследству.
Существуют различные классификации миастении.
По типу течения различают:
- Миастенические эпизоды;
- Миастенические состояния;
- Прогрессирующую;
- Злокачественную;
По распространенности процесса:
- Глазную, при которой поражаются исключительно глазные мышцы.
- Бульбарную- проявляющуюся нарушениями голоса и глотания.
- Генерализованную, при которой поражаются различные группы мышц и она в свою очередь подразделяется на различные формы: без бульбарных нарушений, с бульбарными нарушениями, с нарушениями дыхания.
По тяжести нарушений:
В постановке диагноза миастении, большое значение имеет наличие у пациента в прошлом эпизодов слабости и утомляемости, которые полностью или частично проходили самостоятельно или при неспецифическом лечении. Чаще всего страдают глазные мышцы-возникает двоение, опускаются веки; мышцы лица- меняется мимика, улыбка. Реже наблюдается нарушение глотания, голоса и слабость мышц конечностей и шеи.
Также имеет значение наличие опухоли средостения, которое иногда выявляется случайно при рентгенографии, КТ или МРТ. Хотя сам факт наличия опухоли не подтверждает диагноз миастении. Для постановки диагноза врач-невролог обязательно проводит полный осмотр. Оценивается сила мышц, чувствительность, координация движений, глотание, голос и т.д. Проводятся специальные пробы для выявления утомления мышц. При легких нарушениях слабость мышц выявляется при повторении определенных движений, в тяжелых случаях наличие слабости можно увидеть даже без нагрузки.
Прозериновая проба
Один из наиболее важных критериев постановки диагноза, является проба с Прозерином. Препарат вводится подкожно или внутримышечно в дозе от 1мл до 2мл в зависимости от массы тела пациента. Результат оценивается через 40-90 минут после введения препарата.
Полное восстановление силы мышц наблюдается у небольшого количества пациентов, у большинства отмечается неполное улучшение, это расценивается как положительная проба. При незначительном улучшении – проба считается сомнительной, а при отсутствии эффекта — отрицательной.
Анализ крови
Всем пациентам с подозрением на миастению необходимо определение уровня антител к ацетилхолиновому рецептору в сыворотке крови. Для этого берется кровь из вены. Этот показатель очень важен для постановки диагноза и оценки эффективности лечения. В норме уровень антител не превышает 0,45 нмоль/л. В специализированных центрах также проводится определение антител к мышечно неспецифической тирозинкиназе, титину и рианодиновым рецепторам, которые нередко выявляются в крови пациентов с опухолью вилочковой железы. Но встречаются и серонегативные формы, когда антитела в крови не выявляются
Электромиография
Очень важным методом в диагностике миастении является электромиография, с помощью которой выявляется нарушение проведения импульсов с нерва на мышцу. Врач накладывает электроды на мышцу и стимулирует ее электрическими импульсами, это позволяет выявить мышечное утомление.
Формы миастении очень разнообразны, поэтому при проведении обследования у каждого пациента врач индивидуально выбирает какие мышцы исследовать. Выбирается наиболее пораженная мышца. Не имеет смысла, например, при нарушении движения глаз исследовать мышцы рук. Обследование рекомендуется проводить не на фоне приема препаратов, так как результат может быть недостоверным. Данный метод обследования часто сочетают с проведением прозериновой пробы.
Компьютерная или магнито-резонансная томография средостения
В развитии миастении значительную роль играет состояние вилочковой железы, нередко выявляется ее увеличение или даже опухоли. Поэтому пациентам с миастенией обязательно назначается КТ или МРТ средостения.
В некоторых случаях для более точной диагностики исследуется уровень гормонов щитовидной железы, гликозилированный гемоглобин. Так как при заболеваниях щитовидной железы, сахарном диабете могут наблюдаться симптомы, напоминающие миастению.
В лечении миастении используются различные препараты и методы лечения. Выбор терапии зависит от формы и тяжести заболевания.
Использование препаратов блокирующих фермент холинэстеразу ( Прозерин, Калимин, Пиридостигмина бромид) направлено на улучшение проведения импульсов с нерва на мышцу и соответственно уменьшение мышечной слабости. Прозерин действует всего 2-4 часа, поэтому используется для проведения проб и в случаях, когда необходимо быстрое начало действия лекарства. Калимин (Пиридостигмина бромид) начинает действовать только через 45-60 минут, но эффект может сохраняться до 6-8 часов. Поэтому для постоянного приема чаще используется калимин. Интервал между приемами препарата должен быть не менее 5-6 часов, более частый прием может привести к передозировке. Передозировка проявляется слюнотечением, подергиванием мышц, головокружением и т.д.
Дозы всех препаратов подбираются индивидуально на консультации с врачом.
Эти препараты помогают на время улучшить состояние, но при этом не действуют на причину заболевания. Поэтому их используют в более легких случаях болезни.
Если эффект от приема Калимина недостаточен или состояние ухудшается, особенно при наличии нарушений глотания и дыхания, назначаются препараты влияющие на работу иммунной системы и уменьшающие выработку антител (глюкокортикоиды и цитостатики).
Глюкокортикоиды (Преднизолон, Метилпреднизолон) эффективны у большинства больных, поэтому они считаются самыми основными препаратами при лечении тяжелых форм с нарушениями глотания, дыхания и при глазной форме. Их использование позволяет добиться быстрого эффекта.
Доза препарата подбирается индивидуально, в зависимости от тяжести состояния больного. В среднем она составляет 1 мг/(кг/сут). Препарат принимают один раз в день утром, ежедневно или через день. Эффект оценивается через несколько дней. По мере улучшения состояния дозу преднизолона постепенно уменьшают, до поддерживающей, которую иногда приходиться принимать длительное время.
Если эффект от гормональных препаратов недостаточен или наблюдаются выраженные побочные действия: повышение артериального давления, сахара крови язвенные поражения желудка и кишечника и т.д., назначаются цитостатики (Азатиоприн, Сандиммун и т.д.). Дозы этих препаратов подбираются индивидуально под контролем анализа крови.
Препараты калия
Калий участвует в проведении нервных импульсов и позволяет улучшать состояние больных миастенией. Применяется в виде порошка или таблеток хлорида калия по 1 гр 3 раза в день во время еды. (Калинор ретард, Калий нормин, Калипоз). Для повышения уровня калия в крови используются также калийсберегающие диуретики: Спиронолактон(Верошпирон).
ЛУЧЕВАЯ ТЕРАПИЯ — обычно, проводится пожилым пациентам с серьезными сопутствующими заболеваниями, при которых нельзя проводить операцию.
НЕСПЕЦИФИЧЕСКАЯ ТЕРАПИЯ чаще всего проводится весной и осенью, когда обычно возникают обострения, курсами по 2-3 месяца. Лечение способствует улучшению работы нервной системы и повышению сопротивляемости организма. Включает в себя медикаментозное лечение и аппаратные методы (ВЛОК, озонирование крови и др.), полный спектр которых представлен в клинике «Первая неврология».
Беременность при миастении не противопоказана. Пациентки с миастенией способны благополучно выносить беременность. Ограничением для беременности при миастении является только недостаточно компенсированное состояние с выраженными симптомами.
У 1/3 пациенток может наблюдаться ухудшение состояния, чаще в 1-ом триместре и первый месяц после родов.
Прием препаратов необходимо продолжать и во время беременности (Калимин и Глюкокортикоиды). За исключением цитостатиков(Азатиоприн, Сандиммун и др.), нежелательно наступление беременности на фоне их приема.
Желательно планирование беременности в период ремиссии. Во время беременности пациентки должны обязательно наблюдаться неврологом для своевременной коррекции лечения.
Искусственное прерывание беременности при миастении противопоказано, так как практически всегда приводит к обострению заболевания.
Роды при отсутствии акушерских показаний, предпочтительнее через естественные родовые пути. Иногда во время родов требуется дополнительное введение Калимина( Прозерина) и Окситоцина. Если есть показания к кесареву сечению, предпочтение отдается перидуральной анестезии.
У 20 % новорожденных могут наблюдаться симптомы миастении, это связано с передачей антител от матери. Симптомы: вялость ребенка, слабый крик, птоз, нарушения дыхания, как правило, могут сохраняться от 2-х до 4-х недель и проходят по мере разрушения антител. Это требует внимательного наблюдения за новорожденным, в некоторых случаях требуется применение препаратов (Калимина).
Миастения — это серьезное заболевание, которое требует повышенного внимания и имеет много особенностей и ограничений, не соблюдая которые легко спровоцировать ухудшение состояния.
При миастении противопоказаны значительные физические нагрузки и длительное пребывание на солнце. Ухудшение может вызвать также пребывание в сауне, парной.
Противопоказаны многие лекарственные препараты:
- Препараты магния;
- Курареподобные миорелаксанты;
- Нейролептики и транквилизаторы (кроме тофизопама);
- Мочегонные (кроме спиронолактонов);
- Многие антибиотики: аминогликозиды (гентамицин, стрептомицин, канамицин, тобрамицин, сизомицин, амикацин и др.), фторхинолоны (норфлоксацин, ципрофлоксацин, офлоксацин и др.);
- Фторсодержащие кортикостероиды (Дексаметазон, Дексазон, Полькортолон);
- Производные хинина;
- Пеницилламин;
- В-блокаторы;
- Блокаторы кальциевых каналов;
- Карбамазепин;
- Оральные контрацептивы;
- Наркотические анальгетики.
источник
Миастения
(миастенический синдром, астенический бульбарный паралич, болезнь Эрба-Гольдфлама, астеническая офтальмоплегия, ложный бульбарный паралич, myasthenia gravis)
Myasthenia gravis (миастения) (G70.0) — это аутоиммунное нервно-мышечное заболевание c наследственной предрасположенностью, характеризующееся мышечной слабостью и патологической утомляемостью.
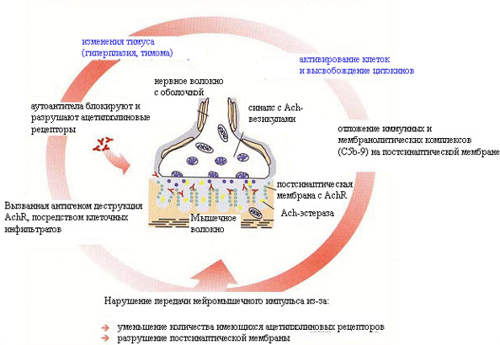 |
| Патогенетические звенья миастении |
Дебют заболевания в основном наблюдается в 20–40 лет; женщины страдают чаще (55%). Распространенность: 5–10 на 100 тысяч человек.
Медленное нарастание проявлений заболевания в течение нескольких лет. Первоначально появляются жалобы на общую слабость, двоение в глазах, опущение век. Характерно усиление слабости в мышцах после физических нагрузок, к концу дня; восстановление силы — после спокойного отдыха. Пациентов беспокоит носовой оттенок голоса, затруднение при разговоре, поперхивание при еде (40–70%), затруднение дыхания (20%).
При объективном осмотре выявляют диффузное снижение мышечного тонуса (50%), постепенно развивающиеся мышечные атрофии в дистальных отделах конечностей (40%), снижение мышечной силы (50%). Наблюдаются диплопия (75%), птоз век (60%), преходящий офтальмопарез (50%), бульбарный синдром (50%). В 70% случаев отмечается истощение сухожильных рефлексов, возможно снижение реакции при повторных ударах молоточком. Характерны истончение, сухость кожи (30%), нарушение дыхания (20%).
- Серологическое исследование крови (аутоантитела к ацетилхолиновым рецепторам).
- Положительный результат прозериновой пробы.
- Электронейромиография/электромиография/стимуляционная электромиография (феномен посттетанического истощения).
- Компьютерная томография органов переднего средостения (выявление тимомы).
- Стволовой энцефалит.
- Опухоль ствола головного мозга.
- Базальный менингит.
- Миопатия, глазная форма.
- Нарушение кровообращения в вертебро-базилярном бассейне.
Лечение назначается только после подтверждения диагноза врачом-специалистом. Показаны антихолинэстеразные препараты, калия хлорид; кортикостероидные гормоны, иммуноглобулины, экстратемпоральная детоксикация (плазмаферез), рентгентерапия, тимэктомия.
Имеются противопоказания. Необходима консультация специалиста.
- Прозерин (ингибитор ацетилхолинэстеразы и псевдохолинэстеразы). Режим дозирования: внутрь взрослым по 10-15 мг 2-3 раза в сутки; подкожно — 1-2 мг 1-2 раза в сутки.
- Амбеноний (ингибитор холинэстеразы). Режим дозирования: внутрь разовая доза для взрослых — 5-20 мг. Кратность приема и длительность применения зависят от показаний и эффективности проводимой терапии.
- Преднизолон (системный ГКС). Режим дозирования: внутрь в дозе 20 мг/сут. Максимальный терапевтический эффект можно получить в пределах 6-12 мес.
Рекомендуется консультация невролога, прозериновая проба, электронейромиография.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| доктор медицинских наук, заведующий кафедрой РГМУ, профессор, академик РАМН Гусев Е.И. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| G. AVANZINI, Италия. |
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0.5 | 2 | 5 | 8 | 8 | 6 | 6 | 0.5 | 2 | 5 | 10 | 10 | 7 | 7 |
Повышена концентрация антител к тиреоглобулину.
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Быстрая утомляемость при физической нагрузке (утомление, ослабление сил) | 90% |
| Носовой оттенок голоса (гнусавый голос) | 70% |
| Затруднение речи (расстройство речи, нарушение речи, проблемы с речью) | 60% |
| Обеднение мимики | 60% |
| Общая слабость (утомляемость, усталость, слабость организма) | 50% |
| Поперхивание жидкой и твердой пищей | 50% |
| Затруднение глотания (дисфагия, трудности при глотании, нарушение глотания) | 45% |
| Затруднение дыхания | 40% |
| Похудение мышц рук | 40% |
| Боль в мышцах конечностей (боль в ногах, боль в руках, боль в мышцах) | 20% |
| Приступ удушья | 20% |
Москва, Рубцовская набережная, дом 2
Москва, Большая Спасская, 10/1
Москва, Братиславская, 18 к1
Москва, Академика Анохина, 2 к6
Москва, Николощеповский 1-й переулок, 6 ст1
Москва, Старокачаловская, 6
Москва, Хорошёвское шоссе, 25
Москва, Протопоповский переулок, 17 ст3
Москва, Большой Власьевский переулок, 9
Москва, Профсоюзная, 27 к2 ст1
Москва, Хорошёвское шоссе, 80
Москва, Домодедовский район, Лукино, вл2
Москва, Каширское шоссе, 74 к1
Москва, Героев Панфиловцев, 8 к1
| Online диагноз |
Размещение рекламы, сотрудничество: info@online-diagnos.ru
Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья!
источник
Важное значение для диагностики миастении имеют фармакологические пробы, основанные на введении средств, которые блокируют фермент ацетилхолинэстеразу (АХЭ), катализирующую распад ацетилхолина. Эти средства способны уменьшать выраженность симптомов миастении. Эдрофоний (тензилон) — короткодействующий ингибитор ацетилхолинэстеразы, который при внутривенном введении увеличивает силу мышц, предварительно ослабленных за счет нагрузки во время осмотра (например, мышцы, поднимающая верхнее веко, дельтовидной или подвздошно-поясничной мышцы). Первоначально вводят 2 мг эдрофония и проверяют мышечную силу через 1 минуту. При отсутствии улучшения препарат может быть дополнительно введен в дозе 3 мг, затем 5 мг. У некоторых больных, гиперчувствительных к небольшим дозам эдрофония, препарат может спровоцировать респираторный криз. В связи с этим при проведении теста следует иметь поблизости дыхательный аппарат на случай неотложной ситуации. Положительный эффект эдрофония обычно сохраняется только несколько минут. Позитивные результаты теста свидетельствуют в пользу диагноза миастении, хотя и не специфичны для этого заболевания, так как возможны у больных с периферическими невропатиями, поражениями ствола мозга, боковым амиотрофическим склерозом и полиомиелитом.
Определенное диагностическое значение при миастении имеет и электромиография. У большинства больных с генерализованной формой миастении при ритмичной стимуляции с частотой 3 Гц происходит снижение (декремент) амплитуды М-ответа более чем на 10%. Эта затухающая реакция является следствием сужения безопасного диапазона нервно-мышечной передачи и объясняется снижением численности АХР на мышечной мембране, расширением синаптической щели, снижением количества высвобождаемого ацетилхолина после первых 5-10 низкочастотных стимулов. При исследовании двух и более дистальных мышц и двух и более проксимальных мышц у 95% больных миастенией выявляется специфическая реакция по крайней мере в одной мышце. Однако если исследуется только одна мышца, то вероятность обнаружить декремент М-ответа составляет лишь 50%. При исследовании проксимальных мышц вероятность обнаружить эту реакцию выше, чем при исследовании дистальных мышц. У больных с глазной формой миастении существенный декремент М-ответа обнаруживается менее, чем в половине случаев. Регистрация электромиографии отдельных волокон также бывает полезной в выявлении патологии нервно-мышечной передачи. При миастении оказывается удлиненным средний интервал между потенциалами двух волокон. Этот признак не специфичен для миастении, но может указывать на патологию нервно-мышечного соединения, что бывает важно в тех случаях, когда диагноз вызывает сомнения.
У 80% больных с приобретенной аутоиммунной миастенией в сыворотке выявляются антитела к ацетилхолинэстеразе, но более чем у половины больных с глазной формой миастении они отсутствуют. При генерализованной форме миастении титр антител обычно выше, чем при глазной форме. Антитела кацетилхолинэстеразе могут связываться с различными участками рецепторов, но большинство из них направлено против участка альфа-субъединицы, обозначаемого как основной иммуногенный регион и расположенного вне зоны связывания рецептора с ацетилхолином. Хотя функциональные свойства антител к основному иммуногенному региону ацетилхолинэстеразы хорошо изучены, ни одна из характеристик антител не коррелирует с клиническим статусом или продолжительностью заболевания. Как правило, плохо коррелирует с тяжестью миастении и титр антител к ацетилхолинэстеразе. Тем не менее на фоне улучшения состояния больного после иммуносупрессивной терапии отмечается стойкое снижение титра антител к ацетилхолинэстеразе. При миастении выявляются и антитела, которые связываются непосредственно с поперечно-полосатыми мышцами, особенно у больных с тимомой. В одном из исследований было показано, что подобные антитела выявляются у 84% больных с тимомой.

источник