Уреаплазмоз – инфекционное заболевание, передающееся половым путем и вызываемое микроорганизмом под названием уреаплазма. Эта бактерия оседает на слизистой оболочке мочеполовых путей и может вызвать различные негативные симптомы, начиная от обычного воспаления и заканчивая бесплодием, как у мужчин, так и у женщин.
Поэтому очень важно вовремя проводить диагностику заболевания, правильно готовиться к сдаче анализов, чтобы вовремя заметить опасность и начать лечение.
ПЦР расшифровывается как полимеразная цепная реакция. С ее помощью можно обнаружить в исследуемом материале ДНК или РНК конкретного возбудителя. Это очень точный метод, для его проведения достаточно одного мазка из цервикального канала, уретры или влагалищных стенок.
Как готовиться:
- Перед проведением нельзя ходить в туалет по-маленькому, чтобы не смыть болезнетворных микробов с мочой и не испортить результат исследования;
- За двое суток до исследования нельзя использовать местные контрацептивы и лекарственные средства. Следует воздержаться от половых контактов также на два дня до сдачи ПЦР.
- Чувствительность метода близка к 100%. Это означает, что даже небольшое количество уреаплазмы в организме будет обнаружено с помощью полимеразной цепной реакции;
- Обнаруживает возбудителя даже при бессимптомном течении заболевания и хронических ЗППП;
- ПЦР нужно проводить тогда, когда нет других клинических и лабораторных данных, она поможет определить микроб в инкубационном периоде, когда он только «осваивается» и ищет место прикрепления.
- ПЦР не подходит в том случае, когда необходимо как можно быстрее проверить результат терапии, потому что ее РНК содержится в организме несколько дольше даже при успешном лечении. ПЦР годится через пару недель после последней принятой таблетки от уреаплазмы, ведь раньше этого срока реакция покажет ложноположительный результат;
- Определяется только наличие или отсутствие микроба у человека, нельзя судить о степени тяжести болезни, а также активности бактерии и ответе микроорганизма на ее внедрение.
Когда могут быть ложноотрицательные результаты? Бывает и такое, что метод «проглядел» уреаплазму. Но вина в этом лежит не на нем.
Причины ложноотрицательного результата:
- Был неправильный забор материала для анализа;
- Соскоб исследовали в спешке, не заметив микроорганизм;
- Причиной мнимого отсутствия возбудителя может быть неисправность аппарата;
- Исследуемый забыл о том, что перед сдачей анализа из мочеполовых органов нельзя мочиться в течение двух часов;
- Пациент в течение последнего месяца лечился антибактериальными препаратами, которые действуют на уреаплазму, а женщина проводила спринцевания;
- РНК нет в исследуемом материале, так как бактерия находится в более отдаленных местах (яичники, предстательная железа и др.).
Анализ ПЦР очень эффективен в отношении практически всех микробов, вызывающих ЗППП. Но, помимо наличия бактерии, нужно еще и определить, как на него реагирует иммунная система, что делает для его ликвидации. Поэтому лучше ПЦР комбинировать с другими не менее эффективными методами, например, бактериальным посевом крови, чтобы быстрее начать правильное лечение.
Для его проведения нужно взять соскоб со слизистой оболочки уретры мужчин, канала шейки матки и влагалищного свода у женщин. Иногда подойдет и утренняя моча. Собранный материал помещают в специальную питательную среду, которая способствует росту колонии бактерий. Это необходимо для определения количества микробов и их активности.
Как готовиться:
- Утром нужно принять душ, уделяя особое внимание чистоте половых органов, и надеть свежее нижнее белье – это нужно для того, чтобы смыть лишние бактерии и не испортить результат исследования;
- Не мочиться до сдачи анализа. Иногда не только берут мазок, но и просят сдать утреннюю мочу;
- Посев делается не ранее, чем через два дня после окончаний менструации у женщины.
- Доктор может подсчитать количество микроорганизмов и определить степень тяжести болезни;
- Изучается вид и чувствительность бактерии к антибактериальным препаратам: это нужно для того, чтобы знать, каким лекарством лечить, чтобы оно наверняка подействовало, ведь у каждого вида микроорганизма своя чувствительность.
- Длительность исследования, посев и рост колоний осуществляется в течение трех дней;
- Если неправильно подобрать питательную среду, результат будет неверным.
В норме результат посева крови отрицательный. При бессимптомном носительстве в расшифровке будет написано 10 в 4 степени. Показатель более 10 в 4 степени свидетельствует об активности инфекции.
Посев – один из самых точных анализов для диагностики уреаплазмоза. Помимо определения степени тяжести болезни, он помогает определить чувствительность возбудителя к антибиотикам, что очень важно для дальнейшего лечения.
ИФА – это иммуноферментный анализ крови. Его суть основывается на специфичной реакции организма «антиген-антитело». В крови человека после его заражения какой-то инфекцией циркулируют антигены возбудителя. Они воспринимаются плохими, чужеродными. В ответ на них у человека вырабатываются антитела, они защитники иммунной системы. В зависимости от давности заражения и степени тяжести в крови определяется разное число и несколько разновидностей антигенов и антител.
Антитела имеют синоним – иммуноглобулины. Для того чтобы правильно лечить инфекцию, нужно определить хотя бы 3 класса иммуноглобулинов из 5.
Иммуноглобулины класса М (IgM) определяются в крови в первые два месяца после заражения инфекцией. Они появляются раньше остальных, где-то на 5й день контакта с возбудителем и свидетельствуют об остром периоде болезни или обострении хронического процесса.
Иммуноглобулины класса G (IgG) появляются через 21-28 дней после заражения и циркулируют в крови в течение многих месяцев и даже лет. Говорят о хроническом течении заболевания либо один или несколько раз перенесенной инфекции.
Иммуноглобулины класса А (IgA) возникают в крови через 2-4 недели после первичного заражения или обострения хронической инфекции. 80% всех IgA находятся в секрете слизистых оболочек. Их исчезновение свидетельствует о выздоровлении. Расшифровка, включающая в себя иммуноглобулины класса А, говорит о хронизации процесса.
Как готовиться:
- Забор крови производится натощак;
- Перед ним нельзя принимать пищу в течение 12 часов;
- За несколько дней запрещено употреблять алкоголь и некоторые лекарственные средства, перечень которых вам даст врач, отправляющий вас на это исследование.
- Высокая чувствительность, следовательно, точность метода;
- Раннее нахождение микроба в крови, что означает возможность сразу лечить пациента;
- Отслеживание динамики болезни, основываясь на нормах появления иммуноглобулинов в крови;
- Быстрота исследования, что позволяет делать массовый скрининг (обследование);
- Невысокая цена вопроса.
- Иногда дает ложноположительные или ложноотрицательные результаты. Причинами являются: наличие ревматического фактора у исследуемого, его нелеченые болезни, на которые выработались схожие антитела, нарушения метаболизма и побочные эффекты некоторых препаратов.
В норме у человека нет антител к уреаплазме.
Проходя диспансеризацию, мужчины и женщины сдают мазки на флору, тем самым ограждая себя от незнания о скрытых инфекциях. В результатах может быть некоторое количество стафилококков, стрептококков, грибков и уреаплазмы. Наличие далеко не всех патологических микробов нужно лечить. Врач, сравнивая нормы и полученный результат, дает рекомендации о дальнейшей терапии или ее отсутствии.
Как проводится:
- Материал у женщин собирается из уретры, со стенок влагалища и шейки матки;
- Гинеколог сначала вводит во влагалище расширительные зеркала, затем собирает материалы.
- В течение двух дней воздержаться от сексуальных контактов;
- Не мочиться за 2-3 часа до взятия мазка;
- Не лечиться в течение недели перед диагностикой вагинальными свечами.
Успешность лечения зависит от правильно поставленного диагноза, а последний, в свою очередь, от достоверности результатов обследования. Старайтесь следовать рекомендациям по подготовке к сбору материала, и ваш врач не ошибется с назначением вам терапии.
источник
Антитела к уреаплазме IgМ, Ureaplasma ur. IgМ количественный — позволяет определить наличие антител класса IgG к Ureaplasma urealyticum, что свидетельствует об остром периоде инфицирования.
Ureaplasma urealyticum — это мельчайшие бактерии, которые размножаются простым делением, относящиеся к роду Ureaplasma семейства Mycoplasmataceae (Микоплазмы). Ureaplasma urealyticum обитают на слизистых половых органов и мочевых путей человека.
Основным питательным субстратом для них является мочевина, поэтому они склонны к заселению мочеполовой системы. Источник заражения — больной уреаплазменной инфекцией или бессимптомный носитель U. urealyticum. Ureaplasma urealyticum передаются, в основном, половым путём, хотя возможен контактно-бытовой, а также вертикальный способ — от больной матери к ребёнку во время беременности или родов. У новорожденных уреаплазмы выявляются чаще всего в ротоглотке, носоглотке и половых органах, к 15 месяцам частота выявления инфекции снижается втрое, по мере взросления таких случаев становится еще меньше. С началом половой жизни доля инфицированных опять начинает увеличиваться.
Клиническая картина уреаплазменной инфекции
Длительность инкубационного периода составляет от 2 до 5 недель. Симптомы уреаплазменной инфекции могут быть слабо выраженными или вообще отсутствовать (характерно для женщин).
Уреаплазмы у женщин могут вызывать воспалительные заболевания матки и придатков, уретры (негонококкового уретрита). Реже она приводит к воспалению мочевого пузыря (циститу), простаты (простатиту), поражению яичек (орхиту) и их придатков (эпидидимиту), нарушениям состава спермы (снижению подвижности и количества сперматозоидов, что грозит бесплодием), а также к реактивным артритам и мочекаменной болезни. У женщин из-за U. urealyticum может развиться воспаление влагалища (вагинит), воспаление шейки матки (цервицит), а при ослаблении иммунитета — воспаление матки (эндометрит) и её придатков (аднексит).
Также инфецирование уреаплазмой связано с бесплодием, послеродовыми эндометритами, хориоамнионитами, спонтанными абортами, преждевременными родами, рождением детей с низким весом, перинатальной заболеваемостью и смертностью, пневмониями, бактериемиями, менингитами и бронхолёгочной дисплазией у недоношенных детей. В то же время, этиологическая и клиническая роль U. Urealyticum в патогенезе этих состояний большей частью изучена ещё недостаточно.
Высокая частота выявления этих микроорганизмов у здоровых лиц не позволяет считать эти бактерии безусловным патогеном и диктует необходимость осторожного подхода в вопросах интерпретации результатов лабораторной диагностики. У мужчин уреаплазма преимущественно заселяет уретру и крайнюю плоть. При отсутствии лечения процесс продолжает распространяться на простату, ткань яичек (развивается орхоэпидимит), семенные пузырьки.
Антитела к U. urealyticum
Когда происходит контакт человека с Ureaplasma urealyticum, его иммунная система реагирует, вырабатывая антитела Ig M против паразита.
Антитела класса Ig M к U. urealyticum являются свидетельством иммунного ответа, возникшего в ходе текущей экспозиции к Ureaplasma urealyticum.
Это важный фактор иммунитета против данного микроорганизма, поскольку лица с гипогаммаглобулинемией проявляют очень высокую восприимчивость к инвазивной инфекции Ureaplasma. Антитела класса IgG к U. urealyticum можно обнаружить у людей без клинических проявлений инфекции. Но для инвазивных и экстрагенитальных форм инфекции характерно повышение титров специфических антител. В пользу текущей инфекции может свидетельствовать также выраженный рост титров специфических антител в парных сыворотках, взятых с интервалом в 2 недели (3–4-кратный).
IgG способны проникать через плаценту из крови матери в кровь плода, поэтому в крови новорожденных первые месяцы после рождения могут циркулировать материнские IgG, присутствие которых в однократно взятой пробе крови само по себе не свидетельствует об инфицировании.
Показания:
- при подозрении на инфекцию Ureaplasma urealyticum (в динамике, в парных сыворотках, параллельно с определением IgG, а также микробиологическим или ПЦР-тестированием);
- в комплексе с исследованиями, направленными на выявление других патогенов при негонококковых уретритах, воспалительных заболеваниях матки и придатков, сальпингитах, бесплодии и других патологических состояниях, ассоциируемых с Ureaplasma urealyticum.
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак, спустя 4–6 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.
Интерпретация результатов
Единицы измерения: УЕ*
Положительный результат будет сопровождаться дополнительным комментарием с указанием коэффициента позитивности пробы (КП*):
- КП >= 11,0 — положительно;
- КП *Коэффициент позитивности (КП) — это отношение оптической плотности пробы пациента к пороговому значению. КП — коэффициент позитивности, является универсальным показателем, применяемым в иммуноферментных тестах. КП характеризует степень позитивности исследуемой пробы и может быть полезен врачу для правильной интерпретации полученного результата. Поскольку коэффициент позитивности не коррелирует линейно с концентрацией антител в пробе, не рекомендуется использовать КП для динамического наблюдения за пациентами, в том числе контроля эффективности лечения.
источник
Пациенты интересуются, как определяют антитела к уреаплазме. Уреаплазма уреалитикум — возбудитель болезни уреаплазмоза, представляющий собой микроорганизмы без клеточной стенки. Размножение их осуществляется при простом делении. Питательные вещества они находят на слизистых тканях человека и способны заселять половые органы и мочеиспускательный канал. В запущенном виде болезнь может распространиться и на другие внутренние органы.
Уреаплазма делится на 2 вида (биовара): уреаплазма уреалитикум и уреаплазма парвум. Каждый вид делится на 14 подвидов этого микроорганизма.
При сдаче анализов у человека очень часто выявляют несколько видов бактерий. Как правило, они относятся к обоим биоварам. Клетки уреаплазмы также могут проявлять протеазную активность IgA, заполняя слизистые.
У взрослых чаще заболевание передается половым путем. У детей микробы передаются от матери через плаценту или же при родах, при прохождении плода через родовые пути.
По мере взросления ребенка процент уреаплазмы в его организме снижается и лишь с началом активной половой жизни начинает вновь увеличиваться.
Данный вид микроорганизмов способен вызывать воспалительные реакции организма и влечет за собой неприятные последствия, например:
- бесплодие у женщин и мужчин;
- выкидыши у беременных;
- малый вес ребенка при рождении;
- смертность от пневмонии;
- менингиты и другие заболевания у новорожденных.
Диагностика уреаплазмоза производится в лаборатории. Для выявления патогенных микроорганизмов применяют различные микробиологические и ПЦР тесты: тест № 444, 343МОЧ, 303УРО и т. д., серологические тесты № 264 и № 265.
Но часто эти исследования не дают конкретной информации, так как у здорового человека заболевание может еще не продуцировать и протекать латентно. К тому же есть множество других бактерий, способных дать результаты, подобные тем, что дает уреаплазма уреалитикум.
Срабатывает иммунная защита организма человека. После перенесения заболевания уреплазмоза у человека вырабатывается иммунитет, то есть в организме начинают вырабатываться антитела к присутствию уреаплазмы.

Антитела к ureaplasma urealyticum возможно найти у пациентов без яркой клинической картины, но тем не менее для инвазивной формы микроорганизмов наблюдается положительный результат анализа. Об этом говорит повышенное количество титров антител.
Стоит обратить внимание на то, что, если результат анализа отрицательный, то это не означает, что человек не инфицирован. Возможно, болезнь протекает латентно и количество выработанных организмом антител недостаточно для определения диагноза. Поэтому врачи назначают повторный анализ через 1–2 недели.
Igg антитела могут находиться в крови беременной и передаваться ребенку через плаценту, то есть наличие антител уже свидетельствует о том, что новорожденный инфицирован.
Как распознать результаты анализа, не дожидаясь диагноза врачей? В клиниках используют 3 метода диагностирования уреаплазмы.
- Культуральный метод. Для такого способа определения бактерий берут материал со слизистых оболочек (соскобы или мазок) или же пробу мочи. Затем помещают взятое в комфортабельные условия для развития микроорганизмов и через определенный отрезок времени, проверяют увеличение количества паразитов. С помощью этого метода можно подобрать подходящие препараты для лечения уреаплазмы. Но огромный минус в том, что продолжительность этого способа очень велика и инфекция может перейти в более опасные формы.
-
ПЦР или полимеразная цепная реакция. Исследование ДНК уреаплазмы во взятом образце. Этот метод позволяет выявить причину появления заболевания и имеет очень высокую точность (до 98%). Еще плюсами считают то, что анализ проходит быстро и позволяет определить количество ДНК микроорганизмов и их значение. Но есть и недостатки. Как следствие скорости метода, результат может быть ложным. То есть, если пациент только прошел лечение, то анализ может быть все еще положительным.
- ИФА-иммуноферментный анализ, то есть взятие проб крови на наличие в ней антител уреаплазма уреалитикум iga и anti urealyticum igg. Для определения результата кровь человека помещают на тестовую полоску. Результат не всегда может быть точным, поскольку в начале болезни организм вырабатывает недостаточное количество антител для выявления инфекции, поэтому всегда назначают пересдачу анализа через 1–2 недели. Продолжительность метода определения anti ureaplasma urealyticum igg — 1–4 дня.
Нормой для анализов на наличие антител к микроорганизмам является положительный или отрицательный результат.
Но все же диагноз рекомендовано обсудить с лечащим врачом, так как самостоятельно нельзя подобрать адекватную терапию, даже если спрашивать совета в аптеке.
Также нужно запомнить еще один момент. Уреаплазма уреалитикум живет на слизистых тканях всех органов, поэтому считать, что она не может проникнуть, например, в горло или нос, довольно глупо. Если человек чувствует беспричинную боль, зуд, жжение в горле и затрудненное дыхание — это толчок к проверке на наличие микроорганизмов.
Никогда не нужно бояться сдавать анализы. Чем раньше инфицированный узнает об инфекции, тем раньше начнет лечение. И никогда не нужно назначать лечение себе самостоятельно. Только врач может определить, к каким лекарственным препаратам микроорганизм неустойчив.
источник
Большая часть людей планеты имеют статус носителя инфекций, о которых даже не знают. Уреаплазмоз — одна из таких, передающаяся как бытовым, так и половым путем. Для ее обнаружения потребуется сдать анализ крови на уреаплазму, либо другой биологический материал. Обследование не нужно считать постыдным занятием, так как от этого зависит здоровье.
Уреаплазма является одноклеточным микроорганизмом, паразитирующем в теле человека. Официально признана бактерией, которая обладает свойствами вируса. Однако она не имеет собственного ДНК. Среди большого количества разновидностей уреаплазмы различают несколько особо опасных.
Местом обитания бактерии считается мочеполовая система, ткани легких, у людей не жалующихся на здоровье. Статистика гласит, что женщины чаще становятся носителями заболевания, нежели мужчины. При этом вред их организму наносится в случаях снижения иммунных функций, сексуальных связях без предохранения.
К факторам, провоцирующим размножение уреаплазмы у женщин, считаются заболевания репродуктивной системы (воспаление шейки матки, маточных труб и др.). У мужчин увеличение количества бактерии фиксируется на фоне простатита, воспалительного процесса уретры, нарушениях сперматогенеза и прочих. Однако наличие хламидиоза и гонореи больше других влияет на появление уреаплазмоза.
Заболевание передается от матери к плоду во время вынашивания и прохода по родовым путям.
Протекать болезнь может бессимптомно, но при их появлении фиксируются жалобы, схожие с признаками заболеваний, передающихся половым путем. К ним относят: неприятные ощущения в мочеиспускательном канале, детородных органах, выделения с запахом (может отсутствовать). В таком случае врачом назначаются анализы на уреаплазмоз, ПЦР, ИФА, бактериологический посев.
Их отличие состоит в способе исследования биоматериала, времени проведения, точности. Забор материала проходить также по-разному, и каждый из них требует выполнения определенных правил перед проверкой. Иммунофлюоресцентный анализ представляет собой забор крови из вены. Врачом выдается направление, по которому в утреннее время необходимо прийти в лабораторию. Перед исследованием за 7 дней прекращают прием антибиотиков. Завтрак тоже придется пропустить.
При этом в крови пациента выявляют антитела к возбудителям заболевания. Медики их именуют иммуноглобулинами. Расшифровка ИФА состоит в обнаружение двух видов: иммуноглобулина М (i mg ), вырабатывающемся в человеческом организме спустя 2-3 недели после атаки микроорганизма, и иммуноглобулина G (i g g), сохраняющемся в биоматериале на протяжении нескольких лет.
Расшифровка анализов на уреаплазму у женщин учитывает совокупность показателей, но пристальное внимание необходимо обратить на цифры. Конечно каждая лаборатория имеет свою шкалу определения, но ориентиром является количество антител. Принципиальной разницы нет и при диагностике на уреаплазму у мужчин. Однако, данный метод исследования крови не является поводом ставить диагноз и в дальнейшем потребуется сдать дополнительные анализы.
Его еще называют культуральным методом исследования. Он имеет достаточную эффективность показаний по сравнению с забором крови, и у женщин биоматериал собирают из влагалища, маточного и мочеиспускательного канала. У мужчин анализ берут из уретры. Реже используют мочу или секрет железы.
Собранные материалы помещаются в определенную среду. И если уреаплазма присутствует, то можно наблюдать за количественным ростом бактерии. А также, бак посев необходим, потому что с его помощью определяют чувствительность микроорганизма к различным антибиотикам.
Анализ проводят за несколько дней до месячных, либо в постменструальном периоде. Когда назначенный день обследования совпал с началом цикла, поход к врачу придется перенести на более позднее время. Подготовка предполагает:
- Отказ от сексуальных контактов за 2 дня до соскоба;
- Прекращение подмываний интимными средствами гигиены, спринцеваний, применения местных противозачаточных (кремов, свечей, таблеток);
- За 7 дней до дня анализа следует отказаться от препаратов местного действия, если они не согласованы с лечащим специалистом;
- Купание перенести на вечернее время, а в утренние часы оно запрещено. Мытье проходить должно без применения средств гигиены;
- Последний поход в туалет должен состояться за 3 часа до мазка (в основном правило касается сильного пола).
Такой способ обследование показывает 98% эффективности. Во время изучения материала удается выявить даже единичные бактерии возбудителя, а вот анализ крови вовсе их не выявляет. А также он является самым быстрым среди всех. Его продолжительность составляет 5 часов.
Он выявляет ДНК уреаплазмы, но при этом у данного метода есть минусы. Среди них: отсутствие сведений про активность инфекции, ложноположительный результат в случае грязной пробы и наоборот — ложноотрицательный — при прохождении антибиотикотерапии пациентом за месяц перед анализом. Место забора материала – цервикальный канал шейки матки. Среди ограничений, которые описаны выше, присутствует и невозможность проводить мазок сразу после кольпоскопического исследования на новообразования на шейке матки.
После получения результатов доктором оцениваются показатели, и даже при наличии бактерии в маленьких значениях, лечение может быть не нужно. Самостоятельная постановка диагноза не целесообразна.
Анализ крови ИФА в каждой лаборатории имеет свои значения. Качественный — когда в графе результатов ставят значения положительный, либо отрицательный; количественный -подразумевает точное числовое обозначение, а полуколичественный – приблизительные цифры, либо титры.
Под титром имеется в виду разведение крови максимальным количеством жидкости и фиксация тест-системой антител.
ПЦР исследование разобрать легче, так как в норме значение не должно быть больше 10 4 КОЕ на 1 мл. Когда значение превышено, то ставят диагноз уреаплазмоз. Стоит помнить о том, что разные лаборатории используют свою шкалу значений, поэтому в основном внимание должно привлекать цифровое значение, а не словесное.
При плановом посещении врача и сдаче мазка может быть выявлена патологическая флора. Это может дать толчок к дальнейшим проверкам. Но и при жалобах, которые схожи с симптомами заболеваний передающихся половым путем, также придется пройти дополнительные обследования.
А также наличие следующих заболеваний:
- Невозможность забеременеть неизвестной этиологии;
- Не вынашиваемость плода и частые выкидыши;
- Боли в районе малого таза;
- Хронический кольпит с эрозией;
- Беременность, протекающая с осложнениями;
- Контакт с партнером, имеющим заболевание;
К причинам пройти обследование относят и частую смену сексуальных партнеров.
Проходить обследования крови и сдавать мазки рекомендуется не реже, чем один раз в год. Анализ на уреаплазму помогает специалисту выявить патологии, связанные с мочеполовой системой пациента, причины воспалительных процессов и нарушения микрофлоры половых органов. Переносчиками бактерии чаще являются женщины, но определить ее наличие по осадку мочи получается у мужчин. Последние могут и не догадываться о таком заболевании, так как оно протекает практически бессимптомно.
К признакам можно отнести:
- Неприятные или болезненные ощущения при опорожнении мочевого пузыря;
- Выделения, имеющие патологический характер;
- Общую вялость, апатию.
При планировании беременности доктором назначаются обследования крови или слизи на уреаплазмоз для предотвращения проблем с вынашиваемостью. Его необходимо проходить обоим членам семьи. Бесплодие может стать причиной наличия уреаплазмы в организме как у слабого, так и у сильного пола.
Таким образом выяснилось, что для выявления болезни придется сдать мазок или венозную кровь. Уреаплазма – это только одна инфекция из многих, на которые необходимо сдавать анализ регулярно. Особенно это относиться к людям, имеющим в анамнезе перенесенные заболевания органов малого таза, пониженный иммунитет, часто сменяющихся сексуальных партнеров.
источник
Часто уреаплазмы могут длительное время никак не проявить свое присутствие в организме, и носитель даже не будет знать о заражении.
Однако могут проявиться симптомы, очень похожие на признаки ЗППП: боль, зуд и жжение в мочеиспускательном канале и половых органах, возможны выделения с характерным запахом или без него.
При таких жалобах врач может назначить больному один из анализов на уреаплазмоз: ПЦР, ИФА, бактериологический посев.
Эти методы отличаются не только подходом к исследованию биоматериала, но также скоростью получения результата и уровнем точности.
Интересный факт: Около 20% новорожденных инфицированы уреаплазменной инфекцией. Но зачастую дети, заразившиеся уреаплазмозом во время прохождения родовых путей матери, излечиваются от этой болезни без помощи врача — инфекция просто проходит сама при должном уходе за ребенком.
К трем месяцам уреаплазмоз выявляют лишь у 5% детей. Новорожденным мальчикам проще, чем девочкам, — у последних в 30% случаев выявления заболевание все же приходится лечить.
Если пациент сдает кровь, процедуру проводят натощак, утром. Мочу на выявление уреаплазмы также собирают утреннюю (нужно, чтобы она находилась в мочевом пузыре не менее пяти–шести часов).
При сдаче соскоба из уретры мужчине придется воздержаться от похода в туалет за два часа до исследования.
Женщинам соскоб не делают (как и не берут мазок) во время менструации, предпочтительна середина цикла. Представителям обоих полов следует избегать половых контактов за два-три дня перед анализом.
Для дам есть и дополнительные правила. За несколько дней до сдачи мазка на уреаплазмоз нельзя пользоваться местными контрацептивами (свечи, мази, вагинальные таблетки), делать спринцевания, подмываться горячей водой.
И женщинам, и мужчинам необходимо помнить, что при сдаче любого анализа на уреаплазмоз нельзя принимать антибактериальные и противовирусные препараты. Если же прием таких средств имел место менее чем за месяц до исследования, необходимо предупредить об этом врача.
Бактериологический мазок на уреаплазму является самым первым из тех, которые специалист может назначить пациентке при проведении профилактического осмотра.
Расшифровка анализа может допускать наличие помимо лактобацилл, считающихся полезными бактериями, незначительного присутствия стрептококков, стафилококков, грибов и уреаплазм. Данные показатели являются вполне нормальными и не нуждаются в принятии каких-либо специальных мер по лечению.
Если же у женщины присутствуют изменения в составе микрофлоры влагалища, то это уже может свидетельствовать о наличии разного рода заболеваний, передача которых осуществляется половым путем. И это уже, само по себе, является поводом для проведения дополнительных анализов на уреаплазму.
Важно! Если при осмотре у врача появились подозрения на уреаплазмоз, он назначает сдачу дополнительных анализов. Такая процедура, как обычный мазок, способна предоставить лишь косвенные сведения о появлении уреаплазмы.
Стандартный бактериологический мазок предполагает сбор материала из трех мест:
- Из маточного цервикального канала;
- Из уретры;
- Со стенок влагалища.
Чтобы провести данную процедуру, внутрь влагалища вводятся специальные расширительные зеркала. Болезненность при проведении мазка не отмечается, возможны лишь неприятные ощущения при проникновении холодного металлического предмета.
Для снижения дискомфорта во время процедуры, специалисты рекомендуют своим пациентам осуществлять глубокое и ровное дыхание, при этом мышцы промежности не должны быть в напряжении.
Речь идет о методике полимеразно-цепной реакции, которая является весьма информативной для определения наличия в организме уреаплазмы.
Достоверность данного метода объясняется тем, что при его проведении удается обнаружить микроорганизмы, даже если их количество очень мало, поскольку в ходе исследований определяется сама ДНК уреаплазм.
Норма исследования на уреаплазму – это отрицательные результаты. Присутствие симптомов инфекционных процессов, поражающих мочеполовую систему, и отрицательный результат ПЦР свидетельствует о том, что данные патогенные бактерии не являются возбудителями воспалительного процесса.
В исследовательском материале, лаборанты ищут гены, которые характерны для возбудителя данного заболевания. Если такие гены есть, то это признак инфекции. Исследование методом полимеразной цепной реакции на наличие в организме человека уреаплазмы, обладает самой высокой точностью — в пределах 95 процентов и выше.
Процедуру сокращенно называют ИФА, и он является одним из основных методов исследования уреаплазмоза. В ходе анализа осуществляется забор венозной крови.
Прохождение данной процедуры может осуществляться в разное время суток, но предпочтительным является утренний забор.
Кровь проходит исследование на наличие антител в составе. Выявление отклонений производится по ДНК иммуноглобулина. Данный анализ является наиболее доступным и одной из наиболее точных методик для выявления уреаплазмы.
Микрофлора, которую специалист собрал в процессе процедуры, помещается в специально подготовленную питательную среду, в которой выдерживается трое суток. Только после этого осуществляется исследование посева, которое направлено на изучение микроорганизмов, которые развились в течение этих дней.
Когда из лаборатории приходит ответ анализа, остается узнать у врача, что означает “уреаплазма обнаружена”.
Следует отметить, что ПЦР имеет специфичность, равную ста процентам (определяется именно уреаплазменная ДНК, а не геном сходных с ней микробов) и чувствительность в 100 копий ДНК.
Если в бланке анализа ПЦР стоит “обнаружено”, это значит, что в исследуемом материале обнаружены фрагменты ДНК.
Которые специфичны для Уреаплазма парвум, специес или уреалитиум в концентрации свыше 10 в 4 степени копий в пробе или ниже этого порога.
Обнаружение генома уреаплазмы означает, что пациент инфицирован и требуется консультация венеролога для подбора терапии.
Если в бланке анализа стоит пометка, что ДНК уреаплазм не обнаружены, это значит, что в исследуемом материале нет ДНК.
Которые типичны для данных видов микробов или их концентрация настолько низка, что тест не чувствителен к ней.
После того как пациент сдал анализ на уреаплазму, врач определяет наличие заболевания по показателям нормы.
Стоит помнить, что наличие в организме уреаплазм или других чужеродных микроорганизмов вовсе не означает, что человек болен и нуждается в лечении.
Не стоит самому пытаться диагностировать у себя инфекцию.
Если в качестве метода исследования был выбран ИФА, то в бланке будет обозначен титр (количество антител в пробе) и, в идеале, рядом с ним должно стоять слово «норма».
С результатом ПЦР разобраться немного проще всего: количество РНК уреаплазм в пробе не должно превышать отметку 10^4 КОЕ на 1 мл, если титр больше — это говорит о наличии патологической активности микроорганизмов.
Это говорит о присутствии 10000 микробов в одном миллилитре биологического материала. Эта же цифра считается нормой для результата культурального метода анализа (посева).
Присутствие бактерий в таком объеме считается нормальным результатом при условии, что воспаление и другие симптомы отсутствуют.
В этом случае человек является носителем инфекции ureaplazma уреалитикум или парвум. Если при расшифровке результатов исследования врач обнаружит превышение значения микроорганизмов уреалитикум или парвум относительно нормы, то это свидетельствует о прогрессировании воспалительного процесса и требует проведения курса лечения.
Часто врачи назначают повторное исследование, так как не исключена вероятность того, что результаты получены неверные. Такое может произойти в силу человеческого фактора (ошибка лаборанта), либо отсутствие подготовки со стороны пациента. Также повторная сдача анализа требуется в следующих случаях:
- при неправильном и неэффективном лечении;
- при прогрессии воспалительных процессов;
- в целях контроля после проведения курса терапии;
- при развитии сопутствующей венерической инфекции.
источник
Уреаплазма антитела IgG– распространенный показатель анализа.
Нередко назначается для исследования пациентам с определенным набором симптомов.
Этот показатель дает доктору возможность судить о том, насколько инфекционный процесс в организме его пациента активен.
И представляет ли он какую-либо опасность в плане осложнений и других сложностей.
Нередко больные на приеме у врача задаются вопросом о том, что это значит – уреаплазма IgG положительный.
Насколько это может быть опасно для их здоровья, интересуются они.
Стоит ли проводить лечение и какое, а если болезнь представляет опасность, то каких осложнений можно ожидать?
Прежде чем узнавать, что представляют собой IgG к уреаплазме, необходимо определиться с вопросом о том, что вообще это за возбудитель такой.
Тем более что далеко не все больные имеют четкое представление о патогенном микроорганизме.
Уреаплазма – это бактерия, обладающая способностью поражать слизистые оболочки организма человека.
Инфекция обладает способностью передаваться половым путем.
Но дополнительно может распространяться контактно-бытовым образом.
А также переходить от матери к малышу во время родового процесса, когда ребенок уже не защищается плацентой.
Как отмечают доктора, уреаплазма – микроорганизм, относящийся к классу условно-патогенных.
Это значит, что у многих людей в теле она живет, ничем о себе не напоминая и не вызывая никаких симптомов.
Объясняется подобное равновесное состояние силой иммунной системы, а также активностью нормальной микрофлоры, что не позволяет патогену размножаться слишком активно.
Выделяют несколько разновидностей микроорганизма.
В медицине наибольший интерес представляют виды уреалитикум и парвум.
Именно эти виды способны провоцировать развитие симптомов уреаплазмоза.
Прочие разновидности бактерии или вовсе не живут в организме человека, или не представляют для него эпидемической опасности.
Важно понимать, что бактерия относится к классу условно-патогенных.
А потому ее присутствие в анализе вовсе не всегда значит, что у человека есть заболевание.
Пациенты, увидев положительный анализ, нередко забывают об этой особенности.
Настаивая на лечении там, где в нем нет необходимости.
Задаваясь вопросом о том, в каких учреждениях сдают анализ на антитела к уреаплазме, пациент в первую очередь должен понять, какими симптомами сопровождается заболевание чаще всего.
В основном больные обращаются к доктору за помощью со следующими жалобами на:
- прозрачные или слегка слизистые выделения из области половых органов, имеющие неприятный запах, зеленоватый или желтоватый цвет
- неприятные ощущения при попытках полового контакта (жалоба особенно распространена среди представительниц прекрасного пола)
- чувство зуда, жжения и иного дискомфорта в области половых органов
- проблемы с процессом мочеиспускания, которые могут серьезно варьироваться по выраженности, начиная с совсем легких и незначительных, и заканчивая сильными болями, задержкой мочи
- у женщин могут наблюдаться перебои в менструальном цикле, что нередко негативно сказывается на репродуктивной функции
С подобными симптомами принято обращаться в кожно-венерологический диспансер или, как минимум, на прием к дерматовенерологу.
Ничего удивительного в этом нет.
Ведь складывается классическая картина ЗППП.
Отличить болезни этой группы друг от друга без специальных обследований зачастую не способен даже грамотный доктор.
Врачи дополнительно рекомендуют проходить обследование не только при появлении симптомов.
Сдать анализ придется также при планировании беременности, при поиске причин, приведших к бесплодию в паре.
Прежде чем задаваться вопросом о том, когда появляется после заражения реакция иммунной системы на инфекцию, необходимо понять, что вообще представляют собой антитела.
Откуда они берутся в организме?
Как только инфекция попадает в тело, иммунная система начинает свою работу.
Бактерия выделяет в кровеносное русло специальные вещества, называемые антигенами.
Клетки иммунной системы распознают эти антигены, запоминают их и вырабатывают противодействующие вещества, называемые антителами.
Выделяют несколько видов антител, в зависимости от того, как скоро они появляются в кровотоке.
Доктора могут определить:
- IgA – самый быстрый вид антител, появляющийся в кровеносном русле в среднем через 7 дней, является основным защитником слизистых оболочек от различных инфекционных агентов
- IgM – еще один быстрый иммуноглобулин, начинающий вырабатываться сразу, как только инфекция оказывается в организме пациента, защищать способен не только слизистые оболочки, но и вообще организм в целом
- IgG – медленный иммуноглобулин, появляющийся в теле через несколько недель после внедрения инфекции, отличается способностью обеспечивать организму иммунитет на длительный промежуток времени
При определении уреаплазмы IgG IgA играют основную роль, так как IgM из крови исчезает в короткие сроки, не оставляя за собой никаких значимых следов.
Однако если IgM все же удалось обнаружить, стоит сделать вывод о том, что инфекционный процесс находится в острой стадии своего течения.
Нередко пациентов интересуют правила сдачи анализа.
В этом нет ничего удивительного.
Ведь от того, насколько тщательно больной соблюдет все рекомендации доктора, будут зависеть итоговые результаты обследования.
Например, если рекомендациями пренебречь, исследование придется сдавать повторно.
Это не только скажется на финансовом состоянии, но и позволит инфекции еще какое-то время беспрепятственно наносить урон организму.
В качестве биологического материала при обследовании на антитела к уреаплазмозу используют кровь из вены.
Именно в крови, а не в мазке, моче или иных биологических жидкостях присутствуют иммуноглобулины, выполняющие роль антител.
Как отмечают доктора, ход исследования в большинстве случаев достаточно стандартен:
- пациент является в клинику в утреннее время (лучше всего, если в промежуток с 8 утра до 11 дня)
- перед анализом крови не принимают пищу в течение минимум 12 часов
- рекомендуется поберечься от стрессов и активных нагрузок физического плана в течение 24 часов
- придется отказаться от алкогольных напитков и препаратов антибактериального ряда, которые могут сказаться на итогах исследования
Подготовка не представляет сложностей.
Однако если она произведена правильно, пациент будет вознагражден максимально точными результатами обследования. Они помогут подобрать оптимальное лечение, защитят от осложнений.
Интерпретация анализа – непростая задача, которую рекомендуется доверять только опытному доктору.
Связано это с двоякостью трактовки возможных результатов, как отмечают врачи.
Возможны следующие варианты итога:
- отрицательный результат, когда в организме полностью отсутствуют антитела к патогенному микроорганизму, или их настолько мало, что определить их присутствие не представляется возможным
- слабоположительные антитела IgG 1 на 10 к уреаплазме говорят о том, что инфекция в организме есть, однако она с большой долей вероятности не представляет опасности
- положительный результат диагностируется в том случае, если определяется количество патогена, превышающее отметку в 3-4 на 10 в 4 степени
Как отмечают доктора, важно помнить об еще одной особенности расшифровке.
Необходимо ориентироваться не только на итоги анализа, но и на наличие у обратившегося симптоматики.
Если симптомов нет, то даже при большом титре антител доктор может решить, что анализ отрицателен.
Ведь организм успешно справляется с патогеном, не позволяя ему дать знать о себе симптоматикой.
С другой стороны, наличие специфических симптомов позволяет поставить диагноз уреаплазмоза.
В том случае, если другие причины появления жалоб уже удалось исключить с помощью диагностических методик.
Нередко больные, заподозрившие у себя развитие уреаплазмоза по тем или иным симптомам, задаются вопросом о том, какие врачи назначают обследование.
Ничего удивительного в подобном вопросе нет, так как пациентам важно знать, куда они могут обратиться за медицинской помощью.
Первый врач, что встанет на пути инфекции и будет назначать терапию – это дерматовенеролог или просто венеролог.
Поскольку инфекция относится к группе ЗППП, именно в обязанности венеролога входит ее профилактика и терапия.
Помимо венеролога дать направление на анализ могут гинеколог или уролог.
В первом случае на обследование направляют женщину, а во втором мужчину.
Врачи имеют право давать подобные направления.
Так как их работа напрямую связана с органами мочевыделительной и репродуктивной системы.
Направить на обследование имеет право врач-репродуктолог.
Этот доктор занимается решением проблем бесплодия.
Помогает в планировании беременности семейным парам, решившим ответственно подойти к нелегкой работе родителей.
Репродуктологу исследование может потребоваться для того, чтобы понимать, нуждается ли пара в лечении.
Также для того, чтобы исключить бесплодие, спровоцированное уреаплазмой.
Нередко больные, следующие за своим состоянием, задаются вопросом о том, как быстро падает титр после лечения.
Необходимо понимать, что на этот процесс влияет целый ряд факторов.
В первую очередь все зависит от того, насколько активно пациент использует рекомендации доктора.
Ведь если терапия рекомендована, но не проводится по рекомендации, надежды на выздоровления оказываются невелики.
Титр в этом случае снижаться не будет.
С другой стороны, играет роль собственная сила иммунной системы.
Чем быстрее организм сможет справиться с инфекцией, тем больше вероятность быстрого падения титра антител после лечения.
Врачи отмечают, что полного исчезновения антител ожидать не стоит.
Однако титр IgG упадет до значений нормы в среднем в течение месяца.
В особых случаях процесс может затягиваться до полугода.
Пациенты, столкнувшиеся с уреаплазмозом, могут задаться вопросом о том, почему анализ на антитела отрицательный, а мазок положительный.
Такое может произойти в двух случаях.
Первый – в ходе забора и оценки материала была совершена ошибка на одном из диагностических этапов.
Как итог, исследование получилось не таким точным, каким должно было быть.
Второй – в биоматериале достаточно уреаплазмы, чтобы она проросла на питательной среде.
Но недостаточно для того, чтобы микроорганизм определятся с помощью оценки уровня антител.
Вопрос о том, почему при беременности и ВИЧ титр может резко подскакивать, довольно актуален.
Как отмечают доктора, все довольно просто.
Выше уже говорилось, что уреаплазма относится к условно-патогенным микроорганизмам.
Если она есть в теле, то для ее активизации необходимо соблюдение ряда условий.
Главным из них является снижение иммунитета.
А что представляет собой беременность, как не состояние естественной иммуносупрессии.
Ведь, если иммунитет будет вести себя слишком агрессивно, выносить и родить ребенка женщина не сможет.
В таких условиях уреаплазма с удовольствием активизируется, начиная подтачивать женское здоровье, и ничего удивительного в этом нет.
Титр антител, естественно, также возрастает в попытке противостоять инфекции.
А что на счет ВИЧ, спрашивают пациенты.
Всем известно, что этот вирус сказывается, в первую очередь, на иммунной системе человека, снижая ее активность.
Опять возникает состояние иммуносупрессии, оптимальное для активного размножения уреаплазмы.
Осложнения при наличии уреаплазамоза развиваются не у всех пациентов.
Однако при наличии микроорганизма в теле страховки от их формирования все же нет.
В этом и заключается основная проблема при диагностике.
Врачи до сих пор не могут прийти к единому мнению, точно ли не нужно избавляться от микроорганизма, если симптомов болезни нет.
Ведь он может наносить вред исподволь, приводя к развитию отсроченных последствий.
Нередко возникает вопрос о том, могут ли из-за этого болеть суставы.
Да, такое осложнение вполне возможно при заражении уреаплазмозом, и известно в медицине под названием синдрома Рейтера.
Дополнительно заболевание сопровождается поражением органов половой системы, конъюнктивитом.
Это аутоиммунная патология, которая довольно сложно поддается коррекции.
Самой большой проблемой при уреаплазмозе считают развитие такого осложнения, как бесплодие.
Как показывает медицинская практика, существует значительное число пар, что из-за патогенного микроорганизма не могут иметь ребенка.
Причем изменения, если они застигнуты на поздних стадиях, уже необратимы.
С другой стороны, существует множество пар, в которых оба партнера больны уреаплазмой.
Но вместе с тем в браке есть ребенок, а иногда и несколько.
Вопрос о том, как лечить инфекцию, решает лечащий врач пациента.
На его же плечах лежит ответственность относительно того, стоит ли вообще начинать терапию, или можно оставить процессы в организме под контролем, но без вмешательства.
Основными препаратами в терапии уреаплазмоза являются антибиотики.
Оптимальное средство подбирают, исходя из результатов посева с определением чувствительности.
Исследование позволяет понять, к каким препаратам микроорганизм особенно чувствителен.
Как следствие, подобрать наиболее действенную терапию.
Помимо антибиотиков врачи уделяют большое внимание повышению иммунитета пациента.
Для этого больным назначаются витаминные комплексы, иммуностимуляторы.
Их задача сделать иммунный ответ организма максимально адекватным и сильным.
Важно помнить, что если уреаплазма IgG положительный – это вовсе не приговор.
Доктор должен оценить с максимальным вниманием целый ряд факторов, прежде чем поставить диагноз.
И даже если диагноз будет в итоге установлен, при правильном лечении болезни осложнений удастся избежать!
Для сдачи анализов на антитела к уреаплазме обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
источник
Мазок на уреаплазму у женщин берется для подтверждения диагноза «уреаплазмоз». Для назначения правильного лечения важно определить тип микроорганизма, его количество и локализацию в различных отделах мочеполовой системы.
Возбудители уреаплазмоза — род бактерий семейства микоплазм. В норме они заселяют слизистые оболочки мочеполовой системы у 60% здоровых мужчин и женщин. Микоплазмы являются промежуточным звеном между бактериями и вирусами и проявляют тропизм к эпителиальным клеткам мочевыводящего тракта.
Поэтому одним из методов постановки диагноза является исследование соскоба с поверхности слизистой оболочки влагалища и мочеиспускательного канала для обнаружения возбудителя в эпителиальных клетках и лейкоцитов — маркеров воспаления.
От остальных микоплазм уреаплазмы отличаются способностью расщеплять мочевину до аммиака с помощью фермента уреазы, синтезируемой цитоплазмой микроорганизма.

- ureaplasma urealyticum (10 серотипов);
- ureaplasma parvum (4 серотипа).
Оба этих вида до 1954 года относились к одному — ureaplasma urealyticum, в 2002 году был выделен отдельный вид — уреаплазма парвум.
Еще совсем недавно уреаплазмоз не считался болезнью и не был внесен в Международную классификацию болезней. В настоящее время это заболевание считается одним из передающихся половым путем. Кроме того, изучается роль возбудителя в невынашивании беременности и преждевременном родоразрешении.

У мужчин эти микроорганизмы могут вызывать простатит, уретрит, эпидидимит и другие болезни мочеполовых органов. Чаще всего уреаплазмоз сопровождает гонорею и хламидиоз.
Осложнениями уреаплазмоза можно считать:
- бесплодие;
- пиелонефрит;
- артрит;
- нарушения беременности;
- заражение плода в утробе матери и при прохождении родовых путей.
Клинические симптомы уреаплазмоза очень схожи с клиническими проявлениями всех ЗППП: у пациентки появляется зуд, жжение, болевые ощущения при мочеиспускании и в области половых органов. Заболевание может сопровождаться выделениями из влагалища. При наличии клинической картины врач назначает пациентке анализы на уреаплазмоз. Применяют микроскопию мазка, ПЦР, ИФА и культуральный посев для определения степени инфицирования и основного возбудителя: уреаплазмы уреалитикум или парвум.
Мазок на флору — это исследование под микроскопом клеток, взятых методом соскоба со стенок влагалища у женщин или секрета предстательной железы у мужчин. Этот экспресс-метод применяют при выраженных клинических проявлениях воспалительного процесса, при самопроизвольном выкидыше или внематочной беременности. При планировании беременности или лечении бесплодия мазок берут и у мужчин, и у женщин.

Для того чтобы результаты анализов были максимально точными, к отбору материала необходимо предварительно подготовиться. Это особенно важно для женщин:
- За двое суток до процедуры необходимо избегать сексуальных контактов, особенно без применения барьерных средств защиты. Нарушение этого правила может привести к тому, что результаты анализов будут ложноположительными.
- За сутки до процедуры нельзя использовать антибактериальные свечи и средства для интимной гигиены. Пренебрежение этим правилом может стать причиной ошибки — в анализах не будет обнаружена уреаплазма.
- По той же причине результаты анализов считаются непоказательными, если в течение 3–4 недель до исследования принимались антибиотики.
-
За 2 часа до процедуры отбора материала нельзя допустить мочеиспускание, чтобы не смыть мочой возбудителя с поверхности слизистой оболочки.
- Мазок берут на 3–4 неделе менструального цикла или через неделю после окончания менструального кровотечения. День цикла заметно влияет на концентрацию возбудителя в клетках эпителия.
У мужчин для микроскопии на уреаплазмоз отбирают секрет простаты. Для этого зонд вводится в уретру на глубину 3 см. Процедуру сопровождают болевые ощущения и дискомфорт, которые проходят в течение короткого времени.
У женщин для мазка на уреаплазмоз берется соскоб со стенок влагалища, уретры, шейки матки. Для этого используют одноразовый шпатель, отбор материала проводят в гинекологическом кресле. Процедура обычно безболезненна. Дискомфорт, болевые ощущения обычно свидетельствуют о воспалительном процессе.
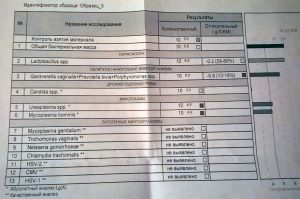
Полученный материал наносят на стекло, окрашивают и изучают под микроскопом. Подготовка мазка к чтению результатов осуществляется в течение 1 рабочего дня. Расшифровка анализа в данном случае заключается в подсчете количества лейкоцитов, эритроцитов и изучении состава флоры, в том числе лактобактерий, уреаплазм, микоплазм, трихомонад, гонококков, хламидий, кандид.
Если обнаружена уреаплазма в мазке, это еще не основание для постановки диагноза. Имеет значение количество микробных тел. Норма уреаплазмы в исследуемом материале — 103 КОЕ. Положительный результат на уреаплазмоз регистрируют в том случае, если количество микробных тел превышает 105 КОЕ. Стоит учесть, что без клинических проявлений и изменений уровня лейкоцитов в исследуемом образце, диагноз не считается подтвержденным.

- Для уретры норма составляет от 0 до 5 клеток в поле зрения.
- Для влагалища нормальное количество — от 0 до 10, а при беременности — от 0 до 20 клеток.
- Для шейки матки — от 0 до 30 лейкоцитов в поле зрения.
Превышение этих показателей и наличие эритроцитов в мазке свидетельствуют о воспалительном процессе.
Определить, ureaplasma parvum или ureaplasma urealyticum является возбудителем заболевания, с помощью простой микроскопии мазка невозможно. Для дифференциации видов необходимы более точные исследования: бакпосев, ИФА или ПЦР, для которых тоже используют мазок или соскоб со слизистой оболочки влагалища. Для пациента нет особой разницы, какая именно уреаплазма — парвум или уреалитикум — стала причиной заболевания. Врач в любом случае назначает антибиотикотерапию от всех видов уреаплазм, а иногда — и от возбудителей сопутствующих заболеваний.
Когда проводится анализ на уреаплазму у женщин, расшифровка результатов нередко выявляет сопутствующие заболевания: гонорею, трихомоноз, кандидоз, а также количество нормальной микрофлоры.
Уреаплазма (или Ureaplasma spp) — представитель семейства Mycoplasmataceae, присутствующий в микробиоценозе слизистой половых органов и мочевыделительной системы большинства относительно здоровых женщин. Патоген не всегда провоцирует развитие недуга (уреаплазменной инфекции): естественным барьером для роста и развития колоний возбудителя является иммунитет. Снижение уровня последнего становится поводом к активному размножению внутриклеточного микроорганизма и, как следствие — возникновению болезни.
На сегодняшний день ученым известно более полутора десятков серотипов рассматриваемых инфекционных агентов. Наибольший интерес для медицинских светил представляют 2 группы патогенов:
- Т-960 (другое название микроорганизмов — уреаплазма Parvum), колонии которых располагаются преимущественно в тканях половых органов сильной половины человечества. Согласно некоторым исследованиям, у мужчин эта группа микроорганизмов вызывает воспалительные процессы в простате и уретре. Уреаплазма парвум у женщин выявляется на порядок реже.
- Ureaplasma urealyticum, чаще встречающаяся у представительниц слабого пола. По мнению врачей, микроб негативно влияет на развитие эмбриона во время беременности.
Схемы терапии заболеваний, вызванных этими патогенами, одинаковы.
Термин «уреаплазмоз» — более привычное название рассматриваемого заболевания — во врачебной практике не используется. При обнаружении в анализах больного превышения показателей нормы уреаплазмы и наличия дополнительных симптомов ставится диагноз «уреаплазменная инфекция».
К прямым признакам болезни у женщин относятся:
- частое мочеиспускание, сопровождающееся резкими болевыми ощущениями, жжением;
- обильные выделения;
- зуд в промежности;
- боли в нижней части живота («тянущего» характера);
- снижение либидо;
- неприятные ощущения при половом сношении;
- кровяные включения в выделениях после сексуальных отношений;
- проблемы с наступлением беременности.
В медицинской литературе описаны случаи сопровождения недуга косвенными симптомами, в числе которых — сыпь на кожных покровах; нарушение работы печени, повышенная подверженность простудным заболеваниям.
Если инфицирование произошло при незащищенном оральном сексе, то признаками заболевания могут быть:
- налет на гландах;
- затрудненное глотание;
- боли при приеме пищи.
Следует знать, что уреаплазмоз может протекать без наличия ярко выраженных признаков. В этом случае женщина-носитель, не подозревающая о наличии заболевания, инфицирует партнера при незащищенном половом акте.
- резь и боли при мочевыделении;
- снижение либидо;
- незначительные выделения;
- болезненные ощущения в мошонке, внизу живота;
- неприятные ощущения во время полового акта.
Уреаплазмоз у женщин, находящихся в положении, может передаться ребенку двумя путями: внутриутробно и в процессе родов.
Заподозрить наличие у пациента описываемой инфекции и назначить дополнительные анализы может инфекционист или гинеколог, педиатр-неонатолог или уролог.
При отсутствии выраженных симптомов болезни показаниями к проведению специальных исследований является следующие моменты:
- Беспорядочная половая жизнь.
- Бесплодие.
- Наличие в гинекологическом анамнезе женщины внематочной или замершей беременности, невынашивания, патологий плода.
- Воспаления мочевыделительной системы.
Потребуется пройти дополнительные обследования и перед плановыми оперативными манипуляциями.
Современная медицина располагает несколькими способами определения наличия (отсутствия) колоний патогенов в организме человека.
Рассматриваемый культуральный метод исследования проводится чаще остальных. Материалом для проведения бакпосева является мазок, который берется из мочеполового канала либо из канала шейки матки.
Для культивирования патогенов образец помещается в особую емкость с питательной средой — чашку Петри. Если уреаплазмы в мазке присутствуют, то они будут образовывать колонии.
Для получения результатов, свидетельствующих о наличии или отсутствии вредоносных микроорганизмов в анализе, потребуется от 4 до 8 дней.
Дополнительно с определением присутствия микроорганизмов бакпосев позволяет выявить их чувствительность к антибиотикам.
Проведение ИФА (или серологического анализа) позволяет выявить наличие в организме пациента антител к инфекции. Исследуемый образец — кровь больного; длительность диагностирования материала — 24 часа. Многие специалисты считают результаты ИФА неточными, поскольку при сбоях в иммунитете антитила к уреаплазме могут не вырабатываться.
Большой процент вероятности постановки неправильного диагноза и объясняет непопулярность рассматриваемого метода. Его результаты, как правило, расцениваются в качестве ориентира для дальнейшего исследования состояния организма больного.
При отсутствии заболевания в графе бланка с указанием титра (количества антител) будет добавлено слово «норма». Поскольку специалисты разных медучреждений считают нормой у женщин разную степень наличия уреаплазм (подробнее об этом ниже), то цифра при прохождении обследования в нескольких больницах может быть неодинаковой.
Полимеразную цепную реакцию относят к высокоточным методам количественного определения отклонений от показателей нормы Ureaplasma spp., проводимым в кратчайший период времени (за 4 часа). Материал для исследования — выделения из половых органов, урина.
Недостатком ПЦР считается невозможность выявления активности патогена. Кроме того, анализ может быть:
- ложноотрицательным (при проведении антибиотикотерапии незадолго до сдачи образца);
- ложноположительным (в случае загрязнения исследуемого материала).
Метод ПЦР позволяет определить, какой тип уреаплазмы СПП является возбудителем заболевания — Parvum или Urealyticum.
Для уточнения диагноза лечащий врач может назначить комплексное проведение исследований (например, ПЦР и бакпосев). Такой подход позволит исключить и человеческий фактор, влияющий на результат диагностики (неправильную транспортировку материалов, некачественную подготовку пациента к сдаче анализа).
В целях получения максимально точных результатов анализов пациенту следует соблюдать несколько важных рекомендаций:
- Ужин накануне назначенной даты забора материалов должен быть диетическим.
- В день сдачи крови завтракать либо пить кофе (чай) нельзя.
- Время сбора урины на анализ — утреннее первое мочеиспускание.
- Перед сдачей мазка необходимо воздерживаться от сексуальных связей в течение 48 часов. При менструации, как правило, соскоб и мазок не берут. За 72 часа до посещения гинеколога не применяют вагинальные таблетки, контрацептивы-суппозитории и противозачаточные средства в форме линимента; за 8-10 часов — не проводят гигиену половых органов.
Чтобы результат мазка или соскоба содержали достоверную информацию, пациентка должна сдавать анализ в середине менструального цикла.
Однозначного ответа на вопрос, вынесенный в заголовок данного раздела, не даст ни один врач. Связано это с отсутствием точных исследований микроорганизма и вызываемого им заболевания.
В клинической практике принято считать показателями нормы уреаплазмы значение 10*4 (или 10 в 4-й степени на один миллилитр исследуемых материалов).
Вышеуказанный показатель называют усредненным, поскольку:
- ряд специалистов придерживается мнения о предельной черте нормы уровня уреаплазмы СПП в 10*5;
- некоторые исследователи считают максимальное количество патогенов в анализах — не более 10 3 КОЕ/мл.
Но, несмотря на вышеуказанные расхождения, специалисты единогласно утверждают: уреаплазма уреалитикум норма — это значения менее 10*4. Повышение показателя свидетельствует о наличии активных патогенов.
Подробнее о значениях, указанных в бланках результатов наиболее популярных типов диагностики, в таблице ниже.
Методика
у мужчин и женщин
допустимо10*4
Расшифровку полученных анализов должен проводить только лечащий врач, самостоятельно делать заключение о наличии превышения нормы уреаплазмы и применять антибиотикотерапию без консультации доктора запрещено. При высоких показателях специалист назначает дополнительные исследования и комплексное лечение.
Почему концентрация 10 4 КОЕ/мл считается количественной нормой? Ответить на вопрос поможет нижеследующая историческая справка.
Своими корнями значение уреаплазма уреалитикум нормы уходит в далекий 1956 год, когда исследователь Э.Касс разделил пациентов с бессимптомным протеканием болезни на 2 типа — нуждающихся в применении терапии, и тех, кому лечение не показано. Именно уровень 10*5 стал пограничным.
С мнением именитого ученого согласились его последователи. И лишь спустя пару десятков лет специалисты обнаружили, что недуг выявляется и у женщин, показатель уреаплазмы у которых находится в норме (или даже понижен на 1/3).
Как ни странно, но число исследований, проведенных в мире для определения нормальных показателей уреаплазмы уреалитикум, можно пересчитать по пальцам.
- анализ возникновения инфекций мочевыделительной системы у мужчин, обследование которых на наличие Ureaplasma urealyticum показывало значения от 10*4;
- теория Хоровитца об увеличении риска возникновения у родивших женщин такого недуга, как эндометрит, при высокой концентрации Ureaplasma spp (более 10*5) в их организме;
- изыскания 1988 г. о влиянии уреаплазмы при беременности на преждевременное родоразрешение.
Именно поэтому количественные показатели нормы Ureaplasma spp. закрепились на уровне 10 4 КОЕ/мл.
О негативном влиянии на развитие плода уреаплазменной инфекции, обнаруженной у дамы в положении, свидетельствуют многочисленные статистические данные.
Ureaplasma urealyticum, не купированная в период до зачатия ребенка, может стать фактором, который способен вызвать:
- гипоксию плода;
- нарушение маточно-плацентарного кровотока;
- замирание беременности;
- выкидыш;
- патологию развития эмбриона;
- малый вес у новорожденного.
Именно поэтому все гинекологи рекомендуют обследоваться на наличие заболевания задолго до планируемого зачатия.
Если беременность наступила, а при плановом обследовании на ИППП у женщины был диагностирован уреаплазмоз, пресекать недуг потребуется путем задействования антибиотикотерапии, что крайне опасно для плода.
Следует знать, что у многих дам, ожидающих ребенка, обнаруживается активный патоген. Норма уреаплазмы при беременности — 10 3 КОЕ/мл. При такой концентрации инфекционных агентов врач может посоветовать восстановить микрофлору половых органов путем использования местных средств (суппозиториев, вагинальных таблеток и пилюль).
При высоком значении (от 10*3) следует говорить о развитии воспалительных процессов, купировать которые могут только антибиотики в совокупности с иммуностимуляторами.
Перед процедурой ЭКО наличие показателей уреаплазмы, превышающих допустимые нормы (выше10 3 ), свидетельствует о необходимости назначения женщине терапии, нормализующей состояние микрофлоры и повышающей иммунитет.
Строго запрещено пытаться самостоятельно снизить увеличенные показатели нормы уреаплазмы в организме, проводя лечение антибактериальными препаратами без консультации акушера-гинеколога!
Уреаплазмоз — не приговор для ребенка и будущей матери. При тщательном соблюдении врачебных рекомендаций в 97% случаев уровень уреаплазмы возвращается к норме.
Схемы лечения уреаплазменной инфекции современной медициной проработаны досконально.
Нужно помнить, что в ряде случаев специалисты медклиник посоветуют пройти повторный курс терапии для полного излечения.
Каждая стадия болезни пресекается путем задействования различных типов медицинских товаров, а именно:
- острое протекание недуга потребует использования антибактериальных медикаментов;
- хроническая форма — комплексного применения лекарственных средств местного, общего типов действия и иммуномодуляторов;
- подострая купируется сочетанием общих и местных средств.
Включение в схемы лечения антибиотиков возможно лишь после определения резистентности патогенов к медицинским товарам антимикробного действия. На данный момент одного медикамента, губительно воздействующего на указанные группы уреаплазм у женщин и мужчин, нет, поэтому врач порекомендует одновременное задействование нескольких препаратов.
В числе антибиотиков, применяемых в борьбе с уреаплазменной инфекцией и выравнивающих норму уреаплазмы до требуемых значений:
- лекарства группы тетрациклинов (Доксициклин);
- представители ряда фторхинолов (Моксифлоксацин);
- медикаменты-макролиды (Кларитромицин).
С целью снижения негативного влияния антибиотиков на организм дополнительно будут назначены антимикозные медицинские товары (свечи, таблетки, суппозитории).
Решать, какие препараты следует принимать и сколько курсов лечения нужно пройти, может только врач.
При расчете дозировки специалист обязательно учитывает состояние больного, наличие в его анамнезе индивидуальной непереносимости лекарственных средств, тяжесть течения недуга.
В целях укрепления иммунитета пациенту будет предложено принимать иммуностимуляторы (например, Циклоферон).
Восстановление организма проводится при помощи:
- ферментов (в частности, Вобензима);
- биостимуляторов;
- антиоксидантов и адаптогенов (в числе последних — препарат Эстифан).
По окончании лечения специалисты медклиник рекомендуют пациентам пройти повторные анализы для определения нормы уреаплазмы.
Часто схема дополнительных проверок включает до 4 исследований, проводимых с интервалом в 3 месяца. Такая методика применяется в отношении пациентов группы риска:
- женщин, часто меняющих половых партнеров;
- дам со слабым иммунитетом;
- представительниц прекрасного пола, имеющих в анамнезе инфекционные заболевания органов малого таза.
Дальнейшая сдача биологических материалов на определение нормы уреаплазмы назначается ежегодно.
Игнорировать рекомендации врачей не следует: хронические формы уреаплазменной инфекции чреваты развитием серьезных осложнений, в числе которых — восходящий пиелонефрит, аднексит и вторичное бесплодие.
ПЦР расшифровывается как полимеразная цепная реакция. С ее помощью можно обнаружить в исследуемом материале ДНК или РНК конкретного возбудителя. Это очень точный метод, для его проведения достаточно одного мазка из цервикального канала, уретры или влагалищных стенок.
Как готовиться:
-
Перед проведением нельзя ходить в туалет по-маленькому, чтобы не смыть болезнетворных микробов с мочой и не испортить результат исследования;
- За двое суток до исследования нельзя использовать местные контрацептивы и лекарственные средства. Следует воздержаться от половых контактов также на два дня до сдачи ПЦР.
- Чувствительность метода близка к 100%. Это означает, что даже небольшое количество уреаплазмы в организме будет обнаружено с помощью полимеразной цепной реакции;
- Обнаруживает возбудителя даже при бессимптомном течении заболевания и хронических ЗППП;
- ПЦР нужно проводить тогда, когда нет других клинических и лабораторных данных, она поможет определить микроб в инкубационном периоде, когда он только «осваивается» и ищет место прикрепления.
- ПЦР не подходит в том случае, когда необходимо как можно быстрее проверить результат терапии, потому что ее РНК содержится в организме несколько дольше даже при успешном лечении. ПЦР годится через пару недель после последней принятой таблетки от уреаплазмы, ведь раньше этого срока реакция покажет ложноположительный результат;
- Определяется только наличие или отсутствие микроба у человека, нельзя судить о степени тяжести болезни, а также активности бактерии и ответе микроорганизма на ее внедрение.
Когда могут быть ложноотрицательные результаты? Бывает и такое, что метод «проглядел» уреаплазму. Но вина в этом лежит не на нем.
Причины ложноотрицательного результата:
- Был неправильный забор материала для анализа;
- Соскоб исследовали в спешке, не заметив микроорганизм;
- Причиной мнимого отсутствия возбудителя может быть неисправность аппарата;
- Исследуемый забыл о том, что перед сдачей анализа из мочеполовых органов нельзя мочиться в течение двух часов;
- Пациент в течение последнего месяца лечился антибактериальными препаратами, которые действуют на уреаплазму, а женщина проводила спринцевания;
- РНК нет в исследуемом материале, так как бактерия находится в более отдаленных местах (яичники, предстательная железа и др.).
Анализ ПЦР очень эффективен в отношении практически всех микробов, вызывающих ЗППП. Но, помимо наличия бактерии, нужно еще и определить, как на него реагирует иммунная система, что делает для его ликвидации. Поэтому лучше ПЦР комбинировать с другими не менее эффективными методами, например, бактериальным посевом крови, чтобы быстрее начать правильное лечение.
Для его проведения нужно взять соскоб со слизистой оболочки уретры мужчин, канала шейки матки и влагалищного свода у женщин. Иногда подойдет и утренняя моча. Собранный материал помещают в специальную питательную среду, которая способствует росту колонии бактерий. Это необходимо для определения количества микробов и их активности.
Как готовиться:
- Утром нужно принять душ, уделяя особое внимание чистоте половых органов, и надеть свежее нижнее белье – это нужно для того, чтобы смыть лишние бактерии и не испортить результат исследования;
- Не мочиться до сдачи анализа. Иногда не только берут мазок, но и просят сдать утреннюю мочу;
- Посев делается не ранее, чем через два дня после окончаний менструации у женщины.
- Доктор может подсчитать количество микроорганизмов и определить степень тяжести болезни;
- Изучается вид и чувствительность бактерии к антибактериальным препаратам: это нужно для того, чтобы знать, каким лекарством лечить, чтобы оно наверняка подействовало, ведь у каждого вида микроорганизма своя чувствительность.
-
Длительность исследования, посев и рост колоний осуществляется в течение трех дней;
- Если неправильно подобрать питательную среду, результат будет неверным.
В норме результат посева крови отрицательный. При бессимптомном носительстве в расшифровке будет написано 10 в 4 степени. Показатель более 10 в 4 степени свидетельствует об активности инфекции.
Посев – один из самых точных анализов для диагностики уреаплазмоза. Помимо определения степени тяжести болезни, он помогает определить чувствительность возбудителя к антибиотикам, что очень важно для дальнейшего лечения.
ИФА – это иммуноферментный анализ крови. Его суть основывается на специфичной реакции организма «антиген-антитело». В крови человека после его заражения какой-то инфекцией циркулируют антигены возбудителя. Они воспринимаются плохими, чужеродными. В ответ на них у человека вырабатываются антитела, они защитники иммунной системы. В зависимости от давности заражения и степени тяжести в крови определяется разное число и несколько разновидностей антигенов и антител.
Антитела имеют синоним – иммуноглобулины. Для того чтобы правильно лечить инфекцию, нужно определить хотя бы 3 класса иммуноглобулинов из 5.
Иммуноглобулины класса М (IgM) определяются в крови в первые два месяца после заражения инфекцией. Они появляются раньше остальных, где-то на 5й день контакта с возбудителем и свидетельствуют об остром периоде болезни или обострении хронического процесса.
Иммуноглобулины класса G (IgG) появляются через 21-28 дней после заражения и циркулируют в крови в течение многих месяцев и даже лет. Говорят о хроническом течении заболевания либо один или несколько раз перенесенной инфекции.
Иммуноглобулины класса А (IgA) возникают в крови через 2-4 недели после первичного заражения или обострения хронической инфекции. 80% всех IgA находятся в секрете слизистых оболочек. Их исчезновение свидетельствует о выздоровлении. Расшифровка, включающая в себя иммуноглобулины класса А, говорит о хронизации процесса.
Как готовиться:
- Забор крови производится натощак;
- Перед ним нельзя принимать пищу в течение 12 часов;
- За несколько дней запрещено употреблять алкоголь и некоторые лекарственные средства, перечень которых вам даст врач, отправляющий вас на это исследование.
- Высокая чувствительность, следовательно, точность метода;
- Раннее нахождение микроба в крови, что означает возможность сразу лечить пациента;
- Отслеживание динамики болезни, основываясь на нормах появления иммуноглобулинов в крови;
- Быстрота исследования, что позволяет делать массовый скрининг (обследование);
- Невысокая цена вопроса.
- Иногда дает ложноположительные или ложноотрицательные результаты. Причинами являются: наличие ревматического фактора у исследуемого, его нелеченые болезни, на которые выработались схожие антитела, нарушения метаболизма и побочные эффекты некоторых препаратов.
В норме у человека нет антител к уреаплазме.
Проходя диспансеризацию, мужчины и женщины сдают мазки на флору, тем самым ограждая себя от незнания о скрытых инфекциях. В результатах может быть некоторое количество стафилококков, стрептококков, грибков и уреаплазмы. Наличие далеко не всех патологических микробов нужно лечить. Врач, сравнивая нормы и полученный результат, дает рекомендации о дальнейшей терапии или ее отсутствии.
Как проводится:
- Материал у женщин собирается из уретры, со стенок влагалища и шейки матки;
- Гинеколог сначала вводит во влагалище расширительные зеркала, затем собирает материалы.
- В течение двух дней воздержаться от сексуальных контактов;
- Не мочиться за 2-3 часа до взятия мазка;
- Не лечиться в течение недели перед диагностикой вагинальными свечами.
Успешность лечения зависит от правильно поставленного диагноза, а последний, в свою очередь, от достоверности результатов обследования. Старайтесь следовать рекомендациям по подготовке к сбору материала, и ваш врач не ошибется с назначением вам терапии.
Медицине известны несколько вариантов исследований, при помощи которых определяется уреаплазма. Правильная диагностика, таким образом, должна не просто подтвердить наличие микроорганизмов в крови, но и определить их концентрацию. При этом стоит учитывать, что 60% здоровых людей могут иметь в своем организме такой тип микробов, которые не наносят им никакого вреда. К примеру, наличие уреаплазмы уреалитикум может свидетельствовать об абсолютном здоровье человека.
Существует три варианта исследования, посредством которых определяется уреаплазмоз:
- Первый анализ представляет собой тестирование крови на наличие в ней глобулинов класса LgG. Он свидетельствует о состоянии иммунной защиты организма, способного бороться с патогенными микроорганизмами. Называется этот способ анализа иммуноферментным.
- Тест ПЦР. Полимеразная цепная реакция считается наиболее точным методом, который не только определяет сам факт возбудителя, но и его тип и посев. Такой тест позволит определить наличие микроорганизмов на самом раннем этапе заражения.
- Культуральный посев на уреаплазмоз. Такой анализ имеет смысл в том случае, если факт наличия возбудителя был уже обнаружен и требуется узнать его тип и концентрацию.

Очень удобным для исследования концентрации возбудителей уреаплазма парвум является такой биологический материал, как выделения из влагалища женщины и уретры мужчины.
Для определения значений концентрации микроорганизмов принято использовать следующие методики:
- Введение на определенное количество времени во влагалище или уретру специальной нейтральной жидкости. Далее она отбирается оттуда при помощи приборов с градуировкой.
- Соскоб со слизистой поверхности шейки матки или уретры. Отобранный материал сразу же переносится в специальную среду, которая не оказывает на него влияния. Большинство лабораторий работает именно по такому способу.
- Получить сведения о концентрации возбудителя уреаплазма парвум можно при помощи тампона, который вводится во влагалище на некоторое время. Далее происходит оценка выделений, остающихся на тампоне.
Несмотря на столь большое количество вариантов исследования, при заборе материала у женщин следует учитывать день цикла, поскольку отслоения вагинального эпителия существенно варьируются.
Однако далее было доказано, что мужчины и женщины, концентрация условно патогенных микроорганизмов в анализах которых не превышает указанной нормы, подвергаются заболеваниям мочеполовой системы. Это дало необходимость снизить планку нормы до 10*4.

Терапия уреаплазмы может потребоваться в следующих случаях:
- Невынашивание беременности, что может провоцировать возбудитель в повышенной концентрации.
- Бесплодие и активное его лечение.
- Наличие симптомов воспаления, при условии, что в мазке отсутствуют любые иные возбудители. Это будет являться прямым доказательством того, что причиной воспаления является именно этот тип бактерии.
- Слишком сильное превышение нормы, которое, по мнению врача, может нести за собой тяжкие последствия.
- Планируемая операция, которая будет проводиться непосредственно на мочеполовой системе.
- Планирование беременности, если будущая мама решилась провести полное тестирование организма перед пополнением семьи.

Таким образом, назначать правильное лечение врач может только проведя правильное исследование организма не только по поводу концентрации микроорганизмов, но и насчет устойчивости к ним к антибактериальным средствам того или иного класса. Особенно внимательно лечение такого типа недуга проводится у беременных, которым запрещено большинство антибактериальных средств.
Лечение, если врачом была установлена такая необходимость, должны проходить оба партнера. Обязательно также предварительная сдача анализов на концентрацию возбудителей.
Несмотря на свою бактериальную природу, уреаплазма далеко не всегда требует лечения. Необходимость в терапии зависит непосредственно от посева патогенных микроорганизмов, установить который врач может при помощи соскоба внутри влагалища у женщин или канала уретры у мужчин.
источник

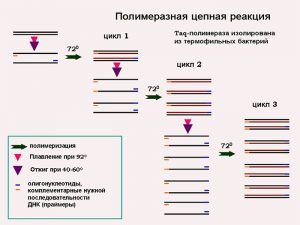 ПЦР или полимеразная цепная реакция. Исследование ДНК уреаплазмы во взятом образце. Этот метод позволяет выявить причину появления заболевания и имеет очень высокую точность (до 98%). Еще плюсами считают то, что анализ проходит быстро и позволяет определить количество ДНК микроорганизмов и их значение. Но есть и недостатки. Как следствие скорости метода, результат может быть ложным. То есть, если пациент только прошел лечение, то анализ может быть все еще положительным.
ПЦР или полимеразная цепная реакция. Исследование ДНК уреаплазмы во взятом образце. Этот метод позволяет выявить причину появления заболевания и имеет очень высокую точность (до 98%). Еще плюсами считают то, что анализ проходит быстро и позволяет определить количество ДНК микроорганизмов и их значение. Но есть и недостатки. Как следствие скорости метода, результат может быть ложным. То есть, если пациент только прошел лечение, то анализ может быть все еще положительным.
 За 2 часа до процедуры отбора материала нельзя допустить мочеиспускание, чтобы не смыть мочой возбудителя с поверхности слизистой оболочки.
За 2 часа до процедуры отбора материала нельзя допустить мочеиспускание, чтобы не смыть мочой возбудителя с поверхности слизистой оболочки. Перед проведением нельзя ходить в туалет по-маленькому, чтобы не смыть болезнетворных микробов с мочой и не испортить результат исследования;
Перед проведением нельзя ходить в туалет по-маленькому, чтобы не смыть болезнетворных микробов с мочой и не испортить результат исследования; Длительность исследования, посев и рост колоний осуществляется в течение трех дней;
Длительность исследования, посев и рост колоний осуществляется в течение трех дней;