Амниоцентез при беременности – это один из широко применяемых методов в перинатальной медицине.
Это исследование, по проведению которого можно понять, чем болен будущий малыш, имеет ли он отклонения в физическом развитии или на генном уровне.
Амниоцентез при беременности – это прокол тонкой иглой брюшной стенки с целью забора околоплодных вод. Амниотическая жидкость забирается шприцом из плодного пузыря.
Данный анализ не является обязательным в период вынашивания ребёнка. Он назначается сугубо по ряду факторов для точной перепроверки диагноза, поставленного лечащим гинекологом женщины.
Согласно медицинским отзывам амниоцентез – это такое исследование, которое проводится в весьма редких случаях, так как он может нанести вред здоровью малыша и повлиять на его развитие. Данная процедура делается исключительно с согласия беременной женщины.
Врач лишь назначает или рекомендует пункцию, а делать её или нет, решать только будущей матери. При отправлении беременной на процедуру гинеколог обязательно должен проконсультировать женщину о возможных рисках.
Амниоцентез делается на разных сроках беременности. Впервые его можно проводить после 10 недели.
В этот период оканчивается формирование многих будущих органов малыша, поэтому благодаря пункции можно получить достоверную информацию о его физическом и генном здоровье.
Врачи настаивают, чтобы амниоцентез проводился с 15 до 20 неделю. В этот период значительно снижается риск повреждения плода, количество околоплодных вод увеличивается, поэтому пункцию взять легче. Сроки проведения амниоцентеза напрямую зависят от цели.
Обратите внимание! Если процедура предназначена для диагностики генетических заболеваний, то забор осуществляется на 15 неделе, а если необходимо проверить формирование лёгких, то процедура проводится в третьем триместре.
На последних месяцах исследование делается с целью оценки состояния малыша в ситуации резус-конфликта.
Если по каким-либо медицинским причинам (зачастую это патологии плода, несовместимые с жизнью) женщине предписан аборт, то посредством проведения амниоцентеза в мочевой пузырь вводят инъекционные абортивные препараты для прерывания беременности.
Техника выполнения амниоцентеза подразумевает под собой прокол живота.
Изначально женщине делается УЗИ с целью оценки расположения плода и плаценты для того, чтобы не поранить малыша. После этого врач обрабатывает живот беременной специальными антисептическими средствами.
Затем в переднюю стенку брюшины аккуратно вводится игла со шприцом. Данный процесс постоянно контролируется врачом ультразвукового исследования. Иглой набирается около 20 – 30 миллилитров амниотической жидкости, которая потом сдаётся в лабораторию.
Процедура осуществляется без применения обезболивающих средств. В редких случаях врач назначает местную анестезию.
После взятия пункции врач при помощи УЗИ оценивает состояние плода.
Если у беременной резус-конфликт, то на протяжении 3 последующих суток ей делаются инъекции антирезусного иммуноглобулина.
Результаты анализа приходится ожидать от 2 до 3 недель.
Показаний для амниоцентеза не очень много. Данную процедуру предлагают пройти женщине, если у неё в роду имеются родственники, болеющие хромосомные заболеваниями.
Также она рекомендована беременным после 35 лет. Но делать или нет амниоцентез по возрасту решает только женщина.
Всё дело в том, что после 35 лет у женщин повышается риск появления в яичниках лишней 21 пары хромосом. Это связано с возрастными изменениями в женской репродуктивной системе. Излишняя хромосома вызывает болезнь Дауна у плода.
Проведения амниоцентеза из-за возможного наличия лишней 21-й пары хромосом
Также показаниями будут служить результаты ультразвукового обследования или биохимического скрининга. Если при прохождении УЗИ на 12 неделе ширина воротниковой зоны больше 3 мм (норма 2 мм) — это повод для проведения амниоцентеза.
Увеличенное пространство между шейной костью и кожей плода указывает на генетические аномалии, в частности на синдром Дауна.
Показаниями для прохождения данной процедуры являются результаты биохимического анализа крови: уровень ХГЧ (хорионический гонадотропин человека) больше 288 мЕД/мл, уровень РАРР-А (специфический белок плазмы крови) ниже 0.6 МоМ.
Процедура противопоказана при:
- Повышенной температуре тела.
- Обострениях хронических недугов.
- Наличии инфекций.
- Угрозе выкидыша (тонус матки, отслойка плодного яйца).
- Выделениях с примесями крови.
- Плацентарном расположении на передней стенке матки.
- Миомах.
- Аномалиях строениях матки.
- Поражениях живота вследствие воздействия инфекции.
- Тробоцитопении (плохая свёртываемость крови).
Амниотическая жидкость содержит мелкие частички кожного покрова будущего малыша и вещества, которые позволяют провести полный анализ состояния крохи. Амниоцентез показывает не только генетические заболевания или отклонения, но и группу, резус крови плода.
По результатам анализа можно определить кариотип будущего малыша. Это набор хромосом, определяющий все особенности организма: цвет волос, глаз и кожи, формы частей тела.
По кариотипу можно рассмотреть хромосомные болезни. В норме их должно быть 46, но если анализ показывает, что их больше или меньше, то это означает, что будущий малыш родится с патологией.
Выявление синдрома Эдвардса при процедуре исследования амниоцентеза
Как выглядят результаты амниоцентеза по кариотипу (какие синдромы пункция показывает):
- Дауна.
- Тернера – Шершевского.
- Клайнфельтера.
- Эдвардса.
- Патау.
Синдром Дауна характеризуется кариотипом в 47 хромосом. Заболевание проявляется в замедленном развитии малыша, немного скошенном затылке, приплюснутом носике и косом разрезе глаз.
Синдром Тернера – Шершевского свидетельствует об отсутствии одной Х-хромосомы, то есть у плода их всего 45 вместо положенных 46. Данная патология проявляется в виде умственной отсталости, непропорциональном строении тела, короткой шеи и половом инфантилизме.
При синдроме Клайнфельтера количество хромосом может быть 47 и больше. Кариотип – ХХY. Патология подразумевает умственную отсталость и аномальное строение зубов, костной системы человека.
Обнаружение гемофилии при помощи амниоцентеза
При синдроме Едвардса результат анализа показывает кариотип в 47 хромосом (лишняя в 18 паре – D18+). Патология широко распространена, как и болезнь Дауна. Появляется она в связи с возрастом родителей, а именно матери. «Зарождение» патологии происходит при нерасхождении аутсом на стадии гамет (деления).
Синдром Эдвардса характеризуется нарушениями строения лица и наличием спинномозговых грыж. Согласно медицинской статистике 90% детей с данной патологией умирает, не доживая до года.
При синдроме Патау наблюдается 47 хромосом (D13+). Патология характеризуется аномалиями черепа и лица.
Помимо генетических аномалий процедура забора околоплодных вод показывает мышечную дистрофию и серповидно-клеточную анемию. Также по результатам анализа можно увидеть наличие болезни Тея-Сакса, характеризующееся поражением центральной нервной системы и мозга плода.
Помимо неё амниоцентез показывает гемофилию – редкое наследственное заболевание, проявляющееся нарушением свёртываемости крови.
По результатам пункции видны дефекты нервной трубки у плода:
- Миеломенинголецеле (выпадение мозговых оболочек).
- Незаращение нервной трубки.
Медики изначально предупреждают беременную, что иногда амниоцентез вызывает риски для плода. После проведения процедуры может случиться самопроизвольный выкидыш. При взятии пункции можно поранить малыша иглой.
Последствием от амниоцентеза может стать повреждение мочевого пузыря или преждевременная родовая деятельность.
Редко случается хориомниотит – воспалительный процесс оболочек плода и инфицирование околоплодных вод.
Хориомниотит в следствии проведения амниоцентеза
Согласно отзывам женщин, кто делал амниоцентез, часто последствием становится отслойка плаценты. Данная патология не является критической при постоянном наблюдении медиков.
Другие последствия после проведения амниоцентеза при беременности согласно отзывам:
Пункция взятия амниотической жидкости имеет хоть небольшие, но все же риски для плода. Поэтому иногда женщинам врачи рекомендуют пройти неинвазивный пренатальный тест. Это исследование проводится методом забора венозной крови.
Затем плазма помещается в специальный аппарат, который охлаждает её до нужной температуры. После этого сотрудники лаборатории выделяют ДНК плода из крови, который отправляют в амплификатор. В данном аппарате в искусственных условиях происходит размножение генного материала будущей крохи.
После этого проводится математический обсчёт ДНК малыша при помощи компьютерных программ. Данный тест показывает наличие всех генетических аномалий у крохи в утробе матери.
Неинвазивный пренатальный тест как замена амниоцентезу
Расшифровать результаты анализа может только врач-генетик. Многие беременные с появлением данного исследования начали задумываться, а что лучше: амниоцентез или неинвазивный пренатальный тест?
Однозначно ответить нельзя. Всё зависит от показаний и противопоказаний.
Амниоцентез – это забор жидкости с плодного пузыря, поэтому возможность получения нежелательных последствий от данного вмешательства выше. При неинвазивном пренатальном тесте риски отсутствуют, но и точность результата не такая, как при пункции.
Амниоцентез назначается врачом, а кровь сдать можно по желанию. Многие беременные изначально делают неинвазивный пренатальный тест для перестраховки. Если по его результатам видны отклонения от нормы, то женщины проходят процедуру забора амниотической жидкости.
Согласно отзывам амниоцентез больше полезен, чем вреден для женщин. Да, негативные последствия после его проведения имеются.
Но сделав пункцию, женщина знает о возможных пороках и патологиях своего будущего малыша и может принимать решение оставить его или прервать беременность.
источник
В этой статье мы рассмотрим основные показания для применения амниоцентеза и поговорим подробно что такое пункция при беременности и как ее проводят. Современные методики медицины позволяют моделировать, прогнозировать и вести многие сложные процессы, давая на выходе результат близкий к абсолюту. Это касается, в том числе и беременности, где вы можете заранее знать что , где и как будет происходить и на что вам следует обратить особое внимание. На нынешнем этапе времени врачи применяют массу различных методов, благодаря которым они способны направлять текущую беременность в нужном направлении и отсеивать неблагоприятные факторы. Нередко на ранних сроках вынашивания ребеночка при подозрении на неблагоприятную ситуацию происходит такая процедура, как амниоцентез при беременности или как его еще называют пункция.
Амниоцентез – это такая процедура, которая преимущественно проводится в интервале 14-16 недели беременности при подозрениях на патологии в развитии плода, в ходе которой происходит забор околоплодных вод и их анализ, позволяющий говорить о наличии или отсутствии проблем. Анализ околоплодной жидкости дает очень точные показатели и его достоверность приближается к 98 %. Методика также является довольно безопасной, поэтому ее довольно часто применяют. Пункция при беременности проводится по предложению врача и с согласованием с беременной.
Давайте посмотрим основные ситуации при которых рекомендуется сделать анализ околоплодной жидкости.
- при вероятности угрозы плоду и самой женщине
- при подозрении на синдром Дауна
- если было проведено узи и выявлены отклонения в развития хромомом ,
- если при предыдущей беременности были обнаружены генетические отклонения в развитии
Амниоцентез при беременности проводится под общим обезболивающим . Сначала с помощью узи определяется точка забора околоплодной жидкости, а потом тонкая игла вводится в брюшную полость матери. Это высокоточная манипуляция, и она исключает задевание каких-то органов и тем более ребенка. Стоит отметить, что при всей своей точности проведении и обработки результатов даже при подозрениях на патологии не всегда амниоцентез подтверждает проблему. В ходе анализа изучаются хромосомный набор будущего ребенка, позволяющий сказать будут или не будут у него генетические отклонения, выявить вероятность наличия болезни Дауна .
Метод может применяться и на более поздних сроках ( 20-28 недели) с целью:
- оценки зрелости определенных органов ребеночка
- определения инфекционных процессов , если они имеют место
- для исследования уровня белка являющегося показателем возможных отклонений в развитии
- для оценки гемолитической болезни плода.
Пункция при беременности – довольно информативная процедура, дающая как общую так и отдельную оценку жизненно важных параметров организма.
Отношение к этой процедуре остается двойственной: одни полагают ее жизненно важной при изучении возможных патологий и искусственном прерывании беременности, другие считают бесполезной из-за того что не все маркеры являются показательными и говорят о наличии той или иной проблемы. Если же врач предлагает вам провести анализ околоплодной жидкости во время беременности, обязательно осведомитесь у него какие подозрения для этого есть и чем это может грозить вам и ребенку. Конечная ответственность в принятии решения в ту или иную сторону ляжет на ваши плечи, и только вы будете направлять процесс развития собственной беременности. Пользуйтесь современными методами диагностики и ведения беременности себе во благо. При каких либо сомнениях и опасениях прямо задавайте тревожащие вас вопросы врачу и при необходимости проходите дополнительные обследования, если существует вероятность неблагоприятного развития ситуации для вас и ребенка.
источник


Большинство женщин, ожидающих ребеночка, обращают внимание на изменения пупочной впадины при беременности. В этой статье попробуем разобраться, какие изменения ожидают пупок при беременности и стоит ли присматриваться к этим изменениям.
Во втором триместре беременности будущая мама может обнаружить, что ее пупок начал выпирать. Пупок при беременности у многих вызывает беспокойство, однако поводов для волнения все-таки нет – как у худеньких женщин, так и у склонных к полноте, пупочное кольцо во втором триместре может резко расшириться. После родов, как правило, пупок принимает свою первоначальную форму, а вот на протяжении беременности может резко уменьшиться его глубина.

Если будущая мама с детства не любила физкультуру, а занятия спортом до беременности были также далеки от нее, как от земли альфа центавра, то боль в пупочном кольце может быть следствием слабых мышц брюшного пресса. Это может быть в определенной степени опасно для будущей мамы, так как может привести к пупочной грыже.
Во избежание неприятных последствий специалисты советуют прибегнуть к помощи специальных бандажей и кремов от растяжек. Обязательно следите за своим стулом – он должен быть регулярным. Запоры в такой ситуации попросту недопустимы.
Пупок при беременности может болеть не только по физиологическим причинам. Боль в пупке может свидетельствовать о более серьезных проблемах, таких как кишечная инфекция или аппендицит. Если боли в области пупка очень сильные не проходят в течении длительного периода времени (больше суток), сопровождается тошнотой, рвотой, повышением температуры тела и расстройством желудка – незамедлительно обращайтесь к врачу. Вовремя обнаружив болезнь и приняв все необходимы меры, можно будет избежать печальных последствий.
Новое время диктует новую моду, и любители пирсинга во всех частях тела, в том числе и в пупке, также становятся счастливыми будущими мамами. Большинство женщин, носящих сережку в пупке, не хотят снимать ее во время беременности по понятным причинам. Все зависит от ваших индивидуальных особенностей. Иногда, врачи советуют хотя бы на время снимать сережку, чтобы избежать растяжек. Иногда этого не требуется. Но если из-за пирсинга у вас появляются болезненные ощущения в области пупка, лучше от него отказаться. Красота хоть и требует жертв, но не таких.
Если у вас появилось непреодолимое желание проколоть пупок во время беременности, лучше попытаться это желание преодолеть. Проблема в том, что место прокола заживает очень долго, при беременности этот период растянется на большее время. Это повышает риски попадания в открытую рану инфекции, что может привести к заражению и гниению. Согласитесь, подобные процессы совершенно неуместны при беременности. Более того, такая проблема устраняется исключительно медикаментозной терапией, а в период беременности прием любых лекарств остается под большим вопросом. Так что все эксперименты с телом и внешностью перенесите на послеродовой период.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Пуповина – это орган в виде длинной тонкой трубки, связывающий плод с организмом матери.
Формирование органа начинается со второй недели вынашивания, по мере увеличения плода увеличивается и пуповина.
Длина этого органа может достигать 60 сантиметров, диаметр 2 сантиметров. Поверхность покрыта особыми плодными оболочками. Трубка эта достаточно плотна, на ощупь походит на плотный шланг.
Так как основной функцией органа является снабжение плода питательными веществами и отведение продуктов обмена веществ, основа его – это кровеносные сосуды: 2 артерии и вена. Изначально формируется 2 вены, но в процессе развития плода одна из них закрывается. Сосуды очень хорошо защищены от пережатия и разрыва. Они окутаны оболочкой из густого желеобразного вещества, именуемого вартоновым студнем. Это же вещество несет функцию передачи некоторых веществ из крови плода в околоплодную жидкость.
По вене к плоду поступает артериальная кровь, богатая питательными веществами и кислородом, по артериям уже отработанная венозная кровь отводится из организма плода в плаценту, которая осуществляет функцию очистки (печень плода пока еще не в состоянии справиться с этой работой). У плода перед появлением на свет через артерии проходит 240 мл крови в минуту, у плода на двадцатой неделе – лишь 35 мл в минуту.
Кроме вышеперечисленных элементов, в пуповине присутствуют:
- Желточный проток – по нему к эмбриону поступают питательные вещества из желточного мешка,
- Урахус – соединительный канал между плацентой и мочевым пузырем.
Процедура проводится под контролем ультразвука. С помощью толстой иглы прокалывается пуповина в том месте, где она прикрепляется к плаценте и берется проба крови.
Процедура проводится в диагностических целях при подозрении на:
- Наследственную нейтропению,
- Хронический гранулематоз,
- Смешанный иммунодефицит.
Чаще всего данный анализ назначают в тех случаях, когда ультразвуковое обследование на поздних сроках вынашивания выявляет нарушения развития. В таких случаях необходимо провести анализ кариотипа (набора хромосом) плода. Результат с помощью особых методов анализа можно получить уже через двое – трое суток после забора крови.
Еще несколько лет назад кордоцентез (исследование пуповинной крови плода) использовали для определения гемофилии, талассемии, гемоглобинопатии, синдрома Дауна. Сегодня для этих целей используют анализ околоплодных вод, а также биопсию ворсинок хориона (БВХ).
Для того чтобы по сосудам пуповины нормально проходила кровь, необходимо поддерживать определенный уровень гормонов в вартоновом студне. Во время родов в организме резко увеличивается количество окситоцина – гормона, провоцирующего родовую деятельность. Сосуды сжимаются и кровоток прекращается – начинается атрофия органа, протекающая на протяжении нескольких часов после появления ребенка на свет.
Уже через 15 минут после рождения малыша, кровообращение в пуповине останавливается (если роды проходят без патологии). В этом процессе определенную роль играет и температура среды – при охлаждении сосуды также сжимаются.
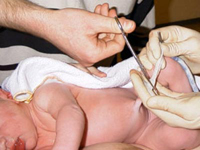
Сегодня множество споров идет о том, как быстро нужно перерезать пуповину малышу: тотчас после появления на свет или после того, как она перестанет пульсировать.
В Америке и Европе процедуру это осуществляют в течение 30 – 60 секунд после рождения малыша. Существует мнение, что малыш не получает пуповинную кровь, очень полезную для него и может заболеть анемией.
Американские ученые провели исследование, которое доказывает, что перерезание, сделанное чуть позже, уменьшает вероятность развития сепсисов, респираторных заболеваний, болезней органов дыхания, анемии, кровоизлияния в мозг, а также нарушения зрения.
Согласно исследованиям специалистов из Всемирной организации здравоохранения, за 60 секунд после появления на свет в организм малыша поступает 80 мл крови из плаценты, а спустя еще 2 минуты – 100 мл. Это дополнительный источник железа для новорожденного, достаточный для обеспечения малыша этим элементом на целый год!
Под термином «позднее» перерезание специалистами подразумевается перерезание спустя 2 – 3 минуты после рождения. Не следует путать это с некоторыми практиками диких племен, оставляющих пуповину не перерезанной вообще (через несколько дней она отсыхает сама). Что же касается перерезания после полного прекращения пульсации или через 5 минут после появления на свет, у таких деток чаще наблюдается функциональная желтуха. Поэтому все хорошо в меру.
Обычно достаточно ежедневной обработки области пупка зеленкой, перекисью водорода, не мочить до тех пор, пока не отпадет остаток пуповины. Следует также давать «подышать» пупку во время смены подгузника по минутке.
Но иногда заживление ранки осложняется. Требуется помощь врача:
- Если тельце вокруг ранки припухло и покраснело,
- Если из ранки вытекает зловонная, напоминающая гной жидкость.
Нормой является, если до полного заживления из ранки выделяется немного сукровицы.
В ходе ультразвукового обследования исследуются такие параметры, как:
- Место соединения плаценты и пуповины,
- Место соединения пуповины и брюшной стенки плода,
- Наличие нормального числа артерий и вен.
Исследование позволяет обнаружить расширения пупочного кольца, синдром единственной артерии (часто комбинируется с врожденными пороками сердца и другими генетическими нарушениями), обвитие вокруг шеи, кисты.
Допплерометрия позволяет выявить нарушение кровообращения в сосудах плаценты и в теле плода.
Причины патологии:
- Периодические стрессы,
- Нехватка кислорода.
При первом случае в организм плода попадает повышенное количество адреналина, заставляющего его активно двигаться.
Во втором же случае недостаток кислорода причиняет дискомфорт плоду, что также заставляет его больше двигаться, усиливая кровообращение и тем самым получать больше кислорода.
Ребенок может сам «запутаться» в пуповине, а через некоторое время распутаться. Поэтому данное состояние не всегда является опасным.
Обвитие можно обнаружить с помощью УЗИ с пятнадцатой недели вынашивания. Для того чтобы определить насколько сильно тельце малыша сдавливается, делается допплерометрия. В том случае, если существует вероятность кислородного голодания, обследование проводится не один раз.
Как предотвратить обвитие?
- Больше бывать на свежем воздухе, гулять, делать легкую гимнастику,
- Избегать стрессов,
- Делать специальную дыхательную гимнастику,
- Вовремя посещать консультации гинеколога и проходить все необходимые обследования.
Если длина пуповины меньше 40 сантиметров, а иногда даже до 10 сантиметров, говорят об укорочении. При такой короткой пуповине существует высокая вероятность неправильного положения плода. Короткая пуповина может создавать тугие петли на шейке малыша. Кроме этого, во время родов ребенку тяжелее переворачиваться и проходить через родовые пути. При сильном натяжении существует вероятность отслойки плаценты.
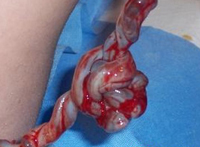
Опасность такой узел представляет во время родов, так как при прохождении плода по родовым путям узел может затянуться, плод начнет задыхаться. Если ребенок не появится на свет очень быстро, он может умереть. Такое случается в десяти процентах случаев.
Ложный узел – это увеличение диаметра пупочного каната.
Причины:
- Варикозное расширение сосудов,
- Извитость сосудов,
- Смещение вартонова студня.
Это неопасное состояние, которое никак не мешает нормальному развитию плода и родам.
Это достаточно редкое нарушение развития плода. При грыже какие-либо внутренние органы плода развиваются под оболочкой пуповины. Чаще такое случается с кишечником. Обычно при ультразвуковом обследовании это нарушение обнаруживается. Однако иногда оно бывает очень незначительным. В таких случаях существует опасность травматизации органов во время перерезания пуповины. Поэтому перед перерезанием акушер должен очень тщательно изучить область пупка и часть пуповины, находящуюся в непосредственной близости к тельцу ребенка.
Очень часто подобное нарушение комбинируется с другими пороками развития. Лечится грыжа только хирургическим методом.
Одним из первых этапов родов является отхождение околоплодных вод. Иногда течение воды захватывает пуповину, которая проникает в шейку матки или даже во влагалище. Именно такую ситуацию именуют выпадением.
Явление это опасно тем, что плод продвигается по шейке матки и может пережать пуповину, то есть перекрывается движение крови и кислорода в его организм.
Выпадение более характерно при ранних родах, при предлежании.
Обнаруживается выпадение, после того как выйдут воды. Роженица может почувствовать во влагалище «что-то постороннее». Если в этот момент женщина находится не в роддоме, ей следует стать на четвереньки, опереться на локти и срочно вызвать скорую помощь.
В некоторых случаях пуповину вводят на место. Иногда же назначают оперативное родоразрешение.
Это достаточно редко встречающаяся патология, причем определить кисту с точностью, обычно, возможно, только после появления ребенка на свет.
Образование это может быть в единичном экземпляре или их может быть несколько. Чаще всего образуются они в вартоновом студне.
При ультразвуковом обследовании кисты заметны. Они никак не влияют на кровообращение между плодом и плацентой.
В большинстве случаев кисты комбинируются с пороками формирования плода, поэтому при наличии кист рекомендуется пройти генетический анализ.
Кисты разделяются на ложные и истинные.
Ложные – без капсулы, находятся в ткани вартонова студня. Они достаточно малы и обнаруживаются во всех сегментах пуповины. Причины появления таких кист часто остаются неизвестными. Иногда же они появляются на месте гематомы или отёка.
Истинные кисты формируются из частичек желточного протока. Такие кисты имеют капсулу, могут быть достаточно крупными — до одного сантиметра в диаметре. Они формируются всегда возле тельца плода. Не всегда можно отличить ложную кисту от истинной.
Самой редкой разновидностью кист пуповины являются пупочно-брыжеечные кисты. Такие образования появляются, если нарушается формирование плода на ранних стадиях беременности. В таком случае между мочевым пузырем и урахусом (составляющая пуповины) образуется полость, в которой скапливается моча плода. В медицине описано всего десять подобных случаев.
Автор: Пашков М.К. Координатор проекта по контенту.
источник
Беременность – это не только гормональная перестройка, но и ежедневные внешние изменения, обусловленные непрерывным ростом и развитием плода. Животик будущей мамы увеличивается, округляется, кожа натягивается и иногда на этом фоне начинает выпирать пупок.
Со второй половины беременности, когда живот начинает существенно увеличиваться, пупок также может стать выпуклым. Эти изменения абсолютно нормальны и обусловлены одной из следующих причин:
- многоводье;
- быстрый набор массы;
- многоплодие.
При этих состояниях живот будущей матери округляется куда быстрее, из-за чего пупочная впадина разглаживается, а сам пупок выпячивается наружу.
Боль в пупке, довольно дискомфортное ощущение как в физическом, так и моральном плане. Она тревожит и заставляет волноваться не только о своём здоровье, но и о состоянии малыша.
Справка! Тянущие боли в области пупка являются разновидностью нормы.
К естественным причинам боли в пупке относится:
- Растягивание кожи. Живот некоторых беременных женщин увеличивается в размерах очень быстро, из-за этого кожа на нём сильно натягивается, что и отражается болью в пупочной впадине.
- Физиология. Малыш растёт и занимает все больше места, из-за чего внутренние органы смещаются.
- Низкий тонус мышц пресса. У неспортивных мам боль в пупке встречается гораздо чаще. Это обусловлено тем, что брюшные мышцы попросту не справляются с возрастающей нагрузкой.
- Гормональная перестройка. В некоторых случаях причиной дискомфорта являются гормоны, которые размягчают связочные ткани.
Из вышеперечисленного следует, что боль в пупке нормальна и естественна, если:
- она краткосрочна;
- дискомфорт не возникает систематично;
- нет кровотечения;
- температура тела не поднимается выше нормы.
Во всех остальных случаях стоит обратиться к врачу, дабы свести к минимуму риск выкидыша.
Отслеживать изменения самочувствия во время беременности крайне важно, так как режущие, колющие или спазмообразные боли могут указывать на наличие проблем со здоровьем.
Если боль внизу живота, отдаётся в пупке и сопровождается выделениями из влагалища, значит имеют место проблемы с органами малого таза. В этом случае медлить с визитом к гинекологу нельзя, так как причиной неприятных ощущений может быть:
- гипертонус манки;
- внематочная беременность;
- угроза выкидыша.
Это состояние сопровождается размытыми симптомами расстройства ЖКТ: запорами, изжогой, вздутием, тошнотой и рвотой.
Важно! Без своевременного лечения грыжа может перерасти в некроз кишки.
Недуг требует срочной врачебной диагностики, а в некоторых случаях и хирургического вмешательства.
Дискомфорт, отдающийся в области пупка, может свидетельствовать о воспалении аппендикса. При этом боль настолько сильная, что будущая мать чувствует её отголоски при каждом движении. Отличительные признаки аппендицита следующие:
- боль в подреберье с правой стороны;
- чувство тошноты и рвота;
- проблемы со стулом (диарея или запор).
Ни в коем случае не стоит пытаться ликвидировать подобные боли самостоятельно — при первых признаках нужно как можно скорее обратиться к врачу.
Составить правильное и сбалансированное меню во время беременности получается не у всех, особенно когда появляются необычные пищевые пристрастия или желания сочетать несочетаемые продукты питания.
Справка! Кишечная инфекция может стать причиной гипертонуса матки и спровоцировать выкидыш.
Пищевому отравлению свойственна следующая симптоматика:
- сильная, режущая схваткообразная боль;
- тошнота и рвота;
- громкое урчание в животе;
- высокая температура и озноб.
Первое, что нужно сделать при отравлении: принять несколько таблеток активированного угля и вызвать врача на дом.
Неприятные ощущения в области пупка и выше могут обостриться у женщин, имеющих хронические или недолеченные заболевания ЖКТ. Чувство изжоги, лёгкая тошнота и колики после приёма пищи не становятся неприятной неожиданностью для будущей матери. В этом случае, доктор, дабы снизить уровень дискомфорта, назначает больной приём ферментных препаратов.
Во втором триместре пища начинает продвигаться по пищеводу медленнее, чем обычно. Абсолютно нормально, если в этот период в животе будут =возникать колющие и режущие ощущения.
Справка! Можно избежать проблем с перельстатикой кишечника, если придерживаться принципов диеты для беременных.
Пирсинг пупка – довольно популярный прокол среди молодых девушек. Ниже приведены пять фактов о том, как влияет это украшение на состояние женщины в интересном положении:
- Если прокол сделан задолго до наступления беременности, он не представляет никакой опасности для здоровья матери и ребенка.
Когда боль в пупке обусловлена физиологическими причинами, доктор просто не в силах помочь пациентке медикаментозно. Ей самой продеться позаботиться о том, чтобы снизить уровень дискомфорта. Следующие советы помогут вам облегчить неприятную симптоматику:
- Спите на боку или на специальной полукруглой подушке для беременных. Это поможет снизить натяжение кожи на животе и снять нагрузку с мышц пресса.
- Занимайтесь спортом. Делайте лёгкую зарядку в домашних условиях или посещайте специализированные курсы для будущих матерей. Не забывайте про ежедневные прогулки на свежем воздухе.
- Носите «материнский пояс». Он берёт на себя часть нагрузки и снимает неприятные ощущения при стоячем положении.
- Используйте специальные косметические средства от растяжек. Крема, лосьоны или масла хорошо увлажняют кожу, делают её эластичной, снимают зуд и раздражение.
Обратите внимание! Женщины, которые пользовались кремами от растяжек во время беременности гораздо быстрее возвращают своей коже тонус и подтянутость после родов.
Боль в пупке и его выпячивание – это вполне естественные процессы, обусловленные увеличением матки и ростом ребёнка. Однако, не стоит относиться ко всему слишком халатно: беременность – это то состояние, в котором перестраховка никогда не бывает лишней.
источник
Если во время беременности выпирает пупок наружу, это опасно или нет? Может ли развязаться и что происходит с ребенком
Во время беременности женщина преображается, внутри неё зарождается новая жизнь. Организм испытывает внутренние изменения, перестаивает работу многих органов и систем. Конечно же происходят меняется и внешность: походка становится размеренной, округляется лицо, живот растёт с каждой неделей.

Практически у всех женщин видоизменяется пупок. С чем это связано? Несёт ли какую-то опасность?
Пупок начинает меняться во втором триместре, примерно с 20 недели. Расширяется пупочное кольцо и он напоминает пуговку. Это нормальное физиологическое явление. Плод растёт и начинает немного смещать внутренние органы, и из-за этого также возникает выпирание. У худых женщин он может быть более чётким и широким, у более плотных же – не сильно выпирает, но, все же, становится гораздо шире. Иногда наблюдается изменение цвета, что не является тревожным симптомом.

Это отражается на внешнем виде пупка. Примерно с середины второго триместра он принимает форму пуговицы и начинает выпирать. Степень выпуклости зависит от разных факторов:
- от индивидуального строения тела женщины и анатомических особенностей. Например, при неправильном расположении матки, узком тазе выпуклость наступит раньше, будет более заметной;
- физическая подготовка организма. У пациенток, регулярно занимающихся спортом, мышцы более сильные и привыкшие к нагрузкам, поэтому спокойно выдерживают давление матки. А девушки, имеющие ослабленные брюшные мышцы подвергаются растяжению пупочного кольца гораздо раньше;
- количество беременностей и родов влияет на общее состояние организма. У многодетной матери наибольший риск, что пуп видоизменится уже с конца первого триместра, чем у роженицы, ожидающей первенца. Это происходит потому, что мышцы живота с каждым разом теряют эластичность;
- возраст. Молодые девушки легче переносят вынашивание ребёнка в физиологическом плане, потому что организм сильнее и не испытывает нехватку коллагена в связках, чем женщины в категории 35+;
- лишний вес. У дам с большой массой тела незаметно изменение пупочного кольца, чем у более стройных рожениц.
Чаще всего пупок изменяется и становиться в форме выпячивающейся пуговки с 20 недели беременности. Но у некоторых женщин, в связи с анатомическими особенностями строения, недавней беременностью, это может произойти и в течение первых месяцев.

Причины от которых зависит выпирание пупочного кольца:
- Возраст.
- Состояние кожи.
- Эластичность брюшных мышц.
- Количество беременностей и рождённых детей.
- Масса плода.
При нормальном течении беременности, выпирающий пупок не вызывает дискомфорта. Так же возле него могут появиться небольшие пятна, что тоже является нормой. Пигментация исчезнет после родов через некоторое время. Но иногда пупочная зона начинает приносить дискомфорт, например, боль, покалывания. К таким симптомам нужно отнестись с осторожностью. Если неприятные ощущения не хронические и носят легкий характер, то это может возникнуть из-за растущей матки, которая смещает внутренние органы и давит на брюшные мышцы.
Нельзя оставлять без внимания сильные болевые спазмы возле пупочного узла, это может свидетельствовать о грыже. Сопутствующие симптомы:
- Зона возле пупка становится твёрдой.
- Проблемы со стулом: запор.
- Сильное выпадание пупочного кольца.
- Тошнота.
- Грыжа может быть наследственной, если подобные проблемы существуют у родителей, то высокий риск возникновения и у детей.

- Носить специальный бандаж.
- Обрабатывать участок пупка кремом.
- Правильно питаться.
- Не поднимать тяжести и не выполнять физические упражнения.
Кроме грыжи болевые ощущения могут свидетельствовать о сбое в работе ЖКТ, хронических заболеваниях, кишечной инфекции. Поэтому важно своевременно выявить причину и устранить ее.
Иногда симптомы могут быть спутниками аппендицита. Это встречается редко. В таком случае резко повышается температура, тошнота и сильные боли в правом боку. Нужно сразу же обратиться вызывать скорую.

При такой патологии существует риск развития гипоксии, выкидыша, преждевременных родов, поэтому хирургическое вмешательство неотложное. Угрозу при этом так же представляют вещества из состава наркоза, потому что они легко проникают сквозь плаценту и попадают к ребёнку, оказывая негативное воздействие.
Если же это проблемы с ЖКТ, то проблема корректируется лечением. Более остро ситуация обстоит с аппендицитом, если вовремя обратиться к врачу, то трагических последствий удастся избежать. Но при операции у ребёнка может развиться гипоксия, проникнуть токсичные элементы из состава препаратов, которые нужно принимать в реабилитационный период. Если аппендицит настиг на поздних сроках беременности, то скорее всего роженица проведёт оставшееся время до рождения малыша в стационаре, врачи должны контролировать состояние. Современная медицина шагнула далеко вперёд и отлично справляется с подобными случаями, сохраняя жизнь пациентке и ребёнку.
Внешнее изменение пупочного кольца и неприятные ощущения – обычные спутники беременности. В основном это происходит из-за растущего ребенка, который смещает внутренние органы и оказывает давление на мышцы живота. Избежать дискомфорта, особенно на последних месяцах, навряд ли удастся. Но можно их смягчить: носить бандаж, правильно питаться и заниматься лёгкой физкультурой. Главное условие – это регулярный контроль за самочувствием и приёмы у врача.
источник
Здравствуйте! Подскажите, мы с мужем пытаемся завести ребенка более 2х лет. Какие могут быть причины отсутствия беременности? Спермограмма хорошая. Овуляция проходит. У меня:
Матка: в anteflexio-versio, размерами 42*35*44мм. М — эхо: 5.9 мм. Структура матки однородная.
Правый яичник: 35*22*24 мм, эхогенность нормальная. Структура неоднородная: в яичнике определяются кистозные изменения от 3 до 6 мм в диаметре, а также эхонегативное образование с эхоплотной взвесью 12*12 (эндометриоз).
Левый яичник: 34*23*24 мм, эхогенность нормальная. Структура неоднородная: в яичнике определяются кистозные изменения от 3 до 6 мм в диаметре.
ДЗ: Эхопризнаки очагового образования правого яичника.
Ежедневные боли(жжение)внизу живота с правой стороны, чуть ближе к пупку. Менструация проходит болезненно. Мне врач назначил «Дистрептаза». Как это препарат может повлиять на мое лечение? Поможет ли мне этот препарат при бесплодии?
Здравствуйте!
Простите, что задаю так много глупых вопросов, просто очень волнуюсь.
Консультировала меня доктор Пурпура Роксолана Йосиповна, надеюсь получить консультацию от нее.
Овуляция была в ожидаемые дни, менструация пришла в срок, с 25 на 26 день цикла. Длилась 3 дня, как обычно, но на 3-4 дни выделения были не такими обильными, скорее более прозрачными и бледными. Сейчас прошло уже 5 дней, признаков беременности особенных нет, грудь не болит, не чувствительна, выделения в небольшом кол-ве, тест делала 2 дня назад- отрицательный. НО! Беспокоит тянущая боль в пояснице и какая-то раздутость низа живота. Ниже пупка, там, где мочевой пузырь и левее от него, ближе к яичнику, прощупывается какой-то шарик, справа тоже что-то как-будто вздутое, как бывает при вздутии живота. С кишечником вроде проблем нет, стул регулярный, мочеиспускание тоже.
Записалась на УЗИ. Сможет ли врач определить, что со мной, или факт наличия беременности, если все же она наступила? Или ее уже можно не подозревать? И в чем тогда может быть дело?
Простите за беспокойство и огромное спасибо за консультацию!
Второй заданный ранее вопрос:
Здравствуйте!
Несколько дней назад задавала вопрос, отвечала мне врач Пурпура Роксолана Йосиповна, спасибо за оперативную помощь!
Отвечаю на Ваши вопросы: все анализы в порядке, гинеколог сказала, что ничего не обнаружено, мазок хороший, с циститом пока не понятно, т.к мои анализы были утеряны в лаборатории, теперь и не узнать.
Сейчас начала болеть грудь ( не сильно, но при нажатии дискомфорт), по-прежнему тянет низ живота, по бокам, где яичники. Выделения скудные, кремовые, прозрачно-белые, после мочеиспускания бывают слизистыми, но их немного.
Каковы симптомы беременности? Когда целесообразно сдать анализы? Я уже вся на нервах! Почему болит грудь и живот тянет?
Спасибо!
Добрый день! Мне 31 год.Никаких заболеваний по женской сфере не было и нет, абортов не было, беременностей тоже. 6-7 лет пила ОК — Жанин ( с 13 февраля 2012 закончила).
Первые месячные еще при жанин (21 день, перерыв — месячные) после отмены пришли как обычно при таблетках (цикл 28 дней), вторые — цикл 30 дней, третьи — цикл 35 дней. Все это время не получилось забеременеть (хоть и на отмене ок). В третьем цикле сделано 2 узи.
Первое узи — 8 ДЦ — эндометрий 6,2мм, правый яичник доминантный фолликул 16*10мм.
Второе узи — 13ДЦ — эндометрий 5 мм, правый яичник доминантный фолликул 12*8мм.
Овуляции не будет, фолликул не созрел и очень маленький эндометрий — 5 мм — диагноз узи.
Врач предлагает сразу стимуляцию овуляции препаратом Клостибегит, говоря, что если этого не делать, то при таком эндометрии и отсутствии овуляции беременность не наступит.
Второй врач советует — без стимуляции, Дивигель по 1гр втирать в область пупка с 5 дня м/ц до 16 дня.УЗИ на 11-12 дни м/ц и с 16 дня Дюфастон по 1т-1 раз в день-10 дней.
Хотелось бы услышать Ваше мнение.
Стоит ли делать стимуляцию так сразу?
Начинать принимать дивигель и дюфастон?
Нужно ли сдать какие-то анализы (если да, на какие дни цикла)?
Как увеличить толщину эндометрия и сделать так, чтобы фолликул созревал — стоит ли принимать какие-то препараты?
источник
Беременность меняет внешность женщины. Увеличивается животик, поскольку малышу внутри нужно все больше места. Будущие мамочки часто беспокоятся по поводу пупка. Чем ближе к родам, тем больше он вылезает и видоизменяется. Вполне естественно, что мамочки беспокоятся по поводу того, почему у беременных женщин вылезает пупок.
Согласно наблюдениям беременных, уже к 25 неделе пупок заметно вылезает и выпирает у всех будущих мам (см. фото). Порой кажется, что он вот-вот вывернется наизнанку. Если женщина худощавая, это особенно заметно.
У многих беременных возникает естественный страх по поводу того, что пупок уже не вернется в норму. Такие опасения излишни. Тот факт, что пупок вылезает у беременных, связан с растяжением мышц брюшины, в результате чего пупочное кольцо увеличивается. После родов оно уменьшится, а пупок вернется в прежнее состояние.
Иногда беременная женщина может замечать, что пупок потемнел (см. фото). Такие перемены связаны с гормональными изменениями в организме. Они влияют на кожную пигментацию, в результате чего пупочное кольцо изменяет оттенок. Не стоит беспокоиться по поводу того, что пупок вылезает и потемнел: через несколько недель после родов цвет кожи вокруг пупка вернется в прежнее состояние.
До начала второго триместра особых изменений в форме и цвете пупка беременная не замечает. Однако если у будущей мамы была пупочная грыжа, во время беременности она может начать расти. Если у вас было данное заболевание, и пупок сильно вылезает при беременности, стоит проконсультироваться с врачом.
Беременность и пирсинг не всегда совместимы. Официально процедура для будущих мамочек не запрещена, однако пирсинг может стать причиной серьезных осложнений при родах и растяжек, которые после появления ребенка на свет не проходят. Если при беременности у вас торчит пупок, то становится понятно, почему не стоит делать пирсинг в это время. Оставьте украшение на период после рождения и спокойно выносите и родите ребенка.
Если вы решились на пирсинг при беременности, причиной волнений часто становится синяк в зоне пупка. Поскольку пупок вылезает, кожа вокруг него становится тонкой, вены и сосуды могут просвечиваться и даже лопаться. Синяк, если он не беспокоит, не должен быть причиной беспокойства, если пирсинг сделан до беременности. Но даме в положении идти на эту процедуру не стоит.
Если пупок при беременности чешется и вылезает, это свидетельствует о том, что кожа вокруг него стала очень тонкой и сухой. Для ее смягчения можно использовать увлажняющие косметические средства, отлично подойдут крем от растяжек.
Ситуация, когда пупок вылезает во время беременности, вполне нормальная. Некоторые женщины видят в этом плюсы. Так, выворачивающийся пупок свидетельствует о том, что ваш живот растет, а с ним растет и малыш. Этот факт вполне объясняет, почему вылезает и торчит пупок.
Болезненные ощущения и дискомфорт у беременных женщин могут быть связаны с тем, что кожа растягивается, пупок выпирает, а ребенок внутри стремительно растет. Иногда кажется, что пупок будто растягивается изнутри. Такой процесс вполне естественный, новые ощущения не должны пугать женщину.
Как только роды проходят, пупок возвращается на прежнее место, а болезненные ощущения исчезают. Если вас не беспокоят колики, повышенная температура, боли в области живота, поносы, то бояться выпирающего пупка не стоит.
Причиной того, что развивается боль в районе пупка, могут быть большие физические нагрузки при беременности. Мышцы брюшного пресса напрягаются, в результате женщина чувствует боль, покалывания. Если тонус мышц слабый, развивается пупочная грыжа, которая сохраняется и после родов. Чем больше срок, тем больше вероятности, что разовьется эта патология.
Сама грыжа не является опасным заболеванием. Если женщина будет носить бандаж, выполняет рекомендации врача, то беспокоиться не о чем. Когда грыжа развивается, не стоит поднимать тяжести и слишком нагружать организм, поскольку это приведет к ущемлению кишечника. Такая ситуация требует срочной хирургической операции, что при беременности крайне нежелательно.
Если же боли в области пупка незначительные и не беспокоят, не нужно обращать на них внимания. Они лишь подтверждают естественные перемены в организме.
Однако порой выпирающий и болезненный пупок признак тяжелой болезни:
Аппендицит в этом случае боль будет распространяться на всю правую сторону живота.
Инфекции ЖКТ боль сопровождается тошнотой, рвотой, поносом, высокой температурой.
Гинекологические болезни, которые во время беременности часто переходят в острую форму.
Если женщина ощущает дискомфорт, ей лучше обратиться за помощью к доктору. Возможно, ситуация несерьезная, и волноваться не нужно. Провести тщательную диагностику помогут лабораторные исследования. Однако проводить самостоятельный курс терапии женщине в положении очень опасно. Лучше не рисковать и довериться врачу.
Не секрет, что ожидание ребенка очень и очень значительно меняет женщину, как изнутри, так и снаружи, как в физически, так и духовно. Но, в первую очередь – конечно, в физиологическом аспекте. Растущая в утробе матери маленькая жизнь постепенно вносит свои поправки во внешность беременной женщины. В первую очередь, да и больше всего, это отображается именно на постепенно увеличивающемся животе. Огромное количество вопросов у женщин, что находятся в положении, связаны с тем, как ведет себя пупок в таком состоянии.
Большинство женщины отмечают, что у них к 25 неделе беременности пупок может понемногу начать выпирать на животике. Медики всячески успокаивают будущих мам, говоря, что при беременности, особенно, если будущая мама стройная, а также – если у нее большой живот, может быть незначительное увеличение в размерах пупочного кольца. Нет смысла паниковать, потому что совершенно ничего страшного в этом не может быть, ведь это полностью нормальное поведение для пупка во время ожидания ребенка. В 99% случаев, пупок сразу после родов приобретает первоначальную форму. Однако, становиться выпуклой формы он далеко не у всех будущих мамочек. Но глубина, тем не менее, может стать меньше – но и это ближе к 7-8 месяцу беременности.
Есть женщины, которые во время беременности часто жалуются на несильную боль в пупке. Это, в самую первую очередь, будет связано с растяжением живота во время вынашивания ребеночка. Как следствие, кожа живота, которая расположена вокруг пупка натягивается, а это вызывает в некоторой степени болевые ощущения вокруг пупка. Кроме того, иногда причиной появления боли в пупке во время беременности становится слабость мышц пресса. По мере роста малыша и увеличения срока беременности может появиться пупочная грыжа. В данной ситуации необходимо пользоваться кремом от растяжек, постоянно или хотя бы большую часть времени носить бандаж, ни в коем случае не допускать запоров, а еще – не избегать консультации хирурга.
Еще боль в пупке может иметь причину в виде кишечной инфекции, или даже острый аппендицит. Но такое сопровождается сильной болью, а также – диареей, тошнотой, переходящей во рвоту, иногда – даже сильным повышением температуры. Поэтому, если боль в пупке постоянная, то ест смысл обратиться к врачу.
Еще одна тема, касающаяся пупка – наличие в нем пирсинга или планы сделать его во время беременности. Многие женщины сережку не снимают до последнего – боятся, что пирсинг зарастет и придется делать дырочку заново. Вопрос этот, на самом деле, очень спорный, потому что одни советуют снимать сережку, другие – не снимать сразу, чтобы дырочка не заросла за время длительного перерыва в ношении.
Многие женщины рассказывают о разных случаях – и о разрывах, и о лишних растяжках. У кого-то выходит избежать неприятных ситуаций, и даже после родов вернуть сережку на место, в пупок. Это обусловлено особенностями кожи каждой женщины. Но, тем не менее, медики настоятельно рекомендуют вынимать сережку из пупка в самом начале беременности. А вот делать пирсинг во время беременности в положении категорически нельзя, потому что кожа будет заживать очень долго, до четырех месяцев – и, если же что-то будет не так, ранка может нагнить. К тому же, если сделать пирсинг на ранних сроках, и он не успеет зарасти до первых изменений в животике, то он рискует не зарасти до родов.
Не секрет, что беременность меняет женщину очень и очень сильно. И в первую очередь — в физиологическом аспекте. Новая, с каждым днем растущая в утробе будущей матери жизнь вносит свои «правки» во внешний вид беременной. На внешности это в первую очередь отображается на постепенно растущем животе. В связи с этим, множество вопросов у женщин в положении связаны с поведением пупка во время беременности.
Многие женщины отмечают, что во второй половине беременности (к 25 неделе, у кого-то и раньше) пупок может начать выпирать, превращается в «пуговичку». Врачи успокаивают: при беременности, особенно у стройных женщин или при большом животе, действительно может наблюдаться расширение пупочного кольца. Ничего страшного в этом нет, это нормальное поведение пупка при беременности. Как правило, после родов пупок приобретает свою начальную форму. Становится выпуклым он далеко не у всех. Но глубина таки может уменьшиться — ближе к 7-8 месяцу.
Некоторые женщины во время беременности могут жаловаться на боль в пупке. Такое положение дел первоочередно может быть связано с увеличением живота на протяжении вынашивания ребеночка. Так, кожа вокруг пупка вследствие роста живота натягивается, а это может вызывать определенные болевые ощущения в области пупка. Также причиной боли в пупке бри беременности может быть слабость мышц брюшного пресса. А это по мере увеличения срока беременности может спровоцировать появление пупочной грыжи. В такой ситуации рекомендуется использовать крем от растяжек, носить специальный бандаж (начиная после 20-ой недели беременности), не допускать запоров, а также проконсультироваться у хирурга.
Также боль в пупке во время беременности может спровоцировать кишечная инфекция или острый аппендицит. Но такие заболевания сопровождаются сильной болью в пупке, а наличие кишечной инфекции еще и диареей, тошнотой, рвотой, иногда — значительным повышением температуры тела. В любом случае, если боль в пупке при беременности постоянная, стоит обратиться за консультацией к врачу.
Отдельная тема, касающаяся пупка при беременности — это наличие в нем пирсинга или желание его заполучить. Многие женщины, у которых пупок уже был проколот до беременности, до какого-то момента при вынашивании малыша сережку не снимают. Вопрос это спорный: кто-то советует сережку снимать во избежание растяжек, кто-то ее носит какое-то время, а потом вынимает. Женщины рассказывают про разные случаи: и про разрывы пупка от пирсинга во время беременности, и про ненужные растяжки, с которыми потом невозможно бороться. У кого-то получается избежать всех этих неприятных ситуаций, да еще и после родов опять вернуть сережку в пупок. Все это обусловлено индивидуальными особенностями кожи женщины. Но врачи, тем не менее, рекомендуют во время беременности сережку из пупка вынимать. А вот прокалывать пупок женщинам в положении доктора категорически не рекомендуют. Кожа в области пупка после прокола заживает очень долго, иногда и до четырех месяцев. Если же что-то пойдет не так, ранка может начать нагнивать. Лекарства же беременным нежелательны. Мы уже упоминали о том, что заживает прокол в пупке порой и на протяжении нескольких месяцев. За это время форма и размер живота беременной постоянно будет меняться, соответственно можно заработать кардинальные изменения внешнего вида пупка. Если же пирсинг, сделанный во время вынашивания малыша, не успевает зарасти за первый триместр, он до конца беременности и какое-то время после нее будет вызывать болевые ощущения. А к 9-му месяцу женщина, проколовшая пупок во время беременности, и вовсе рискует столкнуться воспалением или разрывом.
По мере увеличения срока беременности фигура и походка будущей мамы кардинально меняются: животик становится округлым, линия талии несколько нечеткой, а движения плавными и размеренными. Одним из факторов, вызывающих беспокойство у будущей мамы, является пупок.
Большинство женщин в интересном положении отмечают, что примерно к 23-25 неделе беременности пупок начинает выпячивать наружу, как бы выворачивается наизнанку. Особенно заметны эти изменения у стройных худощавых женщин. У некоторых будущих мам выпяченный пупок вызывает беспокойство и страх за то, придет ли живот в норму после родов.
Выпирание пупка при беременности связано с растяжением мышц передней брюшной стенки и незначительным увеличением в размерах пупочного кольца. Не стоит слишком волноваться по поводу этих изменений, как правило, сразу после рождения малыша пупок втягивается обратно внутрь.
Иногда помимо выпячивания пупка будущая мама может отмечать потемнение кожи вокруг пупка и по ходу белой линии живота. Эти изменения обусловлены гормональной перестройкой организма и накоплением пигмента кожи. Примерно через 4-6 недель после рождения ребенка цвет кожи белой линии живота и пупка приходит в норму.
Как правило, в первом триместре беременности и в начале второго триместра будущая мама не замечает особенных изменений в области пупка. Если до беременности у женщины была пупочная грыжа, то в период вынашивания малыша эта патология может прогрессировать.
Еще с древних времен бабки-повитухи пытались определить пол ребенка по форме живота и пупку. Считалось, если живот острый и пупок выпячивается и торчит вверх, то будущей маме следует ожидать рож
Источник
Овуляция и зачатие ребенка, как протекает беременность и роды. Как определить пол ребенка, питание во время беременности, йога и упражнения для беременных
Каждой матери хочется окружить новорожденного безграничной заботой и только лучшими вещами. Обзаводиться всем необходимым для малыша. Читать далее>>
Само определение «киста» звучит не особенно угрожающе. Ведь это всего лишь образование в виде полости с тонкими стенками, заполненной. Читать далее>>
Люди привыкли думать, что проблемы с суставами – это удел пожилого возраста или следствие болезни. Поэтому боли в суставах при беременности. Читать далее>>
Пупок – одна из тех немногих частей женского тела, на которую практически не обращается внимание в обычной жизни. Однако с наступлением беременности у женщины возникает все больше вопросов касаемо его формы или болезненных ощущений, которые в нем ощущаются. Что же происходит с пупком во время беременности, и что из этих явлений нормально, а что должно вызвать у будущей мамы тревогу? Давайте попробуем разобраться.
Сразу скажем – эти изменения могут происходить далеко не у всех, и ничего страшного в этом нет. Однако ближе к 30-й неделе беременности, а иногда и раньше, тогда, когда живот начинает расти, женщина обычно замечает, что пупок теряет свою форму и начинает сглаживаться. А к концу беременности он и вовсе может стать выпуклым. Как такое возможно?
Не беспокойтесь, ваш выпуклый пупок при беременности – это абсолютная норма, и вскоре после родов он примет обычную форму. К факторам, косвенно влияющим на форму пупка, можно назвать многоплодную беременность или многоводие, при которых живот будет расти быстрее, а значит, и пупок будет сглаживаться.
Можете ли вы повлиять на этот процесс? На изменение
Источник
Во время беременности у многих женщин появляются проблемы с работой желудка и кишечника. Очень часто черный кал при беременности возникает вследствие серьезного расстройства пищеварительной системы. Однако бывают случаи, когда причины кроются совершенно в другом. Почему же стул изменяет цвет?
Нередко у беременных в период первых трех месяцев наблюдаются проблемы желудочно-кишечного тракта. Неправильное питание может привести к осложнениям, рецидивам уже имеющихся заболеваний пищеварительной системы или создать новые болезни. Поэтому, если стул изменил свой цвет или консистенцию, нужно насторожиться.
Не всегда черный кал во время беременности сигнализирует о болезни. В первом триместре происходит кардинальная перестройка организма. Все, что было ранее нормой – теперь таковой не является: прогестерон заставляет каждый орган вашего тела по-новому функционировать.
По причине беременности может происходить смена цвета кала, частота мочеиспускания, перепады настроения и многое другое. Конечно, ваша наблюдательность и беспокойство вполне объяснимы: теперь необходимо заботиться о себе и будущем ребенке.
Многие беременные задают вопрос: «почему кал черный при беременности?» Все дело в гормональной активности. Обычно гинеколог, ведущий вас, объясняет, что каловые массы могут видоизменяться: приобретать другую консистенцию, иметь специфический запах и цвет.
Иногда беременная женщина беспокоится напрасно: просто выпила активированный уголь от расстройства кишечника и забыла об этом. Активированный уголь – натуральный сорбент, который разрешается принимать даже будущим мамам. Или же беременная съела ягоды черники или смородины. Да
Источник
Никаких сомнений не возникает по поводу того, что женское тело и организм переживают во время вынашивания ребенка сильные перемены. Особенно будущую мать интересуют темпы роста животика и поведение пупка при беременности. Метаморфозы, которые происходят с последним, заставляют не только удивляться, но и переживать. Рассмотрим основные моменты, которые наряду с вопросом о том, почему у беременных вылазит пупок, чаще всего вызывают женский интерес.
Большинство женщин, срок вынашивания которых достиг 25-й недели, отмечают превращение своего привычного пупка в странную на вид «пуговичку», которая ко всему еще и выпирает. Эслулапы, относительно этого момента, проявляют завидное единство мнения, которое заключается в логичности ситуации. На самом деле от того, что при беременности торчит пупок, не застрахована ни одна будущая мать. Это происходит из-за того, пупочное кольцо постепенно расширяется под напором растущего живота.
Тянущий при беременности пупок, который вызывает некоторые болевые ощущения, означает, что растягивается кожа или слабы мышцы брюшного пресса. Также если болит пупок при беременности, это может указывать на воспаление аппендицита или кишечную инфекцию.
Беспокойства по поводу того, что пупок потемнел при беременности, также являются беспочвенными. Такая ситуация является нормальным последствие гормональной перестройки и пигментации кожи.
Особенным считается тандем беременность и пирсинг пупка, который, по врачебным показаниям, стоит разорвать. Официального обоснования этому мнению нет. Однако существуют случаи, когда пирсинг пупка у беременных становился причиной появления труднопреодолимых растяжек или разрывов кожи при родах. Именно поэтому стоит отказаться от этого аксессуара, по крайней мере, ненадолго.
Еще одной причиной беспокойства может стать синяк вокруг пупка при беременнос
Источник
Жаль, что не существует статистических данных о том, у скольких женщин бывает кал черного цвета при беременности. Эта статистика непременно Вас бы утешила сразу же, даже без разъяснения вероятных причин такого явления. Потому что в действительности темный стул наблюдается у очень-очень многих будущих мам уже на самых ранних сроках беременности. И почти в ста процентах случаев его потемнение обусловлено приемом препаратов, содержащих железо.
Очень немногим женщинам удается выносить ребеночка без приема железосодержащих препаратов в первом триместре. Все потому, что железодефицитная анемия стала спутником жизни многих из нас ввиду самых разных причин. С наступлением беременности риск возникновения анемии существенно возрастает, а при условии недостаточности железа в организме женщины еще до зачатия — после него анемия прогрессирует. Она таит в себе очень многие опасности, и всегда с наступлением беременности врачи будут ее либо лечить, либо профилактировать.
При необходимости будущей матери назначаются отдельно препараты железа в необходимой для нее дозировке. В остальных случаях — только поливитаминные комплексы, которые обычно содержат определенное количество железа как одного из самых необходимых при беременности веществ.
Любой квалифицированный специалист скажет, что месячные при беременности не возможны. На протяжении менструального цикла разрастается внутренний слой матки – эндометрий. И, если оплодотворение не произошло, то яйцек
В аннотациях к препаратам, как правило, указывается, что их прием может способствовать окрашиванию стула в темный цвет, но, естественно, инструкции читают далеко не все. А потому с учетом повышенной мнительности и тревожности беременных женщин врачи, назначающие им такие средства, обязаны предупреждать о вероятных «спецэффектах». Каловые массы при приеме железосодержащих препаратов не только могут темнеть, но еще и приобретать специфический запах и даже немного изменять консистенцию.
Источник
В период беременности и в послеродовом периоде женщине приходится мириться со множеством неприятностей. Среди них и черный пупок после родов, наряду с темной полоской на животе, потемнением сосков, появлением веснушек и пр.
На самом деле накопление в женском организме красящих веществ обуславливается изменениями гормонального плана. В частности, обуславливаются они дополнительной нагрузкой для надпочечников. То есть, собственно потемнение объясняется повышением количества гормонов коры надпочечников, но совершенно не мужскими половыми гормонами. При этом изменения начнутся с самых ранних сроков беременности.
Темно-коричневая полоса или черный пупок после родов – это вполне нормально. Обычно все это полностью проходит уже к моменту возобновления месячных после родов.
То есть, когда выпячивается пупок после родов или вокруг него значительно темнеет кожа – в этом нет абсолютно ничего страшного. Все это обуславливается банальной гормональной перестройкой организма, которая и способствует накоплению пигмента кожи. Уже по прошествии нескольких недель все эти изменения начнут проходить, сам пупок примет нормальную форму, цвет его также вернется.
На протяжении беременности имеет место стремительное изменение гормонального фона. Именно он и обуславливает черный пупок после родов, да и во время вынашивания малыша.
Выработка гормонов идет в специальных железах и клетках, затем уже кровь разносит их по всему организму. При этом в женском организме идет выработка десятков разных гормонов. Наиболее важны для женщины в послеродовом периоде эстроген и прогестерон. И тот и другой вырабатывается в яичниках на ранних этапах беременности, далее эта функция постепенно переходит к плаценте.
Существует мнение, что женщина не может забеременеть во время кормления грудью. Период лактации характеризуется отсутствием месячных. Организм женщины – индивидуален и ключевой фактор при зачатии – овуляция.
Не менее важный гормон женщины – это хорионический гонадотропин чело
Источник
При начале второй трети вынашивания плод начинает быстро набирать массу и увеличиваться в размерах. Это сопровождается и увеличение окружности живота.
В период 20-25 неделей беременности у многих женщин наблюдается увеличение пупка. Он становится больше, при этом выпирает пупок так, что его видно даже под одеждой. Но не стоит волноваться, это всего лишь анатомические изменения тела матери, не вызывающие опасности для плода.
Для того, чтобы определить природу увеличения пупка, стоит обратиться к физиологии изменения женского тела при беременности. С ростом живота увеличивается натяжение внешней стенки брюшины. Кожа на животе утончается и увеличивается в размерах. Пупочное кольцо тоже увеличивается. При этом плод увеличивает нагрузку на органы таза и пищеварения, пытаясь устроиться поудобнее.
Многие начинают искать в Интернете ответ на вопрос — у всех ли беременных вылезет пупок или нет. На самом деле вылезает он не у всех. Но не стоит беспокоиться, если вы столкнулись с таким явлением, и в локализации пупочного кольца появляется зуд. Причиной этому может быть процесс его постепенного увеличения. Это просто особенности физиологии, которые не несут негативные последствия для плода. Если же внезапно пупок при беременности втянулся, стоит обратиться к специалисту.
На степень увеличения пупочного узла влияет и расовая принадлежность матери. Увеличения пупка невозможно изменить. Увеличенный пупок при беременности на ранних сроках не является нарушением. Пупок после беременности все равно приобретет изначальные дородовые очертания.
Пупковый узел у беременных не может развязаться. Это может произойти только у новорождённых при неправильном завязывании пуповины при рождении.
источник







