Во время беременности происходят изменения во всем организме, но один из самых важных органов при беременности – щитовидная железа, конечно же, после репродуктивной системы. Хотя их функции тесно связаны между собой и правильное развитие малыша, его умственные способности зависят от правильной работы щитовидки беременной, нормального гормонального фона.
Тема важная и с ней стоит ознакомиться, чтобы не впадать в панику, например, после получения на руки заключения УЗИ или анализа крови на гормоны щитовидной железы во время беременности и на этапе планирования.
- Как работает щитовидная железа
- Регуляция работы щитовидки при беременности в норме и при заболеваниях ЩЖ
- Гормоны щитовидной железы при беременности
- УЗИ ЩЖ во время беременности
- Изменения гормонов щитовидной железы при беременности
- Почему снижается ТТГ и является ли это нормой
- Недостаток йода при беременности: как влияет на беременность и что делать
- Симптомы гипотиреоза
- Симптомы гипертиреоза
- Кому нужно сдавать ТТГ на этапе планирования беременности
- Гипотиреоз и беременность
- Что нужно знать о щитовидной железе беременным
- Особенности лечения
Если рассматривать вопрос совсем упрощенно, то основная задача щитовидной железы – вырабатывать гормон тироксин. Этот гормон действует на все клетки тканей организма и выступает регулятором обменных процессов. При нарушении работы щитовидной железы происходит много патологических изменений, которые при беременности касаются не только женщины, но и плода.
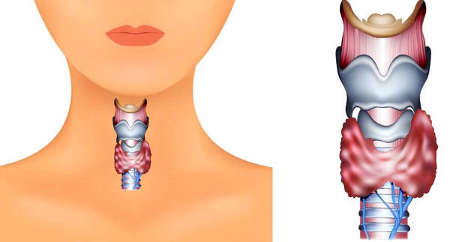
Щитовидная железа достаточно маленькая, расположена поверхностно на передней поверхности шеи. Ее легко пропальпировать. Поэтому любые изменения: увеличение, узлы, участки плотной ткани могут быть определены при ручном обследовании. УЗИ делают для уточнения диагноза. Glandula thyreoidea – имеет форму бабочки: два крыла и перешеек.
Работу щитовидной железы регулирует еще одна железа – гипофиз посредством тиреотропного гормона (ТТГ). Работу гипофиза в свою очередь регулирует гипоталамус. И на все эти взаимодействия и связи еще оказывает влияние центральная нервная система.
Если щитовидная железа выделяет достаточное количество гормонов Т₃ и Т₄, то гипофиз определяет их концентрацию, как нормальную и выделяет то количество стимулирующего гормона ТТГ, которого будет достаточно для поддержания стабильного уровня гормонов щитовидки. Это равновесие происходит в норме.
Если в организме произошли патологические процессы, в результате которых щитовидная железа синтезировала меньше гормонов, то гипофиз выпускает в кровь больше ТТГ, тем самым стимулируя работу щитовидной железы в разрезе синтеза гормонов. В ряде случаев повышенный уровень ТТГ сопровождается повышенной концентрацией тироксина (Т₄). Если эта ситуация сможет компенсироваться на этой стадии, то имеет место субклинический гипотиреоз – клиники, жалоб и проявлений заболевания нет, но ТТГ повышен, а гормоны щитовидной железы пока в норме. Нормальный уровень Т₃ и Т₄ поддерживаются только благодаря активной стимуляции ЩЖ гипофизом посредством ТТГ.
В определенный момент резервы щитовидной железы истощаются, и в крови наблюдается повышение ТТГ и низкий уровень тироксина – Т₄. Это и будет недостаточная функция щитовидной железы – гипотиреоз.
При обратной ситуации высокая концентрация гормонов щитовидной железы приводит к снижению выработки гипофизом гормона стимулятора – ТТГ. Эта ситуация называется гипертоксикоз: снижается ТТГ и повышается тироксин.
Во время беременности в первую очередь важен уровень гормона ТТГ, потому как при определении концентрации только тироксина (который будет в пределах нормы), можно ложно придти к заключению, что с организмом беременной все нормально. А в это время ТТГ может быть повышен и щитовидная железа у беременной будет работать на гране своих возможностей, только чтобы поддержать нормальный уровень Т₃ и Т₄.
В то же время, если уровень ТТГ будет нормальным, то и гормоны ЩЖ также будут в пределах нормы. Если ТТГ повышен или понижен, тогда исследуют Т₄ и Т₃.
Если проводится обследование беременной женщины, ей дают направление на исследование ТТГ и тироксина – Т₄ свободного. Это делают для того, чтобы женщину больше не направлять сдавать анализы, сводя к минимуму психологический стресс перед сдачей анализов, если уровень ТТГ за границами нормы (повышен или понижен).
Существует два показателя тироксина: свободный и связанный. Дело в том, что гормоны не просто растворены в плазме, а связаны с белками переносчиками. Большая доля тироксина связана с переносчиком. Менее 1% всего тироксина находится в свободном состоянии. Именно свободный гормон оказывает свое действие. Поэтому определяется свободная фракция тироксина.
Трийодтиронин –Т₃ рутинно не определяют, только строго по показаниям.
Есть еще один показатель, который назначается достаточно часто – антитела к тиреопероксидазе (АТ-ТПО). Это белки организма, которые вырабатываются в результате аутоиммунных процессов, их действие направлено против щитовидной железы и разрушают ее ткань. Высокий титр антител не должен пугать, так как процесс разрушения достаточно длительный и снижение функции щитовидной железы может не наступить в течение всей жизни. Повышенный уровень АТ-ТПО – это повод регулярно контролировать ТТГ (1 раз в 3 месяца).
Поверхностное расположение щитовидной железы позволяет руками обследовать орган. УЗИ щитовидной железы при беременности делать можно, но исследование не имеет смысла без определения ТТГ, и осмотра эндокринолога. То есть ультразвуковой метод исследования назначается для уточнения диагноза, если эндокринолог видит увеличение или определяет узлы при пальпации.
В норме объем щитовидной железы у женщин до 18 см³. Узлом считается образование, размер которого превышает 1 см в диаметре. Если такой узел обнаружен на УЗИ, то желательно его пропунктировать и убедиться, что процесс не онкологический.
Наша страна находится в эндемической зоне: легкий и средний дефицит йода присутствует практически у каждого. Поэтому, если гормоны щитовидной железы в норме, то с такими узлами обычно ничего не делают.
Во время беременности снижается уровень ТТГ. Норма для «небеременного» организма – 0,4-4 мЕд. У беременных норма ТТГ ниже:
Гормональный фон при беременности меняется, но меняется не совсем одинаково. Бывают случаи, когда хорионический гонадотропин очень сильно стимулирует щитовидную железу и уровень ТТГ может быть меньше, чем 0,1 мЕд. В такой ситуации, если нет сильного токсикоза, беременность нормально развивается, нет выраженной тахикардии (более 140 ударов в минуту) это может быть гестационный гипертиреоз, который не требует лечения. Но всегда нужно быть настороженными в отношении истинного тиреотоксикоза. Если уровень ТТГ очень низкий и есть жалобы, тогда нужно сдать анализ крови на антитела к рецепторам ТТГ, он называется АТ-р-ТТГ. Если эти антитела не обнаружены, то запредельное снижение ТТГ связано с беременностью, а не с диффузным токсическим зобом.
Если йода в пище достаточно, то лекарственные препараты в виде Йодомарина назначать во время беременности не обязательно. Но проживание в эндемических районах предусматривает назначение препаратов йода на этапе планирования и до конца третьего триместра. Если женщина, будучи беременной, отправляется отдыхать на берег моря, то пища, которая выращена на побережье, уже богата этим элементом. Тогда употребление йода в таблетках не требуется. Если вы проживаете или поехали на отдых в страну, где принята программа универсального йодирования соли, то дополнительное назначение препаратов йода так-же не нужно.
Если женщина во время беременности не принимала дополнительно таблетированный йод и проживала на землях с недостаточным содержанием йода в почве, то не обязательно, что дефицит сможет повлиять на умственные способности малыша. Скорее всего, щитовидка беременной постарается компенсировать йододефицит, может увеличиться в размерах, чтобы больше йода захватывать из крови и обеспечить необходимое количество гормонов для себя и малыша. В редких случаях может наступить гипотиреоз.
- морская капуста;
- все виды морских рыб и моллюски;
- кальмары;
- креветки.
На этапе планирования беременности суточная норма йода для женщины 150 мкг в сутки, для беременной 250 мкг, после родов во время лактации – 250-300 мкг.
С 16 недели беременности щитовидная железа плода начинает функционировать, поэтому на этом сроке йод необходим уже не только маме, но и малышу.
Народная мудрость рекомендует добавлять йод в молоко и пить беременной. Делать этого нельзя категорически. 1 капля спиртового раствора йода – практически годовая норма для организма и несет непредсказуемый эффект, поэтому не экспериментируйте со своей щитовидной железой. Также во время беременности нежелательно мазать горло раствором Люголя, делать йодные сетки и применять отхаркивающие препараты, которые в составе имеют йод.
Процессы, связанные с гипотиреозом, характеризуются замедлением метаболизма в организме у беременной женщины.
- забывчивость;
- усталость;
- раздражительность;
- депрессия;
- неспособность сосредоточиться;
- редкие волосы;
- выпадение волос на голове и теле;
- непереносимость холода;
- повышенный холестерин;
- увеличенная щитовидная железа;
- опухшие веки;
- периодические пересыхания в горле и кашель;
- затрудненное глотание;
- хрип и изменение тембра голоса;
- снижение частоты сердечных сокращений;
- бесплодие (именно поэтому при ЭКО обязательно обследуют щитовидную железу и ее гормоны);
- нерегулярный менструальный цикл;
- запоры;
- снижение мышечного тонуса;
- мышечные судороги.
Повышенная функция щитовидной железы при беременности характеризуется симптомами, которые возникают вследствие повышения метаболических процессов.
- раздражительность;
- агрессивность;
- бессонница;
- утомляемость;
- сильно секутся волосы и выпадают;
- влажная кожа и ломкие ногти;
- снижение веса;
- повышенная потливость;
- на лице появляется яркий румянец;
- пучеглазие;
- повышение аппетита;
- постоянно повышенная температура;
- частое сердцебиение;
- нерегулярный менструальный цикл;
- склонность к поносам;
- дрожание пальцев и век;
- беременность наступает, но часто прерывается;
- костная система становится хрупкой.
Беременность при гипертиреозе часто убирает симптомы повышенной функции щитовидной железы, за счет повышенной потребности в гормонах беременного организма и увеличения объема крови. Кроме этого с началом беременности снижается активность иммунной системы, за счет этого и снижаются явления аутоиммунных процессов, связанных со щитовидной железой.
Гипотиреоз и гипотиреоз не являются противопоказанием к беременности, но подготовка на этапе планирования становится очень важной. При обоих заболеваниях, если беременность наступила, и женщина не знала о нарушении здоровья со стороны ЩЖ, возможности для лечения есть.
Сдать анализ крови на ТТГ рекомендовано если:
- возраст старше 30 лет;
- зафиксировано увеличение щитовидной железы;
- в анамнезе были заболевания щитовидной железы;
- проводилась лучевая терапия на область головы или шеи;
- повышен уровень холестерина в крови;
- происходит прием препаратов лития, интерферонов, кордарона;
- диагностированы аутоиммунные и ревматоидные заболевания (артрит, системная красная волчанка), сахарный диабет 1 типа; пернициозная пневмония, болезнь Аддисона;
- у родственников есть заболевания щитовидной железы.
На этапе планирования беременности при гипотиреозе нужно определить концентрацию ТТГ, при необходимости скорректировать и привести к норме (менее 2,5). Как только подтверждается беременность, дозировка препаратов левотироксина повышается на 30-50%. Например, если на этапе планирования женщина принимает Эутирокс в дозе 100 мкг, то необходимая суточная доза 150 мкг. После родов доза снижается до исходной, которая была на этапе планирования беременности. Во время беременности контроль ТТГ происходит с периодичностью 4-6 недель.
- Отправная точка в диагностике заболевания щитовидной железы при беременности – уровень ТТГ.
- УЗИ щитовидной железы проводится только по показаниям.
- При назначении Йодомарина суточная доза – 200 мкг в сутки, если доктор не назначил по-другому. Принимать препарат нужно на протяжении всей беременности и периода кормления грудью. Если вы отдыхаете на море, по согласованию с доктором препарат временно отменяют.
- Если был назначен L-тироксин (Эутирокс), никаких экспериментов с дозой и кратностью приема проводить нельзя.
L-тироксин принимается натощак, минимум за 30 минут до приема пищи. Если принимать препарат после завтрака или непосредственно перед употреблением пищи, необходима доза полностью в организм не поступит. Это идентичный гормон, который вырабатывает щитовидная железа, негативного влияния на органы пищеварения он не оказывает.
Если вы принимаете параллельно поливитамины для беременных, то их нужно перенести на более поздний прием: днем или вечером. Соли кальция или железа будут препятствовать всасыванию Эутирокса.
источник
Щитовидная железа и беременность требуют особого внимания. Так как этот внутренний орган подвержен различным заболеваниям. Давайте рассмотрим, особенности состояния щитовидной железы в период беременности, возможные заболевания и другие патологии щитовидки.
Щитовидная железа (glandula thyroidea) — это внутренний орган, который находится в передней части шеи и внешне напоминает бантик или бабочку. Вес щитовидной железы у взрослого, не превышает 20 граммов, но, не смотря на это, она вырабатывает жизненно важные гормоны, которые влияют на процесс обмена веществ, физическое состояние и даже умственное развития. Что касается гормонов, вырабатываемых щитовидкой, то это тироксин (Т4) и трийодтиронин (Т3).
Йод – это особый микроэлемент, которые отвечает за нормальную работу щитовидки в период вынашивания ребенка. Он позволяет glandula thyroidea синтезировать вышеупомянутые гормоны в необходимом количестве, а также способствует обмену витаминов, белков, жиров и минералов. Эти гормоны очень важны для полноценного внутриутробного развития половой системы, сердечно-сосудистой и нервной систем и опорно-двигательного аппарата. Заболевания щитовидки у беременных занимают одно из первых мест среди патологических процессов в работе эндокринной системы. Все это говорит о том, что во время беременности крайне важно следить за состоянием щитовидной железы и регулярно проверять уровень гормонов, вырабатываемых ею.
Щитовидная железа во время беременности работает намного интенсивнее, поэтому требует особого внимания. Из-за этого, у многих женщин в период беременности щитовидка немного увеличивается в размерах. Кстати, очень давно, увеличенную glandula thyroidea считали самым точным признаком беременности.
Что касается будущего малыша, то его щитовидная железа начинает образовываться на 5-6 неделе вынашивания ребенка, а на 12-13 неделе уже накапливает йод и самостоятельно вырабатывает необходимые для развития растущего организма гормоны. Все это говорит о том, что задача беременной женщины обеспечить поступление йода в организм, так как это важно как для будущего ребенка, так и для нее самой. В первые месяцы беременности развитие эмбриона зависит от нормального функционирования материнской glandula thyroidea. И даже после того, как щитовидка у эмбриона сформировалась, йод, поступающий в организм матери обеспечивает ее нормальное функционирование.
Во время вынашивания ребенка суточная доза йода для женщины составляет около 200 мкг. Если у женщины нехватка йода в организме, то это может спровоцировать патологии в развитии ребенка и заболевания щитовидной железы у беременной. Лечение щитовидки в период беременности проводится щадящими методами, но при некоторых заболеваниях остро стает вопрос о прерывании беременности.
Щитовидная железа при планировании беременности очень важна. Именно от состояния glandula thyroidea и вырабатываемых ею гормонов зависит успешность зачатия и беременность. От качества вырабатываемых щитовидкой гормонов зависит физическое развитие будущего малыша и уровень интеллекта. Именно поэтому, в период планирования беременности первая задача женщины сдать анализы для определения гормонального уровня щитовидной железы и сделать ультразвуковое исследование, для того чтобы определить нормально ли функционирует данный орган.
При планировании беременности особое внимание уделяется уровню тиреотропного гормона, который не должен превышать 2,5 мкМЕ/мл. Если анализы показали, что уровень гормона выше указанного значения нормы, то это повод обратиться к эндокринологу. Врач назначит лечебную терапию для нормализации уровня гормона. Очень часто в качестве лечения назначают диеты с употреблением продуктов с повышенным содержанием йода. После того, как результаты анализов на гормоны glandula thyroidea будут в норме, можно планировать беременность.
Заболевания щитовидной железы и беременность взаимосвязаны. Заболевания появляются из-за гормональной перестройки организма и негативного влияния окружающей среды. Давайте рассмотрим основные заболевания щитовидной железы при беременности.
- Патологии при рождении – недоразвитая щитовидка, отсутствие щитовидки, неправильное расположение.
- Зоб (эндемический, спорадический) – возникает из-за нехватки в организме йода или негативного влияния окружающей среды. К этим заболевания относится и Базедова болезнь.
- Тиреоидиты — воспалительные заболевания glandula thyro >
Если женщина абсолютно здорова, то во время беременности заболевания щитовидной железы ее не коснуться. Единственное, что ожидает, это увеличение щитовидки, но это считается нормальным, поэтому не должно вызывать опасений. Но, не смотря на это, лучше лишний раз удостовериться в том, что glandula thyroidea здорова и беременности ничего не угрожает.
Увеличенная щитовидная железа при беременности считается нормальным явлением. Щитовидка увеличивается в размерах из-за гормональных изменений в организме и при повышенной работе. Но не стоит забывать, что увеличение данного органа может быть связано с рядом заболеваний. Это актуально для женщин, которые до вынашивания ребенка имели заболевания glandula thyroidea. Давайте рассмотрим патологии, которые возникают во время беременности и вызывают увеличение щитовидной железы.
- Гипотиреоз – возникает из-за нарушения иммунной системы организма и считается хроническим заболеванием. Диагностировать эту болезнь во время вынашивания ребенка сложно. Так как симптомы заболевания во многом совпадают с признаками беременности. Поэтому, при подозрении на данное заболевание необходимо сдать анализ крови и по его результатам судить об уровне гормонов glandula thyro >
Увеличенная щитовидная железа при беременности может изменяться под действием гормонов или из-за определенного заболевания. Именно поэтому, в период планирования беременности женщина должна пройти диагностику glandula thyroidea, а при необходимости и лечение.

Увеличение щитовидной железы при беременности это вполне нормальный процесс, который происходит под воздействием гормонов и усиленной работе щитовидки. Но увеличение может быть вызвано и заболеваниями. Давайте рассмотрим степени увеличения щитовидной железы, которые могут ожидать женщину в период вынашивания ребенка.
- Щитовидная железа выглядит вполне нормально, немного увеличена, но не вызывает дискомфорта или болезненных симптомов.
- Контуры шеи изменены, при глотании отчетливо видны доли щитовидки.
- Увеличенная щитовидка видна невооруженным глазом, шея стала толще, больно глотать, появилась отдышка.
- Glandula thyro >Каждая из вышеописанных стадий увеличения щитовидной железы при беременности должна быть исследована эндокринологом на наличие заболеваний.
Рак щитовидной железы и беременность в последнее время все чаще звучит как приговор. Но не стоит впадать в крайности, так как при правильном подходе к диагностике ракового заболевания и лечению, можно выносить и родить здорового малыша. Опасность рака щитовидной железы при беременности в том, что на начальных стадиях заболевание протекает практически бессимптомно, а симптомы, которые проявляются, схожи с симптоматикой беременности на ранней стадии.
Для диагностики рака щитовидной железы при беременности используют ультразвуковое исследование, анализ крови на определение раковых клеток и аспирационную биопсию, с помощью которой можно установить наличие кист или раковых узелков в glandula thyroidea. Обратите внимание, что гормональные изменения при беременности не стимулируют развитие рака, а дифференцированные раковые заболевания не оказывают негативного влияния на течение периода вынашивания ребенка.
Беременность после рака щитовидной железы возможна только после удачного лечения заболевания. Современные методики лечения раковых заболеваний эндокринной системы позволяют женщинам беременеть даже в случае удаления glandula thyroidea. Беременность можно планировать только через год-два после лечения рака и после прохождения курса реабилитации. Удачная беременность гарантирована в случае отсутствия рецидивов заболевания.
Если на первых месяцах вынашивания ребенка заболевание начинает рецидивировать, женщина должна прервать беременность. Исключения составляют женщины, которым было оказано лечение тиреоидэктомией. Если же после рака наступила долгожданная беременность, и заболевание не рецидивирует, то женщина все равно должна регулярно сдавать анализы на раковые клетки, и проводить ультразвуковое исследование щитовидной железы.
Киста щитовидной железы и беременность взаимосвязаны, так как появление кисты могут спровоцировать гормональные изменения, происходящие в женском организме. Киста щитовидки во время беременности может появиться и из-за недостатка йода. И это не удивительно, так как во время вынашивания ребенка женский организм испытывает недостаток витаминов, минералов и необходимых для нормального функционирования женского организма и развития ребенка веществ.
Еще одна причина появления кисты – травмы и воспалительные процессы (тиреодит). Но иногда даже нервные переживания и перенапряжения могут стать причиной появления кисты. Диагностировать кисту щитовидки довольно сложно, так как киста имеет маленькие размеры и развивается практически бессимптомно. Киста начинает себя проявлять только при увеличении и сдавливании соседних органов. Женщина может ощущать першение, затрудненное дыхание и кашель, а иногда и трудности при глотании. Одно из осложнений, сопровождающее кисту щитовидки при беременности – это нагноения, которые возникают из-за ослабленного иммунитета.

Зоб щитовидной железы при беременности еще одно распространенное заболевание, которое встречается у многих женщин. Основной симптом зоба glandula thyroidea – это ее увеличение и утолщение шеи. Зоб это собирательное понятие, под которым понимают заболевания щитовидки, основной симптом которых ее увеличение. Во время вынашивания ребенка зоб может появиться из-за нарушений на гормональном фоне и заболеваний, которые влияют на эндокринную систему.
Существует несколько видов зобов, которые возникают во время вынашивания ребенка, давайте рассмотрим их:
- Зоб с эуфункцией – при беременности встречается крайне редко. Как правило, данное заболевание диагностируют на ранних стадиях эндемического зоба.
- Зоб с гипофункцией – возникает из-за недостаточности йода в организме и аутоиммунных заболеваний щитовидки.
- Зоб с гиперфункций – возникает при аденоме щитовидки или болезни Базедова.
Отсутствие щитовидной железы и беременность, вполне сопоставимые понятия. Если женщина перенесла удаление щитовидки из-за рака и другого заболевания, то планировать беременность можно не раньше чем через год после прохождения курса реабилитации и отсутствия рецидивов заболевания. Если все вышеупомянутые условия соблюдены, то беременность возможна при условии регулярного контроля уровня гормонов щитовидки в крови. Это позволит своевременно отреагировать на их повышение и другие патологические процессы.
Обратите внимание, что острый недостаток гормонов щитовидки при ее удалении негативно сказывается на вынашивание ребенка. Именно поэтому, в период беременности женщина должна употреблять гормональные препараты, которые восполнят нехватку гормонов, вырабатываемых glandula thyroidea.

Узлы щитовидной железы и беременность могут быть диагностированы во время ультразвукового исследования. Как правило, узлы щитовидки возникают еще до вынашивания ребенка, но диагностируются только при появлении ранних признаков беременности (токсикоз, рвота, тошнота, головокружение и другое). Узлы щитовидки могут быть доброкачественными и злокачественными. Доброкачественные образования не влияют на течение беременности и развитие ребенка, а злокачественные требуют обязательного лечения.
Но не стоит беспокоиться, так как появление узлов glandula thyroidea никогда не является поводом к прерыванию беременности. Единственное, что ожидает женщину, это регулярный контроль состояния узлов, сдача анализов и прием безопасных препаратов, которые не дадут узлам прогрессировать во время беременности.
Аденома щитовидной железы и беременность вполне совместимы. Аденома является доброкачественной опухолью, которая появляется в тканях щитовидки. Заболевание сопровождается повышенной выработкой тиреоидных гормонов. Это блокирует нормальную работу glandula thyroidea. Основные симптомы заболевания: повышенная потливость, утомляемость при физических нагрузках, резкая смена настроение, тошнота. Как видно, симптомы совпадают с ранними признаками беременности. Именно это и осложняет диагностику аденомы.
Аденома щитовидной железы не смертельное заболевание и не влияет на течение беременности. Очень редко, аденома перерастает в злокачественную опухоль и дает метастазы по всему организму. Если у беременной диагностировали аденому, то в течение всех девяти месяцев женщина должна наблюдаться у эндокринолога.
Гиперплазия щитовидной железы при беременности сопровождается увеличением щитовидки. Заболевание возникает из-за проблем с гормонами, что весьма актуально для периода беременности. Основные симптомы заболевания: затрудненное дыхание, появление сосудистой сетки на шее, проблемы при глотании пищи. При обнаружении данных симптомов необходимо обращаться к эндокринологу.
Для диагностики гиперплазии у беременных проводится ультразвуковое исследование, которое помогает выявить заболевание. Для лечения данной патологии во время беременности, женщинам назначают прием препаратов с повышенным содержанием йода. В качестве профилактики заболевания рекомендуется прием йодированной соли с пищей.
Гипоплазия щитовидной железы и беременность встречаются редко, как правило, у 2% беременных женщин. Заболевание является врожденным, и представляет собой недоразвитость тканей glandula thyroidea. Все это приводит к нехватке гормонов, которые угнетают нервную систему и мозговую деятельность. Очень часто, причиной появления данного заболевания является нехватка йода в организме.
Диагностирую заболевание с помощью ультразвукового исследования и визуального осмотра (щитовидка слегка увеличена). Что касается лечения, то в период беременности женщине назначают препараты с высоким содержанием йода. Это позволяет беременности нормально развиваться и не оказывает негативного влияния на развитие ребенка.
Гипотиреоз щитовидной железы и беременность не редкость в наше время. Заболевание провоцирует нехватка йода в организме. Поэтому, в период беременности женщина должна сдать анализ крови на уровень гормонов glandula thyroidea. Если анализы покажут, что у женщины понижены функции щитовидки, то в качестве лечения применяют заместительную гормональную терапию. Основные причины заболевания связаны с уровнем гормонов и воспалением щитовидки.
Лечение гипотиреоза щитовидной железы в период беременности крайне важно, так как заболевание может стать причиной прерывания беременности по медицинским показаниям, гибели плода в утробе или же рождение ребенка с серьезными патологиями. У женщин, которые в период беременности болели гипотиреозом и не лечили его, рождаются малыши с нарушениями зрения, поражениями мозга и нервной системы или глухонемотой.
Аутоиммунный тиреоидит и беременность взаимосвязаны, так как заболевание появляется из-за гормональной перестройки организма. Заболевание возникает из-за неспособности иммунитета распознавать болезненные и здоровые клетки. Из-за этого щитовидная железа поражена аутоиммунным действием, что может негативно сказаться на периоде беременности и развитии малыша.
Основные симптомы аутоиммунного тиреоидита схожи с ранними признаками беременности. Прежде всего, это тошнота, раздражительность, головокружение, а также увеличение объема glandula thyroidea, то есть появление зоба. В качестве лечения используют лечебную терапию, которая основана на приеме препаратов с высоким содержанием йода для поддержания гормонов на нормальном уровне.

Гормоны щитовидной железы при беременности выполняют одну из важнейших функций – способствуют нормальному развитию головного мозга у ребенка. Пониженный уровень гормонов приводит к патологическим процессам во время беременности и различным поражениям нервной системы и мозговой деятельности ребенка. Давайте рассмотрим особенности функционирования glandula thyroidea и выработки ее гормонов в период вынашивания ребенка.
- При беременности щитовидка работает в два раза сильнее и вырабатывает на 50% больше тиреоидных гормонов.
- Нормальные показатели гормонов во время беременности ничем не отличаются от анализов у не беременных женщин.
- При беременности щитовидка увеличивается на 15% и существует высокий риск развития гипотиреоза.
Влияние щитовидной железы на беременность основано на выработке гормонов и их влиянии на течение беременности и развитие ребенка. Выработка гормонов регулируется центральной нервной системой, гипофизом и гипоталамусом. То есть, при их поражениях возможны проблемы с выработкой гормонов glandula thyroidea и появление различных заболеваний.
Для определения заболевания проводят диагностику с помощью ультразвукового исследования и берут анализ крови на гормоны. По результатам диагностики эндокринолог и гинеколог принимают решения относительно лечения (при нарушениях гормонального уровня) или же профилактики работы щитовидной железы и ее влияния на беременность.
УЗИ щитовидной железы при беременности это обязательная процедура для каждой женщины. С помощью ультразвукового исследования можно узнать о наличии определенных заболеваний, которые негативно скажутся как здоровье матери в период беременности, так и на развитии ребенка. УЗИ относится к неинвазивным методам диагностики, поскольку в процессе исследования, беременная не подвергается хирургическому или какому-либо другому воздействию. С помощью УЗИ получают фотографию, на которой отображена структура щитовидки, а значит, видны опухоли и другие болезненные процессы.
Процедура не требует особой подготовки. Единственное, что необходимо для нормального ультразвукового исследования – это полный доступ к шее. Именно поэтому женщина должна быть в одежде, которая не закрывает шею и желательно без украшений. УЗИ щитовидной железы при беременности проводят в первом триместре и при появлении определенной симптоматики.
Удаление щитовидной железы при беременности не проводится, так как процедура может негативно сказаться на беременности. Если у женщины обнаружено заболевание, которое требует немедленного удаления щитовидки по медицинским показаниям, беременность подлежит прерыванию. Так как из-за резких гормональных скачков нормальное течение беременности и развития ребенка под угрозой.
Именно поэтому, в период вынашивания ребенка, все заболевания glandula thyroidea лечатся приемом наиболее безопасных для будущей мамы и ее ребенка препаратов. Если же женщина забеременела сразу после удаления щитовидки, то, скорее всего ее ждет выкидыш из-за гормональной терапии, которую необходимо пройти как заключающую стадию лечения.
Беременности после удаления щитовидной железы возможна, но не раньше чем через два года после проведения операции. Такой срок позволит провести полноценный реабилитационный курс и восстановить гормональный фон женщины. После удаления щитовидки женщине всю жизнь придется придерживаться заместительной гормональной терапии, и даже в период беременности. Поэтому, при планировании беременности, женщина должна обратиться за консультацией к гинекологу-эндокринологу, который будет наблюдать ее в течение всего срока вынашивания ребенка.
Беременность после удаления щитовидной железы, как правило, протекает без осложнений, с условием, что женщина полностью придерживается врачебных рекомендаций для поддержания нормального гормонального фона. Гормоны glandula thyroidea крайне важны для нормального развития ребенка, поэтому будущая мама должна быть готова к крайне непростому периоду беременности.
Лечение щитовидной железы при беременности предполагает использование консервативных методов. Терапия направлена на устранение болезненных симптомов и облегчение патологического состояния. В период беременности, в качестве лечения женщину ждет гормональная терапия и прием препаратов с высоким содержанием йода, которые позволят нормально развиваться будущему ребенку.
Лечение щитовидки при беременности зависит от серьезности заболевания и его влияния на процесс вынашивания ребенка. Если у женщины диагностировали доброкачественную опухоль, то в качестве лечения использую йодотерапию. Что касается раковых заболеваний, обнаруженных в период беременности, то гормональные изменения и сама беременность никак не влияют на развитие заболевания. В любом случае, лечением и контролем заболевания занимается гинеколог-эндокринолог, который и назначает для женщины лечение щитовидной железы.
Щитовидная железа и беременность взаимосвязаны. Так, при нормальном функционировании glandula thyroidea, беременность протекает без осложнений. Если же у женщины есть сбои и нарушения в работе данного органа, то требуется медицинская помощь, так как это может негативно сказаться на развитии ребенка.
источник
Щитовидную железу называют основным центром синтеза гормонов. Она влияет на работу всех систем организма, включая половую.
Орган предрасположен к отклонениям и уязвим для болезней. Нарушения щитовидки нередко приводит к проблемам с оплодотворением и вынашиванием малыша, а также отрицательно сказываются на развитии крохи внутри материнской утробы.
Тиреоидные гормоны влияют на метаболические процессы и работу органов желудочно-кишечного тракта, нервной, сердечно-сосудистой и урогенитальной систем. Когда изменяется эндокринный фон, сбивается ежемесячный цикл. Это влечет расстройство созревания яйцеклеток.
Без овуляции беременность невозможна: наступает бесплодие. При патологиях щитовидки зачатие происходит в редких случаях. Если оно все-таки случается, гестация прерывается на ранних сроках.
Высокое содержание хорионического гонадотропина активизирует выработку гипофизом тиреотропина. Это ведет к повышенной продукции свободных Т3 и Т4. Железа увеличивается в объеме, а ее работа нарушается.
Чрезмерное образование тиреоидных гормонов приводит к поликистозным яичникам, фиброзно-кистозной мастопатии. Такое состояние существенно снижает возможность зачать ребенка.
Когда женщина беременеет, лечащий врач следит за гормональными показателями щитовидной железы. При отклонениях их содержания у будущей мамы развиваются последствия – ранний токсикоз, гестоз, хроническая гипоксия ребенка внутри утробы, дискоординация родовой деятельности.
Вещества формируют сердечно-сосудистую, нервную, центральную нервную и половую системы ребенка. Патология вызывает умственные и физические отклонения в развитии крохи.
Нормы гормонов щитовидной железы:
| Наименование | Значения во время планирования | Показания во время беременности |
| ТТГ | 0,4–4 мкМЕ/мл | 0,2–3,5 мкМЕ/мл |
| Т3 общий | 1,23-3,23 нмоль/л | 1,3–2,7 нмоль/л |
| Т3 свободный | 2,6–5,7 нмоль/л | 2,3–6,3 нмоль/л |
| 71–143 нмоль/л | 100–209 нмоль/л – в 1 триместре | |
| 117–236 нмоль/л – в 2–3 триместрах | ||
| 10–22 нмоль/л | 10,3–24,5 нмоль/л – в 1 триместре | |
| 8,2–24,7 нмоль/л – во 2 и 3 триместрах |
С ранних сроков эндокринный орган начинает усиленно функционировать. В норме выработка веществ повышается на 30–50%, когда закладываются и формируются все органы. Тиреоидные гормоны женщины обеспечивают эмбриогенез.
Хорионический гонадотропин человека – это самый сильный стимулятор железы. ХГЧ синтезируется плацентой и по свойствам схож с ТТГ. Вещество усиленно образуется у матери с первых недель беременности, поэтому концентрация тиреотропного гормона уменьшается.
Если женщина ждет двойню или тройню, хорионического гонадотропина становится так много, что выработка ТТГ подавлена. На 10–12 неделях содержание ХГЧ падает, а количество тиреотропного гормона растет. В первом триместре показатели ТТГ понижены, и это не отклонение.
Повышенная продукция эстрогенов – дополнительная стимуляция щитовидной железы. Они провоцируют образование ТТГ в печени. Глобулин связывает тиреоидные гормоны, делая их неактивными.
У беременных повышены общие фракции Т3 и Т4. Врачи назначают исследования именно на свободные формы веществ.
С наступлением гестационного периода повышается почечное кровообращение. Йод удаляется с мочой, что провоцирует выработку веществ щитовидной железой.
Если орган нормально функционирует, повышаются концентрации Т3 и Т4. Гипотироксинемия не угрожает последствиями для небеременной. Однако при вынашивании ребенка состояние чревато опасностью для плода и будущей мамы.
Отклонения в работе органа и беременность тесно взаимосвязаны. Некоторые патологии щитовидки образуются из-за гормональной перестройки организма и вредного влияния внешних факторов.
Рассмотрим основные болезни щитовидной железы.
Довольно частое нарушение. Характеризуется недостаточным содержанием йода в организме с последующим дефицитом гормонов.
Состояние иногда возникает еще до беременности. Обязательно пройдите полное обследование во время планирования ребенка.
Какие появляются жалобы:
- повышенная утомляемость;
- значительно прибавился вес;
- нарушение аппетита;
- сухость кожи;
- ломкость ногтей и волос;
- отечность преимущественно в области лица и голеней;
- одышка;
- осиплость голоса.
При выявлении симптомов доктор проводит дополнительную диагностику. Если диагноз подтверждается, потребуется пройти курс лечения.
Чтобы восполнить уровень Т3 и Т4, врач проводит заместительную терапию. Она выполняется и в период вынашивания ребенка, поскольку гипотиреоз повышает риск выкидыша, преждевременного родоразрешения и внутриутробной гибели крохи. Значительное падение содержания тиреоидных гормонов ведет к умственной отсталости, глухоте, косоглазию.
В следующем видеоролике эндокринолог подробно отвечает на вопросы, связанные с гипотиреозом:
Уровень Т3 и Т4 завышен. Состояние имеет физиологический характер для восполнения потребностей плода. В ряде ситуаций чрезмерную работу органа врачи признают отклонением.
Узловой зоб – самая частое проявление гиперфункции щитовидки. Болезнь сопровождается формированием крупных узлов. Основное различие гипертиреоза от тиреотоксикоза – увеличение органа в объеме.
Беременность при патологии не исключается. Чтобы избежать вредного влияния на кроху, врач проводит коррекцию Т3 и Т4 в крови.
Весь период вынашивания ребенка строго контролируется эндокринологом. Не волнуйтесь: у будущих мам хирургическое вмешательство обычно не выполняется, даже если узел превышает 4 см. Операция показана, когда образование сдавливает трахею, нарушая нормальное дыхание.
Какие симптомы должны вас насторожить:
- Повышенная утомляемость.
- Внезапное снижение веса.
- Повышение температуры тела.
- Раздражительность и беспричинный страх.
- Бессонница.
- Повышение пульса и кровяного давления.
- Дрожание кистей и мышечная слабость.
- Расширение глазных щелей.
- Гиперплазия железы.
Последствия гипертиреоза опасны поздним гестозом, преждевременными родами, аномалиями развития плода, низким весом ребенка при рождении. Если заболевание выявлено своевременно, вероятность появления на свет здорового малыша высокая.
Это пограничное состояние, характеризующееся разрастанием ткани щитовидной железы в виде диффузного увеличения или узлов при нормальном содержании тиреоидных гормонов. Нарушение считается временным. Обычно на фоне эутиреоза наступают серьезные изменения, сопровождающиеся гипо- или гиперфункцией эндокринного органа.
Основные проявления патологии:
- бессонница;
- боли в области шеи давящего характера;
- ощущение кома в горле с нарушением глотания;
- эмоциональное напряжение;
- видимое увеличение размера щитовидки;
- быстрая утомляемость.
Чтобы побороть заболевание, врач назначает препараты йода. При неэффективности консервативной терапии и появлении крупных узлов или кисты проводится хирургическое вмешательство с выполнением биопсии.
Злокачественное новообразование не считается показанием для прерывания беременности. У будущих мам наиболее часто обнаруживается папиллярная аденокарцинома.
Женщинам проводят исследование функции опухоли и ее биопсию. Пункция особенно важна при размере свыше 2 см.
Клинические рекомендации гласят, что операцию по удалению новообразования проводят во 2 триместре. Если опухоль выявляется в 3 триместре, лечение откладывается до родов. Быстрорастущие формы рака удаляются независимо от срока гестации. После резекции придется принимать супрессивные дозы тиреоидного гормона.
Это заболевание, возникающие из-за образования антител к собственным клеткам. Иммунная система уничтожает щитовидную железу. Патология наследуется от родителей или вызывается мутациями.
Аутоиммунный тиреоидит негативно воздействует на организм будущей матери. Если женщина не получает лечения, происходит выкидыш или преждевременные роды.
- Гипоплазия щитовидки.
- Обнаружение в ходе пальпации безболезненных уплотнений.
- Незначительное снижение веса.
- Тахикардия.
- Повышенная раздражительность.
- Эутиреоз.
Для диагностики заболевания нужно сдавать анализ на антитела к тиреоглобулину и тиреопероксидазе. Когда обнаруживаются иммуноглобулины к обоим веществам, врачи считают это плохим признаком. В организме уже развился аутоиммунный тиреоидит, либо он появится в скором времени.
Для подавления хронического воспаления органа назначают заместительную терапию. Она компенсирует дефицит гормонов щитовидки и предупреждает гипотиреоз.
При отсутствии органа изменения коснутся обменных процессов и воздействуют на центральную нервную и репродуктивную систему женщины.
Можно ли забеременеть после полной резекции органа? Да, это возможно. Однако придется строго соблюдать все назначения врача.
Вероятные нарушения при удалении железы:
- Гипокальциемия. Состояние сопровождается острым недостатком кальция в крови. Низкая концентрация химического элемента грозит нарушенной работой сердца, сниженной минерализацией костей, мышечной атонией. Из-за дефицита вещества внутриутробное развитие плода тоже нарушится.
- Невынашивание ребенка. У женщин с удаленной железой сильно изменяется гормональный фон, что повышает риск самопроизвольного аборта. Чтобы справиться с патологией, необходимы курсы заместительной терапии.
- Развитие хромосомных аномалий у малыша. Когда во время резекции железы используют радиоактивный йод, нарушается исходный код ДНК. Это чревато рождением ребенка с генетическими отклонениями.
Любые исследования во время «интересного положения» должны быть оправданы. Обычно назначаются те процедуры, без которых не обойтись.
Ультразвуковую диагностику щитовидной железы делают только при показаниях. Процедура проста, не требует специальной подготовки.
При каких симптомах выполняют УЗИ:
- постоянная сонливость;
- повышенная раздражительность и беспричинная агрессивность;
- значительные колебания веса;
- появление приступов удушья;
- определение уплотнений либо новообразований в щитовидке во время пальпаторного обследования.
Чем раньше выявлены нарушения, тем меньше проявления болезни воздействуют на течение беременности и плод. Если лечащий врач рекомендует исследование, не бойтесь его проходить. Ультразвуковая диагностика не причинит вреда малышу.
Чтобы предупредить возможные патологии, будущей маме необходимо восстановить работу эндокринной системы. Желательно нормализовать функцию железы еще перед беременностью – на этапе планирования. Пройдите полное медицинское обследование, чтобы исключить патологию.
В комплекс профилактики входит прием йодосодержащих препаратов. Пить их придется с первых недель гестации вплоть до родов. Дополнительное поступление в организм йода снижает угрозу зоба и восстанавливает гормональную продукцию.
Добавьте в рацион йодированные соль и хлеб.
Воду из-под крана замените на специальную минеральную воду, в составе которой будут необходимые микроэлементы.
Также в меню должны присутствовать морская рыба, ламинарии, кальмары, мидии, креветки, нежирное мясо, молоко. Исключите жирную, жареную и острую пищу, алкогольные напитки, кофе и фастфуд.
Немаловажным правилом профилактики считается удержание нормального веса. Не допускайте появления избыточной массы тела. Это отрицательно сказывается на железе: в гестационный период она усиленно работает.
Постарайтесь не пребывать долгое время на открытом солнце и ни в коем случае не посещайте солярий. Желательно гулять в утреннее и вечернее время.
Щитовидная железа и беременность тесно взаимосвязаны. В период вынашивания ребенка эндокринный орган обеспечивает как полноценное развитие плода, так и здоровье будущей мамы. Тиреоидные гормоны способствуют нормальной работе центральной нервной, сердечно-сосудистой, опорно-двигательной системы малыша.
В течение всей беременности лечащий врач контролирует работу щитовидки. При любых отклонениях он проводит анализы крови на гормоны и ультразвуковую диагностику. Во время лечения могут назначить йодосодержащие препараты, заместительную терапию или даже оперативное вмешательство.
источник
Тезис: Оценка функции щитовидной железы — обязательный элемент алгоритма диагностики репродуктивных расстройств. Тестом первого уровня является определение уровня ТТГ. Если концентрация ТТГ находится границах нормы, то одного этого показателя достаточно для исключения у пациентки гипер- или гипотиреоза.
- 1. Гормоны щитовидной железы
- 2. Гипотиреоз
- 2.1. Описание
- 2.2. Влияние гипотиреоза на репродуктивную систему
- 3. Тиреотоксикоз (Гипертиреоз )
- 3.1. Описание
- 3.2. Влияние гипертиреоза на репродуктивную систему
- 4. Диагностика
- 5. Эутиреоидный зоб.
- 6. Аутоиммунный тиреоидит
- 7. Антитела к ткани щитовидной железы (АТ-ЩЖ = AT-TГ, АТ-ТПО).
Заболевания щитовидной железы относятся к наиболее распространенной эндокринной патологии и встречаются у женщин в 10-17 раз чаще, чем у мужчин. Поэтому в процессе планирования беременности, а также при лечение бесплодия, необходимо убедиться в отсутствии патологий щитовидной железы. Для этого чаще всего проводят лабораторную диагностику — анализ крови на гормоны щитовидной железы.
Гормоны щитовидной железы необходимы для нормального функционирования практически всех органов и систем организма. Функцию щитовидной железы регулирует тиреотропный гормон гипофиза (ТТГ), секрецию которого контролирует тиролиберин (ТРГ — тиротропин-рилизинг-гормон) гипоталамуса. ТРГ также стимулирует секрецию пролактина (ПРЛ).
Нарушения функции щитовидной железы могут стать причиной преждевременного или позднего полового созревания, нарушений менструального цикла, ановуляции, бесплодия, невынашивания беременности, патологии плода и новорожденного. Экспериментальные работы, проведенные в последние десятилетия, подтвердили наличие рецепторов к ТТГ и Тз в яичнике, что определяет возможность прямого влияния дисфункции щитовидной железы на стероидогенез, овуляцию, функцию желтого тела. Состояние репродуктивной системы, в свою очередь, оказывает существенное влияние на щитовидную железу. Так, эстрогены могут косвенно стимулировать функцию щитовидной железы за счет интенсификации синтеза тироксин -связывающего глобулина в печени.
Нарушения функции щитовидной железы в виде гипо- и гипертиреоза наблюдают при различной ее патологии: эндемическом или спорадическом зобе, хроническом аутоиммунном тиреоидите, болезни Грейвса и др.
Гипотиреоз является наиболее распространенным вариантом нарушения функции щитовидной железы, в том числе выявляемым у женщин, страдающих бесплодием. Даже субклинический гипотиреоз (повышенный уровень ТТГ при нормальном уровне свободного T4) может стать причиной нарушений менструaльного цикла и бесплодия. И хотя как при субклиническом, так и манифестном гипотиреозе фертильность может сохраняться, у этих женщин отмечают высокий риск невынашивания беременности, нарушений развития плода и акушерских осложнений.
Подавляющее большинство случаев гипотиреоза обусловлено патологией щитовидной железы (первичный гипотиреоз). Наиболее часто первичный гипотиреоз развивается в исходе аутоиммунного тиреоидита или вследствие деструкции самой щитовидной железы, реже — после операций на щитовидной железе и терапии радиоактивным йодом.
Классификация первичного гипотиреоза по степени тяжести основывается прежде всего на данных лабораторной диагностики с учетом клиничecкиx проявлений:
1. Субклинический — концентрация ТТГ в крови повышена, свободного Т4 в пределах нормы — как правило, бессимптомное течение или только неспецифические симптомы.
2. Манифестный (явный) — концентрация ТТГ в крови повышена, свободного Т4 снижена — характерные симптомы гипотиреоза (чаще тоже неспецифические), как правило, присутствуют. Возможно и бессимптомное течение.
3. Осложненный — развернутая клиническая картина гипотиреоза. Имеются тяжелые осложнения: полисерозит, сердечная недостаточность, кретинизм, микседематозная кома и др.
Влияние дисфункции щитовидной железы на репродуктивную систему — сложный и многоступенчатый процесс. Ключевое значение при гипотиреозе имеет дефицит тиреоидных гормонов, которые необходимы для обеспечения основного обмена, тканевого дыхания и клеточного роста большинства активно функционирующих клеток и тканей, в том числе всех без исключения структур половой системы, включая яичники. Гипофункция щитовидной железы приводит к изменению синтеза, транспорта, метаболизма половых гормонов, в результате снижается чувствительность яичников к гонадотропным гормонам гипофиза, нарушается периферический метаболизм эстрогенов.
Частота нарушений менструального цикла у женщин репродуктивного возраста составляет по данным разных исследователей 23,4-70%. Однако, бесплодие на фоне патологии щитовидной железы может быть и при регулярном менструальном цикле из-за недостаточности лютеиновой фазы или ановуляции. Первичный гипотиреоз часто проявляется хронической ановуляцией и дисфункциональными маточными кровотечениями, возможно развитие гипогонадотропной аменореи.
При длительном дефиците тиреоидных гормонов закономерно развивается вторичная гиперпролактинемия, которая может сопровождаться всем спектром симптомов (галактореей, аменореей), характерных для гиперпролактинемического гипогонадизма. Это обусловлено тем, что гиперпродукция ТРГ гипоталамусом при гипотироксинемии способствует увеличению выработки гипофизом не только ТТГ, но и пролактина. Гипер-пролактинемия приводит к нарушению цикличности выделения ГнРГ. Синдром гиперпролактинемического гипогонадизма при первичном гипотиреозе (синдром Ван-Вика — Хеннеса — Росса) клинически проявляется олигоопсоменореей или аменореей, галактореей, вторичными поликистозными яичниками.
Тиреотоксикоз
Тиреотоксикоз ( гипертиреоз ) — клинический синдром, обусловленный избытком тиреоидных гормонов в организме. Основная причина тиреотоксикоза в регионах с легким и умеренным дефицитом йода — диффузный токсический зоб — системное аутоиммунное заболевание, развивающееся преимущественно у женщин репродуктивного возраста (20-40 лет) и характеризующееся стойким патологическим повышением продукции тиреоидных гормонов, как правило, в сочетании с диффузным увеличением щитoвиднoй железы и экстратиреоидными нарушениями (эндокринная офтальмопатия).
Клинические проявления тиретоксикоза включают расстройства функций сердечно-сосудистой, пищеварительной, центральной нервной систем, катаболический синдром, эктодермальные и эндокринные нарушения. В зависимости от выраженности симптоматики тиреотоксикоз подразделяют на субклинический, манифестный и осложненный.
1. Субклинический тиреотоксикоз — снижение уровны ТТГ при нормальных концентрациях тиреоидных гормонов ( свободных Т4 и Т3 ) ;
2. Манифестный тиреотоксикоз — сниженный или полностью подавленный уровень ТТГ в крови и повышенный уровень свободных Тз и Т4 — как правило, характеризуется развернутой клинической картиной заболевания.
3. Осложненный тиреотоксикоз диагностируют при наличии тех или иных осложнений (мерцательной аритмии, сердечной недостаточности, тиреогенной относительной надпочечниковой недостаточности, дистрофических изменений паренхиматозных органов, психоза, выраженного дефицита массы тела).
Репродуктивная система испытывает на себе влияние избытка тиреоидных гормонов так же, как и другие системы организма. При тиреотоксикозе происходит значительное повышение концентрации в крови СССГ, снижается скорость метаболического клиренса тестостерона и, в меньшей степени, эстрадиола. Это приводит к увеличению общей концентрации тестостерона в плазме крови и ускорению превращения его в андростендион.
Активизируются процессы внегонадного превращения тестостерона в андростендион, андростендиона в эстрон и эстрона в эстрадиол. Гиперэстрогения по механизму обратной связи приводит к снижению концентрации ФСГ. Концентрация прогестерона при этом остается низкой за счет уменьшения чувствительности яичников к ЛГ в условиях дефицита ФСГ. В ответ на снижение концентрации прогестерона в крови по механизму обратной связи увеличивается образование ЛГ, чему также способствует низкая концентрация свободного тестостерона.
Существует и противоположная точка зрения, что при тиреотоксикозе избыток тиреоидных гормонов приводит к повышению не только концентрации ЛГ, но и ФСГ, что связано с гиперчувствительностью гонадотрофов гипофиза к гонадолиберину. Длительная гиперэстрогения при недостатке прогестерона у женщин с гиперфункцией щитовидной железы приводит к увеличению частоты гиперплачтических процессов в органах-мишенях и в первую очередь в эндометрии. Репродуктивная и менструальная функция у пациенток с болезнью Грейвса изучена недостаточно. Принято считать, что при тиреотоксикозе снижение фертильности происходит в меньшей степени, чем при гипотиреозе. Частота нарушений менструального цикла при тиреотоксикозе у женщин репродуктивного возраста и составляет 21,5-60%. Наиболее типичны гипоменорея, полименорея, возможна олигоменорея, реже наблюдают ациклические маточные кровотечения. При регулярных менструациях у части женщин с гиперфункцией щитовидной железы отмечают недостаточность лютеиновой фазы, возможно развитие ановуляции.
Диагностика
В гинекологической практике врачи не всегда уделяют должное внимание оценке функции щитовидной железы и часто расценивают нарушения менструального цикла и гиперпластические процессы в эндометрии, сопровождающиеся ациклическими маточными кровотечениями на фоне повышенного уровня ЛГ и нормальном или несколько сниженном уровне ФСГ, как синдром поликистозных яичников. Это приводит к неправильной диагностике, неверной тактике лечения и, как следствие, к отсутствию эффекта от проводимой терапии.
Оценивать функцию щитовидной железы необходимо всем женщинам, обращающимся по поводу нарушений менструального цикла, бесплодия и невынашивания беременности. Наиболее информативно определение концентрации в сыворотке крови ТТГ , а также свободных Т4 и Тз. Тестом первого уровня является определение уровня ТТГ. Оценивать уровень свободных Т3 и Т4 имеет смысл лишь при предельных значениях ТТГ.
Между изменениями уровней ТТГ и Т4 имеется логарифмическая зависимость, согласно которой даже небольшое, еще в пределах нормальных значений, снижение уровня Т4 приводит к многократному повышению уровня ТТГ. Таким образом, уровень ТТГ более чувствительно отражает функцию щитовидной железы и является первичным тестом для ее исследования.
При выявлении повышенного уровня ТТГ исследование дополняют определением уровня свободного Т4, при понижении уровня ТТГ — определением свободных Т4 и Тз. В норме при эутиреоидном ( нормальном ) состоянии концентрация в крови ТТГ составляет 0,4-4,0 мЕд/л. Если концентрация ТТГ находится в этих границах, то одного этого показателя достаточно для исключения у пациентки гипер- или гипотиреоза.
При выявлении уровня ТТГ > 10 мМЕ/л имеет место первичный гипотиреоз.
При пограничном повышении уровня ТТГ (4-10 мМЕ/л) с целью диагностики субклинического гипотиреоза исследование дополняют определением уровня свободного Т4;
При понижении уровня ТТГ для диагностики манифестного или субклинического тиреотоксикоза — определением уровня свободных Т4 и Тз.
Наиболее оптимально для этого использовать методы третьего поколения, которые позволяют определять очень низкие концентрации гормона (менее 0,01 мЕд/л), что имеет важное значение для диагностики тиреотоксикоза.
Определение уровня общего Т4 (связанный с транспортными белками + свободный биологически активный гормон), довольно распространенное в практике акушеров-гинекологов, имеет значительно меньшее диагностического значение. Это связано с тем, что на уровне общего Т4 отражаются любые колебания уровня и связывающей способности транспортных белков, в первую очередь тироксинсвязывающего глобулина (ТСГ).
Определение уровня Тз с целью диагностики гипотиреоза не показано, так как обычно этот показатель изменяется однонаправлено с уровнем Т4, хотя нередко концентрация Тз остается нормальной при уже сниженном уровне Т4. Это связано с тем, что при гипотиреозе интенсифицируется как продукция более активного Тз самой щитовидной железой, так и усиливается периферическая конверсия Т4 в Тз.
Эутиреоидный зоб. Самая частая патология щитовидной железы у женщин репродуктивного возраста в регионах с легким и умеренным дефицитом йода — диффузный эутиреоидный зоб. Самый простой метод первичной диагностики — пальпация щитовидной железы, позволяющая выявить наличие зоба, оценить степень его выраженности и определить размер узловых образований.
Аутоиммунный тиреоидит — органоспецифическое аутоиммунное заболевание, являющееся основной причиной первичного гипотиреоза. Если диагностика гипотиреоза не вызывает сложностей (исследование концентрации ТТГ), то при отсутствии гипофункции щитовидной железы диагноз аутоиммунного тиреоидита носит лишь предположительный характер. Однако на практике происходит переоценка значимости аутоиммунного тиреоидита как самостоятельной клинической проблемы, что приводит к гипердиагностике данного заболевания. В соответствии с последними клиническими рекомендациями Российской ассоциации эдокринологов, «большими» диагностическими признаками, сочетание которых позволяет установить диагноз аутоиммунного тиреоидита, являются:
1. Первичный гипотиреоз (манифестный или стойкий субклинический);
2. Наличие антител к ткани щитовидной железы;
3. УЗ-признаки аутоиммунной патологии (диффузное снижение эхогенности ткани щитовидной железы).
При отсутствии хотя бы одного из «больших» диагностических признаков диагноз аутоиммунного тиреоидита носит лишь вероятностный характер.
Антитела к ткани щитовидной железы (АТ-ЩЖ (АТ-ТГ и АТ-ТПО)).
Среди здоровых женщин репродуктивного возраста частота носительства АТ-ЩЖ составляет 10-20%. Как указывалось выше, само по себе носительство антител к щитовидной железе еще не свидетельствует о наличии у пациентки аутоиммунного тиреоидита или нарушении функции шито видной железы. Под носительством АТ-ЩЖ понимают выявление последних на фоне нормальной функции и структуры ЩЖ. Чаще всего проводят исследование на наличие АТ к тиреоглобулину (АТ-ТГ) и тиреоидной пероксидазе (АТ-ТПО), однако наиболее информативно определение только уровня АТ-ТПО, поскольку изолированное носительство АТ — ТГ наблюдают редко и оно имеет меньшее диагностическое значение.
Сам по себе факт выявления АТ-ЩЖ не может служить основанием для постановки какого-либо диагноза, однако их наличие расценивают как фактор риска нарушения функции ЩЖ в дальнейшем. Во время беременности у носительниц АТ-ЩЖ повышен риск развития как гипотиреоза. А также риск спонтанного прерывания беременности в 1 триместре у женщин с АТ — ЩЖ превышает таковой у женщин без таковых в 2-4 раза. Также отмечены более высокие уровни АТ-ЩЖ у женщин с привычным невынашиванием в анамнезе по сравнению с контрольной группой.
Особенно большое значение приобретает нормальная функция ЩЖ в программах ВРТ, поскольку бьла отмечена высокая частота носительства АТ-ЩЖ у женщин с неудачными попытками ЭКО.
Результаты изучения функции щитовидной железы на ранних сроках беременности после ЭКО продемонстрировали выраженное повышение концентрации ТТГ и снижение концентрации свободного Т4 у женщин с АТ-ТПО по сравнению с женщинами без них, что свидетельствует о снижении компенсаторных возможностей щитовидной железы на фоне индуцированной беременности у женщин с АТ-ЩЖ.
Таким образом, как стимуляция суперовуляции, так и носительство АТ-ЩЖ — факторы, снижающие нормальный функциональный ответ щитовидной железы, необходимый для адекватного развития индуцированной беременности. АТ-ЩЖ могут быть ранним маркером риска неблагоприятного прогноза беременности после ЭКО.
Однако, в настоящее время не существует единой точки зрения на роль АТ — ЩЖ в патогенезе бесплодия и невынашивания беременности, а лишь обсуждаются несколько гипотез. Так что, несмотря на большое количество гипотез о взаимосвязи носительства АТ — ЩЖ, нарушений фертильности и невынашивания беременности, достоверных данных по этой проблеме в настоящee время не существует.
Таким образом, щитовидная железа играет важную роль в физиологии репродукции. Заболевания щитовидной железы могут вызывать нарушения менструального цикла, приводить к снижению фертильности, невынашиванию беременности и патологии развития плода. Оценка функции щитовидной железы должна стать обязательным элементом алгоритма диагностики репродуктивных расстройств.
источник