Изменения в организме беременной женщины.
С наступлением беременности в организме женщины происходят многочисленные изменения.
В связи с изменением уровня гормонов при беременности, происходит и изменение микрофлоры и содержания и структуры клеток эпителия во влагалище и шейке матки. В зависимости от срока беременности, изменяется и содержание клеток эпителия, находящихся на разных этапах своего развития.
Кроме того, изменяется и нарушается микрофлора во влагалище. Это приводит к появлению многочисленных воспалительных заболеваний, в том числе кольпит (воспаление слизистой оболочки влагалища) и вагиноз (воспалительное заболевание влагалища, вызванное интенсивным размножением патологической микрофлоры и подавлением нормальной микрофлоры во влагалище).
Таким образом, наличие всех этих нарушений и патологий приводит к различным нежелательным и опасным последствиям в течении беременности, вплоть до начала преждевременных родов или непроизвольного прерывания беременности. Поэтому очень важно при появлении каких-либо неприятных ощущений, выделений и прочих отклонений сразу же обращаться к доктору, который проведет все необходимые исследования.
По своему определению, цитология — это наука, которая занимается изучением структуры клеток и ее изменений. Эти изменений с структуре клетки могут быть физиологическими (то есть нормальными и допустимыми) и патологическими (это появление в мазке так называемых «неправильных» или «нежелательных» клеток). Проведение цитологического анализа применяется у женщин и у мужчин. Поскольку природа клеток и их характер отличается, то и интерпретация результатов будет различна.
Особое внимание необходимо уделять беременным женщинам, поскольку своевременно выявленная патология дает возможность также своевременно начать лечение, которое будет успешным и не приведет к опасным последствиям.
Поскольку картина, полученная в мазке беременной женщины в течение беременности меняется и для каждого срока она различна, то назначают исследование мазка для определения цитологической картины несколько раз.
На протяжении беременности доктор назначает цитологический мазок три раза (это, так называемые, опасные периоды в течении беременности):
• при постановке на учет (чтобы определить наличие патологий на момент начала беременности);
• на 30 неделе беременности, чтобы отслеживать изменения в микрофлоре влагалища и их корректировать;
• на 36 неделе, в процессе подготовки к родам. Данный анализ минимизирует риск заражения новорожденного в процессе прохождения по родовым путям;
• при наличии жалоб у беременной на зуд или дискомфорт во влагалище, мазок на цитологическое исследование проводится внепланово по назначению доктора.
За два дня до проведения исследования беременная женщине запрещается:
• введение во влагалище любых лекарственных препаратов.
Материал для цитологического исследования берет акушер специальным шпателем. Забор производится из верхней трети боковой части стенки влагалища. Обязательно указывается срок беременности. Иначе расшифровка результатов не будет возможной и правильной.
Мазок на цитологию и результаты, полученные после изучения мазка, помогут установить или исключить возможные отклонения и патологические процессы в организме беременной женщины.
1. Мазок соответствует/не соответствует определенному сроку беременности.
2. Подсчет количества эпителиальных клеток и определение соответствующих индексов. Отклонения показателей этих индексов свидетельствуют о гормональных сдвигах в организме (в сторону мужских или женских половых гормонов).
3. Определяется тип мазка (от первого до четвертого). Каждый из них свидетельствует об определенных гормональных сдвигах в организме.
4. Мазки третьего триместра беременности, после 37 недели делятся на несколько типов:
• «близко к родам». Такой мазок появляется за 4-8 дней до срока родов.
• «срок родов». Появляется за 3 дня до даты родов.
• «несомненный срок родов» — отмечается за 1-2 дня до родов и в день самих родов.
5. Результаты исследования мазка могут содержать признаки воспаления. Таким образом, доктор должен продолжит обследование и выяснить причину такого процесса.
6. Наличие в мазке «нестандартных» или атипичных клеток обязательно должно насторожить доктора и продолжить обследование.
Проведение данного исследования позволяет получить большой объем информации по таким направлениям:
• Диагностика нарушений в состоянии плода. Ввиду наличия таких изменений, в мазке будут видоизмененные и не характерные для данного срока беременности клетки. Такие изменения могут свидетельствовать о гипоксии плода.
• Диагностика внутриутробной гибели плода (наличие атрофированных клеток эпителия в большом количестве).
• Позволяет отличить доктору переношенную беременность (в мазке появляются видимые изменения клеток) от пролонгированной беременности (без изменения в составе и структуре клеток).
• Диагностика преждевременных родов и прерывания беременности.
• Диагностика воспалительных заболеваний влагалища и шейки матки.
• Диагностика злокачественных новообразований (комплексная диагностика, появление в мазке деформированных и атипичных клеток эпителия).
Проведение цитологического исследования мазка позволит предупредить все эти опасные патологии и отклонения в течении всей беременности.
Если доктор назначает данное исследование, ни в коем случае не игнорируйте его. Ведь только такими методами вы сможете вовремя распознать возникшие нарушения в вашем организме и организме вашего будущего малыша.
Берегите себя и своих детей и будьте здоровы!
источник
Цитология в гинекологии имеет важное значение, а потому каждая женщина, независимо от своего возраста, должна постоянно и регулярно посещать гинеколога и сдавать у него мазок на цитологию. Эти манипуляции проводятся врачом после предварительного осмотра пациентки.
Что показывает такой мазок? В мазке на цитологию доктор способен увидеть состояние матки и слизистой, также определить возможность проявления онкологии и воспалений. Если мазок на цитологию показал, что есть воспаление или иное гинекологическое заболевание и вообще результат плохой, то назначается соответствующая терапия или дополнительные тесты для уточнения диагноза.
Как берут мазок для исследования по микрофлоре, а также, что предшествует цитологическому заболеванию, будет рассказано ниже. Также стоит отметить, что брать атрофический тип мазка на цитологию и проводить его исследование надо только в условиях стационара и в лаборатории. Результаты цитологии в обязательном порядке сообщаются пациентке.
Из-за того, что женщина не вовремя проводит такое тестирование, а также из-за сложности самого диагностирования иногда может быть утрачено время и не вовремя начато лечение. Это усложняет всю терапию.
Также женщина может не обращаться к доктору, так как не испытывает никаких негативных симптомов. Часто цитология шейки определяется только при проведении тщательного обследования. При помощи мазка цитология может быть выявлена на ранней стадии. Исследованием такого заболевания занимается только профильный врач.
Обычно мазок на флору и цитологию может показать все изменения в матке и на слизистых. Когда врач заметит такие изменения, то он незамедлительно назначает соответствующую терапию или дополнительное тестирование.
После проведения исследования доктор может сделать заключение. Обычно тут есть два варианта. Первый, когда результат положительный, то значит, в матке происходит воспаление и атрофия клеток. Второй – когда результат отрицательный. В таком случае женщина здорова и не потребует лечения.
Специалисты советуют проводить воспалительный тип мазка на цитологию раз или два раза в год. Также во время такого обследования могут быть выявлены и другие патологии во влагалище, что даст возможность вовремя их начать лечить и предотвратить развитие осложнений или проявление онкологии.
Чтобы каждая женщина была уверена в своем здоровье, надо сдавать мазок постоянно. Но не все так поступают. Потому доктора определили показания, при которых в обязательном порядке потребуется посетить профильного врача. Это:
- Нарушение менструального цикла.
- Инфекция в матке.
- Планирование зачатия плода.
- Проведение операции.
- Установка спирали.
Также есть и группы риска. Когда женщина принадлежит к таким, то она также должна регулярно посещать гинеколога и проводить у него обследования. Это такие группы:
- С ожирением.
- С диабетом.
- С генитальным герпесом.
Когда женщина постоянно меняет партнеров по сексу, а также принимает гормональные средства против зачатия или у нее просто слабый иммунитет, то ей тоже стоит подумать про прохождение таких тестов. Можно отказаться от таких обследований только в одном случае – когда молодая женщина не имеет секса и ей не проводили гистерэктомию.
Чтобы определить, есть ли цитология шейки, надо проводить такие обследования регулярно. Наилучшим периодом для этого, как отмечают врачи, является 15-20 цикл. Но сдавать мазок стоит только после того, как месячные прекратятся. Когда ранее была проведена кольпоскопия, то сдавать мазок можно на второй день.
Чтобы получить максимально точный и достоверный результат, к такой процедуре стоит подготовиться. Для этого надо:
- Не заниматься сексом за два дня до тестирования.
- Не пить на протяжении 7 дней антибиотики.
- Отказаться от приема препаратов, которые могут оказать влияние на флору матки. Это могут быть спреи или свечи. Также нельзя использовать разные смазки.
За два часа до самой процедуры не стоит посещать туалет. Тут потребуется немного потерпеть.
Процедура ascus проводится в кабинете гинеколога на кресле. Для тестирования надо приготовить шпатель, зеркало и щетку. За 10-15 минут врач должен взять три мазка. Это такие мазки:
- Со стенок матки.
- С шейки матки.
- Из цервикального канала.
Обычно такое мероприятие не вызывает у пациентки негативных ощущений. Но тут есть два момента, на которые надо обратить внимание:
- Если есть в матке воспаления, то любое вмешательство может вызвать боли.
- Для полноценного тестирования и получения точных результатов важно брать те ткани, которые находятся глубже, а не сверху. А потому врачу придется с некоторым усилием проводить по слизистой и отщипнуть ее часть. Это обычно может вызвать неприятные ощущения.
Важно! Определенная категория женщин после взятия таких проб может чувствовать неприятные ощущения при испускании урины. Но тут нет ничего страшного. Такие симптомы быстро пройдут сами. Если они будут наблюдаться на протяжении длительного времени, то стоит обратиться к доктору.
Полученные таким способом ткани подсушиваются и отдаются в лабораторию для тестирования. Там они осматриваются специалистом под микроскопом.
Когда доктор берет мазок, то лаборант должен его внимательно осмотреть. При этом он внимание обращает на такие моменты:
- Эпитель.
- Размер клеток.
- Расположение клеток.
- Количество элементов в мазке.
- Изменения в структуре.
После проведения тестирования врач делает заключение и выдает результат пациенту. Обычно для заключения и исследования результатов может понадобиться 1-2 дня.
Врач может выдать пациентке заключение с таким результатами:
- Отрицательный. Патологий не обнаружено и пациент здоров.
- Воспалительный. Назначаются дополнительные тесты, чтобы выяснить причину инфекции. Через 2-3 недели женщина направляется на повторную сдачу анализов.
- Аномальные клетки. Тут потребуется микробиологическое тестирование. Результат можно будет делать по полученным данным. Тут также через время женщине потребуется сдать дополнительные тесты.
- Онкология. Назначаются другие методы, чтобы уточнить диагноз.
Также врачи говорят, что результаты тестирования ткани могут только показать, что за изменения происходят в организме. Потому ставится диагноз только по таким результатам. Если у врача есть подозрения на какое-то заболевание, то он назначает дополнительное обследование.
Следствием такой патологии могут разные недуги. Самой популярной причиной является молочница. Также есть и другие заболевания. Это:
При помощи мазка врач может увидеть только определенные изменения, которые произошли в организме. Если такие будут выявлены, то обязательно для постановки точного диагноза назначаются другие тесты.
Во время вынашивания плода мазок может браться минимум три раза на протяжении всего срока. В таком состоянии врачу важно выявить не только цитологию при взятии мазка, но также определить и наличие других патологий, если такие есть в организме.
источник
Анализ на цитологию в гинекологии. Что это значит, какие заболевания показывает. Чем отличается от мазка на онкомаркер, сколько делается. Расшифровка
Цитологический анализ (от греч. «цитос» — клетка) – это исследование количества, строения и формы клеток и межклеточного компонента, полученных от живого организма, под оптическим микроскопом. Он позволяет выявить патологические изменения на ранних стадиях и уточнить их локализацию достаточно быстро, в отличие от других инструментальных методов.
Цитологический анализ это один из наиболее распространенных способов диагностики в гинекологии и акушерстве.
В клинике женского здоровья цитологическому исследованию подвергаются различные жидкости (влагалищные и менструальные выделения, моча) и (чаще) поверхностные слои клеток, которые забираются из различных отделов половой системы.
- вульвы;
- влагалища;
- шейки матки и цервикального канала (внутреннего канала шейки);
- внутренней полости матки;
- маточных труб;
- яичников.
Для цитологии внешних отделов (до матки) необходимы свободно отлущивающиеся слои клеток, поэтому данное исследование относится к достаточно безболезненным, быстрым (от нескольких минут во время операции до нескольких дней при плановом обследовании) и массовым методам, рекомендованным для ежегодного планового обследования женщин от 18 (при условии начала половой жизни) или 30 до 65 лет.
Представительницы групп риска по онкологии подвергаются обследованию 2 раза в год; онкобольные на лечении и пациентки эндокринологической направленности– чаще, по показаниям.
Для исследования клеточного состава более глубоко залегающих органов требуются дополнительные меры:
- эндоскопия (матки);
- пункции органов;
- смывы и отпечатки, получаемые при лапароскопии, открытом разрезе или во время хирургических операций.
Мазок на цитологию включает исследование поверхностного (эпителий) и среднего (мезотелий) слоев органов, а также других включенных компонентов, и используется для решения нескольких задач.
- Оценка гормонального статуса: исследование функции яичников и других желез; выявление пониженной или повышенной продукции отдельных гормонов; поиск причин нарушений менструального цикла или бесплодия; установление групп риска по онкологии по степени нарушения эстрогенной активности.
- Оценка эффективности гормональной терапии.
- Поиск атипичных (не свойственных для нормы или данной фазы цикла) клеток с целью: диагностирования воспалений; обнаружения инфекций (в том числе онкогенных форм цитомегаловируса и папилломавируса); выявления предраковых и раковых состояний.

Анализ на цитологию в гинекологии — это одно из наиболее информативных исследований (так, при установлении гормональной активности цитология успешно соперничает с анализом крови), однако степень его достоверности находится в прямой зависимости от квалификации врача, забирающего материал, от точного следования правилам окрашивания и подготовки образца и от правильности выбора места забора.
Поэтому метод требует систематического повтора, а при обнаружении отклонений – дополнения комплексным обследованием.
Цитологический анализ известен в гинекологии с начала 20 века, когда греческий врач Георгиос Папаниколау впервые применил его для ранней диагностики рака шейки матки. В настоящее время разработано несколько новых методов, показывающих улучшенную достоверность.
Порядок проведения манипуляций при заборе материала остается общим для всех этих типов, отличия касаются способов подготовки, обработки и анализа взятого образца.
- Тест по Папаниколау (PAP или ПАП-тест) – наиболее распространенный в мире и экономически достаточно малозатратный метод, включающий спиртовую фиксацию и поэтапное окрашивание образца. Фиксация по Папаниколау позволяет предотвратить деформацию клеток, а применение разных красителей – различить их типы. Введение ПАП-теста в плановый скрининг позволило снизить рост заболеваемости раком шейки матки на 80% (при условии соблюдения регулярности обследования). Достоверность метода для выявления дисплазии и рака составляет около 60%.
- Окраска по Романовскому (модификация Лейшмана) – вариация ПАП-теста, разработанная в России. Метод требует высокой квалификации и опытности исследователя-морфолога.
- Жидкостная цитология – более современный и более достоверный метод исследования, не требующий сложной процедуры многоступенчатого окрашивания и минимизирующий ручную работу. Поэтому при жидкостной цитологии вероятность порчи образца во время подготовки максимально снижена. Способ включает выдерживание в стабилизирующей жидкой среде и последующее центрифугирование; окрашивание при жидкостном цитоанализе требует использования специальных красителей. Чувствительность жидкостного варианта анализа достигает 95%. Метод позволяет также определять один из маркеров наличия папилломавируса и проводить ДНК-исследования. Жидкостная проба применяется в основном для диагностики атипичных клеток в онкологии, так как из-за удаления многих компонентов образца при центрифугировании ценность метода для исследования других заболеваний уменьшается.
- Быстрая цитология – применяется для срочной оценки при отсутствии необходимых компонентов фиксации и окрашивания. Мазок наносится на сухое предметное стекло, высушивается и сразу исследуется. Метод отличается высокой погрешностью.
Исследование подготовленного образца традиционно осуществляется врачом-цитологом визуально, с применением сильного микроскопа, однако в последние годы появился также аппаратный анализ.
Иногда диагностам требуется изучить не отдельные клетки, а их взаимное расположение и характер межклеточного пространства. В этом случае пациентку направляют на гистологию (от греч. «гистос» — ткань) – забор и дальнейшее обследование небольшого фрагмента ткани (структурно и функционально связанной группы клеток).
Особенности гистологического исследования:
- относится к биопсическим методам;
- требует более сложной подготовки;
- проводится в стационаре;
- проводится под обезболиванием;
- отличается более трудоемкой техникой прицеливания при взятии;
- требует сложной обработки отобранного материала;
- необходимо аппаратное изучение.
Забор ткани не показан при наличии очень мелких очагов обнаруженного поражения.
Гистологию обычно используют для диагностики папилломавируса (ВПЧ), а также уровня и стадии рака.
Онкомаркеры – специфические белковые молекулы, которые могут продуцироваться как измененными, так и здоровыми клетками организма при наличии нарушений.
- воспалительного процесса;
- доброкачественных образований;
- при курении;
- при приеме лекарственных средств;
- во время беременности, менструации и других физиологических изменениях;
- зависит от возраста.
Поэтому тест на маркеры также не обладает 100-процентной достоверностью. Для анализа требуется исследование венозной крови, мочи и других жидкостей.
Цели исследования аналогичны анализу на цитологию:
- выявление наличия опухоли и определение ее характера (онкологического или доброкачественного);
- оценка эффективности противораковой терапии;
- поиск метастаз и рецидивов.
Анализ на онкомаркеры применяется для женщин из групп риска по раковым заболеваниям репродуктивной сферы, пищеварительной системы и других органов и не используется для профилактического обследования. Иногда метод применяется для уточнения результатов цитологической пробы.
Многие онкомаркеры выявляют разные заболевания, поэтому эта проба требует комплексного обследования.
Достоинство теста для гинекологии – возможность определить изменения в органах выше шейки матки (яичники, матка, маточные трубы). Тест на онкомаркеры требует более тщательной подготовки пациентки из-за высокой чувствительности объектов исследования к физиологическим колебаниям.
Мазок из влагалища, цервикального канала, уретры и прямой кишки на микрофлору (болезнетворные, симбиотические и условно-патогенные микроорганизмы) производится посредством манипуляций, аналогичных мазку на цитологию, и включен в плановый гинекологический осмотр, рекомендуемый к прохождению раз в полгода каждой женщине.
Обычно оба вида мазка берутся одновременно. Для микробиологического анализа может потребоваться посев на питательную среду. Микроскопия на бактериофлору проводится при помощи другого метода окрашивания (по Граму).
Анализ на цитологию в гинекологии – это часть скринингового обследования взрослого женского населения во многих странах мира. Плановое прохождение теста на цитологию обязательно всем женщинам старше 18 (этот возраст снижается при более раннем начале половой жизни) и моложе 65 лет.
В старшем возрасте (из-за снижения уровня эстрогенов и уменьшения достоверности результата) мазок назначается по усмотрению гинеколога. В группу повышенного внимания входят женщины старше 30 лет.
Для женщин скринингового возраста при отсутствии положительных результатов пробы (то есть при отсутствии обнаруженных патологий, 1 стадия цитограммы) в течение 2 лет плановый срок переносится на каждые 2 года, при отрицательном результате в течение 3 проб – на 3 года.
Показаниями к внеплановому проведению цитологического исследования могут служить:
- планирование беременности;
- перед установкой внутриматочной спирали;
- частая смена половых партнеров;
- использование гормональных противозачаточных средств и других препаратов половых гормонов;
- нерегулярные месячные или аменорея (отсутствие менструаций);
- бесплодие;
- обильные или нехарактерные влагалищные выделения;
- зуд, жжение и другие неприятные ощущения в области половых органов;
- генитальный герпес и кондиломы;
- наличие онкологических больных среди предков и родственников;
- наличие провоцирующих факторов (курение, частое употребление алкоголя, проживание в экологически неблагополучных зонах, раннее начало половой жизни, ослабленный иммунитет, наличие других вирусных заболеваний, наличие раковых заболеваний половой сферы в анамнезе);
- частые роды (от 2) и аборты;
- облучение в анамнезе, в том числе радиоволновая терапия;
- ожирение;
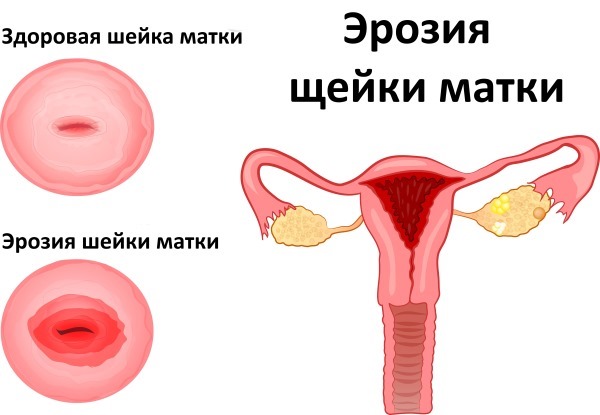
- эрозия шейки матки;
- сахарный диабет.
Скрининговое цитологическое исследование проводится на клетках не далее наружной части цервикального канала и относится к неинвазивным методам.
Взятие свободно отшелушивающихся клеток из влагалища не доставляет дискомфорта, некоторые неприятные ощущения пациентка испытывает при заборе материала с поверхности шейки и из ее канала, однако эта процедура кратковременна и также не включает проникновения в глубокие слои.
Для уменьшения дискомфорта гинеколог может предварительно прогреть инструменты в горячей воде. Данное исследование по праву считается тривиальной медицинской процедурой и не должно вызывать опасений.
Женщины, вынужденные часто сдавать мазок на цитологию (например, раковые больные), привыкают к этим манипуляциям очень быстро, что должно служить отличным доказательством для женщин, избегающих данного исследования из-за страха боли или возможных осложнений.
Достоверность результатов цитологического исследования в большой мере зависит от правильной подготовки и удачно выбранного времени для посещения гинеколога.
Мазок не следует сдавать при следующих условиях:
- наличии выявленного воспалительного (общего или местного) состояния;
- в период менструации, неделю после ее окончания и столько же до начала;
- при беременности – по показаниям;
- менее 2 дней после предыдущего гинекологического осмотра или кольпоскопии;
- менее 2 дней после последнего полового контакта, спринцевания или использования любых вагинальных средств (лекарственных, лубрикантов, гелей для УЗИ и им подобных);
- ранее чем через несколько часов после посещения туалета;
- меньше чем через неделю после окончания приема антибиотиков.
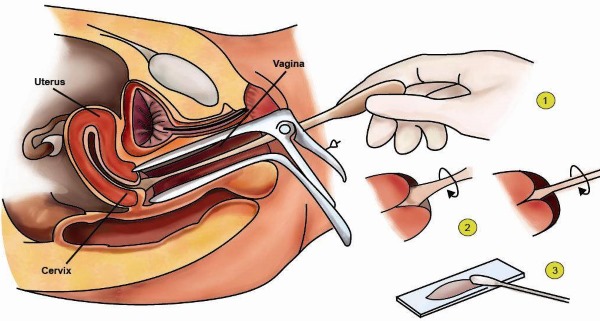
Цитологический мазок берется во время обычного гинекологического осмотра, который занимает не более 15 минут, и не требует от пациентки другой специальной подготовки. После постановки расширителя и введения зеркал специалист делает соскоб со стенки влагалища, наружной поверхности шейки и из канала шпателем или щеточкой, размещает мазок на предметном стекле и отправляет лаборанту.
В экстренных условиях (например, при проведении хирургического вмешательства), результат цитологии предоставляется хирургу в течение нескольких минут, до завершения операции. Ожидание ответа при плановом скрининговом обследовании в женской консультации занимает до 2 недель, так как в данном случае время на подготовку результата зависит от загруженности учреждения и не требует срочности.
В частных клиниках ответ могут дать в течение 1-3 дней, однако следует помнить, что наиболее точный результат цитологического исследования можно получить при соблюдении всех этапов подготовки образца, что занимает вне режима cito («срочно») около 7 дней.
Цитологический анализ в гинекологии завершается выдачей результатов в виде цитограммы.
Цитограмма содержит сведения об одной из 5 стадий развития заболевания по системе Бетесда от 2014 года:
- Отсутствие отклонений. Отрицательный результат пробы.
- Небольшие изменения в морфологии клеток; атипичные клетки отсутствуют. Как правило, эта стадия свидетельствует о наличии воспаления, для выявления которого потребуются дополнительные меры обследования.
- Некоторые клетки содержат деформации ядер, что говорит об их склонности к атипичности. Стадия характерна для дисплазий и эрозии шейки матки, требует проведения гистологического исследования для исключения предраковых состояний.
- Наличие клеток со злокачественными деформациями: увеличенное ядро; измененная цитоплазма; изменено строение хромосом. Эта стадия свидетельствует о предраковом уровне дисплазии.
- Наличие клеток со злокачественными изменениями в большом количестве.
Помимо клеток эпителия, цитограмма описывает другие компоненты мазка:
- степень микробиологической чистоты влагалища (норма – 1 и 2 степени; 3 и 4 степени свидетельствуют об инфекционном воспалении);
- количество лейкоцитов (клеток «белой крови», которые появляются в мазке при разных видах воспаления; в норме – до 10 штук в мазке с поверхности шейки матки, до 30 – из мочеиспускательного канала);
- наличие слизи (норма – умеренное количество);
- присутствие бактерий и грибков (микроорганизмы должны отсутствовать);
- содержание плоскоэпителиальных клеток (не более 10 штук).
Анализ на цитологию в гинекологии – это информативный метод, позволяющий диагностировать многие нарушения на начальном этапе. Кроме разных степеней прогрессирования злокачественных процессов, цитограмма помогает обнаружить обширный спектр других патологий.
Инфекционные заболевания:
- бактериальные (хламидиоз – наиболее часто проходит без симптомов; гонорея; трихомониаз – сопровождается зеленоватыми выделениями, зудом и дискомфортом);
- вирусные (папилломавирусная инфекция и генитальный герпес); может сопровождаться появлением кондилом (бородавок) на гениталиях; для установления степени онкологической опасности выявленной формы вируса потребуются другие исследования;
- грибковые (обычно из рода Кандида); разрастание дрожжей обычно сопровождается воспалением, появлением зуда, жжения, специфическими беловатыми выделениями.
Доброкачественные образования и дисплазии (деформации клеток) — опасны возможностью перерождения в рак:
- полипы – разрастание клеток;
- лейкоплакия (гиперкератоз) – деформации эпителия (слизистой выстилки) шейки;
- эритроплакия – атрофия клеток верхнего слоя, может наблюдаться при низком эстрогене;
- дисплазия – изменения в структуре клеток эпителия шейки (относится к предраковым состояниям).
Воспаления неинфекционного характера (например, вызванные декомпенсированным сахарным диабетом).
Состояние гормонального фона и его отклонения:
- высокое значение эстрогена – онкологический фактор риска по заболеваниям половых органов и молочных желез;
- сниженные количества эстрогена – возможная причина бесплодия и нестабильности менструального цикла;
- повышенные значения андрогенов – мужских половых гормонов;
- отклонения в содержании пролактина;
- несоответствие гормональной активности фазе цикла.
Дополнительные обследования, которые могут быть назначены при обнаружении 2-5 стадий в цитограмме:
- УЗИ;
- МРТ;
- КТ;
- рентгенография;
- гистология;
- бактериологический анализ и бакпосев;
- эндоскопия матки (гистероскопия);
- расширенная кольпоскопия;
- ПЦР (для установления вида и формы вируса);
- ИФА (иммуноферментное исследование крови);
- анализ крови на онкомаркеры и TORCH-инфекции;
- исследование крови на гормоны.
| Явления | Признаки | Длительность | Частота встречаемости |
| Норма |
| 1-2 суток после процедуры | Часто |
| Опасные |
| Больше 3 дней | Редко |
| Причины | Возможные последствия | Действия |
| Проходят самостоятельно |
|
|
| Обращение за срочной медицинской помощью |
Цитологическое обследование в России включено в программу бесплатного медицинского страхования. Частные услуги предлагают осуществить пробу в пределах 1000 руб. (данные на 2018 год), с возможностью забора материала на дому.
Анализ на цитологию в гинекологии – это один из массовых видов обследования женского населения в России.
Согласно программе обязательного медицинского страхования, мазок на цитологию сдается в женской консультации по месту жительства.
Аналогичные услуги предлагают почти все частные клиники России. Крупные учреждения располагают собственной лабораторной базой для исследований проб, более мелкие отправляют образцы в посреднические центры.
Стандартная процедура забора цитологического материала из областей до задней части цервикального канала может ограничиться небольшими неприятными ощущениями в области шейки матки, которые проходят через 1-2 суток. Однако иногда встречаются и другие проявления.
Для предупреждения осложнений после забора материала на цитоанализ следует придерживаться нескольких несложных правил:
- в течение 1-2 суток ограничиваться душем при принятии водных процедур;
- не менее 1 недели воздерживаться от половой жизни, спринцеваний, использования тампоном и других внутривагинальных средств.
При нормальном протекании беременности цитологический мазок берется 3 раза – при постановке на учет, на 30-й и 36-й неделе. Главной целью исследования является в данном случае обнаружение опасных для плода инфекций, а также выявление атипичных клеток, которые при условии предрасположенности впервые появляются именно при беременности.
Противопоказанием к манипуляции являются повышенный тонус матки и угроза прерывания беременности.
Жизнь современной активной женщины включает много факторов, которые могут отрицательно повлиять на ее здоровье, поэтому для своевременной диагностики возможных патологий крайне необходимо регулярно обследоваться у специалистов. Анализ на цитологию в гинекологии – это один из наиболее доступных, простых и эффективных методов раннего выявления нарушений.
Автор статьи: lyubov_a
Оформление статьи: Лозинский Олег
Что такое анализ на цитологию и как он делается:
источник
Анализ на цитологию в гинекологии назначается врачами в процессе профилактического обследования, помимо стандартно взятого мазка из влагалища. С помощью цитологии исследуют репродуктивные органы – матку и шейку матки. Основные цели анализа – предупредить развитие различных патологических состояний и воспалений.
Чтобы результаты цитологии были максимально достоверными, гинекологи рекомендуют соблюдать ряд условий. Планируя сдавать анализ, необходимо:
- исключить интимную близость за сутки;
- не принимать гормональные контрацептивы;
- не спринцеваться, чтобы избежать нарушения микрофлоры;
- предусмотреть, чтобы с момента последнего мочеиспускания прошло около двух часов.
Обильные воспалительные выделения – это железный повод для гинеколога не назначать анализ.
Для цитологического исследования интерес представляет поверхность шейки матки и цервикальный канал, откуда посредством влагалищного зеркала берутся эпителиальные клетки. В условиях лаборатории полученный материал окрашивают с применением различных методов, высушивают и изучают на микроскопическом уровне.
Цитологический анализ обладает большой диагностической ценностью, позволяя обнаружить лейкоплакию и полипоз в ранней стадии. При подозрении на рак его точность составляет 70%. Помимо диагностики раковых и пред раковых состояний репродуктивной системы, этот анализ – важная часть профилактики женского здоровья. Исследование эпителия матки и маточной шейки своевременно выявляет:
- доброкачественные новообразования;
- воспалительные процессы;
- аномалии развития;
- изменения органов и тканей при климаксе;
- ЗППП – скрытые инфекции и заболевания, передающиеся половым путём;
- эрозию.
Анализ на цитологию оценивает размеры, форму, расположение клеточной ткани. В шейке матке два вида эпителиальных клеток. Если влагалищная часть покрыта плоским многослойным эпителием, то цервикальный канал устилает цилиндрический, который состоит из одного слоя клеток. Когда гинеколог сообщает об отрицательном результате исследования, то мазок в норме. Значит анализ выявил, что состояние клеточных показателей – формы, размера, расположения, без атипичных (патологических) изменений.
При наступлении детородного возраста, женщина автоматически оказывается в зоне риска развития раковых заболеваний. Поэтому рекомендация врачей однозначна – это своевременный анализ на цитологию.
С началом половой жизни, посещение гинеколога и цитологический анализ должны стать привычкой. В зависимости от результатов цитологии, график сдачи мазка подбирается индивидуально. А также, причиной для внепланового назначения на исследование может стать:
- планирование беременности;
- приём гормональных препаратов и ГЗТ (гормональная заместительная терапия в период менопаузы);
- отсутствие регулярной половой жизни;
- нарушение репродуктивных функций, бесплодие;
- гормональный сбой, нарушение цикла, неприятные симптомы и боли во время месячных;
- выбор в качестве варианта контрацепции маточную спираль;
- наличие избыточного веса.
Мазок на цитологию, в соответствии с методикой, разработанной греческим доктором Папаниколау, который изучал гинекологические патологии, показывает результаты следующим образом.
- Нормальный анализ. При цитологии особенностей состояния детородных органов не выявлено. Здоровье женщины в норме, патологий нет.
- Незначительные изменения клеточных тканей, лёгкое увеличение ядра клетки. Основная причина – воспалительные процессы из-за скрытых инфекций, не долеченных или поздно выявленных заболеваний. Для прояснения картины происходящего потребуются дополнительные исследования. Такое состояние организма потребует назначения соответствующего лечения.
- Анализ показывает измененные клетки в небольшом количестве. Такая расшифровка возможна при дисплазии различной степени. При слабой, умеренной, тяжелой дисплазии необходимо повторное обследование или гистология тканей.
- Наличие видимых изменений клеточной структуры, включая ядро, хромосомный ряд, цитоплазму при цитологии. Анализ с таким результатом указывает на возможность раковых образований. Потребуется биопсия подозрительной ткани.
- Цитология показывает раковые клетки в большом количестве. При такой расшифровке, следующим шагом врача будет направление пациентки в онкологию.
источник
Каждой женщине с началом половой жизни следует регулярно посещать гинеколога и сдавать мазок на цитологию. Манипуляцию по забору мазка выполняет врач в процессе профилактического осмотра на гинекологическом кресле. Благодаря исследованию на цитологию можно изучить состояние слизистой влагалища и шейки матки, обнаружить воспалительные, предраковые и онкологические заболевания половой сферы женщины.
Сложность диагностики гинекологических патологий нередко приводит к потере времени, которое можно было бы потратить на эффективное лечение. Иногда онкология развивается бессимптомно, и выявить первопричину заболевания можно только с помощью специального исследования. Анализ мазка на цитологию позволяет выявить онкологическое состояние на ранней стадии и своевременно начать лечение.
Что выявляет мазок на флору и цитологию? Его основное предназначение заключается в обнаружении патологических изменений в тканях, которые в дальнейшем могут преобразоваться в раковую опухоль. Если мазок на цитологию с шейки матки сдавать регулярно, то негативные показатели можно выявить на ранней стадии — например, заболевание воспалительного типа, которое можно вылечить в короткие сроки соответствующей терапией и предотвратить дальнейшие осложнения.
Что показывает мазок на цитологию? Результаты исследования могут быть как положительными, так и отрицательными.
Положительный может быть «плохим», «патологическим», «атипичным» или означать «дисплазию». Понятно, что плохой мазок на цитологию — не норма, то есть в слизистой имеются изменения воспалительного типа, в мазке определяются атипичные патологические клетки, которых не должно быть.
Отрицательный мазок считается нормальным. Это значит, что шейка матки здорова, клеточная структура эпителия не изменена, микрофлора не содержит патогенных микробов. Когда сдавать мазок на цитологию, решает врач-гинеколог. Специалисты советуют прибегать к исследованию не реже двух раз в год.
Когда нужно делать мазок на цитологию:
- при диагностированном бесплодии;
- при планировании беременности;
- в случае нарушения менструального цикла, например, атрофический тип мазка на цитологию будет свидетельствовать о гормональных изменениях в организме на фоне наступившей менопаузы;
- если используется оральная контрацепция;
- при генитальном герпесе;
- при ожирении;
- в случае обнаружения в организме вируса папилломы человека;
- в случае, если женщина ведет беспорядочную половую жизнь;
- при подготовке к постановке ВМС.
Не всегда проведение этого исследования возможно.
Мазок на цитологию не берется:
- во время менструации, потому что могут быть ошибочно выявлены эритроциты в мазке на цитологию;
- при остром воспалительном процессе в половой сфере;
- при обильных выделениях из влагалища, выраженном зуде.
Беременность не может быть противопоказанием к проведению процедуры. Женщинам, не живущим половой жизнью (девственницам), нет смысла проходить это исследование. То же самое касается женщин, перенесших операцию по удалению матки — гистерэктомию.
Как берут мазок на цитологию, интересует даже тех женщин, которые проходили эту процедуру неоднократно. Врач или акушерка проводят забор мазка во время осмотра на гинекологическом кресле.
Перед тем, как выполнить процедуру, врач вводит во влагалище гинекологическое зеркало. После визуального осмотра шейки матки, специалист берет стерильную щеточку и делает легкий соскоб эпителия с поверхности шейки матки и цервикального канала, а также из уретры. Полученный биологический материал наносится на предметное зеркало и направляется в лабораторию для дальнейшего изучения.
Сколько делается мазок на цитологию? Обычно результаты исследования становятся известны спустя 1 день.
Для получения достоверных результатов, желательно подготовиться к процедуре взятия мазка заранее:
- воздерживаться от интимных отношений в течение 24-48 часов до посещения гинеколога;
- исключить использование средств вагинального предназначения — смазки, спреи, свечи и пр.;
- не мочиться перед взятием мазка не менее 2 часов.
Расшифровка мазка на цитологию позволяет сделать выводы о степени чистоты влагалища и наличии у женщины патологий.
Всего выделяют 4 степени чистоты:
- Степень первая. Встречается редко. В мазке обнаруживается исключительно палочковая флора, небольшое количество плоского эпителия и единичные лейкоциты.
- Степень вторая. Распространенный результат исследования, встречающийся среди здоровых женщин. Во флоре в мазке на цитологию клетки плоского эпителия, единичные кокки и другие непатогенные микроорганизмы.
- Степень третья. Данная степень чистоты означает начальную стадию воспалительного процесса. Обнаруженное воспаление в мазке на цитологию требует начала других диагностических исследований для поиска первопричины неблагополучия. Мазок содержит полиморфно палочковую флору, нейтрофильные лейкоциты, гранулоциты и железистый эпителий, кроме того, в результатах цитологии мазка из цервикального канала могут быть обнаружены дрожжевые грибки с тенденцией к размножению и активности.
- Степень четвертая. Воспалительный процесс выражен ярко. Преобладает кокковая и бациллярно-кокковая флора. Этот результат исследования требует срочного поиска возбудителя инфекции и соответствующего лечения.
Нередко врачи говорят и о пятой степени чистоты, результат которой является предвестником онкологического процесса в половой сфере женщины, так как в этом случае в мазке выявляется большое количество атипичных клеток.
Мазок на цитологию при беременности сдается минимум 3 раза — это можно сделать как в кабинете гинеколога, так и в частной лаборатории — например, в Инвитро методом жидкостной цитологии. Исследование важно для контроля за микрофлорой влагалища у будущей мамы. Если возникают малейшие подозрения на инфицирование половых путей женщины, цитологическое исследование проводится дополнительно. Подробнее о взятии мазка в период беременности →
Результат мазка на флору выше 2 типа чистоты при беременности означает воспалительный процесс в половых путях женщины. В этом случае будущая мама может жаловаться на зуд и жжение в области наружных половых органов, а также изменение запаха и цвета влагалищных выделений. Требуется лечение, которое нужно провести как можно скорее и до родов, чтобы минимизировать инфицирование плодных оболочек и плода.
Сама процедура забора мазка практически безболезненна для женщины. Чаще всего дискомфорт появляется во время установки врачом гинекологического зеркала. После мазка на цитологию у женщины могут появиться незначительные выделения с примесью крови из половых путей, но кровит не более двух дней, и состояние проходит самостоятельно без внешнего вмешательства.
Если после процедуры появились сильные боли внизу живота, температура и озноб — необходимо проконсультироваться с врачом. Грубый неправильный забор эпителия в глубоких слоях цервикального канала с одновременным нарушением правил антисептики может стать причиной инфицирования тканей.
Мазок на цитологию — это простой, быстрый и дешевый способ узнать об интимном здоровье женщины. Из-за отсутствия побочных эффектов, безболезненности и скорости получения результатов мазок на цитологию ввели в гинекологической практике повсеместно. Расшифровка исследования позволяет получить информацию о наличии или отсутствии каких-либо отклонений.
Автор: Ольга Рогожкина, врач,
специально для Mama66.ru
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Мазок на цитологию представляет собой метод лабораторного исследования под микроскопом соскобленных из канала шейки матки клеток. Исследование проводится с целью выявления клеток с признаками патологических изменений опухолевого, воспалительного, атрофического характера и применяется для ранней диагностики рака шейки матки.
Мазок на цитологию представляет собой исследование соскобленных клеток эпителия шейки матки под микроскопом с целью выявления в них патологических изменений. Данный мазок в практической медицине используют в качестве простого, безопасного и дешевого метода скрининговых исследований на предмет раннего выявления рака шейки матки.
Забор мазка на цитологию обычно проводится в ходе планового гинекологического осмотра и является безопасной и безболезненной манипуляцией, не вызывающей дискомфортных ощущений у женщины.
Мазок на цитологию по принципу выполнения исследования и забора материала похож на обычный мазок на микрофлору из влагалища. Только при мазке на цитологию, в отличие от мазка на микрофлору, производится забор клеток из канала шейки матки при помощи специального инструмента, позволяющего наугад соскоблить небольшое количество клеточных элементов слизистой оболочки шеечного канала. Очень важно для информативного результата мазка на цитологию именно соскоблить клетки слизистой оболочки шейки матки, а не набрать шеечной слизи или отделяемого влагалища, так как суть данного мазка заключается именно в изучении под микроскопом соскобленных клеток шеечного эпителия.
Далее эти соскобленные клетки наносятся на предметное стекло или смываются в банку с инструмента специальным раствором и отправляются для исследования в специализированную цитологическую лабораторию. В лаборатории, если мазок был сразу нанесен на предметное стекло, врач-цитолог его окрашивает различными красками, которые позволют ему детально рассмотреть структуру клеток и выявить в них возможные патологические изменения. Если же мазок был смыт в банку специальным раствором, то в лаборатории сначала раствор откручивают на центрифуге, чтобы на дне пробирки все клетки собрались в осадок. Далее из осадка делают мазок и окрашивают его.
Окрашенный и высушенный мазок врач-цитолог рассматривает под микроскопом, идентифицирует тип и вид имеющихся в мазке клеток, а также наличие и характер патологических изменений в них. После завершения изучения мазка под микроскопом цитолог дает письменное заключение, в котором обязательно указывает, какие именно типы клеток были найдены в мазке, имеются ли в них патологические изменения, и если имеются, то каков характер патологического процесса (воспалительный, атрофический, опухолевый).
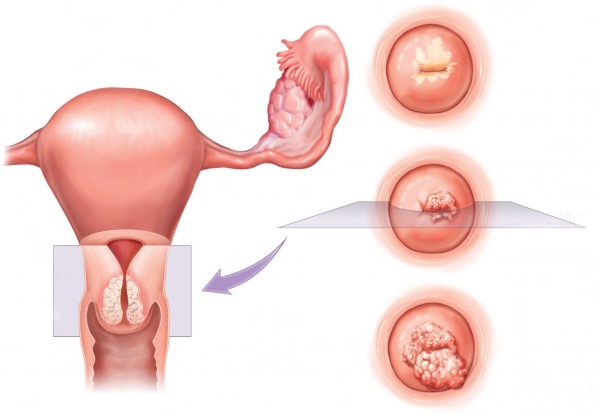
Результат исследования мазка на цитологию может быть двух основных видов – нормальный и патологический. Если результат нормальный, то это означает, что в мазке не было обнаружено клеток с патологическими изменениями, то есть, состояние шейки матки отличное, здоровое. Если же результат патологический, то это свидетельствует о том, что врач обнаружил в мазке патологически измененные клетки шейки матки. Причем это могут быть клетки с изменениями воспалительного, атрофического или опухолевого характера, поэтому патологический результат мазка вовсе не означает, что у женщины рак шейки матки.
В зависимости от типа патологических изменений в клетках, обнаруженных цитологом, врач-гинеколог может назначить женщине противовоспалительное лечение или дополнительные обследования состояния шейки матки, такие как кольпоскопия или биопсия, которые позволят уточнить характер и глубину поражения органа. На практике патологический мазок чаще всего обусловлен хроническим воспалительным процессом или неоплазиями, на фоне которых гинеколог назначает необходимое лечение и проводит забор контрольных мазков раз в полгода. В более редких случаях в патологическом мазке на цитологию обнаруживаются опухолевые клетки, и в таком случае для более детального обследования проводится кольпоскопия и биопсия, так как подобный результат может отражать наличие единичных клеток с атипией, что, в принципе, неопасно, или же быть признаком растущей раковой опухоли. Кольпоскопия и биопсия позволяют определить, идет ли речь в конкретном случае о ранней стадии рака или же о единичных клетках с атипией.
Таким образом, очевидно, что мазок на цитологию делают, главным образом, для выявления ненормальных, атипичных и переродившихся клеток, которые способны дать начало росту злокачественной опухоли на шейке матки, так как именно рак является наиболее опасным заболеванием, которое можно диагностировать на ранних этапах благодаря цитологическому мазку. Кроме того, мазок позволяет выявлять так называемые неоплазии – предраковые изменения в шейке матки, которые при отсутствии терапии могут переродиться в рак.
Мазок на цитологию рекомендуется сдавать для скринингового обследования в первый раз через три года после начала половой жизни. В России принято забирать мазки на цитологию в обязательном порядке у всех женщин во время планового осмотра, начиная с 21 года. Оптимально сдавать такой мазок каждый год во время профилактического осмотра вплоть до достижения 65 лет. Женщинам после 65 лет можно сдавать мазок на цитологию раз в 2 – 3 года, так как у них риск развития шейки матки снижается. Однако если в мазке будут обнаружены патологические изменения, то врач может назначить и более частую сдачу Пап-теста, например, раз в 3 – 6 месяцев, пока результат не станет нормальным.
Плановая сдача мазка на цитологию каждый год не означает, что женщина больна раком шейки матки. Просто этот мазок является скрининговым исследованием, наподобие флюорографии, которое нужно делать периодически для раннего выявления рака или предраковых изменений шейки матки, чтобы можно было провести максимально эффективное лечение на ранних стадиях, когда болезнь относительно легко победить. Обязательно должны сдавать мазок на цитологию, минимум, раз в год женщины и девушки, являющиеся носительницами вируса папилломы человека онкогенных типов (ВПЧ 16, 18, 31, 33, 45, 51, 52, 56, 58 или 59), так как у них риск развития шейки матки выше, чем в среднем по женской популяции.
Главное назначение мазка на цитологию – выявление таких патологических изменений в клетках эпителия шейки матки, которые с течением времени могут привести к развитию злокачественной опухоли. Если же в мазке выявляются раковые клетки в большом количестве, то этот простой анализ позволяет на ранней стадии выявить опухоль и в кратчайшие сроки провести необходимое лечение. Помимо своего основного назначения мазок на цитологию позволяет также в общем оценивать состояние слизистой оболочки шейки матки и на основании этого выставлять предположительный диагноз, который потом подтверждается другими дополнительными методами обследования.
Таким образом, очевидно, что мазок на цитологию показывает состояние слизистой оболочки шейки матки, характер патологических изменений в ней и, соответственно, предположительный диагноз. В общем, мазок дает возможность «найти» раковые клетки и диагностировать рак на ранней стадии, выявить воспалительные процессы в тканях шейки матки, инфекции половых путей (грибковые, паразитарные и вирусные), а также оценить эффективность проводимой химиотерапии и лучевой терапии.
Если результат мазка на цитологию отрицательный, то его также называют нормальным или хорошим, так как это свидетельствует об отсутствии патологически измененных клеток в шейке матки и патогенных микроорганизмов (например, вирусы герпеса, папилломы человека и т. д.), способных провоцировать воспалительные процессы.
Если же результат мазка положительный, то его также называют плохим или патологическим, так как это означает, что были обнаружены клетки ненормального строения, которых в норме нет. Патологические клетки могут иметь различные характеристики, в зависимости от которых цитолог определяет характер патологических изменений в тканях шейки матки (например, эрозия, лейкоплакия, дисплазия, воспалительные процессы, инфекции, рак и т. д.).
Для производства жидкостной цитологии врач производит соскоб клеток эпителия шейки матки специальными стерильными инструментами (щеточкой), после чего смывает весь материал со щеточки в стерильный контейнер особой жидкостью, предназначенной для длительного сохранения клеток в нормальном состоянии. Далее этот контейнер с жидкостью направляется в цитологическую лабораторию, где всю жидкость центрифугируют, чтобы получить осадок из клеток на дне пробирки. Жидкость сливается, а из клеточного осадка делаются мазки на предметных стеклах, которые затем окрашиваются и изучаются под микроскопом. В зависимости от характеристик имеющихся в мазке клеток цитолог указывает, имеются ли патологические изменения и каков их характер (например, атипия с низкой или высокой степенью злокачественности и т. д.).
В настоящее время в США и странах Европы именно жидкостная цитология является «золотым стандартом» в диагностике предраковых и раковых изменений в тканях шейки матки. Ученые считают, что жидкостная цитология имеет целый ряд преимуществ по сравнению с простым мазком на цитологию, и именно поэтому метод стал «золотым стандартом» диагностики предраковых и раковых поражений шейки матки. К преимуществам жидкостной цитологии по сравнению с обычным мазком на цитологию относят такие факторы как, попадание в раствор всех соскобленных клеток, длительное сохранение клеток в нормальном, непересушенном виде, минимальная примесь слизи, крови, разрушенных клеток и воспалительных элементов, а также возможность приготовить не один, а несколько тонких мазков. Благодаря таким преимуществам метод жидкостной цитологии дает меньший процент ложноотрицательных результатов, чем классический мазок на цитологию. Но меньшее количество ложноотрицательных результатов не нужно принимать за большую точность, так как проблемы с обычными мазками обусловлены не столько низкой информативностью самого биоматериала, сколько неправильным забором и распределением по стеклу соскоба врачом-гинекологом.
А если гинеколог будет приготавливать мазок на цитологию качественно, то его информативность может оказаться даже более высокой по сравнению с жидкостной цитологией, так как в нем больше различных клеточных элементов. Ведь в обычном мазке на цитологию имеются элементы фона, которые позволяют врачу-цитологу оценить клеточное окружение и выявить не только опухолевое перерождение клеток слизистой оболочки, но и воспалительный, и инфекционный процесс в тканях шейки матки. То есть, исследование обычного мазка на цитологию, если конечно он правильно изготовлен, дает возможность получить более широкий спектр информации по сравнению с жидкостной цитологией. Именно поэтому, в большинстве случаев, в странах бывшего СССР врачи по-прежнему предпочитают результаты обычного мазка на цитологию методу жидкостной цитологии.
Результаты жидкостной цитологии указываются цитологом согласно классификации Бетесда. В первом пункте заключения цитологии врач указывает адекватность материала по качеству и количеству. Если материал адекватный, то можно читать дальнейшее заключение, так как оно вполне информативно. Если же материал неадекватный, то анализ считается неинформативным, так как количества клеток недостаточно для выяснения характера патологических изменений.
Во втором пункте заключения цитолог приводит описание биологического материала, в котором обязательно указывает эпителиально-клеточный состав мазка и наличие в нем патологических изменений.
Если есть доброкачественные патологические изменения клеток в мазке (дегенеративные, репаративные, гиперкератоз, дискератоз, паракератоз, лучевые изменения, увеличение ядер плоского метаплазированного эпителия), то они также обязательно подробно описываются. При отсутствии таких доброкачественных изменений клеток эпителия в заключении цитолог указывает, что они не обнаружены.
При отсутствии патологических изменений злокачественного характера в заключении также указывается, что они не выявлены.
Если же в мазке имеются патологические изменения в клетках злокачественного характера, то обязательно указывается их тип в соответствии с классификацией Бетесда:
- ASC-US – атипические клетки плоского эпителия неясного значения (такие клетки не являются совершенно нормальными, но, как правило, они не являются раковыми, а их патологическое состояние обусловлено вирусом папилломы человека);
- ASC-H – атипические изменения плоского эпителия, в том числе возможно HSIL (такие клетки ненормальны, но обычно они не раковые, а свидетельствуют о наличии предраковых изменений, которые могут никогда не перейти в злокачественную опухоль);
- LSIL – поражение низкой степени злокачественности внутри клеток плоского эпителия (клетки имеют ненормальные размеры и форму, но эти нарушения их структуры обычно обусловлены не раком, а вирусом папилломы человека);
- HSIL – поражение высокой степени злокачественности внутри клеток плоского эпителия (клетки имеют выраженные нарушения формы и структуры и с высокой вероятностью отражают предраковый процесс в шейке матки);
- CIS – карцинома insitu (рак на ранней стадии);
- AG-US – атипические клетки железистого эпителия неясного значения (клетки железистого эпителия ненормальны, но, вероятнее всего, они не являются раковыми);
- AIS – эндоцервикальная карцинома insitu (предраковые или раковые клетки внутри шейки матки на ранней стадии).
Наконец в последнем пункте цитологического заключения указываются выявленные патогенные и условно-патогенные микробы (грибки, трихомонады и др.), если, конечно, таковые были обнаружены.
Мазок на цитологию рекомендуется сдавать всем женщинам в рамках профилактического обследования один раз в год с 21 года и до достижения 65-летнего возраста. Однако возраст начала сдачи мазка на цитологию может сдвигаться, так как этот анализ впервые делают через три года после начала половой жизни. Например, если девушка начала жить половой жизнь в 15 лет, то ей нужно сдавать мазок на цитологию не с 21 года, а с 18 лет и т. д. Женщинам старше 65 лет мазок на цитологию нужно сдавать один раз в 2 – 3 года, так как в пожилом возрасте риск рака шейки матки несколько ниже, чем в период половой активности.
Если у женщины в возрасте 21 – 65 лет три года подряд был отрицательный результат мазка на цитологию («хороший» мазок), то в следующий раз можно сдавать анализ через 2 – 3 года. Но если у женщины мазок на цитологию патологический, то его рекомендуется сдать повторно через 3 – 6 месяцев, естественно, после прохождения назначенного врачом курса лечения. В таких ситуациях, при патологических результатах мазка, врач рекомендует сдавать его раз в полгода, пока три раза подряд не будет получен нормальный результат. После этого можно снова сдавать мазок раз в год.
Если женщина хотя бы раз в жизни страдала генитальным герпесом, принимает оральные контрацептивы или же имеет ожирение, маточные кровотечения, бородавки на половых органах, частую смену половых партнеров, то ей, вне зависимости от результатов, рекомендуется сдавать мазок на цитологию раз в полгода.
Нужно помнить, что мазок на цитологию нужно сдавать всем женщинам, у которых имеется шейка матки. То есть, даже если женщина перенесла операцию по удалению матки, но при этом шейка была оставлена, то мазок на цитологию ей нужно сдавать, так как рак может вполне развиться и на шейке на фоне отсутствия самой матки.
В рамках профилактического осмотра мазок на цитологию обычно сдается один раз в год женщинами в возрасте 21 – 65 лет и один раз в 2 – 3 года пациентками старше 65 лет.
Однако, помимо такой профилактической сдачи, мазок на цитологию может быть назначен врачом внепланово по следующим показаниям:
- наличие на шейке матки видимых глазом изменений (эрозия, лейкоплакия и т. д.);
- имеющиеся на половых органах, коже промежности и анального отверстия генитальные бородавки (остроконечные кондиломы и папилломы);
- герпес на половых органах, коже промежности или в области ануса;
- бактериальный вагиноз;
- вагинит;
- бесплодие;
- нарушения менструального цикла;
- ожирение;
- прием оральных контрацептивов;
- частая смена половых партнеров;
- носительство без клинических симптомов вирусов герпеса, папилломы человека или цитомегаловируса;
- проведение лучевой и химиотерапии.
Перед сдачей мазка на цитологию необходимо пройти подготовительный этап, который необходим, для того чтобы результаты анализа оказались информативными и точными.
Подготовка к сдаче мазка на цитологию должна заключаться в выполнении следующих требований:
- В течение 24 – 48 часов перед забором мазка отказаться от любых половых сношений, в том числе с использованием презервативов.
- В течение 24 – 48 часов перед сдачей мазка не производить спринцеваний влагалища.
- Минимум, в течение двух суток (а лучше недели) перед сдачей мазка не вводить во влагалище какие-либо лекарственные препараты (суппозитории, тампоны, крема, мази и т. д.) или вагинальные средства (сексуальные игрушки, увлажняющие спреи, мази, контрацептивные гели и т. д.).
- В течение 48 часов перед сдачей мазка подмывать наружные половые органы исключительно теплой водой без использования мыла, гелей для душа или любых других гигиенических средств.
- В течение 48 часов перед забором мазка не принимать ванну, а мыться под душем.
- В течение трех суток перед сдачей мазка не принимать антибиотики и любые другие антибактериальные препараты.
Также необходимо знать, что мазок не цитологию не берут во время менструаций, поэтому для сдачи анализа нужно подождать 2 – 3 дня после окончания месячных. Кроме того, следует помнить, что если женщине проводили кольпоскопию, биопсию или гинекологический осмотр, то сдавать мазок на цитологию в таком случае можно, минимум, через двое суток после любых манипуляций во влагалище.
Нежелательно сдавать мазок на цитологию на фоне активного воспалительного процесса в половых органах, так как в этом случае его результат будет искаженным и малоинформативным. Желательно провести лечение воспалительного процесса, и только после его стихания сдать мазок, правильно подготовившись.
Мазок на цитологию можно сдавать, начиная с пятого дня менструального цикла и до момента, когда до предполагаемой даты очередной менструации остается 5 дней. Однако оптимально сдавать мазок в период через 2 – 4 дня после окончания менструации и до 12 – 13 дня цикла. В середине цикла мазок сдавать не рекомендуется, так как в это время в канале шейки матки скапливается большое количество слизи, что мешает нормальному забору клеток эпителия. Однако при необходимости мазок на цитологию сдается в любой день цикла, кроме периода менструального кровотечения.
Для забора мазка врач готовит необходимые материалы – стерильные перчатки, подкладную пеленку, гинекологическое зеркало, инструмент для забора соскоба (щеточка, шпатель и т. д.), физиологический раствор, предметные стекла, фиксатор для мазков.
Далее, перед забором мазка, врач просит женщину помочиться (пописать), после чего предложит лечь в гинекологическое кресло на подкладную простынь и зафиксировать ноги в стременах. Когда женщина примет такую же позу, как для гинекологического осмотра, врач вводит во влагалище зеркало Куско, которым раздвигаются стенки влагалища в стороны, чтобы обнажить шейку матку и сделать ее доступной для производства манипуляции.
Далее гинеколог протирает шейку матки стерильным тампоном, смоченным физиологическим раствором, чтобы удалить слизь. Если в канале шейки матки видна слизистая пробка, то ее врач также удаляет цервикальной кисточкой или скребком. После этого врач берет любой имеющийся в его распоряжении стерильный инструмент для забора мазка на цитологию (шпатель Эйра, ложечка Фолькманна, скринет, эндобраш) и вводит его неглубоко в канал шейки. После введения в цервикальный канал врач поворачивает инструмент вокруг своей оси на 360 градусов, чтобы соскоблить клетки эпителия, которые и будет впоследствии изучать цитолог под микроскопом. Далее инструмент аккуратно вынимается из влагалища так, чтобы он не соприкасался ни с чем. На этом для женщины процедура забора мазка на цитологию завершается.
А врач, после удаления инструмента из влагалища, равномерным тонким слоем намазывает полученный соскоб клеток шейки матки на предметное стекло и фиксирует его по правилам цитологической лаборатории. На мазке подписывается фамилия, имя, отчество и возраст женщины, после чего стекла отправляются в лабораторию для исследования.
Процесс забора мазка на цитологию у большинства женщин не вызывает никаких ощущений, то есть, они ничего не чувствуют. Но у некоторых женщин забора мазка вызывает ощущение давления на шейку матки. Однако никогда при соблюдении техники забора мазка женщина не испытывает боли.
После того как врач возьмет мазки на цитологию, женщина может вести свой обычный, привычный образ жизни, в том числе, заниматься сексом, использовать разнообразные средства, вводимые во влагалище и т. д. Никаких особенных ограничений после сдачи мазков на цитологию нет, как и после обычного гинекологического осмотра.
Так как для анализа мазка на цитологию его необходимо предварительно обработать, а именно провести фиксацию, окрасить, высушить и только после этого изучать под микроскопом, то, очевидно, что результат этого исследования будет готов в течение нескольких дней после забора материала, требующихся для проведения всех необходимых этапов обработки мазка. В среднем, если врач-цитолог сразу же может посмотреть все подготовленные лаборантом мазки, результат анализа будет готов через 2 – 3 дня.
Но на практике на цитологов ложится очень большая нагрузка, так как врачам этой редкой специальности приходится смотреть большое количество мазков в течение рабочего дня, ведь в цитологические лаборатории поступают мазки из различных медицинских учреждений (как государственных, так и частных). Цитолог же один на несколько больниц и поликлиник, и может изучить в течение дня только ограниченное количество мазков, которых поступает на исследование гораздо больше. Поэтому все поступившие мазки сразу же обрабатываются и окрашиваются лаборантом, после чего он складывает их в очередь в порядке поступления, а цитолог просматривает материал по мере того как до него доходит очередь. В силу этого результат мазка на цитологию может быть готов, минимум, через 2 – 3 дня, а максимум – через месяц.
В течение беременности женщины могут сдавать мазок на цитологию, так как эта манипуляция совершенно безопасна и безболезненна как для будущей матери, так и для ребенка. Сдавать же мазок на цитологию во время беременности, не дожидаясь родов, следует женщинам, у которых врач зафиксировал подозрительные изменения структуры тканей шейки матки. Во всех остальных случаях лучше отложить сдачу мазка на цитологию на период после родов.
В норме мазок на цитологию должен иметь отрицательный результат, который также называют «хорошим» или «нормальным». В заключении цитолога к нормальному мазку врач обычно указывает, что клетки имеют нормальную структуру, признаки аномалий ядер и цитоплазмы не обнаруживаются, изменения формы и размеров эпителиальных клеток не выявляются. Такой нормальный мазок на цитологию соответствует первой стадии по классификации Папаниколау (ЦИН – I).
Иногда в результатах нормального мазка на цитологию врач подробно описывает картину клеток из эндоцервикса (внутренней части канала шейки матки) и эктоцервикса (наружной части шейки матки, выступающей во влагалище). В норме в материале эндоцервикса присутствуют клетки плоского и цилиндрического эпителиев без патологических изменений и без особенностей. Может быть небольшое количество клеток метаплазированного эпителия, что также совершенно нормально и обычно бывает у женщин в период климакса или после перенесенного лечения шейки матки (например, прижигания эрозии). В мазках из эктоцервикса в норме имеются клетки плоского эпителия поверхностного или промежуточного типов без особенностей. В менопаузе в норме все эпителиальные клетки могут быть промежуточного типа, что является вариантом нормы, особенно если половая жизнь продолжается и после климакса.
В результатах мазка на цитологию обязательно описывается клеточный состав (какие клетки имеются в мазке), состояние клеток и характер патологических изменений в них (при наличии), а также дается предположительное заключение о том, какая патология имеет место в конкретном случае.
Типичные картины патологических изменений в мазках на цитологию при различных заболеваниях шейки матки и половых органов
Если клеток плоского эпителия в мазке на цитологию мало – до 5 штук в поле зрения, то это является признаком дефицита эстрогенов в организме женщины и развитии атрофических процессов слизистых оболочек влагалища, шейки матки и т. д.
Если клеток плоского эпителия в мазке на цитологию вообще нет, то это свидетельствует о развившейся атрофии, и в таком случае у женщины имеется высокий риск рака шейки матки в будущем.
В норме небольшое количество клеток метаплазированного эпителия может обнаруживаться в мазке на цитологию, так как подобные клетки образуются в зоне, где смыкается цилиндрический эпителий канала шейки матки с плоским эпителием наружной части шейки матки, видимой во влагалище.
Однако если клеток метаплазированного эпителия много или они расположены скоплениями, то это свидетельствует о том, что однослойный плоский эпителий на наружной части шейки матки замещается на многослойный плоский. Процесс такой метаплазии одного вида эпителия в другой является доброкачественным и может происходить по причине инфекционно-воспалительных заболеваний шейки матки (герпес, хламидиоз, токсоплазмоз и т. д.), гормональных нарушений, травматичных родов, многочисленных абортов, частой смены половых партнеров и т. д.
Метаплазия – это не рак и даже не предраковый процесс, однако и не норма. Поэтому женщинам с метаплазией эпителия рекомендуется пройти обследование для выявления причин перерождения одного вида эпителия в другой. Метаплазия успешно подвергается лечению, поэтому пугаться данной патологии не нужно.
В норме в мазке могут обнаруживаться клетки железистого эпителия, так как они соскабливаются инструментом во время забора материала с внутренней поверхности канала шейки матки. Признаком патологии является пролиферация железистого эпителия, которую цитолог обнаруживает по скоплению клеток в мазках.
Пролиферация железистого эпителия может быть у полностью здоровых женщин во время беременности или на фоне приема оральных контрацептивов.
В других ситуациях пролиферация железистого эпителия свидетельствует о следующих заболеваниях:
- кольпиты (воспаление слизистой влагалища) и цервициты (воспаление шейки матки), спровоцированные различными микробами;
- гормональные нарушения, когда в организме вырабатывается ненормальное количество тех или иных гормонов;
- травматическое повреждение шейки матки, например, в родах, во время аборта, диагностического выскабливания полости матки или проведения различных лечебно-диагностических манипуляций, проводимых с вовлечением шейки матки;
- эрозия (эктопия) шейки матки.
Так как лейкоциты в организме выполняют функцию уничтожения патогенных микробов, вызывающих инфекционно-воспалительные заболевания различных органов, то их обнаружение в мазке на цитологию означает, что в шейке матки протекает воспалительный процесс (эндоцервицит или эктоцервицит). Причем для давних или хронических воспалений характерно не очень большое количество лейкоцитов в мазке, а вот для начавшихся недавно воспалительных процессов, напротив, характерно присутствие большого числа лейкоцитов или даже лейкоцитарная инфильтрация, когда ткани буквально «нашпигованы» ими.
Эндоцервицит или эктоцервицит могут вызываться различными патогенными микроорганизмами (например, трихомонады, хламидии, вирус папилломы человека и т. д.), поэтому при обнаружении лейкоцитов в мазке на цитологию необходимо сдать анализы на половые инфекции и бактериологический посев отделяемого влагалища на флору, чтобы выявить возбудителя воспалительного процесса в конкретном случае и провести необходимое лечение.
Во-первых, эритроциты в мазке обнаруживаются, если мазок был забран вскоре после окончания менструации (в течение 1 – 3 дней), и в таком случае наличие этих клеток не является диагностически ценным фактом, так как указывает только на недавние месячные и на ни что другое.
Во-вторых, эритроциты в мазке могут обнаруживаться при неправильной технике забора материала, когда гинеколог слишком сильно давит на инструмент, травмирует им ткани, что вызывает несильное кровотечение и, соответственно, попадание эритроцитов в мазок. В такой ситуации наличие эритроцитов в мазке также не играет никакой роли и не имеет диагностического значения. Понять, что имела место неправильная техника забора материала очень просто – после манипуляции у женщины в течение нескольких часов были кровянистые выделения из влагалища.
В-третьих, если мазок был забран правильно и через достаточное время после менструации, то наличие эритроцитов в нем свидетельствует о воспалительном процессе в тканях шейки матки. Причем эритроциты свидетельствуют, что воспаление активно и относительно недавнее, поэтому для устранения данной патологии следует пройти необходимое лечение в кратчайшие сроки.
Атипичные клетки имеют ненормальную структуру, размеры и форму, то есть, они претерпели некую трансформацию. Причиной трансформации и развития атипии клеток могут являться два общепатологических процесса – либо воспаление в тканях, либо опухолевое перерождение.
На практике атипичные клетки в мазке на цитологию чаще всего обнаруживаются на фоне воспалительного процесса, вызываемого любыми половыми инфекциями, бактериальным вагинозом и т. д. В гораздо более редких случаях атипичные клетки все же являются отражением опухолевого перерождения в тканях шейки матки. Однако даже наличие опухолевых атипичных клеток в мазке не является признаком рака, так как в норме в организме человека каждый день образуется до миллиона раковых клеток, которые просто уничтожаются иммунной системой. Поэтому в большинстве случаев наличие атипических клеток в мазке на цитологию является отражением естественного процесса, когда подобные элементы в организме образуются и впоследствии уничтожаются иммунной системой.
Именно поэтому, если в мазке были обнаружены атипичные клетки, нужно не паниковать, а просто сдать анализы на половые инфекции (чтобы выяснить, какие именно патогенные микробы могли стать причиной воспаления) и дополнительно пройти кольпоскопию с биопсией (чтобы убедиться в отсутствии опухоли в тканях шейки матки).
Особенно спокойно можно себя чувствовать, если в результатах не указывается степень атипии, а просто написано, что обнаружены атипичные клетки, так как в подобных случаях причина – это воспалительный процесс. Если же в результатах указана степень атипии клеток, то это является отражением опухолевой, а не воспалительной трансформации, но и в такой ситуации не нужно волноваться. Ведь обнаруженные атипичные клетки только теоретически когда-нибудь могут дать начало раковой опухоли, чего в большинстве случаев не происходит, так как подобные переродившиеся клетки уничтожаются иммунной системой.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник