Здравствуйте,
Вы сделали бесполезный анализ, который, к сожалению, очень часто назначают.
Подозреваю Вам еще назначили что-то вроде «анализа на коагулограмму или свертываемость».
Если еще нет, то ни в коем случае не делайте таких анализов.
1. Одна замершая на раннем сроке беременность не повод для каких либо специальных исследований. Это просто случайность. Так бывает.
Планируйте следующую беременность исходя из общих рекомендаций по планированию.
2. Если беременность прервалась до 10-12 недели даже очень теоретически подозревать участие свертываемости крови — глупость (но эта глупость, к сожалению, очень закрепилась у постсоветских врачей).
3. В анализах все нормально.
4. Лучше смените врача на такого, который не назначает таких анализов.
Если Вы делали этот анализ вскоре после беременности, то это нормальный показатель.
В любом случае, никакой полезной информации в этом показателе нет.
Контролировать его во время беременности — распространившееся безумие, он должен расти во время беременности так же, как например, должен увеличиваться живот.
Вы сделали никому не нужный анализ, который ничего не означает.
Все эти страшилки для оправдания Ваших затрат на анализ.
Вы делаете совершенно не нужное.
Ни анализов на D-димер во время беременности не нужно делать. Вообще!
Ни тем более колоть препараты, которые создают риск кровотечений.
И это при том, что у Вас есть реальная угрожающая ситуация, но Вы занимаетесь ерундой.
Вы УЗИ повторили? Сердцебиение есть?
ХГЧ мониторите?
Вся эта наследственная тромбофилия с уколами — ужасная выдумка постсоветского пространства.
Прекратите лучше.
И обратите внимание на то, что я описала выше.
Если у вас молярная беременность, то это реальная опасная ситуация.
Вот это совершенно бессмысленно:
-анализ на генетический риск патологий плода 12 точек;
-провести исследование на наследственные тромбофилии;
-спермограмму мужу.
Лучше не узи щитовидной железы, а уровень ТТГ.
Йодомарин и фолиеву надо принимать всем планирующим беременность.
Кариотип можно сделать, но не обязательно. Он может выявить причину повышенного риска, но устранить ее нельзя.
Это нормальные показатели, не подскажете?
Если вы не нашли нужной информации среди ответов на этот вопрос , или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос , и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту . Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 46 направлениям: аллерголога , венеролога , гастроэнтеролога , гематолога , генетика , гинеколога , гомеопата , дерматолога , детского гинеколога , детского невролога , детского хирурга , детского эндокринолога , диетолога , иммунолога , инфекциониста , кардиолога , косметолога , логопеда , лора , маммолога , медицинского юриста , нарколога , невропатолога , нейрохирурга , нефролога , онколога , онкоуролога , ортопеда-травматолога , офтальмолога , педиатра , пластического хирурга , проктолога , психиатра , психолога , пульмонолога , ревматолога , рентгенолога , сексолога-андролога , стоматолога , уролога , фармацевта , фитотерапевта , флеболога , хирурга , эндокринолога .
Мы отвечаем на 96.03% вопросов.
источник

Патология — это такое состояние, которое характеризуется болезненным отклонением от нормального, что в случае беременности означает нарушение норм её протекания и развития плода. Патологией беременности считаются процессы, ведущие к нарушению гомеостаза, болезни и дисфункции, что ставит под угрозу здоровье матери и донашивание ребёнка.
Патологические процессы во время беременности являются угрозой для здоровья будущей матери и ребёнка, поэтому следует учитывать факторы, которые могут вызвать различные патологии при вынашивании ребёнка:
- имеющиеся хронические заболевания — болезни сердечно-сосудистой системы, печени и почек, проблемы с функционированием эндокринной системы;
- вредные привычки — алкоголизм, курение, наркотики;
- плохая наследственность;
- многоплодие;
- возраст более 35 лет. В этом случае возрастает вероятность генетических или хромосомных отклонений у плода. Ко всему прочему к этому возрасту люди нередко приобретают различные хронические заболевания;
- неблагоприятный анамнез. Если у женщины уже были выкидыши и гибель плода, есть уже нездоровый ребёнок;
- инфекционные заболевания в период беременности. Наибольшую опасность представляют краснуха, токсоплазмоз, герпес, гепатиты и инфекции мочеполовой сферы. Повлиять может также обычный грипп, вызвавший осложнения;
- неблагоприятная экология, вредные условия работы;
- приём некоторых медикаментов;
- сильный стресс и физические нагрузки.
Когда плод формируется и растёт, женщине всегда следует быть внимательной к своему здоровью. В этот период выделяют временные промежутки, определяемые как критические:
- первые 2 недели. Неблагоприятные факторы могут вызвать гибель зарождающейся жизни уже в самом начале беременности. В этом случае женщина обычно даже не знает, что было зачатие;
- 4–12-я неделя. У плода происходит закладка внутренних органов, и патогенные процессы могут привести к тяжёлым отклонениям. В это период женщине очень опасно болеть, сильно нервничать и категорически запрещено принимать многие медикаменты;
- с 12-й недели и до родов. Продолжается формирование мозга, лёгких, половых органов и зубов, поэтому в это время при неблагоприятных факторах в них существует риск возникновения грубых нарушений. В уже сформированных системах под воздействием воспалительных процессов могут появиться вторичные пороки.
Сейчас выросло число генетических аномалий. Существенно возрастают генетические риски отклонений у плода у следующей группы родителей:
- возраст более 35 лет;
- выкидыши, рождение мёртвого или нежизнеспособного ребёнка;
- рождение малыша с патологиями;
- бесплодие неясного происхождения и неудачные ЭКО;
- поликистоз яичников;
- плохая наследственность. Если в роду есть генетические аномалии, родственные связи и прочее. Иногда оба родителя оказываются носителями рецессивных генов врождённых заболеваний;
- приём тяжёлых для организма препаратов;
- воздействие радиационного излучения.
Рассмотрим наиболее часто встречаемые акушерские патологии беременности и причины их появления.
Появление токсикоза характерно для первой половины беременности и встречается у половины беременных женщин, но только десятая часть нуждается в лечении. Симптомами этого состояния является рвота (преимущественно утром), и если происходит 1–2 раза в сутки и проходит после 13–16-й недели, то не вызывает опасений. Наблюдается также слабость, сонливость, слюнотечение. Если рвота происходит не только в утренние часы, но и после еды, то её относят к раннему гестозу.
При наличии многократной рвоты в течение дня, потери в весе, сердцебиении, повышении температуры тела женщина нуждается в лечении. А если количество рвотных позывов достигло 20 и наблюдается значительная потеря в весе, то требуется срочная госпитализация. Причиной ранних токсикозов является перестройка организма беременной женщины для вынашивания плода и формирование плаценты. Причины позднего токсикоза уже другие, и его относят к гестозу, который проявляет себя также отёками, повышенным давлением, наличием белка в моче. 
- возраст. Чаще диагностируется у матерей младше 18 лет или старше 35 лет;
- наследственность. Если гестоз встречался у женщин в роду;
- хронические заболевания. Обычно встречаются при недугах сердечно-сосудистой системы или почек, высоком давлении;
- эндокринные патологии;
- недостаток витамина В9 (фолиевой кислоты);
- нервный стресс;
- тромбофилия и склонность к тромбозам.
Представляет собой прикрепление плаценты над зевом шейки матки или около неё. При этом зев частью или полностью перекрывается. Такое состояние проявляет себя в основном кровотечениями из женских органов. Они происходят чаще всего во второй половине беременности, после 30-й недели. Их может спровоцировать малейшая нагрузка, но может происходить и в состоянии покоя. Перед родами это кровотечение усиливается. 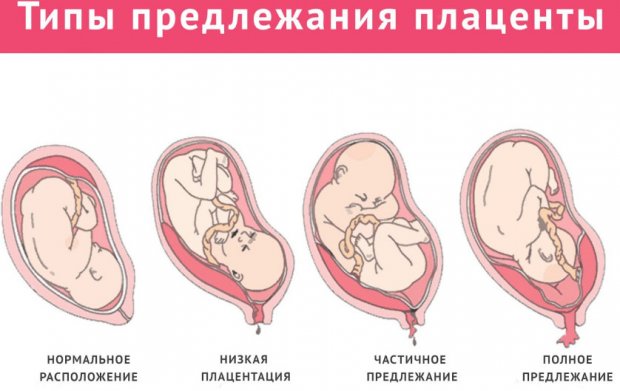
Факторами, вызвавшими предлежание плаценты, могут стать:
- заболевания эндометрия (эндометриоз, эндометрит и прочее);
- болезни и аномалии матки (миома, полипы, двурогая матка и прочее);
- оперативные вмешательства (выскабливание, кесарево сечение и другие);
- многоплодие;
- заболевания шейки матки;
- воспалительные процессы, повлиявшие на эндометрий.
Снижение гемоглобина проявляет себя появлением повышенной слабости, мигренями, одышкой, сниженным давлением и может вызывать обмороки. Любые физические нагрузки начинают казаться непосильными. Это состояние легко выявляет анализ крови. Чаще всего причины анемии следующие:
- неполноценное питание. Недостаток белка, железа или витаминов группы В и С, необходимых для усвоения этого микроэлемента, могут привести к недостатку гемоглобина. Нередко бывает у вегетарианок;
- токсикозы и гестозы. Рвота и потеря веса при этих состояниях лишают организм беременной женщины необходимых веществ;
- хронические болезни органов пищеварения. Эти заболевания снижают усвояемость пищи;
- многоплодие;
- частые беспрерывные роды.
Если беременность прервалась сама до 37-й недели от дня последних месячных, то это относят к патологии. Такое состояние сопровождается следующими симптомами:
- боли в нижней части живота, пояснице, спазмы;
- кровянистые выделения из родовых путей;
- болезненное состояние, слабость, головокружение;
- тошнота и рвота;
- повышенная температура.
Причинами потери плода могут быть следующие:
- патологии матки (миомы, кисты, двурогая матка и прочее);
- хромосомные заболевания плода;
- эндокринные проблемы;
- инфекции, поразившие половую сферу (венерические заболевания, герпес и прочее);
- иммунологические факторы (несовместимые клетки у родителей и прочее);
- физическая нагрузка, стресс;
- неблагоприятное воздействие окружающей среды;
- хронические заболевания сердца и других органов, анемия;
- другие патологии беременности.
Отклонения околоплодных вод от нормального количества неблагоприятно сказываются на плоде. При их избытке (многоводие) усиливается давление на внутренние органы. При этом появляются следующие симптомы: одышка, боли в животе, отёчность и другие недомогания. Все эти признаки характерны и для нормальной беременности на поздних сроках, но появляются ранее. Наибольшую опасность представляет острая форма, когда объём воды резко увеличивается в течение нескольких суток.
В тяжёлых случаях делается прокол пузыря (амниоцентез) и спускается лишняя жидкость. Недостаточное количество околоплодных вод (маловодие) негативно влияет на развитие ребёнка и может привести к преждевременной отслойке плаценты. Выраженное многоводие выявляет себя увеличением живота, который может опуститься из-за своей тяжести, болями в пояснице и промежности. Часто многоводие и маловодие никак не проявляют себя и обнаруживаются при обследовании с помощью УЗИ. 
- инфекционные заболевания (хламидиоз, микоплазмоз и прочие);
- сахарный диабет;
- резус-конфликт;
- патологии развития плода.
Маловодие развивается вследствие воздействия следующих факторов:
- инфекции;
- высокое давление;
- ожирение у беременной женщины;
- перенашивание беременности;
- патологии развития плода;
- аномалии в плаценте;
- поздний гестоз.
Ситуация, когда ось плода не совпадает с осью матки, начинает интересовать акушеров не ранее 22-й недели и может исправиться при помощи гимнастики (если нет противопоказаний). Неправильное положение плода врач может определить по форме матки, но наиболее полную информацию даст УЗИ. 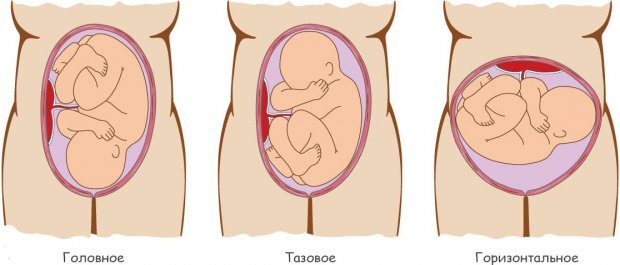
Причиной такого состояния может быть следующее:
- многоплодие;
- нарушения формы матки;
- многоводие;
- у часто рожавших женщин вследствие плохого тонуса матки;
- наследственность. Если такая ситуация встречалась у близких родственниц.
Если ситуация не исправилась, то за несколько недель до планируемых родов женщину госпитализируют в отделение роддома.
Повышенный тонус матки на ранних соках проявляет себя тяжестью и болями внизу живота, отдающими в поясницу. У некоторых они схожи с недомоганиями во время месячных. Во второй половине беременности при этих симптомах можно также наблюдать отвердение живота.
Причинами появления гипертонуса матки могут быть:
- гормональные отклонения (недостаток прогестерона);
- тяжело протекающий токсикоз;
- аномалии матки;
- воспаления половых органов;
- резус-конфликт;
- многоплодие или большие размеры плода;
- многоводие;
- хронические болезни (гипертония, сахарный диабет и прочие);
- повышенное газообразование;
- физическая нагрузка, стресс.
Беременность на фоне экстрагенитальных заболеваний может протекать с осложнениями и отразиться на здоровье плода. Наиболее частыми у беременных являются следующие патологии:
- болезни сердечно-сосудистой системы;
- гипертония или гипотония;
- бронхиальная астма;
- болезни почек и печени;
- ревматизм;
- заболевания крови;
- красная волчанка и другие проблемы с соединительной тканью;
- сахарный диабет;
- болезни органов дыхания;
- желудочно-кишечные недуги.
И это не полный список. Чаще всего патологии беременности возникают на фоне сердечно-сосудистых болезней (80%). Все эти болезни в период вынашивания ребёнка ухудшаются и требуют постоянного контроля со стороны лечащего врача (терапевта, кардиолога, эндокринолога, нефролога и т. д. в зависимости от заболевания). 
Патологические изменения плода возникают под воздействием генетических и внешних факторов. В связи с этим появляются врождённые и приобретённые отклонения от норм. Генетическая патология возникает с момента появления беременности и диагностируется на ранних сроках, а вот приобретённые могут проявиться на любом сроке ожидания малыша. Врождёнными являются хромосомные патологии. Рассмотрим основные такие отклонения:
- синдром Дауна. Возникает из-за наличия изменений 21-й хромосомы. Признаки — умственное отставание, характерный внешний вид, нарушения в координации движений, росте и развитии;
- синдром Патау. Нарушения 13-й хромосомы. Признаки — отклонения в развитии, идиотизм, деформация черепа, формы рук, носа, аномалии половой системы, работы внутренних органов, потеря слуха. Ребёнок обычно живёт не более года;
- синдром Эдвардса. Патология 18-й хромосомы. Признаки — искажённая форма черепа, небольшая челюсть в нижней части и ротик, маленькие глазные разрезы, уши подвержены деформационному процессу, проблемы с внутренними органами. Примерно 60% малышей умирают до трёх месяцев, а только 10% могут дотянуть до года.
Заболевания, возникающие из-за неправильного числа хромосом:
- синдром Шерешевского-Тёрнера. Отсутствует одна Х хромосома у детей женского пола. Признаки — небольшой рост, нарушения половой сферы, деформация суставов, складки на шее, отклонения соматического характера;
- полисомия Х хромосомы. Признаки — небольшое отставание в развитии интеллекта, психические нарушения, обычно в дальнейшем высокий рост с искривлением позвоночника. В будущем такая женщина может родить здорового ребёнка;
- полисомия Y хромосомы. Признаки те же, что и по Х хромосоме;
- синдром Клайнфельтера. Наблюдается только у детей мужского пола. Признаки — слабо выражен рост волос по телу, аномалии половой сферы (как внешней, так и внутренней), высокий рост, часто отставание развития интеллекта.
Приобретённые патологии возникают под воздействием неблагоприятных внешних воздействий на развитие эмбриона. Такими факторами выступают:
- болезни матери в период ожидания малыша — вирусные и бактериальные инфекции (грипп, краснуха, токсоплазмоз, гепатит В и прочие), венерические заболевания (сифилис, гонорея и прочие);
- плохая экология, повышенная радиация, наличие многих вредных производств вблизи проживания;
- хронические заболевания матери;
- стрессы;
- нездоровый образ жизни будущей мамы (алкоголь, наркомания, табакокурение и прочее).

- деформационные процессы в органах внутри организма или отсутствие их (например, нет одной почки или поджелудочной железы), отсутствие некоторых частей тела (к примеру, ног, пальцев или рук);
- дефекты лица;
- нарушения сердечной деятельности;
- мозговая гиповозбудимость. Наблюдается после рождения детей. Признаки — мышечная слабость, постоянная сонливость, отсутствие аппетита, малыш не плачет. Такие нарушения можно вылечить;
- мозговая гипервозбудимость. Признаки — сильное напряжение в мышцах, дрожит подбородок, постоянное беспокойство (малыш постоянно плачет и кричит). Данное отклонение также можно вылечить;
- гипертензионно-гидроцефальный синдром сопровождается повышенным внутречерепным давлением. Возникает вследствие излишней выработки ликвора (спинномозговой жидкости), которая затем задерживается в мозговой оболочке и желудочках. Очень важно своевременно диагностировать данную болезнь. Выражается увеличением размеров головы, несколько выпирает родничок, может появиться косоглазие, судороги, умственное отставание в развитии.
В отдельную группу можно отнести аномалии развития плода по неопределённым причинам. Это, прежде всего:
- патологические отклонения пуповины плода. Такие аномалии могут способствовать возникновению недостатка кислорода и гибели будущего малыша;
- многоплодие (сиамские близнецы);
- маловодие или многоводие;
- патологические процессы в плаценте.
Женщина должна стать на учёт в женской консультации и регулярно наблюдать беременность у врача-гинеколога, предоставить врачу всю необходимую информацию о состоянии своего здоровья и условиях своего труда. Даже если беременность протекает нормально, женщина для выявления патологических процессов должна в определённые сроки сдавать следующие анализы:
- общий анализ крови;
- биохимический анализ крови. Позволяет определить уровень сахара и выявить отклонения;
- общий анализ мочи. Делают не менее 1 раза в месяц и помогают контролировать работу почек и другие проблемы;
- мазок из влагалища. Берут сначала при постановке на учёт и на 30-й неделе. Выявляет наличие инфекций мочеполовой сферы;
- анализ крови, определяющий её группу и резус. Сдают при наличии резус-конфликта с отцом ребёнка в начале беременности;
- анализ крови на венерические инфекции (сифилис и прочие);
- коагулограмма. Она показывает свёртываемость крови. Её проводят каждый триместр, но при нарушениях гемостаза сдаётся чаще;
- «тройной тест» (АФП, НЭ, ХГЧ). Делают на 16–20-й неделе для установления аномалий беременности и у плода.
Ознакомимся с нормами АФП по неделям беременности в таблице:
| Акушерский срок | Концентрация АФП (Ед/мл) |
| до 12 недель | менее 15 |
| с 13-й по 15-ю неделю | от 15 до 60 |
| с 15-й по 19-ю неделю | от 16 до 95 |
| с 20-й по 24-ю неделю | от 27 до 125 |
| с 25-й по 27-ю неделю | от 52 до 140 |
| с 28-й по 30-ю неделю | от 67 до 150 |
| с 31-й по 33-ю неделю | от 100 до 250 |
| с 33-й недели и до родов | тенденция к постепенному спаду |
Рассмотрим нормы ХГЧ по неделям в крови беременных:
| Срок | Среднее значение, (мМЕ/мл) | Допустимые границы, (мМЕ/мл) |
| 2 н. | 150 | 50–300 |
| 3–4 н. | 2000 | 1500–5000 |
| 4–5 н. | 20000 | 10000–30000 |
| 5–6 н. | 50000 | 20000–100000 |
| 6–7 н. | 100000 | 50000–200000 |
| 7–8 н. | 80000 | 40000–200000 |
| 8–9 н. | 70000 | 35000–145000 |
| 9–10 н. | 65000 | 32500–130000 |
| 10–11 н. | 60000 | 30000–120000 |
| 11–12 н. | 55000 | 27500–110000 |
| 13–14 н. | 50000 | 25000–100000 |
| 15–16 н. | 40000 | 20000–80000 |
| 17–20 н. | 30000 | 15000–60000 |
При взятии на учёт беременная женщина совершает обход врачей (терапевт, окулист, стоматолог), делает ЭКГ. При определении патологий беременности, связанных с угрозой её срыва, будущую маму могут положить в акушерский стационар и там наблюдать, проводить диагностирование и лечение.
Три раза за беременность делается УЗИ:
- на 10–14-й неделе. Для выявления грубых патологий развития эмбриона. Проводится измерение воротниковой зоны и исключаются некоторые хромосомные отклонения. Определяют внематочную беременность, многоплодие, устанавливают точные сроки, проблемы развития;
- на 20–24-й неделе. Замеряются размеры плода, его органов, выявляются менее значительные патологии, наличие предлежания плаценты и количество околоплодной жидкости. Выявляют пол плода;
- на 32–34-й неделе. Проделываются те же исследования, что и во втором УЗИ. Оцениваются также параметры плаценты. Могут обнаружиться патологии, не замеченные ранее. Это исследование обычно сопровождает кардиотокография, необходимая для оценки сердцебиения ребёнка, и доплерометрия, изучающая кровоток между малышом и его мамой.
Поэтому к определению патологии следует подходить комплексно, чтобы исключить ошибки. Если на УЗИ повторно (у другого врача и на более современном оборудовании) диагностируют у плода отклонения и маркеры показывают большую вероятность пороков развития, то возможность рождения ребёнка с аномалиями велика, но не 100%, и лучше ещё дополнительно обследоваться.
Для уточнения и принятия решения можно провести следующие дополнительные инвазийные исследования:
- хорионбиопсия. Проводится забор и исследование клеток оболочки плодного яйца;
- плацентоцентез. При нём исследуют частицы плаценты;
- амниоцентез. Изучают околоплодную жидкость;
- кордоцентез. Исследуют кровь из пуповины. Проводится после 20-й недели.
Терапевтическое лечение всех видов патологии проводится в обязательном порядке при стационаре в отделении гинекологии. Амбулаторно допускается лечение только нетяжёлой формы раннего токсикоза и начальной стадии гестоза.
Как правило, чтобы избежать проблем, профилактические меры против возникновения патологии при планируемой беременности можно начинать уже до неё, исключив вредные привычки, сменив вредную работу на более лёгкую, принимая витамин В9 и сдав анализы на инфекции, которые могут помешать нормальному течению беременности.
Следует также решить вопрос с хроническими заболеваниями, могущими повлиять на процесс вынашивания ребёнка. Будущим родителям из группы риска следует получить консультацию у генетика и пройти рекомендуемые обследования. Важно соблюдать все предписания и рекомендации врача:
- контролировать болезни хронического характера, которые в период вынашивания малыша могут обостриться. Обязательно сообщить о них своему врачу-гинекологу;
- следить за своим здоровьем и, если что-то беспокоит, обращаться за консультацией к врачу;
- заниматься сексом только с проверенным партнёром;
- придерживаться здорового рациона питания, принимать необходимые витамины;
- специальные физические упражнения и прогулки на свежем воздухе помогают поддерживать будущую роженицу в хорошей форме и укрепляют организм;
- контроль массы тела, прибавки в весе;
- отказ от вредных привычек (курения, алкогольных напитков, кофе и прочее);
- предупреждение и своевременное лечение по назначению врача простудных и инфекционных заболеваний;
- избегать стрессов и физических перегрузок;
- при работе на вредном производстве сменить вид деятельности;
- проводить своевременную профилактику гестоза, постоянно взвешиваться, наблюдать за давлением, сдавать необходимые анализы, проходить УЗИ.

источник
Генетические факторы риска невынашивания и осложнений беременности. Исследование полиморфизмов в генах: F2 (20210 G>A), F5 R534Q G>A), MTHFR (E429A, A>C), MTHFR (A222V, C>T), FGB (455 G>A), SERPINE1 (–675 5G>4G), MTR (D919G, A>G), MTRR (I22M, A>G), ESR1 (T>C (PvuII)), ESR1 (A>G (XbaI)), AGT (M268T, T>C), TCF7L2 (IVS3, C>T)
Кровь берется натощак (не менее 3 часов после последнего приема пищи). Можно пить воду без газа.
Метод исследования: Определение нуклеотидной последовательности соответствующих генетических локусов методом пиросеквенирования с использованием реагентов и оборудования фирмы Qiagen (Германия).
Невынашивание беременности — одна из самых актуальных проблем современного акушерства. Частота невынашивания беременности составляет от 10 до 25 % всех беременностей. Одной из ведущих причин невынашивания беременности ранних сроков являются различные генетические факторы, причем помимо хромосомных перестроек невынашивание беременности может возникать как результат экспрессии функционально ослабленных вариантов (полиморфизмов) вышеперечисленных генов на фоне неблагоприятных внешних и внутренних факторов. Выявление генетических полиморфизмов при планировании беременности позволяет минимизировать возможные опасные последствия, обусловленные индивидуальными генетическими особенностями женщины. На сегодняшний день используется целая группа лекарственных препаратов еще на этапе планирования беременности (препараты, препятствующие агрегации тромбоцитов, антикоагулянты, полиненасыщенные жирные кислоты, антиоксиданты, фолиевая кислота и витаминно-минеральные комплексы), вероятность благополучного исхода беременности высока и при правильном и своевременном лечении достигает 95%.
В данной панели исследуются различные факторы, обусловливающие генетическую предрасположенность к невынашиванию и осложнениям беременности.
Ген F2 кодирует протромбин (коагуляционный фактор II), ген F5 кодирует коагуляционный фактор V – оба белка являются ключевыми компонентами свертывающей системы крови. Вариации в данных генах обусловливают генетическую предрасположенность к повышенному тромбообразованию. При наличии фактора риска в гене F2 повышен риск развития таких осложнений как невынашивание беременности, фетоплацентарная недостаточность, внутриутробная гибель плода, токсикоз, задержка развития плода и отслойка плаценты. Наиболее опасным периодом в плане развития тромбозов глубоких вен во время беременности является конец второго — третий триместр и ранний послеродовый период. При наличии изменений в гене F5 повышен риск развития преэклампсии, отслойки нормально расположенной плаценты, ранней потери беременности, привычного невынашивания.
Определенную роль в невынашивании беременности могут играть гены, принимающие участие в метаболизме фолиевой кислоты и витамина В12. Высокие концентрации активной формы фолиевой кислоты необходимы для превращения гомоцистеина в метионин. Основными генами, продукты которых контролируют превращение фолиевой кислоты в метаболически активные формы и регулируют обмен гомоцистеина, являются MTHFR (метилентетрагидрофолатредуктаза), MTRR (метионинсинтетазредуктаза), MTR (метионинредуктаза). Полиморфизмы в этих генах связаны со снижением активности соответствующих ферментов и могут приводить к накоплению гомоцистеина. Повышенный уровень гомоцистеина при беременности может приводить к нарушениям фетоплацентарного кровообращения, хронической гипоксии плода, задержке внутриутробного развития, преэклампсии, отслойки плаценты, развитию врожденного порока Spina bifida. При дополнительном действии других неблагоприятных факторов возможно самопроизвольное прерывание беременности на ранних сроках, в ряде случаев — привычное невынашивание беременности.
Ген FGB кодирует фибриноген — белок, предшественник фибрина, присутствующий в плазме крови. Под влиянием фермента тромбина из фибриногена образуется нерастворимый белок фибрин на заключительном этапе свертывания крови, что образует основу фибринового тромба. Исследуемая вариация в гене FGB ассоциирована с повышением уровня фибриногена плазмы крови, и, как следствие, повышением риска развития преэклампсии, отслойки нормально расположенной плаценты и развития акушерских осложнений.
Изменение гена SERPINE1 приводит к повышению концентрации белка ингибитора активатора плазминогена и обусловливает повышенную склонность к тромбозу. Наличие фактора риска связано с повышенным риском отслойки хориона и плаценты в ранние сроки беременности и, по некоторым литературным данным, с повышенным риском ранней потери беременности, особенно в сочетании с дополнительными отягощающими факторами.
Ген ESR1 кодирует рецептор эстрогена альфа. Гормон участвует в регуляции полового развития, гаметогенеза, роста и поддержания скелета, функционировании сердечно-сосудистой и нервной систем. Изменения гена приводят к снижению выработки эстрогенового рецептора, вызывая риск невынашивания беременности, акушерских осложнений, а полиморфизм T>C (PvuII), кроме того, дает неблагоприятный прогноз для осуществления ЭКО.
Полиморфизм в гене AGT, кодирующем ангиотензиноген, приводит к повышению концентрации ангиотензиногена в крови, повышая риск развития преэклампсии во время беременности. У женщин — носителей аллеля риска С повышен риск развития инфаркта миокарда и других сердечно — сосудистых событий на фоне гормоно-заместительной терапии (ГЗТ).
Гестационный диабет – повышенное содержание глюкозы в крови, возникающее во время беременности. При возникновении гестационного сахарного диабета на начальных сроках беременности значительно возрастает риск самопроизвольного аборта, врожденных пороков развития сердца и мозговых структур плода. На поздних сроках (2-3й триместры), гестационный диабет приводит к чрезмерному росту плода (макросомии) и гиперинсулинемии, а после рождения может проявиться заболеванием внутренних органов плода (диабетической фетопатией). Ген TCF7L2 кодирует фактор, регулирующий рост, деление и развитие клеток поджелудочной железы. Исследуемый генетический вариант ассоциирован с повышенным риском развития гестационного диабета (диабета беременных).
Показания к назначению исследования:
- всем женщинам при плановой подготовке к беременности;
- при наличии в анамнезе двух и более прерываний беременности на ранних сроках, тяжёлых осложнений беременности (гестоз, задержка развития плода, внутриутробная гибель плода), неудачных попытках ЭКО;
- при назначении оральных гормональных контрацептивов, заместительной гормональной терапии (при выявлении генетической предрасположенности к тромбозам назначение данной категории препаратов противопоказано!);
- при подготовке к ЭКО;
- при низком уровне половых гормонов (эстрогенов).
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
» [«serv_cost»]=> string(4) «6650» [«cito_price»]=> NULL [«parent»]=> string(3) «392» [10]=> string(1) «1» [«limit»]=> NULL [«bmats»]=> array(1) array(3) string(1) «N» [«own_bmat»]=> string(2) «12» [«name»]=> string(22) «Кровь с ЭДТА» > > >
| Тип | В офисе |
|---|---|
| Кровь с ЭДТА |
Кровь берется натощак (не менее 3 часов после последнего приема пищи). Можно пить воду без газа.
Метод исследования: Определение нуклеотидной последовательности соответствующих генетических локусов методом пиросеквенирования с использованием реагентов и оборудования фирмы Qiagen (Германия).
Невынашивание беременности — одна из самых актуальных проблем современного акушерства. Частота невынашивания беременности составляет от 10 до 25 % всех беременностей. Одной из ведущих причин невынашивания беременности ранних сроков являются различные генетические факторы, причем помимо хромосомных перестроек невынашивание беременности может возникать как результат экспрессии функционально ослабленных вариантов (полиморфизмов) вышеперечисленных генов на фоне неблагоприятных внешних и внутренних факторов. Выявление генетических полиморфизмов при планировании беременности позволяет минимизировать возможные опасные последствия, обусловленные индивидуальными генетическими особенностями женщины. На сегодняшний день используется целая группа лекарственных препаратов еще на этапе планирования беременности (препараты, препятствующие агрегации тромбоцитов, антикоагулянты, полиненасыщенные жирные кислоты, антиоксиданты, фолиевая кислота и витаминно-минеральные комплексы), вероятность благополучного исхода беременности высока и при правильном и своевременном лечении достигает 95%.
В данной панели исследуются различные факторы, обусловливающие генетическую предрасположенность к невынашиванию и осложнениям беременности.
Ген F2 кодирует протромбин (коагуляционный фактор II), ген F5 кодирует коагуляционный фактор V – оба белка являются ключевыми компонентами свертывающей системы крови. Вариации в данных генах обусловливают генетическую предрасположенность к повышенному тромбообразованию. При наличии фактора риска в гене F2 повышен риск развития таких осложнений как невынашивание беременности, фетоплацентарная недостаточность, внутриутробная гибель плода, токсикоз, задержка развития плода и отслойка плаценты. Наиболее опасным периодом в плане развития тромбозов глубоких вен во время беременности является конец второго — третий триместр и ранний послеродовый период. При наличии изменений в гене F5 повышен риск развития преэклампсии, отслойки нормально расположенной плаценты, ранней потери беременности, привычного невынашивания.
Определенную роль в невынашивании беременности могут играть гены, принимающие участие в метаболизме фолиевой кислоты и витамина В12. Высокие концентрации активной формы фолиевой кислоты необходимы для превращения гомоцистеина в метионин. Основными генами, продукты которых контролируют превращение фолиевой кислоты в метаболически активные формы и регулируют обмен гомоцистеина, являются MTHFR (метилентетрагидрофолатредуктаза), MTRR (метионинсинтетазредуктаза), MTR (метионинредуктаза). Полиморфизмы в этих генах связаны со снижением активности соответствующих ферментов и могут приводить к накоплению гомоцистеина. Повышенный уровень гомоцистеина при беременности может приводить к нарушениям фетоплацентарного кровообращения, хронической гипоксии плода, задержке внутриутробного развития, преэклампсии, отслойки плаценты, развитию врожденного порока Spina bifida. При дополнительном действии других неблагоприятных факторов возможно самопроизвольное прерывание беременности на ранних сроках, в ряде случаев — привычное невынашивание беременности.
Ген FGB кодирует фибриноген — белок, предшественник фибрина, присутствующий в плазме крови. Под влиянием фермента тромбина из фибриногена образуется нерастворимый белок фибрин на заключительном этапе свертывания крови, что образует основу фибринового тромба. Исследуемая вариация в гене FGB ассоциирована с повышением уровня фибриногена плазмы крови, и, как следствие, повышением риска развития преэклампсии, отслойки нормально расположенной плаценты и развития акушерских осложнений.
Изменение гена SERPINE1 приводит к повышению концентрации белка ингибитора активатора плазминогена и обусловливает повышенную склонность к тромбозу. Наличие фактора риска связано с повышенным риском отслойки хориона и плаценты в ранние сроки беременности и, по некоторым литературным данным, с повышенным риском ранней потери беременности, особенно в сочетании с дополнительными отягощающими факторами.
Ген ESR1 кодирует рецептор эстрогена альфа. Гормон участвует в регуляции полового развития, гаметогенеза, роста и поддержания скелета, функционировании сердечно-сосудистой и нервной систем. Изменения гена приводят к снижению выработки эстрогенового рецептора, вызывая риск невынашивания беременности, акушерских осложнений, а полиморфизм T>C (PvuII), кроме того, дает неблагоприятный прогноз для осуществления ЭКО.
Полиморфизм в гене AGT, кодирующем ангиотензиноген, приводит к повышению концентрации ангиотензиногена в крови, повышая риск развития преэклампсии во время беременности. У женщин — носителей аллеля риска С повышен риск развития инфаркта миокарда и других сердечно — сосудистых событий на фоне гормоно-заместительной терапии (ГЗТ).
Гестационный диабет – повышенное содержание глюкозы в крови, возникающее во время беременности. При возникновении гестационного сахарного диабета на начальных сроках беременности значительно возрастает риск самопроизвольного аборта, врожденных пороков развития сердца и мозговых структур плода. На поздних сроках (2-3й триместры), гестационный диабет приводит к чрезмерному росту плода (макросомии) и гиперинсулинемии, а после рождения может проявиться заболеванием внутренних органов плода (диабетической фетопатией). Ген TCF7L2 кодирует фактор, регулирующий рост, деление и развитие клеток поджелудочной железы. Исследуемый генетический вариант ассоциирован с повышенным риском развития гестационного диабета (диабета беременных).
Показания к назначению исследования:
- всем женщинам при плановой подготовке к беременности;
- при наличии в анамнезе двух и более прерываний беременности на ранних сроках, тяжёлых осложнений беременности (гестоз, задержка развития плода, внутриутробная гибель плода), неудачных попытках ЭКО;
- при назначении оральных гормональных контрацептивов, заместительной гормональной терапии (при выявлении генетической предрасположенности к тромбозам назначение данной категории препаратов противопоказано!);
- при подготовке к ЭКО;
- при низком уровне половых гормонов (эстрогенов).
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
источник
Наиболее часто встречающиеся осложнения беременности — патологии развития плода. Отклонения происходят как в результате воздействия внешних факторов (курение, токсическое отравление, приём медикаментов), так и по независящим от человека генетическим причинам.
СТОИМОСТЬ СКРИНИНГА ПАТОЛОГИЙ ПЛОДА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
| Цена УЗИ плода 1 скрининг + диск | 2000 руб. |
| Пренатальный скрининг трисомий I триместр | 1245 руб. |
| Пренатальный скрининг трисомий II триместр | 1600 руб. |