Частый актуальный вопрос на женских форумах и у врачей – беременность в 40 лет, возможно ли? Несмотря на то, что это очень индивидуально, существует общая информация, поэтому сложному современному вопросу.
Возраст для рождения ребенка стремительно увеличивается. Раньше понятие «старородящая» относилась к девушкам старше 25, теперь его могут применить в исключительных случаях только к мамочкам «за 40». Условия современной медицины и регулярные наблюдения за здоровьем способствуют сохранению способности деторождения до 50 лет.
Разумеется, срок индивидуален. Играет роль место жительства женщины, окружающие условия, ее социальны статус и многое другое. Немаловажным условием становится возраст появления климакса, после которого воспроизвести на свет ребенка невозможно. В индивидуальном порядке может произойти угасание репродуктивной функции гораздо раньше, в 35 и даже в 30 лет.
Подготовится к беременности в любом возрасте следует, соблюдая простые правила – следить за своим организмом и регулярно посещать врача. Беременность после 40 возможна случайным событием, женщина расслабляется и перестает тщательно предохраняться, ссылаясь на свой «не молодой» возраст. Неожиданно организм активизируется, яичники начинают работать в ускоренном темпе, и наступает незапланированная поздняя беременность.
В другом случае наоборот, женщина прикладывает массу усилий, а беременность не наступает. Тогда необходимо пройти детальное обследование, желательно вместе с половым партнером на функции и дисфункции организма. Сложности в зачатии женщиной после 40 заключаются в целом списке факторов:
- Окружающая среда;
- Накопившиеся болячки, в том числе хронические;
- Осложнения после первых родов (аборты, гинекологические операции, регулярная простуда половых органов, вирусные заболевания и т.д.);
- Снижение активности яичников, проблемы с овуляцией.
Чтобы исключить проблемы с организмом как фактор невозможности забеременеть, следует пройти полное обследование.
Возможность беременности в зрелом возрасте интересует 2 категории женщин – кто пришел к этому вопросу впервые, еще не имея детей, и тех, кто хочет родить второго (третьего – пятого) ребенка. В обоих случаях большую роль играет состояние организма матери.
Считается, что ранее рожавшие женщины должны без труда забеременеть и родить здорового ребенка, ведь организм уже через это проходил. Однако это не так. Роды – сильный стресс для организма. Даже после удачной процедуры появления ребенка на свет, в женском организме могут произойти непоправимые изменения, препятствующие последующим беременностям. Особенно это обострено после операции кесарево сечение.
Женщина, желающая родить первенца после 40 лет, может быть не подготовлена к такой тяжелой и ответственной процедуре. Организм уже перешагнул этап молодости, состояние внутренних органов закрепилось, заживление происходит медленнее, а организм реагирует на все непредсказуемо.
Для всех, кого интересуют роды после 40 лет, отзывы врачей однозначны – это тяжело. Несмотря на успехи медицины, высокую квалификацию врача и хорошее состояние организма будущей мамы, ей требуется повышенное внимание и наблюдение. Несомненно, поздняя беременность по мнению врачей проходит более осознанно, но зачастую это и является проблемой. Ведь женщина уже все понимает, переживает за каждую мелочь и это сказывается на ее состоянии и здоровье плода. Редко можно встретить беззаботную беременную.
Как уже сказано выше, в 40 лет женщина идет на шаг рождения, на свет малыша осознанно. Она должна понимать степень риска. Вместе с тем, психологи и гинекологи сходятся на следующих положительных моментах:
- Ребенок, родившийся у женщины осознанно, после 40 лет точно будет окружен заботой и любовью. Это возраст, когда могут появиться первые внуки, а, как известно – к внукам более трепетное отношение;
- Поздние роды зачастую способствуют омоложению организма. Это снова запускает основные функции женских органов, «реанимируя» организм.
Несмотря на современную медицину, рисков во время такой беременности гораздо больше, чем в возрасте от 20 до 35 лет.
- Сложность забеременеть. Уже с начального этапа возникают проблемы;
- Выкидыш на ранних стадиях беременности. Бывают случаи, когда из-за дисфункции организма пациентке удается забеременеть естественным или искусственным путем, но плод не приживается;
- Гипоксия плода (и как следствие – хромосомные отклонения у плода);
- Многоплодная беременность с осложнениями при вынашивании и родах;
- Кесарево сечение. Процент такого способа деторождения у женщин после 40 лет возрастает до 47 (с 14 процентов в возрасте 30 лет);
- Возникновение диабета беременных с инсулиновой поддержкой;
- Сложности с плацентой (отслойки, преждевременные роды и т.д.).
Кроме обследования будущей мамы, необходимо сдать все анализы и отцу ребенка. От состояния и активности сперматозоидов тоже зависит не мало. Ожидание ребенка в 40 лет может стать проблемой именно из-за состояния здоровья будущего отца. Сдачу комплексных анализов можно организовать в многочисленных центрах планирования семьи или сдать их самостоятельно отдельно друг от друга.
В таком важном для каждой женщины событии совсем не хочется думать о плохом. Но в случае желания родить ребенка в зрелом возрасте, женщина должна отдавать себе отчет, на что она идет. Предпочтительны естественные роды. Это полезно для малыша. Однако зачастую, возрастные мамы не в состоянии самостоятельно воспроизвести на свет ребенка. Организм имеет степень износа, мышцы уже не так слушаются и родовая деятельность может отсутствовать, что приведет к проблемам, включая гипоксию во время родов и гипервентиляцию у мамы. Именно поэтому частой рекомендацией к родам становится операция кесарево сечение. Оно поможет ребенку появиться на свет и сохранит жизнь и здоровье мамы. Длительность восстановления после полостной операции (а таковой и является кесарево) занимает длительное время. Оно увеличивается в зависимости от возраста мамы, ведь ткани уже не такие эластичные и степень заживляемости падает с каждым годом. Но оно в то же время исключает разрывы и разрезы промежностей и обильных кровотечений.
Несмотря на то, что функция деторождения сохраняется у 40 процентов женщин, достигших 40 лет, многие забывают о предохранении. Дети выросли, жизнь вошла в привычный темп и, кажется, что забеременеть уже не реально. Но именно в такие моменты обнаруживается нежелательная беременность. Чтобы предотвратить позднюю беременность, на форуме молодых мам и женщин среднего возраста советуют поставить спираль или принимать таблетки. В действительности существует больше способов оградиться от беременности:
- Гормональный – противозачаточные таблетки;
- Внутриматочный – установка спирали в матку (имеет множество противопоказаний, необходима врачебная консультация);
- Физиологический – путем отслеживания «удачных» дней на основе цикла. Метод не является надежным и требует постоянного контроля;
- Барьерный – презервативы и прочие средства контрацепции;
- Хирургический – стерилизация. Данный способ является кардинальной мерой. К ней приходят женщины, перенесшие большое число выкидышей и не способные полноценно выносить ребенка.
Внимание! Часто женщины не замечают беременности из-за продолжения цикла и нормального самочувствия, поэтому необходимо раз в три месяца посещать гинеколога.
Несмотря на риски, опасности для мамы и ребенка, многие женщины идут на поздние роды и после 45. Это тяжело морально и физически, но родить долгожданного ребенка для многих дороже собственного здоровья, денег и сил. Беременность в 45 лет, 40 и даже 35 – тяжелый труд. Это требует от матери и окружающих ее людей полной отдачи, заботы и вниманию к женщине в положении. Не стоит бояться этого – современная медицина творит чудеса. Главное – досконально обследоваться и следовать всем указанием врача. Многих мам после 40 лет врачи предпочитают держать почти всю беременность на различных препаратах для поддержания здоровья. Этого не следует бояться, а тем более – заниматься самолечением. Контроль питания, выполнение указаний врача, спокойная обстановка способствуют здоровой беременности.
источник
Современные женщины часто откладывают рождение ребенка, стараясь сделать карьеру, обеспечить материальное благополучие или просто «пожить для себя». Но природа отвела для беременности определенный возраст, оптимальным промежутком которого считается 22-26 лет. Поздняя беременность после 40 непредсказуема. Ее можно перенести легче, чем первую в молодости или узнать все трудности осложнений гестации.
В яичниках к моменту полового созревания имеется определенное количество яйцеклеток, которые отведены на весь репродуктивный период, увеличить их число невозможно. Поэтому с первых менструаций начинается постепенное истощение фолликулярного резерва яичников.
В зрелом возрасте после 35 лет увеличивается число поврежденных яйцеклеток. Это естественный процесс, который зависит от образа жизни, характера работы и типа питания. Количество циклов с овуляцией также уменьшается, иногда месячные могут приходить без созревания яйцеклетки.
Вероятность беременности после 40 лет естественным путем составляет 5%. Чем старше возраст, тем меньше становится этот процент. Некоторые считают, что это хорошая возможность не использовать специальные методы контрацепции. Но это заблуждение приводит к незапланированному зачатию.
Для тех, кто целенаправленно хочет зачать в старшем возрасте, не оставляет попытки естественного оплодотворения, высчитывает дни овуляции, вероятность может значительно увеличиться. Но это не гарантирует успешного вынашивания и рождения здорового ребенка. Риски после 40 лет значительно превышают таковые в молодом возрасте.
Процесс зачатия, который планируется по дням и часам, утомляет. Иногда оплодотворение наступает не только по вине женщины, но и ее супруга, у которого к зрелому возрасту также снижается фертильность. В таком случае остается прибегнуть к вспомогательным репродуктивным технологиям.
Экстракорпоральное оплодотворение не является панацеей, оно не гарантирует успеха с первого раза. Беременность после ЭКО наступает в 40%. Этот показатель значительно выше, чем частота естественных беременностей у женщин молодого возраста, но он варьируется в зависимости от медицинского центра.
В случае, когда у женщины имеется букет патологий, которые препятствуют естественному наступлению беременности, будет уменьшаться возможность зачатия с помощью ЭКО.
Также имеет значение качество яйцеклеток, которое снижается в позднем репродуктивном периоде и может сказаться на результатах программы. Тем, кто осознанно решил отложить материнство, центры репродуктологии предлагают услугу по криоконсервации собственных яйцеклеток. Ооциты берут в возрасте, когда организм находится в лучшем состоянии, и сохраняют замороженными до необходимого момента.
Несколько лет назад из замороженных яйцеклеток только 1-2% оставались пригодными для последующего оплодотворения. Повреждение ооцитов было связано с самой процедурой криоконсервации. При постепенном охлаждении из жидкости, содержащейся в клетках, образовывались кристаллы льда, которые повреждали структуру. Альтернативой стала сверхбыстрая заморозка. При этом из ооцита удаляют воду, а вместо нее пространство заполняется специальными веществами, позволяющими сохранять форму. Такой подход позволяет сохранить почти 100% биологического материала. Частота успешного оплодотворения не отличается от свежих яйцеклеток.
К ЭКО приходится прибегать женщинам с неудачными попытками забеременеть в течение 1-2 лет, а также при наличии патологий, которые не дают развиться беременности. Например, при эндометриозе или миоме. Эти патологии требуют предварительного лечения, после которого можно включаться в протокол ЭКО.
Ученые давно выяснили, чем опасна поздняя беременность. Поэтому это состояние занесено в международный классификатор болезней 10 пересмотра под кодом Z35.5 – возраст 35 лет и старше. В эту же рубрику относятся первобеременные после 30 лет. Акушер-гинекологи включают их в группы риска по развитию:
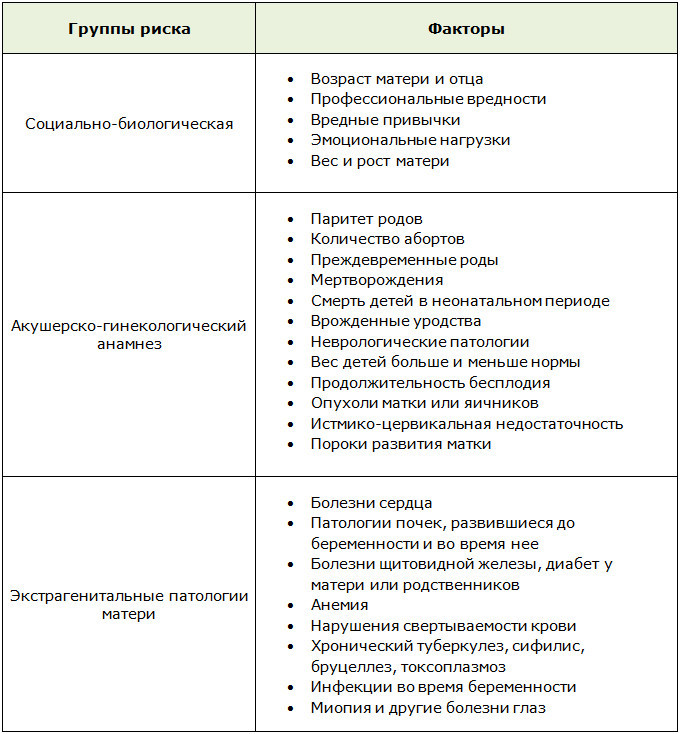
Для оценки степени риска разработаны специальные таблицы, в которых по сумме баллов можно установить группу перинатального риска.
Факторы риска разделены на несколько групп. Это социально-биологические факторы, акушерско-гинекологический анамнез и экстрагенитальные патологии матери.
К профессиональным вредностям относят не только работниц производств химической, лакокрасочной промышленности, но и женщин, работающих учителями, в сфере медицины, почтальонами.
Вредные привычки подразумевают курение, при котором учитывается количество выкуренных сигарет в день, а также употребление спиртного или наркотических веществ.
Каждому показателю соответствует свое количество баллов. По результатам подсчет формируется три группы риска:
p, blockquote 22,0,0,0,0 —>
- низкий – менее 4;
- средний – 5-9;
- высокий – 10 и больше.
В течение гестационного периода проводится дополнительная оценка и корректировка группы риска в зависимости от следующих показателей:
p, blockquote 23,0,0,0,0 —>
- гестоз;
- резус-фактор;
- ранний токсикоз;
- переношенная беременность;
- кровотечение;
- многоводие и маловодие;
- тазовое предлежание;
- многоплодная беременность;
- неправильное положение плода.
Также учитывается состояние плода – его гипотрофия, гипоксия или изменения околоплодных вод.
Женщины после 40 лет обычно имеют некоторые соматические патологии, которые перешли в стадию хронических. Но каждая из патологий угрожает нормальной гестации.
Среди сосудистых патологий, наибольшие опасения врачей вызывает артериальная гипертензия. Наличие заболевания у будущей матери определяет ее в группу риска по развитию гестоза. Это тяжелое состояние, которое сопровождается появлением отеков, белка в моче и скачками давления. В некоторых ситуациях оно принимает тяжелый характер течения, сопровождается поражением печени, помутнением сознания вплоть до комы, угрожает преждевременными родами и отслойкой плаценты. Поэтому женщинам с артериальной гипертензией нужно до зачатия правильно подобрать препарат для хорошего контроля за давлением.
Острые болезни почек во время беременности угрожают нарушением их функции, что снижает возможность детоксикации. Задержка продуктов обмена негативно сказывается на состоянии матери и плода.
Беременность после 40 лет при гломерулонефрите переводит женщину в группу риска по развитию:
p, blockquote 29,0,0,0,0 —>
- невынашивания;
- внутриутробной гибели плода;
- энцефалопатии;
- почечной недостаточности;
- отеку легких.
При остром гломерулонефрите в большинстве случаев врачи настаивают на прерывании беременности. Аналогичный подход при хронической форме болезни, которая сопровождается стойким повышением давления.
Варикозное расширение вен появляется у женщин, чья работа связана с длительным пребыванием в статичном стоячем положении (продавцы, парикмахеры) или долгим сидением. К 40 годам эти профессии накладывают свой отпечаток на состояние вен. Поэтому при выраженном варикозе до беременности нужно позаботиться об оперативном лечении. Или носить компрессионное белье на протяжении всего периода гестации.
К 40 годам патология зрения не редкость. Их степень выраженности определяет тактику ведения родов. При миопии высокой степени запрещено натуживание. Поэтому таким пациенткам предлагают роды путем кесарева сечения.
Ухудшиться состояние зрения может при артериальной гипертензии, развившейся в период гестации, или при гестозе.
Наибольший риск развития осложнений при наличии сахарного диабета. При этом увеличивается вероятность поражения почек, потери контроля над сахаром. Сахарный диабет угрожает развитием фето-плацентарной недостаточности, гипотрофии плода. В некоторых случаях ребенок может появиться с врожденным диабетом. А крупный плод из-за повышенного сахара крови у матери приводит к клинически узкому тазу.
Специфические осложнения при болезнях щитовидной железы отсутствуют, но при недостатке йода в пище это негативно сказывается на развитии нервной системы плода и формировании его щитовидной железы.
Частота развития миомы матки после 35-40 лет увеличивается. Эта гормонзависимая патология уменьшает вероятность зачатия, а также может нарушить прикрепление эмбриона в полости матки. Миома является фактором, который способствует нарушению локального кровотока в матке. Но ее влияние определяется размером и характером роста.
Поздняя беременность при аденомиозе и миоме сопровождается угрозой прерывания в любом сроке. Также могут возникнуть следующие осложнения:
p, blockquote 37,0,0,0,0 —>
- истмико-цервикальная недостаточность;
- гестоз;
- задержка развития плода;
- ускорение роста узла;
- кровотечение;
- отслойка плаценты;
- неправильное положение плода;
- плотное прикрепление плаценты.
Планирующим беременность в зрелом возрасте нужно провести максимально возможное лечение патологии.
Аденомиоз может быть препятствием для наступления зачатия. Поэтому женщинам с такой патологией проводят гормональное лечение, после которого нужно в кратчайшие сроки забеременеть.
Беременность с отрицательным резусом зависит от акушерского анамнеза. Если женщина уже рожала, но вакцинопрофилактика не проводилась, то увеличивается риск рождения ребенка с гемолитической болезнью новорожденного. Это тяжелая патология, которая часто приводит к летальному исходу.
Беременность с отрицательным резусом может завершиться благополучно, если у ребенка также резус-отрицательная кровь. Тем, кто планирует оплодотворение методом ЭКО необходимо провести преимплантационную диагностику, в ходе которой врач отбирает только те эмбрионы, которые унаследовали тип резус-фактора матери.
Для уменьшения степени риска подготовка к беременности в возрасте после 40 лет должна быть более тщательной. Тем, кто планирует естественное оплодотворение, необходимо начинать ее заранее. Поход к врачу акушер-гинекологу должен стать первым этапом.
Врач проведет необходимую диагностику, чтобы выявить факторы риска для будущей матери. Мазок на флору необходим для решения о необходимости санации влагалища. При обнаружении воспалительной реакции или жалобах на неприятные выделения, необходимо сдать анализы на половые инфекции. Их лучше пролечить до зачатия, чтобы не снижать еще больше вероятность оплодотворения. Лекарственные препараты, которые можно использовать для терапии до беременности, представлены большим перечнем, чем те, которыми разрешено лечить беременных.
Также необходимо посетить терапевта. Осмотр и анализ амбулаторной карты позволит выявить патологии, которые требуют коррекции или лечения до зачатия. Особое внимание стоит уделить таким патологиям:
p, blockquote 46,0,0,0,0 —>
- болезни сердца;
- артериальная гипертензия;
- патология почек;
- нарушения свертываемости крови;
- сахарный диабет;
- болезни щитовидной железы;
- варикозное расширение вен.
Мнение врачей о поздней беременности неоднозначно, но все говорят о необходимости пересмотра образа жизни. Нужно отказаться от вредных привычек еще до зачатия, нормализовать режим дня, снизить количество стрессовых ситуаций.
Питание на этапе планирования должно быть сбалансированным. Женщинам, имеющим в этом возрасте лишний вес, рекомендуют перейти на мягкую диету, которая поможет избавиться от нескольких килограмм. Обычно достаточно уменьшить количество простых углеводов, животных жиров, порцию еды и увеличить объем фруктов и овощей.
Протокол ведения поздней беременности предусматривает наблюдение за женщиной в определенном режиме. До 20 недель необходимо посещать врача единожды в 30 дней и при возникновении ухудшения состояния. После 20 недель обязательные явки к лечащему врачу происходят каждые 2 недели. В позднем сроке после 30 недель – каждые 7-10 дней.
Необходимые анализы при постановке на учет включают аналогичные исследования для всех беременных. Но особое внимание уделяется первородящим. Женщинам в зрелом возрасте в 11-12 недель необходимо медико-генетическое консультирование.
В установленном сроке проводится обязательное скрининговое УЗИ плода. Оно позволяет оценить анатомическое развитие, наличие основных органов. Но более важным показателем является копчико-теменной размер (КТР) плода и толщина воротникового пространства (ТВП).
КТР отражает длину от темени до конца копчика, ноги при этом не учитываются. В норме оно составляет 40-50 мм в 11 недель. По приросту размера с точностью до дня устанавливается срок гестации.
ТВП – это степень отека складки, расположенной на шее эмбриона. При нормальном развитии беременности она не превышает 2,7 мм. Но после 35 лет значительно возрастает вероятность рождения детей с хромосомными аномалиями. При наличии генетических отклонений, ТВП увеличивается более 3 мм.
В этом возрасте также необходима консультация генетика, чтобы исключить или предостеречь от рождения ребенка с генетическими отклонениями.
Статистика утверждает, что у женщин, рожающих до 30 лет, риск родить ребенка с синдромом Дауна составляет 1:1000 и менее. Для тех, кто решился на материнство после 40 лет, вероятность такой генетической аномалии составляет 1:120 и более. От количества имеющихся детей этот показатель не зависит, все определяет возраст женщины.
Медико-генетическое консультирование направлено на выявление рисков рождения ребенка с отклонениями. Эта информация поможет будущей матери решить вопрос о необходимости сохранения беременности: синдром Дауна грозит не только умственной отсталостью ребенка, но и множественными тяжелыми пороками развития, которые не всегда можно скорректировать хирургическим путем.
Врач-генетик на предварительном консультировании оценит анамнез семейной пары, наличие заболеваний, которые могут перейти по наследству или проявиться у потомства. Далее врач оценивает результаты скринингового УЗИ.
Показательным является тест на альфафетопротеин, который сдают в 16 недель. Этот анализ отражает наличие расщеплений позвоночного столба или синдрома Дауна. Обычно его сочетают с измерением уровня ХГЧ и эстрогена.
Женщинам, планирующим роды после 40 лет, необходимо проведение амниоцентеза. Допускается забор околоплодных вод в сроке 15-20 недель. Процедура проводится под контролем УЗИ.
Иногда генетический анализ требуется на раннем сроке. В 8-11 недель, пока не сформирована плацента, проводят биопсию ворсин хориона. Тем женщинам, кто пропустил необходимые скрининговые исследования, допускается ранний амниоцентез. Эта манипуляция возможна при наличии высокоточного аппарата УЗИ. Ее проводят до 15 недели гестации.
Возраст сказывается на поведении в родах. После 40 лет многие подходят к вынашиванию ребенка более осознанно, поэтому во время родов такие женщины исполняют все указания врача и акушерки. Но это не уменьшает риск развития осложнений в виде слабости родовой деятельности, кровотечения в послеродовом периоде, угрозы разрыва промежности.
Только возраст не входит в перечень показаний для кесарева сечения. Но большое количество соматических патологий и осложненный акушерский анамнез в сумме могут стать таким показанием.
Возраст не помеха для кормления грудью. Даже мастопатия не может этому воспрепятствовать. А в некоторых случаях гормональная встряска помогает уменьшить выраженность болезни после периода лактации.
p, blockquote 66,0,0,0,0 —> p, blockquote 67,0,0,0,1 —>
источник
Подготовка к беременности после 40 лет обладает своими особенностями: так как организм уже не молодой, то женщинам за сорок приходится перед беременностью хорошо провериться. Как правило, большинство неприятностей и болезней появляются именно в этом возрасте. Поэтому старородящим мамам не надо спешить и каждый раз хвататься за тест. Уж лучше обратиться к своему врачу и детально всё обсудить.
У поздней беременности есть и свои преимущества. Например, женщины, котором скоро предстоит отметить сорокалетний юбилей, очень ответственно подходят к своему новому положению. В этом возрасте вообще не бывает случайных детей, потому что представительницы прекрасного пола осознанно подходят к беременности. Конечно моральная сторона этого вопроса очень важна. Ведь родившийся ребёнок должен купаться в заботе. Молодые родители в вопросах материнства ещё очень неопытны, когда как более зрелая пара понимает, какая на ней лежит ответственность.
Но врачи считают, что физиологически женщина с возрастом, увы, не молодеет, поэтому до 30 лет родить ребёнка намного проще. Однако, те, кто
согласится в зрелом возрасте родить дитя, позднее познакомятся с климаксом, который в эти годы уже одолевает женщин.
Если углубиться в недра здоровья женской половины населения, то стоит сказать, что в более зрелом возрасте девушки уже не могут случайно забеременеть, поэтому иногда приходиться прибегать к искусственному оплодотворению. Также круг анализов будущей мамы в возрасте сильно увеличивается. Ей придётся делать маммограмму, проверить все органы малого таза (то есть женские органы), сдать кровь на различные инфекции. Возможно перед беременностью женщине придётся подлечиться. Об этом всём Вам скажет врач, посмотрев на анализы.
Врачи-гинекологи создали некую памятку для женщин, которые хотят родить в зрелом возрасте. Согласно этой брошюре, парам перед беременностью стоит сделать несколько очень важных вещей, а именно:
- Договориться с мужем о том, как будет распределяться бюджет во время декретного отпуска жены.
- Сделать ремонт в доме или пристроить детскую комнату, если это позволяет планировка.
- Хорошо отдохнуть перед первыми походами к врачу. Лучше всего зрелой паре съездить на море. Это нужно для того, чтобы организм отдохнул, набрался сил и витаминов перед тяжёлыми девятью месяцами.
После того, как женщина приготовилась к будущей беременности, необходимо начать обходы по врачам. Но не только будущая мама должна сдать множественные анализы. Отец ребёнка также должен пройти массу врачей. И не надо думать, что сопровождения мужа по больницам – это женские капризы. Ведь от мужчины тоже многое зависит. Чаще всего именно папы награждают детей опасными генными заболеваниями, поэтому будущие папы должны взять себя в руки и следовать всем указаниям врачей, чтобы потом не обрекать своё дитя на тяжёлое существование в этом мире.
Первый врач, которого должны посетить будущие родители, это терапевт. Он даст рекомендации, составит прогнозы на основе сданных анализов и посоветует необходимый режим или диету (тут всё зависит от здоровья каждой пары). Если у кого-либо из родителей есть опасные
заболевания типа диабета или астмы, специалисты могут и запретить рожать женщине. Поэтому врачей не надо обходить стороной, так как для родившегося ребёнка важно не только его здоровье, но и живые мама с папой.
Планирование беременности после 40 не обходится без участия следующих врачей:
- Гинеколог – самый главный врач среди всех на ближайшее время. Гинекологу можно рассказать всё: сколько было абортов, какими противозачаточными пользуется женщина, какая по счёту наступила беременность. После подробного опроса и изучения заключений терапевта гинеколог сможет ясно увидеть картину происходящего в уже немолодом организме. Также не стоит скрывать, какие витамины или добавки Вы принимаете, какие таблетки пьёт Ваш муж.
- Стоматолог. Без него не обходится ни одна беременная. И действительно, если зубы находятся в плачевном состоянии, то инфекция, находящая на зубах и в дёснах, передастся малышу, которого вылечить от неё невозможно. Поэтому подготовка к беременности после 40 лет подразумевает лечение полости рта в полном объёме. Если же полное лечение провести нельзя, тогда его нужно продолжить сразу после родов. Иначе зубы просто выпадут.
- ЛОР-врач. Проверять уши, нос и горло тоже нужно. Всем известно, что во время беременности в организме появляются новые болезни. Заболевания носоглотки, дыхательных путей или среднего уха очень опасны. Поэтому лучше их сразу выявить или убедиться, что их нет.
- Консультация генетиков. Беременные любого возраста сдают анализы на генетическую предрасположенность к различным заболеваниям. Планирование беременности после 40 лет не отменяет этих обследований, и даже расширяет круг их задач. В группе риска находятся те пары, родители или иные родственники которых имели страшные заболевания генетического характера. Иногда браки заключаются среди кровных родственников. Хоть это и запрещено, такое табу не останавливает двух влюблённых. У них имеется огромный риск родить малыша с генетическими отклонениями (синдром Дауна, заячья губа, гемофилия и др.). Также генетическое обследование даёт врачам знать, не нанесёт ли ущерба то лечение, которые необходимо пройти во время беременности.
К любым консультациям врачей надо относиться серьёзно. Но не менее важным условием для здорового ребёнка являются своевременно сданные анализы.
Планирование беременности после 40 лет подразумевает сдачу большого количества анализов, которые делятся на две большие группы: обязательные (общие) и специальные. Специальные анализы назначаются родителям для полного понимания и оценки состояния организмов мамы и папы. Если у кого-то в паре имеются хронические болезни или предрасположенность к ним, врач рекомендует сдать кровь, чтобы выяснить, как в данный момент ведут себя те или иные органы.
Основные анализы заключаются в определении резус-фактора (антигена, показывающего совместимость внутреннего устройства мамы и дитя), группы крови, выявления или опровержения заболеваний, проверки почек и других особо важных для беременности систем. В эту же группу относят тесты на ВИЧ, корь, гепатит, заболевания, передающие половым путём. Конечно список получается большой, зато мама в возрасте будет знать, в каком состоянии она находится.
Подготовка к беременности после 40 лет даётся девушкам непросто, поэтому вне зависимости от назначений мужчина всегда должен быть рядом со своей любимой. Ведь ей нужно сдать огромное количество крови, пройти УЗИ. На всё это требуются огромные силы, которые не будут убавляться, если беременная будет знать, что рядом с ней есть хорошая группа поддержки.
Подготовка к беременности после 40 лет требует сдачи анализов и от папы будущего малыша. Ему нужно сдать всего лишь один анализ – спермограмму. Чтобы результаты были правдивы, мужчина должен не пить, не курить некоторое время перед походом в больницу. Также ему положен половой покой.
Если у второй половинки семенная жидкость ещё довольно активна, то у женщины есть все шансы забеременеть без специальных лекарств и процедур. Естественная беременность после 40 лет наступает очень редко, но отчаиваться раньше времени не стоит. В большинстве случаев мужчины сохраняют свою половую активность долгое время.
Свою беременность в зрелом возрасте можно и нужно рассчитать. Одним из критериев расчёта является сезонная особенность. Если женщина решила забеременеть осенью-зимой, то нужно подготовиться к тому, что придётся пропить курс витаминов и беречь себя на протяжении всех холодов. Как известно, в такое время года население одолевают простуда и грипп. Беременным после 40 вообще не рекомендуется болеть, потому что вылечить таких женщин крайне трудно, а если запустить болезнь, то можно потерять малыша.
Зачатие весной опасно для женщины низким иммунитетом, поэтому лишние фрукты-овощи, а также компоты из сухофруктов в этом время года уж точно не помешают. Самые лучшие месяцы для зарождения лучшей жизни выбирают сами родители. Кому-то будет лучше родить летом, чтобы малыш первые месяцы меньше болел простудными заболеваниями. Кто-то рискнёт забеременеть перед самыми холодами. Хотя это и время болезней, но для зачатия оно вполне подходит, потому что после лета организм перенасыщен витаминами. А это значит, что он готов к таким трудностям, как беременность.
Подготовка к беременности после 40 лет содержит в себе многие особенности и нюансы. Но она не должна пугать будущих мамочек. Ведь после сорока лет у многих жизнь только начинается.
источник
В современном мире множество женщин заводит детей в позднем по медицинским меркам возрасте. Родить долгожданного ребенка после 40 лет – это удача, считают сами счастливые мамочки. Однако поздняя беременность нередко вызывает вопросы у женщин. «У меня неожиданная беременность в 40 лет, что делать?» Наш журнал поможет Вам ответить на эти вопросы!
Незапланированная беременность в 40 лет часто касается и знаменитостей. Ведь они тоже задаются вопросом «Что делать?» К примеру, певица Дженнифер Лопес стала мамой мальчика и девочки в 39 лет. Ее коллега Мэрайя Кери повторила подвиг Лопес двумя годами позже. Актриса Моника Белуччи произвела на свет двоих детей, в 39 и 45 лет. Звезда кино Ким Бейсингер произвела на свет единственную дочь, разменяв пятый десяток. Не менее известная актриса Николь Кидман обзавелась своим собственным потомством в 40 лет. Ставшая известной после сериала «Интерны» Светлана Пермякова познала радость материнства в этом же возрасте.
Забеременеть в 40 может не каждая женщина. Однако некоторым удается родить только к этому возрасту. К примеру, семейная пара актеров Дроздова-Певцов не могли завести ребенка на продолжении 15 лет. Их мечта сбылась только, когда Дроздовой исполнилось 42 года. Еще один пример. Прожив 12 лет бездетно в первом браке (ей был поставлен диагноз бесплодие) актриса Сьюзан Сарандон наверстала упущенное после 39 лет. Она родила троих замечательных детей от других мужей в 39, 42 и 45 лет.
В пользу позднего материнства высказываются некоторые исследователи, которые доказали, что рожденные в таком возрасте дети имеют больше шансов стать гениями. Возможность рождения гения увеличивается в случае большой разницы в возрасте между родителями.
К примеру, великий русский ученый Дмитрий Менделеев был семнадцатым и последним ребенком своих родителей. К моменту его рождения матери будущего ученого был 41 год, а отцу 51. Помимо массы других открытий, он прославился, прежде всего, своей периодической таблицей.
Известный американский изобретатель Томас Эдисон также был поздним (седьмым и последним) ребенком у своих родителей. У него было зарегистрировано 1093 патента в США и около 3000 в других странах. Примечательно то, что он в детстве не ходил в школу, а занимался дома с матерью.
Великий немецкий композитор и представитель музыкальной династии Иоганн Себастиан Бах родился у своей матери, когда ей был 41 год. Он тоже был младшим (восьмым) ребенком в семье. Бах сам впоследствии стал отцом 20 детей.
Кроме того, ученые доказали, что женщины, родившие позднего ребенка, в среднем живут дольше. Женский организм обновляется в период беременности благодаря мощнейшей гормональной встряске. Кормление грудью также уменьшает максимально риск развития рака груди у таких мамочек.
Беременность и роды в любом возрасте являются огромной нагрузкой для женского организма. Независимо от возраста в этот период могут быть различные осложнения, однако поздняя беременность имеет свои особенности. В этом вопросе имеет значение состояние здоровья и физиологические особенности конкретной женщины.
Многие делают ЭКО (экстракорпоральное оплодотворение) для того, чтобы забеременеть в позднем возрасте. Минусами этой процедуры является следующее:
- высокая стоимость;
- низкие шансы на успешность (чаще всего требуется проводить неоднократно, но без гарантии эффективности);
- вероятность рождения нескольких детей одновременно;
- проведение под общим наркозом.
Я знаю несколько семей, в которых родились здоровые дети при помощи ЭКО. Однако у многих не получается зачать ребенка таким методом, по крайней мере с первого раза. К сожалению, одна моя бывшая коллега скончалась после очередной процедуры имплантации эмбриона (не перенесла наркоз). Думаю, что это был исключительный случай, но, на всякий случай, желательно прибегать к услугам самых высококлассных клиник.
При беременности в позднем возрасте уделяется больше внимания состоянию женщины и плода (особенно после ЭКО), поскольку такие случаи относятся к группе риска по объективным причинам. Беременной женщине нужно быть к этому морально готовой, поскольку ей предстоит перенести серьезные физические и психологические нагрузки.
Наши прабабушки и бабушки рожали в основном много детей и, зачастую, последние роды приходились на поздний период. В частности, моя бабушка благополучно родила 13 детей, младшая из которых появилась на свет, когда ей было 42. Но не у всех ее сверстниц поздние дети рождались здоровыми. У 2 ее соседок младшие дети родились с проблемами (синдром Дауна и слабоумие).
До сих пор бытует стереотип, что быть беременной в 40 и позже – это плохо, стыдно и т.д. Однако сейчас поздняя беременность является для многих единственным шансом обрести счастье материнства, поскольку все реже женщины выходят замуж рано. Кроме того, современная медицина достигла такого уровня, когда можно узнать о патологиях плода на самых ранних сроках, провести все мероприятия по успешному вынашиванию плода, а также выходить даже сильно недоношенных детей в случае их преждевременного рождения.
Сделав выбор в пользу ребенка, женщине необходимо встать на учет по беременности. С этого момента придется постоянно ездить к гинекологу, сдавать анализы, проходить УЗИ и выполнять назначения врача. В некоторых случаях приходится лежать на сохранении (от недели до конца срока беременности), а также наблюдаться у врачей различного профиля.
Обязательным в данном случае является наблюдение у генетика, к которому нужно идти подготовленной. Поскольку многие проблемы с генами и хромосомами имеют наследственный характер, генетикам требуется информация о родословной беременной женщины и ее мужа (партнера). Нужно будет описать все случаи серьезных болезней у предков и родственников супругов.
Всем женщинам старше 35 лет генетики могут порекомендовать пройти дополнительные инвазивные исследования. Эти исследования проводятся с отбиранием материала непосредственно из плаценты, пуповины или околоплодных вод. Однако эта процедура довольно болезненная и может отрицательно повлиять на плод (в 5% случаях возможен выкидыш), но ее результаты максимально эффективны в вопросе раннего выявления патологий.
У одной моей знакомой первая беременность в 40 лет закончилась по этой причине выкидышем, но вторая беременность прошла удачно. Инвазивные исследования осуществляются только с согласия беременной. Обязательно нужно проходить эту процедуру при повышенном риске патологии у плода, выявленном в ходе скрининга.
Беременные проходит регулярно пренатальные скрининги. Это массовое исследование всех беременных женщин на предмет выявления группы риска с патологией плода. В целом скрининг проводится 2 раза: в первом и втором триместре. В ходе скрининга сдается кровь из вены на выявление генетических отклонений и заболеваний нервной системы у плода (синдромы Дауна, Эдвардса, Корнелии де Ланге, Смит-Лемли-Опица, Патау, патологии нервной трубки и немолярная триплоидия). Результат скрининга, показывающий высокий риск, нельзя однозначно трактовать как наличие патологии у плода. В таком случае проводятся дополнительные обследования и консультации.
У женщин старшего возраста обычно имеются какие-либо проблемы со здоровьем. Это может стать риском для жизни и здоровья женщины, а также угрозой прерывания беременности. В частности, после 40 лет у многих женщин есть проблемы с артериальным давлением. Я встречала не одну такую беременную. У одной из них было 4 выкидыша из-за высокого давления (поднималось выше 200) и пришлось делать кесарево сечение на 29 неделе при последней беременности. К счастью, ее ребенок жив и здоров, хотя родился с весом около 1,5 кг.
Однако преэклампсия (высокое давление с риском для жизни матери и ребенка при беременности, родах и в послеродовой период) может возникнуть и у женщин, не страдавших гипертонией до зачатия. Но чаще всего такое состояние связано с ожирением, хроническим нефритом и пиелонефритом. Признаки преэклампсии: головная боль, рвота, боли в подложечной области, расстройство зрения.
При возникновении указанных симптомов необходимо срочно вызывать скорую помощь, чтобы преэклампсия не перешла в эклампсию (судороги и потеря сознания). При эклампсии есть реальный риск для жизни беременной и ребенка. Касательно такого состояния знаю случай из жизни, который не касается возрастных беременных, но может им тоже быть полезен.
Молодая (19 лет), в принципе здоровая девушка, за исключением легкой степени ожирения, беременеет. В течение всего срока беременности она не работает, не учится, сидит дома и практически не двигается (бережет себя, как ей кажется). В итоге у нее случается эклампсия, закончившаяся эпилепсией, от которой она страдает до сих пор. Чтобы такого не случилось, беременным желательно активно двигаться (хотя бы делать уборку и полы мыть руками каждый день, помимо зарядки). Они также должны стараться чаще быть на свежем воздухе (прогулки пешком по парку или хотя бы по дворам).
Почти все женщины после 40 не рожают самостоятельно, чтобы не рисковать здоровьем ребенка. После операции кесарево сечение необходимо дольше находиться в роддоме. В послеоперационный период женщина должна соблюдать строгую диету и умеренно двигаться, чтобы шов правильно зажил. Все время лежать в таком случае категорически запрещено. Двигаться потихоньку нужно начать в первый же день после операции.
В данном случае возможны проблемы с лактацией из-за позднего прикладывания к груди. При естественных родах ребенка сразу же кладут на грудь и дают пососать грудь. Однако после кесарево сечении этот период затягивается, что в некоторых случаях влечет за собой отсутствии лактации впоследствии.
Помимо этого, на качество лактации влияет также возраст роженицы. Поэтому, женщинам, родившим после 40 лет, в основном приходится кормить ребенка специальными смесями.
К счастью, сейчас существует огромный выбор смесей, которые предназначены для различных младенцев (в зависимости от возраста и других критериев). К примеру, есть гипоаллергенные смеси для младенцев с аллергией, есть смеси уменьшающие колики и т.д. Чтобы найти подходящую для конкретного малыша смесь, возможно, придется перепробовать разные варианты.
Нужно стараться успеть дать ребенку хотя бы молозиво (секрет молочных желез, который вырабатывается несколько дней до и после родов). Оно бывает желтого цвета и обладает густой консистенцией. Молозиво готовит желудочно-кишечный тракт новорожденного к обычному молоку матери. Его вырабатывается очень небольшое количество, но это незаменимый концентрат питательных веществ и других полезных вещей для новорожденного. В частности, молозиво содержит защитные иммунные факторы, гормоны и пептиды, стимулирующие рост, а также обладает слабительными свойствами (помогает вывести первородный кал – меконий).
Молозиво многие используют для выведения пигментных пятен с лица, возникших при беременности. Эти пятна у некоторых сами проходят со временем, но обычно остаются навсегда, если их не обработать молозивом.
Кто-то планирует беременность после 40, а кто-то не планирует. Планирующие беременность женщины готовятся к этому событию, а те, кто столкнулся с фактом, ищут пути выхода из сложившейся ситуации.
У имеющих детей женщин поздняя незапланированная беременность чаще всего связана с климаксом. В период сбоев в менструальном цикле многие думают, что не могут забеременеть. Однако сюрпризы при таких обстоятельствах случаются. Когда такие женщины узнают о своей беременности, уже обычно поздно делать аборт, поскольку отсутствие месячных они списывают на менопаузу. Я видела несколько таких женщин в роддоме и на УЗИ. Их единственное желание, чтобы все закончилось благополучно.
Яйцеклетки могут вырабатываться еще в течение 3 лет с момента менопаузы (последней менструации). Чтобы не столкнуться с проблемой нежелательной беременности, рекомендуется предохраняться до момента полного прекращения менструации, а также в течение года после последних месячных.
Если все-таки нежелательная беременность случилась, и женщина по тем или иным причинам приняла решение ее не продолжать, ей можно сделать мини-аборт на сроке до 5 недель или медикаментозный аборт. Аборт по медицинским показаниям может быть произведен позже (к примеру, при выявлении серьезных патологий у плода).
Все процедуры по прерыванию беременности должны производиться квалифицированными врачами или под их наблюдением. Если, к примеру, неправильно применять специальные таблетки (Мифегин), аборт может быть произведен некорректно, что может вызвать осложнения и необходимость выскабливания матки в последующем. Одна моя знакомая выпила неправильно таблетки (нарушила интервал принятия последней дозы препарата) и оказалась в больнице.
Какое бы решение женщина не приняла в вопросе поздней беременности, это ее право. Мнение мужа при этом необходимо, конечно, тоже учитывать. В 40 лет люди уже подходят ко всему осознанно и взвешенно. Обычно в таком возрасте они уже достаточно обеспечены и крепко стоят на ногах.
Загляните в магазин акустики и компьютерной техники в Днепре. Там вы сможете подобрать себе отличную новую игрушку, чтобы порадовать себя любимую! Подробнее.
Сердце женщины должно подсказать правильный выбор в данной ситуации, отказываться от этого дара свыше или принять его. Ведь помимо сложностей, материнство – это большое счастье для женщины.
источник

К беременности после 40 следует подходить подготовлено. Полезно будет знать некоторые особенности:
- Возраст влияет на состояние матки. Она обычно ухудшается, даже если женщина не рожала.
- Есть некоторые трудности с зачатием. Во время беременности после 40 оплодотворенной яйцеклетке труднее проникнуть в матку и закрепиться там. Это уменьшает с каждым годом саму вероятность наступления беременности. Часто тем, кто очень долго откладывал появление ребенка, приходится потратить намного больше времени, чтобы его зачать или прибегать к врачебной помощи.
- С возрастом растет риск невынашивания плода. На это влияет и состояние матки, и накопление хромосомных дефектов. При поздней беременности чаще выкидыши связаны со здоровьем матери. Бывают случаи развития «диабета беременных», гипертонии. Если в процессе развития плода случаются ухудшения здоровья, внутренние механизмы самосохранения становятся перед трудным выбором и порой устраняют причину разладов в работе организма – будущего ребенка.
Не все генетические нарушения ребенка, связаны с возрастом отца или матери. Но существуют и такие аномалии, риск которых увеличивается с годами. Например, повышается вероятность возникновения синдрома Дауна. Врачи во время беременности после 40 настоятельно рекомендуют проходить все необходимые тесты на своевременное обнаружение каких-либо отклонений:
Ультразвуковое исследование, проводимое на 11-13 неделе беременности, определяет количество жидкости, скопившейся сзади на шее под кожей у плода. Этот тест невысокой точности, он не позволяет сделать абсолютно точное заключение об отсутствии или наличии хромосомных дефектов. Тест только указывает на целесообразность проведения дальнейших проверок. В том случае, если результаты тестов настораживают, врачи направляют беременную на более серьезные исследования.
Уже на сроках беременности в 18-20 недель УЗИ способно выявлять видимые аномалии в развитии плода. Возможно, например, обнаружить неправильное формирование позвоночника или черепа. Чтобы беременность после 40 походила без осложнений для ребенка, komy-za30.ru советует не пренебрегать необходимыми исследованиями.
Его делают на сроках беременности 15-18 недель.
С помощью этого двойного или тройного теста подсчитывают индивидуальный риск женщины на появление различного рода аномалий, типа синдрома Дауна. Тест не включает анализ самого ребенка, поэтому дает только оценку предрасположенности организма мамы и не позволяет точно определять наличие аномалий у ребенка. Если обнаруживается высокая степень риска, то врач направляет беременную на другие, более точные обследования.
Этот вид обследований связан с проникновением внутрь матки. Поэтому он проводится только по назначению врача. Делать тест можно с 11 недель. Чтобы беременность после 40 закончилась благополучным появлением малыша, на анализ через стенку или шейку матки берутся образцы плаценты. Поскольку незначительно нарушается оболочка плода, этот анализ не может считаться абсолютно безопасным и несколько повышает риск недовынашивания ребенка.
Полноценные результаты анализов будут готовы примерно через неделю, но предварительные можно узнать уже через 24 часа.
С 16-18 недель иногда назначают другой тест. Он связан с исследованием амниотической жидкости. На анализ берется жидкость из матки, в которой плавает плод. Результаты анализа позволяют выявить дефекты плода, характерные для синдрома Дауна. Окончательные результаты будут готовы через 3-4 недели. Результаты подобного исследования считаются очень надежными.
источник
Беременность после 40 лет — сейчас не редкость, а скорее тенденция. И в России, и особенно в Европейских странах, женщина сначала предпочитает укрепить социальные и материальные позиции, а затем становиться мамой. Разумное решение подождать иногда оборачивается трудностями в плане зачатия и вынашивания долгожданной беременности. В нашей статье мы рассмотрим действительно существующие риски для возрастных беременных.
Повторная беременность после 40 лет имеет практически те же особенности, что и первая. Особенно, если существовал большой перерыв в родах.
Беременность вообще всегда желательно планировать. В возрасте 40 лет и более этот аспект приобретает особое значение. С течением времени мы приобретаем не только опыт и материальное благополучие, но и накапливаем соматическую патологию.
Как правило, женщина к 40 годам имеет хронические заболевания, одно или несколько. В небеременном состоянии они находятся в ремиссии (самопроизвольно или под контролем приема препаратов), а в период вынашивания может произойти выраженное обострение.
Обострение хронических заболеваний — это риск жизни и здоровья, как матери, так и плода.
1. Осмотр акушера — гинеколога.
2. Мазок на флору + гонококки и трихомонады.
3. Цитологическое исследование соскоба из цервикального канала для выявления атипичных клеток.
4. УЗИ органов малого таза. Необходимо знать о наличии/отсутствии миомы матки (и ее размерах, виде узла, расположении и кровоснабжении), кист яичников.
5. Флюорография. Рутинное исследование, которое нельзя выполнить во время беременности. Необходимо знать, что вы подошли к моменту зачатия без патологических очагов в легких. Особый жизненный и социальный риск несет, конечно, туберкулез легких.
6. Общие анализы крови и мочи, биохимический анализ крови
7. ПЦР на распространенные ИППП (хламидии, трихомонады, гонорею, микоплазмы)
8. ИФА на ВИЧ, гепатиты В и С
9. РМП для выявления сифилиса
10. Осмотр терапевта. Вы должны объяснить врачу — терапевту, что планируете беременность и хотите исключить риски для здоровья, а также решить вопрос о принципиальной возможности вынашивания ребенка.
По показаниям терапевт может рекомендовать вам:
— ЭКГ.
— ЭхоКС (УЗИ сердца).
— УЗИ внутренних органов и почек.
— Обследование позвоночника и костей таза, если были эпизоды травм, есть подозрение на болезни костно-суставной системы.
— УЗИ сосудов нижних конечностей (если в анамнезе варикозное расширение вен, эпизоды тромбофлебита, флеботромбоза, атеротромбоза).
И другие узкоспециальные исследования и консультации узких специалистов (гематолог, кардиолог, пульмонолог и другие).
1) Сахарный диабет 1 или 2 типа с некомпенсированным, лабильным течением, высокими уровнями сахара крови, частыми гипогликемическими состояниями.
2) Артериальная гипертония, пороки сердца, сопровождаемые нарушение кровообращения IIб — III стадии. А также пороки сердца, осложненные инфекционным эндокардитом и/или нарушениями ритма. Нарушение ритма должно быть установлено, точно диагностировано (суточное мониторирование ЭКГ) и получены рекомендации кардиолога о возможности вынашивания и рекомендуемой терапии, совместимой с беременностью.
3) Онкологические заболевания. Онкопатология любой локализации требует излечения до беременности, так как химиотерапия и радиологическое (лучевое) лечение губительны для плода.
4) Заболевания крови. Противопоказанием к вынашиванию будут тяжелые анемии, лейкозы, лимфомы, тяжелая тромбоцитопения, порфирия, миелодиспластические синдромы.
5) Аутоиммунные заболевания (диффузные заболевания соединительной ткани). Имеются в виду такие заболевания как системная красная волчанка, системная склеродермия, дерматомиозит. В каждом случае следует решать вопрос индивидуально. Возможно, компенсация состояния и подбор адекватной терапии позволят вынашивать ребенка.
6) Острые заболевания и хронические заболевания почек в состоянии обострения, наличие почечной недостаточности.
Адекватное лечение, дообследование возможно допустят вынашивание ребенка при полной компенсации состояния.
Это подготовка к зачатию в течении минимум 3-х месяцев.
— Необходимо санировать очаги инфекции (залечить зубы, пролечить тонзиллит), отказаться от курения, алкоголя, сильнодействующих препаратов (снотворных, антидепрессантов и т.д.). При наличии хронического заболевания, требующего пожизненного приема лекарственных средств, необходимо проконсультироваться совместно с акушером — гинекологом и профильным специалистом (ревматолог, кардиолог и т.д.) для подбора препаратов, допустимых в период беременности.
— Также нужно начать прием фолатов (фолиевая кислота, метафолин), которые достоверно снижают риск рождения ребенка с уродствами. Особенно тесная связь выявлена между недостатком фолатов у будущей матери и дефектами нервной системы плода (пороки развития головного и спинного мозга, зачастую несовместимые с жизнью).
— В регионах, эндемичных по зобу (поражение щитовидной железы), следует принимать профилактическую дозу йода (йодомарин, калия йодид 150 — 200 мкг).
Возможен прием комплексных препаратов, которые включают необходимые будущей маме микроэлементы (фемибион наталкеа I).
Первый триместр является очень важным периодом, именно сейчас происходит закладка всех органов будущего малыша.
— Прием препаратов фолиевой кислоты или метафолина (доступная форма фолатов). Можно принимать фолиевую кислоту в дозировке 400 мкг (фолиевая кислота 9 месяцев, мамифол) по 1 таблетке 1 раз в день до 12 недель. Если в период предгравидарной подготовки вы принимали комплексный препарат с фолатами (фемибион наталкеа I), то продолжайте прием до 12 недель, а затем можно перейти на прием дополненного комплекса фемибион наталкеа II, либо сменить препарат на другие комплексные витамины (элевит пронаталь, витрум пренатал, компливит триместрум).
— Если имелись трудности с зачатием, период бесплодия, либо с ранних сроков существует угроза прерывания, то целесообразно проводить гормональную поддержку беременности препаратами прогестерона (дюфастон, утрожестан, праджисан).
— I скрининг всегда проводится по расширенной схеме:
УЗИ — скрининг, биохимический скрининг и часто амниоцентез.
Биохимический скрининг — это определение маркеров хромосомных аномалий плода в крови матери. Чаще всего диагностируют три самые распространенные хромосомные аномалии: синдром Дауна, синдром Эдвардса, синдром Патау. Провести это исследование нужно одновременно с первым УЗИ — скринингом в 12 недель. При более раннем заборе крови, результат может оказаться недостоверным, при более позднем повышен риск осложнений прерывания беременности, если выявлены грубые аномалии и показано прерывание по медицинским показаниям.
Амниоцентез — это метод инвазивной диагностики, который заключается в пункции плодного пузыря и заборе амниотической жидкости (околоплодных вод) для лабораторного исследования. Амниоцентез может быть ранним (8 — 14 недель) или поздним (15 недель и более). В каждом случае вопрос о необходимости и сроках проведения амниоцентеза решается индивидуально. Пациентка должна быть ознакомлена с рисками и осложнениями процедуры и может отказаться от данного вида диагностики. Но амниоцентез является высокоточным диагностическим методом, поэтому в спорных случаях и при отсутствии противопоказаний к нему прибегают достаточно часто.
При помощи амниоцентеза подтверждают или опровергают хромосомные аномалии, пороки развития плода с очень высокой вероятностью.
Также по показаниям может проводиться биопсия ворсин хориона.
Биопсия ворсин хориона также относится к инвазивным методам диагностики, проводится несколько реже, чем амниоцентез, технически выполнение забора материала труднее и риск осложнений больше. Однако высокая диагностическая ценность делает этот метод экспертным. Проводится забор ткани хориона, достаточно 15 мг ткани для полноценного анализа на многие пороки развития и определения кариотипа (хромосомного набора). Проводят биопсию хориона в сроке 9.5 — 12 недель.
— II скрининг проводится в обычные сроки. По возможности второй скрининг нужно проводить в учреждениях, где есть УЗИ-диагностика экспертного класса (перинатальные центры, медико — генетические консультации). Существуют поздновыявляемые пороки развития плода и чтобы их диагностировать необходимо высокое разрешение УЗИ аппарата и квалифицированная интерпретация врачом ультразвуковой диагностики.
— амниоцентез после 15 недель проводится по совокупным показаниям (возраст матери и отца, наличие в семье случаев рождения детей с пороками развития и хромосомными синдромами и т.д.).
— продолжать прием поливитаминных комплексов для беременных (элевит пронаталь, фемибион наталкеа II), препаратов йода (если он не включен в состав поливитаминов)
— III скрининг проводится в обычные сроки по месту жительства.
— выбор ЛПУ для приема родов осуществляется заранее, госпитализация в отделение патологии беременности осуществляется по показаниям.
1. Угроза прерывания беременности. Частота самопроизвольных выкидышей на сроке до 12 недель у матерей старше 40 лет составляет 30% и более. Это связано с рядом факторов: прогестероновая недостаточность (связана с постепенным уменьшением функциональной активности яичников), поражение стенки матки (предыдущие аборты, выкидыши, диагностические выскабливания, воспалительные заболевания, ношение внутриматочной спирали), повышенный риск генетических мутаций (особенно, если отец ровесник или старше). Частота генетических мутаций после 30 лет постепенно увеличивается, это связано с постепенным накоплением в организме «поломок», которые отражаются и на репродуктивной функции. Поэтому сохранять беременность в случае угрозы ее прерывания до 12 недель нецелесообразно. Это сложно принять, но таким образом природа выбраковывает несостоятельный и нежизнеспособный материал.
2. Риск хромосомных аномалий. Самым часто встречаемым наследственным синдромом является синдром Дауна. На диагностику этого и некоторых других синдромов нацелен биохимический скрининг первого триместра.
3. Гестационный сахарный диабет. У возрастных матерей (особенно первородящих) риск нарушений углеводного обмена в 3 раза выше, чем в популяции.
4. Плацентарные нарушения. Плацентарные нарушения — это, в первую очередь, нарушения кровоснабжения. В возрасте после 35 — 40 лет сосуды становятся менее лабильными и приспособляемыми, сосудистая стенка становится более жесткой и менее проницаемой для кислорода и питательных веществ. Этот процесс происходит во всех сосудах организма женщины, он имеет значение в процессе старения кожи, развитии артериальной гипертонии, нарушений работы почек. В нашем случае, нас интересует преждевременное старение плаценты. Плацента кровоснабжается несколько хуже, а при наличии сопутствующих заболеваний риск развития фетоплацентарной недостаточности увеличивается. Плацента созревает (то есть перерождается в грубую соединительную ткань) раньше срока, в ней могут образовываться инфаркты (очаги ишемии из-за тромбоза мелких сосудов) и очаги дегенерации. Главными (угрожающими) последствиями этого процесса являются преждевременная отслойка нормально расположенной плаценты и хроническая гипоксия плода.
5. Ранний токсикоз и преэклампсия. Ранний токсикоз (тошнота и рвота беременных) развивается чаще, протекает тяжелее, чем у более младшей возрастной группы. Причина также в сосудистом факторе, а также в более низкой сопротивляемости организма (хуже переносит метаболические нарушения, чаще выявляется ацетон в моче). Преэклампсия характеризуется наличием отеков, повышения артериального давления и появлением белка в моче. В более зрелом возрасте часто присутствует артериальная гипертензия и другие соматические отклонения, на их фоне преэклампсия развивается чаще.
Также, первобеременные после 40 лет чаще рискуют получить осложнения со стороны печени, которые индуцированы беременностью (внутрипеченочный холестаз, острый жировой гепатоз, HELLP-синдром).
7. Рождение маловесных детей. Это осложнение напрямую связано с формированием хронической фетоплацентарной недостаточности, а также с приобретенными заболеваниями и вредными привычками матери (особенно имеет значение курение).
8. С возрастом уменьшается активность фосфорно — кальциевого обмена, кальций не так активно всасывается из пищи. Потребности ребенка в кальции будут удовлетворяться за счет матери (зубы становятся хрупкими, возникают костно — суставные проблемы).
9. Риск появления растяжек выше, а сами они заметнее. Это связано с уже замедленным обновлением вновь синтезированных коллагеновых волокон. Меры предотвращения и борьбы с растяжками общие для любого возраста.
10. Выше риск внематочной беременности. Внематочная беременность — это в подавляющем числе случаев трубная беременность. Нарушение перистальтики маточных труб, наличие спаек или хронического воспаления в тазовых органах может затруднить продвижение плодного яйца.
11. Роды путем операции кесарева сечения в популяции беременных после 40 лет в 8 раз чаще, чем в возрасте 25-30 лет. Это связано как с показаниями к операции по поводу соматических заболеваний (высокая степени близорукости, сердечные заболевания или сахарный диабет), так и с более высокой частотой развития аномалий родовой деятельности. У возрастных рожениц чаще можно наблюдать развитие слабости родовой деятельности (как первичной – отсутствие схваток изначально, так и вторичной, когда схватки начинаются активно, но затем родовая деятельность угасает и становится непродуктивной), дискоординации родовой деятельности (схватки нерегулярные, болезненные, не приводят к раскрытию шейки матки и продвижению малыша по родовым путям) и дистоции шейки матки (спазм шейки, отсутствие положительной динамики раскрытия). Также в группе беременных после 40 лет чаще наблюдается тенденция к перенашиванию (родовая деятельность не начинается самостоятельно до 40-41 недели).
12. Выше риск послеродовых гнойно-септических осложнений. Этот риск также обусловлен накопленными соматическими нарушениями и снижением иммунитета, которое всегда постепенно развивается по прошествии жизни.
1. Гормональная перестройка в беременность стимулирует женский организм, повышается уровень эстрогенов. В целом биологический возраст матерей, которые выносили беременность (как первую, так и повторную) в возрасте около 40 лет меньше на несколько лет, чем в общей популяции.
Однако, данное утверждение справедливо только для исходно здоровых женщин без хронических заболеваний. Беременность, как естественное иммунодепрессивное состояние, способствует обострению или ухудшению течения многих хронических заболеваний (гипертоническая болезнь, болезни почек, эпилепсия и другие). В этом случае риск значительно превышает предполагаемые преимущества.
2. Зрелое отношение к воспитанию детей и более высокая приверженность к грудному вскармливанию. Как правило, с возрастом женщина приобретает опыт собственный и из чтения литературы, наблюдения за воспитанием и вскармливанием детей родственниц и подруг. Формируется собственное отношение и осознание значимого преимущества грудного вскармливания.
3. Более высокая социальная и трудовая адаптация. Солидный стаж работы перед уходом в декретный отпуск и отпуск по уходу за ребенком обеспечивает материальную стабильность и уверенность матери в обеспечении малыша всем необходимым.
4. Постоянный партнер и стабильность семейных отношений. Пары, решившиеся завести ребенка в зрелом возрасте, как правило, устоявшиеся и моногамные. Это снижает социальные (развод, неполные семьи, психологическая дезадаптация матери и ребенка) и эпидемиологические (супружеские измены, риск заражения ВИЧ, гепатитами и ИППП) риски.
Выбор метода родоразрешения зависит от наличия и тяжести соматических заболеваний, состояния плода, готовности родовых путей и акушерского анамнеза. Исходя из суммы факторов, избирается метод родоразрешения.
Сама по себе беременность в возрасте 40 и более лет НЕ является противопоказанием для самостоятельных родов.
Обследование новорожденного малыша проводят по общим правилам (осмотр, выслушивание, проверка рефлексов, слуха и зрения). Особые исследование проводятся по индивидуальным показаниям и не зависят от возраста матери.
Прививки проводятся по календарю. Возраст матери не является поводом для отвода. Прививки могут быть отложены или не проведены только по индивидуальным показаниям со стороны здоровья ребенка.
При разумном планировании беременности и своевременном проведении диагностических мероприятий прогноз в целом благоприятный. Большое значение имеет психологический настрой матери и ее готовность к ограничениям и заботам, которые неизбежно потребуются во время беременности и грудного вскармливания.
Если так случилось, что первая беременность в вашей жизни случилась в возрасте 40 лет, либо вы забеременели после долгого перерыва, то не следует пугаться. Нужно пройти полноценное обследование, чтобы знать все риски для своего здоровья и здоровья будущего малыша и быть к ним готовыми. И помните, такая беременность должна быть спланированной! Следите за собой и будьте здоровы.
источник