При задержке менструации каждая женщина знает, что подтвердить или опровергнуть наличие беременности можно с помощью теста. Это первый эпизод, когда выполняются анализы на гормоны во время предполагаемой беременности. Экспресс-тест определяет концентрацию хорионического гонадотропина в моче, который и является первым показателем ее наличия. В дальнейшем уже врач акушер-гинеколог направляет на исследования в зависимости от показаний у конкретной пациентки.
Реактивы для диагностики имеют высокую стоимость, и нет необходимости выполнять исследование всем женщинам при нормальном развитии плода. Исключение составляют анализы на гормоны щитовидной железы. Их назначают всем женщинам, т.к. недостаточность функции этого органа приводит к серьезным патологиям ребенка, вплоть до умственной отсталости и недоразвития.
Для остальных гормонов определен перечень показаний:
p, blockquote 5,0,0,0,0 —>
- Нарушения менструального цикла, связанные с нарушенным гормональным фоном.
- Привычное невынашивание (три и более выкидыша в сроке до 20 недель) и угроза прерывания текущей беременности.
- Частичная отслойка плаценты на раннем сроке.
- Риск формирования генетических аномалий развития плода.
- Беременность, полученная методом ЭКО.
- В позднем сроке по уровню пролактина можно судить, перенашивает женщина ребенка или нет.
Своевременная диагностика позволяет выявить нарушения и назначить коррекцию патологического состояния.
Для исследования кининов берут венозную кровь. Поэтому, когда необходимо сдавать анализы, соблюдают определенные условия подготовки:
p, blockquote 8,0,0,0,0 —>
- За сутки до срока нужно избегать жирной пищи. Большое количество жиров негативно сказывается на качестве сыворотки крови и может вызвать искажение результатов. Многие продукты вызывают сгущение крови, что также отражается на итогах исследования.
- Последний прием пищи должен быть не позднее 19 часов. Кровь сдают утром строго натощак. В большинстве случаев утренняя голодовка переносится легко, но, если ощущения очень выраженные, допускается выпить немного чистой питьевой воды.
- За день до анализов не нужно физически переутомляться, следует ограничить стрессовые факторы.
- Если женщина принимает жизненно необходимые препараты, об этом нужно сообщить врачу. Возможно, что потребуется их отмена перед сдачей крови или уменьшение дозировки.
- При исследовании крови также нельзя накануне курить и пить спиртные напитки.
Для отдельного периода беременности характерна своя норма определенного гормона. Диагностические лаборатории используют различные методы исследования и единицы измерения. Поэтому расшифровка анализа возможна только лечащим врачом.
Хорионический гонадотропин у женщин в обычном состоянии не определяется. Он появляется в крови после оплодотворения яйцеклетки. Синтез гормона производит оболочка эмбриона – хорион. ХГЧ перестраивает иммунную систему матери, ослабляет ее, стимулирует повышенное производство прогестерона в яичниках.
Каждые двое суток происходит удвоение имеющегося гормона. Максимальных значений показатель достигает к моменту завершения формирования плаценты – к 9-11 неделе.
Тест-полоски используют качественную реакцию на ХГЧ. Они определяют только его наличие, без указания количества. Анализ крови на ХГЧ необходим для выявления следующих отклонений при беременности:
p, blockquote 14,0,0,0,0 —>
- неразвивающаяся или биохимическая беременность;
- успешная имплантация эмбриона при ЭКО;
- внематочное прикрепление зародыша.
Явление биохимической беременности – это состояние, при котором с помощью УЗИ невозможно определить плодное яйцо, а анализы на гормоны имеют показатели, как при нормальной гестации. Но через несколько дней начинается кровотечение, происходит выкидыш.
При внематочной имплантации плодного яйца показатели ХГЧ сначала будут нарастать, но потом на определенном этапе это прекратится, появятся клинические симптомы прерванной внематочной беременности. Похожие результаты покажет неразвивающееся плодное яйцо. ХГЧ после успешного прироста, престанет нарастать и резко снизится.
Низкий показатель ХГЧ возможен при неверном определении срока гестации. Завышенные количества гормона появляются при многоплодной беременности, пузырном заносе, сахарном диабете, пороках развития плода, гестозе.
В протоколах ЭКО определение ХГЧ проводят через две недели после подсадки эмбриона. Через два дня исследование повторяют. Если происходит удвоение показателя, то можно считать, что плод успешно развивается. В некоторых случаях анализ повторяют до 21 дня после подсадки.
Если женщина пытается самостоятельно расшифровать такой анализ, то следует помнить, что врачами женской консультации срок беременности рассчитывается по дню последней менструации, а для определения ХГЧ за точку отсчета берут день оплодотворения.
На ранних сроках беременности анализы на гормоны часто включают в себя определение прогестерона. Это стероидный гормон, который увеличивается во вторую фазу менструального цикла. Он подготавливает эндометрий к имплантации, уменьшает иммунный ответ материнского организма. После овуляции синтез прогестерона происходит в желтом теле, его количество при нормально развивающейся беременности постоянно увеличивается. На поздних сроках он подавляет лактацию и сократительную деятельность матки. Падение концентрации прогестерона говорит о скором начале родов.
В начале срока прогестерон определяют женщинам с угрозой прерывания, привычным невынашиванием. Во второй половине гестации анализ назначают, когда нужно определить наличие предполагаемой патологии плода, плаценты. Непосредственно перед родами уровень прогестерона позволяет определить, перенашивает женщина ребенка или нет.
Анализ проводят по общим правилам забора крови, натощак. Но обязательно за 2 суток до него нужно прекратить принимать лекарственные препараты на основе прогестерона (Дюфастон, Утрожестан).
Избыток прогестерона может наблюдаться при многоплодной беременности, а также при патологических состояниях: патология плаценты, надпочечников, нарушение функционирования почек.
Коррекция недостатка прогестерона на ранних сроках беременности проводится его препаратами. Лечение состояний, связанных с избытком гормона, зависит от конкретной диагностированной причины.
После оплодотворения, эстроген синтезируется яичниками в усиленном режиме. Постепенно по мере роста плода, к синтезу гормона подключаются плацента и надпочечники ребенка. В период беременности определяют концентрацию эстриола и эстрадиола. Эти фракции способствуют росту матки и увеличению в ней кровотока, улучшают свертывающие качества крови, что необходимо для быстрой ликвидации кровопотери в родах.
На протяжении всей гестации эстроген постепенно увеличивается, достигая максимума к моменту родов. Также он блокирует лактацию, поэтому после его снижения через 3-4 дня после родов, начинается выработка грудного молока.
Увеличение эстрогенов наблюдается при:
p, blockquote 30,0,0,0,0 —>
- беременности двойней;
- патологиях печени;
- почечной недостаточности.
Отрицательные последствия такого отклонения – это возможность преждевременных родов, ухудшение состояния печени.
Уменьшенные показатели эстрогенов приводят к следующим последствиям:
p, blockquote 33,0,0,0,0 —>
- угроза выкидыша или преждевременных родов;
- хромосомные аномалии плода (синдром Дауна);
- внутриутробная инфекция;
- фетоплацентарная недостаточность.
Пониженный уровень кинина приведет к появлению растяжек на коже, ухудшению общего самочувствия и настроения, слабости и уменьшению работоспособности.
В желтом теле беременной женщины, затем в желточном мешке зародыша и в его печени синтезируется специфический белок, определение которого включают в исследование гормонального состояния беременной. Он выполняет множество функций:
p, blockquote 36,0,0,1,0 —>
- обеспечивает рост зародыша за счет переноса белков от матери к ребенку;
- транспортирует необходимые эмбриону жиры, а также участвует в синтезе сурфактанта – вещества, позволяющего расправиться легким после первого вдоха;
- обладает иммуносупрессивным действием на материнский организм;
- снижает влияние эстрогенов на плод;
- обеспечивает физиологическое давление крови в сосудах ребенка.
Рекомендуется выполнять анализ у женщин, которые решили стать матерью после 35 лет, а также имеющих в анамнезе выкидыши, мертворождения, детей с аномалиями развития. Не помешает исследование тем будущим мамам, которые работают во вредных условиях, подвергаются действию радиации и химических веществ.
Повышение АФП наблюдается при следующих состояниях:
p, blockquote 38,0,0,0,0 —>
- вирусная инфекция;
- задержка внутриутробного развития;
- большая масса тела ребенка;
- гидроцефалия;
- гестоз тяжелой степени;
- хромосомные аномалии;
- недоразвитие нервной трубки, пищеварительной системы, мочевыделительных органов.
Если в анализе крови концентрация АФП повышена, то обследование дополняется УЗИ плода, амниоцентезом. При наличии тяжелых аномалий развития, женщине предлагают прервать беременность.
К гипофизарным гормонам относится пролактин. Он определяется в небольшом количестве у небеременных женщин и возрастает с прогрессированием беременности. Секреция пролактина регулируется эстрогенами. При повышении уровня последних, возрастает концентрация лактотропного гормона. Он влияет на молочную железу — она увеличивается в размерах, начинает выделять молозиво. Также концентрацию пролактина регулирует дофамин, который угнетает его выделение.
У женщин пролактин обладает небольшим обезболивающим эффектом, помогает подготовиться к родам, уменьшает боль во время кормления. Он проникает через плаценту и способствует созреванию легких и распределению сурфактанта. В послеродовом периоде пролактин угнетает действие фолликулостимулирующего и лютеинизирующего гормонов и тормозит овуляцию.
Определение концентрации пролактина имеет клиническое значение до беременности у женщин с бесплодием, а также после родов для тех, кто не может дождаться момента наступления менструации. В позднем сроке определение пролактина позволяет установить, не перенашивает или роженица ребенка. В некоторых случаях может понадобиться искусственное вызывание родов.
Недостаточность функции щитовидной железы у матери сказывается на течении беременности и родов. Женщины с гипотиреозом рискуют недоносить ребенка или родить его также с состоянием гипотиреоза. Это сказывается на общем состоянии, иммунитете и умственном развитии. Поэтому всем будущим мамам при постановке на учет назначают анализы на гормоны щитовидной железы.
Назначают исследование Т3 и Т4. Тиреотропный гормон (ТТГ) в большинстве случаев всегда соответствует норме. Это объясняется тем, что у беременных повышено содержание соматотропина, который обладает стимулирующим действием на ТТГ.
При патологии щитовидной железы определение гормонов проводят ежемесячно. Дополнительно назначают сопутствующие исследования, перечень которых определяют, исходя из показаний. Это могут быть УЗИ щитовидной железы, ЭКГ, лабораторная диагностика антител к тиреоглобулину и тиреоперокстидазе.
p, blockquote 48,0,0,0,0 —> p, blockquote 49,0,0,0,1 —>
источник
Материалы публикуются для ознакомления, и не являются предписанием к лечению! Рекомендуем обратиться к врачу-эндокринологу в вашем лечебном учреждении!
Соавтор: Васнецова Галина, врач-эндокринолог
Гормоны щитовидной железы оказывают большое влияние на процесс оплодотворения и созревания плода. Показатели отличаются в период беременности. При нарушении их продуцирования возрастает риск развития патологий плаценты, плода. Чтобы избежать серьезных последствий, следует своевременно пройти диагностику и получить адекватное лечение.
Щитовидная железа ответственна за многие обменные процессы в организме. В частности, велико ее влияние на способность к зачатию, вынашиванию и формированию полноценного плода. Гормоны щитовидной железы у беременной вырабатываются в большем количестве, чем у обычной женщины. Первые изменения происходят спустя несколько недель после оплодотворения. Поэтому следует знать, какие анализы на гормоны щитовидной железы сдавать при беременности, чтобы снизить риски возникновения осложнений при патологии.
Характерные перемены в самочувствии на ранних сроках беременности связаны с физиологической перестройкой в организме матери. За гормональный фон также отвечает ЩЖ, которая первая реагирует на малейшие изменения.
Важно! От тиреоидных гормонов щитовидной железы при беременности зависит формирование нервной системы, внутренних органов эмбриона.
Что происходит в организме беременной
В обычном состоянии стимулятором деятельности ЩЖ является тиреотропин. С наступлением беременности на работу органа эндокринной системы влияет также хорионический гонадотропин, синтезируемый плацентой. В первые недели отмечается повышение уровня ХГ, что подавляет выработку ТТГ. Стабилизация происходит ближе к 4 месяцу.
ХГ продуцируется уже спустя 6–8 часов после оплодотворения. Максимальное значение концентрации достигается на 7–11 неделе. Присутствие его субъединиц в моче позволяет диагностировать беременность с помощью ХГЧ-чувствительного теста.
Довольно часто превышение уровня гормонов щитовидной железы при беременности способствует возникновению транзиторного гипертиреоза.
Примечание: подобное состояние характерно при зачатии более чем одного эмбриона. При этом необходимо провести дифференцирование с диффузной формой токсического зоба.
Гормоны щитовидной железы при беременности имеют прямую зависимость от эстрогенов. Их численность повышается, что способствует выработке тироксинсвязующего белка в печени. Связывание тиреоидной группы — главный фактор ее деактивации.
Эндогенная стимуляция ЩЖ приводит к повышению показателей общего Т3, Т4. Свободные Т4, Т3 остаются в нормальных пределах. Поэтому во внимание берется значение свободных фракций.
При повышении показателей гормонов щитовидной железы при беременности диагностируют тиреотоксикоз. Это может стать причиной:
сердечно-сосудистых нарушений; аномалий развития плода; генетической предрасположенности ребенка к заболеваниям ЩЖ; преждевременных родов.
Характерные жалобы при патологии:
недомогание; жар; незначительная гипертермия; раздражительность; проблемы сна; тремор рук; повышенное потоотделение; склонность к диареям.
Нормой гормонов щитовидной железы при беременности считается:
1-й триместр — 0,2–0,4 мМЕ/ л; 2-й — 0,3–2,8 мМЕ/ л; 3-й — 0,4–3,5 мМЕ/ л.
| Код | Наименование | Единицы измерения | Референсные значения |
| Иммунологические исследования | |||
| Тиреоидная группа | |||
| 3.1 | ттг | мкМЕ/мл | 0,4 — 4.0 Беременные 0.2-3.5 |
| 3.2 | ТЗ общий | нмоль/л | 1,3-2,7 |
| 3.3 | ТЗ свободный | пмоль/л | 2,3-6,3 |
| 3.4 | Т4 общий | нмоль/л | 54-156 |
| Беремен 1 тр 100-209 | |||
| Беременные 2,3 тр 117-236 | |||
| 3.5 | Т4 свободный | пмоль/л | 10,3-24,5 |
| Беремен 1тр 10,3-24,5 | |||
| Беремен 2,3тр 8,2-24,7 | |||
| 3.6 | Тиреоглобулин | нг/мл | |
| 3.7 | Тироксинсвязывающий глобулин | нмоль/л | 259-575,5 |
| 3.8 | А/т к тиреоглобулину | мкМЕ/мл | |
| 3.9 | А/т к тиреоидной пероксидазе | мкМЕ/мл | |
| 3.10 | А/т к рецептору ТТГ | МЕ/Л | |
| 1,8 — 2,0 пограничный | |||
| >2,0 положительный | |||
Показатели содержания гормонов щитовидной железы.
Нехватка тиреоидных гормонов при беременности приводит к гипотиреозу. Клинические проявления:
судороги мускулатуры; боли в суставах; ухудшение памяти; депрессивное состояние; сухость кожных покровов; тошнота; склонность к запорам; интенсивное выпадение волос.
Примечание: при гипотиреозе женщины за период вынашивания, как правило, набирают лишний вес. При этом аппетит может быть сниженным или вовсе отсутствовать.
Гормональная недостаточность чревата серьезными последствиями, как для здоровья матери, так и для ребенка. Среди наиболее распространенных осложнений:
отслойка плаценты; гипертония; преждевременные роды; самопроизвольный выкидыш; мертворождение; умственная, физическая недоразвитость; интенсивное послеродовое кровотечение.
Нежелательных последствий удается избежать в 70% случаев при ранней диагностике и адекватной терапии
При планировании беременности или постановке на учет стоит обязательно проконсультироваться у эндокринолога. В случае необходимости будут назначены обследования:
анализ крови на гормоны щитовидной железы у беременных — свободный Т4, ТТГ, антитела к ТРО; УЗИ ЩЖ; пункционная биопсия (при узловых образованиях более 1 см в диаметре).
Примечание: радиоизотоптые методики, сцинтиграфия противопоказаны из-за значительного вреда ионизирующего облучения.
Важно, чтобы гормоны щитовидной железы были в норме при планировании беременности. Их нехватка может проявиться снижением способности к зачатию.
Снижение тиреотропина свидетельствует об усиленном синтезе Т3, Т4. С целью предупреждения тиреотоксикоза назначается корригирующая терапия.
Превышение ТТГ, снижение свободного Т4 является показанием к проведению заместительной гормонотерапии (ЗГТ). Цель метода — выровнять уровень гормонов щитовидной железы, влияющих на беременность. По результатам анализов назначается аналог синтетического происхождения — Левотироксин, L — тироксин, Эутирокс.
При компенсированном типе начальная доза тироксина составляет 50 мкг с постепенным увеличением. Спустя 4 недели проводят повторную диагностику и при необходимости доводят до 150 — 220 мкг.
Снижение тиреотропина требует приема препаратов, подавляющих синтез тиреотропных гормонов. При выявлении зоба допускается проведение хирургических операций.
Соавтор: Васнецова Галина, врач-эндокринолог
Рейтинг: 0 из 5 Голосов: 0 Просмотров: 385
Здоровье щитовидки особенно важно во время беременности
Помимо трийодтиронина, основными гормонами щитовидной железы считаются общий и свободный Т4: норма при беременности их имеет важное влияние на здоровье будущей мамы, а также рост и развитие ребенка. За что отвечают эти биологически активные вещества, и почему необходимо следить за их изменением во время ожидания малыша: попробуем разобраться в нашем подробном обзоре и видео в этой статье.
Т4, или тироксин (тетрайодтиронин) – основной тиреоидный гормон, который вырабатывается клетками щитовидной железы и выполняет в организме множество функций:
Способствует росту и развитию организма в детском возрасте. Активирует процессы синтеза белков и риобонуклеиновых остатков. Запускает метаболические процессы. Корректирует дислипидемии, снижая уровень «плохого» холестерина (ЛПНП, ЛПОНП, ТГ) и повышая концентрацию «хорошего» (ЛПВП). Активирует мыслительную деятельность за счет ускорения передачи сигналов между нейронами. Увеличивает продукцию тепла клетками и тканями организма. Стимулирует пищеварение, усиливает перистальтику тонкого кишечника. Увеличивает частоту сердечных сокращений, повышает тонус сосудов. Одна из функций тироксина – стимуляция обмена веществ
Секретируясь клетками щитовидки, гормон поступает в кровеносное русло и распространяется по всему организму. Перед захватом рецепторами клеток он «теряет» одну молекулу йода и превращается в трийодтиронин, активность которого в 90-100 раз выше, чем у Т4.
Поэтому некоторые современные теории называют тетрайодтиронин прогормоном – химическим веществом с неполноценным биологическим действием, которое при воздействии определенных катализаторов превращается в активную форму.
Обратите внимание! Большинство молекул Т4 сразу же после образования подхватываются специальными белками-переносчиками и транспортируются к клеткам-мишеням в связанной форме. Небольшая часть гормона остается химически обособленной, и именно она имеет большее биологическое значение. Поэтому предпочтительнее сдавать Т4 свободный при беременности, а не общий.
Как забыть о заболеваниях щитовидной железы?
В лечении щитовидки вы наверняка уже столкнулись с такими трудностями:
—медикаментозное лечение, назначаемое врачами, решая одну проблему создает другие;
—препараты для лечения гормональных нарушений помогают только на время приема и стоят больших денег;
—лекарства, принимаемы перорально нарушают работу ЖКТ;
—постоянные колебания гормонального фона портят настроение и не дают наслаждаться жизнью.
Поэтому мы решили опубликовать метод главного эндокринолога Александра Аметова, в котором он раскрыл простой секрет здоровой щитовидки…
Читайте далее—>
Важно, чтобы в результатах анализов на гормоны у будущих мам была норма: Т4 свободный при беременности не только выполняет все указанные выше функции, но и совместно со стероидными гормонами помогает организму быстрее перестроиться на новый режим работы.
повышает насыщаемость кислородом всех органов и тканей; регулирует циклические колебания половых гормонов, обеспечивает саму возможность зачатия; стимулирует активность желтого тела, которое важно для нормального протекания беременности на ранних сроках; снижает риск развития самопроизвольного аборта (выкидыша), преждевременных родов; контролирует артериальное давление, препятствует формированию гестационной гипертензии. Для наступления беременности важно здоровье всех систем организма, в том числе и щитовидной железы
Обратите внимание! В связи со схожестью строения ТТГ (гормона гипофиза, стимулирующего работу щитовидки) и ХГЧ (гормона беременности ранних сроков) последний провоцирует активное выделение тироксина и трийодтиронина в первом триместре. Поэтому норма Т4 у беременных несколько отличается от стандартных показателей.
Развивающемуся в утробе матери ребенку также необходимо достаточное количество гормона свободный Т4: норма у беременных крайне важна для него.
правильной закладке всех внутренних органов; развитию нервной системы плода; формированию щитовидной железы к 12-13 неделе внутриутробного развития, которая в конце первого триместра начинает выделять собственные гормоны в тренировочном режиме. Потребность плода (на фото) в тиреоидных гормонах в основном обеспечивает щитовидка матери
Таким образом, Т4 при беременности отвечает за рост и полноценное физическое развитие ребенка, а также снижает риск развития многих осложнений.
Так какой же должна быть у гормона Т4 свободный норма при беременности: таблица ниже поможет разобраться.
Таблица: Гормон Т4 – норма у женщин при беременности:
| Т4 общий | FТ4 (свободный) | |||
| Нмоль/л | Мкг/дл | Пмоль/л | Нг/дл | |
| l триместр | 77-231 | 5,87-17,95 | 7,65-18,70 | 0,64-1,47 |
| ll триместр | 75-230 | 5,80-17,90 | 7,60-18,60 | 0,60-1,45 |
| lll триместр | 75-230 | 5,80-17,90 | 7,60-18,60 | 0,60-1,45 |
Обратите внимание! Норма Т3 + Т4 при беременности несколько выше, чем стандартные значения анализов у мужчин и женщин. Это связано с повышенным расходом тиреоидных гормонов для обеспечения нормального развития плода.
Не стоит пугаться, если у вас наблюдается отклонение от общепринятых норм анализов на общий и свободный Т4: норма у женщин при беременности этих показателей учитывает появление физиологического тиреотоксикоза у будущих мам. Опасения должны вызывать состояния, сопровождающиеся значительным увеличением этих гормоном.
Т4 может быть выше нормы для беременных женщин при:
диффузном токсическое зобе; первичном, вторичном гипертиреозе; острой стадии тиреоидита.
Обратите внимание! Часто проблемы с щитовидной железой у женщин начинаются именно во время беременности, так как одним из провоцирующих факторов патологии являются гормональные всплески.
Если первые признаки заболевания могут отсутствовать, в дальнейшем гормональный дисбаланс вызывает появление следующей симптоматики:
раздражительность, беспричинное беспокойство; тревожность; бессонница, кошмары; дрожь в конечностях; повышение теплопродукции: кожа больных влажная, горячая на ощупь, они плохо переносят жару и духоту; ускорение метаболизма, резкое снижение массы тела; склонность к поносам; глазная симптоматика: экзофтальм, симптомы Мебиуса, Греффе, Кохера и др. Цена комплексного обследования щитовидки в среднем составит 2000-3000 р.
Появление этих симптомов – повод для немедленного обращения к врачу. Эндокринолог подберет тиреостатические препараты, которые восстановят нарушенный баланс гормонов и не навредят малышу. Инструкция разрешает применение Тирозола или Мерказалила в случаях, если польза для матери превышает потенциальный вред.
А о чем могут рассказать врачу анализы, в которых понижен свободный Т4 при беременности?
Частыми причинами таких лабораторных изменений являются:
эндемический зоб; первичный, вторичный гипотиреоз; аутоиммунный (хронический) тиреоидит.
Симптомы этих заболеваний будут прямо противоположные гипертиреозу:
слабость, утомляемость, низкая работоспособность; сонливость; ухудшение памяти, внимания, умственной деятельности; замедление метаболизма, склонность к набору веса; нарушение пищеварения, запоры; плотный межтканевой отек лица, конечностей, верхней части туловища; нарушения работы сердечно-сосудистой системы, брадикардия (замедление сердцебиения).
И в этом случает с проблемой своими руками не справиться. Грамотный эндокринолог подберет необходимую дозировку препаратов левотироксина (Эутирокс, Л-тироксина, Баготирокс), которые являются синтетическими аналогами тиреоидных гормонов и оказывают на организм аналогичное биологическое действие.
Восстановление эндокринного статуса позволит значительно снизить риск патологии беременности и врожденных заболеваний у ребенка.
Не забывайте о необходимости ежедневного приема гормонов при гипотиреозе
Щитовидная железа – один из важных эндокринных органов в организме будущей мамы. Отследить его работу можно сдав анализ на Т4 свободный: нормы при беременности его несколько увеличиваются, что говорит о повышенной функциональной активности щитовидки в этот период.
Любое его отклонение от эталонных значений, как в большую, так и в меньшую сторону – повод обратиться к врачу. Своевременная диагностика и лечение гормональных заболеваний позволит выносить и родить здорового малыша.
До сегодняшнего дня курс лечения щитовидной железы длился от нескольких месяцев до пожизненного срока! Однако ведущими эндокринологами был открыт современный действенный метод восстановления функции щитовидной железы, борьбы с аутоимунным тиреоидитом, гипотериозом и т.д.! Благодаря ему
за 1 курс, просто натощак принимайте по ложке…
источник
Гормоны – незримые властители практически всех физиологических процессов, происходящих в организме человека.
Роль гормонов в зачатии, вынашивании и родах переоценить невозможно. Какие же гормоны и с какой периодичностью исследуют у будущих мам и где расположились так называемые «границы нормы»?
Гормоны – это биологически активные вещества, которые выделяются в организме железами внутренней секреции и с кровью переносятся ко всем органам и системам, где и оказывают свое действие. Гормональный фон, т.е. количественное содержание различных гормонов, изменяется в течение суток, менструального цикла женщины и, естественно, во время беременности.
Анализы на гормоны при беременности очень важны. Они позволяют вовремя диагностировать отклонения в нормальном течении периода вынашивания малыша и предупредить серьезные осложнения.
Самым первым гормоном, с необходимостью определения которого сталкивается каждая беременная женщина, является хорионический гонадотропин человека (ХГЧ).
ХГЧ синтезируется клетками оболочек эмбриона, а затем плацентой. Его выработка начинается после прикрепления плодного яйца к стенке матки, т.е. примерно через 7–8 суток после зачатия, уровень гормона при нормальной беременности удваивается каждые 1,5 суток до 5 недель беременности, затем этот показатель растет чуть медленнее. После 10–11 недель беременности количество хорионического гонадотропина начинает медленно снижаться. Примерно через 2 дня после появления ХГЧ в крови его концентрация увеличивается настолько, что гормон начинает секретироваться с мочой и может быть определен тест-полосками.
Иногда врачи называют данный анализ «бета-ХГЧ». Это связано с тем, что хорионический гонадотропин человека состоит их двух так называемых субъединиц – альфа и бета. Альфа-единица одинаковая для ХГЧ и других гормонов – ЛГ, ФСГ, ТТГ, а бета-субъединицы у этих гормонов отличаются. Поэтому в крови определяют именно бета-субъединицу хорионического гонадотропина человека.
Анализ проводят в первую очередь для ранней диагностики беременности. Определение ХГЧ в моче лежит в основе принципа действия обычного мочевого теста на беременность, который любая женщина может провести самостоятельно в домашних условиях для подтверждения факта зачатия.
С этой же целью ХГЧ назначают всем пациенткам после ЭКО (экстракорпорального оплодотворения) через 2 недели после переноса эмбриона.
Обязательно определяют ХГЧ при подозрении на внематочную беременность (т.е. прикреплении плодного яйца вне полости матки, чаще всего в маточной трубе), в таких случаях зачастую требуется контроль ХГЧ в динамике – через каждые 2 дня. При внематочной беременности увеличение концентрации ХГЧ происходит медленнее.
Низкий ХГЧ может быть при более поздней овуляции и, соответственно, позже наступившей беременности, при внематочной беременности, неразвивающейся беременности, угрозе прерывания, при хронической недостаточности функции плаценты.
Повышение уровня ХГЧ встречается при многоплодной беременности, у пациенток с сахарным диабетом, при раннем токсикозе, при применении препаратов ХГЧ для стимуляции овуляции или в цикле ЭКО, при патологии в развитии плода, при опухолях плацентарной ткани.
Пренатальный скрининг – это комплекс специальных исследований, которые проводятся всем будущим мамам для выявления пациенток, относящихся к группе высокого риска развития врожденных пороков у плода.
Цель пренатального скрининга – отбор беременных женщин, которым необходимо более детальное обследование, в частности, так называемая инвазивная диагностика (оперативная, т.е. подразумевающая «вторжение» в полость матки с целью получения биологического материала) – биопсия ворсин хориона и амниоцентез (забор через прокол живота околоплодных вод).
Методы инвазивной диагностики абсолютно точно показывают, есть ли у плода генетические аномалии. Однако их использование сопряжено с определенным риском – угрозой прерывания беременности, развития резус-конфликта при отрицательном резусе крови беременной женщины, инфицирования плода и некоторыми другими. Поэтому эти исследования проводят только женщинам, у которых риск аномалий плода очень высок. Скрининговые же исследования абсолютно безопасны и могут быть проведены у всех пациенток для отбора групп высокого риска.
В настоящее время для выявления пороков развития плода проводят комбинированный скрининг, в который включены ультразвуковые исследования и биохимические показатели крови – специальные гормоны и белки, концентрация которых значительно изменяется в крови беременных женщин, если плод болен.
Во время беременности проводится 2 биохимических скрининга – в I триместре беременности и во втором триместре.
Это исследование проводится строго в сроки с 11 по 14 неделю беременности. С помощью этого теста в I триместре беременности рассчитываются риск обнаружения у плода синдромов Дауна и Эдвардса и некоторых других генетических аномалий. Для точной диагностики исследование крови всегда проводят после ультразвукового исследования плода. Это необходимо для уточнения срока беременности, обнаружения многоплодной беременности, выявления видимых нарушений развития плода и плаценты.
В первом скрининге анализируются 2 показателя крови (поэтому скрининг I триместра беременности еще называют двойным тестом):
свободная ß-субъединица хорионического гонадотропина человека (ХГЧ);
РАРР-А, плазменный белок А, связанный с беременностью. Он вырабатывается наружным слоем плаценты, концентрация его постепенно увеличивается в течение периода вынашивания. Наибольший рост этого показателя отмечается в конце беременности.
Низкий уровень РАРР-А может свидетельствовать о хромосомной патологии плода, угрозе выкидыша на раннем сроке или остановке развития беременности, о возможном неблагополучном течении второй половины беременности – внутриутробной задержке развития плода, высоком риске гестоза (осложнения беременности, которое проявляется повышением артериального давления, наличием отеков, белка в моче).
Очень низкий уровень РАРР-А белка может быть при так называемом синдроме Корнелии де Ланж, который проявляется грубыми пороками развития сердца и конечностей, отставанием умственного и физического развития у ребенка.
Расчет рисков генетических аномалий у плода производится с помощью специальных компьютерных программ. Простых значений содержания РАРР-А и ХГЧ в крови беременной женщины недостаточно для того, чтобы решить, повышен ли риск аномалий у плода. Абсолютные значения содержания гормонов и белков в крови должны быть пересчитаны в относительные величины, так называемые МоМ, показывающие, насколько данный показатель отклоняется от среднего для данного срока беременности. Таким образом, если значение МоМ у пациентки близко к единице, значит, оно совпадает со средним значением для всех беременных женщин на данном сроке. В норме значения МоМ должны быть в интервале от 0,5 до 2.
Отклонения от нормы. При различных аномалиях плода значения МоМ отклонены от нормы, существуют специальные профили, характерные для определенных генетических синдромов.
Так, при синдроме Дауна свободный ХГЧ повышается до 2 МоМ и выше, а РАРР-А снижается до 0,48 МоМ. При синдроме Эдвардса – это заболевание, характеризующееся множественными пороками плода при наличии у него дополнительной 18-й хромосомы – оба показателя находятся примерно на уровне 0,2 МоМ. При синдроме Патау – появление у плода дополнительной 13-й хромосомы, что сопровождается множественными пороками развития – на уровне 0,3–0,4 МоМ.
На бланке анализа, кроме цифр МоМ, обозначают также индивидуальные риски отдельно для нескольких патологий. Например, результат может быть представлен в таком виде: риск синдрома Эдвардса 1:1600, риск синдрома Дауна 1:1200. Эти цифры показывают, к примеру, что вероятность рождения ребенка с синдромом Дауна составляет 1 на 1200 родов.
Биохимический скрининг второго триместра проводится в сроки от 16 до 20 недель беременности (оптимальный период – 16–18 неделя), включает в себя определение общего хорионического гонадотропина (ХГЧ), гормона эстриола и белка альфа-фетопротеина АФП и называется тройным тестом. В некоторых коммерческих лабораториях для большей точности проводят также определение гормона ингибина А.
Тройной тест позволяет в 80?% выявить пороки развития нервной трубки, т.е. позвоночника, спинного и головного мозга, а также некоторые генетические синдромы (синдромы Дауна, Эдвардса, Клайнфельтера).
Альфа-фетопротеин (АФП) – это белок, вырабатываемый при беременности сначала в желточном мешке, а затем в печени и желудочно-кишечном тракте плода. Концентрация альфа-фетопротеина растет постепенно, по мере увеличения срока беременности, достигая максимума на 32–34-й неделе, а затем постепенно снижается.
Отклонения от нормы. Повышенный уровень АФП в крови беременной женщины может быть при многоплодной беременности, при дефектах нервной трубки плода, при пупочной грыже, патологии развития пищевода и двенадцатиперстной кишки. При синдроме Дауна и синдроме Эдвардса уровень АФП обычно снижается меньше 0,5 МоМ.
Эстриол свободный – главный гормон беременности, его концентрация резко возрастает в период вынашивания плода. Эстриол вырабатывается плацентой и обеспечивает усиленный кровоток по сосудам матки, обеспечивает активное развитие протоков молочных желез и подготовку их к лактации.
Скрининг второго триместра определяет количество эстриола, не связанного с белками крови, т. е. свободного. При нормальном течении беременности его уровень прогрессивно растет и отражает функцию плаценты и степень благополучия плода. При ухудшении состояния плода может наблюдаться резкое падение этого показателя. В норме концентрация эстриола изменяется в зависимости от срока беременности, постепенно увеличиваясь от 0,45 до 40 нмоль?/?л.
Отклонения от нормы. Низкий уровень эстриола отмечается при синдроме Дауна, внутриутробной инфекции, угрозе прерывания беременности, нарушении функции плаценты, проявляющейся в недостаточном транспорте к плоду кислорода и питательных веществ с кровью, при приеме некоторых лекарственных препаратов, например, глюкокортикоидных гормонов – МЕТИПРЕДА, ПРЕДНИЗОЛОНА И ДЕКСАМЕТАЗОНА, антибиотиков. Именно поэтому для правильной интерпретации результатов биохимического скрининга обязательно нужно указывать лекарственные препараты, которые принимала женщина во время беременности, дозы и сроки их приема.
Повышение уровня эстриола свободного отмечается при многоплодной беременности, нарушениях функции печени у будущей мамы, а также при вынашивании крупного плода.
Ингибин А. Гормон вырабатывается в яичниках, плаценте и плодных оболочках. В норме концентрация ингибина А увеличивается до 10-й недели беременности, а затем снижается.
В норме уровень ингибина А также изменяется с увеличением срока беременности – от 150 пг?/?мл в ранние сроки до 1246 пг?/?мл в 9–10 недель, затем концентрация гормона начинает снижаться и в 18 недель беременности составляет от 50 до 324 пг?/?мл.
Отклонения от нормы. При синдроме Дауна уровень ингибина А повышается. На концентрацию ингибина А также могут оказывать влияние внешние факторы, к примеру, средний уровень ингибина А у курящих женщин повышен, при высокой массе тела – снижен. При расчете рисков программой проводится коррекция значений с учетом этих факторов.
Расчет степени риска пороков развития производится так же, как при скрининге I триместра беременности: сначала рассчитывают степень отклонения МоМ, а затем возможную степень риска.
Щитовидная железа вырабатывает важнейшие для организма человека гормоны – тироксин и трийодтиронин. Гормоны щитовидной железы требуются для нормального внутриутробного развития всех органов и систем плода, в первую очередь головного мозга и сердечно-сосудистой системы. Они особенно важны для формирования и поддержания интеллекта будущего ребенка. Во время беременности на материнскую щитовидную железу ложится большая нагрузка, в связи с чем она немного увеличивается в размере и начинает работать более интенсивно.
Обследование на гормоны щитовидной железы проводят не всем будущим мамам. Обычно их назначают пациенткам, которые раньше страдали заболеваниями щитовидной железы, а также женщинам, которые отмечают во время беременности сильную усталость, сонливость, выпадение волос, ломкость ногтей, сухость кожи, сниженное артериальное давление, одышку, отеки, избыточную прибавку веса. Это признаки сниженной функции щитовидной железы.
Отклонение от нормы. Чаще всего во время беременности отмечается недостаточность функции щитовидной железы, но может быть и противоположное состояние – избыточная выработка гормонов, так называемый гипертиреоз. Он может приводить к преждевременным родам, т.е. родам ранее 37 недель беременности, гестозу второй половины беременности, характеризующемуся повышением артериального давления, отеками и появлением белка в моче, а также к порокам развития новорожденного и низкому весу плода.
Если беременная женщина страдает гипотиреозом, т.е. снижением функции щитовидной железы, у нее высок риск прерывания беременности на ранних сроках, внутриутробной гибели плода, рождения ребенка с нарушениями развития самых разных органов и систем, с умственной отсталостью.
Для оценки функции щитовидной железы во время беременности исследуют следующие гормоны:
Тиреотропный гормон (ТТГ) – это гормон, который вырабатывается в головном мозге и стимулирует образование гормонов в щитовидной железе. Нормальное его значение колеблется в интервале от 0,4 до 4,0 мЕд?/?л, однако у беременных женщин показатель должен составлять 0,4? – 2,0 мЕд?/?л.
Тироксин свободный (Т4 свободный) – это основной гормон, вырабатываемый щитовидной железой. Главной его функцией является увеличение скорости обмена веществ в органах и тканях. Нормальная концентрация гормона в крови составляет от 9 до 22 пмоль?/?л и во время беременности немного снижается. Нормой для будущих мам является уровень Т4 от 8 до 21 пмоль?/?л.
Трийодтиронин (Т3 свободный) – это гормон, вырабатываемый щитовидной железой, выполняющий те же функции, что и Т4 свободный. Т3 является более активным гормоном в сравнении с Т4, однако концентрация его в крови ниже и составляет от 2,6 до 5,7 пмоль?/?л, и во время беременности эти значения не меняются.
В некоторых случаях врач-эндокринолог назначает также антитела к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (АТ-ТПО). Эти белки появляются в крови при нарушении функции щитовидной железы, при воспалительных заболеваниях щитовидки.
Плацентарный лактоген. Это гормон вырабатывается плацентой. Концентрация его постепенно увеличивается, начиная с 4–5-й недели до 33–34-й недели. Снижение содержания плацентарного лактогена в крови свидетельствует о формировании недостаточности функции плаценты, а его крайние нижние значения говорят об угрозе выкидыша или гибели эмбриона. В норме уровень этого гормона увеличивается с 0,05 мг?/?л на ранних сроках до 11,7 в 38–40 недель.
Отклонение от нормы. Важно, что уменьшение уровня этого гормона предшествует клиническим проявлениям угрозы прерывания беременности и неблагополучия плода. Определение плацентарного лактогена проводится только женщинам, имевшим ранее более 2 самопроизвольных прерываний беременности на различных сроках.
Повышение концентрации плацентарного лактогена может отмечаться при многоплодной беременности, сахарном диабете у будущей мамы, конфликте по резус-фактору.
Прогестерон. Прогестерон – это один из основных гормонов беременности. На ранних сроках он вырабатывается желтым телом, которое образуется в яичнике на месте овулировавшего фолликула, а после 12 недель – плацентой. Содержание прогестерона в крови беременной женщины увеличивается постепенно, повышаясь примерно в 2 раза к 7–8-й неделе, а затем возрастая постепенно до 37–38 недель. Нормальный уровень этого гормона необходим для наступления беременности и ее развития в первые недели, он снижает тонус матки, улучшает ее кровоснабжение; на более поздних сроках участвует в подготовке молочных желез к кормлению малыша.
Концентрация прогестерона в норме увеличивается в течение беременности с 9 нмоль?/?л на ранних сроках до 770 нмоль?/?л в третьем триместре.
В основном определение данного гормона в крови проводят на ранних сроках при беременности, наступившей после ЭКО (экстракорпорального оплодотворения), пациенткам с признаками угрозы прерывания беременности, а также тем женщинам, у которых ранее отмечались выкидыши на ранних сроках.
Отклонение от нормы. При низком уровне прогестерона не происходит полноценного прикрепления плодного яйца в полости матки, повышается тонус мышц матки и происходит прерывание беременности.
Повышение прогестерона бывает на фоне приема препаратов, направленных на сохранение беременности, а также при нарушениях функции плаценты.
источник
Во время беременности происходят изменения во всем организме, но один из самых важных органов при беременности – щитовидная железа, конечно же, после репродуктивной системы. Хотя их функции тесно связаны между собой и правильное развитие малыша, его умственные способности зависят от правильной работы щитовидки беременной, нормального гормонального фона.
Тема важная и с ней стоит ознакомиться, чтобы не впадать в панику, например, после получения на руки заключения УЗИ или анализа крови на гормоны щитовидной железы во время беременности и на этапе планирования.
- Как работает щитовидная железа
- Регуляция работы щитовидки при беременности в норме и при заболеваниях ЩЖ
- Гормоны щитовидной железы при беременности
- УЗИ ЩЖ во время беременности
- Изменения гормонов щитовидной железы при беременности
- Почему снижается ТТГ и является ли это нормой
- Недостаток йода при беременности: как влияет на беременность и что делать
- Симптомы гипотиреоза
- Симптомы гипертиреоза
- Кому нужно сдавать ТТГ на этапе планирования беременности
- Гипотиреоз и беременность
- Что нужно знать о щитовидной железе беременным
- Особенности лечения
Если рассматривать вопрос совсем упрощенно, то основная задача щитовидной железы – вырабатывать гормон тироксин. Этот гормон действует на все клетки тканей организма и выступает регулятором обменных процессов. При нарушении работы щитовидной железы происходит много патологических изменений, которые при беременности касаются не только женщины, но и плода.
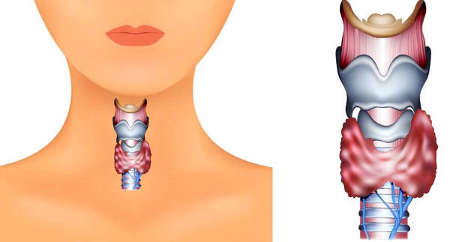
Щитовидная железа достаточно маленькая, расположена поверхностно на передней поверхности шеи. Ее легко пропальпировать. Поэтому любые изменения: увеличение, узлы, участки плотной ткани могут быть определены при ручном обследовании. УЗИ делают для уточнения диагноза. Glandula thyreoidea – имеет форму бабочки: два крыла и перешеек.
Работу щитовидной железы регулирует еще одна железа – гипофиз посредством тиреотропного гормона (ТТГ). Работу гипофиза в свою очередь регулирует гипоталамус. И на все эти взаимодействия и связи еще оказывает влияние центральная нервная система.
Если щитовидная железа выделяет достаточное количество гормонов Т₃ и Т₄, то гипофиз определяет их концентрацию, как нормальную и выделяет то количество стимулирующего гормона ТТГ, которого будет достаточно для поддержания стабильного уровня гормонов щитовидки. Это равновесие происходит в норме.
Если в организме произошли патологические процессы, в результате которых щитовидная железа синтезировала меньше гормонов, то гипофиз выпускает в кровь больше ТТГ, тем самым стимулируя работу щитовидной железы в разрезе синтеза гормонов. В ряде случаев повышенный уровень ТТГ сопровождается повышенной концентрацией тироксина (Т₄). Если эта ситуация сможет компенсироваться на этой стадии, то имеет место субклинический гипотиреоз – клиники, жалоб и проявлений заболевания нет, но ТТГ повышен, а гормоны щитовидной железы пока в норме. Нормальный уровень Т₃ и Т₄ поддерживаются только благодаря активной стимуляции ЩЖ гипофизом посредством ТТГ.
В определенный момент резервы щитовидной железы истощаются, и в крови наблюдается повышение ТТГ и низкий уровень тироксина – Т₄. Это и будет недостаточная функция щитовидной железы – гипотиреоз.
При обратной ситуации высокая концентрация гормонов щитовидной железы приводит к снижению выработки гипофизом гормона стимулятора – ТТГ. Эта ситуация называется гипертоксикоз: снижается ТТГ и повышается тироксин.
Во время беременности в первую очередь важен уровень гормона ТТГ, потому как при определении концентрации только тироксина (который будет в пределах нормы), можно ложно придти к заключению, что с организмом беременной все нормально. А в это время ТТГ может быть повышен и щитовидная железа у беременной будет работать на гране своих возможностей, только чтобы поддержать нормальный уровень Т₃ и Т₄.
В то же время, если уровень ТТГ будет нормальным, то и гормоны ЩЖ также будут в пределах нормы. Если ТТГ повышен или понижен, тогда исследуют Т₄ и Т₃.
Если проводится обследование беременной женщины, ей дают направление на исследование ТТГ и тироксина – Т₄ свободного. Это делают для того, чтобы женщину больше не направлять сдавать анализы, сводя к минимуму психологический стресс перед сдачей анализов, если уровень ТТГ за границами нормы (повышен или понижен).
Существует два показателя тироксина: свободный и связанный. Дело в том, что гормоны не просто растворены в плазме, а связаны с белками переносчиками. Большая доля тироксина связана с переносчиком. Менее 1% всего тироксина находится в свободном состоянии. Именно свободный гормон оказывает свое действие. Поэтому определяется свободная фракция тироксина.
Трийодтиронин –Т₃ рутинно не определяют, только строго по показаниям.
Есть еще один показатель, который назначается достаточно часто – антитела к тиреопероксидазе (АТ-ТПО). Это белки организма, которые вырабатываются в результате аутоиммунных процессов, их действие направлено против щитовидной железы и разрушают ее ткань. Высокий титр антител не должен пугать, так как процесс разрушения достаточно длительный и снижение функции щитовидной железы может не наступить в течение всей жизни. Повышенный уровень АТ-ТПО – это повод регулярно контролировать ТТГ (1 раз в 3 месяца).
Поверхностное расположение щитовидной железы позволяет руками обследовать орган. УЗИ щитовидной железы при беременности делать можно, но исследование не имеет смысла без определения ТТГ, и осмотра эндокринолога. То есть ультразвуковой метод исследования назначается для уточнения диагноза, если эндокринолог видит увеличение или определяет узлы при пальпации.
В норме объем щитовидной железы у женщин до 18 см³. Узлом считается образование, размер которого превышает 1 см в диаметре. Если такой узел обнаружен на УЗИ, то желательно его пропунктировать и убедиться, что процесс не онкологический.
Наша страна находится в эндемической зоне: легкий и средний дефицит йода присутствует практически у каждого. Поэтому, если гормоны щитовидной железы в норме, то с такими узлами обычно ничего не делают.
Во время беременности снижается уровень ТТГ. Норма для «небеременного» организма – 0,4-4 мЕд. У беременных норма ТТГ ниже:
Гормональный фон при беременности меняется, но меняется не совсем одинаково. Бывают случаи, когда хорионический гонадотропин очень сильно стимулирует щитовидную железу и уровень ТТГ может быть меньше, чем 0,1 мЕд. В такой ситуации, если нет сильного токсикоза, беременность нормально развивается, нет выраженной тахикардии (более 140 ударов в минуту) это может быть гестационный гипертиреоз, который не требует лечения. Но всегда нужно быть настороженными в отношении истинного тиреотоксикоза. Если уровень ТТГ очень низкий и есть жалобы, тогда нужно сдать анализ крови на антитела к рецепторам ТТГ, он называется АТ-р-ТТГ. Если эти антитела не обнаружены, то запредельное снижение ТТГ связано с беременностью, а не с диффузным токсическим зобом.
Если йода в пище достаточно, то лекарственные препараты в виде Йодомарина назначать во время беременности не обязательно. Но проживание в эндемических районах предусматривает назначение препаратов йода на этапе планирования и до конца третьего триместра. Если женщина, будучи беременной, отправляется отдыхать на берег моря, то пища, которая выращена на побережье, уже богата этим элементом. Тогда употребление йода в таблетках не требуется. Если вы проживаете или поехали на отдых в страну, где принята программа универсального йодирования соли, то дополнительное назначение препаратов йода так-же не нужно.
Если женщина во время беременности не принимала дополнительно таблетированный йод и проживала на землях с недостаточным содержанием йода в почве, то не обязательно, что дефицит сможет повлиять на умственные способности малыша. Скорее всего, щитовидка беременной постарается компенсировать йододефицит, может увеличиться в размерах, чтобы больше йода захватывать из крови и обеспечить необходимое количество гормонов для себя и малыша. В редких случаях может наступить гипотиреоз.
- морская капуста;
- все виды морских рыб и моллюски;
- кальмары;
- креветки.
На этапе планирования беременности суточная норма йода для женщины 150 мкг в сутки, для беременной 250 мкг, после родов во время лактации – 250-300 мкг.
С 16 недели беременности щитовидная железа плода начинает функционировать, поэтому на этом сроке йод необходим уже не только маме, но и малышу.
Народная мудрость рекомендует добавлять йод в молоко и пить беременной. Делать этого нельзя категорически. 1 капля спиртового раствора йода – практически годовая норма для организма и несет непредсказуемый эффект, поэтому не экспериментируйте со своей щитовидной железой. Также во время беременности нежелательно мазать горло раствором Люголя, делать йодные сетки и применять отхаркивающие препараты, которые в составе имеют йод.
Процессы, связанные с гипотиреозом, характеризуются замедлением метаболизма в организме у беременной женщины.
- забывчивость;
- усталость;
- раздражительность;
- депрессия;
- неспособность сосредоточиться;
- редкие волосы;
- выпадение волос на голове и теле;
- непереносимость холода;
- повышенный холестерин;
- увеличенная щитовидная железа;
- опухшие веки;
- периодические пересыхания в горле и кашель;
- затрудненное глотание;
- хрип и изменение тембра голоса;
- снижение частоты сердечных сокращений;
- бесплодие (именно поэтому при ЭКО обязательно обследуют щитовидную железу и ее гормоны);
- нерегулярный менструальный цикл;
- запоры;
- снижение мышечного тонуса;
- мышечные судороги.
Повышенная функция щитовидной железы при беременности характеризуется симптомами, которые возникают вследствие повышения метаболических процессов.
- раздражительность;
- агрессивность;
- бессонница;
- утомляемость;
- сильно секутся волосы и выпадают;
- влажная кожа и ломкие ногти;
- снижение веса;
- повышенная потливость;
- на лице появляется яркий румянец;
- пучеглазие;
- повышение аппетита;
- постоянно повышенная температура;
- частое сердцебиение;
- нерегулярный менструальный цикл;
- склонность к поносам;
- дрожание пальцев и век;
- беременность наступает, но часто прерывается;
- костная система становится хрупкой.
Беременность при гипертиреозе часто убирает симптомы повышенной функции щитовидной железы, за счет повышенной потребности в гормонах беременного организма и увеличения объема крови. Кроме этого с началом беременности снижается активность иммунной системы, за счет этого и снижаются явления аутоиммунных процессов, связанных со щитовидной железой.
Гипотиреоз и гипотиреоз не являются противопоказанием к беременности, но подготовка на этапе планирования становится очень важной. При обоих заболеваниях, если беременность наступила, и женщина не знала о нарушении здоровья со стороны ЩЖ, возможности для лечения есть.
Сдать анализ крови на ТТГ рекомендовано если:
- возраст старше 30 лет;
- зафиксировано увеличение щитовидной железы;
- в анамнезе были заболевания щитовидной железы;
- проводилась лучевая терапия на область головы или шеи;
- повышен уровень холестерина в крови;
- происходит прием препаратов лития, интерферонов, кордарона;
- диагностированы аутоиммунные и ревматоидные заболевания (артрит, системная красная волчанка), сахарный диабет 1 типа; пернициозная пневмония, болезнь Аддисона;
- у родственников есть заболевания щитовидной железы.
На этапе планирования беременности при гипотиреозе нужно определить концентрацию ТТГ, при необходимости скорректировать и привести к норме (менее 2,5). Как только подтверждается беременность, дозировка препаратов левотироксина повышается на 30-50%. Например, если на этапе планирования женщина принимает Эутирокс в дозе 100 мкг, то необходимая суточная доза 150 мкг. После родов доза снижается до исходной, которая была на этапе планирования беременности. Во время беременности контроль ТТГ происходит с периодичностью 4-6 недель.
- Отправная точка в диагностике заболевания щитовидной железы при беременности – уровень ТТГ.
- УЗИ щитовидной железы проводится только по показаниям.
- При назначении Йодомарина суточная доза – 200 мкг в сутки, если доктор не назначил по-другому. Принимать препарат нужно на протяжении всей беременности и периода кормления грудью. Если вы отдыхаете на море, по согласованию с доктором препарат временно отменяют.
- Если был назначен L-тироксин (Эутирокс), никаких экспериментов с дозой и кратностью приема проводить нельзя.
L-тироксин принимается натощак, минимум за 30 минут до приема пищи. Если принимать препарат после завтрака или непосредственно перед употреблением пищи, необходима доза полностью в организм не поступит. Это идентичный гормон, который вырабатывает щитовидная железа, негативного влияния на органы пищеварения он не оказывает.
Если вы принимаете параллельно поливитамины для беременных, то их нужно перенести на более поздний прием: днем или вечером. Соли кальция или железа будут препятствовать всасыванию Эутирокса.
источник