Холестаз беременных — синдром, который характеризуется застоем и уменьшением поступления в двенадцатиперстную кишку желчи, вследствие нарушения ее секреции.
Пусковым фактором для развития данного состояния является беременность, сопровождающаяся увеличением выработки желчи, повышением нагрузки на организм женщины, и мощная гормональная перестройка (повышенная выработка прогестерона, плацентарных гормонов и эстрогена).
Желчь вырабатывается в клетках печени, а затем через печеночные протоки и желчный пузырь попадает в 12-перстную кишку, где отвечает за переваривание и всасывание жиров и частично нейтрализует бактерии.
Основным признаком, сопровождающим холестаз беременных (фото ниже), является сильнейший зуд ладоней и/или стоп, возникающий или усиливающийся в ночное время, а затем распространяющийся по всему телу. После родов симптомы обычно исчезают.
Среди беременных третьего триместра данную патологию обнаруживают достаточно часто. Однако своевременное обращение к врачу и адекватное лечение позволяет избежать грозных осложнений для матери и ребенка.
Причины возникновения холестаза беременных многообразны.
Основными из них являются определенные климатические условия (чаще возникает у жительниц Скандинавских стран, Боливии, Китая и Чили), сезонность и наследственность.
Второстепенными: заболевания печени, алкоголизм, цирроз, опухоли, сердечная недостаточность, прием медикаментов.
Факторы риска (эти факторы могут спровоцировать развитие болезни):
- Многоплодная беременность.
- Холестаз при предыдущих беременностях.
- Беременность с помощью ЭКО.
- Заражение паразитами.
- Травма печени во время настоящей беременности.
- Сниженный иммунитет.
Женщины, имеющие вышеперечисленные особенности, должны особо тщательно следить за своим здоровьем и при появлении малейших симптомов сразу обращаться к врачу.
Признаки или симптомы холестаза проявляются обычно в третьем, реже во втором триместре беременности:
- Как указывалось выше, основным проявлением данной патологии является нестерпимый зуд ладоней и стоп, который затем охватывает все тело. Зуд усиливается в ночные часы и может быть настолько сильным, что женщина расчесывает кожу до крови.
- Не менее часто больные отмечают обесцвечивание кала, что связано с нарушением всасывания желчи в кишечнике. При этом стул может быть жидким и иметь неприятный запах.
- Желтушность кожных покровов и слизистых.
- Образование ксантом. Ксантомы — плоские либо немного приподнятые мягкие желтоватые образования, располагающиеся вокруг глаз, на молочных железах, сгибательных поверхностях суставов. Их появление связано с нарушением всасывания липидов. После нормализации состояния ксантомы бесследно исчезают.
- Гиповитаминоз. Из-за нарушения всасывания жиров происходит прекращение всасывания жирорастворимых витаминов (А,D,Е, К) и, как следствие, снижение остроты зрения, ломкость костей, слабость и так далее.
- Похудание. Результат нарушения всасывания и усвоения жиров.
- Моча приобретает темно-коричневый цвет.
После лечения и родов холестаз беременных и его симптомы исчезают в течение нескольких недель.
В зависимости от локализации процесса выделяют:
- Внутрипеченочный холестаз беременных. То есть нарушения происходят на уровне клеток печени.
- Внепеченочный холестаз. Нарушение оттока на уровне крупных желчевыводящих протоков.
В соответствии с наличием/отсутствием желтухи:
- Острый — симптомы появляются внезапно.
- Хронический- характеризуется длительным течение с периодами обострения и затихания (ремиссии).
В соответствии с наличием/отсутствием цитолиза (разрушением гепатоцитов):
В зависимости от патогенеза (механизма развития холестаза):
- Сбои в поступлении желчи в двенадцатиперстную кишку.
- Нарушение оттока желчи.
- Нарушение транспортировки компонентов желчи.
Несвоевременно проведенное лечение холестаза может привести к грозным последствиям, таким как:
- Цирроз печени.
- Преждевременные роды.
- Внутриутробная гобель плода.
- Печеночная недостаточность.
- Возникновение холестаза при последующих беременностях.
- Образование камней в желчном пузыре.
- Гибель ребенка после рождения.
Для диагностики данного синдрома применяют следующие методы:
- Компьютерная томография.
- Эндоскопическая холангиография (исследование желчных протоков с помощью эндоскопа).
- МРТ.
- Биопсия печени.
Распознавание холестаза беременных — трудоемкий процесс, ведь данное состояние легко спутать с жировым гепатозом беременной, вирусным гепетитом или HELLP-синдромом.
Однако опытный врач без проблем определит холестаз беременных, лечение в этом случае поможет избежать осложнений и приведет к скорому выздоровлению.
Чтобы до минимума снизить риск мертворождения,женщину родоразрешают на сроке 36-37 недель.
До этого срока проводят терапию, направленную на уменьшение проявлений заболевания (в частности зуда) и восстановление функций печени.
Такими препаратами является урсосан (уменьшает зуд и нормализует функциональное состояние печени) или глюкокортикостероиды (дексаметазон). Также врач может порекомендовать применение растительных препаратов (расторопша). Независимо от выбора лекарства, состояние женщины и плода постоянно контролируют.
Медикаментозное лечение может сочетаться с проведением гемосорбции и плазмофереза.
Нарушения, связанные с гиповитаминозом, компенсируют приемом поливитаминов.
При холестазе достаточно высок уровень послеродовых кровотечений, а потому на протяжении всего лечения, вплоть до родов, назначают витамин К. После родов этот витамин назначают новороженому.
Для уменьшения зуда рекомендуются компрессы с ромашкой, календулой или оливковым маслом, увлажняющие лосьоны и ношение свободной хлопковой одежды. Также могут помочь отвлекающие компрессы со льдом на ладони или ступни и сон в хорошо проветриваемом прохладном помещении.
При холестазе женщина должна придерживаться строгой, но сбалансированной диеты. Из рациона необходимо исключить:
- Цветную и брюссельскую капусту.
- Яйца.
- Дыню.
- Редис, авокадо, оливки.
- Чай, желчегонные чаи, кофе.
- Маринованные продукты.
- Алкоголь.
- Майонез.
- Жирные и жаренные блюда.
- Мороженное.
- Сливочное масло.
- Кисломолочные продукты.
Питаться нужно малыми порциями, но часто. Употреблять много жидкости, включить в рацион побольше свежих овощей, фруктов, каш. Можно принимать свежевыжатые соки, мед и хлеб с отрубями. Также рекомендуется заменить тяжелые животные жиры небольшим количеством растительного масла.
Профилактика данного состояния сводится к:
- Ведению здорового образа жизни.
- Правильному питанию.
- Своевременному лечению патологий, что могут привести к холестазу.
- Регулярному посещению врача.
- В случае холестаза во время предыдущих беременностей необходима строгая диета и исключение оральных контрацептивов, содержащих эстрагены.
- Избавлению от паразитов.
Холестаз беременных, отзывы это подтверждают, — опасное заболевание, а потому при появлении настораживающих симптомов стоит немедленно обратиться к врачу!
источник
Во время вынашивания ребёнка организм женщины подвергается огромным нагрузкам. На развитие новой жизни требуется много витаминов, кислорода и питательных веществ. Беременность хоть и естественный процесс, но сопряжён с высоким риском для здоровья будущей матери. Иногда, у женщины возникает вид гестационного дерматоза – холестаз.
Холестаз – серьёзная патология при беременности, требующая немедленного лечения. Носит наследственный характер и чаще развивается у рожениц, принимавших оральные контрацептивы и антибиотики. Как же устранить и предотвратить появление патологии?
Холестаз беременных – это нарушение прохождения желчи по желчным каналам, что влечёт за собой увеличение концентрации желчных кислот в крови женщины. Из-за этого нарушается обменный процесс в печени, происходит дистрофическое поражение тканей органа. Вовремя выявленный диагноз позволяет начать лечение и предотвратить возникновение осложнений.
Распространённость болезни от 0,1 до 2 % на территории России, больший процент приходится на северную часть.
- в странах Южной Америки;
- Скандинавии;
- Китае;
- Дании;
- Исландии.
Врачи считают, что в группе риска женщины, где холестаз наблюдается в нескольких поколениях, а так же имеющих этническую принадлежность. Возникает в последнем триместре, реже во втором.
Выделяют основные причины возникновения:
- многоплодная беременность;
- сниженный иммунитет;
- наличие паразитов в организме;
- зачатие при помощи ЭКО;
- болезни печени;
- проблемы с сердечно-сосудистой системой;
- воспаления в желчном пузыре;
- инфекционные болезни;
- смещение внутренних органов.
Если желчеотток скапливается вне печени – это внепеченочный холестаз. Основные симптомы:
- Зуд на ладонях и подошвах ног.
- Урина приобретает тёмный оттенок.
- Каловые массы становятся светлого цвета.
- Желтушные проявления на коже, языке и глазных яблоках.
Больше всего роженицу беспокоит зуд, который постоянно усиливается, особенно в период сна. Это откладывает отпечаток на эмоциональном состоянии, женщина становится нервной и уставшей.
Внутрипеченочный холестаз – локализация жёлчи внутри печени. При беременности именно эта форма чаще возникает у женщин.
Иногда приводит к развитию эпителиальных опухолей:
- Гепатоцеллюлярная карцинома – печёночно-клеточный рак. Обычно возникает из-за цирроза печени, гепатита В, С, наследственности.
- Холангиоцеллюлярная – рак внутрипеченочных жёлчных протоков. Подразделяется на три формы: массивный, внутрипотоковый, инфильтрирующий, внутрипротоковый.
Это тяжёлые формы опухоли, которые могут развиваться при игнорировании лечения холестаза беременной. Для предотвращения врачи настоятельно рекомендуют пройти полное обследование перед зачатием, чтобы выявить возможные наследственные предрасположенности и принять меры.
Заболевание имеет две формы:
- Острая (краткосрочная) – развивается быстро с проявлением симптомов.
- Хроническая (долгосрочная) – протекает на протяжении длительного времени, зачастую не тревожа женщину. Иногда возникают острые приступы.
Различают разновидности по нескольким пунктам:
- По симптомам бывает: желтушный – лимонный оттенок приобретает кожа, глазные яблоки и слизистая оболочка рта. Безжелтушный – при отсутствии окрашивания.
- По способу разрушения клеток печени: безцитолизный и цитолизный.
По характеру возникновения – патология (проток желчи замедлен), недуг (задержка выработки желчных ферментов, заболевание (нарушение протока желчи в отросток 12-три перстный отросток кишечника).
Внутрипеченочный холестаз подразделяется на три степени:
- легкая – несильный кожный зуд, угроза осложнений минимальна и поддаётся лечению;
- средняя – симптомы более ярко выражены, резкий зуд. Часто развивается фетопланцентарная недостаточность, задержка развития ребёнка;
- тяжёлая – увеличенное количество ферментов, возникают симптомы нарастающей коагулопатии. При такой степени большой риск внутриутробной тяжёлых осложнений и гибели плода, рекомендовано прервать беременность.
Основной симптом при холестазе – зуд на ладонях, на подошвах ног. Болезнь не обладает яркими признаками, протекает медленно, постепенно поражая ткани печени. Чаще возникает в конце третьего триместра, гораздо реже во втором. Но при комплексных изменениях можно заподозрить развитие патологии.
Кожные покровы страдают в первую очередь, появляется сыпь и зуд на руках, ладонях и ступнях ног. Затем распространяется на спину, грудь и живот. Иногда возникают экскориации (расчёсы), на месте которых могут образоваться гнойнички. Наибольший дискомфорт наступает ночью, неприятный зуд беспокоит и нарушает покой. В совокупности это негативно сказывается нервной системе: женщина не может нормально выспаться и отдохнуть, постоянно находится в напряжении и испытывает стресс. В свою очередь, стресс отрицательно влияет на ребёнка.
Цвет дермы приобретает нездоровый лимонный оттенок из-за большого количества билирубина в крови. Это происходит после двух недель усиленного зуда.
Цвет испражнений может так же свидетельствовать о заболевании. При холестазе кал приобретает светлый оттенок. Консистенция жидкая, запах резкий и неприятный. Развивается стеаторея – переизбыток жира, из-за дефицита жёлчного секрета.
Одновременно с перечисленными симптомами наблюдаются следующие изменения:
- урина становится тёмной из-за большого количества уробилиногена;
- болевые ощущения в животе в области правового межреберного пространства;
- ·повышение температуры тела;
- общее недомогание: слабость, вялость, апатия;
- авитаминоз, что повышает риск заразиться ОРВИ, ОРЗ, гриппом;
- мигрень;
- изжога и вздутие живота;
- метеоризм;
- дискомфорт в пояснице;
- диарея;
- отдышка;
- резкая смена настроения.
С течением болезни симптомы нарастают и приносят больший дискомфорт, боль.
Холестаз в гестационный период негативно влияет на роженицу и ребёнка.
На ранних сроках
Заболевание не возникает в начале беременности. Самый ранний срок развития холестазе – 28 неделя беременности.
При игнорировании лечения, патология несёт следующие угрозы для ребёнка:
- отставание в развитии из-за недостатка витаминов и питательных веществ;
- отклонения в работе ЖКТ;
- гипоксия;
- проблемы в функционировании нервной системы;
- плохой слух;
- внутриутробная гибель.
При тяжёлых степенях холестаза встаёт вопрос о прерывании беременности.
- сниженный иммунитет;
- рецидив при следующих беременностях;
- возникновение конкрементов в желчном пузыре.
На поздних сроках
Именно в последнем триместре чаще наблюдается холестаз. Последствия для ребёнка могут быть теми же самыми, что и на более ранних сроках: гипоксия и удушье, дефицит витаминов, что способствует отставанию в развитии и преждевременным родам. Высокий риск мертворождения или же смерти сразу после родов при тяжёлой степени болезни.
У женщины тяжёлый послеродовой период, авитаминоз, болезни печени и проблемы с пищеварительной системой.
Для диагностики болезни женщина должна сдать кровь на биохимический анализ, пройти процедуры УЗИ печени (МРТ, КТ) и сдать печеночные пробы. Исходя из результатов доктор назначает курс лечения. Из-за беременности большинство лекарств запрещено, поэтому терапия заключается в приёме гепатопротекторов, физиотерапии и диеты.
- Урсосан, Урсофальк. Активный компонент препаратов защищает клеточную мембрану печени, стабилизирует количество токсичных веществ и холестерина;
- Ферменты: Мезим, Креон, Фестал;
- Хофитол стимулирует моторику желчного пузыря;
- Энтеросорбенты: Лактовит, Смекта. Выводят токсины и тяжёлые вещества;
- для устранения зуда – Гидрокортизоновая мазь;
- витаминные комплексы: Элевит, Витрум, Прегнавит.
Дополнительно к медикаментам можно использовать народные средства для устранения зуда:
- крема с календулой и ромашкой;
- одежда из натуральных тканей, чтобы кожа дышала;
- успокаивающие чаи.
- нежирные и овощные супы;
- кисломолочная продукция;
- тушеные овощи;
- включить в рацион блюда с курятиной, телятиной;
- омлеты из яйца.
Жареные, острые и копчёные блюда – исключить, также нельзя морскую рыбу, цитрусовые и хлебобулочные изделия. Для очищения организма нужно выпивать до двух литров воды, лучше отдать предпочтение лечебным напиткам (Боржоми, Нарзан и прочее).
Рекомендовано заниматься плаванием и лёгкой гимнастикой, если отсутствуют противопоказания.
В идеале для профилактики холестаза и других болезней нужно тщательно планировать беременность, за год-полтора начать вести здоровый образ жизни, пройти обследования на наличие наследственных болезней и выяснить какая негативная предрасположенность имеется.
При беременности, чтобы свести к минимуму риск холестаза, следует соблюдать рекомендации:
- правильное питание, насыщенное витаминами и полезными веществами;
- здоровый образ жизни, обязательно исключить никотин, алкоголь и наркотические препараты;
- правильный питьевой режим;
- своевременное лечение ЖКТ;
- контроль за массой тела;
- достаточно времени проводить на свежем воздухе;
- лёгкие физические нагрузки.
При плохой наследственности и склонности к болезням ЖКТ нужно посещать гастроэнтеролога каждые три, четыре месяца.
К планированию беременности следует относиться серьёзно. Важно пройти обследования и выяснить наследственные заболевания и собственную предрасположенность, чтобы исключить последующие проблемы. Холестаз – редкая болезнь, имеющая серьёзные осложнении, если не принять вовремя меры. Женщине нужно тщательно следить за здоровьем в гестационный период, потому что лёгкая и среднетяжелая степени холестаза поддаются лечению.
источник

Заболевание представляет собой ухудшение отвода желчи в двенадцатиперстную кишку. Связано это со сбоем образования желчи либо с патологическими изменениями в работе печени. В норме желчь помогает пищеварению. Если происходит ухудшение её отвода, то начинаются проблемы с работой кишечника, и в крови накапливаются соли желчных кислот.
Такие изменения в организме будущей маме не страшны, а вот плоду они могут серьезно навредить. Сразу же увеличивается вероятность преждевременных родов, что очень нежелательно на поздних сроках. Также повышается вероятность рождения мертвого ребенка. Стремительная родовая деятельность может вызвать сильное кровотечение.
Холестаз у беременных входит в число довольно редких заболеваний, им страдает в среднем примерно 1 % будущих мам. Но распространенность недуга не везде одинаковая, она зависит от региона проживания женщины (экология, уровень жизни). Так, в Южной Америке число беременных с данной болезнью возрастает до 15 %, то же самое наблюдается и в скандинавских странах.
Что может спровоцировать развитие процесса, медики не установили окончательно. Пока что они склоняются к следующим причинам:
- изменение гормонального фона;
- ослабление защитных функций организма;
- зачатие проходило не естественным путем (ЭКО);
- многоплодная беременность;
- травмирование печени.
Некоторые специалисты считают, что если у женщины есть ряд заболеваний печени, то они могут поспособствовать развитию холестаза. Проблемы с печенью могут быть вызваны:
- наличием инфекционных заболеваний;
- поражением печени алкоголем;
- воздействием токсинов либо химических веществ на печень;
- увлеченностью медикаментами для лечения различных болезней;
- заражением крови;
- циррозом;
- сердечной недостаточностью;
- онкологией;
- неудачной пересадкой органов (отторжение);
- саркоидозом.
В группу риска входят женщины:
Симптомы появления болезни:
- сильный зуд ступней и ладоней, усиливающийся к ночи;
- на коже в районе спины, локтей и груди появляется сыпь желтоватого и бледно-коричневого цвета;
- пигментация кожи;
- изменение цвета кала (отбеливание его);
- потемнение мочи до цвета пива;
- нарушение сна;
- тошнота, рвота;
- ощущение слабости во всем теле;
- ухудшение остроты зрения в полумраке.
Чтобы врач смог установить, есть ли у беременной холестаз, ему необходимо опросить пациентку, изучить её историю болезни и образ жизни, провести осмотр.
Помимо этого будет сделано КТ, МРТ, проведена эндоскопия. Если будет необходимо, направят на консультацию к акушеру-гинекологу, терапевту и гепатологу.
Когда врачу будут известны все результаты обследования, он назначит лечение. Суть его заключается в устранении источника болезни и борьбе с симптомами.
Назначается курс приёма препаратов, содержащих урсодезоксихолевую кислоту. Она позволяет устранить зуд, привести в норму уровень желчной кислоты и возобновить нормальную работу печени. Также могут быть прописаны стероиды.
Из-за болезни нарушается витаминный баланс в организме беременной, поэтому ей необходимо дополнительно принимать витамины групп К, А, Е и Д. Особенно следует сделать акцент на витамине К. Он помогает крови свертываться, что позволит понизить риск возникновения послеродовых кровотечений.
Для нормализации работы печени необходимо соблюдать диету. Из рациона нужно исключить:
- жирное мясо;
- сливочное масло;
- кисломолочные продукты;
- бобовые;
- жареное;
- майонез, острые соусы;
- специи;
- зеленый чай,кофе;
- яйца (ограничить их употребление до одного в день)
- разносолы;
- капусту, кроме белокочанной;
- редис;
- дыню;
- авокадо;
- спиртное;
- мучные изделия;
- мороженное.
В то же время следует сделать акцент на употреблении:
- свежих соков;
- фруктов, овощей;
- овощных бульонов;
- каш;
- варенной курицы;
- варенья, меда;
- черного чая (слабой крепости);
- хлеба из отрубей.
Так как холестаз повышает вероятность внутриутробной гибели плода, то главной задачей становится проведение стимуляции родовой деятельности как можно раньше. Для этого врачу необходимо следить за развитием плода и как только его легкие максимально сформируются, то будет проведено родоразрешение. Контролируется состояние плода с помощью УЗИ.
Дабы избежать развития болезни следует перед планированием беременности провести полное обследование, чтобы быть готовым ко всему. Не помешает и простая профилактика в виде соблюдения здорового образа жизни и регулярного посещения врача.
Хоть недуг и кажется пугающим, своевременное обращение к врачу позволит родить легко и без серьезных последствий. Через несколько дней после родов организм придет в норму и можно будет вернуться к привычному образу жизни.
https://eva.ru/kids/messages-2066337.htm#m51886621
http://forum.forumok.ru/index.php?s=&showtopic=32439&view=findpost&p=2276983
Не помогло: увлажняющие крема ванночки с содой (помогает только на 5 минут) персен, валерианна уголь (возможно была маленькая доза)
источник
Холестаз беременных ( Возвратная холестатическая печеночная желтуха беременных , Гестационный кожный зуд )
Холестаз беременных — это вариант гестационного дерматоза, вызванный идиопатическим внутрипеченочным застоем желчи. Проявляется зудом кожи, желтушностью кожных покровов, диспепсическими симптомами, осветлением кала, потемнением мочи. Диагностируется на основании данных об уровне желчных кислот, билирубина, печеночных ферментов, факторов гемостаза с подкреплением результатами УЗИ печени. Для лечения применяются урсодезоксихолевая кислота, гепатопротекторы, холеретики, антигистаминные препараты, витаминно-минеральные комплексы, энтеросорбенты, детоксикационная терапия.
Распространенность холестаза беременных (возвратной холестатической печеночной желтухи, гестационного кожного зуда) колеблется от 0,1% до 2%. Наиболее часто заболевание выявляют в Боливии, Чили, Скандинавии, Китае, северных территориях России. Патология зачастую носит семейный характер. Вероятность развития гестационного холестаза повышается у женщин, принимавших до беременности эстроген-гестагенные оральные контрацептивы, антибиотики. В группу риска также входят пациентки с непереносимостью макролидов, эритромицинов, желудочно-кишечной патологией, эндокринными болезнями. Риск рецидива акушерской желтухи при повторной беременности достигает 60-80%.
Этиология гестационного зуда на сегодняшний день окончательно не установлена. Поскольку заболевание ассоциировано с беременностью и нередко проявляется у нескольких женщин одной семьи, вероятнее всего, в его развитии ведущую роль играют гормональные сдвиги у предрасположенных пациенток. Специалисты в сфере акушерства считают основными предпосылками возникновения холестаза в период гестации:
- Увеличение концентрации эстрогенов. К концу беременности уровень эстрогенных гормонов возрастает более чем в 1000 раз. Связываясь с рецепторами гепатоцитов, эстрогены усиливают синтез холестерина, за счет чего изменяется состав желчи. Под их влиянием у беременных также возникает дисбаланс желчных кислот: снижается концентрация дезоксихолевой, хенодезоксихолевой кислот и возрастает содержание холевой. Из-за снижения активности транспортных белков печени уровень желчных кислот в желчи уменьшается, соответственно, их поступление в кровь увеличивается. Изменения сильнее выражены при высокой гиперэстрогении, характерной для многоплодной беременности.
- Повышенная чувствительность к эстрогенам. Изменение коллоидного равновесия желчи происходит у всех беременных, однако лишь у некоторых из них развивается клинически выраженный холестаз с зудом кожи. Вероятнее всего, это обусловлено генетическими аномалиями, которые изменяют чувствительность клеток печени, билиарных канальцев к эстрогенным гормонам или влияют на активность ферментных систем, обеспечивающих синтез и транспортировку желчных кислот. Подтверждением наследственной природы гестационного холестаза является достоверно более частое выявление у беременных с акушерской желтухой и их родственников тканевых антигенов HLA-А31, HLA-w16, HLA-B8.
Дополнительным фактором, способствующим нарушению оттока желчи и повышению количества желчных кислот в плазме крови, становится воздействие прогестерона. Прогестины оказывают расслабляющий эффект на гладкие мышечные волокна, что приводит к ухудшению моторики желчного пузыря, желчевыводящих путей, усиливающей внутрипеченочный застой желчи. Кроме того, за счет замедления перистальтики кишечника нарушается обратное всасывание желчных кислот, их дисбаланс усугубляется.
Механизм возникновения холестаза беременных обусловлен раздражающим воздействием на кожные рецепторы желчных кислот, концентрация которых в крови при внутрипеченочном застое желчи увеличивается. Ведущим патофизиологическим звеном гепатоцеллюлярного холестаза становится снижение текучести базолатеральной и, несколько реже, каналикулярной мембраны. Проницаемость клеточной оболочки нарушается за счет недостаточности гепатобилиарного транспорта при врожденной несостоятельности белков-транспортеров и повышения концентрации холестерина из-за действия эстрогенов.
Указанные факторы снижают активность S-аденозилметилсинтетазы и тормозят синтез S-адеметионина. В результате течение биохимических процессов в гепатоцитах еще более дестабилизируется, гепатоцеллюлярные мембраны теряют фосфолипиды, уменьшается активность Na-К-АТФазы, остальных транспортных протеинов, снижаются запасы главных детоксикационных субстанций (глутатиона, таурина, других тиолов и сульфатов), что вызывает цитолиз клеток с дополнительным поступлением в кровь токсичных компонентов. Холемия и повышение уровня билирубина в крови, воздействие метаболитов на гепатоциты и билиарные канальцы, дефицит желчи в просвете кишечника формируют типичную клиническую картину заболевания и его осложнений.
Специалисты в области гастроэнтерологии и гепатологии при систематизации форм внутрипеченочного гестационного холестаза учитывают характер изменения биохимических показателей и степень тяжести заболевания. Более благоприятным в прогностическом плане является парциальный билирубиновый вариант расстройства с нарушением синтеза и секреции преимущественно билирубина при сохранности метаболизма остальных составляющих желчи. При парциальной холеацидной форме холестаза беременных, представляющей наибольшую опасность для женщины и ребенка, нарушена акцепция или секреция желчных кислот при нормальном транспорте других компонентов. Для выбора тактики сопровождения гестации важно учитывать тяжесть заболевания:
- Легкая степень. Кожный зуд выражен нерезко. Активность трансаминаз повышена в 2-3 раза, увеличено содержание щелочной фосфатазы и гамма-глутамилтранспептидазы. Другие клинические и лабораторные признаки расстройства отсутствуют. Риск акушерских осложнений минимален, гестацию можно пролонгировать.
- Средняя степень. Выраженный зуд кожи. Активность АЛТ, АСТ увеличена в 3-6 раз, повышены концентрации холестерина, ЩФ, ГГТП, нарушены показатели гемостаза. По УЗИ может определяться билиарный сладж. Наиболее частая форма заболевания с возможной фетоплацентарной недостаточностью и задержкой развития плода.
- Тяжелая степень. Кроме зуда кожи и значительного повышения активности ферментов отмечаются лабораторные признаки нарастающей коагулопатии, клиника гастроэнтерологических нарушений. Из-за высокой вероятности осложненного течения и даже гибели плода беременность рекомендуется прервать досрочно.
Обычно заболевание возникает на 36-40-й неделях беременности, реже — в конце 2-го триместра. Сначала расстройство проявляется кожной симптоматикой. Беременная испытывает зуд различной интенсивности, от незначительного до мучительного. Зуд первично локализуется в области ладоней, подошв, затем распространяется на спину, живот, другие участки тела, становясь генерализованным. На коже могут выявляться участки экскориаций (расчесов), осложненные вторичным гнойным процессом. Непостоянный симптом холестаза — желтуха, которая появляется через 1-2 недели после возникновения зудящих ощущений, сопровождается потемнением мочи и осветлением кала. При тяжелом течении отмечаются жалобы на тошноту, отрыжку, изжогу, ухудшение аппетита, тяжесть в эпигастрии, тупые боли в правом подреберье, редко — рвоту. Беременная становится вялой, апатичной, заторможенной. Заболевание самостоятельно проходит спустя 7-15 дней после родов.
Холестаз беременных обычно не служит противопоказанием для продолжения гестации, однако при среднетяжелом и тяжелом течении оказывает на нее неблагоприятное влияние. При длительной холемии резко нарушается энергетический обмен, нарастает гипоксия, возникает цитотоксический эффект, которые приводят к фетоплацентарной недостаточности, задержке развития плода, увеличению перинатальной смертности до 4,7%. При рецидивирующем холестазе антенатальная гибель плода отмечается в 4 раза чаще, чем при нормальной беременности. До 35% родов завершаются рождением недоношенного ребенка с признаками гипоксии.
При холестатической печеночной желтухе беременных в 12-44% случаев наблюдаются преждевременные роды, чаще диагностируется респираторный дистресс-синдром, определяется меконий в околоплодных водах. Из-за недостаточного всасывания витамина К развиваются расстройства гемостаза. В результате возрастает риск акушерских коагулопатических кровотечений, ДВС-синдрома. Повышена вероятность послеродового эндометрита. Гестационный зуд имеет тенденцию рецидивировать во время следующих беременностей, на фоне приема комбинированных оральных контрацептивов. В отдаленном периоде такие пациентки чаще страдают желчнокаменной болезнью, холециститом, неалкогольными формами гепатитов, циррозом печени, хроническим панкреатитом.
Поскольку зуд и пожелтение кожи выявляются не только при холестазе беременных, но и при ряде кожных, инфекционных, соматических заболеваний, задачей диагностического поиска является исключение признаков, характерных для других расстройств, которые могли возникнуть или обостриться при гестации. Рекомендуемый план обследования пациенток с подозрением на холестаз беременных включает следующие лабораторные и инструментальные методы:
- Определение уровня желчных кислот. Исследование считается скрининговым и позволяет обнаружить холестаз на доклиническом этапе у предрасположенных беременных. На фоне общего увеличения концентрации сывороточных желчных кислот повышено содержание холевой кислоты и снижен уровень хенодезоксихолевой.
- Печеночные пробы. Маркерами внутрипеченочного холестаза являются умеренное увеличение содержания прямого билирубина, α- и β-глобулинов, триглицеридов, β-липопротеидов. Отчетливо повышен холестерин. Уровень альбумина несколько снижен. Отмечается повышение активности ЩФ, ГГГТ, АлТ, АсТ, 5’-нуклеотидазы.
- УЗИ печени и желчевыводящих путей. Печень беременной имеет нормальные размеры, однородную эхоструктуру. Возможно изменение акустической плотности печеночной ткани, появление билиарного сладжа. Желчный пузырь зачастую увеличен, внутрипеченочные желчные ходы расширены, эхогенность их стенок повышена.
Для среднетяжелого и тяжелого течения заболевания характерны изменения в системе гемостаза с нарастанием АЧТВ и протромбинового времени. Гестационный холестаз дифференцируют с другими дерматозами беременных, острым жировым гепатозом при гестации, HELLP-синдромом, поздним гестозом, вирусными гепатитами, желчнокаменной болезнью, лекарственной холестатической желтухой, инфекционным мононуклеозом, цитомегаловирусной инфекцией, наследственной печеночной патологией (гемохроматозом, болезнью Коновалова-Вильсона, синдромом Байлера, синдромом Саммерскилла), раком печени и другими заболеваниями. По показаниям пациентку консультируют дерматолог, инфекционист, гастроэнтеролог, гепатолог, токсиколог, онколог.
При сопровождении женщин с гестационной желтухой предпочтительна выжидательная тактика с тщательным мониторингом лабораторных показателей и состояния плода. Основной терапевтической задачей является устранение симптомов застоя желчи, негативно воздействующих на организм ребенка. Схема медикаментозного лечения зависит от тяжести гестационного холестаза и обычно предполагает назначение таких средств, как:
- Урсодезоксихолевая кислота. Препарат влияет на ключевые звенья патогенеза и является основным в лечении расстройства. Благодаря высокой гидрофильности эффективно защищает желчные ходы от действия гидрофобных желчных кислот, стимулирует вывод гепатотоксичных компонентов желчи. Безопасен для плода.
- Гепатопротекторы и холеретики. Средства, влияющие на состояние клеток печени и выделение желчи, позволяют снизить риск повреждения гепатоцитов, улучшить их функционирование, уменьшить застойные явления в желчевыводящей системе.
При генерализованном зуде, быстром нарастании лабораторных показателей, особенно выявлении высокой холемии, применяют энтеросорбенты, детоксикационную терапию (гемосорбцию, плазмаферез), позволяющие удалить из организма вещества, которые вызывают зудящие ощущения. При всех формах заболевания эффективно использование антиоксидантов (аскорбиновой кислоты, витамина Е). Возможно назначение антигистаминных средств, смягчающих зуд. Применение системных глюкокортикостероидов ограничено из-за возможного токсического действия на плод.
Медикаментозную терапию холестаза сочетают с коррекцией диеты. Рекомендовано дополнить рацион беременной белковыми продуктами (курятиной, говядиной, телятиной), пищевыми волокнами, жирорастворимыми витаминами, фолиевой и линолевой кислотами, ограничить употребление жирного, острого, жареного. При легкой и средней тяжести болезни беременность завершается естественными родами в физиологический срок. Если холестаз протекает с интенсивной желтухой, холемия приближается к 40 ммоль/л, существует угроза жизни плода, проводятся досрочные роды на сроке от 36 недель. Кесарево сечение выполняется при угрожающей или начавшейся асфиксии плода, обнаружении других акушерских показаний.
Благоприятный исход гестации наиболее вероятен при легком и среднетяжелом холестазе беременных. При тяжелом варианте прогноз ухудшается, особенно в случае манифестации расстройства во II триместре. С профилактической целью пациенткам, которые во время предыдущей беременности перенесли холестатическую желтуху, имеют наследственную отягощенность по этому заболеванию или вынашивают несколько плодов, рекомендованы ранняя постановка на учет в женской консультации, регулярные осмотры акушера-гинеколога, плановая консультация гастроэнтеролога, скрининговое исследование крови на желчные кислоты.
источник
Во время беременности риск развития многих заболеваний сильно увеличивается. Это обуславливается переменой гормонального фона в организме женщины. Иногда требуется непродолжительное лечение гомеопатическими средствами, иногда – хирургическое вмешательство. А есть недуги, которые возникают внезапно и исчезают только после родоразрешения. К таким относится холестаз. Что это за болезнь? Насколько серьёзны последствия? Существует ли терапия, помогающая избавиться от симптомов или облегчить их?
Жёлчь является особым ферментом, участвующим в переваривании жиров, которые поступают вместе с пищей. Выделяется она рефлекторно, когда еда начинает раздражать стенки кишки. Способствует пищеварительному процессу, усиливает перистальтику кишечника.
Холестаз – это снижение выделения жёлчи в двенадцатипёрстную кишку вследствие нарушения её образования, изменения состава (даже одного компонента) или каких-либо проблем с выведением из печени по жёлчным потокам.
Ткани печени во время холестаза
При развитии данной болезни происходит:
- Поступление жёлчи в кровь в больших объёмах.
- Снижение выделяемой жёлчи в кишечнике.
- Токсическое воздействие компонентов жёлчи на клетки печени и жёлчного пузыря.
Холестаз беременных — достаточно редкое заболевание. Оно встречается примерно у одного процента женщин. Однако в некоторых странах Южной Америки (Чили, Перу, Бразилия) и Скандинавии (Исландия, Норвегия, Швеция) этот показатель достигает пятнадцати процентов.
Обычно болезнь диагностируется в третьем триместре беременности, и сразу после родов она исчезает. Но примерно в 20–30% случаев её обнаруживают во втором триместре.
Существуют два варианта холестаза беременных:
- Однокомпонентный. Когда нарушаются образование и секреция билирубина (жёлчный пигмент), но другие компоненты жёлчи выделяются в нормальном объёме.
- Парциальный холеацидный. Поражение механизма принятия и секреции жёлчных кислот при бесперебойной транспортировке других составляющих. Прогноз выздоровления при таком виде холестаза всегда очень плохой.
Причины возникновения холестаза до сих пор обсуждаются экспертами. Наиболее вероятными считают несколько:
- Наследственная предрасположенность. В половине случаев у беременных в роду выявлялось наличие болезни у родственников.
- Избыток гормона эстрогена, содержание которого в организме женщины к концу беременности повышается в 1000 раз. Есть предположение, что повышенная чувствительность к гормону у заболевших обуславливается их генетической особенностью.
- Сдвиги внутренних органов. В период вынашивания ребёнка матка растёт и придавливает жёлчный пузырь и печень, что способствует нарушению их работы. В пользу этой теории говорит и тот факт, что заболевание проявляется в большинстве случаев в третьем триместре (36–40 недели), когда матка достигает своего максимального размера.
- Токсические и лекарственные повреждения печени.
- Врождённые болезни печени.
- Сепсис. Воспалительный процесс в органах (в этом случае в печени или жёлчном пузыре), появившийся в результате заражения крови. До 2008 года сепсис являлся основной причиной смерти матерей в Великобритании.
Повышение содержания в организме эстрогена — одна из причин возникновения холестаза у беременных
Факторами риска, вытекающими из причин, являются:
- Наличие близких родственников, которые ранее болели холестазом.
- Многоплодная беременность (рождение двойни или тройни).
- ЭКО (экстракорпоральное оплодотворение). Как правило, у пар, воспользовавшихся процедурой, рождаются сразу несколько малышей. То есть возможна многоплодная беременность. К тому же, есть риск занесения инфекции, а это увеличивает шансы появления сепсиса.
- Наличие перенесённых раннее болезней печени (нарушение моторики желчевыводящих путей, синдром Кароли – врождённое расширение жёлчных протоков), включая холестаз.
- Наличие беременностей, которые заканчивались или самопроизвольным абортом, или рождением мёртвого ребёнка. Согласно статистике половина женщин, больных идиопатическим — возникающим самостоятельно, независимо от имеющихся поражений — холестазом имели повторную беременность. Причём у четверти до этого уже были 2–3 беременности, которые прервались спонтанным выкидышем на раннем сроке, или же их малыш вследствие внутриутробной гипоксии умирал на первом месяце жизни.
- Приём комбинированных (содержащих два вида гормонов – эстрогены и прогестины) оральных контрацептивов. В медицинской литературе описываются такие случаи, и они подтверждаются практикой.
Симптомы проявления холестаза достаточно специфичны, поэтому при первых же жалобах пациента врач выдаёт направление на необходимые анализы. Признаки болезни:
- Кожный зуд, который усиливается в ночное время. Обычно он является предвестником желтухи;
- Желтуха. Пожелтение кожи и белков глаз возникает вследствие повышения уровня билирубина в крови. Проявляется через 2–3 недели после зуда;
- Потемнение мочи до грязно – жёлтого или коричневого цвета. Это возникает из-за высокого содержания уробилиногена, продукта восстановления билирубина;
- Обесцвечивание кала. Следствие нехватки билирубина;
- Стеаторея. Кал становится очень жирным, потому что не хватает жёлчи, которая участвует в расщеплении жиров.
- Боли в животе: в правом подреберье и в области желудка;
- Повышение температуры тела.
Помимо перечисленных симптомов, наиболее чётко указывающих на болезнь, возможно появление и других, которые являются общими и характерны для периода беременности:
- Головные боли.
- Тошнота.
- Изжога и метеоризм (повышенное газообразование).
- Боли в пояснице.
- Расстройство стула.
- Панкреатит (воспаление слизистой поджелудочной железы).
- Раздражительность.
- Одышка.
Также следует знать, что болезнь может протекать со слабовыраженными симптомами. Известны случаи, когда диагноз ставился женщине в первые недели уже после рождения ребёнка.
Если холестаз обусловлен беременностью, то все признаки исчезают в течение 5 –7 дней.
Самым распространённым видом диагностики холестаза является пальпация печени. Однако из-за того что во время беременности органы сдвигаются, а их место занимает матка, то процедура пальпации печени не всегда информативна. Более того, в это время НЕ рекомендуется использовать в качестве методов определения болезни:
- радионуклидное сканирование печени (сцинтиграфию), когда в организм вводятся радиоактивные вещества, которые с кровью передвигаются к селезёнке. По месту расположения изотопов и их свечению можно определить, где находится повреждение или опухоль;
- лапароскопию. Исследование состояния органов или даже операция на них при помощи телескопической трубки, присоединённой к видеокамере через разрез — 0,5–1,5 см — в коже брюшной или тазовой полостей;
- компьютерную томографию. Особенно опасно её проводить в первом триместре беременности. В крайних случаях живот накрывают специальным свинцовым экраном;
- чрескожную чреспечёночную холангиографию (ЧЧХГ) из-за большой вероятности возникновения пороков развития и уродств у плода. Представляет собой рентгеноскопическое исследование после прямого введения в жёлчные протоки йодсодержащего контрастного вещества.
Поэтому традиционными способами диагностики холестаза у беременных остаются лабораторные исследования крови или мочи и ультразвук.
Для диагностирования холестаза у беременных назначаются: общий анализ крови, биохимическое исследование крови и анализ крови на печёночные пробы.
Последний анализ очень важен, так как именно он даёт оценку работы печени.
- Общий белок и альбумин – напрямую зависимы от выполнения синтетической функции печени (обмен белков, жиров, углеводов).
- Содержание билирубина вне нормы указывает на повреждение печени и застой жёлчи.
- Щелочная фосфатаза – маркер застоя выделения жёлчи.
Также учитываются показатели аланинтрансаминазы (АЛТ) и аспартатаминотрансферазы (АСТ). Это ферменты, которые содержатся в клетках многих органов человека, но их выброс в кровь в большом количестве говорит о серьёзных проблемах с сердцем или с печенью. Норма АСТ и АЛТ у беременных женщин до 31 Ед/мл. Однако их уровень может быть немного повышен вследствие позднего токсикоза, а также в первом и во втором триместре. Поэтому он часто не является прямым указателем на развитие холестаза.
Лабораторные методы исследования проводятся натощак. Предварительно необходимо удержаться от приёма пищи на 10–12 часов.
В некоторых случаях назначается коагулограмма – анализ на свёртываемость крови. У беременных при этом заболевании возможны кровотечения.
Таблица: Отличие показателей нормы в крови от показателей при холестазе во время беременности
| Название показателя | Значение нормы | Значение при холестазе |
| Эритроциты | 3,2 – 4,3*10^12/л | 3,2 – 3,7*10^12/л |
| СОЭ (скорость оседания эритроцитов) | 1 –15 мм/ч | 10–35 мм/ч |
| Лейкоциты | 4–9*10^9/л | 7–10*10^9/л |
| Тромбоциты | 180–400*10^9/л | 170– 180*10^9/л |
| Общий белок | 68 –85 г/л | 60– 70 г/л |
| Ретикулоциты | 0,2–1,2% | 1– 2,8% |
| Гемоглобин | 120–140 г/л | 90–120 г/л |
| Альбумин | 40–50 г/л | 40–45 г/л |
| Глюкоза | 3,3–5,5 ммоль/л | 3,0–5,0 ммоль/л |
| Общий билирубин | 8,6–20,5 мкмоль/л | 20–80 мкмоль/л |
| Прямой билирубин | 8,6 мкмоль/л | 40–60 мкмоль/л |
| Лактатдегидрогеназа | 0,8–4,0 ммоль/(ч*л) | 11,8–20,0 ммоль/(ч*л) |
| Щёлочная фосфатаза | 50–120 МЕ/л | 100–150 МЕ/л |
Для исследования беременной женщине предлагается сдать общий анализ мочи.
Таблица: Отличие показателей нормы в моче от показателей при холестазе во время беременности
| Название показателя | Значение нормы | Значение при холестазе |
| Эритроциты | отсутствуют | отсутствуют |
| Лейкоциты | 1–2 в поле зрения | 5–7 в поле зрения |
| Белок | отсутствует | 0,01–1 г/л |
| Эпителий | 1–3 в поле зрения | 10–15 в поле зрения |
| Реакция pH | слабокислая | щелочная |
| Удельный вес | 1012–1024 | 1010–1020 |
Определение холестаза при помощи УЗИ печени и жёлчного пузыря считается одним из самых безопасных для матери и ребёнка. Оно позволяет узнать не только о месте, где есть препятствие оттоку жёлчи (камень, опухоль, новообразование), но о расширении протоков выше этого участка. Также можно увидеть увеличенные в объёмах исследуемые органы, что является проявлением болезни.
Биопсию печени, как правило, делают в тех случаях, когда другие методы диагностики дали противоречивые или недостоверные результаты. Эта процедура относительно безопасна в период беременности (хотя многие врачи всё же предпочитают не доходить до неё и использовать другие возможные способы, не требующие внутриполостного вмешательства).
Проводится она под контролем УЗИ. Специальную биопсийную иглу вводят в тело и берут небольшой образец тканей печени. Затем полученный материал исследуется под микроскопом. При холестазе будет видно расширение жёлчных капилляров.
Врач назначит комплексное лечение холестаза во время беременности
Лечение холестаза комплексное и включает в себя применение лекарственных препаратов, хирургическое вмешательство (если оно необходимо), соблюдение специальной диеты, использование средств из народной медицины в качестве поддерживающей терапии.
Однако в части случаев рекомендуется немедленное родоразрешение, чтобы исключить кислородное голодание плода и уберечь от воздействия жёлчных кислот, которые поступают через плаценту и нарушают работу всех систем органов. Так как болезнь в основном диагностируется в третьем триместре (27–40 недели), то малыш уже достаточно развит для самостоятельной жизни.
Если врач считает, что степень болезни невысокая или необходимо продление беременности (например, срок ещё маленький, но есть возможность рождения здорового ребёнка), то может назначить медикаментозное лечение следующими препаратами:
- Урсодеоксихолевая кислота («Урсосан», «Урсофальк»). Она защищает мембрану клеток печени, уменьшает содержание токсичных кислот, действуя на желудочно-кишечную циркуляцию жёлчных кислот, а также понижает содержание холестерина в крови.
- Ферменты («Мезим», «Креон», «Фестал»). Они будут помогать перевариваться пище, уменьшая нагрузку на печень.
- «Холестерамин». Это ионообменная смола, которая связывает жёлчные кислоты в кишечнике и не даёт им всасываться. Однако назначается он только после 24 недели беременности, потому что до конца не изучено его воздействие на плод.
- Желчегонные из группы холецистокинетиков (сульфат магния). Они раздражают слизистую оболочку двенадцатипёрстной кишки, что провоцирует выработку холецистокинина, который стимулирует сокращение жёлчного пузыря. Также применяется «Хофитол» — растительный препарат.
- Сорбенты («Эндеросгель», «Лактувит», «Смекта»). Они избирательно поглощают и выводят из желудочно-кишечного тракта токсины и тяжёлые металлы.
- Гидрокортизоновая мазь. Снимает зуд кожных покровов. Следует применять наружно, нанося на необходимые участки 2–3 раза в день.
- Витамин K. Улучшает свёртываемость крови, предотвращая кровотечения. Его дефицит возникает при длительном и тяжёлом холестазе.
- Антиоксиданты: витамин E, аскорбиновая кислота.
Плазмафарез — процедура для лечения холестаза у беременных
В случаях, когда не удаётся снять симптомы болезни (зуд и высокая концентрация билирубина и щелочной фосфатазы) назначаются специальные процедуры: плазмаферез и гемосорбция.
Противопоказания к проведению процедур:
- Содержание в крови общего белка
 Холодный настой из одуванчиков наиболее быстр в приготовлении из всех средств
Холодный настой из одуванчиков наиболее быстр в приготовлении из всех средств  Тёплый настой из одуванчиков поможет в борьбе с холестазом
Тёплый настой из одуванчиков поможет в борьбе с холестазом  Отвар из крапивы и шиповника не только приятный на вкус, но и очень полезный при лечении холестаза
Отвар из крапивы и шиповника не только приятный на вкус, но и очень полезный при лечении холестаза При заболевании печени, жёлчного пузыря и желчевыводящих путей назначается диета №5.
Список разрешённых продуктов:
- Хлебобулочные изделия из муки первого и второго сорта.
- Овощные супы (кроме грибного).
- Нежирные сорта мяса (телятина), птицы (курица, индейка), рыбы, морепродуктов, диетические колбасы («Докторская», «Молочная»), сосиски («Молочные»).
- Молочные продукты невысокой жирности (не более 4–5%, творог до 20% жирности).
- Яйца, приготовленные в виде омлетов.
- Овощи, тушённые или приготовленные на пару (кроме редиса, щавеля, шпината, редьки).
- Специи: петрушка, корица.
- Сладости: мармелад, мёд, варенье.
- Напитки: чай, кофе с молоком, овощные соки, кисели.
Список продуктов, не рекомендуемых к употреблению:
- Мясные, рыбные, грибные бульоны.
- Продукты, богатые щавелевой кислотой и эфирными маслами (бананы, апельсины, свёкла, гранаты).
- Жирные сорта мяса (свинина, баранина), птицы (утка), рыбы (форель).
- Свежий хлеб.
- Всё жареное, копчёное, острое.
- Молочные продукты с высоким процентом содержания жира (молоко 6%, сливки).
- Бобовые, редис, грибы, чеснок. Орехи, семечки.
- Шоколад, изделия из крема.
- Алкоголь, чёрный кофе, газированные напитки.
Также необходимо питаться дробно – каждые 3–4 часа малыми порциями, соблюдая баланс жиров, белков и углеводов.
Возникновение холестаза при беременности и несвоевременная постановка диагноза приводят к довольно тяжёлым последствиям как для матери, так и для ребёнка:
- Внутриутробная гибель плода вследствие гипоксии из-за поражения плаценты.
- Угроза преждевременных родов.
- Смерть ребёнка в первый месяц жизни из-за негативного воздействия жёлчных кислот, проникающих через плаценту. Или же наличие врождённых патологий.
- Повторение холестаза при последующих беременностях.
Неблагоприятный прогноз течения беременности при холестазе реализуется, если болезнь возникла на ранних сроках (до 25–27 недель) и перешла в тяжёлую форму.
Занятия фитнесом и активный образ жизни во время беременности необходимы для здоровья женщины
Любое заболевание всегда легче предотвратить, чем лечить. Поэтому в период беременности рекомендуется:
- Соблюдать диету. Во-первых, это поможет не набрать лишние килограммы. Во-вторых, ребёнок будет получать необходимые микроэлементы в достаточном количестве. В — третьих, существенно снизится нагрузка на внутренние органы (печень, почки, желудок), которые и так сдавливаются растущей маткой.
- Вести активный образ жизни, найти время для лёгких физических нагрузок, например, занятий йогой или плаванием. Беременность – это не болезнь, а естественное состояние для женщины. Не нужно прописывать себе постельный режим.
- Своевременное лечение болезней внутренних органов.
- При наличии ранее перенесённых болезней печени сдать анализы и проконсультироваться с врачом на предмет поддерживающей терапии.
Не следует пугаться, если у вас во время беременности возник внутрипечёночный холестаз. Он относится к группе относительно доброкачественных заболеваний, которые поддаются лечению, и умело сдерживаются медиками при помощи лекарственных средств. Возможные последствия и осложнения всегда имеют место. Но чтобы их избежать, необходимо не пропускать приёмы у врача; проходить комплексное обследование у нескольких докторов, рекомендуемое гинекологами во время первого и второго триместров; при появлении первых симптомов немедленно сообщать, а не ждать их исчезновения или назначать себе препараты без предварительной консультации. Вы ответственны не только за своё здоровье, но и за здоровье маленького, ещё не родившегося человека.
источник
При беременности в организме женщины происходит масса различных изменений, в том числе и на гормональном уровне. В третьем триместре беременные часто сталкиваются с таким явлением как холестаз. Причины проблемы связывают с наследственностью, приемом медикаментов, токсическими повреждениями печени.
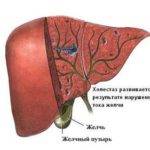
Выделяют два вида холестаза: внутрипеченочный, внепеченочный. При внутрипеченочном холестазе беременных в печени патологические изменения наблюдаются на клеточном уровне. Он связан с гепатитом, циррозом, реакцией на прием некоторых медикаментов, гормональными изменениями.
Предполагается, что большую роль играет увеличение размеров матки, вызванные этим изменения положения органов в брюшной полости. На поздних сроках:
- петли кишечника смещаются;
- оказывается давление на паренхиму;
- нарушается отток желчи по внутрипеченочным протокам.
Холестаз развивается при беременности, наступившей при искусственном оплодотворении, токсических и алкогольных поражениях органа, неудачных беременностях в анамнезе, которые закончились внутриутробной гибелью плода или выкидышем.
В зависимости от признаков, медики выделяют несколько форм заболевания: функциональная, клиническая, морфологическая.
При функциональном холестазе наблюдается понижение уровня желчных кислот, желчного тока. Морфологический холестаз характеризуется скапливанием желчи в гепатоцитах, желчных протоках, клиническая форма заболевания проявляется задержкой компонентов желчи в кровотоке.
Внепеченочный холестаз – это закупоривание желчных путей вне печени. При беременности печень нередко ослабевает, на развитие недуга влияет повышенная чувствительность к женским половым гормонам. К концу беременности показатель эстрогенов увеличивается в несколько раз.
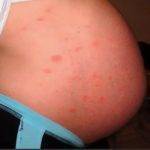
У некоторых пациентов начинаются легкие формы желтухи, моча приобретает темный цвет, кал, наоборот, становится светлым. Характерный зуд и гиперемия могут вводить доктора в заблуждение, патологию путают с аллергическими заболеваниями кожных покровов.
Сбои в поступлении желчи становятся предпосылкой нарушения процесса пищеварения. При недостаточности желчи невозможно нормальное переваривание липидов. В итоге у женщины изменяются вкусовые пристрастия, к примеру, появляется отвращение к жирным блюдам. При их употреблении происходят диспептические расстройства различной степени тяжести:
- диарея;
- болевой синдром в брюшной полости;
- дискомфорт под правым ребром.
Так как изменения вкуса и нарушения пищеварительного процесса нередко считаются нормой при вынашивании ребенка, на них часто не обращают внимания.
При длительном течении холестаза желчь повреждает паренхиму печени, что вызывает неинтенсивные тянущие боли в правом боку. Ощущения могут существенно усиливаться после приема пищи, физической нагрузки. При этом анализ крови покажет специфические повреждения фильтрующего органа.
Зачастую симптоматика полностью проходит спустя несколько суток после родов, когда работа желчного пузыря и печени приходят к норме. Однако при последующих беременностях проблема может повторяться с новой силой.

При подозрении на холестаз пациентке назначают ряд лабораторных, инструментальных исследований. В первую очередь сдают общий анализ крови, позволяющий увидеть воспалительный процесс и его интенсивность. Также необходимо биохимическое исследование, анализ мочи на уровень билирубина.
Исследование крови обязательно включает печеночные пробы, анализ на желчные кислоты. При повышении показателей билирубина в кровотоке говорят о застое желчи, повреждении гепатоцитов. Принимают во внимание количество:
- щелочной фосфатазы;
- ферментов АСТ, АЛТ.
Помимо лабораторных анализов, для уточнения предполагаемого диагноза рекомендованы инструментальные методы диагностики заболеваний печени – ультразвуковое исследование (УЗИ), магнитно-резонансная терапия (МРТ).
При проведении УЗИ органа оценивается степень его поражения, наличие патологических изменений, камней, кистозных новообразований, препятствующих нормальному оттоку желчи. В сомнительных случаях прибегают к МРТ или исследованию желчных протоков при помощи эндоскопической холангиографии.
Проблема заключается в том, что диагностика холестаза при беременности затруднена. Определить нарушение удается только спустя несколько недель после появления первых симптомов.
После проведения полной диагностики организма женщине назначают курсовое медикаментозное лечение. Выбор схемы терапии определяется степенью тяжести холестаза, особенностями организма женщины.
Для предупреждения кровотечений после родов врачи назначают женщине пройти курс витаминов А, Е, Д, К. Ранее гинекологи рекомендовали пациенткам антигистаминные средства, на данный момент ученые доказали, что в подобных случаях они не приносят положительного результата.
Для устранения нарушения назначаются таблетки:
- желчегонные препараты (Магниевый сульфат, Хофитол);
- ферменты (Креон, Панкреатин);
- средства с урсодезоксихолевой кислотой (Делурсан, Урсолит);
- энтеросорбенты (Мультисорб, Энтеросгель).
Если патология протекает тяжело, угрожает осложнениями, пациентку необходимо госпитализировать. В условиях стационара проводятся детоксикационные процедуры: гемосорбция, плазмоферез. При сложном течении беременности врач может принять решение о стимуляции родов на 35-37 неделе.
Все медикаменты должны подбираться с обязательным учетом противопоказаний. Многие препараты запрещены при беременности, могут вызывать возникновение неприятной симптоматики, причинять вред, как матери, так и плоду.

Важно не допускать переедания, необходимо употреблять пищу маленькими порциями и не реже 5 раз в сутки. Под запретом жареные, жирные блюда. Сливочное масло требуется заменить растительными жирами, например, нерафинированным подсолнечным или оливковым первого холодного отжима. Куриные яйца едят не больше одного в день.
При застое желчи на поздних сроках беременности питаться необходимо большим количеством свежих овощей, фруктов, ягод, травяных настоев. Из рациона полностью убирают крепкий кофе, жирные, копченые, острые блюда.
Разрешается органично сочетать медикаментозное лечение и рецепты народной медицины. Для устранения симптоматики холестаза используют охлаждающие компрессы, успокаивающие отвары, составы для увлажнения кожных покровов.
Для борьбы с зудом используют средство на основе целебных растений. Положительные отзывы получили средства из душицы. Необходимо:
- взять столовую ложку душицы, литр воды, залить кипятком;
- настоять в течение трех часов, затем процедить.
Полученным составом протирают зудящие покровы, длительность курса лечения – 1 неделя.
Улучшить работу печени помогают отвары зверобоя, растение обладает желчегонным действием, быстро очищает протоки печени, желчного пузыря. На стакан кипятка берут столовую ложку зверобоя. Отвар принимают за час до еды, длительность курса терапии – неделя.
Дети, рожденные от матерей с патологиями печени и желчных путей, могут отставать в физическом, умственном развитии. Они чаще остальных болеют вирусными, инфекционными заболеваниями. Дети страдают от болезней органов дыхания, пищеварительной системы, подвержены психоневрологическим расстройствам.
Если не заниматься лечением, не придерживаться рекомендаций доктора появляется большой риск развития кровотечений у матери. Для ребенка холестаз грозит нарушениями развития печени, поскольку за выведение желчи из его организма отвечает организм матери. В запущенных случаях патология может вызвать гибель плода.
При возникновении первых признаков нарушений работы печени беременная женщина должна обратиться к доктору для консультации. Для профилактики необходимо:
- вести здоровый образ жизни;
- соблюдать диету;
- поддерживать водный баланс.
Беременной женщине рекомендовано наблюдаться у врача, вовремя сдавать кровь на печеночный комплекс, проходить необходимые исследования. В противном случае у женщины могут формироваться камни в желчном пузыре, печеночная недостаточность или даже цирроз печени.
В группе риска холестаза женщины с многоплодной беременностью, наследственной предрасположенностью к диагнозу, хроническими расстройствами функционирования печени, желчного пузыря. Им в первую очередь важно предотвращать все возможные риски развития холестаза.
источник
