Огромного труда и усилий требует ведение беременности после ЭКО. Дело в том, что данный процесс несколько отличается от обычного зачатия малыша. Он сопровождается дополнительной подготовкой, исследованиями и анализами. Искусственное оплодотворение — это то, что потребует от будущих родителей большего внимания, чем обычная беременность, наступившая естественным путем. Так на что обратить внимание? Какие советы и рекомендации дают врачи по ведению беременности после ЭКО?
В первую очередь придется учесть, что искусственное оплодотворение — это не естественный процесс. Он имеет вероятность не только неудачи, но и определенных осложнений. Поэтому правильное ведение беременности после ЭКО является залогом успеха вынашивания здорового ребенка без риска жизни и здоровью новоиспеченной матери.
Осложнения могут возникать по следующим причинам:
- Возраст будущей мамы. Обычно ЭКО проводится после 30 лет, так как до этого возраста пары стараются зачать ребенка самостоятельно. Даже при обычной беременности поздние роды могут привести к порокам развития плода.
- Анамнез с осложнениями. Например, хронические или гинекологические заболевания, которые привели к бесплодию или проблемам с зачатием.
- При ЭКО высока вероятность появления многоплодной беременности.
- Изменение гормонального фона. Применение медикаментов при протоколе ЭКО повышает содержание ФГ и эстрогена, при этом снижая уровень прогестерона. Поэтому придется следить за нормальным уровнем данных составляющих женского организма.
- Изменение гемостаза. Связано это с применением гормональной терапии при ЭКО. Чаще всего приводит к нарушению кровообращения.
- Ослабление организма в целом. Происходит это из-за физического напряжения и стресса при проведении ЭКО. При сниженном иммунитете в организм могут попадать разнообразные бактерии, сказывающие негативное влияние не только на мать, но и на будущего малыша.
Именно поэтому беременность после ЭКО особенности ведения имеет. На что следует обратить внимание будущим родителям? Как правильно себя вести в период вынашивания ребенка, который был зачат путем искусственного оплодотворения?
Для начала придется усвоить, что мониторинг ЭКО должен выполнять определенные функции. Какие именно? На что обратить внимание пациентам?
Любое исследование должно быть информативным. Среди целей мониторинга ЭКО выделяют:
- преодоление вероятности невынашивания на ранних сроках беременности;
- выявление возможных пороков развития и аномалий плода на начальных стадиях развития;
- гормональную поддержку организма женщины для успешного течения беременности;
- разработку тактики вынашивания нескольких плодов, узнать о которых можно примерно на 9-10 неделе интересного положения.
На самом деле риск выкидыша на ранних сроках при ЭКО (в первом триместре) крайне мал. Он составляет всего около 6%. Но даже этот показатель для некоторых велик. Мониторинг и самостоятельное наблюдение за беременностью поможет свести риск прерывания беременности к минимуму. Достаточно знать о некоторых особенностях. Ведение беременности после ЭКО в Москве и других городах проводится по аналогичным принципам.
Искусственное оплодотворение — это крайне трудный процесс. Он, как уже было сказано, требует больше внимания, чем обычная беременность. В России существуют специальные стандарты Министерства здравоохранения, которые указывают на то, как должно протекать ведение беременности после ЭКО. Оно несколько отличается от аналогичного мониторинга, но при зачатии ребенка естественным путем.
На сегодняшний день стоит обратить внимание на следующие стандарты:
| Срок беременности | Название процедур |
| через 2 недели после переноса эмбриона | исследование крови на уровень ХГЧ |
| 3 недели после «подсаживания» | УЗИ |
| приблизительно на 13-14 неделе | УЗИ для определения синдрома Дауна, обследование для определения вероятности и устранения самопроизвольного раскрытия шейки матки |
| 10-14 неделя | скриннинг плода, исследование крови на ХГЧ и АФП |
| 16-21 неделя | определение уровня мужских гормонов в крови, УЗИ |
| 20-24 недели | УЗИ, скриннинг, определение уровня эстриола |
| 32-34 недели | УЗИ, КТГ, допплерометрия |
| 37 недель | плановая госпитализация для подготовки к родам |
Соответственно, именно такие рекомендации даются женщинам для того, чтобы наблюдать за беременностью после ЭКО. К ним, как нетрудно догадаться, стоит добавить еще и все стандартные исследования и процедуры, с которыми сталкиваются все беременные.
Гинекологи по ведению беременности после ЭКО работают в разных медицинских учреждениях. На сегодняшний день женщина может самостоятельно выбрать, куда именно ей обратиться за помощью. Чаще всего ведение беременности после искусственного оплодотворения проводится в том же медицинском учреждении, где подсаживали эмбрион. Это наиболее верное и правильное решение.
Вообще вести беременность можно:
- в бесплатных женских консультациях;
- в платных медицинских центрах.
Вставать на учет придется именно в ранние сроки, в то время как при обычном зачатии можно отложить данный момент на более поздний период. Лучше, чтобы врач, который следил за здоровьем женщины до оплодотворения, вел беременность до самого конца.
Но и это еще не все. Какие еще особенности имеет ведение беременности после ЭКО? Отзывы женщин часто отражают всего один вопрос — нужно ли говорить врачу в женской консультации о том, что зачатие произошло не естественным путем?
Ответ на этот вопрос прост — да. Девушка должна в обязательном порядке сообщить о том, что беременность наступила вследствие ЭКО. Иначе весь процесс наблюдения за здоровьем будущей матери и малыша будет нарушен. Это приводит к повышенным рискам прерывания или неблагоприятного течения.
Теперь немного о том, какие еще исследования и анализы должна будет пройти девушка после того, как произойдет зачатие. Ведение беременности после ЭКО в СПБ и других городах проводится с учетом уже упомянутых процедур. В остальном, как было сказано, нужно будет пройти через стандартные исследования для беременных.
- общий анализ мочи;
- определение группы крови и резус-фактора (для женщины и мужчины);
- общий анализ крови;
- исследование на ВИЧ, гепатит, сифилис;
- мазок на инфекции, передающиеся половым путем;
- исследование крови на свертываемость;
- ЭКГ;
- мазок на флору влагалища;
- осмотр на гинекологическом кресле;
- исследование на скрытые инфекции.
Гинеколог может назначить дополнительные анализы. Исследование мочи придется проводить перед каждым визитом к врачу. Обычно он требуется раз в 2 недели. Но все это только начало. Ведение беременности после ЭКО, как и после обычного оплодотворения, требует визита к некоторым узким специалистам.
К каким врачам обязательно направят любую беременную? Неважно, как именно произошло зачатие — искусственным оплодотворением или естественным путем. Как уже было сказано, в целом процедура наблюдения за интересным положением мало чем отличается.
Среди узких специалистов, в которым направляют всех будущих матерей, выделяют:
- стоматолога;
- отоларинголога;
- терапевта;
- кардиолога;
- окулиста.
Отмечается, что посещать данный специалистов требуется минимум 3 раза за всю беременность. Исключение составляет стоматолог. К нему приглашают в 1 и 3 триместрах. В зависимости от результатов обследований девушку могут направить к иным специалистам.
Теперь понятно, какие особенности имеет ведение беременности после ЭКО в Москве. Отзывы указывают на то, что завершающим этапом процесса будет считаться выбор родоразрешения. Это немаловажный момент, на который будущая мама должна обратить внимание.
Дело все в том, что при ЭКО чаще всего применяется техника кесарева сечения. Все это из-за того, что пациентки относятся к той или иной группе риска осложнений при родоразрешении. Но и естественные роды тоже не исключаются. Рекомендации относительно данного вопроса даст гинеколог, который будет вести беременность.
Весьма часто женщины ищут заведения в крупных городах, где можно было бы наблюдать за развитием плода при искусственном оплодотворении. На самом деле выбор велик. Но куда податься в Москве или Питере, например?
В столице России можно обратиться практически в любую частную гинекологическую клинику. Например:
Все это только начало. В Питере рекомендуется обратить внимание на следующие заведения:
Отныне понятно, что включает в себя ведение беременности после ЭКО. В данный период необходимо соблюдать все рекомендации и советы для обычных беременных. А именно:
- воздерживаться от стрессов;
- наладить питание;
- регулярно посещать врача и соблюдать его рекомендации;
- отказаться от вредных привычек.
источник
Каждая женщина в период вынашивания малыша часто посещает врача и сдает немало анализов. После ЭКО исследования придется проходить немного чаще, так как после такого вида оплодотворения требуется особое внимание к развитию плода. Будущей маме обязательно назначают следующие обследования на протяжении всей беременности:
Исследование системы гемостаза. Оно может быть назначено как через 3 недели с момента начала развития плода, так и на протяжении всего срока беременности.
В конце первого триместра женщина должна пройти обследование, призванное выявить самопроизвольное открытие шейки матки, если оно присутствует. Как и всем беременным, на этом сроке необходимо пройти УЗИ, чтобы исключить различные патологии у плода.
С 16 по 20 неделю врач даст направление на определение уровня мужских гормонов. Для этого проводится исследование 17-КС. В случае их высокого количества необходима медикаментозная поддержка, чтобы исключить прерывание беременности. На этом сроке проводят дополнительное УЗИ, чтобы убедиться в нормальном развитии малыша.
Следующее УЗИ проводится в 20-22 недели, оно позволяет рассмотреть подробно особенности строения ребенка и выявить патологии. Будущей маме теперь могут сообщить и пол малыша.
В начале третьего триместра проводится последнее плановое УЗИ, на котором определяется двигательная активность плода.
После ЭКО беременность не всегда протекает легко, поэтому гинеколог может назначить дополнительные анализы и УЗИ, чтобы своевременно заметить изменения. В 37 недель будущей маме рекомендуется лечь в стационар. Нередко в такой ситуации женщина вынашивает сразу 2 плода, поэтому лучше находится под контролем специалистов, так как роды могут начаться неожиданно.
О питании во время беременности вы можете прочитать здесь. О пользе гимнастики в этот период можно узнать в этой статье.
После проведения процедуры ЭКО тест на беременность можно делать уже спустя 2 недели. Но гораздо результативнее будет анализ крови на ХГЧ, который точно определит наличие беременности. Спустя месяц после подсадки можно сделать УЗИ, которое позволит точно узнать о развитии беременности и количестве эмбрионов, которое предстоит вынашивать будущей маме.
Никаких особых ощущений в момент имплантации женщина почувствовать не может, как и при обычной беременности. Не стоит выискивать у себя признаки беременности, сразу после подсадки может возникнуть тошнота, сонливость и другие симптомы, но они возникают в результате тревожности и ожидания, и никаким образом не связаны с процедурой.
Симптомы развивающегося плода появляются постепенно, не раньше, чем через 2 недели. Никаких отличий от естественно наступивших беременностей они не имеют.
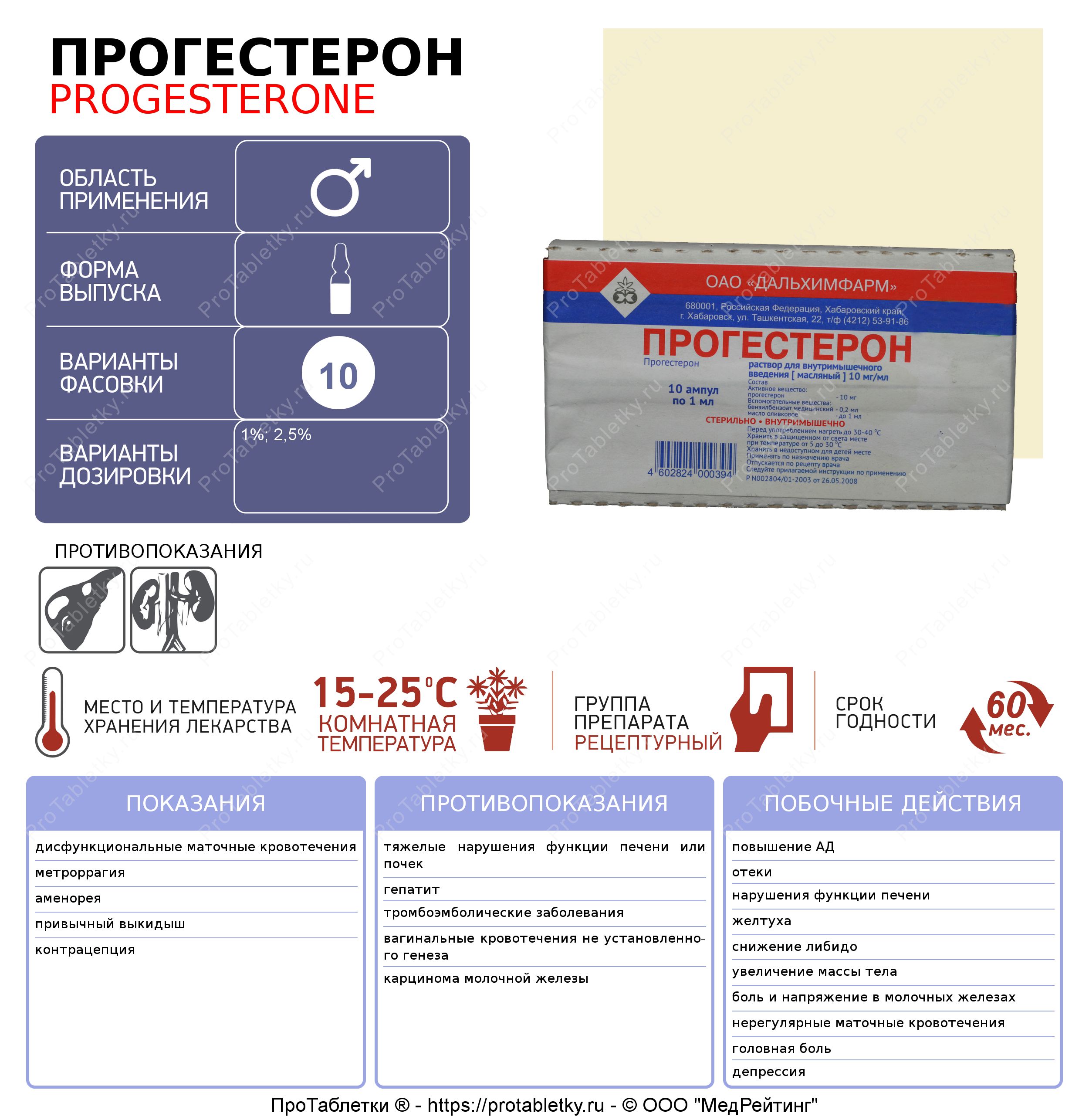
После переноса эмбрионов в матку, женщине обязательно назначают гормональную поддержку. Это необходимо для того, чтобы на ранних сроках беременности после ЭКО не произошло прерывание беременности. Прогестерон, назначаемый будущей маме, обеспечивает правильное прикрепление эмбриона и уменьшает сократительную способность матки, благодаря чему беременность успешно развивается.
Женщин, которые переживают о том, как после ЭКО сохранить беременность, достаточно много, особенно если это уже не первая попытка родить малыша. Беспокоиться не стоит, так как врачи определяют количество препарата, в зависимости от особенностей организма. Как правило, принимать гормоны необходимо до тех пор, пока плацента не сможет полностью обеспечивать полноценное поддержание беременности. Это происходит в начале второго триместра, но начинать отмену рекомендуют уже после 8-9 недельного срока, так как делать это необходимо постепенно уменьшая дозировку. При угрозе выкидыша прием препарата может быть продолжен до 20 недель, но это скорее исключение, требующееся при различных патологиях.
Самый сложный этап для женщины после ЭКО – ожидание двух полосок на тесте. К сожалению, не всегда первая попытка бывает успешной, но соблюдение всех рекомендации значительно увеличивает шанс стать мамой уже через 9 месяцев после процедуры. Самое главное в этот период – обеспечить себе максимальный комфорт, поддержку близких людей и постараться не переживать. При повышенной эмоциональности и нервозности нарушается сон, ухудшается настроение, что негативно влияет на весь организм, уменьшая шансы на прикрепление эмбрионов. Если самостоятельно справиться с таким состоянием невозможно, следует уточнить у врача о разрешенных успокоительных препаратах.
Беременные после ЭКО подвержены ограничениям больше, чем женщины, зачавшие ребенка естественным путем. Особенно важно соблюдать рекомендации в первый триместр, именно он самый важный в развитии малыша.
Необходимо постараться следовать простым правилам:
После переноса эмбрионов образ жизни должен быть малоподвижный, спокойный, исключающий любые эмоциональные напряжения. Стрессы, даже положительные, способны уменьшить шансы на развитие беременности.
Первые двое суток после процедуры самые ответственные. Это время необходимо провести в постели, принимать душ и ванну не стоит, заниматься домашними делами тоже.
Любые физические нагрузки, даже минимальные, должны быть исключены в первые недели беременности. Поднимать что-либо тяжелее кружки чая запрещено, как и наклоняться.
Переохлаждение категорически запрещено, так же как и перегревание.
Следует избегать мест, где температура отличается от нормальной, а в зимнее время одеваться по погоде.
Необходимо регулярно бывать на свежем воздухе, исключая первые дни после процедуры. Будет лучше, если прогуливаться медленным шагом или отдыхать на скамейке в парке.
Интимную жизнь следует отложить до полного развития плаценты, после чего врач может разрешить прекратить половой покой.
Питаться сбалансировано и полноценно. При возникшем токсикозе выбрать продукт, на который нет негативной реакции организма, и есть хотя бы его. Пить не менее 2,5 литров в сутки.
Спать не меньше 8 часов. Если есть возможность и желание – уделять отдыху необходимо как можно больше времени.
Избегать контактов с больными людьми, длительного нахождения в общественных местах.
Особенно внимательно соблюдать эти рекомендации необходимо в первый триместр, так как именно на этом этапе развития беременности чаще всего происходит ее самопроизвольное прерывание.
Современная медицина дает достаточно большие шансы на то, что беременность после ЭКО наступит и женщина в положенный срок родит здорового малыша, ничем не отличающегося от зачатого естественным путем. Обследование и осмотр детей, родившихся после такой процедуры, ничем не отличается от наблюдения за остальными новорожденными .
источник
Беременность после ЭКО является долгожданным моментом в жизни женщины. Однако, важным является не только процесс оплодотворения, но и вынашивания здорового ребенка. Развитие эмбриона происходит очень быстро. Беременность, наступившая в результате успешного протокола ЭКО, характеризуется изменениями в развитии плода, происходящими по неделям. Оценка правильности формирования будущего ребенка является основной задачей врачей на протяжении всего периода вынашивания.
Процесс проведения ЭКО заключается в заборе зрелых яйцеклеток из фолликулов и их последующем оплодотворении в лабораторных условиях. После того, как произведут отбор наиболее жизнеспособных эмбрионов, их пересаживают в полость матки женщины. Развитие беременности после экстракорпорального оплодотворения требует от врачей повышенного внимания. Это связано с высокими рисками прерывания вынашивания, особенно, на ранних стадиях.
Следующим отличием ЭКО от естественного зачатия является необходимость постоянного контроля гормонального фона. От его стабильности зависит успешное прикрепление и развитие плода. Для этого в течение первых 10 недель беременности разрешается прием эстрогенсодержащих препаратов. Они способствуют поддержанию необходимого количества эстрогенов, принимающих участие в формировании зародыша. Лекарственные средства назначаются лечащим врачом строго после оценки состояния здоровья женщины.
На ранних сроках беременности после ЭКО требуется более частое посещение врача, чем при естественном вынашивании. Объясняется это контролем за внедрением и формированием плода. Определение патологии в первом триместре позволит быстро провести необходимые лечебные мероприятия для их устранения.
Спустя 8 недель, при условии нормального течения беременности, разрешается посещать женскую консультацию в плановом режиме.
После того, как подтвердилось успешное оплодотворение с развитием плода, многих женщин беспокоит вопрос о том, как считать недели беременности после ЭКО. Специалисты используют несколько методов определения сроков вынашивания. Выделяют:
- Акушерский срок. Является наименее точным. Данный способ редко используется врачами репродуктивных клиник. Акушерские недели берут начало с момента первого дня последней менструации. В данном случае первой неделей беременности считается первая неделя после месячных. Подобный метод расчета срока вынашивания используют врачи-гинекологи.
- Эмбриональный срок. Более точный метод, так как при нем отсчет производят с момента зачатия. При экстракорпоральном оплодотворении рассчитать эмбриональный срок проще. Достаточно запомнить дату имплантации зародышей. Этот способ определения сроков беременности используют врачи-репродуктологи.
Не существует универсального метода определения недели беременности после ЭКО. Для обеспечения наилучшего взаимодействия между гинекологами и репродуктологами, необходимо высчитывать как акушерский, так и эмбриологический срок.
После того, как произошло оплодотворение яйцеклетки сперматозоидами партнера или донора, образуется эмбрион. Его развитие происходит очень быстро. Первые 7 дней характеризуются постоянными изменениями в строении эмбриона. Выделяют следующие этапы формирования зародыша по дням во время беременности после ЭКО:
- 1 день. Самый ранний этап развития плода. Происходит слияние мужской и женской половой клетки.
- 2 день. В результате соединения генетического материала отца и матери формируется новый геном.
- 3 день. Рост зародыша сопровождается началом его деления на бластомеры. На данном этапе их количество равно 6.
- 4 день. Деление эмбриона продолжается. Спустя сутки он состоит из 10-15 бластомеров. При естественном вынашивании 4 день характеризуется перемещением эмбриона по маточным трубам в полость матки.
- 5 и 6 день. За эти два дня происходит деление эмбриона до состояния бластоцисты. Этот период считается наиболее подходящим для переноса зародыша в полость матки.
- 7 день. Важность дня заключается в процессе прикрепления и внедрения эмбриона к стенкам матки. По результатам недели развития зародыша судят об успешности проведенного экстракорпорального оплодотворения.
Развитие беременности после ЭКО требует особого внимания. В первом триместре повышен риск прерывания вынашивания с связи с различными факторами. Поэтому на ранних сроках за беременной женщиной осуществляется тщательный контроль. В соответствии со сроками вынашивания происходят изменения в развитии плода. Регулярный осмотр у врача позволяет минимизировать риски возникновения патологической беременности.
Один из самых важных этапов развития эмбриона. В течение первой недели происходит превращение оплодотворенной яйцеклетки в зародыш. На вторые сутки эмбриогенеза формируется геном будущего ребенка в результате объединения генетической информации родителей. Спустя несколько дней зародыш готов к имплантации в полость матки. Наилучшим периодом пересадки считается 5 день развития эмбриона. Этот период сопровождается его делением до уровня бластоцисты и освобождением от внешней оболочки. В результате повышается шанс успешного прикрепления и внедрения плодного яйца. На последний день первой недели развития эмбриона оценивается результат протокола ЭКО. В случае развития беременности, он определяется как положительный.
Развитие эмбриона находится в стадии морулы, которая состоит из 8-16 клеток. На данной стадии зародыш плотно врастает в ткань эндометрия. Помимо этого, вторая неделя сопровождается следующими изменениями:
- Вокруг эмбриона начинает образовываться плацента.
- Происходит закладка нервной трубки, которая представляет собой зачатки нервной системы.
В этот период важно поддерживать нормальный уровень фолиевой кислоты, которая необходима для правильного развития нервной системы плода. Курс приема препарата продолжается до 12 недели беременности. Суточная доза фолиевой кислоты составляет 400 мкг.
3 неделя беременности после ЭКО характеризуется окончательным внедрением эмбриона в ткань эндометрия. Это приводит к гормональной перестройке организма. Происходит образование желтого тела, которое является источником прогестерона в первый триместр беременности. В связи с этим появляются следующие признаки:
- Снижение защитных функций организма. В результате он не воспринимает зародыш, как чужеродный объект и принимает его.
- Матка перестает активно сокращаться. Поэтому эмбрион спокойно прикрепляется к ее стенкам.
- Прекращается процесс овуляции.
- Под действием прогестерона происходит уплотнение ткани молочной железы. Это свидетельствует о ее подготовке к процессу лактации.
Кроме прогестерона, в 3 неделю вынашивания увеличивается количество вырабатываемого эстрогена. Согласно рекомендациям специалистов, в этот период женщине необходимо продолжать прием эстрогенсодержащих препаратов, снижающих риск патологического развития беременности.
На третьей неделе развития эмбриона у женщины появляются первые признаки беременности. К ним относятся:
- Тошнота. Симптом чаще всего беспокоит по утрам.
- Частая смена настроения. Причиной эмоциональной неустойчивости является гормональный дисбаланс.
- Увеличение размеров и чувствительности молочных желез. Симптом объясняется повышением концентрации прогестерона. В результате железистая ткань груди разрастается, вызывая болевой синдром и повышенную чувствительность. Молочные железы начинают подготовку к процессу лактации.
- Дискомфорт внизу живота.
- Повышенная слабость и резкая утомляемость.
- Обостренная реакция на запахи.
Перечисленные симптомы схожи с проявлениями овуляции и менструального синдрома. Для подтверждения развития беременности рекомендуется выполнить анализ крови на уровень ХГЧ. При положительном результате он будет резко повышен.
В этот период у эмбриона завершается процесс формирования нервной трубки. Из нее в дальнейшем происходит развитие нервной системы ребенка. На третьей неделе беременности начинает образовываться плацента, которая выполняет функцию питания и защиты плода. Помимо этого, околоплодные воды заполняют амниотическую полость. Сам зародыш достигает 4 мм в размере. Этого достаточно, чтобы увидеть его во время ультразвукового исследования. Третья неделя позволяет провести анализ крови на ХГЧ, который будет резко увеличен в связи с беременностью.
Размеры плода позволяют увидеть его во время выполнения УЗИ. Диагностику проводят любым из следующих способов:
- Через влагалище. Наиболее информативный метод ультразвуковой диагностики органов малого таза. Позволяет произвести оценку состояния матки и эмбриона. Определяют его положение, степень развития. Трансвагинальное ультразвуковое исследование не требует специальной подготовки. Достаточно за пару дней до диагностики исключить из рациона продукты, повышающие газообразование кишечника.
- Через переднюю брюшную стенку. Эффективно на поздних стадиях развития плода. Проводится для контроля за течением беременности.
Любой способ УЗИ-диагностики позволяет определить многоплодную беременность, расположение эмбриона, а также любые изменения в матке и ее придатках. Ультразвуковое исследование является важным методом контроля за состоянием здоровья матери и плода. Уже на первом УЗИ можно разглядеть признаки патологического развития эмбриона и провести их своевременную корректировку.
Первый триместр беременности после ЭКО занимает лидирующие позиции по количеству ее прерываний в связи с различными провоцирующими факторами. К ним относятся:
- Травматизация. Приводит к нарушению прикрепления плодного яйца к стенкам матки.
- Наследственная отягощенность. Существует риск развития генетической патологии, которая провоцирует самопроизвольный аборт.
- Инфекции и воспаления. Объектом поражения могут быть органы малого таза или любая другая локализация.
- Сниженная выработка прогестерона. Данный гормон необходим для правильного развития плода.
- Бесконтрольный прием медикаментов.
- Внематочная беременность. Наиболее распространенное осложнение. При этом плод развивается не в полости матки, а в маточных трубах. Внематочная расположение эмбриона является показанием для прерывания беременности.
В связи с высокими рисками прерывания беременности на ее ранних стадиях, женщине рекомендуется постоянно находиться под контролем лечащего врача.
Для 4 и 5 недели беременности после ЭКО характерно увеличение размеров плода до 2 мм. Его вес составляет около 1 грамма. В этот период начинает развиваться сердечно-сосудистая система, закладываются зачатки позвоночного столба.
На 6 неделе беременности после успешного протокола ЭКО происходят следующие изменения:
- Размер плода увеличивается в 2 раза.
- Продолжается развитие плаценты.
- Начинает формироваться лицо ребенка.
- Конечности удлиняются по сравнению с размерами туловища.
- В сердце заканчивается процесс формирования его камер.
- Происходит закладка мочевыводящих и органов пищеварительной системы.
7 неделя ЭКО-беременности сопровождается сильными изменениями в системе мать-плод. Плацента окончательно сформировывается, что запускает маточно-плодовый кровоток. Эмбрион активно растет, его размер значительно увеличивается. Конечности продолжают расти, но пока без четкого развития пальцев. Можно отследить реакцию эмбриона на различные раздражители. На лице окончательно формируются глаза и веки. Закладывается развитие ушей.
Активное развитие эмбриона продолжается на 8 неделе беременности после протокола ЭКО. Плод прибавляет в росте около 5-6 мм. Органы и системы активно формируются, пальцы конечностей приобретают четкие очертания.
Сопровождается следующими изменениями:
- Увеличение копчико-теменного размера до 30 мм.
- В связи с развитием костно-мышечного аппарата плод может свершать движения пальцами.
- Развитие сердца достигает момента, когда частота сердечных сокращений достигает 150 ударов в минуту.
- Закладывается хрящевая ткань.
- Активное развитие маточно-плодового кровотока, благодаря которому осуществляется связь между матерью и эмбрионов.
За неделю копчико-теменной размер увеличивается на 10 мм и становится равным 40 мм. Во время 10 недели беременности после ЭКО в полости матки начинается активное шевеление плода. Но его размеров недостаточно для появления субъективных ощущений у матери.
Для 11 и 12 недели ЭКО-беременности характерно увеличение размеров плода. Его рост достигает 6 см, а тело пока еще непропорциональное. Эмбрион имеет большую головку, длинные конечности и короткое туловище. Данный период развития сопровождается половой дифференцировкой. Со стороны пищеварительной системы происходят активные изменения. В кишечнике формируются петли, возникает единичная перистальтика. Плод начинает совершать активные движения, он может сосать и глотать. Со стороны дыхательной системы появляются небольшие движения грудной клетки.
Изменения, происходящие на тринадцатой неделе развития плода, заключаются в следующем:
- Увеличение копчико-теменного размера до 70 мм.
- Тело приобретает пропорции.
- Лицо плода окончательно сформировано. На нем видны глаза, нос, губы, уши.
В этот период вынашивания у плода появляются тонкие волосы на голове, а также пушковое оволосение на теле. Наиболее серьезные изменения происходят с мочевыводящей системой. Плод способен отделять мочу, которая выводится в амниотическую жидкость. Копчико-теменной размер продолжает увеличиваться и достигает 9 см. 14 неделя развития позволяет установить пол плода.
Период 15 и 16 недели беременности после ЭКО сопровождается увеличением роста плода до 10 см. В кроветворной системе определяется группа крови и резус-фактор. Для пищеварительной системы характерно появление мекония – первого кала. На данном этапе развития внутренние органы сформированы окончательно и начинают функционировать.
Рост плода достигает 20 см. В полости рта начинают сформировываться зачатки зубов. Благодаря достаточному развитию нервной системы, эмбрион может реагировать на звуки. Это проявляется в активном шевелении плода при звучании громкой музыки или речи. Размеры плода позволяют матери ощутить его движения.
Плод продолжает активно развиваться. На данном сроке его вес достигает 350 грамм, а рост около 25 см. Шевеления становятся постоянными. Изменения происходят с пропорциями тела. Голова замедляется в росте, в то время как туловище и конечности продолжают расти. Железы внутренней секреции начинают свою активную работу. Благодаря развитию селезенки запускает процесс гемопоэза.
Рост и вес плода продолжают увеличиваться. Они достигают 29 см и 500 грамм соответственно. Из-за развития подкожно-жировой клетчатки эмбрион перестает быть прозрачным. С 22 недели ребенок считается жизнеспособным в случае преждевременного родоразрешения. С помощью современных медицинских разработок, 22-недельный плод выхаживается до полного развития.
В период 23-24 недели беременности продолжается развитие половой системы плода. Формируются яички и яичники. Пищеварительная система характеризуется накапливанием мекония в полости кишечника. При нормальном течении беременности он не выходит из организма до самого родоразрешения. Плод способен различать звуки и другие внешние раздражители. Он реагирует на них, совершая активные движения. Эмоциональная связь между плодом и матерью приобретает прочный характер. Любые изменения в настроении женщины передаются ребенку.
На последний неделях беременности у плода полностью сформированы все органы. Они активно выполняют свои функциональные обязанности. Рост и вес ребенка достигают 45 см и 2,5 кг. Плод имеет выраженные периоды бодрствования и сна. На УЗИ можно увидеть открытые или закрыты глаза ребенка. В связи ростом плода уменьшается место его расположения. Ему становится тесно. Это выражается в интенсивном болевом синдроме во время движений ребенка. Помимо этого, ограничение подвижности формирует предлежание малыша. Его определение важно для выбора дальнейшей тактики ведения и способа родоразрешения беременной женщины.
Появление следующих симптомов свидетельствует о патологическом течении беременности и нарушении развития плода:
- Болевой синдром в области таза.
- Повышение температуры тела.
- Обильные выделения из влагалища.
- Резкое прекращение симптомов токсикоза.
Выделяют несколько причин нарушения развития плода. К ним относятся гормональный дисбаланс, психоэмоциональное напряжение, появление тяжелой соматической патологии, первородящие женщины старшего возраста. Выявление любого из указанных симптомов на любом сроке беременности требует немедленного обращения к лечащему врачу.
С помощью хорионического гонадотропина определяется результат проведенного протокола ЭКО. В случае его резкого повышения спустя 14 дней после переноса эмбрионов, подтверждается развитие беременности. Наиболее информативным и точным является определение уровня ХГЧ в крови. Увеличение его концентрации будет выявляться на 7 день после имплантации. Уровень хорионического гонадотропина зависит от количества развивающихся эмбрионов. При многоплодной беременности концентрация показателя возрастает в 2 раза выше нормы.
В таблице представлены нормальные значения ХГЧ по неделям беременности после ЭКО.
источник
Зря многие критиканы приписывают ЭКО-оплодотворению некий налет модности. Процесс сложный и необходимый для женщин с печальным диагнозом, он не идет ни в какое сравнение с модой. Это не ногти нарастить и не губы накачать, а родить здорового и крепкого человека, когда уже пропала всякая надежда на материнство.
ЭКО-беременность – один из эффективных методов преодоления бесплодия. Вернее, не один из, а единственный, который дает возможность стать матерями женщинам с диагнозом «бесплодие».
Термин «экстракорпоральное оплодотворение» в переводе с латыни означает «вне организма», а процедура заключается в оплодотворении заранее полученных от женщины яйцеклеток в лабораторных условиях.
Несмотря на то, что процедура стала уже привычной, случаются и сбои – когда эмбрион никак не хочет приживаться в материнской утробе. Тогда приходится пробовать снова и снова – до положительного результата. И каждый раз стоит денег.
Но о цене поговорим чуть позже. Сначала предлагаю разобраться с особенностями ЭКО-беременности: что считается нормой, а что отклонениями, насколько отличаются анализы при ЭКО и обычной беременности, почему беременная после ЭКО должна в сто раз внимательнее прислушиваться к себе.
Пройдя все предварительные анализы и неприятные процедуры, женщина начинает ждать. И это тоже ответственный момент: нужно заставить себя не волноваться, не накручивать по поводу «а что, если», оставаться, по возможности, спокойной реалисткой.
Если вы вынуждены были решиться на ЭКО, то должны осознавать, что это одна из попыток. Если первая попытка забеременеть после эко не удалась, то шансы сохраняются еще на протяжении двух последующих.
Женщинам, для которых беременность является жизненно важным вопросом, необходимо быть уверенными и спокойными. Разочароваться всегда успеете.
В случае положительного результата и появления заветных двух полосочек на тесте вы не можете оставаться наедине со своим счастьем – медики из ЭКО-центра будут вести непрестанное наблюдение за беременностью и оберегать ее всеми возможными способами.
Задача женщины в этот период – регулярно посещать медицинское заведение (не районную клинику, а центр, где проводилась процедура), консультироваться со своим врачом и точно выполнять его указания.
Диагностику беременности после ЭКО проводят на 12-14 день после переноса эмбрионов, на основании результата анализа ХГЧ. Анализ проводят повторно в течение 48 часов после первого исследования.
ХГЧ называют гормоном беременности – его концентрация в крови у пациентки при успешном ЭКО должна увеличиться вдвое. Если этого не наблюдается, врач делает предварительный вывод о нарушениях течения беременности.
На 21 день после переноса эмбриона в матку назначают ультразвуковое исследование (УЗИ), чтобы убедиться, насколько прочно прикрепилось плодное яйцо, насколько оно соответствует размерам, полноценно ли развивается желтое тело, и не наступила ли внематочная беременность.
Ультразвук на ранних сроках эко-беременности – одно из важных исследований, которое способно дать наиболее четкое представление о том, что происходит с пациенткой. Больше всего и медики, и женщины опасаются внематочной беременности, которая хоть и развивается у небольшого процента пациенток, но способна разрушить и здоровье, и все надежды, останься она незамеченной.
Проблемы вызывает и гетеротопическая беременность – когда для повышения шанса подсадили несколько эмбрионов и один развивается в матке, а другой за ее пределами. Тогда хирургам предстоит сложная работа – устранить неправильный зародыш таким образом, чтобы не повредить правильный.
До 6-7 недели беременность, наступившая в результате ЭКО, требует гормональной поддержки. Чтобы понимать, какие препараты прописывать пациентке, и как корректировать дозировку, врач назначит несколько анализов крови на уровень прогестерона.
Иногда, на основании результатов анализов, терапию препаратами прогестерона продлевают до 12-14 недели. Эти лекарства не должны вызывать опасения – для плода они абсолютно безопасны и представляют собой аналог естественных женских «беременных» гормонов.
После ЭКО обязательный анализ на ранних сроках – исследование на свертываемость крови. При обычной беременности такое не назначают. Почему?
После оплодотворения ЭКО у большинства женщин повышается свертываемость крови, что связано с иммунологическими нарушениями или реакцией организма на гормональную поддержку. Чтобы обеспечить нормальное кровообращение в матке и во всем организме, беременным назначают Гепарин, Курантил, Аспирин.
Мечта забеременеть двойней или тройней может осуществиться у женщины после эко-оплодотворения, даже если в роду никогда не было близнецов. По статистике, после ЭКО шансы на многоплодную беременность повышаются в 30 раз, нежели при зачатии естественным способом. Но хорошо ли это?
Женщина, которая так долго ждала свою беременность, может банально «пожадничать» и захотеть одним махом произвести на свет сразу нескольких деток.
Но любая из будущих мамочек, ожидающая двойняшек (или тройняшек и более), должна морально подготовиться к попаданию в группу риска – у них очень часто диагностируют различные патологии, чреватые прерыванием беременности или преждевременным родоразрешением.
Два и более плода – это двойная и более нагрузка на организм матери. Поэтому сначала взвешивайте свои возможности, а потом заказывайте количество малышей.
В случае, если пациентка погорячилась и много на себя взяла, а потом поняла, что многоплодная беременность слишком тяжела для нее, можно все исправить путем хирургического вмешательства и дополнительных затрат. На сроке 9-13 недель еще можно провести операцию по редукции (уменьшению) количества зародышей.
Возраст – не помеха ЭКО-зачатию. Забеременеть «лабораторно» можно хоть в пятьдесят лет, главное, чтобы здоровье позволяло.
Ну, и психологические моменты стоит учесть: насколько вы готовы стать пожилой мамой, насколько комфортно вам будет в этой роли среди молодых женщин, насколько вы уверены, что ребенок не будет стесняться вашего возраста, когда подрастет.
Медицинская статистика утверждает, что после сорока лет шансов на успех забеременеть после ЭКО становится меньше на 8 -11%.
Но очередь в репродуктивные центры состоит не только из женщин в возрасте за… Экстракорпоральное оплодотворение показано при:
- бесплодии, причину которого не удалось определить;
- генетической проблеме партнера – отсутствии эякулята (неактивность сперматозоидов, другими словами);
- деформации стенки матки;
- физиологической особенности, когда в слизистой шейки матки образовалась среда, агрессивная к сперматозоидам.
Не каждая бесплодная женщина имеет шансы на материнство, даже если ее бесплодность подтверждена не одним врачом, а целым консилиумом. Причина – сопутствующие заболевания, при которых нельзя рожать и воспитывать детей.
Среди «запрещающих» болезней медики особое внимание обращают на:
- психологические заболевания;
- физиологические, при которых невозможно выносить и родить;
- деформацию полости матки или ее неправильное развитие;
- опухоли репродуктивных органов;
- воспалительные процессы в организме;
- онкологию.
Многие потерявшие надежду женщины пытаются не обращать внимания даже на онкологические заболевания в анамнезе – хотят свое продолжение, и все тут. Любой ценой. Но не каждый репродуктивный центр решится на ЭКО даже при полной ремиссии заболевания – риск возобновления рака все-таки остается.
Медицинская практика все-таки знает случаи, когда женщины, поборовшие раковые заболевания, беременели после ЭКО, и, успешно родив, приходили за вторым. Вера и надежда не противопоказаны никому.
При наступлении беременности пациентки ЭКО-клиник должны прислушиваться к себе в сотни раз внимательнее своих «коллег» по положению, забеременевших естественно. Женщины после ЭКО подвержены осложнениям и рискам в разы чаще.
Что должно насторожить будущую маму:
- боль внизу живота;
- выделения (мажущиеся и кровянистые).
При такой симптоматике ведущий гинеколог увеличивает дозу гормональных препаратов. Не исключено, что несколько дней придется провести в стационаре – под круглосуточным присмотром медиков.
Эти симптомы очень неблагоприятные – свидетельствуют об угрозе прерывания.
Кроме возможного выкидыша, женщину на ранних сроках после ЭКО преследуют угрозы замирания беременности, гормональных нарушений, хромосомных аномалий плода, инфицирования матери. Чтобы исключить риски беременным в первом триместре проводят ряд дополнительных исследований.
- расширенный скрининг;
- анализ крови на белки РАРР-А (так называемые белки беременности);
- анализ на бета-субъединицы гормона ХГЧ;
- УЗИ.
Женщины, беременеющие после ЭКО, обычно, имеют целый букет гинекологических и соматических заболеваний.
Поэтому анализы первого триместра проводят так часто и очень тщательно. Задача медиков – исключить возможные риски и выявить патологии плода на первых неделях беременности.
Медики утверждают, что пациентки ЭКО-центров – самые некапризные и ответственные беременные. Они никогда не сетуют на количество диагностических мероприятий и посещают консультации вовремя.
Не менее важный период с не менее важным комплексом исследований. Женщины, проходящие процедуру ЭКО, требуют постоянного и детального врачебного наблюдения. Один из моментов исследования – скрининг второго триместра.
Суть процедуры заключается в исследовании крови на уровень гормона АФП, свободного эстирола, и повторно ХГЧ (общего). По результатам можно судить о наличии или отсутствии хромосомных нарушений. Ранняя диагностика позволяет выявлять заболевания Дауна, Патау, Шерешевского-Тернера, Клайнфелтера и Эдвардса внутриутробно.
На этом этапе при выявлении патологий у женщины есть немного времени, чтобы принять решение: оставлять такого ребенка, или отказаться от идеи материнства.
Во втором триместре проводят уточняющие методы диагностики: экспертное УЗИ и забор околоплодных вод. Таким образом, выявляют пациенток с повышенной угрозой патологии беременности. С ними работают психологи — ведут беседы о целесообразности сохранения беременности.
20-24 недели – период обязательного скринингового УЗИ второго уровня. Это означает, что исследовать будут не только органы матери, но все и органы плода.
Для пациенток после ЭКО важна ранняя диагностика ИЦН (истмико-цервикальной недостаточности). Патология возникает как по анатомическим причинам (из-за абортов), так и по гормональным (дефицит прогестерона). ИЦН страдают дамы с длительным бесплодием. После выявления патологии шейку матки корректируют различными методами, в том числе, хирургическим.
Беременность после ЭКО продолжается, и продолжается наблюдение за пациенткой и плодом – пристальное и постоянное:
- доплерометрия кровотока – ежемесячно;
- кардиотокография – после 34 недели обязательное исследования сердцебиения плода каждые 1-4 недели;
- 32-34 неделя – третье скрининговое УЗИ для определения зрелости плаценты и плацентарного кровотока и структуры органов плода.
Этот период опасен возможностью преждевременных родов. Заметив признаки родовой деятельности, женщине необходимо вызывать «скорую» и отправляться в больницу, где ей назначат сохраняющую терапию.
После ЭКО-процедуры, согласно статистике, риск преждевременного родоразрешения повышается, поэтому врачи настоятельно советуют пациенткам ЭКО-клиник проявлять к своему организму особое внимание.
Женщины, прошедшие процедуру ЭКО, попадают в роддом заблаговременно – с запасом в 2-3 недели. Им нужно не только психологически подготовиться к родам, но и пройти подготовительную терапию.
Способ родоразрешения выбирает ведущий гинеколог, и, как правило, это кесарево сечение. Некоторые из врачей уверены в способности своих пациенток родить самостоятельно после ЭКО. На это они их и настраивают. И у многих все проходит успешно – на свет естественным путем появляются здоровенькие детки.
Но и операции не стоит бояться – на современном этапе кесарево сечение отработано до автоматизма.
Чтобы беременность и роды после ЭКО прошли успешно, мало подсадить эмбрион и вести наблюдение. Здесь, как в семье, должно присутствовать доверие и внимание. Если доктор не просто профессионал в гинекологии, но еще и психолог классный, способный настроить пациентку на благоприятный исход – то так оно и будет.
Ну, и о деньгах… Куда же без этого. ЭКО-процедура – дорогостоящее мероприятие. Цена программ стартует от 1000 долларов в Украине, и от 1200 долларов в регионах России. Максимальная стоимость — 10000 долларов.
В нее входят не только услуги врача-репродуктолога, но и обслуживание обородувания, и услуги целого штата специалистов, работающих во время протокола. Плюс работа обслуживающего персонала.
Оказывается, дети – дорогое удовольствие в прямом смысле слова. Поэтому желаем вам, дорогие читательницы, нуждающиеся в ЭКО, удачи с первого раза. А всем, без исключения, будущим мамочкам – здоровых и счастливых деток.
источник
Экстракорпоральное оплодотворение (ЭКО) подарило возможность стать мамами многим женщинам, долго и безуспешно лечившимся от бесплодия.
Ведение такой беременности после ЭКО требует повышенного внимания и бдительности как от врачей, так и от их пациентки.
В последнее время в нашей стране значительно увеличилась частота использования такого метода преодоления бесплодия, как экстракорпоральное оплодотворение (ЭКО). Это один из методов вспомогательных репродуктивных технологий, при котором оплодотворение заранее полученных от женщины яйцеклеток происходит вне ее организма: слово «экстракорпоральный» происходит от лат. extra – «вне» и corpus – «тело, организм». Впоследствии эмбрион переносится в полость матки для дальнейшего развития.
Беременность после ЭКО требует особого отношения к матери и будущему малышу из-за условий зачатия. К счастью, большинство врачей понимают этот факт. Хотя такой ребенок физиологически практически ничем не отличается от своих сверстников, зачатых естественным способом, наблюдение за беременностью после ЭКО должно быть особенно тщательным, поскольку родители часто преодолевают множество препятствий на пути к зачатию и рождению малыша.
Такая беременность отличается от обычной в большинстве случаев только обязательным контролем гормонального фона женщины и назначением некоторых гормональных препаратов во время первого и второго триместров беременности. Другие анализы отличаются только в первом триместре, когда у беременных после ЭКО исследуют различные иммунные параметры. Остальные исследования проводятся по показаниям, которые могут присутствовать вне зависимости от способа оплодотворения. Разница состоит только в том, что врачи, зная, что некоторые осложнения при беременности после ЭКО встречаются чаще, предпочитают назначить ряд анализов и исследований для перестраховки, даже если прямых показаний к ним нет.
Посещение женских консультаций у беременных после ЭКО обычно отличается только в начале первого триместра, когда нужно удостовериться в нормальном начальном развитии беременности. В основном эти заботы берут на себя врачи центров ЭКО. После короткого наблюдения в начале беременности, обычно до 6–8 недель, женщине предлагают встать на учет в консультацию по месту ее жительства. Пациентки, готовые и дальше оплачивать ведение беременности, нередко встают на учет в центрах, где им проводилось ЭКО.
В дальнейшем частота посещений женской консультации у женщин с естественным зачатием и после ЭКО не отличается. Эти посещения проходят каждые 4 недели в первом и втором триместрах, каждые 2 недели – в третьем триместре и каждую неделю – после 36 недель беременности. По показаниям, вне зависимости от способа зачатия, частота посещений консультации может увеличиться. Посещение специалистов зависит от особенностей здоровья женщины. Как и при обычной беременности, после ЭКО обязательным является посещение оториноларинголога, стоматолога, офтальмолога и терапевта, а остальные осмотры специалистов проводятся при наличии показаний.
Итак, все сложные манипуляции и процедуры позади, и счастливая пара наконец видит две долгожданные полосочки на тесте. Но на этом участие медиков в судьбе беременности не прекращается. Будущая мама должна строго выполнять все предписания врача, принимать необходимые препараты и в срок сдавать все назначенные анализы, чтобы избежать опасности для себя и малыша.
Беременность ранних сроков после ЭКО диагностируется на основании определения уровня хорионического гонадотропина человека (ХГЧ) в крови пациентки на 12–14-й день после переноса эмбрионов. Через 48 часов после данного исследования необходимо повторить анализ для мониторинга за увеличением концентрации этого гормона беременности: она должна возрасти вдвое, а при меньших значениях возможно подозрение на неправильное развитие беременности. Этот тест можно проводить и при обычной беременности, если врач захочет отследить динамику повышения ХГЧ при наличии у женщины предшествующих замерших или трубных беременностей, гормональных нарушений.
Диагностика ранних сроков беременности при помощи ультразвукового исследования (УЗИ) проводится уже с 21-го дня после переноса эмбрионов. Это очень важное исследование, поскольку оно позволяет убедиться в нормальном прикреплении плодного яйца, соответствии его размеров сроку беременности, полноценности желтого тела, поддерживающего беременность, а главное – в отсутствии внематочной беременности, которая может наступить в результате ЭКО у небольшого процента женщин.
ЭКО чаще всего протекает на фоне мощной гормональной поддержки. В случае наступления беременности введение препаратов прогестерона, чаще всего дюфастона или утрожестана, продолжается до 6–7 недель. Несколько раз врач назначает анализ крови на уровень прогестерона, чтобы скорректировать дозу препарата. При необходимости прием препаратов прогестерона может быть продлен до срока 16–20 недель. Часто используется дополнительное введение ХГЧ до 12–16 недель беременности. Эти препараты не вредны для плода, поскольку являются аналогами естественных женских гормонов, выделяющихся во время ожидания малыша.
Также врач исследует содержание женского гормона эстрадиола в крови будущей мамы. При недостаточном его количестве в организме может развиться угроза прерывания беременности и другие осложнения, поэтому при необходимости врач назначит препараты, содержащие этот гормон, например микрофоллин, под контролем его содержания в крови. При обычной беременности уровень эстрадиола исследуют только по показаниям, а после ЭКО этот анализ делается всем.
Иногда у женщин может быть повышенный уровень мужских половых гормонов – андрогенов. При ЭКО это известно заранее, поскольку пациенткам проводятся все необходимые анализы до начала цикла ЭКО. В этом случае для снижения андрогенов врач назначит препараты коры надпочечников – преднизолон, дексаметазон; в противном случае беременность может осложниться угрозой прерывания, нарушением развития плода.
Обязательным является исследование у женщин системы гемостаза – способности крови к свертыванию и остановке кровотечений. Нередко у беременных после ЭКО повышается свертываемость крови и активность тромбоцитов; это связано иногда с иммунологическими нарушениями, которые могут быть причиной бесплодия, а также с реакцией организма на мощную гормональную терапию, проводимую при ЭКО. При обычной беременности свертывающую систему тоже исследуют, но после ЭКО оценивается больше параметров и оценка получается более широкой. При необходимости врач назначит препараты, разжижающие кровь или снижающие агрегацию тромбоцитов: курантил, гепарин, реополиглюкин, аспирин, – чтобы кровообращение в матке и формирующейся плаценте было достаточным и позволяло беременности нормально развиваться.
Также беременным после ЭКО обязательно проводят анализ крови на наличие антител к ХГЧ, волчаночного антикоагулянта и антифосфолипидных антител. Содержание этих субстанций в крови иногда повышается, чаще всего это происходит из?за особенностей иммунной системы матери и может быть причиной длительного бесплодия и невынашивания, часто встречающихся у пациенток ЭКО. При обычной беременности такие исследования назначают только при наличии более двух выкидышей или замерших беременностей. Наличие этих антител может приводить к недостаточному внедрению плодного яйца в слизистую матки, повышению свертывания крови, риску тромбозов, плацентарной недостаточности, кислородному голоданию – гипоксии – и прогрессивному ухудшению состояния плода. Поэтому при обнаружении отклонений в данных анализах врач назначит необходимое лечение для улучшения условий кровоснабжения малыша. Чаще всего для этого используют гормоны коры надпочечников и их аналоги – преднизолон, дексаметазон и метилпреднизолон.
Одной из наиболее частых ситуаций при ЭКО является приживление более чем одного эмбриона; тогда наступает многоплодная беременность. Установлено, что при ЭКО количество многоплодных беременностей в 30 раз больше, чем при естественном зачатии.
Все женщины с многоплодной беременностью сразу должны быть отнесены к группе высокого риска, поскольку у них чаще диагностируются некоторые патологии беременности – угроза прерывания, преждевременные роды и др. Следует помнить, что многоплодная беременность – это двойная, а иногда и тройная нагрузка на организм. Поэтому при желании женщины и при имеющихся противопоказаниях к вынашиванию многоплодной беременности со стороны здоровья будущей матери может быть произведена операция уменьшения, или редукции, числа плодов, для которой оптимальным является срок 9–13 недель.
В первом триместре женщина всегда должна очень чутко прислушиваться к своему организму, особенно если беременность наступила после ЭКО, поскольку осложнения у этой группы женщин по статистике выявляются чаще. Появление таких симптомов, как боль внизу живота, мажущие или кровянистые выделения из половых путей, являются неблагоприятными признаками, о которых немедленно нужно сообщить лечащему врачу. Возможно, врач посоветует увеличить дозу гормонов или даже предложит провести несколько дней в стационаре для осуществления необходимых мероприятий для сохранения беременности.
Очень важно проведение контрольного УЗИ после купирования неблагоприятных симптомов, чтобы исключить замершую (неразвивающуюся) беременность, которая, к сожалению, может развиться вне зависимости от способа оплодотворения вследствие различных причин, среди которых хромосомные аномалии плода, инфекции матери, гормональные нарушения и др.
В отличие от беременностей, наступивших естественным путем, женщинам после ЭКО выполняется расширенный скрининг первого триместра. Помимо скринингового УЗИ в 11–13 недель беременности, которое проводится всем пациенткам вне зависимости от способа зачатия и на котором определяется соответствие плода сроку беременности, наличие носовых костей, толщина воротникового пространства и другие маркеры неблагополучия плода, все беременные после ЭКО должны сдать анализ крови на содержание белков беременности РАРР-А (ассоциированный с беременностью протеин плазмы типа А) и бета-субъединицы гормона ХГЧ. Его проводят всем пациенткам после ЭКО, а при обычной беременности – по показаниям, к которым относятся возраст женщины старше 35 лет, наличие в семье хромосомных болезней, признаки патологии по УЗИ. Этот анализ на сегодняшний день выполняется с 9-й по 13-ю неделю беременности, но современные лаборатории стараются выйти на более ранние сроки его проведения, поскольку данное исследование отражает неблагоприятное течение беременности, поэтому женщине и врачу лучше узнать об этом как можно раньше.
Лучше всего сдавать этот анализ сразу после УЗИ: в этом случае лаборатория будет иметь точный срок беременности в неделях и днях, а также размер плода, толщину его воротниковой зоны, что поможет в расчете индивидуальных рисков наличия патологии для каждой беременной и в оценке результатов теста. Расчет рисков проводит специальная программа, в которую закладываются все полученные данные: уровни бета-ХГЧ и РАРР-А, толщина воротниковой зоны, точный срок беременности, вес женщины. Этот анализ очень важен, поскольку позволяет выявить пациенток, входящих в группу риска по наличию у плода хромосомной патологии, в частности синдрома Дауна, наличию плацентарной недостаточности. Но каждая беременность индивидуальна, и наличие повышенного риска патологии по результатам данного исследования только подразумевает проведение дополнительных диагностических мероприятий для постановки диагноза. К таким мероприятиям относятся экспертное УЗИ и хорионбиопсия – забор кусочка ворсин хориона, окружающего плод, под контролем УЗИ для генетического исследования в срок 9–11 недель.
Очень часто женщины, проходящие процедуру ЭКО, имеют гинекологические и соматические заболевания, на фоне которых наступила беременность. Поэтому в первом триместре важно тщательно собрать анамнез у женщины, установить наличие хронических заболеваний, вовремя направить пациентку на консультацию к соответствующему специалисту, чтобы не допустить обострения заболевания и появления осложнений во время беременности.
Одним из наиболее важных моментов ведения беременности является скрининг второго триместра беременности. Он заключается в исследовании крови на уровень гормонов альфа-фетопротеина (АФП), общего ХГЧ и свободного эстриола, что существенно помогает в ранней диагностике хромосомных нарушений: синдромов Дауна, Эдвардса, Патау, Клайнфелтера, Шерешевского-Тернера. Это исследование помогает также выявить некоторые тяжелые пороки развития плода, такие, как анэнцефалия – отсутствие больших полушарий головного мозга, – незаращение передней брюшной стенки и нервной трубки и др. Данный анализ еще называют «тройным тестом», он обычно проводится с 15-й по 18-ю неделю беременности абсолютно всем беременным. Иногда, правда, по усмотрению врача могут исследоваться только два показателя – без свободного эстриола. У женщин после ЭКО для более точной диагностики обычно применяется исследование уровня свободного эстриола и в некоторых случаях – ингибина-А (четверной тест), но как при обычной беременности, так и после ЭКО эти параметры исследуют только на усмотрение врача.
На втором этапе скрининга выявляют женщин с повышенным риском патологии беременности, что позволит вовремя назначить дополнительные обследования и решить вопрос о целесообразности продолжения беременности. Во втором триместре уточняющими методами могут быть экспертное УЗИ, в том числе 3D УЗИ, забор на анализ околоплодных вод – амниоцентез или забор пуповинной крови – кордоцентез, которые осуществляются под контролем УЗИ.
С 20-й по 24-ю неделю беременности всем женщинам после ЭКО необходимо пройти скрининговое УЗИ второго уровня. Данный термин обозначает, что при этом УЗИ оцениваются не только органы матери, т. е. матка и общая структура плода, яичники, почки – первый уровень, но и структура всех внутренних органов малыша, который сам находится внутри матери, – второй уровень. Оценивается также состояние плаценты, кровоток в ней. Это УЗИ проводится всем беременным вне зависимости от способа оплодотворения, но женщинам после ЭКО его рекомендуют проводить более тщательно и по возможности с дополнительными параметрами, такими, как исследование кровотока – доплерометрия – и 3D-визуализация, что при обычной беременности не делается.
У женщин после ЭКО несколько чаще встречается различная патология плаценты, как правило, связанная с их гинекологическими и соматическими заболеваниями, поэтому на ее структуру следует обратить особенное внимание. Нередко диагностируется раннее старение плаценты, которое без лечения может привести к недостаточному снабжению плода кислородом и питательными веществами. Впоследствии УЗИ и доплерометрия – оценка кровотока в сосудах плода, плаценты и матки – у беременных после ЭКО проводится каждые 3–4 недели, в отличие от женщин с обычной беременностью, которым следующее УЗИ с доплерометрией будет сделано только на 32–34-й неделе.
Важное значение у женщин после ЭКО имеет ранняя диагностика истмико-цервикальной недостаточности (ИЦН). Это осложнение может возникнуть по разным причинам – как по анатомическим, среди которых аборты, роды в анамнезе, структурная патология шейки матки, так и по гормональным, таким, как недостаток прогестерона. Эти нарушения нередко имеются у беременных с длительным бесплодием, предшествующим ЭКО. Для коррекции ИЦН применяются различные методы. К хирургическим относят накладывание швов на шейку матки, к механическим – разгружающий пессарий, а к гормональным – использование 17-ОКСИПРОГЕСТЕРОНА КАПРОНАТА. Данные методы помогут не допустить позднего выкидыша и преждевременных родов, частота которых несколько выше у пациенток после ЭКО, хотя ИЦН может возникать и при естественном зачатии.
Профилактика фетоплацентарной недостаточности (ФПН) и гестоза – осложнения, проявляющегося появлением белка в моче, повышением артериального давления и возникновением отеков – для беременных после ЭКО является приоритетной, поскольку предшествующее бесплодие, гормональные нарушения и наличие гинекологических и соматических заболеваний являются факторами риска по развитию вышеуказанных осложнений беременности. В связи с этим будущим мамам после ЭКО чаще назначают курсы профилактической терапии. Применяются препараты, улучшающие микроциркуляцию в плаценте: КУРАНТИЛ, ТРЕНТАЛ, РЕОПОЛИГЛЮКИН, ЭУФИЛЛИН, АСКОРУТИН, – а также снижающие тонус матки: препараты магния, ГИНИПРАЛ, ПАРТУСИСТЕН. Обязательным является тщательное наблюдение за прибавками массы тела, появлением отеков, колебаниями артериального давления и анализами мочи. При появлении признаков ФПН или гестоза беременную обязательно госпитализируют в акушерский стационар, где проводятся более детальные обследования и назначается более интенсивная терапия, помогающая улучшить состояние плода и матери.
Поскольку при беременности после ЭКО несколько чаще наблюдаются выкидыши и преждевременные роды, во втором триместре очень важно при малейших признаках повышения тонуса матки сообщить об этом своему врачу, который назначит соответствующее лечение.
В третьем триместре беременности продолжается пристальное наблюдение за состоянием женщины и плода. Проводятся курсы профилактики ФПН, гестоза и преждевременных родов. В отличие от обычной беременности, после ЭКО осуществляется доплерометрия кровотока – каждые 4 недели и чаще. При обычной беременности, протекающей гладко, доплерометрию могут вообще не проводить либо провести однократно при УЗИ в 32–34 недели.
После 34 недель беременности следить за состоянием плода можно уже с помощью кардиотокографии (КТГ). Это исследование отражает сердечную деятельность малыша, сократительную активность матки и дает информацию о начинающейся гипоксии – нехватке кислорода. По результатам КТГ проводят терапию, направленную на улучшение состояния плода и снижение сократительной активности матки, обычно это происходит в условиях стационара. По показаниям и в зависимости от результатов повторные исследования КТГ проводят каждые 1–4 недели, в отличие от обычной беременности, при которой это исследование проводится однократно, а повторяется только при развитии осложнений.
В 32–34 недели беременности проводят третье скрининговое УЗИ. Его делают всем женщинам, но для беременных после ЭКО особенно важно оценить степень зрелости плаценты, кровоток в ней, соответствие размеров плода сроку беременности. После ЭКО несколько чаще наблюдается преждевременное старение, а значит и ослабление функции плаценты, задержка внутриутробного развития плода, чаще всего связанная с нарушением кровотока в системе плацента – плод. На третьем УЗИ также оцениваются все органы плода, их структура.
При появлении признаков угрожающих или преждевременных родов, начавшихся до 37 недель, будущая мама должна немедленно вызвать «скорую помощь» для госпитализации в дородовое отделение, где врач назначит ей сохраняющую терапию, которая поможет продлить беременность до срока, безопасного для рождения ребенка. К сожалению, иногда женщинам приходится лежать в дородовом отделении вплоть до родоразрешения, но подобные ограничения стоят радости встречи со здоровым малышом. При беременности после ЭКО преждевременные роды по статистике встречаются чаще, поэтому данные пациентки должны быть особенно бдительны.
Очень важным аспектом у женщин после ЭКО является психопрофилактическая подготовка к родам. Поскольку частота кесаревых сечений в группе пациенток после ЭКО выше, чем в популяции, врачи уделяют особое внимание подготовке к естественным родам, настраивая женщин на их благоприятный исход. Но в любом случае будущие мамы после ЭКО должны быть госпитализированы в дородовое отделение для медицинской подготовки к родам за 2–3 недели до предполагаемой даты родов, поскольку гормональные нарушения, часто сопровождающие беременность после ЭКО, могут потребовать коррекции и подготовительной терапии, чтобы роды прошли успешно.
На основании состояния беременной и плода, течения беременности, имеющихся заболеваний, анамнеза лечащий врач выберет оптимальный способ родоразрешения, но желание женщины также учитывается при этом выборе, хотя и не является приоритетным. В настоящее время будущим мамам после ЭКО чаще проводится плановая операция кесарева сечения. Это связано и с наличием многоплодной беременности, и с возрастом женщины, и с наличием хронических заболеваний, и с состоянием плода, и с длительно существовавшим ранее бесплодием. Но в любом случае врачи всегда стараются дать пациентке возможность родить естественным путем, поскольку родовой акт способствует закладке нужных физиологических процессов у плода, помогает ребенку мягко адаптироваться к новой среде обитания, способствует становлению лактации. Кроме того, женщинам гораздо легче восстановиться после естественных родов. Но если назначена операция, то не следует ее бояться: в современном акушерстве техника кесарева сечения отработана до мелочей.
В заключение хочется отметить важную роль врача акушера-гинеколога в ведении беременности после ЭКО и необходимость внимательного отношения женщины к своему состоянию, как залог успешной беременности и родов после ЭКО. Только доверительные отношения между врачом и пациенткой могут помочь в ранней диагностике начинающихся осложнений, улучшить психологический настрой женщины во время беременности и родов и максимально сгладить возможные неприятные моменты. При соблюдении всех рекомендаций врача женщины после ЭКО имеют высокий шанс рождения здорового ребенка без ущерба для собственного здоровья.
источник