Если будущие родители решили, что малышу лучше появиться на свет за рубежом, профильные агентства по организации таких поездок обязательно предложат им немецкие клиники. Высокий уровень системы здравоохранения, обусловленный экономической стабильностью, заботливый персонал и хорошие шансы на то, что даже самое сложное рождение новой жизни пройдет успешно, – все это способствует тому, что наши соотечественницы выбирают беременность и роды в Германии. Как выглядит процесс, что для этого понадобится, и в чем отличие от привычных на родине процедур, будет интересно узнать всем, кто твердо намерен прибегнуть к помощи врачей в этой стране.
Первое, что бросается в глаза прибывшим из-за границы роженицам в Германию, – условия проживания в палате, которые в большинстве случаев можно назвать идеальными. Стандартный больничный номер оборудован всеми необходимыми средствами гигиены для мамы и малыша. Если что-то понадобится, всегда можно воспользоваться кнопкой экстренного вызова, поскольку немецкие медработники чаще всего владеют английским языком. Хотя за время пребывания под их попечением вы сможете выучить ключевые слова по интересующим вопросам и на немецком.
Будущая мама должна помнить, что роды в Германии для русских или других иностранцев не гарантируют получение гражданства новорожденным ни в тот момент, когда он только появится на свет, ни позднее. Для его регистрации придется обратиться в консульство своего государства на немецкой территории.
Единственное, что останется в биографии крохи от Германии, – название немецкого города, где он родился, в свидетельстве о рождении. Стать гражданином ФРГ возможно только в том случае, если один из родителей уже им является.
Чтобы воспользоваться услугами одной из немецких клиник, мамам-иностранкам понадобится заграничный паспорт и виза, если они въезжают из государств, с которыми поддерживается визовый режим.
Кроме того, из документов нужно подготовить:
- Свидетельство о браке, если оно есть.
- Свидетельства о рождении обоих родителей.
- Копии заграничных паспортов.
- Копии визовых разрешений.
- Медицинскую выписку из истории беременности.
Чтобы вернуться на родину, малыша необходимо вписать в паспорт мамы. Если он биометрический, консульство выдаст ребенку собственный загранпаспорт. Сразу после этого нужно связаться с представителем авиакомпании, чтобы внести данные в билет.
Итак, вы узнали, что скоро станете родителями, и приняли решение рожать в Берлине или Мюнхене, словом, остановиться на одной из клиник Германии. Местные гинекологи отсчет беременности начинают от даты последнего менструального цикла.
Поиск и выбор специалиста, у которого женщине предстоит наблюдаться, собственно, как и роддома, это личный выбор будущей мамы. Для этих целей вовсе не обязательно искать отдельного врача. Вполне подойдет лечащий гинеколог.
Если же его отношение или профессионализм чем-то вас не устраивают, всегда можно обратиться к помощи интернета или довериться отзывам пациентов и рекомендациям врачей, чтобы подыскать другого специалиста или клинику. В медучреждение нужно отправить свой запрос с копиями медицинских документов и дождаться ответа.
Первый прием беременности у гинеколога проводится обычно на 5-7 неделе. Для начала необходимо подтвердить факт того, что зачатие произошло, второе – что все протекает так, как и положено для данного срока. В это же время понадобится сдать первые анализы: мочу и кровь из вены.
Далее визиты к врачу будут происходить один раз в каждые четыре недели. Набор процедур и анализов стандартный:
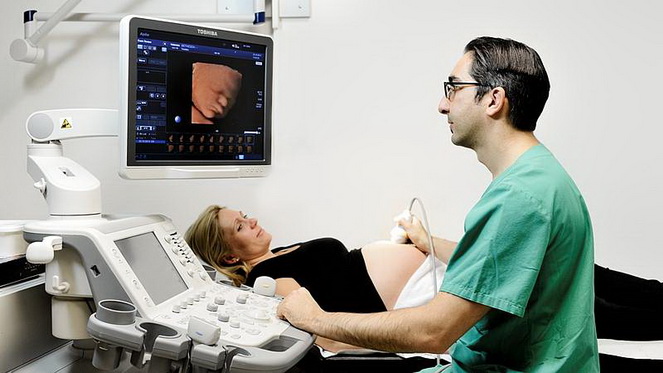
- ультразвуковая диагностика. При этом количество УЗИ будет зависеть от вида страховки, если она имеется у пациентки. Если клиника государственная, проводится диагностика 3 раза за весь период. В частной ее вам обеспечат при каждом визите;
- анализ крови для определения уровня беременности;
- анализ мочи;
- кольпоскопия (осмотр стенок влагалища и входа в него);
- мазок.
До того, как срок дойдет до 13-й недели, гинеколог обязательно пропишет витамины – фолиевую кислоту и Femibion 1. В промежутке между 15-й и 18-й неделями вам предложат пройти NT-Test (Nackentransparenz Test). Данное исследование является перинатальным и неинвазивным. Проводится на предмет определения наличия трисомии 13 (так называемый синдром Патау), 18 (или синдром Эдвардса), синдрома Дауна у плода.
Чтобы установить факт наличия или отсутствия патологий, берется кровь из вены и делается УЗИ, во время которого замеряется и исследуется у ребенка шейная складка, длина носовой кости, бедренная кость, позвоночник, сердце, окружность головы. Получив соответствующие показатели, врач вычисляет вероятность наличия патологий.
Если оба исследования покажут низкие цифры, в дальнейшем, скорее всего, никаких анализов назначаться не будет. При наличии риска гинеколог добавит в список анализов дополнительные исследования. В таком случае диагностика будет проводиться инвазивным методом (биопсия плаценты) и по образцу крови.
Первый способ опасен риском прерывания беременности и занесением в организм инфекции. Второй, хоть и более безопасен, может обойтись в довольно приличную сумму (порядка 400-500 евро). При этом далеко не все страховки покрывают данный вид исследования.
На 20-22 неделях проводится УЗИ, позволяющее оценить развитие внутренних органов плода. Важно отметить, что и этот, и NT-Test не обязательны, а носят рекомендательный характер. Женщина сама решает, насколько целесообразно их проводить.
Но если решение относительно исследований будет положительное, необходимо подписать документ, подтверждающий, что вы осознаете, что полученные результаты не гарантируют стопроцентный диагноз.
Что касается пола малыша, то доктор непременно поинтересуется, хотите вы его узнать или это должно остаться сюрпризом. Немцы чаще всего выбирают второе.
Начиная с 32-й недели, посещать доктора придется каждые две недели. В этот период будет проведена кардиотокография – прослушивание биения сердца плода.
Уже на первом приеме доктор заводит специальную книжку – Mutterpass – в которую заносится вся информация о пациентке в течение всего срока, пока она будет вынашивать плод. Из этого «паспорта матери» можно узнать:
- на какую дату предположительно планируются роды;
- результаты и даты проведения анализов и других обследований (вес, уровень железа в крови, изменения в составе мочи, давление, ключевые показатели по крови);
- информация об отклонениях, которые сопровождают развитие плода.
Ведение беременности предполагает заполнение этого документа на каждом приеме. Перед самыми родами женщина получает его на руки, чтобы передать специалистам уже в роддоме.
Необходимости заранее становиться на учет, как это принято во многих странах, в частности, в России, у немецких рожениц нет. Решить, где именно малыш появится на свет, вы можете заранее. А вот выбирать врача, который будет принимать роды, не имеет никакого смысла. Все равно ответственным за этот процесс будет специалист, который окажется в этот момент на смене.
И все же, если вы решите подстраховаться, можно записаться в интересующую вас клинику заранее. Процедура предварительной записи называется Voranmeldung. Для ее проведения понадобится Mutterpass и сведения о страховой компании.
Сотрудники клиники обязательно поинтересуются наследственными заболеваниями и пожеланиями относительно того, какой должна быть ваша палата. В Германии можно выбрать одноместную, двухместную или семейную. При этом самостоятельно оплачивается только семейная, государственный полис покрывает одноместную, а сертификат частной клиники – одно- и двухместные.
О чем позаботиться нужно непременно, так это об акушерке (Hebamme). На постсоветском пространстве она больше известна как патронажная медсестра.
Ее услуги понадобятся сразу после родов. Она будет приходить к вам в послеродовой период, чтобы осмотреть малыша, взвесить его, помочь на первых порах с купанием, кормлением. В ее задачу входит также провести гимнастику с мамой, чтобы помочь ей быстрее восстановиться.
Страховка обычно покрывает 10 таких визитов, а вот как их распределить, вы можете согласовать уже непосредственно с медсестрой. Информация об акушерках всегда есть в роддоме.
Многие женщины предпочитают пройти специальные курсы, которые позволяют подготовиться к самому важному событию в их жизни – к родам. Здесь предлагают два вида тематических занятий:
- Geburtsvorbereitungskurs – подготовка непосредственно к родам;
- Baby-Pflege – уход за малышом.
Первый курс обычно включает 5 занятий (по одному в неделю) или 5 часов в течение 1 дня (ускоренный). Предусмотрены такие занятия сразу для обоих родителей. Опытные преподаватели проведут вам ликбез по следующим вопросам:
- как понять, что родовая деятельность уже началась;
- когда нужно ехать в клинику;
- в каких случаях можно добраться самостоятельно, а когда следует вызвать скорую;
- как себя вести во время схваток, и на что нужно обратить внимание;
- как проходят роды и почему этот процесс является непростым для мамы и ее малыша.
Кроме того, беременные смогут освоить набор упражнений, облегчающих боль, и получить информацию относительно того, когда делается кесарево сечение. На курсах обязательно предоставляется список того, что понадобится в роддоме.
Женщин ждет большой сюрприз, поскольку брать с собой в клинику ничего не нужно, кроме одежды для себя и малыша: чтобы фотографии, сделанные при выписке, получились праздничными.
Второй курс – по уходу за ребенком – займет 2 часа. Здесь вас научат пеленать новорожденного, купать, кормить. Но если учесть, что все это вам расскажет акушерка, то можно сказать, что полезность данной программы не очень велика. Стоимость прохождения таких занятий будет зависеть от самой клиники.
Для начала вспомним, что каждый житель Германии обязан иметь страховой полис и выплачивать ежемесячные взносы в больничную кассу. Данное правило распространяется даже на малоимущие слои населения. За них денежные выплаты берет на себя государство. Количество касс в стране чрезвычайно велико. Все они имеют индивидуальные отличия:
- по величине взносов;
- по количеству услуг, которые они покрывают.
Именно по этой причине каждый житель Германии старается выбрать тот вариант страховки, который обеспечит самый широкий спектр медицинских услуг, включая роды и наблюдение беременности.
Стоимость процедур, обследований и препаратов в Германии довольно высока. Но если у вас есть полис, финансовые вопросы вас совершенно не коснутся. Это оплачивает страховая компания. Исключение составляют дополнительные УЗИ, если они будут необходимы (от 35 до 100 евро).
Тест на синдром Дауна тоже покрывают не все кассы. Обойдется такое исследование примерно в 170 евро.
Незастрахованные лица вынуждены будут оплачивать все услуги из собственного бюджета. Если выбрать клинику в небольшом городке, а сами роды будут проходить без осложнений, тогда в среднем выльется весь процесс в 3 000 евро.
А вот цена на кесарево сечение несколько выше – от 5 000 евро. Еще дороже стоят альтернативные роды (вертикальные, в воде, дома) – от 7 000 евро.
Чтобы мама и ребенок очень быстро восстановились после важного события в их жизни, клиникой предоставляется:
- послеродовое обследование мамы и малыша;
- консультации нужных специалистов (при необходимости);
- стационарное пребывание в клинике на протяжении 4 дней;
- юридическая помощь.
В течение всех дней после родов оба подопечных находятся под пристальным наблюдением врачей. Мама в это время обучается, как ухаживать за ребенком, как его пеленать, купать и так далее.
Очень важный момент – документы, которые понадобятся при выписке из роддома и позволят оформить пособие, предусмотренное государством. Еще в самом начале беременности необходимо взять справку у врача о том, что вы действительно ожидаете рождения ребенка. Ее нужно предоставить в отдел кадров предприятия, что даст возможность руководству понимать, когда вы уходите в декрет.
Обычно отпуск составляет 14 недель. Содержание за этот период оплачивается работодателем и страховой компанией. Оно составляет примерно 100 % от чистого заработка.
Конечно же, родителей интересует, сколько платит Германия за рождение ребенка. Пособий предусмотрено два вида: родительское и выплаты на ребенка. Первое предоставляется, если мама до беременности была трудоустроена. Второе положено в любом случае. Оно составляет около 180 евро на каждого новорожденного.
А вот родительское содержание составляет 60-65 % от заработной платы матери. Но не меньше 300 и не больше 1800 евро за 1 месяц.
Многие женщины выбирают местом рождения своего малыша именно Германию. Это обусловлено высоким уровнем медицины, качественным оборудованием, внимательным персоналом.
Ключевые моменты, которые нужно помнить, собираясь выбрать себе клинику:
- лица, не имеющие страхового полиса, вынуждены будут оплачивать услуги медицинского учреждения самостоятельно. В таком случае роды обойдутся от 3 до 7 тысяч евро;
- постановка на учет происходит на 5-7 неделе беременности;
- врач обязан оформить Mutterpass – паспорт матери, в который будет заноситься информация обо всех ее визитах, анализах и исследованиях;
- договариваться с врачом о самих родах заранее, не имеет смысла. Помогать малышу появиться на свет будет тот специалист, который окажется в это время на смене;
- очень важно еще до родов подыскать опытную акушерку, которая станет помощницей для мамы в первое время после возвращения домой.
Важно помнить, что в Германии беременность воспринимается как естественное состояние женщины, а не как заболевание. По этой причине и отношение к ней здесь совсем иное, чем во многих других странах.
источник
А как у них? Беременность в Германии
«Я еще не знала, что беременна, когда почувствовала себя плохо. Возникшие подозрения подтвердил тест на беременность, и я записалась на прием к доктору.
В Германии обращение к врачу в ранние сроки только приветствуется. Во время записи сообщила причину посещения. Это не обязательно делать, но если есть боли или ситуация нестандартная, можно попасть на прием намного быстрее. Здесь нет поликлиники как таковой, в которой принимают доктора разных специальностей, по городу работают частные кабинеты врачей, которые ведут прием. А лечение – стационарное или амбулаторное, проводится в больнице.
Страховка оплачивает все необходимые обследования во время беременности, роды и первые дни в больнице после них, полное обследование и лечение ребенка. Для ведения беременности можно выбрать доктора на свое усмотрение.
Перед приемом врача находишься в комнате ожидания, в которой работают одна или две помощницы доктора, занимающиеся административной работой. Если нужно, в отдельной комнате берут необходимые анализы. В зависимости от количества людей ждать можно от 15 минут до часа, а то и больше. Хотя беременным на большом сроке назначают такое время приема, чтобы сократить ожидание. В кабинете стараются организовать работу так, чтобы не было столпотворения – кто-то находится непосредственно у доктора, кто-то ждет в приемной, кто-то сдает анализы.
На меня завели карту и дали заполнить бланк с вопросами: чем болела ил болею, были ли операции, какие лекарства принимаю, сколько было беременностей, сколько детей, если есть и т.п. Из анализов я сдала мочу, и мне померили давление. На приеме я была с мужем, здесь это обычное дело — посещать доктора с кем-то из родственников или друзей или, если нужно, с переводчиком.
Подтвердив беременность на узи и, узнав, что я собираюсь рожать, доктор поздравил нас и рассказал о правильном питании и важности здорового образа жизни во время беременности. После этого мне выписали специальную карточку, которую я должна была иметь при себе. В нее записывались результаты анализов и разных исследований, вес, давление и особенности развития плода.
До 24 недель беременности я посещала врача примерно раз в месяц. Меня взвешивали, измеряли давление, я сдавала анализы крови и мочи. На осмотре доктор дополнительно контролировал состояние вен и отечность, и отвечал на все вопросы. После 24 недель я ходила на прием 2 раза в месяц. Теперь дополнительно контролировалось прилежание плода и сердцебиение посредством КТГ.
При нормальном течении беременности делают 3 узи, при отклонениях больше. Я обошлась тремя. До 36 недели при необходимости могут положить в больницу на сохранение. После 36 недели ребенок считается доношенным.
Анализы на хромосомные отклонения в развития плода сдаются по желанию женщины. Если определяется что-то серьезное, то врачи предлагают пройти дополнительные обследования для уточнения диагноза. Но заранее никто не делает пугающих прогнозов и не предлагает прервать беременность. Люди с ограниченными возможностями здесь включены в жизнь общества и не считаются кем-то недостойным. На момент второй беременности мне было 32 года. В Германии женщины в среднем рожают в возрасте от 30 до 40 лет и так называемая «зона риска» начинается только в 35 лет.
При этом врачи и акушеры очень трепетно относятся ко всем беременным. Мне очень импонировала доброжелательная атмосфера на приемах у доктора. Во всем чувствовался уход за тобой, все было корректно и вежливо. Особенно меня поразило то, что на мое большое количество набранных лишних килограммов, врачи даже не обращали внимания, говоря, что это нормально – ведь я же беременна! Но если женщина не довольна своим доктором, она всегда может записаться к другому или воспользоваться услугами акушерки, которая приходит на дом. Она осматривает и консультирует беременную, а к доктору в этом случае приходит только на узи или другие анализы.
В Германии много разных курсов по подготовке к родам: плаванье, гимнастика, йога для беременных, курсы для будущих родителей. Многие из них работают при роддомах. Я ходила на плавание для беременных при моем роддоме. Страховка оплачивает курс по подготовке к родам и послеродовой курс по восстановлению здоровья женщины. Остальные курсы нужно оплачивать самому.
Если бы я работала, я бы предоставила работодателю справку о беременности, чтобы оформить оплачиваемый декретный отпуск, который длится с 34 недели беременности и по достижению ребенком одного года. В то время я только приехала в Германию и не успела устроиться на работу. Но по закону, как любая временно не работающая женщина, первый год после родов я получала минимальную помощь на ребенка.
В обществе будущая мама не считается чем-то особенным. Отношение к ней ровное и спокойное. При нормальном самочувствии и поддержки близких людей быть беременной в Германии очень приятно. Девять месяцев моей беременности прошли безмятежно и радостно. Впереди меня ждали роды».
Автор благодарит за предоставленную информацию Наталью Ханф, Германия, город Веттер.
источник
По статистике, в Германии самый низкий процент рождаемости в Евроcоюзе. Число новорожденных в 2013-ом году составило от 675 до 695 тысяч, в то время как умерших — от 885 до 905 тысяч, при этом население Германии на 2014-ый год составляет 81,1 млн.
Возраст на момент рождения первого ребёнка у немок во многом определяется стремлением получить высшее образование, работу и доход. Женщины всё больше фокусируются на работе и успехе в карьере, что откладывает появление ребенка в семье. Хотя, с моей точки зрения, Германия на сегодняшний день является наиболее благоприятной страной для создания семьи, как в социальном, так и в материальном плане.
После принятия решения о появлении в семье малыша и позитивного теста на беременность начинаются девять месяцев ожидания, переживаний, медицинских осмотров и подготовки к появлению ребёнка.
Как правило, первый визит к врачу приходится на 5-7 неделю беременности. Интересно то, что мы, простые обыватели (у кого это первая беременность), считаем недели от момента предполагаемого зачатия, а вот врачи сразу же спрашивают дату последней менструации, и недели отсчитываются от неё. Так что после первого визита гинеколог может легко накинуть недельки две к предполагаемому сроку. Что же касается поиска врача, то здесь это личное дело каждого. В Германии гинеколог называется Frauenarzt или Facharzt für Gynäkologie und Geburtshilfe.
Во время первого визита к врачу основной задачей является подтвердить факт наличия беременности и взять первые анализы — кровь из вены и мочу. Также будущей матери выдаётся Mutterpass — медицинская книжка, в которую на протяжении беременности будут вносить все данные, как-то: планируемая дата родов, данные об анализах (давление, уровень железа в крови, вес и так далее), любые отклонения в развитии плода.
После первого визита нужно посещать врача каждые 4 недели. При каждом визите будет проводиться стандартный набор процедур:
- УЗИ
- кровь — за всю беременность 3 раза из вены, а все остальное время из пальца на уровень железа
- моча
- кольпоскопия (диагностический осмотр входа во влагалище, стенок влагалища и влагалищной части шейки матки)
- мазок
Важно учитывать застрахована ли пациентка в государственной больничной кассе или в частной. При наличии государственной страховки, УЗИ будут делать 3 раза за всю беременность, а в случае приватной – при каждом визите (соответственно, чем больше процедур, тем выше счёт, который надо будет оплатить).
До 13-ой недели беременности врач обычно прописывает два вида витаминов — фолиевую кислоту (Foliensäure) и Femibion 1. Foliensäure будет стоить примерно 40€. Надо купить всего одну упаковку, так как после 13 недели её уже не принимают. Femibion 1 обойдется в 50-60€ за упаковку, которой хватит на 60 дней. После 13 недели надо перейти на Femibion 2. Можно также сравнить цены в интернете и заказать медикамент в онлайн-аптеке, так может получиться дешевле.
С 12 по 15 неделю беременности отправляют на NT-Test (Nackentransparenz-Test). Это неинвазивное перинатальное исследование на наличие трисомии 13-ой (синдром Патау), 18-ой (синдром Эдвардса) и 21-ой (синдрома Дауна) хромосом плода. Чем старше женщина, тем выше вероятность отклонений.
Во время теста делают две процедуры:
- берут кровь из вены
- проводят ультразвуковое исследование (исследуют и замеряют шейную кость, носовую кость, окружность головы, позвоночник, сердце и так далее), и на основе показателей высчитывают вероятность отклонений.
Результаты сообщают сразу же. Будущая мать видит допустимые границы и находятся ли её показатели в пределах нормы. После чего надо дождаться результатов анализа крови. Как правило, он подтверждает результаты УЗИ, но иногда бывают отличия. Если оба анализа дают низкий показатель риска, то всё в порядке. Если нет, то могут назначить дополнительные анализы. Их на сегодняшний день два: инвазивный и по образцу крови.
Инвазивный метод предусматривают вмешательство в организм беременной женщины, то есть, прокалывание живота для биопсии плаценты. Оно проводится для получения клеток не рождённого ребёнка с целью проведения хромосомного анализа. При этом оценивается количество и структура хромосом, что позволяет, к примеру, подтвердить или исключить диагноз трисомии. Но любая инвазивная процедура связана с риском прерывания беременности (0,2-1%), а так же с риском инфицирования.
По образцу крови – это новейший не инвазивный метод, который позволяет с 11-ой недели беременности определить наиболее частую форму трисомий 13, 18 и 21 и половых хромосом (X,Y) у не рождённого ребёнка. Необходим только образец крови из вены беременной, процедура взятия которого не вредит ни матери, ни ребёнку. Стоит это удовольствие в районе 400-500€. Надо уточнять у больничной кассы, будет ли этот анализ оплачен. Государственная медицинская страховка его не покрывает.
Я делала NT-Test в клинике, так как моя врач не имела для этого необходимого оборудования. Но есть врачи-гинекологи, которые могут проводить эти анализы у себя в Praxis.
С 20 по 22 неделю беременности гинеколог посоветует провести ещё один осмотр, Organultraschall. Это ультразвуковое исследование развития внутренних органов ребенка. На основе этих анализов врачи также могут увидеть отклонения в развитии или пороки и принять необходимые меры (например, назначить специальные медикаменты). Решение делать NT-Test и Organultraschall исследования или нет — сугубо личное; врач может только советовать. Перед проведением исследования необходимо подписать бумагу о том, что пациентка понимает, что результатом будут лишь показатели вероятности, и точных результатов никто не гарантирует. Любопытно, что врач спрашивает, хотят ли родители знать пол ребёнка. Многие немцы желают, чтобы это осталось для них сюрпризом.
С 32 недели визиты участятся, и нужно посещать врача каждые 2 недели. Добавится ещё одна процедура — кардиография, врачи будут слушать сердце ребёнка. Эта процедура занимает примерно 25 минут.
В Германии с этим намного проще, так как предварительно никто не договаривается. Например, на моей исторической родине в Киеве, каждая будущая мама перелистывает сотни страниц интернет-сайтов для поиска врача, договаривается с ним заранее и надеется, что когда начнётся родовая деятельность именно этот врач придёт принимать роды. В Германии роды принимают те врачи, которые находятся на смене и никак иначе. Только если будет плановое кесарево сечение, тогда можно заранее договориться с врачом. Оперирующий врач должен знать историю беременности и результаты анализов. Если же ребёнок появляется на свет естественным путём, то роды принимают акушерки, находящиеся на смене. Врач может появиться на сами роды, да и то не всегда. Если нет осложнений, то всё сделают акушерки.
В Германии нет необходимости заранее становиться на учёт в роддом, можно решить, куда ехать, хоть в самый последний момент. Но желательно сделать Voranmeldung. Во время этой предварительной регистрации необходим Mutterpass и данные о страховке. Также зададут вопросы относительно наследственных заболеваний, спросят о предпочтениях относительно палаты, в которой мать будет находиться после родов. Из вариантов: двухместная, одноместная и семейная. Государственная страховка покрывает только двухместную палату, приватная — двух и одноместную, а вот семейную нужно оплачивать самостоятельно. Для роженицы оплата палаты подразумевает питание и всё, что будет необходимо ей или ребенку. Отец платит за питание и за ночёвку в одноместной или двухместной палате сам.
Каждой беременной нужно самостоятельно позаботиться о поиске акушерки (Hebamme) или, как это называется у нас, патронажной сестры для визитов домой после родов. Акушерка будет приходить для осмотра ребенка, взвешивания, поможет с первым купанием и кормлением, а так же проведёт гимнастику для скорейшего восстановления мамы. Страховка оплачивает 10 визитов акушерки. Как их распределять, можно решить самостоятельно. Каждая клиника имеет список акушерок. Также можно искать в интернете. Выбирать Hebamme и договариваться о встрече лучше до родов. Ведь ей придётся доверить самое ценное — вашего ребёнка!
В течение беременности можно посетить курсы для будущих родителей. Я побывала на двух — Geburtsvorbereitungskurs (подготовка к родам) и Baby-Pflege (уход за новорожденным). Geburtsvorbereitungskurs предлагается как курс из 5 занятий раз в неделю, либо как крэш-курс 1 день 5 часов (как правило, это суббота). Этот курс для обоих будущих родителей. Мне очень понравился курс по подготовке к родам, и я могу смело его рекомендовать! Нам рассказывали, как определить начало родовой деятельности, когда ехать в роддом, когда ехать можно самим, а когда лучше вызывать скорую, как себя вести и на что обращать внимание до родов, список упражнений которые можно делать для того чтоб облегчить боль, когда и при каких обстоятельствах будут делать эпидуральную анастезию или кесарево, через что проходит ребенок, чтоб выбраться наружу, и почему роды это такой сложный процесс для двоих — как мамы, так и ребенка. Ну и главное, мне дали список необходимых вещей, которые надо иметь с собой в роддоме и дома. Этот список я публикую ниже. Для ребенка в роддом собирать ничего не надо, его всем обеспечат, всем! Вам надо только взять вещи для ребенка на выписку, и (по желанию) наряды для фото.
Второй курс Baby-Pflege, который длился всего 2 часа, мне не понравился. Там учат как пеленать, купать, кормить, но это всё вам расскажет и покажет акушерка, которая будет приходить после родов. Стоимость курсов зависит от клиники, там, где была я, Geburtsvorbereitungskurs мне обошёлся в 58,25€ (мужу в 36€). К слову, я застрахована приватно, это тоже влияет на цену. Baby-Pflege стоил всего 5€.
- Brustwarzensalbe — это мазь для сосков, чтоб избежать боли и трещин (смывать не надо)
- Stilleinlagen — это прокладки в лифчик
- Still-BH ohne Bügel 1-2 Nummern größer als zuvor — это лифчик без косточек на 1-2 размера больше чем вы носите обычно
- Hausschuhe und warme Socken — тапочки и тёплые носки
- 2 lange, kochfeste T-Shirts aus Baumwolle -2 длинные хлопковые футболки
- Strickjacke zum Wärmen nach der Entbindung — тёплая кофта, если вдруг будет знобить после родов
- 2 bequeme Nachthemden — 2 удобных ночных рубашки (ночнушку вам также могут выдать в роддоме)
- Bademantel — халат
- 2 bequeme Hosen — двое штанов
- Große Slipanlagen — большие прокладки
- Одноразовые трусы (тоже могут выдать в роддоме)
- Etwas zu Essen (Riegel, Nusse, etc.) — что-то перекусить для себя и мужа (например, орехи, мюсли или шоколад)
- Make up und Lippenpflege — косметику для фото и гигиеничку для губ
- Фотоаппарат
- Одежда на выписку для себя
- 2 Bodys, 2 Hosen, 2 Mützen, Socken, Jacke in Größe 56/60 — 2 боди, 2 штанишек, 2 шапочки, носки, кофточка размером 56/60 одежда на выписку для ребенка.
- Важно позаботиться о покупке автокресла и коляски заранее, без автокресла везти новорожденого нельзя!
- Mutterpass
- Personalausweis und Reisepass (паспорт)
- Heiratsurkunde (свидетельство о браке)
- Geburtsurkunde (свидетельство о рождении)
- Versicherungskarte (страховая карточка)
- Windeln für Neugeborene подгузники для новорожденных должны быть дома. В роддоме ими обеспечат в полной мере.
- Decke — одеяло
- Wundschutzcreme — противовоспалительный крем
- 1 Packung Pre-pulvenahrung für den Stillnotfall am Wochenende — пачка сухой смеси на случай, если не получается кормить грудью, главное чтоб было в названии PRE- это для новорожденных!
- бутылочки и соски в ассортименте
- Babyfencheltee — чай с фенхелем
- Простынки
- Полотенца
- Пеленальный столик
- Ванночка
- Кроватка
- Коляска (желательно трансформер – чтоб на одни шасси можно было крепить по желанию автокресло, люльку и сидячую коляску), хорошими считаются производители Hartan, ABC Design.
Как можно раньше постарайтесь получить от врача справку о беременности, в которой будет стоять срок предполагаемых родов. Её нужно отправить в HR-отдел на работе и в страховую компанию. Это необходимо для того, чтоб работодатель знал, когда работница уходит в отпуск по беременности (Mutterschutz).
Mutterschutz — это 6 недель до даты родов и 8 недель после родов, всего 14 недель. Эти 14 недель оплачивает работодатель и страховка, и в это время работница получает практически 100% чистого ежемесячного дохода (Mutterschaftsgeld). После 14 недель выплачивается родительское пособие (Elterngeld) и детские на ребёнка (Kindergeld = 184,00€). Elterngeld — это примерно 60-65% от чистого дохода до беременности, но минимум 300€ и максимум 1800€ в месяц. Для получения Elterngeld и Kindergeld надо пойти в Rathaus (мэрия) и подать заявления на эти выплаты. После рождения ребенка в течении двух недель нужно отправить работодателю свидетельство о рождении ребенка (Geburtsurkunde) и заявление о длительности пребывания в декрете.
В Германии есть возможность уйти в отпуск по уходу за ребёнком от 1-го до 3-х лет. Некоторые фирмы в течение года будут сохранять за работницей право оставить себе корпоративную машину (Firmenwagen), телефон и персональный компьютер, равно как и позицию, но это при условии выхода на работу через год. И этот год начинается со дня рождения ребёнка. Если оставаться с ребёнком дома в течение трёх лет, то работодатель сохраняет только рабочее место. Родительское же пособие (Elterngeld) выплачивается только в течении одного года.
Внимание! Если у вас государственная страховка, то нужно только отправить туда справку от врача о беременности, в которой будет стоять срок предполагаемых родов, и выплаты будут осуществляться как до родов (в течение 6 недель), так и после (в течение 8 недель) автоматически. Тем же, кто застрахован приватно, придётся немного попотеть. Выплаты начнутся только после рождения ребёнка. После родов надо как можно скорее отправить в страховую Geburtsurkunde. Выплаты осуществляются одноразовым платежом. Так же только для тех, кто приватно застрахован, необходимо будет заполнить заявку на получение Mutterschaftsgeld (это одноразовый платеж в размере 210€) от Bundesversicherungsamt (Федеральное Ведомство Страхования).
Ну и последнее, о чем хотелось бы сказать. Ещё во время беременности стоит начать искать ясли или няню (Tagesmutter), если мать планирует выходить на работу через год. Претендентов на место в яслях будет много, так как в Германии многие женщины хотят вернуться к полноценной или частичной занятости в течение года. Некоторые ясли предлагают свои услуги по достижении ребенка 2-х месяцев и до 3-х лет, а некоторые берут только с 8-ми месяцев и до 3-х лет. Потом ребенка надо устраивать в детский сад. При предварительной записи в ясли, ребёнка ставят в очередь, никто ничего не гарантирует, поэтому надо будет неоднократно интересоваться о шансах попасть в ясли на протяжении всего срока беременности и после родов. Учтите, что тут есть такое понятие как Eingewöhnungszeit (время привыкания). Это 4 недели, когда ребенка в яслях будут оставлять только на короткое время (пару часов) и мать должна быть рядом готовой забрать его в любой момент.
источник
Я живу в Германии пять лет. Но ни у кого из моих здешних друзей еще нет детей, поэтому со всеми местными особенностями ведения беременности мне пришлось разбираться самой. Сразу могу сказать, открытий было немало. Например, оказалось, что то, что по-немецки дословно называется «роддомом», совсем не похоже на наш роддом. В немецком «роддоме» нет врачей и почти нет никакой медицинской техники, а есть только акушерки, поэтому атмосфера приближена к домашней. А на роддом в нашем понимании похожи отделения гинекологии и акушерства в клиниках. Правда, они, как правило, размещены не в отдельных зданиях, а занимают лишь часть этажа больницы, и по пути в родблок можно вполне пройти хирургию или кардиологию. Но обо всем по порядку.
Я планировала беременность, и после того, как тест показал две полоски, радостно пошла к гинекологу. У меня взяли кровь на определение гормона ХГЧ в динамике, сделали УЗИ, на котором все было слишком расплывчато, и сказали приходить через неделю. Когда через неделю на УЗИ уже было видно не только плодное яйцо, но и эмбрион, меня официально признали беременной и выдали мне муттерпасс (паспорт матери). Это местный аналог обменной медкарты, в которой проставляется ПДР, заносятся все данные о ваших анализах, отметки о появлении у врача и так далее. Я бы, честно говоря, предпочла, чтобы этот документ в 2016 году был электронным, а не бумажным, – но, видимо, это такая дань традиции: муттерпас был введен в обращение в 1961 году, беременные его очень любят, а некоторые даже шьют для него специальные самодельные обложки.
С муттерпасом в кармане я стала ходить к врачу на регулярные осмотры, которые проходили до 32-ой недели раз в месяц. Мне мерили давление, брали экспресс-анализ мочи, иногда брали кровь на гемоглобин (всего за время беременности кровь брали не более пяти раз, что меня тоже немного удивило). Смотрели, как изменяется мой вес и скорее, хвалили, если он прибавлялся. А в те месяцы, когда он не прибавлялся, говорили, что можно есть и побольше. Есть, кстати, разрешали почти все – кроме сырого мяса, сырой рыбы и сыров из непастеризованного молока. Кофе и чай сказали ограничить до трех чашек в день, ну и алкоголь, понятно, подвергся полному запрету.
Если следовать официальной линии, беременные в Германии должны сделать три плановых УЗИ: первое – с 8-й по 12-ю неделю, второе – с 18-й по 22-ю, третье – с 28-й по 32-ю. Как я уже писала, мой врач делала два УЗИ в самом начале, для того, чтобы исключить внематочную, еще одно по нашей просьбе для определения пола ребенка и последнее, контрольное, ближе к концу срока. О том, что у меня будет мальчик, мне сказали на 16-й неделе. Оказалось, врачи не имеют права выдавать эту информацию до 12-ой недели, так как до этого времени в Германии разрешается делать аборт. И были прецеденты, когда на аборт шли, потому что родителям «не подходил» пол ребенка.
Обычная, обязательная в Германии медицинская страховка покрывает все эти консультации, УЗИ и базовые анализы. Стоимость самой страховки высчитывается, исходя из вашей зарплаты, но самая минимальная — например, для студентов или тех, кто мало зарабатывает, составляет примерно 80 евро в месяц. По желанию в специальных пренатальных центрах можно пройти дополнительные исследования, за которые придется платить отдельно (иногда врач может дать вам направление для получения так называемого «второго экспертного мнения», и тогда за какие-то из этих процедур может все-таки заплатить страховая компания). Обычная страховка в большинстве случаев не покрывает также рекомендуемый здесь тест на токсполазмоз и анализ на стрептококки. За все остальное, в том числе и за роды, платить отдельно не нужно.
На 32-й неделе мне в первый раз сделали КТГ, которое показало достаточно высокое сердцебиение у моего сына, и после этого мне пришлось ходить на осмотры раз в неделю. Возможно, ребенок тогда просто разнервничался от датчиков и шумов, но врач сказала, что лучше мы будем мониторить ситуацию почаще. Тогда же она сказала, что в случае перенашивания, мне нужно будет ездить на осмотры уже в родильное отделение, потому что моя врач не ведет беременности после 40-й недели (есть гинекологи, которые это делают). Поэтому в ПДР у меня был назначен прием в клинике, а когда мы с мужем туда приехали, то начались схватки, и через 20 часов родился наш сын.
Поскольку домашние роды и роды в роддоме немецкого типа без врачей – это, к сожалению, варианты не для моих нервов, мы стали искать клинику. Клиники в Германии, как выяснилось, тоже бывают разных типов. Вначале мой глаз пал на уютную, небольшую, сертифицированную как «особо поддерживающая ГВ». Но когда мы с мужем сходили туда на день открытых дверей, то узнали, что там нет реанимации для новорожденных, и все сложные случаи они перекидывают в другую клинику, побольше. Тот факт, что нас теоретически могут куда-то перекинуть по ходу родов, не очень меня обрадовал. Поэтому мы решили отказаться от уюта и записались в большую клинику (по размеру она действительно напоминала аэропорт). Прикрепиться к ней нужно было в промежуток между 28-й и 32-й неделей. Когда мы приехали оформлять документы, нам дали специальный номер сервиса «такси для рожениц». Мне не удалось воспользоваться этой услугой, но если бы у меня начались сильные схватки, а муж был бы на работе, по идее, меня бы мог бесплатно отвезти в больницу водитель этого такси.
Во время контрольного осмотра в день ПДР схватки стали резко усиливаться, хотя и не было раскрытия. Нас с мужем не отпустили домой, а провели в подготовительную комнату — это была обычная маленькая палата с двумя кроватями и маленькой перегородкой. Нам разрешали выходить на улицу погулять и каждые полтора-два часа делали новое КТГ. Примерно через 15 часов у меня отошли воды, и тогда наконец нас перевели в родильный блок. В нем можно было менять цветовую тональность освещения специальным пультом, но, честно говоря, в тот момент мне уже было так лихо, что цветовое оформление комнаты могло быть хоть фиолетовым. Еще из атмосферных деталей — с собой разрешалось приносить расслабляющую музыку. Я тщательно отбирала ее: записала на диск любимые итальянские арии. Но когда мы попали в родблок, мне стало уже как-то совсем не до классики, а куда более подходящим саундтреком для всех моих мучений могла бы в этот момент стать группа Раммштайн (на дне открытых дверей говорили, что акушерок ничем не удивить и можно действительно приносить с собой все — от Вагнера до техно).
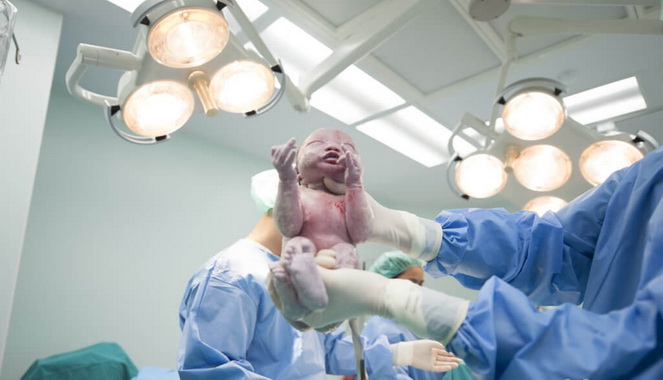
Я очень плохо помню последний этап схваток. В итоге мне сделали эпизиотомию — у ребенка стало ухудшаться сердцебиение, и акушерка сказала, что нужно действовать быстро. Я немного расстроилась в тот момент, но через несколько минут мы с мужем уже рыдали от счастья, когда увидели нашего сына. А еще через пару мгновений он уже успел на меня накакать, и тут уже заржали даже врачи.
Еще из интересных моментов той ночи я помню, как врач и акушерка с невероятным интересом вертели и рассматривали мою плаценту. Она, кажется, заинтриговала их гораздо больше, чем мой ребенок. Так что ради приличия и мне пришлось окинуть этот кусок мяса благодарным взглядом.
После естественных родов в клинике оставляют, как правило, на три дня. После КС — на пять (в Германии, кстати, КС — это примерно 30 процентов всех родов).
В первый день все семейные комнаты были заняты, поэтому я была в обычной палате с еще одной женщиной. Гости могли приходить к нам до позднего вечера, без сменки. Четырехлетняя дочь моей соседки вообще не снимая сапог лихо запрыгнула в кровать к маме с новорожденным братиком.
На второй день нам с мужем удалось переехать в семейную комнату (за нее нужно было платить 60 евро в день, но это было совершенно бесценное время). Несмотря на полное отсутствие сил и послеродовую боль, я вспоминаю эти два дня в клинике как самые прекрасные в моей жизни. Если бы на ужин еще давали что-то, кроме бутербродиков с сыром, можно было бы вообще остаться там жить.
Но если говорить серьезно и взять за скобки особенности больничного меню, то единственное, что по-крупному мне не понравилось в клинике — это то, что у персонала не было единой линии в отношении ГВ. Да, мне дали приложить ребенка сразу после рождения, он ел молозиво, и нас все эти дни с ним никто не разлучал. Но один медбрат настоятельно рекомендовал мне использовать силиконовые насадки, чтобы ребенку было легче сосать. В то время как другая медсестра говорила, что главное — пить много чая из фенхеля и все само собой наладится. Третья пыталась уговорить, что после родов вообще надо отдыхать и не обязательно прикладывать ребенка, и принесла бутылочку со смесью. Так что если бы у меня не была выработана четкая стратегия, что я буду прикладывать ребенка каждые три часа и не буду соглашаться на всякие вспомогательные средства до официального прихода молока, мои мозги бы могли взорваться от противоречивой информации. Впрочем, стало понятно, почему эта клиника не была сертифицирована как «поддерживающая ГВ».
К моей огромной радости, в день выписки молоко действительно пришло. И после контрольного осмотра ребенка, мы собрали вещи, показали медсестре, что у нас есть автолюлька для новорожденного, и пошли садиться в машину («поплелись» — вернее будет сказать в моем случае).
На следующий день после выписки к нам домой стала приходить акушерка. Она называется здесь акушеркой, но, скорее, это микс из патронажной сестры и акушерки. С одной стороны, в ее задачи входит контроль за новорожденным: она регулярно взвешивает его, обрабатывает пуповину, осматривает состояние кожи малыша и оценивает консистенцию его какашек. Но с другой стороны, она смотрит и за состоянием молодой матери: проверяет, как заживают швы, помогает наладить ГВ и просто отвечает на все вопросы новоиспеченных родителей. Суммарно период ее патронажа длится два месяца: первую неделю она приходит каждый день на сорок минут, а со временем количество ее визитов уменьшается до одного-двух в неделю.
Чтобы организовать себе такой патронаж, который полностью покрывается страховкой, нужно вовремя найти акушерку. По немецким стандартам я спохватилась довольно поздно — начала поиски только на четвертом месяце беременности. Мне очень повезло, и в итоге я нашла молодую, веселую, совершенно прекрасную Йозефину. Начиная со второго триместра я приходила раз в месяц в ее бюро. Обычно у нас было где-то сорок минут, в течение которых я могла задать ей все волнующие меня вопросы о родах, попросить ее помочь разобраться в закорючках моего врача или обсудить с ней состав аптечки для новорожденного. Если меня накрывало, могла пожаловаться на то, что коллеги по работе не понимают, почему я больше не могу пахать 24/7. Я всегда чувствовала, что Йозефина — человек, который стопроцентно на моей стороне, и это было огромной поддержкой во время беременности и в первые месяцы материнства. Вместе с ней мы первый раз купали нашего малыша, вместе с ней разделили огромное количество классных моментов. Не представляю, что бы я без нее делала!
Примерно через два-три месяца после родов всем молодым мамам в Германии советуют пройти восстановительный курс гимнастики. Как правило, это восемь занятий по полтора часа, посещение которых покрывается обычной страховкой. Считается, что выполняемые в курсе упражнения помогают недавно родившим женщинам привести органы малого таза в порядок и берегут их от проблем с недержанием. Ведут эти занятия все те же свободные акушерки. Некоторые курсы бывают медитативными, но мой, скорее, напоминал веселую аэробику с вкраплениями упражнений Кегеля. А на последнем занятии мы вообще использовали ребенка как гирю (я была рада, что на тот момент мой малыш весил пять килограммов, а не девять, как сейчас).
Обычно курсы восстановительной гимнастики бывают двух видов: вечерние, на которые ты приходишь одна, и утренние, на которые можно брать ребенка с собой. Я ходила на утренние — пока мамы занимались фитнесом, десять малышей лежали на ковриках в центре зала и махали ручками и ножками, как маленькие пчелки. Первый урок был немного нервным, но с каждым занятием дети все больше привыкали к новой атмосфере и становились спокойнее. Для меня этот курс вообще был абсолютным счастьем, и после нескольких месяцев тюленьего состояния дал толчок наконец вернуться к спорту.
источник
Берлинский центр пренатальной диагностики и медицинской генетики специализируется на генетических обследованиях и тестах для того, чтобы исключить генетические и/ или физические отклонения плода.
В центре пренетальной диагностики и медицинской генетики проводят следующие обследования:
Прена-тест (praena-test)
Этот тест показывает наличие или отсутствие таких генетических изменений, как тризомия 21, 13 и 18. Других генетических изменений этот тест не выявляет.
Тест проводится с 11й недели беременности, в течении всей беременности.
Дополнительно к тесту необходимо обязательное проведение генетической консультации.
Скрининг первого триместра (11-14 неделя беременности)
Тест позволяет выявить у ребенка отклонения в физическом развитии (дефекты развития рук, ног, головы; расщелина в брюшной стенке или позвоночнике; аномалии диафрагмы, почек, мочевого пузыря). Кроме этого проводится ранняя фетальная эхокардиография, чтобы уже на ранней стадии беременности распознать большинство сердечных пороков.
Во время скрининга распознается до 80% имеющихся у ребенка аномалий.
Важным обследованием первого триместра является измерение толщины воротникового пространства плода. Воротниковое пространство – это область между внутренней поверхностью кожи шеи плода и наружной поверхностью мягких тканей, которые покрывают шейный отдел позвоночника.
Плод между 11-13 неделей беременности имеет, видимое на УЗИ, воротниковое пространство, которое не видно уже после 14й недели беременности. Если показатель толщины воротникового пространства выше нормы, то это может быть признаком хромозомальных отклонений, сердечных пороков и других аномалий. Тем не менее отклонение от нормы в этом случае не обязательно обозначает присутствие заболевания!
С помощью измерения воротникового пространства измеряется статистический риск рождения ребенка с тризомией 21 (синдром Дауна), тризомией 18 (синдром Эдвардса) и тризомией 13 (синдром Патау).
УЗИ для определения толщины воротникового пространства в сочетании с анализом крови (PAPP-A и свободный ß-ХГЧ) в 90 % случаев дает точный результат.
Проведение как УЗИ с измерением воротникового пространства, так и анализа крови возможно в центре пренатальной медицины и медицинской генетики.
Скрининг второго триместра (19-23 неделя беремености)
На этом обследовании обследуются все важные органы, измеряется их размер, оценивается вид и функция. 85-90% физических дефектов, нуждающихся в дальнейшем лечении могут быть обнаружены на этом обследовании.
Скрининг третьего триместра беременности (с 30й недели беременности)
В последнем триместре беременности проводится УЗИ для контроля роста ребенка. Во время обследования оценивается работа важных сосудов матери и ребенка, а также функция плаценты и состояние сосудов ребенка.
Особенно важным данное обследование является при многоплодной беременности, при недостаточном росте ребенка как следствие недостаточного кровообращения плаценты, при разной группе крови (конфликт резус факторов) и анемии, а также при беременностях, при которых обследование второго триместра показало отклонения в развитии ребенка.
Инвазивная пренатальная диагностика
В клинике пренатальной медицины возможно также проведение инвазивной пренатальной диагностики, например:
— Биопсия ворсин хориона – биопсия ранней плаценты (10-13 неделя беременности)
— Амниоцентез – пункция околоплодной жидкости (14-22 неделя беременности)
— Кордоцентез – биопсия пуповинной крови (с 19й недели беременности)
— Плацентез – пункция плаценты (с 13й недели беременности)
Во время обследования компетентный переводчик сопровождает Вас и заботится о том, чтобы всё протекало безупречно.
Оплата производится непосредственно на счёт клиники.
источник
Уважаемый Доктор Комаровский! Я очень люблю Ваши книги и ценю Ваши здравые советы. Вас интересно, полезно и весело читать. Спасибо за то, что Вы есть! Волей судьбы я уже 4 года живу в Германии, тут в марте этого года я стала мамой. И в свободное время я веду блог о жизни иностранцев (таких, как я) в Германии. У меня есть статья о беременности и родах в Германии. Я хочу поделиться ею с Вами.
Ведение беременности и роды в Германии
По статистике, в Германии самый низкий процент рождаемости в Европейском Союзе. Количество новорожденных в 2013 году составило от 675 до 695 тысяч, в то время как умерших — от 885 до 905 тысяч, при этом население Германии на 2013 год насчитывало 80,8 млн.
Чем можно объяснить причины такой низкой рождаемости? Например, тем, что брак все чаще заменяется сожительством, а процент разводов постоянно растет. Возраст рождения первого ребенка у женщины во многом определяется возрастом ее вступления в брак или начала сожительства, стремлением получить высшее образование, работу и соответствующий доход. Женщины все больше фокусируются на работе и успехе в карьере, откладывая появление ребенка в семье. Хотя, с моей точки зрения, Германия на сегодняшний день — это наиболее благоприятствующая страна для создания семьи, причем как в социальном, так и в материальном плане. Но обо всем по порядку.
Вы решили, что в вашей семье должен появиться малыш(-ка), и после долгих (или не очень долгих)) попыток все же стали обладательницей позитивного теста на беременность. С этого момента начинаются девять месяцев ожидания, переживаний, перемен самочувствия, медицинских осмотров и подготовки к появлению в доме ребенка.
Как правило, первый визит к врачу приходится на 5–7 неделю беременности. Интересен тот факт, что мы, простые обыватели (у кого это первая беременность), считаем недели от момента предполагаемого зачатия, а вот врачи сразу же спрашивают дату последней менструации и недели отсчитываются от нее. Так что после первого визита к врачу вам могут легко накинуть недельки две к предполагаемому сроку.
Что же касается выбора или поиска врача — это личное дело каждого. Кто-то, как я, специально врача для ведения беременности не ищет, а продолжает обследоваться у своего гинеколога. Те же, кто недоволен своим врачом, могут найти другого — специально для ведения беременности и родов — в интернете по отзывам или через знакомых по рекомендациям. Вам нужен врач, который в Германии называется Frauenarzt или Fachärztin für Gynakologie und Geburtshilfe, ну и, соответственно, вы указываете регион, в котором живете или планируете рожать.
Обследования
Во время первого визита к врачу важно выполнить основные шаги — подтвердить факт наличия беременности и ее нормальность (что это маточная беременность), а затем сдать первые анализы — кровь из вены и мочу. Также вам выдадут так называемый Mutterpass — это ваша медицинская книжка, в которую на протяжении беременности будут вноситься все ваши данные: планируемая дата родов, даты и результаты измерений и анализов (давление, уровень железа в крови, ваш вес и т.д.), а также сведения о любых отклонениях в развитии плода.
После первого визита вы будете посещать врача каждый месяц, точнее каждые 4 недели. При каждом визите вам будут делать стандартный набор анализов и процедур:
* УЗИ;
* анализ крови (за всю беременность — 3 раза из вены, а все остальные пробы — из пальца, на уровень железа);
* анализ мочи;
* кольпоскопию (диагностический осмотр входа во влагалище, стенок влагалища и влагалищной части шейки матки);
* мазок.
НО (!) очень важно при этом, застрахованы вы государственно или приватно. При наличии у вас государственной страховки УЗИ будут делать 3 раза за всю беременность, а в случае приватной — при каждом визите (ну это и понятно — чем больше процедур, тем значительнее счет, который вам надо будет оплатить).
До 13-й недели беременности врач пропишет вам, как правило, два вида витаминов — фолиевую кислоту (Foliensäure) и Femibion 1. Foliensäure будет стоить примерно 40 евро, но вам надо купить всего одну упаковку, так как после 13-й недели ее уже не пьют. Femibion 1 обойдется вам в 50–60 евро за упаковку, которой хватит на 60 дней. После 13-й недели вам надо перейти на Femibion 2.
С 12-й по 15-ю неделю беременности вас отправят на так называемый NT-Test (Nackentransparenz Test). Это неинвазивное перинатальное исследование на наличие трисомии 13 (синдром Патау), 18 (синдром Эдвардса) и 21-й хромосомы (синдром Дауна) плода. Чем старше женщина, тем выше вероятность патологии.
Во время этого теста вам делают две процедуры:
1) берут кровь из вены;
2) проводят ультразвуковое исследование (исследуется и замеряется шейная складка, бедренная кость, носовая кость (длина), окружность головы, позвоночник, сердце, и т. д.) и на основании этих показателей высчитывают вероятность отклонений.
Вы сразу же получаете результаты и наличие вероятности по результатам УЗИ. Как правило, вы видите допустимые границы и то, находятся ли ваши показатели в пределах нормы, а также соотношение риска. После чего вам надо дождаться результатов анализа крови — как правило, он подтверждает результаты УЗИ, но все-таки бывают отличия. Если оба анализа дают низкий показатель риска, то вам больше ничего не назначают и вы спокойно продолжаете свою обычную жизнь (если ее можно назвать обычной)) с обычными ограничениями, которые есть при беременности.
Если же риск имеется, то вас могут отправить на дополнительные анализы. Их на сегодняшний день два — инвазивный или по образцу крови.
- Инвазивный метод предусматривают вмешательство в организм беременной женщины, то есть прокалывание живота для биопсии плаценты. Это проводится для получения клеток нерождённого ребёнка с целью проведения хромосомного анализа. При этом оценивается количество и структура хромосом, что позволяет, к примеру, подтвердить или исключить диагноз трисомии. Но любая инвазивная процедура связана с риском прерывания беременности (0,2–1 %) и инфицирования.
- По образцу крови — это новейший неинвазивный метод, который позволяет с 11-й недели беременности определить наиболее частую форму трисомий 13, 18 и 21 и половых хромосом (X,Y) у нерождённого ребёнка. Необходим только образец крови из вены беременной, процедура взятия, которого не вредит ни вам, ни вашему ребёнку. Но тут, конечно, вопрос цены — стоить это удовольствие может в районе 400–500 евро. И надо уточнять в страховой компании, будет ли этот анализ ею оплачен. Сразу скажу, что государственная страховка его не покрывает.
Я делала NT-Test в клинике, так как моя врач не имела для этого необходимого оборудования. Мне очень понравилось, так как аппаратная база и наличие специалистов в этой клинике оценивается очень высоко. Но есть врачи-гинекологи, которые могут проводить эти анализы у себя в клиниках (так называемых Praxis).
С 20-й по 22-ю неделю беременности ваш гинеколог будет вам советовать провести еще один осмотр, так называемый Organultraschall. Это ультразвуковое исследование развития внутренних органов ребенка, на основе этих анализов врачи так же могут увидеть вероятные отклонения или пороки развития и принять необходимые меры (например назначить специальные медикаменты).
Необходимо отметить, что это сугубо ваше решение делать NT-Test и Organultraschall исследования или нет — врач может только советовать. Также перед проведением исследования вам необходимо подписать бумагу, что вы понимаете, что это только лишь показатели вероятности и точных результатов вам никто не гарантирует. Еще интересно, что врач должен спросить вас, хотите ли вы знать пол ребенка, так как многие немцы хотят, чтоб это осталось для них сюрпризом.
Вот, собственно, и все, что касается основных медицинских процедур, о которых нужно знать и понимать, зачем они нужны. С 32-й недели визиты участятся (каждые 2 недели) и добавится еще одна процедура — кардиотокография (КТГ), во время которой будут слушать сердце вашего ребенка. Длится она примерно 20–25 минут, так что стоит планировать время визита соответствующе.
Поиск больницы и врача, принимающего роды
Следующий насущный вопрос для каждой беременной — поиск врача и роддома. В Германии с этим намного проще, так как предварительно никто и ни с кем не договаривается. Например, на моей исторической родине в Киеве каждая будущая мама перелистывает сотни страниц интернет сайтов для поиска врача, который будет принимать роды, договаривается с ним заранее и надеется, что когда у нее начнётся родовая деятельность, именно этот врач приедет принимать роды.
В Германии роды принимают те врачи, которые находятся на смене, и практически никак иначе. Только если у вас плановое кесарево сечение, тогда вы заранее договариваетесь с врачом и знаете точно, кто будет вас оперировать, но это только потому, что врач должен знать вашу историю и анализы, а не для того, чтобы оговорить сумму, которую вы должны заплатить ему за операцию.
Если же вы выбираете природные роды (тут вариантов много и помимо наших классических представлений — например, некоторые хотят рожать стоя, в воде и т. д., и в больницах эти возможности предоставляют), то вы ни с кем не договариваетесь — роды принимают акушерки, которые будут на смене, когда у вас все начнется. Врач может прийти уже на сами роды, и то не всегда — если нет осложнений, то все сделают акушерки.
Также в Германии нет необходимости заранее становиться на учет в роддом — вы можете решить, куда ехать, в самый последний момент. Но для успокоения души и чтобы вас не мучили дополнительной бумажной волокитой, вы можете заранее записаться (сделать так называемый Voranmeldung). Во время этой предварительной регистрации у вас попросят ваш Mutterpass, данные о вашей страховой, зададут вопросы относительно наследственных заболеваний (какие болезни были у вас или у ваших родственников), спросят о ваших предпочтениях относительно палаты, в которой вы будете находиться после родов. Из вариантов последней будут — двухместная, одноместная и семейная. Сразу скажу, что государственная страховка покрывает только двухместную палату, приватная — двух и одноместную, а вот семейную вы оплачиваете сами. Для матери оплата палаты подразумевает питание и все, что будет необходимо ей или ребенку. Отец платит за питание и за ночевку в одноместной или двухместной палате сам (как правило, ему принесут раскладушку).
Но вот о чем надо позаботиться самостоятельно каждой беременной, так это об акушерке (у нас их называют патронажными сестрами, а в Германии — Hebamme), но не для родов, а для визитов к вам домой после родов. Кстати, вам может повезти, и та акушерка, с которой вы договоритесь, будет на смене во время ваших родов, но это скорее случайность, чем закономерность. Акушерка будет приходить к вам после родов для осмотра ребенка, взвешивания, помощи с первым купанием, с кормлением, а также для проведения гимнастики для скорейшего восстановления мамы. Страховые компании оплачивают 10 визитов акушерки, а как их распределить, вы решаете сами или вместе с акушеркой.
Где и как найти такую акушерку? Как правило, каждая клиника имеет список акушерок, с которыми вы можете связаться; еще в интернете вы можете найти список акушерок в вашем регионе. Выбираете, созваниваетесь и договариваетесь о встрече, лучше до родов, чтобы вы могли увидеть человека, почувствовать, нравится он вам или нет, ведь вам придётся доверять ему самое ценное — вашего ребенка! Свою акушерку я нашла по рекомендации друзей, и по счастливой случайности она работала в той клинике, где я собиралась рожать.
Скорее всего, во время беременности вам будет интересно посетить курсы для беременных. Я посетила два — Geburtsvorbereitungskurs (подготовка к родам) и Baby-Pflege (уход за новорожденным) все в той же клинике в городе Heidelberg.
Geburtsvorbereitungskurs предлагается как курс из 5 занятий раз в неделю либо как крэш-курс — за 1 день 5 часов занятий (как правило, это суббота), и это курс для вас и вашего мужа. Выбирайте, что вам ближе и удобнее. Мне было проще один день посвятить обучению, чем растягивать эту резину на 5 недель. Мне очень понравился этот курс, и я могу смело его рекомендовать! Нам рассказывали, как определить начало родовой деятельности, когда ехать в роддом, когда ехать можно самим, а когда надо вызывать «скорую»; как надо себя вести и на что обращать внимание до родов; дали список упражнений, которые можно делать для того, чтобы облегчить боль; информировали, когда и при каких обстоятельствах будут делать эпидуральную анестезию или кесарево; описали, через что проходит ребенок, чтобы выбраться наружу, и почему роды — это такой сложный процесс и для мамы, и для ребенка.
Ну и главное — на курсах вам дадут список необходимых вещей, которые надо взять с собой в роддом и приготовить дома. Для ребенка вам в роддом собирать ничего не надо — его всем обеспечат, всем! Вам надо только взять вещи для малыша на выписку и наряды для фото.
Что касается второго курса (Baby-Pflege), то он длится всего 2 часа, и я бы его не рекомендовала — он не особо информативен: учат, как пеленать, купать, кормить, но это все вам расскажет и акушерка, которая будет приходить к вам после родов.
Стоимость курсов зависит от клиники.
Еще очень важно заранее позаботиться о покупке автокресла и коляски — без автокресла с ребенком в машине ехать нельзя.
Оформление декрета
Ну и последнее, о чем хотелось бы поговорить, — это документы, о которых вам стоит позаботиться во время беременности и после родов, чтобы беспроблемно получать выплаты, положенные при рождении ребенка, и ежемесячные пособия на него.
Как можно раньше постарайтесь получить от врача справку о беременности, в которой будет указан срок предполагаемых родов. Ее вы отправляете в HR-отдел на работе и в вашу страховую компанию. Это необходимо для того, чтобы работодатель знал, когда вы уходите в отпуск по беременности (Mutterschutz). Mutterschutz — это 6 недель до даты родов и 8 недель после родов, всего 14 недель. Это те 14 недель, которые вам оплачивает работодатель и страховая (то, как они делят оплату, зависит от работодателя и страховой), но во время этих 14 недель вы получаете практически 100% вашего чистого ежемесячного дохода (Mutterschaftsgeld). После 14 недель вам выплачивается родительское пособие (Elterngeld), если вы работали до беременности, и выплаты на ребенка (Kindergeld) — это положено независимо от того, работали вы до беременности или нет. Kindergeld будет выплачиваться до того момента, пока ребенок официально не будет трудоустроен. Kindergeld составляет примерно 180 евро на ребенка. Elterngeld — это примерно 60–65 % от вашего чистого дохода до беременности, но минимум 300 и максимум 1800 евро в месяц.
Для получения Elterngeld и Kindergeld вам надо пойти в Stadtamt (мэрия) и подать заявления на эти выплаты. После рождения ребенка в течение максимум двух недель вам надо отправить работодателю сертификат о рождении ребенка (Geburtsurkunde) и заявление о длительности вашего пребывания в декрете.
В Германии предоставляется возможность уйти в отпуск по уходу за ребенком от 1 года до 3 лет. Некоторые фирмы в течение года будут сохранять за вами право пользования корпоративной машиной (Firmenwagen), телефоном и персональным компьютером, равно как и вашу должность, но все это при условии выхода на работу через год. И этот год отсчитывается со дня рождения ребенка, а не с дня окончания 14 недель Mutterschutz! Если вы решаете оставаться с ребенком дома в течение 3 лет, то единственное, что делает для вас работодатель, это сохраняет за вами место, т. е. он обязан взять вас на работу после выхода из декрета. Родительское же пособие (Elterngeld) выплачивается только в течение одного года.
В Германии все врачи и акушеры ратуют за натуральные роды. И чем натуральнее, тем лучше! Вам могут предложить разные варианты — ванны, кровать, стоя, сидя, — в общем, как вам лучше будет разродиться. Кстати, очень многие выбирают роды в воде. Когда пришло мое время, я знала, что хочу родить сама, но без экстрима в виде воды, стояния и т.д. Я поступила в роддом, так как отошли воды, но схватки не начинались. Меня приняли, сделали все анализы — кровь, УЗИ и отправили в палату. Что было приятно, так это то, что постоянно проведывали практиканты и спрашивали, не нужно ли чего. После 18 часов в палате мне дали антибиотик, а потом таблетку для стимуляции схваток. Родила через 6 часов. Во время родов со мной были акушерка и практикантка — если все нормально, то врач приходит в самом конце, на последние потуги, и если есть разрывы, то чтобы зашить. Отработали акушерка и практикантка просто здорово! Они помогали, видя, как идет малышка, подобрать правильную позу — я рожала на кровати, которая может принимать разные положения (подниматься, опускаться и т. д.). Все время очень спокойно со мной беседовали и подбадривали. Ощущение было, что рожаю дома :). Ребеночка сразу положили ко мне на живот, и я пробовала прикладывать его к груди. Вообще после родов ребенок постоянно с тобой. Его могут забрать либо по твоей просьбе, либо на анализы, ну или если мама после операции не в состоянии за ним ухаживать.
После родов я находилась в послеродовой палате. Там есть все, абсолютно все, что надо маме и ребенку. Одежда, полотенца, тапочки, лампа обогрева, тазики, душ, туалет, все предметы женской гигиены, капли для носа ребятенку, дезинфекторы — все. И главное, кнопка вызова медперсонала. Это так помогает! Я уезжать не хотела — там как за каменной стеной, всегда помогут и все расскажут. Конечно, питание тоже есть, трехразовое. Но вот с жидкой пищей проблемы — супы в Германии не в моде. Если у мамы и ребенка все хорошо, то на третий день вас выпишут (так было и со мной).
источник