Как проводят биопсию плода, плаценты, груди и кордоцентез при беременности: сроки для процедуры, риски, вероятные осложнения и показания
Беременность – наиболее ответственный период в жизни женщины. Он имеет целый ряд рисков на разных стадиях. Благополучное протекание беременности – это не только здоровье будущего ребенка, но и матери. Для того, чтобы предупредить нежелательные последствия, необходимо быть хорошо проинформированным о возможных рисках и методах их диагностики. Ведь ответственность лежит не только на специалистах, но и на самой беременной. Данная статья раскрывает сущность, значение, назначения биопсии плода и другие виды исследований для беременных.

Он проводится для подтверждения диагноза, который был поставлен ранее с помощью общих традиционных методов диагностики.
Он заключается в анализе клеток или тканей, изъятых из организма. Различают различные виды биопсий в зависимости от способа получения материала и вида контроля. Биопсия плода – это исследование клеток системы анатомических структур развития беременности. Она нацелена на выявление сложных патологий эмбриона в разных периодах развития.

- ворсин хориона. Это ворсистая эмбриональная оболочка, через которую осуществляется питание эмбриона через матку от организма матери, на первом этапе развития беременности;
- плаценты. Она формируется после 12 недели беременности и выполняет также функцию связи плода с материнским организмом;
- околоплодных вод;
- пуповидной крови;
- молочной железы;
- шейки матки.

Позволяет выявить риски наследственных заболеваний, генетических и других возможных патологий. Особенности этой процедуры инвазивной пренатальной диагностики:
- Возможности современной медицины обеспечивают абсолютную безопасность.
- Проводится амбулаторно.
- Используется только одноразовый инструментарий.
- Осуществляется строго под контролем УЗИ.
- Исключается повреждение плода.
- Малоболезненна или безболезненна.
- Учитываются все противопоказания. Это наличие инфекционных заболеваний, ВИЧ и угроза выкидыша.
- Клеточный материал получают через прокол средней брюшной стенки под контролем УЗИ. В особых случаях используют трансцервикальный способ взятия клеточного материала через влагалище.

Этот вид биопсии также дает возможность получить клеточный материал для хромосомно-генетического исследования.
Процедура аналогичная, но проводится на более поздних сроках беременности. После 12 недели ворсины хориона преобразуются в плаценту, поэтому ее делают на втором триместре.
Забор и анализ клеточного материала околоплодных вод называют амниоцентез. Считается более безопасной инвазивной процедурой. Проводят ее в период с 16 до 19 недель.
Кордоцентез – это метод получения и исследования пуповинной крови плода. Такое исследование возможно проводить только после 18 недели беременности. Как и три предыдущих метода, забор клеточного материала осуществляется через прокол брюшной полости под контролем УЗИ.

Динамика перестройки молочных желез происходит на протяжении всего срока, особенно стремительно в первые месяцы. Если в дородовом состоянии по результатам современной диагностики не было установлено патологий, то во время вынашивания ребенка риски развития онкологии нулевые.
Это не безопасная процедура для всего срока беременности. При получении клеток шейки матки требуется ее натяжение, что чревато самопроизвольным прерыванием беременности. Но в случае, когда имеются показания по результатам других методов обследования есть подозрение на онкологию, врачи склоны к принятию всех мер для спасения жизни женщины в первую очередь. Беременность прерывается.

- ворсин хориона проводится с 8 по 12 неделю;
- плаценты – с 14 по 26 неделю;
- околоплодных вод (амниоцентез) – с 16 по 19 неделю;
- околоплодных вод (кордоцентез) – после 18 недели;
- молочной железы по неотложным показаниям может проводиться в течении всего пренательного периода;
- шейки матки беременных не рекомендуется.
Если учесть, что результаты исследований по выявлению генетических патологий и наследственных заболеваний могут быть положительными, то самое щадящее прерывание беременности только в первом триместре беременности. наиболее благоприятным периодом в этом случае 8-12 неделя. Биопсия ворсин хориона считается самой своевременной и безопасной диагностикой тяжелых патологий плода.
Для протекания беременности без осложнений и рождения здорового ребенка обследования на генетические и наследственные заболевания лучше провести в период ее планирования. Современные методы исследования клеточного материала на хромосомно-генные патологии точны, но вовремя пренательного периода их проведение связано с определенными рисками.
источник
Беременность — это счастливая, но в то же время очень тревожная пора. Благоразумные женщины в период вынашивания ребенка становятся на учет в женской консультации и своевременно сдают все необходимые анализы. Для протекания здоровой беременности крайне важно сотрудничать с врачом, который курирует женщину в этот важный для нее период жизни.
Биопсия при беременности — метод пренатальной диагностики состояния плода в утробе матери. Такое дородовое исследование бывает 4 видов:
- биопсия ворсин хориона (будущей плаценты);
- плацентоцентез;
- амниоцентез;
- кордоцентез.
Данные процедуры сложные и имеют определенный риск, поэтому их не назначают просто ради любопытства родителей или по прихоти доктора. Прежде чем соглашаться на такую диагностику, беременная женщина должна взвесить все плюсы и минусы.
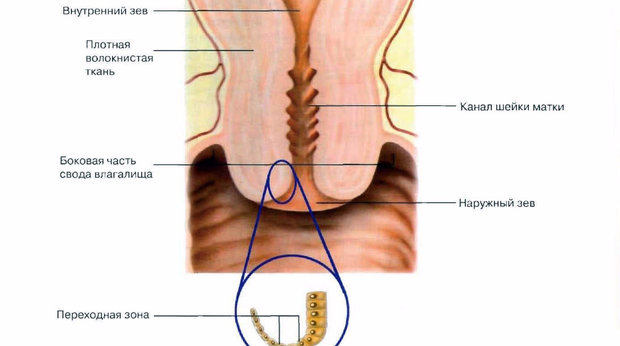
Хорион — это внешняя плодная оболочка эмбриона. Биопсия хориона (БВХ)— исследование клеток внешней плодной оболочки, содержащих тот же наследственный материал (кариотип), что и развивающийся плод. Анализ кариотипа делает возможным выявление тяжёлых патологий развития эмбриона в 1 триместре, когда другие медицинские процедуры, связанные с проникновением через естественные внешние барьеры организма, категорически противопоказаны.
Данная диагностика проводится в таких случаях:
- Если женщина забеременела в возрасте старше 35 лет. У «старородящих» возрастает вероятность развития патологий плода.
- Один из родителей имеет генетические отклонения (пороки развития, наследственные заболевания, хромосомные перестройки).
- Ребенок был зачат в результате кровосмешения (родители являются родными братом и сестрой).
- В истории болезни отмечено первичное бесплодие, случались выкидыши, предыдущие дети рождались мертвыми или с генетическими нарушениями.
- На ранних сроках беременности женщина принимала эмбриотоксические препараты, делала рентген или вдыхала парообразные ядовитые вещества.
Биопсия хориона позволяет выявить у плода синдром Дауна, трисомию 18 хромосомы, наличие в клетках дополнительной 13 хромосомы и другие болезни на генетическом уровне, а также определить пол и установить отцовство.
Забор материала для подобных диагностических исследований противопоказан в таких случаях:
- существующая угроза выкидыша;
- у беременной обнаружены воспалительные заболевания на кожных покровах живота, влагалище или шейке матки;
- женщина является носителем ВИЧ-инфекции.
БВХ не лишена рисков и последствий. Основные из них:
- В 1-2% случаев после проведения манипуляции наступает выкидыш.
- В 0,1-0,5% случае происходит внутриутробное инфицирование.
- Отслаивается плодное яйцо на фоне образования ретрохориальной гематомы.
Врачи не настаивают на биопсии хориона и у будущих родителей всегда есть выбор.
Данная процедура подразумевает получение клеток плаценты для изучения их хромосомной и генетической структуры. Она окончательно формируется к 16 неделе беременности, поэтому биопсию целесообразно проводить во 2 триместре. Данное исследование не имеет принципиальных отличий от БВХ, поскольку плацента образуется из хориона.
Основное преимущество плацентоцентеза заключается в быстром получение результата при предполагаемой наследственной патологии в течение 2 – 4 дней.
Данная пренатальная диагностика представляет собой исследование биологически активной жидкой среды, находящейся внутри плодных оболочек во время беременности, и клеток плода, которые представляют собой слущенный кожный эпителий.
Амниоцентез проводят не ранее 16 и не позднее 24 недели беременности. В этот период риск выкидыша снижается и к тому же данный диагностический метод более информативный, чем БВХ или плацентоцентез.
Данное исследование позволяет обнаружить наследственные заболевания, обусловленные изменением числа или структуры хромосом у плода. Кроме того, по виду и составу амниотической жидкости можно оценить степень зрелости легких плода, выявить кислородное голодание или определить тяжесть гуморального иммунного ответа резус-отрицательной матери на эритроцитарные антигены резус-положительного плода.
После того как амниотическая жидкость будет получена, она доставляется в лабораторию и из нее выделяются плодовые клетки. Результаты анализа придется ждать от 14 дней до 1,5 месяца. Цитогенетический анализ вод в норме показывает содержание 23 пар нормальных, без структурных отклонений хромосом.
Данный диагностический метод представляет собой пункцию пуповины плода с целью забора крови или введения лекарств. Хотя возможно проводить такую процедуру после 18 недели беременности, но оптимальным считается срок — 22-25 недель. Преимущество данного метода — сведенный к минимуму риск выкидышей, но при этом сохраняется высокий процент информативности в отношении выявления генных и хромосомных заболеваний.
Биопсия шейки матки у беременных обычно не выполняется. Вынашивание ребенка — это неподходящее время для такой процедуры, поскольку при её проведении нужно вытянуть шейку матки и «нанести ей рану» (взять её ткани на анализ), ответом на что может стать сокращение матки и провоцирование выкидыша.
И все же в отдельных случаях врачи могут настаивать на проведении биопсии эндометрия, так как если в результате исследования будут выявлены раковые клетки, то, возможно, придется прервать беременность с целью спасения жизни женщины. Однако существует и очень высокая вероятность того, что в таком состоянии женщина сможет дождаться родов и только потом согласиться на проведение биопсии и приступить к лечению.
Если другого выбора нет и беременной все же назначают биопсию, то прибегают к пайпель методу. В процессе такой процедуры нет необходимости применять обезболивающие средства, расширять шейку или доставлять дискомфорт иным способом. Для забора ткани используется трубка 3 мм в общем диаметре, внутри которой небольшой поршень. Она деликатно проникает в матку и при помощи поршня отделяет нужное количество ткани или жидкости.
Рак молочной железы на данный момент продолжает лидировать на фоне других онкологических заболеваний у женщин репродуктивного возраста. Нередко такая патология обнаруживается у беременных женщин или у недавно родивших. Диагностировать рак на ранней стадии у такой категории пациенток проблематично ввиду физиологических изменений в ткани молочных желез в такой особенный период для женского организма.
В обычных случаях пункция и биопсия позволяют получить наиболее достоверные результаты. Однако у беременных довольно часто случаются ложноположительные цитологические ответы. Наиболее достоверным в таком случае будет исследование материала, полученного при трепан-биопсии либо при иссечении небольшого кусочка ткани опухоли.
Биопсия при беременности может назначаться с целью обследования плода или для выявления серьезных патологий у женщины. Эти процедуры связаны с определенным риском для здоровья и жизни как женщины, так и вынашиваемого ребенка, поэтому требуют коллективного участия врачей различного профиля. Но эти специалисты могут только рекомендовать определенные диагностические методы, а решение принимают будущие родители.
источник
Биопсия ворсин Хориона – специальный медицинский тест, проводится в промежутке с десятой по двенадцатую неделю беременности (точный срок «интересного положения» устанавливается по УЗИ). С его помощью можно узнать самую полную информацию о состоянии эмбриона на данный момент.
Приблизительно к 16-ой неделе «интересного положения» происходит полное преобразование хориона в плаценту. Но еще до 19-ой недели можно сделать биопсию хориона тканей, которые нужны для проведения исследования (бывает, что по определенным причинам в идеальный срок тест проведен не был). Но забираться будет уже материал из плаценты, а не из хориона.
При биопсии отбираются клетки, расположенные в наружной оболочке плода, прилегающей непосредственно к матке. Эта оболочка целиком покрыта ворсинами и называется хорионом.
Один из значительных минусов процедуры – это цена проведения данной процедуры. Но, как говорится, не тот случай, чтобы экономить.
Определение состояния здоровья плода
Для чего необходима данная процедура:
- чтобы узнать, присутствуют ли у растущего эмбриона какие-либо отклонения или повода для беспокойства нет;
- при помощи данной процедуры диагностируются многие болезни, в том числе наследственные (например, гемофилия);
- анализ на биопсию хориона с весьма высокой, почти 100%-ной, вероятностью позволяет выявить различные пороки у плода, которые возникли из-за хромосомных нарушений (наиболее известным и распространенным подобным пороком является синдром Дауна);
- по результатам теста у женщины есть время, чтобы взвесить все «за» и «против» и принять окончательное решение: сохранять ей беременность или нет (в случае, если она узнает о возможных рисках и аномалиях развития эмбриона).
Показания к проведению следующие.
- Биопсия ворсин хориона настоятельно рекомендуется беременным женщинам, которые уже отметили 35-летие. Это связано с тем, что существует прямая зависимость частоты встречающихся врожденных пороков от возраста женщины. Чем старше будущая мама, тем, соответственно, выше риск.
- У женщины уже была беременность, в результате которой появился ребенок с врожденными пороками.
- У будущей мамы когда-либо ранее случался самопроизвольный выкидыш или рождался мертвый ребенок.
- В медицинской карте указано, что будущая мама когда-либо обращалась с жалобой на длительное отсутствие менструаций (более 6 месяцев в году).
- Результаты первого обязательного для всех будущих мам УЗИ, которое проводится с 12-ой по 14-ую неделю беременности, показали, что у плода имеется предрасположенность к аномалиям в развитии.
- Родители долго не могли самостоятельно зачать ребенка, вследствие чего им был поставлен диагноз первичного бесплодия.
- Родители являются кровными родственниками (риск патологий у плода велик, биопсия хориона обязательна).
- Один из родителей (или оба) имеют генетические расстройства. Тест позволит определить, передались ли эти расстройства плоду.
- Необходимо установить пол будущего малыша (некоторые генетические заболевания характерны только для мальчиков, например, гемофилия любого типа).
- Не зная о беременности, женщина сделала рентгеновский снимок.
- На раннем сроке «интересного положения» женщина принимала лекарственные препараты, оказывающие отрицательное воздействие на зарождающуюся жизнь. В данном случае биопсия хориона, проведенная на 10, 11 или 12 неделе, обычно показывает, что риск врожденных пороков у плода крайне велик.
- На момент, когда зачатие уже произошло, на будущую маму воздействовали неблагоприятные факторы. Например, она могла побывать в зоне с высоким радиоактивным фоном или надышаться вредными веществами.
Процедура проводится только по рекомендациям врача
Как проводится биопсия хориона во время вынашивания ребенка, фото и описание смотрите ниже.
| Вид биопсии | Как ее делают |
| Влагалищная | В полость матки напрямую через влагалище и канал шейки матки аккуратно вводится зонд (это тонкая гнущаяся трубочка), с ее помощью специалист отщипывает образец ворсин хориона для дальнейшего анализа. |
| Брюшинная | При помощи очень тонкой иглы делается прокол в коже живота беременной женщины, после чего забираются клетки хориона для исследования. |
О биопсии хориона встречаются разные отзывы. Преимущественное большинство женщин отмечает, что процедура эта безболезненна, хотя и малоприятна: как физически, так и психологически.
В основном негативно о биопсии ворсин хориона отзываются те, кто делал ее в положенный срок, но результаты не подтвердились или оказались недостаточно достоверными. Такое крайне редко, но случается, ведь достижения современной медицины не совершенны на 100%.
О результатах биопсии ворсин хориона с выявленным риском возникновения синдрома Дауна у плода медицинский персонал обычно сообщает максимально быстро, буквально сразу, как они стали известны. И наоборот, отсутствие вестей в данном случае и есть хорошая новость.
Тест на выявление возможных аномалий развития у плода – это, безусловно, важная процедура, но, к сожалению, она не является абсолютно безопасной как для плода, так и для самой беременной женщины. После проведения биопсии хориона возможны осложнения для будущей матери и/или вынашиваемого плода.
Анализ на наличие патологий
Риск для будущей мамы: при проведении теста в полость матки может попасть инфекция.
- угроза выкидыша, спровоцированная отслойкой плодного яйца;
- ребенок может родиться с малой массой тела (до 2,5 кг);
- ребенок может родиться раньше положенного срока.
Вышеназванные риски практически сводятся к нулю, если процедура проводится высококвалифицированным и опытным специалистом.
Многие женщины задаются вопросом: делать биопсию ворсин хориона или амниоцентез, при котором берется для анализа околоплодная жидкость? Стоит отметить, что опасность для матери и эмбриона в обоих случаях будет приблизительно одинакова. Достоверность обоих тестов также не отличается.
Однако амниоцентез проводится в другие сроки: с 15 по 20-ую неделю «интересного положения» (биопсия с 10 по 12 неделю). Если будет принято решение прервать беременность, то на 20-22 неделях риск возможных осложнений от проведения аборта для женщины меньше, что является определенным плюсом для выбора биопсии.
Делать трансцервикальную биопсию ворсин хориона при наличии одного или нескольких децидуидальных полипов не рекомендуется, удалять полипы также не стоит – это является угрозой выкидыша, а также может вызвать преждевременные роды.
Противопоказаниями для проведения процедуры также являются:
- угроза выкидыша;
- воспалительные заболевания женских органов или кожи живота (зависит от проводимого вида биопсии);
- ВИЧ-инфекция будущей матери – не повод отказаться от теста, но поскольку повышается вероятность передачи инфекции от матери к плоду, женщине назначается повышенная доза антиретровирусных препаратов.
Об авторе: Боровикова Ольга
гинеколог, врач УЗИ, генетик
Окончила Кубанский государственный медицинский университет, интернатуру по специальности «Генетика».
источник

Биопсия хориона – это исследование, во время которого извлекают небольшой образец ворсин хориона – выпячиваний плаценты, содержащих тот же хромосомный материал, что и плод. Изучая этот образец ткани, можно узнать хромосомный состав ядер клеток малыша, не затрагивая при этом его самого. Проведение биопсии хориона дает возможность диагностировать многие врожденные пороки развития: синдром Дауна, муковисцидоз, синдром Тернера, синдром Эдвардса, серповидно-клеточную анемию, синдром Клайнфельтера и еще более ста редких хромосомных патологий. Кроме того, с его помощью определяют многие наследственные болезни, такие как гемофилия и амавротическая идиотия.
Биопсия хориона не относится к совершенно безопасным диагностическим мероприятиям. Согласно медицинской статистике, в одной беременной женщины из ста после проведения этого вмешательства случается выкидыш. Кроме того, такое исследование дорогостоящее, поэтому многие будущие мамы с помощью врача выбирают альтернативный тест.
Существуют определенные показания к проведению биопсии хориона:
- Возраст беременной женщины больше 35 лет. Чем старше будущая мама, тем больше риск развития у ее ребенка синдрома Дауна и других хромосомных патологий;
- Сомнительные результаты пренатального скрининга. Если после проведенного анализа крови женщины или УЗИ плода установлена высокая вероятность рождения малыша с генетическим или хромосомным отклонением, врачи часто назначают биопсию хориона;
- Необходимость установления пола будущего ребенка. Обычно она возникает в случае, когда один из родителей является носителем болезни, которая вызывает аномалии в развитии плода (гемофилия, мышечная дистрофия Дюшенна и др.);
- В семье уже есть ребенок с дефектом на хромосомном уровне.
Идеальным сроком для проведения биопсии хориона врачи называют 11-13 неделю беременности. В этот период результаты исследования наиболее достоверные. Перед процедурой беременная должна пройти некоторые обследования. В первую очередь для подтверждения количества плодов и аномалий в их развитии женщину направляют на УЗИ органов малого таза. Необходимо также определить группу крови и резус-фактор. Иногда при отрицательном резусе требуется введение специального лекарства после проведения биопсии.
В некоторых случаях сроки для проведения биопсии хориона несколько сдвигаются. Так, при необходимости, исследование проводят на 10-19 недели беременности. В любом случае устанавливать его целесообразность и время осуществления может только врач.
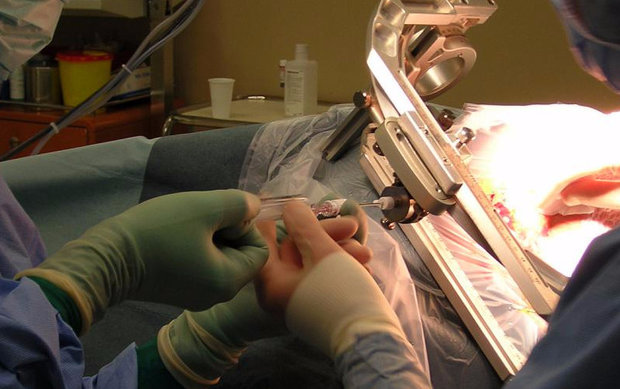
Итак, как делают биопсию хориона? В зависимости от расположения плаценты, доктор может проводить манипуляции через шейку матки (трансцервикальная биопсия) или кожу живота (брюшная биопсия хориона).
При брюшной биопсии хориона кожные покровы живота протирают спиртовым или йодным раствором, затем применяют местную анестезию и вводят в брюшную полость тонкую длинную иглу, которая попадает в плаценту и забирает на анализ кусочек ткани.
При проведении трансцервикальной биопсии врач сначала обрабатывает влагалище и шейку матки антисептиком, после чего вводит зонд в плаценту и берет небольшой образец ее ткани на исследование.
Оба вида биопсии проводятся при использовании ультразвука. Это необходимо для точного направления иглы или зонда.
По завершении манипуляций образец ткани отправляют в лабораторию, где его помещают в специальную среду, способствующую клеточному делению. Через некоторые время клетки расщепляют особым ферментом и проводят анализ на генетические и хромосомные аномалии.
После проведения биопсии хориона беременная женщина должна провести остаток дня в абсолютном покое дома, избегая даже незначительных физических нагрузок. В течение 1-2 суток она может испытывать небольшие спазмы в области живота, что является вполне нормальным. В ближайшие 2-3 суток после биопсии нельзя поднимать тяжести, вести интимную жизнь, следует отказаться от авиаперелетов.
Необходимо срочно вызвать врача, если в первые дни после проведения биопсии хориона:
- Болезненные спазмы в животе усилились;
- Появились обильные кровянистые или водянистые выделения из влагалища.
Результаты исследования обычно готовы через 7-10 суток после отправки образца ткани в лабораторию. Предварительные итоги можно узнать уже через 2-3 дня. Отрицательный результат подтвердит, что у плода нет дефектов развития на генном и хромосомном уровне. Однако важно учитывать: такое заключение не является гарантией того, что ребенок родится совершенно здоровым.
Очень редко, но все же случаются определенные сложности в процессе проведения исследования. Так, возможно разрушение образца ткани в лаборатории; случается, что результаты теста остаются неопределенными. В таком случае беременной женщине предлагают пройти другую диагностическую манипуляцию (как правило, амниоцентез) на сроке 15-16 недель.
Биопсия хориона – достаточно информативный метод определения хромосомных аномалий. С его помощью можно заранее выявить у плода серьезные заболевания и, в соответствии с результатами, решать вопрос о сохранении или прерывании беременности.
источник

Биопсия шейки матки — это способ диагностики, что выявляет нездоровые патологии в органе. Такое исследование традиционно назначается, когда врачи подозревают у пациентки серьезное заболевание. Суть ее заключается в отщипывании (отрезании) микроскопичных участков ткани из шейки, которые отправляют на детальное изучение. На основании результатов данного лабораторного анализа лечащий врач ставит окончательный диагноз, а также определяет курс лечения, если необходимо.
Врачи стараются избегать биопсии при беременности, чтоб не нагружать дополнительно женский организм. Обычно ее откладывают до родов и рекомендуют делать недель через 10-12 после рождения малыша. Если сделать процедуру слишком рано, результаты могут быть ложными. Образцы на анализ берут во время беременности, только когда у врачей есть серьезные опасения за здоровье будущей мамы. В таких условиях процедуру назначают на период второго триместра, когда риск негативных последствий от нее минимален.
Врачи редко назначают биопсию безосновательно, хоть она и довольно безопасна для здоровья. К причинам проведения биопсии относятся:
- неудовлетворительные результаты мазка на цитологию;
- наличие полипов на шейке;
- кондиломы;
- изменения в тканях при кольпоскопии;
- лейкоплакия;
- эрозия шейки матки.
Современная гинекология имеет в своем арсенале различные виды биопсии шейки матки, отличающиеся лишь тем, как проводится процедура. Метод в данном случае не влияет на результат, однако имеет значение для комфорта женщины.
При использовании данного метода задействуется тонкая игла, а сам инструмент — в виде шприца. Острие вводится в исследуемый орган, затем при нажатии на поршень микроскопические бранши отсекают и помещают в полое пространство иглы материал для исследования. Этот вид биопсии имеет несколько минусов:
- есть риск проколоть стенку влагалища или повредить соседние органы;
- особенно опасно проводить ее при наличии раковых клеток: врач должен быть осторожен при взятии материала, чтоб больные частички не попали на здоровую ткань и не создали новый очаг заболевания.

Кюретаж применяется в случае, когда нет четкой границы подозрительной зоны, поэтому врачи берут образцы со всех тканей цервикального канала. Специально для этого существует несколько видов кюреток (специальных лопаток) разного размера. Учитывая болезненность процедуры, ее проводят под местной анестезией. Инструмент вводится в канал и движением вперед-назад делается соскоб материала. Этот метод довольно распространен в США, а вот в Европе его предпочитают избегать по ряду причин:
- качество материала в данном случае не самое лучшее, в нем присутствуют примеси, что затрудняет анализ;
- обезболивание не всегда помогает во время процедуры;
- есть риск кровотечения.
Электрохирургическая биопсия проводится с помощью петли из тонкой проволоки, по которой проводится ток. Процедура не столько болезненная, сколько просто неприятная. Ее основным недостатком является риск получить рубец на шейке, что нежелательно для нерожавших женщин. Радиоволновая биопсия шейки матки осуществляется радиохирургическим ножом, который четко и быстро проводит отделение тканей. Идеальный вариант для женщин, планирующих беременность.
Суть этого метода заключается в вырезании конусовидного участка ткани на шейке или цервикальном канале. Конизация имеет свои подвиды:
- лазерная;
- петлевая (с помощью радиоволн);
- ножевая (сегодня уже не используется).
Процедура занимает в среднем 15-30 минут, проводится после обезболивания. Не несет угрозы кровотечения или заражения. Особым подвидом конизации называют круговую биопсию. Отличает ее тот факт, что на анализ забираются материалы не только с подозрительного участка, но и с окружающих его здоровых зон. Такой ход позволяет врачам увидеть более полную картину происходящего. Проводится круговая биопсия обязательно под анестезией (иногда под общим наркозом) и место взятия материала может кровить в течение нескольких недель. Однако, если выделения будут обильными, стоит связаться с врачом.
Биопсия отобразит истинное положение вещей только при условии соблюдения правил процедуры. Поэтому важно придерживаться сроков ее проведения, требований к инструментам и подготовке.
Дату проведения процедуры согласовывают с врачом, исходя из менструального цикла пациентки. Лучшее время для процедуры — 7-13 день периода. Однако можно проводить ее и сразу после окончания менструации, тогда до начала следующего цикла плоть успеет зажить окончательно.
Что касается подготовки, то она происходит в несколько этапов. Начать стоит со сдачи анализов. Поскольку процедура относится к инвазивным, перед ее проведением необходимо проверить риск осложнений от инфекций. Для этого сдают:
- общий анализ крови;
- анализ на свертываемость крови;
- мазки на флору и цитологию;
- обязательно кольпоскопию;
- анализы на ВИЧ, гепатит, скрытые инфекции.
- за два дня до биопсии необходимо прекратить половую жизнь;
- в то же время нужно отказаться от тампонов и приостановить спринцевание;
- если принимаете какие-либо препараты, лучше проконсультироваться со специалистом о том, можно ли продолжать курс до и после процедуры;
- по возможности перед походом к врачу на процедуру желательно принять душ, придерживаясь правил интимной гигиены.
Кушать перед биопсией можно, если не планируется применение общего наркоза.
В зависимости от вида биопсии процедура может отличаться. Перед процедурой желательно обсудить ее с врачом, чтобы знать, чего ожидать и каков будет процесс. Биопсия в кабинете врача предусматривает по мере необходимости местное обезболивание и длится обычно не больше 15-30 минут. В этом случае, как и на обычном приеме, пациентка занимает место в гинекологическом кресле, а врач вводит зеркало для обзора и освещает зону, где планируется взятие материала.
- эпидуральной (спинальной) анестезии: под ее влиянием теряется чувствительность в нижней половине тела;
- общего наркоза, когда пациентка погружается в сон.
В условиях стационара биопсия длится от 40 минут до 2 часов в зависимости от сложности случая.
Результаты биопсии шейки матки будут готовы в течение 10-14 рабочих дней, в зависимости от вида процедуры и лаборатории, где проводилось исследование. Расшифровку анализов лучше доверить специалисту. Протокол исследований обычно полон терминов и аббревиатур, которые неподготовленному человеку ничего не скажут. Однако в общих чертах выделяют четыре варианта результатов:
- В норме: в образце не выявлено атипичных клеток и новообразований любого рода.
- Неубедительные/противоречивые показатели свидетельствуют о нарушениях в ходе процедуры, поэтому биопсию необходимо провести повторно.
- В наличии доброкачественные клетки. Значит, в организме имеются неопасные образования, угрозы рака нет.
- Выявлено онкоклетки. Кроме подтверждения, результаты сообщат о типе и стадии заболевания, размере пораженного участка и его расположении. Все эти данные нужны врачу для формирования курса лечения.
В исследованиях, что проводились для изучения эффективности биопсии, выявлено, что в 98% анализ соответствует действительности, лишь в 2% случаев была обнаружена ошибка.
Последствия биопсии могут давать о себе знать в течение некоторого времени. Проявляться они будут следующим образом:
- Кровотечения. Их длительность и обильность зависят от вида проведенного анализа. Наиболее длительными (5-7 дней) будут выделения после конизации и петлевой биопсии. В других случаях они длятся не больше 3 дней.
- Боли в низу живота, в области влагалища. Эти неприятные ощущения имеют тянущий, ноющий характер и обычно проходят в течение нескольких дней, когда полностью заживает след от биопсии.
- Возможно повышение температуры. Чаще всего причиной его становится не столько сама биопсия, сколько волнения и тревоги по ее поводу. Однако, если температура поднялась выше 37,5°С, обращайтесь к врачу: это уже признак инфекции.
- не принимать ванну, только теплый душ;
- нельзя купаться в открытых водоемах, бассейнах;
- половую жизнь желательно начинать не раньше, чем через 7 дней после процедуры (иногда этот срок растягивается до 10-14 дней);
- исключить физическую нагрузку, тяжести, любые тренировки на период восстановления;
- прием вагинальных препаратов необходимо заменить аналогами в таблетках;
- отказаться от препаратов, что разжижают кровь (самый популярный из них — аспирин), иначе есть угроза увеличить количество выделений и затянуть процесс заживания ранки.

Несмотря на эффективность биопсии, есть случаи, когда ее проведение не рекомендуется специалистами. Причины такого решения врачей могут быть разными:
- Наличие воспалений во влагалище или в шейке матки. В таких случаях врач проводит дополнительные анализы по необходимости, назначает курс лечения и только после погашения заболевания проводит биопсию.
- Нельзя делать ее во время менструации.
- Если есть подозрение на беременность, то процедура откладывается до выяснения этого факта. В случае подтверждения, в первом триместре процедуру не проводят без веских на то оснований.
Как и любая серьезная процедура, биопсия шейки матки может иметь осложнения. Они могут возникать по различным причинам, но о них стоит знать, чтобы иметь возможность своевременно обратиться за медицинской помощью. Сделать это следует, если:
- кровотечение после процедуры яркой окраски, в больших количествах или имеет темные сгустки;
- выделения продолжаются больше 7 дней или имеют нехарактерный, неприятный запах;
- уже прошло больше двух недель, а по-прежнему бывают коричневые мазки;
- температура тела выше 37,5°С;
- беспокоит острая боль в пояснице или в низу живота.
Имея основания для проведения биопсии во время беременности, стоит учитывать как все вышесказанное, так и некоторые нюансы, характерные только для женщин в положении. Решая вопрос о биопсии, врачи всегда взвешивают срок беременности и степень опасности для здоровья женщины. По мере возможности от процедуры отказываются:
- в 1 и 3 триместре;
- при беременности с осложнениями (многоплодной);
- если есть другие факторы, угрожающие плоду.
Однако есть ситуации во время беременности, которые вызывают необходимость проведения процедуры:
- при возникновении эрозии шейки матки назначают биопсию;
- критичное изменение в худшую сторону некоторых анализов.
Для более тщательного контроля за состоянием беременной и малыша, женщину, скорее всего, госпитализируют на период до и после процедуры. Признаками осложнений в данном случае становятся:
- обильное кровотечение;
- выделения желтовато-зеленого цвета;
- спазмы в животе, что длятся больше дня.
Итак, биопсия шейки матки — сложная и непростая процедура, но ее не стоит бояться. С помощью регулярных посещений гинеколога она станет верным помощником в сохранении женского здоровья, а не вестником беды. При соблюдении правил она безопасна, быстра и не доставляет дискомфорта. С ее помощью вы сможете вовремя узнать о возможных заболеваниях — или же убедиться в своем здоровье.
источник
Внимание! Все материалы на сайте имеют рекомендательный характер. Обязательно консультируйтесь с лечащим врачом
Случается, что даже приличного количества стандартных ежемесячных анализов и осмотров недостаточно, дабы вовремя выявить опасную для здоровья мамы и крохи напасть, и тогда врач советует сделать специальные лабораторные анализы:
- на наличие TORCH-инфекций;
- на альфафетапротеин;
- биопсию хориона;
- амниоцентез;
- допплерометрию;
- кардиотахограмму.
О том, в каких случаях эти исследования необходимы, и пойдет речь дальше но сначала поговорим об „обязательной программе».
Уже на 2 месяце нужно встать на учет и пройти первые обследования у гинеколога (кроме стандартного пробега по кабинетам терапевта, стоматолога, ЛОРа, окулиста):
- влагалищные мазки;
- анализ крови на ВИЧ и реакцию Вассермана (сифилис);
- общие анализы крови и мочи плюс анализ кала на яйца глист;
- определение группы крови и резус-фактора;
- посев из носа на стафилококк;
- первое плановое ультразвуковое исследование.
На 3 и 4 месяцах женщине предстоят общие анализы крови и мочи. На этапе в 20-24 недели приходятся общий и биохимический анализ крови, общий анализ мочи (а при наличии инфекции в почках — анализ мочи на бактериу-рию) плюс второе плановое УЗИ, определяющее динамику развития крохи. На 6-7 месяцах будущие мамы сдают стандартные общие анализы крови и мочи плюс биохимический анализ крови на сахар, а для мамочек с проблемами в почках обязательны анализ мочи на гормоны и уже знакомую бактериурию. Ответственные 7-8 месяцы требуют, кроме привычных общих анализов крови и мочи, еще и одного планового ультразвукового исследования, которое определяет состояние плаценты и положение плода. На 8-9 месяцах визиты к врачу придется совершать еженедельно. И нужно сдать следующие анализы:
- общий анализ крови, мочи;
- повторные анализы крови на ВИЧ и сифилис;
- мазок из влагалища;
- иммунологический анализ крови на содержание антител при резус-конфликте.
В число будущих мам, которым непременно будут предложены дополнительные обследования, входят женщины:
- перешагнувшие свое 35-летие;
- с генетическими заболеваниями;
- у родителей или у прямых родственников которой, у мужа или его родственников имели место хромосомные заболевания;
- с хромосомными заболеваниями у плода или у детей предыдущих беременностей;
- с особенностями строения плода, выявленными при ультразвуковом исследовании (ультразвуковые маркеры хромосомной патологии плода);
- с отклонениями уровней альфафетапротеина и хорио-нического гонадотропина от стандартных значений для данного срока беременности (биохимические маркеры хромосомной патологии плода);
- с выраженным тяжелым токсикозом (особенно второй половины беременности);
- с много- или маловодием. Дополнительные исследования можно поделить на генетические, специальные ультразвуковые и обследование на TORCH-инфекции.
Биопсия хориона (при роддоме может проводиться бесплатно) необходима в случае подозрения на генетические заболевания, некоторые наследственные болезни обмена веществ, а также наследственные заболевания типа гемо-филиии или болезни Дюшена (мышечной дистрофии).
При проведении биопсии хориона из матки производят забор некоторого количества ворсинок хориона, которые находятся на наружной стороне плодного яйца. Они формируются плодным яйцом и поэтому содержат такой же, как у него, набор хромосом. Врач, наблюдая за состоянием плода на аппарате УЗИ, вводит сквозь брюшную стенку тонкую иглу и берет пробу. Вся эта процедура в большинстве случаев безболезненна и непродолжительна, а результат ее бывает готов уже через 3-5 дней. Преимущество биопсии хориона в том, что ее можно осуществлять на ранних сроках беременности (на 5-6 неделе). Однако проведение этого анализа возможно не всегда. Если в первые недели беременности у женщины начались кровотечения или во влагалищном мазке обнаружена инфекция, исследование считается слишком рискованным. В случае невозможной биопсии хориона лучше подождать до 16 недели, когда можно будет сделать амниоцентез.
Амниоцентез (при роддоме может проводиться бесплатно) назначается женщинам с очень высоким риском рождения ребенка с серьезными нарушениями развития (или в случае, когда биопсия хориона не осуществлялась или оказалась неудачной). Стоит особо отметить, что есть два периода беременности, когда имеет смысл проводить амниоцентез: первый — в начале беременности (примерно после 16 недель); второй — в последнем триместре беременности, когда проверка околоплодных вод может дать наиболее точную информацию о состоянии ребенка, в частности — о степени зрелости его легких. Если же этот орган еще недостаточно развит, роды постараются задержать, а для стимуляции созревания легких могут назначить кор-тикостероиды (гормональные препараты).
При проведении амниоцентеза через брюшную стенку тонкой полой иглой под местным наркозом и контролем УЗИ забирают около 20 мл околоплодных вод. Результат амни-оцентеза обычно бывает готов через две-три, но иногда и через четыре недели, поскольку перед исследованием клеток из околоплодных вод нужно сделать их тщательный посев. Кстати, сейчас в роддомах чаще отдают предпочтение амниоскопии, когда через плодные оболочки рассматривается плотность окоплодных вод, а также определяется состояние (например, преждевременное старение) плаценты. Этот способ позволяет быстро уже во время самого обследования увидеть возможные отклонения от нормы в случае преждевременных схваток. А проводится безболезненная амниоскопия путем открытия шейки матки в зеркалах и введения в церви-кальный канал специального видеодатчика.
Анализ крови на альфабета-протеин дает оценку показателей развития центральной нервной системы плода. Альфабета-протеин обнаруживается в крови женщины (по результатам стандартных биохимических анализов) в течение всей беременности, но если на 16-18 неделях его уровень завышен, будущая мама нуждается в более детальной проверке врачами-генетиками.
Помимо уже ставшего стандартным трехразового УЗИ, будущим мамочкам из группы риска наверняка будут предложены допплеромет-рия и кардиотахограмма — исследования, помогающие сделать окончательный вывод о том, какой способ появления на свет (кесарево сечение или естественные роды) будет наиболее безопасным для здоровья малыша.
Допплерометрическое исследование проводится не ранее 20-25 недели беременности, когда своя кровеносная система малыша заработает. Специальный ультразвуковой прибор — допплер — проверяет кровоток в матке, плаценте, пуповине и в церебральных сосудах мозга ребенка и отображает различие в скорости движения крови во время ударов сердца малыша и между ними. Таким образом, врач может определить, хватает ли крохе кислорода и будет ли необходима ему внешняя поддержка во время родов.
Кардиотахограмма обычно назначается будущей маме на 36-38 неделе беременности, когда малыш занимает окончательное положение в матке. В ходе этой проверки, когда специальный аппарат — кардиотахограф — определяет динамику сердцебиения крохи, отслеживается работа кровеносной системы малыша на наиболее позднем сроке его внутриутробного развития.
Этот так называемый коктейль-анализ призван обнаружить в крови опасных возбудителей токсоплазмоза, ци-томегаловируса, краснухи, герпеса, а также хламидиоза и микоуреаплазмы. Такое исследование обычно рекомендуют проводить еще до зачатия, но если вы не сделали этого — не расстраивайтесь. В случае „положительной» реакции и выявлении какого-либо из перечисленных врагов, после 12 недель проводится медикаментозное лечение, которое не наносит вреда здоровью развивающегося крохи!
источник
Биопсия шейки матки – это процедура, которая чаще всего проводится врачами-гинекологами в случаях подозрения или уже конкретного наличия у женщины онкологического заболевания. При указанном мероприятии медицинские специалисты берут анализы тканей из шейки матки. Большинство профессионалов указывают на то, что биопсия шейки матки может проводиться исключительно после родов, то есть женщинам, которые уже когда-то рожали детей. Что касается биопсии при беременности, то она не рекомендуется. Это же самое касается и будущих мамочек, которые планируют завести ребеночка.
Известно, что в момент постановки на учет по беременности, женщине необходимо пройти достаточно длительный путь, направленный на сдачу множественных анализов. Нередко среди огромного перечня может оказаться и так называемая биопсия. Данный процесс назначается в тех случаях, когда у лечащего и ведущего врача появляются некоторые подозрения на присутствие в матке патологических мероприятий.
При беременности биопсия совершенно нежелательна. И это неспроста, так как проведение рассматриваемой процедуры обуславливается вытягиванием шейки матки, а также нанесением ранки, то есть забором материала на конкретный анализ. В качестве ответа могут образоваться сокращения матки, провоцирующие в дальнейшем самопроизвольный выкидыш плода.
Вообще, биопсия должна осуществляться после беременности. Однако некоторые случаи предполагают иной подход. Нередко врачами рекомендуется прервать беременность, вследствие обнаружения раковых клеток. Данный подход позволит сохранить жизнь непосредственной женщины и дальнейшую возможность родить здоровенькое потомство.
Известно, что рак ранней стадии по своей структуре не способен нанести какой-либо серьезный вред здоровью. Следовательно, по желанию будущая мама имеет полное право провести биопсию уже после беременности, то есть изначально выносить и в дальнейшем родить ребеночка.
Очень важно проводить консультации у нескольких медицинских специалистов, так как один врач может рекомендовать проведение биопсии матки в период беременности, а другой уже после, пояснив свой выбор конкретными научными и здравомыслящими фактами. Перед непосредственной процедурой биопсии матки стоит пройти ряд обследований и сдать требуемые анализы. И это после получения результатов можно делать тот или иной выбор в сторону какого-либо метода.
Как уже указывалось выше, биопсия матки назначается при обнаружении некорректных слизистых участков. Особыми показаниями к проведению процедуры относятся следующие симптомы:
- смена окраса некоторых участков оболочки непосредственной шейки матки;
- присутствие эрозии, папиллом или же изъявлений различного характера;
- некоторые участки слизистой заметно осведомлены, что поясняется ранее проводимым процессом при помощи гинекологического специализированного состава.
Биопсия шейки матки проводится в обязательном порядке для того, чтобы подтвердить диагноз дисплазия шейки матки, эндоцервицит, кондиломы, лейкоплакию, онкогенный вирус и, естественно, рак. Большинство специалистов современности придерживаются мнения, что указанная распространенная среди молоденьких женщин патология, то есть эктопия и эрозия шейки матки, не стоит считать предписанием для дальнейшего проведения биопсии. То есть после удаления данных элементов не требуется забор для анализа тканей.
По своей структуре биопсия содержит в себе немногочисленное количество противопоказаний. Важно отметить, что все они в основном обусловлены присутствием некоторых органических заболеваний и репродуктивной общей женской системой. К примеру, рассматриваемую процедуру не рекомендуется проводить тем, у кого имеется диагноз плохая и ненормализованная свертываемость крови.
Биопсия – это хирургическое небольшое по сущности вмешательство. Однако важно отметить, что после непосредственной процедуры может возникнуть достаточно сильное кровотечение. И это неспроста, так как шейка матки состоит из огромного количества маленьких сосудов.
В тех случаях, когда у женщины не установлен факт некорректной свертываемости крови, ей совершенно ничего не грозит после процесса биопсии. Единственный и очень редкий нюанс – это кровотечение.
В настоящий период существует несколько медицинских способов проведения процесса биопсии. Любое вмешательство осуществляется исключительно под местной анестезией. Большинство женщин переносят рассматриваемое мероприятие вообще без болевых ощущений. В основном боль может стать чувствительной только после сокращения матки.
Наиболее эффективным способом принято считать процесс, при котором применяется обычный хирургический скальпель. По времени процедура занимает всего лишь несколько минут. Изначально шейка матки обнажается специализированным инструментом. Далее, слизистая окрашивается раствором, благодаря которому появляется возможность определить очаги поражения. После этого обнаруженный очаг аккуратно ликвидируется. Для того чтобы исследовать полость необходимо взять на анализ небольшой кусочек ткани. Место, в которое проводилось вмешательство, необходимо тщательно дезинфицировать, что исключить последующее инфекционное заражение. Полученный материал отправляется на специфическое исследование.
Помимо вышеописанного способа, врачи могут использовать и лазер с переменным током. Данные процедуры принято считать наименее инвазивными. Однако взятая на анализ ткань нередко подвергается искажению, что влияет после на результат.
источник
Диагностическое тестирование, выявляющее хромосомные аномалии и другие наследственные заболевания плода, носит название биопсия хориона. Прохождение тестирования рекомендуется семейным врачом в случае, если по отцовской или материнской линии прослеживаются потенциально опасные заболевания.
Диагностику проводят на ранних сроках беременности методом инвазивного исследования тканей будущей плаценты. Целью тестирования ставится выявление хромосомных аномалий, либо моногенных наследственных заболеваний – гемофилии, муковисцидоза, наследственного панкреатита, синдрома Марфана, ахондроплазии, врожденной катаракты, умственной отсталости, синдрома Дауна и множества других болезней, передающихся по наследству.
Биопсия хориона – это инвазивный метод пренатальной диагностики с вторжением в полость матки и отбором биологического материала – ворсин хориона. Суть исследования заключается в получении небольшого кусочка ткани будущей плаценты. Клетки ткани уникальны тем, что содержат те же хромосомы, что и развивающийся в утробе младенец.
Идентичность клеток начинающей свое развитие плаценты и плода позволяет определить уже на ранних сроках беременности, будет отягощен ребенок при рождении наследственными заболеваниями, или нет.
Знаете ли вы? Хорионбиопсия позволяет проводить хромосомный анализ клеток развивающегося внутри утробы ребенка, не затрагивая при этом сам плод.
В первую очередь, рекомендации врачей о проведении тестирования направлены на пациенток из группы риска:
- Забеременевшие в 35-летнем возрасте (и старше) женщины;
- Результаты первого скрининг-теста указывают на риск рождения ребенка с синдромом Дауна;
- В случае раннего установления пола ребенка, поскольку по линии отцовства наблюдалась наследственная гемофилия, либо дистрофия Дюшенна;
- Когда по линии родственников уже есть факт рождения ребенка с синдромом Дауна или другие наследственные заболевания, связанные с аномальным набором хромосом, а также генетическим расстройством;
- Выявление развития врожденного порока у развивающегося плода при ультразвуковом исследовании.
Оптимальными сроками тестирования на наличие дефектных хромосом считается период, начиная с 9-й по 12-ю неделю беременности включительно. Процедуру проводят под контролем аппаратуры ультразвукового исследования. Обрабатывается и исследуется отобранный биоматериал на протяжении двух или трех, крайне редко – семи суток.
Из точки прикрепления хориона к маточной стенке специалистом забирается крохотный кусочек ткани. Достаточно нескольких клеток, чтобы провести полноценное изучение биоматериала.
Забор материала производится одним из двух существующих методов проведения диагностики исследования.
- Трансцервикальный метод (transcervical modum) заключается во введении через шейку матки тонкого катетера, и подведении его к месту выпячивания плаценты. Контроль проведения процесса забора биоматериала осуществляется с помощью УЗИ. Ворсинки хориона мягко отбираются катетером, после чего катетер выводится из организма. Такой метод взятия биопсии хориона считается самым распространенным.
- Трансабдоминальный метод (transabdominal modum) исследования заключается во взятии пункции. Под местной анестезией живот и маточная стенка прокалываются тонкой длинной иглой, которую под контролем ультразвука подводят к плаценте и производят забор ворсин хориона. После манипуляции игла извлекается.
Первый метод позволяет произвести забор материала в большем объеме, и результат анализа готовится быстрее, чем при проведении второго метода.
Получения отрицательного результата тестирования говорит о том, что на генном или хромосомном уровне аномального развития плода не наблюдается. Но и не гарантируется рождение полностью здорового ребенка, равно, как возможности дальнейшего возникновения определенных проблем, касающихся его здоровья.
При подтверждении серьезного патологического заболевания (положительном результате тестирования), существует небольшой отрезок времени, за который необходимо принять самое важное решение – оставить или прервать беременность.
- Медицинский аборт (искусственное прерывание беременности) можно провести только в период первого триместра. Если женщина решит доносить и родить ребенка, необходимо информировать родственников о прогнозируемом отклонении в здоровье младенца.
- Если врожденный порок у ребенка будет требовать немедленного хирургического вмешательства сразу после его рождения, необходимо, чтобы роды состоялись в специализированной профильной клинике, где ребенку окажут соответствующую помощь.
- Также необходимо сразу решить – роды будут проводиться естественным путем, или нужно будет провести кесарево сечение.
Важно! Стопроцентную достоверность тестирования не гарантирует ни одно исследование.
Зафиксирован ряд случаев, когда при положительном результате патологии плода женщина разрешалась от бремени абсолютно здоровым ребенком. Правда, случались и обратного плана ошибки, но, согласно медицинской статистике, их произошло гораздо меньше. Показатели точности хорионбиопсии приближаются к отметке 99%.
Судя по оценкам женщин, подвергшихся диагностики через взятие биопсии хориона, и как отмечают их отзывы, эта процедура безболезненна, но может доставить некоторый дискомфорт. Особенно в области прокола при проведении трансабдоминального метода тестирования.
Инвазивное исследование ворсин хориона – это проникновение внутрь матки с развивающимся плодом. Поэтому существуют определенные риски, сопровождающие взятие биоматериала при любом методе тестирования:
- Увеличивается риск внутриутробного инфицирования;
- Наблюдается непродолжительное подтекание амниотической жидкости;
- Ощущается схваткообразная, но быстро прекращающаяся боль в нижней части живота;
- Крайне редко – нарушение целостности плодного пузыря.
Знаете ли вы? Самопроизвольное прекращение беременности после проведения биопсии ворсин хориона происходит крайне редко, и случается у одной из 440 женщин, что составляет 0,4% от числа прошедших обследование.
Биопсию ворсин хориона не рекомендуется проводить в случае очень веских причин.
- При угрозе выкидыша.
- Матка находится в состоянии гипертонуса
- Обостряются хронические заболевания.
- В случае кровянистых выделений из шейки матки.
- Диагностированной миоме матки.
- В малом тазу отмечается наличие спаек.
- Отсутствие доступа к ворсинам хориона.
- Когда женщина беременна двойней.
- При загибе матки.
Из предлагаемого к просмотру информационного видео вы узнаете много нового и полезного о проведении диагностики методом тестирования и взятия проб на биопсию ворсин хориона. Беседу о хромосомной патологии плода, разрушая все страхи перед процедурой, проводит акушер-гинеколог, врач высшей категории Гульнор Мырзабекова.
Каждая неделя беременности имеет свои отличия и закономерности. Ознакомьтесь с актуальными темами для каждой женщины в ожидании рождения ребенка.
- Что происходит с женщиной на 27 неделе беременности. Какие наблюдаются изменения в организме будущей матери. Какой объем живота, и как выглядит плод на сроке 6,5 месяцев беременности.
- Чем опасно —маловодие при беременности—, и к чему может привести уменьшение околоплодных вод. Какие меры нужно принять, чтобы избежать патологий в развитии плода.
- Любой забеременевшей женщине очень важно знать когда начинает биться сердце у эмбриона, как можно услышать сокращения сердечной мышцы, и какое количество ударов считается нормой.
- Узнайте, как скоро возобновляются месячные после родов, и чем нужно предохраняться, чтобы не забеременеть сразу вторым ребенком.
- Очень полезная информация, касающаяся практически каждой недавно родившей молодой мамочки – как убрать живот после родов, с большим комплексом упражнений и рекомендациями от специалистов.
- Кому и по каким причинам показана —стимуляция родов—, как это происходит и почему существует необходимость усиления сократительной деятельности матки.
Если вам проводили биопсию ворсин хориона, поделитесь своими впечатлениями. Что вы испытывали в момент проведения диагностики, и как долго она проводилась. Были ли сложности в период после проведения тестов, и как вы с ними справились. Ждем ваших ответов. Все комментарии, отзывы и дополнительную информацию можно оставить на этой странице под статьей. Принимайте участие в дискуссиях, и мы вместе сделаем наш сайт самым информативным.
источник