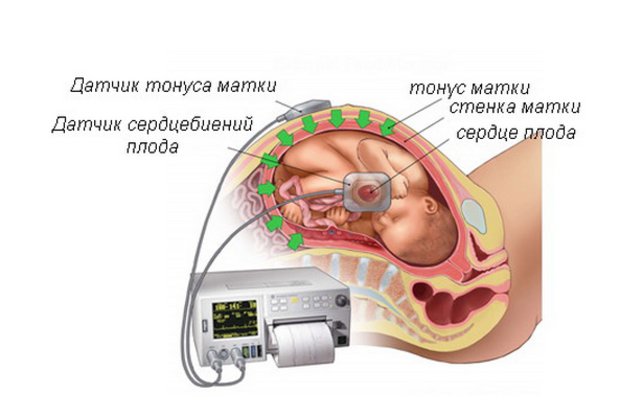
Эхо кг плода является современным методом диагностики сердечно-сосудистой системы. Суть метода заключается в определении возможных патологических изменений в формировании сердца плода, которые визуализируются при помощи высокочастотных волн. Процедуру проводят по показаниям, в тех случаях, когда во время прохождения плановой УЗИ диагностики у беременной было выявлено отклонения от нормы. Какие ещё существуют показания к проведению исследования, и как оно осуществляется?
Эхокардиография плода – это не инвазивный метод исследования, способный визуализировать сердце и сосуды в период внутриутробного развития ребенка при помощи ультразвуковых волн. Современные технологии позволяют применять в пренатальной диагностике высокоточные и безопасные аппараты, которые гарантируют безопасность при проведении данного исследования.
Основой для качественной диагностики является наличие программы, позволяющей определить функциональное состояние сердечно-сосудистой системы на приборе, оснащенным специальным датчиком, имеющим частоту сканирования не менее 5 МГц, а также цветное картирование системы кровообращения и доплер.
Эхо кг плода позволяет определить следующие параметры:
- частоту сокращений сердца;
- проходимость кровеносных сосудов;
- скорость и направленность движения крови по сосудам;
- соотношение объема поступающей и выходящей из аорты крови.
Фетальная диагностика должна осуществляться перинатальными экспертами, имеющими сертифицированную специализацию для выполнения методики. Как правило, это кардиологи и акушеры-гинекологи.
Эхокардиография плода не входит в перечень обязательных исследований при беременности, она назначается для подтверждения или опровержения диагноза после прохождения планового ультразвука на 10-й – 12-й неделях.
Достижение оптимального визуального эффекта происходит на сроке 18-24 недели. Диагностика, проведенная раньше указанного срока, может иметь низкую информативность, поскольку сердечко будущего малыша слишком мало. Проведение исследования на более поздних сроках не рационально из-за большого объема живота беременной.
Эхокардиографию плода назначают при наличии патологических состояний в анамнезе женщины:
- Системные и эндокринные заболевания (сахарный диабет, гипотериоз, васкулит, красная волчанка).
- Повышенный риск хромосомных патологий у плода (они выявляются на первом триместре беременности при прохождении комплексного анализа).
- Наличие ребенка от предыдущей беременности с врожденным пороком сердца.
- Предыдущая беременность закончилась самопроизвольным выкидышем.
- Настоящая беременность протекает с осложнениями (задержка в росте плода, фетоплацентарная недостаточность).
- Многоплодие (относятся и женщины, зачавшие при помощи искусственного оплодотворения).
- Перенесенные инфекционные заболевания в период вынашивания ребенка (герпес, краснуха, ветряная оспа, токсоплазмоз).
- Прием тератогенных медикаментов в первом триместре (антибиотики, ингибиторы МАО, противосудорожные средства, фенобарбитал).
- Возрастная категория женщин старше 35 лет.
Методика включает в себя несколько разновидностей техник, которые зависят от используемого оборудования, и цели диагностики:
- Двухмерная диагностика позволяет изучить основные анатомические структуры сердца плода, на данный момент высокая четкость и визуализации способны выявить малейшие изменения.
- Одномерное исследование определяет параметры, функциональную способность и анатомическое строение клапанов, створок и стенок рабочего органа в процессе их деятельности.
- Доплер эхокардиография, более расширенная методика, определяющая гемодинамику, ритмичность и сократительную способность сердца, направленность тока крови по сосудам.
Данные виды исследования также позволяют оценить количество циркулирующей крови, степень сужения артерий, минутный выброс, что является важным диагностическим критерием в диагностике патологий сердца.
Заподозрить наличие дефекта сердца можно и на ранних сроках вынашивания плода. Так, во время первого скрининга на 12-й – 14-й неделе специалист должен тщательно осмотреть камеры органа, дугу аорты. При подозрении на какие-либо патологические изменения женщина направляется на УЗИ-экспертизу, где находится под присмотром узких специалистов.
В случае подтверждения порока сердца родителям будущего малыша необходимо выяснить степень тяжести патологических проявлений, поскольку некоторые дефекты не приносят существенного вреда. Так, незначительные дефекты в мышечном или мембранном слое межжелудочковой перегородки считаются менее опасными. Данный вид дефекта наиболее часто встречается на эхокардиографии, однако отверстия могут закрыться до момента рождения плода или после него. Дети находятся на учете и постоянно проходят осмотр кардиолога до момента закрытия дефекта.
Выявление порока конотрункуса, основы для построения аорты и легочной артерии вместе с желудочками, чаще всего имеет неблагополучный прогноз и требует неотложного хирургического вмешательства.
Специалист, чтобы определить наличие порока на эхо кг плода при беременности, должен провести осмотр, согласно лекции Международного сообщества гинекологов, по следующим пунктам:
- Определение расположения плода в полости матки.
- Обозначение оси сердца.
- Установление соотношения окружности грудной клетки к переднезаднему размеру сердца.
- Срезы органа.
- Способность перегородок отражать звуковые волны.
- Функциональное состояние створок клапанов.
- Артерии, обеспечивающие доступ крови к сердцу и другим органам.
Сделать эхо кг можно с помощью цветного аппарата ультразвуковой диагностики и прибором для допплерографии. На ранних сроках вынашивания ребенка применяется вагинальный метод исследования матки. Длительность процедуры составляет около 40-45 минут, однако при подозрении на патологию диагностика может несколько продлиться.
Алгоритм того как, делают эхо кг плода:
- Женщина принимает горизонтальное положение на спине с вытянутыми ногами.
- На область живота наносится небольшое количество геля, улучшающего качество визуализации органов на мониторе.
- Затем на животе беременной закрепляется датчик.
В зависимости от результатов скрининга специалисты могут применить следующие подходы в ведении беременной:
- Прерывание беременности (при тяжелых дефектах, которые не совместимы с жизнедеятельностью ребенка вне утробы).
- Неотложное оперативное вмешательство (совместимые с жизнью, тяжелые патологии, при которых требуется срочная операция в специализированных учреждениях).
- Постоянный мониторинг состояния плода (незначительные патологические изменения требуют постоянного контроля и коррекции привычного образа жизни женщины).
Таким образом, данный вид исследования достаточно результативный, так как обладает высокой чувствительностью. Он позволяет снизить риск рождения детей с несовместимыми с жизнью патологиями сердца, а также дает возможность проведения своевременной операции.
Екатерина, 25 лет
При прохождении второго скрининга на 20-й неделе врач выявил дополнительную хорду. Гинеколог отправила пройти эхо кг, спустя 7 дней после УЗИ. Процедура заняла около 15 минут, после чего выдали заключение на руки. По результатам скрининга оказалось, что это особенность строения сердца, а так все параметры в норме.
Валентина, 36 лет
Данный скрининг проходила на 24-й неделе беременности, поскольку относилась к группе риска (у меня сахарный диабет). Процедуру делала в специализированной платной клинике, где работает высококвалифицированный кардиолог. Мне сделали допплер эхокардиографию, она показала не только строение сердца, но и ток крови по артериям, ведущим к сердцу. По результатам пороков не выявлено.
Анна, 27 лет
При прохождении УЗИ на 22-й неделе врач выявил дефект в межжелудочковой перегородке. Мне выписали направление на эхокардиографию, которую я прошла спустя 12 дней. По результатам скрининга диагноз подтвердился, у ребеночка определили малый мембранозный дефект ДМЖП. Меня поставили на учет к кардиологу, у которого я постоянно проходила обследование. Сразу после рождения дефект самопроизвольно закрылся, так как был небольшой в диаметре.
источник
Эхокардиография — это ультразвуковое исследование, нацеленное на изучение функционирования сердца плода. Метод является абсолютно безопасным как для будущей мамы, так и для ребенка. В основе исследования лежит применение ультразвуковых волн: человеческое ухо не способно их воспринимать, однако специальные датчики способны фиксировать их длину, амплитуду и другие показатели.
При выполнении процедуры не происходит травматизации, нет дискомфорта и негативного воздействия на организм, потому ЭхоКГ при необходимости можно повторять множество раз. Для получения более качественной картинки может использоваться расширенная ЭхоКГ плода — с использованием доплера.
УЗИ является наиболее информативным способом диагностики, проводимой беременным, который позволяет оценить множество характеристик состояния и работы сердца. 
- Расположение сердца и его оси.
- Состояние камер.
- Размеры сердца, предсердий, желудочков.
- Состояние сердечных тканей (миокард, перикард, эндокард): их толщина, наличие дефектов.
- Наличие любых дефектов в строении сосудов.
- Направление и скорость движения крови.
- Объем крови на выходе и при возвращении к сердцу.
- Состояние воротниковой зоны.
- Функционирование кровотока.
- Частота сокращений сердца.
- Ритмичность сокращений.
УЗИ помогает подтвердить или исключить наличие врожденных пороков, которые могут быть несовместимы с жизнью (в таком случае женщине предлагается сделать аборт) или совместимы (при этом проводится специальное лечение).
Сама процедура длится не более получаса. При этом женщина располагается на кушетке, оголяет живот. На него наносится специальное гелеобразное вещество, которое обеспечит более ясную картинку и передачу информации датчикам. Датчик может крепиться к животу, если срок беременности более 20 недель, при меньшем сроке используются вагинальные датчики. 
На протяжении долгого времени идут дискуссии от том, насколько ультразвуковое исследование безопасно для беременной женщины и плода. За годы проведения УЗИ не было отмечено никаких негативных влияний на состояние женщины и будущего ребенка. УЗИ проводится поверхностно, то есть относится к атравматичным неинвазивным процедурам.
Конечно, ультразвуковые волны высокой интенсивности и при частом воздействии способны нанести ощутимый урон генетическому аппарату, но следует помнить, что в медицине такие волны не применяются! Также при отсутствии прямых показания УЗИ лучше не проводить ранее 9-10 недели беременности (к тому же к этому периоду сердце плода еще не сформировано, потому исследование будет малоинформативным).
УЗИ сердца плода при беременности не входит в число обязательных исследований, однако может быть назначено женщине по ряду показаний. 
- Прием беременной женщиной препаратов, которые могут провоцировать уродства и пороки плода.
- Если мама переболела краснухой во время вынашивания.
- Перенесенные до или во время беременности инфекции: токсоплазмоз, цитомегаловирус.
- У женщины имеются эндокринные нарушения (сахарный диабет, волчанка), фенилкетонурия.
- Отягощенный анамнез по сердечно-сосудистым заболеваниям. Если у родителей или у кого-то в семье есть проблемы в строении и работе сердца, для перестраховки может проводиться УЗ-скрининг сердца плода.
- Случаи самопроизвольного прерывания беременности у женщины.
- Возраст беременной женщины превышает 30 лет.
- Обнаружение хромосомных отклонений у плода.
Курение, употребление спиртного, а также зачатие при помощи ЭКО также являются показаниями для проведения ультразвукового исследования плода.
Данный метод диагностики не требует проведения особых подготовительных мер. Но все же врачи дают некоторые простые рекомендации:
- за сутки до процедуры не принимать седативные препараты и лекарства, влияющие на функционирование сердца и сосудов;
- принять пищу желательно минимум за 2 часа до исследования;
- на анализ лучше приходить в одежде, которую легко снять, что особенно актуально на поздних сроках;
- перед входом в кабинет лучше немного отдохнуть, чтобы стабилизировалась работа дыхательной и сердечно-сосудистой систем.
Лучшим периодом для ультразвукового изучения сердца будущего малыша считается срок с 9 по 24 неделю, то есть это преимущественно второй триместр. Каковы особенности УЗ-скрининга по триместрам, рассмотрим далее.
Во время первого триместра благодаря УЗ-скринингу можно узнать частоту сердечных сокращений плода. Именно показатель частоты биения сердца говорит о состоянии малыша в утробе. Если количество сокращений меньше нормы, соответствующей неделям беременности, врач может заподозрить кислородную недостаточность плода или другие нарушения.
Стоит отметить, что сердце начинает биться только с 5-й недели от момента зачатия, а формируется к 9-й неделе, потому проводить УЗИ раньше этого срока не имеет смысла. К 12-й неделе налаживается работа сердечно-сосудистой системы, потому УЗИ в это время может дать объемную информацию о ее работе, однако к этому периоду все еще остаются неразличимы магистральные сосуды и некоторые другие анатомические особенности.
Во втором триместре, с 14 недели, сердце плода становится схожим по строению с сердцем взрослого. Период с 22 по 24 неделю считается наиболее благоприятным и информативным для проведения ультразвукового исследования. На этом этапе врачу удобнее всего оценить основные показатели функционирования и строение органа: его размер и положение, строение клапанов, перегородок и прочее.
Начиная с третьего триместра ЭхоКГ плода становится неинформативным в силу большого размера органа и малого количества околоплодной жидкости.
Основным критерием нормального развития плода является ЧСС (частота сердечных сокращений), которая меняется на каждой неделе развития:
- на 5-й неделе сердце начинает биться с частотой до 85 ударов;
- на 6-й неделе частота возрастает до 120;
- с 7-й недели нормой считается 130-150 ударов;
- на 8-11 неделях ЧСС должна составлять 150-180 ударов в минуту;
- с 12-й недели до появления на свет сердце бьется с частотой 145-170 ударов.
Между сердечными ударами должно проходить одинаковое количество времени, в противном случае врач может заподозрить врожденный порок развития или гипоксию. Не должно прослушиваться посторонних шумов (они также могут указывать на гипоксию или другую патологию), удары должны быть четкими и ритмичными. 
Следует отметить, что некоторые патологии требуют лечения уже после рождения малыша. Также врачи могут посоветовать подождать некоторое время после родов — в ряде случаев отклонения в развитии проходят с возрастом.
УЗИ является абсолютно безопасным диагностическим методом, не оказывающим негативного влияния даже на развивающийся плод. Потому прямых противопоказаний к проведению анализа нет. Ограничения для УЗ-скрининга могут касаться срока беременности: как отмечалось ранее, до пятой недели и на третьем триместре проводить процедуру не имеет смысла в силу ее неинформативности.
Вовремя проведенное УЗИ сердца плода — это спокойствие и уверенность в том, что беременность протекает нормально, а малыш развивается правильно. Кроме того, в случае обнаружения патологий и нарушений может быть скорректировано ведение беременности и назначено адекватное лечение, которое сохранит здоровье мамы и ребенка. 
источник
Проведение эхокардиографии с допплеровским анализом – информативный и безопасный метод диагностики многих заболеваний. Многие клиники и диагностические центры предлагают его своим пациентам для определения причин многих заболеваний. Рассмотрим основные его преимущества, случаи назначения, порядок проведения.
Это обследование абсолютно неинвазивно. Применяется для изучения строения сердца, работы кровеносных сосудов, исходящих от него на основе действия ультразвукового излучения. Ультразвуковой датчик содержит специальные кристаллы, которые могут деформироваться под влиянием электрической энергии и испускать ультразвук (его человеческое ухо не слышит). Надо сказать, что звук при этом отражается из разных сред, имеющих отличительные свойства.
Ультразвук проходит сквозь ткани человеческого организма и возвращается, но уже в несколько измененном виде. Это видит датчик и преобразует его в электроэнергию. Далее компьютерная система преобразует это электрическое излучение в изображение, видимое на экране монитора. Врач анализирует такое изображение и делает вывод о состоянии сердца и сосудов.
На сегодня – это один из наиболее эффективных способов диагностики сердца и сосудов. Его достоинства следующие:
- неинвазивность диагностического процесса;
- оперативность получения диагностической информации (дополнительный плюс в том, что она специфическая и понятна далеко не каждому специалисту);
- высокое качество воспроизводимой информации о состоянии сердца и сосудов;
- доступная цена исследования.
Все это говорит о том, что эхокардиография является точным видом диагностики, предоставляющим врачу достоверную информацию о функциях сердца и сосудов.
Исследование назначается взрослым и детям. Взрослым пациентам диагностика назначается в следующих случаях.
- Когда врач определяет шумы в сердце.
- В случае изменений на электрокардиограмме.
- Если незначительно повышается температура тела, а при этом пациент не страдает острыми респираторными вирусными заболеваниями, ЛОР-патологиями, почечными инфекциями.
- При перебоях в работе сердца.
- Если на рентгенограмме заметно увеличение исследуемого органа, изменение его формы, расположения, а также любые изменения в сосудах, исходящих из сердца.
- В любом случае такое обследование назначается всем пациентам, страдающим артериальной гипертензией.
- При неблагоприятной наследственности (если в роду у исследуемого пациента имеются пороки сердца), а также если есть подозрения на патологические явления в работе клапанов сердца.
- Если пациент предъявляет жалобы в области сердца.
- Если он жалуется на одышку, обмороки, отеки, головокружения.
- При любом подозрении на новообразование, вне зависимости от степени его злокачественности.
- При необходимости определить причину развития ишемической болезни сердца.
- Для оценки лечения инфаркта миокарда и эффективности проводимых терапевтических мероприятий в восстановительном периоде.
- С целью диагностики кардиомиопатии, а также определения ее вида.
- Для определения наличия выпота в сердечную сумку.
- Для дифференциальной диагностики истинной аневризмы от псевдоаневризмы.
Особенно важно проводить такую диагностику после инфаркта. Ведь после того, как погибло определенное количество клеток миокарда, очень важно оценить функциональность сердца в таких условиях. Также необходимо делать такую диагностику при условии интенсивных физических и спортивных нагрузок.
Детям эхокардиографию делают по таким же показаниям. Указанная диагностика крайне важна в случае изучения пороков сердца. Иногда те или иные патологии можно заметить уже при УЗИ-диагностике беременных, когда плод еще находится в утробе матери.
Диагностика сердца и сосудов беременным не приносит им никакого вреда. Более того, такое обследование обязательно в следующих случаях:
- если у беременной имеется неблагоприятная наследственность в отношении пороков сердца;
- в случае, если течение предыдущей беременности было неблагоприятным и закончилось непроизвольным абортом;
- если диагностируется сахарный диабет;
- при заболевании краснухой;
- если в течение беременности нельзя было избежать употребления антибиотиков.
Такое исследование показывает следующие особенности строения сердца и сосудов, а также их патологические состояния:
- опухоли предсердий;
- пролапсы митральных клапанов;
- стенозы и другие заболевания клапанов;
- врожденные или приобретенные пороки сердца;
- кровяные сгустки;
- аневризмы аорты;
- размеры структурных составляющих сердца;
- диаметр корня аорты;
- толщину междужелудочковой перегородки.
В случае стандартной процедуры пациент должен лежать на спине. Врач наносит в область грудины небольшое количество специального геля, чтобы датчик лучше скользил по коже. Далее УЗИ-датчик последовательно перемещается по коже над грудиной, в области пятого ребра, а также конце грудины.
Такая процедура стандартна и не требует подготовки. Иначе поступают при проведении черезпищеводной эхокардиографии. Ее проводят после инсульта, перед электроимпульсной стимуляцией, для подробного изучения работы сердца.
Подготовка к указанному исследованию включает в себя такие меры:
- приблизительно за шесть часов до обследования ничего не надо есть;
- перед УЗИ-процедурой надо снять все съемные зубные протезы;
- если имеется зонд в желудке, то он удаляется.
Пациенту обязательно орошается ротоглотка с целью ослабления рвотного рефлекса. Обязательно надо уложить пациента на левый бок. В пищевод вводится эндоскоп. Через эндоскоп подаются и принимаются ультразвуковые волны. Компьютер преобразует ультразвук в визуальные сигналы. Длительность такой процедуры не более двадцати минут.
В таких случаях эхокардиография с допплеровским анализом проводится с искусственно созданной нагрузкой на сердце. Это связано с тем, что не у всех людей симптомы неполадок с сердцем возникают в состоянии покоя.
Методика проведения такого УЗИ следующая. Вначале пациенту делают обыкновенное УЗИ сердца. Затем на кожу накладываются датчики, которые могут регистрировать изменения в работе сердца во время физической нагрузки.
В качестве стрессового фактора можно использовать беговую дорожку, велосипедный тренажер и др. Повышение нагрузки можно делать, ориентируясь на показатели АД и частоту сокращений сердца (обязательно!).
Такое исследование существенно обогащает данные о работе сердца для оценки эффективности его работы, оценки возможного риска при проведении некоторых операций. Категорически противопоказано стрессовое исследование в остром периоде инфаркта, расслаивающейся аневризме, острой недостаточности сердца и сосудов, легких, печени, почек.
Протокол результатов такого исследования составляется согласно оценке таких параметров:
- степени сократимости сердечной мышцы;
- показателей насосной деятельности сердца;
- показателей сократимости;
- состояния сердечных клапанов, а также их функционального состояния и характеристик;
- наличия рубцов, аневризм, тромбов и других патологий, а также их влияния на работу сердца и кровеносной системы в целом;
- наличие гипертрофии стенки сердца;
- наличие обратного движения крови через сердечные клапаны.
Нормальные показатели эхокардиограммы такие.
- В конце систолы правый желудочек имеет показатель 9 – 25 миллиметра.
- В конце цикла расслабления задняя стенка левого желудочка – от 6 до 11,2 мм.
- Междужелудочковая перегородка в конце диастолической стадии – от 6 до 11,2 мм.
- Устье аорты в диаметре – 2 – 3,7.
- Сердечный индекс – 2 – 4,1 литра в минуту.
- Легочная артерия в устье – 18 – 24 мм, ствол – до 3 см.
- Признаков дисфункции не обнаруживается.
- Фракция выброса – от 55 до 60 проц.
- Скорость движения крови по сонной артерии – от 17 до 27 см в секунду.
- Выпот в перикарде отсутствует.
В каждом случае степень дисфункции определяет сонолог, так как у каждого человека могут быть те или иные особенности строения и функций сердечно-сосудистой системы. Для ребенка вносятся соответствующие возрастные поправки.
Результаты диагностики выдаются пациенту на руки или передаются врачу в тот же день. Он может спокойно заниматься своими делами после диагностики. В случаях сомнительного диагноза пациенту делается МРТ. В случае необходимости проводится комплекс нужных терапевтических мер. Эхокардиография может проводиться и в конце лечения для оценки его эффективности или смены тактики лечения.
Процедура не вызывает болезненных или неприятных ощущений у пациента и не оказывает вредного воздействия на его организм. Если врач настаивает на необходимости ее проведения, не нужно отказываться, опасаясь диагноза или возможных отрицательных последствий. Это высокоинформативное и точное обследование, позволяющее выбрать необходимую методику лечения при многих патологиях сосудов и сердца.
источник
Эхокардиография(ЭхоКГ) — это способ обследования сердца, он основан на ультразвуковом сканировании груди.
Благодаря этому методу проводят исследование разных заболеваний организма.
Он помогает дать оценку диаметра сердца и его подструктур, ширину миокарда желудочков, предсердий.
Процедура выявляет массу сердца, а также множество других параметров.
Эхокардиографии врачи и обычные люди иногда могут давать другое название — это УЗИ.
Поэтому при вопросе, чем отличается ЭХО сердца от УЗИ сердца, врачи говорят — ничем.
Это одна и та же процедура.
На эхокардиографию врач может направить если:
- у клиента обнаружены шумы в районе сердца;
- люди с аномалиями на ЭКГ;
- человек замечает сбои в функционировании сердца;
- повышение температуры тела, признаками появления ОРВИ;
- во время диагностики была обнаружена деформация сердечной мышцы, а также увеличение массы органа.
Эхокардиография может применяться в следующих случаях:
- Пациентам с очень высоким артериальным давлением.
- Больным, у которых в родовом древе наблюдались пороки сердца.
- Если есть признаки боли в области левой груди.
- Если присутствует отдышка или наблюдается отечность конечностей.
- У пациента присутствуют обмороки.
- У пациента наблюдаются головокружения.
- Обнаружены признаки опухолевого образования на сердце.
- После перенесения инфаркта и других заболеваниях.
Самым безопасным и уникальным способом для выявления проблем и дефектов сердца служит ЭхоКГ. Его можно проводить людям разной возрастной категории (детям и взрослым), даже может назначаться беременным мамам. Назначается для определения аномалий плода и исправления ситуации в кратчайшие сроки, чтобы ребеночек остался целым и невредимым. Эхокардиография безопасна для малыша и его мамы.
Такая процедура необходима беременным при таких случаях:
- Если у беременной наблюдались пороки сердца у кровных родственников.
- Наблюдались случаи выкидышей.
- Если у беременной наблюдается сахарный диабет.
- Если во время беременности была перенесена краснуха.
- Если в первом или втором триместре будущая мама употребляла антибиотики или другие препараты.
ЭКГ — это электрокардиография, а ЭхоКГ- это эхокардиография сердца.
Какое же между ними различие, и есть ли оно вообще:
- Эхограмма сердца работает благодаря специальным приборам — преобразователя (его врач кладет на грудь клиента в районе сердца). Аппарат считывает ультразвуковые волны, которые проходят сквозь стенки организма, и отображает их назад. Преобразователь получает необходимые импульсы, после чего они перерабатываются компьютером.
- Электрокардиография работает иным способом: на грудную полость клиента закрепляются датчики. Они определяют электрическую активность сердца. Датчики подсоединены к специальной машине, которая после измерения показывает специальный график силы и характер электрических сигналов.
Результаты эхограммы сердца регистрируются на фотографиях. Благодаря электрокардиограмме можно определить дефекты ритма сердца, выявить аритмию, тахикардию и брадикардию. Ультразвуковое исследование поможет определить, насколько хорошо функционирует сердце, состояние его клапанов, есть ли сгустки крови в организме, деформацию сердца.
Также существуют определенные сходства эхокардиографии и электрокардиографии:
- Оба метода диагностики помогут дать оценку диаметра камер сердца. В виде примера может служить выявление увеличения диаметра предсердия.
- Оба способа помогут выявить патологию в расположении «двигателя» организма.
- Отечность сердца, благодаря эхокардиографии сердца электрокардиографии также можно выявить воспаление тканей, которые окружают сердечную мышцу.
ЭКГ из двух вариантов самый доступный метод. Но, к сожалению, он не всегда может выявить и показать точную картину проблемы. А эхограмма сердца наоборот поможет выявить более ясную картину. Эхокардиография сердца может выявить точные структурные патологии, обеспечивает точное изображение.
Метод является более достоверным при выявлении состояния здоровья сердца. Одним из больших плюсов УЗИ сердечной мышцы является возможность врача следить за камерами сердца. Одним из значимых минусов можно считать то, что данный метод может применяться только в частных медицинский учреждениях, и он значительно дороже, чем ЭКГ.
Эхокардиография с допплеровским анализом и другие способы диагностики выявляют большое количество проблем.
- Сердечная недостаточность.
- Болезнь Скольского-Буйо.
- Разнородные сердечные опухоли.
- Вегето-сосудистая дистония.
- Воспаление сердечной мышцы.
- Формы ишемической болезни.
- Артериальная гипертензия.
- Высокое кровяное давление.
- Врожденные или приобретенные пороки сердца.
- Закупорка сосудов.
Существует несколько способов проведения ЭХО.
Обследование сердца делает такими методами:
- Трансторакальная эхокардиография — самый общеизвестный метод, так как используют его уже многие годы. Данная методика нахождения сердечных проблем производится поверх грудной клетки с использованием специального датчика. Его прижимают к телу исследуемого в районе сердца. У больного во время сеанса расположение тела должно быть на боку либо на спине.
- Чреспищевая эхокардиография. Этот метод пользуется ультразвуковой проверкой сердца. Проводится данный метод с использованием специального датчика, через пищевод. Датчик устанавливают туда для наилучшего приближения к сердцу пациента, и это помогает разглядеть его отделы. При обычном УЗИ невозможно наблюдать отделы сердца.
Подвижный М-режим. При ЭхоКГ в М-режиме, с помощью датчика подаются волны в одной оси, которую можно выбрать. В ходе исследования, отображается сердце, и данные показываются на экране монитора. Сердце можно наблюдать в виде сверху в реальном времени.
Если менять направления ультразвука, удастся проверить желудки, сосуд, который выходит из левого желудка и поставляет кровь наполненную кислородом для всех органов пациента, а также два верхних отдела сердца. Можно применять данное исследование функций сердца как для ребёнка, так и для человека в возрасте, потому что проведение процедуры абсолютно безопасно для здоровья.
Эхокардиография с допплеровским анализом. Метод допплер ЭхоКГ проводится для определения скорости, с которой движется кровь и турбулентности кровотока. Информационные данные, которые получаются во время проведения, несут сообщение о пороках сердца и наполнении левого желудка.
Расчёт скорости объекта и её изменения, а также разницы частот сигналов являются основой данного способа проверки. Частота меняется, когда эритроциты сталкиваются со звуком. Допплеровским сдвигом обозначают объём этой перемены. Данный сигнал может восприниматься ухом человека и его можно воспроизвести при помощи эхо-аппарата в виде звука, который мы сможем услышать.
В-метод. При помощи 2D эхокардиограммы лечащие врачи получают изображения в двух полях видимости. При проведении волны в форме ультразвука, частота которой 30 раз на 1 секунду, её ведут по дуге в 90 градусов, то есть поле сканера обычное по отношению четырехкамерного сердца и его положения. Менять направление датчика можно с помощью картинки, которая изображается на экране и с её помощью нужно проанализировать структуру сердца.
Стресс-эхокардиография. Применяется для изучения работы сердца пациента с применением физической нагрузки при проведении данного метода, по этим данным показаниям осуществляют и производят необходимую нагрузку дозами, которые определены заранее.
Используя фармакологические лекарства, вызывают возбуждённую сердечную работу. Тут же исследуют изменения, которые происходят с мышцами в сердце при тесте на нагрузку. При отсутствии уменьшения кровоснабжения, часто обозначают минимальный процент риска для сердечно — сосудистых осложнений.
Процедура может нести характер необъективной оценки использования, программы для эхокардиографии выводят изображения на экран записывающиеся при разных стадиях обследований. Такой анализ работы сердца при спокойствии и при стрессовой нагрузке даёт сравнить показания.
Данный метод наблюдений позволяет найти скрытые неполадки работы сердца, которые незаметны при состоянии покоя. Чаще всего процесс обследования занимает порядка 45 минут, для каждого клиента подбирают отдельные нагрузки, которые зависят от возраста и здоровья.
Для подготовки пациента к такому исследованию необходимо выполнить такие действия как:
- Надеть свободную одежду, которая не будет сковывать движения.
- Перестать проводить физические нагрузки и употребление пищи в больших объёмах за 3 часа до стресс-эхо.
- После чего за 2 часа до исследования выпить стакан воды и устроить небольшой перекус.
Эхокардиография сердца абсолютно безопасная процедура. Проблемы могут появиться только в связи с особенностями анатомии больного, они возможно будут совмещены с неспособностью просачивания ультразвука с помощью чреспищеводной методики. Помехой может стать деструкция клетки груди, избыточный вес, объёмная грудь у женского пола или большой покров волос у мужчин.
В каких ситуациях не допускается проводить УЗИ сердца:
- Если человек имеет заболевания желудка, такие как, язва желудка и гастрит.
- Если у больного имеется опухоль какой-либо степени. Чреспищеводное УЗИ сердца в данных случаях не разрешается производить. При этом можно делать трансторакальную эхокардиографию.
Стоимость данного лечения в больницах частного типа варьируются от 2300 до 3000 рублей. Цена также будет зависеть от квалификации доктора, актуального на сегодняшний день оборудования, места, где находится здание клиники, которое оказывает эти услуги, а также от почётности клиники.
Далеко не каждая государственная поликлиника может предложить данный метод исследования сердца. В Москве вы можете пройти эхокардиографию, и это будет дороже, в сравнении с Воронежом. При сравнении цен на обследование УЗИ и ЭКГ, в случае с ЭКГ пациенту придётся отдать около 700 рублей. Зачастую электрокардиограмма в клиниках государственного типа проводится совершенно бесплатно.
Кроме того, за сутки до исследования запрещается злоупотреблять кофеином и продуктами, его содержащими, а также прекратить приём препаратов, содержащих нитроглицерин. При наличии зубного протезирования, необходимо снять все протезы перед исследованием.
Чреспищеводное ЭхоКГ сердца проводится так:
- Пациент укладывается на медицинскую тахту, он занимает удобное положение. Затем вводится катетер, с помощью которого делают общую или местную анестезию. Глотку пациента промывают специальным анестетическим составом, чтобы не произошло раздражения.
- Далее подключается специальное оборудование, призванное отслеживать работу сердечной системы и дыхательной системы. При применении общего обезболивания организм человека также обеспечивают кислородом, искусственно подаваемым специальным устройством.
- Обследуемого человека разворачивают на левую сторону, в полость рта помещается специальный загубник, а затем вводят эндоскоп. При применении общего обезболивания эндоскоп вводят в глотку человека через пищевод и продвигают дальше. Специальный датчик на конце прибора проецирует всё увиденное на экран компьютера. Сердечная мышца исследуется специалистом под различными углами.
Трансторакальная эхокардиограмма сердца каких-либо запланированных действий по подготовке не предусматривает.
В кабинете пациенту необходимо снять одежду с верхней части тела, укладывается на тахту. Затем на левую часть груди пациента наносится гель, чтобы волны УЗИ корректнее передавались на монитор. Затем врач устанавливает датчики и отмечает показанные данные.
После исследования все данные анализируются, и составляется письменное заключение, которое отдаётся пациенту. С полученными результатами ЭхоКГ сердца больному необходимо обратиться к кардиологу, для разъяснения поставленного диагноза и назначения корректного лечения.
Нормы эхокардиографии сердца сравнивают с результатами исследования, и кардиолог разъясняет постановку точного диагноза.
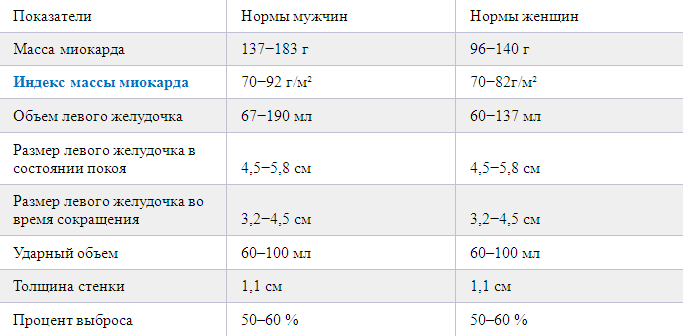
Чтобы лишний раз не накручивать себя ниже можно ознакомиться с параметрами, которые считаются нормой при проведении ЭхоКГ:
- Полость ПЖ в финале фазы расслабления — от 0,9 до 2,6 (среднее значение — 1,7).
- Полость ЛЖ в финале расслабления — от 3,5 до 5,7 (среднее значение — 4,7).
- Поперечник устья аорты — от 2,0 до 3,7 (среднее значение 2,7).
- Плоскость левого предсердия — от 1,9 до 4 (среднее значение — 2,9).
В нормальном состоянии толщина стенки ПЖ должна составлять 5 мм, а его размеры в состоянии покоя — Расшифровка показателей исследования сердечных клапанов намного легче. Отклонения от указанных параметров могут говорить о наличии стеноза или сердечной недостаточности.
Только профессиональный кардиолог способен правильно расшифровать и разъяснить результаты исследования пациенту, опираясь на нормы эхокардиографии сердца. Самостоятельное прочтение и расшифровка результатов хоть и имеет место быть, но однозначно не даст полной картины диагноза человеку и уж тем более нельзя самостоятельно назначать необходимое лечение.
Со средними значениями можно лишь ознакомиться для успокоения собственных нервов перед приёмом у специалиста. Только квалифицированный доктор, с определённым стажем работы может грамотно прочесть результаты исследования и ответить на все возникшие вопросы, а также назначить корректное лечение возникшего заболевания.
Но не стоит заранее волноваться, если средние значения не совпадают. Существует вероятность, что оборудование, на котором проводится исследование, фиксирует показатели напротив других пунктов. Это лишь указывает на то, что оборудование довольно устарело.
Современные аппараты дают точнейшие показатели, которые гарантируют пациенту получение необходимого лечения в соответствии с диагнозом и различные рекомендации.
Ещё раз хочется отметить, что самостоятельно расшифрованные результаты могут привести к неправильной постановке диагноза. Правильный результат может дать лишь консультация опытного кардиолога, который также назначит подходящее лечение.
источник
Болезни сердца являются ведущей причиной смерти населения. Их выявление, лечение остаются важными задачами здравоохранения. Для диагностики внутрисердечной патологии применяют эхокардиографию с допплеровским анализом. С ее помощью можно не только выявить нарушения, но и установить их степень тяжести.
Эхокардиография с допплерографией (допплер-ЭхоКГ) – это метод диагностики, исследующий состояние сердца, кровеносных сосудов. Принцип строится на проникновении, распределении, отражении ультразвука от тканей с различной плотностью.
Кроме того, рутинная эхокардиография дополняется допплерографией, что позволяет оценить гемодинамические показатели. Определяется скорость кровотока, его направление, наличие тромбов, эмболов или патологий артериальной стенки (аневризмы, стенозы, атеросклероз).
Допплер-ЭхоКГ является быстрым, точным методом обследования сердечно-сосудистой системы. Исследование используют не только для направленной диагностики, но и в качестве скрининга среди групп риска по болезням органов кровообращения.
Основные показания для проведения эхокардиографии с допплером:
- наличие сердечных шумов;
- аритмии;
- боли в груди;
- перенесенный приступ нестабильной стенокардии или инфаркт миокарда;
- атеросклероз любой локализации;
- признаки застойной сердечной недостаточности (одышка, отеки, кашель, цианоз носогубного треугольника);
- синкопальные состояния (кратковременная потеря сознания);
- выявление врожденных пороков развития сердечно-сосудистой системы (для новорожденных).
Также допплеровская эхокардиография является методом выбора у детей и ослабленных пациентов. Это объясняется тем, что исследование абсолютно безопасно, никак не влияет на общее самочувствие.
Обязательное обследования проходят беременные женщины. Скрытые патологии сердца у матери могут не только негативно отразиться на ее здоровье, но и привести к нарушению развития или смерти ребенка.
Допплер-ЭхоКГ не требует специальной подготовки. Врачи рекомендуют ограничить употребление веществ, влияющих на сосудистый тонус или артериальное давление (кофеин, танин, некоторые лекарственные препараты, никотин и другие). Особое внимание следует уделить этим мерам, если исследование проводится с нагрузкой. Погрешности в диете или неправильная дозировка препарата могут привести к неправильной трактовке результатов и ложному диагнозу.
В случае проведения чреспищеводной эхокардиографии следует избегать приема пищи или жидкости за 5–6 часов до исследования. В противном случае визуализация сердца и других структур будет затруднена.
Исследование длится не более 15–20 минут. На грудную клетку наносится проводящий гель, через который сигналы лучше проникают и распространяются в ткани. При помощи датчика специалист осматривает все отделы сердца, крупные сосуды, оцениваются гемодинамические показатели.
В процессе проведения допплер-эхокардиографии необходимо уделить особое внимание особенностям кровотока в данной области. Важно оценить его скорость, направление, характер (наличие или отсутствие турбулентности), препятствия и их природу. Также определяется морфологическое строение измененных участков сосудистой стенки (атеросклеротические бляшки, аневризма, стеноз).
После завершения исследования заполняется заключение, на основании которого будет выставлен предварительный диагноз.
На видео ознакомительный мастер-класс от специалиста по чреспищеводной ЭхоКГ:
Расшифровкой и интерпретацией результатов занимается терапевт или кардиолог. При наличии сомнительных данных назначается повторная эхокардиография или проводится чреспищеводная допплер-ЭхоКГ.
В процессе анализа данных необходимо обратить внимание на следующие параметры:
- размеры камер сердца;
- состояние сосудистой стенки;
- наличие аневризм;
- структура миокарда;
- диаметры крупных сосудов;
- давление в малом круге;
- скорость, направление кровотока.
В норме при проведении эхокардиографии с допплеровским анализом выявляется:
- масса левого желудочка 90–180 г;
- конечный диастолический размер 31–57 мм;
- толщина левого желудочка в диастолу до 11 мм;
- фракция выброса 55–60 %;
- толщина межжелудочковой перегородки в диастолу от 7,5 до 11 мм;
- ширина левого предсердия 18,5–33 мм;
- отсутствие легочной гипертензии;
- нет признаков регургитации;
- минутный объем сердца – 3,5–7,5 л/мин;
- отсутствие тромбов или эмболов в полостях или сосудах;
- створки клапанов не видоизменены, плотно смыкаются.
В процессе исследования можно выявить митральную недостаточность, аортальный стеноз, ишемическую болезнь сердца и другие нарушения.
Ишемическая болезнь сердца является следствием нарушения адекватного кровообеспечения миокарда. При допплеровской эхокардиографии обнаруживается существенное сужение просвета сосудов.
При длительном течении болезни также обнаруживается расширение камер (на ЭхоКГ визуализируются тонкие, гипотоничные стенки). Также на этом фоне могут развиваться признаки относительной митральной недостаточности и регургитация. На эхокардиографии отображается перерастянутое кольцо, короткие створки клапана.
Стеноз устья аорты чаще всего является следствием перенесенных воспалительных процессов. На допплер-ЭхоКГ выявляется воронкообразная деформация клапана (створки срастаются между собой, образуя конус с небольшим отверстием). Также при данной патологии развиваются нарушения гемодинамики (турбулентный ток крови, регургитация).
При митральной недостаточности на первый план выступает невозможность створок полностью закрыть клапанное отверстие. В результате при ЭхоКГ с допплером обнаруживается турбулентный ток крови в левое предсердие во время систолы. Также косвенно свидетельствовать о наличии патологии может увеличение левых отделов сердца, раннее закрытие аортального отверстия, значительная амплитуда движения корня аорты.
Стоимость услуги зависит от места проведения, квалификации врача и региона. В государственных лечебно-профилактических учреждениях ЭхоКГ с допплером зачастую проводится бесплатно. В частных клиниках стоимость услуги составляет 1400–3600 рублей.
Средняя стоимость допплер-ЭхоКГ в различных регионах:
| Город | Цена в рублях |
| Москва | 1700–3600 |
| Санкт-Петербург | 1450–3600 |
| Казань | 1300–2800 |
| Новосибирск | 1400–2900 |
Допплеровская эхокардиография зарекомендовала себя как надежный и быстрый метод диагностики сердечной патологии. Возможность оценить не только анатомические, но и функциональные нарушения делает допплер-ЭхоКГ незаменимой при дифференциальной диагностике.
Если вы когда-нибудь проходили ЭхоКГ с допплером, поделитесь опытом с другими пользователями в комментариях.
источник
Расстройства в работе сердечно-сосудистой системы побуждают человека обратиться к врачам. Распространенным способом диагностики заболеваний по этому профилю является эхокардиография с допплеровским анализом; что это такое, становится ясно после ознакомления со свойствами метода.
Эхокардиография — метод диагностики, с помощью которого выявляют патологические изменения в работе сердца. Допплеровский анализ — это способ изучения направления и скорости кровотока, просвета в сосудах и давления на их стенки. Способ стал признанным за безвредность, быстроту и точность результата. Также исследование помогает определить завихрения кровотока, что особенно ценно при пороках наполнения левого желудочка.
Показания для проведения эхоКГ:
- отклонения от нормальных показателей, обнаружившихся на рентгене;
- нарушения сердечного ритма;
- посторонние шумы в сердце;
- боль в грудной клетке неизвестного происхождения;
- ишемия, пороки сердца, инфаркт, повышенное артериальное давление.
Эхо КГ с допплером выполняют с использованием ультразвуковых волн для получения двухмерной проекции сердца. При этом больной лежит на левом боку с приподнятым туловищем. Датчик устанавливают в область грудной клетки, УЗИ органов сердечно-сосудистой системы длится около 20 минут.
Варианты использования УЗИ сердца с доплером:
- Импульсно-волновой. Служит для определения скорости и направления кровотока в данном сосуде или клапане.
- Энергетический. Используют для анализа кровотока с низкой скоростью.
- Непрерывно-волновой. Используют для определения кровотока с высокой скоростью.
- Тканевый. Оценивается движение сердечных мышц.
- Допплер с цветным картированием. В зависимости от скорости направления движения эритроцитов поток крови подсвечивается каждый своим цветом. Поток направляется к датчику — красный, синий — от датчика. С помощью этого метода оценивается изменение скорости кровотока.
- Цветовой М-режим. Графическое отображение строения сердца.
Метод позволяет врачам диагностировать недостаточность митральную, дисфункцию или разрыв сосочковых мышц, порок сердца, лекарственное поражение клапана, инфекционный эндокардит и другое.
Допплер-эхоКГ противопоказана при следующих заболеваниях:
- наличие инфаркта миокарда в острой фазе;
- сердечная недостаточность;
- почечная или печеночная недостаточность;
- расслаивающаяся аневризма аорты.
Для допплерографии спецподготовки не нужно, кроме отказа от спиртного. Если больной курит, нужно воздерживаться от курения в течение двух часов до процедуры. Не есть жирную и соленую пищу.
Допплер-эхокардиография проводится как стандартное УЗИ и состоит из таких этапов:
- Раздеться, освободив туловище.
- Лечь на левый бок, уровень расположения головы должен совпадать с уровнем сердца.
- Диагност наносит акустический гель и прикасается датчиком к груди.
- Датчики подают волны, которые трансформируются в электросигнал, считываемый аппаратом.
- Данные отображаются на экране.
Показатели расшифровываются после процедуры. При некоторых патологиях наличие характерных признаков можно определить сразу.
Процесс безболезненный и безопасный, а беременным даже показан в случаях наследственных заболеваний сердца, сахарного диабета и употребления антибиотиков.
После процедуры выдается протокол, отражающий строение и функции сердца, параметры желудочков, перегородок, предсердий, клапанов и перикарда.
Нормы УЗДГ сердца сравниваются с полученными результатами, и кардиолог ставит диагноз. Не нужно самостоятельно пытаться разбираться в данных и назначать себе лечение.
- левое предсердие — не более 4 см;
- ПЖ — не больше 3 см;
- систолический размер ЛЖ — не более 4 см, диастолический размер — менее 5,7 см;
- задняя стенка левого желудочка — 1,2-1,8 см в систолу, 0,7-1,2 см в диастолу;
- толщина перегородки между желудочками 1,1-1,6 см в систолу, 0,7-1,2 см в диастолу;
- переднезадний размер аорты — не более 4 см;
- размер легочной артерии — 1,8-2,8 см;
- трансмитральное движение — 0,6-1,3 м/с;
- транскуспидальное движение — 0,3-0,7 м/с;
- транспульмональное движение — 0,6-0,9 м/с;
- скорость течения крови через клапан аорты — 0,7-1,1 м/с.
Анализ детских результатов оценивается исходя из размеров и возраста ребенка по специальным таблицам.
источник
От нормального функционирования самого главного органа человеческого тела – сердца –полностью зависит качество жизни индивида. Нарушение сердечной деятельности всегда было проблемой номер один как для медицины в целом, так и в частности для диагностики. Ведь, чтобы лечить патологию, изначально необходимо выяснить ее особенности и степень влияния на организм.
В связи с этим различные ученые занимались поиском наиболее информативных методов диагностики сердечно-сосудистой системы. Так, было открыто УЗИ (ультразвуковое исследование), которое впоследствии стало применяться и по отношению к сердцу. Эта методика получила название эхокардиография (Эхо-КГ), и без нее теперь не устанавливается ни один диагноз, связанный с нарушением сердечной деятельности.
Последним нововведением в данной отрасли стало применение эффекта Доплера, названного в честь своего создателя, и УЗИ сердца дополнилось его возможностями. Эхокардиография с допплеровским анализом позволяет оценить не только анатомические особенности органа, но и основные характеристики кровотока в нем и близлежащих сосудах, что дает врачам максимум информации.
Эхокардиография – одно из наиболее информативных и недорогих исследований, которое с большой долей вероятности позволяет определить различные патологии сердца. Методика весьма востребована в кардиологической диагностике, так как не имеет абсолютных противопоказаний и не оказывает негативного влияния на организм человека.
Кроме этого, современные аппараты для проведения диагностики – эхокардиографы отличаются высоким технологическим уровнем, что обеспечивает простоту и скорость самого обследования, а также получения и обработки результатов. Благодаря безвредности процедуры, ее можно проводить и новорожденным детям, и беременным женщинам, и плоду в утробе матери, причем неоднократно.
Разновидностей Эхо-КГ немало, и они подразделяются по определенным техникам выполнения либо дополнительным действиям, как со стороны врача, так и пациента. Одной из чаще всего назначаемых является эхокардиография с допплеровским анализом. Потому как времени на нее затрачивается не намного больше, чем на обычную трансторакальную, выполняемую через поверхность грудной клетки, тогда как информативность в разы выше.
Благодаря широте возможностей УЗИ сердца с допплерометрией (изучением особенностей кровотока), показаний к ее назначению также достаточно много. Обязательно процедура будет рекомендована в следующих случаях, то есть при наличии:
- отклонений на результатах рентгенографии грудной клетки;
- болевых ощущений в области груди (особенно в левой ее части);
- шумов в сердце, одышки, нехватки воздуха, слабости и утомляемости;
- нарушений ритма сердечных сокращений (аритмии, тахикардия, брадикардия);
- патологических изменений при расшифровке ЭКГ (электрокардиограммы);
- отечности, похолодания конечностей, цианоза (синюшности носогубного треугольника);
- врожденных и приобретенных в процессе жизни пороков сердца или крупных сосудов;
- длительного повышения температуры или кашля, не связанного с простудными заболеваниями;
- ишемической болезни (ИБС), инфаркта миокарда в анамнезе, артериальной гипертензии.
Допплеровская эхокардиография назначается в обязательном порядке пациентам, перенесшим хирургическое вмешательство на сердце. Процедура может проводиться в данном случае неоднократно с целью мониторинга в периоде реабилитации и предотвращения возможных осложнений. Кроме этого, эхокардиография с допплером нередко назначается новорожденным и детям старше одного года, которые плохо набирают массу тела.
Процедура поможет определить причину – возможно недобор веса связан с недостаточной функцией сердца, вследствие врожденного порока либо другой патологии данного органа. Пройти обследование иногда рекомендуется людям, которых беспокоит головная боль, так как причиной подобного симптома может быть закупорка мельчайшим тромбом одного из небольших сосудов, расположенных в районе сердечной мышцы. В таких случаях Эхо-КГ бывает единственным выходом, позволяющим установить верный диагноз.
В диагностической медицине, а конкретнее в кардиологической практике, могут применяться несколько видов допплеровского эффекта. Технические характеристики эхокардиографов позволяют сонологам (узистам) воспользоваться наиболее подходящим в каждом отдельном случае. Варианты допплера бывают следующими.
Данный режим можно воспроизвести при нажатии на клавиатуре аппарата для Эхо-КГ кнопки PW. На экране монитора в месте нахождения курсора возникает указатель, называемый контрольным объемом. Сонолог передвигает его в участок, который требуется изучить, и затем оценивает качество кровотока в выбранной области.
Эта разновидность используется для регистрации кровотока, характеризующегося низкой скоростью. Следует отметить, что энергетический допплер пока не нашел в кардиологии широкого применения, и в связи с чем к его возможностям прибегают нечасто.
Данный метод подразумевает фиксацию всех кровопотоков по ходу излучения. Он применяется для регистрации и исследования особенностей высокоскоростного кровотока.
Эта разновидность допплеровского эффекта дает возможность определить скорость движения мышечного слоя сердца (миокарда) и остальных структур изучаемого органа.
Основное преимущество указанного метода заключается в максимально быстром оценивании кровотока в предсердиях, желудочках и магистральных сосудах сердца. Это предоставляется возможным благодаря окрашиванию каждой отдельно взятой точки изображения, расположенной внутри изучаемой области, в конкретный оттенок. При этом цвет напрямую зависит от направления и скорости движения эритроцитов – красных кровяных телец.
Данная методика включает в себя обычный М-режим, при использовании которого удается получить графическое изображение стенок и оболочек сердца, сжатия и расслабления створок клапанов в реальном времени и цветовое кодирование кровотока. Исследование цветовым М-режимом еще называется ЦДК – цветное допплеровское картирование, и в последнее время оно стало одним из самых востребованных методов эхокардиографии.
Дать качественную оценку функциональным способностям сердца и близкорасположенным к нему крупным сосудам невозможно без исследования кровотока. Поэтому почти все современные системы, предназначенные для выполнения эхокардиографии, оснащены допплеровским оборудованием и соответствующим программным обеспечением. Это позволяет проводить одновременную диагностику путем Эхо-КГ и допплерометрии.
По результатам исследования врачу удается:
- определить патологически измененное направление кровотока;
- выполнить подсчет эффективной площади митрального и трехстворчатого клапанов;
- оценить турбулентность при нормальном направлении кровотока;
- измерить давление в сердечных камерах, диастолическую способность левого желудочка, объем крови, выталкиваемый им при систоле, и остальные характеристики кардиогемодинамики.
Эхо-КГ, сочетаемая с допплерометрией, предоставляет кардиологам и сонологам получать максимум информации, позволяющей определять различные пороки и заболевания сердца.
Эхокардиография применяется в кардиологической диагностике с середины прошлого столетия, и внедрение допплеровских технологий помогло вывести ультразвуковое исследование сердца на новый уровень. Сегодня Эхо-КГ с допплером активно используется практически при всех отклонениях работы сердца, а также при подозрении на их наличие. Это, как правило, следующие заболевания.
Таким термином в медицине обозначается патология, основная характеристика которой – нарушение кровообращения в миокарде, произошедшее вследствие поражения коронарных артерий. Пациенты при ИБС обычно предъявляют жалобы на слабость, одышку, боль за грудиной (связанную с физической нагрузкой или стрессами), нарушение сердечного ритма, появление отечности на ногах.
В отдельных случаях болезнь может до определенного времени протекать бессимптомно, и ее обнаружить можно лишь при проведении Эхо-КГ в сочетании с допплерографией.
В процессе обследования врачу необходимо оценить систолическую и диастолическую функции желудочков, локальную (сегментарную, региональную) сократимость миокарда, гемодинамические особенности малого круга кровообращения.
Кроме того, данная методика помогает обнаружить осложнения, возникшие на фоне ишемической болезни сердца, такие как:
- нарушение сегментарной сократимости стенок левого желудочка (ЛЖ);
- снижение качества функции ЛЖ, спад минутного объема, нарушение скоростей раннего и позднего наполнения;
- митральную регургитацию (аномальный поток во время систолы), возникающую при дилатации (расширении) ЛЖ или дисфункции папиллярных (сосочковых) мышц.
Стеноз или сужение устья аорты, патология, возникающая при сращении клапанных створок, что приводит к ухудшению кровотока из аорты в полость левого желудочка. При проведении эхокардиографической методики врачи определяют:
- размеры обоих желудочков и качество их функционирования;
- работоспособность клапанного аппарата;
- основные характеристики гемодинамики.
Стеноз устья аорты может быть врожденной аномалией или приобретенной в ходе жизни. Причин для возникновения последней существует достаточно много, и самой распространенной считаются воспалительные заболевания, приведшие к сращению створок. К таким болезням относятся ревматическая лихорадка, поражение тканей сердца патогенными микробами или сформировавшимися образованиями на створках клапанов, которые снижают их подвижность (зажившие вегетации, кальцинаты).
Диагноз аортальный стеноз устанавливается при наличии на эхокардиограмме определенных признаков, таких как увеличение плотности и толщины клапанных створок, уменьшение площади аортального отверстия (при норме 3-4 см 2 ), ухудшение раскрытия створок в момент систолы.
Данная патология — одно из часто диагностируемых отклонений в функционировании митрального клапана. Ее результатом является обратный ток крови при каждом сокращении левого желудочка, что приводит к возникновению сердечной недостаточности. Основными причинами такого нарушения считаются нарушение строения и подвижности створок,расширение митрального отверстия, патологическая трансформация подклапанных структур.
Самым важным диагностическим симптомом такой патологии является появление турбулентного потока в ЛЖ во время систолы. Косвенными признаками митральной недостаточности выступают увеличение габаритов левой половины сердца при систоле и диастоле, раннее (преждевременное) закрытие аортального отверстия, увеличение экскурсии (вторжения) передней створки двустворчатого отверстия между левыми сердечными камерами,рост амплитуды движения аортального корня.
Кроме этого, процедура позволяет выявить инфекционный эндокардит, узнать причины кардиомиопатии, постинфарктного кардиосклероза, мерцательной аритмии, определить риск тромбоэмболии и прочие заболевания сердца.
Вся вышеперечисленная информация очередной раз подтверждает неоспоримое преимущество Эхо-КГ, выполняемой одномоментно с доплеровским анализом. Ее уникальные возможности в диагностике патологий сердечно-сосудистой системы на сегодняшний день не имеют равных. Еще стоит учесть, что процедура проста в осуществлении, не требует никакой подготовки и не относится к слишком дорогостоящим методикам, то есть доступна почти каждому пациенту со средним достатком.
Назначение данного обследования целиком оправдано по всем позициям, ведь всего за 40-50 минут у врача будет необходимая информация касательно состояния сердца и крупных, расположенных в непосредственной близости к нему, сосудов. Следует отметить, что благодаря вовремя назначенной и сделанной эхокардиографии удалось спасти жизнь и избавить от серьезных осложнений достаточно большое количество пациентов.
источник