Можно ли сделать тест ДНК на отцовство при беременности и какие методы определения есть: что такое инвазивный и неинвазивный метод
Насколько рискованно проводить исследование по установлению отцовства во время беременности – вопрос, волнующий многих будущих матерей и отцов. Что включает в себя эта процедура, какие последствия могут быть после ее проведения, необходимо учитывать и согласовывать с врачом.

Дело в том, что дезоксерибонуклиновая кислота, находясь в клетке женщины, содержит в себе генетическую информацию настоящих родителей. Смысл такого исследования – сравнить материал ДНК ребенка в утробе и данные отца, после чего, можно сделать вывод о факте отцовства до 99%.
Во время беременности все мероприятия специалистов здравоохранения направлены на сохранение плода, его развитие без патологий, поддержание удовлетворительного состояния здоровья будущей матери. В обычной практике наблюдения гинеколога проведение такого рода исследований в обязательном порядке не предполагается. Оно может быть реализовано только по инициативе женщины или потенциального отца ребенка.

Тест проведут, если согласна женщина и это не представляет угрозы для малыша, но если она отказывается и ее позиция не меняется, забор ДНК-материала производиться не будет, соответственно и процедура откладывается до того момента, пока ребенок не появится на свет.
Обязать провести мероприятие беременную и учреждение здравоохранение не может никто, так как дело касается сохранения жизни, здоровья будущей матери и малыша.
Насколько целесообразна реализация процедуры получения результатов теста ДНК именно на этапе беременности, решает пациентка с согласования врача, поэтому говорить о безвредности или прогнозируемых последствиях на плод, однозначно нельзя.

Определение отцовства во время беременности может происходить двумя способами:
- инвазивным (путем получения ДНК с помощью проникновения в матку);
- неинвазивным (материал берут без исследования области матки, через кровь потенциального отца и беременной).

- хромосомный набор плода для исследования берут с помощью катетера через влагалище, либо шприцом через живот (биопсия ворсин хориона);
- плацента, которая содержит клетки ДНК малыша, в качестве материала для выявления отцовства, поступает через прокол живота шприцом (плацентоцентез);
- получение околоплодной жидкости через прокол брюшной полости шприцом (амниоцентез);
- забор пуповинной крови при проколе передней брюшной стенки (кордоцентез);
- биопсия кожи ребенка (с помощью проникновения в матку под контролем УЗИ).
Неинвазивный способ обследования генетики ребенка представляет собой сдачу крови матери и потенциального отца, он используется, когда процедуру провести родители желают, но по объективным причинам с целью сохранения здоровья малыша, делать это с медицинским вмешательством нельзя. Этот метод также выявляет факт отцовства с точностью до 99,9%.

В течение этого времени исследование производится в больницах, проводящих такие мероприятия в качестве одной из процедур из общего числа диагностик. Существует специализированные клинические лаборатории, которые занимаются только приемом анализов, они выдают результат быстрее, в течение 5 дней.

На самом деле, ответ о том, на какой стадии беременности реализовывать забор содержимого для тестирования, зависит от метода диагностики, который будет использован именно для конкретной пациентки (он выбирается с учетом ее состояния и наличия патологий малыша). Например, забор ворсинок хориона производится на 9 неделе вплоть до 12 недели.
Неинвазивный способ диагностирования содержимого для теста считается щадящим и практически не влекущим за собой значительных осложнений, так как вторжения в околоплодные воды или матку женщины не происходит, специалисты только берут венозную кровь будущих родителей для проведения анализа. Обычно ее объем не превышает 18 миллилитров. Она помещается в специализированный аппарат и подлежит охлаждению до необходимой оптимальной температуры.

Эффективность этого метода определяется безопасностью для здоровья пациентки и плода, точностью проанализированных данных. Риски возникновения патологических процессов и выкидыша сводятся к минимуму. Единственной трудностью у мамы и папы может стать финансовое обеспечение процедуры.
Тестирование с целью установления отцовства актуально как после родоразрешения, так и в период беременности. Оно имеет определенные риски для ребенка и роженицы, особенно если процедура реализуется инвазивными способами (забором материала с проникновением через брюшную полость или матку). Эти методы согласуются с врачом, проводится только при отсутствии патологий и проблем со здоровьем женщины.
источник
ДНК тест, является одним из самых востребованных в наше время среди всех известных способов диагностики. Он бывает нескольких видов, каждый из которых предназначен для выполнения определенных функций. Один,
дает возможность на ранней стадии обнаружить или опровергнуть наличие генетических заболеваний, другой, позволяет определить отцовство. Последний обычно проводят после появления на свет ребенка. Но в связи с разными жизненными ситуациями, иногда женщине необходимо делать тест на определение отцовства во время беременности: это может быть развод, конфликты в семье, выезд за границу. Проведение теста в таком положении несет определенный риск для матери и плода, но благодаря опытным врачам, он незначительный.
Женщина имеет полное право отказаться от проведения экспертизы в таком случае только суд может решить есть необходимость проводить тест или нет.
Заключается тест на отцовство, в сравнении ДНК плода и биологического материала, в виде венозной крови, предполагаемого 
Для установления отцовства при помощи ДНК — экспертизы, для начала необходимо обратиться в квалифицированное медицинское учреждение, где произведут забор требуемого биологического материала и отправят его на изучение в лабораторию. Современные лаборатории оснащены последними достижениями в области тестирования ДНК, генетические анализаторы позволяют свести к минимуму вероятность ошибки, допущенной лаборантом, они помогают обеспечить точность анализам ДНК. Полученные биологические образцы в лаборатории изучают с применением микроматриц, на них наносят большое количество различных генетических маркеров. Данные полученные в результате проходят обработку в компьютерных программах, которые позволяют вычислить одинаковые маркеры между ДНК плода, выделенной из биологического материала (хориона или околоплодных вод) и ДНК потенциального отца, взятую из венозной крови.
Проводить такую экспертизу лучше во втором триместре беременности, для получения более достоверного результата. Делать его на ранних сроках не желательно, из-за того, что исследуемым материалом является оболочка плода — хорион. Неправильно проведенный забор анализа на таком сроке, может привести к возникновению проблем со здоровьем будущей мамы или прерыванию беременности. Оптимальный вариант для проведения теста 20—24-я неделя беременности. В этот период, для процедуры установления отцовства, исследуют околоплодные воды и кровь из пуповины ребенка. Если проводить исследование на поздних сроках, материалом выступает только пуповинная кровь, это означает, что анализ будет максимально точным.
На ранних сроках беременности существует определенный процент риска возникновения осложнений, после взятия проб оболочки плода. Берется такая проба с помощью тонкой длиной иглы, катетера. Ею производят забор околоплодной жидкости и ворсинок наружной оболочки плода — хориона. 
Стоит помнить, что чем больше срок беременности, тем самым вероятность появления осложнений сводится к минимуму. Если есть возможность, лучше отложить проведение процедуры на конец второго триместра — начало третьего.
В независимости от того, в какой период беременности проводится тест, процесс строго контролируется опытным врачом и аппаратом УЗИ, что позволяет наблюдать за движением иглы в брюшной полости и не причинить вред плоду.
Все тесты проводятся гинекологом в стационаре, а материал, взятый на анализ, изучается в специальной лаборатории. Лаборанты сравнивают полученные образцы и определяют возможный процент отцовства. Если выявляются совпадения фрагментов ДНК ребенка и отца, вероятность того, что этот мужчина отец ребенка 99, 99%. Если же они будут абсолютно разные, соответственно результат теста отрицательный, это означает что мужчина не является кровным родственником малыша. Отрицательный тест всегда имеет 100% точность. После проведения теста, врачи определенное время наблюдают за состоянием здоровья беременной.
Иногда случаются такие курьезы, что во время забора плацентарной оболочки плода случайно могут взять биологический материал мамы. Таким образом, результат теста может быть ложноотрицательным. Чтобы такого не допустить для теста берут образцы обоих родителей.
Из всех существующих тестов на отцовство, которые разрешено проводить во время беременности, тест — ДНК дает максимально правдивые результаты, является наиболее безопасным.
Перед тем как решится на экспертизу, беременная женщина обязательно должна пройти консультацию у своего лечащего врача. И если состояние здоровья ее и ребенка хорошее, то врач вправе разрешить проведение анализа.
Если существует риск выкидыша или возникновения осложнений, не стоит торопиться делать тест, лучше отложить процедуру до рождения ребенка. Это будет безопаснее для него и матери.
Случаются ситуации когда проведение теста по каким-либо причинам нельзя откладывать до рождения малыша. Не стоит бояться, благодаря опытным специалистам и лаборантам процедура забора материала проводится безболезненно, максимально быстро и результаты получаются 100% точные.
Окончательное решение по поводу проведения экспертизы принимает биологическая мать ребенка, без ее разрешения забор анализов производиться не будет.
источник
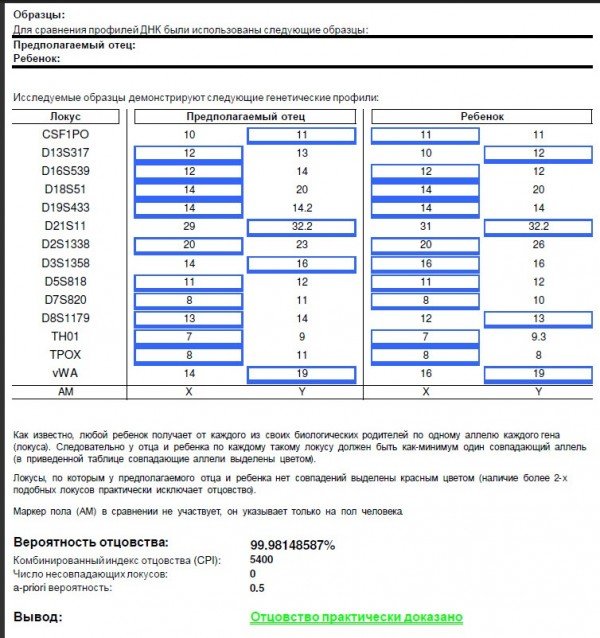
ДНК (дезоксирибонуклеиновая кислота) — молекула в ядре клетки и кладовая генетических данных каждого живого существа, в которой зафиксированы все особенности организма. Человек тоже имеет ДНК, и, как правило, 50% её он получает от биологической матери, а остальные 50% — от биологического отца. Тест на установление отцовства заключается в сравнении частей ДНК ребёнка и потенциального отца.
Для проведения теста необходимо исследовать биологический материал ребёнка, его родной матери и предполагаемого отца. Подобные исследования проводят в лабораториях специализированных клиник, где определяют процентное совпадение последовательных сочетаний ДНК предполагаемых родственников.
Совпадение во всех фрагментах ДНК ребёнка и мужчины означает, что мужчина с вероятностью 99% приходится отцом этого малыша. При двух и более несовпадениях отцовство считается неподтверждённым, и мужчина из претендентов исключается.
Такой тест можно провести даже на стадии беременности, когда ребёнок ещё находится в утробе матери (или суррогатной матери). Конечно, проводить подобный тест лучше уже после рождения малыша, избегая подобного вмешательства, ведь оно несёт в себе серьёзную угрозу инфицирования околоплодного пузыря или самого плода и, кроме того, может спровоцировать выкидыш или преждевременные роды. Однако в некоторых экстренных случаях (когда, например, женщина сомневается, от кого был зачат ребёнок, или предполагаемый отец считает, что он не причастен к его появлению) отцовство устанавливается в обязательном порядке. Если же на экспертизе настаивает мужчина, а не женщина, то тест может быть проведён, но только в судебном порядке.
На сегодняшний день лишь ДНК-тест является научно обоснованным и доказуемым методом установления родства. Результаты других методов и тестов во время беременности, к сожалению, ещё несовершенны или не гарантируют их безошибочность. Так, например, если женщина после последних месячных имела несколько незащищённых половых контактов с разными мужчинами, то установить предполагаемое отцовство можно методом подсчёта, то есть максимально вероятным временем зачатия является период овуляции (середина цикла) — приблизительно на 14-15 день после менструации. В таком случае, скорей всего, отцом ребёнка окажется тот мужчина, с которым была половая связь именно в этот период времени. Однако данный метод не может быть достоверным, если:
- женщина не следила за своим менструальным циклом на протяжении последних шести месяцев, отмечая день овуляции;
- если в середине овуляции (+/- 2 дня) всё же было более 1 полового партнёра, так как во влажной щелочной среде матки и фаллопиевых труб сперма способна сохранять свою оплодотворяющую способность в течение 2-3 суток, а то и дольше.
Современная медицина располагает двумя методами проведения ДНК-теста во время беременности — неинвазивным и инвазивным, которые отличаются тем, что первый проводится без вмешательства в полость матки беременной женщины, а второй проводится при помощи специального оборудования с проникновением вовнутрь матки.
Для более точных результатов данного метода тестирования его применяют на сроках 10-16 неделя беременности, и он является наиболее безопасным для будущей мамы и её малыша.
Специализированные клиники или лаборатории, занимающиеся ДНК-тестированием, располагают высокоточным оборудованием и реагентами, позволяющими ещё во время беременности с высокой точностью (до 99,9%) определить отцовство, и для этого достаточно провести анализ венозной крови предполагаемого отца ребёнка (10 мл) и матери (20 мл). Забор крови можно осуществить в любом медучреждении как для обычного исследования крови, а затем отправить в специализированную лабораторию. У матери крови берут больше, так как из неё выделяют ДНК плода в виде фрагментов.
Высокая процентная вероятность теста в его заключении означает, что у предполагаемого отца и ребёнка среди нескольких тысяч случайных индивидуумов есть одинаковые генетические маркеры.
Однако неинвазивный метод тестирования окажется недостоверным, если одному из родителей менее чем за полгода до тестирования был пересажен костный мозг или сделано переливание крови.
Инвазивный способ тестирования ДНК подразумевает изъятие образцов тканей, биологических жидкостей, крови путём проникновения через естественные внешние барьеры организма матери и плода. Процедура проводится только в условиях специализированного медучреждения.
источник
Современный уровень развития медицины позволяет женщине узнать, здоров ли ее ребенок, когда тот еще находится в утробе. Этот вопрос является главным для всех будущих родителей, а порой он стоит настолько остро, что в пренатальной диагностике появляется неотложная необходимость. Во всех сомнительных случаях женщин направляют на инвазивные исследования.
Они травматичны, женщина очень нервничает, ведь все они (и кордоцентез, и амниоцентез, и другие методы) связаны с проколом стенки матки и забором длинной иглой генетического материала плода на анализ. Сегодня этой процедуре есть достойная альтернатива – неинвазивный пренатальный тест. Что это такое и как он проводится, мы расскажем в этой статье.
Неинвазивный пренатальный ДНК-тест (сокращенно НИПТ) – относительно новая методика обследования беременных. В России она появилась около пяти лет назад, до этого подобные обследования проводились только в США и Европе. До этого времени альтернатив у беременных женщин не было – всех, у которого повышены риски родить ребенка с хромосомными патологиями, отправляли на консультацию к генетику, а затем – на один из методов инвазивной диагностики.
Перед проколом для взятия на анализ генетического материала плода или образца амниотической жидкости, ворсинок хориона женщину ставят в известность о том, что сама процедура не является безобидной – она может привести к инфицированию плодных оболочек, отхождению вод, гибели малыша, к преждевременному выкидышу. Страх перед проколом и боязнь потерять ребенка обычно блекнут перед перспективой родить малыша с синдромом Дауна или другой грубой аномалией, и женщины покорно идут на опасную диагностику.
Сейчас выяснить ключевые вопросы по поводу здоровья крохи можно без прокола, без лишних стрессов, и главное – не подвергая жизнь крошечного существа в утробе никакому риску.
Неинвазивный метод позволяет сделать анализ на генетические отклонения у плода по крови матери. С 9 недели беременности в кровь женщины в небольшом количестве проникают кровяные клетки плода. Именно их выделяют из общей массы, обнаруживают ДНК и проводят подробный генетический анализ.
Этот метод дает точный ответ на вопрос, здоров ли ребенок. Не стоит путать неинвазивную пренатальную диагностику со скринингом (НИПС – неинвазивный пренатальный скрининг). Обязательные анализы, которые женщина сдает в первом и втором триместре, позволяют установить только вероятность наличия у малыша врожденных хромосомных отклонений, трисомии и анеуплоидий, но ни в коей мере не дают однозначного ответа, то есть, основываясь на результатах скрининговых исследований нельзя поставить никакого диагноза.
НИПТ относится к одним из самых точных исследований в акушерстве. Правда, о нем у беременных женщин довольно смутное представление, если таковое имеется вообще. Гинекологи не спешат сообщать своим пациенткам о новинке. Причина молчания может крыться в том, что такое тестирование проводится только на платной основе, а врачам государственных учреждений запрещено навязывать пациентам платные услуги.
Необходимость провести исследование генетического здоровья будущего ребенка может возникнуть даже у здоровых мамы и папы, если оба родителям или один из них входит в так называемую группу риска по генетическим патологиям. Безусловно, вопрос здоровья ребенка заботит любую беременную, и любая может сделать НИПТ по собственному желанию, для этого не нужно иметь направление от генетика или особые основания. Но есть категории будущих мам, которым такое тестирование наиболее желательно провести.
Если базовый обязательный скрининг показал у женщины высокие риски рождения малыша с синдромом Дауна, синдромом Патау или другими хромосомными патологиями, неинвазивные методы станут достойной альтернативой травматичным инвазивным способам установить истину. В случае получения результата отрицательного, женщина может не беспокоиться и не соглашаться ни на какие инвазивные методы.
В случае получения положительного результата анализа и если женщина хочет оставить «особенного» ребенка, также не нужно больше ничего проходить. А вот если супруги примут решение о прерывании беременности, инвазивный прокол сделать все-таки придется, ведь новейший способ пренатального исследования не является основанием для аборта или искусственных родов на большом сроке по медпоказаниям.
Неинвазивный тест желательно сделать женщинам, у которых прежняя беременность завершилась рождением ребенка с хромосомными отклонениями, выкидышем на раннем сроке, замиранием на любом сроке. С возрастом женщин стареют и яйцеклетки, ухудшается их репродуктивное качество, а потому риски рождения детей с генетическими аномалиями тем выше, чем выше возраст беременной. Всем женщинам старше 35 лет, которые собираются родить ребенка, желательно сделать такой тест.
Инвазивная диагностика порой не может быть проведена, если у женщины имеется угрозы выкидыша – любое травматичное воздействие на мускулатуру матки может привести к прерыванию беременности. В этом случае врачи могут отказать в амниоцентезе или биопсии ворсин хориона. На помощь придет неинвазивный ДНК-тест.
Женщинам, которые не уверены в отцовстве, а также женщинам, которые состоят в близкородственном браке, тест не просто желателен, а необходим. Не будет лишним пройти обследование и в том случае, если в роду были случаи рождения детей с генетическими проблемами как со стороны мужчины, так и со стороны женщины.
Стоит провести подобную диагностику и тогда, когда у мамы или папы в анамнезе есть пусть даже пролеченная алкогольная или наркозависимость – длительные вредные привычки приводят к мутациям определенных генов, ухудшению качества яйцеклеток и сперматозоидов, что нередко приводит к развитию нарушений хромосомного набора ребенка.
Тестирование не проводят женщинам, срок беременности которых менее 9 акушерских недель. В женской крови до этого срока кровяные клетки плода не определяются, материала для исследования ДНК добыть не получится.
Если женщина беременна двойней, тест делать можно, но вот при многоплодной беременности тройней в проведении диагностики откажут, слишком сложно будет идентифицировать ДНК каждого из плодов.
Такая диагностика мало чем поможет семейным парам, которые вынуждены были прибегнуть к помощи суррогатной матери. По крови женщины, которая не является истинной биологической матерью, не удастся безошибочно идентифицировать ДНК малыша. Если беременность наступила в результате ЭКО с применением донорской яйцеклетки, тестирование также невозможно.
Женщине будет отказано в неинвазивном ДНК-тестировании и в том случае, если недавно она перенесла трансплантацию костного мозга, ей проводилось переливание крови. Всем остальным анализ проведут.
От беременной не требуется никакой подготовки. Нужно определиться, в каком медико-генетическом центре или клинике пройти диагностику, записаться на прием и прийти к назначенному времени. Для исследования берут самый обыкновенный анализ крови из вены (не более 20 мл). Кровь женщины помещают в специальную центрифугу, разделяют мамины кровяные клетки и детские. Метод секвенирования позволяет определить два генома. Один вне сомнений принадлежит матери, другой – плоду. Затем проводят один из пренатальных тестов (о нескольких видах мы расскажем ниже), алгоритмы с математической точностью позволяют подсчитать вероятность той или иной патологии не просто в процентах, а в десятых и сотых долях процента.
Весь этот трудоемкий процесс обычно занимает от 10 до 14 дней. Некоторые виды тестов делают дольше и о результатах женщине сообщают в течение 3 недель. Может ли тест не получиться? Теоретически, конечно, может, ведь делают его люди, а человеческий фактор очень непредсказуем. Но в этом случае беременную вызовут на повторный забор крови. В случае, если не удается инвазивная диагностика, проводят повторный прокол, а это куда тяжелее и опаснее.
Тестирование определяет вероятность наличия у ребенка синдромов Дауна, Тернера, Эдвардса и Патау. Некоторые виды НИПТов могут определять синдром Клайнфельтера, все без ислючения с большой вероятностью обнаруживают возможные имеющиеся патологии половых хромосом.
Если женщина вынашивает одного ребенка, список аномалий, на которые будет исследован биоматериал, шире. При двойне заключение будет включать в себя только синдром Дауна, Эдвардса и Патау, а точнее, вероятность того, что такие аномалии есть у одного или двух детей.
Дополнительно неинвазивный пренатальный ДНК-тест с огромной точностью определяет пол ребенка, а также его резус-фактор и группу крови, что может быть очень важно в случае риска гемолитической болезни плода, которая развивается из-за иммунного отторжения организмом резус-отрицательной беременной ребенка с положительным резус-фактором крови.
Разные тестовые системы обладают разной достоверностью, но отличается она очень незначительно – не более чем на 1%. В среднем, точность результата пренатального неинвазивного теста составляет около 98-99%. Заметьте, это не 100%, но и не те 70%, которые «дает» общий скрининг в женской консультации.
Трактовка результатов не вызовет вопросов у женщины и членов ее семьи. Если ребенок здоров, риски будут оценены в 0,1 – 1%. Отзывы врачей об этом исследовании довольно положительные, вероятность получения ложноположительных или ложноотрицательных результатов ничтожно мала.
Пренатальный тест дает уникальную возможность выявить вероятные аномалии в развитии крохи рекордно рано. В анализе крови матери определяют ДНК плода со срока в 9-10 недель. На таком сроке не проводится обязательный скрининг. Поэтому тестирование дает возможность получить информацию о состоянии малыша еще до прохождения скрининговых исследований первого триместра. Некоторые женщины, сделавшие тест и убедившиеся, что ребенок здоров, от скрининга в консультации с чистой совестью отказываются вообще.
Новое слово в пренатальной генетической диагностике – возможность определить пол ребенка на таком раннем сроке, на каком это не может сделать никакое современное УЗИ. При этом точность определения пола будет 99%, а на УЗИ больше 80% достоверности не даст никто.
Спокойствие во время беременности, уверенность в том, что с малышом все хорошо, очень нужны будущей матери. Ведь из-за переживаний могут развиться самые различные осложнения беременности. Пренатальные тесты дают такое спокойствие и уверенность.
Недостатком можно считать только высокую стоимость обследования. Различные виды тестов в разных клиниках обойдутся минимум в 25 тысяч рублей. В среднем по России цела НИПТ находится в пределах 25-60 тысяч рублей. Найти клинику, в которой сделают такой анализ, тоже непросто. Пока такая диагностика проводится только в генетических центрах и центрах планирования семьи, располагающих своей генетической лабораторией. Такие центры есть не в каждом городе, а потому, возможно, женщине придется поехать в соседний город или даже регион, чтобы сделать такой анализ.
В поиске клиник важно не «нарваться» на мошенников. Для прохождения обследования лучше всего выбирать ведущие клиники России, имеющие большую сеть филиалов по регионам, например, «Геномед», «Генетико», «Геноаналитика», «Эко-клиника».
Существует около десятка различных тестов и алгоритмов выявления признаков генетических патологий. Они отличаются не только названиями, но и спектром определяемых проблем. У одних тестов диапазон рассматриваемых синдромов и аномалий шире, другие определяют лишь стандартный минимальный набор хромосомных нарушений. Точность, как уже говорилось, примерно одинакова.
Тест Panorama («Панорама») – не самый бюджетный вариант, стоимость его начинается от 34 тысяч рублей, но именно этот тест дает возможность выяснить состояние здоровья детей, зачатых при помощи ЭКО, его точность в отношении анализа при такой беременности несколько выше, чем у других НИПТ.
Более доступным и не менее точным, во всяком случае, при одноплодной беременности, считается тест Prenetix. Его минимальная цена в 2018 году – 23 тысячи рублей. Еще существуют такие тесты, как Veracity и ДОТ-тест. Они также показывают высокоточные результаты.
Отзывов о пренатальной неинвазивной диагностике пока не так много, ведь такие тесты еще не приобрели широкой известности. Однако те женщины, которые сдавали подобный анализ, утверждают, что результаты оказались точными, и в конечном итоге совсем не жалко было потраченных на исследование денег.
О том, что такое неинвазивный пренатальный ДНК-тест и почему его делают, смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник
Дородовый тест на отцовство: особенности проведения и противопоказания к ДНК тесту во время беременности
В жизни ситуации бывают разные, и иногда проведение теста ДНК на определение отцовства становится актуальным как никогда.
Часто такой тест помогает укрепить отношения и развеять сомнения в отношении происхождения беременности.
Такое возможно в случае, если у будущего отца есть опасения, в силу своего сверх ревнивого темперамента, так, родители смогут с почти 100% вероятностью узнать, чей ребёнок растёт и развивается под сердечком у беременной!

Но, это не так! Такое исследование можно проводить и в период беременности.
Срок, на котором возможно проведение экспертизы, не должен быть ниже отметки в 9 недель. Период, отводящийся на анализ полученных данных, чаще всего равен 10-ти и больше дней.

Благодаря многолетним исследованиям ученых в области расшифровки генов человека, сегодня можно с уверенностью сказать, что ДНК тест имеет под собой прочную основу и, соответственно, высокий уровень доверия.
По своей структуре ДНК – это универсальный носитель абсолютно всей информации как об отдельно взятой личности, так и человечества в целом.
Вместе с тем такие данные являются сугубо индивидуальными, и одинакового кода ДНК не существует. Все эти знания позволяют учёным и высоко квалификационным врачам определить отцовство ребёнка.
Стоит упомянуть и о том, что в настоящее время медицинские технологии располагают возможностью использовать два типа проведения анализа на установление отцовства: инвазивный, и неинвазивный.

В более ранние сроки беременности проводить анализ не рекомендуется.
Это связано с тем, что в плазме крови матери может быть не достаточное количество генетического материала плода. В этом случае есть высокая вероятность неточного анализа полученных данных, и тогда потребуется повторное прохождение процедуры.
Как уже говорилось выше, методы определения отцовства делятся на два типа – инвазивный и неинвазивный, в чём же их принципиальное отличие друг от друга?
- принципиально точный анализ генетического материала;
- время исследования не забирает много времени;
- происходит тестирование лишь с ДНК предполагаемого отца ребёнка и генетического материала плода;
- минусом такого теста является необходимость вмешательства в обычное течение беременности.
В то же время, разберём характеристики неинвазивного анализа:
- при использовании такого метода сохраняется полная безопасность для течения беременности;
- рекомендации по проведению такого теста говорят о необходимости исследования на более поздних сроках, 10 – 16 недель беременности;
- так же показатели точности очень высоки.
Неинвазивный тест позволяет определить происхождение ребёнка с помощью забора и анализа венозной крови потенциально близких родственников.
В случае, если исследование указывает на результат, который равен 99.9%, то это значит, что у предполагаемого отца те же генетические маркеры, что и у ребёнка. Из таких результатов можно сделать вывод о степени родства между исследуемыми.
Неинвазивный метод является наиболее безопасным для матери и ребёнка.
Что еще стоит знать об определении отцовства? Методы, используемые для такого теста всё еще очень молоды, и вокруг технологии ходит множество слухов и мифов. Давайте же разберёмся что из этого правда, а что нет.

Это связано с тем, что если проводить анализы порознь, то результаты могут указать на то, что ребёнок от обоих отцов.

Дело в том, что в таком случае есть большая вероятность неверной интерпретации полученных результатов.
Иногда, беременность может брать своё начало от разных мужчин.
Таким образом, определение отцовства до родов нецелесообразно.
Вместе с тем использование неинвазивного метода в дистанционных условиях вполне возможно.
Для такого теста достаточно просто собрать кровь потенциальных родителей. В современном мире довольно много клиник предлагают технологию безболезненного вакуумного забора материала.
Такой сбор генетической информации можно провести и в домашних условиях, а пробирки с кровью отправить с помощью курьера. Если есть какие-либо опасения по проведению подобного рода процедуры – лучше всего не рисковать и отправиться всё же в клинику.
Противопоказания проведения процедуры на определение отцовства:
- повышенная температура тела;
- маточное кровотечение;
- хронические заболевания, если они находятся в стадии обострения;
- если имеет место отклонения в тонусе матки;
- истмико-цервикальная недостаточность;
- миома матки;
- в случае инфекционного поражения кожи живота;
- спайки органов малого таза;
- если ткани для биопсии не доступны.
Как уже говорилось ранее, наиболее безопасным считается неинвазивный метод определения отцовства, так как не подразумевает непосредственного вмешательства в течение беременности. Именно поэтому он наиболее распространён.
В то же время с использованием инвазивного метода есть определённые риски:
- в частности, повышается вероятность выкидыша, такая угроза возникает из-за необходимости доступа через брюшную стенку или шейку матки. Вероятность непредвиденного прерывания беременности колеблется от 1% до 14%;
- возможны болевые ощущения;
- еще одна угроза, не влияющая на вынашивание и жизнедеятельность плода – ретроплацентарная гематома;
- инфекционное воспаление – хориоамнионит, встречается в 3% случаев. Во избежание подобного рода рисков беременной приписывают курс лечения с использованием антибиотиков;
- может нарушиться частота сердце биения ребёнка – брадикардия. Вероятность – 12%. Частота снижается до 100 ударов в минуту. Со сроком беременности увеличивается и риск возникновения такого побочного явления. Обычно проблема самоустраняется с течением некоторого периода времени, но в редких случаях приводит к остановке сердца;
- довольно часто возникает кровотечение в области прокола. Но чаще такое кровотечение не длится дольше 1 минуты.
Как видим, у неинвазивного метода гораздо больше преимуществ перед инвазивным. Именно поэтому в поликлиниках рекомендуют прибегать к более безопасным способам определения отцовства.

Обратите внимание на наличие у медицинского учреждения соответствующих сертификатов и разрешений на проведение теста.
Обычно, изучение полученного генетического материала занимает не больше двух недель.
Что касается юридической стороны вопроса:
- для осуществления теста возрастные ограничения отсутствуют;
- проведение анализа невозможно без согласия матери, так как такое исследование предполагает вмешательство в её организм;
- если беременная против, то следует дождаться появления на свет ребёнка.
Для проведения теста на определение отцовства при сроке 9 – 12 недель исследуемым материалом выступают хорионические ворсинки. Именно в них скапливается ДНК плода.
С целью проведения исследований используют биопсию, на основании анализа полученного материала делают заключение в процентном значении о степени родства ребёнка и предполагаемого отца. Для как можно более безопасного проведения процедуры используют неинвазивный метод.
Дорогие читатели, информация в статье могла устареть, воспользуйтесь бесплатной консультацией позвонив по телефонам: Москва +7 (499) 288-73-46 , Санкт-Петербург +7 (812) 309-71-92 или задайте вопрос юристу через форму обратной связи, расположенную ниже.
источник
По данным различных исследований от 15 до 40% мужчин воспитывают чужих детей и даже не подозревают об этом. Только анализ ДНК на отцовство поможет установить родство с высокой точностью и решить спорные семейные вопросы. В наше время такие тесты можно проводить не только после родов, но и во время беременности.
В жизни бывают разные ситуации, иногда женщине нужно определить, кто отец ребёнка, ещё в дородовой период. Причинами могут служить разлады в семье, бракоразводный процесс, отказ мужчины признать отцовство и наличие нескольких половых партнёров. В наше время медицина предлагает несколько методик для решения этого вопроса.
В пренатальной диагностике определение отцовства возможно ещё на самых ранних сроках. Выбор способа забора материала для исследования зависит от недели беременности и рекомендаций врача. Существуют инвазивные и неинвазивные методы.
Инвазивный забор материала можно проводить только в специализированном медицинском учреждении. Существуют противопоказания и определённые риски для ребёнка и матери. В зависимости от срока беременности материалом будут служить ворсинки хориона, амниотическая жидкость или кровь из пуповины ребёнка.
Рассмотрим каждый вариант подробнее.
Срок проведения забора материала: 9–12-я неделя беременности.
Плод окружён оболочкой (хорионом), которая имеет схожую генетическую структуру с зародышем. Она может быть использована для теста на отцовство и для выявления генных и хромосомных заболеваний. Выросты оболочки — это ворсины хориона, они являются частью плаценты.
Проанализировав положение плаценты в утробе матери, врач посоветует один из вариантов проведения биопсии:
- пункция матки через живот матери;
- пункция матки через влагалище;
- забор материала с помощью аспирационного катетера (вводится через влагалище в шейку матки).
Каждая процедура проходит под контролем УЗИ.
Катетер продвигается к тканям хориона и с помощью шприца захватывается небольшое количество материала
Риск прерывания беременности в результате биопсии хориона составляет около 2%.
Срок проведения: 14–20-я неделя беременности.
Амниотическая жидкость или околоплодные воды — это среда, окружающая плод. Она защищает зародыш от внешних воздействий, от шума и инфекций, участвует в обмене веществ будущего ребёнка, поддерживает стабильную температуру, давление, позволяет передвигаться внутри утробы матери.
Под наблюдением УЗИ гинеколог вводит специальную длинную иглу через переднюю брюшную стенку и производит забор необходимого количества жидкости. Выбирается наиболее тонкий участок плаценты. Специальный датчик позволяет осуществлять контроль за траекторией иглы и глубиной погружения. После проведения процедуры врач назначает мониторинг состояния плода: оценку жизнедеятельности и сердцебиения.
Риск прерывания беременности в результате амниоцентеза составляет порядка 2%.
Кордоцентез подходит для диагностики хромосомных и наследственных заболеваний, резус — конфликта, гемолитической болезни плода и т. д
Срок проведения забора материала: 18–24-я неделя. Оптимально начинать с 21-й.
Сложность метода связана с подвижностью плода и в получении чистой крови именно из пуповины плода. Не всегда это удаётся с первого раза.
Под контролем УЗИ-аппарата врач вводит иглу через плодный пузырь к пуповине, затем прикрепляет шприц к игле и забирает от 1 до 5 мл крови.
В особых случаях может быть назначено медикаментозное обездвиживание плода. Эта манипуляция позволит точно попасть игле в сосуды пуповины.
Риск прерывания беременности в результате кордоцентеза составляет менее 1%.
Эта методика пока недостаточно распространена. Её преимущество перед другими заключается в отсутствии осложнений.
Срок проведения забора материала: начиная с 9-й недели беременности при условии обнаружения Y-хромосомы. Чем больше срок, тем выше вероятность выявления свободной ДНК ребёнка в крови матери. Оптимальный срок — с 16 недели.
Происходит специальный анализ SNP-маркеров. Если зародыш мужского пола, то анализируется Y хромосома, которая передаётся только от отца к сыну. Если зародыш женского пола — исследуются обе Х-хромосомы на предмет обнаружения совпадений с маркерами отца.
Стандартным материалом для исследования считается соскоб с внутренней стенки щеки. Но бывают случаи, когда женщина уже перестала общаться с мужчиной, но у неё остались его личные вещи, или она не хочет говорить ему о проводимом анализе.
В таких случаях могут быть представлены в клинику:
- сперма;
- волосы с луковицами;
- сухая кровь на ткани или любом предмете;
- окурки;
- жевательная резинка;
- ногти;
- зубная щётка;
- ушная сера.
Точность метода ДНК-экспертизы составляет 99–100%.
Сроки получения результатов — от трёх дней до двух недель с момента забора биологического материала.
Для полноценного тестирования необходимо предоставить точную информацию о количестве предполагаемых отцов и передать в лабораторию биологический материал от каждого из них.
Бывают случаи, когда во время инвазивного забора материала случайно берут ткани матери и результат получается ложноотрицательным. Для предотвращения таких ошибок данные ребёнка всегда сверяются с результатами матери и отца.
При отрицательном тесте на беременность будут видны несовпадения по нескольким аллелям генов
При положительном тесте аллели генов ребёнка и отца будут совпадать
К противопоказаниям для проведения исследования относятся:
- повышенная температура тела;
- хронические заболевания в стадии обострения;
- маточные кровотечения;
- отклонения в тонусе матки;
- миома матки большого размера;
- истмико-цервикальная недостаточность;
- инфекционное поражение кожи живота;
- недоступность тканей для биопсии;
- спайки органов малого таза.
В случае обнаружения противопоказаний лучше отменить процедуру и дождаться появления ребёнка на свет.
При неинвазивной методике риск для плода и матери отсутствует.
При инвазивном методе существует небольшой риск. Перед забором материала обязательна консультация и разрешение лечащего врача.
- Угроза выкидыша при доступе через переднюю брюшную стенку 0,88—2%, через шейку матки — 2—14,3%.
- Ретроплацентарная гематома. Обнаруживается в 0,4% случаев. Не влияет на жизнедеятельность плода и вынашиваемость.
- Болевые ощущения.
- Хориоамнионит — инфекционное воспаление после инвазивной процедуры. Встречается в 3% случаев. Для снижения риска заражения будущей матери прописывают курс антибиотиков.
- Брадикардия — частота сердечных сокращений (ЧСС) ребёнка снижается до 100 ударов в минуту. Возникает в 12% случаев, в редких случаях приводит к остановке сердца плода. Риск увеличивается со сроком беременности. Обычно ЧСС нормализуется самостоятельно.
- Кровотечение в месте прокола встречается у 50% пациентов, но только в 19% случаев прокол кровоточит более 1 минуты. Для избежания этого осложнения врачи прокалывают венозный сосуд пуповины, а не артериальный, кроме того, используют самые тонкие иглы.
Наиболее вероятно оплодотворение во время овуляции
Этот метод подходит только для женщин с точным менструальным циклом. Не менее полугода необходимо следить за ним и отмечать время начала месячных, их окончание и наступление овуляции.
Самое вероятное время наступления беременности — середина цикла, примерно 14–15 день с начала последней менструации. Отцом ребёнка с большей вероятностью будет мужчина, который состоял в половой связи с женщиной в эти дни.
Стоит помнить, что сперматозоиды очень живучие. Они могут оплодотворить яйцеклетку в течение 3–5 дней с момента полового акта. А это означает, что такой тест не является 100% информативным. При небольшой разнице во времени между сексом с разными партнёрами нельзя точно утверждать, кто из них является отцом.
Даже с помощью УЗИ нельзя установить точный день оплодотворения яйцеклетки.
Единственный 100% метод установления отцовства в наше время — сравнение участков ДНК отца и ребёнка. Существует возможность проведения анализа начиная с 9-й недели беременности. Стоит помнить о рисках и возможных осложнениях, взвесить все плюсы и минусы и только в случае острой необходимости проводить неинвазивные методы забора биологического материала ребёнка.
источник
Во время генетического анализа специалисты-генетики изучают гены, которые отвечают за передачу наследственных данных от родителей ребенку. Они рассчитывают вероятный результат зачатия, определяют доминантные признаки плода, а также возможные заболевания с пороками развития.
Идеальным вариантом считается обращение к генетику на этапе планирования беременности.
Анализ на генетику при беременности проводится, чтобы вы могли узнать информацию:
- обладают ли будущие родители генетической совместимостью;
- риск наследственной предрасположенности малыша к определенным болезням;
- имеются ли у матери и ребенка инфекционные возбудители;
- генетический паспорт лица, где находится комбинированный анализ ДНК, отражающий сведения о неповторимости конкретного лица.
Перечисленные данные помогут предупредить нарушения со здоровьем малыша.
Отдельное внимание следует уделить генетическому обследованию при замершей беременности. Иногда именно из-за врожденной тромбофилии случается многократное невынашивание ребенка. Повторные случаи неразвивающегося плодного яйца у женщины – повод отправить материал на определение кариотипа с хромосомным набором эмбриона. Специалист может исследовать содержание у беременной ИЛ-4: при замирании плода уровень цитокинов снижен.
После возникновения хромосомной мутации изменяется структура молекулы ДНК, формируется плод с тяжелейшими аномалиями. Чтобы предотвратить патологию, врачи рекомендуют планировать беременность с проведением генетических тестов, демонстрирующих почти 100% точность подтверждения нарушений развития плода.
Для оценки внутриутробного развития специалисты проводят ультразвуковую диагностику и биохимический тест. Они не представляют никакой угрозы для здоровья или жизни малыша. Первое УЗИ беременная проходит на сроке 10-14 недель, второе – 20-24 недели. Врач обнаруживает даже незначительные дефекты крохи. На 10-13 и 16-20 недель будущие мамы сдают генетическую двойку: так называется анализ крови на ХГЧ и РАРР-А.
Если после применения перечисленных методов специалист выявляет патологию развития, назначаются инвазивные тесты.
Они выполняются в следующие периоды гестации:
- Биопсия хориона: на сроке 10-12 недель.
- Амниоцентез: 15-18 недель.
- Плацентоцентез: 16-20 недель.
- Кордоцентез: по завершении 18 недель.
Выполнение генетического теста обязательно, если беременная включается в группу риска:
- будущая мама превышает 35-летний возраст;
- у будущей мамы уже рождались дети с врожденными аномалиями или отклонениями;
- в предыдущей беременности женщина перенесла опасные инфекции;
- наличие продолжительного времени алкогольной или наркотической зависимости перед наступлением оплодотворения;
- наличие случаев самопроизвольного выкидыша или мертворождения.
Существует определенная категория дам, которым показана обязательная консультация генетика:
- Будущая мама не достигла 18 лет или возраст превысил 35 лет.
- Наличие болезней наследственного характера.
- Женщины, родившие ребенка с аномалиями развития.
- Имеющие в прошлом или нынешнее время любой вид зависимости – алкогольной, наркотический, табачной.
- Пары, страдающие опасными инфекциями – ВИЧ, гепатит, беременные перенесшие краснуху, ветрянку, герпес на начальных сроках гестации.
- Будущая мама, которая принимала лекарственные средства, нежелательные для применения во время вынашивания ребенка.
- Получившие дозу облучения в начале гестации из-за прохождения флюорографии или рентгенологического обследования.
- Занимавшиеся в молодые годы экстремальным спортом женщины.
- Будущие мамы, принявшие высокую дозу УФ-облучения.
Иногда женщина не знает о произошедшем зачатии, подвергаясь действию неблагоприятных факторов. Поэтому риск попадания в группу риска появляется у многих беременных.
Как подготовиться? Перед сдачей крови постарайтесь с утра не есть или пройдите тест по прошествии 5 часов после еды.
Для подготовки к УЗИ абдоминальным методом за 30 минут до исследования выпейте пол-литра обычной воды, чтобы наполнить мочевой пузырь. За 1-2 дня придерживайтесь диеты. Откажитесь от употребления продуктов, вызывающих брожение: капуста, виноград, черный хлеб, газированные напитки. Если потребуется провести вагинальное обследование, заранее примите душ, а перед процедурой опорожните мочевой пузырь.
Генетик подробно изучает родословную будущих родителей, оценивает риск наследственных заболеваний. Специалист учитывает профессиональную сферу, экологические условия, влияние лекарственных средств, принимаемых незадолго до визита к доктору.
Врач проводит исследование кариотипа, который необходим для будущей мамы с отягощенным анамнезом. Оно дает возможность проанализировать качественный и количественный хромосомный состав женщины. Если родители – близкие кровные родственники или случалось невынашивание беременности, необходимо провести HLA-типирование.
Генетик проводит неинвазивные методы диагностики врожденных аномалий развития плода – УЗИ и тесты на биохимические маркеры.
К последним относятся:
- определение содержания ХГЧ;
- анализ крови на РАРР-А.
Американской компанией был запатентован еще 1 тест. На 9 неделе будущая мама сдает венозную кровь, где содержится наследственная информация – ДНК ребенка. Специалисты подсчитывают число хромосом, а при наличии патологии выявляются ряд синдромов – Дауна, Эдварса, Патау, Тернера, Ангельмана.
Если неинвазивные исследования обнаруживают аномалии, специалист проводит инвазивное обследование. С их помощью осуществляют забор материала, определяют с высокой точностью кариотип малыша для исключения наследственной патологии – синдрома Дауна, Эдварда.
К таким методам относятся:
- Биопсия хориона. Врач проводит прокол передней брюшной стенки, а затем берет клетки формирующейся плаценты.
- Амниоцентез. Берут пункцию амниотической жидкости, оценивают ее цвет, прозрачность, клеточный и биохимический состав, объем, уровень гормонов. Процедура считается наиболее безопасной из инвазивных диагностических методов, но требует немало времени для получения заключения. Обследование выявляет аномалии, появившиеся во время беременности, оценивает уровень развития плода.
- Кордоцентез. Исследование заключается в проведении пункции пуповины с забором крови ребенка. Метод является точным, а результаты становятся известны через несколько дней.
- Плацентоцентез. Осуществляется анализ плацентарных клеток.
В результате проведенных тестов специалист составляет для родителей генетический прогноз. На его основании можно предугадать вероятность появления врожденных патологий у малыша, наследственных заболеваний. Врач разрабатывает рекомендации, помогающие планировать нормальную беременность, а если зачатие уже произошло, определяет, стоит ли ее сохранять.
источник