Краснуха — инфекция, появление которой происходит в следствие появления вируса. Заражение краснухой происходит при помощи воздушно — капельного пути. Заболевание не имеет возрастных ограничений, однако, наиболее опасно получить его в период беременности, так как заражение передастся малышу, что может вызвать патологии с рождения. Чтобы узнать, есть ли заболевание, необходимо сдать анализ на краснуху при беременности.
Признаки болезни у беременной не будут как-то отличаться от заболевания любого взрослого человека. Самым первом сигналом станет увеличение лимфоузлов на затылке, шее, реже в области паха. Вторым признаком будет проявившаяся сыпь розоватого цвета, на ощупь напоминающая прыщи. Перед тем, как себя проявит второй признак, беременная девушка испытает на себе ощущения, подобные заболеванию простуды, а именно:
Если во время беременности рядом находятся люди с данными симптомами, желательно избегать контактов с ними, поскольку они могут являться переносчиками краснухи.
Если всё же пришлось контактировать с людьми, являющимися переносчиками заражения, появляется необходимость в виде врачебного контроля и выявления на антител к краснухе при беременности.
| IgM | IgG | Расшифровка |
| Отрицательный | Отрицательный | Краснуха не найдена, однако, организм не выработал иммунитет. Изолироваться от носителей заражения. Повторить сдачу анализа спустя две недели. При повторном результате дополнительно сдать анализы еще спустя 14 дней. В течение всего обследования должен наблюдаться контроль со стороны специалистов. Если при третьей сдаче результат сохраняется отрицательным, контроль прекращается, однако, беременная будет предупреждена, что организм восприимчив к заболеванию. |
| Отрицательный | Положительный | Заражение было перенесено до беременности, в следствие чего организм выработал иммунитет. Через 14 дней дополнительно следует пройти анализ. Дополнительная сдача требуется для исключения вероятности ложноположительного результата. Если результат сохраняется, риск заражения плода полностью исключается. |
| Положительный | Отрицательный | Заболевание выявлено, заражение образовалось недавно. Во время лечения каждые две недели будет браться повторный анализ для контроля заболевания. |
| Положительный | Положительный | Стадия заболевания запущена. Беременная будет предупреждена о большом риске врожденных патологий малыша. Через 2 недели анализ берется повторно, для выявления результатов лечения. При сохранении результата, будет рассмотрен вопрос о искусственном аборте. Решение будет принято матерью плода. |
Как выяснилось, антитела краснухи при беременности могут быть положительными или отрицательными, их сочетание свидетельствует о наличие и отсутствии иммунитета.
Если заражение происходит в первые 2 месяца беременности, риск заражения плода равен 80%, возникновения серьезных патологий — 25%.
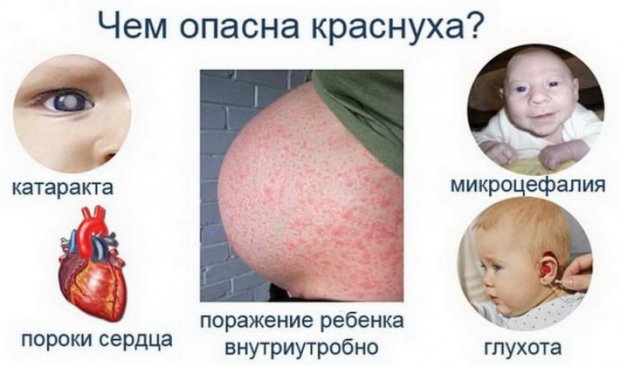
Заражение краснухой может убить ребенка во время рождения, а также выработать такие патологии, как:
- полная глухота;
- порок сердца;
- уменьшенный размер глазных яблок/головного мозга;
- критически низкий вес;
- анемия;
- слепота;
- увеличенный размер печени.
Часто при поражении до 4 месяца специалисты настаивают на аборте. Если заражение произошло на любом другом сроке, патологией может стать высыпание на теле, которое с возрастом исчезнет полностью.
Важно: если мать перенесла заболевание в тяжелой форме, но малыш рождается полностью здоровым, стоит учитывать, что вирус в его организме сохраняется на протяжении двух лет, поэтому крайне необходимо проводить постоянный контроль и профилактическое лечение.
Чтобы избавить себя от возможных переживаний, лечений и решения вопроса о сохранения плода, желательно заранее провести профилактику и сдать анализы. Пройти анализ на антитела особенно рекомендовано в том случае, если заболевание уже было перенесено (вне зависимости от возраста) Настоятельная рекомендация врачей проводится по той причине, что результаты во время перенесения могли быть ложными, следовательно, организм не смог выработать иммунитет.
Если анализы на антитела дадут результаты, повествующие о том, что у организм защищен иммунитетом, врач сообщит, что беременность планировать можно. Если же результат предполагает возможное заражение заболеванием, специалисты рекомендуют сделать прививку, переждать несколько недель, затем планировать зачатие.
Женщины нередко интересуются, есть ли необходимость в вакцинации от краснухи при планировании беременности. Прививка не является обязательной, однако, врачи часто настоятельно рекомендуют защитить себя от риска заражения. Последствия поражения заболеванием могут быть весьма серьезными и непоправимыми, а защита перед беременностью в виде вакцинации, приведет риск заболеванию к нулю. Если же результат показал, что иммунитет уже выработан, в прохождении прививки нет никакой необходимости.
После вакцинации необходимо избегать возможности зачатия в течения месяца, так как прививка проникает в кровь именно в течение этого времени. Если женщина уже беременна, проходить вакцинацию противопоказано.
Краснуха — тяжелое и опасное заболевание, защищаться от которого желательно заранее. Как до, так и в период беременности при сдаче анализа рекомендовано проходить повторное обследование, для точного подтверждения анализа.
Если результат показывает, что организм восприимчив к поражению, следует максимально защитить себя от образования краснухи, так как при неосторожности последствия со временем могут разочаровать.
источник
Краснуха – острое заболевание, вызванное вирусом, проявляющееся кожной сыпью, увеличением лимфоузлов. Краснуха во время беременности приводит к поражению плода у многих заболевших женщин.
Болезнь вызывает РНК-содержащий Rubivirus. При температуре 56° он сохраняет свою активность во внешней среде в течение 1 часа. При замораживании его болезнетворная способность длится годами.
Заболеваемость краснухой повышается волнообразно через каждые несколько лет и преобладает в зимнее время. В замкнутых коллективах могут быть эпидемические вспышки. Чаще всего болеют дети от года до 7 лет. Малыши до года заболевают только в том случае, если их мать до беременности краснухой не болела и не передала свои антитела ребенку.
Человек заражается воздушно-капельным путем. Заболевший становится заразным еще за 10 дней до первых элементов сыпи и остается источником вируса еще 2-3 недели спустя после высыпания. Заразны также здоровые вирусоносители. Дети с врожденной краснухой бывают источником инфекции до 2 лет после рождения.
После болезни остается стойкий иммунитет. Так что если будущая мама перенесла краснуху до беременности, ей не стоит волноваться – еще раз она уже не заболеет.
Симптомы краснухи при беременности выражены сильнее, чем у заболевшего ребенка. Обычно первый симптом болезни – кожная сыпь, которая обнаруживается спустя 2 недели после контакта с заразным человеком. Довольно сильно ухудшается общее состояние: повышается температура тела до 38° и выше, беспокоят головные и мышечные боли.
Сыпь возникает на лице, затем быстро захватывает всю поверхность кожи, группируясь на разгибательных поверхностях суставов, спине и ягодицах. Она имеет вид мелких розовых пятнышек, не поднимающихся над поверхностью кожи и не сливающихся между собой. Кожа вокруг элементов сыпи не изменена. Сыпь обычно не обильная, она имеет округлую форму и не чешется.
Одновременно с сыпью появляются, так называемые, катаральные явления: небольшой насморк, кашель, покраснение глаз без выделений из них, разрыхление миндалин, энантема – бело-розовые пятнышки на слизистой оболочке щёк, губ.
Характерный для краснухи симптом – увеличение лимфатических узлов. У беременных он выражен сильнее, чем у детей. Увеличиваются в первую очередь затылочные и заднешейные лимфоузлы. Их можно прощупать самостоятельно примерно на линии роста волос сзади и параллельно позвоночнику вдоль шеи. Они могут увеличиваться до размеров фасолины, быть немного болезненными. Увеличение лимфоузлов возникает до сыпи и держится после ее исчезновения.
Течение болезни благоприятное, для здоровья женщины она особой опасности не представляет. Так чем опасна краснуха во время беременности? Это заболевание, распространяясь через плаценту на плод, вызывает тяжелые, часто необратимые последствия для здоровья еще не родившегося ребенка. Поэтому краснуха отнесена к так называемым TORCH-инфекциям, что подчеркивает ее опасность.
Последствия краснухи при беременности для плода:
p, blockquote 18,0,0,0,0 —>
- врожденные пороки развития;
- врожденная краснуха;
- самопроизвольное прерывание беременности;
- внутриутробная гибель плода.
Почти все дети, матери которых заболели краснухой в первые 2 месяца беременности, имеют тот или иной дефект развития. Риск инфицирования плода в первом триместре составляет 80%, в 13-14 недель – 54%. Во втором триместре вероятность внутриутробного инфицирования составляет 25%.
В дальнейшем риск патологии снижается, однако опасность заболевания ребенка сохраняется, если будущая мама переболела краснухой на 4-5 месяце (вероятность 5%). При заражении на поздних сроках беременности больше вероятность рождения здорового малыша.
Патогенез (механизм развития) врожденной краснухи довольно сложен. Вирус краснухи при беременности попадает через сосуды плаценты в период вирусемии – время, когда частицы вируса циркулируют в материнской крови. Этот интервал начинается за неделю до появления кожной сыпи у женщины и в первые дни высыпания. Мы видим, что женщина, еще не чувствующая себя больной, уже становится источником инфекции для своего ребенка.
Вирус поражает клетки, выстилающие ворсины хориона и мельчайшие сосуды плаценты, там превращается в мелкие тромбы и разносится по сосудам плода во все ткани. Хроническая инфекция ведет к врожденным порокам развития.
В хрусталике глаза и улитке внутреннего уха вирус оказывает цитодеструктивное действие, то есть непосредственно разрушает клетки. В других органах он угнетает деление клеток. Переставшие делиться клетки мешают нормальному развитию органа. Поражая организм на ранних сроках беременности, вирус краснухи вызывает нарушение развития того органа, который в данный момент закладывается.
Синдром врожденной краснухи как сочетание катаракты, глухоты и пороков сердца был описан в 1942 году. Позднее было установлено, что заболевание сопровождается умственной отсталостью, недоразвитием глаз (микрофтальмией), воспалением кожи (дерматитом), низким весом при рождении.
Некоторые дефекты развития проявляются не сразу, они могут вначале отсутствовать. Другие нарушения сложно диагностировать сразу после рождения. К ним относятся глухота, поражение сетчатки, близорукость, врожденная глаукома, пороки сердца.
Патология мозга часто проявляется хроническим менингоэнцефалитом: ребенок вялый, сонливый или, напротив, возбудимый, постоянно плачет. Иногда бывают и судороги.
Постепенно нарастает микроцефалия (малый размер мозга), мутнеет хрусталик, повышается внутриглазное давление.
Раннее проявление врожденной краснухи – множественные геморрагические высыпания, напоминающие синячки. Они возникают из-за сниженного содержания тромбоцитов в крови, сохраняются около 2 недель.
Реже возникает гепатит, желтуха, увеличение селезенки, пневмония, поражение костей. Могут наблюдаться пороки развития костей черепа и скелета, мочевыводящих путей, кишечника и другие. Нет сомнений, что плод наиболее уязвим при инфицировании в первом триместре.
После рождения ребенок заразен для окружающих в течение года и более.
Распознавание заболевания основано преимущественно на методе иммуноферментного анализа, определяющего две разновидности антител: IgM, отражающих острую инфекцию, и IgG, отражающих наличие иммунитета (например, после перенесенное ранее болезни или прививки).
Антитела к краснухе при беременности определяют в том случае, если есть угроза, что женщина заразилась краснухой.
Могут быть обнаружены такие комбинации:
p, blockquote 35,0,0,0,0 —>
- Если ни IgM, ни IgG антитела не обнаружены, это означает, что организм не имеет ни иммунитета к болезни, ни острого заражения. Женщине следует исключить вероятный контакт с больным и пересдать анализы спустя 2 недели. Если снова антитела не будут обнаружены, через 14 дней обследование повторяют в третий раз. При отсутствии антител подозрение на краснуху снимают. Женщину предупреждают, что она может в любой момент заразиться. После окончания грудного вскармливания ей рекомендуют сделать прививку.
- IgG положительный, IgM отрицательный: организм имеет иммунитет вследствие вакцинации или перенесенного ранее заболевания, это норма. Анализы повторяют через 2 недели. Если количество IgG не увеличивается и IgM не появляется, диагноз инфицирования во время беременности исключается.
- Повышены антитела к краснухе при беременности, как IgG, так и IgM: риск врожденной патологии. Анализы повторяют через 2 недели с определением авидности IgG. Если IgM сохраняются, имеется низкая авидность IgG, женщине предлагают подумать о прерывании беременности.
- IgM положительный, IgG отрицательный: заражение произошло недавно, есть риск инфицирования плода. Проводят повторные исследования, при нарастании титра IgG предлагают прерывание беременности.
Расшифровка анализа крови на краснуху при беременности проводится только специалистом, привлекаются другие врачи-консультанты, поскольку решение о прерывании беременности принимается только коллегиально и только при согласии родителей ребенка.
При заражении плода краснухой в срок до 11 недель вероятность врожденных пороков развития и выкидышей составляет более 90 %. В более поздние сроки вероятна глухота у ребенка. Если инфицирование пришлось на 2 триместр, у ребенка формируется хроническая инфекция с поражением печени, крови, нервной системы, зубов. Одновременно страдает и плацента, в результате плод не получает необходимые питательные вещества.
Вопрос о сохранении такой беременности решается на врачебном консилиуме, обязательно учитывается желание родителей ребенка прервать беременность или оставить ее.
Если женщина не болела краснухой и не прививалась, ее вакцинируют за три месяца до планируемой беременности. Прививка от краснухи во время беременности не проводится. Не привитая ранее женщина должна избегать любого контакта с больными, имеющими кожную сыпь, особенно с маленькими детьми.
Если заболевание все же произошло в срок до 16 недель, беременность рекомендуют прервать.
При инфицировании на 3 триместре, тактика индивидуальная. Важно определить, перенес ли плод внутриутробную инфекцию. Для этого исследуют IgM пуповинной крови (кордоцентез), проводят вирусологическое или ПЦР-исследование амниотической жидкости, полученной при амниоцентезе.
В случае подтверждения заражения плода, беременность рекомендуют прервать. Однако если женщина хочет сохранить беременность, проводят профилактику специфическим IgG – антителом против вируса краснухи. Эффективность его невысока.
Существует специфическая профилактика краснухи, то есть вакцина. Вакцинация проводится комплексной вакциной, содержащей инактивированные вирусы краснухи, кори и паротита, в 1 год и в 6 лет. Кроме того, нередко дополнительно вакцинируют девочек-подростков и женщин при планировании беременности, особенно если они относятся к группе риска по краснухе. Массовая вакцинация населения с охватом не менее 80% позволяет свести к минимуму случаи врожденной краснухи.
Как не заболеть краснухой, если женщина все же не вакцинирована? Необходимо следить за своим окружением: при появлении симптомов краснухи у кого-то из близких следует изолироваться от него на срок не менее 10 дней. Также стоит ограничить пребывание в местах массового скопления людей, особенно детей дошкольного возраста.
Профилактикой заражения окружающих является и изоляция заболевшего ребенка на 5 дней с момента появления сыпи.
p, blockquote 48,0,0,0,0 —> p, blockquote 49,0,0,0,1 —>
источник
Важно сдать анализ на краснуху при беременности, чтобы понять, угрожает ли ей эта болезнь. Если у нее нет иммунитета, заражение грозит потерей ребенка.
Почему так важно сдавать анализ на краснуху при беременности? Обычно этот анализ входит в список стандартных анализов, которые необходимо сдать во время планирования беременности. Если он покажет, что женщина уже переболела краснухой, то здоровью ее ребенка ничего не угрожает.
Краснухой называют инфекционное заболевание, которым можно заразиться от больного человека аэрозольным путем, реже – через игрушки и предметы обихода. После контакта с больным человеком проходит от 15 до 25 дней, потом дают о себе знать первые симптомы заболевания: болит голова, першит в горле, появляется слабость, увеличиваются лимфатические узлы. Через 48 часов тело пациента покрывается сыпью, которая сначала появляется на лице, а потом распространяется по всему телу.
Само по себе заболевание не опасно, но при беременности может привести к смерти плода или же к серьезным порокам развития. Поэтому врачи должны знать, переболела или нет женщина этим заболеванием, и просят ее сдать анализ на краснуху. Он входит в перечень обязательных TORCH анализов на инфекции, которые сдают при беременности. Обычно положительный анализ на инфекции никого не радует, но это не тот случай. Если анализ на краснуху покажет, что есть иммунитет к этому заболеванию, это хорошо, особенно при беременности, т.к. подтверждает, что у женщины иммунитет к краснухе. Более подробно об этом поговорим позже.
Обычно просят сдать анализ на краснуху беременную женщину, которая контактировала с больным человеком, но один раз пройти через это обследование при беременности должна каждая женщина. Не всегда удается определить, что это краснуха по симптомам, 90% случаев она протекает, как обычное ОРЗ, поэтому так важен анализ на краснуху.
Если при беременности до 16 недель он положительный, т.е. подтверждает наличие заболевания, то беременность прерывают. После 16 недель смотрят на развитее плода, чем больше срок, тем меньше вероятность того, что ребенок заразится. Если будущая мама заразилась во 2 или 3 триместре, ее ребенок будет отставать в физическом развитии. А если на раннем сроке, то пострадает его зрение, слух, нервная система, обнаружатся патологии сердца.
Если человек хотя бы один раз переболел краснухой, у него будет устойчивый иммунитет к этому заболеванию.
Есть этот иммунитет или нет, покажет анализ на краснуху. Его лучше сдавать еще в период планирования ребенка, т.к., если женщина не болела ей в детстве, она может сделать прививку.
Как делают анализ на краснуху? Это анализ крови, которую берут из вены. Особой подготовки к процедуре не нужно. Следует лишь отказаться от жирной пищи в течение последних 8 часов и не употреблять алкоголь (последнее и так исключается при беременности). Как и любой анализ крови, его сдают натощак.
Понять результаты не сложно, расшифровка этого анализа крови простая. Важно лишь понять, положительный анализ или отрицательный. У человека есть 2 вида антител, которые противостоят этому заболеванию. Если вы делали анализ крови на краснуху, то у вас могут обнаружить или не обнаружить антитела класса IgM, которые вырабатываются в начале заболевания, и антитела класса IgG, которые появляются после того, как человек переболел или же прошел вакцинацию. Благодаря ним повторное заражение исключено.
Есть четыре возможных варианта сочетания этих антител в крови.
- Беременной женщине ничего не угрожает: IgG +, т.е. положительный, а IgM -, т.е. отрицательный. У нее сильный иммунитет к этой болезни. Этот результат считается эталонным, т.е. это норма.
- Есть вероятность заражения при беременности, но болезни нет. Тогда оба показателя со знаком «минус», т.е. в крови нет этих антител. IgG – и IgM -. Женщина до этого не перенесла краснуху, но в данный момент она здорова. Ей необходимо ограничивать свои контакты, чтобы не заразиться. Если пациентка еще не беременна, а только планирует ребенка, стоит подумать о прививке.
- Женщина недавно перенесла краснуху. Тогда анализ крови на антитела будет положительный, т.е. и IgG+ и IgM+. У женщины уже есть иммунитет, который будет препятствовать дальнейшему заражению. Но в ее крови в этот период повышается уровень антител, что не очень хорошо для развития плода. При беременности придется пройти курс лечения, чтобы снизить уровень антител IgM. Если женщина только планирует беременность, ей лучше подождать, пока все придет в норму.
- Беременная болеет. Это самый плохой вариант из всех 4 возможных, когда IgM +, т.е. положительный, а IgG -, т.е. отрицательный. У пациента нет иммунитета к заболеванию, а повышенное количество IgM говорит о том, что заражение краснухой произошло не так давно. Точную цифру назвать сложно, могло пройти всего 3 недели после заражения, а могло и 3 месяца. Что и как делать в такой ситуации, должен решать врач, предварительно проведя дополнительные обследования.
источник
Такое острозаразное вирусное заболевание, как краснуха, чаще всего встречается у детей и протекает в лёгкой форме, не требующей специального лечения. Проблема в том, что наибольшая опасность возникает, когда краснухой заболевает беременная женщина. Дело в том, что вирус этой болезни легко преодолевает защитные барьеры растущего плода и вызывает у него серьёзные нарушения в развитии. Поэтому вакцинация от этого недуга поставлена на государственный уровень во многих странах.
Краснуха — это эпидемическое инфекционное заболевание, которое вызывается вирусом, относящимся к группе тогавирусов. Источником инфекции может быть только заразный человек. Вирус передаётся воздушно-капельным путём, определяется в носовой полости, крови и моче. Проявляет неустойчивость к внешним факторам: погибает при температуре плюс тридцать семь градусов через несколько часов. Особенность заболевания в том, что инфицированный человек заразен примерно в течение недели до появления характерных симптомов и столько же после их исчезновения.
Инкубационный период краснухи длится две-три недели. И лишь затем появляются характерные симптомы:
- Насморк.
- Конъюнктивит.
- Боль в горле.
- Невысокая температура до тридцати восьми градусов (в некоторых случаях может отсутствовать).
- Увеличение лимфоузлов, как правило, в затылочной области.
- Высыпания на коже в пятнистой форме преимущественно в области лица, поясницы, ягодиц, разгибательных поверхностей суставов. Зуд отсутствует. Сыпь проходит через три-семь дней без видимых последствий на коже.
Кожные проявления возникают после остальных симптомов. Причём сыпь распространяется на максимальной площади уже в течение суток. В очень редких случаях (менее 0.1 процента) может развиться кровоточивость или энцефалит. Для заболевших этой инфекцией отсутствует какое-либо специальное лечение, кроме купирования симптоматики, которая вызывает боль и температуру.
Несмотря на относительную лёгкость протекания болезни, Всемирная организация здравоохранения (ВОЗ) совместно с ведомствами большинства стран проводит крупномасштабную вакцинацию от краснухи. Ещё в 1941 году врач из Австралии Н. Грегг обнаружил неблагоприятное влияние краснухи у беременной на плод. Им были описаны наиболее часто встречающиеся аномалии в развитии из-за прямого заражения. Согласно дальнейшим исследованиям было выявлено, что краснушная инфекция воздействует напрямую на клетки эмбриона. Чем меньше срок беременности, тем выше вероятность поражающего действия. Большинство врачей считают, что риск возникновения нарушений в первом триместре приближается к ста процентам. По статистике пятнадцать-двадцать процентов всех пороков внутриутробного развития связаны с инфицированием краснухой. 
Заражение плода происходит после того, как вирус попадает в кровоток и распространяется в околоплодные воды и плаценту. Плацента в дальнейшем становится очагом инфекции для плода. Вирус проникает в клетки эмбриона и изменяет генетическую информацию, которая содержится в рибонуклеиновой кислоте (РНК). РНК наряду с ДНК участвует в кодировании и регуляции генов. В результате действия вируса нарушается клеточный обмен и синтез белков. Вероятность инфицирования плода зависит от его возраста. До восьмой недели заражаются от пятидесяти до восьмидесяти процентов эмбрионов. Во втором триместре вероятность инфицирования будущего ребёнка снижается до десяти-двадцати процентов. На поздних сроках заражение плода происходит достаточно редко.
Последствия влияния краснушечной инфекции на плод проявляются не только дефектами в развитии. Так медицинская статистика показывает, что инфицирование на ранних сроках может привести к гибели эмбриона в двадцати процентах случаев, к спонтанным абортам — от десяти до сорока процентов. К тому же фиксируется смертность ребёнка в период новорождённости из-за пороков сердца, воспалительных инфекций, общего недоразвития. Поэтому заболевание беременной краснухой до шестнадцатой недели, которое подтверждается достоверными клиническими обследованиями, является абсолютным показанием, чтобы прервать беременность.
Возникающие проблемы со здоровьем из-за инфицирования краснушечным вирусом во внутриутробном периоде называются синдромом врождённой краснухи (СВК). СВК характеризуется широким спектром клинических проявлений. В основном врождённая краснуха вызывает у плода так называемую триаду Грегга:
- катаракта, глаукома, микрофтальмия (уменьшенный размер глаза), близорукость;
- сердечные пороки: незаращение артериального протока, перегородки между желудочками, неправильное расположение магистральных артерий, стеноз аорты;
- глухота.
Возникновение эпидемий краснухи зависит от сезона года (весна) и происходит с периодичностью каждые три-четыре года. Согласно статистике, ведущейся с 1978 года, заболеваемость СВК по России изменялась в пределах от ста до четырёхсот больных на сто тысяч населения.
| Срок инфицирования беременной | Нарушения в развитии плода |
| Три-семь недель | Гибель эмбриона, спонтанный аборт |
| Три-шесть недель | Поражения глаз |
| Пять-семь недель | Сердечные пороки |
| Пять-двенадцать недель | Поражения органов слуха |
| Восемь-девять недель | Пороки развития молочных зубов |
Помимо классических патологий, фиксируется целый ряд других аномалий развития:
- поражения центральной нервной системы;
- пороки желудочно-кишечного тракта, мочеполовой системы, системы дыхания;
- значительное уменьшение размеров черепа;
- гепатит;
- расстройства головного мозга;
- волчья пасть;
- пороки опорно-двигательного и вестибулярного аппарата.
Дети с синдромом врождённой краснухи имеют малый вес и рост, значительно запаздывают в развитии. Наиболее частым внешним симптомом этой болезни является тромбоцитопеническая пурпура — повышенная кровоточивость из-за снижения тромбоцитов в крови. Такой признак проявляется у каждого пятого новорождённого с врождённой краснухой. Обычно проходит к концу первого месяца жизни. У большинства новорождённых болезнь протекает бессимптомно. У семидесяти процентов признаки недуга возникают впоследствии. Обычно при краснухе развиваются сразу несколько пороков. Помимо пурпуры, дополнительными клиническими признаками являются следующие симптомы:
- желтуха;
- увеличенная селезёнка;
- менингоэнцефалит;
- запаздывание умственного развития.
По оценкам ВОЗ в России у каждой пятой женщины отсутствует иммунитет к краснухе. Беременной можно меньше волноваться, если она переболела краснухой в детстве или заранее сделала соответствующую прививку. Начальную симптоматику заболевания можно спутать с острой респираторной вирусной инфекцией. Точный диагноз может быть поставлен в результате анализов на наличие в организме антител к вирусу краснухи, которые проводятся в лабораторных условиях.
Диагностика заболевания опирается на наличие или отсутствие двух типов антител: IgM, IgG. Антитела IgM появляются с самого начала инфицирования и пропадают через тридцать-сорок дней. Причём они не возникают у человека, имеющего иммунитет. Антитела IgG начинают вырабатываться в организме после перенесённого заболевания или после проведённой вакцинации.
Если беременная не проходила вакцинацию и до беременности не болела краснухой, то ей рекомендуется обратиться к инфекционисту, который направит на анализы. Обязательно нужно пройти обследование, если беременная находилась в обществе с больным краснухой или у неё появились характерные признаки болезни.
Расшифровку лабораторных данных должен выполнять врач. Наиболее благоприятным результатом будет наличие IgG-антител и отсутствие IgM-антител. В этом случае у беременной имеется иммунитет к краснухе, и беспокоится не о чем. Отрицательным результатом будет уровень IgM-антител выше допустимого. Это означает, что болезнь находится на острой ранней стадии или была перенесена недавно.
| Предварительный диагноз | Рекомендуемые меры | |
| IgM — отрицательно, IgG отрицательно | Беременная женщина здорова, но иммунитет к краснухе отсутствует. | Женщине рекомендуется избегать возможного контакта с заражённым человеком на весь период беременности. |
| IgM — отрицательно, IgG — положительно | Женщина здорова, Имеет сильный иммунитет к тогавирусу. | По поводу заражения краснухой беременной можно не беспокоиться. |
| IgM — положительно, IgG — положительно | Беременная недавно переболела краснухой, но у неё уже выработался иммунитет. | Необходимо дополнительное обследование на предмет инфицирования плода и комплексное лечение, которое направлено на снижение уровня IgM-антител и на нормальное развитие будущего ребёнка. |
| IgM — положительно, IgG — отрицательно | Болезнь находится в острой фазе, иммунитет отсутствует. Причём факт заражения случился от недели до трёх месяцев тому назад. | Требуются дополнительные обследования на наличие пороков развития, комплексная терапия. |
Если женщина планирует стать мамой и при этом сомневается в наличии иммунитета к краснухе, то ей необходимо пройти лабораторные исследования на антитела. Это поможет избежать необратимых последствий при беременности.
| Предварительный диагноз | Рекомендуемые меры | |
| IgM — отрицательно, IgG — отрицательно | Женщина здорова, но иммунитет к краснухе отсутствует. | Женщине рекомендуется сделать прививку задолго до беременности. |
| IgM — отрицательно, IgG — положительно | Женщина здорова, Имеет сильный иммунитет к тогавирусу. | Можно спокойно планировать беременность. |
| IgM — положительно, IgG — положительно | Женщина недавно переболела краснухой, но у неё уже выработался иммунитет. | Необходимо полгода повременить с зачатием ребёнка. Желательно повторить исследования. |
| IgM — положительно, IgG — отрицательно | Болезнь находится в острой фазе, иммунитет отсутствует. | Необходимо минимум полгода после выздоровления воздержаться от зачатия. Проводится симптоматическая терапия. |
Беременной в любом случае следует избегать каких-либо контактов с инфицированными больными. Даже при имеющемся иммунитете имеется небольшой риск заражения краснухой, так как вирус постоянно мутирует и его воздействие меняется. Если у женщины отсутствует иммунитет, то она должна сдать анализ на антитела. При заражении врач-гинеколог назначит дополнительное УЗИ и тройной тест, чтобы определить отклонения в формировании плода. По неблагоприятным показаниям и решению женщины может проводиться процедура амниоцентеза: забора и исследования околоплодных вод для ответа на вопрос о наличии или отсутствии пороков развития. Далее консилиумом врачей и будущей мамой может быть поставлен вопрос о прерывании беременности.
При установлении диагноза на краснушечную инфекцию у беременной проводят симптоматическое лечение:
- Постельный режим.
- Обильное питьё.
- Приём мультивитаминных препаратов.
- Парацетамол, Ибупрофен при температуре и болях.
Если болезнь возникла до шестнадцатой недели, то врачи будут рекомендовать прервать беременность. Если женщина отказывается, то ей вводят большие дозы противокраснушного иммуноглобулина. Если заражение плода произошло после двадцатой недели, то методы и подходы терапии подбираются индивидуально. В случае сохранения беременности может быть проведена специфическая профилактика IgG-антителами.
Единственным способом избежать последствий инфицирования краснухой является профилактическая вакцинация. Она проводится в России на государственном уровне с 1998 года путём введения специального краснушечного вируса. Первую прививку делают всем детям в годовалом возрасте. Ревакцинацию проводят в шесть-семь лет. Девочкам-подросткам в тринадцать-четырнадцать лет ещё раз делают подобную прививку. Осложнения после этой процедуры появляются крайне редко. Побочные реакции могут возникать в течение двух недель после введения вакцины:
- Мелкие высыпания.
- Повышение температуры.
- Ринит.
Они являются ответом иммунной системы на введение специфического вируса.
Многие специалисты рекомендуют всем женщинам делать прививку от краснухи перед планированием беременности за три-шесть месяцев. Если у женщины IgG-антитела имеются, но в небольшом количестве, то в случае вакцинации их концентрация повысится. При нормальной плотности IgG-антител прививка никак не повлияет на иммунитет к краснухе. Ну а в случае отсутствия защиты от этой инфекции вакцинация обязательна.
После вакцинации женщина должна избегать наступления беременности в течение 3 месяцев из-за риска развития врожденной краснухи, вызванной вакцинным штаммом. Теоретически он составляет не более 2 %.
Н.Н. Афанасьев
«ВРОЖДЕННАЯ КРАСНУХА»
ВОЗ настоятельно не рекомендует делать прививку во время беременности, так как она может негативно отразиться на формировании плода.
В последние годы популярны разговоры об отказах в проведении обязательной вакцинации, которые основываются на якобы имеющих место серьёзных осложнениях после проведения процедур. Государство предоставляет таким людям возможность выбора. По некоторым данным, около десяти процентов родителей отказываются прививать своих детей. Но нужно понимать, что именно массовые вакцинации на государственном уровне, по данным ВОЗ, сохраняют ежегодно жизнь более чем трём миллионам детей. В России после распада Советского Союза резко увеличилось количество детей больных синдромом врождённой краснухи. Внедрение плановой вакцинации позволило снизить заболеваемость в разных регионах России от пяти до десяти раз. Поэтому соблюдая нормы вакцинации, каждый человек не только сберегает своё здоровье, но и вкладывает свою лепту в здоровье людей в масштабах страны.
Девчонки, я тут увидела в нашей поликлинике объявление, что сейчас всем от 18 до 28 (по моемому) лет делают бесплатную прививку от краснухи. Так почему бы не сделать ее перед беременностью?? К моему сожалению, я не знала о существовании таких прививок для взрослых и поэтому весь первый триместр дрожала как осиновый лист. А перед второй беременностью хочу сделать эту прививку если антител не обнаружат.
http://forum.forumok.ru/index.php?s=&showtopic=20897&view=findpost&p=1172807
Моя знакомая (11 лет назад) краснухой заболела во время беременности,ребёнок родился глухонемой.
http://forum.forumok.ru/index.php?s=&showtopic=20897&view=findpost&p=1791351
Я поддержать хочу. У меня знакомая переболела краснухой на 23-й неделе беременности. После болезни на УЗИ ей сказали что у ребенка нет мозга и почти силком тянули на аборт. Был жуткий скандал, так как УЗИ — это не повод решать что с ребенком после болезни. ИТОГ: она родила здорового малыша, и вот ему уже 1.5 года, все превосходно. Как потом стало известно от врача, краснуха может нанести вред малышу в утробе матери до 21-й недели. Именно до 21-й недели у него формируются все важные органы. Удачи тебе и дай Бог, чтобы все было хорошо!
http://forum.forumok.ru/index.php?s=&showtopic=20897&view=findpost&p=1793010
Для того чтобы избежать последствий краснухи для беременной и плода, необходимо заранее планировать беременность. В этом случае можно спасти не только качество жизни будущего ребёнка, но и саму его жизнь. Профилактические мероприятия и подходы не являются сложными, нужно только не стесняться обращаться к врачам заранее.
источник
Краснуха во время беременности — это вирусная инфекция, которая может спровоцировать тяжёлые пороки развития плода. Болезнь передаётся от вирусоносителя воздушно-капельным путём. Инкубационный период длится 2 недели, но носитель становится заразным уже через 7 дней.
Не подвержены болезни те, кто в детстве уже переболел этим заболеванием. Из тех, кто не болел краснухой, в максимальной зоне риска находятся сотрудники детских дошкольных и школьных учреждений, те, кто ведёт занятия с детьми в различных секциях, кружках, спортивных школах, и сотрудники лечебных учреждений.
Если есть возможность, то беременной женщине следует избегать детских учреждений, чтобы ограничить степень риска заражения.
Видео: краснуха при беременности
Краснуха и беременность — крайне нежелательное сочетание. У заболевшей женщины наблюдается увеличение лимфоузлов, гипертермия, кашель, конъюнктивит. Через несколько дней после инкубации вирус проявляется в виде мелкой обильной сыпи красного цвета на разных участках кожи — сначала на лице, затем на руках, ногах и остальных частях тела.
Последствия для плода состоят в том, что вирус проходит через плаценту и поражает ткани зародыша. Инфицирование плода проявляется нарушениями в его развитии. В первом триместре беременности это может стать причиной выкидыша.
Среди возможных последствий для малыша:
- пороки развития сердца;
- патологии слуха;
- катаракта;
- нарушение умственного развития.
С каждым следующим триместром вирус становится менее опасным для развития ребёнка. Во 2 триместре риск последствий для ребёнка уменьшается наполовину, и требуются дополнительные анализы для уточнения возможных последствий.
Возбудитель болезни — вирус Rubella рода Rubivirus семейства Togavir >
Симптомы заболевания проявляются в виде:
- увеличения лимфатических узлов;
- конъюнктивита;
- ломоты в суставах;
- кашля;
- лихорадки;
- головной боли;
- обильной сыпи бледно-розового цвета.
Возможно бессимптомное протекание болезни. Также могут наблюдаться все признаки, кроме сыпи. Такая форма протекания называется атипичной, и установить, болен ли человек, можно только по результатам лабораторных анализов.
Диагностируют болезнь по результатам анализа крови на содержание лимфоцитов, моноцитов, нейтрофилов, лейкоцитов, а также анализа крови на наличие антител краснухи IgM, IgG. 
Сразу после заражения иммунная система вырабатывает антитела IgM, а через 3 месяца после попадания вируса вырабатываются антитела IgG, которые должны сохраняться в крови переболевших этой болезнью на протяжении всей жизни.
Краснуха со сроком до 12 недель является абсолютным показанием для прерывания беременности. При сроке от 13 до 28 недель проводятся дополнительные исследования для того, чтобы определить возможность сохранения беременности и установить, не был ли нанесён вред развитию плода.
Если беременность будет сохранена, то лечение проводят иммуноглобулином в объёме 20–30 мл и симптоматической терапией. Специального курса лечения для краснухи при беременности нет.
Для устранения отдельных проявлений жизнедеятельности вируса назначаются спазмолитики, жаропонижающие, противовоспалительные средства.
Для поддержания плода и профилактики плацентарной недостаточности назначаются препараты, нормализующие кровоток. Больной рекомендован постельный режим и полная изоляция, чтобы предотвратить распространение вируса.
Самой полезной мерой профилактики можно назвать исследование анализа крови на наличие антител IgG, которые будут в крови женщины, если она уже болела краснухой в детстве. Для тех, кто не болел, до беременности рекомендована вакцинация — минимум за 3 месяца до предполагаемого зачатия.
Вакцинация противопоказана при:
- любых сроках беременности;
- инфекционных заболеваниях;
- онкозаболеваниях и прохождении лучевой терапии;
- аллергии на компоненты вакцины.
После вакцинации необходимо, чтобы организм успел сформировать иммунитет, поэтому планировать зачатие можно через 3–6 месяцев после прививки. Если же вы переболели краснухой, то планировать беременность после неё можно через 4–6 месяцев.
Уберечься от вирусных заболеваний возможно не всегда. Если вы не знаете, болели ли краснухой, то эту информацию можно уточнить по вашей медицинской карточке.
При отсутствии иммунитета к болезни только вакцинация послужит гарантированным способом противодействия вирусам и бактериям. Это снижает риск заболевания, а в случае попадания вируса в организм иммунная система сможет блокировать его деятельность.
источник
Завтра пойду к инфекционисту.
Просто хотела послушать такие же случаи. Спасибо!
У меня общий отличный, а так находили уреаплазму.
ну видимо раз он хороший то и не стали назначать
Да ну. Там бы такой кипиш навели, если б беоеменная краснухой болела. Это любой дурак знает, что Б с краснухой это аборт без вариантов. Врач бы не стала так спокойно говорить…
Тем более она скащала так невзначай ЕСЛИ НЕ ЛЕНЬ, то пересдай… Так что не накручивай себя. Я б Уже прямо сейчас бы пошла и уточнила про этот результат )))) ( к меня правда полька под окном ).
И еше… Этими вопросами занимается инфекционист. Он смотрит результат, какой титр, наличие антител… Меня так в жк с токсаплазмозом напугали. С инфекционист успокоил меня и сказал, что антител достаточно. То есть это не первичное инфицирование. Так что не переживай раньше времени. Я просто уверена, что все хорошо !!)
Отпишись обязательно потом!
Может у вас на антитела пришел положительный? У меня не раз в ЖК путали. Может вам в школе делали прививку? (нам в школе в 2002 году делали, я даже и не знала, что это за прививка, потом в карточке спустя много лет посмотрела).Если делали, то антитела вполне могут быть положительными. Да и вы бы не пропустили краснуху, сыпь и температуру никто не отменял )))Так что все у вас нормально! Сама жутко боялась краснухи… После краснухи не бывает здоровых детей.
может врач ваша ошиблась? + -это на антитела, т.е. у вас есть имунитет… вы могли и не болеть, а иммунитет есть..
у меня такой же анализ «положительный» был..
вообще краснуха это такая болячка, которая бессимптомно не протекает… вы бы по высыпаниям и температуре бы ее уже увидели.
Первое это говорит о том что прививка дала иммунитет(в вашем случае)
Второе что вы болеете краснухой.краснуха является очень серьезным заболеванием при беременности.вызывает пороки плода медленно но верно.повторить анализ нужно и если повысились показатели значит болеете и вправду.до 30 недель беременности краснуха крайне опасна для плода и несёт различные генетические сбои.но есть исключение.важно не паниковать и пересдать анализ
Если при первом исследовании у вас обнаружили антитела, то это не является показанием к прерыванию беременности. Так как данное исследование необходимо повторить через 2-3 недели, и если уровень антител повысился в 4 раза, то тогда можно точно сказать, что женщина больна, вне зависимости от того, есть ли на теле сыпь или она себя чувствует хорошо.
Не паникуйте раньше времени
Если Вы привиты Вам НИЧЕГО НЕ ГРОЗИТ И РЕБЕНКУ ТОЖЕ. Я не поняла, с чего вообще вопрос идет о краснухе? анализы Торч-инфекций сдавали и антитела IgM обнаружили? IgG есть? авидность есть?
источник
Краснуха (рубелла, немецкая корь) обычно протекает мягко у малышей, однако может иметь серьезные последствия у некоторых групп населения, например у беременных. Поэтому важно во время поставить диагноз. Сегодня вы узнаете, как делать анализ на краснуху беременной и детям, как берется кровь и какие виды диагностики существуют и как их правильно расшифровать.
Лучшим способом защитить малыша в утробе матери это убедиться в том, что сама женщина в положении не восприимчива к вирусу рубеллы. Это может быть связано с двумя причинами:
- Женщина ранее переболела и у нее имеется устойчивый иммунитет,
- Пациентка привита и у нее в организме есть антитела, которые точно не позволят заболеть.
А специальное исследование крови поможет точно узнать есть у вас иммунитет к вирусу или нет. Если вы не уверенны, была у вас вакцинация или нет, обратитесь к лечащему врачу и проведите диагностику.
А вот деткам такие анализы чаще всего не проводят, потому что болезнь протекает очень мягко, а иногда бессимптомно. Но в некоторых случаях важно точно выявить инфекцию, которой заразился кроха:
- Если подозревают у ребенка краснуху, но в диагнозе сомневаются из-за схожих симптомов. Ее можно перепутать с корью, скарлатиной и энтеровирусными инфекциями,
- Если был контакт с больным и ребенок при этом не был привит,
- Если все в порядке, но резко на теле увеличились лимфоузлы. Это может быть связано с вирусом рубеллы.
Инфекция является крайне опасной для женщины в положении и ее развивающегося плода. Наиболее серьезные последствия будут, если мать инфицирована на ранних сроках, особенно в первые 12 недель.
Зараженные краснухой женщины в положении подвергаются риску выкидыша или мертворождения, а их развивающиеся в утробе дети подвергаются риску врожденных дефектов, например, глухота, катаракта, проблемы с сердцем, печенью и селезенкой.
Если беременная заболела краснухой, то все-таки есть шанс, что ребенок в утробе не заразится. Однако, чем более ранний срок беременности, тем меньше шансов на благоприятный исход:
- Если вы заразились в первые 12 недель, вероятность заболеть плоду составляет 90%,
- От 13 до 16 недели вероятность заражения составляет50%,
- После 16 недели вероятность заражения крохи составляет 25%.
Если врачи предполагают внутриутробное инфицирование, то могут назначить анализ крови еще не родившемуся малышу. Для этого кровь берется из пуповины, так же могут использовать околоплодные воды.
На сегодняшний день существует три вида диагностики, каждый из них отличается точностью, способом исследования и скоростью получения результатов. Рассмотрим их подробнее.
Серологическое исследование крови
Позволяет определить есть ли в организме антитела к краснухе. Однако в организме вырабатывается два вида антител: иммуноглобулин М и G. Если выявлен иммуноглобулин G, это говорит о том, что пациент ранее уже болел вирусом и в его организме вырабатываются антитела. А вот если вырабатываются иммуноглобулин М, то это говорит об активном воспалительном процессе в организме и говорит о рубелле.
Точность серологического исследования отличается невысокой точностью (75%), а к тому же результаты вы увидите только через несколько дней. Поэтому используют его на данный момент все реже и реже.
Для расшифровки результатов используется специальный индекс IgG :
- меньше 0,4 – больной переболел краснухой 3-4 месяца назад,
- от 0,4 до 0,6 – требуется повторный анализ через две недели,
- больше 0,6 –заражения нет.
Иммуноферментный анализ (ИФА)
Более точный, позволяет получить результаты уже на следующий день. При этом при диагностике краснухи можно точно установить наличие или отсутствие антител и их тип. А это в свою очередь позволяет точно установить сроки заражения.
Чтобы расшифровать результаты учитываются уже два вида антител IgG и IgМ. Могут быть следующие результаты:
- IgG- и IgМ- (заражения нет),
- IgG+ и IgМ- (наличие устойчивого иммунитета к вирусу),
- IgG- и IgМ+ (самое начало заболевания),
- IgG+ и IgМ+ (острая стадия болезни).
Полимеразная цепная реакция (ПЦР)
Это самый продвинутый и удобный на сегодняшний момент способ диагностики. Краснуху можно выявить даже на ранней стадии заражения, даже до того, как появились первые симптомы заболевания. Результаты вы получите на следующий день.
При ПРЦ как ни странно самая простая расшифровка анализа: обнаружено или не обнаружено.
Какой метод анализа для диагностики краснухи использовать решает только доктор, зная все тонкости и преимущества того или иного метода.
Для диагностики необходима кровь из вены. Для этого утром нельзя ничего кушать, разрешается только выпить воды. За сутки до сдачи не рекомендуется посещать сауну, есть жирную пищу и исключить физические нагрузки. Так же при приеме каких-либо лекарств необходимо проконсультироваться с врачом

Краснуха во время беременности — это вирусная инфекция, которая может спровоцировать тяжёлые пороки развития плода. Болезнь передаётся от вирусоносителя воздушно-капельным путём. Инкубационный период длится 2 недели, но носитель становится заразным уже через 7 дней.
Не подвержены болезни те, кто в детстве уже переболел этим заболеванием. Из тех, кто не болел краснухой, в максимальной зоне риска находятся сотрудники детских дошкольных и школьных учреждений, те, кто ведёт занятия с детьми в различных секциях, кружках, спортивных школах, и сотрудники лечебных учреждений.
Если есть возможность, то беременной женщине следует избегать детских учреждений, чтобы ограничить степень риска заражения.
Краснуха и беременность — крайне нежелательное сочетание. У заболевшей женщины наблюдается увеличение лимфоузлов, гипертермия, кашель, конъюнктивит. Через несколько дней после инкубации вирус проявляется в виде мелкой обильной сыпи красного цвета на разных участках кожи — сначала на лице, затем на руках, ногах и остальных частях тела.
Последствия для плода состоят в том, что вирус проходит через плаценту и поражает ткани зародыша. Инфицирование плода проявляется нарушениями в его развитии. В первом триместре беременности это может стать причиной выкидыша.
Среди возможных последствий для малыша:
- пороки развития сердца,
- патологии слуха,
- катаракта,
- нарушение умственного развития.
С каждым следующим триместром вирус становится менее опасным для развития ребёнка. Во 2 триместре риск последствий для ребёнка уменьшается наполовину, и требуются дополнительные анализы для уточнения возможных последствий. 
Возбудитель болезни — вирус Rubella рода Rubivirus семейства Togaviridae. В переводе с латыни название вируса обозначает «красный». Передаётся воздушно-капельным путём и через предметы обихода, которыми пользовался больной.
Симптомы заболевания проявляются в виде:
- увеличения лимфатических узлов,
- конъюнктивита,
- ломоты в суставах,
- кашля,
- лихорадки,
- головной боли,
- обильной сыпи бледно-розового цвета.
Возможно бессимптомное протекание болезни. Также могут наблюдаться все признаки, кроме сыпи. Такая форма протекания называется атипичной, и установить, болен ли человек, можно только по результатам лабораторных анализов.
Диагностируют болезнь по результатам анализа крови на содержание лимфоцитов, моноцитов, нейтрофилов, лейкоцитов, а также анализа крови на наличие антител краснухи IgM, IgG. 
Сразу после заражения иммунная система вырабатывает антитела IgM, а через 3 месяца после попадания вируса вырабатываются антитела IgG, которые должны сохраняться в крови переболевших этой болезнью на протяжении всей жизни.
Краснуха со сроком до 12 недель является абсолютным показанием для прерывания беременности. При сроке от 13 до 28 недель проводятся дополнительные исследования для того, чтобы определить возможность сохранения беременности и установить, не был ли нанесён вред развитию плода.
Если беременность будет сохранена, то лечение проводят иммуноглобулином в объёме 20–30 мл и симптоматической терапией. Специального курса лечения для краснухи при беременности нет.
Для устранения отдельных проявлений жизнедеятельности вируса назначаются спазмолитики, жаропонижающие, противовоспалительные средства.
Для поддержания плода и профилактики плацентарной недостаточности назначаются препараты, нормализующие кровоток. Больной рекомендован постельный режим и полная изоляция, чтобы предотвратить распространение вируса.
Самой полезной мерой профилактики можно назвать исследование анализа крови на наличие антител IgG, которые будут в крови женщины, если она уже болела краснухой в детстве. Для тех, кто не болел, до беременности рекомендована вакцинация — минимум за 3 месяца до предполагаемого зачатия.
Вакцинация противопоказана при:
- любых сроках беременности,
- инфекционных заболеваниях,
- онкозаболеваниях и прохождении лучевой терапии,
- аллергии на компоненты вакцины.
После вакцинации необходимо, чтобы организм успел сформировать иммунитет, поэтому планировать зачатие можно через 3–6 месяцев после прививки. Если же вы переболели краснухой, то планировать беременность после неё можно через 4–6 месяцев.
Уберечься от вирусных заболеваний возможно не всегда. Если вы не знаете, болели ли краснухой, то эту информацию можно уточнить по вашей медицинской карточке.
При отсутствии иммунитета к болезни только вакцинация послужит гарантированным способом противодействия вирусам и бактериям. Это снижает риск заболевания, а в случае попадания вируса в организм иммунная система сможет блокировать его деятельность.
Опубликовал: admin в Здоровье ребенка 28.12.2017 0 209 Просмотров
Краснуха проявляется как острое инфекционное заболевание, вызванное вирусом Rubivirus. Дерматотропное заболевание сопровождается определенными симптомами в виде лихорадки с розеолезными и папулезными высыпаниями на теле, а также увеличением лимфатических узлов на определенных участках тела.
Раннее диагностирование краснухи при визуальном осмотре или по результатам анализов, имеет важную роль, так как может повлиять на своевременное предупреждение осложнений. Особо важным фактором выявления признаков инфекции являются показания лабораторных исследований крови на антитела у молодых женщин. Ведь возбудитель краснухи очень опасен для развивающегося ребенка в утробе матери.
Вирус краснухи имеет собственную РНК и нейраминидазу, что является отличием от прочих типов вирусных агентов. Возбудитель инфекции уязвим в открытой среде, но сохраняет жизнеспособность при низких температурах. Также достаточно быстро погибает при сильном нагреве окружающей среды. Для данного микроорганизма плацента не составляет абсолютной преграды, поэтому он достаточно легко проникает в клетки плода при первичном инфицировании беременной.
Процесс заражения человека происходит нескольким способами:
- горизонтальным – при воздушно-капельной передаче в очаге поражения,
- вертикальным – внутриутробно от матери к ребенку,
- при контакте слизистых оболочек.
Получить заражение можно от больного человека, который является носителем инфекции, а также через предметы личного пользования. Инкубационный период развития вируса составляет от 2 до 3 недель, причем заболевший человек становится источником заражения за 5-7 дней до первых симптомов краснухи.
Группу риска среди населения составляют непривитые дети и взрослые, а также беременные женщины, так как существует высокий риск поражения плода. Малыши болеют чаще взрослых, и инфекция у них имеет среднюю или легкую форму. У подростков и людей постарше заболевание краснухой чревато серьезными болезненными последствиями, среди которых наблюдаются вирусные поражения внутренних органов с развитием:
- менингоэнцефалита,
- пневмонии, полиартрита,
- нарушения дыхательной деятельности и сердцебиения,
- хронического полиаденита.
У девушек в результате краснухи могут проявляться недомогания в виде артралгии, артрита. У юношей иногда течение краснухи проходит с развитием тесталгии. Внутриутробное заражение плода может привести к преждевременным родам или к развитию патологий, например, врожденной глухоте. Поэтому очень важно сделать анализ на краснуху на этапе планирования беременности, либо уже при первых признаках заболевания.
Влияние возбудителя краснухи на развивающийся организм еще не родившегося ребенка носит патогенетический характер. В результате заражения девушки во время беременности (на сроке до 10 недель) у малыша могут возникнуть опасные для жизни изменения, а при более позднем поражении вирус вызывает нарушения в работе центральной нервной системы с развитием энцефалита.
Продромальный период инфекционного заболевания чаще всего имеет стертый характер, и может длиться 3-4 дня. У детей раннего возраста с хорошим иммунитетом краснуха протекает достаточно легко без продромальных явлений, которые связаны с переходом болезни в острый период. В это время происходит появление основных признаков заболевания:
- головная боль,
- полиаденит (на участках шеи и затылка),
- умеренная лихорадка (до 38-39 градусов по Цельсию),
- мышечная и суставная слабость,
- кашель, першение в горле,
- слезотечение и конъюнктивит,
- розеолезные энантемы на мягком и твердом небе ротовой полости,
- заложенность носа,
- пятнистые высыпания.
Сыпь в виде небольших розовых пятен появляется на 2-3 сутки. Вначале болезни элементы сыпи возникают за ушами и на волосистой части головы, затем плавно переходят на спину, бока, ягодицы и конечности, особенно в местах сгибов.
При тяжелом течении краснухи сыпь выглядит как небольшие папулы. Очаги высыпаний сохраняются 3-4 дня, а затем исчезают, не оставляя следов на коже. Полиаденит, как показали анализы на краснуху, сохраняется на протяжении всего периода выздоровления. Излечение проходит успешно, за исключением тяжелого течения заболевания и врожденного характера вирусной инфекции.
Диагностика проводится на основании показаний больного, анамнестических сведений, результатов лабораторных исследований. Дифференциальное изучение анализов проводятся, чтобы отличить краснуху от других инфекционных заболеваний – кори, скарлатины, аллергии.
Самым главным критерием для определения причины болезненного состояния, выступает наличие в крови антител к вирусу краснухи Rubella (Igg и Igm), для этого проводится иммуноферментный анализ (ИФА). Исследование сыворотки крови проводят в остром периоде, в первые дни проявления симптоматики и спустя 1-2 недели для подтверждения диагноза. Отрицательный результат анализа ИФА означает отсутствие вируса краснухи в крови или его малое количество, что характерно для первого этапа заболевания. Положительный результат из лаборатории означает полное инфицирование организма вирусом краснухи.
Иммуноглобулины Igm появляются в течение первых дней заболевания и сохраняются в крови несколько месяцев после выздоровления. Антитела Igg появляются в сыворотке позднее и остаются в крови на всю жизнь. Высокие показатели Igg в крови говорят о том, что человек перенес инфекцию. В то же время низкий уровень Igg показывает, что человек никогда не болел краснухой.
Дополнительными анализами для постановки или уточнения диагноза на краснуху являются:
- общий анализ крови на лимфоцитоз, плазму, лейкопению, нейтропению,
- серологический анализ – РИФ, РСК, ТРГА, РН, с помощью которого определяют увеличение антител в крови, например, в 4 и более раз,
- исследование ликвора и крови методом ПЦР (полимеразная цепная реакция) для выявления РНК Rubella вируса.
Исследование мочи и кала происходит редко и только в случае врожденной краснухи, так как возбудитель только в этом случае способен выделяться с мочой и с калом. Для сдачи анализов на краснуху не нужна специальная подготовка, больному лишь требуется исключить употребление сладостей и жирной пищи за несколько часов перед процедурой.
Для лечения детей проводится симптоматическая и поддерживающая терапия, при которой назначают прием жаропонижающих средств. Также рекомендована сбалансированная диета с введением витаминных комплексов. При выявлении осложнений у инфицированного краснухой ребенка, потребуется срочная госпитализация.
Внимательно ознакомьтесь с осложнениями, которые вызывает краснуха при беременности, расшифровка анализа и последующие действия, правила сбора и вероятность поражения плода.
Анализ на краснуху при беременности обязателен как при постановке на учет, так и на ранних сроках, при контакте с заболевшим. В 98 % заболевание передается от матери плоду. Из-за высокой степени инфицирования болезнь — серьезная угроза для будущего малыша. Она входит в TORCH-инфекции, угрожающие жизни плода, чреватые уродствами и прерыванием беременности.
Если беременная заболела на сроке:
- до 11 недель — 90 %, что плод поражен,
- на 11-12-й — 30 %,
- на 13-14-й — 20 %,
- на 15-16-й — 10 %,
- более 16 — 5 %.
В 90 % случаев болезнь протекает без симптомов, маскируясь под ОРЗ, и диагноз должен быть основан на результатах анализов.
Исследование на краснуху при беременности назначает акушер-гинеколог. Кровь берут из вены, процедура проводится утром натощак.
Возбудителя определяют с помощью иммуноферментного анализа (ИФА), выявляющего антитела IgM и IgG к вирусу, и смотрят авидность — способность к нейтрализации микроорганизма.
IgM и IgG (+) — острая форма, середина и конец болезни, беременная была заражена 6-24 недели назад, повтор через 2 недели или ПЦР крови.
IgM и IgG (-) — краснухи и иммунитета нет, если анализ сдан в первом триместре, повтор во втором не позже 20 недели.
IgM(-), IgG(+) — пожизненный иммунитет, или введена вакцина — пятилетний иммунитет, вирус краснухи не страшен, анализ не повторяют.
IgM(+), IgG(-) — острое начало болезни, беременная была заражена 6-8 недель назад, повтор через 2 недели или ПЦР крови.
- ≥70 — высокая, заражению более пяти месяцев,
- ≤50 — низкая, заражению до трех месяцев, проводят ПЦР крови,
- 51-69 — недостоверно, повтор через 14 дней.
Подтверждает диагноз ПЦР крови с анализом ДНК и РНК вируса.
Краснуха во время беременности чревата следующими патологиями у плода:
- до трех месяцев — патологии сердца, нервной системы, слуха, зрения,
- 2-й и 3-й триместр — может отставать в физическом развитии и росте,
- 9-й месяц — ребенок может родиться с признаками краснухи.
Прерывают беременность лишь в первом триместре, в остальных двух — лечат.
- ≥70 — высокая, заражению более пяти месяцев,
- ≤50 — низкая, заражению до трех месяцев, проводят ПЦР крови,
- 51-69 — недостоверно, повтор через 14 дней.
Подтверждает диагноз ПЦР крови с анализом ДНК и РНК вируса.
Краснуха во время беременности чревата следующими патологиями у плода:
- до трех месяцев — патологии сердца, нервной системы, слуха, зрения,
- 2-й и 3-й триместр — может отставать в физическом развитии и росте,
- 9-й месяц — ребенок может родиться с признаками краснухи.
Прерывают беременность лишь в первом триместре, в остальных двух — лечат.
источник