У многих вызывает душевный трепет задержка менструации – беременность является самым лучшим (а в этой статье мы будем говорить только об этой стороне вопроса) побочным действием такого «нарушения цикла».
В статье мы рассмотрим самые распространенные виды анализов, которые сдаются во время беременности, поговорим о некоторых патологиях, возникающих как до беременности, так и во время нее.
Не секрет, что для того, чтобы беременность прошла хорошо, без осложнений для матери и ребенка, необходимо сдавать разные анализы, контролировать свое состояние, наблюдаться у специалиста.
Скрининг во время беременности – это анализ, который назначают женщинам в первые два триместра. Проводят скрининг для выявления серьезных врожденных пороков ребенка: синдромов Эдвардса и Дауна, патологий развития нервной трубки.
Первый скрининг при беременности проводят на сроке 11-13 недель: исследуют венозную кровь беременной женщины и обследуют плод на УЗИ. Благодаря этому анализу можно увидеть расположение рук и ног ребенка, изучить его телосложение, сердце, кровеносную систему.
С помощью первого скрининга при беременности определяют также уровень белков РАРР-А и ХГ. При беременности эти два показателя – ассоциированный с беременностью протеин А и хорионический гонадотропин дают возможность выявить отклонения уже на таком раннем сроке.
Второй скрининг при беременности проводят на 16-18 неделях беременности. Выявляют с помощью анализа уровень трех гормонов: свободный эстриол, АФП и хорионический гонадотропин. При беременности эти показатели дают возможность выявить патологии развития плаценты, хромосомные нарушения плода, наличие синдрома Дауна, врожденных пороков в развитии, угрозу смерти плода.
Однозначно трактовать результаты первого и второго скринингов при беременности нельзя. Всегда следует помнить, что результаты анализов указывают всего лишь на вероятность развития тех или иных патологий. Кроме этого, следует учитывать, что отклонения от нормы могут быть связаны с несвоевременной сдачей крови на анализ или приемом гормонов. Трактовать результаты анализов может только специалист (в лучшем случае, не один), который при необходимости назначит дообследование.
ПЦР – это метод исследования крови при помощи полимеразно-цепной реакции. У многих беременных женщин направление на такой анализ вызывает недоумение, т.к. чаще всего его назначают еще до беременности. Но, тем не менее, ПЦР во время беременности важен, поскольку дает возможность выявить ряд скрытых инфекций и вовремя назначить лечение – на сроке до 20 недель многие антибиотики еще можно принимать. Чаще всего беременным женщинам назначают ПЦР анализ на микоплазму, хламидии, цитомегаловирус, уреаплазму.
Гемостазом называют систему коагуляции и свертывания крови. Гемостаз при беременности меняется, что вызвано изменением гормонального фона и тем, что в плаценте и матке появляется еще один круг кровообращения. Повышенная свертываемость крови, которая появляется из-за нарушения системы гемостаза, может вызвать развитие тромбогеморрагического синдрома, и, как следствие, замирание беременности, гибель плода. А разжижение крови сверх нормы может стать причиной сильного кровотечения во время родов.
Гемостазиограмма при беременности (исследование крови) делается для того, чтобы вовремя выявить и предупредить указанные выше проблемы. Если есть основания, гемостазиограмма при беременности делается несколько раз.
Обязательно гемостазиограмма при беременности делается в таких случаях:
- если у женщины раньше была диагностирована замершая беременность, или было несколько выкидышей;
- если у беременной женщины повышено давление, есть отеки на ногах, руках, проявления гестоза (осложнение, возникающее при беременности, характеризующееся нарушением кровотока, сосудов, других жизненно важных органов);
- если анализ мочи показал наличие в ней белка;
- если у беременной женщины обнаружены гипертонус матки и угроза прерывания беременности.
Есть такие отклонения, при которых наступление беременности возможно только при помощи искусственного оплодотворения, методами ИКСИ или ЭКО или после лечения мужчины-партнера – азооспермия и тератозооспермия.
Естественным путем беременность при азооспермии наступить не может, поскольку при этом заболевании у мужчины в сперме не обнаруживаются сперматозоиды. Беременность может наступить после оплодотворения донорскими сперматозоидами или все же сперматозоидами мужчины, у которого обнаружена азооспермия – после прохождения лечения. И в первом, и во втором случае приходится использовать метод искусственного оплодотворения.
Тератозооспермия и беременность. Такое заболевание у мужчины-партнера также требует лечения, т.к. в его сперме обнаруживаются патологические формы сперматозоидов (больше 50%). Если мужчина не пройдет лечение, и оплодотворение все-таки произойдет, высока вероятность выкидыша.
Существуют и другие патологии спермы, из-за которых возможно бесплодие – олигоспермия и астенозооспермия. Во многих случаях хороший результат при этих заболеваниях дал препарат Спеман. Беременность, судя по многочисленным отзывам от женщин, наступала уже через 2-3 месяца приема препарата мужчиной-партнером. Улучшения показателей спермы наблюдались уже через полтора месяца приема лекарства Спеман. Беременность в этом случае все равно рекомендовали отложить еще как минимум на полтора месяца.
Почему помогает Спеман? Беременность наступает благодаря улучшению подвижности сперматозоидов, уменьшению вязкости спермы и улучшению сперматогенеза.
Эктопическая беременность – такая, при которой оплодотворенная яйцеклетка прикрепляется не в эндометрии матки, а в маточной трубе, брюшине, яичнике, шейке матки. Последствия, которые влечет за собой эктопическая беременность – разрыв органа, в котором прикрепился эмбрион, кровотечение.
Диагностируется эктопическая беременность тяжело, т.к. все характерные для нормальной беременности симптомы наблюдаются и в этом случае: тошнота, болезненность груди, задержка менструации. Беременность внематочную начинают подозревать, если беременная женщина жалуется на боли в области живота, таза, нижней части спины. Признаком патологии может быть и менструация при беременности.
Окончательно определяется эктопическая беременность после анализа крови и пункции прямокишечно-маточного углубления.
Лечение эктопической беременности может быть медикаментозным – используют препарат Метотрексат, под действием которого оплодотворенная яйцеклетка рассасывается, или хирургическим.
Менструация при беременности, о которой мы уже упомянули – отклонение, которое может говорить не только об эктопической беременности. Известно много случаев, когда обошлась без последствий менструация при беременности – нередко из-за этого женщина узнавала о своей беременности только на 2-4 месяцах, но игнорировать эту патологию нельзя, т.к. она может сказаться на более поздних сроках. Менструация при беременности может указывать на нарушения гормонального фона, на отслойку плаценты и на угрозу выкидыша, а значит, требует безотлагательного лечения.
Аденомиоз и беременность. Аденомиоз – это врастание эндометрия матки в ее стенки. Эндометрий имеет большое значение для репродуктивного здоровья женщины, поскольку именно в эту ткань внедряется оплодотворенная яйцеклетка. От состояния эндометрия напрямую зависит течение беременности.
Нельзя сказать, что аденомиоз и беременность – два взаимоисключающих понятия. Заболевание может стать причиной бесплодия, но прогноз у него хороший, т.к. аденомиозу не свойственно переходить в злокачественную форму. Кроме этого, известны случаи, когда беременность наступала и при аденомиозе. В этом случае есть вероятность срыва беременности, поэтому женщина должна находиться под контролем наблюдающего врача. Зафиксированы и такие случаи, когда беременность, благодаря тому, что менструации прекратились (соответственно, перестал разрастаться эндометрий), приводила к тому, что течение аденомиоза улучшалось. В некоторых случаях заболевание благодаря беременности исчезало полностью.
АФС и беременность. АФС – это антифосфолипидный синдром, при котором в сосудах плаценты образуются тромбы. Последствия заболевания – отслойка плаценты, задержка развития плода и его гибель, гестоз. Положение может спасти только своевременное врачебное вмешательство. Женщинам с АФС при беременности могут назначить Вобэнзим, Аспирин кардио, Тромбо АСС.
Гирсутизм и беременность. Гирсутизм или избыточное оволосение – это проявление нарушения гипофизарной функции, работы яичников, надпочечников, гормонального всплеска. Гирсутизм при беременности возникает часто – из-за неустойчивого гормонального фона.
Если же гирсутизм является внешним проявлением чрезмерной андрогенной активности, у женщины могут быть проблемы с наступлением беременности. В этих случаях для коррекции гормонального фона и лечения бесплодия могут назначить Климен – эстрогенно-гестагенный препарат.
Фиброаденома и беременность. Фиброаденома – это опухоль груди доброкачественного характера. Заболевание не является противопоказанием или препятствием к беременности, хотя лучше планировать ее уже тогда, когда будет решен вопрос с фиброаденомой – будет проведена биопсия и, при необходимости, операция по удалению уплотнений. Особенно рекомендуется такая операция тем, кто планирует оплодотворение по методу ЭКО – из-за гиперстимуляции яичников опухоль может увеличиться. После операции по удалению фиброаденомы беременность можно планировать уже через одну или две недели.
Фолликулы при беременности. Многие после получения результатов УЗИ задаются вопросом, могут ли созревать фолликулы во время беременности. У беременной женщины, у которой наступила овуляция, и произошло оплодотворение яйцеклетки, фолликулы созревать не могут, это обусловлено физиологией.
И в завершение немного о лекарствах, которые часто назначают беременным женщинам. Существует миф о том, что комплекс Аевит при беременности полезен и необходим. Это не так, хотя сами по себе оба витамина А и Е, которые входят в состав препарата нужны человеку, поскольку принимают участие в обменных процессах, хорошо сказываются на состоянии кожи, слизистых, зрении. Просто следует учитывать, что лечебные, а не профилактические дозы витаминов содержатся в Аевите. Во время беременности из-за ухудшения кровообращения может возникнуть передозировка витаминов, что чревато отклонениями в развитии плода (витамин А обладает тератогенным свойством), головными болями, проблемами с почками, кровоточивостью слизистых рта, ухудшением четкости зрения, болями в животе, слабостью, головокружениями, появлением тромбофлебитов. Просто запомните, что назначать витамины беременной женщине может только врач и только по важным жизненным показаниям.
Второй препарат, который назначают при беременности, не так опасен – это Магне, который содержит микроэлемент магний. Судя по отзывам, не одной женщине помог Магне. Беременность с угрозой срыва, судороги в мышцах, повышенный тонус матки – все это показания для назначения и приема Магне. Беременность – это как раз то состояние, при котором женщина очень нуждается в магнии. Дефицит микроэлемента выражается повышенной нервозностью, тревожностью, изменениями мышечного тонуса (спазмы мышц, судороги), болями в низу живота, которые могут свидетельствовать о гипертонусе матки.
Даже если женщина обнаружит у себя все эти симптомы, нельзя самостоятельно назначать и принимать Магне. Беременность все же требует повышенного внимания к себе, поэтому даже если подобные симптомы возникают, препарат желательно начать принимать только после анализа крови на содержание магния. Также учтите, что магний лучше усваивается, если принимать его одновременно с витамином В6.
источник
Генетические анализы при беременности – достоверный способ оценить риски хромосомных и других аномалий плода на небольших сроках. Для этого современная гинекология располагает несколькими безопасными и показательными методиками инвазивного и неинвазивного характера.
Все беременные женщины, вовремя ставшие на учёт в женскую консультацию, обязательно на 12 неделе (конец первого – начало второго триместра) направляются на скриниг-тест для выявление у плода.
Необходимые для сдачи анализы:
- синдромов Дауна;
- врожденных патологий внутренних органов;
- синдрома Эдвардса;
- грубого дефекта нервной трубки;
- физических аномалий развития;
- синдромов Патау;
- синдромов Тернера и Корнелии де Ланге.
При обнаружении каких-либо отклонений или подозрении на них проводится ряд дополнительных анализов и исследований инвазивного характера, только они могут с высокой степенью вероятности подтверждать или опровергать тот или иной диагноз.
Специалисты выделяют несколько основных причин, по которым женщины в период беременности могут оказаться в группе риска. Самопроизвольному прерыванию беременности, развитию внутриутробных аномалий и хромосомных мутаций у плода чаще всего подвержены определенные категории девушек.
Необходимые скрининги:
- Первый обязательный скрининг проводится в 10-13 недель, включает УЗИ плода и «двойной» тест крови.
- Второй обязательный скрининг назначается в 18-20 недель, состоит из УЗИ и «тройного» теста крови.
Ультразвуковое исследование – безопасный и достоверный метод, позволяющий отслеживать развитие плода и состояние репродуктивной системы матери.
За весь период наблюдения беременной женщины плановое УЗИ плода проводится трижды в строго установленные сроки.
Плановые УЗИ:
- УЗИ на сроке 10-14 недель. Нацелено на выявление серьезных нарушений нервной системы и хромосомных отклонений, для этого специалист замеряет толщину воротникового пространства и размер кости носа, а также проводится фетометрия плода (оценка различных физиологических параметров).
- УЗИ в 18-20 недель. Специалист выполняет замеры длины тела, оценивает строение позвоночника и симметричность лица, проверяет внутренние органы будущего малыша. Кроме этого, врач должен обратить внимание на состояние репродуктивных органов матери и их готовность к дальнейшему вынашиванию и рождению ребенка.
- УЗИ в 30-32 недели. Оценивается общее состояние плода, спинной и головной мозг, сформированность всех жизненно важных органов и систем. Отдельное внимание уделяется состоянию матки и плаценты, количеству околоплодных вод, проверяется кровоток.
Анализ на генетику при беременности включает «тройной» тест, который назначается во втором триместре (16-18 недель).
Производится забор крови из вены и её исследование на такие маркеры:
- уровень ХГЧ;
- АФП (белок, вырабатываемый печенью будущего ребенка);
- уровень свободного эстриола.
Полученные данные позволяют оценить риск рождения ребенка с генетическими аномалиями, но эта информация не является точным диагнозом.
Она лишь дает информацию врачу для прогнозирования возможных рисков и планирования индивидуального ведения беременности.
Инвазивные методики не являются обязательными для всех беременных женщин, они назначаются индивидуально в случае, если результаты планового скрининга указывают на высокую вероятность хромосомных аномалий у плода.
К инвазивным методикам определения генетических заболеваний плода у беременных женщин относятся:
- амниоцентнез (лабораторное исследование околоплодных вод);
- биопсия хориона (анализ клеток хориона);
- плацентоцентнез (исследование плаценты);
- кордоцентнез (анализ пуповинной крови).
Биопсия хориона – современный метод пренатальной диагностики, который проводится путем забора и исследования эмбриональных тканей (ворсинчатой внешней оболочки). С помощью полученных данных возможно выявление с большой степенью достоверности порядка 3800 заболеваний, к числу которых относятся хромосомные отклонения (синдромы Патау, Дауна, Эдвардса и др.).
Показаниями к проведению биопсии хориона являются:
- генетические и хромосомные аномалии плода во время предыдущих беременностей у женщины;
- наследственные заболевания в семье;
- выявленные риски хромосомных аномалий по результатам первого обязательного скрининга.
Проведение процедуры возможно в конце первого – начале второго триместра (10-14 недель). Перед взятием материала, участок живота обрабатывают антисептиком, затем выполняют прокол специальной пункционной иглой.
Проходя через брюшную переднюю стенку и матку, игла погружается в хориальную ткань, производится забор клеток. Во время и после окончания процедуры проводится постоянный УЗИ-контроль плода и матки.
Амниоцентез – это анализ околоплодных вод, позволяющий определить пороки развития плода. Материал для исследования (5-30 мл жидкости) добывают с помощью прокола матки и амниотического пузыря через живот специальной иглой. Процедура проводится под постоянным УЗИ-контролем.
Амниоцентез позволяет определить:
- хромосомные отклонения;
- наследственные заболевания обмена веществ;
- аномалии развития нервной ткани и трубки;
- гипоксию плода.
Проведение амниоцентеза безопасно на протяжении первых двух триместров беременности, наиболее благоприятным считается период с 16 по 18 неделю.
Показаниями для проведения анализа являются:
- случаи генетических наследственных заболеваний в семье, в том числе у рожденных ранее детей;
- выявленные риски врожденных заболеваний по результатам УЗИ-скрининга, а также «двойного» и «тройного» теста.
Кроме этого, в индивидуальном порядке анализ может быть назначен в случае приёма беременной препаратов, способных оказывать влияние на плод, а также после перенесенных инфекционных заболеваний.
Генетические анализы при беременности нацелены на поиск определенных маркеров, исходя из показателей которых, специалисты могут судить об имеющихся отклонениях у плода.
«Двойной» тест, проводящийся в первом триместре, определяет возможность развития у плода синдромов Эдвардса и Дауна по двум показателям — бета-ХГЧ и РАРР-А.
Основные показатели:
- Бета-ХГЧ – это белок, вырабатываемый тканями оболочки эмбриона. Повышенный уровень свободной β- субъединицы может свидетельствовать о таком заболевании как синдром Дауна.
- Вторая важная составляющая теста – это уровень РАРР-А, (плазматического протеина А, ассоциированного с беременностью). При пониженном уровне указанного показателя у плода высока вероятность наличия синдрома Эдвадса или Дауна, аномалий нервной трубки, а также может быть симптомом замершей беременности.
При «тройном» тесте оцениваются 3 показателя (НЭ (неконъюгированный эстриол), АФП (альфа-фетопротеин), β-ХГЧ), состоящие в сложной зависимости.
Результаты показывают:
- повышенный уровень ХГЧ при пониженных показателях других составляющих указывает на высокую вероятность синдрома Дауна у ребенка;
- пониженный уровень ХГЧ при нормальных АФП и НЭ может говорить о синдроме Патау;
- пониженное содержание всех трех показателей – синдром Эдвардса;
- повышенный АФП может сигнализировать о серьезных дефектах нервной трубки и задержке внутриутробного развития.
Генетический контроль крови носит прогностический характер, поэтому окончательный диагноз по ним не устанавливается.
На основе среднестатистических данных, достоверность генетических тестов, проводимых во время беременности, оценивается довольно высоко:
- «двойной тест» — 68%;
- «двойной тест» совместно с УЗИ плода – 90%;
- «тройной тест» — 60-70%;
- биопсия хориона – 99%;
- амниоцентез – 99%.
Погрешность данных ультразвукового исследования плода и анализа крови матери обусловлена прогностической направленностью методик и вероятным несоответствием предполагаемой и фактической даты зачатия. В свою очередь, инвазивные методики с большой точностью могут подтвердить или опровергнуть предполагаемый диагноз.
Описание процесса взятия материала для генетических анализов может произвести впечатление болезненности процедуры, однако современное оборудование и методы обезболивания позволяют минимизировать возможное появление неприятных ощущений.
Как проводятся тесты:
- Для проведения «двойного» теста производится стандартный забор крови из вены, поэтому особых болезненных ощущений он не вызывает.
- При проведении забора хориона для биопсии выполняется местное обезболивание, поэтому процедура может доставить лишь небольшие неприятные ощущения.
- Амниоцентез проводится с применением местной анестезии, поэтому считается относительно безболезненным.
Анализ на генетику при беременности требует определенного времени для обработки и получения достоверных результатов.
Сроки получения анализов:
- «Двойной» и «тройной» тесты – 14-20 дней.
- Биопсия хориона: получение результата возможно уже через 3-4 суток, но в некоторых случаях требуется больше времени, т.к. рост клеток в питательной среде происходит с разной скоростью.
- Амниоцентез: результаты исследования можно узнать через 14-20 дней.
Неинвазивные методы диагностики считаются абсолютно безопасными для матери и для будущего ребенка и исключают какие-либо неблагоприятные последствия после их проведения.
Инвазивные исследования имеют некоторые риски, поэтому их не рекомендуется проводить в случае угрозы самопроизвольного выкидыша, при повышенной температуре тела и воспалительных заболеваниях органов репродуктивной системы будущей мамы.
Методы диагностики:
- Биопсия хориона – относительно безопасная процедура, риск выкидыша после проведения процедуры составляет менее 1%.
- Амниоцентез не вызывает каких-либо осложнений у здоровых женщин. Если же беременность изначально протекает с осложнениями, процедура может стать причиной самопроизвольного аборта, отслойки плаценты, раннего отхождения околоплодных вод.
Беременность, в ходе которой происходит остановка развития плода и его гибель, называют замершей. Она может быть вызвана целым рядом причин, в числе которых генетические аномалии плода, несовместимые с жизнью.
Женщинам, столкнувшимся с замершей беременностью, но планирующих рождение детей в дальнейшем, врачи рекомендуют:
- Выявить причину гибели замершего плода путем гистологического анализа тканей для оценки рисков повторения выкидыша при последующих беременностях.
- Пройти генетическое обследование обоим партнерам, с его помощью врачи определяют наличие у пары каких-либо хромосомных отклонений, препятствующих зачатию и благополучному вынашиванию плода.
На основании полученных данных врач подбирает адекватное лечение, следование которому обеспечит успешное зачатие с высокими шансами рождения здорового ребенка. В случае, если генетический анализ выявит хромосомные аномалии у кого-либо из родителей, препятствующие благополучной беременности, рождение ребенка будет возможно с помощью современных репродуктивных технологий.
Обязательные скрининг-тесты и плановые УЗИ плода проводятся бесплатно по направлению от участкового гинеколога. При соответствующих показаниях другие исследования также могут быть проведены по квоте.
В частных медицинских учреждениях стоимость генетических анализов может значительно отличаться, она зависит от региона и ценовой политики каждой конкретной клиники.
Усредненные данные выглядят следующим образом:
- скрининг 1 триместра беременности – от 1500 р.;
- «тройной» тест – от 1500 р.;
- биопсия хориона – 5000 – 30000 р.;
- амниоцентез – 4500 – 8000 р.
Врачи сходятся во мнении, что современная методика проведения генетических анализов является настоящим достижением в области пренатальной диагностики и обладает многими преимуществами.
Основные преимущества:
- на этапе планирования минимизирует риск возникновения выкидыша, а также последующего рождения детей с серьезными генетическими заболеваниями;
- позволяет на небольших сроках беременности диагностировать возможные отклонения развития плода и наметить индивидуальный план ведения беременности;
- своевременно обнаруживает необходимость дополнительных исследований и других медицинских вмешательств;
- благоприятные результаты и прогнозы обеспечивают женщине спокойствие во время ожидания малыша, в обратном случае морально готовят к возможным исходам.
Доктора обращают внимание и на то, что генетические анализы при беременности должны проводиться и расшифровываться только квалифицированными специалистами, в этом случае они будут максимально безопасны и информативны.
Ранняя диагностика генетических заболеваний плода:
Как сдавать общий анализ крови:
Очень полезная статья, изначально, когда врач назначил эти анализы, да еще и в конкретной лаборатории, думала что просто выкатка денег. Но теперь понимаю, что лучше все сдать и спокойно готовится к родам. Проблем ни у меня ни у мужа в роду никогда не было, но, как говориться, береженого Бог бережет. Очень познавательно, спасибо.
Поверьте цена, далеко не главное. Лично в моем случае так и произошло. Тоже денег жалко было, но мой врач сказал если перефразировать «Хочешь и безопасно и точно, это неинвазивка». Посоветовал Генетико в числе прочего. Цена по сути везде одинаковая будет. А вот результат там всегда гарантированно точный.
источник
Консультацию у генетиков предпочитают получать не многие родители. В основном, данный вид обследования проходят те супруги, которые не подвергались комплексному осмотру организма непосоедственно до зачатия. Генетический анализ необходим для того, чтобы исключить возможные заболевания у развивающегося плода. Данный вид обследования относят к наиболее информативным и важным. Врачи настоятельно рекомендуют прибегнуть к его помощи абсолютно всем будущим родителям.
Каждый родитель хочет быть уверенным в том, что его будущий малыш растет и развивается в животике мамы полноценно. Под воздействием многих факторов во время беременности женщина может обнаружить некоторые угрозы для здоровья и жизни плода. Для подтверждения тех или иных аномали, либо же для их опровержения, женщине необходимо посетить специалиста.
Вообще, каждая вставшая на учет по беременности в медицинское учреждение будущая мамочка, должна проходить в обязательном порядке скриниг-тест. Это исследование помогает выявить такие аномалии у зародыша, как:
- синдром Дауна;
- патологии внутренних органов врожденного характера;
- синдром Эдвардса;
- грубый дефект нервной трубки;
- аномалии развития физического плана;
- синдром Патау и многие другие.
Важно! Генетический анализ, проведенный еще в момент планирования беременности, позволяет избежать ряд серьезных проблем со здоровьем и правильным развитием ребенка.
Обязательному проведению скриниг-теста подвергаются следующие категории женщин:
- девушки, забеременевшие ранее 15-летнего возраста;
- женщины, планирующие зачатие в более старшем возрасте (после 40 лет);
- недостаток веса (менее 40 кг) и роста (менее 150 см);
- избыточная масса тела будущей матери;
- имеющиеся у женщины патологии репродуктивных органов;
- сахарный диабет, гипертония, болезни внутренних органов и сердечная недостаточность;
- имеющиеся в роду случаи генетических нарушений;
- многоплодная настоящая беременность или неудачные подобные роды в прошлом;
- заболевания инфекционного характера;
- алкогольная зависимость и табакокурение.
Неинвазивными методами исследования на отклонения у плода относят:
- Пренатальный скрининг. Включает в себя комплекс диагностических мер (анализ крови и УЗИ). Проводится на начале второго триместра для выявления отклонений развития плода и врожденных пороков у него. Также по результатам данного анализа четко видны хромосомные отклонения. Скрининг проводится два раза. Первый обязательный анализ назначают на 10 -13 неделе беременности. Сюда входит двойной тест крови и УЗИ зародыша.
- УЗИ. Проводится в обязательном порядке трижды за всю беременность женщины. Это наиболее достоверный, и к тому же безопасный метод, который позволяет отслеживать состояние репродуктивной системы будущей мамы и наблюдать правильность развития ее плода. Плановые УЗИ проводятся на сроках 10 — 14, 18 — 20 и 30 — 32 недель. Первый УЗИ способен выявить серьезные нарушения нервной системы и отклонения в хромосомном ряде. Вторая процедура показывает симметричность лица и строение позвоночника. Последний УЗИ показывает общее состояние плода, выявляет возможные отклонения в спинном, головном мозге. Пристальное внимание уделяется рассмотрению плаценты и матки, а также объему околоплодных вод.
- Биохимический или тройной тест. Врачами он назначается во втором триместре, примерно на 16 — 18 неделе. Биохимический тест представляет собой исследование на маркеры следующего порядка: уровень ХГЧ, АФП и уровень свободного эстриола. После сдачи крови из вены проводится расшифровка полученной информации, которая говорит о степени риска рождения генитически аномального ребенка.
Справка! Определение уровня ХГЧ и бета-субъединицы ХГЧ назначается при нормальном ходе течения беременности. Его проводят на раннем сроке каждые три дня. На 9 недели содержание гормона заметно снижается и тест считается неинформативным.
источник
Автор статьи — Созинова А.В., практикующий врач акушер-гинеколог. Стаж по специальности с 2001 года.
При постановке на учет по беременности за женщиной ведется тщательное наблюдение, во время которого оценивается течение беременности, риск возможных осложнений и вероятность их появления, рост и развитие плода, и, безусловно, состояние самой будущей мамы. Для этого беременная проходит обязательное обследование, которое включает достаточно широкий список лабораторных исследований.
Согласно приказу Минздрава РФ № 572 от 1 ноября 2012 года, базовый спектр обследования беременных женщин включает:
1 триместр (с момента оплодотворения до 14 недель)
- общий анализ мочи и крови;
- группа крови и резус-фактор (при отрицательном резусе кровь на группу и резус-фактор сдает и муж);
- биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, печеночные ферменты (АСТ, АЛТ), общий билирубин, прямой билирубин, общий холестерин);
- коагулограмма или свертываемость крови (фибриноген, тромбоциты, агрегация тромбоцитов, время свертываемости, время кровотечения, протромбиновый индекс, АЧТВ – активированное частичное тромбопластиновое время);
- кровь на сифилис (реакция RW);
- кровь на ВИЧ-инфекцию и вирусные гепатиты (В и С);
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококки) и цитологическое исследование;
- обследование на половые инфекции (по показаниям): хламидиоз, уреаплазмоз и прочие;
- двойной тест (в сроке 11-14 недель): определение плазменного протеина А (РАРР-А) и бета-ХГЧ для исключения тяжелых пороков развития (синдром Дауна, синдром Эдвардса);
- кровь на краснуху и токсоплазмоз (выявление антител типа М и G).
2 триместр (с 14 по 28 неделю)
- общий анализ мочи при каждой явке;
- общий анализ крови перед выходом в декрет (30 недель);
- коагулограмма по показаниям;
- биохимический анализ крови перед декретом;
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококк), цитологический мазок по показаниям;
- кровь на ВИЧ-инфекцию и вирусные гепатиты, сифилис перед декретом;
- кровь на антитела, ПЦР мочи, отделяемого влагалища на краснуху, цитомегаловирус и токсоплазмоз;
- тройной тест: бета-ХГ, эстриол и альфафетопротеини (АФП) в 16-18 недель.
- общий анализ мочи при каждой явке;
- общий анализ крови в 30 и 36 недель;
- мазок на гонококки и грибы в 30 и 36 недель;
- кровь на сифилис, ВИЧ-инфекцию и вирусные гепатиты в 30 и 36 недель;
- коагулограмма по показаниям;
- биохимический анализ крови в 30 недель;
- кровь на антитела к краснухе и токсоплазмозу по показаниям.
Общий анализ крови и мочи (ОАК и ОАМ)
В общем анализе крови определяется количество эритроцитов и гемоглобин, которые необходимы для переноса кислорода. Также в ОАК изучается количество лейкоцитов и СОЭ, что в норме при беременности несколько повышено. Тромбоциты участвуют в свертывании крови, их определение при беременности также необходимо.
В ОАМ изучается содержание лейкоцитов, наличие/отсутствие белка, плотность и реакция мочи и присутствие патологических структур и веществ (цилиндры, бактерии, глюкоза и прочие). ОАМ — чаще всего сдаваемый анализ, который помогает заподозрить или определить патологию беременности (сдается при каждой явке на прием).
Группа крови и резус-фактор
Группа крови и резус-фактор необходимы в случае экстренной гемотрансфузии при кровотечении (например, предлежание плаценты), при отрицательном резусе необходим анализ крови на группу и резус-фактор для исключения или лечения резус-конфликта.
Учитывая повышенную нагрузку во время гестации на все органы беременной, сдается БАК дважды за всю беременность (по показаниям чаще), который позволяет оценить работу внутренних органов.
Кровь на сифилис, вирусные гепатиты и ВИЧ-инфекцию
Исследование проводится трижды за беременность и позволяет выявить перечисленные инфекции, наличие которых неблагоприятно сказывается на развитии плода, а также на состоянии женщины во время беременности.
Мазок на микрофлору и цитологию с шейки матки и влагалища
Мазки на микрофлору сдаются трижды за период беременности и позволяют выявить кольпиты, цервициты, которые способны спровоцировать инфицирование плодных оболочек и плода. Цитологическое исследование исключает предраковые и раковые процессы шейки матки.
Определяются антитела класса IgМ и IgG к перечисленным инфекциям и позволяют выявить приобретенный иммунитет или его отсутствие, а также острый процесс, наличие которого неблагоприятно для плода.
Показатели свертывающей системы крови при беременности несколько повышены, анализ на коагулограмму позволяет выявить угрозу тромбозов у женщины, прерывания беременности и преждевременных родов. Также исследование свертываемости крови необходимо для подтверждения гестоза и его лечения.
Двойной и тройной тест
Проводится для определения степени риска врожденной патологии плода и хромосомных нарушений.
- в случае низкого гемоглобина и эритроцитов в ОАК говорят об анемии,
- при значительном повышении лейкоцитов и СОЭ подозревают воспалительный процесс в организме беременной,
- увеличение эозинофилов – аллергию или глистную инвазию,
- при снижении или увеличении тромбоцитов – нарушение свертывающей системы крови или гестоз.
- обнаружение в ОАМ лейкоцитов, бактерий цилиндров свидетельствует о воспалении мочевыделительной системы,
- наличие белка заставляет думать, в первую очередь, о гестозе.
Подробнее об анализе мочи при беременности — в нашей отдельной статье.
Группа крови и резус-фактор
Если у беременной определен отрицательный резус-фактор, а у ее супруга – положительный, то она ежемесячно, а после 30 недель каждые 14 дней сдает кровь на титр антирезусных антител. Появление их, и, тем более, увеличение в динамике свидетельствует о резус-конфликте.
Биохимический анализ крови
- увеличение печеночных ферментов, билирубина общего и прямого говорит о патологии печени и/или гестозе,
- возрастание глюкозы крови может свидетельствовать о развитии гестационного сахарного диабета,
- увеличение мочевины и креатинина – о нарушении органов мочевыделительной системы или гестозе.
Коагулограмма
Увеличение показателей свертываемости крови и снижение времени кровотечения говорит о нарушении свертывающей системы, которое наблюдается при аутоиммунных заболеваниях, антифосфолипидном синдроме и гестозе и грозит развитиемКоагулограмма
тромбозов и прерыванием беременности.
Реакция Вассермана (RW), кровь на ВИЧ-инфекцию и гепатиты
Положительные анализы на ВИЧ-инфекцию и сифилис, а также обнаружение антигенов к вирусным гепатитам (Нвs-антиген) свидетельствует об инфицировании беременной и угрожает состоянию плода (назначаются профилактические курсы лечения фетоплацентарной недостаточности).
Мазок на микрофлору влагалища и шейки матки
Обнаружение патогенной или условно-патогенной микрофлоры (в значительном количестве) свидетельствует о кольпите, что чревато воспалением амниотических оболочек, развитием хориоамнионита и внутриутробным инфицированием эмбриона/плода.
По показаниям назначаются дополнительные анализы на выявление инфекций, передающихся половым путем.
Кровь на краснуху, токсоплазмоз и цитомегаловирус
- при обнаружении антител классКоагулограмма
а G и отсутствии антител класса М к перечисленным инфекциям говорит о перенесенной ранее инфекции и наличии иммунитета, - обнаружение иммуноглобулинов класса М – признак острого процесса,
- отсутствие антител и того, и другого класса обозначает, что беременная не встречалась с возбудителями данных инфекционных заболеваний и иммунитет к ним отсутствует.
Двойной и тройной тест
Возрастание показателей двойного и тройного теста говорит о высоком риске хромосомных заболеваний у плода (в частности, синдром Дауна) и внутриутробных пороках развития плода. Но не исключается повышение/снижение показателей при различных состояниях беременной (многоплодие, острое инфекционное заболевание, гормональные нарушения, низкий или избыточный вес и прочие).
При подозрении на хромосомные патологии и врожденные пороки развития плода беременной назначают дальнейшую пренатальную диагностику (тщательное УЗИ, амниоцентез и кордоцентез, консультация генетика).
Некоторые исследования при беременности
источник
Во время беременности организм женщины претерпевает серьезные преобразования. И это в первую очередь отражается на параметрах крови. Одни показатели уменьшаются, другие – увеличиваются. Поэтому каждая женщина, ожидающая малыша, должна периодически сдавать общий анализ крови при беременности. Это позволит врачу вовремя заметить различные патологические процессы, способные привести к проблемам со здоровьем матери и ребенка.
Кровь являет собой жидкую ткань, которая содержит различные вещества, необходимые для роста и развития организма. Она поставляет к тканям углеводы, белки, жиры, кислород, и другие компоненты, без которых клетки не могли бы нормально расти и развиваться. Это же относится к эмбриону, развивающемуся в женском организме.
Вместе с материнской кровью малыш получает все нужные для него вещества, а потому показатели плазмы в это время совершенно иные, чем в крови женщины, не ожидающей малыша. Изменяется и состояние клеток крови, что циркулируют в жидкой ткани. Это:
- Эритроциты, отвечающие за поставку к тканям матери и ребенка кислорода.
- Лейкоциты – защищают организм от чужеродного вторжения и патологических процессов в клетках собственного организма.
- Тромбоциты – отвечают за сворачиваемость крови.
Именно показатели этих клеток и направлены определить исследование, известное как «общий анализ крови», сокращенно ОАК. В одних случаях врач назначает делать простой тест, в других – расширенный. Первый вариант предусматривает подсчет каждого вида клеток крови отдельно и некоторых параметров эритроцитов и лейкоцитов. Второй исследует показатели более углубленно.
Надо учитывать, что не нужно ожидать, что общий анализ крови покажет беременность. Показатели крови, конечно, изменятся, но поскольку причиной могут быть различные состояния, тут нужен более специфичный тест. Например, биохимический анализ крови показывает беременность при исследовании такого компонента как ХГЧ.
Полученные из лаборатории данные врач затем согласовывает со специальными таблицами, где указана норма для беременности на каждом сроке. Это помогает понять, связаны ли изменения параметров клеток крови с физиологическими, то есть такими, что не требуют лечения, или патологическими процессами. Женщина, ожидающая малыша, должна знать, что лаборатории разных клиник имеют свои методы диагностики, а потому данные в разных медицинских заведениях могут быть иными. Поэтому при расшифровке результатов она должна прежде всего ориентироваться на слова врача.
Эритроцитами называют красные клетки, которые благодаря входящему в их состав гемоглобину обладают способностью присоединять к себе кислород, который поступает в организм в основном через легкие. Задачей эритроцитов является отнести по артериям кислород к тканям матери и ребенка, забрать от клеток углекислый газ и по венам оттранспортировать к легким, оттуда – наружу.
В организме женщины, не ожидающей малыша, норма эритроцитов в крови должна составлять от 3,9 до 4,7 х 10 12 клеток на литр. У беременных этот показатель чуть ниже, поскольку объем крови в это время увеличивается, тогда как количество эритроцитов хоть и растет, но не так быстро. Поэтому может показать беременность норму эритроцитов от 3,5 до 5,6 х 10 12 клеток на литр. То есть, может быть как выше, так и ниже значений, которые наблюдаются у небеременной женщины.
Повышение эритроцитов при беременности может быть результатом сильной потери жидкости из-за поноса, рвоты, повышенном потоотделении и т.д. Чтобы восполнить дефицит жидкости надо не забывать пить 1,5-2 л минеральной воды в день. Количество эритроцитов может быть высоким при ожирении, стрессе, а также если женщина, пренебрегая своим здоровьем и малыша, курит.
Низкий уровень красных клеток бывает при анемии, которая является следствием дефицита железа, витаминов В9 и В12. Чтобы не допустить этого, очень важно при беременности употреблять специальные витамины, которые содержат все микро- и макроэлементы, нужные как для неё, так и плода.
Клинический анализ крови направлен исследовать эритроциты с разных сторон. И любые отклонения от нормы говорят о различных проблемах, и очень часто при этом присутствует анемия. Таким образом, общий анализ измеряет следующие показатели:
- Средний объем эритроцита (MCV).
- Среднее количество гемоглобина в эритроците (МСН).
- Средняя концентрация гемоглобина в эритроците (МСНС).
- Гематокрит (Ht или HCT) – соотношение объема эритроцитов к объему крови.
- Цветовой показатель (ЦП) – относительное содержание гемоглобина в эритроците, что позволяет судить о степени насыщения этим компонентом красных клеток крови.
- Скорость оседания эритроцитов (СОЭ) – отклонение от нормы говорит о воспалительных процессах в организме, среди них ревматизм, инфекции дыхательных путей, гепатит и т.д.
Обязательному исследованию при общем анализе крови подвергается гемоглобин. Этот компонент входит в состав эритроцитов и отвечает за присоединение и отсоединение от красной клетки крови и углекислого газа. Нормой у женщин является показатели от 120 до 150 г/л. У беременных его уровень несколько ниже, поскольку в организме происходит накопление и задержка жидкости. Поэтому концентрация гемоглобина в крови, когда женщина ждет малыша, может составлять от 110 до 155 г/л.
Надо иметь в виду, что из-за развития ребенка в женском организме очень быстро расходуются запасы железа и витамина В9. Поэтому если до зачатия у женщины наблюдалась их нехватка, во время вынашивания малыша могут появиться проблемы уже на ранних сроках. Женщина должна следить за своим питанием и здоровьем – низкий гемоглобин обычно связан с дефицитом железа, что может привести к отставанию в развитии малыша, его кислородному голоданию, преждевременным родам, сильной кровопотере.
Высокий уровень гемоглобина также не к добру, поскольку может говорить о сгущении крови из-за обезвоживания, непроходимости кишечника, диабете. Также может наблюдаться при сильных физических нагрузках, гипервитаминозе, наследственности, если женщина живет в горах на большой высоте.
Также врач может назначить определить количество ретикулоцитов в крови (RTC). Так называют молодые эритроциты, которые в крови здорового человека находятся в очень низком количестве. У женщин их норма колеблется от 0,12 до 2,05%. Их число повышается, если эритроциты начинают разрушаться в повышенном количестве. По этой причине костный мозг, где они созревают, чтобы восполнить потерю, выпускает в кровь молодые клетки в повышенном количестве.
Поскольку уровень зрелых эритроцитов снижается, увеличенное количество ретикулоцитов сопровождается анемией, так как молодые клетки еще не в состоянии в полной мере справляться с поставкой кислорода. Среди причин повышения ретикулоцитов – кровопотеря, талассемия, малярия. Как повышенное, так и пониженное значение может говорить об онкологии (прежде всего, поражении костного мозга), болезни почек.
Тромбоциты (PLT), известные также как кровяные пластинки, активно участвуют в процессах свертываемости крови. Это очень важный показатель для любого человека, а для роженицы особенно, поскольку при низком уровне тромбоцитов существует риск сильной кровопотери во время родов. Высокие показатели клеток также опасны, поскольку риск появления тромбов в сосудах повышается в разы.
Уровень тромбоцитов в крови женщины непостоянен. Обычно это число составляет 180-320 х 10 9 клеток на литр, тогда как во время месячных падает до 75-220 х 10 9 клеток на литр. Когда женщина ожидает малыша, этот показатель также немного снижается и может быть в пределах 100-310 х 10 9 клеток на литр. Это связано обычно со снижением продолжительности жизни тромбоцитов и увеличением объёма крови.
Но если анализы расшифровка результатов показала сильное понижение тромбоцитов, это может говорить о снижении их синтеза, усиленном разрушении кровяных пластинок, или же о том, что организм их усиленно расходует. О низком уровне тромбоцитов свидетельствует долгая незаживляемость ран, частое появление синяков. Среди причин низкого уровня тромбоцитов можно назвать:
- вирусные инфекции;
- аллергию;
- тяжелую форму нефропатии (поражение почек);
- преэклампсия (осложнения при беременности);
- нарушения в свертывающей системе;
- прием некоторых лекарств;
- акушерское кровотечение после родов, спровоцированное отделением плаценты от стенки матки.
Незначительные отклонения от нормы у врачей особого беспокойства не вызывают. Но при плохих показателях тромбоцитов врач говорит женщине сделать коагулограмму, которая позволяет более детально изучить состояние свертывающей системы. Неудовлетворительные результаты этого анализа дают повод врачу назначить дальнейшие обследования для выявления причины и определения схемы лечения.
Во время общего анализа крови особое внимание уделяется клеткам иммунитета, что известны как лейкоциты или белые кровяные тельца. Они защищают организм от вторжения инородных тел, уничтожают патологические клетки своего организма, реагируют на различные внешние раздражители, являясь причиной аллергии и воспалительных реакций. Чтобы успешно справляться с этой задачей, зрелые лейкоциты обладают возможности из кровотока проникать в пораженную часть тела.
Поэтому их повышение в крови может означать наличие воспаления или болезнь. Но может говорить и о том, что женщина просто приняла горячую ванну перед сдачей анализа или поела.
Во время беременности наблюдается двоякая картина. С одной стороны, иммунитет в это время усиливается, с другой – притупляется чувствительность клеток, которые отвечают за распознавание инородных тел. Если этого не будет, вырабатываемые иммунитетом антитела обнаружат малыша и направят свою активность против него, став причиной выкидыша.
Изучение лейкоцитов в общем анализе крови может проводиться в сокращенном или расширенном варианте, когда изучается каждый вид белых клеток отдельно. Общий уровень лейкоцитов в крови в этот период повышается. Если в организме небеременной женщины их число колеблется в пределах 4-9 х 10 9 клеток на литр крови, то уже во втором триместре цифра другая и может повыситься до 11 х 10 9 клеток на литр. В третьем триместре эта цифра еще выше и может подняться до 15.
Повышенное количество лейкоцитов может быть спровоцировано самыми разнообразными факторами. Поэтому врач назначает сдать анализ повторно и более тщательно подготовиться к анализу (не купаться перед процедурой, по возможности не есть, пить лишь воду, не принимать таблеток, не перенапрягаться).
Для получения более точной картины врачу могут понадобиться более подробные данные о лейкоцитах. В этом случае он назначает сдать расширенный анализ крови, который изучает разновидности белых клеток крови. Их принято делить на пять видов – нейтрофилы, базофилы, эозинофилы, моноциты, лимфоциты.
Самыми многочисленными клетками лейкоцитов являются нейтрофилы. Они реагируют на патогены и сразу устремляются к ним, поглощают и уничтожают. Если возбудитель болезни слишком силен, нейтрофил сцепляется с ним и гибнет, распространяя вокруг себя гной, призывая к месту поражения новые лейкоциты. Нейтрофилы бывают двух видов:
- палочкоядерные, до конца несозревшие клетки;
- сегментоядерные – зрелые лейкоциты.
Защитные свойства у палочкоядерных нейтрофилов невелики. Они могут лишь циркулировать в крови, но неспособны переходить в пораженные органы и ткани. И уже потом, по мере созревания, превращаются в зрелые клетки. Поэтому в крови палочкоядерных нейтрофилов немного, а потому при беременности норма колеблется от 1 до 6%. Сегментоядерных нейтрофилов в крови значительно больше, и их число может колебаться от 40 до 78%.
При этом стоит заметить, что общий анализ крови у беременных измеряет оба вида нейтрофилов. И если количество незрелых клеток выше нормы – это повод насторожиться и назначить дополнительные исследования.
Базофилы и эозинофилы – это клетки, которые принимают активное участие в аллергических процессах. Причем эозинофилы стимулируют аллергическую реакцию, тогда как базофилы её притупляют. Увеличение эозинофилов может быть также следствием отравления, реакцией на глисты, укусы насекомых. Иногда свидетельствует о проблемах со щитовидкой, пищеварительным трактом, нарушении кровообразования.
Лимфоциты в ответ на проникновение вируса или патологических процессов в клетках стимулируют выработку антител для его уничтожения проблемы. Также они отвечают за иммунную память: запоминает атаковавший организм патоген и в следующий раз мгновенно реагирует. Эта особенность лимфоцитов позволяет добиться успехов в вакцинации. При этом лимфоциты являются причиной аутоиммунных заболеваний, которые появляются, когда иммунитет дает сбои и атакует здоровые клетки организма.
Число лимфоцитов в крови здорового человека должно составлять от 18 до 44%. Повышение этих клеток может говорить о самых разных проблемах. Обычно характерна такая картина при инфекционных заболеваниях. Низкий уровень лимфоцитов при беременности – нормальная ситуация, поскольку это ограждает малыша от их атаки и позволяет спокойно вырастить нормального малыша.
Самыми крупными лейкоцитами являются моноциты. Они реагируют в основном на вирусы, грибки, бактерии, поглощая и уничтожая их. Низкий уровень моноцитов говорит об истощении организма. Повышаются эти клетки чаще всего при гриппе, простуде. Также может быть при мононуклеозе. Это острое вирусное заболевание, характеризующееся лихорадкой, поражением лимфатических узлов, зева, печени, изменением состава крови. Иногда в этом состоянии развивается цистит. Легкая форма проявляется отеками аденоидов, болями при глотании, снижением аппетита, высокой температурой. Для беременной это очень опасное состояние, поэтому очень важно вовремя обратиться к врачу и пройти обследование.
источник
Анализ на отклонения при беременности. Генетический анализ при беременности — возможность определения патологий плода
Для предупреждения появления наследственных заболеваний у новорожденных генетический анализ крови проводится беременным женщинам. Он позволяет изучить наследственные признаки и состояние генов, после чего составить предполагаемый прогноз здоровья малыша.
Врачи определяют недостатки в развитии плода, фиксируют причины прерывания беременности. Специалист назначает проведение исследования женщинам, которые входят в одну из таких групп риска, как:
- возраст более 35 лет;
- влияние на плод рентгеновских лучей наркотиков, алкоголя;
- случаи мертворождения;
- вирусная инфекция при беременности.
Кровь на генетику сдают для определения материнства или отцовства, предрасположенности ребенка к наследственным недугам. Генотипирование помогает назначать лекарственные средства в необходимых дозах для лечения еще неразвившегося недуга.

В лаборатории проводят анализ взятой у пациента крови цельной с ЭДТА, которая определяет генетические маркеры, необходимые для установления качества лечения гепатита.
ЭДТА – особый, используемый для постановки анализа реактив в виде кислоты, находящейся в пробирке с фиолетовой крышкой.
Перинатальный скрининг проводят для выявления таких врожденных уродств, как:
- синдром Дауна;
- изменения в нервной трубке;
- трисомия на 18 паре хромосом.
В срок до 13 недель изучают такие показатели, как РАРР-А – плазменный протеин А, свободную В-субъединицу гормона хорионического. Обработка показателей позволяет выявить свободный эстриол, L-фетопротин.
Анализ на генетику не является обязательным, но позволяет контролировать ситуацию.
Внутрипопуляционные явления подразделяются на такие виды, как:
- генный полиморфизм;
- хромосомные изменения;
- сбалансированные виды.
При наличии в гене более чем одного аллеля развивается генетический полиморфизм. Группа крови – наиболее яркий пример подобного явления.
Генетические видоизменения присущи , лейкоцитарным ферментам, находящимся в плазме. Отличие в группах крови наблюдают по лейкоцитарным антигенам Rh, АВО, MN.
Полиморфизм по группам крови наблюдают по системе АВО и различают по частоте аллелей. Различают 4 группы крови (CA, В, АВ и О) и соответствующие им аллели: IA, IB и IO.
Популяции человека обладают полиморфизмом по системам группы крови Rh, MN. Генетическая изменчивость проявляется в распределении отдельных видов заболеваний на земном шаре, в их клиническом течении, реакциях на лечение недуга.
Для профилактики наследственных заболеваний будущего малыша проводят перинатальное изучение болезней на внутриутробном этапе развития плода.
Хромосомная патология выявляется методом постановки биохимического теста, определяющего наличие и концентрацию АФП и на 15-18 неделе беременности.

На 10 неделе беременности хорионический гонадотропин (ХГЧ) имеет максимальную концентрацию. Предельно допустимые значения гормона указывают на наличие патологии хромосом и развитие трисомии. Нижний уровень составляет 0,5 МоМ, а предельная величина – 2 МоМ. Исследуют кровь и на наличие гликопротеина SP1. В норме он составляет 1 МоМ, а у больного плода – 1,28 МоМ.
Ингибин А изучается в биохимическом анализе как маркер хромосомной патологии. При наличии параметра гликопротеина в пределах 1,44-1,85 МоМ устанавливают хромосомную патологию (трисомию 21).
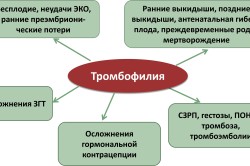
- послеродовый период;
- хирургическое вмешательство;
- беременность;
- травматические повреждения с наложением шины или гипса.
У беременных женщин анализ проводят при наличии в анамнезе родственников тромбоза вен и инфаркта миокарда, а также возникновения осложнений предыдущих беременностей:
- гестоза;
- внутриутробной гибели плода.
Врач определяет факторы риска развития тромбофилии, подбирает профилактические средства для предотвращения осложнений у ребенка и матери.
В результате исследования обнаруживают мутации генов в фолатных циклах MTHFR, MTRR, указывающие на формирование порока развития в виде волчьей пасти, заячьей губы. Определяют с помощью анализа фактор генетической невынашиваемости беременности.
Тромбозы вен обусловлены генным полиморфизмом в аминокислотах протромбина F2, коагуяционного фактора F5. Ген F2 имеет полифонизм F2 22010-6> Генетический анализ при планировании беременности
Врачи считают идеальным решением пройти анализ на генетические заболевания не во время беременности, а на этапе ее планирования. Тогда можно оценить процент вероятности передачи ребенку наследственных заболеваний и предотвратить некоторые патологии. Для этого нужно обратиться к генетику, поскольку именно ДНК будущих матери и отца играют главную роль в определении наследственных признаков их ребенка.
Врач проанализирует состояние здоровья и подберет анализы, которые необходимо будет пройти потенциальным родителям. Таким образом, можно будет спрогнозировать здоровье будущего ребенка, а также определить вероятные наследственные заболевания, которые могут передать малышу его родители.
Еще одним несомненным плюсом такого анализа именно при планировании беременности является то, что можно предотвратить невынашивание плода. Как утверждают медики, большой процент женщин прибегают к генетическому анализу после выкидыша, чтобы узнать вероятные причины и не допустить этого во второй раз.
Молекулярно-генетический анализ — это лабораторные исследования, которые проводятся с определенными целями:
- Проанализировать генетическую совместимость, определяющую материнство и отцовство, а также иное кровное родство (в просторечии этот анализ называется «тест ДНК» или « »).
- Сформировать генетический паспорт будущего ребенка.
- Выявить инфекционные возбудители.
- Анализ на генетическую предрасположенность к некоторым заболеваниям (например, раку). Анализ практически со 100-процентной гарантией определяет такие потенциальные заболевания:
- тромбозы;
- сахарный диабет;
- болезни щитовидной железы;
- остеопороз;
- болезни желудочно-кишечного тракта;
- инфаркт миокарда;
- артериальная гипертония;
- синдром Дауна, Эдвардса;
- бронхо-легочные патологии.

Беременным женщинам в обязательном порядке необходимо пройти генетический анализ в таких случаях:
- после 35 лет;
- первый ребенок рожден с пороками развития;
- в семьях будущих родителей ранее были случаи генетических заболеваний;
- при перенесенных во время беременности заболеваниях — гриппе, ОРВИ, краснухе или токсоплазмозе;
- ранее были выкидыши, мертворожденные дети;
- длительное употребление лекарственных препаратов, алкоголя, никотина или наркотических средств;
- после воздействия облучения (радиации или рентгена).
Существуют виды и методы генетического анализа: неинвазивные (традиционные) и инвазивные.
- Ультразвуковое исследование (УЗИ). Первый раз проводят на сроке 10−14 недель для выявления возможных врожденных патологий у плода. Главный признак наличия патологии — аномальная ширина шейно-воротникового пространства (менее 2,5 и более 3 мм). Второе УЗИ на сроке 20−24 недель проводится для определения пороков плода, аномалий плаценты и количества околоплодных вод.
- Генетический (биохимический) анализ крови при беременности. Проводят на начальном этапе для выявления вероятной хромосомной и наследственной патологии.
Если такие способы генетического анализа предрасполагают к сомнениям или подозрениям, то для их подтверждения или исключения прибегают к инвазивным методам :
- Амниоцентез — на 15−24 неделе беременности берется забор околоплодных вод для анализа путем прокола длинной иглой матки. Это делается под контролем УЗИ и не опасно для ребенка (в 99%). Результаты будут нескоро, потому что при данном методе специалисты «проращивают» клетки, но с помощью этого анализа можно выявить гемофилию, синдром Дауна, Эдвардса, Патау, фиброзно-кистозные и мышечные патологии.
- Биопсия хориона — на 9−12 неделе беременности исследуются клетки, отвечающие за формирование плаценты. Их забор осуществляется путем прокола длинной иглой брюшной полости или через шейку матки. Результаты анализа готовы через 3−4 дня. Риск выкидыша составляет 2%. Определяются такие заболевания, как синдром Дауна, Тай-Сакса, муковисцидоз, талассемия.
- Кордоцентез — на сроке 20−25 недель через пункцию из полости матки берется забор пуповинной крови для генетической экспертизы. Результаты будут через 5 дней. Достоверно диагностируется резус-конфликт и гемолитические заболевания плода.
- Плацентоцентез — такая процедура преимущественно проводится во втором триместре, чтобы выявить последствия перенесенных женщиной во время беременности инфекционных или вирусных заболеваний. В 96−97% случаев анализ проходит без осложнений, однако процедура достаточно сложная и проводится под общим наркозом. Наиболее точно выявляет синдром Дауна, поскольку анализ связан с количеством и качеством хромосом.
Практически при проведении всех инвазивных методов генетического анализа вероятны осложнения. Поэтому процедуры необходимо проводить под строгим контролем специалистов на дневном стационаре и с использованием УЗИ. Кроме того, после процедур беременная женщина должна некоторое время провести в больнице под наблюдением врачей. А для профилактики вероятных осложнений назначаются медикаментозные препараты.

Кроме того, услуги компетентных генетиков также имеют немалую стоимость. Именно по этим причинам цена генетического анализа значительно превышает стоимость обычных анализов. В зависимости от региона и клиники, генетическое исследование на одно заболевание стоит от 600 рублей до 40 тыс. рублей.
Однако не стоит забывать о том, что первоначальное вложение средств в проведение генетического анализа позволит в дальнейшем сэкономить деньги. Кроме того, трудно переоценить радость рождения здорового малыша.
Сдать генетический анализ, получить квалифицированные консультации и подробные объяснения по вопросам планирования семьи и беременности, нормального зачатия, вынашивания и рождения здорового, без отклонений, ребенка можно в центрах репродуктивных технологий, научных центрах молекулярно-генетических исследований, современных гинекологических клиниках, генетических и специализированных медицинских центрах.
Только такие современные центры оснащены необходимым медицинским оборудованием и имеют в подразделении биохимическую лабораторию для проведения необходимых генетических анализов. Кроме того, такие сложные исследования не может проводить обычный гинеколог в женской консультации, здесь нужна помощь специалиста-генетика.
Подытожив всю информацию, можно выделить основные плюсы в проведении полного генетического анализа при беременности:
- выявление 400 патологических заболеваний из 5000 вероятных;
- выявление аномалий, мутаций, уродств;
- при серьезных генных патологиях есть возможность сделать аборт на ранних сроках или провести искусственные роды.
Главное, что надо помнить, генетический анализ не исправляет нарушения в развитии плода, а лишь дает необходимую информацию. Право же выбора всегда остается за родителями. Ответственный подход к планированию беременности позволит избежать проблем и обеспечить рождение здорового и полноценного ребенка.
источник




