Данный диагностический метод позволяет безболезненно следить за тем, как развивается беременность. Это абсолютно безопасный метод диагностики, который безвреден, как для женщины, так и для ее будущего крохи.
УЗИ позволяет установить оплодотворение еще на очень малом сроке, а точнее, на сроке пяти недель – доктора обнаруживают зародившееся плодное яйцо, а немного позже – полноценный эмбрион.
В течение всего времени беременности будущей матери нужно трижды явиться на УЗИ. Специалисты рекомендуют проходить эту процедуру в такие сроки:
Научно доказано, что УЗИ является безопасным диагностическим методом, однако, несмотря на этот факт, все же не стоит злоупотреблять этой процедурой. Женщинам рекомендуется за весь период вынашивания походить диагностику не более 4 раз.
Но если есть определенные показания, то по рекомендации доктора могут быть порекомендованы дополнительные визиты к УЗИ-диагносту.
Есть 2 способа проведения УЗИ:
- Трансвагинальное. Данный способ не предусматривает никакой предварительной подготовки. Есть единственное требование – мочевой пузырь не должен быть полным. Узист вводит специальный датчик во влагалище женщины, изначально надев на него защитный чехол с использованием геля.
- Трансбдоминальное. Этот тип диагностики в отличие от первого варианта, предусматривает предварительную подготовку. Перед тем, как зайти в кабинет, нужно за полчаса выпить примерно 500 мл воды без газов. В туалет за этих 30 минут ходить не нужно, то есть мочевой пузырь должен быть обязательно заполненным, только тогда результаты исследования будут достоверными.
По времени проверка длиться примерно 20 минут, доктор выполняет все нужные замеры, записывает информацию в документ, который в дальнейшем поможет гинекологу выявить, нормально ли протекает процесс беременности и правильно ли формируется малыш.
Суть проведения УЗИ в первом триместре:
- Для оценки строения эмбриона.
- Для установления беременности не одним плодом, а более.
- Для установления места крепления плодного яйца. Оно может находиться в фаллопиевых трубах (внематочная беременность).
- Для выявления патологий – к примеру, может быть установлена угроза выкидыша.
Также данный диагностический метод дает возможность на ранних этапах вынашивания не только установить факт оплодотворения, но и определить разные болезни половых органов. К примеру, именно УЗИ дает возможность выявить такую болезнь, как маточная миома, также можно выявить опухоли в придатках, аномальное строение матки.
Если процедура проводиться на ранних этапах вынашивания, то плодное яйцо доктор может определить вверху матки. Его внешний вид – темное пятнышко овальной либо округлой формы. Иногда специалист может увидеть несколько таких пятнышек, в данном случае речь идет о многоплодной беременности.
Трансабдоминальное УЗИ дает возможность выявить наступление маточной беременности на сроке 5 недель. По диаметру плодное яйцо будет примерно 5мм.
Трансавагинальный тип данного исследования может определить зачатие на неделю раньше. Диаметр в данном случае будет 3 мм.
На шестой неделе есть возможность услышать биение сердца будущего малыша.
При условии нормального менструального цикла у будущей матери (месячные не задерживаются и не наступают раньше срока), трансвагинальный тип исследования можно выполнять в 6 недель. Это не обязательно, но по желанию женщина может его выполнить. Если цикл не постоянный, то срок устанавливает узист (примерно).
Чтобы оценить то, как растет плодное яйцо, выполняют замеры:
- Копчико-теменной области;
- Диаметр эмбриона.
Для каждого из сроков существуют определенные нормы. Специалист проводит исследование, устанавливает диаметр плодного яйца и сравнивает показатели с нормой. Эти сведения автоматом выявляют почти точный срок беременности, но могут быть отклонения на 4-5 дней в сторону уменьшении либо увеличения.
Если речь идет о замере первого показателя, то речь идет о длине тела плода от головки до копчика, и данный показатель меряют в самом начале. Анализируя данное значение, можно говорить о конкретном сроке. Погрешность, конечно возможна, но не сильная – примерно на 2-3 дня в сторону увеличения либо уменьшения.
Важно! Если диаметр плодного яйца 14 мм, но доктор не в состоянии увидеть плод, то будет диагностирована беременность, остановленная в развитии.
Движения и биение сердца дают возможность определить жизнедеятельность плода.
Если УЗИ делают трансвагинальное, то уже на шестинедельном сроке доктор может выявить четкое сердцебиение плода. Если показатели нормальные, то сокращения будут ритмичными, но для каждого этапа вынашивания они отличаются по частотности:
- На 6-7 неделе сердце плода бьется со скоростью 140 ударов в минуту;
- На 10 неделе – 180-190;
- От 11 недели до родов – 150-160 ударов за минуту.
ЧСС – это обязательный показатель, который должен измеряться, потому что именно он дает возможность выявить нарушения беременности. К примеру, если ЧСС сильно понижена либо повышена, то доктора внесут пациентку в группу риска по не вынашиванию малыша.
Важно! Если исследование доказало, что длина плода от головки до копчика 8 мм, но невозможно выявить биение сердца, то может рассматриваться диагноз беременности, которая остановила свое развитие. Чтобы установить точный диагноз проводят повторное УЗИ через 1 неделю.
Двигательную активность можно обнаружить на 8-9 неделе вынашивания. Изначально плод делает движения в хаотичном порядке, через некоторое время он выполнят сгибание и разгибание тела. Специалисты очень хорошо знают, что данный показатель очень важный.
Проводя УЗИ, специалист должен посмотреть анатомию будущего ребеночка. К примеру, на 12-ти недельном этапе вынашивания могут быть выявлены нарушения, которые не дадут возможность плоду дальше выжить. Это может быть нарушенное формирование скелета, отсутствие головного мозга и другие патологии.
Доктор также смотрит, в каком состоянии находиться воротниковая зона, какая ее толщина. Именно по данному показателю можно будет определить хромосомные болезни. Эта зона может быть увеличена на 3 мм – это норма. Если же увеличение больше 3 мм, то это практически всегда указывает на болезнь хромосомного характера.
Нынешние аппараты УЗИ усовершенствованные, поэтому у докторов есть возможность выявить нарушения в построении всех систем и органов будущего малыша. Такое точное определение позволяет матери и отцу решить – стоит ли дальше продолжать беременность либо нужно ее прервать (при наличии медицинских показаний).
Выполняя УЗИ-исследование, узист будет смотреть, в каком состоянии находиться хорион, амнион, желточный мешок. Детально разберем, что собой представляют данные структуры.
- Желточный мешок. Это элемент, который ответственен за питательную и кроветворную функцию на протяжении всех девяти месяцев беременности. Выявить данный элемент можно уже на пятой неделе вынашивания. К 10-ти неделям структура увеличивается в размерах. А вот со второго триместра даже с помощью УЗИ оценить состояние этого мешочка невозможно, это нормально. Специалисты давно провели параллель и связь между размерами желчного мешка и результатом вынашивания. Все объясняется тем, что нарушенные размеры данного элемента. Смены его формы обычно возникают параллельно с задержкой роста плода.
- Амнион – это водяная оболочка, где находиться плод в окружении околоплодных вод. Выполнение данного вида диагностики на ранних этапах беременности дает возможность доктору определить небольшой диаметр амниотической полости. Это и будет указывать на то, что она не развита нормально, а это всегда возникает только, если беременность не развивается нормально. Если же полость увеличена, то это указывает на наличие внутриутробной инфекции.
- Хорион. Это оболочка плода, представлена маленькими и многочисленными ворсинками. Ее толщина указывает на срок беременности, однако это актуально лишь для первого триместра. Если в структуре данной оболочки есть какие-либо изменения, либо хорион недоразвинут, то предстоит гибель плода. Все объясняется тем, что ворсинки рассматриваемой оболочки плотно прикреплены в маточной полости, и при нарушении структуры ворсинкам становиться сложно прикрепиться. Это провоцирует самопроизвольный аборт.
В первом триместре обычно, из всех имеющихся нарушений, выявляют риск выкидыша. Именно с помощью УЗИ специалист может выявить это нарушение сразу, как только оно начнет развиваться.
О нем будут говорить утолщенные стенки матки. Пациентка могут самостоятельно ощутить гипертонус миометрия, потому что данное нарушение провоцирует сильную болезненность в нижней части живота.
Если специалист все же точно установить угрозу прерывания беременности, то проводиться терапия, которая направлена на сохранения ребенка. Однако в случае, если плодное яйцо уже отслоилось, и у пациентки есть выделения с примесью крови из половых органов, то диагностируется «начавшийся выкидыш».
Важно! Если выкидыш все же произошел, то выполняют УЗИ. Оно обязательно нужно для того, чтобы посмотреть, нет ли в маточной полости даже самых малейших частей эмбриона. Если остатки будут обнаружены, то проводят выскабливание, чтобы не началось воспаление.
- Пузырный занос. Эта патология бывает очень редко, но является весьма опасной. Она заключается в поражении хориона. Это состояние всего провоцирует гибель эмбриона, потому что плодное яйцо начинает активно разрушаться и эту ситуацию нельзя исправит медикаментозным лечением.
- Кисту желтого тела. Это состояние встречается очень часто. При таком нарушении можно увидеть наличие толстых стенок на желтом теле, его структура неоднородная. Это не опасное состояние, обычно к концу первого триместра она сама рассасывается.
УЗИ в первые 3 месяца вынашивания ребенка дает возможность определить любые нарушения в строении плода. Это точный и безопасный метод исследования.
Ультразвуковое исследование на начальных этапах беременности выполняется по желанию пациентки и поэтому ранее определение нарушений с плодом, когда еще можно решить по поводу целесообразности сохранения беременности, не во всех случаях возможно.
источник
Расшифровка УЗИ при беременности предоставляет доктору немало ценных сведений, которые позволяют врачу проследить, насколько соответствует нормам рост эмбриона. УЗИ, сделанное в соответствующее время, показывает многие ключевые моменты в жизни плода, среди которых появление сердцебиения, развитие внутренних органов. Кроме того, на УЗИ при беременности врач может на раннем этапе определить генетические аномалии, довольно точно высчитать дату родов, количество эмбрионов в матке, позицию плаценты (это очень важный показатель во время родов), пол будущего ребенка. Вот почему женщине не стоит игнорировать этот метод обследования.
Ультразвук абсолютно безопасен для здоровья женщины и плода. Во время этого обследования можно не дрожать от мысли об иголках и шприцах: процедура эта безболезненна. Расшифровка УЗИ при беременности происходит специальными компьютерными программами.
Во время этого обследования опытные профессионалы используют пластмассовые датчики, в которые вмонтирован передатчик, посылающий ультразвуковые волны сквозь матку. Эти сигналы отражаются от ткани и идут назад в приемник, расположенный в датчике, который передает их в аппарат, после чего сигналы переводятся в изображение на экране.
Обследование обычно проводится трансабдоминально (щуп водится по коже брюшной области). В то время как беременная удобно располагается на гинекологическом столе, врач наносит специальный ультразвуковой гель на кожу живота. После этого он водит по животу пластиковым щупом из стороны в сторону для нахождения наилучшего ракурса.
Тест УЗИ не должен сопровождаться болью, хотя ощущения от геля бывают холодными и неприятными. Чтобы пойти на УЗИ, желательно одеться в одежду, состоящую из двух частей, брюк (юбки) и блузки. Это обеспечит быстрый доступ врачу к брюшной области.
Расшифровка УЗИ плода проводится выбором опций биометрической программы, отражаемой на экране монитора. Вот почему, имея в своем распоряжении современное оснащение, врач может думать не о том, как расшифровать УЗИ при беременности, а как правильно расположить датчик относительно плода, чтобы получить наиболее качественное изображение. Результаты УЗИ при беременности заносятся в память компьютера, а на их основании врач делает заключение.
В наиболее продвинутых центрах УЗИ, где используется 3-Д ультразвук, сонолог может сделать очень качественные фотографии эмбриона в наименьших деталях. Новейшее оборудование с современным программным обеспечением позволяет более качественно оценить рост и развитие ребенка, определить аномалии строения лица или невральной трубки, а также более точно определить дату родов.
Одной из разновидностей УЗИ является мониторинг ребенка с помощью ультразвука Доплера, которое позволяет определить, в каком состоянии находится снабжение эмбриона кровью. Этот тест обычно проводится в последний триместр беременности у женщин, страдающих гестационным диабетом. Между ультразвуком Доплера и обычным ультразвуком существуют некоторые различия. При обычном обследовании звуковые волны для создания изображений отражаются от тканей, тогда как УЗИ Доплера получает эхо-сигналы от эритроцитов, что позволяет измерить скорость тока крови и артериальное давление.
Если у женщины задержка длится неделю, а за некоторое время до предполагаемых месячных у неё был сексуальный контакт, нужно сделать тест на беременность. Для этого можно пойти к врачу и сдать кровь на анализ ХГЧ, или приобрести специальный тест в аптеке (первый вариант более надежный). Если предположение подтвердится, через некоторое время надо будет сделать УЗИ.
Первый ультразвук, который еще называется сонограмма, необходимо провести с 6 по 8 неделю беременности. Перед процедурой обязательно нужно спросить, с полным мочевым пузырем приходить или с пустым. Звуковые волны гораздо лучше передаются через жидкость, поэтому заполненный жидкостью мочевой пузырь может улучшить изображение. Но если предусмотрено обследование через влагалище, пузырь должен быть пуст. По мере того, как матка и эмбрион увеличиваются в размерах, увеличивается также количество околоплодных вод. Поэтому наполненность мочевого пузыря на большем сроке уже не будет иметь большого значения.
В первом триместре эмбрион еще очень маленький, а матка и фаллопиевы трубы расположены чрезвычайно близко к родовому каналу. Гораздо ближе, чем к стенке живота. Поэтому гинеколог может назначить трансвагинальное УЗИ для того, чтобы получить более четкую картину. Во время этого теста гинеколог располагает тонкий пластмассовый цилиндр щупа с датчиком, излучающим высокочастотный ультразвук во влагалище. При этом ультразвуковые волны отражаются от тканей плода. Но на этом этапе ребенок еще невидим. Хорошая и четкая фотография плода получается не раньше 13 недели.
На пятой неделе начинает просматриваться плодный мешок (так называют расположенную в матке структуру, окружающую эмбрион), который к этому времени достигает 8-12 мм. Это самый первый показатель, который может определить УЗИ при беременности. Плодный мешок не только окружает эмбрион, но и содержит амниотическую жидкость (околоплодные воды), которые питают и защищают эмбрион. Размеры плодного мешка исследуется во время УЗИ, чтобы подтвердить наличие беременности и жизнеспособность плода. По размерам плодного мешка можно определить время зачатия с точностью до 5 дней.
Когда плодный мешок достигает 8 мм, в нем заметен желточный мешок (он напоминает желток в яйце), который окружает эмбрион. Основное его предназначение – обеспечить эмбрион питанием перед тем, как разовьется циркуляторная система и плацента.
Когда УЗИ сможет нормально разглядеть эмбрион (8 неделя), врач может измерить его от темени до копчика, чтобы установить срок беременности. Эмбрион в это время еще очень маленький и вырастает лишь на один миллиметр в день. Врач должен расшифровывать полученную информацию, чтобы более точно установить дату родов, а также ключевые даты, важные для каждой беременной.
Кроме того, в первом триместре УЗИ определяет многоплодную беременность, а также позволяет обнаружить такие маркеры хромосомной патологии плода, как увеличение воротниковой зоны и уменьшение носовых костей при синдроме Дауна. Ультразвуковые маркеры выявляют и другие аномалии хромосомы, среди которых трисомия 18.
К патологическим маркерам относится ТПТ, толщина преназальной ткани. ТПТ измеряется в районе переносицы. В третьем триместре показатели ТПТ могут быть увеличены при синдроме Дауна и других генетических аномалиях. Гинеколог по результатам УЗИ первого триместра способен исключить внематочную беременность, которая развивается, если эмбрион развивается не в матке, а в фаллопиевых трубах. Но об этой патологии беспокоиться не следует: она встречается в 1% случаев.
Каждой беременной предлагается пройти УЗИ для обследования воротниковой области эмбриона. Это нужно сделать между 11 и 13 неделями (на грани первого и второго триместра). Сонолог должен определить степень риска появления ребенка с синдромом Дауна, трисомией 18 (другая хромосомная аномалия), болезнями сердца.
Это обследование состоит из двух частей: сюда включается анализ крови на содержание гормонов и протеинов. Кроме того, ультразвуком определяется толщина шеи новорожденного (превышение нормы может означать генетические аномалии, синдром Дауна и трисомию 18).
Во втором триместре (13-27 неделя) эмбрион уже достаточно созрел, чтобы фото на УЗИ получились действительно впечатляющими. УЗИ на этом сроке обычно проводится между 18 и 20 неделями и называется анатомическим сканированием.
Гинеколог с помощью ультразвука оценивает рост ребенка и удостоверяется, что их значения можно считать нормальными. Для оценки можно использовать компьютерные программы, а можно и таблицы плода по неделям. В это время все органы эмбриона просматриваются в подробных деталях, но для нетренированного человека достаточно сложно отличить почки от желудка. Поэтому можно попросить врача, чтобы он рассказал, что такое изображено на экране и назвал каждый видимый на изображении орган эмбриона.
В третьем триместре ультразвук обычно делают на 20 неделе, когда проводится анатомическое исследование. Если расчетная дата родов не наступила, УЗИ назначают для того, чтобы проследить за биениями сердца у плода и уровнем околоплодных вод. Другими причинами для проведения УЗИ в третьем триместре является проверка здорового положения плаценты и вопрос о росте плода.
Между 14 и 20 неделями может быть назначен амниоцентез, когда с помощью иглы берется образец околоплодных вод (пункция). Эта процедура проводится под местным обезболиванием и определяет генетические отклонения у плода, такие как синдром Дауна. Назначают эту процедуру не всем, а к женщинам, которые входят в группу риска (женщины после 35 лет, а также те, у кого семейная история генетических заболеваний), или у плода наблюдаются патологические проблемы.
Во время амниоцентеза иглой прокалывают кожу живота и ткани матки, направляя иглу с помощью ультразвука. После попадания внутрь матки берется образец околоплодных вод. При проведении амниоцентеза существует, хотя и небольшой (0,5%) риск выкидыша.
Измерения плода и акушерских параметров во время ультразвука отражают, насколько эмбрион развит для своих возрастных норм и проверяют, не выходят ли за допустимые пределы эти параметры. Это позволяет вовремя выявить аномалии ребенка.
Ультразвук предусматривает изучение следующих показателей:
- длину плода от темени до копчика, иными словами копчико-теменной размер (КТР);
- дистанцию между теменными буграми головы эмбриона, иначе – бипариетальный диаметр головы (БПР, БПД);
- длину плечевой кости или длина плеча (ДП);
- окружность головы (ОГ) измеряется обычно после 13 нед.;
- расстояние между затылком и лбом эмбриона или лобно-затылочный размер (ЛЗР);
- окружность живота (ОЖ);
- длину бедра или бедренной кости (ДБ);
- предположительный вес эмбриона (ПВП).
Копчико-теменной размером называют расстояние между теменем эмбриона и концом его задней части, который используется для измерения роста плода. КТР измеряется между 7 и 13 неделями. Этот показатель позволяет определить точное время зачатия. В это время он является самым достоверным и только он принимается во внимание, даже если последующие УЗИ дают основания предположить другую дату (более поздние показатели говорят просто, что эмбрион перестает расти).
Бипариетальный диаметр головы (БПР) – это диаметр между двумя сторонами головы эмбриона. Этот показатель измеряется на УЗИ после 13 недели беременности. Он увеличивается с 2,4 см в 13 недель до 9,5 см перед родами. Различные эмбрионы одного и того же веса могут иметь различные размеры головы. Поэтому устанавливать по этому параметру дату зачатия не принято.
БПР расположен перпендикулярно к лобно-затылочному размеру (ЛЗР). БПР, ЛЗР и ОГ (окружность головы) размещаются в одной плоскости. Поэтому при расшифровке все три значения, БПР, ЛЗР и ОГ связаны одной математической формулой.
Бедренная кость – самая длинная в теле человека. Ее размер отражает рост плода в длину. Значение ДБ то же самое, что и у БПР. Длина бедра на 14 неделе составляет 1,5 см и перед родами увеличивается до 7,8 см.
Окружность живота (ож) – это единственный показатель, измерение которого имеет значение лишь в поздней беременности. ОЖ отражает больше размер и массу ребенка, чем его возраст.
Вес эмбриона в любое время гестации можно точно определить, используя полиномные уравнения, содержащие БПР (бипариетальный диаметр), ДБ (длину бедра) и ОЖ (окружность живота). Для определения веса плода разработано множество компьютерных программ, калькуляторов онлайн и просто таблиц. Например, при БПР 9,0 см и ОЖ 30,0см калькулятор выдаст значение ПВП в 2,85 кг.
Но надо иметь в виду, что даже наилучшие формулы рассчитывают ПВП с 15% точностью в 85% случаев. Другими словами, приблизительно каждый седьмой плод имеет нестандартный вес, который может отличаться от расчетного больше чем на 15%.
В следующей таблице приводятся следующие параметры и нормы УЗИ по неделям усредненных размеров плода (данные подаются в миллиметрах по неделям беременности). ПО ним можно определить, как расшифровывается результат УЗИ. Но надо помнить, что из-за того, что лаборатории пользуются разным оснащением, эти данные могут отличаться. Поэтому заключение лучше доверить специалистам.
источник
На основании всего этого делается вывод, все ли в порядке, нужно ли предпринимать меры для коррекции состояния плода, матки или других органов. Исследование проводится согласно определенному протоколу, который немного видоизменяется в зависимости от срока беременности. Врач осматривает плод, плаценту, пуповину, околоплодные воды, шейку и тело матки, делает определенные замеры и вносит их в бланк УЗИ по беременности.
По всем указанным данным в конце исследования делается заключение, а также даются рекомендации. Здесь сонолог пишет, когда, по его мнению, стоит пройти следующее исследование, как скоро после проведения УЗИ нужно посетить врача женской консультации.
Важные для оценки данные УЗИ при беременности отличаются в первом триместре от тех, которые будут оцениваться позже – во втором и третьем триместрах. Это связано с тем, что ребенок не сразу получается таким, каким он рождается.
Он развивается из «диска» (так его видит УЗИ до 10 недели), проходя стадию зародыша (виден на мониторе, похожим на рыбку), и только потом у него появляются полноценные ручки, ножки, туловище и голова, которые и измеряются с помощью ультразвука.
Первый протокол ультразвукового исследования при беременности включает в себя такие данные:
- Паспортные данные женщины
- Акушерский срок беременности (он рассчитывается по последней менструации)
- Количество плодов в матке
- Копчико-теменной (КТР) размер плода (этот показатель – «предшественник» показателя «рост» или «длина тела»): указывается в миллиметрах
- Сердцебиения (здесь пишут – есть они (с/б +) или их нет (с/б -)), их частота
- Толщина воротниковой зоны (мм)
- Наличие или отсутствие желточного мешка, если он есть – его средний диаметр
- Местоположение хориона (будущей плаценты): он может находиться на любой стенке матки, а также в области ее дна или внутреннего зева. Последний вариант называется словом «предлежание хориона или плаценты»
- Структура хориона: в норме не должна быть «изменена»
- Придатки матки: оцениваются их размеры, наличие кист, аномалий развития
- Особенности строения матки: опухоли, миома, аномалии развития.
После того, как врач записал конкретные цифры измерений, ему нужно сравнить их с нормами УЗИ при беременности. Они оцениваются в зависимости от срока гестации. Причем нужно отметить, что исследование, проведенное раньше 8 недели, дает наиболее точные результаты о сроках беременности, так как в это время зародыши еще не обладают индивидуальными особенностями .
Так, нормальные параметры УЗИ плода по неделям беременности можно представить в виде таблицы, где все параметры, кроме срока, представлены в миллиметрах:
| Срок в неделях | КТР | Желточный мешок, внутренний диаметр | Диаметр плодного яйца | Бипариетальный диаметр |
|---|---|---|---|---|
| 5 | 1-2 | Не измеряется | 5-18 | Не измеряется |
| 6 | 4-5 | 3,01 | 13-22 | Не измеряется |
| 7 | 5-17 | 4,0 | 21-24 | Не измеряется |
| 8 | 10-25 | 4,5 | 29-30 | 6-7,0 |
| 9 | 16-36 | 5,0 | 33-36 | 8,5-10 |
| 10 | 24-49 | 5,10 | 39-44 | 11-14 |
| 11 | 34-58 | 5,50 | 47-51 | 13-21 |
| 12 | 42-73 | 6,0 | 56-57 | 18-24 |
| 13 | 51-87 | 5,85 | 63-65 | 20-28 |
Это усредненная таблица расшифровки УЗИ при беременности. Врачи УЗИ пользуются полной версией, где каждый параметр имеет свои нормы в зависимости не только от недели, но и от дня беременности (например, 6 недель 5 дней отличаются от 6 недель ровно).
Кроме этого, по их таблицам определяют, лежит ли данный показатель в среднем значении, или имеются некоторые отклонения в большую или меньшую сторону («центильная сетка»).
После обследования выдается результат УЗИ при беременности. Например: «Плод один, срок беременности соответствует … недель, … дней. Аномалий развития не обнаружено. Матка, придатки – без особенностей. Рекомендовано: повторный осмотр в 20 недель».
Если вы попросите, врач может выдать вам справку УЗИ о беременности такого образца (для того, чтобы вы показали ее на работе, если она связана с тяжелыми или вредными условиями):
«У пациентки (Ф.И.О.) по данным трансвагинального (трансабдоминального) исследования имеется (неосложненная, осложненная) беременность … недель, … дней. Рекомендовано: динамическое наблюдение в условиях женской консультации (стационара)».
источник
Для определения анатомического и функционального состояния плода во время беременности существует ряд методов, наиболее распространенным из которых является ультразвуковой. Он достаточно информативен, позволяет охватить большое количество женщин и, что очень важно, безопасен.
С целью выявления пороков развития и заболеваний проводят ультразвуковое скрининговое исследование (всеобщее экспресс-обследование, охватывающее более 85% беременных женщин). Оно позволяет принимать решения по поводу дальнейшей тактики ведения каждой беременности, а также выделять беременных, относящихся к группе риска по развитию различных осложнений для плода и матери.
Ультразвуковое исследование (УЗИ) наиболее целесообразно проводить в следующие скрининговые сроки беременности:
УЗИ в сроке 10-14 недель позволяет выявить некоторые грубые пороки плода (например, анэнцефалию — полное или частичное отсутствие больших полушарий головного мозга, костей свода черепа и мягких тканей), а также сформировать группу риска по хромосомной патологии плода на основании измерения толщины воротникового пространства, которую можно правильно оценить именно на этом сроке беременности.
ИнформацияПри отнесении беременной женщины в группу риска ей далее предлагается пройти более детальное исследование, например, такое как пренатальное кариотипирование, то есть исследование хромосомного набора плода.
Типовой протокол ультразвукового исследования в 10-14 недель беременности представлен в таблице 1.
От первого дня последней менструации рассчитывается срок беременности на каждый конкретный момент времени, определяется его соответствие сроку, поставленному исходя из ультразвуковых данных. Этот показатель используется в связи с тем, что мы не знаем точного момента оплодотворения яйцеклетки сперматозоидом и начала развития эмбриона.
Исходя из срока беременности, установленного по совокупности вышеуказанных данных, обязательно выставляется предполагаемая дата родов, соответствующая сроку 40 недель беременности. При наличии двух и более плодов, каждый исследуется отдельно.
При проведении УЗИ используется 2 метода: трансабдоминальный (исследование через переднюю брюшную стенку) и трансвагинальный (исследование через влагалище), что также обязательно отмечается в протоколе.
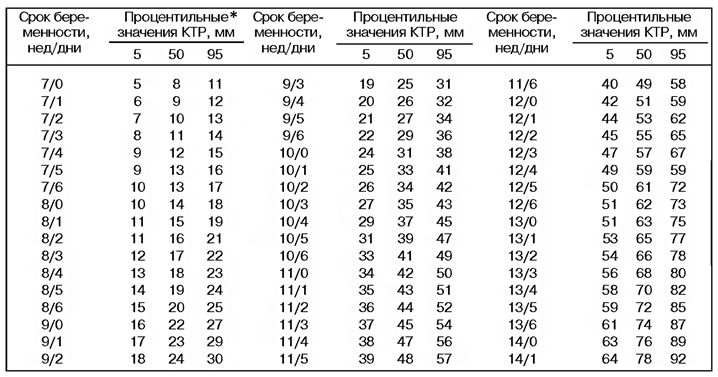
Для определения срока беременности и соответствия срока указанному первому дню последней менструации используется такой показатель, как копчико-теменной размер плода (КТР) – максимальное расстояние от головы до копчика. Измерение проводится при сагиттальном сканировании эмбриона (сагиттальная ось от латинского «sagitta» — стрела, то есть направлена спереди назад, а плоскость, проходящая через сагиттальную ось, делит тело человека на две симметричные половины). При движениях плода измерение КТР проводится в момент максимального разгибания. Нормативные показатели копчико-теменного размера эмбриона/плода в зависимости от срока беременности указаны в таблице 2.
*Процентиль – это понятие медицинской статистики. Для его определения берется большая выборка из популяции, которая обследуется по определенному признаку. Далее из всех значений выбираются средние, которые и являются 50-м процентилем, а все что лежит в пределах от 5-го до 95-го принимается за норму. Соответственно, значения ниже 5-го и выше 95-го процентиля требуют дообследования.
Еще одним из показателей, исследуемых при проведении УЗИ, является частота сердечных сокращений плода (ЧСС). Изменение ЧСС может косвенно указывать на хромосомную патологию, но на раннем сроке обычно большого диагностического значения не имеет. Данный показатель более важен в поздние сроки беременности, когда на основании изменений ЧСС можно определить внутриутробное страдание плода. Нормативные показатели ЧСС плода в зависимости от срока беременности приведены в таблице 3.
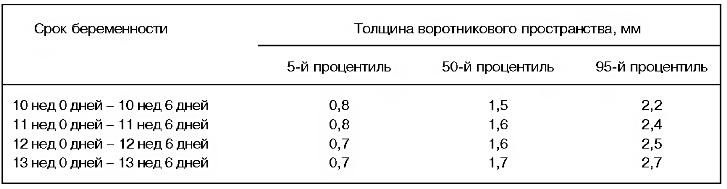
Одним из важнейших моментов, обязательно определяемых при УЗИ в сроке 10-14 недель, является толщина воротникового пространства (ТВП) – количество жидкости на задней поверхности шеи ребенка. Для его определения есть строго определенные критерии:
- Срок беременности с 10 недель до 13 недель 6 дней, так как в более раннем сроке определить этот показатель технически сложно. После 14 недель лимфатическая система ребенка справляется с излишками жидкости, поэтому определение ТВП перестает быть информативным.
- КТР плода должен лежать в интервале от 45 до 84 мм.
- Исследование проводится при сагиттальном сканировании плода.
Увеличение данного показателя косвенно свидетельствует о возможности наличия у ребенка синдрома Дауна (трисомия по 21 хромосоме – то есть вместо 46 хромосом в норме, ребенок имеет 47 хромосом), что требует более серьезного обследования (пренатальное кариотипирование) для подтверждения или исключения диагноза. Нормативные показатели толщины воротникового пространства эмбриона/плода в зависимости от срока беременности представлены в таблице 4.
При УЗИ в 10-14 недель исследуются такие анатомические структуры эмбриона/плода: кости свода черепа, «бабочка» (ультразвуковая картина строения головного мозга), позвоночник, желудок, передняя брюшная стенка (на наличие внутриутробных грыж), мочевой пузырь, кости конечностей. Но на данном сроке не всегда возможно исключить пороки развития, поэтому при обнаружении отклонений они заносятся в графу особых отметок, а далее совместно с акушер-гинекологом и при необходимости генетиками принимается решение о необходимости проведения более углубленного обследования.
При проведении УЗИ-исследования исследуются также такие внезародышевые органы, как желточный мешок и хорион. Желточный мешок – это провизорный (существующий временно) орган, который существует до 12 недель беременности, является необходимым для раннего развития эмбриона, после 12 недель перестает существовать, уменьшается в размерах и остается в основании пуповины. Его размер (внутренний диаметр) важен при постановке диагноза неразвивающейся беременности.
Хорион – наружная покрытая ворсинками зародышевая оболочка, которая совместно со стенкой матки в дальнейшем образует плаценту, благодаря которой плод питается в течение беременности. Его локализация дает представление о дальнейшей локализации плаценты (что необходимо знать для определения тактики ведения беременности), а изменение толщины может свидетельствовать о наличии внутриутробного инфицирования эмбриона/плода, резус-конфликте, а также о нарушении питания плода, хотя этот показатель также более информативен в поздние сроки беременности.
Кроме того, при проведении первого скринингового УЗИ отмечаются особенности строения матки (например, двурогая матка, удвоение матки, седловидная матка) и ее придатков (в первую очередь наличие кист яичников). Данные показатели также являются важными для определения дальнейшей тактики ведения беременности.
Если есть необходимость, врач ультразвуковой диагностики отмечает в протоколе дату повторного УЗИ-контроля.
Срок беременности 20-24 недели оптимален для изучения анатомических структур плода. Выявление на данном сроке пороков развития определяет дальнейшую тактику ведения беременности, а при грубом пороке, несовместимом с жизнью, позволяет прервать беременность. Типовой протокол ультразвукового исследования в 20-24 недели представлен в таблице 5.
Структуру протокола УЗИ можно разделить на следующие основные группы:
- Сведения о пациентке (ФИО, возраст, начало последней менструации)
- Фетометрия (измерение основных размеров плода)
- Анатомия плода (органы и системы)
- Провизорные органы (существующие временно, такие как плацента, пуповина и околоплодные воды)
- Заключение и рекомендации
В данном протоколе, как и при УЗИ в 10-14 недель, указывается первый день последней менструации, относительно которого рассчитывается срок беременности. Также отмечается количество плодов и то, что плод является живым (это определяется по наличию сердцебиения и движениям плода). При наличии двух и более плодов каждый изучается и описывается отдельно. Обязательно указывается предлежание плода (отношение крупной части плода ко входу в таз). Оно может быть головным (плод предлежит головкой) и тазовым (предлежат ягодицы и/или ножки). Плод может располагаться поперечно, что должно быть отражено в протоколе.
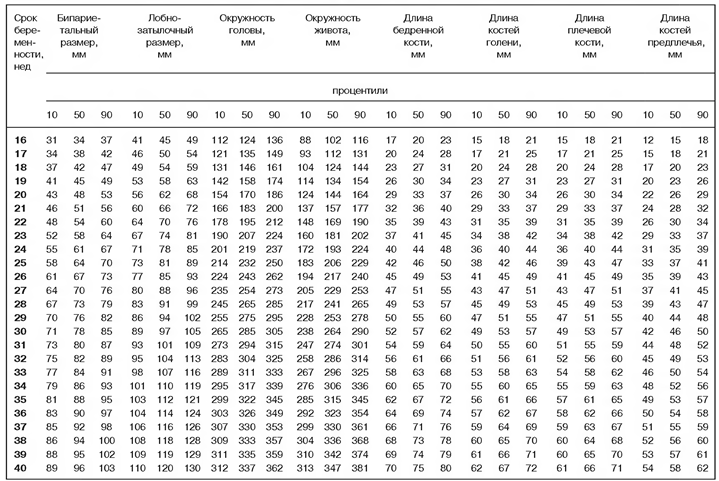
Далее проводится фетометрия – измерение основных размеров плода, среди которых определяются: бипариетальный размер головы, ее окружность и лобно-затылочный размер, окружность живота, длины трубчатых костей слева и справа (бедренная, плечевая, кости голени и предплечья). Совокупность данных параметров позволяет судить о темпах роста плода и соответствии предполагаемому по менструации сроку беременности.
Бипариетальный размер головки плода (БПР) измеряется от наружной поверхности верхнего контура до внутренней поверхности нижнего контура теменных костей (рисунок 1, линия bd).
Лобно-затылочный размер (ЛЗР) – расстояние между наружными контурами лобной и затылочной костей (рисунок 1, линия ac).
Цефалический индекс – БПР / ЛЗР * 100 % — позволяет сделать вывод о форме головы плода.
Окружность головы (ОГ) – длина окружности по наружному контуру.
Измерение размеров головки проводится при строго поперечном УЗ-сканировании на уровне определенных анатомических структур головного мозга (полости прозрачной перегородки, ножек мозга и зрительных бугров), как показано в правой части рисунка 1.
Рисунок 1 – Схема измерения размеров головки плода
1 – полость прозрачной перегородки, 2 – зрительные бугры и ножки мозга, bd – бипариетальный размер, ac – лобно-затылочный размер
Размеры живота измеряются при сканировании в плоскости, перпендикулярной позвоночному столбу. При этом определяется два размера – диаметр и окружность живота, измеряемая по наружному контуру. Второй параметр на практике используется чаще.
Далее измеряются длины трубчатых костей конечностей: бедренной, плечевой, голени и предплечья. Также необходимо изучить их структуру для исключения диагноза скелетных дисплазий (обусловленная генетически патология костной и хрящевой ткани, приводящая к серьезным нарушениям роста и созревания скелета и влияющая на функционирование внутренних органов). Изучение костей конечностей проводится с обеих сторон, чтобы не пропустить редукционные пороки развития (то есть недоразвитие или отсутствие частей конечностей с одной или с двух сторон). Процентильные значения фетометрических показателей приведены в таблице 6.
Изучение анатомии плода – одна из самых главных составляющих ультразвукового исследования в 20-24 недели. Именно в этом сроке манифестируют (проявляют себя) многие пороки развития. Изучение анатомических структур плода проводится в следующем порядке: голова, лицо, позвоночник, легкие, сердце, органы брюшной полости, почки и мочевой пузырь, конечности.
Изучение структур головного мозга начинается еще при измерении размеров головы, ведь при внимательном рассмотрении врач может определить целостность костной структуры, наличие экстракраниальных (снаружи от черепа) и интракраниальных (внутричерепных) образований. Проводится исследование больших полушарий головного мозга, боковых желудочков, мозжечка, большой цистерны, зрительных бугров и полости прозрачной перегородки. Ширина боковых желудочков и переднезадний размер большой цистерны – в норме не превышает 10 мм. Увеличение этого показателя говорит о нарушении оттока или выработки жидкости и появлении гидроцефалии – водянки головного мозга.
Следующим этапом изучается лицо – оценивается профиль, глазницы, носогубный треугольник, что позволяет выявить анатомические дефекты (например, «выпячивание» верхней челюсти при двусторонней или срединной расщелине лица), а также наличие маркеров хромосомных аномалий (уменьшение длины костей носа, сглаженный профиль). При изучении глазниц можно определить ряд грубых пороков, например, циклопия (глазные яблоки полностью или частично сращены и находятся в середине лица в одной глазнице), новообразования, анофтальмия (недоразвитие глазного яблока). Изучение носогубного треугольника прежде всего выявляет наличие расщелин губы и неба.
Исследование позвоночника на всем протяжении в продольном и поперечном сканировании — позволяет выявить грыжевые выпячивания, в том числе spina bifida – расщепление позвоночника, часто сочетающееся с пороками развития спинного мозга.
При исследовании легких изучается их структура (можно определить наличие кистозных образований), размеры, наличие свободной жидкости в плевральной (грудной) полости, новообразования.
Далее изучается сердце на предмет наличия четырех камер (в норме сердце состоит из 2 предсердий и 2 желудочков), целостности межжелудочковых и межпредсердных перегородок, клапанов между желудочками и предсердиями, а также наличия и правильного отхождения/впадения крупных сосудов (аорта, легочный ствол, верхняя полая вена). Еще оценивается само расположение сердца, его размеры, изменения сердечной сумки (перикарда).
При сканировании органов брюшной полости – желудок и кишечник – определяется их наличие, месторасположение, размеры, что позволяет косвенно судить и о других органах брюшной полости. Кроме того, увеличение или уменьшение размеров живота при фетометрии свидетельствует о наличии патологии (например, водянка, грыжи, гепато- и спленомегалия – увеличение печени и селезенки). Далее исследуются почки и мочевой пузырь на их наличие, форму, размер, локализацию, структуру.
Изучение провизорных органов позволяет косвенно судить о состоянии плода, пороках развития, внутриутробных инфекциях и других состояниях, требующих коррекции.
Плацента изучается по следующим параметрам:
источник
Каждые будущие родители с нетерпением ждут процедуру ультразвукового сканирования, которая позволит увидеть своего ребенка, послушать, как работает его сердечко, узнать пол крохи и получить его «первое фото». По окончании обследования беременная женщина получает заключение с непонятными терминами и обозначениями и задается вопросом – «Что же они означают?» Расшифровывают итоговые данные исследования два специалиста – врач-узист и акушер-гинеколог.
Доктор, проводивший процедуру УЗИ, устанавливает срок беременности и, при наличии патологий развития плода, предоставляет о них сведения. Врач, наблюдающий за течением периода гестации, оценивает степень имеющихся патологий и принимает решение о дальнейшей тактике лечебно-профилактических мероприятий. В этой статье мы расскажет для чего нужна ультразвуковая диагностика будущего младенца, сколько раз проводят процедуру, а также поможем нашим читателям узнать, как расшифровать УЗИ при беременности.
Ультразвуковое сканирование считается универсальной, не инвазивной, удобной и безопасной методикой обследования пациентов. Ее суть заключается в анализе преображения механических колебаний структур различной плотности сверх слышимой частоты. Оборудование УЗИ использует акустическое сопротивление звуковых волн с частотой 2–10 МГц. В период беременности исследование не доставляет дискомфорта и болезненных ощущений ни мамочке, ни крохе – его выполняют с помощью особого датчика.
- анатомические особенности развивающегося младенца;
- плацента – «детское место»;
- пуповина – пупочный канатик;
- окружающая плод амниотическая жидкость;
- полость матки, ее связочный аппарат и придатки.
Целью УЗИ является оценивание состояния беременной женщины и будущего младенца, диагностирование возможных врожденных и генетических синдромов. Это особенно важно в тех случаях, когда существует особое показание – наследственная предрасположенность к подобным аномалиям.
Расшифровка УЗИ при беременности позволяет определить размеры плоды, количество плодных вод, степень преждевременного старения плаценты, ее целостность и место прикрепления к стенке матки. Практикующие специалисты используют показатели этого обследования для выбора тактики ведения периода гестации и подготовки к процессу изгнания плода.
При проведении скрининга в первом триместре изучают полость матки, ее стенки и придатки (яичники и фаллопиевы трубы). Врач рассматривает, нормально ли развивается эмбрион и оценивает показатели:
- формирования хориона – ворсистой оболочки, со временем трансформирующейся в плаценту;
- размеров и формы желтого мешочка, который представляет собой зародышевый орган с запасом жизненно важных веществ;
- толщину шейной складки – размеры участка между мягкими тканями, которые окружают шейный отдел позвоночного столба, и кожей малыша.
Во втором триместре исследуется состояние маточных труб и яичников, проводится фетометрия плода (измерение анатомических структур) и оценивается соответствие ее параметров со сроками беременности, анализируется состояние пуповины, плаценты и структуры амниотической жидкости, изучается развитие сердца и внутренних органов младенца, можно определить его пол. УЗИ, проведенное на этом этапе беременности, позволяет обнаружить отслойку плаценты, повышенный маточный тонус, угрозу прерывания беременности, существующие пороки развития плода и хромосомные дефекты.
Ультразвуковое сканирование в третьем триместре проводят совместно с процедурой доплеро-метрии и преследует следующие цели:
- оценивание интенсивности циркуляции крови в сосудистой системе пуповины и матки, частоты сердцебиений плода, готовности его легких к функциональной деятельности в обычной среде;
- изучение предлежания ребенка и возможности обвития пуповиной;
- определение его веса и роста;
- выявление серьезных дефектов развития, не обнаруженные на ранних сроках – пороков сердца, волчьей пасти, заячьей губы и пр.
При проведении каждого исследования врач делает определенные замеры, их толкование позволяет установить размеры будущего ребенка во время его развития. Для того чтобы нашим читателям было удобнее разобраться в протоколе обследования, мы приводим таблицу с нормами показателей УЗИ:
| Срок гестации (по неделям) | Масса (г) | Рост (см) | ЧСС (уд.) | ЛЗР (мм) 50-й пр. | БПР (мм) 50 | ОЖ (мм) 50 | ОГ (мм) 50 | КТР (мм) 50 | ДКГ (мм) 50 | ДБК (мм) 50 | ДПК (мм) 50 | ДКП (мм) 50 | ТВП (мм) 50 | |
| 10 | 4 | 3,1 | 165 | — | — | — | — | 31 | — | — | — | — | 1,5 | |
| 11 | 7 | 4.1 | 160 | — | 17 | 51 | 63 | 42 | — | 5,6 | — | — | 1,6 | |
| 12 | 14 | 5,4 | 155 | — | 21 | 61 | 71 | 53 | — | 7,3 | — | — | 1,6 | |
| 13 | 23 | 7,4 | 150 | — | 24 | 69 | 84 | 63 | — | 9,4 | — | — | 1,7 | |
| 14 | 43 | 8,7 | 165 | — | 27 | 78 | 97 | 76 | — | 12,4 | — | — | 1,7 | |
| 15 | 70 | 10,1 | — | — | 31 | 90 | 110 | — | — | 16,2 | — | — | — | |
| 16 | 100 | 11,6 | — | 45 | 34 | 102 | 124 | — | 18 | 20 | 18 | 15 | — | |
| 17 | 140 | 13 | — | 50 | 38 | 112 | 135 | — | 21 | 24 | 24 | 18 | — | |
| 18 | 190 | 14,2 | — | 54 | 42 | 124 | 146 | — | 24 | 27 | 27 | 20 | — | |
| 19 | 240 | 15,3 | — | 58 | 45 | 134 | 158 | — | 27 | 30 | 30 | 23 | — | |
| 20 | 300 | 16,4 | — | 62 | 48 | 144 | 170 | — | 30 | 33 | 33 | 26 | — | |
| 21 | 360 | 26,7 | — | 66 | 51 | 157 | 183 | — | 33 | 36 | 35 | 28 | — | |
| 22 | 430 | 27,8 | — | 70 | 54 | 169 | 195 | — | 35 | 39 | 38 | 30 | — | |
| 23 | 500 | 28,9 | — | 74 | 58 | 181 | 207 | — | 38 | 41 | 40 | 33 | — | |
| 24 | 600 | 30 | — | 78 | 61 | 193 | 219 | — | 40 | 44 | 43 | 35 | — | |
| 25 | 660 | 34,6 | — | 81 | 64 | 206 | 232 | — | 42 | 46 | 45 | 37 | — | |
| 26 | 700 | 35,6 | — | 85 | 67 | 217 | 243 | — | 45 | 49 | 47 | 39 | — | |
| 27 | 875 | 36,6 | — | 89 | 70 | 229 | 254 | — | 47 | 51 | 49 | 41 | — | |
| 28 | 1000 | 37,6 | — | 91 | 73 | 241 | 265 | — | 49 | 53 | 51 | 43 | — | |
| 29 | 1105 | 38,6 | — | 94 | 76 | 253 | 275 | — | 51 | 55 | 53 | 44 | — | |
| 30 | 1320 | 39,9 | — | 97 | 78 | 264 | 285 | — | 53 | 57 | 55 | 46 | — | |
| 31 | 1500 | 41,1 | — | 101 | 80 | 274 | 294 | — | 55 | 59 | 55 | 48 | — | |
| 32 | 1700 | 42,4 | — | 104 | 82 | 286 | 304 | — | 56 | 61 | 58 | 49 | — | |
| 33 | 1920 | 43,7 | — | 107 | 84 | 296 | 311 | — | 58 | 63 | 59 | 50 | — | |
| 34 | 2140 | 45 | — | 110 | 86 | 306 | 317 | — | 60 | 65 | 61 | 52 | — | |
| 35 | 2380 | 46,5 | — | 112 | 88 | 315 | 322 | — | 61 | 67 | 62 | 53 | — | |
| 36 | 2620 | 47,4 | — | 114 | 90 | 323 | 326 | — | 62 | 69 | 63 | 54 | — | |
| 37 | 2850 | 48,6 | — | 116 | 92 | 330 | 330 | — | 64 | 71 | 64 | 55 | — | |
| 38 | 3080 | 49,7 | — | 118 | 94 | 336 | 333 | — | 65 | 73 | 65 | 56 | — | |
| 39 | 3290 | 50,7 | — | 119 | 95 | 342 | 335 | — | 66 | 74 | 66 | 57 | — | |
| 40 | 3460 | 51,2 | — | 120 | 96 | 347 | 337 | — | 67 | 75 | 67 | 58 | — | |
Толкование сокращенных терминов:
- ЧСС – частота сердечных сокращений плода;
- ЛЗР (лобно-затылочный размер), БПР (би-париетальный) – размеры головки;
- ОЖ и ОГ – окружности головки и животика;
- КТР – копчиково-теменной размер;
- ДК и ДБ — длина костей голени и бедра;
- ДПК и ДКП — длина плечевой кости и костей предплечий;
- ТВП — толщина воротникового пространства;
- 50-й пр. (процентиль) – среднее значение, характерное для определенного срока беременности.
В таблице указаны средние параметры и нужно учитывать, что ваш малыш может отличаться от них! А сейчас давайте подробно остановимся на итоговых данных каждого из трех обязательных пренатальных (дородовых) скрининга, которые направлены на выявление риска развития патологических процессов.
На первом обследовании женщины, ожидающей ребенка, можно обнаружить наличие грубых пороков и оценить риск формирования хромосомных аномалий. Квалифицированный специалист рассчитывает срок гестации на основании даты первого дня последнего ежемесячного кровотечения и данных ультразвукового сканирования на момент его проведения.
Важнейшими показателями, которые обязательно определяют на 1 скрининге, являются ТВП, отражающий количество подкожной жидкости на задней поверхности шеи, КТР, указывающий на размер плода. Увеличение параметров может указывать на наличие трисомии 21 хромосомы (или синдрома Дауна), при этом необходимо проведение будущей маме пренатального кариотипирования. Кроме того, на первом ультразвуковом сканировании оценивают следующие параметры.
Формирования анатомических структур эмбриона:
- костей свода черепа и конечностей;
- позвоночного столба;
- головного мозга;
- желудка;
- передней стенки брюшины;
- мочевого пузыря.
Внезародышевых органов: желточного мешка – временно существующего органа (до 12 недели), необходимого для формирования эмбриона, измерение его внутреннего диаметра важно для диагностирования замершей беременности, хориона – наружной зародышевой оболочки, покрытой ворсинками, изучение его толщины и локализации позволяет акушер-гинекологу иметь представление о развитии плаценты, возможном резус-конфликте, внутриутробном инфицировании либо нарушении питания плода.
Оценивают строение матки, яичников, маточных труб и состояние мукозного слоя (эндометрия) – это необходимо для выбора оптимальной тактики ведения беременности и родов. При многоплодной беременности врач-узист исследует параметры каждого малыша отдельно.
Для оценивания анатомических особенностей строения плода оптимальным считается срок от 20 до 24 недель – выявленные в этот период пороки развития позволяют определить дальнейшие действия врачей. Протокол УЗИ содержит основные показатели фетометрии – размеров плода, структуры пуповины и амниотической жидкости, характера предлежания плода, анатомии органов и систем – именно на этом этапе беременности проявляются многие патологии развития.
Порядок измерения анатомических структур следующий:
- голова – определяется целостностью костей, наличие экстра- и интракраниальных образований, изучаются большие полушария, мозжечок, боковые желудочки, зрительные бугры и подпаутинные цистерны;
- лицо – оценивается состояние профиля, носогубного треугольника, глазниц и проводятся маркеры хромосомных аномалий;
- позвоночный столб – исследуется поперечное и продольное строение для выявления грыжевого выпячивания, расщепления позвоночника и дефектов формирования спинного мозга;
- легкие – изучаются размеры, наличие новообразований и скопления выпота в плевральной полости;
- сердце – оценивается его расположение, размеры, наличие изменений перикарда и целостности межкамерных перегородок;
- брюшные органы – определяется размеры и локализация желудка и кишечника, наличие грыжи, водянки, гепатоспленомегалии;
- мочевыделительная система – исследуется форма, местоположение почек и мочевого пузыря, их размеры и структура;
- конечности.
Исследование, проведенное на сроке 32 недель, позволяет обнаружить аномалии плода, проявляющиеся на позднем сроке, определить биофизический профиль, оценить наличие синдрома задержки развития, провести необходимые лечебно-профилактические мероприятия, изучить возможности своевременного родоразрешения. Важные моменты третьего ультразвукового сканирования, которые учитывают для выбора тактики бережных родов, – определение предполагаемого веса ребенка и его предлежания (головное, поперечное либо тазовое).
Для оценивания функционального состояния плода используют специальный индекс, который определяется на основании суммирования итоговых данных кардиотокографии:
- показатель нормы – от 12 до 8 баллов;
- на возможные осложнения указывает сумма баллов от 7 до 6;
- о выраженном недостатке кислорода (внутриутробной гипоксии) и высоком риске потери младенца свидетельствует показатель ниже 5 баллов.
Дородовой скрининг проводят для оценивания анатомических особенностей плода при измерении основных размеров головы, живота, конечностей. На основании этих параметров устанавливается соответствие срока беременности дате последнего месячного кровотечения – это проводится для исключения задержки внутриутробного развития плода. Чаще всего этот синдром возникает в III триместре и может быть вызван:
- пагубными привычками будущей мамы;
- заболеваниями мочевыводящих и дыхательных органов;
- артериальной гипертензией;
- инфекционными болезнями;
- аномалиями строения органов репродуктивной системы;
- нарушениями цикла ежемесячных кровотечений;
- многоплодной беременностью;
- мало- либо многоводием;
- гестозами;
- первичным бесплодием;
- осложненным течением предыдущих беременностей;
- преждевременной отслойкой плаценты;
- внутриутробной инфекцией;
- аномалиями формирования плода.
При проведении ультразвукового сканирования на более поздних сроках, врач изучает структуру органов малыша и диагностирует возможные врожденные патологии развития. Причинами, способствующими их возникновению, считаются наследственность – дефекты передаются от родителей посредством генных мутаций, тератогенное воздействие некоторых лекарственных препаратов, вредных условий труда родителей, перенесенных инфекционных заболеваний, ионизирующих лучей, токсических веществ, механических факторов – неправильного положения ребенка или наличия у матери опухолевидных образований матки), травма матери в I триместре.
Если параметры окружности головы превышают нормальные показатели, врач оценивает размеры окружности животика и длину костей конечностей – не все малыши развиваются пропорционально и головка может быть больше остальных частей тела. Значительное увеличение бипариетального (расстояния между височными костями) и лобно-затылочного размеров свидетельствует о наличии опухолевидных новообразований в головном мозге или на костях черепа, энцефалоцеле – черепно-мозговой грыжи, водянки головного мозга – гидроцефалии.
Данные аномалии считаются очень тяжелыми и несовместимыми с жизнью – требуется преждевременное прерывание беременности. Уменьшение БПР и ЛЗР свидетельствует о синдроме задержки внутриутробного развития и требует проведения коррекционных мероприятий – применения препаратов, которые улучшают маточно-плацентарное кровообращение и обеспечивают плоду своевременную доставку питательных веществ. В противном случае подобные дефекты приведут к гибели младенца.
При значительном уменьшении размеров головы плода может наблюдаться недоразвитие либо отсутствие больших полушарий (парных образований, объединенных мозолистым телом в головной мозг) или мозжечка (малого мозга, отвечающего за двигательную функцию). В этой ситуации необходимо прервать беременность.
В нашей статье мы предоставили расшифровку ультразвуковых исследований, которые проводят в период вынашивания ребенка. Каждой будущей маме необходимо учитывать тот факт, что отклонение того или иного параметра от общепринятых норм может указывать не только на развитие патологий, но и на индивидуальные особенности женского организма.
Полное представление о течении беременности имеет только врач, наблюдающий за периодом беременности. Он сопоставляет итоговые данные ультразвуковых, лабораторных исследований и состояния здоровья женщины – это позволит ему своевременно и компетентно диагностировать патологический процесс и успешно провести соответствующие лечебно-профилактические мероприятия. Подводя итог вышеизложенной информации, хочется еще раз напомнить женщинам – во время беременности нельзя безответственно относиться к своему здоровью!
При любом недомогании, ухудшении общего состояния, появлении болезненных ощущений или патологических выделений из родовых путей, следует обратиться за помощью квалифицированного специалиста. Также не рекомендуется пропускать плановые пренатальные обследования – они не принесут вреда крохе, однако помогут врачу сделать выводы о ходе его развития. Своевременно выявленные отклонения спасут жизнь не только вам, но и вашему малышу!
источник