Автор статьи — Созинова А.В., практикующий врач акушер-гинеколог. Стаж по специальности с 2001 года.
При постановке на учет по беременности за женщиной ведется тщательное наблюдение, во время которого оценивается течение беременности, риск возможных осложнений и вероятность их появления, рост и развитие плода, и, безусловно, состояние самой будущей мамы. Для этого беременная проходит обязательное обследование, которое включает достаточно широкий список лабораторных исследований.
Согласно приказу Минздрава РФ № 572 от 1 ноября 2012 года, базовый спектр обследования беременных женщин включает:
1 триместр (с момента оплодотворения до 14 недель)
- общий анализ мочи и крови;
- группа крови и резус-фактор (при отрицательном резусе кровь на группу и резус-фактор сдает и муж);
- биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, печеночные ферменты (АСТ, АЛТ), общий билирубин, прямой билирубин, общий холестерин);
- коагулограмма или свертываемость крови (фибриноген, тромбоциты, агрегация тромбоцитов, время свертываемости, время кровотечения, протромбиновый индекс, АЧТВ – активированное частичное тромбопластиновое время);
- кровь на сифилис (реакция RW);
- кровь на ВИЧ-инфекцию и вирусные гепатиты (В и С);
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококки) и цитологическое исследование;
- обследование на половые инфекции (по показаниям): хламидиоз, уреаплазмоз и прочие;
- двойной тест (в сроке 11-14 недель): определение плазменного протеина А (РАРР-А) и бета-ХГЧ для исключения тяжелых пороков развития (синдром Дауна, синдром Эдвардса);
- кровь на краснуху и токсоплазмоз (выявление антител типа М и G).
2 триместр (с 14 по 28 неделю)
- общий анализ мочи при каждой явке;
- общий анализ крови перед выходом в декрет (30 недель);
- коагулограмма по показаниям;
- биохимический анализ крови перед декретом;
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококк), цитологический мазок по показаниям;
- кровь на ВИЧ-инфекцию и вирусные гепатиты, сифилис перед декретом;
- кровь на антитела, ПЦР мочи, отделяемого влагалища на краснуху, цитомегаловирус и токсоплазмоз;
- тройной тест: бета-ХГ, эстриол и альфафетопротеини (АФП) в 16-18 недель.
- общий анализ мочи при каждой явке;
- общий анализ крови в 30 и 36 недель;
- мазок на гонококки и грибы в 30 и 36 недель;
- кровь на сифилис, ВИЧ-инфекцию и вирусные гепатиты в 30 и 36 недель;
- коагулограмма по показаниям;
- биохимический анализ крови в 30 недель;
- кровь на антитела к краснухе и токсоплазмозу по показаниям.
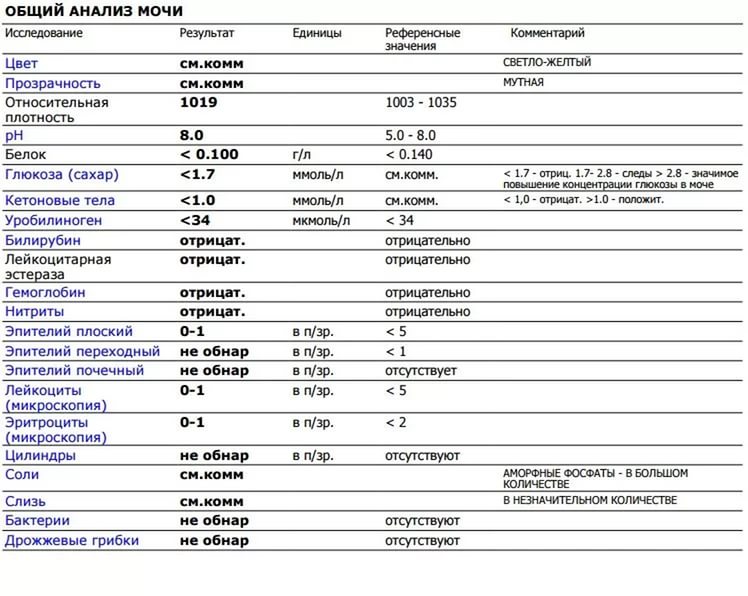
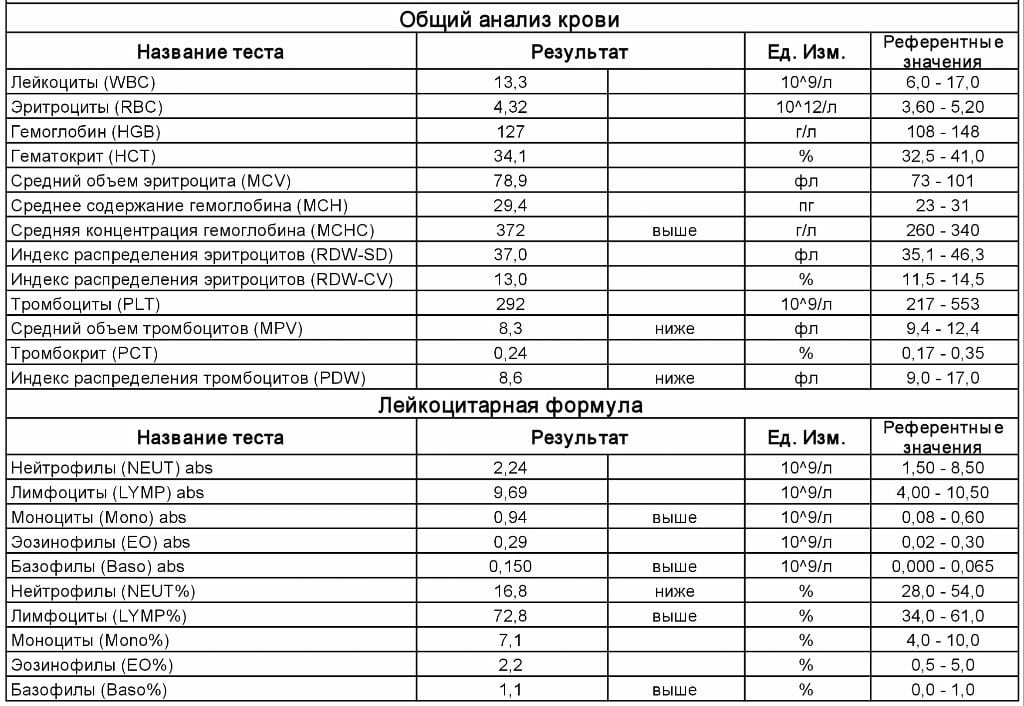
Общий анализ крови и мочи (ОАК и ОАМ)
В общем анализе крови определяется количество эритроцитов и гемоглобин, которые необходимы для переноса кислорода. Также в ОАК изучается количество лейкоцитов и СОЭ, что в норме при беременности несколько повышено. Тромбоциты участвуют в свертывании крови, их определение при беременности также необходимо.
В ОАМ изучается содержание лейкоцитов, наличие/отсутствие белка, плотность и реакция мочи и присутствие патологических структур и веществ (цилиндры, бактерии, глюкоза и прочие). ОАМ — чаще всего сдаваемый анализ, который помогает заподозрить или определить патологию беременности (сдается при каждой явке на прием).
Группа крови и резус-фактор
Группа крови и резус-фактор необходимы в случае экстренной гемотрансфузии при кровотечении (например, предлежание плаценты), при отрицательном резусе необходим анализ крови на группу и резус-фактор для исключения или лечения резус-конфликта.
Учитывая повышенную нагрузку во время гестации на все органы беременной, сдается БАК дважды за всю беременность (по показаниям чаще), который позволяет оценить работу внутренних органов.
Кровь на сифилис, вирусные гепатиты и ВИЧ-инфекцию
Исследование проводится трижды за беременность и позволяет выявить перечисленные инфекции, наличие которых неблагоприятно сказывается на развитии плода, а также на состоянии женщины во время беременности.
Мазок на микрофлору и цитологию с шейки матки и влагалища
Мазки на микрофлору сдаются трижды за период беременности и позволяют выявить кольпиты, цервициты, которые способны спровоцировать инфицирование плодных оболочек и плода. Цитологическое исследование исключает предраковые и раковые процессы шейки матки.
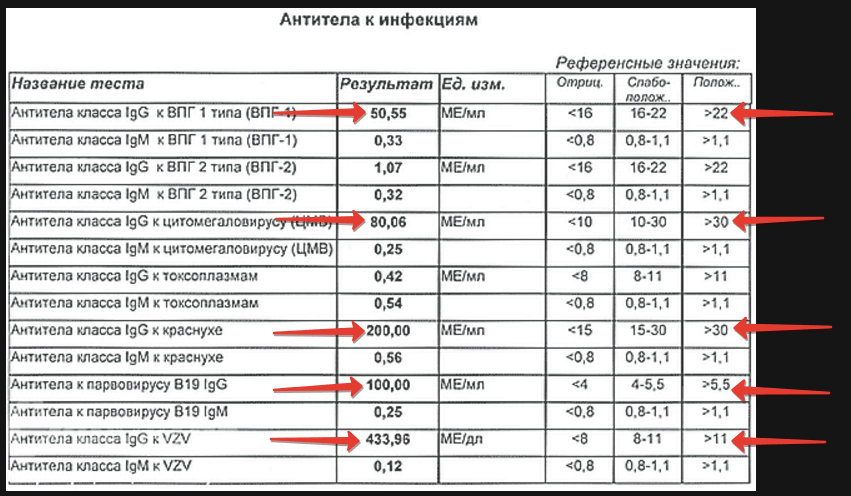
Определяются антитела класса IgМ и IgG к перечисленным инфекциям и позволяют выявить приобретенный иммунитет или его отсутствие, а также острый процесс, наличие которого неблагоприятно для плода.
Показатели свертывающей системы крови при беременности несколько повышены, анализ на коагулограмму позволяет выявить угрозу тромбозов у женщины, прерывания беременности и преждевременных родов. Также исследование свертываемости крови необходимо для подтверждения гестоза и его лечения.
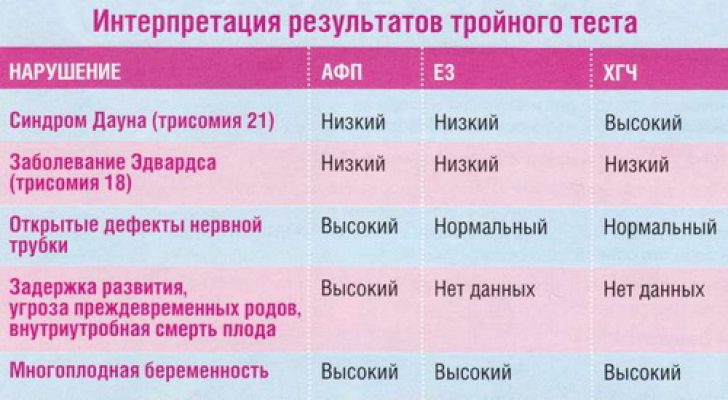
Двойной и тройной тест
Проводится для определения степени риска врожденной патологии плода и хромосомных нарушений.
- в случае низкого гемоглобина и эритроцитов в ОАК говорят об анемии,
- при значительном повышении лейкоцитов и СОЭ подозревают воспалительный процесс в организме беременной,
- увеличение эозинофилов – аллергию или глистную инвазию,
- при снижении или увеличении тромбоцитов – нарушение свертывающей системы крови или гестоз.
- обнаружение в ОАМ лейкоцитов, бактерий цилиндров свидетельствует о воспалении мочевыделительной системы,
- наличие белка заставляет думать, в первую очередь, о гестозе.
Подробнее об анализе мочи при беременности — в нашей отдельной статье.
Группа крови и резус-фактор
Если у беременной определен отрицательный резус-фактор, а у ее супруга – положительный, то она ежемесячно, а после 30 недель каждые 14 дней сдает кровь на титр антирезусных антител. Появление их, и, тем более, увеличение в динамике свидетельствует о резус-конфликте.
Биохимический анализ крови
- увеличение печеночных ферментов, билирубина общего и прямого говорит о патологии печени и/или гестозе,
- возрастание глюкозы крови может свидетельствовать о развитии гестационного сахарного диабета,
- увеличение мочевины и креатинина – о нарушении органов мочевыделительной системы или гестозе.
Коагулограмма
Увеличение показателей свертываемости крови и снижение времени кровотечения говорит о нарушении свертывающей системы, которое наблюдается при аутоиммунных заболеваниях, антифосфолипидном синдроме и гестозе и грозит развитиемКоагулограмма
тромбозов и прерыванием беременности.
Реакция Вассермана (RW), кровь на ВИЧ-инфекцию и гепатиты
Положительные анализы на ВИЧ-инфекцию и сифилис, а также обнаружение антигенов к вирусным гепатитам (Нвs-антиген) свидетельствует об инфицировании беременной и угрожает состоянию плода (назначаются профилактические курсы лечения фетоплацентарной недостаточности).
Мазок на микрофлору влагалища и шейки матки
Обнаружение патогенной или условно-патогенной микрофлоры (в значительном количестве) свидетельствует о кольпите, что чревато воспалением амниотических оболочек, развитием хориоамнионита и внутриутробным инфицированием эмбриона/плода.
По показаниям назначаются дополнительные анализы на выявление инфекций, передающихся половым путем.
Кровь на краснуху, токсоплазмоз и цитомегаловирус
- при обнаружении антител классКоагулограмма
а G и отсутствии антител класса М к перечисленным инфекциям говорит о перенесенной ранее инфекции и наличии иммунитета, - обнаружение иммуноглобулинов класса М – признак острого процесса,
- отсутствие антител и того, и другого класса обозначает, что беременная не встречалась с возбудителями данных инфекционных заболеваний и иммунитет к ним отсутствует.
Двойной и тройной тест
Возрастание показателей двойного и тройного теста говорит о высоком риске хромосомных заболеваний у плода (в частности, синдром Дауна) и внутриутробных пороках развития плода. Но не исключается повышение/снижение показателей при различных состояниях беременной (многоплодие, острое инфекционное заболевание, гормональные нарушения, низкий или избыточный вес и прочие).
При подозрении на хромосомные патологии и врожденные пороки развития плода беременной назначают дальнейшую пренатальную диагностику (тщательное УЗИ, амниоцентез и кордоцентез, консультация генетика).
Некоторые исследования при беременности
источник
Когда женщина узнает об интересном положении, на нее возлагается огромная ответственность по сохранению беременности и успешному рождению здоровенького человечка. Первой задачей мамочки становится визит к гинекологу и постановку на учет в ЖК. Обязательным мероприятием являются многочисленные диагностические исследования, назначаемые в различные сроки вынашивания. Каждой женщине рекомендуется знать, какие анализы при беременности требуется сдать, зачем и когда их назначают, о чем говорят результаты и пр.
Самым первым исследованием, с которым сталкивается женщина при беременности, является домашний тест из аптеки на беременность, который покажет две характерные полоски уже после первого дня задержки. После такого примитивного подтверждения зачатия необходимо пройти осмотр у квалифицированного гинеколога, который подтвердит факт беременности.
- При наличии каких-либо сомнений доктор назначит пациентке исследование крови на определение содержания гонадотропного хорионического гормона, которое можно проводить уже с 8-14 дня предполагаемого зачатия. Показатели данного гормонального вещества при зачатии будут превышать 25 мЕд/мл.
- Также для определения беременности нужно сдать ультразвуковую диагностику, которую можно проводить уже с 3-6 суток задержки. Плодное яйцо с эмбрионом внутри при ультразвуковой диагностике будет просматриваться примерно на 5-7-недельном сроке, сердцебиение также будет прослушиваться на этом сроке, но только при проведении интравагинального исследования.
Нанести визит в консультацию для постановки на учет необходимо не позднее 7-10-недельного срока. Доктор на приеме заведет карту, указав в ней необходимые сведения о беременной, начале сексуальных отношений, первых и последних месячных, длительности цикла и пр. Заводится 2 карты, индивидуальная и обменная, первая хранится у доктора, а вторая выдается беременной на руки. В обменную карту вписываются результаты всех исследований и анализов, которые женщина проходит в течение вынашивания. В ходе первичного осмотра беременной акушер-гинеколог берет мазки и сообщает, какие анализы сдать при беременности будет нужно в первую очередь, выписав соответствующие направления.
Пребывая под контролем гинеколога женщина в течение всего периода вынашивания, помимо теста на беременность, периодически сдает обязательные лабораторные исследования. Акушер-гинеколог составит для каждой беременной конкретную программу наблюдений, согласно которой буде осуществляться наблюдение за пациенткой в течение 9-месячного периода. От зачатия и до родов женщине приходится сдать немало анализов. Какие-то назначаются несколько раз, а некоторые проводятся единожды. Перечень анализов зависит от срока вынашивания.

При постановке на гинекологический учет берутся мазочки на влагалищную микрофлору и скрытотекущие половые инфекции, бакпосев и Папаниколау (ПАП-тест), биообразец из шеечного канала. При обнаружении признаков шеечной эрозии проводится кольпоскопическое обследование. Затем для беременной доктор составляет целый спектр лабораторных и инструментальных диагностических назначений, выдает соответствующие назначения на анализы, которые крайне важно пройти именно на первом триместре вынашивания. В этот перечень обязательно входит общее исследование мочи, назначается обширное исследование крови, которое включает:
- Биохимию;
- Общий анализ, его требуется сдавать на 5, 8, 10 и последующих неделях, когда вы будете приходить на прием к акушер-гинекологу;
- На резус и группу;
- На ВИЧ и сифилис;
- На выявление гепатита В;
- На сахар;
- На ТОРЧ-инфекции;
- На уровень гемоглобина с целью выявления анемии;
- Коагулограмма для определения кровесвертываемости.
Кроме того, беременной назначается ультразвуковое исследование яичников и маточного тела, ЭКГ и диспансеризация, которая включает стоматологическую и эндокринологическую консультацию, осмотр у окулиста, невропатолога и хирурга.
На 10-13-недельном сроке пациентке может быть назначен двойной тест или пренатальный скрининг, при котором сдается кровь из вены на локте на гормональный уровень β-ХГЧ и РАРР-А. Хорионические показатели достигают максимальных значений примерно на 11-недельном сроке, а белок РАРР-А вырабатывается именно при беременности и при недостатке указывает на наличие проблем. По этим показателям специалисты смогут определить риск развития у малыша врожденных патологий или дефектов вроде болезни Дауна и пр.

В средний период вынашивания на каждом плановом приеме у акушера беременной будут обязательно измерять показатели веса и давления, высоту дна тела матки и окружность живота. На 14-27-недельном сроке беременной обязательно назначается общее исследование мочи и крови, а также ультразвуковое обследование, в ходе которого определяется точный срок вынашивания, выявляются физические нарушения в плодном развитии и пр.
На 16-18-недельном сроке предлагается проведение второго скрининга, который часто называют тройным тестом, поскольку он предполагает измерение уровня гормонов АФП, ЕХ и ХГЧ. Тройной тест проводится с целью выявления хромосомных аномалий и врожденных дефектов. Если мамочка принимает гормональные препараты, то показатели могут быть искажены. Кроме того, причиной неинформативности исследования может стать ОРВИ, низкий вес беременной и пр. Если обнаруживается патология или возникают некоторые подозрения на нее, то рекомендуется проведение пренатального скрининга инвазивным способом, т. е. проводится кордоцентез либо амниоцентез. Подобные исследования могут представлять опасность для плода, поскольку у 1% пациенток вызывают прерывание беременности.
Также гинекологи настоятельно рекомендуют всем мамочкам – сдавайте тест на определение глюкозной толерантности. С его помощью можно определить вероятность развития скрытого гестозного диабета. Данное тестирование назначается примерно на 24-27 неделе. На сроке в 21-27 недель назначается второе ультразвуковое обследование.
С началом третьего триместра частота визитов в ЖК увеличивается, теперь посещать акушер-гинеколога придется каждые пару недель. В ходе приема будут осуществляться стандартные процедуры вроде взвешиваний, контроля за давлением, высоты матки или объемов живота. Перед каждым плановым приемом гинеколога нужно сдавать урину и кровь.
Какие анализы нужно пройти на этом сроке? Примерно на 30 неделе беременной назначаются практически все анализы, которые она уже проходила в недели первого триместра, т. е.:
-
Исследования мочи и крови общего типа;
- Биохимию крови назначают с целью определения холестерина и билирубина, креатинина и мочевины, белка и АСТ, глюкозы и пр.;
- Коагулограмму проводят для выявления показателей протромбина и фибриногена, волчаночного антикоагулянта и пр. По его результатам доктор судит о степени кровесвертываемости;
- На сифилис, гепатиты и ВИЧ;
- Влагалищный мазок на онкоцитологию и инфекционные патологии. При обнаружении атипичных клеточных структур можно своевременно выявить онкопроцессы, а мазок на инфекцию позволяет обнаружить инфекционных агентов и предупредить заражение плода;
- Кардиотокографическое исследование плода назначается примерно на 33-недельном сроке с целью оценки внутриутробного состояния плода, его сердцебиения, двигательной активности и пр.;
- Допплерография и ультразвуковая диагностика. Эти исследования проводят примерно в 32-36 недель с целью оценки пуповинного канала, общего состояния плода, наличия гипоксии и пр. Если выявится плацентарное предлежание или низкое расположение плаценты, то на 39-недельном сроке проводят повторное УЗИ. Это необходимая мера, которая помогает доктору определиться с тактикой ведения родоразрешения.
Обычно здоровая беременность заканчивается на 39-40 неделе, но иногда она может несколько задержаться. В подобной ситуации мамочке могут дополнительно назначить УЗИ, КТГ, исследование мочи на содержание ацетона и пр. Эти исследования важны для определения безопасности столь длительного ожидания родоразрешения и вычисления примерной его даты.
Иногда случается, что некоторые анализы показывают не совсем хорошие результаты. Обычно у мамочек в подобной ситуации начинается неудержимая паника, они переживают, сильно нервничают, изводят и себя, и домочадцев. Такое поведение категорически недопустимо для беременной, ведь психоэмоциональные переживания и стрессовые перегрузки гораздо опаснее для малыша, нежели не совсем хорошие анализы. Кстати, их берут, чтобы своевременно обнаружить несоответствие нормам и предотвратить развитие осложнений, а не для того, чтобы беременная сама себе и малышу вынесла приговор.
Иногда мамочка сама не соблюдает требования подготовки к диагностическим лабораторным процедурам. К примеру, сдает кровь не натощак, как того требуют врачи, либо не соблюдают диету накануне анализов, т. е. кушают жирное и сладкое, слишком острое либо жареное. Все это искажает результаты лабораторных исследований и становится причиной ложных показателей.
В подобной ситуации нужно в первую очередь успокоиться и обсудить все6 нюансы с доктором. Если нарушения подготовки имели место, то о них необходимо обязательно рассказать. Если же мамочка выполняла все требования предпроцедурной подготовки, то нужно обсудить с доктором варианты причин отклонений и способы их устранения.
Главное, своевременно проходите назначенные исследования и посещайте акушер-гинеколога, ведь от правильного течения беременности полностью зависит здоровье еще не родившегося ребенка. И напоследок… Не пытайтесь самостоятельно интерпретировать полученные результаты исследований. Только специалист способен сделать это правильно. Не имея медобразования, можно легко ошибиться в расшифровке результатов, что станет причиной ненужных волнений и переживаний, которые будущей матери, а тем более растущему внутри ребенку, ну совсем ни к чему.
источник
Когда на тесте впервые появляются заветные две полоски, возникает масса вопросов. Когда нужно идти к гинекологу, как становиться на учет? Когда и какие анализы придется сдавать, и зачем? Обо всех плановых обследованиях во время беременности и некоторых нюансах наблюдения мы поговорим подробно.
На сегодня разработан специальный план обследований и анализов, которые требуются при наблюдении за беременными с момента постановки на учет и до самых родов. План основан на общих рекомендациях по ведению не осложненной беременности, установленных Министерством Здравоохранения и Соцразвития Российской Федерации. При наличии осложнений беременности или хронической патологии матери, список исследований и анализов может быть расширен по усмотрению наблюдающего врача. Посещения могут быть более частыми, может требоваться дополнительное обследование и лечение, в том числе в условиях стационара.
До 12 недель вам необходим как минимум один визит к врачу, при котором будет проведено первичное обследование и постановка на учет с оформлением карты, и получением направления на УЗИ и анализы. При первом посещении врача вам предстоит подробная с ним беседа, в которой врач выяснит подробности – какими болезнями вы болели, имеются ли у вас хронические патологии, были ли ранее беременности и роды, как протекали, с какого возраста у вас менструации, какие они по характеру и многое другое. Это необходимо для создания целостной картины состояния вашего здоровья.
Врач при первом посещении даст вам рекомендации по образу жизни и питанию, приему витаминов и микроэлементов, проведет осмотр, измерение давления и пульса, роста и веса, а также исследование на гинекологическом кресле и возьмет мазки, выпишет направления на анализы. Помимо этого, врач даст направление на прохождение врачей-специалистов – терапевта, стоматолога, окулиста, ЛОР-врача и некоторых других, если будет необходимость. Необходимо будет сделать ЭКГ.
В некоторых случаях в сроке 5-8 недель назначается УЗИ для подтверждения факта беременности и определения того, что плод развивается внутри матки.
В течение следующих двух недель с момента постановки на учет по беременности нужно будет сдавать много анализов:
- общий анализ мочи, утренняя порция натощак для оценки работы почек и мочевого пузыря.
- мазок из влагалища на наличие воспалительных процессов гениталий и скрытых инфекций.
- общий анализ крови, утром натощак, который покажет количество гемоглобина и основных элементов крови, даст возможность оценить общее состояние организма.
- кровь на определение группы и резус-фактора. При резус-отрицательной крови определяют группу крови и резус-фактор у супруга.
- кровь на антитела к гепатитам В и С, сифилису и ВИЧ-инфекции.
- кровь на антитела к TORCH-инфекции (токсоплазме, цитомегалии, микоплазме и герпесу). Данное исследование показывает риск внутриутробного инфицирования плода.
- анализ крови на уровень глюкозы, что укажет на риск развития диабета и изменения толерантности к глюкозе.
- коагулограмма (кровь на свертывание) покажет склонность к тромбозам или кровотечениям.
Второй визит к врачу планируется на срок в 10 недель беременности, перед посещением врача необходимо сдать анализ мочи. Врач оценит результаты всех ранее пройденных анализов и даст рекомендации по дальнейшему течению беременности.
Первое плановое УЗИ назначают в сроки 11-12 недель для прохождения особого пренатального скрининга с целью выявления пороков в развитии плода и генетических аномалий. Пренатальный скрининг включает в себя еще и анализ крови на особые вещества – хорионический гонадотропин (ХГЧ) и белок плазмы, ассоциированный с беременностью (РаРР-А), уровень которых оценивается совместно с данными УЗИ.
Посещения врача станут ежемесячными, в сроке 16 недель врач будет выслушивать сердцебиения плода специальным стетоскопом. В этом сроке проводится измерение высоты дна матки и окружности живота, по этим данным оценивается развитие плода в матке и соответствие его сроку беременности. Эти параметры будут измеряться на каждом приеме.
В сроки 16-20 недель вам предстоит второй пренатальный скрининг с проведением особого анализа крови на уровень ХГЧ, альфа-фетопротеина и свободного эстриола. По данным этих анализов будет рассчитан риск врожденных аномалий плода.
В сроке 18 недель беременности необходимо провести анализ крови на уровень глюкозы, так как рост плода ускоряется, и нагрузка на поджелудочную железу увеличивается.
В сроки 20-24 недели необходимо прохождение второго планового УЗИ с исключением пороков развития и аномалий течения беременности, оценкой состояния и положения плаценты, количества околоплодных вод, измерением роста и веса плода. В этом сроке можно определить пол ребенка, провести доплерографию плода – оценку кровообращения.
Визит к врачу планируется на срок в 22 недели, проводится осмотр, измерение высоты стояния дна матки и окружности живота, меряется давление и вес. Врач проводит оценку данных УЗИ и скрининговых анализов, дает рекомендации.
На 26 неделе необходимо посещение врача с неизменной сдачей анализа мочи перед визитом. Врач проведет осмотр, измерение веса, давления и окружности живота, высоты стояния дна матки, выслушает сердцебиение плода, определит его положение в матке.
Посещение врача необходимо на тридцатой неделе беременности, врач помимо традиционного осмотра и измерения веса, давления и живота, направит вас на анализы. Также будет оформлен декретный отпуск до родов и обменная карта беременной с данными всех анализов и обследований, которая всегда будет на руках у женщины.
В этом сроке сдается:
- общий анализ крови,
- общий анализ мочи,
- биохимический анализ крови,
- кровь на глюкозу,
- кровь на ввертывание (коагулограмма),
- кровь на антитела к ВИЧ, гепатиту и сифилису,
- мазок на скрытые инфекции.
В 33-34 недели беременности проводится третье УЗИ с определением развития малыша, его веса и роста, определяется пол ребенка, исключаются отклонения и пороки развития, проводится анализ состояния плаценты и околоплодных вод, стенок матки и шейки. Проводится также доплерометрия плода.
В 35 недель предстоит визит к врачу и сдача анализа мочи. В этом сроке назначается КТГ плода с целью выявления его двигательной активности и тонуса матки, сердцебиения плода и его возможной гипоксии.
В 37 недель проводится анализ мочи и плановый визит к врачу.
В сроке 38 недель сдается анализ крови на сифилис и ВИЧ, гепатиты для роддома.
В сроке 39-40 недель будет проведено УЗИ плода для оценки положения плода и готовности его к родам, положения пуповины, состояния плаценты и матки, шейки.
В 40 недель вы получите направление в родильный дом при необходимости плановой госпитализации или будете дожидаться начала родов дома.
источник
При беременности очень важно регулярно посещать врача и проходить все необходимые плановые обследования. Так вы сможете следить за своим здоровьем и развитием ребенка, а в случае возникновения каких-либо проблем врачи успеют вовремя оказать необходимую помощь.
Обращаться в женскую консультацию для постановки на учет лучше всего на сроке беременности 6–8 недель. Для оформления нужно предъявить паспорт и полис обязательного медицинского страхования (ОМС). Кстати, при ранней постановке на учет (до 12 недель) полагается единовременное денежное пособие. При нормальном течении беременности рекомендуется посещать гинеколога не менее семи раз за весь период вынашивания ребенка. В I триместре – раз в месяц, во II триместре – раз в 2–3 недели, с 36 недели и до родов – раз в неделю. Также за время беременности нужно будет обязательно пройти три скрининговых ультразвуковых исследования: на сроке 11–14 недель, 18–21 неделя и 30–34 недели.
На первом приеме акушер-гинеколог осматривает женщину, подтверждает факт беременности, оценивает состояние стенок влагалища и шейки матки. Также доктор измеряет вес, рост, артериальное давление и размер таза будущей мамы – в дальнейшем эти параметры будут фиксироваться при каждом осмотре. Помимо этого, врач заполняет необходимые документы, дает рекомендации по питанию и приему витаминов, выписывает направления на анализы и к другим специалистам.
Мазок на флору при беременности. Врач обязательно берет мазок на флору и цитологию для микроскопического исследования. Повторно мазок на флору при беременности берут на 30-й и 36-й неделе. Анализ позволяет определить развитие воспалительного процесса, выявить инфекции. При любых отклонениях от нормы назначают дополнительные исследования, к примеру тест на заболевания, передающиеся половым путем (ЗППП). Если их обнаруживают, врач принимает решение о целесообразности лечения. Некоторые инфекции представляют опасность для нормального развития плода, могут привести к появлению хромосомных отклонений, поражению плаценты и различных органов ребенка – их имеет смысл лечить. Из медикаментозных препаратов чаще всего применяют средства местного воздействия, не содержащие антибиотиков (свечи, кремы); начиная со второго триместра беременности, врач может назначить антибактериальные препараты.
Общий анализ мочи при беременности. Позволяет быстро оценить общее состояние здоровья беременной женщины и работу ее почек. В дальнейшем его проводят при каждом посещении врача в течение всего срока вынашивания ребенка. Собирать мочу нужно в специальный пластиковый контейнер (их можно купить в аптеке) утром, сразу после пробуждения. В ночное время почки работают активнее, в результате моча становится более концентрированной – это позволяет точнее провести диагностику.
В норме моча должна быть светло-желтой и практически прозрачной. Темная, мутная моча – верный признак отклонений в работе организма. Это могут быть, например, заболевания почек, органов мочеполовой системы, развитие инфекций или диабета и многое другое. Точнее определить, что именно не в порядке, сможет врач после изучения результатов анализа мочи. По изменениям некоторых показателей можно заподозрить развитие гестационного пиелонефрита (инфекционного воспаления почек, часто возникающего у беременных женщин из-за затрудненного оттока мочи) или гестоза (осложнение беременности, которое проявляется повышением давления, отеками и появлением белка в моче). Таким образом, регулярное исследование мочи позволяет своевременно отследить возникновение многих серьезных болезней и начать их лечение.
Общий (клинический) анализ крови при беременности. Один из самых информативных анализов, наряду с анализом мочи позволяет оценить состояние здоровья женщины в целом, указывает на наличие проблем в работе определенных систем организма. Анализ крови при беременности сдают три раза: при постановке на учет и затем в каждом триместре (в 18 и 30 недель), а при необходимости – чаще. Это позволяет врачу, ведущему беременность, следить за динамикой состояния пациентки и контролировать важные показатели. По результатам клинического анализа крови при беременности определяют количество лейкоцитов, тромбоцитов, гемоглобина, оценивают СОЭ и другие показатели. Например, высокий уровень лейкоцитов и нейтрофилов указывает на то, что в организме идет воспалительный процесс. Низкий уровень гемоглобина говорит о дефиците железа в организме и вероятности развития анемии. Данное заболевание опасно тем, что плод недополучает кислород, это негативно влияет на его развитие, также повышается риск выкидыша и преждевременных родов. Высокие показатели по СОЭ (скорость оседания эритроцитов) говорят о возможном развитии сразу нескольких серьезных заболеваний, вплоть до онкологических, в этом случае проводят дополнительные исследования для уточнения диагноза. Тромбоциты отвечают за свертываемость крови, поэтому их высокий уровень говорит о том, что существует риск образования тромбов.
Коагулограмма. О том, как работает свертывающая система крови, судят и по коагулограмме, этот анализ делают раз в триместр, если нет отклонений. Показатели здесь в норме выше, чем до наступления беременности, так как во время нее повышается активность свертывающей системы.
Биохимический анализ крови при беременности. Обычно его делают одновременно с другими анализами крови. Он помогает выявить сбои в работе различных органов. Например, высокий уровень креатинина и мочевины указывают на нарушение работы почек. Высокий билирубин говорит о возможных проблемах с печенью, в том числе, о развитии желтухи беременных. Очень важный показатель – уровень глюкозы (анализ крови на сахар). Позволяет оценить работу поджелудочной железы и не пропустить начало развития довольно частого осложнения беременности – гестационного диабета. Это происходит потому, что во время беременности на поджелудочную железу приходится большая нагрузка. Повышенный уровень глюкозы в крови указывает на то, что железа не справляется со своими задачами.
Анализ на группу крови и резус-фактор. Врачи обязаны провести этот тест, даже если вам его уже делали раньше. Точно определить группу крови будущей мамы очень важно, так как в случае большой кровопотери или внеплановой операции эта информация может срочно понадобиться врачам, а делать анализ уже не будет времени. Если у женщины отрицательный резус-фактор, а у отца ребенка – положительный, возможно возникновение резус-конфликта, когда организм мамы будет воспринимать ребенка как чужеродное тело и вырабатывать антитела, чтобы устранить его. Это может иметь серьезные последствия: вызвать развитие анемии, выкидыш или внутриутробную гибель плода. Поэтому, если выясняется, что у женщины отрицательный резус-фактор, кровь сдает отец ребенка. Если у него положительный резус-фактор, будущая мама регулярно сдает анализ, чтобы отследить появление антител: один раз в месяц до 32-й недели беременности, а после этого срока и до конца беременности – два раза в месяц. Если это первая беременность и до 28-й недели антитела не появились, врачи предлагают ввести специальный препарат, блокирующий выработку антител в дальнейшем.
Анализ крови на ВИЧ, гепатит В и С, сифилис. Инкубационный период этих заболеваний длительный, они могут проявить себя не сразу или вовсе не проявляться в период беременности, результаты анализов также некоторое время могут быть отрицательными. Поэтому на ВИЧ и гепатит кровь проверяют два раза – в начале беременности и на 30–35-й неделе. Для диагностики сифилиса используют тест на реакцию Вассермана (RW) – его делают при постановке на учет, на сроке 30–35 недель и за 2–3 недели до предполагаемой даты родов. Если какое-либо из перечисленных серьезных заболеваний выявляется на раннем сроке, возможен вариант прерывания беременности, если на позднем – врач по возможности назначает лечение.
Анализ крови на TORCH-инфекции. Сюда относят: токсоплазму, краснуху, цитомегаловирус, герпес и некоторые другие инфекции. Они опасны не столько для здоровья мамы, сколько для развития ребенка. Если женщина до беременности перенесла заболевания, которые вызывают перечисленные инфекции, то у нее должен выработаться иммунитет к потенциально вредным для плода TORCH-инфекциям, а в крови будут присутствовать специальные антитела – их наличие и позволяет выявить данный анализ. Если же антител нет, врач расскажет будущей маме о мерах профилактики, которые она должна соблюдать.
Также в первые две недели после обращения в женскую консультацию женщине нужно будет посетить терапевта, эндокринолога, офтальмолога и отоларинголога, сделать электрокардиограмму. Если у будущей мамы есть проблемы со здоровьем, какие-либо хронические заболевания – могут понадобиться консультации других специалистов и дополнительные обследования при беременности.
Если беременность поздняя или есть другие показания, между 10-й и 12-й неделями врач может назначить пробу на ворсины хориона (ПВХ) – исследование тканей плаценты для определения хромосомных нарушений у зародыша.
«Двойной тест»
На сроке 11–14 недель по плану обследования при беременности делают первый скрининг, или «двойной тест». Его тоже используют, чтобы выяснить, есть ли риск появления у плода хромосомных отклонений, таких как синдром Дауна. Скрининг включает в себя ультразвуковое исследование, анализ крови для определения уровня хорионического гонадотропина человека (ХГЧ) и белка, который вырабатывается плазмой (РАРР-А).
Во II триместре рекомендуется посещать гинеколога раз в 2–3 недели, с 16-й недели врач во время осмотра начинает измерять высоту положения дна матки и объем живота, чтобы определить, правильно ли проходит развитие ребенка. Эти параметры будут фиксироваться при каждом посещении. В 18–21 неделю проводят второй скрининг или «тройной тест». С его помощью снова определяют наличие ХГЧ, альфа-фетопротеина (АФП) и свободного эстриола (стероидного гормона). Все вместе эти показатели позволяют врачам сделать достаточно точный прогноз. Однако даже если обнаружится, что риск развития патологии у ребенка велик – это еще не приговор. В этом случае проводят дополнительные уточняющие исследования, например анализ околоплодных вод (между 14-й и 20-й неделями).
Также в период с 18-й по 21-ю неделю проводят второе плановое УЗИ, во время которого оценивают состояние плаценты и околоплодных вод, соответствие развития ребенка нормам, также уже можно определить пол малыша.
Как правило, на 30-й неделе врач женской консультации оформляет декретный отпуск и выдает беременной обменную карту. От 30-й до 34-й недели делают УЗИ в третий раз – для определения роста и приблизительного веса плода, его положения в матке, состояния плаценты, количества и качества околоплодных вод, наличия обвития пуповины. На основе этих данных врач дает рекомендации относительно способа родоразрешения.
На сроке 32–35 недель проводят кардиотокографию (КТГ) – исследование работы сердечно-сосудистой системы эмбриона и его двигательной активности. При помощи этого метода можно определить, насколько хорошо себя чувствует ребенок.
С 36-й недели и вплоть до родов врач проводит плановый осмотр каждую неделю. В течение всего периода вынашивания малыша гинеколог может назначать дополнительные анализы или отправлять будущую маму на консультации к другим врачам – все зависит от особенностей течения беременности.
Обменную карту выдают в женской консультации на сроке 22–23 недели, и лучше всегда иметь ее при себе. Это важный медицинский документ беременной женщины, который понадобится при оформлении в роддом.
Обменная карта состоит из трех частей (талонов):
- Сведения женской консультации о беременной. Сюда акушер-гинеколог, наблюдающий женщину на протяжении всего периода беременности, вносит основную информацию: личные данные будущей мамы, группу крови и резус-фактор, перенесенные и хронические заболевания, сведения о предыдущих беременностях и родах, результаты осмотров, анализов, скринингов, УЗИ, КТГ, заключения других специалистов. Ознакомившись с этими данными, врач в роддоме сможет узнать всю необходимую информацию об особенностях данной беременности и оценить состояние здоровья женщины.
- Сведения родильного дома о родильнице. Заполняет врач перед выпиской женщины из роддома – вносит информацию о том, как прошли роды и период после них, о наличии каких-либо осложнений, делает отметки о необходимости дальнейшего лечения. Эту часть карты нужно будет отдать врачу женской консультации.
- Сведения родильного дома о новорожденном. Здесь фиксируют все параметры малыша: рост, вес, оценку по шкале Апгар (суммарный анализ пяти важных критериев состояния младенца) и другие. Эту часть карты нужно будет передать педиатру, который будет наблюдать ребенка, он заведет медицинскую карту и перенесет туда все необходимые данные.
источник
Женщины, увидев впервые список анализов, необходимых во время беременности, испытывают определенный психологический дискомфорт – перечень процедур впечатляет. Конечно, нужно думать о своем здоровье, о здоровье еще не рожденного ребенка, но почему этих анализов столько? Надо понимать, что анализы при беременности по неделям имеют свою строго обусловленную научно-медицинскую прагматику.
Чтобы понять основания и логику наблюдающего беременность врача-гинеколога, заглянем немного в прошлое.
Первые исследования, связанные с процессом гестации и родами, начались в конце XVII века. Накопленные данные позволили сформулировать список наиболее вероятных и острых угроз, способных повлиять на здоровье беременной женщины и плода, который она вынашивает. Именно в соответствии с ними был разработан стандартный исследовательский комплекс процедур, необходимых для контроля состояния беременной женщины от начала зачатия и до самых родов.
Помимо стандартного комплекса исследований есть дополнительные процедуры – анализы, которые сдаются в тех случаях, когда результаты первичного осмотра показали отклонение от нормы.
Напомним будущим мамам, что современная цивилизация накладывает определенные ограничения на биологический цикл развития человека. Еще сто лет назад, в начале ХХ века, семьи, в которых было более 10 детей, считались нормой. Сейчас они – исключение из правил. В редких случаях среднестатистическая семья может позволить себе иметь более двух детей – здоровье, финансы, культурные, общественные и другие ограничения часто становятся непреодолимым препятствием в создании большой семьи. А потому очень важно, чтобы гестация (беременность) и роды протекали нормально. Клинические исследования становятся необходимым условием, обеспечивающим современной женщине благополучное завершение беременности.
Ниже представлен полный перечень процедур и анализов, необходимых для контроля течения беременности, включая те, что назначают при постановке на учет. Остановимся на самых важных из этих анализов, объясняя их предназначение и суть.
Таблица анализов при беременности по неделям
Все начинается с подтверждения факта зачатия. Нужно пройти домашний тест на беременность (будущие мамы называют его «беременный» тест) и увидеть долгожданные две полоски, но лучше сдать на 8-й день от предполагаемого зачатия тест на ХГЧ (гормон беременности) – самый точный из всех тестов, способных подтвердить беременность.
Если тест на ХГЧ покажет более 24 мЕд/мл, значит, зачатие свершилось и надо готовить себя к дальнейшим анализам.
В первые дни гестации необходимо сдать кровь на определение группы крови, резус-фактора, если это не было сделано ранее. Знание группы крови и резус-фактора необходимо не только для экстренных случаев, например, переливания крови, но и для уточнения клинической картины гестации, предотвращения возможного резус-конфликта.
Врачи советуют определить резус-фактор до беременности – это позволит избежать сложностей в период гестации.
На 4-ой неделе плод уже виден с помощью средств ультразвуковой диагностики (УЗИ). Пятая неделя гестации примечательна тем, что в это время начинает биться сердце плода – возникает биение крохотного сердечка, которое можно услышать с помощью УЗИ, и оно явственно свидетельствует: новая жизнь уже реальна! Начинаются существенные гормональные сдвиги в теле будущей матери.
В 1-м, 2-м и 3-ем триместре женщина сдает общий анализ мочи. Направление на этот вид анализа беременная получает всякий раз при посещении гинеколога. Это исследование позволяет контролировать общее состояние организма и работу органов мочеполовой системы. Для анализа сдается утренняя моча.
На 8-10 неделе гестации женщина сдает клинический анализ крови, кровь забирают из пальца и повторно сдают на 20, 30 и 38 неделе – исследование, способное о многом рассказать специалисту. Отклонения, связанные с эритроцитами, гемоглобином, их количественными и качественными значениями – индекс содержания гемоглобина, индекс концентрации гемоглобина, объем эритроцитов, индекс распределения эритроцитов – укажет на возможные патологии в развитии беременности: страдает ли беременная от железодефицитной анемии, нет ли проблем с питанием плода кислородом и полезными веществами.
Гематокрит – процентное соотношение составляющих частей крови: тромбоцитов, базофилов, лейкоцитов, эритроцитов – к плазме крови. При отсутствии патологий гематокрит должен снижаться. При норме в 33-40% в первом триместре, во втором он должен составлять 30%. Перед родами его значение немного поднимается. Снижение нормальных показателей гематокрита свидетельствует о железодефицитной анемии, повышение – о дегидратации (обезвоживании) организма беременной женщины.
Высокий уровень лейкоцитов (клетки крови, которые противостоят инфекциям и патологическим явлениям) укажет на наличие в организме очага инфекции, низкий уровень – на пониженный иммунитет.
Повышенное содержание тромбоцитов будет свидетельством тромбоцитоза. Тромбоциты отвечают за свертываемость крови, чрезмерное их количество может создать угрозу образования тромбов – биологических пробок, способных уменьшить проходимость тока крови в сосудах и даже закупорить их, что опасно для здоровья будущей матери и ее плода. Пониженное количество тромбоцитов укажет на тромбопению – явление, при котором кровь плохо свертывается, малейшее повреждение сосудов может привести к обильному кровоизлиянию, и, если внешнее кровотечение можно еще достаточно легко остановить, то с внутренним все гораздо сложнее.
В то же время (8-10 неделя) женщина первый раз сдает анализ крови на антитела (кровь забирается из вены). Это исследование повторно проводится на 16 и 24 неделе гестации.
На бланке анализов в первую очередь внимание нужно обращать на индексы антител lgM и lgG. Они могут быть указаны с символами «+» или «-»; с словами – «отрицательно», «слабо-положительно» (как вариант – «слабо-отрицательно»). Пример:
С помощью данного исследования наблюдают за состоянием иммунной системы беременной женщины, предупреждают опасность TORCH-инфекций (класс инфекций, способных непосредственно нести угрозу плоду – токсоплазмоз, краснуха, цитомегаловирус, гепатит-В, сифилис).
Среди других видов исследований, назначаемых в первом триместре – двойной тест (анализы на 12 неделе беременности – тест на ХГЧ и РАРР), цитологическое исследование (мазок влагалища, уретры цервикального канала для определения возможного очага инфекции), мазок на онкоцитологию (определение источника онкологической патологии), анализ кала (на яйца гельминтов), гинекологическое исследование (мазок на флору), коагулограмма (тест на свертывание крови делается каждый триместр), первый анализ крови на определение сифилиса (реакция Вассермана), анализ крови на ВИЧ-инфекцию и гепатиты А, В, С.
Визит к гинекологу при условии нормального течения беременности происходит раз в три недели.
Среди анализов третьего триместра, помимо стандартного анализа мочи и клинического анализа крови, есть несколько специфических тестов, которые сдаются именно в этот период времени. Анализы на 16 неделе беременности (16 неделя – это усредненный срок, анализы могут сдаваться и на 15, и на 17 неделе беременности) включают в себя особенный вид исследования, именуемый «тройным тестом» или иначе – «вторым скринингом». Его проводят чаще всего по желанию будущей матери. Реже это происходит для уточнения клинической картины, созданной отклонениями в референтных значениях других тестов.
Назначение тройного теста – отслеживание патологий в развитии плода. Тройной тест включает в себя три параметра – уровень АФП (α-фетопротеин – разновидность двухсоставных белков гликопротеинов, синтезируется в организме женщины в первые недели гестации, обеспечивает перенос полиненасыщенных жирных кислот из крови матери в кровь эмбриона), уровень эстриола (эстроген-стероид, играющий важную роль во время гормональной перестройки организма беременной женщины), уровень ХГЧ. Кровь на тройной тест берется из вены.
Помимо регулярной сдачи анализа мочи и общего анализа крови, женщине необходимо сделать второе обследование на сифилис, сдать кровь на сахар, если есть угроза токсикозного диабета.
Недельный ритм посещений гинеколога изменяется. Теперь врача нужно посещать каждую вторую неделю.
В этот период времени женщина продолжает цикл плановых регулярных исследований – анализ мочи, общий анализ крови, гинекологический мазок, цитологический мазок, анализ на резус-конфликт, титры антител, третий анализ на сифилис.
Врача-гинеколога нужно посещать каждую неделю-полторы.
Подводя итоги, следует сказать: здоровье женщины и ее будущего ребенка целиком зависит от ее серьезного отношения ко всем видам клинических исследований, строгого соблюдения их графика и рекомендаций врачей для благополучного протекания и завершения беременности.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Анализы при беременности по неделям сдаются на протяжении всей беременности, их лучше систематизировать в свой индивидуальный календарь – это очень удобно.
Весь срок беременности принято делить на триместры, для каждого из которых свойственен свой перечень исследований состояния плода и матери.
- От 0 до 12 недель длится первый триместр. Обычно, именно в это период женщина узнает о беременности и регистрируется в женской консультации. В этот срок сдаются анализы крови на наличие СПИДа, гепатита, сифилиса, определяют группу крови, резус, берут кровь для общего анализа и для определения уровня сахара, также проводят клинический анализ мочи, делают цитологический анализ влагалищного мазка. Также необходимо посетить таких врачей, как терапевт, окулист, лор, стоматолог, пройти ЭКГ.
- От 12 до 24 недели длится второй триместр. В эти сроки беременная проходит первое УЗД обследование для:
- уточнения сроков беременности;
- определения количества плодов в полости матки;
- определения вероятных отклонений в развитии органов и систем плода.
Кроме того, на 16-18 неделе проводится тест на выявление генетических отклонений у плода.
Если подтверждается отклонение от нормы, то это свидетельствует о хромосомном нарушении у будущего ребенка. Но на таком сроке не стоит делать поспешные выводы, чтобы исключить ошибку, анализ повторяют в промежутке между 15-20 неделями.
Посещать гинеколога, курирующего беременность, на этих сроках нужно раз в две недели, при условии, что беременность протекает без осложнений.
- От 24 недель и до родовой деятельности длится третий триместр. В 24-26 недель проводят УЗИ, чтобы:
- Изучить строение будущего ребенка;
- Проверить, нет ли патологий развития;
- Определить пол;
- Определить объем амниотической жидкости;
- Оценить состояние плаценты в месте крепления и в целом.
Также проводят еще раз клиническое исследование крови, определяют уровень гемоглобина. После 30-й недели посещение гинеколога происходит раз в 2 недели. В это период оформляется обменная карта с заполненными результатами всех проведенных анализов.
После 32-й недели оформляется декрет, если будущая мать была трудоустроена.
На 33-34-й неделе проводят допплеграфию, с целью оценки интенсивности кровообращения в матке, плаценте, сосудах плода.
На 35-36-й неделе повторно нужно сдать кровь, чтобы исключить вероятность заражения СПИДом, сифилисом; сдать кровь на биохимию и влагалищный мазок на цитологию. Также проводят последний сеанс УЗИ, с целью:
- уточнения веса и роста плода;
- уточнения предлежания и объема амниотической жидкости.
Если никаких патологий на данном сроке не наблюдается, то посещение гинеколога сводится к одному в неделю, также каждую неделю нужно сдавать анализ мочи и так до тех пор, пока не начнутся роды.

Анализы на 1 неделе беременности волнительный процесс, и, в основном, главная задача убедиться, наступила беременность или нет. Первый анализ, который можно провести в домашних условиях – сделать тест на беременность. Но, на первой неделе после оплодотворения тест еще не даст положительный результат, так как оплодотворенная яйцеклетка еще не закрепилась в слизистой матки. Только после прикрепления яйцеклетки начинает выделяться хгч, а именно на этот гормон свидетельствует о наступлении беременности. Лучше всего прибегать к помощи экспресс-теста уже на первой неделе задержки месячных.
Самый надежный способ подтвердить факт беременности – анализ крови на присутствие хгч (хорионического гонадотропина человека). На первых неделях его концентрация будет от нуля до пяти мЕд/мл.В дальнейшем, в зависимости от роста хгч, можно установить наиболее точный срок беременности.
УЗИ на первой неделе беременности как диагностический метод неэффективен. Направить на УЗИ женщину могут для того, чтобы исключить миому, кистозные и опухолевые образования, сгустки крови в матке.
Если беременность была запланирована, в процессе ожидания ее подтверждения нужно беречься от простуд и инфекций, отказаться от вредных привычек, медицинских препаратов, не нервничать и не переутомляться, принимать витаминные комплексы.

Анализы на 2 неделе беременности многие будущие мамы сдают одновременно с регистрацией на учет в женскую консультацию. На этом сроке будущей маме, должны провести следующие обязательные анализы:
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности и дает возможность установить наиболее точные сроки.
- Ультразвуковое обследование (по показаниям, если беременность запланирована) – чтобы убедиться, что в полости матки нет кистозных и опухолевых образований, кровяных сгустков, а также чтобы исключить прочие аномалии репродуктивной системы, а также исключить внематочную беременность.
Если по данным хгч беременность подтверждается, то выдают назначения на сдачу следующих анализов:
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Сдача анализа на TORCH-инфекции.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови, определение свертываемости крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Также рекомендуется посетить узкопрофильных врачей – стоматолога, терапевта, лор-врача — чтобы пролечить возможные заболевания и не осложнять течение беременности.
Согласно данным анализов и опроса беременной составляется индивидуальный план курации беременности, с четом перенесенных заболеваний и имеющихся патологий.

Анализы на 3 неделе беременности многие будущие мамы сдают одновременно с регистрацией на учет в женскую консультацию. На этом сроке будущей маме, должны провести следующие обязательные анализы:
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности и дает возможность установить наиболее точные сроки.
Ультразвуковое обследование (по показаниям, если беременность запланирована) – чтобы убедиться, что в полости матки нет кистозных и опухолевых образований, кровяных сгустков, а также чтобы исключить прочие аномалии репродуктивной системы, а также исключить внематочную беременность.
Если по данным хгч беременность подтверждается, то выдают назначения на сдачу следующих анализов:
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Сдача анализа на TORCH-инфекции.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови, определение свертываемости крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Также рекомендуется посетить узкопрофильных врачей – стоматолога, терапевта, лор-врача — чтобы пролечить возможные заболевания и не осложнять течение беременности.

Анализы на 4 неделе беременности многие будущие мамы сдают одновременно с регистрацией на учет в женскую консультацию. На этом сроке будущей маме, должны провести следующие обязательные анализы:
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности и дает возможность установить наиболее точные сроки.
- Ультразвуковое обследование – чтобы убедиться, что в полости матки нет кистозных и опухолевых образований, кровяных сгустков, а также чтобы исключить прочие аномалии
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Сдача анализа на TORCH-инфекции.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа, определение уровня сахара в крови, определение свертываемости крови.
- Определение группы крови и резуса беременной.
- Анализ на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Также рекомендуется посетить узкопрофильных врачей – стоматолога, терапевта, лор-врача — чтобы пролечить возможные заболевания и не осложнять течение беременности.

Анализы на 5 неделе беременности многие мамы сдают одновременно с регистрацией на учет в женскую консультацию. На этом сроке будущей маме, должны провести следующие обязательные анализы:
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности и дает возможность установить сроки.
- Ультразвуковое обследование. Проводят, чтобы убедиться, что в полости матки нет кистозных и опухолевых образований, кровяных сгустков, а также чтобы исключить прочие аномалии репродуктивной системы. И самое главное – исключение внематочной беременности.
- Измерить артериальное давление, взвесить.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Сдача анализа на TORCH-инфекции.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови, определение свертываемости крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Также рекомендуется посетить узкопрофильных врачей – стоматолога, терапевта, лор-врача — чтобы пролечить возможные заболевания и не осложнять течение беременности.

Анализы на 6 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Проведение теста на беременность (можно купить его в аптеке, проведение теста показано при задержке месячных на 7-10 дней)
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности.
- Ультразвуковое обследование (проведение первого планового, через 5 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 7 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Проведение теста на беременность в домашних условиях (можно купить его в аптеке, проведение теста показано при задержке месячных на 7-10 дней)
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности.
- Ультразвуковое обследование (проведение первого планового, через 5 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 8 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Проведение теста на беременность (можно купить его в аптеке, проведение теста показано при задержке месячных на 7-10 дней)
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности.
- Ультразвуковое обследование (проведение первого планового, через 5 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 9 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 10 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 11 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 12 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 13 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 14 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 15 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 16 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 17 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- ЭКГ.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекционных заболеваний по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа, определение сахара в крови.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 18 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
Если на данном сроке женщина только становится на учет, то рекомендовано:
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 19 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
Если на данном сроке женщина только становится на учет, то рекомендовано:
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 20 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Если на данном сроке женщина только становится на учет, то рекомендовано:
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и реза беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 21 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Сдача крови на для анализа на гормоны проводится если есть угроза невынашивания или формирования внутриутробных патологий плода.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 22 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога.
- Проведение ЭКГ.
- Сдача крови на для анализа на гормоны проводится если есть угроза невынашивания или формирования внутриутробных патологий плода.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 23 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога.
- Проведение ЭКГ.
- Сдача крови на для анализа на гормоны проводится если есть угроза невынашивания или формирования внутриутробных патологий плода.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 24 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о количестве околоплодных вод, подтвердить отсутствие аномалий у плода, оценить состояние плаценты и места ее прикрепления.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога.
- Проведение ЭКГ.

Анализы на 25 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о количестве околоплодных вод, подтвердить отсутствие аномалий у плода, оценить состояние плаценты и места ее прикрепления.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если на 24 неделе это не было сделано).
- Проведение ЭКГ.

Анализы на 26 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о количестве околоплодных вод, подтвердить отсутствие аномалий у плода, оценить состояние плаценты и места ее прикрепления.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога.
- Проведение ЭКГ для оценивания работы сердечно-сосудистой системы будущей мамы.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 27 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о количестве околоплодных вод, подтвердить отсутствие аномалий у плода, оценить состояние плаценты и места ее прикрепления.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 28 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о росте и весе плода, его положении и предлежании, иметь представление о количестве околоплодных вод, определяется пол будущего малыша.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 29 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На термине будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек должна производиться перед каждым визитом в женскую консультацию. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 30 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в две недели. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
В эти же сроки будущая мама должна получить обменную карту с вписанными результатами всех проведенных анализов и обследований, если с момента первого дня последних месячных прошло 30 недель. На основе этого документа будущую маму будут принимать в роддом, лучше всегда иметь его при себе. Также на этом сроке для работающих женщин (или учащихся) оформляется декрет – через 30 недель после начала последних месячных.

Анализы на 31 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в две недели. На этом сроке будущей маме проводят следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
Анализы на 32 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в две недели. На этом сроке будущей маме должны провести следующие обязательные анализы и анализы, проводимые по предписанию врача:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографию (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.

Анализы на 33 неделе беременности необходимо сдавать систематически, не нарушая график. Посещать доктора, курирующего беременность нужно раз в неделю. На данном сроке, по факту посещения женской консультации, беременной должны провести:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографию (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.

Анализы на 34 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в неделю. На этом сроке будущей маме должны провести следующие обязательные анализы и анализы, проводимые по предписанию врача:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографии (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.

Анализы на 35 неделе беременности необходимо сдавать систематически, как и на более ранних сроках. Посещать доктора, курирующего беременность нужно раз в неделю. На данном сроке, по факту посещения женской консультации, беременная должна провести:
- Ультразвуковое обследование (на 35-36 неделе с момента 1 дня последних месячных). Проводят для того, чтобы получить данные о росте и весе плода, его положении и предлежании, иметь представление о количестве околоплодных вод.
- Сдача крови на СПИД (ВИЧ) и сифилис (на 35-36 неделе с момента 1 дня последних месячных). Это нужно, чтобы исключить вероятность заражения во время беременности и обезопасить будущего ребенка.
- Сдача крови на биохимию. Это дает возможность получить общую картину здоровья беременной.
- Сдача влагалищного мазка на определение микрофлоры слизистой влагалища.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографию (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.
Также будущая мама должна получить обменную карту с вписанными результатами всех проведенных анализов и обследований, если с момента первого дня последних месячных прошло 30 недель. На основе этого документа будущую маму будут принимать в роддом, лучше всегда иметь его при себе. Также на этом сроке оформляется декрет – через 30 недель после начала последних месячных.

Анализы на 36 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в неделю. На этом сроке будущей маме проводят следующие обязательные анализы:
- Ультразвуковое обследование. Проводят для того, чтобы получить данные о росте и весе плода, его положении и предлежании, иметь представление о количестве околоплодных вод.
- Сдача крови на СПИД (ВИЧ) и сифилис. Это нужно, чтобы исключить вероятность заражения во время беременности и обезопасить будущего ребенка.
- Сдача крови на биохимию. Это дает возможность получить общую картину здоровья беременной.
- Сдача влагалищного мазка на определение микрофлоры слизистой влагалища.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографию (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.
Также будущая мама должна получить обменную карту с вписанными результатами всех проведенных анализов и обследований, если с момента первого дня последних месячных прошло 30 недель. На основе этого документа будущую маму будут принимать в роддом, лучше всегда иметь его при себе. Также на этом сроке оформляется декрет – через 30 недель после начала последних месячных.

Анализы на 37 неделе беременности включают несколько этапов. На этом сроке малыш уже практически полностью сформирован и жизнеспособен. На данном этапе анализы направлены на наблюдение за состоянием матери и плода, предупреждение развития анемии у матери и кислородного голодания у малыша. При необходимости показана госпитализация будущей мамы до начала родов.
На 37-й неделе беременности беременной положено провести такие анализы:
- Консультация у врача, курирующего беременность, раз в неделю с обязательным измерением артериального давления, высоты стояния дна матки, взвешиванием, аускультацией сердечного ритма плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек.
- Сдача влагалищного мазка – для анализа микрофлоры слизистой влагалища в преддверии родов.
- Проведение допплерографии – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографии (по показанию врача) – оценка и запись биения сердца плода и сокращений матки.
Также на 37 неделе будущая мама должна получить обменную карту с вписанными результатами всех проведенных анализов и обследований. На основе этого документа будущую маму будут принимать в роддом, лучше всегда иметь его при себе. Также на этом сроке оформляется декрет – через 30 недель после начала последних месячных.

Анализы на 38 неделе беременности необходимо сдавать систематически, как и на более ранних сроках. Посещать доктора, курирующего беременную нужно раз в неделю. На данном сроке при посещении женской консультации будущей маме должны:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Будущая мама должна сдать мочу для общего анализа. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Сделать доплерографию, чтобы оценить состояние сосудов матки, плацентарное кровообращение и кровоток плода. Это нужно для того, чтобы предупредить развитие кислородного голодания у плода.
- Провести кардиотокографию. Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.
Анализы на 39 неделе беременности нельзя пропускать, это самый легкий и безвредный способ контролировать состояние будущего ребенка и матери.

Анализы на 39 неделе беременности назначают для того, чтобы получить информацию о кровообращении плода и матери и контролировать работу выделительной системы. Кроме того, на этом сроке будущая мама должна пройти осмотр у гинеколога, так как у многих женщин роды начинаются именно на этом сроке.
Беременная должна сдать общий анализ мочи – чтобы исключить вероятность воспаления, дисфункции почек и не пропустить такое тяжелое состояние, как поздний токсикоз, что очень опасно для здоровья малыша и матери. Нормальным можно считать анализ мочи, в котором нет белка, сахара лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
Также обязательно проводится общий анализ крови – для контроля над изменением в процентном содержании форменных элементов, конкретно – эритроцитов, чтобы не пропустить анемию, провоцирующую дефицит кислорода у плода.
Измерение давления, кардиограмма сердца беременной также относятся к обязательным анализам. Также, по назначению акушера-гинеколога, курирующего беременность, могут назначить анализ на гепатиты В и С, бактериологической мазок влагалищных выделений.

Анализы на 40 неделе беременности назначают по индивидуальным показаниям. На 40 неделе будущей ребенок уже готов к родам, его вес составляет 3-3,5 кг, а рост достигает пятидесяти-пятидесяти пяти сантиметров. Малыш на этих сроках достаточно активен, прощупывается его спинка, ножки, ручки, головка. Очень хорошо проявляется положение ребенка в полости матки.
Посещать врача, который курирует беременность нужно всего раз в неделю. В обследование входят стандартные процедуры — беременная должна взвеситься, измерить артериальное давление, врач измеряет высоту стояния матки, прослушивает и фиксирует сердцебиение плода. Перед посещением врача также нужно сдавать мочу на общий анализ, чтобы оценить состояние выделительной системы и оценить функцию почек.
Доплерографию проводят только в том случае, когда если есть подозрение на перенашивание беременности. С помощью этого метода получают информацию о состоянии кровообращения в матке, о кровотоке плаценты и кровотоке будущего ребенка, а самое главное – таким образом можно узнать, не страдает ли от кислородного голодания плод.
Кардиотокографию также проводят по показаниям, если есть подозрение на перенашивание плода. С помощью этого метода также оценивают состояние будущего ребенка, чтобы исключить кислородное голодание.

источник
 Исследования мочи и крови общего типа;
Исследования мочи и крови общего типа;