Срок вашей беременности — 4 недели. О весе малыша еще ничего сказать нельзя, а “рост” эмбриона около 0,5 — 1 мм. Несмотря на такие крошечные размеры, зародыш уже в 10000 раз больше, чем при зачатии!
Сейчас ваш будущий ребенок практически невесом, он настолько мал, что может сравниться лишь с крошечной пылинкой, витающей в воздухе.
На этой неделе формируются три основных органа: хорион, амнион и желточный мешок. Хорион со временем превратится в плаценту, а амнион – в плодный пузырь.
Для создания этих органов на этой неделе даже снижен темп роста самого зародыша. Иногда во время проведения УЗИ на таком сроке специалисты могут разволноваться по поводу того, что малыш слегка не соответствует размерам для своего возраста.
Чаще всего это говорит о том, что ребенок «занят подготовкой своего местожительства» внутри материнского организма, а активно расти он начнет чуть позже.
Главные события этой недели касаются даже не самого зародыша, а, так называемых внезародышевых органов. Это важнейшие системы, которые до самого появления малыша на свет, будут обеспечивать его всем необходимым, и защищать вашего кроху.
Сейчас плод напоминает плоский диск, состоящий из нескольких слоев. Позже из этих разных слоев будут формироваться разные типы органов и тканей.
- Первый слой превратится в мозг, нервную систему, кожу, глаза и ушки;
- Второй, обратится в легкие, желудок и кишечник;
- Из третьего образуются сердце, кровь, мышцы и кости.
Продолжает развиваться (пока примитивная) нервная и сердечно-сосудистая системы. В результате деления клеток уже сформирован прообраз лицевого черепа. Пока это все достижения крошечного эмбриона, но буквально через пару недель, он превратится в полноценного маленького человечка!

Может возникнуть чувство бесконечной жалости к себе, желание всплакнуть над любимым фильмом или книгой.
С каждым днем в организме беременной женщины увеличивается выработка нового гормона — хорионического гонадотропина человека (ХГЧ). Именно на наличие этого гормона рассчитан домашний тест на беременность.
Если вы проведете исследование сейчас, то тест с большой вероятностью покажет положительный результат, но вторая полоска может быть едва заметной — это повод повторить исследование через неделю.
Если результат окажется отрицательным, не расстраивайтесь, возможно, ваш будущий ребенок пока не готов встретиться с вами, но бывают и ложноотрицательные результаты теста. Повторите тест через несколько дней или что более надежно, сдайте анализ крови на ХГЧ (анализ крови более надежен, чем домашние тесты, и показывает наличие беременности в более ранние сроки, чем тест).
Содержание ХГЧ в вашем организме растет очень быстро, и если вы беременны, то тест (если он качественный и непросроченный) обязательно покажет положительный результат на следующей, пятой неделе.

Вероятно, что возникновение этого гормона в организме начнет влиять на ваше восприятие. Могут неожиданно измениться вкусовые пристрастия, поведенческие привычки. Вам может резко захотеться чего-то нового, а старые любимые продукты, наоборот, перестанут радовать. Обратите внимание на полезные продукты питания для беременных, было бы хорошо чтобы именно они пришлись Вам по вкусу.
Примечание. Возврат продуктов питания и косметических средств за наш счет возможен только при неповрежденной упаковке.
Самое важное, по-прежнему, одно: вы можете еще не знать, что беременны, а в этот момент идет очень важная, основообразующая для будущего ребенка работа. Поэтому, придерживайтесь рекомендаций, которые мы давали на первой неделе беременности.
В двух словах, повторим: откажитесь от всего, что может нанести непоправимый вред здоровью малыша.
Не принимайте алкоголь и никотин, откажитесь от лекарств (за исключением фолиевой кислоты, препаратов йода, и жизненно-необходимых вам медикаментов), питайтесь правильно, избегайте чрезмерной физической нагрузки, нервных встрясок.
Держитесь подальше от большого скопления людей, чтобы не подхватить вирус. Берегите себя и новую жизнь, которая только начинает свой путь внутри вас.
Если уже на этом сроке вы решите посетить своего личного врача акушер-гинеколога, с вами побеседуют на предмет наблюдения по беременности, расскажут о симптомах, на которые важно обращать внимание, дадут советы относительно образа жизни и питания, подскажут куда обращаться в случае возникновения осложнений.
- измерить артериальное давление крови, которое является основным показателем, контролируемым во время последующих визитов;
- измерить рост и вес тела, рассчитать индекс массы тела;
- пройти осмотр ног (на предмет возможного варикозного расширения вен), и дадут соответствующие советы по профилактике данного состояния.
Вы сможете сдать первые базовые анализы, которые помогут врачу оценить работу ваших внутренних органов, свертывающей системы крови, наличие в вашем организме различных витаминов, микроэлементов, белковых фракций, исключить инфекции, которые могут повлиять на здоровье малыша и т. д.
Также в обязательном порядке определят вашу группу крови и резус-фактор.
Для женщин, имеющих хронические заболевания или какие-то индивидуальные особенности, врач может предложить дополнительные обследования и консультации узких специалистов.
Будьте готовы к соблюдению всех рекомендаций врача, потому что теперь вы отвечаете не только за себя, но и за будущего малыша, который активно развивается внутри вас.
На четвертой неделе беременности проще всего отказаться от пагубных привычек и любимой в прошлом, вредной пищи. Это вовсе не означает, что вы не должны были сделать этого ранее. Но именно сейчас материнский организм начинает активную выработку гормонов, ответственных за жизнь плода, и безжалостно удаляет все лишнее или опасное.
Примите волевое решение и запретите себе курить, принимать алкоголь, есть вредную пищу, питаться «всухомятку», а тем более питаться «от случая к случаю».
Обратите внимание на необходимость соблюдать так называемый «водный баланс». Физиологически нашему организму ежесуточно нужно 30 мл чистой воды на 1 кг веса. Так, девушка с массой тела 50 кг должна выпивать около 1,5 л воды в сутки, а при массе около 70 кг организму будущей мамы необходимо порядка 2 л воды в сутки. Подробнее об этом читайте в статье Сколько и чего пить во время беременности.
Старайтесь придерживаться этих рекомендаций, чтобы в период беременности ваши внутренние органы могли работать без перебоев.
Когда женщина хочет забеременеть, и ожидает этого события каждый цикл, то она каждый раз переходит от надежды к состоянию «опять не вышло», если начинаются месячные. На этом сроке у вас еще нет задержки, а симптомы беременности очень схожи с симптомами приближающейся менструации. И вы, конечно же, думаете, что опять «не вышло», и грустите по этому поводу. Ваш партнер может не разделять вашего настроения.
Можно с уверенностью сказать, что большинство мужчин его точно не разделяют, просто по той простой причине, что волноваться о том, чего не произошло — не мужская часть характера. Мужчина склонен к переживаниям «по факту случившегося».
Если вам сложно самой выносить эти эмоциональные состояния, объясните партнеру, что с вами происходит. Что вы каждый месяц надеетесь, и потом расстраиваетесь, из-за несбывшихся надежд. Попросите его поддержать вас. Только не абстрактно «поддержи меня». А конкретно, что ему сделать.
Например, возможно вас отвлечет новый фильм, или совместный поход по магазинам — каждому свое. Просто предупреждайте, мягко и регулярно, что когда вы чувствуете приближение месячных, то у вас портится настроение, и вы нуждаетесь в его конкретных действиях. Еще важно понимать такой момент. Многие женщины думают, что было бы хорошо, если бы их партнер так же все чувствовал и переживал, как они сами.
Если немного пофантазировать, и представить себе такую пару, где муж впадает в печаль при каждом наступлении месячных у жены. Становится ясно, что такой тандем нежизнеспособен. Мужчины и женщины разные изначально, особенно это заметно в сфере эмоциональных переживаний. И это и хорошо, что они разные. Это позволяет семье нормально жить и развиваться.
Кроме того, именно сейчас ваши переживания лишены оснований. Если ваша беременность действительно наступила, ранние симптомы пройдут, и скоро будет видно, что есть задержка.
- Продукты, срок годности которых подходит к концу, любую вредную пищу.
- Алкоголь и сигареты.
- На ранних сроках беременности пока еще нет необходимости покупать специальную одежду или аксессуары для будущих мам. Зато вы можете провести время с пользой и удовольствием, разглядывая то, что пригодится вам в обозримом будущем. Пока мы приглашаем вас в Мамин магазин только для ознакомления с милыми и полезными вещицами, которые будут окружать вас на протяжении беременности и после рождения малыша.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Четвертая неделя беременности по акушерскому сроку соответствует второй неделе беременности по эмбриональному сроку. Такая разница между сроком реально существующей беременности и акушерским сроком обусловлена традиционной методикой подсчета срока врачами-акушерами. Ведь акушерский срок считается с первого дня последней менструации. В то же время очевидно, что в первый день менструации еще никакой беременности не было, а наступить она могла только после овуляции, которая происходит примерно через две недели после начала месячных. Соответственно, реально женщина забеременела только после овуляции в тот момент, когда у нее был половой акт. Но врачи традиционно считают акушерский срок от даты первого дня последней менструации, а эмбриональный срок определяется от даты овуляции, поэтому и получается расхождение примерно в две недели. Значит, четвертая неделя по акушерскому сроку соответствует второй неделе по эмбриональному. Рассмотрим, что происходит в этот период с организмом женщины и плодом, которой только начал свое долгое девятимесячное развитие.
Четвертая акушерская неделя беременности (вторая эмбриональная) начинается с окончания периода имплантации плодного яйца в стенку матки. Зародыш в начале четвертой недели называется бластоцистой, и состоит из двух основных частей – трофобласта и эмбриобласта. Трофобласт представляет собой как бы внешнюю оболочку зародыша, внутри которой имеется жидкость и скопление клеток эмбриобласта. Эмбриобласт прикреплен к определенному участку внутреннего периметра трофобласта и, по сути, представляет собой непосредственно эмбрион человека. Именно из эмбриобласта в течение последующих 39 недель беременности разовьется ребеночек, а из трофобласта сформируется плацента.
В течение четвертой недели беременности в бластоцисте происходит процесс, называемый первой стадией гаструляции, в ходе которой образуются зародышевые листки, из которых затем будут созданы все органы и ткани ребеночка. Первая стадия гаструляции характеризуется ускоренным делением клеток эмбриобласта, а также последующим направленным перемещением этих клеток с формированием зародышевых листков, которые представляют собой как бы три слоя, отделенные друг от друга. Всего образуется три зародышевых листка – наружный (эктодерма), средний (мезодерма) и внутренний (энтодерма). Наружным считается тот листок, который обращен к трофобласту, то есть к оболочке зародыша. В результате формирования зародышевых листков плод становится похож по форме на диск.
Из части клеток эктодермы (наружного зародышевого листка) на четвертой неделе беременности формируется амниотический пузырек, из которого в дальнейшем вырастет амнион – плодный пузырь. Этот тот самый пузырь, в котором в течение всей дальнейшей беременности будет находиться малыш, окруженный околоплодными водами. Но на четвертой неделе формируется пока еще не амнион, а только его начало – амниотический пузырек. Из клеток эктодермы, которые не принимали участия в формировании амниотического пузырька, в будущем образуется кожа, голова, нервная система, зубная эмаль, волосы, ногти, хрусталики глаза.
Из энтодермы (внутреннего зародышевого листка) на четвертой неделе беременности начинает формироваться желточный мешок, который станет источником питания для развивающегося плода, пока не вырастет плацента. А все остальные клетки энтодермы усиленно делятся, вследствие чего только увеличивается их количество. Пока эти клетки никак не разделяются в функциональном отношении, но позже это начнет происходить, так как начнется процесс закладки внутренних органов и тканей. Из энтодермы в будущем сформируются легкие, печень, органы пищеварительной системы, поджелудочная железа.
Мезодерма (средний зародышевый листок) подтягивается к трофобласту (оболочке зародыша) и частично начинает врастать в него, образуя хорион. А хорион представляет собой ворсинчатую оболочку зародыша, состоящую из первичных ворсин. В течение некоторого времени плод будет получать кислород и питательные вещества через ворсины хориона, которые в дальнейшем трансформируются в плаценту. Однако полностью хорион образуется только к концу пятой недели, а на протяжении четвертой недели он находится в процессе формирования.
На формирование хориона тратится только часть клеток мезодермы, а другая часть клеток среднего зародышевого листка послужит для образования в будущем скелета, почек, кровеносных сосудов, мышечной системы и сердца.
Трофобласт (оболочка зародыша) на протяжении четвертой недели формирует ворсинки, которые вместе с растущим хорионом образуют ворсины хориона. Эти ворсины вступят в контакт с материнской кровью примерно к концу пятой акушерской недели беременности за счет того, что прорастут в толщу стенки матки. Далее, с шестой недели зародыш начнет получать питательные вещества и кислород уже из крови матери, и перейдет на гематотрофный тип питания.
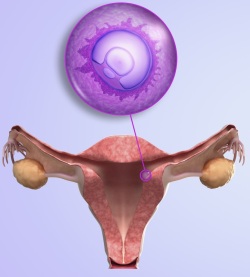
На четвертой неделе зародыш уже оказывается прикрепленным к стенке матки, а потому врач при ультразвуковом исследовании (УЗИ) теоретически может увидеть плодное яйцо. Однако на практике на таком сроке врач, как правило, не видит плодного яйца в полости матки на УЗИ, так как зародыш еще очень мал – его размер около 0,5 мм, а вес 0,1 г. Чтобы наглядно представить себе, насколько мал зародыш на четвертой неделе беременности, следует знать, что по размеру на этом сроке гестации он как кунжутное зерно. Поэтому неудивительно, что врачи могут и не увидеть такой небольшой объект на УЗИ.

В большинстве случаев УЗИ на таком сроке ничего не покажет. А зафиксировать беременность на четвертой неделе можно только при обследовании на высокочувствительном УЗИ-аппарате с использованием трансвагинального датчика. Если будет использоваться трансабдоминальный датчик (УЗИ делается через переднюю брюшную стенку), то даже высокочувствительный УЗИ-аппарат не сможет выявить беременность. Такое положение обусловлено тем, что эмбрион на четвертой неделе еще очень мал по размерам, и поэтому увидеть его трудно. Кроме того, матка на четвертой неделе еще не увеличивается в размерах – изменяется только ее состояние, она как бы размягчается и набухает.
УЗИ-обследование на четвертой неделе с высокой точностью и достоверностью может выявить только желтое тело, находящееся в яичниках и поддерживающее жизнь эмбриона до того момента, пока он не окажется связан с кровеносной системной матери, и не начнет получать питательные вещества и кислород из крови женщины. Наличие желтого тела является признаком беременности, но не расценивается в качестве 100%-ого подтверждения ее наличия. Ведь на УЗИ легко спутать желтое тело с банальной кистой яичника.
Сдавать какие-либо анализы на четвертой неделе беременности также бессмысленно, так как, во-первых, еще велика вероятность выкидыша в случае хромосомных нарушений у плода, а во-вторых, практически все лабораторные показатели находятся в пределах небеременной нормы, поскольку плод еще не связан с кровеносной системой матери и не выделяет в кровь специфические вещества.
Единственные анализы, которые можно сдать на четвертой неделе беременности для подтверждения ее наличия – это определение уровня ХГЧ (хорионического гонадотропина) и прогестерона в крови. Эти анализы нужно сдавать только в том случае, если женщина ожидает наступления беременности и хочет знать как можно раньше, произошло ли зачатие. Уровень ХГЧ и прогестерона на четвертой неделе будут выше нормы, так как эти вещества уже начали выделяться растущим эмбрионом. Прогестерон вырабатывается желтым телом в яичниках, а ХГЧ – трофобластом зародыша.

В некоторых случаях высокочувствительные тесты на беременность на четвертой неделе могут показать положительный результат, но все же до задержки менструации он считается неточным.
Поэтому врачи рекомендуют не волноваться, а отложить проведение всех обследований (анализы, УЗИ, осмотр у врача) на период после задержки менструации, когда появится очевидный признак «интересного» положения.
4 неделя: эмоциональное состояние женщины, будущий папа узнает о беременности (рекомендации психолога) – видео
На четвертой неделе беременности эмбрион уже прикрепился к стенке матки, и будет непрерывно расти вплоть до родов. Данная неделя беременности обычно протекает совершенно незаметно для женщины: какие-либо специфические признаки беременности либо полностью отсутствуют, либо похожи на банальный предменструальный синдром. Поэтому даже появление симптомов беременности на четвертой неделе расценивается большинством женщин, как признак приближения очередной менструации.
Конечно, некоторые особенно чувствительные женщины утверждают, что чувствуют наступление беременности. Но подобные чувства можно относить лишь к области интуиции, так как никаких «верных» признаков беременности на четвертой неделе нет.

Еще одним признаком четвертой недели беременности может быть парадоксальное, необъяснимое субфебрильное (не выше 37,0 o С) повышение температуры тела в течение более трех дней подряд. Температура может сочетаться со слабостью, усталостью и головной болью, на основании чего женщина, как правило, думает, что заболела обычной простудой или ОРВИ. Однако если через день температура и слабость не дополнится кашлем, болями в горле или соплями, то это, вероятнее всего, признак наступления беременности.
Что касается выделений, то в течение четвертой недели у женщины может наблюдаться несильное кровотечение, больше похожее на кровомазание, которое длится 1 – 2 дня непрерывно или с перерывами. Мазня может быть желтоватой, розовой, коричневой, красноватой. Данное явление – не истинное кровотечение и не менструация, а имплантационное кровотечение, обусловленное внедрением эмбриона в стенку матки. Оно быстро закончится, не принеся какого-либо вреда. Поскольку при имплантационном кровотечении выделяется кровь, а по срокам оно близко к дате менструации, часто женщины воспринимают его, как очередные месячные. А их короткую длительность и малое количество крови списывают на то, что в этот раз менструация странная.
Кроме того, на четвертой неделе беременности могут появиться выделения из влагалища. Такие выделения – густые, обильные, прозрачные или белые, без какого-либо запаха. Появление обильных густых выделений обусловлено начавшимися гормональными изменениями в организме женщины, и потому они считаются вероятным признаком беременности. Нормальными считаются только бесцветные или белые густые, обильные выделения без запаха. Коричневые, желтые, кровянистые или любые другие выделения не являются нормой на четвертой неделе беременности, и могут свидетельствовать либо о выкидыше, либо об инфекционном заболевании.
В конце четвертой недели может наступить задержка менструации, если у женщины цикл длится 28 дней или меньше. И этот признак является самым «верным»! Именно после задержки менструации нужно пройти УЗИ-обследование для подтверждения беременности.
На четвертой неделе беременности желтое тело в яичниках активно вырабатывает прогестерон, который также называют «главным гормоном беременности», поскольку именно под его влиянием происходит активная перестройка организма женщины, позволяющая выносить и родить ребенка. Под действием прогестерона матка размягчается за счет расхождения ее мышечных волокон в стороны. А чтобы эти разошедшиеся в сторону волокна могли удерживать плод в течение беременности, под влиянием прогестерона они набухают, как бы напитывая в себя воду.
На четвертой неделе беременности матка размягчается и набухает, становясь более мягкой, чем в небеременном состоянии. Однако ее размеры остаются прежними, то есть на четвертой неделе матка еще не увеличена. Кроме того, на четвертой неделе беременности может немного измениться ее форма в сторону округления – орган становится более «круглым» и мягким. При двуручном обследовании врач-гинеколог может почувствовать, что матка мягче и круглее, чем обычно, но поскольку такое же ее состояние фиксируется накануне менструации, то это не считается достоверным признаком беременности.
В шейке матки на четвертой неделе беременности образуется плотная слизистая пробка, которая защищает ребенка от возможного проникновения микробов из влагалища. Данная пробка в шейке матки будет оставаться вплоть до начала родовой деятельности.
Живот женщины на четвертой неделе еще не увеличен – он остается таким же, как и до беременности. Однако, живот может казаться как бы немного припухшим, если на передней брюшной стенке имеется хотя бы небольшое количество жировых отложений. Такая «припухлость» живота возникает вследствие задержки жидкости в организме, возникающей под влиянием прогестерона.
Кроме того, на четвертой неделе беременности женщина может чувствовать боли или тянущие ощущения в животе. Как правило, боли и тянущие ощущения фиксируются у тех женщин, у которых менструации были болезненными. Обычно такие боли и тянущие ощущения неопасны и свидетельствуют просто о происходящих структурных изменениях в матке, но в то же время они могут быть и признаком начинающегося выкидыша. Поэтому если беременность желанная и долгожданная, женщине, чувствующей боль или потягивание в животе на четвертой неделе, рекомендуется обратиться к врачу, чтобы он провел обследование и при необходимости назначил лечение, которое бы позволило сохранить беременность.

Фактически, единственным противопоказанием к занятиям сексом на четвертой неделе беременности является отсутствие сексуального желания у самой женщины. А поскольку в это время уже может присутствовать нервозность, раздражительность, боли и тянущие ощущения в животе, а также другие признаки беременности, то на их фоне либидо изменяется совершенно непредсказуемым образом. У некоторых женщин половое влечение усиливается, а у других, напротив, падает до нуля. Колебания полового влечения на четвертой неделе обусловлены гормональными изменениями в организме, поэтому как-либо повлиять на это невозможно.

Единственным фактором, из-за которого может немного измениться вес на четвертой неделе беременности, является оводнение тканей, происходящее из-за задержки жидкости в организме под влиянием прогестерона. Оводнение тканей может давать прибавку веса в 0,5 – 2 кг, однако, по сути, такое увеличение массы тела однозначно не свидетельствует о беременности, так как точно такая же прибавка веса у многих женщин присутствует во второй половине менструального цикла. Если не наступает беременность, то оводнение проходит за несколько дней до начала менструации, и вес снижается на эти 0,5 – 2 кг. Если же беременность наступила, то эта прибавка второй половины цикла остается.

Соответственно, на четвертой неделе нельзя устраивать разгрузочные дни, нельзя придерживаться какой-либо диеты с целью похудения или иным образом ограничивать поступление питательных веществ в организм. Нужно питаться рационально, чтобы в меню присутствовали жиры, белки и углеводы в достаточном количестве. А это означает, что следует употреблять здоровую натуральную пищу (каши, отварное или запеченное мясо, салаты из овощей и фруктов, соки, крупяные и овощные супы и т.д.). Естественно, рекомендуется воздерживаться от потребления алкоголя и вредных продуктов питания (фаст-фуд, газированные напитки, снеки и т.д.).
Очень важно на четвертой неделе беременности воздерживаться от потребления алкоголя, поскольку это вещество токсично для плода, и может вызвать его необратимые повреждения, что приведет к выкидышу. Под действием этилового спирта на четвертой неделе закладка органов и тканей будущего ребенка может произойти неправильно, а это, в свою очередь, повлечет пороки, несовместимые с жизнью, в результате чего произойдет выкидыш нежизнеспособного эмбриона. Поэтому в данный период от потребления спиртных напитков необходимо воздерживаться.
Если женщина на четвертой неделе пила алкогольные напитки, не зная о беременности, то возможны два исхода. В первом случае, если алкоголь оказал негативное влияние на закладку органов плода, произойдет выкидыш, который, скорее всего, будет похож на обычные месячные, которые начнутся чуть позже и, возможно, буду несколько более обильными, чем всегда. Во втором случае, если алкоголь не оказал негативного влияния на плод, он выживет, и беременность будет продолжаться. В этом случае женщине не нужно беспокоиться о здоровье будущего малыша, поскольку если бы он пострадал от алкоголя, попросту произошел бы выкидыш. А раз эмбрион остался, значит его органы были заложены правильно, несмотря на действие этилового спирта.

Если все же на четвертой неделе женщина простыла и у нее повысилась температура тела, то следует лечиться народными методами, не принимая лекарства, например, пить теплый чай с медом и лимоном, сироп от кашля с корнем солодки, промывать нос теплой соленой водой и т.д. Принимать какие-либо лекарственные средства на четвертой неделе беременности нежелательно, так как многие из них влияют на плод негативно, вызывая пороки развития, несовместимые с жизнью, следствием чего становится выкидыш.
Если женщина, не зная о беременности, болела на четвертой неделе или принимала какие-либо медикаменты, то она должна быть готова к двум вариантам развития событий. В первом случае медикаменты или простуда могут вызвать повреждения эмбриона, несовместимые с жизнь, вследствие чего он погибнет и произойдет выкидыш. В такой ситуации у женщины просто пойдут месячные, возможно с небольшой задержкой в несколько дней. Во втором случае, несмотря на негативное влияние медикаментов и простуды, плод может выжить и продолжить развитие. В такой ситуации нужно обязательно сделать УЗИ плода на 12-й неделе с целью выявления пороков развития, так как медикаменты и простуда могли привести к порокам развития. Если на 12-й неделе по данным УЗИ пороков развития обнаружено не будет, то можно полностью успокоиться и считать, что простуда или прием медикаментов на четвертой неделе не смогли негативно сказаться на ребенке. Если же по данным УЗИ будут обнаружены пороки развития, то врачи рекомендуют прервать беременность.

В медицинской практике применяется несколько методов прогнозирования даты рождения ребенка:
1. К дате первого дня вашей последней менструации прибавляем 7 дней. От полученной даты отнимаем 3 месяца и прибавляем 12 месяцев. Выявленная дата и является предполагаемой датой рождения Вашего малыша. Или от первого дня несостоявшейся менструации отсчитываем назад 14-16 дней, к определившейся дате прибавляем 273-274 дня.
2. По первому ощущению шевеления ребенка – как правило, оно определяется на 20-й неделе у первородящих женщин, и на 22-й у повторнородящих. Однако этот метод неточен и субъективен.
3. По величине матки в разные сроки беременности:
- В конце 4-й недели беременности величина матки достигает размера куриного яйца.
- В конце 8-й недели величина матки соответствует размерам гусиного яйца.
- К концу третьего акушерского месяца (12 недель) размер матки достигает величины головки новорожденного.
- Начиная с четвертого месяца беременности верхняя часть матки ощущается при прощупывании передней брюшной стенки, и о сроке беременности судят по высоте стояния дна матки.
- В конце четвертого месяца (16 недель) дно матки находится на середине — между лобком и пупком.
- К пятому акушерскому месяцу (20 недель) дно матки находится на 2 пальца ниже пупка, появляется животик.
- На шестом акушерском месяце (24 недели) дно матки поравняется с пупком.
- В конце седьмого месяца (28 неделя) матка определяется на 2—3 пальца выше пупка.
- В конце восьмого акушерского месяца (на 32-й неделе) дно матки стоит посередине между пупком и нижним краем места соединения ребер и грудины. Окружность живота составляет 80—85 см.
- В конце девятого акушерского месяца (36 недель) дно матки поднимается до нижнего края соединения ребер с грудиной. Окружность живота составляет 90 см.
- На десятом акушерском месяце (40 недель) дно матки несколько опускается до середины расстояния между пупком и нижним краем места соединения ребер и грудины. Окружность живота составляет 95—98 см.
4. На УЗИ можно достоверно определить срок беременности и установить предполагаемую дату родов.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Когда женщина узнает об интересном положении, на нее возлагается огромная ответственность по сохранению беременности и успешному рождению здоровенького человечка. Первой задачей мамочки становится визит к гинекологу и постановку на учет в ЖК. Обязательным мероприятием являются многочисленные диагностические исследования, назначаемые в различные сроки вынашивания. Каждой женщине рекомендуется знать, какие анализы при беременности требуется сдать, зачем и когда их назначают, о чем говорят результаты и пр.
Самым первым исследованием, с которым сталкивается женщина при беременности, является домашний тест из аптеки на беременность, который покажет две характерные полоски уже после первого дня задержки. После такого примитивного подтверждения зачатия необходимо пройти осмотр у квалифицированного гинеколога, который подтвердит факт беременности.
- При наличии каких-либо сомнений доктор назначит пациентке исследование крови на определение содержания гонадотропного хорионического гормона, которое можно проводить уже с 8-14 дня предполагаемого зачатия. Показатели данного гормонального вещества при зачатии будут превышать 25 мЕд/мл.
- Также для определения беременности нужно сдать ультразвуковую диагностику, которую можно проводить уже с 3-6 суток задержки. Плодное яйцо с эмбрионом внутри при ультразвуковой диагностике будет просматриваться примерно на 5-7-недельном сроке, сердцебиение также будет прослушиваться на этом сроке, но только при проведении интравагинального исследования.
Нанести визит в консультацию для постановки на учет необходимо не позднее 7-10-недельного срока. Доктор на приеме заведет карту, указав в ней необходимые сведения о беременной, начале сексуальных отношений, первых и последних месячных, длительности цикла и пр. Заводится 2 карты, индивидуальная и обменная, первая хранится у доктора, а вторая выдается беременной на руки. В обменную карту вписываются результаты всех исследований и анализов, которые женщина проходит в течение вынашивания. В ходе первичного осмотра беременной акушер-гинеколог берет мазки и сообщает, какие анализы сдать при беременности будет нужно в первую очередь, выписав соответствующие направления.
Пребывая под контролем гинеколога женщина в течение всего периода вынашивания, помимо теста на беременность, периодически сдает обязательные лабораторные исследования. Акушер-гинеколог составит для каждой беременной конкретную программу наблюдений, согласно которой буде осуществляться наблюдение за пациенткой в течение 9-месячного периода. От зачатия и до родов женщине приходится сдать немало анализов. Какие-то назначаются несколько раз, а некоторые проводятся единожды. Перечень анализов зависит от срока вынашивания.

При постановке на гинекологический учет берутся мазочки на влагалищную микрофлору и скрытотекущие половые инфекции, бакпосев и Папаниколау (ПАП-тест), биообразец из шеечного канала. При обнаружении признаков шеечной эрозии проводится кольпоскопическое обследование. Затем для беременной доктор составляет целый спектр лабораторных и инструментальных диагностических назначений, выдает соответствующие назначения на анализы, которые крайне важно пройти именно на первом триместре вынашивания. В этот перечень обязательно входит общее исследование мочи, назначается обширное исследование крови, которое включает:
- Биохимию;
- Общий анализ, его требуется сдавать на 5, 8, 10 и последующих неделях, когда вы будете приходить на прием к акушер-гинекологу;
- На резус и группу;
- На ВИЧ и сифилис;
- На выявление гепатита В;
- На сахар;
- На ТОРЧ-инфекции;
- На уровень гемоглобина с целью выявления анемии;
- Коагулограмма для определения кровесвертываемости.
Кроме того, беременной назначается ультразвуковое исследование яичников и маточного тела, ЭКГ и диспансеризация, которая включает стоматологическую и эндокринологическую консультацию, осмотр у окулиста, невропатолога и хирурга.
На 10-13-недельном сроке пациентке может быть назначен двойной тест или пренатальный скрининг, при котором сдается кровь из вены на локте на гормональный уровень β-ХГЧ и РАРР-А. Хорионические показатели достигают максимальных значений примерно на 11-недельном сроке, а белок РАРР-А вырабатывается именно при беременности и при недостатке указывает на наличие проблем. По этим показателям специалисты смогут определить риск развития у малыша врожденных патологий или дефектов вроде болезни Дауна и пр.

В средний период вынашивания на каждом плановом приеме у акушера беременной будут обязательно измерять показатели веса и давления, высоту дна тела матки и окружность живота. На 14-27-недельном сроке беременной обязательно назначается общее исследование мочи и крови, а также ультразвуковое обследование, в ходе которого определяется точный срок вынашивания, выявляются физические нарушения в плодном развитии и пр.
На 16-18-недельном сроке предлагается проведение второго скрининга, который часто называют тройным тестом, поскольку он предполагает измерение уровня гормонов АФП, ЕХ и ХГЧ. Тройной тест проводится с целью выявления хромосомных аномалий и врожденных дефектов. Если мамочка принимает гормональные препараты, то показатели могут быть искажены. Кроме того, причиной неинформативности исследования может стать ОРВИ, низкий вес беременной и пр. Если обнаруживается патология или возникают некоторые подозрения на нее, то рекомендуется проведение пренатального скрининга инвазивным способом, т. е. проводится кордоцентез либо амниоцентез. Подобные исследования могут представлять опасность для плода, поскольку у 1% пациенток вызывают прерывание беременности.
Также гинекологи настоятельно рекомендуют всем мамочкам – сдавайте тест на определение глюкозной толерантности. С его помощью можно определить вероятность развития скрытого гестозного диабета. Данное тестирование назначается примерно на 24-27 неделе. На сроке в 21-27 недель назначается второе ультразвуковое обследование.
С началом третьего триместра частота визитов в ЖК увеличивается, теперь посещать акушер-гинеколога придется каждые пару недель. В ходе приема будут осуществляться стандартные процедуры вроде взвешиваний, контроля за давлением, высоты матки или объемов живота. Перед каждым плановым приемом гинеколога нужно сдавать урину и кровь.
Какие анализы нужно пройти на этом сроке? Примерно на 30 неделе беременной назначаются практически все анализы, которые она уже проходила в недели первого триместра, т. е.:
-
Исследования мочи и крови общего типа;
- Биохимию крови назначают с целью определения холестерина и билирубина, креатинина и мочевины, белка и АСТ, глюкозы и пр.;
- Коагулограмму проводят для выявления показателей протромбина и фибриногена, волчаночного антикоагулянта и пр. По его результатам доктор судит о степени кровесвертываемости;
- На сифилис, гепатиты и ВИЧ;
- Влагалищный мазок на онкоцитологию и инфекционные патологии. При обнаружении атипичных клеточных структур можно своевременно выявить онкопроцессы, а мазок на инфекцию позволяет обнаружить инфекционных агентов и предупредить заражение плода;
- Кардиотокографическое исследование плода назначается примерно на 33-недельном сроке с целью оценки внутриутробного состояния плода, его сердцебиения, двигательной активности и пр.;
- Допплерография и ультразвуковая диагностика. Эти исследования проводят примерно в 32-36 недель с целью оценки пуповинного канала, общего состояния плода, наличия гипоксии и пр. Если выявится плацентарное предлежание или низкое расположение плаценты, то на 39-недельном сроке проводят повторное УЗИ. Это необходимая мера, которая помогает доктору определиться с тактикой ведения родоразрешения.
Обычно здоровая беременность заканчивается на 39-40 неделе, но иногда она может несколько задержаться. В подобной ситуации мамочке могут дополнительно назначить УЗИ, КТГ, исследование мочи на содержание ацетона и пр. Эти исследования важны для определения безопасности столь длительного ожидания родоразрешения и вычисления примерной его даты.
Иногда случается, что некоторые анализы показывают не совсем хорошие результаты. Обычно у мамочек в подобной ситуации начинается неудержимая паника, они переживают, сильно нервничают, изводят и себя, и домочадцев. Такое поведение категорически недопустимо для беременной, ведь психоэмоциональные переживания и стрессовые перегрузки гораздо опаснее для малыша, нежели не совсем хорошие анализы. Кстати, их берут, чтобы своевременно обнаружить несоответствие нормам и предотвратить развитие осложнений, а не для того, чтобы беременная сама себе и малышу вынесла приговор.
Иногда мамочка сама не соблюдает требования подготовки к диагностическим лабораторным процедурам. К примеру, сдает кровь не натощак, как того требуют врачи, либо не соблюдают диету накануне анализов, т. е. кушают жирное и сладкое, слишком острое либо жареное. Все это искажает результаты лабораторных исследований и становится причиной ложных показателей.
В подобной ситуации нужно в первую очередь успокоиться и обсудить все6 нюансы с доктором. Если нарушения подготовки имели место, то о них необходимо обязательно рассказать. Если же мамочка выполняла все требования предпроцедурной подготовки, то нужно обсудить с доктором варианты причин отклонений и способы их устранения.
Главное, своевременно проходите назначенные исследования и посещайте акушер-гинеколога, ведь от правильного течения беременности полностью зависит здоровье еще не родившегося ребенка. И напоследок… Не пытайтесь самостоятельно интерпретировать полученные результаты исследований. Только специалист способен сделать это правильно. Не имея медобразования, можно легко ошибиться в расшифровке результатов, что станет причиной ненужных волнений и переживаний, которые будущей матери, а тем более растущему внутри ребенку, ну совсем ни к чему.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Анализы при беременности по неделям сдаются на протяжении всей беременности, их лучше систематизировать в свой индивидуальный календарь – это очень удобно.
Весь срок беременности принято делить на триместры, для каждого из которых свойственен свой перечень исследований состояния плода и матери.
- От 0 до 12 недель длится первый триместр. Обычно, именно в это период женщина узнает о беременности и регистрируется в женской консультации. В этот срок сдаются анализы крови на наличие СПИДа, гепатита, сифилиса, определяют группу крови, резус, берут кровь для общего анализа и для определения уровня сахара, также проводят клинический анализ мочи, делают цитологический анализ влагалищного мазка. Также необходимо посетить таких врачей, как терапевт, окулист, лор, стоматолог, пройти ЭКГ.
- От 12 до 24 недели длится второй триместр. В эти сроки беременная проходит первое УЗД обследование для:
- уточнения сроков беременности;
- определения количества плодов в полости матки;
- определения вероятных отклонений в развитии органов и систем плода.
Кроме того, на 16-18 неделе проводится тест на выявление генетических отклонений у плода.
Если подтверждается отклонение от нормы, то это свидетельствует о хромосомном нарушении у будущего ребенка. Но на таком сроке не стоит делать поспешные выводы, чтобы исключить ошибку, анализ повторяют в промежутке между 15-20 неделями.
Посещать гинеколога, курирующего беременность, на этих сроках нужно раз в две недели, при условии, что беременность протекает без осложнений.
- От 24 недель и до родовой деятельности длится третий триместр. В 24-26 недель проводят УЗИ, чтобы:
- Изучить строение будущего ребенка;
- Проверить, нет ли патологий развития;
- Определить пол;
- Определить объем амниотической жидкости;
- Оценить состояние плаценты в месте крепления и в целом.
Также проводят еще раз клиническое исследование крови, определяют уровень гемоглобина. После 30-й недели посещение гинеколога происходит раз в 2 недели. В это период оформляется обменная карта с заполненными результатами всех проведенных анализов.
После 32-й недели оформляется декрет, если будущая мать была трудоустроена.
На 33-34-й неделе проводят допплеграфию, с целью оценки интенсивности кровообращения в матке, плаценте, сосудах плода.
На 35-36-й неделе повторно нужно сдать кровь, чтобы исключить вероятность заражения СПИДом, сифилисом; сдать кровь на биохимию и влагалищный мазок на цитологию. Также проводят последний сеанс УЗИ, с целью:
- уточнения веса и роста плода;
- уточнения предлежания и объема амниотической жидкости.
Если никаких патологий на данном сроке не наблюдается, то посещение гинеколога сводится к одному в неделю, также каждую неделю нужно сдавать анализ мочи и так до тех пор, пока не начнутся роды.

Анализы на 1 неделе беременности волнительный процесс, и, в основном, главная задача убедиться, наступила беременность или нет. Первый анализ, который можно провести в домашних условиях – сделать тест на беременность. Но, на первой неделе после оплодотворения тест еще не даст положительный результат, так как оплодотворенная яйцеклетка еще не закрепилась в слизистой матки. Только после прикрепления яйцеклетки начинает выделяться хгч, а именно на этот гормон свидетельствует о наступлении беременности. Лучше всего прибегать к помощи экспресс-теста уже на первой неделе задержки месячных.
Самый надежный способ подтвердить факт беременности – анализ крови на присутствие хгч (хорионического гонадотропина человека). На первых неделях его концентрация будет от нуля до пяти мЕд/мл.В дальнейшем, в зависимости от роста хгч, можно установить наиболее точный срок беременности.
УЗИ на первой неделе беременности как диагностический метод неэффективен. Направить на УЗИ женщину могут для того, чтобы исключить миому, кистозные и опухолевые образования, сгустки крови в матке.
Если беременность была запланирована, в процессе ожидания ее подтверждения нужно беречься от простуд и инфекций, отказаться от вредных привычек, медицинских препаратов, не нервничать и не переутомляться, принимать витаминные комплексы.

Анализы на 2 неделе беременности многие будущие мамы сдают одновременно с регистрацией на учет в женскую консультацию. На этом сроке будущей маме, должны провести следующие обязательные анализы:
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности и дает возможность установить наиболее точные сроки.
- Ультразвуковое обследование (по показаниям, если беременность запланирована) – чтобы убедиться, что в полости матки нет кистозных и опухолевых образований, кровяных сгустков, а также чтобы исключить прочие аномалии репродуктивной системы, а также исключить внематочную беременность.
Если по данным хгч беременность подтверждается, то выдают назначения на сдачу следующих анализов:
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Сдача анализа на TORCH-инфекции.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови, определение свертываемости крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Также рекомендуется посетить узкопрофильных врачей – стоматолога, терапевта, лор-врача — чтобы пролечить возможные заболевания и не осложнять течение беременности.
Согласно данным анализов и опроса беременной составляется индивидуальный план курации беременности, с четом перенесенных заболеваний и имеющихся патологий.

Анализы на 3 неделе беременности многие будущие мамы сдают одновременно с регистрацией на учет в женскую консультацию. На этом сроке будущей маме, должны провести следующие обязательные анализы:
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности и дает возможность установить наиболее точные сроки.
Ультразвуковое обследование (по показаниям, если беременность запланирована) – чтобы убедиться, что в полости матки нет кистозных и опухолевых образований, кровяных сгустков, а также чтобы исключить прочие аномалии репродуктивной системы, а также исключить внематочную беременность.
Если по данным хгч беременность подтверждается, то выдают назначения на сдачу следующих анализов:
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Сдача анализа на TORCH-инфекции.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови, определение свертываемости крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Также рекомендуется посетить узкопрофильных врачей – стоматолога, терапевта, лор-врача — чтобы пролечить возможные заболевания и не осложнять течение беременности.

Анализы на 4 неделе беременности многие будущие мамы сдают одновременно с регистрацией на учет в женскую консультацию. На этом сроке будущей маме, должны провести следующие обязательные анализы:
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности и дает возможность установить наиболее точные сроки.
- Ультразвуковое обследование – чтобы убедиться, что в полости матки нет кистозных и опухолевых образований, кровяных сгустков, а также чтобы исключить прочие аномалии
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Сдача анализа на TORCH-инфекции.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа, определение уровня сахара в крови, определение свертываемости крови.
- Определение группы крови и резуса беременной.
- Анализ на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Также рекомендуется посетить узкопрофильных врачей – стоматолога, терапевта, лор-врача — чтобы пролечить возможные заболевания и не осложнять течение беременности.

Анализы на 5 неделе беременности многие мамы сдают одновременно с регистрацией на учет в женскую консультацию. На этом сроке будущей маме, должны провести следующие обязательные анализы:
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности и дает возможность установить сроки.
- Ультразвуковое обследование. Проводят, чтобы убедиться, что в полости матки нет кистозных и опухолевых образований, кровяных сгустков, а также чтобы исключить прочие аномалии репродуктивной системы. И самое главное – исключение внематочной беременности.
- Измерить артериальное давление, взвесить.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Сдача анализа на TORCH-инфекции.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови, определение свертываемости крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Также рекомендуется посетить узкопрофильных врачей – стоматолога, терапевта, лор-врача — чтобы пролечить возможные заболевания и не осложнять течение беременности.

Анализы на 6 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Проведение теста на беременность (можно купить его в аптеке, проведение теста показано при задержке месячных на 7-10 дней)
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности.
- Ультразвуковое обследование (проведение первого планового, через 5 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 7 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Проведение теста на беременность в домашних условиях (можно купить его в аптеке, проведение теста показано при задержке месячных на 7-10 дней)
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности.
- Ультразвуковое обследование (проведение первого планового, через 5 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 8 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Проведение теста на беременность (можно купить его в аптеке, проведение теста показано при задержке месячных на 7-10 дней)
- Проведение анализа на хгч (с 7 дня после предполагаемого оплодотворения) – наличие хгч в крови подтверждает факт беременности.
- Ультразвуковое обследование (проведение первого планового, через 5 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 9 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 10 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 11 неделе беременности предусматривают дальнейший визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме, фиксирующей беременность в женской консультации, должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 12 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 13 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW.
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 14 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение биохимического анализа, определение уровня сахара и гемоглобина.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатит, RW
- Сдача мочи для общего анализа и проверки функциональности почек. Нормальным можно считать анализ, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно влагалищный мазок на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.

Анализы на 15 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 16 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Ультразвуковое обследование (проведение первого планового, через 12-14 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о сроке беременности, количестве плодов, подтвердить отсутствие физических аномалий у будущего ребенка.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 17 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- ЭКГ.
- Анализ на гормоны по предписанию врача.
- Анализ на выявление урогенитальных инфекционных заболеваний по показанию врача.
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа, определение сахара в крови.
- Анализ на группу крови и резус беременной.
- Анализ на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 18 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
Если на данном сроке женщина только становится на учет, то рекомендовано:
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 19 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
Если на данном сроке женщина только становится на учет, то рекомендовано:
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и резуса беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 20 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Проведение анализа на гормоны по предписанию врача.
- Проведение анализа на выявление урогенитальных инфекций по показанию врача.
- Если на данном сроке женщина только становится на учет, то рекомендовано:
- Взятие влагалищного мазка на микрофлору.
- Проведение общего, биохимического анализа крови, определение уровня сахара в крови.
- Определение группы крови и реза беременной.
- Проведение анализа на СПИД (ВИЧ), гепатиты В и С, сифилис.
- Обязательно проведение тройного теста – показатели этого теста помогут на ранних сроках предоставить информацию о тяжелых хромосомных аномалиях у плода. Проводят анализ на 16-18 неделе с момента первого дня последних месячных.

Анализы на 21 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если консультация этих врачей не была получена ранее или требуется курс санации).
- Проведение ЭКГ.
- Сдача крови на для анализа на гормоны проводится если есть угроза невынашивания или формирования внутриутробных патологий плода.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 22 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога.
- Проведение ЭКГ.
- Сдача крови на для анализа на гормоны проводится если есть угроза невынашивания или формирования внутриутробных патологий плода.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 23 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога.
- Проведение ЭКГ.
- Сдача крови на для анализа на гормоны проводится если есть угроза невынашивания или формирования внутриутробных патологий плода.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 24 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о количестве околоплодных вод, подтвердить отсутствие аномалий у плода, оценить состояние плаценты и места ее прикрепления.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога.
- Проведение ЭКГ.

Анализы на 25 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о количестве околоплодных вод, подтвердить отсутствие аномалий у плода, оценить состояние плаценты и места ее прикрепления.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога (если на 24 неделе это не было сделано).
- Проведение ЭКГ.

Анализы на 26 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о количестве околоплодных вод, подтвердить отсутствие аномалий у плода, оценить состояние плаценты и места ее прикрепления.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Отдельно показана консультация у смежных специалистов – терапевта, окулиста, отоларинголога, стоматолога.
- Проведение ЭКГ для оценивания работы сердечно-сосудистой системы будущей мамы.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 27 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о количестве околоплодных вод, подтвердить отсутствие аномалий у плода, оценить состояние плаценты и места ее прикрепления.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 28 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На этом сроке будущей маме должны провести следующие обязательные анализы и исследования:
- Ультразвуковое обследование (проведение второго планового, через 24-26 нед. после 1 дня последних месячных). Проводят для того, чтобы получить данные о росте и весе плода, его положении и предлежании, иметь представление о количестве околоплодных вод, определяется пол будущего малыша.
- Сдача крови для клинического анализа крови для контроля над уровнем гемоглобина.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 29 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в месяц. На термине будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек должна производиться перед каждым визитом в женскую консультацию. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
При необходимости будущей маме могут назначить дополнительные анализы и консультацию у смежного специалиста, если женщину будет беспокоить жалобы на недомогание, слабость и т.д.

Анализы на 30 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в две недели. На этом сроке будущей маме должны провести следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи беременной для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
В эти же сроки будущая мама должна получить обменную карту с вписанными результатами всех проведенных анализов и обследований, если с момента первого дня последних месячных прошло 30 недель. На основе этого документа будущую маму будут принимать в роддом, лучше всегда иметь его при себе. Также на этом сроке для работающих женщин (или учащихся) оформляется декрет – через 30 недель после начала последних месячных.

Анализы на 31 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в две недели. На этом сроке будущей маме проводят следующие обязательные анализы:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
Анализы на 32 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в две недели. На этом сроке будущей маме должны провести следующие обязательные анализы и анализы, проводимые по предписанию врача:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографию (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.

Анализы на 33 неделе беременности необходимо сдавать систематически, не нарушая график. Посещать доктора, курирующего беременность нужно раз в неделю. На данном сроке, по факту посещения женской консультации, беременной должны провести:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографию (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.

Анализы на 34 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в неделю. На этом сроке будущей маме должны провести следующие обязательные анализы и анализы, проводимые по предписанию врача:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографии (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.

Анализы на 35 неделе беременности необходимо сдавать систематически, как и на более ранних сроках. Посещать доктора, курирующего беременность нужно раз в неделю. На данном сроке, по факту посещения женской консультации, беременная должна провести:
- Ультразвуковое обследование (на 35-36 неделе с момента 1 дня последних месячных). Проводят для того, чтобы получить данные о росте и весе плода, его положении и предлежании, иметь представление о количестве околоплодных вод.
- Сдача крови на СПИД (ВИЧ) и сифилис (на 35-36 неделе с момента 1 дня последних месячных). Это нужно, чтобы исключить вероятность заражения во время беременности и обезопасить будущего ребенка.
- Сдача крови на биохимию. Это дает возможность получить общую картину здоровья беременной.
- Сдача влагалищного мазка на определение микрофлоры слизистой влагалища.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографию (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.
Также будущая мама должна получить обменную карту с вписанными результатами всех проведенных анализов и обследований, если с момента первого дня последних месячных прошло 30 недель. На основе этого документа будущую маму будут принимать в роддом, лучше всегда иметь его при себе. Также на этом сроке оформляется декрет – через 30 недель после начала последних месячных.

Анализы на 36 неделе беременности предусматривают визит к врачу, курирующему беременность, один раз в неделю. На этом сроке будущей маме проводят следующие обязательные анализы:
- Ультразвуковое обследование. Проводят для того, чтобы получить данные о росте и весе плода, его положении и предлежании, иметь представление о количестве околоплодных вод.
- Сдача крови на СПИД (ВИЧ) и сифилис. Это нужно, чтобы исключить вероятность заражения во время беременности и обезопасить будущего ребенка.
- Сдача крови на биохимию. Это дает возможность получить общую картину здоровья беременной.
- Сдача влагалищного мазка на определение микрофлоры слизистой влагалища.
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Проведение допплерографии (по врачебному предписанию) – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографию (по врачебному предписанию). Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.
Также будущая мама должна получить обменную карту с вписанными результатами всех проведенных анализов и обследований, если с момента первого дня последних месячных прошло 30 недель. На основе этого документа будущую маму будут принимать в роддом, лучше всегда иметь его при себе. Также на этом сроке оформляется декрет – через 30 недель после начала последних месячных.

Анализы на 37 неделе беременности включают несколько этапов. На этом сроке малыш уже практически полностью сформирован и жизнеспособен. На данном этапе анализы направлены на наблюдение за состоянием матери и плода, предупреждение развития анемии у матери и кислородного голодания у малыша. При необходимости показана госпитализация будущей мамы до начала родов.
На 37-й неделе беременности беременной положено провести такие анализы:
- Консультация у врача, курирующего беременность, раз в неделю с обязательным измерением артериального давления, высоты стояния дна матки, взвешиванием, аускультацией сердечного ритма плода.
- Сдача мочи для проведения общего анализа и проверки функциональности почек.
- Сдача влагалищного мазка – для анализа микрофлоры слизистой влагалища в преддверии родов.
- Проведение допплерографии – для оценки состояния сосудов тела матки, кровообращения плаценты и плода. Это необходимо для своевременного обнаружения внутриутробного кислородного голодания у малыша.
- Проведение кардиотокографии (по показанию врача) – оценка и запись биения сердца плода и сокращений матки.
Также на 37 неделе будущая мама должна получить обменную карту с вписанными результатами всех проведенных анализов и обследований. На основе этого документа будущую маму будут принимать в роддом, лучше всегда иметь его при себе. Также на этом сроке оформляется декрет – через 30 недель после начала последних месячных.

Анализы на 38 неделе беременности необходимо сдавать систематически, как и на более ранних сроках. Посещать доктора, курирующего беременную нужно раз в неделю. На данном сроке при посещении женской консультации будущей маме должны:
- Измерить артериальное давление, взвесить, измерить высоту стояния дна матки, прослушать сердечный ритм плода.
- Будущая мама должна сдать мочу для общего анализа. Нормальным можно считать анализ мочи, в котором нет белка, сахара, лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
- Сделать доплерографию, чтобы оценить состояние сосудов матки, плацентарное кровообращение и кровоток плода. Это нужно для того, чтобы предупредить развитие кислородного голодания у плода.
- Провести кардиотокографию. Это исследование позволяет оценить синхронность сокращений матки и ударов сердца плода.
Анализы на 39 неделе беременности нельзя пропускать, это самый легкий и безвредный способ контролировать состояние будущего ребенка и матери.

Анализы на 39 неделе беременности назначают для того, чтобы получить информацию о кровообращении плода и матери и контролировать работу выделительной системы. Кроме того, на этом сроке будущая мама должна пройти осмотр у гинеколога, так как у многих женщин роды начинаются именно на этом сроке.
Беременная должна сдать общий анализ мочи – чтобы исключить вероятность воспаления, дисфункции почек и не пропустить такое тяжелое состояние, как поздний токсикоз, что очень опасно для здоровья малыша и матери. Нормальным можно считать анализ мочи, в котором нет белка, сахара лейкоцитов. При обнаружении лейкоцитов в моче назначают дополнительно мазок из влагалища на микрофлору – это позволяет выявить возбудителя и назначить эффективное и щадящее лечение.
Также обязательно проводится общий анализ крови – для контроля над изменением в процентном содержании форменных элементов, конкретно – эритроцитов, чтобы не пропустить анемию, провоцирующую дефицит кислорода у плода.
Измерение давления, кардиограмма сердца беременной также относятся к обязательным анализам. Также, по назначению акушера-гинеколога, курирующего беременность, могут назначить анализ на гепатиты В и С, бактериологической мазок влагалищных выделений.

Анализы на 40 неделе беременности назначают по индивидуальным показаниям. На 40 неделе будущей ребенок уже готов к родам, его вес составляет 3-3,5 кг, а рост достигает пятидесяти-пятидесяти пяти сантиметров. Малыш на этих сроках достаточно активен, прощупывается его спинка, ножки, ручки, головка. Очень хорошо проявляется положение ребенка в полости матки.
Посещать врача, который курирует беременность нужно всего раз в неделю. В обследование входят стандартные процедуры — беременная должна взвеситься, измерить артериальное давление, врач измеряет высоту стояния матки, прослушивает и фиксирует сердцебиение плода. Перед посещением врача также нужно сдавать мочу на общий анализ, чтобы оценить состояние выделительной системы и оценить функцию почек.
Доплерографию проводят только в том случае, когда если есть подозрение на перенашивание беременности. С помощью этого метода получают информацию о состоянии кровообращения в матке, о кровотоке плаценты и кровотоке будущего ребенка, а самое главное – таким образом можно узнать, не страдает ли от кислородного голодания плод.
Кардиотокографию также проводят по показаниям, если есть подозрение на перенашивание плода. С помощью этого метода также оценивают состояние будущего ребенка, чтобы исключить кислородное голодание.

источник
 Исследования мочи и крови общего типа;
Исследования мочи и крови общего типа;