Состав крови у каждого человека индивидуален и может изменяться в зависимости от различных биологических процессов. Отображает количество лейкоцитарных клеток разного типа и уровня специальная лейкоцитарная формула. Этот анализ позволяет оценивать общее состояние здоровья, а также способен показывать возможные отклонения. В детском возрасте, особенно при рождении, лейкоцитарная формула имеет небольшой сдвиг, который объясняется незрелостью организма и активно происходящими в нем биологическими процессами. Как расшифровывается лейкоцитарная формула в детском возрасте, какие показатели нормы имеет, и о чем говорят отклонения, разберем далее.
Как ни странно, но лейкоцитарная формула не имеет ничего общего с математической формулой. Данный анализ отображает, какое процентное соотношение тех или иных видов лейкоцитов содержится в общей лейкоцитарной массе. Если общий анализ крови показывает лишь среднее значение, то это исследование помогает увидеть, какие клетки и в каком количестве вырабатываются, чтобы потом эти показатели сопоставить с общепринятыми нормами.
Лейкоциты – это естественная защита организма от вирусов и бактерий, которые попадают в организм извне. Костный мозг способен синтезировать белые кровяные тельца, которые при необходимости активизируются и сдерживают развитие патогенной микрофлоры. Резервный запас клеток содержится в печени и селезенке, однако сами клетки живут недолго и постоянно обновляются.
Все лейкоциты делятся на две большие группы:
- Гранулоциты – имеют четко очерченное ядро и периферийную мускулатуру, благодаря которой они способны активно двигаться и перемещаться в потоке крови не только под давлением, но и самопроизвольно.
- Агранулоциты – лишены ядра и остаются относительно неподвижными, однако активно борются с инородными микроорганизмами, продуцируя антиген.
По качественному содержанию лейкоциты принято делить на 5 видов:
У каждой клетки в организме своя роль, поэтому активная их выработка может говорить о наличии определенного конкретного заболевания у детей.
Лейкоцитарная формула показывает, какой процент клеток того или иного вида содержится на каждые 100 лейкоцитов. Такое относительное соотношение позволяет выявить все имеющиеся клетки в мазке, а также оценить их количество в общей лейкоцитарной массе.
Анна Поняева. Закончила нижегородскую медицинскую академию (2007-2014) и Ординатуру по клинико-лабораторной диагностике (2014-2016).Задать вопрос>>
Анализ на лейкоциты у детей проводят планово, придерживаясь следующей схемы:
- до года – каждый триместр;
- 1-3 года – однократно (раз в год);
- 3-6 лет – по показаниям врачей;
- 6-12 лет – планово при прохождении ежегодного медосмотра;
- 12-18 лет – планово и внепланово, при наличии хронических заболеваний.
Показаниями для исследования лейкоцитарной формулы могут быть такие проявления, как:
- плохой сон;
- чрезмерная потливость;
- плохой аппетит;
- частый ринит;
- постоянные ОРЗ и ОРВИ;
- увеличение лимфоузлов.
Обычно лейкоцитарную формулу оценивают при госпитализации больного ребенка, чтобы подтвердить или опровергнуть поставленный врачом диагноз.
Состав крови может меняться в течение всей жизни, поэтому лейкоцитарную формулу оценивают с учетом возрастных изменений. При рождении у детей большую половину лейкоцитов составляют нейтрофилы (около 65-70% от общей массы). На лимфоциты приходиться всего 25-30%. Это свидетельствует о том, что в организме новорожденного запускаются все органы и системы, которые отныне будут функционировать как отдельный организм, не получающий питания от материнского организма. В первые дни жизни идет гормональная перестройка, в результате которой наблюдается первый лейкоцитарный перекрест, при котором процентное соотношение лимфоцитов и нейтрофилов выравнивается.
К первому месяцу жизни организм детей продуцирует больше лимфоцитов, нежели нейтрофилов, формируя надежную защиту для организма. В общей массе лимфоциты занимают 65%, оставляя нейтрофилам всего 15-20%. Это обеспечивает ребенку первого года жизни надежный иммунитет, который необходим ему в познании мира.
После года, когда иммунитет детей определенно сформирован, происходит постепенное снижение лимфоцитарной массы в пользу нейтрофилов, что также контролируется биологическими процессами и необходимо для развития всех типов иммунитета. К четырем годам отмечается второй перекрест, при котором лимфоциты опять выравниваются с нейтрофилами, формируя мощный барьер на пути микробов и патогенных микроорганизмов. После этого постепенно увеличивается число лимфоцитов, а остальные лейкоцитарные клетки продуцируются по мере необходимости.
К 6 годам состав крови ребенка по показателям близок к крови взрослого, где большую часть общей массы занимают нейтрофилы и лимфоциты.
В период гормональной перестройки лейкоцитарная формула может иметь незначительные отклонения от нормы на 10-15%, что не является патологий и напрямую зависит от биологических процессов в организме.
Появляясь на свет, организм ребенка начинает подстраиваться под условия окружающей среды, что отображается на физиологических процессах. Отсюда выделяют такие показатели нормы для первой недели жизни, расшифровка которых заключена в таблицу.
| Наименование лейкоцитов | Показатель нормы в % к общей лейкоцитарной массе |
| нейтрофилы | 65 |
| лимфоциты | 20-35 |
| моноциты | 3-5 |
| базофилы | 0-1 |
| эозинофилы | 1-2 |
К первому месяцу жизни картина несколько меняется, позволяя организму получить надежную защиту со стороны лимфоцитов.
| Наименование лейкоцитов | Показатель нормы в % к общей лейкоцитарной массе |
| лимфоциты | 65-70 |
| нейтрофилы | 20-25 |
| моноциты | 3-6 |
| базофилы | 1-2 |
| эозинофилы | 0,5-1 |
В этот период количество лимфоцитов и нейтрофилов нестабильно и может изменяться не только в течение дня, но и при определенных условиях: длительное пребывание на солнце, переохлаждение организма, хронические или генетические заболевания.
| Наименование лейкоцитов | Показатель нормы в % к общей лейкоцитарной массе |
| нейтрофилы | 32-52 |
| лимфоциты | 35-55 |
| моноциты | 10-12 |
| базофилы | 0-1 |
| эозинофилы | 1-4 |
Нейтрофилы опять берут верх над лимфоцитами, поэтому расшифровка с показателями нормы будут выглядеть следующим образом.
| Наименование лейкоцитов | Показатель нормы в % к общей лейкоцитарной массе |
| нейтрофилы | 36-52 |
| лимфоциты | 33-50 |
| моноциты | 10-12 |
| базофилы | 0-1 |
| эозинофилы | 1-4 |
После 6 лет норма лейкоцитарного состава идентична показателям взрослого человека.
| Наименование лейкоцитов | Показатель нормы в % к общей лейкоцитарной массе |
| лимфоциты | 19-35 |
| нейтрофилы | 50-72 |
| моноциты | 3-11 |
| эозинофилы | 1-5 |
| базофилы | 0-1 |
В период гормональных изменений допускается сдвиг лейкограммы на 10-15%.
Как говорилось выше, каждая лейкоцитарная клетка имеет свои особенности и функции, делающие ее уникальной. Отклонения от нормы в большую или меньшую сторону позволяют дифференцировать определенные заболевания, проявление которых напрямую связано с изменением показателей.
Следует рассмотреть любые отклонения от нормы непосредственно по каждому виду лейкоцитов.
Повышенный уровень (лимфоцитоз) может возникать в результате таких заболеваний:
- вирусные и бактериальные инфекции: грипп, коклюш, краснуха, корь, туберкулез;
- бронхиальная астма;
- врожденная склонность к аллергии (аллергический дерматит);
- аутоиммунные заболевания: болезнь Крона, болезнь Лайма.
Также увеличение численности лимфоцитов может возникать у абсолютно здоровых детей первого года жизни, если в их рационе питания преобладает в большей степени углеводистая пища.
Может развиваться в трех направлениях:
- сбои в процессе лимфопоэза;
- низкая продолжительность жизни лимфоцитов;
- гормональные сбои лимфоидной ткани.
Значительное превышение количества эозинофилов говорит о двух вероятных патологиях:
- аллергическая реакция у ребенка на молочные продукты, лактозу и глютен;
- глистные инвазии, длительное время находящиеся без лечения.
Эозинофилия не имеет внешних признаков, однако может иметь стремительное течение, после чего начинаются необратимые процессы.
Моноцитоз может быть причиной грибковых и вирусных заболеваний. Он обычно имеет внешние клинические проявления:
- лимфоаденопатия;
- воспалительные процессы носоглотки и гортани с новообразованиями;
- увеличение печени в объеме, сопровождающиеся болью в правом подреберье.
Обратное явление моноцитопения развивается на фоне недостатка в организме витаминов группы В, фолиевой кислоты и развития железонедостаточной анемии.
Нейтрофилез, при котором отмечается значительное увеличение численности нейтрофилов в крови, может возникать как естественная защитная реакция. Что характерно при обширном воспалительном процессе и системной волчанке.
Нейтропения, для которой характерно снижение уровня нейтрофилов в крови, возникает в результате гормональных сбоев или при наличии угнетенного нейтропоэза в костном мозге.
Причинами происходящего может быть обширная интоксикация, при которой вновь образованные клетки не способны полноценно функционировать в организме.
Эти клетки отвечают за нарастание аллергической реакции. Сама по себе базофилия явление довольно редкое, которое развивается лишь в единичных случаях при наличии опасных патологий: туберкулезе лимфотических узлов, миелолейкозе, онкологических заболеваниях крови.
При проведении лабораторного анализа заключительным этапом является построение лейкограммы. Этот спектральный показатель представлен в графическом виде, показывает, в какую сторону смещается лейкоцитарная формула, учитывая количественный и качественный состав крови.
Причиной сдвига лейкограммы влево могут быть такие проявления, как:
- значительное увеличение палочкоядерных нейтрофилов;
- преобладание молодых форм лейкоцитов над старыми.
Все это указывает на следующие проблемы со здоровьем у ребенка:
- наличие очагов воспаления в острой стадии;
- инфекции гнойного характера;
- кровотечения капиллярного плана, при которых отмечаются подкожные кровоизлияния, гематомы и синяки без видимых причин;
- интоксикация организма, при которой большое количество токсинов не способны обезвредить лейкоциты;
- сильное физическое и психологическое перенапряжение, депрессия, длительные апатичные состояния.
При сдвиге лейкограммы влево требуется проведение симптоматического лечения, а также более детального обследование на наличие заболеваний внутренних органов.
При смещении лейкограммы вправо отмечаются такие проявления, как:
- увеличение численности в крови сегментоядерных и полисегментоядерных форм лейкоцитов;
- образование гиперсегментированных гранулоцитов, численность которых превышает предельно допустимые значения.
Эти проявления могут говорить о наличии проблем со следующими органами:
- болезни почек и печени: мочекаменная болезнь, цирроз печени, камни в желчных протоках;
- анемия мегабластного типа;
- онкологические заболевания;
- нарушения лейкопоэза в результате отсутствия нейрогуморального регулирования процесса.
Также сдвиг вправо может отмечаться после переливания крови, когда ребенку вливают донорскую кровь, в результате чего она подстраивается под все системы и органы, провоцируя синтез собственных кровяных телец.
Чтобы определить, насколько патологическим является сдвиг, учитывают такой показатель как индекс сдвига. Эту величину получают путем математических вычислений, как соотношение суммы всех лейкоцитарных форм к уровню сегментоядерных нейтрофилов. В детском возрасте индекс сдвига находится в пределах от 0,05 до 0,1, что является нормой.
Таким образом, лейкоцитарная формула в детском возрасте имеет свои особенности и показатели нормы, которые могут отличаться от взрослых числовых значений. Подобный анализ позволяет выявить массу патологий и аутоиммунных расстройств. Он является обязательным в детском возрасте, а также назначается при наличии определенных симптомов: низком иммунитете, частых болезнях и при наличии предрасположенности к аллергическим реакциям.
источник
Анализ крови – один из самых популярных методов предварительной диагностики. Исследование качества крови позволяет предположить, если ли у ребенка отклонения здоровья, и если да, то какие. Одним из главных диагностических факторов является процент лейкоцитов в крови. Он должен быть в пределах определенной нормы. В противном случае можно подозревать, что ребенок страдает от какого-либо патологического процесса. Однако простой анализ крови, где указывается общий процент лейкоцитов, недостаточно информативен.
Лейкоциты или белые кровяные тельца – это общее название обширной группы кровяных клеток, в которую входит множество разных подтипов. Чтобы предположить точный диагноз, необходимо знать процентное содержание каждого отдельного вида. Для выяснения таких подробностей и проводится расшифровка лейкоцитарной формулы крови у детей.
Лейкоцитарная формула крови – это анализ, который позволяет узнать содержание различных типов белых кровяных телец. После расшифровки данного анализа выводится процентное количество (мкг на литр крови) нескольких групп лейкоцитов:
- Гранулоциты. Эта группа защищает организма от проникающих бактерий и токсинов, способных привести к разрушению организма. Получили свое название благодаря тому, что в клетках содержатся зерна или, по-другому, гранулы.
- Агранулоциты. Данная группа клеток не содержит зерен. Они отвечают за иммунную защиту от вирусов, а также выводят распавшиеся клетки бактерий, способные вызвать воспаление.
У каждой группы также есть несколько делений. Так, первая группа, гранулоциты, делится на эозинофилы, базофилы и нейтрофилы. Тем временем агранулоциты делятся на лимфоциты и моноциты. Подробнее о каждом типе клеток рассказано ниже.
В ходе анализа при помощи ручного определения или посредством использования аппаратуры вычисляется количество всех перечисленных клеток. Далее вычисляется их процентное отношение к общему количеству различных кровяных телец (белых). В качестве главного показателя берется количество мкг клеток на один литр крови.
Лейкоформула крови позволяет обнаружить множество различных болезней, которые могут быть скрыты от человеческого глаза. Особенно данный анализ актуален для маленьких детей, которые не могут сами пожаловаться на очаги боли и перечислить симптомы болезни.
Данный анализ проводится планово и внепланово, если у ребенка обнаружили симптомы, которые могут свидетельствовать о серьезном заболевании. Планово данная проверка проводится в таком порядке:
- для ребенка до года лейкоциты определяют каждый триместр;
- ребенок от года до 3 лет – раз в год;
- малыш с 3 до 6 лет – внепланово, в случае обнаружения симптомов скрытой болезни;
- с 6 до 18 лет – ежегодно в составе диспансеризации.
Особенно активно показатели кровяных телец проверяются у новорожденных, организм которых еще ослаблен и более подвержен болезням, а также у школьников, которые в силы постоянных физических и эмоциональных нагрузок также чаще страдают от нарушений крови и системных дисфункций.
Также анализ проводится, если есть подозрение на какую-либо болезнь, но нет специфичных симптомов. Показанием к проведению лейкоцитарной проверки являются следующие состояния:
- воспалительные и инфекционные процессы;
- частые вирусные заболевания и нарушения иммунитета;
- ослабленное состояние ребенка: быстрая утомляемость, низкая выносливость;
- симптомы системного поражения организма: интоксикация, поражения суставов, диарея, беспричинная высокая температура;
- обострение хронических заболеваний у ребенка.
Проверка выполняется перед некоторыми процедурами. Она обязательна незадолго до проведения хирургических вмешательств, так как позволяет выяснить состояние кровеносной системы ребенка и допустимость операции. Рекомендуется проводить анализ незадолго до вакцинации, особенно у ослабленных детей и малышей с повышенной склонностью к аллергии.
При помощи правильно проведенного анализа можно определить заболевания различного характера. Лейкоцитарная формула не дает основания поставить точный диагноз, так как одни и те же признаки могут указывать на несколько дисфункций сразу. Например, при пониженном содержании лимфоцитов можно подозревать анемию, туберкулез, дефицит иммунитета. Однако формула позволяет существенно сузить спектр рассматриваемых болезней и облегчить дифференциацию недугов. А точный диагноз уже ставится на основе комплекса показателей: лейкоцитарного анализа, симптомов, других обследований.
Лейкоциты – защитники организма. Они предотвращают различные заболевания как у детей, так и у взрослых. В раннем возрасте их роль особенно велика, так как при малейшем снижении содержания кровяных телец иммунитет может резко упасть, что приведет к развитию серьезных болезней. Чтобы малыш правильно развивался и был здоровым, необходимо, чтобы показатели всех кровяных телец были в пределах нормы.
Различные кровяные тельца выполняют следующие функции:
- Поддержание иммунитета. Определенные частицы находят и уничтожают возбудителей вирусов, которые проникают в организм.
- Предотвращение воспаления. Бактерии и вирусы уничтожаются и выводятся при помощи гноя.
- Выведение токсинов. Отравляющие вещества ингибируются белыми кровяными тельцами, благодаря чему не успевают нанести вред организму.
- Выведение отмерших клеток. Если вовремя не выводит разрушающиеся клетки, в организме начнется воспаление и интоксикация.
- Борьба с аллергенами. Чем лучше картина крови у ребенка, тем менее он подвержен развитию вторичных аллергический реакций (то есть приобретенной, а не врожденной аллергии).
- Устранение паразитов. Белые кровяные тельца выделяют токсины, которые безопасны для организма, но губительны для посторонних паразитарных форм жизни.
Очевидно, что при недостатке или превышении количества каких-либо кровяных телец функции организма нарушаются. Если упустить момент, когда определенный тип телец окажется в дефиците или избытке, ребенок может оказаться в зоне серьезного риска. К тому же, снижение или повышение содержания телец иногда происходит по причине уже появившегося заболевания. Это может быть даже рак. Чем раньше возникнет подозрение на одно из серьезных отклонений, тем больше будет шансов успешно его вылечить. А анализ на лейкоцитарную формулу позволяет получить точные результаты всего за несколько дней.
Чтобы правильно расшифровать результаты анализы, врачи должны знать роль каждой группы кровяных телец. Ниже представлены основные функции всех белых клеток крови, а также норма для детей разных возрастных групп.
Данная группа кровяных телец призвана защищать организм ребенка от проникновения и развития вирусов. Лимфоциты делятся на несколько подтипов. В норме их содержание довольно высоко.
Норма для разных возрастных групп (в процентах):
| Новорожденные | 16-31 |
| С 5-ых суток | 31-50 |
| После 10 дней | 39-60 |
| 1-12 месяцев | 45-60 |
| 1-4 года | 44-65 |
| 5-9 лет | 35-55 |
| От 10 лет | 29-45 |
Этот показатель расшифровать легче всего, так как содержание незначительно меняется в зависимости от возраста. В отличие от лимфоцитов, эозинофилы почти не содержатся в крови. Однако они выполняют важную функцию: предотвращают развитие аллергии и устраняют паразитов.
| Новорожденные | От 1 до 4 процентов |
| 10 дней-12 месяцев | От 1 до 5 процентов |
| От 1 года | От 1 до 4 процентов |
Базофилы также отвечают за иммунные реакции в организме. Их содержание в крови очень невелико: до 1%. У некоторых пациентов оно может даже достигать 0%, и это считается нормой. Содержание базофилов не зависит от возраста и одинаково как у новорожденных, так и у детей старшего возраста.
Нейтрофилы делятся на три подгруппы: самые молодые клетки, средней зрелости и совсем зрелые. Молодые клетки в норме должны отсутствовать, а зрелых должно быть больше всего. Кроме того, нейтрофилы делятся на палочкоядерные и сегментоядерные. Деление основано на форме ядра. «Палочек» должно быть от 4 до 12% сразу после рождения, с 5-го дня жизни их число резко снижается до 1-5%. В возрасте от 5 лет у ребенка не должно быть более 4% и менее 1%.
Норма сегментоядерных нейтрофилов (в процентах):
| Новорожденные | 50-70 |
| С 5-ых суток | 34-55 |
| 1-12 месяцев | 17-30 |
| 1-4 года | От 20 до 35 |
| 5-9 лет | От 35 до 55 |
| От 10 лет | От 40 до 60 |
Моноциты образуют надежную защиту от воспалений и бактерий, поскольку выводят микробы и отмершие клетки. Они могут достигать 15% от общего числа лейкоцитов. Норма зависит от возраста малыша.
| Новорожденные | От 4 до 10 процентов |
| С 5-ых суток | От 6 до 14 процентов |
| 1-12 месяцев | От 5 до 12 процентов |
| 1-4 года | От 4 до 10 процентов |
| 5-14 лет | От 4 до 6 процентов |
| От 15 лет | От 3 до 7 процентов |
Незначительные отклонения в содержании кровяных телец могут происходить по несерьезным причинам. Если превышение или недостаток характеризуется всего 1-3 процентами, то дело может быть в следующем:
- повышенные нагрузки;
- нервное напряжение;
- переливание крови или травмы с ее потерей;
- прием медикаментов;
- гормональные изменения в результате роста организма;
- несерьезные локальные воспаления и вирусные болезни типа ОРВИ.
Если же отклонение от нормы более значительное, следует провести обследование. Направления на обследования даются после расшифровки. Расшифровку может провести только грамотный, квалифицированный врач. Он не может делать выводы на основе одного только анализа. Для постановки предварительного и окончательного диагноза необходимо комплексно изучить весь текущий анамнез пациента, а также назначить дополнительные проверки.
При расшифровке лейкоцитарной формула крови у детей учитывается не просто тот факт, что содержание клеток отличается от нормы, но и то, в какую сторону. «Сдвиг вправо» или избыток клеток говорит об одних болезнях, «сдвиг влево» (недостаток) – о других.
Превышение лимфоцитов характерно для отравлений, раковых образований, лучевой болезни. Оно возникает на фоне удаления селезенки. Снижение содержания возникает при лимфоме, туберкулезе, дефиците иммунитета.
Превышение эозинофилов говорит о заражении паразитами, бактериальных и тяжелых гнойных инфекциях острого типа, лейкозе, аллергических реакциях. Оно может возникнуть при поражении хламидиозом или малярией. При снижении эозинофилов следует подозревать острое воспаление или инфекцию.
При повышенной выработке нейтрофилов можно подозревать разрушение и регенерацию тканей в результате различных проблем:
- из-за ожогов;
- в результате гнойных воспалений;
- из-за интоксикации организма.
Избыток нейтрофилов также может указывать на лейкоз, или анемию гемолитического типа.
Если наблюдается недостаток нейтрофилов, не следует паниковать. Зачастую он возникает просто из-за повышенного психофизического напряжения.
Снижение уровня данных клеток не служит диагностическим признаком какой-либо болезни. Данное отклонение вообще встречается очень редко и не должно вызывать опасений.
Увеличение базофилов свидетельствует о хронических отклонениях в работе организма. Например, оно характерно для гормонального сбоя (даже при приеме гормональных препаратов), анемии, хронических язвенных образованиях. Увеличение кровяных телец может произойти по причине удаления селезенки.
Сниженное количество моноцитов характерно для детей, которые недавно перенесли терапию серьезными препаратами (химиотерапия, применение антибиотиков). Оно может свидетельствовать об ослабленном состоянии организма.
При высоких показателях необходимо пройти проверку на ревматизм, туберкулез, наличие паразитов или мононуклеоз.
Подготовка к сдаче анализа на лейкоциты очень проста. За 4 часа до начала анализа необходимо отказаться от пищи. Грудного ребенка можно покормить ночью, но уже утром нужно отказаться от грудного вскармливания. Детям старшего возраста рекомендуется ограничиться приемом пищи вечером и не употреблять никакие продукты в ночное время или рано утром.
В силу особенностей человеческого организма проводить анализ лучше утром или в первой половине дня. После 12 эффективность анализа снижается, показатели могут быть искаженными. Проведение процедуры обычно назначается на 7-8 утра.
Если ребенок принимает определенные медикаменты, будь то антибиотики, противовирусные препараты или даже витамины, необходимо проконсультироваться с врачом. Некоторые виды медикаментов могут отрицательно сказаться на результатах анализа и привести к искусственному повышению процента лейкоцитов. Чтобы избежать этой проблемы, за 12 часов до анализа рекомендуется отказаться от всех лекарственных препаратов. Если принимаются жизненно важные медикаменты, отказываться от них не следует, однако нужно сообщить о факте приема лекарств врачу, который проводит лейкоцитарный анализ.
Анализ крови на лейкоцитарную формулу не отличается от биохимического анализа крови. Кровь забирается из вены, так как там она наиболее «чистая». Алгоритм проведения анализа следующий:
- Ребенок занимает лежачее или сидячее положение (в зависимости от возраста и склонности к потере сознания). Врач выделяет область, из которой будет брать кровь. Это локтевой сгиб правой или левой руки, где хорошо видны вены.
- Рука ребенка специальным образом перетягивается, чтобы кровеносные пути были более заметны специалисты. Если малыш уже может это сделать, его просят несколько раз сжать и разжать кулак.
- Тонкая длинная игла вводится в выбранную область. При этом может возникнуть слабый дискомфорт. Маленьких детей рекомендуется отвлекать, чтобы они не испугались и не начали сопротивляться, что может помешать проведению анализа.
- Кровь из вены поступает через иглу сразу в пробирку, которая затем будет доставлена в лабораторию на расшифровку.
В зависимости от оснащенности клиники, расшифровка анализа крови лейкоформулой может происходить как на месте, так и в другом учреждении. Особо современны медицинские центры проводят расшифровку полностью автоматически: специальный аппарат подсчитывает количество различных типов белых кровяных телец без вмешательства человека.
Результаты предоставляются пациенту и его родителям через несколько дней. При правильной сдаче анализов и отсутствии праздников расшифровка не должна занимать более недели.
Интерпретировать результаты расшифровки может только лечащий врач, основываясь также на анамнезе отклонений ребенка. Так как повышенное и пониженное количество лейкоцитов указывает на множество противоположных дисфункций, самостоятельно интерпретировать результаты невозможно.
источник
Картина белой крови у детей со временем меняется, и даже в одном и том же возрасте количество различных видов лейкоцитов может колебаться в широких пределах. У новорожденных в первые дни жизни наблюдается лейкоцитоз (10–30×10 9 /л) за счет нейтрофилеза (рис. 1). Число нейтрофилов составляет 65–66%, лимфоцитов — 16–34%. К 5–6 дню процентное содержание нейтрофилов и лимфоцитов уравнивается и составляет примерно по 45%. Это расценивается как «первый перекрест» в лейкоцитарной формуле у детей. К концу 1-го месяца жизни число нейтрофилов уменьшается до 25–30%, а лимфоцитов возрастает до 55–60%. В возрасте до 4–5 лет у детей наблюдается лимфоцитоз в связи с формированием их иммунной системы.
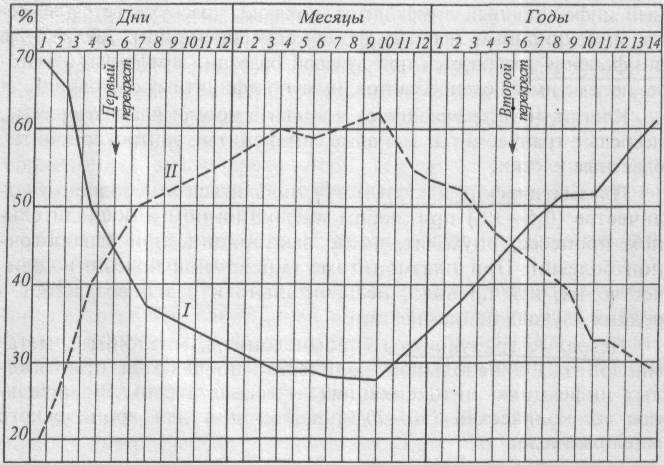
Рис. 1. Схема соотношения количества нейтрофилов и лимфоцитов в зависимости от возраста
1.Гипорегенеративный тип. На фоне умеренного лейкоцитоза (10–12×10 9 /л) наблюдается увеличение содержания палочкоядерных нейтрофилов выше 5%.
2.Регенеративный тип. Характеризуется более выраженным, чем в первом случае, лейкоцитозом (13–19×10 9 /л) с увеличением более 5% палочкоядерных и более 1% метамиелоцитов, при сохранении между формами нормального процентного соотношения.
3.Гиперрегенеративный тип. Свидетельствует о гиперплазии миелоцитарного ростка костного мозга. Общее число лейкоцитов может превышать 20–25×10 9 /л и выше, но может быть нормальным и даже сниженным (длительный лейкоцитоз, приводящий к истощению регенераторной функции костного мозга). В лейкоформуле обнаруживается значительное увеличение палочкоядерных, юных нейтрофилов, появление миелоцитов и промиелоцитов. такой сдвиг встречается при тяжелых инфекционных и гнойно-септических процессах.
4.Дегенеративный тип. Характеризуется лейкопенией, увеличенным количеством палочкоядерных форм при отсутствии метамиелоцитов. В лейкоцитах обнаруживаются признаки дегенерации цитоплазмы и/или ядра.
5.Регенеративно-дегенеративный ядерный сдвиг влево. В крови отмечается лейкоцитоз и более или менее выраженное увеличение числа палочкоядерных нейтрофилов, метамиелоцитов и появление миелоцитов. Эти изменения могут сочетаться со снижением содержания сегментоядерных форм нейтрофилов и признаками дегенеративных изменений цитолеммы, цитоплазмы и ядра. Дегенеративные изменения лейкоцитов проявляются в нарушениях формы клеток (пойкилоцитоз, появление шиловидных выростов цитолеммы), наличием клеток разного размера (анизоцитоз), появлением вакуолей, зернистости в цитоплазме, сморщивании, набухании, гиперсегментации, пикнозом, кариорексисом.
Для количественного определения степени ядерного сдвига проводят расчет индекса ядерного сдвига влево. Он определяется суммой всех молодых нейтрофилов, отнесенных к зрелым (сегментоядерным) формам. В норме показатель ядерного сдвига равен 0,05–0,1, При регенеративных сдвигах индекс увеличивается до 0,3 и выше, при гиперрегенеративном возрастает до 1–2, при сдвиге вправо — индекс менее 0,05; при патологии он увеличивается.
Наконец, полное представление о характере нарушений белой крови дает изучение морфологии костно-мозгового пунктата с учетом изменений лейкоформулы.
источник
Показатели крови характеризуют состояние здоровья человека и могут значительно облегчить диагностику. Благодаря определению лейкоцитарной формулы можно предположить вид заболевания, судить о его протекании, наличии осложнений и даже спрогнозировать его исход. А понять происходящие в организме изменения поможет расшифровка лейкограммы.
Лейкоцитарная формула крови — это соотношение различных видов лейкоцитов, обычно выраженное в процентах. Исследование проводится в рамках общего анализа крови.
Лейкоцитами называют белые кровяные клетки, которые представляют систему иммунитета организма. Их главными функциями являются:
- защита от микроорганизмов, способных вызывать проблемы со здоровьем;
- участие в процессах, возникающих в организме при воздействии различных патогенных факторов и вызывающих нарушения нормальной жизнедеятельности (различные заболевания, воздействие вредных веществ, стрессы).
Выделяют следующие виды лейкоцитов:
- Эозинофилы. Проявляются при аллергических, паразитарных, инфекционных, аутоиммунных и онкологических заболеваниях.
- Нейтрофилы. Защищают от инфекций, способны разрушать вирусы и бактерии. Классифицируются на:
- миелоциты (зарождающиеся) и метамиелоциты (юные — происходят от миелоцитов) — отсутствуют в крови здорового человека, образуются только в крайних случаях, при наиболее тяжёлых заболеваниях;
- палочкодерные (молодые) — их количество увеличивается при бактериальных заболеваниях, если сегментоядерные нейтрофилы не справляются с инфекцией;
- сегментоядерные (зрелые) — представлены в самом большом количестве, обеспечивают иммунную защиту организма в здоровом состоянии.
- Лимфоциты. Являются своеобразными чистильщиками: способны обнаруживать, распознавать и разрушать антигены, а также принимают участие в синтезе антител (соединений, способных стимулировать лимфоидные клетки, формируя и регулируя иммунный ответ организма), обеспечивают иммунную память.
- Моноциты. Их основная задача поглощать и переваривать погибшие (отмирающие или остатки разрушенных) клетки, бактерии и другие инородные частицы.
- Базофилы. Функции этих клеток полностью не изучены. Известно, что они принимают участие в аллергических реакциях, в процессах свёртываемости крови, активизируются при воспалениях.
Плазматические клетки (плазмоциты) участвуют в образовании антител и в норме присутствуют в очень низком количестве только в крови детей, у взрослых — отсутствуют и могут появиться только в случае патологий.
Исследование качественных и количественных характеристик лейкоцитов способно помочь при постановке диагноза, так как при любых изменениях в организме процентное содержание одних видов клеток крови увеличивается или уменьшается за счёт увеличения или уменьшения в той или иной степени других.
Врач назначает данный анализ для того, чтобы:
- получить представление о тяжести состояния больного, судить о ходе заболевания или патологического процесса, узнать о наличии осложнений;
- установить причину заболевания;
- оценить эффективность назначенного лечения;
- спрогнозировать исход заболевания;
- в некоторых случаях — оценить клинический диагноз.
Для подсчёта лейкоцитарной формулы с мазком крови совершают определённые манипуляции, высушивают, обрабатывают специальными красителями и рассматривают под микроскопом. Лаборант отмечает те клетки крови, которые попадают в поле его зрения, и делает это до тех пор, пока в сумме не наберётся 100 (иногда 200) клеток.
Распределение лейкоцитов по поверхности мазка неравномерно: более тяжёлые (эозинофилы, базофилы и моноциты) располагаются ближе к краям, а более лёгкие (лимфоциты) — ближе к центру.
При подсчёте могут использоваться 2 способа:
- Метод Шиллинга. Заключается в определении числа лейкоцитов в четырёх участках мазка.
- Метод Филипченко. В этом случае мазок мысленно делят на 3 части и ведут подсчёт по прямой поперечной линии от одного края к другому.
На листе бумаги в соответствующих графах отмечается количество. После этого производится подсчёт каждого вида лейкоцитов — сколько каких клеток было найдено.
Следует иметь в виду, что подсчет клеток в мазке крови при определении лейкоцитарной формулы является весьма неточным методом, поскольку существует множество трудноустранимых факторов, вносящих погрешность: ошибки при взятии крови, приготовлении и окраске мазка, человеческая субъективность при интерпретации клеток. Особенность некоторых типов клеток (моноцитов, базофилов, эозинофилов) заключается в том, что в мазке они распределяются неравномерно.
При необходимости производится расчёт лейкоцитарных индексов, представляющих собой отношение содержащихся в крови пациента различных форм лейкоцитов, также иногда в формуле используется показатель СОЭ (скорость оседания эритроцитов).
Лейкоцитарные индексы показывают степень интоксикации и характеризуют состояние адаптационного потенциала организма – способности приспосабливаться к воздействию токсических факторов и справляться с ними. Они также позволяют:
- получить информацию о состоянии больного;
- оценить работу иммунной системы человека;
- изучить сопротивляемость организма;
- узнать уровень иммунологической реактивности (развитие организмом иммунологических реакций в ответ на воздействие паразитов или антигенных веществ) при поражении различных органов.
| Возраст | Эозинофилы, % | Нейтрофилы сегментоядерные, % | Нейтрофилы палочкоядерные, % | Лимфоциты, % | Моноциты, % | Базофилы, % |
| Новорождённые | 1–6 | 47–70 | 3–12 | 15–35 | 3–12 | 0–0,5 |
| Младенцы до 2 недель | 1–6 | 30–50 | 1–5 | 22–55 | 5–15 | 0–0,5 |
| Груднички | 1–5 | 16–45 | 1–5 | 45–70 | 4–10 | 0–0,5 |
| 1–2 года | 1–7 | 28–48 | 1–5 | 37–60 | 3–10 | 0–0,5 |
| 2–5 лет | 1–6 | 32–55 | 1–5 | 33–55 | 3–9 | 0–0,5 |
| 6–7 лет | 1–5 | 38–58 | 1–5 | 30–50 | 3–9 | 0–0,5 |
| 8 лет | 1–5 | 41–60 | 1–5 | 30–50 | 3–9 | 0–0,5 |
| 9–11 лет | 1–5 | 43–60 | 1–5 | 30–46 | 3–9 | 0–0,5 |
| 12–15 лет | 1–5 | 45–60 | 1–5 | 30–45 | 3–9 | 0–0,5 |
| Люди старше 16 лет | 1–5 | 50–70 | 1–3 | 20–40 | 3–9 | 0–0,5 |
Нормы лейкоцитарной формулы зависят от возраста человека. У женщин отличие также состоит в том, что показатели могут меняться в период овуляции, после или в период менструации, при беременности, после родов. Именно поэтому в случаях отклонений следует консультироваться у гинеколога.
Повышение или снижение уровня тех или иных видов лейкоцитов указывает на происходящие в организме патологические изменения.
| Виды лейкоцитов | Ниже нормы | Выше нормы |
| Эозинофилы |
|
|
| Нейтрофилы |
|
|
| Лимфоциты |
|
|
| Моноциты |
|
|
| Базофилы |
|
|
В медицине существуют понятия сдвига лейкоцитарной формулы, свидетельствующие об отклонених в состоянии здоровья пациентов.
| Сдвиг влево | Сдвиг вправо | |
| Изменения в формуле крови |
|
|
| На какие проблемы со здоровьем указывает |
|
|
Для получения данных о состоянии больного, опираясь на результаты лейкоцитарной формулы, учитывают индекс сдвига. Его определяют по формуле: ИС = М (миелоциты) + ММ (метамиелоциты) + П (палочкоядерные нейтрофилы)/С (сегментоядерные нейтрофилы). Норма индекса сдвига лейкоцитарной формулы у взрослого человека — 0,06.
В некоторых случаях может отмечаться такое явление, как значительное содержание в крови молодых клеток — метамиелоцитов, миелоцитов, промиелоцитов, миелобластов, эритробластов. Это обычно указывает на заболевания опухолевой природы, онкологию и метастазирование (образование вторичных очагов опухоли).
Перекрёст лейкоцитарной формулы — это понятие, возникающее при анализировании крови ребёнка. Если у взрослого человека изменения в крови обусловлены заболеваниями или значительным воздействием на организм вредных факторов, то у маленьких детей изменения возникают в связи с формированием иммунной системы. Данное явление не является патологией, а считается абсолютно нормальным. Нестандартность цифр обуславливается только становлением иммунитета.
Первый перекрёст лейкоцитарной формулы обычно возникает к концу первой недели жизни младенца. В это время количество нейтрофилов и лимфоцитов в крови уравнивается (их становится примерно по 45%), после чего число лимфоцитов продолжает расти, а нейтрофилов — уменьшаться. Это считается нормальным физиологическим процессом.
Второй перекрёст лейкоцитарной формулы возникает в 5–6 лет и только к десяти годам показатели крови приближаются к норме взрослого человека.
По данным ряда медицинских авторов, в настоящее время у детей отмечается более ранний перекрест в лейкоцитарной формуле, склонность к эозинофилии, относительной нейтропении и увеличению числа лимфоцитов.
Лейкоцитарная формула способна дать многие ответы при затруднениях в диагностике заболевания и назначении терапии, а также охарактеризовать состояние пациента. Однако расшифровку анализа крови лучше доверить опытному специалисту. Врач может дать подробные объяснения и скорректировать проводимое лечение.
источник
Анализ крови ребенка помогает врачу выяснить, здоров ли малыш или у него имеются какие-либо патологии. Помимо подсчета общего количества клеток крови, уровня гемоглобина, гематокрита и СОЭ в клиническом анализе также определяют лейкоцитарную формулу. Что скрывается под этим названием, зачем ее определять и как правильно расшифровать?
Лейкоформулой (формулой крови или лейкограммой) называют подсчитанное в процентах количество разных форм лейкоцитов. В отличие от тромбоцитов и эритроцитов белые кровяные клетки представлены разными видами. В одних из них присутствуют гранулы, поэтому такие лейкоциты называют гранулоцитами (к ним относятся базофилы, нейтрофилы и эозинофилы), в других гранул нет, поэтому они носят название агранулоцитов (их представителями являются моноциты и лейкоциты).
Рекомендуем посмотреть выпуск программы «Жить здорово!», в котором подробно рассказано о том, что такое лейкоциты и как рассчитывается процентное соотношение их форм в формуле крови:
Хотя все белые тельца защищают ребенка от неблагоприятных для его здоровья факторов, каждый из видов лейкоцитов играет определенную роль. Именно поэтому лейкоцитарная формула помогает уточнить диагноз, узнать тяжесть состояния пациента, а также увидеть, действует ли назначенное лечение.
На этом делает акцент и популярный педиатр Комаровский. Он подчеркивает, что лейкоцитоз (повышение числа всех лейкоцитов) или лейкопения (сниженное количество всех белых кровяных клеток) поможет лишь узнать, что у ребенка есть заболевание, а с помощью лейкоцитарной формулы врач может понять, какой именно патологический процесс происходит в теле малыша.
Запись программы Комаровского, посвященный клиническому анализу крови ребенка, смотрите ниже:
Лейкограмму назначают:
- Планово при профилактическом обследовании детей определенного возраста (в 1 год, а затем ежегодно).
- Перед выполнением вакцинации.
- При жалобах и подозрении на инфекцию, например, если малыш теряет вес, у него увеличились лимфоузлы, появилась диарея, повысилась температура тела, ломят суставы и так далее.
- Если началось обострение хронической болезни.
- Если ребенок готовится к операции.
Такие клетки призваны защищать организм ребенка от аллергенов и паразитов. Процент эозинофилов в норме составляет:
У новорожденных
С 10 дня жизни у детей до года
У детей старше года
Эти наиболее многочисленные белые кровяные клетки нужны для борьбы с болезнетворными микробами. Они представлены в крови ребенка несколькими формами, отличающимися своей зрелостью:
- Юные нейтрофилы. Их также называют миелоцитами и метамиелоцитами. В норме в лейкоцитарной формуле они отсутствуют.
- Палочкоядерные — молодые нейтрофильные клетки. Врачи сокращенно называют их «палочками».
- Сегментоядерные. Такие нейтрофилы являются полностью зрелыми клетками и в норме они должны преобладать среди всех нейтрофильных лейкоцитов.
Норма сегментоядерных клеток представлена в таблице:
В первый день жизни
На пятый день жизни
В 5-летнем возрасте
Эти клетки преобразуются в макрофаги и поглощают микробы, отмершие клетки и другие вещества, удаляя их из организма ребенка. В норме число моноцитов от всего количества лейкоцитов представлено таким процентом:
У новорожденного
С 5-го дня жизни до 1 месяца
С 1 месяца до года
С 5-летнего возраста
У детей старше 15 лет
Видео о том, что такое моноциты, можно посмотреть здесь:
Такой вид лейкоцитов довольно многочисленный и, как и нейтрофилы, представлен разными формами, но в общем анализе крови отдельные типы лимфоцитов не определяются. Главной задачей этих клеток является участие в иммунных реакциях. Они активно защищают детей от вирусов. Нормой лимфоцитов у детей разного возраста считают:
Сразу после рождения
С 5 дня жизни
На 10 сутки жизни
С 1-го месяца
У детей старше года
В 5-летнем возрасте
С 10-летнего возраста
Оценивать лейкограмму должен врач, сопоставляя ее данные с имеющимися у ребенка симптомами и другими обследованиями.
Соотношение лейкоцитов может меняться незначительно вследствие:
- Психоэмоциональной нагрузки.
- Физической нагрузки.
- Приема пищи перед сдачей крови.
- Приема некоторых медикаментов.
Если нейтрофилы по сравнению с другими лейкоцитами повышены, это называют нейтрофилезом, а снижение числа таких клеток называется нейтропенией. Основными причинами таких изменений являются:
Краснуха, гепатит, ветряная оспа, грипп
Заражение грибками, простейшими и некоторыми вирусами
Поражение костного мозга при химио- или радиотерапии
Воспалительный процесс (дерматит, артрит, ревматизм, панкреатит и др.)
Лейкоз и другие новообразования
Цитостатики и другие медикаментозные средства
источник







