Воспалительные процессы, протекающие в полости носа, – очень большая проблема для детей. Бывает так, что родители проводят неправильное лечение хронического ринита, так как существует множество разновидностей подобного заболевания и каждая требует применения определенной методики проведения терапии.
Очень важно провести диагностику для постановки диагноза. Для этого проводится риноцитограмма. Расшифровка мазка из носа позволит определить наличие заболевания и выявить особенности его протекания.
Риноцитограмма представляет собой комплексный анализ микрофлоры носовых пазух. Для этого берется мазок из носа для получения носового секрета. Подобный метод исследования подразумевает под собой оценку количества таких клеток, как:
- лимфоциты;
- эритроциты;
- нейтрофилы;
- мерцательный эпителий;
- макрофаги;
- дрожжевые грибы;
- эозинофилы.
Риноцитограмма представляет собой анализ мазка, взятого со слизистой носа. Процедура назначается взрослым и детям. Зачастую подобный анализ назначается людям, у которых отмечается продолжительный устойчивый насморк или частые рецидивы инфицирования дыхательных путей.
К группе повышенного риска относятся:
- дети;
- люди с ослабленным иммунитетом;
- перенесшие трансплантацию органов;
- люди с сахарным диабетом.
- заложенность носа, наблюдающаяся более недели;
- выделения из носа, не поддающиеся лечению;
- чихание;
- зуд слизистой носа.
Это достаточно простой анализ, который не доставляет никаких неприятных ощущений ребенку.
Многие пациенты задаются вопросом о том, как сделать риноцитограмму и каким образом подготовиться к проведению исследования. Для получения точных результатов нужно соблюдать определенные правила. За двое суток до забора анализа нужно прекратить применять различные мази внутри и снаружи носа. Запрещено применять капли и спреи, содержащие в своем составе антибактериальные компоненты и кортикостероиды.
Риноцитограмма у ребенка и взрослого проводится в любое время, однако лучше всего это делать на первоначальных этапах заболевания. Проводят забор анализа достаточно простым способом. Процедура совершенно безболезненна, и не нужно бояться ее даже детям.
Зачастую для получения более точного результата доктор может применять эндоскоп. Подобное исследование проводится под местной анестезией. Такой вид забора материала для анализа вызывает определенный дискомфорт, так как проводится он из придаточных пазух. Полученный материал считается более информативным, так как с его помощью можно определить наличие в мазке нейтрофилов.
Проводить описание полученного результата должен квалифицированный доктор, так как он знает, как расшифровать анализ (риноцитограмму). Слизистая носа состоит из нескольких клеток, каждая из которых выполняет определенную функцию. Если на слизистую попадают бактерии или вирусы, то для борьбы с ними повышается уровень лейкоцитов. Эти клетки участвуют в формировании иммунитета.
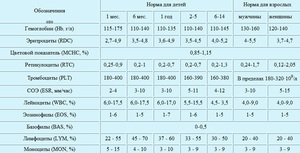
При проведении исследования обязательно нужно знать, какая при риноцитограмме норма у детей. Расшифровка в таблице позволяет определить нормальные показатели составляющих отделяемого из носовых пазух для взрослых и детей.
Содержание этих клеток непостоянно, оно может колебаться на протяжении дня. В утреннее или вечернее время этот показатель может снижаться примерно на 20%, а ночью может повышаться на 30%.
При проведении расшифровки риноцитограммы норма у детей эозинофилов в возрасте до 4 лет должна составлять 0-7, а у детей старше 4 лет во внимание берутся показатели для взрослых. Остальные показатели анализов зависят от возраста ребенка, поэтому расшифровку результатов должен делать доктор.
Чтобы определить основную причину продолжительного непроходящего насморка, при проведении следования подсчитывают количественное соотношение между клетками. При анализе риноцитограммы (расшифровке) в норме у детей лейкоцитов должно быть в поле зрения до нескольких единиц. При протекании инфекционного процесса и воспаления их количество резко повышается.
В норме нейтрофилов должно быть 1-3%. При наличии бактериального типа насморка, фронтита или гайморита их количество резко возрастает, пропорционально интенсивности и сложности протекания воспалительного процесса. Это проявляется в появлении густых выделений из носа желтого или зеленого цвета. Изначально вирусная инфекция может осложняться бактериальной, именно поэтому количество нейтрофилов может повышаться одновременно с лимфоцитами.
Наличие в анализах более 10% эозинофилов говорит о наличии в организме поллиноза, или аллергического насморка. Не всегда при проведении исследования учитывается количество эпителия, однако значительное его количество свидетельствует о протекающем в организме воспалительном процессе.
При расшифровке риноцитограммы в норме у детей не должно быть эритроцитов. При их наличии можно говорить о протекании гриппа, так как эритроциты в таком случае проникают через истонченные кровеносные сосуды в полость носа.
Микрофлора в норме отрицательная, однако если она присутствует, то в таком случае проводится определение типа возбудителя инфекции. Болезнетворные микроорганизмы могут встречаться при бактериальном рините или вирусном насморке.
Если риноцитограмма в норме у детей, а насморк не проходит на протяжении длительного времени, то это может быть признаком:
- вазомоторного насморка;
- медикаментозного ринита;
- другого типа ринита.
Все эти нарушения требуют дополнительного исследования и комплексного лечения.
источник
Риноцитограмма — показания и правила проведения анализа, показатели нормы в расшифровке для детей и взрослых
Хронический ринит – распространенная проблема в любом возрасте. Положительная динамика часто отсутствует на фоне неправильно подобранного лечения, ошибочной диагностики. Чтобы избежать потенциальных осложнений, ускорить естественный процесс выздоровления, врачи рекомендуют проведение риноцитограммы – весьма информативного метода современной диагностики. Самое время разобраться, что это за обследование, для каких целей оно рекомендовано.
Это клиническое обследование, проводимое в лабораторных условиях, предусматривает комплексный анализ микрофлоры носовых пазух. Указанная методика относится к микробиологическим видам исследований, необходимых для достоверной диагностики инфекционных заболеваний. Второе название риноцитограммы – назоциторамма. Биологическим материалом является жидкость из носовой полости (выполняется мазок), исследуется под микроскопом.
Таким лабораторным методом можно определить клеточный состав носовых выделений, наличие патогенной флоры и характер возбудителя. Риноцитограмма дает оценку количества таких клеток, как:
- мерцательный эпителий;
- лимфоциты;
- макрофаги;
- эритроциты;
- дрожжевые грибы;
- нейтрофилы;
- эозинофилы.
Мазок помещается в питательную среду, а через определенный временной интервал можно определить характер, особенности бактериальной флоры. Получается, что при помощи такого лабораторного метода шансы на скорое выздоровление пациента при успешной медикаментозной терапии существенно повышаются. Правильная и своевременная подготовка к риноцитограмме гарантирует получение достоверного результата исследования.
Такое лабораторное исследование чаще проводится в детском возрасте, но и взрослым пациентам тоже может потребоваться забор биологического материала при наличии медицинских показаний. Проводится риноцитограмма пациентам в таких ситуациях:
- нарушенное носовое дыхание более 7 дней;
- признаки аллергического ринита, например, зуд, чихание;
- отсутствие терапевтического эффекта в ходе консервативного лечения ринита.
Проведение лабораторного исследования требует соблюдения определенных подготовительных мероприятий, которые только повышают информативность выбранного метода диагностики. Например, за 5 дней требуется полностью отказаться от приема антибиотиков, регулярного промывания носа от слизи, например, морской водой. Другие рекомендации специалиста представлены ниже:
- За 2 суток положено отказаться от использования капель, мазей, спреев для назального применения с целью продуктивного истребления вирусной инфекции.
- Нельзя использовать назальные препараты с антибактериальными компонентами, кортикостероидами в химическом составе.
- В день лабораторного исследования желательно даже не чистить зубы, разрешается пить воду.
В ходе взятия биологической жидкости со стенок слизистой оболочки врач использует обычную ватную палочку, фрагмент которой потом окрашивает специальным раствором и детально исследует под микроскопом. Таким лабораторным методом можно быстро определить, почему были нарушены вазомоторные функции, узнать характер и природу патогенного возбудителя.
После проведения анализа и получения реальных показателей риноцитограммы важно знать показатели нормы, чтобы распознать течение патологического процесса. Вот допустимые значения, которые свидетельствуют о безупречном здоровье исследуемого пациента:
- Нейтрофилы в риноцитограмме. Допустимой считается половина и более от общего количества лейкоцитов.
- Эозинофилы. Показатель нормы – 3–5%, любые отклонения свидетельствуют о прогрессирующей патологии.
- Лимфоциты. Допустимое значение, которое свойственно здоровому организму должно составлять до 5%.
- Моноциты, базофилы, эритроциты, эпителий и его ферменты в исследуемой биологической жидкости должны отсутствовать.
- В норме не исключено присутствие некоторых кокковых штаммов бактерий и небольшое количество вязкого секрета.
Для получения точного результата врач использует эндоскоп (необходимость в использовании видеокамеры отсутствует). Если полученные показатели не совпадают с допустимыми значениями, речь идет о прогрессирующем патологическом процессе, который после выявления требуется своевременно и правильно лечить. К тому же неприятная симптоматика ринита доставляет пациенту неудобства, внутренний дискомфорт, нарушает фазу сна, провоцирует повышенную раздражительность и даже агрессию. Важно знать потенциальные диагнозы, с которыми сталкиваются пациенты в любом возрасте:
- Хронический ринит. В мазке настораживает появление незрелых форм лейкоцитов, преобладает умеренно выраженный нейтрофилез или лимфоцитоз.
- Бактериальный ринит острой стадии. Наблюдается увеличение общего количества лейкоцитов, наличие нейтрофилов. Настораживает разнообразная микрофлора и фрагменты эпителиальных клеток.
- Аллергический ринит. Концентрация эозинофилов в мазке достигает 75% от общего числа лейкоцитов. Наблюдается резкий скачок базофилов и плоского эпителия, при этом бактериальная флора может вовсе отсутствовать.
- Острый вирусный ринит. Большое пространство занимает эпителий и его фрагменты, при этом патологический процесс сопровождается общим лимфоцитозом.
- Вазомоторный ринит. Такое заболевание сложно диагностировать лабораторным методом, поскольку в мазке характерных изменений не наблюдается. В такой клинической картине рекомендуется обратиться к неврологу за консультацией.
Чтобы получить достоверный результат пройденной диагностики, требуется не только четкое соблюдение всех вышеописанных подготовительных мероприятий, но и высокий профессионализм специалиста. Если присутствие патологического процесса в конкретном случае подтвердилось, не стоит заранее паниковать. Самое время приступить к терапии консервативными методами.
источник
Носовые ходы и синусы являются одним из основных барьеров для инфекций, аллергенов и других раздражителей дыхательной системы. Насморк является стандартной безопасной реакцией на инфекционное воспаление или переохлаждение, но длительное его течение и отсутствие эффективности симптоматической терапии должно насторожить пациента или его родителей.
Установить причину затянувшегося насморка помогает специальное исследование — риноцитограмма: нормой у детей (в расшифровке результата анализа) и взрослых пациентов является небольшое количество иммунных клеток и отсутствие патогенных микроорганизмов.
Риноцитограмма – это метод диагностики заболеваний носоглотки по клеточному составу (цитологии) мазка из носа.
Слизистая оболочка носовых полостей и пазух состоит из различных видов клеток. Часть из них выделяют слизистое содержимое, которое выполняет защитную и дренажную функцию. Внедрение патогена (грибка, бактерии или вируса) провоцирует воспаление тканей и активизацию иммунных клеток – лейкоцитов.
Вирусный, аллергический и бактериальный ринит вызывает отек слизистой носа и обильное выделение слизи. В очаге воспаления при этом обильно присутствуют элементы крови, обеспечивающие гуморальный и клеточный иммунитет. Мазок из пораженных носовых полостей и исследование взятой пробы биоматериала позволяют установить соотношение лейкоцитов различных типов, увидеть слущенный эпителий и сделать вывод о причине длительного насморка.
При бактериальном или осложненном вирусном заболевании носоглотки риноцитограмма позволяет зафиксировать наличие бактерий (в основном кокков).
Многих пациентов интересует, насколько болезненна эта процедура и сколько дней делается анализ. Риноцитограмма является полностью безболезненной: местная анестезия необходима только при эндоскопическом заборе проб из носовых синусов. В большинстве лабораторий исследование и расшифровка взятого анализа занимает не более 1-2 дней.
Риноцитограмма проводится с целью диагностики болезней носовых ходов. Проведение бактериологического анализа и антибиотикограммы слизи дополнительно позволяет уточнить состав микрофлоры и назначить максимально эффективные антибактериальные препараты.
Данный анализ делают при следующих показаниях:
- заложенность носовых ходов, которая сохраняется более 7 суток;
- обильное выделение слизистого содержимого, которое не уменьшается при регулярных промываниях носа солевыми растворами и применении местных сосудосуживающих средств;
- частое чихание;
- сильный зуд в носу;
- диагностика бактериальных осложнений вирусного насморка.
При подозрении на инфекционное воспаление врач обращает внимание на лейкоформулу слизистого содержимого. Предположительно аллергическая природа ринита является показанием к проведению мазка носа на эозинофилы.
При профилактическом осмотре риноцитограмма может быть назначена только пациентам из групп риска. К ним относятся:
- дети, болеющие инфекционными заболеваниями носоглотки чаще 4 раз в год;
- люди с ослабленным иммунитетом или иммунодефицитом любой этиологии;
- пациенты, перенесшие пересадку органов;
- люди, страдающие от сахарного диабета.
Чтобы получить достоверный результат исследования, необходимо правильно подготовиться к забору биоматериала. Перед проведением риноцитограммы пациенту необходимо:
- за 5 суток до взятия биоматериала прекратить терапию антимикробными препаратами;
- в течение 1-2 суток до анализа не наносить антибактериальные, гормональные, сосудосуживающие и другие мази, капли и аэрозоли на поверхность слизистой внутри носовых ходов и кожу около ноздрей;
- в течение суток до риноцитограммы не промывать ходы и пазухи носа;
- в день проведения анализа исключить прием пищи и чистку зубов.
В день процедуры не рекомендуется пить что-либо, кроме воды.
Чтобы не прерывать антибиотикотерапию, риноцитограмма назначается преимущественно на ранних этапах воспалительного процесса.
Методика проведения данного исследования проста:
- Пациент наклоняет голову назад, а врач-лаборант или медсестра при помощи специальной щеточки или ватного тампона берет необходимое количество биоматериала.
- Манипуляция повторяется с другой ноздрей.
- Полученные образцы биоматериала из обеих носовых полостей кладутся в контейнер для хранения, в котором создана особая среда, благоприятная для быстрого роста и размножения патогенов.
В некоторых случаях анализ флоры носового хода является недостаточным для уточнения диагноза и исключения осложнений. Для получения более достоверного результата врач может назначить забор пробы из придаточных синусов носа. Для проведения этой процедуры применяется эндоскоп.
Так как глубокое введение инструмента в носовую полость приносит дискомфорт, исследование выполняется с местным обезболиванием. Результаты, полученные с помощью эндоскопического метода, являются более точными и информативными, чем при стандартной риноцитограмме.
При исследовании риноцитограммы оцениваются такие показатели, как общее количество и соотношение лейкоцитов, эритроцитов, эпителия и микроорганизмов.
При детском и взрослом насморке содержание различных клеток в слизи в норме практически идентично. Явным отличием являются только разные границы допустимого значения для эозинофилов.
Нормой для взрослых пациентов являются следующие значения:
- плоский и мерцательный эпителий: небольшое количество в поле зрения (п. з.);
- лейкоциты: единичные в п. з.;
- эритроциты, базофилы: отсутствуют;
- дрожжевые грибки, патогенная кокковая и палочковидная микрофлора: отсутствует (в отдельных лабораториях допускается наличие единичных бактерий).
При исследовании лейкоформулы мазка важны такие показатели, как:
- палочкоядерные нейтрофилы — 1-5%;
- сегментоядерные нейтрофилы — 47-72%;
- эозинофилы — 0,5-5%;
- лимфоциты — 0-10%;
- моноциты — 0-10%.
Соотношение и концентрация различных клеток в слизи носовых ходов изменяются в течение суток. Утром и вечером значения снижаются на 10-20%, а ночью повышаются на 25-30%.
При проведении эозинофильной пробы следует учитывать, что нормальная концентрация лейкоцитов этого типа для детей до 13 лет составляет 0,5-7%.
Другие показатели также могут зависеть от возраста ребенка и его анамнеза, поэтому расшифровку результата риноцитограммы обязательно должен проводить отоларинголог или аллерголог.
Характер отклонения результатов исследования от нормальных значений для пациента той же возрастной группы может указывать на патологию. Риноцитограмма может выявить следующие заболевания:
- Острый вирусный ринит. При заражении аденовирусом, гриппом и другими острыми респираторными инфекциями резко повышается значение лимфоцитов. Значение нейтрофилов может оставаться в границах нормы. Также выявляется большое количество обоих типов эпителиальных клеток.
- Острый бактериальный ринит. В пробе обнаруживается большое количество слизи и до 85% нейтрофилов. Обязательно определяется бактериальная флора. При сильном воспалении проба показывает наличие плоского эпителия.
- Аллергический ринит. Для насморка аллергического генеза характерна эозинофилия — повышение значения эозинофилов до 10-75% в зависимости от выраженности реакции. При аллергическом насморке в анализе выявляются базофилы и большое количество плоских эпителиальных клеток.
- Ринит хронического течения. При хроническом насморке отмечается повышение количества нейтрофилов, но в меньшей мере, чем при остром рините (до 75%). В результатах анализа могут присутствовать недифференцированные клетки (до 25%).
При заражении некоторыми бактериями и вирусами (при дифтерии, тяжелом гриппе) в мазке могут обнаруживаться единичные эритроциты, пропотевающие сквозь стенки кровеносных сосудов.
Самостоятельно определить, что значит каждый показатель при том или ином результате, невозможно. При постановке диагноза врач анализирует не только данные риноцитограммы, но и анамнез, характер жалоб пациента, результаты аллергической пробы, бактериологического анализа и ПЦР.
Отсутствие отклонений в риноцитограмме при длительном насморке может свидетельствовать о вазомоторном и медикаментозном рините, эндокринных нарушениях и патологиях строения носовых ходов.
При выявлении бактериальной флоры нередко назначается бактериологическое исследование (посев биоматериала на питательные среды), которое определяет вид возбудителя и его чувствительность к антимикробным препаратам.
Большое количество патогенных микроорганизмов наблюдается преимущественно при острых ринитах. При хроническом рините чаще обнаруживаются недифференцированные клетки, которые являются следствием длительного воспаления, приводящего к изменению их структуры.
источник
Риноцитограмма – что это такое, показания к проведению, подготовка к анализу и расшифровка у детей и взрослых
Насморк – часто сопровождает самые разные заболевания. Может быть вызван как обычным переохлаждением, ОРВИ, так и более серьезными причинами. В ситуациях, когда насморк не проходит длительное время, привычное лечение не приносит пациенту облегчения, на помощь приходит риноцитограмма. Это специальное исследование, которое выявляет вид патогенного микроорганизма, позволяет установить причины и назначить действенное лечение.
Внутренняя полость носа покрыта слизистой оболочкой со специальным секретом, который способствует удалению пыли и микроорганизмов, попавших в нос. Некоторые микробы в определенном количестве в норме являются постоянными обитателями слизистой носа. Пока человек здоров, его иммунитет сдерживает увеличение количества микроорганизмов. Как только он ослабевает, начинается активный рост болезнетворной среды. Воспаления слизистой, сбои в нормальном функционировании носа, насморк – симптомы острого ринита.
Причины ринита: снижение общего иммунитета, вирусы, попавшие воздушно-капельным путем, ОРЗ, аллергические реакции. Риноцитограмма (назоцитограмма) – это микробиологическое исследование мазка из носового прохода. Оценивается количество лимфоцитов, эритроцитов, макрофагов, дрожжевых грибов, нейтрофилов, эозинофилов, лейкоцитов (базофилов и других клеток), моноцитов и клеток мерцательного эпителия. Это помогает выяснить характер заболевания: инфекционный, аллергический или вазомоторный.
Исследование микрофлоры слизистой носа врачи назначают при жалобах пациента на длительный (свыше недели) насморк. При этом применяемые медикаментозные средства не дают хорошего эффекта. В этом случае точное понимание природы заболевания и типа возбудителя помогает подобрать эффективное и правильное лечение, а не действовать наугад обычными сосудосуживающими препаратами. Имеет смысл провести анализ и при частых рецидивах заболеваний органов дыхания.
Необходимость провести риноцитограмму возрастает, если у больного присутствуют на фоне выраженного насморка дополнительные жалобы: частое чихание, зуд слизистой носовых проходов. Медики выделяют группу риска – пациентов, которые больше других подвержены осложнениям и рискам. Это дети младшего возраста, люди с ослабленной иммунной системой, сахарным диабетом и больные после хирургического вмешательства (особенно после трансплантации внутренних органов).
Для получения корректных результатов назоцитограммы есть ряд требований, которые стоит соблюдать перед взятием мазка. Прежде всего – не принимать препараты с антибиотиками в течение 5 дней перед процедурой. Непосредственно перед анализом на протяжении как минимум двух часов нужно не пользоваться антибактериальными каплями, спреем, мазью для носа. Рекомендуется не промывать нос за несколько часов перед процедурой (в том числе растворами с морской водой), не чистить зубы, пить только чистую воду. При несоблюдении этих правил, результат может быть искажен.
Забор слизи для исследования выполняется ватной палочкой, которой медицинская сестра берет материал из одной и другой ноздрей. Время манипуляции – несколько секунд. Пациенту требуется только слегка запрокинуть голову назад. Процесс абсолютно безболезненный, обезболивание не требуется даже маленьким детям. Образцы для анализа исследуют под микроскопом, часть размещают в специальном контейнере. В нем находится питательная среда, которая способствует росту имеющихся в материале микроорганизмов.
В некоторых случаях, когда есть подозрение на воспаление пазух, требуется более точный анализ. Забор материала выполняется глубже, процесс контролируется видеокамерой эндоскопа. При этом потребуется местная анестезия. Исследованием выясняется состав микрофлоры, изучается ее восприимчивость к антибиотикам разных групп, выставляется точный диагноз, чтобы назначить корректное лечение.
Расшифровка риноцитограммы у взрослых проводится путем сравнения с показателями, принятыми за норму. Отличаются результаты в зависимости от возраста человека. Врачом учитывается, что не всегда отклонения от эталонных показателей говорят о наличии заболевания. Для правильного диагноза важен комплексный подход: учет жалоб больного, внимательный осмотр специалистом, применяемое лечение и его результаты и другие факторы. За показатели нормы приняты:
Отклонения от нормы разных показателей, свидетельствуют о наличии того или иного заболевания:
- Повышение концентрации лимфоцитов — наблюдается при хронических, запущенных инфекционных воспалениях слизистой носа.
- Повышение количества эозинофилов – характерно для аллергической природы насморка или для эозинофильного ринита. В последнем случае могут быть обнаружены полипы в носу, больной жалуется на отсутствие облегчения от приема антигистаминных препаратов.
- Нейтрофилы в риноцитограмме (свыше 3%) служат показателем инфекционного ринита, вызванного бактериями или вирусами. Характерно повышение в острой фазе заболевания.
- Эритроциты в заметном количестве указывают на увеличение проницаемости стенок сосудов слизистой носа, что происходит при гриппе или дифтерии.
- При обнаружении микрофлоры (в норме отсутствует) проводится исследование типа микроорганизмов. В этом случае диагностируется вирусный или бактериальный насморк.
Если расшифровка риноцитограммы у детей или взрослых показывает норму, а симптомы насморка не ослабевают, то это является признаком вазомоторного, медикаментозного или другого типа ринита. Они вызваны длительным использованием сосудосуживающих препаратов, гормональными сбоями, анатомическими особенностями носовых ходов, нарушениями работы сосудов от стрессов или специфической реакцией на холод. При этом больным назначаются другие исследования для уточнения диагноза.
источник
Что такое риноцитограмма и для чего ее назначают детям: таблица норм, расшифровка результатов мазка на флору из носа
Все слышали шуточную народную поговорку: если насморк лечить – он проходит за семь дней, а если не лечить – то за неделю. Однако когда речь о рините у детей, это «правило» может даже навредить, ведь если не лечить насморк, могут развиться осложнения – от воспаления аденоидов до гайморита. Когда не помогают ни промывания, ни сосудосуживающие капли, а ринит явно затянулся, стоит обследоваться и узнать причину.
Риноцитограмма (анализ мазка из носа) – это лабораторное исследование, изучающее состояние микрофлоры слизистой носовых пазух. Оно выявляет количество лейкоцитов, эритроцитов, нейтрофилов, эозинофилов. Проводить анализ разрешается в любом возрасте, даже новорожденным и грудничкам. Исследование определяет природу бактерий или аллергенов, вызвавших насморк. Зная, какие именно микроорганизмы провоцируют выделения и отек слизистой, врач назначит действенный препарат для лечения.
Когда детям назначают риноцитограмму:
- При заложенности носа более недели. Отек слизистой означает затрудненное поступление кислорода. При заложенном носе ребенок дышит ртом и становится восприимчивым для новых инфекций.
- Выделения (слизь), которые не проходят даже после промываний и закапываний сосудосуживающими каплями и спреями.
- Постоянное чихание.
- Чешется и зудит сама слизистая внутри.

Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать, как решить именно Вашу проблему — задайте свой вопрос. Это быстро и бесплатно !
Никакой конкретной подготовки не требуется. Нужно за сутки до забора материала прекратить лечение:
- не промывать нос;
- не закапывать сосудосуживающие препараты;
- не принимать антигистаминные;
- не применять глюкокортикостероиды (Фликс, Фликсосан и подобные препараты);
- не использовать мази с гормонами и антибиотиками.
Желательно за сутки не принимать любые лекарства, а не только от насморка. Все зависит от препаратов: например, антибиотики пьются курсом и прекращать их прием нельзя, а без витаминов можно обойтись день-два.
За 2-3 часа до взятия мазка нельзя есть и пить, чистить зубы. Если риноцитограмма назначена младенцу, постарайтесь построить режим так, чтобы очередное кормление провести после процедуры, а не до нее. Не укутывайте малыша, чтобы ему не было жарко и он не просил пить перед взятием мазка. У маленьких детей строение носоглотки отличается от взрослых, перегородки еще формируются, и выпитая перед процедурой вода может исказить картину.
Взятие мазка занимает несколько секунд. Это безболезненная процедура, но ребенку понадобится помощь сопровождающего взрослого.

- Сначала нос нужно освободить от слизи. Малышу мама чистит нос аспиратором или ватным турундами, дети постарше высмаркиваются сами.
- Пациент садится на стул и слегка запрокидывает голову, чтобы дать медсестре доступ к ноздрям. Младенцы сидят на руках у мамы. Если чадо достаточно выросло, чтобы сидеть самостоятельно, все же лучше, если мама будет придерживать голову. Задача взрослого – зафиксировать малыша, чтобы он не дернулся и навредил себе.
- Медсестра проводит стерильной палочкой с ватным тампоном по стенкам слизистой носа, собирая секрет для анализа. Мазок берется из двух ноздрей.
- При подозрении на воспаление пазух (гайморит, синусит) забор делается более глубоко.
Полученный из слизистой материал помещается в контейнер, где подготовлена питательная среда для роста микроорганизмов и дальнейшего их исследования. Результат мазка из носа можно получить в тот же день (если проводился простой анализ) или через несколько дней (при развернутом анализе с применением эндоскопа).
Результат риноцитограммы выглядит как таблица, где указаны наименования показателей, количественные значения, нормы и единицы измерения. До 4-х лет ориентируются на детские нормы, после 4-х – на взрослые. В лаборатории исследуют клеточный состав материала, выдавая результат в абсолютных показателях или процентном соотношении.
Когда врач видит, какой показатель имеет отклонения и превышает норму, он определяет причину заболевания. Какие могут быть поставлены диагнозы и выявлены виды ринита:
- Бактериальный – повышены лейкоциты, есть плоские клетки эпителия, положительный результат микрофлоры, имеются нейтрофилы, бактерии, кокки. Это гайморит, синусит, аденоидит.
- Аллергический – коварный вид насморка, который не определить без лабораторных исследований. На аллергию указывает превышение эозинофилов, увеличенные базофилы и клетки эпителия при отсутствии бактериальной флоры и кокков. Эозинофилы усиленно «выталкивают» чужеродный белок. Проблема усугубляется тем, что до обследования насморк могли лечить препаратами, направленными на вирусные и бактериальные заболевания.
- Эозинофильный — пятая часть случаев неаллергического неинфекционного ринита приходится на ситуацию, когда активизировались эозинофилы, идет воспаление, но причина не в бактериях и не в вирусах. Виноваты могут быть частые перепады температур, физические нагрузки, реакция на медикаменты.
- Вирусный – разрастается эпителий, сильно повышены лимфоциты. При таком рините нужны противовирусные средства.
- Хронический – количество нейтрофилов увеличивается вплоть до 75%. Клетки раздражены, принимают неузнаваемый вид. Лечение назначается консервативное, длительное.
- Вазомоторный ринит сложно диагностировать (подробнее в статье: вазомоторный ринит у детей: симптомы и способы лечения). Показатели риноцитограммы могут быть в норме или понижены. Это не значит, что анализ делали зря. Риноцитограмма исключает аллергическую, бактериальную и вирусную природу насморка. Врач направит на консультацию к неврологу.
Риноцитограмма (соскоб, мазок на флору) у детей – полезное и безболезненное исследование, которое определяет, какую терапию применять, чтобы избавить малыша от навязчивого насморка. Благодаря отклонениям, обнаруженным с помощью анализа, врач подберет эффективное лечение.

Вряд ли какой-то человек не сталкивался за свою жизнь с насморком. Насморк бывает нескольких типов:
С помощью проведения риноцитограммы имеется возможность определить именно бактерии, которые вызывают неприятные симптомы и, соответственно, направить максимальное лечение на борьбу с ними.
Не следует бояться проводить риноцитограмму. Процедура безболезненна и при необходимости назначается врачом регулярно.
Риноцитограмма — это своего рода мазок, который берется у пациента из носа. Процедура проводится как взрослым, так и детям. Мазок берут с той целью, чтобы определить какие бактерии вызывают насморк у пациента. Чаще всего подобные исследования назначает врач лицам, у которых отмечается настойчивый насморк или рецидивные случаи инфекций верхних дыхательных путей.
Часто бывает так, что к физиологической природе насморка добавляются патогенные микроорганизмы.
Физиологическими микроорганизмами, находящимися в носовой полости, обычно выступают Staphylococcus epidermidis, то есть стафилококк.
У части пациентов же можно выявить бактерию патологического вида — золотистый стафилококк или Staphylococcus aureus. Эта бактерия отвечает за многие виды заболеваний как у детей, так и у взрослых. Причем существуют те лица, которые являются просто носителями таких видов микроорганизмов и бактерии этого плана не вызывают у них заболеваний.
Но большинство людей все же подвержены риску развития заболеваний, которые вызываются золотистым стафилококком. К группам повышенного риска обычно относят:
- детей,
- лиц с ослабленной иммунной системой;
- перенесших трансплантацию органов;
- а также тех, кто болен сахарным диабетом.
Могут брать мазок из носа и в случае подтверждения наличия у пациента золотистого стафилококка или иных патогенных бактерий.
Также мазок из носа берется для того, чтобы можно было провести тест Папаниколау. Эта процедура осуществляется с целью диагностирования ринита аллергического происхождения. Это делается для того, чтобы правильно подобрать необходимый препарат для лечения насморка. Таким способом можно оценить имеются ли в секреции эозинофилы, то есть клетки, которые присутствуют в полости носа при хроническом виде насморка.

Итак, при процедуре риноцитограммы, а точнее, перед ней, за два часа, пациенту не рекомендуется применять препараты антибактериального типа — капли, спреи, мази и т.п. Когда больной пил антибиотики мазок из носа сразу не берут. Обычно должно пройти три или пять дней после отмены препарата, чтобы можно было проводить процедуру. Если этого не сделать, то исследование может показать ложные результаты.
Проводят забор мазка довольно простым способом. Процедура абсолютно безболезненна и делать ее не следует бояться даже детям. Чтобы взять мазок пациенту необходимо отклонить голову чуть назад, а уже врач или же медсестра при помощи специальной палочки из одной ноздри берет необходимое количество материала для исследования. То же самое необходимо проделать и с другой ноздрей. Далее полученные образцы помещаются в специальный контейнер с особой средой, которая имеет соответствующее основание, подходящее для роста микроорганизмов.
В некоторых случаях врачу необходимо получить более точные результаты и тогда он может воспользоваться помощью эндоскопа. Такое исследование обычно проводится при местной анестезии. Хотя оно тоже является безболезненным, многим пациентам оно может показаться неприятным.
При такой процедуре мазок берется врачами отоларингологами из окрестности устья придаточных пазух носа. Такой биоматериал считается наиболее надежным и можно выявить появились ли нейтрофилы.
Подобное исследование назначается в тех случаях, когда пациент страдает от острого воспаления, происходящего в придаточных носовых пазухах и когда необходимо определить чувствительность к препаратам антибиотикам.
Что же касается маленьких пациентов? Для того чтобы врач назначил риноцитограмму, должны быть следующие жалобы со стороны ребенка:
- у него затруднено дыхание;
- ребенок имеет длительно текущий насморк, который не поддается традиционному лечению;
- у ребенка обильные выделения из носа;
- ребенок часто чихает;
- ребенок испытывает зуд в носовой полости.
Данный лабораторный анализ может помочь выявить по какой причине возник насморк у ребенка. При исследовании выделений из носа специалист сможет распознать аллергический или инфекционный тип воспалительного процесса слизистой оболочки носа.
Слизь все время располагается на стенках носовых ходов – это является вполне нормальным состоянием организма. Когда начинает развиваться заболевание, в этой слизи в большом количестве появляются лейкоциты – белые кровяные тельца. Они должны вступать на борьбу с болезнетворными микробами. Эти клетки могут быть нескольких разновидностей. Для борьбы с патогенными микроорганизмами появляются нейтрофилы или макрофаги. Нейтрофилы помогают вести борьбу с вирусами. При вирусном заболевании на слизистой резко возрастает число лимфоцитов. От того, в каком соотношении они присутствуют и будет зависеть расшифровка результатов анализа.
Также при вирусе могут быть уменьшены в крови и эозинофилы. Эозинофилы — это такая разновидность лейкоцитов. Эозинофилы отвечают за уничтожение чужеродного белка в организме. Благодаря эозинофилам поглощается белок, после чего они его растворяют своими ферментами. Уменьшение эозинофилов может отмечаться практически при всех острых инфекционных заболеваниях в разгаре заболевания.
источник
Девочки, подскажите, кто знает — это мазок (посев) на эозинофилы, нейтрофилы, эпителии (еще может называться риноцитограмма) — сдавать нужно, когда мы болеем, или когда здоровы? Врачи говорят разное.
Начну с предисловия: ходили с ребенком в бассейн с самого рождения, в 1,5 года стал частый насморк, где мы только не были: аллерголог и лор постоянно. В бассейн не ходили больше с 1,5 лет. За это время лечили аденоиды,лечили аллергию и т.д. Что интересно.
Здравствуйте. Помогите разобраться в ситуации. Сыну 6 лет, три года назад на фоне пищевой аллергии развилась астма, стоим на учете у аллерголога. Теперь о главном, где то месяц назад сын начал чихать именно по утрам. У него взяли мазок из носика. Вот мы забрали риноцитограмму. Скажите пожалуйста откуда что могло взяться,ума не приложу. Плюс ещё вчера сын приболел, температура, очень сильно заложен нос. Промывала Долфином, +потом Изофру, но ничего не помогает. Ребенок весь уже измучился, даже временного облегчения нет. Врач.
Уже два месяца это продолжается у младшего, то болел,выздоровел,кашель после сна остался,опять ОРВИ,опять выздоровел,кашель после сна остался.куча раз оак сдавали,только эозонофилы повышены и нейтропения,риноцитограмма в норме, на глистов анализы в норме, посевы зёва и носа в работе. К педиатру каждую неделю на послушать ходу- все ок. от чего утренний кашель — не понимаю((
Здравствуйте. Ребенок 3,5 г., частоболеющий. В семье аллергиков нет. Увеличены аденоиды. Готовимся к операции. Частые насморки, покашливания уже 2-3 месяца. Покашливания обычно ночью, ЛОР сказал, что это из-за слизи, которая по задней стенке стекает. Но мы решили провериться и у аллерголога. На приеме выяснилось жесткое дыхание, вроде как бронхит. В легких после рентгена чисто. Есть только обогащение легочного рисунка. Посоветовали попить что-то муколитическое. Врач разрешил муколтин. Но после муколтина ребенок еще больше закашлялся. как будто пытаясь откашлять то, чего нет.
девочки, миленькие, помогите расшифровать результаты! сдали в клинике риноцитограмму(эозинофилия со слизистой носа), результат пришёл, а норм нет. к врачу в понедельник только. у сына насморк с 1 января, то сильнее,то меньше. сопли прозрачные, чихает часто, подозрение на аллергию было у педиатра, но вот лор говорит, что это 90 % глисты. по общему анализу крови- завышены эритроциты(11).данные риноцитограммы:палочкоядерные-0сегментированные-60лимфоциты-0моноциты-0эозинофилы-40флора-смешан.никаких норм не приведено. может, кто сдавал такой анализ, или кто просто знает. что это? аллергия? или всё же глисты? пысы: соскоб на я/о и кал.
Разговаривала с подругой. И выяснилось, что стоимость анализов в клинике 21 век практически в 2 раза. ниже, чем в инвитро. При том, что это анализы без каких-то рас хождений, с расшифровкой/без, одинаковые. Ладно бы 100-200 рублей разница. Но ровно в половину, а то и больше. Почему? Например мазок на флору из носа с проверкой чувствительности на антибы 400р против 1000. Риноцитограмма 300р против 800р в инвитро. Что за прикол!?
итак, мы сходили к педиатру. начало тути к лору. лор утверждает что это на 90% глисты. жалобы он наши выслушал, ребёнка не смотрел. пролистал карточку. по анализам- соскоб и кал наличие глистов не подтвердили,несмотря на это нас отправили НА ВСЯКИЙ СЛУЧАЙ ПЕРЕСДАТЬ ЗА ПЛАТНО ЭТИ ЖЕ САМЫЕ АНАЛИЗЫ В ПЛАТНОЙ ЛАБОРАТОРИИ. к слову, приём вела заведующая нашей поликлиники (может она имеет какой-то процент с того, что отправляет на анализы в ближайшую лабораторию?)результат РИНОЦИТОГРАММЫ- эти показатели увеличиваются при аллергических реакциях и.
девочки, миленькие, помогите расшифровать результаты! сдали в клинике риноцитограмму(эозинофилия со слизистой носа), результат пришёл, а норм нет. к врачу в понедельник только. у сына насморк с 1 января, то сильнее,то меньше. сопли прозрачные, чихает часто, подозрение на аллергию было у педиатра, но вот лор говорит, что это 90 % глисты. по общему анализу крови- завышены эритроциты(11).данные риноцитограммы:палочкоядерные-0сегментированные-60лимфоциты-0моноциты-0эозинофилы-40флора-смешан.никаких норм не приведено. может, кто сдавал такой анализ, или кто просто знает. что это? аллергия? или всё же глисты? пысы: соскоб на я/о и кал.
Сдали с Варюшей анализ в Инвитро на общий иммуноглобулин, педиатрическую панель, риноцитограмму. Результаты меня поразили: IgE общий=423 при норме не более 60-ти, показатель очень высокий, значит, моя дочь — аллергик, а я только об этом узнала. По риноцитограмме видно, что риниты наши тоже аллергического характера. Теперь наша жизнь круто поменяется. Получается, иммунка постоянно борется с аллергенами, из-за этого ослаблена очень. Поэтому и болеет Варенок так часто. Да еще аллергический ринит, вот и сопли наши постоянные, которые к тому же плохо.
Девочки, доброго дня всем! Не буду оригинальной, тоже тема про нос. Переболела моя малышка уже месяц назад двумя орви на две прорезывающиеся нижние пятерки (до этого болела 2 раза в год легко), красное горло было оба раза, долго лечили. Сопли прозрачные густые. Как только вылечились, я перестала обращать внимание на её нос, и зря, конечно. Через две недели спустя свекровь мне заметила, что Даша часто дышит ртом. Стала я приглядываться: сначала меня беспокоило, что ночью было затрудненное дыхание носом, сопение.
Ситуация такая. Мой сынок начиная с прошлого года как пошли в садик-часто болел-нос-наша больная тема.Гнойных зел. соплей наблюдалось оч редко,в основном просто светлые сопли и долгий разговор в нос. К лору в тот первый сезон сада мы обращались 1-2 раза. аденоиды весной 2015 в норме.Летом не болели, а вот в октябре пошли в сад. 2 дня и сели с носом и кашлем.Кашель прошел быстро,а насморк лечили месяц ((((Вот пошли к лору- она нам назначила полидексу,мирамистин,синупрет капли. пролечились неделю-пришли к ней-я ей говорю готовы к.
Наконец-то попали сегодня к аллергологу-иммунологу, на вид тетка адекватная, распросила все, прочитала карту, сразу обратила внимание, что у ребенка постоянно открыт рот, заподозрила, что у нас не дышит нос, но мы же на сон с соской ложимся и он с ней хорошо дышит, да и это у нас в папу, у того тоже часто рот открыт(особенно перед телеком)))). Ребенка всего осмотрела, я ей специально расписала наш пищевой дневник- даже не взглянула, диагноз — дерматит средней тяжести, назначила нам лечение -.
29октября . Девочки,у нас большая неприятность-сегодня украдены 8200р с Яндекса(все что там было на тот момент),кто то зашел в мой Яндекс,перевел эту сумму на 2 мобильных номера компании Билайн Я уже отправила заявление в техподдержку Яндекса,в милицию(слава Богу участковый пришел сам,позвонила сказала,что грудной ребенок,не могу выйти),также позвонила в Билайн сообщила об этих номерах в их службу безопасности,сменила почти все пароли,в том числе и от эл.почты. ((жду какой-то помощи от милиции, но думаю,деньги вернуть шансов мало.Вор заходил с серого IPадреса(в истории Яндекса этот.
Не знаю,от чего лечить ребенка!Ночью дочка храпит,дышит ртом,звук такой,как будто нос забит где-то глубоко. Сходили в платную клинику, сказали,аллергия на кошку,сделали риноцитограмму, показало,что аллергии нет. Пошли в поликлинику, лор посмотрела,говорит, грибок в горле. Из-за него увеличились миндалины,мол, поэтому тяжело дышать.Назначила Гексорал и Эуфорбиум в нос. Вот уже 5 день лечим,пока никаких улучшений. Вдобавок к этому, сегодня дочка начала чесать себе между ножек,говорит,пися чешется. Я боюсь,что это тот же грибок. Расчесала до красноты,но никаких признаков я не вижу. Что делать?Идти к 3 врачу?Чем.
Ситуация такая. Мой сынок начиная с прошлого года как пошли в садик-часто болел-нос-наша больная тема.Гнойных зел. соплей наблюдалось оч редко,в основном просто светлые сопли и долгий разговор в нос. К лору в тот первый сезон сада мы обращались 1-2 раза. аденоиды весной 2015 в норме.Летом не болели, а вот в октябре пошли в сад. 2 дня и сели с носом и кашлем.Кашель прошел быстро,а насморк лечили месяц ((((Вот пошли к лору- она нам назначила полидексу,мирамистин,синупрет капли. пролечились неделю-пришли к ней-я ей говорю готовы к.
Тема старая как мир. Я пишу скорее не для того, чтобы получить совет, а просто поговорить.Хочу чтобы мне кто нибудь что нибудь сказал ободряющее, кто тоже замучался. Мы пошли первый раз в сад 2 года назад. С тех пор здоровым он ходит туда 4-5 дней дальше стабильно сопли. Первый год я сразу его забирала и дома он торчал подолгу. Не только из за болезней, еще накладывались поездки (у нас такой образ жизни). Плюс я забирала его недели за две до.
А как проверяют маленьким деткам аденоиды? Дочке почти 2. Частенько ходит с открытым ртом, ночью похрапывает. Не обращала на это внимание, но просматривая фотографии вижу, что почти везде рот приоткрыт. Сейчас почти 2 недели ужасно спит-ночью сильно храпит, не может вздохнуть, плачет, чувствуется есть слизь где-то глубоко, сопель нет. Сдали в 2 лабораториях мазок на эозинофилы (риноцитограмму у нас в городе не делают)-отсутствуют, т.е. не аллергическая реакция. Но кровь на аллергены сдали-ждем. Были у 2 лоров. В детской поликлинике посмотрели.
Решила я докопаться до истины всех наших болячек. На вопрос педиатру:» что можно сделать, чтоб понять почему дети столько болеют и мы?» Она ответила бодро: на море свозить! Вариант конечно класс, но как бы не ко времени. Живя в Сибири, море от нас сильно удалено не только по географическим причинам. Взвесив все за и против, решила начать с себя, подозреваю что я ведь тоже могу быть носителем вирусов. Сподвигла подруга, у них деть много болел, и потом они все прошли.
Как писала в апреле 2013 года нашли бактерию. Но ни зондирование, ни капли с антибиотиками НЕ ПОМОГЛИ. Нашла на просторах интернета врача отоларинголога, в народе ЛОРа. Оказывается иногда непроходимость обусловлена ОТЕКОМ НОСА. Дальше — больше. Сделали риноцитограмму. Анализ слизи из носа. Необходимо проверить слизь аллергического характера или воспалительный процесс. Если преобладают нейтрофилы — значит, нос отекает из-за инфекции слизистых оболочек и вам необходимы капли на основе антибиотиков (это или изофра или полидекса); если в мазке преобладают эозинофилы — значит, имеет место.
источник
Каждый родитель видит в насморке, длящемся более недели, что-то подозрительное. И неспроста. Ведь обыкновенный ринит, даже вирусный, может осложниться воспалением околоносовых пазух (синуситом) или вовсе быть маскировкой для аллергического насморка. А иногда ребенок пользуется совершенно не тем препаратом, который не только не помогает, но и может навредить.
Поэтому в спорных случаях на помощь родителям и врачу приходит исследование риноцитограмма. Расшифровка риноцитограммы у детей не требует долгого времени, зато результат поможет моментально определиться с тактикой лечения и рекомендациями в дальнейшем.
Для того чтобы выполнить это простейшее исследование, необходимо наличие у малыша одной или нескольких из описанных жалоб:
- заложенность носа, длящаяся более недели;
- выделение слизи из носа, которое не лечится обычным промыванием и сосудосуживающими каплями;
- чихание;
- зуд слизистой носа.
Расшифровка риноцитограммы у детей проводится через некоторое время после взятия мазка и его окраске по Романовскому–Гимзе. Особой подготовки к процедуре не требуется. За сутки до нее достаточно отказаться от применения сосудосуживающих препаратов (Називин, Отривин, Галазолин), а также местных интраназальных глюкокортикостероидных гормонов (Фликсоназе и его аналогов).
Сама процедура проста и не доставляет неудобств. Лаборант проведет ребенку стерильной ватной палочкой по слизистой носа, и вы свободны. После этого следует процедура окраски и собственно расшифровка риноцитограммы у детей лечащим врачом.
Слизистая носовой полости состоит из нескольких видов клеток, каждый из которых имеет свою функцию. В норме некоторые из них выделяют небольшое количество слизи, выполняя защитную и очищающую функцию. Если на слизистую попадает вирус или бактерия, то для борьбы с ними на поверхность из кровеносного русла выходят защитные клетки – лейкоциты. Это белые клетки крови, которые формируют наш клеточный и гуморальный иммунитет.
Лейкоциты бывают 2 видов – нейтрофилы, которые берут на себя функцию борьбы с бактериями и лимфоциты, выделяющие антитела против вирусов. Поэтому общее повышение лейкоцитов говорит о наличии инфекции (любой), в отличие, к примеру, от аллергического или вазомоторного насморка. Превышение одной из фракций лейкоцитов, нейтрофильной или лимфоцитарной, указывает на причину болезни (бактерия или вирус).
Аналогично, при попадании на слизистую аллергена (пыльцы, химического соединения, пыли, шерсти) возникает аллергическая ответная реакция. Она обусловлена появлением на поверхности клеток эозинофилов. Они отвечают за выделение гистамина и появление зуда, отека и покраснения.
Также при проведении отпечатка, в мазке можно обнаружить слущенный эпителий и даже виновников заболевания – бактерий.
Для того чтобы выяснить причину длительно непроходящего насморка у ребенка, лаборант подсчитывает количественное соотношение каждой популяции клеток.
Лейкоциты. В норме в поле зрения их должно быть до нескольких единиц. При наличии инфекционного воспаления их количество увеличивается в разы (при ОРВИ).
Нейтрофилы. Норма для этого показателя 1–3%. При наличии бактериального ринита, гайморита или фронтита их число возрастает пропорционально силе воспаления. Клинически это проявляется густым желтым, желто-зеленым ли зеленым отделяемым из носа.
Изначально вирусная инфекция может осложниться бактериальной, поэтому в этом случае численность нейтрофилов также может быть повышена одновременно с лимфоцитами.
Лимфоциты. В норме не превышают 5%. Резкое увеличение их популяции говорит о гриппе, аденовирусе, парагриппе или другом вирусном заболевании. Также их количество повышается при хроническом насморке.
Эозинофилы. Превышение ими 10% в результатах анализа указывает на развитие поллиноза, аллергического насморка или такую патологию, как эозинофильный ринит.
Эпителий. Не все лаборатории учитывают этот критерий. Но, тем не менее, в норме можно увидеть несколько единиц плоского эпителия в поле зрения. Его превышение говорит об активном воспалительном процессе.
Эритроциты. В норме в риноцитограмме не встречаются. Иногда могут пропотевать через кровеносные сосуды при дифтерии и гриппе.
Микрофлора. В норме отрицательная. Конкретных возбудителей не ищут. Если флора есть, то описывают ее вид, к примеру, кокковая или палочковая. Встречается при бактериальном рините или осложненном вирусном насморке.
После того как лечащим врачом будет проведена расшифровка риноцитограммы у детей, он назначит лечение, соответственно поставленному диагнозу.
источник

Обильные и частые насморки не могут протекать незаметно. От них болит голова, тяжело дышать (особенно когда ребенок пытается уснуть), слизь вместе с вирусами, если происхождение у нее вирусное, стекает в горло, тем самым способствуя переходу заболевания на органы дыхания. После этого обычно начинаются тяжелые бронхиты, кашель и боль в горле, избавиться от которых часто очень непросто.
Обычно от насморка помогают сосудосуживающие спреи и капли, но в некоторых случаях хронический насморк ребенка затягивается на долгие месяцы.
Препараты помогают от него только временно, иногда то, что помогло вчера, уже не помогает сегодня, внезапное облегчение состояния и последующее ухудшение происходят будто по каким-то своим механизмам, без какой-либо зависимости от того, какие меры принимаются против болезни. Это совершенно ненормальное состояние, и в этом случае обязательна консультация врача, который, скорее всего, назначит риноцитограмму.
Читайте также: Симптомы и лечение прикорневой пневмонии
Как называется мазок из носа на аллергию?
Исследование имеет ряд равноценных названий:
- риноцитограмма;
- цитологический анализ секрета из полости носа;
- мазок на эозинофилию;
- анализ назального секрета;
- микроскопия соскоба со слизистой оболочки носа.
Показание для назначения – насморк,чихание или заложенность носа более 1 недели при отсуствии повышения температуры, лихорадочной и интоксикационной симптоматики. Направление на исследование мазка на эозинофилы выписывает терапевт, педиатр, отоларинголог, аллерголог или иммунолог.
Цель анализа – выявление патологических изменений, сопровождающих аллергию или инфекционное воспаление. При помощи цитологического метода исследования секрета носовых ходов можно уточнить причину длительного насморка, на основе которой подбираются терапевтические методы (антибиотики или антигистаминные препараты).
Контакт аллергенов или патогенных микроорганизмов со слизистой оболочкой носа приводит к её воспалению. При этом организм человека начинает активизировать иммунитет и синтезировать защитные клетки:
- лимфоциты – особое значение имеют при проникновении вирусных частиц;
- нейтрофилы – активны при бактериальном заражении;
- эозинофилы – активируются при аллергической реакции немедленного и замедленного типов.
Несмотря на большую распространенность, аллергическая природа ринита часто остаётся не диагностированной. Исключив инфекционную причину заражения, пациенту не назначаются дополнительные анализы, при этом насморк не прекращается длительное время. Именно риноцитограмма позволяет дифференцировать этиологию ринита и подобрать грамотное лечение.
Анализ основан на главной отличительной особенности эозинофильных гранул – окрашиваться в красный цвет при цитологическом методе окраски.Красные клетки легко визуализировать и подсчитать в световом микроскопе.
Мазок из носа на эозинофилы – расшифровка и норма у детей и взрослых
В мазке из носа у ребёнка и взрослого уделяется особое внимание количеству клеток слущенного цилиндрического эпителия и количеству лейкоцитарных клеток. Полученную информацию исследования применяют в совокупности с историей болезни, клинической картиной и результатами других диагностических методик.
В таблице представлены значения различных типов лейкоцитов в анализе назального секрета для здоровых людей.
| Тип лейкоцитов | Нормальные значения |
| Эозинофилы | 0,5 – 7 % |
| Нейтрофилы | 60 – 75 % |
| Лимфоциты | 0 – 5 % |
| Моноциты | Менее 1 % |
| Эритроциты | Отсутствуют |
Следует подчеркнуть, что порядка 10 % клеток в мазке не удаётся дифференцировать из-за отсутствия чётких границ клеток или большого количества слизи. На долю реснитчатых и плоских клеток приходится по 1 и 10 %, соответственно.
Важно: допускается обнаружение небольшого количества представителей нормальной микрофлоры полости носа (чаще кокковые бактерии).
Особенность процедуры взятия мазка из носа на эозинофилы
За 24 часа до визита в лабораторию следует исключить любые спреи и капли в носовую полость. Применение средств на основе кортикостероидов способствует получению ложноотрицательных результатов. Они уменьшают количество эозинофильных гранул на небольшой промежуток времени. Таким образом, даже при наличии аллергической реакции величина показателя будет находиться в пределах нормы.
Аналогичным действием обладают любые формы лекарственных препаратов: таблетки, сиропы или капсулы. Поэтому их применение также следует ограничить.
Процедура взятия биоматериала безболезненна, но может доставлять небольшой дискомфорт. При помощи специального одноразового зонда собирают биоматериал с поверхности носовых стенок. После чего зонд растирают по поверхности предметного стекла и помещают в контейнер, который хранится при комнатной температуре.
Резюмируя, следует выделить, что:
- цитологический анализ секрета носовых ходов позволяет уточнить природу длительного насморка, дифференцировать аллергию от инфекции;
- нормальное процентное содержание эозинофильных гранулоцитов не может однозначно исключать развитие аллергической реакции в организме, особенно при проявлении ярко выраженной клинической картины;
- для увеличения диагностической значимости анализа его проводят повторно через 1-2 недели.
Читайте далее: Полная расшифровка биохимического анализа крови — доступно и точно!
- About
- Latest Posts
Что такое гематокрит в анализе крови,его норма у женщин по возрасту в таблице
Что означает анализ крови на ферритин,какова его норма у женщин
Зачем необходимы эозинофилы: функциональность и норма
Лейкоциты выполняют очень важные функции. Они защищают организм от внедрения болезнетворных микроорганизмов, различных паразитов, аллергенов, химических веществ, токсинов и даже собственных мутировавших клеток. Эозинофилы в свою очередь занимаются такими задачами:
- Уничтожают гельминтов;
- Поглощают чужеродные тела.
Уровень эозинофильных клеток зависит от суточной продукции гормона кортизола. Норма лейкоцитов меняется с возрастом пациента, но в идеале их в мазке быть не должно вообще. Если же они присутствуют в незначительном количестве, то допустимыми показателями считают следующие цифры (измеряются в процентах, %):
- Дети младше 13 лет – 0,5-7
- Подростки и взрослые – 0,5-5
Единичные эозинофильные клетки в мазке говорят о слабом патологическом процессе или начальной стадии какого-то воспалительного процесса.
В каких случаях назначают риноцитограмму?
Забор слизистого материала из носоглотки производиться в основном при длительном течении ринита неизвестной этиологии. Эозинофилы по риноцитограмме дают возможность понять, какой насморк у пациента – аллергический, инфекционный или другого происхождения.
Повышенное количество эозинофильных телец в мазке из носа отмечается при аллергии. Если диагностика показывает значительное отклонение показателей от нормы, то врач сможет назначить правильное лечение, потому что терапия вирусного или бактериального насморка существенно отличается от аллергического ринита.
Исследование слизистой носа дает возможность увидеть уровень не только эозинофилов, но и других фракций крови. Риноцитограмма покажет количество нейтрофилов, макрофагов, лимфоцитов. Также в норме в составе биоматериала обнаруживаются кокки, дрожжевые грибы и другая непатогенная микрофлора в незначительном количестве.
Расшифровка диагностики производится после подсчета всех кровяных телец и микроорганизмов в слизи пациента. Врачи не берут во внимание только один из показателей, а всегда оценивают состояние здоровья человека по другим параметрам. Вот что можно понять по результатам риноцитограммы:
- Эритроциты – их наличие в слизистом биоматериале говорит о высокой проницаемости сосудистой сетки в носоглотке (это характерно инфекционным болезням, таким как грипп, дифтерия и т.п.);
- Лимфоциты – обычно присутствуют при хроническом воспалении носа;
- Нейтрофилы – наблюдаются при острых инфекциях, вызывающих затяжной насморк;
- Эозинофилы – говорят об аллергическом рините, развитии полипозной ткани в пазухах.
Риноцитограмма, которая не выявила повышения эозинофильных телец или других фракций лейкоцитов, позволяет сделать вывод, что затяжной насморк вызван вазомоторными реакциями, привыканием к сосудосуживающим препаратам, нарушенной анатомией носа или гормональным дисбалансом в организме.
Высокие эозинофилы в мазке из носа: причины
Эозинофилия, которая обнаруживается по риноцитограмме, указывает на изменения нормального баланса кровяных телец в слизистой оболочке. Такое явление встречается в следующих случаях:
- Аллергическое респираторное заболевание;
- Узелковые периартерииты (воспалительно-некротический процесс артериальных сосудов в мышечных тканях);
- Неаллергический эозионофильный ринит;
- Бронхиальная астма;
- Лейкемия;
- Гельминтоз (чаще аскариды);
- Паразитные инвазии (лямблии, токсокары, трихинеллез и др.)
Конечно, только лишь мазок из носа не сможет подтвердить какой-либо диагноз. Он дает направление врачу, в какую сторону двигаться, чтобы узнать точную причину нарушений. Но в первую очередь риноцитограмма позволяет обнаружить на ранней стадии аллергический ринит или патологические процессы другой этиологии.
Ложноотрицательные результаты получают пациенты, которые перед диагностикой закапывали в нос лекарственные препараты с гормональными компонентами (кортикостероиды). Такой же эффект возникает при приеме антигистаминных средств. Поэтому, если нужна верная расшифровка анализов, тогда следует исключить лечение подобными медикаментами за несколько дней до проведения процедуры.
Если у детей аллергический насморк, как понять по симптомам природу течения?
Нередко еще до проведения диагностики слизи из носа ребенка родители уже могут догадаться, какая именно причина вызывает длительной насморк. В детском возрасте затяжные риниты встречаются достаточно часто. Тем более, если у детей есть аллергия на разные раздражающие частицы, то родителям приходится постоянно бороться с провокаторами катаральных выделений.
Аллергический насморк может быть сезонным или круглогодичным. Первый вариант вызывают сезонные аллергены, такие как пыльца растений или укусы насекомых. А круглогодичный насморк отмечается при аллергии на бытовую пыль, бумажные клещи, пищевые продукты и т.п.
С помощью таблицы родители смогут увидеть разницу между симптомами двух видов аллергического ринита.
| Признаки | Сезонный тип | Круглогодичный тип |
| Отечность носовых ходов | Преходящая | Постоянная |
| Выделения из носа | Водянистые | Слизистые, стекают в глотку, периодические |
| Чихание | Постоянное | Непостоянное |
| Нарушения обоняния | В редких случаях | Часто |
| Симптомы глазных реакций | Практически всегда | Очень редко |
| Хронические воспаления синусов | Время от времени | Часто |
Если у ребенка появились такие симптомы затяжного насморка, как в одной из описанных группе, значит, его беспокоит аллергическая реакция. Лечение такой проблемы достаточно сложное и требует немало усилий со стороны и детей, и родителей, чтобы исключить контакт с аллергеном и поддерживать здоровье на нормальном уровне. Чем раньше начать терапию, тем легче избавиться от недомогания и предотвратить развитие осложнений.
Как производится забор биологического материала из носа?
Если кто-то боится диагностических процедур, то их вполне можно утешить тем, что риноцитограмма является абсолютно безболезненной и очень быстрой манипуляцией. Даже маленькие детки хорошо переносят забор слизи из носоглотки, хоть он и вызывает незначительный дискомфорт.
Чтобы было не страшно и понятно, как происходит процедура, расскажем пошаговый процесс ее проведения лаборантом:
- Специалист берет тонкую и длинную трубочку с наконечником из ватного жгутика.
- Вводит ее аккуратно к заднему отделу нижней носовой раковины и легким движением соскребает слизь.
- Достает трубочку и упаковывает ее в специальный контейнер или отдельную стерильную пробирку, в которой она передается в исследовательскую комнату.
В лаборатории полученный образец биоматериала окрашивают, чтобы провести подсчет количества эозинофилов и других форменных элементов. Эозинофильные тельца приобретают розовый оттенок, отделяющий их от других клеток и микроорганизмов.
Забор мазка не является такой процедурой, к которой необходимо тщательно подготовить носоглотку или организм. В отличие от сдачи крови, где важно придерживаться режима питания, исключения вредных привычек, физических воздействий и стрессовых ситуаций, искажающих показатели, риноцитограмма не требует соблюдения таких правил. Но все-таки рекомендации, хоть и ограниченные, пациентам дают.
- Перед манипуляцией лучше интенсивно не высмаркивать слизистые выделения, чтобы в анализе осталось реальное количество форменных элементов.
- Не закапывать интраназальных капель в полость носа (касается любых средств – антибиотиков, сосудосуживающих и т.п.).
Это все правила, которые нужно помнить перед посещением диагностического центра. Для более достоверных результатов забора слизи рекомендовано провести повторную манипуляцию через несколько дней.
Многие пациенты интересуются, где можно сдать мазок из носа и, какая цена такой диагностики. Лаборатории есть в разных поликлиниках и клинических центрах. Практически в каждом медицинском учреждении, где проводят анализ крови, делают и забор слизи из носоглотки, анализируя показатели. Биоматериал можно сдать в Инвитро или любой другой лаборатории.
А вот что касается стоимости, то она также зависит от медучреждения. Если это платный диагностический центр, то цена будет приемлемая, но не высокая. А в государственных поликлиниках эта процедура либо вообще бесплатная, либо стоит очень дешево. Конечно, чем серьезнее лаборатория относится к своей работе, тем достовернее будет результат анализа мазка.
Читайте также:
- Мигрень у детей: лечение, симптомы Мигренозные приступы относятся к церебральным расстройствам, которые периодически повторяются через разный промежуток времени. Головные боли распространяются обычно лишь на одну […]
- Симптомы бронхита Воспаление трахеальной трубки и бронхиальных путей легочной ткани называется бронхитом. Отек слизистой происходит в результате инфекционного заражения или химического раздражения […]
- Аневризма брюшной аорты: симптомы и лечение Патологические деформации кровеносных сосудов всегда нарушают кровообращение и развивают серьезные болезни. Иногда приводят к летальному исходу. Одной из опасных патологий считается […]

Часто риноцитограмма и ее расшифровка у детей оказывается провальным занятием, и все по вине родителей. Дело в том, что чтобы получить достоверные результаты, нужно придерживаться определенных правил. За 24 часа до того, как будет сдаваться анализ, нужно:
- воздержаться от закапывания сосудосуживающих капель;
- избегать использования кортикостероидных спреев;
- исключить прием антигистаминных средств, если подозревают аллергический ринит;
- также непосредственно перед сдачей биоматериала нужно воздержаться от гигиены носа и промываний.
Немногие родители могут выдержать сутки бездействия в отношении своего сморкающегося чада.
Для того чтобы врач назначил риноцитограмму, должны быть следующие жалобы со стороны маленького пациента:
- Затрудненное дыхание.
- Длительно текущий насморк, не поддающийся традиционному лечению.
- Обильные выделения из носа.
- Частое чихание.
- Зуд в полости носа.

- Нейтрофилы. В норме их должно быть от 1 до 3%. Внезапное и значительное увеличение их количества свидетельствует об остром периоде насморка, вызванном чаще бактериальной инфекцией либо бактериальной инфекцией, спровоцированной ослаблением иммунитета во время вирусного заболевания.
- Лимфоциты. Норма – до 5%. Их количество чаще возрастает при вирусном заболевании. Впрочем, также это характерно и для хронического ринита.
- Эозинофилы. В норме не превышают 10%-ной отметки. Указывают на аллергию, но если другие анализы не подтверждают ответной реакции на аллергены, то это также может быть такое неаллергическое заболевание, как эозинофильный ринит.
- Эпителий. Его включают в исследование некоторые лаборатории. Речь идет о плоском и мерцательном эпителии, который в норме встречается в единичном количестве.
- Эритроциты. Они не всегда присутствуют в мазке, но иногда могут встречаться. Они проходят в слизистую при повышении проницаемости кровеносных сосудов. Такая особенность сопровождает насморк при гриппе и дифтерии.
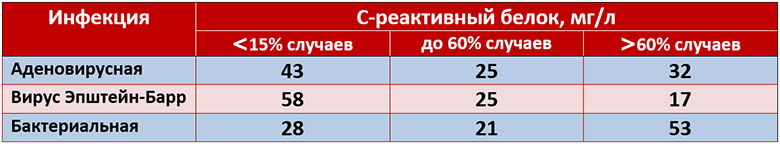
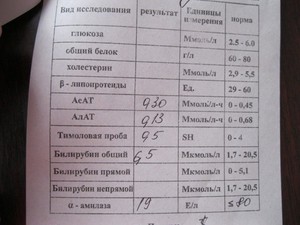
С-реактивный белок = СРБ = CRP – типичный белок острой фазы воспаления, вырабатывается в печени, содержится в плазме крови.
Причины повышения С-реактивного белка — воспалительные и инфекционные процессы, механические/химические/иммунные повреждения тканей, злокачественные новообразования.
В крови здорового человека СРБ обнаруживается в очень малых количествах. Его концентрация значительно возрастает в рамках защитной реакции организма — воспаления.
- СРБ — стабильный маркер воспаления.
Тест на СРБ — доступный удобный метод диагностики, контроля и оценки эффективности лечения острых/хронических инфекционно-воспалительных, аутоиммунных, онкологических заболеваний и постоперационных осложнений.
С-реактивный белок был подробно изучен в 1930 году. Название «С-реактивный» он получил благодаря своей способности связываться с С-полисахаридом клеточной стенки стрептококка (Streptococcus pneumonia).
С-реактивный белок – мощный активатор системы комплемента, он играет важную роль в стимуляции полноценного иммунитета.
Воспалённая ткань – сложный своеобразный барьер, локализующий микробы на месте их вторжения. Воспаление не только препятствует проникновению микробов в общий кровоток, предупреждая дальнейшее заражение, но и аккумулирует патогены из крови и лимфы для их дальнейшего уничтожения.
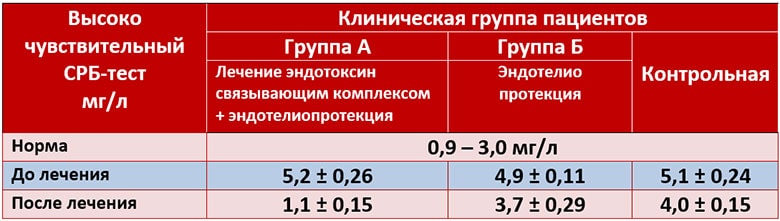
СРБ – один из 30 белков острой фазы воспаления (БОВ) — центральный компонент воспалительной реакции. Концентрация СРБ в плазме крови возрастает уже через 5-6 часов после начала патологического процесса, и, через 2-3 суток, достигает своего максимума. При бактериальных инфекциях уровень СРБ может повышаться в 10 000 раз. Когда стимул воспалительной реакции перестаёт действовать, синтез СРБ в печени прекращается, и его концентрация постепенно снижается: через каждые 19 часов — в 2 раза. После выздоровления показатели С-реактивного белка нормализуются полностью.
Вплоть до конца ХХ века измерение уровня С-реактивного белка проводилось классическим методом. Диапазон его чувствительности начинался с концентрации СРБ от 5,0 и выше мг/л.
Норма С-реактивного белка в крови для классического (старого) метода: СРБ – «отсутствует».
С внедрением в лабораторную практику высокочувствительного метода стало возможным более точное определение концентрации С-реактивного белка.
Референсные значения СРБ: 0,0 – 5,0 мг/л
Допустимые нормы С-реактивного белка для женщин, мужчин, детей
При СРБ≥10 мг/л проводятся повторные, дополнительные исследования пациента для выявления/исключения болезни.
Определение уровня С-реактивного белка делают в биохимических/иммунологических лабораториях. Подготовка пациента: специальной подготовки не требуется. Кровь на плановый анализ забирают из вены, утром, натощак. Срочный забор крови на СРБ: «Cito»-образец можно взять в любое время дня.Объём образца: 5 мл крови.
| Причина | Характер патологии | Степеньповышения СРБ |
| Острая инфекция | Бактериальное заражение, в том числе послеоперационная/ госпитальная инфекция | Значительное повышение80 – 1000 мг/л |
| Острая инфекция | Вирусная инфекция | Умеренное повышение10 – 20 — 30 мг/л |
| Воспаление различного генеза | Острое воспаление/обострение хронической болезни (болезнь Крона, ревматоидный артрит и др.) | Значительное повышение40 – 100 ->200 мг/л |
| Воспаление различного генеза | Хроническое воспаление | Уровень СРБ отражает тяжесть патологии |
| Воспаление различного генеза | Вялотекущее хроническое, в том числе аутоиммунное воспаление | Незначительное повышение 10 — 30 мг/л |
| Асептическое (неинфекционное) повреждение тканей | Травма | Тяжесть состояния коррелирует с СРБ: чем больше повреждение тканей, тем выше уровень С-реактивного белка в крови (до 300 и более мг/л) |
| Оперативное вмешательство | ||
| Отторжение трансплантата | ||
| Ожог химический/термический | ||
| Некроз сердечной мышцы — инфаркт | ||
| Ожирение | ||
| Диабет | ||
| Ишемический инсульт | ||
| Геморрагический инсульт | ||
| Атеросклероз | ||
| Злокачественные опухоли | Некроз солидных опухолей | Значительное повышение СРБ – плохой прогноз |
| Злокачественные опухоли | Миелома | Значительное повышение СРБ – плохой прогноз |
| Злокачественные опухоли | Прочие | Значительное повышение СРБ – плохой прогноз |
Повышение СРБ при тонзиллитах различной этиологии
Микротравмы и скрытое хроническое воспаление эндотелия сосудов — пусковой механизм атеросклеротического перерождения сосудистой стенки и формирования бляшек.
Благодаря высокочувствительному методу можно обнаружить уже малейшее повышение С-реактивного белка в крови и вычислить риски развития сердечно-сосудистой патологии.
Средняя норма hs-СРБ в крови у практически здоровых людей — 0,8 мг/л
| Высокочувствительный hs-СРБ | Риск развития с/с патологии |
| Низкий | |
| 1 – 3 мг/л | Средний |
| > 3 мг/л | Высокий |
К сожалению, в настоящее время для оценки рисков болезней сердца и сосудов зачастую используют единственный, далеко несовершенный тест на количество холестерина в крови.
Изменение СРБ-маркера эндотелиальной дисфункции
Тест на СОЭ(скорость оседания эритроцитов) – один из самых старых и простых методов обнаружения воспаления, который до сих пор проводится в гематологических лабораториях.
Тест на С-реактивный белок – более новый и точный метод обнаружения воспалительного процесса в организме.
Преимущества теста на СРБ по сравнению с тестом на СОЭ
| Свойство | С-реактивный белок | СОЭ |
| Скорость ответа на воспаление | Повышается уже через несколько часов после начала патологического процесса | Повышается медленно – в течение нескольких дней/недель |
| Чувствительность теста на воспаление | Высокая | Недостаточно высокая. При незначительном воспалении тест может быть ложноотрицательным |
| Специфичность | Не даёт ложноположительных результатов | На результаты анализа влияют изменения количества и формы эритроцитов. У больных, страдающих анемией, тест на СОЭ может быть ложноположительным |
Клиническая информация, которую дают оба этих теста дополняет друг друга. Поэтому, для уточнения диагноза имеет смысл проводить оба исследования одновременно.
Подробно об анализе СОЭ читайте: здесь
СРБ+СОЭДифференциальная диагностика
| Патология | СРБ | СОЭ |
| Асептическое повреждение тканей | Повышен | Норма |
| Вирусные болезни | Норма/незначительно повышен | Высокая |
| Хронический артрит | Норма/незначительно повышен | Высокая |
| Ревматоидный артрит | Повышен/высокий | Высокая |
| Системная красная волчанка (СКВ) | Норма/незначительно повышен | Очень высокая |
| Язвенный колит | Норма/незначительно повышен | Повышена |
| Болезнь Крона | Повышен/высокий | Высокая |
| Анемия с пониженным уровнем эритроцитов | Норма | Высокая |
| Серповидно-клеточная анемия | Норма | Низкая |
- Диспансеризация пациентов пожилого возраста.
- Вычисление степени рисков сердечно-сосудистой патологии у пациентов, страдающих диабетом, гипертензией, тяжёлой почечной недостаточностью.
- Ранняя диагностика инсультов/прединсультных состояний, инфарктов/прединфарктных состояний у пациентов с гипертонией и ИБС.
- Раннее выявление послеоперационных воспалений/осложнений
- Мониторинг/оценка эффективности медикаментозной (статины, аспирин и др.) профилактики/лечения сердечно-сосудистой патологии.
- Диагностика аутоиммунных/ревматических болезней.
- Выявление опухолей, метастазирования.
- Диагностика инфекционных болезней.
- Динамичное наблюдение и оценка эффективности лечения воспаления/инфекции.
Читайте далее: Ревматоидный фактор (Ревмофактор) повышен в анализе крови — что делать?
Читайте далее: Анализ на антистрептолизин-О (АСЛО) – что это, расшифровка, нормы в крови
Если биохимический анализ крови показал, что С-реактивный белок повышен — выясняют причину и локализацию воспалительного процесса, для чего проводят дополнительные исследования.
Нажмите «ЗВЕЗДОЧКУ» сверху
Показания к назначению анализа на аллергию
Основными показаниями, когда необходимо провести диагностику, считают следующе проявления:
- Аллергический дерматит. Проявляется в виде зуда в месте высыпаний на теле.
- Аллергия на лекарства. Как правило, реакция наступает в короткие сроки, и при этом присутствуют отёк Квинке, зуд и сыпь.
- Аллергия на продукты. Основным показанием к назначению анализа на аллергию считается появление нехарактерных высыпаний и зуда после употребления продуктов с повышенность аллергенностью.
- Конъюнктивит. Если у пациента наблюдается слезоточивость, покраснение глаз, сильный зуд в районе век – следует немедленно сдать анализы и выявлять возбудителей.
- Аллергический ринит и поллиноз. Сопровождается заложенностью носа, чиханием, осиплым голосом. Симптомы обостряются в период цветения растений, поэтому в случае наличия схожих проявлений рекомендуется обратиться к врачу заблаговременно до начала сезона.
- Бронхиальная астма. Наличие такого опасного заболевания представляет угрозу для жизни пациента, поэтому приступы затруднения дыхания будут первой причиной сдать тест на аллергию.
Рекомендуется воздержаться от аллергопроб при таких обстоятельствах:
- если пациент пребывает в периоде обострения аллергических и прочих хронических патологиях;
- если больному показан длительный приём кортикостероидов;
- если у пациента отмечены симптомы проявления острых респираторных вирусных заболеваний, ангины и пр.;
- если больной принимает на момент проведения анализа противоаллергические медикаменты;
- если пациенту больше 60 лет;
- если пациентка находится в периоде ожидания ребёнка.
Подготовка к анализам на аллергию
Заблаговременно следует получить направление врача, в котором будет указаны возможные аллергены. Чтобы получить направление следует обратиться к аллергологу или дерматологу. Наличие направление сможет существенно сэкономить на анализах, исключая введения ненужных аллергенов.
Подготовительные мероприятия к сдаче анализов на наличие аллергенов включают следующие рекомендации:
- Состояние ремиссии. Исследование проводится только тогда, когда у больного отсутствуют острые симптомы проявления аллергических реакций. Больному необходимо дождаться периода ремиссии и только потом делать тесты.
- Абсолютное здоровье. Перед сдачей анализов нужно привести в порядок здоровье, убедиться в отсутствии инфекционных заболеваний, которые могут вызывать схожие с аллергией симптомы.
- Отказ от медикаментов. За несколько дней до проведения анализов следует отказаться от приёма антигистаминных препаратов и любых других лекарств. Об этом шаге стоит также уведомить врача.
- Отсутствие контактов с питомцами. За 3 дня до процедуры необходимо ограничить своё пребывание в одном помещении с кошками, собаками, птицами и рыбками.
- Питание. За 5 дней до анализов надо исключить из рациона специфические аллергенные продукты. Перед самим тестом нужно не есть 10 часов.
- Исключение перед тестом кофе и курения.
Расшифровка результатов теста на аллергию
Расшифровать анализ на аллергены должен исключительно специалист, так как он полностью осведомлен в специфике проведения анализа и точности показателей. При обследовании на наличие аллергии учитывается показатель эозинофилов в крови, нормой считается диапазон 1-3%. При наличии болезни у аллергика показатели могут достичь отметки 4-12%.
В случае обнаружения иммуноглобулина IgE важно учитывать пол, возраст и массу тела больного.
Нормальные показатели в этом случае будут выглядеть следующим образом:
| Возраст | Норма |
| Дети до 1 года | 0-15 ед/мл |
| От 1 года до 6 лет | 0-60 ед/мл |
| От 6 до 10 лет | 0–90 ед/мл |
| От 10 до 16 лет | 0–100 ед/мл |
| От 16 лет | 0-200 ед/мл |
Любое превышение данных показателей свидетельствует о наличии аллергии в организме.
Несмотря на то, что при соблюдении всех правил проведения диагностики риск появления осложнений небольшой, нежелательные реакции возможны.
Среди возможных осложнений чаще всего встречаются следующие:
- обильный насморк;
- частичное покраснение кожи;
- появление зуда и отёка кожных покровов (не только в области контакта с материалом);
- слезотечение и чиханье;
- покраснение глаз;
- затруднение дыхания.
В самых серьёзных случаях возможно наступление анафилактического шока после вакцинальных проб. В этом случае больному необходимо будет оказать реанимационные мероприятия.
Где можно сдать и сколько это стоит?
Обследование на наличие аллергии можно пройти в специализированных аллергических центрах, частных медицинских клиниках или обычных районных поликлиниках.
Популярные сети медицинских центров, предоставляющие услуги аллергопроб.
| Медицинский центр | Цены на услуги |
| Инвитро |
|
| МедЦентрСервис |
|
| Synevo | Комплексные панели — от 1100 рублей. |
| Скандинавский Центр Здоровья |
|
Цена исследования зависит от типа анализа, количества предполагаемых аллергенов и других факторов. Как правило, цена на определение одного вида аллергена стартуют от 600 рублей и выше. Полный комплекс анализов может стоить более 22000 рублей. За один сеанс может быть испробовано не более 15 видов аллергенов.
Видео проведения аллергопробы, анализ результатов. Снято каналом Елена Малышева.
Задний ринит у взрослых лечится дома без посещения поликлиники. Обращение к доктору нельзя откладывать при появлении признаков заднего ринита у детей. Воспаление носовой полости, горла и лимфатических узлов требует комплексного лечения.
Острая форма болезни продолжается от 5 до 10 дней. Первые проявления болезни связаны с воспалением слизистой носа. Возникает стойкая заложенность носа, в это время у детей отсутствует нормальное носовое дыхание. Слизистая носа воспалена, малыши испытывают дискомфорт: жжение и неприятные ощущения в носу, из-за раздраженной слизистой дети часто чихают, у них появляется насморк.
Слизь из полости носа стекает вдоль задней стенки горла. Днем ребенок ее сглатывает, а ночью слизь накапливается в горле, вызывая сильный кашель, иногда сопровождающийся рвотой. Воспаленное горло болит, что сказывается на аппетите и самочувствии малышей. Новорожденным из-за заложенности носа тяжело сосать грудь, они становятся беспокойными, часто плачут. Болезнь может протекать с температурой.
Воспаление носа проходит три стадии. Первая стадия – сухая. Терапия сводится к промыванию носовых ходов и закапыванию капель на масляной основе. Цель лечения – убрать заложенность носа, снять воспаление.
В аптеке для промывания носа нужно приобрести готовые солевые растворы, изготовленные из океанической или морской воды. У мамочек пользуются популярностью «Аквамарис» и «Квикс». Хорошо помогает физраствор. Ограничений по времени нет, можно эти средства использовать в течение всей болезни. Масляные капли помогают уменьшить раздражение слизистой. В сухой стадии закапывать детям в нос аптечные средства:
При появлении обильных выделений из носа, вместо масляных капель использовать 1 % раствор Протаргола. Перед закапыванием нос нужно промывать солевым раствором. Закапывают Протаргол в каждую ноздрю по два раза в день. Норма – от 3 до 5 капель на ноздрю. Наряду с Протарголом, насморк можно лечить Ринофлуимуцилом. Оба средства облегчают очищение задней поверхности гортани от вязкой слизи.

В последней стадии болезни разрешено закапывать в нос капли сосудосуживающего действия. Галазолин назначают с 3 лет, Фармазолин – детям старше 5 лет. Продолжительность приема назначает врач, превышать его ни в коем случае нельзя. Врачи назначают детям с первого года жизни капли для носа Оксиметазолин. В таблице приведена концентрация препарата в соответствии с возрастом.
| Возраст | Концентрация (%) |
| от 0 до 2 | 0,01 |
| от 2 до 6 | 0,025 |
| от 6 до 12 | 0,05 |
| после 12 | 0,1 |
Закапывать в каждую ноздрю по 2 капли. Детям любого возраста закапывают капли 3 раза в день.
Удалить слизь из носика грудного малыша можно с помощью резиновой груши небольшого размера. Кончик груши можно смазать стерилизованным подсолнечным маслом. Старших детей контролировать и инициировать частое высмаркивание слизи. Грудничкам промывание носовой полости делать сложно, носик лучше прочищать с помощью турунд из ваты, смоченных в содовом растворе слабой концентрации. Очистку носовых ходов и закапывание капель проводить до кормления.
Полоскание – основная процедура при болях в горле. Лечить задний ринит можно отварами лечебных трав. Маленьким пациентам лечащий врач рекомендует отвары шалфея и ромашки, помогает обработка горла настойкой прополиса. Самое доступное средство сода, она всегда есть на кухне. Содовый раствор отличный антисептик.
Щелочная среда, которую создает сода, препятствует размножению микробов. Растворы, приготовленные из аптечных препаратов нитрофурала или фурацилина, оказывают благоприятное действие на слизистую гортани.
Назначают антисептические препараты:
Детям старшего возраста в промежутке между процедурами предлагают снимать симптомы раздраженного горла пастилками, таблетками для рассасывания («Доктор Мом», «Стрепсилс»).
При необходимости и отсутствии температуры назначают физиопроцедуры: УФО, лазеротерапию, стимуляцию активных точек биоптроном. Густые мокроты отходят тяжело, вызывают приступы кашля, нарушающего ночной сон. В этом случае больному ребенку прописывают лекарства от кашля: Глицерин, Бронхикум.
Медикаменты для улучшения общего состояния ребенка
Помимо спреев, полосканий, капель для носа больному могут понадобиться медицинские препараты:
- антигистаминные;
- противовирусные;
- антибиотики;
- противовоспалительные.
Антибиотики назначают крайне редко, только после выявления инфекции бактериального характера. Антибиотики, назначаемые пациенту при ринофарингите: «Азитромицин», «Амоксициллин», «Линкомицин».

Если в ходе обследования выявили вирусную природу, для лечения заднего ринита у ребенка используют противовирусные средства: «Амиксин», «Анаферон», «Виферон», «Интерферон», «Оксолиновая мазь». Лучше если противовирусные препараты начинают принимать с первых дней болезни.
Интерферон, в виде ингаляции капель в нос, можно назначать ребенку в любом возрасте. Таблетку Анаферона растворяют в воде и дают малышкам от 0 до 2 лет, детям постарше кладут под язык для рассасывания. Мази Оксолиновую и Виферон наносят на слизистую носа детям с грудного возраста.
При симптомах аллергии выписывают антигистаминные таблетки. Противовоспалительные лекарства («Ибупрофен») облегчают общее состояние.
Ребенок не прошел обследование у специалиста, лечится без системы. Перечисленные причины чаще всего приводят к осложнениям: бронхитам, воспалению легких, ларингиту, фарингиту. Механизм вторичного заражения прост. При отсутствии правильной терапии, инфекция ринофарингита распространяется от носоглотки по верхним дыхательным путям, появляются очаги воспаления в бронхах или в легких.
Неправильное лечение острой формы заднего ринита приводит к появлению у больного хронического заднего ринита.
Острый ринофарингит можно вылечить за одну-две недели. Хронический ринофарингит имеет длительное течение. У детей в раннем возрасте температура может неожиданно подниматься до 38 градусов и выше.
У младенцев наблюдается частое срыгивание, рвота. Дыхание у грудничков затруднено из-за узких носовых проходов. Самочувствие младенца резко ухудшается, он плачет, отказывается сосать грудь, почти не спит. У малышей бывает частый, жидкий стул.
Задний ринит у взрослых лечится дома без посещения поликлиники. Обращение к доктору нельзя откладывать при появлении признаков заднего ринита у детей. Воспаление носовой полости, горла и лимфатических узлов требует комплексного лечения.
Острая форма болезни продолжается от 5 до 10 дней. Первые проявления болезни связаны с воспалением слизистой носа. Возникает стойкая заложенность носа, в это время у детей отсутствует нормальное носовое дыхание. Слизистая носа воспалена, малыши испытывают дискомфорт: жжение и неприятные ощущения в носу, из-за раздраженной слизистой дети часто чихают, у них появляется насморк.
Слизь из полости носа стекает вдоль задней стенки горла. Днем ребенок ее сглатывает, а ночью слизь накапливается в горле, вызывая сильный кашель, иногда сопровождающийся рвотой. Воспаленное горло болит, что сказывается на аппетите и самочувствии малышей. Новорожденным из-за заложенности носа тяжело сосать грудь, они становятся беспокойными, часто плачут. Болезнь может протекать с температурой.
Воспаление носа проходит три стадии. Первая стадия – сухая. Терапия сводится к промыванию носовых ходов и закапыванию капель на масляной основе. Цель лечения – убрать заложенность носа, снять воспаление.
В аптеке для промывания носа нужно приобрести готовые солевые растворы, изготовленные из океанической или морской воды. У мамочек пользуются популярностью «Аквамарис» и «Квикс». Хорошо помогает физраствор. Ограничений по времени нет, можно эти средства использовать в течение всей болезни. Масляные капли помогают уменьшить раздражение слизистой. В сухой стадии закапывать детям в нос аптечные средства:
При появлении обильных выделений из носа, вместо масляных капель использовать 1 % раствор Протаргола. Перед закапыванием нос нужно промывать солевым раствором. Закапывают Протаргол в каждую ноздрю по два раза в день. Норма – от 3 до 5 капель на ноздрю. Наряду с Протарголом, насморк можно лечить Ринофлуимуцилом. Оба средства облегчают очищение задней поверхности гортани от вязкой слизи.

В последней стадии болезни разрешено закапывать в нос капли сосудосуживающего действия. Галазолин назначают с 3 лет, Фармазолин – детям старше 5 лет. Продолжительность приема назначает врач, превышать его ни в коем случае нельзя. Врачи назначают детям с первого года жизни капли для носа Оксиметазолин. В таблице приведена концентрация препарата в соответствии с возрастом.
| Возраст | Концентрация (%) |
| от 0 до 2 | 0,01 |
| от 2 до 6 | 0,025 |
| от 6 до 12 | 0,05 |
| после 12 | 0,1 |
Закапывать в каждую ноздрю по 2 капли. Детям любого возраста закапывают капли 3 раза в день.
источник