Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Урсосан для новорожденных от желтушки применяют для устранения ее симптомов после появления малыша на свет и окрашивания его кожи в желтый цвет. Урсосан новорожденным при желтухе может быть выписан врачом, если недуг длится более месяца. Появление этой болезни у младенца связано с неспособностью его печени вывести из организма вещество билирубин полностью. Это соединение образуется в основном при метаболизме стареющих клеточных структур и выводится печенью ребенка. Но у новорожденных вместе с собственным билирубином есть такое же вещество, полученное от матери, поэтому недозрелые ферменты ребенка не могут сразу справиться с этой задачей.
У большинства детей появление желтушки — это нормальный физиологический эффект, который сам по себе проходит через 6-7 суток после рождения. В этот период, после того как недуг отступил, кожный покров младенца приобретает бледно-розовый оттенок. Если этого не происходит, то в таком случае возможны два варианта болезни — или организм малыша плохо выводит билирубин, образующийся из-за перерождения клеток, или возникает так называемая желтуха грудного молока.
Обычно употребление Урсосана от желтушки назначается врачами для недоношенных малышей, у которых она проявляется наиболее часто. Это случается при наличии у ребенка различных патологий, например гипоксии. При длительности желтушки более месяца или ее сильном проявлении назначается лечение, которое направлено на устранение токсического воздействия билирубина на организм младенца, в особенности на его мозг. Выпускается это медикаментозное средство в форме капсул. Срок хранения этого лекарственного препарата — около 4 лет. Температурный режим — от 15 до 25 °С. Храниться этот медикамент должен в сухом и темном месте.
Этот препарат создан на основе органической кислоты урсодезоксихолевого ряда. Его рекомендуется применять в следующих случаях:
- При диагностированной желчекаменной болезни.
- Возникновение болезней на структурах печени или каналах по выводу желчи из организма.
- При гепатите.
- Дискинезии на желчевыводящих путях.
- Для медикаментозного рассасывания такого новообразования, каким является полип в желчном пузыре. В таком случае лечение Урсосаном длится около года.
- Используется это медикаментозное средство и при жировом гепатозе печени.
Противопоказаниями к данному лекарству являются следующие факторы:
- У больного сильно нарушено функционирование почек или наблюдается недостаточность в структурах печени.
- Желчный пузырь пациента практически не функционирует.
- У больного диагностирована обтурация каналов, выводящих из организма человека желчь.
- Человек чувствителен к основным и вспомогательным химическим компонентам, которые входят в капсулу с лекарством.
- Запрещено лечить пациента с симптомами диспепсии, когда у него наблюдается появление тошноты, сильной рвоты или есть признаки поноса.
- У больного диагностированы воспалительные процессы на желчевыводящих каналах и желчном пузыре.
- Нельзя употреблять этот медикаментозный препарат при наличии у больного язвенного колита неспецифического типа.
- Запрещено использование Урсосана для печени при заболевании Крона.
Этот медикамент может вызвать побочные эффекты, которые проявляются следующим образом:
- У новорожденного ребенка могут появиться проблемы в желудочно-кишечном тракте, которые будут выражены появлением срыгивания, развитием рвотных процессов, сильной тошнотой, возникновением симптомов диареи или запора.
- Могут проявиться различные аллергические поражения, которые спровоцируют появление симптоматики крапивницы, вызовут у ребенка плач, может появиться раздражение в виде болезненных ощущений на животике младенца.
Родителям надо внимательно следить за младенцем, чтобы вовремя различить плач, срыгивание или боли в животике, которые есть и у здорового малыша, от таких же симптомов, проявляющихся из-за побочного воздействия лекарства.
При возникновении вышеописанных явлений надо срочно прекратить давать ребенку этот препарат и сообщить о случившемся лечащему врачу. После консультации с ним надо будет перейти на другой, более безопасный для малыша медикамент.
О том, как принимать это лекарство, надо проконсультироваться с врачом, который назначит нужную дозировку и укажет, сколько дней надо давать медикамент младенцу. Это он сделает после определения уровня билирубина в крови малыша. Давать ребенку лекарственное средство желательно перед сном, один раз за 24 часа. Так как препарат выпускается в ампулах, в таком виде его невозможно давать младенцу. Поэтому надо пилюлю разделить на части или ее содержимое превратить в суспензию, разведя капсулу в воде. После того как малыш примет лекарство, надо обязательно дать ему грудное молоко или напоить ребенка водой.
Но Урсосан употребляется не только для излечения младенцев от желтушки. Его могут применять и взрослые. Больной должен проконсультироваться с лечащим врачом, который назначит ему индивидуальную дозировку и скажет, как принимать препарат.
Особенно это важно при гепатите или жировом гепатозе печени, так как в зависимости от симптоматики и тяжести этих заболеваний дозировка может быть увеличена. Взрослый пациент принимает назначенную дозу этого медикаментозного средства перед отходом ко сну, запивая нужным количеством воды.
При возникновении побочных эффектов надо обратиться к врачу. Если пациент случайно выпил большую дозу этого препарата, то может развиться сильная диарея. Надо будет прекратить употребление этого медикаментозного средства, так как против него нет антидота. Самолечением этим лекарством рекомендуется не заниматься.
При каких-либо подозрениях на наличие вирусов гепатита в организме, как правило, назначается анализ на гепатит. Заболевание может иметь разные формы, которые отличаются своими симптомами.
Симптомы заболевания зависят не только от его формы, но и целого ряда факторов, поэтому периодически они могут меняться. Анализ крови на гепатит при этом может давать положительный или отрицательный результат.
Выраженность симптомов заболевания, прежде всего, зависит от степени повреждения клеток печени, а также от того, насколько нарушены функции органа. Развитие патологии может сопровождаться:
- тошнотой;
- ощущением тяжести и дискомфорта в правой области живота;
- потерей аппетита;
- повышенной утомляемостью и слабостью;
- изменением цвета кала;
- желтухой.
- цвет мочи при гепатите становится темным.
Стоит заметить, что такой симптом острого гепатита, как желтуха, для которой характерно изменение цвета кожи, языка и глазных белков, как правило, начинает проявляться после того, как обострение заболевания осталось позади и больной чувствует себя лучше. Преджелтушный этап болезни называют преиктерическим или продромальным. Проявление желтухи чаще относят к гепатиту, но не стоит забывать о том, что данный симптом может иметь совершенно другие причины. При обнаружении перечисленных симптомов следует незамедлительно сдать анализ на гепатит.
К хронической форме заболевания относят гепатит группы В и С. Примечательно, что в данном случае болезнь на протяжении длительного времени может не сопровождаться ни одним из симптомов. Чаще больного может мучить ощущение слабости, повышенной утомляемости, присутствие астенического синдрома. О наличии заболевания можно узнать, сдав анализ крови на маркеры вирусных гепатитов.
Очень часто о хроническом гепатите узнают только после развития его необратимых последствий, после того как сдать анализы больного вынудило резкое ухудшение самочувствия. Ухудшение состояния больного при хроническом вирусном гепатите может говорить о развитии цирроза печени, основными симптомами которого являются желтуха и увеличение живота, которое называют асцитом.
Последствием хронической формы вирусного гепатита может быть развитие печеночной энцефалопатии. Это заболевание поражает головной мозг и приводит к нарушению его деятельности.
Хроническая форма часто бывает обнаружена случайно. Например, при прохождении диспансеризации, подозрения на заболевания могут дать показатели, если больной сдавал общий анализ крови. В этом случае пациент должен сдать анализ на гепатит. Если показатели ферментов печени и билирубина повышены очень сильно, больного направляют на экспресс анализ.
Прежде всего, на наличие каких-либо изменений в печени указывает уровень ферментов (в первую очередь АЛТ) и билирубина. Их превышение говорит о повреждении органа. Анализы на гепатит позволяют не только выявить наличие заболевания, но и определить степень повреждения печени (это возможно с помощью печеночных проб).
Кроме того, лабораторные исследования могут указать, насколько снижен уровень белков в печени, что является показателем недостаточности ее функций.
Анализ крови при гепатите и ряд проведенных исследований (полученные результаты) позволяют специалисту правильно определить схему лечения. Сколько делается расшифровка анализа гепатита в крови? Однозначного ответа на этот вопрос нет, поскольку длительность процедуры зависит от ряда факторов. В среднем результат можно получить уже на следующий день после сдачи крови. В некоторых случаях пациенту предлагают сдать экспресс-тест на гепатит, который позволяет определить наличие вируса в кратчайшие сроки в домашних условиях.
Для определения наличия вирусов гепатита назначается анализ крови на маркеры. На сегодняшний день существует два основных способа:
В первом случае проведение анализа позволяет обнаружить наличие антител, вырабатываемых организмом в виде ответной реакции на вирус. С помощью иммунологического анализа специалистам удается определить содержание антигенов и антител, что указывает на динамику патологических изменений.
В большинстве случаев подобные исследования дают точный ответ, но низкий процент погрешностей все же существует, поэтому иногда пациента просят сдать кровь повторно. Анализ на гепатит определяет вид антигенов вирусов гепатита, которые могут быть разными. Для того чтобы лечение было максимально эффективным, необходимы результаты целого ряда анализов, которые определят течение заболевания и покажут, насколько активны вирусы.
С помощью исследований на антитела устанавливается фаза инфекции, становится ясно, способна ли бороться с вирусами иммунная система. С помощью генетических исследований определяется генетический материал вирусов, находящихся в крови больного (РНК, ДНК). В большинстве случаев для подобных целей применяют ПЦР диагностику.
Современные способы генодиагностики способны не только найти вирусы, но и определить, в каком количестве они находятся.
Помимо этого, специалистам становится известно об их разновидности. Как известно, точность анализа непосредственно сказывается на эффективности лечения. Стоит добавить, что генетические исследования способны дать максимально точный результат.
Устанавливая диагноз гепатита, специалист, прежде всего, отталкивается от оценки общего состояния больного. Особое значение предается изменениям в печени и характеру, который они имеют.
Кроме того, заключение о диагнозе зависит от результата анализа на маркеры гепатита. Симптомы вирусного гепатита схожи со многими другими заболеваниями, связанными с печенью. Именно поэтому для получения ясной «картины» специалисты часто дают направление на прохождение дополнительных исследований, в число которых входит биопсия и УЗИ печени. Результаты некоторых анализов могут указывать не на текущую, а на прошедшую инфекцию. Случается, что при обследовании получить оценку активности болезни не удается.
Кровь на проведение анализа необходимо сдавать натощак. После последнего приема пищи должно пройти как минимум 8 часов. Сдача анализа крови на гепатит может потребоваться при:
- Подготовке к оперативному вмешательству.
- Повышенном уровне АсАТ и АлАТ.
- Парентеральных манипуляциях.
- Клинических симптомах, указывающих на вирусный гепатит.
- Подготовке к беременности.
- Холестазе и пр.
Откуда берут кровь на проведение анализа на наличие гепатита? Кровь могут брать как из вены, так и из пальца. Если пациент принимает какие-либо лекарственные препараты, очень важно поставить в известность врача.
источник
Желтуха новорожденных – это довольно частое явление в современной педиатрии. Как правило, желтушность кожных покровов малыша проявляется через несколько суток после рождения в результате физиологических причин. Однако в некоторых случаях главными причинами пожелтения кожных покровов младенца являются не физиологические факторы, а резус-конфликт матери и малыша. В таком случае говорят о гемолитической желтухе, которая, в отличие от физиологической, требует обязательного лечения.
Согласно статистике, болезнь диагностируется у 98% рожениц с отрицательным резус-фактором крови.
В большинстве случаев гемолитическая желтуха у новорожденных развивается по причине несовместимости крови матери и ребенка по группе крови или резус-фактору.
К гемолитической желтухе по резус-фактору склонны женщины с отрицательным Rh, которые вынашивают ребенка с положительным Rh. АВО-несовместимость как причина заболевания чаще всего определяется у будущих мам с І группой крови, однако только в том случае, если отцом ребенка является мужчина со ІІ или ІІІ группой крови.
В очень редких случаях причиной заболевания могут быть болезни крови матери и прием некоторых медикаментозных препаратов.
Механизм развития заболевания очень простой: во время беременности резус-антигены ребенка проникают в кровь матери через плаценту. Женский организм начинает воспринимать такие антигены как чужеродное тело и отторгать плод, уничтожая печень, селезенку и костный мозг малыша.
Вероятность развития гемолитической желтухи повышается у женщин, которые ранее подвергались абортам или пережили несколько выкидышей.
Антигены могут начать синтезироваться еще на ранних сроках беременности, угрожая женщине невынашиванием плода и самопроизвольным выкидышем. Однако в большинстве случаев они проявляются непосредственно на последних неделях беременности или во время родов.
Гемолитическая болезнь новорожденных (ГБН) может проявляться в трех основных формах:
- отечной – самой опасной и тяжелой форме заболевания, при которой дети рождаются мертвыми (в редких случаях – недоношенными) или умирают уже в первые минуты жизни;
- анемической, при которой в крови новорожденного малыша наблюдается пониженный уровень гемоглобина, а его печень и селезенка увеличены в размерах;
- желтушной.
Желтушная форма болезни может быть легкой, средней или тяжелой. При легкой и средней форме желтухи наблюдается незначительное увеличение печени и селезенки малыша, воспаление лимфатических узлов, легкое пожелтение кожных покровов, которое быстро проходит.
Тяжелая форма гемолитической желтухи характеризуется стремительным пожелтением кожных покровов малыша, которое наблюдается уже в первые минуты жизни ребенка или проявляется спустя несколько часов. Редким, но характерным симптомом заболевания является желтый оттенок околоплодных вод и первородной маски.
Младенцы, больные гемолитической желтухой, вялые и апатичные. У них плохо развиты физиологические рефлексы (особенно сосательный рефлекс), отсутствует аппетит и наблюдается склонность к кровотечениям. С каждым днем дыхание ребенка становится нерегулярным, частота срыгиваний стремительно увеличивается, а у некоторых малышей появляется рвота.
Показатель билирубина в крови быстро растет, а желтушность кожных покровов не сходит в течение трех недель. Чрезмерное повышение билирубина приводит к повреждению печеночных клеток, сердца и грозит поражением тканей мозга.
При отсутствии своевременного и грамотного лечения может развиваться ядерная форма гемолитической желтухи, при которой кожные покровы приобретают желто-коричневый цвет или зеленоватый оттенок. Основными симптомами патологического состояния становятся:
- монотонный сдавленный плач новорожденного;
- тонические судороги;
- застывший взгляд;
- тремор рук и ног;
- ригидность затылочных мышц.
Существует два вида диагностики болезни:
- перинатальная – проводится в период внутриутробного развития плода;
- постнатальная – осуществляется после рождения малыша.
При постнатальной диагностике учитываются клинические симптомы, выявленные у новорожденного малыша. Дополнительными методами диагностики в данном случае являются:
- анализ на группу крови и резус-фактор матери и ребенка;
- анализ на определение уровня билирубина в крови у младенца и в околоплодных водах роженицы;
- анализ на концентрацию резус-антител.
При несвоевременном лечении гемолитическая желтуха может спровоцировать опасные осложнения. Наиболее опасным осложнением, которое диагностируется в 15% случаев заболевания, является поражение нервной системы. Оно может проявляться:
- нарушением слуха;
- задержкой моторного развития (косоглазие, слабость лицевого нерва);
- задержкой психического развития.
Последствиями перенесенной гемолитической желтухи могут быть:
- олигофрения;
- вторичная умственная задержка;
- патологии желудочно-кишечного тракта;
- задержка речевого развития;
- дистрофия.
Лечение гемолитической желтухи проводится с первых минут жизни новорожденного.
Главная цель лечения – выведение из организма ребенка антигенов, билирубина и токсических продуктов распада эритроцитов.
Медикаментозное лечение заболевания проводится путем осуществления внутривенных инъекций глюкозы и дезинтоксикационных растворов. Для выведения билирубина из организма новорожденного назначается фенобарбитал.
В современной медицине светотерапия признана одним из самых эффективных методов лечения гемолитической желтухи новорожденных. Светотерапия осуществляется с помощью флуоресцентного света, лучи которого, оказывая активное действие на билирубин, превращают его в жидкость. Полученная жидкость выводится из организма вместе с калом и мочой.
Светотерапия представляет собой достаточно простую медицинскую процедуру. Новорожденного помещают под специальную лампу на сутки. В процессе светолечения делаются кратковременные перерывы для кормления и гигиенических процедур.
Несмотря на некоторые побочные эффекты (возможная аллергическая сыпь, сонливость, зеленый стул), светотерапия позволяет достичь желаемого эффекта в максимально короткие сроки.
Если медикаментозное лечение и светотерапия оказались малоэффективными, а уровень билирубина в крови новорожденного по-прежнему остается повышенным, малышу может быть назначено переливание крови.
Показаниями к неотложному переливанию крови при гемолитической желтухе являются:
- очень высокий показатель билирубина, угрожающий жизни малыша;
- анемия;
- очевидные симптомы поражения нервной системы и головного мозга.
Переливание крови производят через вену пупка. В сложных и тяжелых случаях одной процедуры бывает недостаточно, поэтому ее проводят повторно.
Переливание крови – это крайняя мера лечения гемолитической желтухи новорожденных.
Неотъемлемой частью лечения и профилактики данного заболевания является введение в организм новорожденного витаминов. В частности, речь идет о нехватке витамина В9, восполнить дефицит которого поможет фолиевая кислота. Также новорожденным показано обильное питье.
Лучшей мерой профилактики гемолитической желтухи у новорожденных является молозиво и грудное молоко, которое удивительным образом действует на билирубин, способствуя его быстрому выведению из организма малыша.
Однако в первые недели после рождения ребенка грудное молоко матери в большом количестве содержит антитела, поэтому мать кормить грудью малыша самостоятельно не может. Лучшим вариантом для грудничка в данном случае станет сцеженное молоко другой кормящей мамы.
Чтобы избежать возникновения гемолитической желтухи, в качестве профилактики во время беременности женщине внутривенно вводится антирезус-иммуноглобулин, который предотвращает образование антител в организме будущей роженицы.
Дополнительными методами профилактики гемолитической желтухи со стороны будущей мамы являются:
- регулярное посещение женской консультации и соблюдение всех предписанных рекомендаций;
- регулярный контроль уровня антител в крови;
- исследование околоплодных вод.
Несмотря на то что гемолитическая желтуха является опасным заболеванием новорожденных, при своевременной диагностике и квалифицированной медицинской помощи она достаточно хорошо поддается лечению. А дети, которым был поставлен подобный диагноз, вырастают крепкими и здоровыми.
источник
Желтушка у новорождённых бывает не просто часто – а бывает почти всегда. Любая мама легко заметит первые симптомы. Малыш становится непривычно смуглым или словно наливается желтизной, желтеют белки глаз. Что это – болезнь или особенность маленького ребёнка? Это станет ясно позднее, после нескольких дней наблюдений. Чаще всего для беспокойства нет причин, такое состояние обусловлено некоторыми физиологическими особенностями организма новорожденного ребенка.
Здесь в первую очередь «виноват» билирубин. Что это и откуда берётся? Всё довольно просто. У ребёнка, который ещё не родился, особенная кровь со специальным (фетальным) гемоглобином. Он переносит кислород по кровеносным сосудам малыша. Когда ребёнок родится, он начинает дышать лёгкими. И тогда меняется состав крови: в ней появляется «живой» гемоглобин, а фетальный – разрушается. Вот тут и образуется билирубин. Ребёнку он не нужен, и маленький организм начинает от него избавляться.
Для малыша это очень трудное дело. Просто так билирубин не вывести. Сначала он поступает в печень и там смешивается с особыми ферментами, потом растворяется в моче и уже тогда выводится легко. Если печень не справится и билирубина в крови станет много, начнётся желтушка.
Причины желтухи патогенного характера совершенно другие. Они чаще всего обусловлены нарушением оттока желчи из организма из-за следующих состояний:
- несовместимость группы крови;
- резус-конфликт;
- вирусное поражение печени;
- генетические нарушения обмена веществ;
- наследственные заболевания;
- гормональные нарушения;
- механические повреждения желчевыводящих путей или печени.
В крови у новорождённого малыша билирубина должно быть от 8,5 до 20,5 мкмоль/л (микромоль на литр). Единица измерения довольно сложная, но в неё можно не вникать. Если уж совсем интересно – анализ крови происходит на молекулярном уровне. Если по результатам анализа видно, что содержание билирубина немного выше нормы, врач понимает: организм малыша не успевает справляться с нагрузкой. Настоящая желтушка наступает, когда уровень билирубина превышает 35 мкмоль/л.
И всё-таки она разная…
Почему желтуха появляется – уже понятно. А почему вообще возникают затруднения с выводом билирубина? Может ли это быть признаком патологии? К сожалению, да. Врачи различают две группы желтухи – физиологическую и патологическую. Рассмотрим все виды желтухи от самых редких до наиболее распространённых.
Они встречаются редко, но требуют обязательного наблюдения врачей и лечения. При патологической желтухе всегда есть дополнительные симптомы. Одни может заметить мама или кто-то из родных, другие распознает только врач.
Среди всех малышей, кто заболевает желтушкой новорождённых, меньше 1% приходится на страдающих гемолитической болезнью. Её причины:
- резус-конфликт мамы и малыша (чаще всего);
- несовпадение по группам крови (очень редко);
- несовместимость по антигенам (почти не встречается).
Однако такая желтушка довольно быстро распознаётся. Кожа и склеры малыша желтеют не через несколько дней, а почти сразу после рождения. Ребёнок выглядит вялым и сонным. Врач, осматривая кроху, почувствует увеличение селезёнки и печени. Все эти признаки показывают, что новорождённому срочно нужна помощь, и тогда врачи начинают немедленное лечение. Самый тяжёлый случай – это ядерная желтуха, при которой билирубин отравляет мозг малыша.
Редкая, но всё же патология. Причин у механической желтухи несколько:
- проблемы желчного пузыря;
- нарушение проходимости желчевыводящих путей;
- проблемы с печенью.
Чаще всего к механической желтухе приводят генетические нарушения или родовые травмы малыша. Проявления этого заболевания становятся заметны, когда малышу исполняется две-три недели. Кожа при этом выглядит не просто жёлтой, а с зеленоватым оттенком. Стул малыша становится ненормально светлым, почти без окраски. Врач почувствует, что печень уплотняется, а селезёнка увеличена. При подозрениях на механическую желтуху назначают разные дополнительные обследования – например, УЗИ. Лечение будет зависеть от вида патологии.
Есть также пограничные состояния, когда длительная послеродовая желтуха переходит в патологию:
- Конъюгационная желтуха связана с плохой работой печени. Ферменты печени плохо связывают билирубин и не справляются с выводом его из крови.
- Ядерная желтуха возникает при резком повышении уровня билирубина во время послеродовой желтухи. При этом билирубин проникает в нервную систему и оказывает на нее свое токсическое действие.
- Печеночная желтуха появляется при поражении клеток печени вирусами или бактериями.
Сейчас все медики признали, что это не болезнь, а один из вариантов нормального состояния новорождённого ребёнка. Впрочем, и в этой ситуации за малышом нужно внимательно наблюдать, чтобы не пропустить возможные патологии.
Ещё один редкий случай. Возникает, когда у мамы в молоке очень много эстрогена (это женский половой гормон). Тогда печень малыша в первую очередь начинает выводить именно эстроген, а уже потом – билирубин. В этом случае малыш остаётся желтушным до трёх месяцев. При этом кроха прекрасно развивается – у него хороший аппетит, сон и прибавка в весе и росте. Такое состояние не является опасным и проходит само.
Если у ребёнка возникает желтуха грудного молока, мамы часто спрашивают: а не лучше ли отлучить ребёнка от груди? Ответ может быть только один: не лучше! Да, без грудного молока малыш перестанет «желтеть». Но сколько всего полезного и важного он при этом недополучит? Так что грудное вскармливание необходимо продолжать.
И, наконец, самый распространённый вид. Это желтушка, которая появляется у большинства деток. Она не относится к заболеваниям и не требует лечения. Такая желтушка новорождённых проходит сама и не приводит к осложнениям. Правда, есть и другой взгляд: если желтушка появилась, то печень малыша всё-таки перегружена. Но малышу можно помочь.
Главным и показательным симптомом любого вида желтухи является изменение цвета кожных и слизистых покровов, белков глаз. Они становятся ярко-желтого, почти лимонного цвета.
Когда проходит больше двух недель, а кожные покровы малыша не приобрели нормальный цвет, стоит обратиться к врачу. Перед тем, как лечить желтуху будет назначен анализ на уровень билирубина в составе крови. Уровень билирубина зависит от множества факторов и однозначно интерпретировать результаты анализов нельзя. Доктор сделает выводы о состоянии здоровья ребенка по общей картине состояния здоровья.
Симптомы патологических видов желтухи проявляются в изменении цвета кожных покровов. Различия состоят во времени их появления и некоторыми особенностями проявления:
- изменение цвета кожи появляется сразу после рождения;
- через три-четыре дня желтый цвет становится ярче, все симптомы усиливаются;
- желтушность покровов сохраняется больше одного месяца;
- возникновение симптомов желтухи волнообразно: то появится, то исчезнет;
- помимо желтого, цвет кожи может приобретать и зеленый оттенок.
Плюс к изменению цвета кожных покровов добавляются другие симптомы:
- кал обесцвечен;
- моча имеет темный цвет;
- самопроизвольно появляются синяки;
- прослеживается увеличение печени и селезенки;
- общее самочувствие ребенка ухудшается.
При ядерной желтухе наблюдается угасание сосательного рефлекса, сильная сонливость и возникновение судорог.
Если речь идёт о патологии, то любая терапия назначается врачом. Чаще всего малыш и мама поступают в стационар, где проводят все необходимые процедуры. Например, если у мамы и ребёнка разный резус-фактор или другие признаки несовместимости крови, то чаще всего назначают переливания. За одну процедуру у малыша могут заместить до 70% от общего количества крови. В трудных случаях переливания повторяют несколько раз.
Эти меры помогают избавиться от патологического билирубина, но могут ослабить малыша. Поэтому часто назначают дополнительную терапию: антибиотики, физиопроцедуры и так далее.
Механическая желтуха нередко требует хирургического вмешательства. Обоснованное решение принимается обычно целой комиссией врачей, которые тщательно обследуют ребёнка и определяют все необходимые меры. Такое лечение и реабилитация также проводятся в условиях стационара.
Если желтушка физиологическая, то речь идёт скорее не о лечении, а о помощи малышу. Ребёнок справится со своим состояние быстрее, если:
- приложить новорождённого к груди как можно раньше (это стимулирует обменные процессы);
- полноценное грудное вскармливание;
- диета кормящей мамы, чтобы у малыша не было проблем с пищеварением;
- солнечные ванны;
- прогулки на свежем воздухе.
Последний пункт, к сожалению, не выполнить, если на улице холодно. Но весной, летом или в тёплую осень выносить малыша на свежий воздух нужно обязательно. Летом в тихую солнечную погоду можно на несколько минут открывать детские ручки и ножки. Особенно это полезно в лёгкой тени – например, под деревом, чтобы на ребёнка попадал рассеянный свет. Главное, чтобы малыш не замёрз.
Такая забота о новорождённом отлично поможет вывести билирубин из детского организма. В результате у малыша не только пройдёт желтушка. Ещё ребёнок станет более здоровым и будет лучше себя чувствовать.
Главным способом лечения и профилактики неонатальной желтухи является грудное молоко. Именно поэтому новорожденного прикладывают к груди с первых минут. Молозиво (первые порции грудного молока) обладает выраженным слабительным действием. Оно способствует выведению вместе с калом и красящего вещества (билирубина). Кормление грудничка по первому требованию — вот лучшее лекарство от желтухи.
Иногда дополнительно к грудному молоку назначают облучение специальной лампой для лечения желтухи — фототерапию. При процедуре глаза ребенка прикрывают повязкой или защитными очками и размещают под лампой. Курс составляет 96 часов.
лампа для лечения желтухи
При проведении фототерапии могут наблюдаться побочные эффекты. У ребенка может появиться сонливость, кожа начинает шелушиться и наблюдается расстройство стула.
Такое же действие оказывают солнечные ванны. Организм малыша на свету начинает активно вырабатывать витамин Д. Он ускоряет процесс вывода билирубина из крови.
При сильно выраженной желтухе могут назначаться врачом глюкоза и активированный уголь в таблетках. Глюкоза способствует улучшению активной работы печени. Активированный уголь впитывает как губка вредные вещества, в том числе и билирубин. Далее уголь вместе с билирубином выводится естественным путем с калом.
Методику лечения патологических видов желтухи врач разрабатывает в зависимости от поставленного диагноза. Учитываются все факторы и обстоятельства рождения ребенка. Течение родов и беременности, заболевания матери, результаты анализов и ультразвукового исследования. Иногда требуется консультация узких специалистов; хирурга или эндокринолога.
При лечении желтухи применяют разные виды терапии:
- Противовирусная.
- Антибактериальная.
- Желчегонная.
- Дезинтоксикационная.
- Иммунная.
Применяются они как индивидуально, так и комбинированно под пристальным медицинским наблюдением. Это зависит от причин возникновения желтухи.
При патологических состояниях невозможно предсказать, как быстро малыш поправится. В первую очередь всё зависит от причин заболевания и его тяжести. Вот почему особенно важно наблюдать за малышом в первые дни жизни. На что обратить внимание?
- Желтуха возникла через несколько часов после рождения малыша (возможны конфликты крови).
- Ребёнок плохо развивается, он сонный и вялый (значительное превышение билирубина в крови, в том числе при гемолитической болезни).
- Желтуха сопровождается судорогами, постоянным криком (это может быть ядерная желтуха). При таком диагнозе у ребёнка могут развиться нарушения слуха, двигательные патологии, в самом тяжёлом случае малыш может умереть.
- У новорождённого отмечены родовые травмы.
Как только у новорождённого началась желтушка, необходимо внимательное наблюдение, чтобы не допустить развития патологий. Если лечение проведено вовремя, малыш очень скоро поправится и будет расти здоровым.
Физиологическая желтушка не вызывает никаких осложнений. Она может длиться две-три недели. Большинство малышей избавляется от желтушки, когда им исполняется месяц. Если причина – в молоке матери, то состояние может затянуться ещё на один-два месяца. После этого кожа и глазки малыша полностью освобождаются от жёлтого оттенка. Всё это время ребёнок полноценно развивается. Главное для него – это забота мамы, родных и врачей. И тогда малыш вырастет здоровым и счастливым.
Физиологическая желтуха у здоровых детей не наносит вреда организму, не сказывается на дальнейшем развитии ребенка. Патологическая желтуха с возрастом увеличивает риск возникновения и развития цирроза или рака печени. У 90% детей, переболевших в грудном возрасте гепатитом, последствия желтухи остаются на всю жизнь. Это выражается в ослабленном иммунитете и плохой работе печени.
Перенесенная ядерная желтуха в дальнейшем может привести к глухоте, полному или частичному параличу, умственной отсталости. Токсическое действие высокого уровня билирубина на нервную систему имеет самые тяжелые последствия.
Девочки привет! Сегодня я расскажу вам, как же мне удалось прийти в форму, похудеть на 20 килограммов, и, наконец, избавиться от жутких комплексов полных людей. Надеюсь, информация окажется для вас полезной!
Хотите первыми читать наши материалы? Подписывайтесь на наш телеграм-канал
источник
При появлении такого заболевания, как желтуха, необходимо вовремя обратится за помощью. После сдачи всех анализов, врач сможет назначить адекватное лечение. Основным симптомом, который указывает на развитие болезни внутри организма, является зелено-желтый оттенок кожного покрова и глазных яблок. Также может повышаться температура и ощущаться ломота в теле, усталость.
Желтуха — заболевание, при котором печень чрезмерно вырабатывает вещество с желтым пигментом — билирубин. Опасность в том, что эта жидкость оседает на стенках органов, препятствуя их нормальной работе. Кожа и глаза больного всегда имеют выраженный желто-зеленый оттенок. Причины возникновения этой болезни такие:
- разрушение эритроцитов в больном количестве;
- нарушения выработки билирубина;
- патологии анемия, гепатит, рак, цирроз печени, холестаз;
- заболевания органов желудочно-кишечного тракта или мочевого пузыря;
- повреждение печени чрезмерным употреблением алкоголя, наркотических веществ, некачественной пищей или медикаментами.
Важно помнить, что желтая кожа — не всегда признак желтухи. Это возникает при частом употреблении моркови, тыквы, свеклы и апельсинов.
- Паренхиматозная (печеночная). Развивается из-за поражения клеток печени, вследствие чего орган не может превращать билирубин в желчь и выводить ее. Причины такой желтухи — анемия, гепатит и рак печени. Основные симптомы — оранжевый оттенок кожи, зуд, жжение, ярко выраженная сосудистая сетка.
- Надпочечная (гемолитическая). Образуется из-за чрезмерного выработка билирубина, который всасывается обратно в кровь. Причиной является обширный инфаркт, отравление мышьяком, фосфором и другими токсическими веществами. Надпочечная желтуха может проявлять себя как симптом малярии, пневмонии и гепатита.
- Подпочечная (механическая). Развивается из-за нарушения оттока желчи в двенадцатиперстную кишку. Такой вид желтухи сопровождают заболевания желчного пузыря, злокачественные опухоли в органах ЖКТ. Основные симптомы — желто-зеленый оттенок лица, раздражение слизистой, повышение температуры тела.
- Неонатальная. Возникает у новорожденных детей. Это обусловлено тем, что у младенцев не до конца налажено функциональность систем органов.
- Физиологическая. Проявляется у недоношенных детей.
Вернуться к оглавлению
На существование болезни указывает множество факторов, после проявления которых нужно обязательно обратиться к врачу. Основные симптомы:
- окрашивание кожи и глазных белков в желто-зеленый оттенок;
- изменения цвета кала в темно-коричневый;
- возникновение венозной сетки на коже;
- ухудшение аппетита;
- увеличение размеров печени;
- зуд и жжение кожи;
- тошнота и рвота, особенно после приема пищи;
- резкая потеря веса;
- повышение температуры тела;
- слабость и частое чувство усталости.
Вернуться к оглавлению
После появления первых симптомов, необходимо сразу же обратиться к специалистам для проведения диагностики и сдачи всех необходимых анализов. Назначается обширный комплекс диагностических мероприятий. Это даст возможность врачам установить точный диагноз и назначить правильное лечение. Существует много способов, которые помогут определить болезнь и причины ее развития.
Когда каловые массы бледного оттенка, обязательно определяют количество стеркобилина. У взрослого человека в сутки выделяется 350 мг вещества. Любые отклонения указывают, что в организме прогрессирует болезнь — гепатит, гемолитическая анемия. Если стеркобилин отсутствует, это говорит о серьезном нарушении проходимости желчи. Такая ситуация свидетельствует об образовании камней или опухоли, которая препятствует прохождению.
Анализы мочи также очень важны. В лабораторию их сдают с утра, так как эти образцы считаются максимально информативны и достоверны. Врачи должны определить какое количество уробилигенов выделяется в сутки. У здорового человека этот показатель будет 4 мг. Если количество превышенное, это свидетельствует о наличии гемолитической или паренхиматозной желтухи.
С помощью такой манипуляции, как биохимия крови, можно определить степень пораженности печени, а также выявить билирубин при желтухе. Анализ крови рекомендуется проводить утром натощак, чтобы точно определить все нужные параметры. Перед этим нельзя пить алкогольные напитки, курить и кушать жирную пищу. Манипуляцию проводят как в стационаре или в амбулаторных условиях. Если прогрессирует печеночная патология, результаты исследования покажут выраженный лейкоцитоз, при этом количество лейкоцитов будет намного ниже нормы.
Показатели представлены в таблице:
Уровень билирубина при патологической желтухе может сильно варьировать. По содержанию билирубина в крови определяется степень тяжести желтухи. Также по уровню билирубина определяется дальнейшая тактика лечения. Если билирубин достиг критической отметки в 300 микромоль на литр, то это является показанием для переливания крови.
Степени тяжести желтухи по количеству билирубина в крови
Эти показатели несколько отличаются у недоношенных детей. Объясняется это незрелостью основных функций печени и организма в целом. Так, важно помнить, что для недоношенных детей критический уровень билирубина, при котором существует опасность ядерной желтухи ниже, чем для доношенных детей, и составляет он 250 – 270 микромоль на литр.
Обследование новорожденного ребенка с желтухой начинается с визуального осмотра. Как уже было сказано выше, иногда степень тяжести желтухи можно определить по распространенности желтушной окраски. В норме в желтый цвет окрашивается лицо, шея и верхняя часть туловища. При затяжной желтухе окрашивание может опускаться ниже пупка и достигать колен. Опасным признаком является окрашивание в желтый цвет ладоней и подошв малыша.
Далее врач приступает к пальпации печени и селезенки. При гепатитах и некоторых врожденных аномалиях печени печень увеличивается, при гемолитической желтухе – увеличивается селезенка. Внешне ребенок при физиологической желтухе выглядит здоровым — он активный, реагирует на внешние раздражители, сосательный рефлекс выражен хорошо и он активно сосет грудь. Малыш с ядерной желтухой вялый, слабо реагирует на стимулы, отказывается от еды.
Кроме определения уровня билирубина, при патологической желтухе проводят и другие анализы. Как правило, это общий анализ крови и общий анализ мочи, а также печеночные пробы.
- анемия (снижение количества эритроцитов и гемоглобина) указывает на интенсивное разрушение (гемолиз) эритроцитов;
- снижение количества тромбоцитов;
- рост количества молодых эритроцитов (ретикулоцитов) – также говорит о процессе разрушения эритроцитов. Указывает на гемолитическую природу желтухи.
Биохимический анализ крови
- повышенное количество холестерина;
- рост всех печеночных ферментов (АЛАТ, АСАТ, щелочной фосфатазы) указывает на застой желчи и на то, что причина желтухи – это печеночная патология;
- снижение уровня белка (гипопротеинемия) – также указывает на проблемы с печенью.
дефицит фибриногена и других факторов свертывания – происходит из-за недостатка витамина К, который, в свою очередь, синтезируется в печени.
Результаты зависят от вида желтухи:
- при гемолитической желтухе – моча оранжевого цвета;
- при печеночной и механической желтухе – моча становится очень темной, приобретая цвет пива.
Изменение окраски мочи и кала при желтухе является важным диагностическим критерием. Объясняется это тем, что для каждого вида желтухи характерны свои изменения.
Характеристика мочи и кала при различных видах желтухи
Такие препараты как фенобарбитал и паглюферал назначаются лишь в том случае, если желтухе сопутствуют судороги (резкие сокращения мышц тела). Выбор того или иного препарата зависит от вида приступов и их этиологии. Урсосан, как и другие препараты, способствующие растворению желчных камней, не назначаются новорожденным детям.
Показаниями к переливанию крови при желтухе являются:
- концентрация билирубина более 340 – 400 микромоль на литр;
- почасовый прирост билирубина более 10 микромоль на литр;
- анемия (снижение числа эритроцитов и гемоглобина) второй – третьей степени;
- признаки билирубиновой энцефалопатии (ядерной желтухи) — ребенок становится вялым, отказывается есть.
Для переливания используют «свежую» кровь, то есть кровь сроком хранения не более 3 суток.
Лечение желтухи у новорожденных детей – это ряд мероприятий, которые проводятся, для того чтобы ускорить процесс выведения вещества, формирующегося при распаде гемоглобина (билирубина) и придающего коже характерный оттенок. В домашних условиях терапия может быть проведена только в тех случаях, если патология носит физиологический характер.
Существуют следующие меры лечения желтухи у младенцев:
- обеспечение правильного детского питания;
- коррекция рациона кормящей матери;
- прием медикаментов;
- солнечные ванны.
Обеспечение правильного детского питания
Как отмечают специалисты, у некоторых новорожденных желтуха может проявляться по причине того, что они не получают грудного молока в необходимом объеме. Дело в том, что билирубин, который является причиной характерного оттенка кожи и слизистых, выводится из детского организма вместе с калом. Грудное молоко оказывает легкий слабительный эффект и стул ребенка становится более регулярным и обильным. Кроме того, в молоке содержится большое количество веществ, необходимых для правильной работы печени, что также ускоряет процесс вывода билирубина. Поэтому одним из основных методов борьбы с желтухой новорожденных является полноценное кормление ребенка материнским молоком.
Женщина должна прикладывать ребенка к груди не менее чем через каждые 2 – 3 часа. Следует принимать к сведению, что при желтухе дети могут становиться более сонливыми и апатичными, из-за этого они начинают менее активно сосать грудь, в результате чего не получают необходимого объема питательных веществ. Также причиной плохого сосания может быть допущение ошибок при уходе за ребенком или при организации самого процесса кормления грудью. Чтобы обеспечить ребенку в таком состоянии полноценный рацион, мать должна проконсультироваться со специалистом по кормлению.
В ситуациях, когда грудное вскармливание не является возможным, выбор молочной смеси для кормления должен осуществляться тщательно. Важно чтобы такая пища не провоцировала проблем с регулярностью стула, так как в таком случае течение желтухи затягивается. Если ребенок находится на искусственном вскармливании, врач может порекомендовать поить его отваром шиповника. Это позволит восстановить дефицит витаминов и других питательных элементов.
Коррекция рациона кормящей матери
Если новорожденный с желтухой находится на грудном вскармливании, мать должна соблюдать специальный рацион. Это позволит уменьшить нагрузку на печень ребенка, что поспособствует более скорому выводу билирубина.
Различают следующие положения рациона кормящей матери:
- исключение из ежедневного меню жареных продуктов;
- отказ от острой и чрезмерно соленой пищи;
- ограниченное потребление жиров (акцент необходимо делать на растительные жиры);
- контролируемое употребление сырых овощей и фруктов (их лучше отваривать или запекать);
- уменьшенное потребление рафинированной продукции (сахара, белой пшеничной муки, каш быстрого приготовления).
Чтобы обеспечить достаточный объем грудного молока, кормящей женщине следует включать в рацион богатые пищевыми волокнами (клетчаткой) продукты. В достаточном количестве клетчатка содержится в овощах и фруктах, которые как было сказано выше, перед употреблением следует подвергнуть термической обработке. Также для нормальной выработки грудного молока следует кушать каши (овсяную, гречневую), цельнозерновой хлеб. Кроме объема, кормящей женщине следует заботиться о том, чтобы вырабатываемое молоко было высокого качества. Качественные показатели грудного молока увеличивают продукты с высоким содержанием протеина (белка).
Различают следующие белковые продукты, рекомендующиеся при грудном кормлении:
- изделия из молока (творог, нежирный и неострый сыр);
- диетическое мясо (кролик, индейка, курица);
- нежирная рыба (хек, треска, судак).
Прием медикаментов
В случаях если течение желтухи отличается длительностью или сопровождается интенсивным окрашиванием кожи, новорожденному могут быть назначены некоторые препараты. Лекарства принимаются, для того чтобы улучшить работу кишечника, печени и других органов, которые принимают прямое или косвенное участие в процессе вывода билирубина.
Существуют следующие группы препаратов, которые могут быть назначены при младенческой желтухе:
- сорбенты (средства, очищающие кишечник);
- гепатопротекторы (лекарства, улучшающие функцию печени);
- гомеопатические препараты (средства, оказывающие комплексный благоприятный эффект);
- средства для стимуляции аппетита.
Сорбенты
Сорбенты действуют по принципу губки, то есть, попадая в кишечник, они «впитывают» токсичные вещества, в том числе и билирубин. Прием таких препаратов позволяет ускорить выводить билирубина, что способствует скорому выздоровлению маленького пациента.
Выделяют следующие препараты с впитывающим действием:
- активированный уголь;
- энтеросгель;
- полисорб;
- смекта.
Оптимальный препарат подбирается исходя из веса и общего состояния ребенка, интенсивности желтушного оттенка и других факторов. Поэтому назначать лекарство и определить схему его применения должен только врач.
Гепатопротекторы
Одним из наиболее часто назначаемых при младенческой желтухе препаратов из этой группы, является урсофальк, который изготавливается из аналога человеческой желчи. Лекарство выпускается в виде суспензии, которую необходимо растворять в грудном молоке или смеси и поить ребенка перед сном. Аналогами этого средства являются такие препараты как урсосан (также в виде суспензии) и укрлив (чаще выпускается в форме капсул). Последние два препарата не рекомендуется детям младше месяца, то есть новорожденным.
Чаще всего эти препараты не вызывают побочных эффектов, но иногда прием может спровоцировать расстройство стула или аллергическую реакцию. В таких случаях лекарство отменяют.
Гомеопатические препараты
Гомеопатические лекарства изготавливаются на базе натуральных растительных компонентов и предназначены для нормализации обмена веществ и улучшения общего состояния ребенка.
Существуют следующие гомеопатические лекарства от младенческой желтухи:
- хофитол (сироп на основе вытяжки листьев артишока);
- хепель (таблетки на базе чистотела, хинного дерева и других растительных компонентов);
- галстена (капли, в состав которых входит расторопша, одуванчик).
Средства для стимуляции аппетита
Распространенным препаратом, который назначается для улучшения детского аппетита при желтухе, является элькар. Средство содержит вещество L-карнитин, которое улучшает метаболизм. Лекарство выпускается в виде капель, которые необходимо смешивать с раствором глюкозы. Поить ребенка препаратом нужно за полчаса, до того как его будут кормить.
Солнечные ванны
Под воздействием солнечного света билирубин быстрее разрушается и выводится из организма. Поэтому при лечении физиологической желтухи дома ребенок должен получать достаточное количество солнечного света. При соответствующей погоде рекомендуется почаще гулять с ребенком на улице, оставляя по возможности открытыми руки, ноги, лицо. Важно избегать прямого воздействия солнечных лучей, так как в этом случае ребенок может получить солнечный ожог. Если погода на улице не позволяет совершать частые прогулки, новорожденного следует держать поближе к источнику естественного освещения (например, возле окна).
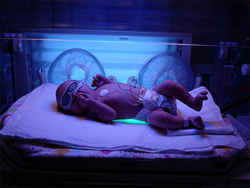
Как проводится процедура?
Фототерапия в медицинском учреждении проводится при помощи специальной лампы, излучающей свет, которая устанавливается рядом с прозрачным боксом (кувезом). В домашних условиях вместо кувеза может использоваться детская кроватка или пеленальный столик. В кувез или кроватку кладут раздетого ребенка, на глаза и детородные органы надевают защитные повязки. Продолжительность процедуры в среднем достигает 2 часов. Затем делают паузу на несколько часов, после чего сеанс повторяют. В целом за сутки ребенок проводит от 12 до 16 часов под лампой. При высоком уровне билирубина сеансы могут быть более продолжительными, а паузы – более короткими. Во время фототерапии ребенка следует периодически переворачивать на спину, живот, правый и левый бок. Также необходимо делать паузы для кормления. На время лечения объем потребляемой ребенком жидкости должен быть увеличен на 20 процентов, для того чтобы избежать обезвоживания. Фототерапия проводится от 3 до 5 дней. Если уровень билирубина снижается раньше этого срока, лечение прекращают.
Противопоказания и возможные побочные эффекты фототерапии
Лечение светом не проводится в случаях, если у ребенка диагностированы серьезные нарушения в работе печени. Также не назначается фототерапия пациентам, у которых выявлена обтурационная (механическая) желтуха.
В некоторых случаях фототерапия может сопровождаться такими побочными эффектами как шелушение и/или бронзовый оттенок кожи, повышенная сонливость ребенка, изменение консистенции и/или оттенка стула. Как правило, после завершения терапии эти симптомы проходят самостоятельно, без дополнительного вмешательства. Иногда фототерапия может спровоцировать аллергическую реакцию в форме крапивницы. В таких случаях лечение отменяют. Также прекращают световое воздействие, если у ребенка темнеет кал, кожа сильно краснеет из-за ожогов или приобретает мраморный оттенок.
Фотолампа (также называется фототерапевтическим облучателем) – это оборудование, при помощи которого проводится лечение светом новорожденных с желтухой. Ранее такие лампы применялись только в условиях стационара, и для проведения лечения необходимо было ложиться в больницу. Сегодня фотолампы можно приобрести для частного применения, то есть в домашних условиях. Стоимость такого аппарата достаточно высока, поэтому оптимальным вариантом является приобретение фотолампы в аренду.
Проводить сеансы фототерапии дома следует только после получения подробной консультации врача. Доктор должен провести обследование пациента, чтобы определить наличие вероятных противопоказаний. Также врач установит оптимальную схему (продолжительность и количество сеансов в сутки) проведения фототерапии. Помимо этого медик проинформирует о том, каким образом следует контролировать состояние маленького пациента во время применения фотолампы.
Какие существуют фотолампы?
Существует несколько разновидностей облучателей для проведения фототерапии. Приборы различаются по некоторым показателям, среди которых самым главным является тип используемых ламп и свет, который они излучают. На сегодняшний день в устройстве для проведения фототерапии могут быть установлены светодиодные, галогеновые или люминесцентные лампы. Каждый вид лампы имеет свои особенности. Так, устройства с люминесцентными лампами обладают более высокой мощностью, галогеновые источники света отличаются более емким ресурсом эксплуатации. Приборы со светодиодными лампами, как правило, отличаются компактными размерами, потребляют меньше электрической энергии. Светодиодные лампы являются оптимальным выбором для проведения фототерапии в домашних условиях. Свет, излучаемый лампами, может быть синим, белым и сине-белым.
Вторым критерием, по которому различаются фотолампы, является их конструкция. Большинство приборов состоит из 3 частей.
Различают следующие конструктивные элементы фотоламп:
- плафон с лампами, количество которых зависит от модели и типа самих ламп;
- основание, которое выполняется в форме треноги или другой устойчивой конструкции;
- металлическая или пластиковая труба, которая соединяет между собой плафон и основание. Труба регулируется по высоте, что позволяет установить оборудование под оптимальным углом.
Для профессионального применения используется оборудование больших размеров в сравнении с фотолампами, которые предназначены для фототерапии в домашних условиях.
Параметры оборудования (мощность ламп и другие технические характеристики) также могут отличаться. Для профессионального применения (в лечебных учреждениях) применяется приборы с высокой мощностью, для использования в домашних условиях существуют менее мощные, но более экономичные агрегаты. Следует уточнить, что эксплуатационный ресурс ламп не является безграничным. Поэтому арендуя оборудование, следует проверять ресурс лампы, так как в случае если он отработан, фототерапия не принесет пользы.
Еще одним критерием, по которому различаются фотолампы, является их комплектация и наличие дополнительных опций. Так, существуют фототерапевтические облучатели, конструкция которых предполагает различные таймеры, для контроля температуры, времени сеанса и других факторов. Некоторые фотолампы поставляются в комплекте с очками для защиты глаз, кувезом (боксом) и другими деталями, которые облегчают эксплуатацию оборудования.
Как пользоваться фотолампой?
В случае если терапия светом проводится в стационаре, организацией условий для лечения занимается медицинский персонал. Когда лечение проводится дома, следует действовать согласно инструкции, которая прилагается к оборудованию. Также необходимо соблюдать рекомендации врача и ряд общих правил использования фототерапевтической установки.
Различают следующие общие правила применения фотолампы дома:
- перед началом сеанса поверхность ламп необходимо протереть сухой тряпкой, так как наличие пыли значительно снижает эффективность процедуры;
- ребенка следует раздеть, а на глаза и зону паха наложить защитные повязки;
- затем новорожденного следует уложить в кувез (или кроватку);
- фотолампу нужно подкатить к месту, где лежит ребенок, и поднять плафон на требуемую высоту;
- затем следует подсоединить установку к источнику питания и отрегулировать положение плафона с лампами под требуемым углом;
- на корпусе установки есть вентиляционное отверстие, и перед тем, как начинать сеанс, следует проверить, не прикрыто ли оно;
- потом нужно установить таймеры отсчета времени и повернуть тумблер (или нажать кнопку) в положение «включено».
«Светоняня» – это современный прибор для проведения фототерапии, который оснащен светодиодными лампами, излучающими синий свет. Оборудование чаще используется в стационарных отделениях, но может применяться и для лечения желтухи в домашних условиях. Фотолампа этой марки относится к фототерапевтическим облучателям последнего поколения. Благодаря продуманной конструкции и большому количеству дополнительных опций оборудование отличается продолжительной и безопасной эксплуатацией.
Конструктивные особенности прибора
В конструкцию прибора включено 364 светодиода, которые обладают длительным сроком службы. Несмотря на большое количество ламп, установка отличается небольшим весом и компактными параметрами, что облегчает ее эксплуатацию, транспортировку и хранение. «Светоняня» оснащена двумя плафонами (верхним и нижним), что обеспечивает равномерное распределение света. Конструкция прибора позволяет отсоединять верхний плафон от соединительной стойки и устанавливать его при необходимости сразу на крышку кувеза.
Различают следующие элементы, которые входят в комплектацию прибора «Светоняня»:
- пластиковый кувез;
- фланелевый конверт для ребенка с прозрачными вставками на спине и груди;
- электронный блок управления, который крепится на соединительной трубе;
- автономный датчик, который контролирует параметры освещения.
Установка обладает функцией звукового оповещения, и при окончании сеанса прибор издает сигнал. Стоимость оборудования зависит от комплектации. Так, цена новой «Светоняни», оснащенной только верхней лампой, варьирует в пределах 65 000 рублей. Если в комплектацию входит и нижняя лампа, агрегат стоит примерно 70 000 рублей. Стоимость прибора увеличивается до 80 000 рублей, если он приобретается совместно с кувезом.
Под воздействием солнечных лучей билирубин преобразовывается в жидкую форму и выводится из детского организма. Поэтому доктора рекомендуют проводить солнечные ванны новорожденным, у которых выявлена желтуха. Нужно уточнить, что пагубное воздействие на билирубин обеспечивает рассеянный свет, а не прямые солнечные лучи, которые к тому же могут спровоцировать ожог кожи. По этой причине во время проведения процедур кожу ребенка следует защищать от прямого воздействия солнца.
Принцип солнечной ванны заключается в обеспечении ребенку регулярного пребывания под солнечным светом. В теплое время года частично одетого или голого малыша следует выносить на балкон или другое место, куда проникает солнечный свет. Во время пребывания под солнцем ребенка нужно регулярно переворачивать с одной стороны на другую. Длительность процедуры должна варьировать от 10 до 15 минут. В день таких сеансов рекомендуется проводить от 3 до 4. Также в теплое время года следует совершать прогулки на свежем воздухе, открывая капюшон коляски (если он есть), чтобы обеспечить проникновение света.
В холодное время года солнечные ванны можно проводить в закрытом помещении, возле окна, так как действия света на билирубин распространяется и через стекло. В то же время, стеклянное препятствие снижает интенсивность светового воздействия, поэтому сеансы должны быть более продолжительными. Лучше всего переместить кроватку ребенка к окну и оставлять его в ней на протяжении всего светового дня.
Грудное вскармливание является основным методом борьбы с желтухой новорожденных. Поэтому по возможности следует не прекращать кормление грудным молоком даже в тех случаях, когда возникают определенные сложности (например, ребенок проходит фототерапию). До недавнего времени считалось, что в некоторых случаях грудное вскармливание способствует росту билирубина и многие специалисты настаивали на переводе ребенка на искусственное питание. Последние исследования в данной области опровергают эту версию и подтверждают тот факт, что новорожденный с желтухой должен получать грудное молоко в достаточном объеме.
Кормление при желтухе грудного молока
Желтуха грудного вскармливания – разновидность физиологической желтухи, при которой характерный оттенок кожи провоцирует материнское молоко. Конкретная причина такой реакции детского организма на сегодняшний день не установлена. Существует несколько теорий развития желтухи грудного вскармливания. Самым популярным предположением среди специалистов является версия о том, что некоторые жирные кислоты женского молока тормозят вывод билирубина, и он накапливается в организме ребенка.
Раньше считалось, что желтуха грудного молока является редким явлением и встречается только у 1 – 2 процентов новорожденных. Более новые наблюдения показывают, что такое состояние диагностируется у одной трети детей, находящихся на грудном вскармливании. Эта разновидность желтухи может продолжаться до трехмесячного возраста и после этого бесследно проходит. Она не сопровождается осложнениями, так как при желтухе материнского молока в организме накапливается нетоксичная форма билирубина.
Кормить ребенка грудным молоком или нет при желтухе грудного вскармливания – вопрос, который интересует многих матерей. Если раньше тактика лечения заключалась в переводе ребенка на искусственные смеси, то сегодня врачи рекомендуют продолжать кормить грудью.
В некоторых случаях грудное вскармливание прекращают на время (от 24 до 72 часов). За этот период количество билирубина в детском организме значительно снижается, после чего ребенка опять начинают кормить грудью. Во время остановки грудного кормления маленького пациента переводят на искусственные смеси. Женщине следует сцеживать грудное молоко, для того чтобы не возникли проблемы с его выработкой.
Как кормить ребенка молоком при желтухе?
В первую очередь, следует отметить, что грудное вскармливание должно быть начато как можно раньше. Значительное количество билирубина выводится с первым калом (меконием), а молозиво (молоко, которое вырабатывается после родов) обладает слабительным действием. Поэтому ребенка следует приложить к груди по возможности сразу после родов. Впоследствии новорожденного рекомендуется кормить 8 – 10 раз в сутки.
Кормящая мама должна контролировать, правильно ли ребенок сосет грудь, потому что в обратном случае малыш не получает необходимого количества питательных веществ. Эта рекомендация актуальна при желтухе, потому что иногда она провоцирует сонливость или слабость у детей, в результате чего они неправильно сосут грудь. Существует ряд признаков, по которым кормящая женщина может проверить эффективность сосания.
Различают следующие признаки некачественного сосания:
- ребенок плюется, капризничает во время еды;
- кроме звука глотания малыш издает и другие звуки;
- губы подвернуты внутрь;
- ребенок щелкает языком;
- после еды малыш обильно срыгивает.
Чтобы наладить процесс кормления, матери нужно обратиться к врачу, который порекомендует, каким образом можно улучшить аппетит ребенка. Также мать может помочь новорожденному, соблюдая некоторые правила при кормлении. Перед тем как начать кормить ребенка, если грудь слишком тугая, нужно провести сцеживание. Затем следует слегка сжать сосок пальцами и подать его малышу в рот. Если ребенок держит рот закрытым, можно провести соском по нижней губе, так его губы приоткроются и ввести сосок в рот будет легче. После того как ребенок возьмет грудь, нужно направить сосок по направлению к небу. Легкая стимуляция верхнего неба активизирует природный рефлекс глотания, и ребенок начнет сосать.
Определить, что ребенок хорошо и с аппетитом ест, можно по ряду признаков. Если малыш во время кормления не причмокивает, делает короткие паузы, во время которых слышно, что он глотает молоко, значит, он кушает хорошо. При эффективном сосании ребенок глубоко захватывает сосок и упирается подбородком в грудь.
Целесообразность лечения желтухи у новорожденных зависит от того, какая причина спровоцировала окрашивание кожных покровов в желтый цвет. Характерный оттенок может быть как следствием простого физиологического процесса, так и признаком серьезных патологий.
В первом случае, при физиологической желтухе, лечение сводится к организации правильного рациона ребенка и матери (если она кормит грудью). Также рекомендуется обеспечить регулярный контакт кожи ребенка с солнечным светом. Иногда новорожденному показана фототерапия.
Во втором случае, при патологической желтухе, новорожденный нуждается в своевременном и адекватном лечении. Характер терапии зависит от причины заболевания, особенностей и состояния ребенка. Как правило, детям назначается медикаментозное лечение в сочетании с фототерапией. При большой концентрации токсичного билирубина, маленькому пациенту может быть показано переливание крови. При механической желтухе, когда болезнь вызвана патологией внутренних органов, ребенку проводят операцию.
Самая большая опасность при данном заболевании у новорожденных заключается в том, что патологическая форма может быть принята за физиологическую желтуху. Основным отличием одного типа желтухи от другого, на который ориентируются родители, является время, в течение которого сохраняется желтушный оттенок. Физиологическая желтуха продолжается всего несколько дней, а патологическая – значительно дольше. Этот факт и помогает родителям вовремя обратиться к врачу. Но существует разновидность физиологической формы (желтуха грудного молока), которая продолжается достаточно долго. В таком случае родители могут принять симптомы опасного заболевания за проявления желтухи грудного вскармливания. Чтобы исключить такую вероятность, следует систематически сдавать анализы на билирубин, а также наблюдать за поведением новорожденного.
Одеяло от желтухи для новорожденных – это сравнительно новое изобретение, которое разработали 3 студента. Это приспособление позволяет проводить сеансы фототерапии в домашних условиях, так как отличается малым весом, компактными размерами и простым управлением.
Особенности одеяла для фототерапии
Внешне это устройство выглядит как матрас, к наружной поверхности которого пришит комбинезон по типу конверта. С технической точки зрения это приспособление представляет собой конструкцию из 3 частей. Первым элементом является лампа, излучающая свет. Поверх источника света установлено покрытие из специального полимерного материала. К полимеру пристрочен конверт, в который укладывается ребенок во время проведения фототерапии. Так как свет подается снизу, проводить сеансы можно без защитных повязок для глаз. Устройство также излучает тепло, что позволяет предупредить переохлаждение ребенка. Матрас устанавливается в детскую кроватку, а встроенные таймеры позволяют контролировать продолжительность сеанса. Используя одеяло фототерапии нет необходимости делать паузы для пеленания, так как менять пеленки или подгузники можно прямо на нем.
Наиболее распространенной в данном сегменте оборудования является система BiliBed, которую производит марка Medela. Вместо конверта в комплект входит мягкое одеяло, в которое можно заворачивать ребенка, если в помещении прохладно. Лампы, установленные в этом оборудовании необходимо менять после 1500 часов использования. Стоимость аренды системы BiliBed составляет примерно 1000 рублей за сутки.

Единственными средствами, которые могут применяться при желтухе, являются отвары, приготовленные из шиповника или кукурузных рыльцев. Поить ребенка такими напитками можно только после врачебной консультации. Также медик определит систему употребления и дозировку этих средств. Рекомендации доктора обязательны к соблюдению, так как бесконтрольное применение таких препаратов может ухудшить состояние новорожденного.
Организация правильного питания кормящей матери является важным условием лечения желтухи у новорожденного. Придерживаться специальной диеты должны матери детей как с патологической, так и физиологической желтухой. Женщина должна принимать в пищу продукты, которые легко усваиваются, чтобы снизить нагрузку на печень и другие органы пищеварения у ребенка. Также кормящей маме необходимо включать в рацион продукты, которые способствуют выработке качественного молока в достаточном объеме.
Существуют следующие правила диеты для мамы при желтухе у новорожденных:
- Калорийность ежедневного рациона должна составлять не менее 3500 калорий. Повышенная калорийность меню обусловлена тем, что женский организм затрачивает много энергии для выработки молока. При дефиците калорий может снизиться объем производимого молока, а недостаточное питание является фактором, который усугубляет течение желтухи.
- Прием алкоголя и употребление табачных изделий во время кормления не только тормозит выздоровление новорожденного, но и отрицательно сказывается на физическом и психическом развитии ребенка.
- Большое количество пряностей и/или специй в употребляемой пище меняет вкус молока, что может не понравиться ребенку. Также новорожденный может с меньшим аппетитом сосать или отказаться вовсе от молока, если женщина злоупотребляет продуктами, в которых много соли.
- Бобовые и все виды капусты провоцируют избыточное формирование газов и вздутие живота у ребенка. Это не только приостанавливает вывод билирубина, но и отрицательно сказывается на детском аппетите.
- Продукты быстрого приготовления, а также те, которые обладают неестественным цветом, вкусом или ароматом, содержат большое количество красителей, консервантов, ароматизаторов. Эти вещества увеличивают нагрузку на печень ребенка, что продлевает течение желтухи.
Меню женщины, которая кормит грудью новорожденного с желтухой, должно содержать свежие натуральные продукты. Рацион должен быть разнообразным и сбалансированным, для того чтобы ребенок получал все необходимые элементы.
Существуют следующие продукты, которые рекомендуются матерям новорожденных с желтухой:
- блюда из круп (кукурузной, овсяной, гречневой);
- мясо слабой жирности (курица, индейка, кролик);
- печеные или отварные овощи (тыква, кабачок, картофель);
- отварные фрукты или компоты из них (яблоки, белая черешня, груши);
- растительное масло (оливковое, подсолнечное);
- кисломолочные продукты (творог, йогурт, слабосоленый сыр).
Если у ребенка диагностирована физиологическая желтуха, такое состояние редко влечет за собой сильные осложнения. Некоторые дети могут становиться более капризными, пассивными, сонливыми. Также в ряде случаев маленькие пациенты теряют аппетит. Такое состояние усложняет терапию и уход за ребенком, но не приносит вреда, так как физиологическая желтуха быстро проходит.
Серьезными негативными последствиями может обернуться патологическая желтуха. Билирубин, который с течением болезни накапливается во внутренних органах и тканях, обладает высокой токсичностью и оказывает пагубное воздействие на жизненно важные системы организма.
Самым опасным осложнением патологической желтухи является билирубиновая энцефалопатия. При высокой концентрации токсичного билирубина большое количество этого вещества скапливается в клетках головного мозга. В результате этого нарушаются обменные процессы и клетки мозга не получают должного питания. Постепенно развивается поражение различных долей мозга, и функция этого органа начинает угасать.
Существуют следующие возможные последствия билирубиновой энцефалопатии:
- снижение слуха или глухота;
- эпилепсия;
- парезы (двигательные расстройства);
- детский церебральный паралич;
- вегето-сосудистая дистония;
- задержки психического развития, которые могут проявляться как сразу, так и в более зрелом возрасте.
Если ребенку не будет оказана своевременная и качественная врачебная помощь, билирубиновая энцефалопатия может привести к летальному исходу.
Чтобы вовремя отреагировать и предотвратить развитие серьезных осложнений желтухи, родителям следует следить за состоянием ребенка и при выявлении тревожных сигналов обращаться к врачу.
Существуют следующие признаки развития осложнений:
- цвет кожи приобретает зеленоватый оттенок;
- на коже появляются пятна по типу синяков;
- кал теряет цвет, а моча становится темной.
Заразна желтуха или нет, зависит от причины, которая спровоцировала окрашивание кожи новорожденного в желтый цвет. При физиологической желтухе вероятность заражения отсутствует, так как данное состояние врачи не относят к заболеваниям. В случае с патологической желтухой ситуация обстоит иначе. Шанс заразиться этой болезнью зависит от фактора, который ее спровоцировал. Передается желтуха в том случае, если причиной ее возникновения является инфекционный процесс, который может быть как бактериального, так и вирусного типа.
Различают следующие причины желтухи, которой можно заразиться от новорожденного:
- болезнь Боткина (гепатит А);
- другие разновидности вирусного гепатита;
- инфекционный мононуклеоз;
- желтая лихорадка (вид вирусной инфекции);
- лептоспироз (разновидность бактериальной инфекции).

К профилактическим мерам патологической желтухи новорожденных относятся:
- своевременное лечение инфекций у матери (в первую очередь, это инфекции, передающиеся половым путем);
- профилактика недоношенности – своевременная госпитализация беременных женщин с угрозой преждевременных родов;
- профилактика гемолитической болезни новорожденных.
Среди вышеперечисленных мер, наибольшее внимание заслуживает профилактика гемолитической болезни новорожденных. Это патология, которая развивается вследствие несовместимости матери и плода по резус-фактору или группы крови. Сопровождается она обширным разрушением эритроцитов крови ребенка, что приводит к росту концентрации токсичного билирубина и развитию анемии.
К мерам профилактики гемолитической болезни новорожденных относятся:
- планирование беременности;
- введение первородящим матерям антирезус-глобулиновой сыворотки;
- регулярный ультразвуковой мониторинг (УЗИ) за состоянием плода;
- не допускать перенашивания беременности;
- переливание крови ребенку при концентрации билирубина 400 микромоль на литр;
- определение титра антител в крови ребенка.
источник
