В первый год жизни ребенок развивается особенно активно. Поэтому необходим постоянный контроль специалистов. Вовремя выявленные проблемы имеют большой шанс на успешное исправление. 3 месяца — важный возраст. В это время врачи могут делать первые выводы о том, насколько малыш соответствует нормам, нет ли у него каких-либо скрытых заболеваний.
Если возникает вопрос, каких специалистов нужно проходить, то первым делом необходимо отправиться к педиатру. Именно он выдаст направления для посещения других врачей и назначит анализы.
Посещать педиатра следует ежемесячно, пока ребенку не исполнится год. После выписки из роддома врач сам приходит на дом, а уже начиная с 1 месяца нужно самостоятельно идти в поликлинику. На каждом осмотре обязательно измеряется рост малыша, его вес и окружность головы. Делают это для того, чтобы видеть развитие грудничка в динамике. Сравнение с другими детьми и таблицами норм не очень показательно. А вот значительно увеличившаяся за месяц голова может означать гидроцефалию. Чтобы исключить или подтвердить заболевание, врач назначит дополнительное обследование, например нейросонографию. Если педиатр отметит недостаточный набор веса у крохи, то он порекомендует маме пересмотреть диету или ввести докорм. Эти меры позволят избежать серьезных последствий.
Также врач осмотрит горло и послушает дыхание. Скорее всего, он спросит, закончились ли колики у малыша. Ведь именно к 3 месяцам работа желудочно-кишечного тракта чаще всего нормализуется. Если же нет, то специалист может посчитать нужным назначить анализ на дисбактериоз.
Кроме того, в этом возрасте нужно сдать общий анализ крови и мочи. Сбор материала для исследования может оказаться затруднительным. Удобнее всего это делать, используя специальные мочеприемники. Они продаются в аптеках и бывают для девочек или мальчиков, созданы с учетом их физиологических особенностей.
Если результат покажет, что ребенок здоров, то врач направит его на прививку АКДС. Именно в возрасте 3 месяцев, если нет никаких противопоказаний, проводят первый этап вакцинации от коклюша, дифтерии и столбняка. Также если малыш не был раньше привит от гепатита B, сейчас самое подходящее время это сделать. Конечно, мама имеет право отказаться от вакцинации. Но надо учитывать все риски, связанные с отсутствием у ребенка иммунитета к опасным заболеваниям.
И, конечно, при осмотре можно задать врачу все интересующие вопросы, связанные с развитием малыша и его здоровьем. Ведь когда речь идет о грудничках, любая мелочь может иметь значение.
Также в этом возрасте важно пройти еще одного специалиста — невролога. Он также измерит окружность головы, проверит состояние родничков. Если у врача возникнут какие-либо опасения, например, если темечко выбухает и пульсирует, то он назначит дополнительные обследования. Они нужны и в том случае, если ранее на нейросонографии были выявлены какие-то отклонения от нормы. Только в динамике получится сделать вывод о состоянии ребенка.
Для осмотров стоит взять с собой пеленку, на которую можно будет положить малыша. Так как поход в поликлинику может затянуться, то надо побеспокоиться о питании для крохи.
Невролог проверяет рефлексы, насколько они развиты к этому возрасту. Некоторые, такие как навык автоматической ходьбы, должны угаснуть к 3 месяцам. Также доктор оценит состояние мышц. У новорожденных мышцы постоянно находятся в тонусе. Постепенно они расслабляются, кулачки разжимаются. Если этого не происходит, то может понадобиться пройти один или несколько курсов профессионального массажа и лечебной гимнастики. Вовремя проведенные мероприятия позволят малышу правильно развиваться.
В 3 месяца нужно посетить ортопеда. Ведь ребенок быстро растет, и теперь могут проявиться патологии, не выявленные ранее. Врач проверит, насколько симметричны складочки у крохи, оценит, правильно ли формируется позвоночник, насколько свободно разводятся ножки и как развиты стопы. Это позволит вовремя выявить дисплазию тазобедренных суставов и предрасположенность к плоскостопию. Возможно, подозрение на дисплазию возникло раньше, во время прошлого осмотра. Тогда специалист мог назначить широкое пеленание или другие меры для исправления ситуации. Теперь он посмотрит, насколько они были эффективны и какие действия нужны дальше.
При осмотре доктор может отметить первые признаки рахита. Это серьезное заболевание, связанное с недостатком витамина D. Оно влияет на развитие костей и мышц ребенка. Врач должен назначить анализы. После результатов он примет решение, надо ли назначать прием этого элемента в лечебных дозах. Без подробного исследования увеличивать количество препарата рискованно, так как он плохо выводится из организма и опасен при передозировке.
Запомнить, каких врачей следует проходить в 3 месяца, очень просто. Обязательных — три: педиатр, невролог и ортопед. Но могут понадобиться осмотры у других узких специалистов. Особенно если до этого возникли подозрения о наличии какой-либо патологии.
Хирург при первом осмотре оценивает:
- насколько развито пупочное кольцо;
- нет ли заболеваний грудной клетки или живота;
- нет ли пупочной или паховой грыжи;
- опустились ли яички у мальчиков.
Если при посещении доктора в 1 месяц была выявлена одна из этих проблем, то он назначит повторный прием. Когда речь идет о пупочной грыже, то специалисту необходимо проверить эффективность рекомендованных им действий. В ситуациях, когда у мальчиков не опустилось перед рождением или вскоре после него одно или оба яичка, нужен постоянный контроль. Иногда не обойтись без операции, но ее сделают позже, ребенок должен быть постарше.
Возможно и посещение окулиста. Он проверяет глазное дно и реакцию зрачков на свет, смотрит состояние слезных каналов. Если они недостаточно развиты, то может быть рекомендован специальный массаж. Также врач может принять решение о необходимости их пробивания.
Еще один важный специалист — ЛОР. Он проверяет состояние ушей, горла и носа. Если у него возникли сомнения в остроте слуха малыша, то он может провести аудиологический скрининг. Этот метод позволяет выявить нарушения слуха в самом раннем возрасте. При подозрении на тугоухость доктор даст направление в сурдологический центр, который специализируется на подобных проблемах. Своевременная диагностика даст возможность начать реабилитацию, чтобы не допустить задержки в психическом и речевом развитии.
Обязанность родителей — следить за здоровьем своих детей. Поэтому нельзя игнорировать плановые осмотры врачей, чтобы не упустить ничего важного. В первую очередь надо прийти к педиатру. Он подскажет, каких еще специалистов следует посетить в 3 месяца или другом возрасте и какие анализы сдать.
источник
Вот уже исполнилось 3 месяца малышу, подошло время очередного осмотра в поликлинике у педиатра, невропатолога и ортопеда. В три месяца ребенку следует сделать три прививки и сдать анализы крови и мочи. А сам малыш продолжает развиваться и может уже многое, появился комплекс оживления, что так радует мамочку и папочку. Теперь обо всем этом подробнее.
В 3 месяца ребенок научился достаточно уверенно выполнять следующие действия:
— хорошо держать головку и поворачивать ее в разные стороны;
— лежа на животе опираться на предплечья и высоко поднимать головку;
— крепко упираться ногами, если держать его подмышки;
— радостно реагировать на голос мамы и папы;
— переворачиваться на бочок;
— «захватывать» рукой предмет, рассматривать его;
— «общаться», издавая различные звуки, как правило, «Х» и «К», а также в сочетание с «ы» «Хы», «Кы»;
— проявлять локальные реакции, которые выражаются в потирании руками места раздражения на коже лица, носа или ушей;
— выполнять согласованную работу мышц (малыш совершает велосипедные движения ногами);
— у ребенка учащаются движения, он смеется, взвизгивает, у него усиливается дыхание в ответ на общение с родителями или другими людьми, так называемый «комплекс оживления».
Как уже говорилось в статье про 2 месяца малышу, к 3 месяцам у ребенка формируется определенный режим дня. Где-то 8 часов ребенок спит днем, и 8-9 часов ночью.
В три месяца в стенах детской поликлиники плановый медицинский осмотр ребенка проводят следующие специалисты:
В первую очередь потребуется сдать анализы, такие как:
Результаты осмотра специалистов и анализов помогут определить общее состояние здоровья малыша. При наличии каких-либо отклонений от нормы очередная вакцинация проводиться не будет до полного выздоровления ребенка.
Первый раз невролог осматривал ребенка в возрасте одного месяца. Должное внимание врач уделяет осмотру головы, а именно тому, насколько увеличился ее размер за прошедшие месяцы. Нормой считается ее рост от 1,5 см до 2,5 см в месяц. При более интенсивном увеличении необходимо дополнительное исследование, так как это может быть вызвано повышенным внутричерепным давлением. Невропатолог проверяет наличие неврологической симптоматики у ребенка.
Если при первом осмотре были выявлены определенные патологии и назначено соответствующее лечение, то специалист оценит его результаты. Для их подтверждения малышу может быть проведено повторное УЗИ головного мозга. Если ребенок не полностью выздоровел, курс лечения продолжается. При отсутствии заболеваний врач дает рекомендации по вопросу вакцинации.
Следующий плановый осмотр у врача невролога состоится через девять месяцев, то есть, когда ребенку исполнится один год. В определенных ситуациях посещение может быть чаще, это зависит от присутствия у грудничка какой-либо неврологии.
Ортопед в 3 месяца осматривает ребенка второй раз. Как и на первом осмотре, его интересует состояние костно-мышечного аппарата малыша, и, главным образом, состояние тазобедренных суставов. Для профилактики дисплазии тазобедренных суставов ортопед может назначить массаж, кроме этого ношение памперса способствует разведению ножек. УЗИ тазобедренных суставов нужно провести как можно раньше, даже если нет явных симптомов отклонений. Для лечения дисплазии может понадобиться носить специальную конструкцию, которая фиксирует ножки малыша, поэтому чем раньше начать лечение, тем быстрее патология устранится и ребенок не будет ограничен в движение. Если лечение начато поздно, то могут быть проблемы с ползанием и ходьбой.
Ежемесячно педиатр осматривает ребенка, а именно:
— проводит измерения окружностей головы и грудной клетки;
— проверяет область прививки БЦЖ;
— дает оценку нервно-психическому развитию;
— делает необходимые назначения;
— оценивает результаты анализов крови и мочи.
Рассмотрим подробнее этапы медицинского осмотра:
1. Взвешивание. В течение месяца, в среднем, вес грудного ребенка должен увеличиться на 800 грамм.
2. Рост. С двух до трех месяцев рост увеличивается от 1,5 см до 3 см.
3. Окружности головы и грудной клетки. В норме они должны иметь одинаковый размер. При наличии в нем существенной разницы врач оценивает их по раздельности, предварительно ознакомившись с заключением врача невролога.
Если показатели проведенного исследования соответствуют норме, но окружность головы малыша значительно превышает окружность груди, то это результат дефицита веса. Больший размер окружности груди, чем окружность головы свидетельствует об избыточном весе. В обоих случаях необходимо корректировать питание ребенка. С нормами прибавки веса грудничка можно ознакомиться на нашем сайте, где они представлены в таблице.
4. Прививка БЦЖ. В возрасте три месяца на месте прививки образуется гнойничок или, если он уже прорвался, корочка. Врач внимательно осматривает место инъекции.
5. Оценка нервно-психического развития. Врач педиатр проверяет навыки и умения малыша, соответствующие его возрасту.
6. Назначения. Чаще всего, в профилактических целях, врач рекомендует продолжить прием витамина Д, доза которого составляет 500 МЕ (1 капля в день).
Общий анализ крови дает возможность раннего диагностирования анемии, которая характеризуется низким уровнем гемоглобина. Его нормой считаются показатели от 120 до 140 г/л, при более низких показателях ребенку будет назначено лечение. Если ребенок находится на грудном вскармливании, то матери могут быть назначены препараты железа. Повышение лейкоцитов и сои может свидетельствовать о воспалительном процессе.
Анализ мочи помогает выявить инфекционные заболевания мочеполовой системы (наличие белка, следов крови, бактерий недопустимо). При обнаружении патологий врач педиатр назначает дополнительные исследования. Если показатели анализов соответствуют норме, ребенок допускается к вакцинации.
По календарю плановых прививок, в три месяца жизни грудничка положены три вакцинации: АКДС, прививка от полиомиелита и против гемофильной инфекции. Все они выполняются в один день, только для инъекции выбираются разные места.
Это прививка против таких заболеваний как дифтерия, столбняк, коклюш. Вакцину вводят внутримышечно. Место ее введения может покраснеть, также возможно повышение температуры тела у ребенка до 38,5°. Это происходит в первый день после вакцинации, потом температура нормализуется.
Так как это первая вакцинация АКДС, то у некоторых детей может возникнуть аллергическая реакция, поэтому после прививки надо остаться в поликлинике где-то на 30 минут, если никаких реакций не будет можно идти домой.
Когда температура достигнет 38° нужно дать жаропонижающий лекарственный препарат или применить специальные свечи (парацетамол, ибупрофен). Врач-педиатр даст рекомендацию по применению и дозированию этих препаратов для снижения температуры тела.
Купать и гулять с ребенком после прививки АКДС нельзя в течение трех дней, так как все это время может держатся температура.
В 3 месяца ребенку проводится первая вакцинация от полиомиелита. Существует два способа вакцинации.
• Первый способ — вакцинация препаратом Имовакс Полио, выполняется подкожно или внутримышечно. Это иностранная вакцина и она предпочтительней, но не всегда бывает в поликлинике.
• Второй способ — оральная полиомиелитная вакцина. Малышу вводят капли в ротовую полость.
Побочных явлений вакцинация от полиомиелита практически не вызывает.
Первая вакцинация против гемофильной инфекции проводится внутримышечно в бедро или плечо, куда не делались еще инъекции.
На следующий день после прививок медицинская сестра детской поликлиники должна посетить ребенка на дому и проверить его реакцию на вакцины. При необходимости дать рекомендации.
Следующее посещение поликлиники запланировано на 4 месяца.
источник
В настоящее время медосмотр является делом добровольным. Однако мы рекомендуем вам планово посещать своего педиатра и других профильных врачей. Только после визитов к врачам вы будете знать подробности состояния своего крохи. Врачи расскажут соответствует ли развитие вашего чада возрастным нормам, дадут советы и рекомендации по развитию ребёнка и укреплению его здоровья.
Первое посещение врачей проходит в первый месяц жизни ребёнка. Посещение профильных специалистов назначают к 3 месяцу жизни грудничка. К этому возрасту основные органы и системы уже приобретают сформированный вид и должны функционировать в нормальном режиме.
По достижению 3-х месяцев ребёнка нужно показать педиатру. Он произведёт замеры ( рост, вес, окружность головы и грудной клетки) и даст направления к узким специалистам.
Каких врачей нужно пройти с трёхмесячным крохой?
- Хирург. Он при помощи пальпации осматривает все тело и оценивает развитие пупочного кольца. Выявляет наличие грыжи, заболеваний живота и грудной клетки. У мальчиков также осматриваются яички. При необходимости врач приглашает на повторный приём, предлагает лечение или другие процедуры, даёт рекомендации по укреплению и развитию мышц в домашних условиях.
- Ортопед. Он следит за развитием скелета грудничка и может выявить связанные с ним заболевания ( плоскостопие, косолапость, дисплазию тазобедренного сустава).
- Невролог. Специалист проверяет рефлексы детей, выявляет отклонения в развитии детской нервной системы. Он следит и за тонусом и родничком малышей.
- Окулист. В 3 месяца редко выявляются проблемы со зрением, однако специалист может дать советы по уходу за глазками и развитию зрения.
- ЛОР. Посещение данного специалиста не обязательно, вы можете записаться на приём, если вас тревожит состояние дочки или сына.
На 3 месяце жизни нужно сдать анализы крови и мочи, пройти ряд УЗИ. При помощи ультразвука исследуется сердце, головной мозг, внутренние органы брюшной полости и тазобедренные суставы.
Родители думают, что собрать мочу у новорожденного мальчика или девочки очень сложно. На самом деле это не так. В три месяца мамы чаще всего уже понимают, что ребёнок готовится к туалету. Нужно заранее приготовить баночку или полиэтиленовый пакет и подержать малыша над ними. Если вы не определяете желание ребёнка пописать, то нужно «посадить его на горшок» через пару минут после снятия подгузника. Смена температуры приводит к мочеиспусканию.
Самый простой способ – это использование мочеприёмника. Он крепится к телу грудничка, периодически проверяйте его наполненность. Когда там появится моча, отцепите приспособление и отнесите в поликлинику.
Как правило, анализы принимаются в первой половине дня. Если вы не успеваете сдать мочу до закрытия лаборатории, то можете оставить баночку с вечерней мочой в холодильнике до следующего утра. Пока в рационе малыша нет прикорма не важно, в какое время дня получена моча для анализа.
Сдача анализов крови нужна для определения общего состояния организма перед вакцинацией.
Для точного результата анализов необходимо сдавать кровь натощак. При грудном вскармливании возможно покормить кроху за 2 часа до сдачи крови.
Ложная информация о составе крови может произойти из-за нервного состояния малыша в момент забора крови. Постарайтесь попасть в лабораторию во время минимальных очередей. В очереди же нужно развлекать чадо, чтоб он не капризничал.
Многое зависит и от оперативности лаборанта, и её «легкой руки». Сегодня в многих аптеках продаются специальные приспособления «неболейки», чтобы ребёнок не чувствовал укола иголки.
Не следует сдавать кровь, если накануне ребёнку делали рентген или физиопроцедуры.
источник
Автор: Lady Venus · Опубликовано 21.06.2013 · Обновлено 28.08.2018
Зачем ребеночку сдавать анализы? Означают ли анализы новорожденных, что что-то идет не так? Для чего берут у новорожденного общий анализ крови? Какие и зачем анализы вообще нужно сдавать малышу? Есть ли в них необходимость и, как и когда нужно сдавать первые анализы ребенка?
Неотъемлемой частью медицинского обследования является лабораторная диагностика. Причины, по которым назначают анализы детей, разнообразны: уточнение диагноза, сбор информации об общем состоянии здоровья, профилактика инфекционных заболеваний у детей.
Во-первых, предупредить болезнь всегда легче, чем лечить ее потом. Во-вторых, лечение многих заболеваний напрямую зависит от своевременности диагностики. А достоверность результатов исследовательских проб, зависит во многом от умения родителей правильно собрать материал. Поэтому, давайте выясним какие и когда анализы малыша необходимо проводить, как это правильно делать?
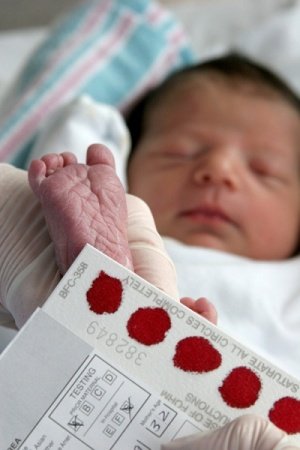
Кровь, взятую у малыша, наносят на специальный тест-бланк, направляемый впоследствии в лабораторию на исследование. О результатах такого анализа ребенка в роддоме извещают, только при обнаружении в крови маркера заболевания в течение 1 месяца.
На всякий случай у всех малышей, которые родились у мамочек с отрицательным резус-фактором крови, берут при рождении анализ крови в роддоме из пуповины, в целях предупреждения гемолитической болезни новорожденных и других заболеваний.
Иногда приходится брать анализ крови в роддоме из пальчика или даже из вены, но это в случае необходимости. Виной тому, желтушка новорожденных. Специалисты таким путем с большой точностью определяют, какая именно форма заболевания у ребенка. Нормальная, то есть физиологическая желтушка – довольно распространенное явление, в общем, ничем не угрожающее ребенку. Если у новорожденного желтуха оказывается ярко выраженной, и вызывает серьезные опасения у врачей, то приходится делать анализы ребенка в роддоме, забирая кровь из вены. Такие анализы новорожденных позволяют определить содержание и форму билирубина в крови и понять, насколько сложившаяся ситуация в действительности опасна.
Если анализы новорожденных на гипотиреоз и фенилкетонурию, сделанные еще в роддоме, дали положительный результат, после выписки из роддома вам сообщат о необходимости пройти дополнительные обследования, анализы ребенка в 1 месяц, и если потребуется, соответствующее лечение. Поскольку скрининг-тест, – это все же ориентировочный анализ, то, после получения информации о положительных результатах теста, врач-педиатр назначает более глубокое обследование малышу с подозрением на гипотиреоз, в частности: консультацию эндокринолога, дополнительные исследования абсолютно всех гормонов щитовидки, рентгенологическое исследование щитовидной железы, УЗИ щитовидки.
При подозрении у малыша на фенилкетонурию, после выписки из роддома делают дополнительные специальные анализы новорожденных, которые включают более точные методы выявления и определения количества аминокислоты фенилаланин и ее производных. Для этого проводят исследования, делая тесты крови и анализы мочи ребенка.
Если состояние здоровья малыша не вызывает каких-либо опасений ни у мамы, ни у врача, который производит патронаж, то следующие анализы новорожденных назначают только в 3 месяца, перед проведением профилактических прививок, для чего берут у новорожденного общий анализ крови и мочи.
Подобные анализы детей необходимы, чтобы контролировать состояние здоровья, не пропустить развитие заболевания и противопоказаний к вакцинации. Берут у новорожденного общий анализ крови из безымянного пальца. Для этого крайнюю фалангу протирают, смоченным в спирте ватным тампоном, и делают прокол кожи одноразовым скарификатором. Результаты анализа позволят оценить уровень гемоглобина, лейкоцитов, эритроцитов и прочих факторов крови.
Не следует пугаться, когда обнаружите, что показатели отличаются от «нормы», которая указанна на стандартном бланке. Дело в том, что состав крови новорожденного малыша качественно отличается от состава крови грудного ребеночка, а та, в свою очередь, отлична от крови деток постарше.
Общие анализы мочи ребенка исследуют по утренней моче, собранной в чистую сухую посуду с крышкой. Для проведения анализа потребуется минимум количество – 15-25 мл утренней мочи. Срок доставки материала исследования – не дольше 1,5 часов. Если длительное время хранить мочу, то разлагаются форменные элементы, она мутнеет и реакция изменяется а, следовательно, результаты искажаются и считать их достоверными нельзя.
Необходимость сдачи данного «рутинного» анализа мочи ребенка многих родителей ставит в тупик. В особенности родителей маленьких девочек. Поскольку собрать материал грудного ребеночка, не знакомого еще с горшком, не так-то просто. Вдвойне сложнее не пропустить первую утреннюю порцию мочи.
- 1. Не нужно откладывать на «завтра» сбор анализов, особенно продолжать в этом же духе еще нескольких недель кряду.
- 2. Не игнорируйте диеты малыша за 2-3 суток до сбора анализов.
- 3. Не пытайтесь самостоятельно «расшифровать» результаты анализов – сверять их с показателями, что отпечатаны в бланках неправильно, потому как у каждого ребенка в разном возрасте свои показатели.
Вариант, не из лучших. Если горшок у вас алюминиевый, то его, как минимум, необходимо перед сбором анализа мочи ребенка прокипятить. С пластмассовым горшком вообще беда, его не поможет очистить даже «туалетный утенок». Собранная моча, таким образом, даже в отлично отмытый горшок, покажет выше нормы количество лейкоцитов, а бактериальный посев и вовсе может повергнуть в шок.
Уже лучше. Но все зависит от ловкости родителей и сговорчивости крохи. Баночку с крышкой необходимо подготовить еще с вечера: помойте, обдайте кипятком и высушите ее. Сразу по пробуждению, подмойте ребеночка. Удобнее всего процедуру сбора мочи проводить в ванной. Стимулировать к мочеиспусканию может даже шум льющейся воды из крана. Также хорошо предложить ребенку попить чистой питьевой водички.
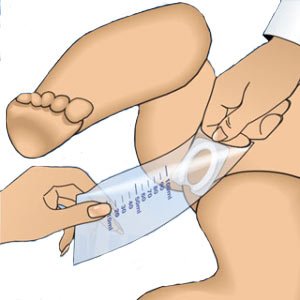
Наиболее современный способ, имеющий свои плюсы и минусы. Мочесборник – это полиэтиленовый пакетик с каплевидной формы отверстием и клеящим веществом, позволяющим прикрепить его куда нужно. Есть мочесборники, которые сразу после сбора мочи можно заклеивать и прямо в них транспортировать в лабораторию.
Не забудьте подмыть ребенка, прежде чем приклеивать пакетик к причинному месту. Для большего удобства рекомендуем надеть поверх памперс.
Но главное: не приклеивайте мочесборник «на ночь»! Во-первых, малыш за время ночного сна справляет нужду не однократно, и в пакет может попасть такая смесь, результат исследования которой может закончиться направлением на госпитализацию. Пока в больнице разберутся в необоснованности подозрений, малыша могут попросту залечить от несуществующих болезней. Во-вторых, у мочесборника есть недостаток – он может отклеиться. Кроме того, многие детки ухитряются сами отодрать пакетик, который им мешает.
Для посещения детского бассейна необходимо взять справку от педиатра, которою дают на основании общего состояния ребенка, результатов анализа малыша на яйца гельминтов и на энтеробиоз.
Такие анализы малыша проводятся по результатам исследования соскоба. Процедура специальной подготовки не требует, выполняется утром, до дефекации. Подмывать ребенка перед сдачей соскоба не следует. Уложите малыша на левый бок, согните в колене правую ногу и немного отведите ее вверх. Небольшим специальным шпателем или просто спичкой с ваткой, смоченной в глицерине, сделайте соскоб, аккуратно «потрите», о перианальные складки и нижний отдел прямой кишки. В материале на энтеробиоз, осмотренном под микроскопом на предметном стекле, яйца остриц в норме не обнаруживаются вовсе.
Для заключения об отсутствии или наличии яиц гельминтов (анализ «яйца глист», как этот анализ называют упрощенно) исследуют кал. Чтобы сдать анализы малыша за несколько дней до этого следует избегать приема активированного угля, слабительных и препаратов железа, не использовать ректальных свечей и не ставить клизм.
В день обследования утром соберите около 2 столовых ложечек кала малыша из трех различных мест испражнения. Для транспортировки рекомендуем использовать специальный одноразовый контейнер или просто чистую сухую стеклянную баночку с широким горлом. Время доставки анализа ребенка в лабораторию желательно должно быть минимальным. Тем не менее, допускается собирать кал вечером (но не больше чем за 8 часов до сдачи в лабораторию) и хранить его в холодильнике до утра.
К биохимическому исследованию необходимо тщательно готовиться, причем, не только малышу, но и мамочке. Анализ сдают натощак, но многим грудничкам не кушать по 8-12 часов просто не под силу. В связи с этим самым маленьким нужно не давать грудь, по меньшей мере, часа 3 до назначенного визита в клинику. Иногда в лабораториях требуют поить деток водичкой, чтобы венозная кровь стала более жидкой.
Что касается подготовка мамы – она сугубо психологическая. Ей могут разрешить присутствовать, а могут и не разрешить. Это стоит выяснить в клинике заранее – это внутренние правила. Маме, которая будет присутствовать, не лишним будет запастись валерьяночкой. Суметь попасть в венку на тоненькой ручонке или головке крохи даже опытная медсестра не с первого раза сможет.
Чтобы малыш успокоился, покормите и приласкайте его сразу по окончанию процедуры. Детки довольно быстро забывают обиды, когда мама рядом с ними.
Кал на дисбактериоз кишечника для микробиологического исследования собирают в стерильную посуду, закрывающуюся плотной крышкой (к примеру, в стеклянную банку, стерилизованную и высушенную). Шпатель для накладывания материала, также должен быть стерильным. Малыша необходимо подмыть и как-то уговорить пописать, для того, чтобы ни моча, ни выделения из половых органов крохи, не попали в сосуд. Хлопья, слизь или гной, которые могут присутствовать в каловых массах, наоборот, обязательно нужно включить в пробу.
Самые точные результаты анализа детей, – проведенные на материале, доставленном в течение 2 часов в лабораторию. В крайних случаях разрешается хранить материалы в холодильнике, но не дольше 4 часов до исследования.
Такую пробу проводят, при подозрениях на кровотечение у малыша какого-то отдела ЖКТ. Собирается материал так же, как на «яйца глист». Но подготовка отличается. За 3 дня «до» анализов необходимо исключить из еды: мясо, рыбу, печень и любые продукты, которые содержат железо (в том числе: яблоки, болгарский перец, белую фасоль, зеленый лук, шпинат), и овощи, которые окрашивают кал (к примеру, свеклу). Следует отказаться от чистки зубов, поскольку даже самое незначительное кровотечение из десен способно исказить результаты, сделав их недостоверными.
При подозрениях на инфекционные заболевания, а также при фарингите и тонзиллите проводят анализы по мазкам из носа, зева и носоглотки. Сбор мазков производят натощак, пить, полоскать рот водой или чистить зубы, перед процедурой нельзя. Она безболезненна для малышей, но крайне неприятна. Нужно широко открывать рот, в особенности при взятии мазка ребенка из носоглотки.
С малышами постарше можно договориться, попросив потерпеть. Но маленьких деток придется крепко держать силой, чтобы не дергались. Поскольку они могут причинить себе боль или толкнуть руки медсестры, а если тампон коснется случайно слизистой или языка, мазок придется делать еще раз, и так пока не получится.
Анализы мочи ребенка по Нечипоренко проводят, при выявлении отклонений от нормы в результатах клинического теста. Необходимо определить содержание эритроцитов и лейкоцитов, чтобы диагностировать воспалительные процессы мочевыводящей системы: пиелонефриты, циститы, скрытые гематурии и прочие.
Анализы мочи ребенка по Нечипоренко проводят по утренней моче. Прежде чем собирать анализ, тщательно подмойте половые органы ребенка и подготовьте стерильный сосуд. Собирать нужно «среднюю» порцию мочи, то есть собирают только мочу, которая идет в середине процесса мочеиспускания, а начальную и конец мочеиспускания пропускают.
Перед любым анализом малыша нужно:
- 1. проконсультироваться с доктором о правилах сбора материала и его доставки в лабораторию;
- 2. строго соблюдать требования по питанию и диете, если таковые имеются, перед сдачей анализов;
- 3. прекратить прием антибиотиков не позже, чем за 14 дней до взятия пробы либо предупредить педиатра и сотрудника лаборатории об их принятии (впрочем, предупредить стоит о любых принимаемых лекарствах);
- 4. подготовить емкость, в которую будете собирать материал (при исследованиях кала или мочи): стерильный контейнер, чистую банку с крышечкой или пластиковую упаковку;
- 5. воздержаться от проведения ребенку УЗИ и рентгена непосредственно перед анализами, а также любых физиотерапевтических процедур.
Еще немного о том, какие анализы нужно сдавать ребенку, и зачем:
источник
Такую информация, каких врачей проходят в 3 месяца ребенку необходимо знать каждому родителю, чтобы убедиться в том, что их ребенку не нужно какого-то лечения и он развивается согласно нормам. 3 месяца – это возраст, когда родителям кажется, что их малыш большой — и одновременно он еще младенец, который только недавно научился держать головку.
Для деток трехмесячного возраста происходит первый серьезный поход по поликлиникам. Когда дети достигают этого возраста, они вместе с родителями должны пройти многих докторов, чтобы оценить состояние и развитие.
В некоторых поликлиниках первый плановый осмотр деток проводится тогда, когда им исполняется всего один
месяц. Но это встречается крайне редко. Чаще все-таки обойти врачей нужно к
трем месяцам.
Это обязательная процедура и пренебрегать ей не стоит. Ходить на осмотры нужно, чтобы доктор оценил состояние малыша и дал рекомендации по уходу. Родители могут и не замечать, что ребенок заболел. Поставить диагноз и рассмотреть скрытые заболевания под силу только настоящему профессионалу. Нужно подготовить себя и малыша к этому осмотру. Если вы идете к докторам, где ребенка нужно раздевать догола, стоит надевать на него одежду, которую можно быстро снять. Если вам нужно будет отвлечь своего кроху, тогда стоит взять игрушки. Если хотите, чтобы ребенок вел себя спокойно на осмотре, то его стоит покормить.
Прием педиатра необходим, так как он заполняет таблицы развития ребенка, исходя из таких параметров как:
Некоторые доктора измеряют размер прививки, которую деткам ставили при рождении. Доктор смотрит горлышко у малыша, слушает его легкие. И если к этому возрасту уже появились зубки, то он смотрит, как они растут. Доктор спросит у вас, сколько раз в день мочится и какает малыш, как питается, нет ли колик.
В идеале поход к педиатру для 3-месячного малыша должен быть третьим по счету. До того, как ребенку не исполнится годик, посещать специалиста нужно раз в месяц. Каждая мамочка с волнением идет к доктору, ей интересно, на сколько поправился ее кроха и как он подрос.
Если у вас есть вопросы к педиатру, то нужно не стесняться их задавать. Можно спросить о рекомендациях по поводу питания. В завершении доктор должен дать направления к узким специалистам.
В три месяца нужно запастись терпением и записаться ко всем специалистам, предусмотренных планами.
В разных медицинских учреждениях список разный. Но в основном к трем месяцам нужно проходить следующих специалистов, согласно списку:
Теперь разберемся, что делает каждый специалист.
Один из важных докторов — это хирург, который осматривает ребенка для следующих целей:
- Оценить развитие пупочного кольца;
- Выявить заболевания грудной клетки и живота;
- Наличие грыжи;
- Если речь идет о мальчике, то доктор смотрит развитие его яичек.
Доктор осматривает ребенка, трогая все части его тела (пальпация). Если есть какие-то проблемы, то врач направит в областную поликлинику. Часты случаи, когда у новорожденного на ногах врезаются ноготки в кожу. Тогда нужно подрезать ноготок и ходить на перевязки к доктору.
Один из важных специалистов – это ортопед, иногда его иногда заменяет врач-хирург. Ортопед смотрит за тем, как развиты у ребенка стопы, ассиметричны ли складки. Ортопед может выявить такие заболевания как:
- Дисплазия ТБС;
- Косолапость;
- Плоскостопия;
- Вывих бедра;
- Неправильная осанка;
Доктор следит за развитием скелета малыша, что важно для крохи. Маме доктор задаст несколько вопросов о родах, предлежании ребенка.
Поход к неврологу обязателен, доктор следит за родничком малыша и тонусом его мышц. Врач проверяет рефлексы ребенка, смотрит, как он реагирует на то, или иное действие. Доктор может оценить психическое развитие крохи. Также невролог может выявить, есть ли у ребенка нарушения нервной системы, которые были получены еще в период беременности. На прием нужно обязательно принести выписку из родильного дома, где есть информация, которая поможет доктору оценить развитие ребенка.
Это были обязательные врачи,которых нужно пройти, когда ребенку исполнилось 3 месяца.
Редко, но все-таки в три месяца нужно проходить таких докторов как ЛОР и окулист. Окулист смотрит на то, как ребенок реагирует на свет, может выявить заболевания глазок. И рассказывает, как нужно ухаживать за глазами новорожденного, что важно для родителей.ЛОР может оценить заболевания таких органов:
То, что с ребенком нужно пройти перечень врачей – это еще не все. Малыш к трем месяцам должен сдать анализ крови и мочи. Для многих мамочек проблемой является собрать мочу новорожденного. На самом деле сделать это не сложно. Собрать мочу у грудничка можно тремя способами:
- С помощью мочеприемника;
- С помощью баночки;
- Благодаря полиэтиленовому пакету.
В этом возрасте ребенку нужно поставить прививки, в основном — это АКДС и гепатит В. Но стоит помнить, что перед тем как поставить прививки крохе, мама должна заполнить согласие. Или же отказ, если она не
желает прививать младенца.
И это еще не все, что ожидает кроху в три месяца. К этому возрасту с ребенком нужно пройти четыре УЗИ:
- Брюшной полости;
- Головного мозга;
- Сердца;
- Тазобедренных суставов.
Это очень длительная и ответственная процедура, которая позволяет выявить наличие дефектов в развитии ребенка. Это нужно пройти обязательно. К процедурам стоит подготовиться. С собой нужно иметь:
- Пеленку;
- Влажные салфетки, чтобы вытереть жидкость с тела крохи;
- Игрушки, чтобы отвлечь малыша;
- Направление;
- Полис.
В статье было рассмотрено, каких врачей проходят в 3 месяца и что они дают ребенку. Стоит
помнить, что залог здоровья малыша – это внимательные родители, которые соблюдаю все рекомендации и правила педиатров.
А вот что рассказывает Анна, каких врачей она проходила, когда ее сыну Тимуру исполнилось 3 мес.:
источник
Еще в роддоме у каждого новорожденного берут анализы крови, чтобы убедиться, что у малыша со здоровьем все в порядке. Но уже по прошествии трех месяцев крохе снова предстоит подобное испытание – необходимо опять пройти ту же самую процедуру, правда в несколько упрощенном варианте. Для чего это нужно? Какая информация требуется врачу? Сегодня расскажу, какие анализы мы с сыном сдавали на первом году жизни. Также, возможно, нашим читательницам будет полезна чисто практическая информация о том, как подготовиться к сдаче анализов грудничка.
В два месяца мы с Игорьком, как положено, пришли в поликлинику. Пока доктор осматривала сына и восхищалась, как «мы» хорошо кушаем и растем, медсестра строчила направления на анализы. «Зачем? − удивилась я, – у него же все в порядке». Оказывается, так нужно. 3 месяца – критический возраст. Именно в этот период есть риск развития анемии. Кроме того в этом возрасте карапузу предстоит делать прививки – АКДС и от полиомиелита. Перед этим необходимо удостовериться, что у ребенка нет патологий. Ведь прививки делают только полностью здоровым детям. Нужно узнать уровень гемоглобина в крови, а также содержание лейкоцитов, эритроцитов и прочих составляющих. Для этого берется общий анализ крови.
Кроме этого, необходимо сдать на анализ мочу. Анализ – тоже общий. Он даст информацию о том, в порядке ли почки и мочеполовая система ребенка. Обо всех отклонениях будет заметно по пониженным или пониженным показателям. Важен цвет жидкости, ее прозрачность, уровень pH, а также количество белка, сахара, содержание лейкоцитов и эритроцитов.
Итак, грудничок, при условии, что анализы, которые брались у него в роддоме, соответствуют норме, а также, если у педиатра нет «претензий» к его здоровью, сдает 2 анализа:
- общий анализ крови;
- и общий анализ мочи.
Направления на эти анализы выдаются обычно на втором посещении педиатра, когда ребенку исполняется 2 месяца. К трем месяцам результаты анализов должны быть уже у вас на руках, поэтому с походом в лабораторию затягивать не нужно.
Кровь у деток берется из безымянного пальца. Делается это с утра. В некоторых лабораториях специально для грудничков вместо острых металлических «перьев» предусмотрены специальные приборчики, с помощью которых кровь берется вообще без боли. Подобное приспособление можно поискать через Интернет. В аптеках оно редко бывает. Это на случай, если вы идете сдавать анализ в городскую лабораторию, а не в частную клинику, где оснащение обычно современное. Удивительно, но, когда мы пришли в лабораторию, ни один из грудничков, которых выносили мамочки из кабинета забора крови, не плакал. Как говорится, до чего техника дошла! Анализы можно сдавать без боли. В очереди голосили лишь карапузы постарше (трех-четырехлетки), которые уже понимали, что привели их сюда не для того, чтобы накормить мороженным. И уверения, что «это совсем не больно» на них не действовали. В общем, сдавать кровь с грудничком, как оказалось, даже проще, чем с подросшим ребенком. Мамы крошек волнуются больше, чем сами маленькие пациенты.
С кровью разобрались. Все оказалось не так страшно. А как быть с мочой? Такой маленький ребенок не может по просьбе мамы наполнить баночку нужным количеством жидкости. Педиатр сказала, что некоторые мамы пытаются выжать пеленку, но это – недопустимо, поскольку результаты анализа могут исказиться. Пеленка в данном случае выступает в роли фильтра, который задерживает часть веществ, содержащихся в лабораторном материале.
Но к счастью, сейчас не обязательно дежурить возле карапуза с баночкой и проявлять чудеса ловкости, чтобы в нужный момент подставить емкость и поймать достаточное количество жидкости. Как это проделывают мамы трехмесячных девочек, я вообще не представляю. Есть простое средство. Называется детским мочесборником. Это − прозрачный достаточно плотный пакетик, который с помощью клейкой полоски-ободка крепится прямо к причинному месту малыша. Когда ребеночек сделает свое дело, маме останется только перелить содержимое пакетика в стерильную баночку. Все до безобразия просто. Главное, соблюдать простые (а может, и не очень) правила:
- Перед тем, как приклеить мочесборник, необходимо подмыть малыша, чтобы лишние бактерии не попали в мочу. Это может исказить результат анализа и вызвать у врача подозрения на болезнь, которой у крохи нет и в помине. В этом случае придется пересдавать анализ.
- Второе: нельзя приклеивать мочесборник на ночь. Важно, чтобы лабораторный материал был свежим. Кроме того, «гремучая смесь», которая образуется в результате нескольких ночных мочеиспусканий, может дать шокирующий результат анализа. Пока доктор разберется, что дело в неправильном способе сбора анализа, карапуза могут уже начать пролечивать от какой-нибудь жуткой болезни.
- Лучше всего приклеить мочесборник прямо под памперс. Так он не отвалится, если кроха надумает повертеться.
- Мочеприемник необходимо крепить аккуратно, в соответствии с инструкцией на упаковке. Кожа малыша должна быть сухой. Иначе пакетик быстро отклеится, и собрать анализ не получится.
- И, конечно, не нужно откладывать сбор анализа на последние дни перед прививкой. Даже у опытных мамочек может не получиться собрать мочу у карапуза с первого раза. Лучше иметь хотя бы несколько дней в запасе.
И еще парочка общих правил для сбора анализа мочи:
- Жидкость должна быть свежей, утренней.
- Количество – минимум 30 мл.
- Баночка – стерильная. Если под рукой нет специальной емкости из аптеки, и вы решили использовать стеклянную тару, например, из-под детского питания, ее необходимо как следует прокипятить.
В год малыша снова ждет поход по врачам и те же самые анализы. Но к этому моменту вы уже будете подготовленной мамочкой и сможете пройти это испытание без труда и со знанием дела.
источник

В 3 месяца в поликлинике ребенка обязательно осматривает невролог, педиатр, ортопед.
Перед осмотром ребенка в 3 месяца нужно сдать анализы — общий анализ крови и мочи. Все это проводится: во первых — чтобы вовремя выявить у ребенка отклонения в состоянии здоровья, во вторых — решить можно сделать ему следующую прививку, или ее необходимо отложить и провести ребенку лечение.
Невролог в этом возрасте, как правило, осматривает ребенка во второй раз. Если в 1 месяц назначалось лечение, оценивается его результат, возможно потребуется повторить УЗИ головки или продолжить лечение,
даются рекомендации в отношении прививок. Если невролог считает, что ребенок здоров, то следующий обязательный осмотр у этого доктора для ребенка в 1 год, но такое бывает очень редко, обычно дети снова приглашаются к неврологу гораздо раньше — это уже для каждого ребенка индивидуально.
Ортопед в 3 месяца должен осмотреть ребенка во второй раз. Ортопед осматривает котно-мышечную систему ребенка. В первую очередь тазобедренные суставы. Если в первый раз не было результата УЗИ — теперь он должен быть. Если в первый раз было назначено лечение, теперь доктор оценит эффективность лечения.
На приеме у педиатра ребенка взвешивают — средняя прибавка в весе за месяц составляет 800г., измеряют (ребенок вырастает примерно на 3 см.) Измеряют окружность головы и груди: в 3 месяца головка и грудь должны иметь примерно одинаковую окружность. Если различия существенны — доктор оценивает отдельно рост головки и груди. Больше внимания заслуживает рост головы. Первые 3 месяца голова вырастает на 1,5-2 см ежемесячно. Если у ребенка головка растет значительно быстрее — нужно исключить повышение внутричерепного давления — этим занимается невролог. Если ребенок укладывается в эти показатели, но окружность головки у него больше, чем груди — скорее всего у него есть дефицит веса, потребуется коррекция питания, если грудь больше — возможно — вес избыточный.
Осматривается левое плечо у ребенка — оценивается прививка БЦЖ — в этом возрасте на плече, обычно, бывает гнойничок или корочка. Оценивается нервно-психическое развитие ребенка. Что должен уметь ребенок в этом возрасте читайте здесь. Ребенок осматривается доктором.
Затем оцениваются анализы. По анализу крови у детей в этом возрасте часто выявляется анемия (снижение уровня гемоглобина). Нормальные показатели гемоглобина для ребенка 120-140г/л. По анализу мочи возможно выявление инфекции мочевыводящих путей.
Из наиболее частых назначений педиатра можно отметить продолжение приема витамина Д3 в профилактической дозе 500МЕ ( 1 капля раствора) 1 раз в день. Витамин Д обычно назначается с 1 месяца до 1 года непрерывно в этой дозе.
Если все в порядке ребенок направляется на прививку. В этом возрасте делается 2 прививки: 1-от коклюша дифтерии и столбняка и 2-от полиомиелита. В поликлинике скорее всего для проведения первой прививки — окажется в наличии АКДС-вакцина для внутримышечного введения, на которую возможно повышение у температуры у ребенка и покраснение на месте укола. Повышение температуры до 38,5 считается нормальной реакцией на вакцину и описано в инструкции к ней. На случай повышения температуры — у мамы обязательно должно быть жаропонижающее средство, например, парацетамол. Если у 3 месячного ребенка повысилась температура выше 38,0 — необходимо дать ему 50 мг парацетамола (1/4 таб по 0,2г или 1/2 свечи по 0,1 г). Температура повышается в первые сутки после прививки. На 2-е сутки она нормализуется. Первые 30 минут после любой прививки рекомендуется провести в поликлинике (на случай аллергических реакций на вакцину). Прививка от полиомиелита возможна в 2х вариантах: имовакс полио ( внутримышечная или подкожная инъекция) или оральная полиомиелитная вакцина — (капли в рот). На полимиоелитную прививку реакций практически не отмечается. На следующие сутки после прививки к Вам домой зайдет участковая медсестра — проверить реакцию на прививку. В день прививки и на следующий день не рекомендуется купать ребенка и гулять с ним.
источник
В современном обществе практически ни один ребенок не обходится без наблюдения в детской поликлинике. И, начиная с самого рождения, дети сдают различные анализы. Медиками давно установлено, что именно благодаря анализам можно с точностью диагностировать общее состояние детского организма. Предлагаем ознакомиться с нормами основных анализов, которые сдают дети.
Впервые малыш сдает кровь на анализы в возрасте 3 месяцев. Для грудничков анализ крови является наиболее информативным, поэтому врачи настоятельно рекомендуют не пренебрегать им. Возраст 3 месяца считается критическим для детей. Именно в это время появляется риск развития такого заболевания, как анемия. Анализ крови позволяет выявить любую угрозу и вовремя устранить ее. В 3 месяца малыш получает прививки от полиомиелита и АСКД. Прививки проводятся только абсолютно здоровым детям, и это также позволяет определить общий анализ крови. Существует специальная норма анализа крови у детей. В крови исследуются следующие показатели:
- эритроциты. Их недостаток свидетельствует о малокровии у малыша;
- лейкоциты. Их избыток свидетельствует о наличии воспалительного процесса в организме;
- тромбоциты. Их недостаток говорит о плохой свертываемости крови;
- эозинофилы (разновидность лейкоцитов). Их избыток говорит о наличие глистов в организме и об аллергии;
- гемоглобин. Его недостаточность свидетельствует об анемии;
- СОЭ (скорость оседания эритроцитов). Высокая скорость говорит о воспалительном процессе в организме.
Ниже представлена таблица, в которой указана нормы показателей крови у детей.
| Показатель | 3 месяца | 1-6 лет | 6-12 лет |
|---|---|---|---|
| Эритроциты (х10 12 /л) | 3,3-4,1 | 3,6-4,7 | 3,6-5 |
| Гемоглобин (г/л) | 109-134 | 109-139 | 109-144 |
| Тромбоциты (х10 9 /л) | 179-399 | 159-389 | 159-379 |
| СОЭ (мм/ч) | 4-9 | 4-13 | 5-13 |
| Лейкоциты (х10 9 /л) | 7-12 | 5-12 | 4,7-8,9 |
| Эозинофилы (%) | 0,9-5,9 | 0,6-7,9 | 0,4-6,9 |
Только нормальные показатели анализа крови у детей говорят о том, что в организме все в порядке.
Кровь на сахар сдается исключительно натощак. При помощи этого анализа определяется раннее развитие сахарного диабета. Норма сахара в крови у детей составляет 3,3-5,5 ммоль/л. Если количество сахара в крови у детей отличается от нормы, это может указывать на риск развития сахарного диабета. В любой поликлинике кровь на сахар сдается вне очереди, потому что перед сдачей этого анализа на протяжении 8 часов нельзя есть и пить.
Биохимический анализ крови позволяет определить состояние практически всех внутренних органов ребенка. Нормы показателей биохимического анализа у детей:
- общий белок. Норма: 59-79 г/л. После 4 лет уровень белка снижается и составляет: 60-70 г/л. Низкий уровень белка свидетельствует о наличии воспалительных процессов в детском организме, а также, о заболеваниях печени. Высокий уровень белка говорит о заболеваниях крови;
- мочевина. Норма мочевины различна в зависимости от метода проведения анализа. Низкое содержание мочевины может свидетельствовать о заболеваниях почек;
- билирубин. Высокое содержание билирубина является признаком желтухи. Также, повышенный билирубин наблюдается при заболеваниях печени;
- кальций. Низкий уровень кальция свидетельствует о рахите и дистрофии.
Анализ кала у детей
Анализ кала у детей – это обязательная процедура перед поступлением в детский сад. Этот анализ проводится для выявления глистов и различных кишечных заболеваний. Вот как выглядят нормы анализа кала у детей:
- энтерококк. Норма: 106-107;
- бифидобактерии. Норма: не менее108;
- дрожжеподобные грибы. Норма: не более 104;
- общее количество кишечной палочки. Норма: 107-108;
- микробы рода протея. Норма: не более 104.
Количество таких показателей как патогенные микробы семейства кишечных, гемолитический стафилококк, гемолизирующая кишечная палочка, должно равняться нулю.
Анализ мочи у детей позволяет определить общее состояние почек и органов мочеполовой системы. В ходе анализа моча проверяется цвет мочи, количество лейкоцитов и эритроцитов, количество сахара и белков, прозрачность и реакция мочи на pH. Если все показатели анализа мочи у детей находятся в норме, это означает, что малыш здоров.
Существует еще ряд анализов, которые проводят детям: анализ крови на свертываемость, дополнительные анализы мочи и кала, анализ гормонов щитовидной железы и другие. 
Общие анализы проводятся, как правило, всем детям. Установленные нормы клинических анализов у детей позволяют выявить заболевание на ранней стадии и вовремя предотвратить его развитие. При помощи норм клинических анализов у детей можно максимально точно определить состояние внутренних органов ребенка.
источник
Число белых клеток крови имеет большое значение для выявления у ребенка разных заболеваний. Поэтому родителям стоит знать, сколько лейкоцитов должно быть у малышей в норме, что такое лейкоцитоз в крови у ребенка и почему число таких клеток может понижаться.
Лейкоцитами или белыми тельцами называется группа клеток крови, обеспечивающая защиту детского организма от разных внешних воздействий. В отличие от других кровяных клеток лейкоциты неоднородны и представлены разными видами:
- Нейтрофилы – самая многочисленная группа лейкоцитов с гранулами, особенностью которой является наличие форм на разной стадии созревания (юные, молодые, зрелые). Главной задачей таких клеток является борьба с бактериями, а на основе оценки соотношения форм нейтрофилов можно судить о наличии разных патологий.
- Эозинофилы представлены клетками, в которых тоже имеются гранулы. Такие лейкоциты призваны защищать детский организм от аллергенов, а также от паразитов и простейших.
- Базофилы менее многочисленны, чем другие лейкоциты с гранулами. Основной задачей таких клеток является выделение в кровь биогенных аминов, чтобы обеспечить определенные иммунные реакции.
- Лимфоциты – крупная группа лейкоцитов без гранул, необходимая для иммунных реакций. Такие клетки защищают ребенка от вирусных инфекций.
- Моноцитами называют вид лейкоцитов без гранул, способный поглощать бактерии, отмершие клетки и прочие вещества с целью их удаления из детского организма (они становятся макрофагами).
- Плазматические клетки – наименее многочисленная группа лейкоцитов, задачей которой является образование антител. Такие белые тельца в норме встречаются лишь у детей.
Число белых клеток крови может меняться в зависимости от:
- Возраста. Максимальное количество лейкоцитов в кровотоке наблюдается у новорожденного, а по мере роста малыша их число постепенно понижается. Именно поэтому для правильной интерпретации анализа крови важно знать возраст ребенка, ведь, скажем, результаты в 5 месяцев, в 2 года или в 3 года будут отличаться.
- Физической активности ребенка. После нагрузки, например, активной игры или бега, число лейкоцитов будет ненадолго возрастать. Также их повышение может быть условлено эмоциональным напряжением.
- Приема пищи. В течение несколько часов после него у ребенка будет диагностироваться лейкоцитоз.
- Наличия разных заболеваний. При одних патологиях число лейкоцитов возрастает (иногда в несколько раз), а при других – понижается.
Определение количества белых кровяных клеток происходит во время клинического анализа крови одновременно с подсчетом числа эритроцитов, тромбоцитов, определением уровня гемоглобина, СОЭ, гематокрита и других показателей. Кровь для такого анализа зачастую берут из пальца, но в некоторых случаях оценивается венозная кровь, а у новорожденного младенца забор крови может проводиться из пятки.
Отдельно определяется число разных видов лейкоцитов и отображается в процентном соотношении, которое называют лейкоцитарной формулой. Ее оценка помогает в диагностике конкретных заболеваний, ведь при одних болезнях будет увеличение нейтрофилов, при других появится больше эозинофилов, а некоторые заболевания характеризуются повышенным числом лимфоцитов. Однако в первую очередь врач будет оценивать общее число лейкоцитов, поэтому именно на его изменениях мы и остановимся.
Чтобы число лейкоцитов в результате анализа отвечало реальной картине, важно учитывать следующие моменты:
- Ребенок перед сдачей крови не должен есть минимум 8 часов, а если это грудничок, то перерыв от кормления до забора крови должен составлять минимум 2 часа.
- Нельзя разрешать ребенку перед сдачей анализа бегать. Лучше всего прийти в поликлинику заблаговременно и в течение 10-15 минут до забора крови посидеть спокойно в коридоре.
- Постарайтесь успокоить ребенка, чтобы он не переживал перед сдачей крови и не плакал, поскольку эмоциональные нагрузки сказываются на результатах.
- Не допускайте перепада температур, поэтому не стоит заходить в кабинет сдавать кровь сразу же после того, как вы пришли в поликлинику с улицы.
Число белых кровяных клеток в норме у детей разного возраста представлено такими показателями:
С 10 дня жизни до 1 месяца
У грудничка от 1 до 12 месяцев
В возрасте от 5 до 15 лет
У подростков старше 15 лет
Если в анализе крове определили много лейкоцитов и показатель превышает нормальный, такое состояние называют лейкоцитозом. Он бывает и при заболеваниях, и при воздействии некоторых внешних факторов, не представляющих опасности для детей. Также немаловажным для оценки лейкоцитоза является определение его выраженности, поскольку она напрямую связана с активностью патологического процесса.
В следующем видеоролике доктор Комаровский попытается дать ответ на вопрос, что означает повышение лейкоцитов в анализе крови.
Как уже отмечалось выше, большое количество лейкоцитов может наблюдаться при неопасных состояниях, например, после физической нагрузки, стресса, плача, испуга, горячей ванны или приема пищи. Патологический лейкоцитоз у детей диагностируют:
- При бактериальных инфекциях, например, при ангине или при пневмонии.
- После операций, к примеру, при аппендиците.
- При хроническом воспалительном процессе в организме ребенка, например, при артрите или воспалении кишечника.
- При вирусных инфекциях, к примеру, при гепатите, ОРВИ, краснухе, ВИЧ-инфекции и других.
- При аллергии.
- При грибковой инфекции, а также паразитарных инвазиях.
- При аутоиммунных заболеваниях.
- После травм либо при обширных ожогах.
- При онкологических патологиях.
- При гемолитической анемии или сильной кровопотере.
- После удаления селезенки.
- При поражении костного мозга разными факторами.
- После применения некоторых медикаментозных средств, например, гормональных или иммуностимулирующих.
У многих детей лейкоцитоз проявляется лихорадкой, сниженным аппетитом, слабостью, головокружениями, потливостью, усталостью, плохим сном, болезненностью в суставах и мышцах, уменьшением массы тела и другими симптомами, характерными для инфекционных болезней, отравлений, рака, хронических воспалительных заболеваний и прочих патологий, сопровождающихся высокими лейкоцитами.
При выявлении лейкоцитоза в анализе крови врач направит ребенка на дополнительные обследования, ведь такое состояние является признаком наличия в детском организме воспалительного процесса. Как только причина высоких лейкоцитов будет обнаружена, ребенку предпишут нужное лечение, а когда малыш поправится, уровень белых кровяных клеток нормализуется.
Если в бланке анализа крови отмечено, что лейкоцитов меньше, чем должно быть в этом возрасте, это называют лейкопенией. Данное состояние редко бывает у здоровых детей и зачастую свидетельствует о присутствии какого-то заболевания. Главной опасностью лейкопении является ослабление защитных сил детского организма, ведь лейкоцитов, способных бороться с вирусами, паразитами, аллергенами, бактериями и прочими вредоносными факторами, становится недостаточно.
Уменьшение количества белых кровяных телец наблюдают:
- При гиповитаминозе, истощении либо голодании.
- При бактериальных инфекциях.
- После отравления.
- Из-за приема некоторых лекарств, например, цитостатиков, антибиотиков, противосудорожных, стероидных гормонов и других препаратов.
- При вирусных инфекциях, например, при краснухе или ветряной оспе, особенно в период выздоровления.
- Вследствие поражений костного мозга облучением, медикаментами, генетической болезнью, опухолью, аутоиммунным заболеванием и другими факторами.
- При снижении давления крови.
- При опухолях, например, лейкозе.
- При системных болезнях, среди которых красная волчанка.
- При анафилактическом шоке.
- При гипотиреозе и сахарном диабете.
- При повышенной активности селезенки.
Никаких характерных признаков лейкопении нет, однако такое состояние грозит ребенку «присоединением» инфекции, которая будет проявляться лихорадкой, тахикардией, слабостью, увеличением лимфоузлов, головными болями и прочими симптомами.
При случайном выявлении лейкопении следует дополнительно обследовать ребенка. Если показатель уменьшен незначительно и это связано с гиповитаминозом, терапия ограничивается применением витаминных препаратов и коррекцией рациона. При обнаружении какого-то серьезного заболевания ребенку назначают подходящее лечение. В течение некоторого времени после выздоровления число лейкоцитов восстанавливается до возрастной нормы.
Посмотрев следующий видеоролик можно узнать больше о том, насколько важны лейкоциты в крови и чем чреваты отклонения от нормы.
источник
