Менингококковая инфекция носит спорадический характер, однако, несмотря на это, она является одной из самых опасных и непредсказуемых по молниеносности течения. 1/3 всех случаев составляют гипертоксические, молниеносные формы, которые часто заканчиваются смертью больного. Течение менингококковой инфекции зависит от ранней диагностики и адекватной стартовой терапии на всех этапах лечения. Диагностика менингококковой инфекции основана на эпидемиологических данных, данных, полученных в результате опроса больного, общеклинических и лабораторных методах исследования.
При помощи бактериоскопии можно обнаружить возбудитель и провести анализ клеточного состава ликвора. Бактериологическое исследование проводится для получения чистой культуры менингококков (Neisseria meningitidis). Серологический метод позволяет выявить бактериальные антигены и антитела в сыворотке крови.
Материалом для исследования являются слизь из носоглотки, спиномозговая жидкость (ликвор), кровь и гной, соскоб кожи из области геморрагических высыпаний.
Рис. 1. На фото тяжелая форма менингококкового сепсиса у детей.
- Менингококковый назофарингит протекает с небольшим лейкоцитозом и нормальной или слегка увеличенной СОЭ. При диагностике менингококкового назофарингита используются эпидемиологические и данные бактериологического обследования. На основании только клинических данных данное заболевание диагностировать чрезвычайно трудно.
- Генерализованные формы заболевания протекают с выраженным нейтрофильным лейкоцитозом и значительным сдвигом в формуле, из периферической крови исчезают эозинофилы, увеличивается СОЭ.
- Токсическая форма менингококцемии протекает с тромбоцитопенией и небольшой анемией. О сгущении крови в сосудистом русле говорит повышенный уровень гематокрита. Развившаяся лейкопения говорит о нарастании тяжелой интоксикации и является плохим прогностическим признаком. В крови падает уровень тромбоцитов, изменяется коагулограмма. Появляются признаки метаболического ацидоза и нарушения электролитного состава крови.
- Появление в моче следов белка, цилиндров и единичных эритроцитов говорит о токсическом поражении почек. Значительное увеличение белка, зернистых цилиндров и эритроцитов говорит о развитии острой почечной недостаточности.
При массовой гибели менингококков выделяются эндотоксины, воздействие которых на внутренние органы и системы организма определяют клиническую картину заболевания, тяжесть которого диктует применение определенного объема исследований.
Рис. 2. На фото менингококцемия у детей.
Исследование спинномозговой жидкости при диагностике менингита имеет решающее значение. Забор спинномозговой жидкости осуществляется при люмбальной пункции.
- При явлениях менингизма клеточный состав спинномозговой жидкости остается нормальным, отмечается ее незначительное повышенное давление.
- В первые часы заболевания (фаза серозного воспаления) ликвор остается прозрачным, отмечается небольшое повышение клеточных элементов (до 50 — 200 клеток) с преобладанием лимфоцитов. Антибиотикотерапия в этот период всегда дает положительный эффект.
- К концу первых суток серозное воспаление переходит в гнойное. Спиномозговая жидкость становится мутной. Цитоз достигает высоких цифр (несколько тысяч в 1 мм 3) . До 90% его клеточного состава составляют нейтрофиллы. Содержание белка невысокое. Показатель уровня сахара умеренно снижен. Уровень глобулинов в ликворе значительно повышен (реакция Нонне-Апельта резко положительная).
Спиномозговая жидкость подлежит общеклиническому, бактериологическому и биохимическому исследованию, для чего готовится 3 пробирки. Ликвор в 4-й пробирке остается в отделении. За ним устанавливается наблюдение на предмет образования пленки, характерной для туберкулезного менингита.
Рис. 3. На фото слева вид ликвора при гнойном менингите. На фото справа менингококки из спинномозговой жидкости (бактериоскопия) больного менингитом.
При генерализованных формах менингококковой инфекции исследуется кислотно-основное состояние и электролиты плазмы крови. При менингококковом сепсисе контролируются показатели свертывающей системы крови и проводятся почечные тесты.
Анализ на туберкулез методом прямой бактериоскопии является наиболее простым и быстрым способом обнаружения микобактерий в исследуемом материале. Выявить наличие возбудителя можно в течение одного часа. Данная методика используется для экспресс диагностики.
Для бактериоскопического исследования применяется мазок, взятый из носоглотки, толстая капля крови и ликвор. Мазки окрашиваются по Граму или обрабатываются метиленовым синим.
Менингококки представляют собой диплококки (сдвоенные кокки бобовидной формы) размером от 0,6 до 0,8 мкм. При окрашивании по Граму приобретают розовую окраску (грамотрицательные). Располагаются внутри и внеклеточно.
- Мазок из носоглотки берется натощак специальным стерильным тампоном, укрепленным на алюминиевой проволоке.
- При приготовлении мазков из спинномозговой жидкости обращают внимание на внешний вид биологического материала. При гнойном характере ликвора мазки готовятся из осадка, который получают при центрифугировании материала.
- Кровь для бактериоскопического исследования берется при ее заборе из вены. Далее готовится препарат толстой капли, который окрашивается метиленовым синим.
Рис. 4. На фото Neisseria meningitidis (вид под микроскопом). Окраска по Граму.
Рис. 5. Приготовление мазков толстой капли. В препарате (фото справа) видны менингококки, окрашенные в темно-синий цвет (окраска метиленовым синим).
Рис. 6. Менингококки в цитоплазме нейтрофильного лейкоцита у больного тяжелой генерализованной формой менингококковой инфекции.
Анализ на менингококк методом посева биологического материала (культуральный метод) более чувствителен, чем бактериоскопия. Для исследования используются мазки носоглоточной слизи, кровь, плевральная жидкость и ликвор. Ответ врач получает через 4 суток.
Менингококки хорошо растут на средах, которые содержат нативный белок (сыворотка и кровь, асцитическая жидкость, яичный белок). Оптимальная температура роста 38-36 ° С. На простых средах микробы не растут. Neisseria meningitidis являются аэробами (живут и развиваются только в присутствии кислорода). Для получения чистой культуры в питательные среды добавляют антибиотики, которые подавляют рост сопутствующей микрофлоры. После получения роста колоний менингококков проводится тест на чувствительность к антибиотикам.
Рис. 7. Neisseria meningitidis при росте на сывороточном агаре. Колонии менингококков слегка выпуклые, полупрозрачные, с гладкой поверхностью и ровными краями, в проходящем свете имеют голубоватый оттенок.
Серологические исследования используются для выявления антител в организме человека, вырабатываемых против антигенов менингококков. Данная методика используется для ретроспективной диагностики и применяется с интервалом от 7 до 12 дней. С целью обнаружения антигенов возбудителя используются реакции агглютинации.
В последнее время для выявления специфических антител в крови больного или спинномозговой жидкости стали применяться экспресс-методики:
- методика иммунофлюоресценции,
- реакция энзиммеченых антител,
- реакция преципитации в геле,
- иммуноэлектрофорез с групповыми преципитирующими антисыворотками,
- методика встречного иммуноэлектрофореза (ВИЭФ),
- иммуноферментный анализ (ИФА),
- радиоиммунологические методы.
к содержанию ↑
Диагностика коклюша с применением ПЦР (полимеразной цепной реакции) является самой перспективной методикой в современных условиях. Высокая чувствительность теста позволяет выявлять ДНК бактерий, даже если в исследуемом материале их несколько десятков и даже единиц. Данный метод является высокоспецифичным. Его особая ценность заключается в том, что выявление менингококков в биологическом материале становится возможным, когда другие методы исследования дают отрицательный результат.
Рис. 8. Методика ПЦР является высокоспецифичной и позволяет выявлять ДНК бактерий, даже если их в исследуемом материале несколько десятков и даже единиц.
Из дополнительных методов исследования применяются электрокардиограмма (ЭКГ), фонокардиография (ФКГ), электроэнцефалограмма (ЭЭГ), компьютерная томография головного мозга (КТ), нейросонография (НСГ), цветовое доплеровское картирование и др.
При необходимости к обследованию больных привлекаются врачи разных специальностей — окулисты, отоларингологи, невропатологи.
Рис. 9. Электроэнцефалограмма позволяет выявлять структурные изменения в головном мозге.
Рис. 10. Компьютерная томография головного мозга позволяет выявлять наличие гематом, гидроцефалию и другие объемные поражения, локализующихся в головном мозге.
Рис. 11. Электрокардиограмма позволяет исследовать и регистрировать электрические поля, образующиеся при работе сердца.
Рис. 12. Нейросонография (ультразвуковое исследование) используется для исследования у детей в возрасте до 1-го года структур полости черепа.
- Менингококковый менингит следует дифференцировать с менингитами, вызванными стафилококками, стрептококками, клебсиеллами, синегнойной и гемофильной палочками, грибами, тяжелой формой дизентерии, сальменеллеза и брюшного тифа.
- Менингококцемию, протекающую с сыпью, следует отличать от краснухи, кори, скарлатины, иерсиниоза, геморрагических васкулитов, тромбопенических состояний и сепсиса.
- Менингококковую инфекцию, протекающую с поражением центральной нервной системы, следует дифференцировать от острых респираторных вирусных инфекций, в том числе гриппа, протекающих с явлениями поражения головного мозга и его оболочек.
Рис. 13. На фото менингококцемия у взрослого.
Ранняя диагностика менингококковой инфекции и своевременно начатое лечение обеспечивает благоприятный исход заболевания.
источник
Ф.С. Харламова, профессор кафедры инфекционных болезней у детей ГОУ ВПО «Российский государственный медицинский университет» Росздрава, д-р мед. наук
Среди инфекционных болезней одной из опасных для жизни и непредсказуемых по молниеносности течения является менингококковая инфекция (МИ). Актуальность проблемы заключается в том, что при возникновении МИ требуется особый подход к организации диагностики и оказания скорой и неотложной медицинской помощи, ввиду того, что генерализованные формы МИ (наиболее часто встречающиеся в детском возрасте) при поздно начатом лечении могут приводить к смертельным исходам.
Для отечественных педиатров проблема МИ имеет особо значение, так как уровень заболеваемости среди детей всегда превышает таковую у взрослых в несколько раз, достигая 8–11 случаев на 100 тыс. населения. Более 50% от общего числа заболевших составляют дети до 5 лет (табл.1) [1]. Именно у детей высока частота развития генерализованных форм МИ. В значительной степени риск летального исхода при МИ зависит от возраста ребенка: чем он младше, тем выше вероятность неблагоприятного исхода. До 75% от числа умерших при МИ составляют дети до 2 лет, при этом доля детей первого года жизни достигает 40% (табл.2) [1].
Таблица 1
Возрастное распределение заболевших 2002–2004 годы
n=4972 (36 регионов РФ)
| 1–11 мес. | 1 г. | 2–4 г. | 5–9 л. | 10–14 л. | 15–19 л. | 20–24 л. | 25–44 л. | 45–64 л. | 65 л. + | Всего | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2002 | 0,13 | 18,8 | 12,4 | 16,9 | 10,1 | 10,4 | 9,3 | 4,8 | 8,4 | 6,9 | 1,8 | 100 |
| 2003 | – | 23,5 | 11,9 | 15,2 | 9,7 | 8,3 | 8,2 | 3,8 | 8,4 | 8,6 | 2,5 | 100 |
| 2004 | 0,2 | 1,3 | 13,2 | 15,8 | 8,13 | 5,4 | 10,4 | 4,6 | 9,8 | 8,7 | 2,4 | 100 |
| Всего | 0,1 | 21,5 | 2,4 | 15,9 | 9,3 | 8,0 | 9,2 | 4,3 | 8,8 | 8,1 | 2,3 | 100 |
Таблица 2
Возрастное распределение летальных случаев 2002–2004 годы
n=582 (36 регионов РФ)
| 1–11 мес. | 1 г. | 2–4 г. | 5–9 л. | 10–14 л. | 15–19 л. | 20–24 л. | 25–44 л. | 45–64 л. | 65 л. + | Всего | ||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2002 | 0,6 | 28,4 | 12,3 | 16,7 | 0,7 | 3,7 | 4,9 | 1,9 | 7,4 | 14,2 | 6,2 | 100 |
| 2003 | – | 30,4 | 12,1 | 9,2 | 3,8 | 4,6 | 5,4 | 0,4 | 10,4 | 18,3 | 5,4 | 100 |
| 2004 | 0,6 | 26,1 | 17,8 | 12,2 | 3,9 | 1,7 | 5 | 1,1 | 11,1 | 14,4 | 6,1 | 100 |
| Всего | 0,3 | 28,5 | 13,9 | 12,2 | 3,8 | 3,4 | 5,2 | 1,0 | 9,8 | 16,0 | 5,8 | 100 |
Эпидемиология
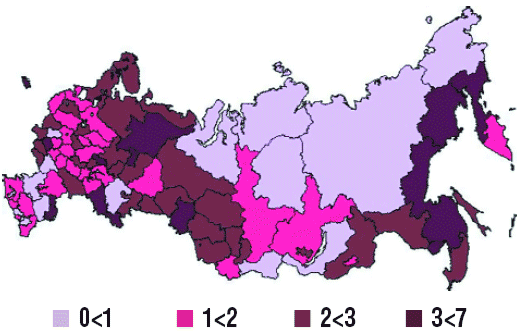
С 1962 года в ряде стран Европы и Азии, Канаде и США, а с 1968 года – и в нашей стране отмечается подъем заболеваемости МИ. Данные анализа глобальной эпидобстановки в 2005 году свидетельствуют о том, что в странах субсахарной Африки показатели заболеваемости МИ в целом колеблются от 100 до 800 случаев на 100 тыс. населения, а летальности – до 14%; предоминирует серогруппа менингококка А. На Европейском континенте наиболее высокий уровень заболеваемости МИ регистрировался в Исландии и Ирландии – 5–6,6 случаев на 100 тыс. населения, где предоминирует серогруппа В. А в странах Океании (Новая Зеландия) показатель заболеваемости МИ составил в этот период 14,5 случаев на 100 тыс. населения. В России с 1999 года в Астраханской, Пермской, Челябинской, Кемеровской, Новосибирской, Омской областях, в Хабаровском крае произошел значительный прирост МИ – на 22–40% – и составил 8,2 случая на 100 тыс. населения. В целом в 40 регионах страны в последние годы наблюдается снижение показателей заболеваемости этой инфекцией (рис. 1) [2, 3]. В общей серогрупповой характеристике по стране преобладают менингококки серогруппы А.
Рисунок 1
Территориальное распространение заболеваемости 2005 год.
n=2771 на 100000 населения
МИ характеризуется периодичностью – интервалы между отдельными подъемами заболеваемости составляют от 4 до 12–15 лет. Рост заболеваемости в эти периоды регистрируется в основном среди городского населения за счет скученности в транспорте и помещениях в холодное время года. Наиболее доказательна связь периодичности МИ с эпидемическими подъемами ОРВИ и гриппа с пиком в зимне-весенний период года.
Заболевают преимущественно дети и лица молодого возраста, чаще в закрытых коллективах.
Особенностью клинических форм МИ последних лет, в сравнении с прежними годами, является снижение частоты смешанных форм и менингококцемии без проявлений менингита на фоне увеличения частоты менингита, что, вероятно, является причиной диагностических ошибок. Об этом свидетельствуют данные НИИ детских инфекций (г. Санкт Петербург) и Морозовской детской клинической больницы (г. Москва) [7]. Так, в НИИ детских инфекций при менингите менингококковой этиологии в 83,2% случаев первично диагностировали ОРВИ. По данным Морозовской детской клинической больницы, в 2002–2004 годах диагноз «менингит» был поставлен только в 5 случаях из 31, первично диагностировали ОРВИ, острый аппендицит, менингококцемию без менингита, кому неясной этиологии, капилляротоксикоз, закрытую черепно-мозговую травму, тромбоцитопеническую пурпуру, острый гломерулонефрит, пневмонию и др. Другой особенностью последних лет является регистрация случаев заболевания МИ в течение года примерно с равной частотой, без четкой сезонности.
Источником распространения инфекции являются менингококконосители, больные назофарингитом и генерализованными формами инфекции. Путь передачи – воздушно-капельный, контактно бытовой. Входными воротами для инфекции служит слизистая оболочка верхних дыхательных путей.
Группой риска по развитию септических и гипертоксических форм МИ являются дети раннего возраста.
Установлена генетическая предрасположенность к заболеванию МИ и ее рецидивов у лиц, имеющих HLA антигены В12, В16, дефицит факторов комплемента С2–С8, пропердина, IgG2 и IgM [Самуэльс М., 1997]. Популяционная устойчивость к МИ, по мнению ряда исследователей, связана с локусом HLA–A1 антигена гистосовместимости.
МИ является типичным антропонозом. Возбудитель – Neisseria meningitidis, грам-отрицательный диплококк, вырабатывающий экзо-и эндотоксин, который очень неустойчив во внешней среде.
Выделяют более 13 серотипов менингококка, при этом иммунитет – типоспецифический. По капсульным полисахаридам бактерии разделяют на серологические группы А, В, С, D43, D44, X, Y, Z, 29Е, W-135. По антигенам в мембранных протеинах различают более 20 серотипов и субтипов менингококка. По иммунотипам липополисахарида – более 11 иммунотипов. Доказана способность менингококков образовывать L-формы, которые вероятно могут обусловливать затяжные варианты менингита.
В развитии МИ ведущую роль играют три фактора: возбудитель, его эндотоксин и аллергизирующая субстанция. В месте входных ворот чаще всего не возникают воспалительные изменения, но при этом менингококк вегетирует, возникает менингококконосительство. Лишь в 10–15% случаев при снижении резистентности организма возможно развитие воспалительного процесса в носоглотке в виде менингококкового назофарингита. Если менингококки преодолевают местные защитные барьеры, распространение их происходит по лимфатическим путям в кровь. Менингококки в виде бактериальных эмболов заносятся в различные органы и ткани. В тех случаях, когда преодолевается гемато-энцефалический барьер, развивается гнойный менингит или менингоэнцефалит. При этом возможно проникновение возбудителя в оболочки мозга, минуя гематогенное распространение – через решетчатую кость по лимфатическим путям и влагалищам нервных волокон. Такой вариант возможен в случаях дефекта решетчатой кости или черепно-мозговой травмы. Сверхострый менингококковый сепсис развивается в результате массовой бактериемии и эндотоксинемии. При массовом распаде менингококков высвобождаемый эндотоксин воздействует на эндотелий сосудов и мембраны клеток крови, приводя к расстройству микроциркуляции [8]. В результате генерализованного повреждения эндотелия сосудов происходит закрытие дефектов тромбоцитами, агрегация которых провоцирует высвобождение тромбоксана и угнетение синтеза простациклина. Нарушаются реологические свойства крови: происходит агрегация форменных элементов, на которых фиксируется фибрин. Кроме того, важное значение имеет воздействие липида А эндотоксина на моноциты макрофаги, которые активизируясь выбрасывают ФНО-α – первичный медиатор токсических эффектов при токсическом шоке. Кроме него, в развитии септического шока колоссальную роль играют оксид азота, простагландины, факторы комплемента, гистамин, лейкотриены, фактор активации тромбоцитов и ИЛ-1, 2, 6, 8. Высвобождается избыточное количество биологически активных веществ (катехоламины, серотонин, гистамин), активизируются системы фактора Хагемана, калликреин-кининовая, свертывающая и в последующем фибринолитическая. Из печени мощно выбрасываются протромбин, калликреин и др., что в конечном счете приводит к гиперкоагуляции с образованием большого количества бактериальных тромбов в мелких сосудах (тромбогеморрагический синдром с бактериальной эмболией).
Утилизация факторов свертывающей системы приводит к коагулопатии потребления – гипокоагуляции, в результате которой возникают массивные кровоизлияния в ткани и различные органы. Чрезмерная активация плазминовой системы калликреином проводит к неуправляемой кровоточивости (симптом «кровавых слез»). Смена гипер- на гипокоагуляцию при сверхостром менингококковом сепсисе может происходить в считанные часы. Под воздействием калликреина чрезмерно образуется брадикинин, при этом системно расширяются сосуды и падает АД; компенсаторно активизируется ренин-ангиотензиновая система, что ведет к образованию самого сильного вазопрессора организма – ангиотензина-2, который совместно с катехоламинами приводит к спазму мелких артерий, централизации кровообращения, нарушению микроциркуляции. Помимо прямого действия эндотоксина, цитокинов, метаболического ацидоза и уменьшения коронарного кровотока, одной из причин нарушения функции миокарда при токсическом шоке является миокардиоугнетающий фактор (МУФ), при достижении критического уровня которого возникает дилятация левого желудочка и максимальное снижение фракции изгнания (ФИ).
Таким образом, септический шок при МИ имеет одновременно признаки гиповолемического (недостаток объема крови), распределительного (нарушение сосудистого тонуса) и кардиогенного (недостаточность сердечного выброса) шока. Существует стадийность в его развитии.
- Фаза «теплой нормотонии». Начальные проявления шока сопровождаются гипердинамическим режимом кровообращения в сочетании с вазодилятацией периферических сосудов, когда под воздействием эндотоксина увеличивается сердечный выброс, в том числе при накоплении цитокинов, резко уменьшается сосудистый тонус. Развивается относительная гиповолемия, в ответ на которую развивается гиперкатехолемия, приводящая к вазоконстрикции.
- Фаза «теплой гипотонии». Обусловлена сосудистым спазмом, гипоксией и ацидозом, при которых снижается сердечный выброс и усиливается относительная гиповолемия.
- Фаза «холодной гипотонии». Сопровождается потребностью ауторегуляции сосудов сохранить производительность сердца на достаточном уровне ценой периферической вазоконстрикции, ведущей к синдрому малого выброса, гипоперфузии и артериальной гипотензии.
- Фаза декомпенсации. АД не реагирует на увеличение ОЦК, тканевая перфузия неадекватна.
Клинические проявления
МИ представлена разнообразными клиническими формами – от локализованных (назофарингита и менингококконосительства) до генерализованных, среди которых – молниеносные, крайне тяжелые, чаще приводящие к летальному исходу в течение нескольких часов.
Диагностировать менингококковый назофарингит на основании клинической картины, без указания на соответствующий эпиданамнез, затруднительно. До 80% всех форм МИ составляет менингококковый назофарингит. В клинической картине заболевания наиболее типичными симптомами являются заложенность носа, першение в горле, гиперемия и отечность задней стенки глотки с гипертрофией лимфоидных образований на ней, отечность боковых валиков и слизь в небольшом количестве. Гиперемия имеет синюшный оттенок. Распространено мнение о легком характере течения этой формы МИ. В зависимости от уровня лихорадки и выраженности интоксикации различают легкую, среднетяжелую и тяжелую формы болезни. При тяжелой форме доминирует гипертермический синдром, менингизм, у детей первых лет жизни – судорожный синдром. Чаще такие пациенты расцениваются как больные ОРВИ с судорожным синдромом или серозным менингитом на момент госпитализации, и только высев менингококка позволяет адекватно верифицировать диагноз и проводить этиотропную терапию [9]. Нельзя забывать о том, что нередко у детей назофарингит предшествует развитию генерализованных форм болезни, в том числе и с летальным исходом.
Носительство менингококка в коллективах достигает более 40% (в зависимости от эпидситуации). У детей первых лет жизни менингококконосительство встречается редко.
Среди генерализованных форм различают менингококцемию (может протекать в легкой, среднетяжелой, тяжелой и молниеносной формах в виде менингококкового сепсиса), менингококковый менингит, менингоэнцефалит и смешанные формы (менингококцемия + менингит).
Для менингококцемии характерно острое, внезапное начало, критериями тяжести являются степень выраженности интоксикации, характер, величина, распространенность, наличие некрозов и продолжительность элементов сыпи, из которых может высеваться менингококк. При легкой форме элементы представлены розеолами, папулами, мелкими геморрагиями, которые бесследно исчезают к 3-му дню болезни. При среднетяжелой форме элементы преимущественно крупные, геморрагические, с поверхностным некрозом в центре. Сыпь более продолжительная – до 7–10 дней. Для тяжелых и септических молниеносных форм характерны обширные кровоизлияния на коже с глубокими некрозами и их отторжением, при которых могут формироваться косметические дефекты на теле. Эти формы часто сопровождаются маточными, носовыми, желудочно-кишечными кровотечениями, в том числе и на глазном дне. Отмечаются поражения сердца (эндокардит, миокардит, панкардит), суставов, легких, печени, почек, надпочечников.
Современными клиническими особенностями менингококкового менингита являются сомнительность (до 40%) или отсутствие (в 15%) менингеальных симптомов. При этом следует помнить об эквивалентной симптоматике, указывающей на вероятность менингита: спутанность сознания, бред, гиперестезию, упорство рвоты, не приносящей облегчения, «распирающего характера» головной боли, корешковые симптомы, провоцирующие картину «острого живота». У детей раннего возраста – выбухание большого родничка, срыгивания, рвота, диарейный синдром, судороги, положительный симптом Лессажа («подвешивания»).
На современном этапе выявлена зависимость ликворологических изменений (плеоцитоза и протеинрахии) от серогруппы. При заболевании, вызванном менингококком серогруппы С, эти показатели значительно выше, чем при МИ, вызванной менингококком В.
Среди больных МИ отдела нейроинфекций НИИ детских инфекций отмечено, что менингит развивался у лиц с дефектным преморбидным фоном со стороны ЦНС перинатального генеза [6]. Как наиболее частые неотложные состояния при менингококковом менингите в остром периоде заболевания регистрировались: отек головного мозга, внутричерепная гипертензия, инфекционно токсический шок, инфаркт мозга, субдуральный выпот, синдром неадекватной секреции антидиуретического гормона, диэнцефальная дисфункция и нейросенсорная тугоухость.
При менингоэнцефалите с первых дней болезни появляются очаговые симптомы на фоне нарушенного сознания, в виде поражения отдельных черепно-мозговых нервов, корковых и подкорковых парезов или параличей. Могут быть общие или локальные судороги. Характерны очень тяжелое течение, неблагоприятный прогноз – в исходе эпилепсия, гидроцефалия, грубая задержка психомоторного развития. Летальность высокая.
Диагностика
Верификация инфекции осуществляется бактериоскопическим (мазок и толстая капля крови, ликвор), бактериологическим (мазок слизи из носоглотки, посев крови, ликвора), серологическим (РНГА, РА, ИФА) и экспресс-методами (латекс агглютинации, ВИЭФ).
На современном этапе при менингите диагностический мониторинг включает НСГ для оценки состояния желудочков, субарахноидального пространства и цветовое доплеровское (дуплексное) картирование для дифференциации субарахноидального выпота от субдурального. Динамически оценивается ЭЭГ.
Лечебная тактика
На догоспитальном этапе при подозрении на менингококцемию (в том числе и смешанную форму МИ) терапию следует начинать немедленно, на дому, с последующей госпитализацией.
Проводится борьба с гипертермией в зависимости от варианта лихорадки. При «розовой» внутрь или ректально вводят Парацетамол в разовой дозе 10–15 мг/кг, при неэффективности – ибупрофен (Нурофен) в разовой дозе 5–10 мг/кг массы тела. Одновременно проводятся физические методы охлаждения, но не более 30 минут. При неэффективности внутримышечно вводят в возрастной дозе литическую смесь в составе: 50% раствор Анальгина + антигистаминный препарат. При «бледной» лихорадке больного согревают, вводят внутримышечно Папаверин, Но-шпу или Дибазол + литическую смесь. При выраженной централизации кровообращения в терапию добавляют 0,25% раствор дроперидола 0,1–0,2 мл/кг в сочетании с антипиретиками.
При судорожном синдроме (наряду с указанной терапией) вводят внутримышечно Реланиум из расчета 0,1 мл/кг. При отсутствии эффекта включают в терапию Дроперидол в сочетании с Ангальгином, оксибутират натрия. При дебюте менингита судорогами планово назначается длительная терапия препаратами вальпроевой кислоты (Конвулекс и др.), что снижает риск развития постменингитной эпилепсии.
Для предупреждения токсического шока вводят преднизолон (внутримышечно или внутривенно) в дозе 2 мг/кг. При выраженном менингеальном синдроме – 25% ную сернокислую магнезию (1 мл/год жизни) или Лазикс – 1–2 мг/кг внутримышечно.
Введение антибиотика в течение первого часа транспортировки не рекомендуется, а в случае длительной транспортировки стартовым препаратом является левомицетина сукцинат в разовой дозе 25 мг/кг, который вводится не более 2 суток.
Состояние больного оценивается под постоянным контролем АД, частоты пульса, дыхания, диуреза, окраски и температуры кожных покровов, нарастания количества и качества элементов экзантемы и сознания больного. При подозрении на молниеносный вариант генерализованной формы МИ госпитализация осуществляется реанимационной бригадой, которая проводит немедленные реанимационные мероприятия на дому в зависимости от степени септического шока (алгоритм действия перманентно осуществляется при транспортировке больного и продолжается в ОРИТ).
Важным в алгоритме оказания немедленной помощи при септическом шоке является нормализация гемодинамики, микроциркуляции, борьба с ацидозом и гипоксией. Противошоковый эффект достигается введением высоких доз гидрокортизона в сочетании с преднизолоном или его аналогами. Проводится инфузионная терапия, состав которой определяется показателями коллоидно-осмотического давления (альбумина 45–52 г/л и натрия 140–145 ммоль/л). Базовыми растворами являются 5% ная глюкоза, физиологический раствор или раствор Рингера. Соотношение вводимых коллоидов/кристаллоидов – 1:3. Физиологический раствор вводится с целью купирования гиповолемии, при резком падении АД – струйно, а при умеренном его снижении – внутривенно капельно. Под контролем КОС вводится 4%-ный раствор бикарбоната натрия внутривенно медленно, капельно по показателю дефицита оснований, в количестве, равном массе тела (в килограммах), умноженной на ВЕ : 2.
С учетом развития генерализованного васкулита с поражением эндотелия сосудов назначаются ангиопротекторы: Инстенон, Кавинтон, Актовегин, Весел Дуэ Ф (сулодексид).
Постоянно должна проводиться оксигенация, вплоть до ИВЛ, начиная с момента оказания помощи на дому.
После отмены левомицетина сукцината назначается пенициллин в дозе 300 тыс. ед/кг массы тела, 6 введений в сутки, а у детей до 3-месячного возраста – 500 тыс. ед/кг, 8 введений. Более комплаентным и альтернативным пенициллину препаратом является цефтриаксон (Роцефин), который вводится однократно в сутки внутривенно или внутримышечно в дозе 100–150 мг/кг массы в течение 5 дней при менингококцемии, а при менингите – до 10 дней. При тяжелом или затяжном менингите левомицетина сукцинат вводится эндолюмбально, в разовой дозе 10–15 мг.
При ДВС-синдроме назначаются при гиперкоагуляции – Трентал, реополиглюкин, коллоиды, а при гипокоагуляции – свежезаготовленная плазма, ингибиторы протеолиза. При отеке/набухании головного мозга после стабилизации центральной гемодинамики проводится постоянно дегидратационная терапия (Лазикс, Маннитол).
При клинико-ЭЭГ-мониторинге менингита с эпилептической симптоматикой проводится коррекция терапии антикольвунсантами. При неэффективности Конвулекса назначают топиромат (Топамакс).
С учетом длительности антибиотикотерапии в больших дозах, в последние годы предлагается хорошо зарекомендовавшая себя системная энзимотерапия Вобэнзимом, которая оказывает потенцирующий антибиотический, противовоспалительный, антитоксический, гепатопротективный и иммуномодулирующий эффекты, способствуя элиминации токсических субстанций, патогенных иммунных комплексов, иммунных депозитов из тканей, что укорачивает течение и уменьшает тяжесть генерализованных форм МИ [5, 6].
После выписки из стационара реконвалесценты генерализованных форм МИ находятся под диспансерным наблюдением педиатра и невропатолога, во время которого устраняются последствия болезни методами комплексной реабилитации.
При носительстве менингококка и нетяжелом назофарингите госпитализация проводится только по социально бытовым показаниям и из закрытых учреждений.
Назначаются ампициллин, левомицетин в возрастных дозировках в течение 4 дней или вводится внутримышечно Роцефин в течение 3 дней в дозе 125 мг (до 12 лет) и 250 мг у более старших. Спустя 3 дня проводится бактериологическое исследование, и при его отрицательном результате ребенок допускается в коллектив.
При длительном менингококконосительстве проводится повторный курс антибиотикотерапии в сочетании с препаратами иммунореабилитации.
С целью профилактики заболевания у лиц, контактировавших с больным МИ, проводится терапия, подобная лечению локализованных форм.
На коллектив накладывается карантин на 10 дней с момента изоляции больного, проводится наблюдение педиатра и лор-врача. В первые 5–10 дней проводится экстренная профилактика МИ вакцинами А или А+С детям старше года, подросткам и взрослым. Либо при выявлении других серогрупп менингококка в эти же сроки (не позже 7 дней от момента контакта) проводится пассивная профилактика нормальным иммуноглобулином.
После легкой формы МИ вакцинация детям согласно календарю прививок может проводиться спустя месяц после выздоровления. После тяжелых и смешанных форм МИ вакцинация (при отсутствии противопоказаний у невропатолога) может проводиться не ранее 3 месяцев после выздоровления.
Профилактика
В целях предупреждения распространения МИ необходимо проводить вакцинацию детей повышенного риска заражения в возрасте от 1,5 лет: посещающих детские дошкольные учреждения; находящихся в учреждениях с круглосуточным пребыванием (дома ребенка, детские дома); учащихся 1–2 классов общеобразовательных школ и школ–интернатов.
В России зарегистрированы отечественные вакцины менингококковые А и А+С (капсульные специфические полисахариды менингококков соответствующих серогрупп) и зарубежные: Менинго А+С (Франция) – очищенные лиофилизированные полисахариды менингококков серогрупп А и С; поливалентная менингококковая вакцина с полисахаридами групп A, C, Y и W-135 (Англия, США). Вакцины слабо реактогенны, иммунологически активны, вызывают нарастание защитного титра антител с 5 дня после однократного введения, с максимумом их накопления спустя 2 недели. Могут сочетаться в разных шприцах с другими вакцинами.
Список использованной литературы находится в редакции.
источник
Менингококковая инфекция – одно из наиболее тяжелых острых инфекционных заболеваний с различными клиническими проявлениями локализованных или генерализованных форм инфекционного процесса.
Опасность инфекции состоит в том, что она может иметь очень быстрое, молниеносное развитие тяжелейших форм с высоким риском летального исхода и возможным влиянием на нервно-психическое последующее развитие ребенка.
Болеют этой инфекцией только люди. Восприимчивость к менингококку невысокая. Наиболее распространена инфекция среди детей: до 80% от числа всех больных. Подвержены заболеванию дети любого возраста, достаточно часто инфекция поражает детей на первом году жизни.
Заболевание вызывают различные штаммы (разновидности) менингококка. Источником инфицирования ребенка может быть заболевший человек или «здоровый» носитель менингококка. Число таких носителей при менингококковой инфекции очень велико: на один случай генерализованной формы болезни приходится от 2 до 4 тысяч здоровых носителей этого микроба.
Носителями являются обычно взрослые, хотя и не знают об этом, а заболевают преимущественно дети.
Возбудитель обитает в носоглотке и выделяется во внешнюю среду при чихании, разговоре. Опасность возрастает при возникновении воспаления в носоглотке. К счастью, менингококк очень неустойчив в условиях внешней среды: выживает не более получаса.
Инфицирование происходит воздушно-капельным путем при очень тесном (на расстоянии до 50 см) и продолжительном контакте. Инфекция имеет выраженную зимне-весеннюю сезонность с пиком заболеваемости с февраля по апрель.
Регистрируются периодические повышения уровня заболеваемости примерно через 10 лет, что связано со сменой штамма возбудителя и отсутствием иммунитета к нему. Возможны как единичные случаи заболеваемости детей, так и массовые в виде вспышек и эпидемий. В период между эпидемиями больше заболевает малышей раннего возраста, а в эпидемию – больше старших детей.
Менингококк чувствителен к антибиотикам, сульфаниламидным препаратам.
При попадании возбудителя на слизистую оболочку носоглотки он, чаще всего, не вызывает воспаления: так формируется «здоровое» носительство. Но иногда в носоглотке возникают воспалительные изменения, развивается локализованная форма заболевания: менингококковый назофарингит.
Выраженный токсический синдром возникает в результате разрушения менингококков (под действием выработанных антител или антибиотиков) и выделения значительного количества эндотоксина. Это может послужить причиной развития инфекционно-токсического шока.
Помимо внутренних органов (легких, суставов, надпочечников, сетчатки глаз, сердца) менингококк может поражать и ЦНС: оболочки и вещество головного и спинного мозга. В этих случаях развивается гнойный менингит (или менингоэнцефалит). В тяжелых случаях гной покрывает мозг в виде шапочки.
После перенесенного заболевания и даже в результате носительства менингококка, вырабатывается стойкий иммунитет.
Инкубационный период может длиться от 2 до 10 дней, обычно он короткий: равен 2-3 дням.
Выделяют локализованные и генерализованные клинические формы менингококковой инфекции.
- бессимптомное менингококконосительство;
- менингококковый назофарингит.
- менингококцемия (менингококковый сепсис);
- менингит (воспаление оболочек мозга);
- менингоэнцефалит (воспаление и оболочек, и вещества мозга);
- смешанная форма (сочетание менингококцемии и менингита).
К редким формам относятся: вызванные менингококком артрит, пневмония, иридоциклит, эндокардит.
Бессимптомное менингококконосительство – самая частая форма заболевания (развивается у 99,5% всех инфицированных). Чаще отмечается у взрослых. Состояние не проявляется никакими признаками, и человек не знает о своем инфицировании.
Менингококковый назофарингит развивается у 80% заболевших менингококковой инфекцией. Проявляется обычными для воспалительного процесса в носоглотке симптомами: острое начало, першение в горле, заложенность носа, сухой кашель, головная боль. Может повышаться температура в пределах 37,5°С. Общее состояние и самочувствие ребенка страдают мало.
При осмотре выявляется покраснение в зеве и отечность слизистой, иногда покраснение конъюнктив, скудное слизисто-гнойное отделяемое из носа. Чаще состояние расценивается как проявление острого респираторного заболевания. Правильный диагноз ставится только в очаге инфекции при обследовании контактных лиц.
Длительность заболевания от 2 до 7 дней; заканчивается выздоровлением. Но часто (около 30% случаев) эта форма предшествует последующему развитию генерализованной формы инфекции.
Менингококцемия развивается остро, внезапно. Ее проявления нарастают очень быстро. Родители могут указать точное время начала болезни, а не только дату. Резко повышается с ознобом температура (до 40°С), трудно снижаемая жаропонижающими средствами. Отмечается повторяющаяся рвота и выраженная головная боль, жажда.
Но основным и наиболее характерным признаком менингококкового сепсиса является сыпь. Проявляется она уже в первые сутки болезни, реже на вторые. Чем раньше от начала болезненного процесса появляется сыпь, тем тяжелее течение и прогноз болезни.
Чаще она локализуется на бедрах, голенях, внизу живота, на ягодицах. Распространяется сыпь быстро, буквально «растет на глазах». Появление высыпаний на лице свидетельствует о тяжести процесса. Это неблагоприятный прогностический признак.
Размер сыпи может быть разным: от мелкоточечных кровоизлияний до крупных неправильной («звездчатой») формы элементов багрово-синюшного цвета. Сыпь является кровоизлиянием в кожу, она не исчезает при надавливании, располагается на бледном фоне кожных покровов. Мелкоточечные высыпания держатся 3-4 дня, пигментируются и исчезают.
В центре крупных элементов сыпи может развиваться спустя пару дней некроз (омертвение) ткани. Некротическая поверхность покрывается коркой, после ее отхождения образуются язвы, которые рубцуются очень медленно (до 3 недель и более).
Некроз может возникнуть и на кончике носа, фалангах пальцев, ушных раковинах с развитием сухой гангрены.
Клинические симптомы при менингококцемии могут нарастать очень бурно, особенно при молниеносном варианте течения заболевания. Кровоизлияние в конъюнктивы или склеры глаз может появиться даже раньше, чем сыпь на коже. Возможно возникновение и других проявлений геморрагического синдрома: кровотечения (носовое, желудочное, почечное) и кровоизлияния в различных органах.
Вследствие нарушения кровоснабжения и обменных процессов за счет токсикоза, при менингококцемии у детей имеются симптомы поражения почек, сердечно-сосудистой системы, легких, глаз, печени, суставов. У всех детей появляется одышка, учащение сердцебиений, сниженное артериальное давление.
При вовлечении в процесс почек появляются изменения в моче (белок, эритроциты и лейкоциты). Поражение суставов характеризуется возникновением боли в крупных суставах и отечности их, ограничением объема движений.
В случае кровоизлияния в надпочечники развивается острая надпочечниковая недостаточность за счет дефицита гормонов, которая может послужить причиной смертельного исхода. Такое осложнение так же, как и острая почечная недостаточность, возможно при молниеносной форме менингококцемии (сверхостром сепсисе).
Клинически надпочечниковая недостаточность проявляется резким падением кровяного давления, рвотой, появлением синюшных пятен на коже на фоне резкой бледности, частым слабым пульсом, выраженной одышкой и последующим нарушением ритма дыхания, падением температуры ниже нормы. При отсутствии квалифицированной помощи, летальный исход может наступить даже за несколько часов.
Крайне редко встречается хроническая форма менингококцемии с периодическими рецидивами. Она может длиться в течение нескольких месяцев.

Гнойный менингококковый менингит также характеризуется острым началом. Появляется резкая разлитая головная боль, маленькие дети реагируют на нее появлением беспокойства, пронзительным плачем. Температура с ознобом может повышаться до 40°С и не снижается после принятия ребенком жаропонижающих лекарств.
Головная боль усиливается в ответ на любой раздражитель: громкий звук, свет, даже на прикосновение: у маленьких детей это проявляется в виде симптома «отталкивания материнских рук». Усиление головной боли отмечается при малейшем движении, при повороте головы.
Аппетит отсутствует. Многократно повторяющаяся рвота не приносит облегчения. Она не связана с приемом пищи. Может появиться и понос, особенно в раннем возрасте. Ребенок бледный, вялый, пульс учащен, кровяное давление снижено.
Мышечный тонус повышен. Характерна поза ребенка в постели: лежа на боку, «свернувшись калачиком», с притянутыми к животу ногами и запрокинутой назад головой.
У маленьких деток отмечается выбухание, напряжение и пульсация большого родничка. Иногда появляется расхождение швов между костями черепа. При обезвоживании маленького ребенка за счет рвоты и жидкого стула родничок западает.
У малышей может возникать рефлекторный запор и отсутствие мочеиспускания.
Иногда у детей отмечается двигательное беспокойство, но может быть и заторможенность, сонливость и вялость. У маленьких ребятишек можно заметить дрожание подбородка и ручек.
При распространении процесса на вещество мозга развивается менингоэнцефалит, что проявляется такими симптомами, как нарушение сознания, психические расстройства, двигательное возбуждение и судороги.
При осмотре врач выявляет очаговую симптоматику: парезы (или параличи), патологические изменения со стороны черепно-мозговых нервов (глазодвигательные расстройства, снижение слуха и зрения). В тяжелых случаях при возникновении отека мозга возможно нарушение глотания, речи, сердечной деятельности и дыхания.
При смешанной форме могут преобладать как клинические проявления менингита, так и симптомы менингококцемии.
В процессе течения генерализованной формы заболевания могут развиваться и редкие формы: поражение суставов, сердца, сетчатки глаз и легких. Но если менингококк попадает с воздухом сразу в легкие, то менингококковая пневмония может развиваться и первично.
Для диагностики менингококковой инфекции применяются такие методы:
- опрос родителей и ребенка (если возможен по возрасту): позволяет выяснить наличие контакта с больными людьми, уточнить жалобы, динамику развития заболевания и последовательность появления симптомов;
- осмотр ребенка врачом: оценка тяжести состояния и выявление ряда клинических признаков болезни (температуру, окраску кожи, сыпь, менингеальные симптомы, состояние большого родничка у маленьких детей, судороги и др.);
В случае генерализованных форм заболевания диагноз можно поставить уже на основании клинических проявлений. Для подтверждения диагноза применяются методы лабораторной диагностики (она проводится уже в условиях стационара после экстренной госпитализации ребенка):
- клиническое исследование крови и мочи: в крови при менингококковой инфекции отмечаются повышенное общее число лейкоцитов, повышение числа палочкоядерных и сегментоядерных лейкоцитов, отсутствие эозинофилов и ускоренная СОЭ; анализ мочи позволяет оценить работу почек;
- клиническое исследование (бактериоскопия) толстой капли крови и осадка ликвора для обнаружения менингококков;
- бактериологический метод: посев слизи из носоглотки, посев спинномозговой жидкости, посев крови для выделения менингококка и определения его чувствительности к антибиотикам;
- биохимический анализ крови (коагулограмма, печеночный и почечный комплекс) позволяют оценить степень тяжести состояния ребенка;
- серологический анализ крови (парные сыворотки, взятые с интервалом в 7 дней) позволяют обнаружить антитела к менингококку и нарастание их титра; диагностическим является 4-кратное увеличение титра;
Дополнительные методы обследования:
- консультации невролога, ЛОР-врача и окулиста (осмотр глазного дна);
- в некоторых случаях проводится эхоэнцефалография (ультразвуковое исследование головного мозга для диагностики осложнений заболевания), компьютерная томография;
- по показаниям могут назначаться ЭКГ, эхокардиография.
При малейшем подозрении на менингококковую инфекцию проводится срочная госпитализация ребенка.
В домашних условиях возможно лечение носителей менингококка и менингококкового назофарингита (при отсутствии в семье других детей в дошкольном возрасте).
Для лечения назофарингита менингококковой этиологии назначают:
- антибиотики (Тетрациклин, Эритромицин, Левомицетин) внутрь в соответствующей возрасту дозировке;
- полоскание горла 3% раствором питьевой соды, раствором фурацилина;
- орошение зева Эктерицидом.
Лечение генерализованных форм включает:
- антибактериальную терапию;
- гормональные препараты;
- дезинтоксикационную терапию;
- симптоматическое лечение.
С целью воздействия на менингококк назначаются Пенициллин и Левомицетин-сукцинат. И выбор антибиотика, и дозировка его, и длительность курса зависят от клинической формы заболевания, степени тяжести, возраста и массы тела ребенка и других его индивидуальных особенностей.
При лечении менингита и менингоэнцефалита используются высокие дозы антибиотиков, чтобы преодолеть гематоэнцефалический барьер и создать достаточную концентрацию антибиотика в веществе мозга. Предпочтительно назначают Пенициллин.
При менингококцемии еще на догоспитальном этапе (в поликлинике или сотрудниками «Скорой помощи») вводится Преднизолон и Левомицетин-сукцинат, а не Пенициллин, губительно действующий на менингококк. При гибели микроба выделяется в большом количестве эндотоксин, и может развиться инфекционно-токсический шок. А Левомицетин только не допустит размножения возбудителя.
Гормональные препараты (Преднизолон, Гидрокортизон) применяются в случаях тяжелого течения инфекции с целью подавления бурной реакции иммунной системы на проникновение возбудителя и для поддержания кровяного давления на должном уровне.
В случае развившегося инфекционно-токсического шока проводится лечение в условиях реанимационного отделения.
В качестве дезинтоксикационных средств применяются: 10% раствор глюкозы, плазма и плазмозаменители, раствор Рингера, Реополиглюкин и др. Могут применять плазмоферез и ультрафиолетовое облучение крови.
Симптоматическая терапия включает назначение противосудорожных препаратов (Сибазон, Реланиум, Оксибутират натрия), сердечных средств (Коргликон, Кордиамин), мочегонных препаратов (Лазикс), витаминов (С, группы В), гепарина под контролем свертывающей системы крови.
Для уменьшения гипоксии головного мозга применяются кислородотерапия и церебральная гипотермия (прикладывают к голове пузырь со льдом).
При нарушении дыхания ребенка подключают к аппарату искусственного дыхания.
В восстановительном периоде могут отмечаться слабость и повышение внутричерепного давления, которые исчезают спустя несколько месяцев.
Более тяжелый прогноз у детей до года. У них в редких случаях могут развиваться тяжелые последствия в виде гидроцефалии, эпилепсии.
Осложнения менингококковой инфекции делятся на специфические и неспецифические. Специфические (развиваются на раннем этапе заболевания):
- инфекционно-токсический шок;
- острый отек головного мозга;
- кровотечения и кровоизлияния;
- острая надпочечниковая недостаточность;
- острая сердечная недостаточность;
- отек легких и др.
Неспецифические (обусловленные другой бактериальной флорой):
Специфические осложнения являются проявлениями самого патологического процесса. Любое из них может стать причиной смерти ребенка.
После перенесенного заболевания могут выявляться остаточные явления и осложнения.
Функциональные остаточные явления:
- астенический синдром, проявлением которого в раннем возрасте является эмоциональная неустойчивость и двигательная гиперактивность, расторможенность, а в старшем возрасте – сниженная память и быстрая утомляемость;
- вегетососудистая дистония в период полового созревания подростков.
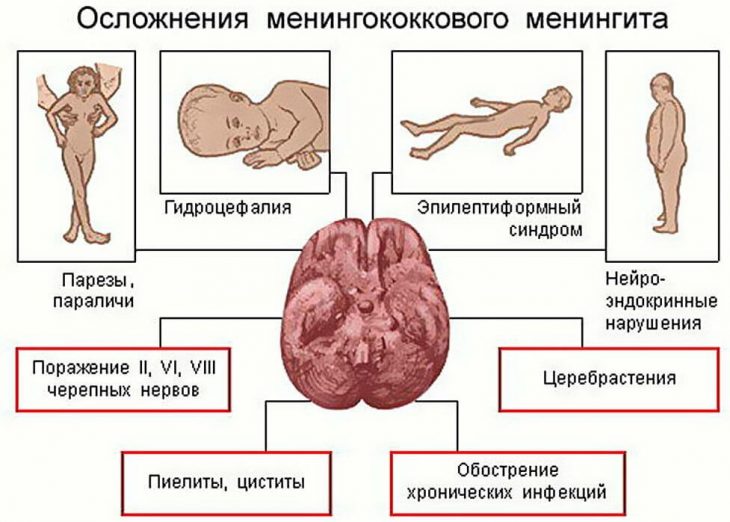
- гидроцефалия (повышенное количество жидкости в полости черепа);
- повышение внутричерепного давления;
- отставание ребенка в психомоторном развитии;
- снижение или потеря слуха;
- эпилептиформный (судорожный) синдром;
- парезы с нарушениями движений.
Дети-реконвалесценты подлежат врачебному наблюдению после перенесенной инфекции. Для решения вопроса о допуске в детское учреждение ребенка осматривают спустя 2-4 недели после выписки из стационара.
В последующем проводятся ежеквартальные осмотры педиатра и невролога на первом году и 2 раза за год – на втором. По показаниям назначаются консультации других специалистов (окулиста, психоневролога, сурдолога).
При диспансерном наблюдении могут проводиться и дополнительные методы обследования (эхоэнцефалография, электроэнцефалография, реоэнцефалография и др.). При выявлении остаточных явлений рекомендуется обеспечить ребенку щадящий режим, полноценный отдых и продолжительный сон, соответствующий возрасту рацион питания. Лечение проводится по назначению специалистов.
По назначению невролога могут проводиться курсы лечения ноотропами (Пирацетам, Аминалон, Ноотропил). При органических поражениях ЦНС могут назначаться алоэ, лидаза (улучшают рассасывание воспаления), Диакарб (для снижения внутричерепного давления), Актовегин и Церебролизин (при задержке психомоторного развития).
При двигательных нарушениях широко применяются лечебная физкультура, физиопроцедуры (электростимуляция, электрофорез, иглорефлексотерапия и др.).
Профилактическими мероприятиями можно считать:
- раннее выявление и госпитализация больных;
- мероприятия в очаге инфекции: выявление носителей менингококка и их лечение, 10-дневное наблюдение за контактировавшими с больным и 2-кратное их обследование (мазок из носоглотки), допуск контактных детей в детский сад только после отрицательного результата обследования;
- выписка переболевшего ребенка из стационара только после 2-кратного отрицательного бактериологического анализа слизи из носоглотки (производится спустя 3 дня после курса лечения с промежутком в 1 или 2 дня);
- ограничение контактов младенцев со взрослыми и старшими детьми;
- в период вспышки заболеваемости исключение проведения массовых мероприятий со скученностью детей;
- лечение хронических очагов инфекции;
- закаливание детей;
- вакцинация (вакциной Менинго А+С): школьников (при регистрации в школе более 2 случаев менингококковой инфекции) и детей перед поездкой в регион, неблагоприятный по заболеваемости данной инфекцией. Применение вакцины детям возможно с 1,5 лет; иммунитет формируется к 10 дню и удерживается в течение 3-5 лет.
Менингококковая инфекция – тяжелое заболевание, особенно для маленьких детей. Опасность этой инфекции не только в остром периоде (из-за развития осложнений и угрозы для жизни), но и после выздоровления (могут остаться на всю жизнь достаточно серьезные последствия).
Учитывая вероятность очень бурного развития болезни, не следует затягивать время обращения к врачу с любым заболеванием ребенка. Только правильное и своевременное лечение может спасти дитя.
Необходимо помнить, что спинномозговая пункция (которой так боятся родители) – необходимая диагностическая процедура, которая поможет врачу назначить правильное лечение.
При появлении у ребенка симптомов воспаления носоглотки обычно следует обращаться к педиатру. При быстром повышении температуры, ухудшении состояния ребенка, выраженной головной боли и особенно появлении кожной сыпи следует срочно вызывать «Скорую помощь». Лечение проводится в инфекционном стационаре. Ребенка осматривает невролог, офтальмолог, ЛОР-врач, при необходимости кардиолог и другие специалисты.
источник
Возбудителем менингококковой инфекции является Neisseria meningitidis (менингококк). Менингококк колонизирует заднюю стенку носоглотки человека и в зависимости от вирулентности штамма и резистентности зараженного лица вызывает инфекционный процесс с широким спектром клинических проявлений: бессимптомное носительство, назофарингит и генерализованную форму – менингококцемию и/ или менингит. Менингококковая инфекция поражает лиц всех возрастов, но чаще (70%) болеют дети. Показатель летальности составляет в среднем 10%, что определяет высокую социальную значимость заболевания. Капсульные штаммы менингококка в зависимости от химического строения капсульного полисахарида делятся на ряд серологических групп: А, В, С, X, Y, Z, W-135, 29-E, H, I, K, L. Более чем 90% случаев генерализованных форм менингококковой инфекции обусловлены штаммами серогрупп А, В и С, значительно реже – штаммами серогрупп X, Y и W-135, остальные серогруппы не представляют эпидемиологического интереса. Определение серогруппы – важнейшая процедура для выбора адекватного вакцинного препарата. Все менингококки экспрессируют на своей поверхности один из аллельных вариантов белков наружной мембраны 2 или 3 класса (PorB). Большинство менингококков экспрессируют белки 1 класса (PorA). Антигенная структура белка PorB определяет серотип штамма, белка PorA – серосубтип. На основании химической структуры капсульного липополисахарида определяют иммунотип. Антигенная характеристика может включать и некоторые другие АГ: Ора и Орс (белки наружной мембраны 5 класса), пили, поверхностный белок FetA.
- Диагностические исследования проводят в условиях стационара при подозрении на гнойный менингит и/или генерализованную форму менингококковой инфекции;
- исследования по эпидемическим показаниям проводят в очаге генерализованной формы менингококковой инфекции среди контактировавших с больным и имеющих клинические проявления назофарингита.
Материал для исследования
- Кровь – микроскопическое исследование, культуральное исследование;
- СМЖ – микроскопическое исследование, культуральное исследование, выявление ДНК, выявление АГ;
- мазки из ротоглотки и носа – культуральное исследование;
- сыворотка крови – выявление АГ, определение специфических АТ
- Возбудители гнойных менингитов другой этиологии: Streptococcus pneumonia, Haemophilus influenza, Staphylococcus aureus и др.;
- при исследовании носоглотки – пигментирующие нейссерии Neisseria subflava, Neisseria flavescens, Neisseria mucosa, Neisseria sicca, Neisseria lactamica.
Лабораторная диагностика генерализованной формы менингококковой инфекции включает микроскопию биологического материала, посев биологического материала с дальнейшей культуральной и биохимической идентификацией возбудителя, определением антибиотикочувствительности; обнаружение специфических генетических фрагментов менингококка и его АГ, обнаружение специфических АТ.
Сравнительная характеристика методов лабораторных исследований и особенности интерпретации их результатов. При микроскопии нативного ликвора или препарата крови «толстая капля» (окраска водно-спиртовым раствором метиленовой сини) на голубом фоне обнаруживают морфологически четкие окрашенные в темно-синий цвет кокки, диплококки, напоминающие кофейные зерна или семена бобов, прилегающие друг к другу вогнутыми сторонами, иногда выявляется капсула. Микробные клетки могут располагаться как вне- так и внутрилейкоцитарно. Интенсивность обсеменения СМЖ микробными клетками колеблется в значительных пределах и зависит от стадии развития инфекционного процесса в момент взятия материала. Если осуществлялось лечение антибиотиками, типичная морфология микробных клеток теряется. Исследование рекомендуется проводить в активной фазе заболевания (первые два дня после поступления в стационар).
Посев СМЖ и крови на питательные среды при дальнейшей инкубации в течение 24 ч при 37 оС в атмосфере с 5–10% СО2 и повышенной влажностью позволяет выявить характерные тинкториальные свойства патогена. Исследование рекомендуется проводить в активной фазе заболевания (первые два дня после поступления в стационар) до начала интенсивной антибактериальной терапии.
При определении сахаролитической активности проводят учет результатов посева чистой культуры на плотные питательные среды с углеводами. Метод дает возможность дифференцировать различные виды нейссерий и некоторые другие виды микроорганизмов (таблица 16). Иногда наблюдается вариабельность сахаролитической активности у различных штаммов одного и того же вида.
Уточнение биохимических свойств менингококков проводят с использованием наборов реагентов для расширенного изучения ферментативной и метаболической их активности, что в течение 2-х часов позволяет определить видовую принадлежность возбудителя.
Определение серогруппы менингококков проводят в реакции агглютинации на стекле с набором агглютинирующих серогрупповых антисывороток (серогруппы А,В,С,X,Y,Z,W-135,29E). Реакцию проводят только с чистой культурой менингококков, прошедшей все этапы идентификации. Менингококки серогрупп А, В и С наиболее часто являются причиной возникновения генерализованных форм менингококковой инфекции, реакцию агглютинации проводят в первую очередь с антисыворотками к менингококкам этих серогрупп. Отсутствие реакции с одной из основных серогрупповых АТ, указывает на необходимость продолжения проведения аналогичных исследований с другими специфическими антисыворотками (X, Y, Z, W-135, 29E). Только в том случае, если подтвержденный всеми тестами штамм менингококка не показал положительного результата в реакции агглютинации с полным набором агглютинирующих антисывороток, его следует отнести к категории неаггютинирующегося штамма (НА).
Для обнаружения АГ в СМЖ и/или сыворотке крови используют реакцию латекс- агглютинации. Исследование нативного ликвора (экспресс-метод) проводится при наличии в нем признаков гнойного воспаления и/или при микроскопическом обнаружении возбудителей. Использование реакции позволяет в кратчайшие сроки (15–20 мин) выявить специфические АГ менингококков самых распространенных серогрупп (А, В, С, У, W-135). Рекомендуется проводить исследование в активной фазе заболевания (первые два дня после поступления в стационар).
Для выявления ДНК патогена используется СМЖ и/или свежая чистая культура Neisseria meningitidis, выросших на чашки Петри. Обнаружение специфических генетических фрагментов микроорганизма выполняют с использованием ПЦР. Метод обладает высокой диагностической чувствительностью и специфичностью, позволяет выявлять в клиническом образце микроорганизмы, содержащиеся в единичных количествах или в нежизнеспособном состоянии, характеризуется высокой воспроизводимостью и сжатыми сроками выполнения исследования (в течение нескольких часов).
Показаниями к проведению исследований для выявления ДНК при диагностике бактериальных менингитов являются:
- отрицательные результаты диагностики иными методами, особенно в случае исследования образцов СМЖ после проведения массивной антибиотикотерапии или на поздних сроках болезни;
- необходимость получения срочного ответа об этиологии возбудителя;
- исследование образцов материала, доставленных в замороженном состоянии или фиксированных этанолом.
Детекция специфических АТ в сыворотке крови при диагностике менингококковой инфекции проводят с использованием РНГА. Рекомендуется проводить исследование дважды: в активной фазе заболевания (первые два дня после поступления в стационар) и на 12–14 день заболевания. Диагноз считается подтвержденным при нарастании титров АТ в четыре и более раза в пределах указанного периода.
Применение РНГА для исследования в «парных сыворотках» выявляет динамику нарастания титров специфических АТ к менингококку в крови и позволяет определить принадлежность возбудителя к наиболее распространенным серогруппам менингококков (А и С). Выявление АТ дает возможность провести ретроспективную лабораторную диагностику генерализованных форм менингококковой инфекции, так как окончательный ответ получают только через 12–14 дней после начала заболевания. Преимущественными возможностями исследования является лабораторное подтверждение менингококкцемии, при которой использование других методов лабораторной диагностики, как правило, мало эффективно.
источник