С возрастом органы мочевыделения меняются. У детей младшего возраста размеры почек относительно больше, отношение их массы к массе тела новорожденных составляет 1: 100, у взрослого человека – 1: 200.
К моменту рождения созревание почек еще не закончено. Клубочки у новорожденных значительно меньше, чем у взрослых, их фильтрующая поверхность составляет 30% нормы взрослого. Канальцы короче и уже. По сравнению со взрослыми реабсорбция мочи у детей снижена.
Верхний полюс почки находится на уровне XI–XII грудного позвонка, нижний – на уровне IV поясничного позвонка. К 2 годам эти особенности расположения почек исчезают. В последующие годы рост почек соответствует росту тела.
Почки в первые годы жизни имеют дольчатое строение. Корковый слой развит недостаточно. Клубочки у новорожденного располагаются компактно. Количество клубочкового фильтрата у детей в первые месяцы жизни понижено по причине того, что фильтрующая поверхность у них значительно меньше, чем у взрослых.
При росте почки наблюдается равномерное развитие нефронов.
Количество мочи, образующееся у ребенка, в норме можно приблизительно рассчитать по формуле:
V = 100 × (n + 5), где V – объем мочи за сутки;
n – число лет.
Для выведения шлаков детям требуется больше воды, чем взрослым. Обезвоживание у детей наступает значительно быстрее. Дети, получающие грудное молоко, полностью усваивают его, и продуктов, удаляемых через почки, очень мало. В связи с этим при низких функциональных возможностях, несовершенстве систем, регулирующих водно-солевой обмен, ребенок поддерживает постоянство внутренней среды. При замене грудного молока другими продуктами нагрузка на почки возрастает, увеличивается количество продуктов, подлежащих удалению, почки работают с большим напряжением, изменяется кислотность мочи.
Почки участвуют в поддержании осмотической регуляции обмена крови и внеклеточной жидкости, поддержании кислотно-щелочного равновесия.
Моча образуется в результате активной функции нефрона, с помощью которой происходит ультрафильтрация плазмы в капиллярах клубочков, в канальцах происходят обратное всасывание воды, глюкозы, синтез и секреция необходимых для организма соединений. Через фильтрующую мембрану клубочков из плазмы крови проходят низкомолекулярные водорастворимые соединения. Почечный фильтр не пропускает клеточные элементы и белки.
Регуляция мочеобразования происходит через гипофиз, надпочечники, гуморальным и нервным путями. Выведение воды регулируется антидиуретическим гормоном. Альдостерон – гормон коры надпочечников – повышает обратное всасывание натрия и выведение калия. В первые 3 месяца выделяется 90 мл мочи на 1 кг веса, в возрасте 10 лет – 25–35 мл на 1 кг веса в сутки.
Мочеточники. Мочеточники у детей раннего возраста относительно шире, более извилисты, чем у взрослых. Стенки мочеточников снабжены плохо сформированными мышечными и эластичными волокнами.
Мочевой пузырь. У новорожденных мочевой пузырь – овальной формы и находится выше, чем у взрослых. Его слизистая оболочка полностью сформирована. С возрастом ребенка утолщаются его мышечный слой и эластические волокна. Емкость мочевого пузыря у новорожденного составляет 50 мл, в 1 год – 200 мл.
Мочеиспускательный канал. У мальчиков его длина составляет 5–6 см, у взрослых мужчин – 14–18см.
Мочеиспускание новорожденного производится благодаря врожденным спинальным рефлексам. При достижении возраста 12 месяцев полностью закрепляется условный рефлекс на мочеиспускание. Самым информативным показателем мочевой системы является анализ мочи. Цвет мочи в норме желтый, окраска мочи зависит от концентрации мочевых элементов. Она может меняться при приеме метиленового синего, рибофлавина и от пищевых пигментов. Свежевыпущенная моча прозрачна. Мутность при стоянии мочи зависит от присутствия большого количества солей, кислотных элементов, бактерий, слизи и жира.
Моча имеет слабокислую реакцию, при искусстевенном вскармливании – слабощелочную.
Плотность мочи колеблется в пределах 1002–1030. Она зависит от количества выпитой жидкости, пищевого рациона, потоотделения. Моча у детей раннего возраста менее концентрирована.
На величину плотности мочи влияет присутствие в ней белка, глюкозы и других веществ. Снижение относительной плотности мочи наблюдается при хронической почечной недостаточности, гипофизарной недостаточности и других заболеваниях. Увеличение плотности мочи возникает при больших потерях жидкости.
В осадке мочи обычно обнаруживаются 1–2 клетки плоского эпителия. При воспалительных процессах происходит увеличение этого показателя.
Клетки цилиндрического эпителия обнаруживаются в осадке мочи в единичных числах.
Эритроциты могут быть единичными: 0–1 в поле зрения, до 2-х у девочек.
Лейкоциты также обнаруживаются в нормальной моче 5–6 в поле зрения.
Единичные гиалиновые и восковидные цилиндры могут обнаруживаться у здоровых людей при физической нагрузке.
Белок в моче обнаруживается при физическом напряжении, воспалительных и хронических заболеваниях почек, когда повышается проницаемость мембранного фильтра.
Глюкоза в моче может проявляться при нарушениях углеводного обмена.
Кетонурия обнаруживается при частой рвоте, расстройствах обмена веществ.
Увеличение количества мочи (полиурия) характерно для больных сахарным диабетом, хроническим нефритом, при отхождении отеков, после лихорадочных заболеваний.
Олигурия (уменьшение количества мочи на 20–30 %) или отсутствие мочи зависят от уменьшения или полного прекращения выделения мочи почками, а также – от рефлекторного спазма и препятствия оттоку в нижних отделах почек. Причинами олигурии могут быть заболевания сердца и почек, потери жидкости при рвоте, поносе, недостаточном приеме жидкости.
Дизурия (нарушение мочеиспускания с задержкой мочи в мочевом пузыре) чаще всего связана с рефлекторным спазмом сфинктера мочевого пузыря при воспалительных заболеваниях мочевыводящих путей, поражении центральной нервной системы и других заболеваниях.
Поллакиурия (учащенное мочеиспускание) наблюдается при диабете, хронической почечной недостаточности, охлаждении.
Болезненное мочеиспускание может отмечаться при циститах и других заболеваниях мочевыводящих путей.
Наряду с общим анализом мочи производится количественное определение эритроцитов и лейкоцитов в моче. Для этого собирают суточную порцию мочи (проба Аддис-Каковского) либо 1 мл мочи (проба Нечипоренко).
УЗИ дает возможность оценить размеры почек и лоханок, их расположение, состояние ткани и почек.
Рентгенологические методы исследования:
1) экскреторная урография, диагностирующая пороки мочевого пузыря, уретры, почек;
2) ретроградная пиелография, исследующая состояние мочевого пузыря, мочеточников, почек.
Для исследования кровообращения почек проводится почечная ангиография.
Радиоизотопные методы исследования применяются для оценки функции, для определения динамики патологического процесса.
Биопсия почки заключается в прижизненном исследовании почечной ткани с изучением ее морфологической структуры.
источник
Ультразвуковое исследование почек и мочевого пузыря
Специальной подготовки ребенка не требуется. Исследование проводится при естественно наполненном мочевом пузыре. Ультразвуковое сканирование почек можно проводить в положении пациента лежа на спине, на животе и на боку. Почки могут быть также исследованы в положении пациента сидя и стоя. Ультразвуковое сканирование позволяет оценить положение почки, размеры, толщину почечной паренхимы, оценить состояние почечной капсулы, но не определяет функцию почки.
При исследовании мочевого пузыря сканирование вначале проводят при наполненном мочевом пузыре. После исследования пациент должен помочиться. В норме мочи не должно оставаться: если имеется остаток, то он должен быть измерен. Полученный результат будет соответствовать количеству остаточной мочи.
Допплерография– исследование сосудистой системы мочеполовых органов. Эффект Доплера делает возможным определить скорость движения крови в сосудах почки.
Обзорный рентгеновский снимокбрюшной полости дает возможность ориентировочно определить положение, величину иформу почек, а также рентгеноконтрастные камни.
Экскреторная урографияпозволяет оценить анатомическое и функциональное состояние мочевых путей, выявить признаки поражения почек, чашечно-лоханочной системы и мочеточников,а при длительном наблюдении — осуществлять контроль за динамикой патологического процесса.
За 12 и 2 часа до урографии ребенку ставится очистительная клизма. Исследование производится натощак или после легкого безуглеводного завтрака.
Экскреторную урографию начинают с обзорного снимка, который дает возможность оценить подготовкукишечника (отсутствие газов) и выявить контрастные камни в мочевыводящих путях. В качестве контрастных веществ применяют раствор верографина, урографина, омниопака. Расчетная доза контрастных препаратов для детей старше года составляет 1 мл/кг массы тела.
После введения контраста рентгенограмма проводится на 5, 10, 15, 25-й минутах.
Микционная цистоуретрографиядает возможность диагностироватьпороки развития мочевого пузыря и уретры,причины нарушений оттока мочи из мочевого пузыря, выяснить наличие пузырно-мочеточниково-лоханочного рефлюкса и состояние уретры.
Перед исследованием ребенок должен опорожнить мочевой пузырь. Через мочеиспускательный канал в мочевой пузырь вводится катетер и удаляется остаточная моча. После этого (на рентгеновском столе) в пузырь вводится контрастное вещество до появления интуитивного позыва к мочеиспусканию. Затем катетер удаляется. Первый снимок производится непосредственно после заполнения мочевого пузыря, второй — во время мочеиспускания.
При оценке данных цистоуретрографии обращают внимание на контуры мочевого пузыря, его размеры, наличие или отсутствие пузырно-мочеточниково-лоханочного рефлюкса, форму уретры.
Изотопная ренография.Принцип метода основан на наружной регистрации излучения меченого препарата йод-131 при прохождении через паренхиму почек и выделении в мочевые пути. Применяется для оценки функционального состояния почек.
Внутривенно вводят контрастное вещество, содержащее изотоп йода 131 из расчета 0,1-0,25 мккюри/кг массы тела. Исследование проводят без специальной подготовки, в положении сидя.
Ренограмма каждой почки представляет собой кривую, состоящую из трех сегментов. Первоначальный крутой подъем (15-20 секунд) — сосудистый сегмент; второй, более медленный и пологий подъем по высоте занимает часть общего подъема, зависит от секреторной активности почки и обозначается как функциональный или канальцевый сегмент; спад кривой определяется экскреторной и эвакуаторной функциями почки и верхних мочевых путей и обозначается как выделительный сегмент.
Изменения ренографической кривой могут проявляться в трех направлениях: 1) снижение секреторной активности паренхимы почки, 2) замедление экскреторного процесса почки, 3) комбинированные нарушения.
Реносцинтиграфия почек –радиоизотопное динамическое исследование функционально-анатомо-топографического состояния почек после введения гиппурана, меченного изотопом йода 131 или 125. Позволяет оценить секреторно-эвакуаторную функцию каждой почки.
Специальной подготовки не требуется, однако следует рекомендовать перед исследованием опорожнить мочевой пузырь.
Динамическая сцинтиграфия выполняется на сцинтилляционных камерах, с возможностью выбора зоны исследования и построения кривых на основании количественного учета скорости выведения препарата. Имеет ряд несомненных преимуществ по сравнению с ренографией, которые заключаются в следующем:
1) при сцинтиграфии представляется возможным наряду с общей информацией о транспорте гиппурана через почку получить данные о раздельной секреторной и экскреторной функции почки и дифференцировать уровень нарушения проходимости мочеточника;
4) сцинтиграфия дает возможность получить изображение почек, достаточное для оценки их анатомо-топографического состояния.
5) сцинтиграфические кривые свободны от ошибки, обусловленной неточной калибровкой каналов, которая имеет место при использовании стандартных ренографов, что позволяет проводить более точный количественный анализ состояния функции каждой почки.
ВОПРОСЫ ДЛЯ САМОПОДГОТОВКИ СТУДЕНТОВ.
1. Методика определения скрытых отёков.
2. Определение диуреза у детей: а) в зависимости от выпитой жидкости; б) в зависимости от возраста; в) формула расчёта суточного диуреза.
3. Соотношение ночного и дневного диуреза у здоровых дететй.
6. Понятие о полиурии, дизурии.
7. Колебания плотности мочи; понятие о гипостенурии, изостенурии, гиперстенурии.
8. Протеинурия, причины её возникновения; селективная и неселективная протеунурия.
9. Глюкозурия, причины её возникновения.
10. Клиническая оценка функции канальцев.
11. Методика сбора мочи у грудных детей.
12. Методика сбора мочи для общего анализа у детей старшего возраста.
13. Методика измерения плотности мочи.
14. Трёхстаканная проба, методика её проведения
15. Проба по Зимницкому (методика её проведения, оценка).
16. Критерии визуальной оценки мочи у детей.
17. «Накопительные» пробы мочи в оценке лейкоцитурии и гематурии.
18. Чем может быть обусловлено изменение цвета мочи? Мутность мочи?
19. Бактериологическое исследование мочи (методика её проведения, оценка).
20. Понятие о микционной цистографии.
22. Методика подготовки больного к проведению внутривенной пиелографии.
23. Оценка клубочковой фильтрации (клиренс по эндогенному креатинину)
24. Глюкозурия и причины её возникновения.
25. Методика расчёта суточной глюкозурии.
СЕМИОТИКА ПОРАЖЕНИЯ МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ
Основные жалобы больных с заболеваниями почек и мочевыводящих путей складывются из клинических проявлений следующих синдромов:
Болевой синдром
Боль при заболеваниях почек и мочевыделительных путей может быть различной выраженности и продолжительности, но иногда отсутствует совсем (острый гломерулонефрит). Обусловлена тремя основными причинами: растяжением капсулы почки, воспалительным отёком слизистой оболочки или растяжением почечной лоханки, спазмом мочевыводящих путей.
а) острая интенсивная приступообразная боль в поясничной области носит название почечной колики. Боль иррадиирует по ходу мочеточников, в промежность и паховую область, внутреннюю поверхность бедра. Больные при этом стонут, беспокойны, не могут найти положения, которое бы облегчало их страдание. В основе этих болей лежит острое нарушение оттока мочи из лоханки в результате спазма или закупорки мочеточника камнем. Интенсивные боли в поясничной области наблюдаются также при остром пиелонефрите.
б) тупая ноющая боль постоянного характера характерна для пиелонефрита и связана с растяжением капсулы почки.
в) болезненное мочеиспускание возникает при воспалении мочевого пузыря – цистите или мочеиспускательного канале – уретрите. Ощущается в виде рези, жжения, сочетается с учащенным мочеиспусканием. При уретрите боль возникает в начале мочеиспускания, а при цистите – в конце.
Отёки – частый симптом различных заболеваний почек.
Развитие отёков может быть обусловлено снижением онкотического давления плазмы в результате гипопротеинемии, повышением проницаемости капилляров вследствие повышения активности гиалуронидазы, задеркой натрия и воды за счёт активации альдостерона и АДГ, снижением почечной фильтрации. Отёки наблюдаются при остром и хроническом гломерулонефрите, нефротическом синдроме. Появляются в утренние часы и локализуются на веках, лице.
Нарушение мочеотделения
Основные формы нарушения мочеотделения представлены в табл. 29.
| Вид нарушения | Определение | Причины |
| Полиурия | Увеличение суточного диуреза более чем на 30% | Сахарный и несахарный диабет Массивная водная нагрузка Схождение отёков Почечная недостаточность в полиурической фазе |
| Олигурия | Уменьшение суточного количества мочи на 30% и более от возрастной нормы, но менее 80% | Нефротический синдром Острый гломерулонфрит Транзиторная олигурия новорождённых в первые 3 суток жизни Внепочечные причины: при ограничении количества выпитой жидкости, усиленном потоотделении, неукротимой рвоте, диарее, шоке и коллапсе |
| Анурия | Снижение диуреза более чем на 80% от возрастной нормы | Острая почечная недостаточность Острый гломерулонефрит Обструкция мочевыводящих путей камнем |
| Никтурия | Преобладание ночного диуреза над дневным | Хроническая почечная недостаточность |
| Дизурия | Частые болезненные мочеиспускания | Цистит, уретрит, прохождение конкрементов по мочеточнику |
| Полакиурия | Учащенное мочеиспускание | Приём большого количества жидкости У здоровых детей – при охлаждении |
| Олакиурия | Редкие мочеиспускания | Ограничение приёма жидкости У детей с гипорефлекторным мочевым пузырём |
| Недержание мочи (энурез) | Непроизвольное выделение мочи без позыва | Пороки развития органов мочевыделительной системы Патология ЦНС: резидуально-органическое поражение головного мозга, невроз |
| Странгурия | Затруднение мочеиспускания | Фимоз, клапан уретры Камень мочевого пузыря Нейрогенная дисфункция мочевого пузыря Состояние после операции на промежности и половых органах |
| Императивные позывы к мочеиспусканию | Появление неодолимого позыва к мочеиспусканию с резким укорочением промежутка времени (до нескольких секунд) до обязательного опорожнения мочевого пузыря | Нейрогенные дисфункции мочевого пузыря, врожденные и приобретенные заболевания спинного и головного мозга, периферических нервов и интрамуральных нервных сплетений, задержка развития регуляторных систем мочевого пузыря |
Артериальная гипертензия
При поражении паренхимы почек или стенозе сосудов нарушается кровообращение в почках, в результате активируется ренин-ангиотензин-альдостероновая система, повышается общее периферическое сосудистое сопротивление, задержка ионов натрия и воды с последующим увеличением объёма циркулирующей крови.
Паренхиматозную почечную АГ вызывают: острый и хронический гломерулонефрит, врождённые аномалии почек
Вазоренальную АГ наблюдается при: стенозе почечных артерий, аномалии почечных вен.
Нарушения в анализах мочи
| Цвет мочи | Причина | Патологическое состояние |
| Красный цвет | Макрогематурия — примесь большого количества неизменённых эритроцитов | Нефролитиаз, травма |
| Цвет “мясных помоев” | Наличие изменённых эритроцитов | Острый нефрит |
| Оранжевый | Уратурия | Дисметаболическая нефропатия |
| Зелёный | Билирутинурия | Механическая желтуха |
| Темно-коричневый (“цвет пива”) | Уробилиноген | Гемолитическая желтуха |
| Бесцветный | Сильное разведение мочи | ХПН Сахарный и несахарный диабет После приёма диуретиков |
| Молочный | Хилурия | Лимфостаз почек |
Изменения в анализах мочи
| Вид нарушения | Причины |
| Изменение прозрачности | Наличие клеточных элементов, слизи, бактерий и большого количества солей. |
| Изменение реакции мочи | Кислая реакция мочи может возникнуть у детей после перегрузки мясной пищей, при гломерулонефрите. Щелочная реакция мочи отмечается при овощной диете, употреблении щелочной минеральной воды, при воспалительных заболеваниях мочевыводящих путей, гипокалиемии. |
| Изменение относительной плотности (удельного веса) | Снижение относительной плотности мочи (гипостенурия) возникает при нарушениях её концентрации (гломерулонефрит) Повышение относительной плотности мочи (гиперстенурия) наблюдается при наличии в ней белка, сахара, солей. Наличие постоянной относительной плотности мочи в течение суток – изостенурия. Развитвается при хроническом пиелонефрите и гломерулонефрите. |
| Слизь | Воспалительные заболевания мочевыводящих путей, дисметаболические нарушения |
| Кетонурия | Ацетонемический синдром, декомпенсация сахарного диабета |
| Глюкозурия | Сахарный диабет, инфузионная терапия растворами глюкозы, нарушение реабсорбции глюкозы в проксимальном отделе нефрона (тубулопатия) |
| Уробилиногенурия | Гемолиз, повреждение печени |
| Протеинурия | Ренальная: нефротический синдром, пиелонефрит, гломерулонефрит, дисметабо- лическая нефропатия, диабетическая нефро- патия; Преренальная: гемолиз, гипертермия Постренальная: из половых органов |
| Эпителиальные клетки | В большом количестве эпителий появляется в моче при остром цистите и пиелонефрите, дисметаболической нефропатии |
| Лейкоцитурия | Воспалительные заболевания органов мочевыделительной системы, вульвовагиниты у девочек |
| Гематурия | Травма, воспалительные заболевания почек и мочевого пузыря, опухоли, наличие конкрементов, нефриты, туберкулёз |
| Цилиндрурия | Связана с осаждением белка в просвете канальцев. Гиалиновые цилиндры – при физической нагрузке, лихорадке, нефротическом синдроме, воспалительных заболеваниях почек; зернистые – при дегенеративных поражениях канальцев почек; восковидные – при поражении эпителия канальцев, нефротическом синдроме. |
| Кристаллурия | Нефролитиаз, дисметаболическая нефропатия. |
Повышение температуры тела,иногда значительное, возникает при воспалительных заболеваниях почек и мочевого пузыря (пиелонефрит, цистит). Может сопровождаться ознобом.
Кожный зуд является следствием раздражения рецепторов кожи мочевиной. Наблюдается при ХПН.
Последнее изменение этой страницы: 2016-04-23; Нарушение авторского права страницы
источник
Мочевыделительная система человека начинает своё развитие на 3-й неделе эмбрионального периода и отражает этапы эволюционного развития этой системы.
Пронефрос (предпочка) это простая система агломерулярных канальцев, которые не связаны с кровеносной системой и не обладают экскреторной функцией. Основная функция предпочки заключается в том, что она вызывает рост мезонефрального протока, а сама подвергается апоптозу.
Мезонефрос – парное образование, формирующееся на 4 – й неделе гестации и имеет первую функциональную единицу гломерулонефрон, который выполняет функции: неизбирательная фильтрация, выделение азотистых продуктов обмена в гипотоничной моче, реабсорбция глюкозы, солей, воды.
Метанефрос (окончательная почка) развивается на 5 – й неделе гестации из двух источников: мезонефроса, и промежуточной мезодермы.
При нарушении процессов эмбриогенеза происходит формирование таких врождённых пороков развития, как аплазия, гипоплазия почек, добавочная почка, удвоение почек, подковообразная почка.
На 7 – 9 неделе внутриутробного развития происходит перемещение и поворот почки из таза в поясничную часть, при воздействии неблагоприятных факторов на этом этапе возможно возникновение нарушение положения – дистопии, аномалии поворота — незавершённый поворот почек.
Позднее происходит прорастание кровеносных сосудов в мезодерму, формирование капиллярных сетей клубочков. Выделительные канальцы нефрона срастаются с собирательными канальцами, происходит прорыв мембраны и образуется сообщение между почечной лоханкой и нефроном.
Нарушение этого процесса ведёт к образованию кистозной почки, гидронефрозу. Нарушение дальнейшей дифференцировки почечной ткани приводит к дисплазиям почек, наследственным нефритам, наследственным тубулопатиям.
У новорожденного почка имеет вес 10 – 12 г, имеет более округлую форму с четкими границами. По отношению к массе тела почки составляют 1/100, что больше чем у взрослых (1/220).
Они проходят три этапа усиленного роста: на 1, 7 и 14 годах жизни. Располагаются на 1 позвонок ниже: верхний полюс находится на уровне XІ, XІІ грудного позвонка, а нижний – на уровне верхнего края 4 поясничного позвонка, т. е. ниже гребешка подвздошной кости.
Эта особенность исчезает к 2-м годам. Учитывая недостаточное развитие околопочечной клетчатки, а также пред — и позадипочечных фасций почки ребёнка отличаются большей подвижностью. Формирование фиксационных механизмов заканчивается к 5 – 8 годам.
Почки у детей до 2 – 5 летнего возраста имеют дольчатый характер, соединительнотканные прослойки выражены слабо, клубочки расположены компактно. Внутреннее строение отличается недостаточным развитием коры, но хорошо развитым мозговым веществом, отношение коркового слоя к мозговому — 1: 4, впоследствии корковое вещество увеличивается более интенсивно. Особенностью кровоснабжения является тесная связь лимфатических и кровеносных сосудов почек и кишечника, что часто бывает причиной перехода инфекции из кишечника в лоханки. У доношенного новорождённого имеется достаточное количество нефронов. Число клубочков в единице объёма почечной ткани больше, чем у детей старшего возраста, однако, у новорожденного клубочки имеют маленький диаметр, многие из них слабо дифференцированы и не функционируют, примерно, до двухлетнего возраста. Висцеральный листок капсулы почечного клубочка у новорожденных состоит из кубического эпителия, при котором процесс фильтрации затруднен. После 5 лет строение клубочков такое же, как у взрослого.
Канальцы и петля Генле у новорожденного короче и просвет их в 2 раза уже, чем у взрослого. Юкстагломерулярный аппарат, который играет важную роль в образовании ренина и контроле за выведением натрия, формируется к 2 годам. Длина нефрона увеличивается до периода полового созревания. По мере нарастания массы канальцев, количество клубочков на единицу объёма почечной ткани уменьшается. Окончательное созревание почки в целом заканчивается к школьному возрасту.
1. Гомеостатическая: почки регулируют состав внеклеточной жидкости и кислотно-основного состояния организма. Частично этот процесс обеспечивается путем удаления продуктов азотистого обмена, воды, электролитов, в избытке поступивших с пищей или высвободившихся в процессах обмена веществ. Однако экскреторная функция почек направлена не только на выведение метаболических шлаков, почки должны обеспечить и экономию необходимых веществ, что особенно важно для растущего организма. Эту уникальную способность — осуществлять экскрецию избытков и в то же время экономию нужных соединений принято называть гомеостатической функцией почек, назначение которой состоит в поддержании гомеостаза – постоянства внутренней среды. Процесс мочеобразования рассматривается как совокупность процессов фильтрации, реабсорбции и секреции, происходящих в нефроне.
Общий почечный кровоток у новорожденного по сравнению со взрослыми низкий, что не может не отражаться на клуюочковой фильтрации и реабсорбции. В первые часы жизни он значительно варьирует. Объём крови, проходящий через почки только что появившегося на свет ребёнка, не превышает 5% сердечного выброса, тогда как у взрослого он составляет 20 – 25%. С 3 недели жизни ребёнка происходит перераспределение кровотока в почке – он значительно повышается в корковом слое. Резкое увеличение почечного кровотока происходит с 8 – 10 недели постнатального онтогенеза и достигает цифр, характерных для взрослых, к пятимесячному возрасту.
У детей, особенно на первом году жизни, относительно низкая клубочковая фильтрация, в расчёте на единицу поверхности тела она составляет 27% от величины у взрослых. Это объясняется меньшей фильтрующей поверхностью, большей толщиной базальной мембраны за счёт кубического эпителия, выстилающего висцеральный листок капсулы клубочка и более низким фильтрационным давлением. Так, скорость клубочковой фильтрации у новорожденных соответствует всего лишь 12 мл/мин/м 2 , но уже в течение первых 3 недель жизни она увеличивается в 2 раза, а к году достигает таких же значений, как и у взрослого человека. Поэтому у детей раннего возраста ограниченная экскреция почками воды и солей. Несовершенством водовыделительной функция почек у младенцев объясняется быстрое перенасыщение организма жидкостью, что может привести к таким состояниям, как отёк мозга, лёгких. Почки новорожденных способны к дробному выведению жидкости на протяжении суток. Эти особенности необходимо учитывать в организации водного режима, питания ребёнка грудного возраста, проведения инфузионной терапии. Одной из отличительных черт водно-солевого обмена ребёнка является относительно большее, чем у взрослых, выделение воды через легкие и кожу: при перегревании, одышке может выводиться более половины принятой жидкости. Потери воды при дыхании и за счет испарения с поверхности кожи составляют около 1,0 г (кг/ч), у взрослых – 0,3 г (кг/ч).
У детей сразу после рождения имеет место транзиторная почечная недостаточность («физиологическая олигурия»), которая связана, с низким уровнем клубочковой фильтрации, малым поступлением жидкости в организм, повышением нагрузки на почки вследствие выключения выделительной функции плаценты. После одного года жизни показатель клубочковой фильтрации приближается к уровню взрослого, но не обладает достаточной амплитудой колебаний (65мл/мин – у детей 12 месяцев, 80 – 120 мл/мин – у взрослых).
Процессы реабсорбции и секреции у новорожденных и детей первого года жизни имеют некоторые особенности. Сниженная концентрационная функция объясняется незрелостью осморецепторов, низкой чувствительностью дистальных канальцев и собирательных трубочек к антидиуретическому гормону, малой длиной петли Генле, осуществляющим вместе с интерстицием осмотическое концентрирование мочи, низкой гломерулярной фильтрацией и несовершенством регуляторных влияний надпочечников. Концентрационная способность становится более совершенной к 1 – 2 годам жизни ребёнка.
Канальцевая реабсорбция воды у новорождённого также снижена, но она постепенно повышается до 18лет. Окончательной степени зрелости системы транспорта ионов достигают на втором году жизни ребёнка. У новорожденных довольно часто наблюдается глюкозурия, исчезающая уже на первой неделе жизни. В то же время максимально канальцевый транспорт глюкозы достигает уровня взрослых только к подростковому возрасту, что является причиной физиологической глюкозурии у детей после обильного приёма углеводной пищи.
Становление системы транспорта аминокислот у детей осуществляется на протяжении двух первых лет жизни.
Механизмы почечной регуляции кислотно – основного состояния у ребёнка первых месяцев жизни, в том числе ограниченная способность экскретировать кислотные радикалы и задерживать основания также незрелые. В связи с этим грудной ребёнок склонен к развитию ацидоза при различных заболеваниях, а также возникновению физиологического ацидоза при переводе на искусственное вскармливание неадаптированными смесями вследствие повышенной белковой нагрузки.
Процесс секреции (удаление из организма чужеродных и токсических веществ, избытка ионов, минуя клубочковы й фильтр) в канальцах у детей также происходит медленнее, чем у взрослых, особенно у новорожденных и это следует учитывать при назначении им некоторых медикаментозных препаратов, введении солевых растворов.
Следует отметить, что интегральная функция мочеобразования у ребёнка развивается неравномерно. Наиболее интенсивно это происходит в период новорождённости и до 4 – 5 лет. Затем темп развития мочеобразовательной функции почек снижается и вновь резко возрастает в 10 – 11 лет. Окончательно эта функция стабилизируется лишь в юношеском возрасте. Периоды 7 – 8 и 13 – 15 лет некоторые исследователи относят к критическим этапам функционального развития почек, ибо в указанных возрастных группах нередко наблюдается десинхронизация основных процессов мочеобразования.
2. Эндокринная функция – это секреция ренина и местных тканевых гормонов (кининов, простогландинов), влияющих на тонус сосудов и величину почечного кровотока. Кроме того, почки осуществляют преобразование витамина Д в гормоноподобное состояние – 1,25 дигидрооксикальциферол, который стимулирует синтез белка, специфически связывающий кальций. Важным звеном эндокринной активности является секреция эритропоэтинов, а также ингибиторов эритропоэза. В норме почки выделяют в кровь и мочу ряд факторов – прокоагулянтов (VІІ,VІІІ, ІX, X, и др.), а также экскретируют урокиназу, тканевой активатор плазминогена и соединения, ингибирующие фибринолиз.
Мочевыводящие пути у детей младших возрастных групп отличаются недостаточным развитием в их стенках мышечной и эластической ткани. Лоханки у ребёнка до 5 лет имеют преимущественно внутрипочечный тип расположения, так как слабо выражен почечный синус, они относительно шире и мочеточники отходят от них под прямым углом. Мочеточники более извиты, гипотоничны, имеют относительно большой диаметр, что предрасполагает к нарушению пассажа, застою мочи и последующему присоединению микробно – воспалительного процесса в вышележащих отделах.
Мочевой пузырь у детей из-за малой полости таза располагается в брюшной полости и имеет веретенообразную форму, хорошо развитую слизистую оболочку. Анатомическая и физиологическая ёмкости его увеличиваются с возрастом. Длина мочеиспускательного канала у мальчиков 5-6 см (у взрослых 14-18 см), в период полового созревания 10-12 см; у девочек короче – всего 1-2 см, а его диаметр шире, чем у мальчиков.
Суточный диурез у детей в возрасте 1 месяца составляет 100-350 мл, в 6 месяцев – 250-500 мл, к году — 300-600 мл, в 10 лет – 1000-1300 мл. Суточное количество мочи можно рассчитать по формуле: 100(n+5), где -n-количество лет. Количество мочеиспусканий постоянно уменьшается от 20 — 25 у младенцев до 5 – 6 у подростков и взрослых. Способность к выведению принятой жидкости при водной нагрузке становится максимально выраженной только к концу первого года жизни. Удельная плотность мочи при рождении очень низкая, что связано с вышеперечисленными физиологическими особенностями почек и, примерно, равна 1004 — 1008, с возрастом постепенно увеличивается, в 1 – 3 года – 1010 – 1015, а у взрослого человека в норме составляет от 1015 до 1025
источник
Исследование мочевыделительной системы состоит из осмотра, пальпации и перкуссии.
Бледность кожных покровов(из-за спазма артериол или присоединения анемии); восковидная или меловидная бледность характерна для амилоидоза почек; бледность с иктеричным оттенком – для уремии (при этом можно отметить расчесы, экхимозы на коже, обложенный сухой язык, почувствовать запах аммиака, исходящий изо рта или от кожи больного).
Отеки или пастозность. Отеки могут быть общими, распространенными по всему телу (анасарка), с накоплением жидкости в полостях: брюшной (асцит), плевральной (гидроторакс) и в перикардиальной (гидроперикард). При этом можно видеть одутловатость лица, припухлость век, сужение глазных щелей (faciesnephritica), сглаженность контуров суставов, поясничного лордоза, следы от давления одежды.
Изменение величины и формы живота, контуров надлобковой, поясничной областей. Живот увеличивается в объеме при асците. При вертикальном положении ребенка он выглядит отвисшим (вследствие повышения внутрибрюшного давления), при горизонтальном – распластанным с выбухающими боковыми отделами («лягушачий живот»). Выбухание в надлобковой области за счет переполнения мочевого пузыря наблюдается при острой задержке мочеиспускания вследствие камней уретры, парафимоза и т.д. У новорожденных и детей первых месяцев жизни наполненный мочевой пузырь может выступать над лобком, выпячивая брюшную стенку. Припухание поясничной области на стороне поражения наблюдается при паранефрите.
Необходимо также осмотреть наружные половые органы с целью выявления аномалий развития и воспалительных процессов.
Следует обращать внимание на изменения поведения ребенка во время мочеиспускания: дети грудного возраста выражают болезненность при мочеиспускании криком, возникающем во время или сразу после мочеиспускания. При гиперрефлекторной форме нейрогенной дисфункции мочевого пузыря акт мочеиспускания продолжается длительное время, часто в несколько приемов.
Пальпация. Выявлениеотеков, пастозности тканей. Чтобы определить наличие отеков или пастозности на нижних конечностях, необходимо надавить указательным пальцем правой руки на голень над большеберцовой костью. При отеке образуется ямка, исчезающая постепенно. Нередко о пастозности тканей свидетельствуют глубокие вдавления кожи от пеленок, резинок одежды, ремней, тесной обуви.
Почки, чаще правую, можно пропальпировать у детей первых 2 лет жизни (особенно с пониженным питанием) вследствие относительно больших размеров и низкого расположения. У детей старшего возраста почки в норме не пальпируются.
Пальпация почек осуществляется при помощи бимануальной глубокой пальпации по В.П.Образцову в горизонтальном и вертикальном положении ребенка (в вертикальном положении преимущественно у старших детей) (рис. 14).
Бимануальная пальпация правой почки по В.П. Образцову в положении больного лежа на спине
Методика пальпации правой почки: ребенок лежит на спине со слегка согнутыми ногами; исследующий подводит левую руку под поясницу пациента в области правого реберно-позвоночного угла, а правую руку кладет на живот и проникает в правое подреберье кнаружи от прямой мышцы живота, затем старается сомкнуть руки. При достижении соприкосновения ребенка просят сделать глубокий вдох – пальпируется опускающийся нижний полюс почки. В случае пальпируемой почки можно проверить симптом баллотирования. Наносят толчкообразные удары и получают ощущение толчков почкой в правую руку.
При пальпации левой почки правая рука продвигается на левую поясничную область, правая рука располагается на животе. Техника пальпации та же.
Пальпация в положении ребенка стоя (по С.П.Боткину). Туловище сгибается под прямым углом, руки опущены. Левая рука исследующего на поясничной области ребенка, правая кнаружи от прямой мышцы живота на уровне реберной дуги. Техника пальпации та же, что и в положении лежа.
Пальпацию живота используют для выявления болезненности иличувствительности по ходу мочеточников, проекциями которых на переднюю брюшную стенку являются верхние и нижние мочеточниковые точки. Верхние мочеточниковые точки расположены на месте пересечения линии, проведенной через пупок, с наружными краями прямых мышц живота; нижние – на месте пересечения линии, соединяющейspinailiacaanteriorsuperiorс наружными краями прямых мышц живота.
Пальпацию мочевого пузыря в надлобковой области проводят двумя руками одновременно. Перед исследованием мочевой пузырь должен быть опорожнен. Бимануальная пальпация иногда позволяет обнаружить в пустом мочевом пузыре его дивертикул в виде образования тестоватой консистенции, расположенного латерально от средней линии, а также камень, опухоль. Как эластичное, флюктуирующее образование, верхний полюс которого иногда достигает пупка, мочевой пузырь пальпируется при острой и хронической задержке мочеиспускания. В норме наполненный мочевой пузырь прощупывается у детей грудного возраста.
Перкуссия. С помощью перкуссии можно определить высоту стояния верхнего полюса наполненного мочевого пузыря над лобком. С этой целью палец-плессиметр левой руки кладут параллельно лонному сочленению и перкутируют по средней линии живота от пупка вниз до притупления звука. Данный метод используют при подозрении на острую задержку мочеиспускания. Перкуторно выявляют также наличие свободной жидкости в брюшной полости (технику смотри выше).
Поколачивание по поясничной области используют для выявления болезненности или неприятных ощущений, иногда отдающих в ногу или нижнюю половину живота, которые могут возникать при проведении данного исследования (в этом случае симптом оценивается как положительный).
Методика: исследующий кладет на поясничную область сначала с одной, затем с другой стороны левую руку, а ребром ладони правой руки наносит по ней короткие, не очень сильные удары. Положительный симптом поколачивания определяется при воспалительных процессах в почках и околопочечной клетчатке (пиелонефрит, паранефрит и др.), мочекаменной болезни.
источник
К моменту рождения созревание почек еще не закончено. Клубочки у новорожденных значительно меньше, чем у взрос лых, их фильтрующая поверхность составляет 30% нормы взрос лого. Канальцы короче и уже. По сравнению со взрослыми ре абсорбция мочи у детей снижена.
С возрастом органы мочевыделения меняются. У детей млад шего возраста размеры почек относительно больше, отношение их массы к массе тела новорожденного составляет 1 : 100, у взрос лого человека — 1 : 200.
Верхний полюс почки находится на уровне XI—XII грудно го позвонка, нижний — на уровне IV поясничного позвонка. К 2 годам эти особенности расположения почек исчезают. В по следующие годы рост почек соответствует росту тела.
Почки в первые годы жизни имеют дольчатое строение. Кор ковый слой развит недостаточно. Клубочки у новорожденного располагаются компактно. Количество клубочкового фильтра та у детей в первые месяцы жизни понижено по причине того, что фильтрующая поверхность у них значительно меньше, чем у взрослых (см. табл. 15).
При росте почки наблюдается равномерное развитие не фронов.
Количество мочи, образующееся у ребенка, в норме можно приблизительно рассчитать по формуле:
V = 100 x (n + 5), где V — объем мочи за сутки;
где V — объем мочи за сутки;
Для выведения шлаков детям требуется больше воды, чем взрослым. Обезвоживание у детей наступает значительно быст рее. Дети, получающие грудное молоко, полностью усваивают его, и продуктов, удаляемых через почки, очень мало. В связи с этим при низких функциональных возможностях, несовер шенстве систем, регулирующих водносолевой обмен, ребенок поддерживает постоянство внутренней среды. При замене груд ного молока другими продуктами нагрузка на почки возрастает, увеличивается количество продуктов, подлежащих удалению, почки работают с большим напряжением, изменяется кислот ность мочи.
Почки участвуют в поддержании осмотической регуляции об мена крови и внеклеточной жидкости, поддержании кислотно щелочного равновесия.
Моча образуется в результате активной функции нефрона, с помощью которой происходит ультрафильтрация плазмы в ка пиллярах клубочков, в канальцах происходят обратное всасы вание воды, глюкозы, синтез и секреция необходимых для орга низма соединений. Через фильтрующую мембрану клубочков из плазмы крови проходят низкомолекулярные водорастворимые соединения. Почечный фильтр не пропускает клеточные элемен ты и белки.
Регуляция мочеобразования происходит через гипофиз, над почечники, гуморальным и нервным путями. Выведение воды регулируется антидиуретическим гормоном. Альдостерон — гормон коры надпочечников — повышает обратное всасывание натрия и выведение калия. В первые 3 месяца выделяется 90 мл мочи на 1 кг веса, в возрасте 10 лет — 25—35 мл на 1 кг веса в сутки.
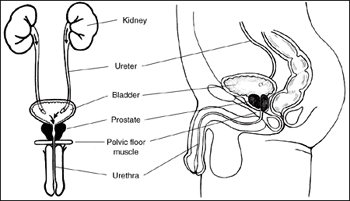
Мочеточники. Мочеточники у детей раннего возраста отно сительно шире, более извилисты, чем у взрослых. Стенки мо четочников снабжены плохо сформированными мышечными и эластичными волокнами.
Мочевой пузырь. У новорожденных мочевой пузырь — оваль ной формы и находится выше, чем у взрослых. Его слизистая обо лочка полностью сформирована. С возрастом ребенка утол щаются его мышечный слой и эластические волокна. Емкость мочевого пузыря у новорожденного составляет 50 мл, в 1 год — 200 мл.
Мочеиспускательный канал. У мальчиков его длина состав ляет 5—6 см, у взрослых мужчин — 14—18 см.
Особенность мочеиспускания у детей
Мочеиспускание новорожденного производится благодаря врожденным спинальным рефлексам. При достижении воз раста 12 месяцев полностью закрепляется условный рефлекс на мочеиспускание (см. табл. 16).
Самым информативным показателем мочевой системы яв ляется анализ мочи. Цвет мочи в норме желтый, окраска мочи зависит от концентрации мочевых элементов. Она может ме няться при приеме метиленового синего, рибофлавина и от пи щевых пигментов.
Свежевыпущенная моча прозрачна. Мутность при стоянии мочи зависит от присутствия большого количества солей, кис лотных элементов, бактерий, слизи и жира.
Моча имеет слабокислую реакцию, при искусстевенном вскармливании — слабощелочную.
Плотность мочи колеблется в пределах 1002—1030. Она за висит от количества выпитой жидкости, пищевого рациона, по тоотделения. Моча у детей раннего возраста менее концентри рована (см. табл. 17).
На величину плотности мочи влияет присутствие в ней белка, глюкозы и других веществ. Снижение относительной плотности мочи наблюдается при хронической почечной недостаточности, гипофизарной недостаточности и других заболеваниях. Увеличе ние плотности мочи возникает при больших потерях жидкости.
В осадке мочи обычно обнаруживаются 1—2 клетки плоско го эпителия. При воспалительных процессах происходит увели чение этого показателя.
Клетки цилиндрического эпителия обнаруживаются в осад ке мочи в единичных числах.
Эритроциты могут быть единичными: 0—1 в поле зрения, до 2х у девочек.
Лейкоциты также обнаруживаются в нормальной моче 5— 6 в поле зрения.
Единичные гиалиновые и восковидные цилиндры могут об наруживаться у здоровых людей при физической нагрузке.
Белок в моче обнаруживается при физическом напряжении, воспалительных и хронических заболеваниях почек, когда по вышается проницаемость мембранного фильтра.
Глюкоза в моче может проявляться при нарушениях угле водного обмена.
Кетонурия обнаруживается при частой рвоте, расстройствах обмена веществ.
Увеличение количества мочи (полиурия) характерно для боль ных сахарным диабетом, хроническим нефритом, при отхож дении отеков, после лихорадочных заболеваний.
Олигурия (уменьшение количества мочи на 20—30%) или от сутствие мочи зависят от уменьшения или полного прекращения выделения мочи почками, а также — от рефлекторного спазма и препятствия оттоку в нижних отделах почек. Причинами оли гурии могут быть заболевания сердца и почек, потери жидко сти при рвоте, поносе, недостаточном приеме жидкости.
Дизурия (нарушение мочеиспускания с задержкой мочи в мо чевом пузыре) чаще всего связана с рефлекторным спазмом сфинктера мочевого пузыря при воспалительных заболеваниях мочевыводящих путей, поражении центральной нервной систе мы и других заболеваниях.
Поллакиурия (учащенное мочеиспускание) наблюдается при диабете, хронической почечной недостаточности, охлаждении.
Болезненное мочеиспускание может отмечаться при цисти тах и других заболеваниях мочевыводящих путей.
Наряду с общим анализом мочи производится количествен ное определение эритроцитов и лейкоцитов в моче. Для этого собирают суточную порцию мочи (проба Аддис–Каковского) либо 1 мл мочи (проба Нечипоренко).
Особенности сбора мочи у детей
Для обычного общего анализа собирают утреннюю порцию мочи в чистую бутылочку. Перед мочеиспусканием наружные половые органы обмывают теплой водой. Если имеются признаки воспаления половых органов, мочу получают с помощью катетера, обычно это делает врач. Для сбора мочи у новорожденных используют специальные мочеприемники. Катетеризация мочевого пузыря у детей раннего возраста проводится в исключительных случаях.
Проба по Зимницкому определяет количество выделяемой мо чи и ее относительную плотность в течение суток. Мочу соби рают через 3 ч. Особого режима питания, двигательной актив ности не требуется.
Суточный диурез должен составлять 2/3 принятой жидкости, из них дневной диурез — 2/3.
Для пробы заранее подготавливают емкости, на каждой из 8 емкостей ставятся норма и время. Ребенок в день исследова ния опорожняет мочевой пузырь в 6.00 ч утра, последующие порции собирают в пронумерованную посуду.
Ночью будят ребенка. Если в какоето время ребенок не мочился, емкость отправляют в лабораторию пустой.
Проба Аддис–Каковского. Эта проба производится наряду с об щим анализом для определения эритроцитов, лейкоцитов и ци линдров в суточной порции мочи (см. табл. 18).
При биохимических методах исследования мочи опреде ляются белок, желчные пигменты, желчные кислоты, уроби лин, сахар, ацетон и т. д. Важное клиническое значение имеет определение солей.
Бактериологическое исследование мочи. Перед исследованием проводится тщательный туалет наружных половых органов. За тем открывается стерильная пробирка или банка, и ребенок мочится, заполняя ее на 1/2 или 3/5 объема. Процедура про водится четко и быстро, чтобы флакон оставался открытым ми нимальное время и края его не соприкасались с нестерильны ми поверхностями, чтобы исключить попадание бактерий из окружающей среды. Собирается моча в середине или конце мочеиспускания.
Сбор мочи на сахар. Утром ребенку необходимо опорожнить мочевой пузырь от ночной мочи, после этого провести тщатель ный туалет наружных половых органов и собирать мочу в про градуированную трехлитровую банку. На ней отмечают показа тели объема (100, 200, 300, 400 мл и т. д.).
После сбора отмечается суточный диурез, моча мешается стеклянной палочкой, отливают 200 мл мочи и отправляют ее на исследование.
Инструментальные обследования при заболеваниях почек у детей
УЗИ дает возможность оценить размеры почек и лоханок, их расположение, состояние ткани и почек.
Рентгенологические методы исследования:
1) экскреторная урография, диагностирующая пороки мочевого пузыря, уретры, почек;
2) ретроградная пиелография, исследующая состояние мочевого пузыря, мочеточников, почек.
Для исследования кровообращения почек проводится по чечная ангиография.
Радиоизотопные методы исследования применяются для оценки функции, для определения динамики патологическо го процесса.
Биопсия почки заключается в прижизненном исследовании почечной ткани с изучением ее морфологической структуры.
источник
Заболевания мочеполовой системы у детей и взрослых. Диагностика и профилактика воспалительных процессов
Система мочевыделения состоит из мочевого пузыря и его мочеточников, мочеиспускательного канала, почек. Заболевания мочевыделительной системы вызывают определенные болевые ощущения, которые значительно ухудшают качество жизни, ведут к развитию разных осложнений. Подобные патологии достаточно распространены как в детском и подростковом, так и в зрелом возрасте.
При развитии болезней мочевыделительной системы существует высокий риск их преобразования в хроническую форму. Важно при первых симптомах пройти обследование в медучреждении с целью выявления патологии и последующего ее лечения. Выделяют следующие основные причины нарушений:
- Перенапряжения или ушибы. Проблемы проявляются в результате травм живота, вследствие поднятия тяжестей.
- Инфекция – основная причина, провоцирующая болезни мочевого пузыря и почек. Поражение органов происходит через кровь при осложненной ангине, отите, на фоне воспаления половых органов. Наиболее опасными являются бактериальные инфекции.
- Беременность. В этот период на почки оказывается повышенная нагрузка из-за увеличения в организме будущей мамы объема жидкости. Прогрессируют болезни мочеполовой системы у женщин на фоне ослабленного иммунитета, в частности, проявляются почечные патологии, отеки.
- При развитии сердечнососудистых заболеваний оказываются усиленные нагрузки на почки из-за недостаточного кровообращения в области малого таза.
- Воспалительные болезни мочеполовой системы проявляются в результате переохлаждения. В таких случаях часто диагностируется цистит.
Обнаружить патологию нетрудно, если ее признаки уже явные. Но нередко течение заболеваний происходит бессимптомно, выявить их поможет анализ мочи. Болезни могут сопровождаться симптомами, абсолютно не связанными с мочеполовой системой:
- снижение аппетита,
- головокружение и недомогание,
- постоянные головные боли,
- переутомляемость,
- резкое повышение температуры тела,
- тошнота, сопряженная с рвотой,
- нарушение сердечной деятельности,
- одышка.
Явным признаком поражения мочевыделительных органов выступают боли, локализующиеся в пояснице, нижней части живота.
Многие болезни напрямую связаны с нарушенной функцией именно мочеиспускания. Оно становится учащенным, появляются резкие болевые ощущения, сильный зуд и рези, уменьшается суточный отток мочи, в биоматериале обнаруживаются примеси крови.
Мочевыделительная система подвержена множеству патологий и заболеваний, которые можно разделить на три основные группы. В частности, это поражения мочевого пузыря и мочевыводящих путей, патологии почек, мочекаменная болезнь (МКБ).

При развитии бактериальной инфекции происходит воспаление почечных лоханок (пиелонефрит). Такая патология может возникать у людей любой возрастной категории. При отсутствии должного лечения и последующих профилактических мер воспаление приобретает хроническую форму.
Чаще всего встречающаяся патология в данной группе – цистит. Воспалительный процесс прогрессирует в мочевом пузыре, при этом мочеиспускание характеризуется сильными болями, нижняя часть живота тянет, моча заметно мутнеет. Цистит является первичным, если возникает при инфицировании непосредственно мочевого пузыря, и вторичным, если выступает осложнением на фоне воспаления иных органов.
К данной группе относится пузырно-мочеточечный рефлюкс. Он представлен неправильным оттоком или пассажем мочи (прохождением по мочеиспускательному каналу), при котором жидкость частично возвращается в пузырь или даже в почки. Среди распространенных патологий описываемой категории отмечается также уретрит (воспаление уретры), уреаплазмоз.
Подобное заболевание подразделяется на несколько видов в зависимости от локализации камней и материала, из которого они образованы. В любом случае ощущаются боли разной степени, от резкой до слабо проявляющейся. Затрудняется мочеотделение, периодически проявляется тошнота, в моче обнаруживаются кровяные примеси, песок.
Изначально такая патология протекает без симптомов, т.к. мелкие камни практически не нарушают деятельность мочевыделительной системы. Место их расположения, форма и размеры устанавливаются на УЗИ.
Вероятность проявления различных болезней мочевой системы у пациентов разного пола неодинакова. Например, мужчины чаще страдают от опухолевых образований в мочевыделительных органах, женщины более подвержены воспалительным заболеваниям. У мужчин чаще диагностируется мочекаменная болезнь, тогда как на женский пол приходится подавляющее большинство случаев цистита. Кроме самых распространенных болезней мочевыделительного тракта, встречаются и более редкие патологии:
- Киста почек – это доброкачественное образование, внутри содержащее жидкость. Среди основных факторов риска выделяются серьезные травмы и инфицирование, пожилой возраст, родовые осложнения. Показано лечение в стационарных условиях. В противном случае опухоль начинает давить на сосуды, полностью или частично перекрывается мочеточник, происходит застой жидкости, в результате чего может наступить отмирание почки.
- Ацидоз – наблюдается из-за сбоя кислотно-щелочного баланса во всем организме. Когда повышается кислотность, на почки оказывается усиленная нагрузка. В легкой форме патологии протекают практически бессимптомно. Но при их осложнении возможно наступление тромбоза, инфаркта, комы, в редких случаях смерти. К основным причинам ацидоза относят обезвоживание, высокий уровень сахара, онкологию, неправильные диеты. Он также иногда проявляется у беременных женщин.
- Недержание мочи — распространенное нарушение работы мочевыделительных органов, которое приносит массу неудобств. Жидкость самопроизвольно изливается, не удерживается в мочевом пузыре и его путях. При энурезе человек регулярно вынужден пользоваться памперсами, прокладками. Чаще недержание проявляется у женщин после перенесенной родовой травмы, при сильных физических нагрузках, на фоне осложненных инфекций. Мужское недержание встречается редко, прогрессирует в результате аденомы простаты.
- Почечный амилоидоз развивается из-за отложений крахмала в большом количестве. Как сопутствующее заболевание проявляется на фоне туберкулеза, сифилиса. Среди основных симптомов принято выделять высокое АД, отеки, общую слабость, сбои сердечных ритмов, увеличение размеров печени, расстройство стула с сопутствующим вздутием кишечника.
Болезни мочевыделительных органов часто проявляются у малышей. Причиной тому выступает еще не полностью сформировавшийся иммунитет, а также неполная зрелость органов малого таза. Отдельную категорию составляют патологии, которые носят наследственный характер.

Инфекции мочевой системы в раннем возрасте появляются и прогрессируют стремительно. При малейших их признаках следует обратиться к специалисту. В противном случае существует большой риск развития почечной недостаточности. У ребенка, который уже приучен к горшку, симптоматику болезни распознать легче. Он плачет от боли при мочеиспускании, может непроизвольно и часто мочиться, чего не наблюдалось за ним ранее. Не стоит упускать из вида резкое уменьшение суточного диуреза.
Резкое увеличение количества выделяемой жидкости, постоянная жажда, потеря в весе, общая слабость может свидетельствовать о развитии сахарного диабета у ребенка.
В возрасте после 1 года инфекциями мочевыделительного тракта чаще страдают девочки. На явные нарушения и отклонения указывает недержание мочи по ночам после 5 лет. Ребенка необходимо обследовать на предмет обнаружения неврологических расстройств, воспалительных процессов.
Груднички и маленькие дети часто болеют циститом, который прогрессирует на фоне переохлаждения, прямого инфицирования стенок мочевого пузыря. Лечение патологи предполагает прием противовоспалительных средств, щадящих антибиотиков, использование травяных ванночек, но только по назначению врача. Если имеет место хронический цистит, необходимо пересмотреть и скорректировать рацион ребенка, проводить ежедневно тщательную гигиену.
В урологии задействуют разные диагностические методики, выявляющие болезни мочеполовых органов еще на ранних стадиях:
- Инструментальное обследование, при котором используется специальный катетер, вводящийся внутрь мочеиспускательного канала. Данный метод запрещен в случае острого воспалительного процесса с сильными болями.
- Широко применима эндоскопия, т.к. является информативным способом исследования. Суть процедуры заключается в помещении эндоскопа в уретру для последующего его перемещения в сторону почки. Так мочевой пузырь, канал, почечные лоханки изучаются изнутри.
- Распространенным, доступным по стоимости методом обследования выступает УЗИ, при котором пациент не ощущает боли. Данная процедура направлена на выявление кист, опухолей, камней.
- Рентгенография (урография) заключается в том, что в систему кровотока вводится контрастное вещество, содержащее йод. Данная жидкость доходит с кровью внутрь почек, в этот период и проводится рентген с незначительными перерывами во времени. Рентгенологическое обследование показывает наличие песка и камней в почках.
- Часто проводится МРТ, КТ с контрастом.
- Еще одна диагностическая мера – сцинтиграфия, предполагающая длительное наблюдение за деятельностью мочевыделительных органов. Процедура проводится при помощи гамма-томографа, чему предшествует введение в организм радиофармпрепарата. На сцинтиграммах отображается момент поступления вещества из крови в почечные полости и в период его выведения мочеточниками, свидетельствуя о наличии или отсутствии патологии.
- Если описанные выше методы оказались неэффективными, проводится биопсия почки. Процедура предполагает забор материала для детального лабораторного изучения.
Ключевую роль при обследовании мочевыделительных органов у детей и взрослых играет анализ мочи. Изменение свойств жидкости отображает характер инфекционных и воспалительных процессов мочевыводящих органов. Прежде всего оценивается диурез. Отклонением от нормы считается суточный объем мочи в количестве более 2 л, менее 500 мл. На окрас, который в норме представлен соломенным оттенком, действует концентрация определенных веществ.

Показатель относительной плотности в моче варьируется от 1,001 до 1,040. Его определение важно, т.к. указывает на наличие таких веществ, как соли, мочевая кислота, мочевина.
Стандартная реакция мочи определяется показателем рН 6,0. Однако кислотность возрастает на фоне сахарного диабета, туберкулеза, повышение щелочности провоцируется хроническими инфекциями.
Химическое исследование или изолированный мочевой синдром:
- Протеинурия. Моча не содержит белок, при поражении мочевыводящих протоков (воспалительные процессы, гломерулонефрит) появляется данный компонент. Белок определяется методом Брандберга–Робертса–Стольникова, пробой с применением сульфосалициловой кислоты.
- Глюкозурия – наличие в моче глюкозы минимально. Ее количественный показатель повышается при частом употреблении углеводов, при эмоциональных стрессах, назначении лекарственных препаратов, воспалительных процессах. Что касается патологической глюкозурии, она появляется в результате цирроза печени, сахарного диабета, амилоидоза, хронических нефритов. Определяется глюкоза пробой Ниляндера, Гайнеса, поляриметрическим методом, нотатиновой пробой.
- Билирубинурия – присутствие в моче билирубина. Происходит данный процесс на фоне поражения желчевыводящих протоков, печени.
- Кетонурия – наличие в моче кетоновых тел в небольшом объеме. Повышение числа кетонов возникает на фоне сахарного диабета, при сильном истощении или голодании, инфекциях, обезвоживании.
Важным является определение мочевого синдрома при гломерулонефрите. Данная патология относится к иммуновоспалительным заболеваниям, может одновременно поражать обе почки, развивается независимо от возраста.

При бактериологическом анализе мочи определяется вид патогенных микроорганизмов, поразивших мочевыделительную систему, устанавливается степень их чувствительности по отношению к антибиотикам.
Любые болезни легче предупредить, чем потом от них избавиться. Тяжелее всего справляться с бактериальным заражением, которое распространяется по всему организму. В профилактических мерах стоит придерживаться следующих правил:
- Правильное питание. Оно благотворно сказывается на работе всего организма. Мочевыделительная система выводит опасные токсины, которые в большом объеме оказывают соответствующую нагрузку.
- Предотвращение переохлаждений. В холодное время года следует носить теплую, но не паркую одежду, не стоит сидеть на холодных поверхностях. Малейшее переохлаждение может повлечь развитие хронических болезней.
- Проведение ежедневной гигиены наружных половых органов. Многие инфекционные патологии появляются как сопутствующий фактор воспалений в этой области. Не стоит забывать о защитных средствах во время половых актов, которые предотвратят заражение от партнера.
- Поддержание нормального питьевого режима. Избыток жидкости в организме и обезвоживание опасны для здоровья. В целях профилактики человек должен выпивать за сутки 1,5–2,5 л воды. При сохранении такого баланса почки нормально функционируют, не испытывают перегрузок.
- Закаливание и тренировка местного иммунитета, который активнее будет противостоять проникновению в организм патогенных микроорганизмов.
- Умеренные физические нагрузки предотвратят гиподинамию, при которой организм полностью ослабевает, не противостоит инфекциям из-за снижения иммунитета, набора лишнего веса.
Соблюдение несложных правил снижает риски появления болезней мочевыделительных органов. Но некоторые патологии протекают и развиваются бессимптомно, последствием чего могут стать серьезные осложнения, требующие тщательного обследования и длительной комплексной терапии. Поэтому врачи рекомендуют 1–2 раза в год в профилактических целях сдавать общий анализ мочи.
источник