Самым простым способом установления возбудителя заболевания является мазок из зева и носа. Специальным стерильным ватным тампоном с поверхности миндалин, небных дужек и слизистой оболочки носовых пазух забирается секрет, помещается в асептическую тару и отправляется в лабораторию. Там различными методами исследуют забранный материал, выделяя патогенного возбудителя, затем, при необходимости, подбирают антибиотик для лечения.
Анализ мазок у детей используется для дифференциальной диагностики заболеваний. Отправить на исследование врач может при подозрении:
Материал из зева и носового хода исследуют для подтверждения аллергической природы какого-либо заболевания. Также в лабораторию могут направить анализ для подтверждения или опровержения носительства определенного микроорганизма.
Для того, чтобы анализ оказался достоверным, нужно правильно к нему подготовиться. Если нужна какая-либо специфическая подготовка, доктор обязательно про нее расскажет. В противном случае, нужно придерживаться общих рекомендаций.
Несоблюдение перечисленных пунктов может дать ложноположительный или ложноотрицательный результаты:
- За 6-14 суток до сдачи анализа прекращается прием антибиотиков;
- За 5-7 суток прекращается использование местных лекарственных средств (антисептиков, жидкостей для ополаскивания, мазей, гелей);
- Непосредственно в день сдачи анализа нельзя чистить зубы, употреблять пищу;
- Рекомендуется воздержаться от использования жевательных резинок и освежителей для полости рта.
Если все правила соблюдены, то остальное зависит только от правильности алгоритма забора мазка.
Процесс забора мазка из зева полностью безболезненный, но раздражение структур глотки может вызвать неприятный рвотный рефлекс у ребенка. Пациент усаживается на кушетку, запрокидывает голову назад открывает рот. Медицинская сестра шпателем фиксирует язык, стерильным ватным тампоном на длинной палочке забирает секрет и эпителий с миндалин. Далее тампон помещается в пробирку со специальной жидкостью. Она нужна для предотвращения преждевременной гибели бактерий. В течении двух часов забранный материал отправляется в лабораторию.
Перед процедурой забора мазка из носа при необходимости удаляется скопившаяся слизь. Пациента усаживают, запрокидывают голову, чтобы улучшить обзор носового хода. Кожа носа обрабатывается антисептиком. Поочередно в каждую ноздрю вводится тампон и прокручивается, для лучшего контакта со слизистой. Далее все происходит так же, как и при заборе мазка из ротоглотки.
Забранный материал наносится на предметное стеклышко, окрашивается специальным красителем и фиксируется. Наиболее популярна в лабораториях окраска по Граму. Она помогает выявить на этапе микроскопирования особенности строения клеточной стенки бактерий. Дифференцируют так называемые грамположительные и грамотрицательные микроорганизмы.
Для лучшего обзора на стекло наносится капля иммерсионного масла. Далее врач-лаборант с помощью микроскопа изучает мазок. Любое дальнейшее исследование материала проводится на основе полученных при микроскопировании данных. Изучают размер, цвет, расположение бактерий в мазке, способность к передвижению.
Суть посева заключается в том, что выделенные микроорганизмы помещаются на питательную среду. В зависимости от ожидаемых результатов, используют красный кровяной агар, среду Сабуро, среду Эндо, шоколадный агар и другие.
- Чашки Петри с субстратом до засева флоры должны быть полностью стерильны.
- Засеянный агар помещается в термостат на несколько дней. В термостате круглосуточно поддерживается температура, близкая к температуре тела человека.
- После прорастания на питательном материале колоний бактерий, они снова забираются на микроскопическое исследование.
- Медработником описывается интенсивность и характер роста колонии бактерий, а также высеянные микроорганизмы.
- Все данные записываются в бланк для лечащего врача.
- При необходимости, проводят анализ на антибиотикорезистентность.
Помимо роста на стерильной среде, бактерии помещают на среду с различными классами антибиотиков. При отсутствии роста на таком материале, бактерия считается чувствительной к терапии данным классом лекарственных препаратов. При незначительном росте, считают частично резистентной. При активном прорастании колоний – абсолютно резистентной. Лечение такими препаратами не приведут к выздоровлению, а только усугубят течение заболевания.
Если патологические микроорганизмы не выявлены, то результат анализа является отрицательным. При таком раскладе терапевту следует искать причину заболевания среди вирусов. Или же это может быть проявлением аллергической реакции организма на чужеродные антигены.
Положительный результат подразумевает наличие в мазке патогенной микрофлоры. Согласно виду обнаруженной бактерии устанавливается окончательный диагноз и подбирается оптимальное лечение.
При проявлении первых симптомов заболевания у ребенка, важно вовремя обратиться к своему лечащему врачу. Самолечение может привести к усугублению течения болезни, а время, так важное для быстрейшего выздоровления без последствий, уже будет потеряно.
источник
Лечение простуды и гриппа
Расшифровка мазка на флору. Степень чистоты мазка.
Нормы мазка подразумевают наличие следующих показателей мазка:
Плоский эпителий – слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же мазок эпителий не содержит, то у врача-гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов. Отсутствие плоского эпителия в мазке свидетельствует об атрофии эпителиальных клеток.
Лейкоциты мазка – норма до 15 единиц в поле зрения. Небольшое количество лейкоцитов будет считаться нормой лейкоцитов мазка, поскольку лейкоциты выполняют защитную функцию, препятствуют проникновению инфекции в половые органы женщины. Повышенные лейкоциты в мазке наблюдаются при воспалении влагалища (кольпит, вагинит). Чем больше лейкоцитов в мазке, тем острее протекает заболевание.
Золотистый стафилококк в мазке в небольших количествах – нормы мазка. Значительное повышение стафилококка в мазке, как и повышение лейкоцитов в мазке, может быть симптомом воспалительного процесса во влагалище, слизистой оболочки матки (эндометрит).
Палочки в мазке составляют нормальную микрофлору влагалища. Кроме палочек в мазке не должно быть других микроорганизмов.
Гинекологические мазки могут содержать чужеродные микроорганизмы, указывающие на наличие инфекции в мазке. Результаты бактериоскопии мазка могут показать содержание следующих бактерий:
Кокки – в отличие от палочек это шаровидные бактерии. Кроме кокков, по результатам анализа мазка кокковая среда может содержать диплококки – двойные палочки в мазке или гонококки – симптом гонореи.
Мелкие палочки в мазке – это чаще всего гарднереллы – возбудители гарднереллеза или дисбактериоза влагалища.
«Ключевые» клетки в мазке (атипичные клетки) – это клетки плоского эпителия, склеенные с мелкой палочкой. Как при гарднереллах, если мазки содержат атипичные клетки врач может поставить диагноз – дисбактериоз влагалища.
Грибок в мазке – признак кандидоза (молочницы). В скрытых (бессимптомных) стадиях молочницы грибок в мазке может обнаруживаться в виде спор.
Если результаты мазка влагалища указывают на наличие трихомонад, у врача есть все основания предположить у пациентки трихомониаз.
Даже если результаты бактериоскопии мазка показывают наличие кокков, мелкой палочки и «ключевых» клеток в мазке, свидетельствующих о бактериальном вагинозе, одних только результатов мазка бывает недостаточно для постановки диагноза. Вероятнее всего, врачу-гинекологу потребуется провести бактериологический посев и ДНК-диагностику (мазок методом ПЦР). Почему результатов мазка бывает недостаточно для точной диагностики ЗППП, врачи объясняют следующими причинами:
Вирусные, хламидийные, микоплазменные и уреаплазменные инфекции практически не определяются в урогенитальном мазке. Вирусы, хламидии, уреаплазмы и микоплазмы представляют собой микроорганизмы очень малых размеров, которые сложно заметить под микроскопом при обычном анализе мазка. Для диагностики этих инфекций существуют другие, более информативные методы (мазок ПЦР, ИФА-диагностика).
Обнаруженный грибок в мазке – верный симптом молочницы. Но кандидоз может быть сопутствующим заболеванием, развившемся на фоне более серьезной половой инфекции (ИППП).
Повышенные лейкоциты при микроскопии мазка могут быть следствием ошибочной диагностики, при случайном попадании в мазок при взятии гноя. Большое количество лейкоцитов мазка помешает лаборанту «увидеть» возбудителя ЗППП.
Во многих случаях влагалищный мазок позволяет выявить инфекцию в мазке, но не «природу» (возбудителя) этой инфекции и что не менее важно – с помощью мазка не возможно выяснить чувствительность этих возбудителей к определенным антибиотикам. Эту проблему можно решить проведением бактериологического посева.
Сдать мазок на флору несложно для пациента, но чтобы провести взятие мазка и расшифровать бактериоскопию мазка, врачу-гинекологу и лаборанту потребуется высокая квалификация. В противном случае диагностика будет ошибочной, нарушаются степени чистоты мазка, и результаты бактериоскопии будут искажены. На достоверность результатов мазка влияет подготовка к мазку и правильность взятия мазка.
Материал для микроскопического исследования мазков:
Выделения из уретры, часть слизистой пробки шейки матки и плоский эпителий стенки влагалища.
В диагностике женских заболеваний мазок – далеко не единственный и зачастую малоинформативный метод исследования, однако необходимый и требующий опыта и квалификации от врачей- лаборантов.
В организме человека уровень лейкоцитов будет показывать то, насколько хорош его иммунитет. Благодаря им создается преграда для микробов, провоцирующих различные заболевания. Помимо этого они принимают участие в тканевой репарации и будут востребованными для большинства иммунных процессов. Отметим, что на количество лейкоцитов в крови сказываются различные факторы, в том числе близости ночи, когда их число возрастает. Помимо этого влияет нервное перенапряжение, физическая работа и пища.
Потому проведение анализов планируется на первую часть суток и исключительно на голодный желудок. Что касается белых кровяных телец, то их выработка происходит в костном мозге, где создаются разные их вариации. Определенные виды отвечают за определенные работы в организме. Потому при сдаче анализов определяют не их количество, а соотношение, которое принято называть лейкоцитарной формулой. Подобные анализы способны определить наличие различных заболеваний.
У тех, кто не имеет проблем со здоровьем, норма по лейкоцитам находится в пределах 4–8,8 млрд. на 1 литр. Дети имеют больше белых кровяных телец, чем взрослые. У детей до 1 года их 9,2–13,8 млрд. на один литр. До 3-х лет таковы будет от шести до семнадцати миллиардов, а до десяти лет их число составляет 6,1–11,4 миллиардов в одном литре. Их увеличенные уровень принято называть лейкоцитозом. В подобной ситуации определяется причина подобного явления и назначается соответствующее лечение. Из частых причин выделяется аллергия, вирусы, инфекции, воспаление, кровотечение или травма. Также увеличение становится причинно появления диабетической комы.
Для чего нужен анализ на лейкоциты?
Сами по себе лейкоциты являются бесцветными кровяными тельцами с различной формой исполнения и разным предназначением. Для всех видов считается общим свойством наличие защитных функций, которые препятствуют неблагоприятному воздействию разных факторов. Подобный анализ считается важным для диагностики различных проблем в организме. Основываясь на наличии процентных отклонений от нормы рассматривается наличие того или иного заболевания и назначается оптимальное и эффективное его лечение.
О чем говорит повышенная норма лейкоцитов?
Каждый из существующих типов лейкоцитов говорит о конкретных изменениях в организме. В одном случае имеет место наличие зернистости цитоплазмы, поэтому такие лейкоциты принято называть зернистыми или гранулоцитами.
В этом случае различается три варианта их исполнения. Речь идет о нейтрофилах, базофилах и эозинофилах. В первом случае имеется деление на палочкоядерные и сегментоядерные гранулоциты. У клеток других лейкоцитов цитоплазма не будет содержать гранулы. Такие виды могут быть поделены на лимфоциты и моноциты. Подобные виды будут иметь разные функции и различные виды воздействия при болезнях. Если лейкоцитов в крови мало, то такое состояние принято именовать лейкопенией, а прямой противоположностью считается лейкоцитоз.
Лейкоцитоз (повышенные лейкоциты) может быть физиологическим, когда появляется у здорового человека в рядовых ситуациях, но он может быть и патологическим, что говорит о наличии болезни. В случае с физиологией может иметь место различное его проявление. Поэтому необходимо исследование, проводимое натощак, чтобы определить имеющиеся проблемы и понять, какая методика лечения будет наилучшим решением. В случае с патологическим лейкоцитозом причины могут быть такими:
Если иммунитет ослаблен, то при данных процессах лейкоцитоза может и не быть и это не считается положительной особенностью.
В качестве основной функции лейкоцитов выступает устранение возбудителей разных болезней, которые могут попасть в организм человека. Рекомендуется обследование при выявлении первых признаков проблем с белыми кровяными клетками. Анализ мочи на них проводится в 1-ой половине суток, лучше всего в утренние часы. В этот период наблюдается большая концентрация и больше образуется осадка для его последующего анализа. Содержание белых кровяных клеток в моче определяют по исследованию осадка, изучаемого под микроскопом и по количеству обнаруженных в нем элементов.
У абсолютно здоровой женщины нормой является ноль — пять штук в одном поле зрения, а для мужчины ноль — три. В случае использования методики Нечипоренко системная планка составляет до четырех тысяч в одном миллилитре. Если количество увеличивается, это говорит в пользу наличия воспалительного процесса в почках или мочевыводящем пути, в том числе могут быть проблемы в половой системе. Редки, но возможны ситуации, когда их количество повышается от почечного поражения во время туберкулеза, амилоидоза, острого или хронического гломерулонефрита. У женщин может иметь место воспаление органов малого таза, при котором в моче выявляют много белых кровяных клеток. Точный диагноз возможен только при дополнительных анализах.
В других случаях они появляются в моче, выходя из половых путей, в которых они есть у всех здоровых людей. Причиной считается недостаток гигиенических процедур, которые обязательны как каждый день, так и перед сдачей анализов. Слишком большая их концентрация в моче называется пиурией. При этом появляется гнойное выделение и развивается аналогичный процесс в мочеполовой системе. Чаще всего проявляется в виде «хлопьев» и «нитей». Они могут быть и в раннем возрасте по причине почечной чувствительности и легких болезней. В пожилые годы провоцируют инфекционное поражение мочевой системы.
Существуют определенные нормы, в которых указывается то количество лейкоцитов, которое возможно обнаружить при исследовании крови здорового человека. У взрослых их число в тысячу раз меньшее, чем количество эритроцитов. Что касается периферической крови, то в ней их содержится 4–9 × 109/л. В возрасте от шести до десяти лет нормой считается 6–11 × 109/л. В возрасте от одного до трех лет их количество составляет 6–17 × 109/л. В первый год жизни ребенка количество находится в пределах 9–30 × 109/л.
В той ситуации, когда их количество превосходит допустимую норму, проявляется лейкоцитоз. В этой ситуации он может быть физиологическим и появится у здорового человека в виде ответной реакции организма на различные ситуации. Патологический лейкоцитоз становится следствием заболевания. Если количество будет пониженным, то наблюдается лейкопения. Чаще всего сопровождается незначительной выработкой этих микроэлементов в костном мозге. Данные показатели изучаются при проведении общего анализа крови.
В случае с мазком, нормой принято считать наличие в нем до пятнадцати белых кровяных клеток в поле зрения при исследовании под микроскопом. Для мочеиспускательного канала этот показатель составляет пять, а для шейки матки десять единиц. Возможно их увеличение в количестве, если проходит воспалительный процесс. Воспаление во влагалище имеет серьезные последствия, поэтому к этой проблемы стоит подходить ответственно и незамедлительно обратиться в клинику к специалисту. В случае острого воспаление их насчитывается до ста штук в поле зрения.
В редких случаях в мазке количество лейкоцитов не уменьшается после лечения. Такая ситуация считается серьезным осложнением, справиться с которым непросто. В такой ситуации возможно развитие дисбактериоза во влагалище и шейки матки. Может быть и так, что не смогут помочь курсы антибиотикотерапии и использование антибиотиков. Здесь предлагается местная санация свечами и поддержание микрофлоры кишечника в нормальном состоянии.
Лейкоциты при беременности
Зависимо от наличия внешних факторов имеет место корректировка уровня лейкоцитов у беременной, в том числе на этом сказываются и внутренние показатели. Оказывают влияние стрессы, физико-психологические нагрузки и иные внешние параметры.
Помимо этого стоит смотреть и на рацион питания. Если говорить о норме, то во время беременности должно быть от четырех и до девяти лейкоцитов в крови. Во 2-м триместре наблюдается их незначительное увеличение, как и при проявлении эмоций, сильной боли, активности различных групп мышц и после принятия пищи.
Есть ряд причин, которые становятся основными в подобном проявлении. Некоторые специалисты предполагают наличие воспаления в женском организме при повышении количества лейкоцитов в анализе крови. Это вполне обоснованное предположение, так как в случае начальной стадии беременности могут появляться как вирусные инфекции, так и которые, которые вызваны бактериями. При этом их течение происходит в острой форме. Может иметь место наличие внутреннего кровотечения, наличие гнойных очагов, воспаления и ряда других отклонений от нормы.
Помимо этого причиной может выступать отравление, наличие аллергии, колики в почках, воспаление в печени или использование медицинских препаратов на протяжении весьма продолжительного времени. В том случае, когда у беременно женщины после сдачи анализов выявляется повышение количества лейкоцитов, рекомендуется врачебная консультация. Лучше не затягивать со сдачей плановых анализов для быстрого выявления проблемы и ее устранения. При этом возможно быстрое лечение, если в нем будет необходимость. В той ситуации, когда лечение вовремя начато и является щадящим, можно избежать проявления опасных последствий, которые могут появиться по результату нарушения норм по количеству лейкоцитов в крови. Подобные ситуации не редкость и с ними стоит сразу справляться.
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Лейкоциты в мазке у ребенка». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
У меня в мазке нашли повышенное количество лейкоцитов – 25-50 в поле зрения… До этого всегда мазок был хороший… Что это может значить. Я читала, что скорее всего – воспаление..На инфекции я сдавала еще до беременности и на ранних сроках – ничего нет..Вот вторую неделю у меня при движении болит левый бок – это может быть как то связано с лейкоцитами в мазке? Мой врач сказал, что это ребенок…
Уже второй раз, т. е. даже после таблеток тержинан, лейкоцитов в мазке не уменьшилось, а наоборот прибавилось. Взяли мазок уже более глобальный. Пока жду результата, голову ломаю и вся на нервах. Плюс конечно, что у меня однозначно будет кс и ребенок не пойдет по родовым путям. Есть подозрение, что лейкоциты выдадут или герпес или уреаплазмос. У кого что подобное было, что…
История такая, что у меня постоянно обнаруживают лейкоциты в мазках, идёт какой-то воспалительный процесс( Я сдавала на инфекции 3 раза, в разных местах — всё отрицательно. Причем я этого воспаления никак не ощущаю! Нет болей внизу живота, нет запахов, нет каких-то ненормальных выделений, месячные как часы и обнаруживаю их обычно случайно, т.е. не от того что у меня болит живот. Лечилась 2 раза…
Девочки, милыеУже год не могу выяснить причину лейкоцитов в мазке — БАК посев норм, ЗППП исключены. Перепила кучу антибиотиков, какие только свечи не назначали мне! От последнего лечения прошло полгода. По узи всё ок, но меня угораздило пойти после овуляции и была позадиматочная жидкость, узистка сказала, что это после овуляции норма, но я ж не знаю вдруг она сама по себе тоже есть( Сегодня…
подскажите, у меня много лейкоцитов в мазке, врач прописала свечи кандид-6 на 7 дней… это молочница что ли. может у кого такое было… чем лечились? опасно ли для ребенка? выделения есть… и не проходят(((
Девчонки,лейкоциты в мазке 20-25 в пзр.При норме меньше 10.Ни молочницы,ни бактериального вагинита,все анализы пцр чисты.Чем лечили и дечили ли.Врачу которому доверяю попаду 1 сентября.В феврале применяла тержинан,помогло,но не больше чем на месяц. у кого было,как влияет на ребенка?
Всем привет. Сходила я на явку. Набрала 700 гр за 2 недели, но если учесть что я была днем, перед этим поела и не сходила в туалет, да еще и одета была как капуста можно ли это считать прибавкой. Завтра с утра дома взвешушь. Врач не чего не сказала. Пришли все анализы, все хорошо кроме мазка. В нем повышены лейкоциты(( прописала свечи Макмирор комплекс и через 2 недели возьмут опять. Сказала…
Добрый день! Нахожусь на дневном стационаре, и вот пришли анализы мазка: лейкоциты — 24, врач сказала, что повышены в 2 раза прописала свечи тержинан (5 раз на ночь). При этом анализ мочи в норме. Сдавала анализы на все инфекции в 1 триместре, тоже всё было в норме. Никаких странных выделений или ощущений нет Когда я спросила о возможных причинах, мне ничего не ответили; спросила, как это может…
Сегодня была на плановом приеме, все хорошо, только вот врачу не понравилось,что в мазке на флору лейкоциты 2-4.А в анализе крови палочкоядерные 11 .В январе переболела бронхитом,пила антибиотики, была молочница, может ли это быть причиной? Как воспаление может повлиять или навредить ребенку.?Может,знает кто-нибудь?Прописала свечи тержинан.
Всю беременность плохой мазок, ничего особо не помогает:( решила тут перед родами сдать, чтоб убедиться что все чисто. Прям перед анализом проставила Тержинан, все 10 таблеток и начала ставить Лактагель, на день взятия анализа проставлено было 3 штуки из 7. Мазок плохой( как так? Может ли это быть из-за того что Лактагель не весь еще сделала? Есть ли вероятность, что когда весь Лактагель…
Девочки, всем привет. Неделю назад у дочки на подгузнике обнаружила несколько капель слизи коричневатого цвета из влагалища. Побежала к гинекологу, визуально всё хорошо. Взяли мазок, сегодня сказали результаты, что повышенные лейкоциты. Врач заболела. Сказала медсестра мазать левомеколем и брызгать мирамистином. Может было у кого? От чего это вообще может быть? Сдавали мочу, кровь, всё в норме….
ОБЩИЙ АНАЛИЗ КРОВИАнализ берется натощак из пальца или из вены.Основные показатели крови:ТРОМБОЦИТЫ –играют важную роль в свертываемости крови.Снижение тромбоцитов может быть вызвано повышенным потреблением тромбоцитов (хроническим кровотечением) или иммунными нарушениями, из-за которых тромбоциты частично перестают вырабатываться или имеют неправильную структуру. Повышение тромбоцитов чаще…
Всё, об общем анализе крови рассказано в предыдущей статье www.baby.ru/blogs/post/74987650-29870684/, здесь же будет подробно рассказано о том, на что влияет увеличение или уменьшение лейкоцитов, о чём это говорит в ОАК, ОАМ и мазке из влагалища. Вкратце ситуацию можно описать так: Лейкоциты (белые кровяные тельца) это клетки иммунной системы защищающие человека от инфекций. Повышение…
В нашем организме все движется: аминокислоты по рибосомам, эритроциты по сосудам, пищевой комок по кишечнику, а мысли к высокому. И все участники движения придерживаются заданной траектории или инерции волшебного пенделя. Движение при этом, часто ограничено: клеточной стенкой, диаметром сосуда или интеллектом, если мы о полете мысли. Но есть в нашем теле странники, которые плевать хотели на…
Девочки, всем привет! Год назад была замершая беременность на сроке 8 недель, и очень сильно были повышены лейкоциты В МАЗКЕ.Мы с мужем потом проверялись и кроме кишечной палочки 10 в 3 степени ничего не обнаружили.Врач сказал не лечить ее, но я все-таки пролечила.Теперь в посеве все чисто, но лейкоциты все равно очень высокие.У кого была такая ситуация? Как отразилось на беременности и ребенке?
Была сегодня на явке и ушла расстроенная. Пришел общий анализ мочи, а там первый раз за всю беременность лейкоциты и белок обнаружены(( Гиня меня на кресло смотреть отправила, выделений много и лейкоцитов в мазке много(( Все закрыто, шейка по тихоньку готовится, потыкала в голову ребенка)) Прописала свечи на выбор: тержинан, клион Д или полижинакс (кажется), и фиг ее разбери какие лучше?…
Повышенные лейкоциты в мазке, во время беременности, это плохо для ребенка?
Знает кто-нибудь, сколько в норме должно быть лейкоцитов в мазке на флору у ребенка (1,4 года)?
всем привет, скажите как пользоваться МИРАМИСТИНОМ вагинально, я что то никак не соображу, мне его назначили в профилактике, т.к небольшое колличество лейкоцитов в мазке и назначила на 6 дней пользоваться мирамистином, только не знаю как нужно правильно… пшыкать прям туда или смачивать тампон. подскажите
Когда и какие исследования проводят детям? Анализы ребенка до месяца до года Зачем ребеночку сдавать анализы? Означают ли анализы новорожденных, что что-то идет не так? Для чего берут у новорожденного общий анализ крови? Какие и зачем анализы вообще нужно сдавать малышу? Есть ли в них необходимость и, как и когда нужно сдавать первые анализы ребенка? ПЕРВЫЕ АНАЛИЗЫ РЕБЕНКА: КАКИЕ, КАК,…
Девочки, вопрос такой — нормально ли повышение лейкоцитов у беременной? Ситуация меня вгоняет и в ступор, и в периодические какие то внутренние истерики, не в плане того что плакать хочется, а уже поржать. Значит три врача- гинеколог, терапевт и инфекционист. Гинеколог никогда мне ничего не говорил насчет повышенных лейкоцитов или еще о чем-нибудь. Нормальные анализ? нормальные. Причем врач,…
Такая ситуация: до беременности количество лейкоцитов было так же немного повышено, но с чем это связано я так и не узнала — на работе не отпускали на обследование. Выкраивала время, бегала с пузырьками по лабораториям, пока начальник не намекнул, что пора бы с этим завязывать. Теперь же, судя по анализу крови, лейкоциты повышены до 16 единиц (норма 11), повышены также палочкоядерные….
Всем привет! Была у гинеколога, планируем с мужем второго ребенка. Сдала все анализы, ТТГ, на гормоны, в том числе и мазок РАР тест жидкостной, на 5 день цикла. Все в норме, кроме мазка из цервикального канала. Результат- в мазке 20-30 Лейкоцитов в П/З. У меня эрозия, небольшая. Сейчас вставляю свечи Депантол, далее назначил врач свечи с метилурацилом. Можно ли сейчас забеременеть, очень хотим…
Мы с мужем 6 лет не можем родить, а сейчас даже просто забеременеть! Я прошла крым-мрым! все органы у меня на месте, сбоев в месячных никогда не было, мазки чистые! ИППП нет не у меня не у мужа. НО… итог 2 выкидыша, одна замершая! В общем гинеколог меня вывернула наизнанку, не к чему прицепиться, решили проверить мужа! Муж кстати у меня всю жизнь говорил мне так: «У меня же стоит, значит все…
Дошла сегодня до врача. Меня оставили на больничном, хотя животик мой сегодня на приеме держался молодцом) И был совсем не твердым… Прокапала 5-ую капельницу. Дальше будем решать, продолжать ли…По поводу гинипрала она совсем пофигистично сказала «некоторые до 35-36 недели пьют» и все… прям и не знаю… девчонки пугают, что потом можно самой не родить после него.В мазке обнаружились лейкоциты…
Девочки у кого так было… подскажите…Перед прививкой сдали анализ мочи… повышены лейкоциты… пересдали… опять повышены… сделали узи почек и мвп… там все отлично. пошли к детскому гинекологу… посмотрел, взял мазки… там все отлично….! В пятницу несем мочу в другую лабораторию… а педиатр разводит руками… к слову… она у нас хороший врач! Ребенок ведет себя хорошо… писяет хорошо)Что это может…
Всем привет. Девченки успокойте меня пожалуйста. Сегодня была у врача, она сказала что в мазке много лейкоцитов.я у нее спросила как это отразится на ребенке, а она так ответила как будто все безнадежно плохо… вот теперь голова забита беспокойными мыслями
У дочки появились на трусиках желтовато-зеленоватые выделения. Гинеколог нам взяла мазок, назначила орошать Мирамистином. У ребенка все прошло (слава Богу) А врач ушла то ли в отпуск, то ли на больничный… Короче, я устала её ждать… и в регистратуре так странно говорят… она не уволилась, но мы не знаем выйдет она на работу или нет… (может забеременела. ) Я забрала результат мазка домой. Может…
Всегда мазки в норме были и вот перед самыми родами сказали мазок не важный повышены лейкоциты типо кольпит, врач так и не сказала что это, почему и от чего.Назначила свечи тержинан на ночь.Девчонки кто с этим сталкивался что это за фигня и опасна ли она для ребенка?
Позвонил гинеколог и сказал, что в мазке большое количество лейкоцитов, сколько не уточнила. В пятницу на прием. Чем это может грозить ребенку? Кто сталкивался? Свечами лечат?
В гинекологической практике такой способ диагностики, как мазок, используется очень широко и применяется часто. Это одна из основных стандартных процедур, помогающих оценить состояние органов половой системы у женщин.
Конечно, абсолютно все патологии с помощью такого метода диагностики не выявить, но хотя бы заподозрить многие из них на основании результатов мазка удастся. Именно поэтому анализ является первостепенным: он позволяет определить ход дальнейшей диагностики, подобрать более глубокие и информативные методы исследования.
На что обращают внимание при расшифровке анализа?
Анализ мазка позволяет оценить показатели: лейкоциты, клетки плоского эпителия, ключевые клетки, слизь в биоматериале, а также содержание нормальной, патогенной и условно-патогенной флоры. К последней категории относят дрожжи рода Кандида. Из патогенных микроорганизмов с помощью мазка на флору можно обнаружить трихомонад и гонококки.
Очень важным в диагностическом отношении показателем является содержание лейкоцитов. Эти клетки иммунной системы защищают организм от чужеродных агентов, будь то микроорганизмы или разрушенные либо измененные собственные структурные элементы.
Именно лейкоциты или белые клетки крови устремляются в патологический очаг воспаления в организме, где бы он ни находился. И если патология развивается в органах половой системы, эти клетки направятся именно туда.
У женщин лейкоциты в мазке на флору присутствуют всегда, а норма их – понятие достаточно условное. Дело в том, что в разных участках мочеполовой системы их допустимое значение различается. Больше всего белых клеток крови в области шейки матки; наименьшее их содержание в норме отмечается в уретре.
Однако для диагностики воспалительных процессов важно оценивать не столько количество лейкоцитов, сколько их морфологию. Это связано с тем, что белые кровяные клетки, выполнившие свою функцию по «очистке» организма от патогенов, разрушаются. Такие лейкоциты называют нейтрофилами.
- Соответственно, чем больше их в мазке, тем сильнее воспалительная реакция.
Кроме того, важно учитывать и тот факт, что концентрация белых кровяных клеток на протяжении менструального цикла меняется под воздействием половых гормонов, поэтому если повышены лейкоциты в мазке незначительно, это не обязательно признак серьезной патологии.
В любом случае содержание этих клеток следует оценивать только совместно с другими диагностическими критериями: составом нормофлоры и условно-патогенных микроорганизмов, наличием или отсутствием патогенных бактерий, количеством эпителиальных и ключевых клеток.
Как было отмечено выше, диагностический материал для проведения мазка на флору собирается из трех точек — шейки матки, уретры и влагалища.
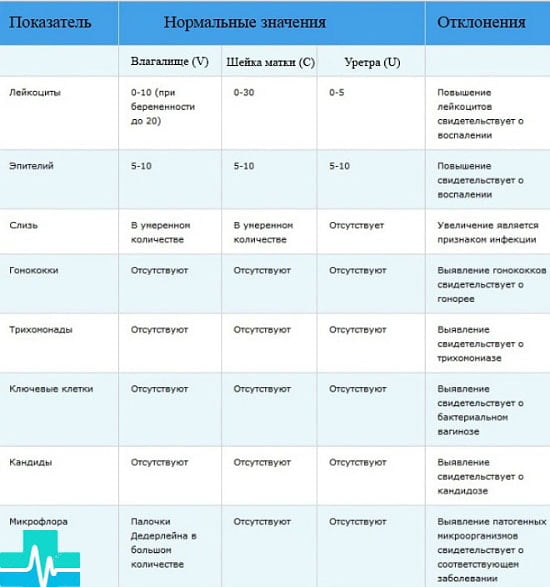
И в каждом полученном мазке оцениваются аналогичные показатели, но нормы некоторых из них различаются в зависимости от области локализации. Ниже представлена таблица, поясняющая, какова норма содержания в мазке у женщин лейкоцитов, нормальной и патогенной флоры, клеточных элементов и слизи.
| Критерий диагностики | Нормальные показатели | ||
| Влагалище (V) | Шейка матки (С) | Уретра (U) | |
| Лейкоциты (Le) | 0-10 | 0-30 | 0-5 |
| Слизь | умеренно | — | |
| Эпителиальные клетки | 5-10 | ||
| Ключевые клетки | — | — | — |
| Микрофлора | Грамположительные палочки (бифидо-и лактобациллы) ++++ | — | — |
| Дрожжи (Кандида) | — | — | — |
| Трихомонады (Trich) | — | — | — |
| Гонококки (Gn) | — | — | — |
Мазок, полностью соответствующий параметрам нормы – явление достаточно редкое. Впрочем, незначительные отклонения от нормы допускаются, когда речь идет о влагалище. Уретра и шейка матки, если нет патологий, должны быть стерильными – никакой микрофлоры там быть не должно. В отношение влагалища ситуация неоднозначна.
В зависимости от содержания различных микроорганизмов выделяют 4 степени чистоты.
Идеальный мазок, не содержащий лейкоцитов и патогенной флоры, соответствует первой. Однако большая часть женщин не может похвастаться такими результатами. Часто в отделяемом влагалища обнаруживают отдельные лейкоциты в пределах нормы (до 10 шт.), незначительное содержание эпителиальных клеток и условно-патогенных бактерий. Такая картина не характеризуется как патологическая, а мазок принадлежит ко второй степени чистоты.
Если в отделяемом влагалища обнаруживают грамвариабельную кокковую флору, грамотрицательные палочки или дрожжевые клетки на фоне снижения концентрации лактобацилл и бифидобактерий (палочки Додерляйна), это повод для дальнейшей диагностики.Такой мазок относят к третьей степени чистоты. Лейкоциты в нем превышают норму, а также содержится много слизи.
В мазке четвертой степени чистоты палочек Додерляйна (нормофлора) очень мало либо совсем нет, лейкоциты покрывают все поле зрения, повышено содержание слизи и клеток эпителия. Кроме того, обнаруживаются в большом количестве патогенные микроорганизмы. Такое состояние требует скорейшего лечения.
Если в мазке женщины повышены лейкоциты, причины этого связаны с воспалительными процессами. Чем больше концентрация этих клеток, тем выраженнее процесс. Впрочем, оценивать этот показатель нужно в комплексе с другими диагностическими аспектами.
Например, повышение содержания слизи отмечается при развитии инфекций. Так организм стремится «очиститься» от патогенов. Рост количества эпителиальных клеток так же, как и лейкоцитов, предупреждает о воспалении.
По данным некоторых лабораторий, допускается содержание этих элементов до 10 в поле зрения, но данный показатель варьирует в зависимости от фазы менструального цикла и трактовать его значения без оглядки на другие диагностические признаки не следует.
Ключевыми называют клетки эпителия, усеянные бактериями-гарднереллами. Это так называемый «бактериальный песок». Если такие клетки выявлены в мазке, высока вероятность развития бактериального вагиноза (гарднереллеза).
Снижение содержания грамположительных палочек возможно как на фоне приема антибиотиков, так и при развитии заболеваний, вызываемых условно-патогенными микроорганизмами. В первом случае показан прием пре- и пробиотиков. Во втором – следует выявить возбудителя инфекции.
Обнаружение большого количества кандид в мазке на фоне угнетения нормофлоры является признаком молочницы. Это связано с тем, что при снижении концентрации палочек Додерляйна, производящих молочную кислоту, рН влагалища повышается.
Такое состояние приводит к активному росту условно-патогенной флоры, в том числе и кандид. В кислой среде эти микроорганизмы не могут размножаться, и таким образом бифидо- и лактобактерии сдерживают процесс колонизации влагалища.
Гонококки и трихомонады – патогенные микроорганизмы. Их в мазке ни при каких обстоятельствах быть не должно. Обнаружение этих бактерий сигнализирует о развитии гонореи или трихомониаза.
Зачатие запускает в организме женщины каскад процессов, и, чтобы все они протекали слаженно, важна сбалансированная работа эндокринных органов, продуцирующих гормоны. Изменение их баланса вызывает мощные перестройки в работе органов и систем.
Так, половые гормоны – прогестерон и эстрогены – стимулируют работу клеток плоского эпителия. В них начинает активно синтезироваться гликоген, поддерживающий размножение нормофлоры. Разрушая это соединение, палочки Додерляйна производят большое количество молочной кислоты, закисляющей среду, и тем самым обеспечивают защиту от инфекций.
Впрочем, на фоне физиологического снижения иммунитета при беременности этой меры зачастую бывает недостаточно. Многие будущие мамы при изменении баланса гормонов начинают страдать от молочницы или других патологий, вызываемых условно-патогенными микроорганизмами.
На этом фоне в мазке отмечается повышенное содержание лейкоцитов. Часто концентрация таких клеток во влагалище у беременных превышает показатель нормы – до 10 шт. в одном поле зрения.
- Если содержание их не более 15-20, и будущая мама не испытывает никаких признаков патологии, а остальные показатели мазка в норме — волноваться не следует.
При этом важно отметить, что концентрация лейкоцитов в уретре и шейке матки изменяться не должна. Нормы этих показателей те же, что и для небеременных женщин. Повышенные лейкоциты в уретре – признак ее воспаления. Это состояние требует диагностики и лечения.
Во время беременности за показателем содержания лейкоцитов нужно следить особенно тщательно, поскольку он предупреждает о манифестации патологий хронического течения. Будущей маме лучше лишний раз пройти обследование.
Как и большая часть диагностических исследований в медицине, мазок на флору требует подготовки. Отправляясь к гинекологу, женщина должна помнить, что результат анализа будет достоверным только при выполнении таких рекомендаций:
- соблюдать половой покой до сдачи биоматериала не менее 2 дней;
- отказаться от применения лубрикантов, вагинальных свечей, кремов накануне исследования;
- не подмываться с применением гелей и иных средств для интимной гигиены;
- воздержаться от сдачи анализа после курса антибиотиков (не менее 10 дней);
- не мочиться менее чем за 2 часа до посещения гинеколога;
- не сдавать анализ во время менструации.
Интимная близость, любые средства местного применения, антибиотики искажают данные о реальном состоянии микробного биоценоза мочеполовой системы у женщины.
В процессе мочеиспускания смываются диагностически значимые объекты исследования: клеточные элементы, микроорганизмы, что также меняет общую картину. Менструация же усложняет получение материала для диагностики – он будет «загрязнен» большим количеством эритроцитов.
источник
Расшифровка мазка на флору. Степень чистоты мазка.
Нормы мазка подразумевают наличие следующих показателей мазка:
Плоский эпителий – слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же мазок эпителий не содержит, то у врача-гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов. Отсутствие плоского эпителия в мазке свидетельствует об атрофии эпителиальных клеток.
Лейкоциты мазка – норма до 15 единиц в поле зрения. Небольшое количество лейкоцитов будет считаться нормой лейкоцитов мазка, поскольку лейкоциты выполняют защитную функцию, препятствуют проникновению инфекции в половые органы женщины. Повышенные лейкоциты в мазке наблюдаются при воспалении влагалища (кольпит, вагинит). Чем больше лейкоцитов в мазке, тем острее протекает заболевание.
Золотистый стафилококк в мазке в небольших количествах – нормы мазка. Значительное повышение стафилококка в мазке, как и повышение лейкоцитов в мазке, может быть симптомом воспалительного процесса во влагалище, слизистой оболочки матки (эндометрит).
Палочки в мазке составляют нормальную микрофлору влагалища. Кроме палочек в мазке не должно быть других микроорганизмов.
Гинекологические мазки могут содержать чужеродные микроорганизмы, указывающие на наличие инфекции в мазке. Результаты бактериоскопии мазка могут показать содержание следующих бактерий:
Кокки – в отличие от палочек это шаровидные бактерии. Кроме кокков, по результатам анализа мазка кокковая среда может содержать диплококки – двойные палочки в мазке или гонококки – симптом гонореи.
Мелкие палочки в мазке – это чаще всего гарднереллы – возбудители гарднереллеза или дисбактериоза влагалища.
«Ключевые» клетки в мазке (атипичные клетки) – это клетки плоского эпителия, склеенные с мелкой палочкой. Как при гарднереллах, если мазки содержат атипичные клетки врач может поставить диагноз – дисбактериоз влагалища.
Грибок в мазке – признак кандидоза (молочницы). В скрытых (бессимптомных) стадиях молочницы грибок в мазке может обнаруживаться в виде спор.
Если результаты мазка влагалища указывают на наличие трихомонад, у врача есть все основания предположить у пациентки трихомониаз.
Даже если результаты бактериоскопии мазка показывают наличие кокков, мелкой палочки и «ключевых» клеток в мазке, свидетельствующих о бактериальном вагинозе, одних только результатов мазка бывает недостаточно для постановки диагноза. Вероятнее всего, врачу-гинекологу потребуется провести бактериологический посев и ДНК-диагностику (мазок методом ПЦР). Почему результатов мазка бывает недостаточно для точной диагностики ЗППП, врачи объясняют следующими причинами:
Вирусные, хламидийные, микоплазменные и уреаплазменные инфекции практически не определяются в урогенитальном мазке. Вирусы, хламидии, уреаплазмы и микоплазмы представляют собой микроорганизмы очень малых размеров, которые сложно заметить под микроскопом при обычном анализе мазка. Для диагностики этих инфекций существуют другие, более информативные методы (мазок ПЦР, ИФА-диагностика).
Обнаруженный грибок в мазке – верный симптом молочницы. Но кандидоз может быть сопутствующим заболеванием, развившемся на фоне более серьезной половой инфекции (ИППП).
Повышенные лейкоциты при микроскопии мазка могут быть следствием ошибочной диагностики, при случайном попадании в мазок при взятии гноя. Большое количество лейкоцитов мазка помешает лаборанту «увидеть» возбудителя ЗППП.
Во многих случаях влагалищный мазок позволяет выявить инфекцию в мазке, но не «природу» (возбудителя) этой инфекции и что не менее важно – с помощью мазка не возможно выяснить чувствительность этих возбудителей к определенным антибиотикам. Эту проблему можно решить проведением бактериологического посева.
Сдать мазок на флору несложно для пациента, но чтобы провести взятие мазка и расшифровать бактериоскопию мазка, врачу-гинекологу и лаборанту потребуется высокая квалификация. В противном случае диагностика будет ошибочной, нарушаются степени чистоты мазка, и результаты бактериоскопии будут искажены. На достоверность результатов мазка влияет подготовка к мазку и правильность взятия мазка.
Материал для микроскопического исследования мазков:
Выделения из уретры, часть слизистой пробки шейки матки и плоский эпителий стенки влагалища.
В диагностике женских заболеваний мазок – далеко не единственный и зачастую малоинформативный метод исследования, однако необходимый и требующий опыта и квалификации от врачей- лаборантов.
Здоровья Вам, женщины
источник
Обязательной процедурой при посещении гинеколога является взятие биологического материала для оценки состояния микрофлоры и клеток эпителия влагалища, внутренней слизистой оболочки тела матки, эндометрия, цервикального канала.
Гинекологический мазок, исследование и расшифровка которого проводится в лабораторных условиях, обладает высокой информативностью.
Анализ позволяет определить гормональный уровень репродуктивной системы, количество и состав влагалищных выделений, бактериальное содержание микрофлоры у женщин, предупредить воспалительные процессы, выявить патологии развития, наличие новообразований и инфекции, которые передаются половым путем.
Заболеваниями женской половой системы занимается специализированное направление в медицине — гинекология.
Причин для обращения пациенток достаточно много: прохождение медкомиссии для приема на работу, беременность, болевые или неприятные схваткообразные ощущения в области нижней части живота, зуд или жжение, молочница, обильные менструации или выделения неизвестного происхождения.
Общий мазок или микроскопия проводится во время профилактического осмотра или в период планирования беременности. Результатом является изучение цервикального и мочеиспускательного канала, влагалища, у девственниц — прямой кишки.
Анализ Папаниколау на цитологию дает возможность вовремя обнаружить вирус папилломы, предраковые состояния эпителия, шейки матки. Рекомендуется проходить ПАП-тест всем представительницам женского пола, имеющим наследственные онкологические заболевания, лицам старше 21 года.
Бактериологический метод исследования, бакпосев у женщин, рекомендуется при подозрении на течение воспалительного процесса, нарушение микрофлоры, которое было вызвано условно-патогенными и патогенными микроорганизмами.
ПЦР проводится в виде анализа на инфекции, передающиеся, в основном, половым контактным путем. Дает полную информацию о бактериальном составе внутренней микрофлоры.
Эффективность и достоверность метода составляет 98%.
Прежде, чем назначать обследование, гинеколог или сотрудник лаборатории обязан предупредить пациентку о том, как правильно сдать мазок на флору, что можно и нельзя делать перед процедурой.
Подготовка к микроскопическому исследованию предусматривает отказ от сильнодействующих антибиотиков за 2 недели до предполагаемого анализа, посещения ванной комнаты накануне. Следует постараться не ходить в туалет за 2 часа до анализа.
Диагностику лучше делать не перед, а во время месячных и в первые два дня после.
Чтобы повысить чувствительность теста, бакпосев на микрофлору проводится при отсутствии лечения антибактериальными препаратами и спринцевания. Обязательно соблюдать специальный режим питания за 2-3 дня до бактериологического анализа: ограничить продукты, провоцирующие брожение или расстройство кишечника.
Воздержаться от полового сношения с партнером и не подмываться за 24 часа до забора данных.
За 3-5 дней перед назначенной ПЦР диагностикой запрещен прием любых антибактериальных и противозачаточных средств. За 36 часов необходимо исключить половые контакты. Желательно за сутки до ПЦР и накануне взятия анализа не ходить в душ. Материал берется во время менструации и на протяжении 1-2 дней после ее окончания.
Техника проведения забора материала проводится обычно в утренние часы в отделении гинекологии или непосредственно в самой лаборатории. Взятие влагалищных выделений и участков на исследование назначается только для женщин, которые живут половой жизнью. У девочек его берут более аккуратно с бокового свода влагалища, чтобы исключить повреждение девственной плевы, и из кишечника, выделения секрета.
Все манипуляции происходят на гинекологическом кресле. В это время специалист вводит специальное зеркало в зависимости от возраста и физиологических особенностей пациентки. Если органы еще не сформированы, используется размер XS, девушкам потребуется зеркало S. После родовой деятельность применяются инструменты для осмотра с диаметром 25-30 мм, размером M, L.
Сбор материала проводится шпателем или лопаточкой, щеточкой, наносится на предметное стекло или помещается в пробирку для дальнейшей передачи полученных результатов в лабораторию.
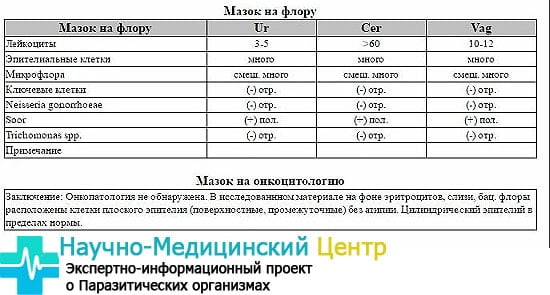
Самостоятельно сделать вывод о том, насколько хороший или плохой мазок получился, невозможно без соответствующих знаний. С помощью специальных обозначений расшифровать микроскопическое исследование мазка очень просто. В зависимости от локализации взятого биологического материала различают: влагалище — «V», шейка матки — «C» и уретра — «U».
Грамположительные палочки, «Гр.+» и отсутствие кокковой флоры. Результат — «++++». Наблюдается достаточно редко, чаще всего является последствием интенсивной антибактериальной терапии. Норма: «++», «+++» палочки, количество кокков не превышает «++».
Грамотрицательные бактерии гонококки — «Gn», влагалищные трихомонады — «Trich», дрожжи рода «Candida». Соответствуют заболеваниям, как гонорея, трихомониаз и кандидоз.
Наличие ключевых клеток и кишечной палочки, если они указаны в составе микрофлоры, говорит о том, что у пациентки присутствует бактериальный вагиноз.
Всем без исключения пациенткам, начиная с 14 лет и до наступления менопаузы, соответствует одна и та же норма, полученная в результате лабораторного микроскопического исследования.
Лейкоциты. Обеспечивая защиту организма от проникающих вирусов, бактерий и инфекций, могут быть в поле зрения, но не должны превышать показателя во влагалище — 10, в шейке матки — 30, уретре — 5.
Эпителий. Умеренное количество эпителиальной ткани — норма. Большое количество указывает на возможное воспаление, а слишком низкое — на недостаточную выработку гормона эстрогена.
Слизь. Допускается незначительное количество или ее отсутствие. Максимальная суточная норма выделений секрета желез канала шейки матки — 5 мл.
Грамположительные палочки, «Гр.+». Обязательно должны присутствовать лактобациллы и палочки Додерлейна в большом количестве. Они отвечают за иммунный ответ организма на чужеродные тела. В шейке матки и уретре их быть не должно.
«Гр.-», грамотрицательные, анаэробные палочки не определяются.
Гонококки с условным обозначением «gn», трихомонады, хламидии, ключевые и атипичные клетки, грибы, дрожжи, Candida отсутствуют. Если они обнаруживаются в результатах, пациентке назначается дополнительное обследование на гонорею, трихомониаз, хламидиоз, бактериальный вагиноз, молочницу.
Чтобы избежать осложнений в период вынашивания плода, беременным рекомендуется определять степень чистоты гинекологического мазка. В норме у здоровой женщины микрофлору влагалища на 95-98% составляют Bacillus vaginalis или лактобактерии палочки Додерлейна. Они вырабатывают молочную кислоту, которая способствует сохранению уровня кислотности.
Патогенные и условно-патогенные микроорганизмы не способны выживать в таких условиях. Но под действием различных факторов, как половая активность, менопауза, менструальный цикл и снижение иммунитета, показатели микрофлоры могут меняться.
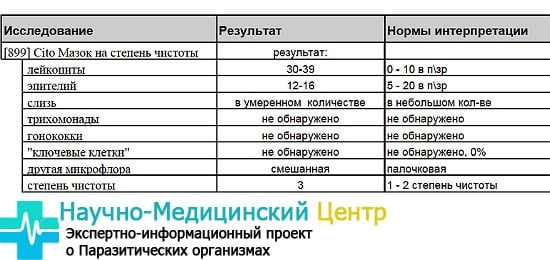
- 1 степень чистоты влагалища в норме составляет рН 3,8-4,5. Среда — кислая. Лейкоциты и эпителиальные клетки — не более 10.
- 2 степень. Слабокислая среда: рН=4,5-5. Наблюдается незначительное увеличение грамположительных кокков, грибов Кандида.
- 3 степень. Активизируются патогенные микроорганизмы, появляется слизь, показатели эпителия превышают норму. Нейтральный уровень кислотности, рН=5-7. Лейкоцитов свыше 10. Слизь, ключевые клетки присутствуют, грамотрицательные и грамположительные микроорганизмы размножаются в благоприятных условиях микрофлоры.
- На последней, 4 степени, чистота низкая. Показатели рН достигают 7,5. Палочки Додерлейна или вообще отсутствуют, или находятся в единичном количестве. Влагалище заполнено болезнетворными микроорганизмами.
Разнообразие состава, помимо лактобактерии палочки Додерлейна, который являются неотъемлемой частью микрофлоры влагалища обследуемой женщины, начинают изучать не сразу. Посев на специально созданную благоприятную среду собранного биологического материала для его последующего роста, развития и размножения занимает время.
Оценить бактериологический посев на флору можно через микроскоп при условии увеличения численности представителей микроорганизмов.
- 0 класс. Наблюдается при лечении антибиотиками. Возбудитель отсутствует.
- I класс. Количество бактерий не увеличивается или умеренный рост.
- II класс. Смешанный характер микрофлоры. Определяется до 10 колоний бактерий Gardnerella vaginalis или Mobiluncus, возбудителей гарднереллёза.
- III класс. Колоний насчитывается около 100. Преимущественно в микрофлоре обитают Gardnerella и Mobiluncus. Проявляются симптомы бактериального вагиноза.
- IV класс. Лактобактерии отсутствуют, иммунитет ослаблен. Диагноз приобретенного инфекционного заболевания — аэробного вагинит.
Вероятность обнаружить участки измененного эпителия, вируса папилломы и онкологических новообразований достаточно велика после 30 лет, начала половой жизни.
Поэтому гинекологи рекомендуют сдавать мазок на цитологию или ПАП-тест. Исходным материалом для цитологического исследования является: цервикальный канал, влагалищная часть шейки матки.
Правильная расшифровка ПАП-теста зависит от наличия или отсутствия раковых, нетипичных клеток.
- NILМ. Клиническая картина без особенностей, ЦБО. Лейкоциты и бактерии выделяются в небольшом количестве. Возможен первичный кандидоз или бактериальный вагиноз. Эпителиальный слой в норме.
- ASC-US. Обнаружены атипичные участки в эпителиальной ткани неизвестного происхождения. Повторный анализ проводится через 6 месяцев на поиск хламидиоза, дисплазии, вируса папилломы человека.
- LSIL. Для подтверждения предракового состояния, вызванного атипичными клетками, назначают биопсию, кольпоскопию. Слабо выраженные признаки изменения эпителия.
- ASC-H. Ярко выраженное поражение плоского эпителия. У 1% пациенток диагностируют начальную стадию рака шейки матки, остальные 98-99% имеют дисплазию 2-3 степени.
- HSIL. Сопутствующие симптомы, предшествующие раку плоского эпителия, шейки матки, выявлены у более чем у 7% обследуемых женщин. У 2% — рак.
- AGC. Атипичное состояние железистого эпителия. Диагноз: рак шейки матки или эндометрия, запущенная форма дисплазии.
- AIS. Плоскоклеточная карцинома, рак шейки матки.
Высокой чувствительностью и достоверностью полученных данных отличается молекулярно-биологический метод ПЦР диагностики. Благодаря созданию более ранних образцов выделенного и скопированного участка ДНК происходит сравнение с полученным биологическим материалом.
Анализ на инфекции с помощью ПЦР дает возможность за короткий срок найти возбудителя заболевания женских половых органов с помощью получения положительного или отрицательного результата.
Полимеразная цепная реакция облегчает определение хламидиоза, уреаплазмоза, молочницы, трихомониаза, ВПЧ, ВИЧ, поиск причин течения тяжелой беременности и гормональных нарушений.
Недостатками ПЦР являются случаи ложных данных при неправильно проведенных тестах, возможной мутации ДНК возбудителя.
источник
Мазок на флору — часто назначаемый гинекологами анализ. Что он показывает и какие заблуждения на его счет существуют?
Данный анализ можно назвать «общим». Это первичная диагностика, которая позволяет врачу подтвердить или опровергнуть наличие воспалительного процесса во влагалище, уретре, цервикальном канале, а также сделать определенные выводы относительно возможной менопаузы или климактерических изменений у пациентки.
- микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму — это официальное название;
- мазок из половых органов;
- бактериоскопия;
- микроскопия.
Используется для диагностики инфекционно-воспалительных процессов. Бактериоскопия позволяет обнаружить в половых органах женщины бактерии: простейшие микроорганизмы — гонококки, провоцирующие гонорею, трихомонады — возбудителя трихомониаза. Также специалист в микроскоп увидит некоторые бактерии, грибы (Candida), ключевые клетки (признак бактериального вагиноза). Вид микроорганизма определяется по форме, размеру, а также тому — окрашиваются он красителем или нет, то есть является грамположительным или грамотрицательным.
Кроме того, в мазке из каждой точки (берут из влагалища, уретры, цервикального канала) подсчитывается количество лейкоцитов в поле зрения. Чем их больше — тем сильнее выражен воспалительный процесс. Оценивается количество эпителия и слизи. Плоского эпителия особенно много у женщин репродуктивного возраста в период овуляции — в середине менструального цикла.
- вагинальный кандидоз (молочница);
- бактериальный вагиноз (ранее называли гарднереллезом);
- гонорея;
- трихомониаз.
Если четких признаков одного из этих заболеваний нет, но мазок плохой, проводится углубленное изучение материала — выполняется бакпосев.
- Если в мазке умеренное или большое количество лейкоцитов, но возбудитель инфекции не известен. Так как при микроскопии существует нижний предел выявляемости микроорганизмов: 10 в 4 — 10 в 5 степени.
- Если микроб выявлен, чтобы определить его чувствительность к антибиотикам.
- Если имеются признаки грибковой инфекции. Чтобы точно установить вид грибов и назначить эффективный антимикотический препарат.
Другие виды грибов Кандида можно не лечить, если нет патологических симптомов.
Если найдены ключевые клетки (признаки бактериального вагиноза), но кроме них присутствуют и другие микробы. Для идентификации.
В методе исследования. При общем мазке материал, нанесенный на стеклышко, окрашивают специальными красителями и смотрят под микроскопом. А когда делают бактериологическое (бакпосев, культуральное, микробиологическое) исследование, то его сначала «высеивают» на питательную среду. А потом, через несколько дней, смотрят под микроскопом — колонии каких микроорганизмов выросли.
То есть, если речь идет об экспресс анализе, вам дадут заключение только о количестве лейкоцитов, эпителия и слизи. Посев срочным не бывает
Также при микроскопии можно довольно быстро определить степень чистоты из влагалища. Здесь врач только оценивает соотношение между нормальной, условно-патогенной и патогенной микрофлорой.
Классическая оценка чистоты влагалища.
| I степень | Большое количество грамположительных палочек (Дедерлейна). Не много клеток плоского эпителия. |
| II степень | Присутствуют кокки в поле зрения. Но их количество не велико, в сравнении с грамположительными палочками. |
| III степень | Кокковая флора. Много лейкоцитов. |
| IV степень | Палочки Дедерлейна практически отсутствуют. Много условно-патогенных микроорганизмов. Сплошь лейкоциты. |
| Степени | Признаки |
| I | Палочки Дедерлейна, плоский эпителий. |
| II | Негноеродные бактерии. Лейкоциты в норме. Диагноз: негнойный бактериальный кольпит. |
| III | Гноеродные (стафилококки, стрептококки, синегнойная палочка, гонококки и т. д.) микроорганизмы. Высокий уровень лейкоцитов. Гнойный бактериальный кольпит. |
| IV | Гонорея (обнаружены гонококки). |
| V | Трихомониаз (обнаружен трихомонады). |
| VI | Вагинальный кандидоз (обнаружены грибы). |
- Беременность. Чтобы ее определить, мазок не нужен и не важно какой результат он покажет. Необходимо сдать анализ крови на ХГЧ, пройти гинекологический осмотр у врача или сделать УЗИ матки. Можно определить хорионический гонадотропин в моче, но не в отделяемом из половых органов!
- Рак матки и шейки матки. Чтобы диагностировать злокачественное перерождение эндометрия, необходим гистологический материал, причем в большом количестве. И забирают его непосредственно из матки при раздельном диагностическом выскабливании.
РШМ и другие патологии (эрозия, лейкоплакия, койлоцитоз, ВПЧ поражение, атипичные клетки и др.) ставят по результатам цитологического исследования. Данный анализ берется непосредственно с шейки матки, из зоны трансформации, по определенной методике с прокрашиванием по Папаниколау (отсюда и название анализа — ПАП-тест). Еще его называют онкоцитологией.
- герпес;
- хламидиоз (хламидии);
- микоплазмы (микоплазмоз);
- уреаплазмы (уреаплазмоз);
- ВИЧ.
Первые четыре инфекции диагностируются методом ПЦР. А определить наличие вируса иммунодефицита по мазку с высокой точностью невозможно. Нужно сдать анализ крови.
Мазок врач берет у пациентки на гинекологическом кресле (независимо от того — беременна она или нет) с помощью специальной щеточки или стерильной ложечки Фолькмана. Это совсем не больно и очень быстро.
Добиться хорошего, даже идеального мазка технически можно, если санировать влагалище хлоргексидином или мирамистином, например. Но какой в этом смысл?
- спринцеваться;
- заниматься сексом;
- использовать какие-либо вагинальные средства гигиены, интимные дезодоранты, а также лекарства, если они не были назначены врачом;
- делать УЗИ с использованием вагинального датчика;
- проходить кольпоскопию.
- до посещения гинеколога или лаборатории, за 3 часа, не следует мочиться.
Сдавать мазки нужно вне менструального кровотечения. Даже если есть просто «мазня» в последний день месячных, лучше отложить исследование, так как результат наверняка будет плохим — выявится большое количество лейкоцитов.
Относительно приема алкоголя запретов нет.
Можно ли сдавать мазок при приеме антибиотиков или сразу после лечения? Нежелательно это делать в течение 10 дней после использования местного действия препаратов (вагинальных) и одного месяца по прошествии приема антибактериальных средств внутрь.
Микроскопическое исследование назначают:
- в плановом порядке при посещении гинеколога;
- при поступлении в гинекологический стационар;
- перед ЭКО;
- во время беременности (особенно, если часто бывает плохим мазок);
- если есть жалобы: необычные выделения, зуд, тазовая боль и т. д.
Для начала предлагаем вашему вниманию таблицу, в которой отображены показатели так называемой первой степени чистоты. В ней нет упоминаний уретры (хотя материал забирается и оттуда), так как мы говорим о гинекологических заболеваниях. Воспалительный же процесс в мочеиспускательном канале лечит уролог.
| Показатель | Влагалище | Цервикальный канал |
| Лейкоциты | 0-10 в поле зрения | 0-30 в поле зрения |
| Эпителий | в зависимости от фазы мен. цикла | |
| Слизь | умеренно | |
| Трихомонады | нет | |
| Гонококки | нет | |
| Ключевые клетки | нет | |
| Кандиды | нет | |
| Микрофлора | ||