Общий анализ крови – исследование, которое можно проводить сразу после рождения. Именно поэтому его так часто назначают грудничкам: это позволяет выявить нарушения и болезни на ранних стадиях. В медицинской практике подобную процедуру называют «клинический анализ крови». Таким образом обнаруживаются инфекции, а также подтверждаются подозрения на аллергию.
Чтобы результат оказался точным, необходимо соблюдать несложные правила. Особенных рекомендаций нет, но следует сдавать кровь рано утром, чтобы расшифровка была максимально точной. Однако сдавать кровь маленьким натощак затруднительно, поэтому между процедурой и приемом пищи должно пройти около 2 часов.
Клинический анализ крови проводится в нескольких ситуациях. Обычно процедуру делают по назначению врача. Показания:
- жалобы у ребенка, которые не поддаются объяснению, долго не проходят;
- простые заболевания долго не проходят, состояние ухудшается;
- болезни переходят в осложнения;
- оценка степени тяжести уже заболевшего ребенка;
- обычная профилактика всех маленьких здоровых детей;
- хроническое течение определенных болезней у детей. В этом случае взятие крови происходит 2 раза в 12 месяцев;
- иногда берут анализ на аллергию.
Обычно кровь у маленьких детей нужно сдать из пальца, реже – из вены. Для общего анализа нужно сдать капиллярную кровь. Поэтому забор делается из пальца руки, иногда даже из пятки.
Полученную кровь капают на стекло, добавляют краситель. Полученный мазок тщательно исследует лаборант.
Многих родителей волнуют правильные нормы крови в детском организме. Общий анализ исследует: эритроциты, лейкоциты, а также гемоглобин, лимфоциты, моноциты, прочие элементы. Также выясняют размеры клетки, форму и зрелость эритроцитов. Отвечают тромбоциты за свертываемость крови. Количество этих элементов определяется с помощью общего анализа. Биохимический анализ из вены помогает выявить триглицериды. Также кровь берут на аллергию.
Ниже представлена подробная расшифровка:
Участвуют в большинстве процессов: доставляют кислород к органам из легких, убирают углекислый газ. Кровяные красные тельца получают такой оттенок из-за того, что в состав входит гемоглобин. Нормы зависят только от возраста. Сразу после рождения, на 1-й и 3-й день нормы должны быть следующими: эритроциты – 4.0 до 6.6×10¹²/л.
На 4-й,5-й,6-й,7-й дни нормы (эритроциты) – 4.0 до 6.6×10¹²/л. Эритроциты на 2- неделе – 3.6 до 6.2×10¹²/л. Если нормы понижены, у ребенка может развиться анемия. Возникает она в результате разных причин, но в итоге ослабляет организм, поскольку органы слабее снабжаются кровью.
Если эритроциты понижены, следует обратиться к доктору, чтобы предотвратить опасные состояния и заболевания.
У маленьких детей нормы таких клеток, как эритроциты, редко бывают повышены. Обычно это ненормальные состояния, которые носят название «эритремия». Нормы в крови эритроцитов могут быть высокие при пороке сердца, заболеваниях крови, обезвоживании всего организма.
Родителям необходимо знать и про rdw. Это показатель разнородности по объему всех эритроцитов. Забор крови на rdw помогает определить разницу между маленькими и большими клетками. Как только в крови появились разные по объему клетки, начинается анизоцитоз. Так бывает с возрастом, но иногда явление возникает из-за анемии или злокачественной опухоли. Чтобы это исключить, врачи рекомендуют сделать забор крови, чтобы провести анализ на rdw.
Обычно кровь у детей на rdw берут, когда идет назначение общего анализа. Если есть подозрения на болезни или анемию, могут предложить взятие крови из вены и тогда же сделать анализ на rdw. Обычно анализ крови из вены на rdw помогает определить тип анемии, а также ее диагностировать.
Делают забор крови на rdw натощак, анализ берется из вены. Норма rdw для детей до полугода – 14,9–18,7%, для ребенка старше года норма rdw составляет 11,6–14,8%. Если показатели rdw из вены высокие или низкие, нужно провести обследование.
Представляют собой кровяные пластинки. Долго они не живут, существуют в течение 2–10 дней, затем разрушаются в органах, обычно в печени, селезенке. Тромбоциты выполняют важную функцию: образовывают сгусток и закрывают фрагменты повреждений в сосудах, препятствуя попаданию инфекций. Тромбоциты останавливают кровотечение, восстанавливают поврежденные ткани.
Показатели нормы в крови таких веществ, как тромбоциты:
- в возрасте до года тромбоциты – 150–350*109/л;
- у детей старше года – 180–320*109/л;
- у новорожденных детей – 100–420*109/л.
Если нормы повышены, у ребенка развивается тромбоцитоз. Обычно возникает при серьезных операциях, анемии, неожиданных кровотечениях, воспалении легких, злокачественных образованиях, переломах костей.
Есть и другая причина, благодаря которой высокие тромбоциты в крови. У ребенка могут слабо развиваться клетки головного мозга.
Если нормы понижены, это демонстрирует тромбоцитопению. Означает имеющуюся аллергию на препараты. Иногда сниженные нормы – следствие инфекционных болезней. На это может влиять и взятие, переливание крови, в которой тромбоциты содержатся в маленьком количестве.
Важные вещества – лимфоциты отвечают за иммунную систему всего организма. Это одни из главных клеток. Это значит, что лимфоциты способы вырабатывать защитные тела, которые оберегают организм от вредных бактерий и агрессивной окружающей среды.
Нормы таких клеток, как лимфоциты, в возрасте у детей до года – 50. В 4 года нормы не изменяются. Лимфоциты также остаются в норме 50.
Иногда лимфоциты могут быть высокие. Причины того, что нормы изменились:
- инфекции;
- лекарства, которые вызвали гиперчувствительность и аллергию;
- заболевания эндокринной системы, бронхиальная астма, прочие болезни;
- периоды восстановления после болезней, операций;
- голодание, сильная анемия.
- у ребенка грипп, воспалительные процессы;
- ожоги, травмы;
- были проведены серьезные операции;
- иммунодефицит;
- гнойнички, воспаления.
Лимфоциты – важные вещества в организме грудничков, поэтому нужно следить, чтобы они были в норме. Иначе организм ребенка не сможет сопротивляться болезням, инфекциям, от которых лимфоциты как раз и защищают.
Представляют собой участки белой крови большого размера. Моноциты выполняют важную функцию: уничтожают плохие микробы. Показатели, которые должны содержать моноциты:
- у детей от года до 12 лет нормы – 2–11%;
- с 12 до 18 лет нормы должны быть 3–12%.
Если моноциты повышены, это свидетельствует о серьезной инфекции. Вот почему так важен общий анализ крови, если у детей обнаружилась болезнь. Сифилис, малярия, туберкулез – повышенные моноциты вполне могут свидетельствовать об этих серьезных заболеваниях. Потребуется расшифровка.
Если моноциты в крови повышены, родителям следует насторожиться: у ребенка может оказаться серьезная инфекция в неокрепшем организме. Моноциты могут свидетельствовать и об имеющихся злокачественных опухолях. Моноциты могут быть и снижены. Нормы понижены, если у детей лейкоз.
У грудных детей берут обычно кровь не только на общий анализ, но и на биохимию – из вены. Для ребенка это особенно важно, поскольку некоторые элементы, например, триглицериды, могут свидетельствовать о синдроме Дауна. Поэтому важно делать периодически забор крови из вены у ребенка и исследовать показатели.
Немного подробнее о таких веществах, как триглицериды. Это жировой резерв человека, они накапливают энергию. Скапливаются триглицериды в специальных клетках – адипоцитах. Триглицериды в организм поступают с питанием.
Триглицериды составляют группу липидов, являются источниками энергии. Производятся они в кишечнике и почках. Триглицериды помогают определить патологии в организме, особенно у детей. Нормы у детей до года – 0,34–1,5 ммоль/литр. Эти показатели и расшифровка – примерные, следует уточнить нормы у своего врача перед тем как сдавать кровь из вены.
Если триглицериды в детском организме повышены, это может означать, что:
- ребенок набрал вес;
- нарушен липидный обмен. Это может произойти и при рождении;
- неправильная работа щитовидной железы;
- синдром Дауна.
Если триглицериды у ребенка в крови повышены, следует обратиться к врачу, который назначит, возможно, более подробную диагностику. Если триглицериды повысились из-за лишнего веса, необходима диета, а также рыбий жир. Малышу потребуется серьезная физическая нагрузка.
Еще один важный элемент – билирубин. Это желчный пигмент. Когда малыш рождается, нормы такого вещества, как билирубин, еще повышены, поскольку у детей к этому времени еще не успевает сформироваться желчевыводящая система.
Если обмен веществ нарушается, билирубин накапливается, что приводит к появлению желтухи. Повышенный билирубин у новорожденного – явление нормальное, беспокоиться из-за этого точно не стоит.
- у новорожденных билирубин в крови составляет 2,4–20, 5 мкмоль/л;
- после месяца билирубин должен быть от 3,4 до 20, 5 мкмоль/л;
- у детей старше года билирубин – 3,4 до 17,1 мкмоль/л.
Билирубин в крови обычно бывает превышен по следующим причинам:
- повреждения печени. Из-за этого она не может перерабатывать поступающий билирубин;
- проблемы и нарушения желчевыводящих протоков. Из-за этого билирубин не может выводиться из организма полноценно;
- у детей нарушена печеночная секреция.
В случае нарушений билирубин накапливается в немалых количествах, что приводит к изменению цвета кожи. Она приобретает желтый цвет, а у ребенка развивается желтуха.
источник
Автор: Lady Venus · Опубликовано 21.06.2013 · Обновлено 28.08.2018
Зачем ребеночку сдавать анализы? Означают ли анализы новорожденных, что что-то идет не так? Для чего берут у новорожденного общий анализ крови? Какие и зачем анализы вообще нужно сдавать малышу? Есть ли в них необходимость и, как и когда нужно сдавать первые анализы ребенка?
Неотъемлемой частью медицинского обследования является лабораторная диагностика. Причины, по которым назначают анализы детей, разнообразны: уточнение диагноза, сбор информации об общем состоянии здоровья, профилактика инфекционных заболеваний у детей.
Во-первых, предупредить болезнь всегда легче, чем лечить ее потом. Во-вторых, лечение многих заболеваний напрямую зависит от своевременности диагностики. А достоверность результатов исследовательских проб, зависит во многом от умения родителей правильно собрать материал. Поэтому, давайте выясним какие и когда анализы малыша необходимо проводить, как это правильно делать?
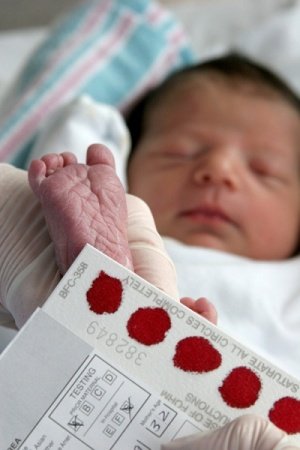
Кровь, взятую у малыша, наносят на специальный тест-бланк, направляемый впоследствии в лабораторию на исследование. О результатах такого анализа ребенка в роддоме извещают, только при обнаружении в крови маркера заболевания в течение 1 месяца.
На всякий случай у всех малышей, которые родились у мамочек с отрицательным резус-фактором крови, берут при рождении анализ крови в роддоме из пуповины, в целях предупреждения гемолитической болезни новорожденных и других заболеваний.
Иногда приходится брать анализ крови в роддоме из пальчика или даже из вены, но это в случае необходимости. Виной тому, желтушка новорожденных. Специалисты таким путем с большой точностью определяют, какая именно форма заболевания у ребенка. Нормальная, то есть физиологическая желтушка – довольно распространенное явление, в общем, ничем не угрожающее ребенку. Если у новорожденного желтуха оказывается ярко выраженной, и вызывает серьезные опасения у врачей, то приходится делать анализы ребенка в роддоме, забирая кровь из вены. Такие анализы новорожденных позволяют определить содержание и форму билирубина в крови и понять, насколько сложившаяся ситуация в действительности опасна.
Если анализы новорожденных на гипотиреоз и фенилкетонурию, сделанные еще в роддоме, дали положительный результат, после выписки из роддома вам сообщат о необходимости пройти дополнительные обследования, анализы ребенка в 1 месяц, и если потребуется, соответствующее лечение. Поскольку скрининг-тест, – это все же ориентировочный анализ, то, после получения информации о положительных результатах теста, врач-педиатр назначает более глубокое обследование малышу с подозрением на гипотиреоз, в частности: консультацию эндокринолога, дополнительные исследования абсолютно всех гормонов щитовидки, рентгенологическое исследование щитовидной железы, УЗИ щитовидки.
При подозрении у малыша на фенилкетонурию, после выписки из роддома делают дополнительные специальные анализы новорожденных, которые включают более точные методы выявления и определения количества аминокислоты фенилаланин и ее производных. Для этого проводят исследования, делая тесты крови и анализы мочи ребенка.
Если состояние здоровья малыша не вызывает каких-либо опасений ни у мамы, ни у врача, который производит патронаж, то следующие анализы новорожденных назначают только в 3 месяца, перед проведением профилактических прививок, для чего берут у новорожденного общий анализ крови и мочи.
Подобные анализы детей необходимы, чтобы контролировать состояние здоровья, не пропустить развитие заболевания и противопоказаний к вакцинации. Берут у новорожденного общий анализ крови из безымянного пальца. Для этого крайнюю фалангу протирают, смоченным в спирте ватным тампоном, и делают прокол кожи одноразовым скарификатором. Результаты анализа позволят оценить уровень гемоглобина, лейкоцитов, эритроцитов и прочих факторов крови.
Не следует пугаться, когда обнаружите, что показатели отличаются от «нормы», которая указанна на стандартном бланке. Дело в том, что состав крови новорожденного малыша качественно отличается от состава крови грудного ребеночка, а та, в свою очередь, отлична от крови деток постарше.
Общие анализы мочи ребенка исследуют по утренней моче, собранной в чистую сухую посуду с крышкой. Для проведения анализа потребуется минимум количество – 15-25 мл утренней мочи. Срок доставки материала исследования – не дольше 1,5 часов. Если длительное время хранить мочу, то разлагаются форменные элементы, она мутнеет и реакция изменяется а, следовательно, результаты искажаются и считать их достоверными нельзя.
Необходимость сдачи данного «рутинного» анализа мочи ребенка многих родителей ставит в тупик. В особенности родителей маленьких девочек. Поскольку собрать материал грудного ребеночка, не знакомого еще с горшком, не так-то просто. Вдвойне сложнее не пропустить первую утреннюю порцию мочи.
- 1. Не нужно откладывать на «завтра» сбор анализов, особенно продолжать в этом же духе еще нескольких недель кряду.
- 2. Не игнорируйте диеты малыша за 2-3 суток до сбора анализов.
- 3. Не пытайтесь самостоятельно «расшифровать» результаты анализов – сверять их с показателями, что отпечатаны в бланках неправильно, потому как у каждого ребенка в разном возрасте свои показатели.
Вариант, не из лучших. Если горшок у вас алюминиевый, то его, как минимум, необходимо перед сбором анализа мочи ребенка прокипятить. С пластмассовым горшком вообще беда, его не поможет очистить даже «туалетный утенок». Собранная моча, таким образом, даже в отлично отмытый горшок, покажет выше нормы количество лейкоцитов, а бактериальный посев и вовсе может повергнуть в шок.
Уже лучше. Но все зависит от ловкости родителей и сговорчивости крохи. Баночку с крышкой необходимо подготовить еще с вечера: помойте, обдайте кипятком и высушите ее. Сразу по пробуждению, подмойте ребеночка. Удобнее всего процедуру сбора мочи проводить в ванной. Стимулировать к мочеиспусканию может даже шум льющейся воды из крана. Также хорошо предложить ребенку попить чистой питьевой водички.
Наиболее современный способ, имеющий свои плюсы и минусы. Мочесборник – это полиэтиленовый пакетик с каплевидной формы отверстием и клеящим веществом, позволяющим прикрепить его куда нужно. Есть мочесборники, которые сразу после сбора мочи можно заклеивать и прямо в них транспортировать в лабораторию.
Не забудьте подмыть ребенка, прежде чем приклеивать пакетик к причинному месту. Для большего удобства рекомендуем надеть поверх памперс.
Но главное: не приклеивайте мочесборник «на ночь»! Во-первых, малыш за время ночного сна справляет нужду не однократно, и в пакет может попасть такая смесь, результат исследования которой может закончиться направлением на госпитализацию. Пока в больнице разберутся в необоснованности подозрений, малыша могут попросту залечить от несуществующих болезней. Во-вторых, у мочесборника есть недостаток – он может отклеиться. Кроме того, многие детки ухитряются сами отодрать пакетик, который им мешает.
Для посещения детского бассейна необходимо взять справку от педиатра, которою дают на основании общего состояния ребенка, результатов анализа малыша на яйца гельминтов и на энтеробиоз.
Такие анализы малыша проводятся по результатам исследования соскоба. Процедура специальной подготовки не требует, выполняется утром, до дефекации. Подмывать ребенка перед сдачей соскоба не следует. Уложите малыша на левый бок, согните в колене правую ногу и немного отведите ее вверх. Небольшим специальным шпателем или просто спичкой с ваткой, смоченной в глицерине, сделайте соскоб, аккуратно «потрите», о перианальные складки и нижний отдел прямой кишки. В материале на энтеробиоз, осмотренном под микроскопом на предметном стекле, яйца остриц в норме не обнаруживаются вовсе.
Для заключения об отсутствии или наличии яиц гельминтов (анализ «яйца глист», как этот анализ называют упрощенно) исследуют кал. Чтобы сдать анализы малыша за несколько дней до этого следует избегать приема активированного угля, слабительных и препаратов железа, не использовать ректальных свечей и не ставить клизм.
В день обследования утром соберите около 2 столовых ложечек кала малыша из трех различных мест испражнения. Для транспортировки рекомендуем использовать специальный одноразовый контейнер или просто чистую сухую стеклянную баночку с широким горлом. Время доставки анализа ребенка в лабораторию желательно должно быть минимальным. Тем не менее, допускается собирать кал вечером (но не больше чем за 8 часов до сдачи в лабораторию) и хранить его в холодильнике до утра.
К биохимическому исследованию необходимо тщательно готовиться, причем, не только малышу, но и мамочке. Анализ сдают натощак, но многим грудничкам не кушать по 8-12 часов просто не под силу. В связи с этим самым маленьким нужно не давать грудь, по меньшей мере, часа 3 до назначенного визита в клинику. Иногда в лабораториях требуют поить деток водичкой, чтобы венозная кровь стала более жидкой.
Что касается подготовка мамы – она сугубо психологическая. Ей могут разрешить присутствовать, а могут и не разрешить. Это стоит выяснить в клинике заранее – это внутренние правила. Маме, которая будет присутствовать, не лишним будет запастись валерьяночкой. Суметь попасть в венку на тоненькой ручонке или головке крохи даже опытная медсестра не с первого раза сможет.
Чтобы малыш успокоился, покормите и приласкайте его сразу по окончанию процедуры. Детки довольно быстро забывают обиды, когда мама рядом с ними.
Кал на дисбактериоз кишечника для микробиологического исследования собирают в стерильную посуду, закрывающуюся плотной крышкой (к примеру, в стеклянную банку, стерилизованную и высушенную). Шпатель для накладывания материала, также должен быть стерильным. Малыша необходимо подмыть и как-то уговорить пописать, для того, чтобы ни моча, ни выделения из половых органов крохи, не попали в сосуд. Хлопья, слизь или гной, которые могут присутствовать в каловых массах, наоборот, обязательно нужно включить в пробу.
Самые точные результаты анализа детей, – проведенные на материале, доставленном в течение 2 часов в лабораторию. В крайних случаях разрешается хранить материалы в холодильнике, но не дольше 4 часов до исследования.
Такую пробу проводят, при подозрениях на кровотечение у малыша какого-то отдела ЖКТ. Собирается материал так же, как на «яйца глист». Но подготовка отличается. За 3 дня «до» анализов необходимо исключить из еды: мясо, рыбу, печень и любые продукты, которые содержат железо (в том числе: яблоки, болгарский перец, белую фасоль, зеленый лук, шпинат), и овощи, которые окрашивают кал (к примеру, свеклу). Следует отказаться от чистки зубов, поскольку даже самое незначительное кровотечение из десен способно исказить результаты, сделав их недостоверными.
При подозрениях на инфекционные заболевания, а также при фарингите и тонзиллите проводят анализы по мазкам из носа, зева и носоглотки. Сбор мазков производят натощак, пить, полоскать рот водой или чистить зубы, перед процедурой нельзя. Она безболезненна для малышей, но крайне неприятна. Нужно широко открывать рот, в особенности при взятии мазка ребенка из носоглотки.
С малышами постарше можно договориться, попросив потерпеть. Но маленьких деток придется крепко держать силой, чтобы не дергались. Поскольку они могут причинить себе боль или толкнуть руки медсестры, а если тампон коснется случайно слизистой или языка, мазок придется делать еще раз, и так пока не получится.
Анализы мочи ребенка по Нечипоренко проводят, при выявлении отклонений от нормы в результатах клинического теста. Необходимо определить содержание эритроцитов и лейкоцитов, чтобы диагностировать воспалительные процессы мочевыводящей системы: пиелонефриты, циститы, скрытые гематурии и прочие.
Анализы мочи ребенка по Нечипоренко проводят по утренней моче. Прежде чем собирать анализ, тщательно подмойте половые органы ребенка и подготовьте стерильный сосуд. Собирать нужно «среднюю» порцию мочи, то есть собирают только мочу, которая идет в середине процесса мочеиспускания, а начальную и конец мочеиспускания пропускают.
Перед любым анализом малыша нужно:
- 1. проконсультироваться с доктором о правилах сбора материала и его доставки в лабораторию;
- 2. строго соблюдать требования по питанию и диете, если таковые имеются, перед сдачей анализов;
- 3. прекратить прием антибиотиков не позже, чем за 14 дней до взятия пробы либо предупредить педиатра и сотрудника лаборатории об их принятии (впрочем, предупредить стоит о любых принимаемых лекарствах);
- 4. подготовить емкость, в которую будете собирать материал (при исследованиях кала или мочи): стерильный контейнер, чистую банку с крышечкой или пластиковую упаковку;
- 5. воздержаться от проведения ребенку УЗИ и рентгена непосредственно перед анализами, а также любых физиотерапевтических процедур.
Еще немного о том, какие анализы нужно сдавать ребенку, и зачем:
источник
Еще в роддоме у каждого новорожденного берут анализы крови, чтобы убедиться, что у малыша со здоровьем все в порядке. Но уже по прошествии трех месяцев крохе снова предстоит подобное испытание – необходимо опять пройти ту же самую процедуру, правда в несколько упрощенном варианте. Для чего это нужно? Какая информация требуется врачу? Сегодня расскажу, какие анализы мы с сыном сдавали на первом году жизни. Также, возможно, нашим читательницам будет полезна чисто практическая информация о том, как подготовиться к сдаче анализов грудничка.
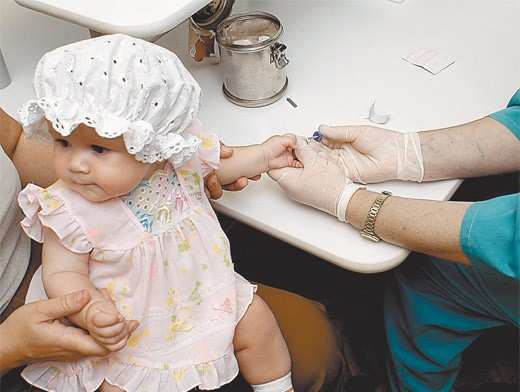
В два месяца мы с Игорьком, как положено, пришли в поликлинику. Пока доктор осматривала сына и восхищалась, как «мы» хорошо кушаем и растем, медсестра строчила направления на анализы. «Зачем? − удивилась я, – у него же все в порядке». Оказывается, так нужно. 3 месяца – критический возраст. Именно в этот период есть риск развития анемии. Кроме того в этом возрасте карапузу предстоит делать прививки – АКДС и от полиомиелита. Перед этим необходимо удостовериться, что у ребенка нет патологий. Ведь прививки делают только полностью здоровым детям. Нужно узнать уровень гемоглобина в крови, а также содержание лейкоцитов, эритроцитов и прочих составляющих. Для этого берется общий анализ крови.
Кроме этого, необходимо сдать на анализ мочу. Анализ – тоже общий. Он даст информацию о том, в порядке ли почки и мочеполовая система ребенка. Обо всех отклонениях будет заметно по пониженным или пониженным показателям. Важен цвет жидкости, ее прозрачность, уровень pH, а также количество белка, сахара, содержание лейкоцитов и эритроцитов.
Итак, грудничок, при условии, что анализы, которые брались у него в роддоме, соответствуют норме, а также, если у педиатра нет «претензий» к его здоровью, сдает 2 анализа:
- общий анализ крови;
- и общий анализ мочи.
Направления на эти анализы выдаются обычно на втором посещении педиатра, когда ребенку исполняется 2 месяца. К трем месяцам результаты анализов должны быть уже у вас на руках, поэтому с походом в лабораторию затягивать не нужно.
Кровь у деток берется из безымянного пальца. Делается это с утра. В некоторых лабораториях специально для грудничков вместо острых металлических «перьев» предусмотрены специальные приборчики, с помощью которых кровь берется вообще без боли. Подобное приспособление можно поискать через Интернет. В аптеках оно редко бывает. Это на случай, если вы идете сдавать анализ в городскую лабораторию, а не в частную клинику, где оснащение обычно современное. Удивительно, но, когда мы пришли в лабораторию, ни один из грудничков, которых выносили мамочки из кабинета забора крови, не плакал. Как говорится, до чего техника дошла! Анализы можно сдавать без боли. В очереди голосили лишь карапузы постарше (трех-четырехлетки), которые уже понимали, что привели их сюда не для того, чтобы накормить мороженным. И уверения, что «это совсем не больно» на них не действовали. В общем, сдавать кровь с грудничком, как оказалось, даже проще, чем с подросшим ребенком. Мамы крошек волнуются больше, чем сами маленькие пациенты.
С кровью разобрались. Все оказалось не так страшно. А как быть с мочой? Такой маленький ребенок не может по просьбе мамы наполнить баночку нужным количеством жидкости. Педиатр сказала, что некоторые мамы пытаются выжать пеленку, но это – недопустимо, поскольку результаты анализа могут исказиться. Пеленка в данном случае выступает в роли фильтра, который задерживает часть веществ, содержащихся в лабораторном материале.
Но к счастью, сейчас не обязательно дежурить возле карапуза с баночкой и проявлять чудеса ловкости, чтобы в нужный момент подставить емкость и поймать достаточное количество жидкости. Как это проделывают мамы трехмесячных девочек, я вообще не представляю. Есть простое средство. Называется детским мочесборником. Это − прозрачный достаточно плотный пакетик, который с помощью клейкой полоски-ободка крепится прямо к причинному месту малыша. Когда ребеночек сделает свое дело, маме останется только перелить содержимое пакетика в стерильную баночку. Все до безобразия просто. Главное, соблюдать простые (а может, и не очень) правила:
- Перед тем, как приклеить мочесборник, необходимо подмыть малыша, чтобы лишние бактерии не попали в мочу. Это может исказить результат анализа и вызвать у врача подозрения на болезнь, которой у крохи нет и в помине. В этом случае придется пересдавать анализ.
- Второе: нельзя приклеивать мочесборник на ночь. Важно, чтобы лабораторный материал был свежим. Кроме того, «гремучая смесь», которая образуется в результате нескольких ночных мочеиспусканий, может дать шокирующий результат анализа. Пока доктор разберется, что дело в неправильном способе сбора анализа, карапуза могут уже начать пролечивать от какой-нибудь жуткой болезни.
- Лучше всего приклеить мочесборник прямо под памперс. Так он не отвалится, если кроха надумает повертеться.
- Мочеприемник необходимо крепить аккуратно, в соответствии с инструкцией на упаковке. Кожа малыша должна быть сухой. Иначе пакетик быстро отклеится, и собрать анализ не получится.
- И, конечно, не нужно откладывать сбор анализа на последние дни перед прививкой. Даже у опытных мамочек может не получиться собрать мочу у карапуза с первого раза. Лучше иметь хотя бы несколько дней в запасе.
И еще парочка общих правил для сбора анализа мочи:
- Жидкость должна быть свежей, утренней.
- Количество – минимум 30 мл.
- Баночка – стерильная. Если под рукой нет специальной емкости из аптеки, и вы решили использовать стеклянную тару, например, из-под детского питания, ее необходимо как следует прокипятить.
В год малыша снова ждет поход по врачам и те же самые анализы. Но к этому моменту вы уже будете подготовленной мамочкой и сможете пройти это испытание без труда и со знанием дела.
источник
Здоровье детей — главное желание всех родителей. Плановые анализы необходимы для того, чтобы контролировать состояние здоровья малыша и вовремя ставить диагноз. Конечно, проводить анализы хлопотно, это неприятное мероприятие для ребенка, однако здоровье важнее.
Маленькие дети не могут рассказать о своих ощущениях, и лабораторные анализы становятся единственным способом убедиться, что здоровье малыша в норме. В более взрослом возрасте также нельзя пренебрегать такими исследованиями, ведь на ранних стадиях многие заболевания протекают бессимптомно. Какие анализы необходимо сдавать ребенку?
В первый год жизни малыш посещает врачей часто. Это совершенно необходимая мера. Организм крохи еще слаб и восприимчив к разным воздействиям окружающей среды, его здоровье очень хрупкое и требует неусыпного контроля. В этот период формируется иммунитет человека, который составляет основу здоровья на многие годы вперед. Лабораторные исследования — важная часть мониторинга здоровья грудных детей.
Общий анализ крови проводят для того, чтобы выяснить, есть ли у ребенка анемия и другие заболевания крови, а также выявить воспалительные процессы. По результатам анализа врач решает, можно ли проводить плановую вакцинацию. Обычно анализ крови сдают в 1, 6, 12 месяцев.
Общий анализ мочи дает информацию о том, хорошо ли работают почки, а также показывает общее состояние организма. Анализ мочи сдают в 1 месяц, полгода и год. Для исследования берется моча, собранная утром в сухую стерильную емкость с крышкой. Образец нужно привезти в лабораторию не позже чем через 1,5 часа.
Обязательные анализы, которые нужно сделать каждому ребенку, включают в себя:
- общий анализ крови;
- общий анализ мочи;
- исследование кала на наличие бактерий;
- анализ кала на яйца гельминтов;
- соскоб на энтеробиоз.
Общий анализ крови показывает количество гемоглобина, лейкоцитов (высокий уровень лейкоцитов говорит о воспалительных процессах), эозинофилов (они показывают наличие аллергии и глистной инвазии). Биоматериал на анализ сдается утром натощак. Если сдать анализ после завтрака, даже легкого, результат будет искажен — после еды у нас немного возрастает количество лейкоцитов. Для общего анализа кровь чаще всего забирается из вены. Это почти безболезненная процедура, но дети помладше часто боятся ее. Чтобы все прошло хорошо, родителям придется проявить фантазию — отвлекать малыша разговором, читать ему сказки, чтобы он не концентрировался на неприятных ощущениях и виде крови в пробирке.
Общий анализ мочи также нужно сдавать утром до еды. Собирать ее следует в стерильную сухую емкость — лучше купить в аптеке специальную тару, а не использовать пустые банки от детского питания, как это часто делают экономные родители. Перед сбором мочи желательно подмыть ребенка. Общий анализ мочи дает обширную информацию о здоровье. Наличие белка в моче говорит о почечной недостаточности или воспалении, билирубин указывает на проблемы с печенью и желчевыводящими путями, кетоновые тела обнаруживаются при нарушении метаболизма. Специалисты исследуют также цвет и рН мочи, проверяют ее на наличие бактерий и грибков.
Бактериологический анализ кала также важен, он позволяет выявить наличие кишечных инфекций, которые далеко не всегда проявляют себя явными симптомами. Кал собирается дома, в чистый сухой контейнер, который также лучше приобрести в аптеке. Перед сбором кала нужно помочиться. Этот анализ нельзя сдавать после клизмы, приема слабительных средств или препаратов от диареи, а также во время курса антибиотиков и после рентгеновских исследований, в ходе которых применялся контраст.
Кал на анализ наличия яиц гельминтов сдается также как для бактериологического исследования. Однако в данном случае специалисты будут искать не бактерии, а паразитов, которые, увы, у детей встречаются часто, так как малыши редко соблюдают все правила гигиены. Этот анализ позволяет выявить более 10-ти типов самых распространенных гельминтов. Соскоб на энтеробиоз также дает информацию о заражении паразитами — острицами. Дети, особенно в возрасте 4–6 лет, страдают ими очень часто. Для выявления этих паразитов врач несколько раз проводит ватной палочкой, смоченной физраствором, или стеклянным шпателем по кожным складкам в области ануса, затем этот образец передают в лабораторию. Нередко требуется повторное исследование.
В некоторых ситуациях сдача анализов — необходимость. Например, перед поступлением в детский сад или школу ребенку необходимо оформить медицинскую карту, а для этого нужно пройти все плановые обследования.
Начинать проходить осмотры лучше за 1–2 месяца до поступления в детский сад или школу. В стандартный план диспансеризации, помимо посещения таких специалистов, как педиатр, окулист, ЛОР, невролог, психолог, логопед, ортопед, хирург и стоматолог, входят и лабораторные анализы.
- Анализы в детский сад и школу Перед школой и садиком ребенку нужно сдать все обязательные анализы — общий анализ крови, общий анализ мочи, бактериальное исследование кала, анализ кала на яйца глист и соскоб на энтеробиоз. Дополнительно рекомендуется сделать тест на аллергены.
- Анализы для получения ребенком справки в бассейн Обязательными анализами являются соскоб на энтеробиоз и анализ кала на яйца гельминтов.
- Анализы в детский оздоровительный лагерь В перечень обязательных лабораторных исследований перед отправкой в детский лагерь входят общеклинический анализ крови, общий анализ мочи, кал на исследование яйца глистов и простейших, анализ на энтеробиоз.
Все, что мы говорили выше, касается в основном здоровых детей, однако если малыш заболел, этих исследований будет недостаточно для точной постановки диагноза, и врач может назначить дополнительные анализы.
При проблемах с желудком и кишечником доктор назначит развернутое исследование, включающее исследование общего и прямого билирубина, щелочной фосфатазы, АСТ и АЛТ, холестерина, белка, а также анализы кала на наличие гельминтов и лямблий. Грудным младенцам также назначают анализ кала на углеводы, чтобы исключить лактозную недостаточность.
Помимо обычных анализов, при подозрении на ЛОР-болезни врач дает направление на анализ мазка из зева и носа — он позволяет выявить золотистый стафилококк, весьма распространенную причину воспалений носоглотки и ушей. Мазок из зева сдается натощак, перед исследованием нельзя чистить зубы и даже пить воду. Запрещено также пользоваться любыми назальными каплями или спреями в течение суток перед забором биоматериала.
Рекомендована также ПЦР-диагностика — современный сверхточный метод, позволяющий обнаружить в крови ДНК возбудителей болезни.
По наблюдениям врачей, аллергия с каждым годом встречается все чаще. Это очень опасное заболевание — ведь оно проявляется не только сыпью и насморком, но и отеками, в том числе и дыхательных путей. Самостоятельно выяснить, что стало причиной аллергии, очень трудно. При подозрении на аллергию нужно провести анализ на наличие иммуноглобулинов класса Е (IgE) и количественное определение специфических антител для разных групп аллергенов — пищевых, бытовых и др. Такой анализ позволяет точно выявить причину аллергии и избегать ее.
Детские инфекции — это целая группа заболеваний, которые регистрируются в основном у детей. К таким относятся коклюш, корь, дифтерия, паротит (в народе — свинка), краснуха, ветрянка и многие другие болезни.
Для их диагностики ребенку нужно сдать ряд анализов. Помимо неспецифических (общий анализ крови, мочи, кала), назначают и специфические анализы, которые помогут выявить возбудителя болезни и ее стадию — ПЦР-анализ, бактериологический посев, анализы для выявления антител к вирусам и бактериям (ИФА, РНГА, РТГА, РА, РПГА и другие).
Разумеется, в этой статье мы перечислили далеко не все анализы, какие необходимо сдать ребенку. В зависимости от ситуации педиатр может назначить другие лабораторные исследования.
Поскольку сдавать анализы ребенку придется довольно часто, поинтересуйтесь, есть ли у выбранной вами лаборатории программа лояльности или дисконтная карта для постоянных клиентов — это может существенно снизить расходы. Кроме того, некоторые лаборатории предлагают целые программы исследований для разных случаев — например для поступления в школу.
источник
С первых мгновений жизни новорожденный сталкивается со множеством медицинских манипуляций. Даже здорового малыша не обходит стороной эта участь — с рождения за ним постоянно наблюдают, измеряют параметры тела, изучают развитие органов и систем. Врачи в 1 месяц жизни ребенка стараются выявить все патологии в детском организме: врожденные пороки развития и начинающиеся болезни. Многие проблемы, диагностированные на начальной стадии, легче поддаются лечению.
Покинув стены роддома, новорожденный попадает под пристальное внимание педиатра и участковой медсестры на дому. Первое обследование ребенка в 1 месяц пройдет в детской поликлинике. Педиатр не только осмотрит маленького пациента, но и расскажет молодым родителям, каких врачей нужно проходить в 1 месяц новорожденным.
Первое посещение новорожденного врачом происходит на следующий день после выписки из роддома. Педиатр придет без специального вызова: о прибытии новорожденного по месту жительства в поликлинику сообщит медицинский персонал роддома. В первый месяц жизни специалист будет приходить к малышу один раз в неделю. Если состояние ребенка будет вызывать какие-то опасения (например, малыш простыл или плохо берет грудь), визиты будут более частыми. Также новорожденного будет навещать участковая медсестра — тоже до 4 раз в течение месяца.
К приходу педиатра нужно подготовиться заранее, записать все вопросы, которые интересуют молодую маму на данный момент, чтобы ничего не забыть. Врачу должно быть удобно осматривать ребенка. Как правило, во время осмотра малыш должен быть полностью раздет, так как специалисту нужно оценить состояние его кожных покровов и слизистых, частоту сердцебиения и дыхания, мышечный тонус и рефлексы.
Во время визита врач консультирует молодую маму по вопросам питания и ухода за грудничком. Позже специалист пригласит родителей с малышом в поликлинику для планового осмотра ребенка в 1 месяц.
Первый осмотр педиатром в поликлинике наиболее интересен для молодых родителей. Во время него врач не только осмотрит малыша, но и проведет контрольное измерение и взвешивание ребенка. Чаще всего на первом месяце жизни малыши набирают 500-700 гр и прибавляют 2-3 см в длину. После осмотра участковая медсестра выписывает направления на консультации узких специалистов, анализы и дополнительные обследования, а также в прививочный кабинет.
Список врачей, которых нужно пройти новорожденному в 1 месяц, не мал.
Основная задача невропатолога — наблюдение за нервно-психическим и умственным развитием ребенка, а также контроль за его двигательной активностью. В 1 месяц у ребенка невролог проверяет присутствие врожденных рефлексов и их постепенное угасание. У малыша может быть обнаружен повышенный или, напротив, пониженный тонус мышц, что станет основанием для назначения детского массажа.
Если возникнут сомнения, врач выпишет направление на проведение УЗИ головного мозга. Пройти обследование нужно немедленно, пока родничок ребенка остается открытым. В дальнейшем врач будет оценивать освоение малышом новых навыков, например: умение улыбаться, переворачиваться, сидеть, подниматься на четвереньки и многое другое.
Впервые офтальмолог осмотрит новорожденного еще в роддоме на предмет врожденных патологий глаза. Плановый осмотр ребенка в 1 месяц позволит специалисту осмотреть глазное дно малыша, состояние его слезных желез и оценить склонность к косоглазию и другим нарушениям зрения. Врач проверит, может ли малыш фокусировать свой взгляд на отдельном предмете. В ходе осмотра чаще всего диагностируется конъюнктивит век и непроходимость слезных протоков.
Нередко от диагностики офтальмолога зависит диагноз невролога — в последние годы немало детей на первом году жизни имеют определенные проблемы с сосудами головного мозга и глазного дна.
Медосмотр ребенка в 1 месяц обязательно включает посещение отоларинголога. Ребенку в этом возрасте предстоит пройти впервые отоакустическое тестирование. Это совершенно не больно и безопасно для малыша. Специалист с помощью специального прибора проверит слух ребенка, а также произведет осмотр небных миндалин и носовых проходов.
ЛОР-врач во время осмотра может выявить следующие проблемы у малыша:
- нарушение слуха, полное отсутствие какой-либо реакции на звуковые раздражители;
- серные пробки;
- затруднение или отсутствие носового дыхания;
- боль в ушах, отит;
- инородные тела в ЛОР-органах.
Также специалист может проконсультировать молодую маму о том, почему ее ребенок плохо берет грудь или отказывается сосать из бутылочки: возможно, это связано с ушной болью. Если все в порядке, то следующий осмотр у ЛОР-врача ждет малыша не скоро — в 12 месяцев.
Хирург оценивает рефлекторное развитие ребенка, наличие гипо- или гипертонуса мышц, диагностирует пупочную и паховую грыжи. У младенцев мужского пола тщательно осматриваются наружные половые органы для исключения таких патологических состояний, как крипторхизм, водянка и не опущение яичек в мошонку, гипоспадия.
Также хирург может отметить отклонения в строении организма новорожденного. Чаще всего выявляются такие аномалии, как гемангиома, лимфангиома, поражение сосудов и внутренних органов. В случае необходимости специалист дает направление на детский массаж или объясняет, как заниматься с ребенком в домашних условиях, на какие группы мышц важно обратить внимание.
Ортопед осматривает ребенка 1 месяца в поликлинике, оценивая развитие его костно-мышечной системы. Врач может обнаружить такие заболевания, как косолапость, врожденный вывих тазобедренного сустава, дисплазия или недоразвитие тазобедренных суставов. Дисплазию нужно выявить как можно раньше, пока малыш не научился вставать на ножки. Для исключения этого диагноза почти всем детям назначается дополнительное УЗИ тазобедренных суставов.
Во время осмотра ортопед будет внимательно осматривать новорожденного, активно сгибая и раздвигая его ножки в стороны и выполняя другие манипуляции. Малышу подобный подход может не понравиться, но это важно, так как врач может обнаружить самые разные патологии развития костно-мышечной системы. Например, кривошею, при которой ребенок может поворачивать головку только в одну сторону. Также специалист даст рекомендации по домашней гимнастике и лечению дисплазии, которые нужно обязательно выполнять.
Если новорожденному в роддоме сделали все необходимые прививки, то в 1 месяц нужно сделать еще одну — от гепатита. Вакцина вводится в крупную мышцу малыша — ягодицу или голень. Перед посещением прививочного кабинета нужно обязательно показать ребенка участковому врачу. Педиатр оценит готовность организма к прививке, исключит наличие инфекций. Прививку можно проводить только при условии абсолютного здоровья новорожденного.
Анализы новорожденному в 1 месяц нужно сдавать обязательно. Как правило, это общий анализ крови и мочи. Для проведения анализов для новорожденного в 1 месяц нужно собрать любую порцию мочи, желательно первую утреннюю.
К сожалению, с такими маленькими детьми это не всегда возможно, так как новорожденные мочатся чаще взрослых. Поэтому ничего страшного в том, что порция мочи для сдачи анализов у новорожденных в 1 месяц будет не первой, нет. Самое главное — хорошо подмыть малыша перед сбором мочи. Для удобства можно воспользоваться специальным мочеприемником. Кровь на анализ новорожденного 1 месяца можно также сдавать в любое время, независимо от приема пищи.
В качестве дополнительного обследования новорожденного в 1 месяц врач назначает ЭКГ (электрокардиограмму), целью которой является диагностика заболеваний сердца и сосудов, в частности, исключение порока сердца, кардиопатии и многого другого.
В скрининг ребенка в 1 месяц обязательно входит ультразвуковое исследование головного мозга и тазобедренных суставов.
УЗИ головного мозга назначается всем детям, достигшим 1 месяца, для выявления отклонений в работе нервной системы. Первое ультразвуковое исследование является обязательным, в дальнейшем их может назначать невролог по собственному усмотрению.
УЗИ головного мозга наиболее актуально у недоношенных малышей, после осложненной беременности и родов, с низкими результатами по шкале Апгар, с нервно-психическими и физическими задержками развития, с гипо- или гипертонусом мышечной системы.
Ультразвуковое исследование тазобедренных суставов также обязательно проводится всем новорожденным. Исследование помогает вовремя диагностировать врожденный вывих бедра и дисплазию тазобедренных суставов. Лечение этих патологических состояний эффективно только на первом году жизни, пока малыш еще не начал самостоятельно вставать и ходить.
Безусловно, наблюдение новорожденного на первом месяце жизни и первый его визит в поликлинику к педиатру и узким специалистам является очень важным моментом в жизни малыша и его родителей. Последние могут в очередной раз убедиться, что их ребенок растет и развивается соответственно возрасту.
Если будут выявлены какие-либо отклонения, не нужно паниковать и бить тревогу. Большинство патологических состояний успешно лечатся на первом году жизни, главное, не затягивать с назначенным лечением и выполнять все рекомендации врача.
источник
Первый год жизни малыша полон ярких событий, удивительных открытий и посещений поликлиники.
Посещение врача — то еще удовольствие для ребенка и его родителей: отсутствие записи, длинные очереди. Порой на одном из этапов посещения специалистов у родителей закрадывается мысль: а может, и не надо ходить в больницу? Зачем ребенку проходить врачей, если у него ничего не болит?
А правда, зачем до года ребенку надо постоянно посещать педиатра и множество узких специалистов?
В первый год жизни ребенок активно растет и развивается. Происходит совершенствование всех органов и систем, организм быстро растет и из новорожденных 50-59 см превращается в 75-85 сантиметрового человечка.
Вместе с ним увеличиваются и органы, что изменяет их работу и потребности.
С каждым месяцем вы находите в своем малыше что-то новое: он учится переворачиваться, ползать ходить.
Вместо грудного молока или адаптированной смеси он начинает есть «взрослую пищу». Эти изменения сказываются и на работе всех систем и органов — по другому начинает работать пищеварительный тракт, мочевыделительная, дыхательная и сердечно-сосудистая системы; развивается опорно-двигательный аппарат.
Первые 52 недели в жизни младенца — самые важные и удивительные! Поэтому именно в первые 12 месяцев малыша необходимо тщательно наблюдать за его развитием и здоровьем — этим и занимаются врачи каждый месяц на протяжении целого года. Ведь какое-либо нарушение легче предупредить или вылечить на ранней стадии, чем спустя несколько лет.
Непосредственно после появления малыша на свет, его осматривает неонатолог — специалист по новорожденным.
Ребенка измеряют: определяют рост, вес, окружность головы и грудной клетки.
Это делают для определения возможных внутриутробных патологий, чтобы как можно скорее при их наличии приступить к лечению.
Чтобы удостовериться, что малыш практически здоров и не нуждается в специализированной помощи, доктор определяет критерии его развития по шкале АПГАР:
- Наличие врожденных рефлексов
- Цвет кожных покровов
- ЧДД
- Тонус мышц
- Пульс
- Если по шкале Апгар новорожденный набрал 7-10 баллов (как правило, десять баллов ставят редко — только 9), то его отправляют в отделение новорожденных для взятия анализов, а затем — к маме в послеродовую палату, если в роддоме не предусмотрены другие правила.
- Если новорожденный по шкале Апгар имеет менее семи баллов, то, вероятно, ему требуется реанимационная помощь.
- кровь из пуповины для определения группы крови и резус-фактора
- кровь из пятки (пяточный тест) в качестве скрининга врожденных патологий.
Почему берут кровь из пятки? Все просто: вену на руке у новорожденного найти трудно, а взять из нее кровь — еще труднее. Поэтому и проводят пяточный тест. Из пуповины кровь для скрининга не берут: он проводится на третий день после родов при учете, что по шкале Апгар было поставлено более семи баллов.
- Всем без исключения проводят аудиоскрининг. Также желательно делать УЗИ сердца (эхокардиограмму), однако не во всех родильных домах имеется такая возможность.
- Еще в роддоме в первый день малышу делают клинический анализ крови и общий анализ мочи.
До месяца ребенка наблюдает еженедельно участковый врач-педиатр и медсестра — это, так называемый, патронаж на дому.
- чтобы выяснить, в каких условиях будет жить новорожденный;
- научить маму обращаться с ребенком, подсказать ей необходимую информацию по уходу;
- проконтролировать грудное вскармливание или помочь с выбором адаптированной смеси;
- следить за здоровьем и развитием младенца в течение месяца — ведь такого кроху не стоит носить в поликлинику, где так много инфекции для неокрепшего иммунитета.
- возраст
- место их работы
- состояние здоровья: мамы и папы, а также ближайших родственников. Это необходимо для определения наследственных патологий, которые могут развиться у малыша и предупреждения их возникновения.
В последующие визиты педиатр и медсестра еженедельно осматривают новорожденного, определяют прибавку в весе, осматривают кожные покровы, контролируют развитие крохи.
И уже через месяц после рождения ребенка должно произойти первое посещение поликлиники.
Эти врачи проконтролируют состояние здоровья младенца, определят, нет ли врожденных патологий развития — ведь сразу после рождения выявить их не всегда есть возможность.
- Нейросонографию это исследование головного мозга помогает выявить врожденные пороки развития, возможность повышения внутричерепного давления.
- УЗИ суставов (их врач функциональной диагностики может и не сделать — ведь в 1 месяц жизни ребенка это исследование не показательно) — преимущественно назначают УЗИ тазобедренных суставов для исключения дисплазии, вывихов и подвывихов.
- УЗИ органов брюшной полости — обследуют правильность развития и расположения органов.
Важно: желательно перед посещением специалистов сделать все исследования, чтобы при наличии отклонений от нормы доктор смог сразу подсказать решение проблемы.
После визитов к узким специалистам малыша следует показать участковому педиатру.
- определять физические параметры тела младенца;
- проводить аускультацию сердца и легких;
- проводить осмотр кожных покровов и пальпацию органов брюшной полости.
При наличии каких-либо патологических изменений педиатр назначит дополнительное обследование и лечение.
Рекомендован только осмотр педиатра.
В трехмесячном возрасте крохе предстоит сделать серьезную прививку — АКДС, которая может дать осложнения при наличии противопоказаний к введению вакцины.
- общий анализ мочи;
- клинический анализ крови.
- А при необходимости — сделать повторно УЗИ головного мозга и УЗИ сердца.
Кроме того педиатр на приеме осматривает рубец от БЦЖ, отмечает наличие навыков у младенца, которыми он должен обладать в трехмесячном возрасте.
Если все в порядке, проводится первая из трех прививка АКДС и вакцинация против полиомиелита. Через полтора месяца вам придется вновь посетить педиатра перед второй прививкой АКДС.
В 4 и 5 месяцев ребенка осматривает только педиатр при условии, что нет показаний к дополнительным обследованиям.
Полугодовалый малыш должен обязательно пройти осмотр хирурга, который определит, нет ли патологий органов брюшной полости, даст оценку развитию наружных половых органов.
В полгода ребенку нужно снова взять общий анализ мочи и клинический анализ крови (ведь вслед за растущим организмом изменяются и его потребности, а значит, и показатели: например, может возникнуть анемия).
Стандартно для каждого месяца — осмотр у педиатра и проведение вакцинации по календарю прививок (календарь можно посмотреть ЗДЕСЬ).
Обследование ребенка в 7 месяцев и 8 месяцев.
Если нет патологий, малыша нужно показать только участковому педиатру.
- измерит окружность грудной клетки и головы;
- осмотрит родничок;
- проведет аускультацию легких и сердца;
- осмотрит зев и посчитает количество появившихся зубов.
Обязательно нужно показать ребенка стоматологу. Он:
- определит, насколько хорошо происходит процесс прорезывания зубов;
- не короткая ли уздечка (в будущем она может повлиять на развитие речи ребенка);
- даст рекомендации по гигиене ротовой полости, поможет подобрать щетку и зубную пасту.
Также в 9 месяцев нужно пройти ортопеда и участкового педиатра, сдать анализы крови и мочи. Очередная сдача анализов связана с введением прикорма (особенно важно в этот период следить за работой почек, ведь малыш теперь получает с прикормом больше белка), а также с физиологическим изменением параметров крови и возможным падением уровня гемоглобина.
В 10 и 11 месяцев малыша осматривает только педиатр.
В 12 месяцев ребенку и его родителям предстоит важное и большое обследование.
Нужно отнестись к нему ответственно, ведь здоровье малыша — это самое главное!
- Стандартно — педиатра
- Оториноларинголога
- Офтальмолога
- Невропатолога
- Уролога (а девочкам — гинеколога)
- Хирурга
- Психиатра (обычно осмотр этого доктора носит символический характер и нужен больше для отметки в карте развития ребенка)
- При необходимости — ортопеда.
- Электрокардиограмма
- Клинический анализ крови и глюкоза крови
- Копрограмма и исследования кала на паразитов
- Общий анализ мочи
- При необходимости — УЗИ сердца, головного мозга и брюшной полости.
Также в год малышу проводят пробу Манту (подробнее об этом читать ЗДЕСЬ) и оценивается рубец БЦЖ.
Если у ребенка не выявлено никаких патологий развития, следующий год он наблюдается врачом педиатром 1 раз в три месяца.
К сожалению, те привилегии, которыми пользовались родители малышей до года (посещение специалистов без записи и очереди) больше не распространяются на «годовасиков». Впрочем, обследования ребенка после года не частые и проводятся, в основном, по показаниям.
источник
Если в течение трех недель у крохи не проходит так называемая желтуха новорожденных, то врач обязан назначить анализ на билирубин. Показатели билирубина у младенца не должны превышать 205 мкмоль на литр (у недоношенных детей он может достигать 172 мкмоль на литр). Согласно норме, уже на третью неделю эти цифры снижаются до 20 мкмоль на литр. Однако если желтуха у малыша затягивается, уже после выписки из роддома необходимо регулярно сдавать кровь на билирубин в поликлинике по месту жительства, чтобы держать ситуацию под контролем.
Если показатели билирубина у ребенка упорно не опускаются (а в первую очередь должен снижаться так называемый непрямой билирубин, норма которого в месячном возрасте составляет от 1,7 до 15,4 мкмоль на литр), то карапузу показано амбулаторное лечение (а именно -фототерапия).
Начнем с конца: нейросонография (НСГ) представляет собой УЗИ головного мозга малыша, сделанное через большой родничок. И до тех пор пока он — родничок — остается открытым, нейросонография — это главный способ узнать, какие процессы происходят в мозге новорожденного. Главный плюс этого метода — полная безопасность для крохи. А среди минусов:
- неточные данные из-за погрешностей аппаратуры (особенно в тех госучреждениях, где до сих пор стоит «техника» прошлых поколений);
человеческий фактор (каждый специалист читает НСГ по-своему, единых стандартов нет);
Нейросонография неслучайно входит в обязательный набор исследований и анализов новорожденного. Именно по его результатам можно сделать заключение о таких серьезных пороках развития головного мозга малыша, как:
- опухоли;
- кровоизлияния (в том числе и внутрижелудочковые — они часто случаются у недоношенных деток);
- гематомы (последствия кровоизлияний);
- последствия гипоксии.
Своевременное выявление этих патологий может уберечь кроху от таких опасных последствий, как:
Скажем прямо: углеводы в кале — плохой знак. Это значит, что они не смогли расщепиться на простые сахара или моносахариды. И причина тому — одна: ферментная недостаточность.
Обычно педиатр назначает анализ кала на углеводы, если у ребенка наблюдается любой из следующих симптомов:
- сильные колики у грудничка;
- нарушение стула (жидкий и учащенный);
- пенистый стул с кислым запахом.
Поскольку основное питание младенца — это грудное молоко или специальная детская молочная смесь, значит углеводы в анализе новорожденного — это непереработанные углеводы молока или смеси. И тут важно понять, что помешало их переработке, и почему они так «задержались»?
Переработчиком углеводов грудного молока или молочной смеси служит фермент лактаза. А состояние, когда этого фермента не хватает, чтобы справиться со всем поступающим в организм молоком (или смесью) называется лактазная недостаточность. Впрочем, у доношенных деток это заболевание встречается крайне редко.
Однако, если ваш малыш родился раньше 34-ой недели, у него может возникнуть так называемая «транзиторная лактазная недостаточность», которая со временем сама по себе проходит. Природой задумано, что к моменту рождения (то есть, к 40-й недели) производство лактазы у крохи возрастает до максимума. А если младенец появился на свет до 34-й недели, его организм просто не успевает еще подготовиться к перевариванию молока.
На практике врачи чаще сталкиваются со вторичной лактазной недостаточностью. В роли провокатора здесь — инфекционное заболевание кишечника. Если ваш карапуз уже перенес подобное заболевание, необходимо сдать анализ кала на углеводы и выяснить, насколько разрушились энтероциты, продуцирующие лактазу. После чего — проконсультироваться у медиков о курсе восстановления.
Анализ новорожденного на дисбактериоз по-научному называют «копрология» — или исследования кала ребенка на микроорганизмы. В норме в кале малыша должны содержаться:
- бифидобактерии;
- лактобактерии (для переваривания молока);
- колибактерии или кишечная палочка (эшерихия коли — e.coli).
Иногда в кале малыша может присутствовать клебсиелла. Это замысловато названная бактерия — условнопатогенная. Она превращается в опасную лишь при особых, благоприятных для нее, условиях. А еще — только не пугайтесь! — в кале младенца допустимо некое наличие стафилококка. Но только в крошечных, самых скромных дозах.
О чем это говорит? О том, что если подозрения на дисбактериоз все-таки возникли: то есть малыш неважно прибавляет в весе, страдает запорами, и прочими кишечными неурядицами), рекомендуется провести:
- биохимическое исследование кала;
- бактериологическое исследование кишечного содержимого и желчи;
- гастроскопию (а конкретнее соскоб двенадцатиперстной кишки и соскоб слизистой оболочки прямой кишки).
Если в результате анализа новорожденного при гастроскопии, что у младенца подтвердился дисбактериоз, важно понять, откуда он, собственно, взялся. И первым делом — устранить причину этой заразы. А дальше — постепенно добавлять в рацион малыша полезные бактерии, которые окончательно избавят его от дисбактериоза.
Кроме анализов в привычном понимании этого слова сразу после рождения крохи специалист-неонатолог проверяет его на врожденный порок развития тазобедренного сустава. При этом — внимание! — простой процедуры-осмотра недостаточно, чтобы полностью исключить дисплазию тазобедренного сустава. Поэтому абсолютно всем новорожденным УЗИ тазобедренного сустава проводится в первые три месяца жизни.
источник