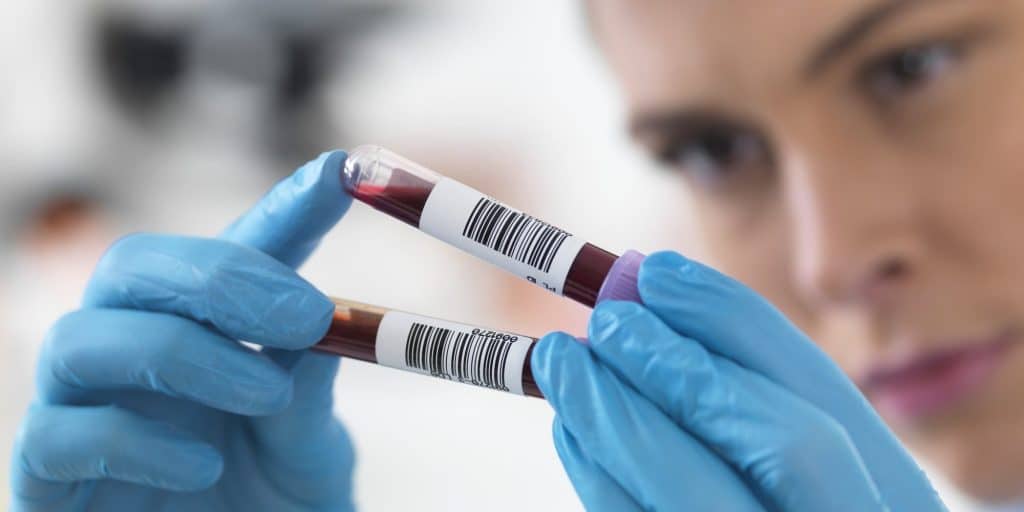
Женский организм запрограммирован природой на выполнение репродуктивной функции, которая начинается в среднем в 15 лет и угасает к 50 годам. Средняя продолжительность жизни женщин в развитых странах составляет около 80 лет, так что 35 лет приходятся на период фертильности, а 30 — менопаузу. Перименопаузальный процесс, начинающийся за 8-10 лет до наступления климакса, вызывает в организме инволютивные изменения, сопровождающиеся эндокринными, биологическими и функциональными проявлениями.
Пациенткам необходимо знать:
- какие анализы на гормоны нужно сдать женщине после 40 лет;
- на что обратить внимание;
- к каким специалистам обращаться.
Во время перименопаузы в организме происходят изменения гормонального фона. В начальной фазе этого процесса уменьшается количество прогестерона при стабильном или повышенном уровне эстрогена. Снижение величины соотношения прогестерон/эстрадиол приводит к относительной гиперэстрогении, циклы становятся преимущественно ановуляторными.
На фоне растущей концентрации фоллитропина (ФСГ) постепенно убывает количество всех женских гормонов, и организм готовится к менопаузе. В это время могут наблюдаться колебания длительности менструального цикла, интенсивности и продолжительности кровотечений. Репродуктивная функция снижается, но зачатие и вынашивание плода еще возможны.
Обследованием пациенток в перименопаузальном состоянии занимается гинеколог-эндокринолог, который может назначить следующие анализы:
- Фоллитропин (ФСГ) — гонадотропный гормон гипофиза. Воздействует на развитие фолликула и овуляцию, управляет выработкой и преобразованием половых гормонов.
- Лютеотропин (ЛГ) — гликопротеин, выделяемый гонадотропными гипофизарными клетками. Стимулирует секрецию эстрогенов в яичниках, влияет на созревание ооцитов.
- Маммотропин (пролактин, ПРЛ) — полипептид, синтезируемый ацидофильными клетками гипофиза. Управляет процессом лактации, влияет на функцию щитовидной железы и уровень половых гормонов.
- Прогестерон — эндогенный стероид из группы прогестогенов. Готовит эндометрий к имплантации плодного яйца в полость матки. Влияет на женское либидо, диурез, состояние кожи и молочных желез, функции ЦНС. Стимулирует апоптоз клеток эндометрия, подавляет эффекты эстрогенов.
- Эстрадиол (Е2) — самый активный женский гормон. Синтезируется в яичниках (50%) и надпочечниках (25%). Внегонадный синтез, составляющий 25%, происходит также в костной и жировой тканях, головном мозге, коже и волосяных фолликулах. Оказывает феминизирующий эффект: стимулирует развитие гениталий, молочных желез, внешних половых признаков. Способствует отторжению слизистой оболочки матки и регулярным менструальным циклам. Повышает содержание ЛПВП, снижает уровень холестерина.
Повышенный уровень эстрогенов вызывает гиперпластические процессы в эндометрии и молочных железах, которые без лечения могут привести к появлению злокачественных новообразований. Пониженный — сопровождается остеопорозом, атеросклерозом, атрофией слизистой влагалища и мочевыводящих путей; появлением приливов, скачками артериального давления, нарушениями сна и эмоциональной нестабильностью.
Перечень анализов после 50 лет в дополнение к предшествующим может включать:
- тиреотропный гормон гипофиза (ТТГ);
- тестостерон;
- половые стероиды связывающий глобулин (ПССГ);
- иммунореактивный инсулин (ИРИ).
Такое обследование позволяет выявить влияние менопаузального метаболического синдрома на здоровье женщины. Прибавка в весе, сопровождающаяся абдоминальным и висцеральным ожирением, может привести к гиперандрогении, повышенному уровню инсулина, нарушению метаболизма. При этом часто наблюдается снижение функций щитовидной железы (гипотиреоз), увеличение размеров щитовидки, появление узлов.
Граждане России, достигшие 21 года, проходят профилактические осмотры каждые 3 года. Диспансеризация для женщин после 40 лет включает скрининговые обследования:
- флюорографию;
- ЭКГ;
- анализ крови на холестерин и глюкозу;
- осмотр гинеколога со взятием цитологического мазка;
- маммографию;
- анализ кала на скрытую кровь;
- УЗИ внутренних органов.
После получения результатов пациентка приходит на прием к терапевту, который при необходимости назначает дополнительные виды обследований и направляет на консультацию к специалистам (невролог, окулист, эндокринолог). Гинеколог может рекомендовать женщине пройти трансвагинальное и трансабдоминальное УЗИ, а также выдать направления на дополнительные анализы, в т.ч. гормоны.
Гормональный сбой — нарушение гормонального фона, влияющее на процессы в организме. Он сопровождает различные этапы климакса, что вызвано угасанием репродуктивной функции. Симптомы варьируют от незначительного дискомфорта до тяжелого климактерического синдрома, приводящего к снижению трудоспособности и ухудшению качества жизни.
Женщинам необходимо вовремя обращаться к врачу, который проведет обследование и выявит гормональные нарушения, состояние репродуктивной системы, сопутствующие заболевания. При отсутствии противопоказаний может быть назначена заместительная гормональная терапия, позволяющая улучшить самочувствие и внешний вид женщины, смягчить проявления климакса, не допустить развития тяжелого остеопороза и атеросклероза.
Своевременная диагностика и адекватная терапия под контролем специалиста являются профилактикой онкологических заболеваний женской репродуктивной системы.
источник
Женские половые гормоны – это биологически активные вещества, которые отвечают за нормальное течение большого количества процессов в женском организме. От их уровня и баланса между собой зависит наличие половых признаков, возможность зачать и выносить ребенка, внешний вид и психоэмоциональное состояние.
Женские половые гормоны оказывают огромное влияние на большое количество процессов, протекающих в организме.
Анализ на уровень гормонов у женщин назначает гинеколог или эндокринолог при наличии следующих симптомов:
- Бесплодие. Уровень гормонов влияет на созревание яйцеклетки, поэтому если пара не предохраняется более 6 месяцев, но беременность не наступает, стоит обратиться к врачу для сдачи необходимых анализов.
- Угревая сыпь, тусклый цвет лица. Некоторые гормональные вещества принимают участие в процессах, от которых зависит эластичность кожи, ее здоровье. Появление прыщей, особенно в сочетании с сухостью, свидетельствует о наличии дисбаланса.
- Невынашивание беременности. В случае самопроизвольного прерывания (особенно неоднократного) необходимо провести обследование с целью выяснения причин этого. Результаты позволят провести лечение и повысить шансы нормально выносить ребенка.
- Слишком обильные, чрезмерно скудные выделения при месячных, маточные кровотечения. Появление любого из симптомов может быть опасным для здоровья, поэтому следует контролировать гормональный фон.
- Ожирение, невозможность сбросить вес. При этом занятия спортом и здоровое питание не помогают. Опасность заключается в высоком риске развития сердечно-сосудистых заболеваний.
- Миома, эндометриоз, снижение либидо, прочие дисфункции органов половой сферы. Они вызваны дисбалансом эстрогена и прогестерона.
- Новообразования молочной железы. Часто причиной их появления является повышенный уровень пролактина, вызывая развитие мастопатии, кистозных образований и др.
- Гирсутизм. Чрезмерный рост волос на теле и лице является результатом превышения нормы мужских гормонов над женскими.
- Климакс. После 40-45 лет в организме начинаются гормональные изменения, которые чреваты ухудшением здоровья, развитие остеопороза, сердечно-сосудистых заболеваний и других отклонений. Для назначения терапии обязательно требуется сдать анализ на гормональный фон.
Какие анализы на гормоны нужно сдать женщине, решает врач. Это зависит от возникших симптомов, других результатов обследования. Для этого берется венозная кровь с целью исследования определенными методами, которые могут меняться в зависимости от лаборатории.
Регулярное тестирование женских половых гормонов позволит своевременно определить отклонения.
Это группа гормонов, которая вырабатывается яичниками и надпочечниками. Они отвечают за развитие половых признаков, здоровье женской сферы, принимают участие в большом количестве процессов. Уровень зависит от дня менструального цикла.
Наибольшую активность имеет вещество эстрадиол, поэтому именно его определяют при проведении обследования.
Этот гормон также вырабатывается яичниками. Он отвечает за подготовку эндометрия к имплантации плодного яйца. После наступления оплодотворения также выработка происходит желтым телом и плацентой. Повышенный уровень во время беременности является нормой, определенной гарантией нормального вынашивания.
ЛГ и ФСГ относятся к группе гонадотропных веществ, которые вырабатываются гипофизом. Под их действием в яичниках происходит синтез эстрогена из тестостерона. Важно также соотношение этих веществ, по их количеству определяют наступление менопаузы.
Это вещество синтезируется в гипофизе. Его главной функцией является рост и развитие молочной железы, а также налаживание выработки молока при грудном вскармливании. Его высокий уровень является нормой в период беременности и лактации.
Пролактин подавляет выработку ФСГ, поэтому его чрезмерно высокие значения могут приводить к задержкам, несозреванию яйцеклеток.
Общий уровень гормонов зависит от ряда факторов, каждое конкретное вещество чувствительно к определенным параметрам. Поэтому требуется правильно подготовиться к забору биоматериала, чтобы получить объективные результаты.
К основным правилам можно отнести следующие:
- забор производится не менее чем через 12 часов после последнего приема пищи в утреннее время;
- за 24 часа необходимо полностью исключить курение, физические нагрузки, половые контакты, прием алкоголя;
- если это возможно, до начала исследования следует прекратить лекарственную терапию минимум за сутки;
- противопоказаны эмоциональные всплески, поэтому рекомендуется 30-40 минут перед забором крови провести в тихой спокойной обстановке.
Также рекомендуется сдавать все анализы в одной лаборатории, что позволит гарантировать использование одинаковых методов исследования. Это значительно упрощает трактовку полученных результатов. Также необходимо указать, какие препараты вы принимаете или какой срок беременности.
Анализ на женские половые гормоны после 45-50 лет является обязательным. С его помощью производится обследование организма с целью назначения дальнейшей гормональной терапии.
Чтобы назначить правильное лечение, продлевающее молодость и сохраняющее здоровье, нужно регулярно сдавать анализы на гормональный фон.
Для подтверждения менопаузы (кроме отсутствия менструации) проводятся такие исследования:
- ФСГ – во время климакса его уровень повышается и может составлять более 20 МЕ/л;
- ЛГ – его значение также повышается больше нормы и находится в диапазоне 10-60 МЕ/л;
- эстрадиол – его концентрация снижается до предельно низкого 35 пмоль/л и менее.
Обязательно необходимо пройти консультацию у врача, который назначит конкретное тестирование. Записаться на прием или получить бесплатную консультацию можно по ссылке http://45плюс.рф/registration/.
источник
Препараты на основе гормонов используются женщинами для быстрого достижения эффекта похудения. Лекарственные средства данной группы принимаются курсами, а их назначение осуществляется исключительно врачом гинекологом или эндокринологом. Злоупотребление гормональными препаратами приводит к развитию побочных эффектов в виде дисфункций органов эндокринной и репродуктивной системы.
Гормональные препараты — это отдельная фармакологическая категория медикаментов, активными компонентами которых являются синтетические гормоны. Попадая в организм женщины, они улучшают либо же снижают функциональные способности отдельных органов, оказывают непосредственное влияние на скорость обменных процессов.
В таблице ниже представлена подробная информация о вреде и пользе лекарственных препаратов на основе гормональных веществ.
| Польза | В организме женщины ускоряется метаболизм. Органы пищеварительного тракта качественнее переваривают употребленную пищу, а полезные элементы, поступающие с едой, намного лучше усваиваются. За счет быстрого обмена веществ не происходит накопление жировых клеток, а также обеспечивается быстрая потеря избыточной массы тела. |
| Вред | Не исключается нарушение баланса женских и мужских половых гормонов. В результате этого побочного эффекта возникают такие реакции организма, как рост волос на поверхности лица, а также других частях тела, появление сердечно-сосудистых и эндокринных заболеваний. У женщин, которые часто, либо же на протяжении длительного периода времени принимают гормональные средства, может развиться бесплодие, а также воспалительные заболевания органов репродуктивной системы. После завершения курса терапии гормональными медикаментами не исключается повторный набор веса. |
Врачи эндокринологи не рекомендуют принимать лекарственные препараты на гормональной основе, если в этом нет острой необходимости. Связано это с тем, что присутствует 25% вероятность того, что на определенном этапе приема медикамента у женщины проявятся побочные эффекты.
Гормоны для похудения назначаются женщинам только после прохождения диагностического обследования. Врач эндокринолог, к которому на прием поступила пациентка с признаками ожирения, спровоцированного гормональным дисбалансом, проводит первичный осмотр, а также выслушивает текущую симптоматику.

После этого назначает прохождение следующего обследования:
- кровь с вены для исследования на концентрацию половых гормонов (проверяется уровень секретов, выделяющихся всеми органами эндокринной и репродуктивной системы женщины);
- УЗИ диагностика тканей щитовидной, поджелудочной железы, надпочечников, яичников;
- обследование организма на возможное наличие доброкачественных и злокачественных новообразований, так как большинство опухолей имеют чувствительные рецепторы к женским половым гормонам, а прием медикаментов данной группы способен спровоцировать их быстрый рост, либо же вызвать перерождение клеток;
- забор капиллярной крови с пучки безымянного пальца, чтобы провести клинический анализ на уровень тромбоцитов, лимфоцитов, эритроцитов, фагоцитов, глюкозы;
- сдача утренней мочи для проведения ее биохимического исследования.
Если у женщины присутствуют сопутствующие заболевания органов желудочно-кишечного тракта, то в таком случае ей показано прохождение гастроскопии и эндоскопии. В зависимости от причины, которая вызвала набор избыточной массы тела, могут использоваться другие методы диагностики.
Гормоны для похудения женщинам, имеющим лишний вес, назначает лечащий врач эндокринолог. Вид препарата подбирается индивидуально в зависимости от вида заболевания, диагностированного у пациентки.
Также учитываются основные компоненты лекарственного средства, которые классифицируются по следующему принципу:
- экстракты гормональных веществ — были получены биохимическим путем из эндокринных желез сельскохозяйственных животных, которые подверглись забою;
- искусственные гормоны — производятся на предприятиях фармацевтической отрасли;
- синтетические соединения — получают в результате сложных химических реакций, но также способны оказывать на организм выраженное гормональное воздействие;
- фитогормоны — натуральные вещества, присутствующие в составе некоторых растений, которые после попадания в организм человека действуют точно также, как гормоны.
На основании вышеперечисленных биохимических веществ создаются лекарственные препараты, которые в последующем используются в качестве активных компонентов для медикаментов от избыточной массы тела.
В большинстве случаев избыточная масса тела у женщин, которые нормально питаются, связана с низким уровнем эстрогена в крови или наличием сопутствующих заболеваний эндокринной системы. Чтобы выровнять дисбаланс женских половых гормонов и сжечь лишние жировые клетки, могут быть использованы следующие наиболее эффективные лекарственные средства на гормональной основе.
Гормоны для похудения женщинам, которые показаны пациенткам, имеющим сопутствующие заболевания тканей щитовидной железы. Препарат содержит в своем составе синтетический гормон левотироксин, биохимический состав которого идентичен с натуральным тиреоидным гормоном. Принимается по 1 таблетке 2-3 раза в день на протяжении 14 суток.
После прохождения терапевтического курса необходимо повторно сдать анализы на уровень гормонов щитовидной железы. Не применяется для лечения при индивидуальной непереносимости препарата, а также в случае постановки диагноза — гипертиреоз. Средняя стоимость препарата — 250 руб. за упаковку.
Лекарственное средство, которое содержит натуральные гормоны поджелудочной железы сельскохозяйственных животных, а также пищеварительные ферменты. Принимается по 1 таблетке в день во время еды на протяжении 15 суток.
Обеспечивает улучшение обменных процессов в организме, усвоение употребленной пищи, препятствует отложению жировых клеток, а также стимулирует сжигание уже имеющихся. Отличительной особенностью данного препарата является то, что он не меняет общий гормональный фон, а воздействует непосредственно на органы ЖКТ. Цена 1 пачки таблеток составляет 150 руб.
Препарат содержит в своем составе активное вещество метформина гидрохлорид, которое показано для приема людям, имеющим избыточную массу тела, а также страдающим от сахарного диабета. Фармакологические свойства медикамента заключаются в том, что он искусственно снижает уровень глюкозы в крови.
В результате этого процесса организму приходится использовать собственные энергетические запасы.
В первую очередь сжигаются жировые отложения, что обеспечивает быструю потерю лишней массы тела. Рекомендованная доза — 1 таблетка 2-3 раза в сутки, которая пьется во время приема пищи или сразу же по завершению трапезы. Курс терапии от 10 до 20 суток, а стоимость препарата составляет 90 руб.
Гормоны для похудения женщинам, которые имеют сопутствующие заболевания щитовидной железы, вызывающие рост избыточной массы тела. Препарат нормализует работу органа, восстанавливает баланс гормональных веществ тиреоидной группы. Назначается к приему по 1 таблетке 1-2 раза в день.
Ориентировочный курс терапии от 2 до 4 недель. По истечению указанного времени необходимо пройти повторное обследование, а также провести контрольное взвешивание. Не используется для терапии женщин, имеющих злокачественные новообразования щитовидной железы. Стоимость препарата составляет 150 руб.
Активными веществами этого медикамента являются синтетические гормоны эстроген и прогестоген. Изначально лекарственный препарат создан, как оральное средство контрацепции. За счет содержания в таблетках высокого уровня эстрогенов, обеспечивает быстрое снижение избыточной массы тела, препятствует отложению новых жировых клеток.
Принимается по 1 таблетке с продолжительностью курса 21 день. После этого делается перерыв сроком 10 суток. Женщина должна постоянно контролировать свое самочувствие, следить за своевременным началом месячных, а при любом нарушении менструального цикла, прием медикамента необходимо сразу же прекратить. Средняя стоимость лекарственного средства составляет от 700 до 800 руб.
Лекарственный препарат из группы оральных контрацептивов системного действия. Содержит в своем составе прототипы женских половых гормонов – дезогестрел, а также этинилэстрадиол. После приема во внутрь повышает уровень эстрогена в крови, у женщины замедляется процесс овуляции, а также сжигает жировые клетки.
Под воздействием активных компонентов лекарства не происходит накопление избыточной массы тела. Терапевтический курс приема медикамента длится 21 день. В этот период женщина должна выпивать 1 таблетку лекарства 1 раз в сутки.
Препарат противопоказан пациенткам, которые имеют склонность к аллергическим реакциям, находятся на ранних сроках беременности, имеют сопутствующее заболевание в виде сахарного диабета, а также обладают склонностью к венозной тромбоэмболии.
Целевое предназначение препарата – это предотвращение нежелательной беременности, но он также используется для быстрого похудения. Поэтому важно помнить, что на период приема лекарственного средства возможное наступление беременности сведено к минимуму. Стоимость упаковки составляет 1600 руб.
Медикамент, который имеет одноименное название с гормоном щитовидной железы, выступая ее синтетическим аналогом. Показан к приему мужчинам и женщинам, которые желают быстро сбросить лишние жировые отложения. Оптимальная дозировка для похудения – 50 мкг 1 раз в сутки во время еды по утрам. Курс лечения ожирения составляет от 10 до 20 суток в зависимости от массы тела пациента.
Если после достижения необходимого эффекта женщина желает придать своему телу рельефность, то необходимо на протяжении 10 дней принимать еще 25 мкг трийодтиронина в сутки.
У худых людей данная дозировка стимулирует рост мышечной массы. Обязательным условием терапии трийодтиронином является насыщение рациона питания белковой пищей (2 г протеина на 1 кг массы тела). Цена 1 упаковки препарата в среднем составляет 750 руб.
Лекарственный препарат содержит в своем составе синтетическую формулу естрогена и прогестона. Основное назначение медикамента – оральная контрацепция, но в тот же момент может быть использован, как гормональное средство для похудения. Рекомендованная дозировка для сброса веса – 1 таблетка 1 раз в сутки. Курс приема составляет 15 дней.
Не рекомендуется к использованию женщинам, которые имеют следующие виды заболеваний:
- мигрень;
- индивидуальная склонность к венозной и артериальной тромбоэмболии;
- стенокардия;
- сахарный диабет с инсулиновой зависимостью или течение болезни без необходимости заместительной терапии данным гормоном;
- наличие аллергической реакции на синтетические гормоны;
- в организме присутствует системный дефицит протеиновых соединений;
- недавно перенесенное обширное оперативное вмешательство на органах брюшной полости;
- периодическое возникновение влагалищных кровотечений неустановленной этиологии;
- наличие злокачественных новообразований в организме, которые имеют чувствительные рецепторы к женским половым гормонам.
Существенным недостатком использования гормональных таблеток Мидиана на пути к похудению, является невозможность женщины забеременеть в конкретный промежуток времени, а также не исключается возникновение нарушений менструального цикла. Если изначально пациентка имеет гинекологические заболевания, то лучше отказаться от терапии этим лекарственным средством. Средняя стоимость медикамента составляет 480 руб.
Таблетированный медикамент, который содержит в своем составе прототипы женских половых гормонов – левоноргестрелу и этилэстрадиол. Основное предназначение препарата – это гормональная контрацепция. Широко используется для сжигания жировых отложений за счет увеличения концентрации женского полового гормона – эстрогена.
Принимается курсом 21 день, после чего необходимо провести контрольное взвешивание, а также сдать анализ венозной крови на уровень женских половых гормонов.
Во время приема препарата у 3% женщин наблюдались следующие побочные реакции организма:
- снижение или увеличение либидо;
- резкое изменение настроения;
- расстройство органов желудочно-кишечного тракта;
- аллергия, выражающаяся в появлении на кожной поверхности красных пятен, сыпи, зуда;
- задержка выведения из организма жидкости, гиперлипидемия;
- снижение концентрации внимания;
- кратковременное и незначительное ухудшение остроты зрения.
Гормоны для похудения женщинам, содержащиеся в этом препарате, не рекомендуется принимать пациенткам, которые имеют сопутствующие заболевания в виде артериальной гипертензии, опухолевых новообразований, тяжелых патологий печени, венозной, либо же артериальной тромбоэмболии. Цена упаковки медикамента составляет 550 руб.
Это чистый женский половой гормон, который в женском организме вырабатывается желтым телом репродуктивной системы. В фармакологии выпускается в виде масличного раствора для внутримышечных инъекций.
С целью достижения эффекта похудения и сжигания лишней жировой ткани вводится в организм ежедневно по 5 мг 1 раз в сутки на протяжении 8 дней. Средняя стоимость медикамента в розничных аптечных сетях составляет 160 руб. за упаковку с 10 ампулами лекарственного раствора 1% концентрации.
Медикамент противопоказан к применению при наличии у пациентки следующих патологий:
- сахарный диабет;
- гипертоническая болезнь;
- непереносимость глюкозы;
- снижение фильтрационной активности почек и печени;
- склонность организма к проявлению различных видов аллергических реакций.
Перед тем, как принимать гормоны для похудения, содержащиеся в составе вышеперечисленных лекарственных препаратах, каждая женщина должна пройти предварительное обследование у врачей эндокринолога, гинеколога и диетолога.
Только после получения подробных консультаций, сдачи анализов, а также с позволения вышеперечисленных специалистов, можно начинать курс гормональными препаратами для снижения избыточной массы тела.
10 препаратов для похудения:
источник
Гормоны – это биологически активные вещества, которые продуцируются различными железами эндокринной системы, после чего поступают в кровь. Они влияют на работу всего организма, во многом определяя физическое и психическое здоровье человека. Анализы на гормоны помогают существенно прояснить клиническую картину заболевания и предотвратить его развитие.
Конечно, не каждая патология требует срочной сдачи таких анализов, тем более что человеческий организм производит десятки видов гормонов, каждый из которых имеет свою «сферу влияния».
Уровень гормонов чаще всего определяют в крови, реже – в моче. Исследования на гормоны могут быть назначены, например, в следующих случаях:
- нарушения в развитии тех или иных органов;
- диагностика беременности;
- бесплодие;
- беременность с угрозой выкидыша;
- дисфункция почек;
- нарушения обмена веществ;
- проблемы с волосами, ногтями и кожей;
- депрессивные состояния и другие психические проблемы;
- опухолевые заболевания.
Направление на анализ могут дать педиатр, терапевт, эндокринолог, гинеколог, гастроэнтеролог, психиатр.
Какие же правила следует соблюдать при сдаче крови на анализ уровня гормонов, чтобы результаты оказались максимально точными? Необходимо воздерживаться от употребления пищи в течение 7–12 часов до забора крови. На протяжении суток до исследования должны быть исключены алкоголь, кофе, физические нагрузки, стрессы, сексуальные контакты. Возможность приема медикаментов в этот период следует обсудить с врачом. При исследовании гормонального статуса женщинам важно знать, в какой день цикла следует сдавать анализы. Так, кровь на фолликулостимулирующий, лютеинизирующий гормоны и пролактин сдается на 3–5 дни цикла, на тестостерон – на 8–10, а на прогестерон и эстрадиол – на 21–22 дни.
Если вы сдаете суточную мочу, следует строго придерживаться схемы ее сбора и соблюдать условия хранения.
Кровь для исследования берется из вены утром натощак. Период исследования составляет, как правило, 1–2 дня. Полученный результат сравнивается врачом с нормами концентрации гормона, разработанными с учетом пола, возраста пациента и других факторов. Изучить эти нормы может и сам больной.
Решить, какие именно анализы надо сдавать на гормоны, может только специалист (эндокринолог, гинеколог, терапевт, гастроэнтеролог и т.д.) по результатам осмотра. Причем количество анализов соизмеримо с числом гормонов, а их в организме более 100. В статье мы рассмотрим лишь самые распространенные виды исследований.
Оценка соматотропной функции гипофиза необходима людям, у которых наблюдаются гигантизм, акромегалия (увеличение черепа, кистей рук и ног) или карликовость. Нормальное содержание соматотропного гормона в крови составляет 0,2–13 мЕд/л, соматомедина-С – 220–996 нг/мл в возрасте 14–16 лет, 66–166 нг/мл – после 80 лет.
Патологии гипофизарно-надпочечниковой системы проявляются в нарушении гомеостаза организма: повышении свертываемости крови, усилении синтеза углеводов, снижении белкового и минерального обмена. Для диагностики таких патологических состояний необходимо определить содержание в организме следующих гормонов:
- Адренокортикотропный гормон отвечает за пигментацию кожи и расщепление жиров, норма – менее 22 пмоль/л в первой половине дня и не более 6 пмоль/л – во второй.
- Кортизол – регулирует обмен веществ, норма – 250–720 нмоль/л в первой половине дня и 50–250 нмоль/л во второй (разница концентрации должна составлять не менее 100 нмоль/л).
- Свободный кортизол – сдается при подозрении на наличие болезни Иценко-Кушинга. Количество гормона в моче составляет 138–524 нмоль/сутки.
Эти анализы часто назначаются эндокринологами при ожирении или недостатке веса, их сдают, чтобы определить, есть ли серьезные гормональные сбои и какие именно.
Нарушение работы щитовидной железы проявляется повышенной раздражительностью, изменением массы тела, повышением артериального давления, чревато гинекологическими заболеваниями и бесплодием. Какие анализы следует сдавать на гормоны щитовидной железы, если обнаружено хотя бы несколько из вышеназванных симптомов? В первую очередь речь идет об исследовании уровня трийодтиронина (Т3), тироксина (Т4) и тиреотропного гормона (ТТГ), которые регулируют обменные процессы, психическую деятельность, а также функции сердечно-сосудистой, половой и пищеварительной систем. Нормальные показатели гормонов выглядят так:
- Т3 общий – 1,1–3,15 пкмоль/л, свободный – 2,6–5,7 пмоль/л.
- Т4 общий – 60–140 нмоль/л, свободный – 100–120 нмоль/л.
- ТТГ – 0,2–4,2 мМЕ/л.
- Антитела к тиреоглобулину – до 115 МЕ/мл.
- Антитела к тиреопероксидазе – 35 МЕ/мл.
- T-Uptake – 0,32–0,48 единиц.
- Тиреоглобулин – до 55 нг/мл.
- Антитела к микросомальному антигену тиреоцитов – менее 1,0 Ед/л.
- Аутоантитела к рецепторам тиреотропного гормона – 0–0,99 МЕ/л.
Сбои в регуляции обмена кальция и фосфора приводят к остеопорозу или усилению минерализации костей. Паратиреоидный гормон способствует всасыванию кальция в кишечном тракте, а также реабсорбции в почках. Содержание паратгормона в крови взрослого человека – 8–24 нг/л. Кальцитонин способствует отложению кальция в костях, замедлению его всасывания в ЖКТ и усилению экскреции в почках. Норма содержания кальцитонина в крови – 5,5–28 пкмоль/л. Рекомендуется сдавать кровь на анализы подобного типа при начинающемся климаксе, поскольку женщины в этот период наиболее подвержены остеопорозу.
В организме любого человека продуцируются и мужские, и женские гормоны. Правильный их баланс обеспечивает устойчивость работы репродуктивной системы, нормальные вторичные половые признаки, ровное психическое состояние. Выработка тех или иных половых гормонов может нарушаться в силу возраста, вредных привычек, наследственности, эндокринных заболеваний.
Дисфункции репродуктивной системы, обусловленные гормональными сбоями, приводят к мужскому и женскому бесплодию, а также провоцируют выкидыши у беременных женщин. При наличии подобных проблем сдают кровь на анализ женских гормонов, таких как:
- Макропролактин – норма для мужчин: 44,5–375 мкМЕ/мл, для женщин: 59–619 мкМЕ/мл.
- Пролактин – норма составляет 40 до 600 мЕд/л.
- Гипофизарные гонадотропные гормоны и пролактин – до менопаузы соотношение равно 1.
- Фолликулостимулирующий гормон: его содержание в фолликулиновой фазе в норме составляет 4–10 ЕД/л, в период овуляции – 10–25 ЕД/л, в во время лютеиновой фазы – 2–8 ЕД/л.
- Эстрогены (норма в фолликулиновой фазе – 5–53 пг/мл, в период овуляции – 90–299 пг/мл и 11–116 пг/мл – во время лютеиновой фазы) и прогестины.
- Лютеинизирующий гормон – норма в фолликулиновой фазе – 1–20 ЕД/л, в период овуляции – 26–94 ЕД/л, во время лютеиновой фазы –0,61–16,3 ЕД/л.
- Эстрадиол – норма в фолликулиновой фазе – 68–1269 нмоль/л, период овуляции – 131–1655 нмоль/л, во время лютеиновой фазы – 91–861 нмоль/л.
- Прогестерон – норма в фолликулиновой фазе – 0,3-0,7 мкг/л, период овуляции – 0,7–1,6 мкг/л, во время лютеиновой фазы 4,7–8,0 мкг/л.
Оценка андрогенной функции производится при бесплодии, ожирении, повышенном холестерине, выпадении волос, юношеских прыщах, снижении потенции. Итак:
- Тестостерон – нормальное содержание у мужчин – 12–33, у женщин – 0,31–3,78 нмоль/л (далее по списку первый показатель является нормой для мужчин, второй – для женщин).
- Дегидроэпиандростерон-сульфат – 10–20 и 3,5–10 мг/сутки.
- Глобулин, связывающий половые гормоны, –13–71 и 28–112 нмоль/л.
- 17-гидроксипрогестерон– 0,3–2,0 и 0,07–2,9 нг/мл.
- 17-кетостероиды: 10,0–25,0 и 7–20 мг/сутки.
- Дигидротестостерон – 250–990 и 24–450 нг/л.
- Свободный тестостерон – 5,5–42 и 4,1 пг/мл.
- Андростендион – 75–205 и 85–275 нг/100 мл.
- Андростендиол глюкуронид – 3,4–22 и 0,5–5,4 нг/мл.
- Антимюллеров гормон – 1,3–14,8 и 1,0–10,6 нг/мл.
- Ингибин В – 147–364 и 40–100 пг/мл.
Диагностика диабета и оценка эндокринной функции поджелудочной железы необходимы при болях в животе, тошноте, рвоте, наборе лишнего веса, сухости во рту, кожном зуде, отеках. Ниже приведены названия и нормативные показатели гормонов поджелудочной железы:
- С-пептид – 0,78-1,89 нг/мл.
- Инсулин – 3,0–25,0 мкЕД/мл.
- Индекс оценки инсулинорезистентности (HOMA-IR) – менее 2,77.
- Проинсулин – 0,5–3,2 пмоль/л.
Мониторинг беременности проводится для того, чтобы предотвратить патологии развития и гибель плода. В женской консультации при постановке на учет подробно рассказывают, какие анализы на гормоны необходимо провести и для чего следует сдавать кровь на анализ гормонов при беременности. В общем случае исследуются:
- Хорионический гонадотропин (ХГЧ) – его концентрация зависит от срока беременности: от 25–200 мЕд/мл на 1–2 неделе до 21 000–300 000 мЕд/мл на 7–11 неделях.
- Свободный b-ХГЧ – от 25–300 мЕд/мл на 1–2 неделях беременности до 10 000–60 000 мЕд/мл на 26–37 неделях.
- Эстриол свободный (Е3) – от 0,6–2,5 нмоль/л на 6–7 неделях до 35,0–111,0 нмоль/л на 39–40 неделях.
- Ассоциированный с беременностью плазменный белок А (PAPP-A) – тест делается с 7-й по 14-ю неделю, норма – от 0,17–1,54 мЕд/мл на 8–9 неделях до 1,47–8,54 мЕд/мл на 13–14 неделях.
- Плацентарный лактоген – от 0,05–1,7 мг/л на 10–14 неделях до 4,4–11,7 мг/л на 38 неделе.
- Пренатальный скрининг трисомий 1 триместра (PRISCA-1) и 2 триместра беременности (PRISCA-2).
Сбои в работе симпатоадреналовой системы следует искать при наличии панических атак и других вегетативных расстройств. Для этого нужно сдать кровь на анализ и проверить, какие гормоны из списка вышли за пределы нормы:
- Адреналин (112–658 пг/мл).
- Норадреналин (менее 10 пг/мл).
- Метанефрин (менее 320 мкг/сутки).
- Дофамин (10–100 пг/мл).
- Гомованилиновая кислота (1,4–8,8 мг/сут).
- Норметанефрин (менее 390 мкг/сутки).
- Ванилилминдальная кислота (2,1–7,6 мг/сут).
- 5-оксииндолуксусная кислота (3,0– 15,0 мг/сутки).
- Гистамин плазмы (меньше 9,3 нмоль/л).
- Серотонин сыворотки крови (40–80 мкг/л).
Состояние ренин-ангиотензин-альдостероновой системы, которая отвечает за поддержание объема циркулирующей крови, позволяют оценить такие гормоны, как альдостерон (в крови) – 30–355 пг/мл и ренин (в плазме) – 2,8–39,9 мкМЕ/мл в положении пациента лежа и 4,4–46,1 мкМЕ/мл – стоя.
Регуляция аппетита и обмена жиров осуществляется при помощи гормона лептина, концентрация которого в крови в норме достигает 1,1–27,6 нг/мл у мужчин и 0,5–13,8 нг/мл у женщин.
Оценка состояния инкреторной функции ЖКТ проводится посредством определения уровня гастрина (менее 10–125 пг/мл) и гастрина-17 стимулированного (менее 2,5 пмоль/л)
Оценка гормональной регуляции эритропоэза (образования эритроцитов) производится на основании данных о количестве эритропоэтина в крови (5,6–28,9 МЕ/л у мужчин и 8–30 МЕ/л у женщин).
Решение о том, какие анализы необходимо сдать на гормоны, должно приниматься на основе имеющейся симптоматики и предварительного диагноза, а также с учетом сопутствующих заболеваний.
Получить направление на анализ уровня гормонов можно в любых государственных или частных поликлиниках, стационарах, женских консультациях. Количество современных лабораторий, однако, невелико, и лучшие из них зачастую перегружены, особенно если речь идет о бесплатных анализах. Эффективное решение, которое выбирают многие пациенты, – обратиться в сетевую частную лабораторию, подыскав медицинский офис рядом с домом или работой и записавшись на удобную дату.
Например, в независимых лабораториях «ИНВИТРО» проводятся основные анализы гормонов в крови. Результаты можно получить на руки или по электронной почте в максимально сжатые сроки. Стоимость одного анализа колеблется в пределах 500–2700 рублей. Это средние по рынку значения. Кроме того, по картам «ИНВИТРО» можно получить ощутимые скидки.
Лицензия на осуществление медицинской деятельности ЛО-77-01-015932 от 18.04.2018.
источник
Рассмотрим, какие анализы нужно сдать на гормоны женские при климаксе. Исследование гормонального фона женщинам после 45 лет проводится в случае длительного отсутствия менструации, а также при выраженных признаках начала климакса. Стоимость стандартного комплексного исследования в частной лаборатории составляет порядка 1500 рублей. Длительность выполнения анализа не превышает двух суток со дня взятия биоматериала.
Основные женские гормоны, которые необходимо сдавать женщине после 40 лет:
- лютеинизирующий гормон (ЛГ);
- свободный тироксин;
- тиреотропный гормон;
- фолликулостимулирующий гормон (ФСГ);
- эстрадиол.
Кроме полного гормонального обследования женщины (анализ крови на женские гормоны при климаксе), проводится также исследование уровня биохимических показателей, оценка минеральной плотности костей (двухэнергетическая рентгеновская абсорбциометрия), коагулограмма, оценка липидного профиля и т.д.
С целью определения необходимых исследований следует обратиться к врачу общей практики, гинекологу или эндокринологу. Специалисты грамотно подберут нужные лабораторные тесты и проконсультируют о правилах подготовки к сбору биоматериала.
Следует отметить, что в результаты анализов на гормоны интерпретируются только с учётом данных комплексного обследования с применением лабораторных, клинических и инструментальных методов диагностики.
Да, уровень женских половых гормонов после наступления климакса изменяется. В таблице представлена норма гормонов при климаксе для женщин.
| Название | Референсные значения | Изменение после наступления климакса |
| Лютеинизирующий гормон (ЛГ) | 10,3 — 64,5 мМЕ/мл | Повышается |
| Тироксин свободный (Т3) | 9 — 22 пмоль/л | Не изменяется |
| Тиреотропный гормон (ТТГ) | 0,4 — 4 мкМЕ/мл | |
| Фолликулостимулирующий гормон (ФСГ) | 25,9 – 135,2 мМЕ/мл | Повышается |
| Эстрадиол (Е2) | Менее 135 пг/мл | Понижается |
Почему важно учитывать уровень тиреотропного гормона и тироксина? Гормоны щитовидной железы (тироксин) и гипофиза (тиреотропный гормон) способны оказывать влияние на секрецию женских половых гормонов и участвовать в регуляции работы женской половой системы.
Что и объясняет принципиальную важность дополнительных анализов к определению нормы эстрадиола, ФСГ и лютеинизирующего гормона у женщин в менопаузе.
Норма гормонов ФСГ и ЛГ при менопаузе изменяется на фоне сокращения секреции эстрадиола.
Принципиальная важность строгого соблюдения правил подготовки обусловлена зависимостью от неё достоверности результатов. Биоматериал для исследования – венозная кровь, собранная из вены на локтевом сгибе.
Оптимальное время для сдачи крови с 8 до 9 утра, поскольку гормоны могут изменяться на протяжении суток. Правило необходимо для стандартизации исследований и дальнейшего отслеживания динамики уровня половых гормонов.
Сбор биоматериала в лаборатории осуществляется у пациентки натощак. Минимальное количество времени после последнего приёма пищи – 8 часов. Спланировать визит в лабораторию нужно так, чтобы накануне вечером можно было исключить любые виды физической активности, в том числе спортивные тренировки.
Половой акт исключается за сутки до исследования. Также за три часа до исследования запрещено курить.
По возможности ограничиваются эмоциональные стрессы. Перед сбором крови необходимо 15-20 минут спокойно посидеть в отделении лаборатории.
За двое суток следует отказаться от приёма алкоголя и лекарственных средств. При невозможности отказа от жизненно важных лекарственных препаратов, об их приёме сообщается сотруднику лаборатории.
Само по себе состояние климакса не требует специальных методов терапии, кроме назначения поддерживающих витаминных комплексов. Но для уменьшения степени выраженности симптомов и вероятности обострения хронических патологий врач может назначить:
- заместительную гормональную терапию. Её суть состоит в подборе препаратов на основе женских половых гормонов, чаще эстрогенов. Это позволит женщине избавиться от «приливов», повышенного потоотделения, артериально «менопаузальной» гипертензии, риска развития остеопороза, атеросклероза и т.д.;
- для коррекции психологического здоровья врач психотерапевт назначает курс успокоительных (в редких случаях, антидепрессантов);
- для уменьшения сухости влагалища и предупреждения недержания мочи подбираются специальные вагинальные таблетки, смазки или крема, в состав которых включены эстрогены.
При необходимости пациентке подбираются препараты для коррекции уровня артериального давления и укрепления сердечно-сосудистой системы.
Также назначаются специальные поливитамины с фитоэстрогенами.
Симптомы климакса характеризуются временным проявлением. Женщина может самостоятельно снизить их выраженность и дискомфорт. Для предупреждения жаровых «приливов» следует уделять достаточное время физической активности. Отмечено, что «приливы» могут провоцироваться определёнными внешними факторами. Например, после употребления кофе или алкоголя, а также при нахождении в душном помещении. Следует исключить данные факторы из повседневной жизни во время перехода на стадию климакса. Отказ от курения также способствует уменьшению частоты «приливов».
Выстраивание правильного режима дня с соблюдением оптимального времени для отдыха. Избыточное переутомление и эмоциональные стрессы негативно сказываются на здоровье женщины.
С целью профилактики недержания мочи рекомендуется выполнять упражнения, укрепляющие мышцы тазового дна. Кроме этого, упражнения помогут избежать выпадения матки.
Важно правильно составить свой рацион, при этом исключить алкоголь, кофе, жирные и жареные блюда. Предпочтение стоит отдавать овощам и фруктам, а также крупам и цельным злакам.
Климакс или менопауза – это нормальное физиологическое явление, которое сопровождается необратимым угасанием функций яичников и перестройкой гормонального фона. Средний возраст его наступления от 45 до 55 лет. У женщины прекращается процесс созревания яйцеклеток, соответственно менструация больше не наступает.
После начала климакса, женщина больше не фертильна. Уровень половых гормонов резко сокращается или полностью сводится к нулю.
Следует выделить поэтапное наступление климакса. Начиная с 30 лет, уровень прогестерона и стероидных эстрогенов сокращается по сравнению с более молодым возрастом. Овуляция становится нестабильной, созревает меньшее количество яйцеклеток. Вероятность наступления беременности несколько сокращается.
Выраженность изменений гормонального фона увеличивается к 40 годам. Овуляция и менструация становятся нерегулярными, а также уменьшается обильность менструальных выделений. Известны случаи, когда регулярные месячные у женщины продолжают до момента наступления климакса. Однако подобные случаи являются исключением. Способность женщины к зачатию на этом этапе сведена к минимуму.
К основным признакам скорого наступления климакса относят:
- нерегулярный менструальный цикл;
- нарушение терморегуляции;
- ощущение так называемых «приливов», когда женщина чувствует сильный жар в различных частях тела;
- повышение потоотделения;
- снижение сексуальной активности;
- абдоминальное ожирение (в области живота);
- уменьшение объёмов молочных желёз;
- выпадение или истончение волос;
- недержание мочи;
- психоэмоциональные отклонения от нормы: повышенная раздражительность и агрессия, резкие перепады настроения, апатия и депрессия, а также нарушение сна.
Наступление климакса может являться следствием влияния внешних факторов. Во время прохождения курса химио- или лучевой терапии, женщина может отмечать у себя первые признаки раннего климакса.
При недостаточности яичников также наблюдается раннее наступление климакса. При этом яичники не перестают выделять гормоны полностью, но синтезируют их в меньшем количестве. Причиной подобного состояния являются аутоиммунные заболевания, при которых иммунитет человека начинает вырабатывать защитные иммуноглобулины против собственных клеток и тканей.
Искусственный климакс наступает после хирургического удаления внутренних половых органов по медицинским показаниям.
Изменения гормонального статуса в сторону естественного снижения половых гормонов могут отразиться на здоровье женщины. При этом наблюдается не только обострение хронических заболеваний, но и манифестация новых патологий.
Со стороны сердечно-сосудистой системы наибольшую опасность представляет тромбоз, выраженный атеросклероз, артериальная гипертензия. Риск повышается из-за снижения уровня эстрогенов, которые в норме препятствуют накоплению липопротеинов низкой плотности («плохого» холестерина). Согласно статистическим данным именно патологии сердечно-сосудистой системы – это наиболее часта причина смерти.
У дам в этот период наблюдается снижение плотности костей, а значит, вероятность развития остеопороза или переломов высока. Кроме этого, изменяется эластичность тканей и женщину может беспокоить недержание мочи.
Важно следить за тем, чтобы гормоны при климаксе находились в пределах нормы. Ранняя коррекция их отклонения от допустимых значений позволит существенно снизить риск развития вышеперечисленных заболеваний.
Резюмируя, следует подчеркнуть:
- менопауза – не болезнь, состояние не требует лечения. Однако с целью уменьшения выраженности симптомов врач может назначить лекарственные препараты;
- гормональный статус женщины при менопаузе изменяется в сторону уменьшения выработки стероидных половых гормонов;
- перестройка гормонального фона приводит к обострению хронических заболеваний и манифестации других патологий. Поэтому важно регулярно проходить профилактическое обследование и следить за здоровьем.
Дипломированный специалист, в 2014 году закончила с отличием ФГБОУ ВО Оренбургский госудаственный университет по специальности «микробиолог». Выпускник аспирантуры ФГБОУ ВО Оренбургский ГАУ.
В 2015г. в Институте клеточного и внутриклеточного симбиоза Уральского отделения РАН прошла повышение квалификации по дополнительной профессиональной программе «Бактериология».
Лауреат всероссийского конкурса на лучшую научную работу в номинации «Биологические науки» 2017 года.
источник
После того как женщине исполняется 45 лет наблюдается угасание репродуктивной способности организма, который принято называть климаксом или менопаузой. Главным характеризующим признаком данного состояния является прекращение менструаций. У женщин достаточно часто появляется вопрос, как узнать о чем свидетельствует отсутствие месячных, о менопаузе или о болезни половой системы. Так вот, для этого необходимо осуществить сдачу анализов на гормоны при климаксе в крови. О том, какие анализы сдаются при климаксе, мы поговорим в представленной статье.
На протяжении нескольких десятилетий и до нашего времени все патологические процессы в организме женщины связывали с наступлением менопаузы. Проявления раздражительности, резкие смены настроения, чрезмерная потливость, недержание мочи, и другие симптомы считались свидетельством гормональных изменений климактерического периода. Они практически не подвергались лечению и поэтому врачи рекомендовали своим пациентам только ждать и терпеть.
На сегодняшний день все проще, ведь проведя несколько анализов можно убедиться в том, что патологические симптомы и ощущения свидетельствуют именно о наступлении климактерического периода. С помощью анализов можно узнать характер изменений и определить необходимость их корректировки путем приема гормональных средств. Ведь довольно часто достаточным является прием витаминов и лекарственных трав в виде отваров и настоев.
Примерно за три года до полного исчезновения менструаций начинает формироваться пременопауза, продолжительность ее течения составляет двенадцать месяцев после момента последних месячных. Именно тогда можно говорить о том, что пришел климакс.
В среднем происходит это в период от 45 до 55 лет, однако не исключением считают случаи наступления климакса в более раннем или позднем возрасте.
Женщинам в этот период рекомендуется в обязательном порядке проходить комплексный медицинский осмотр (особенно таких врачей как эндокринолог и гинеколог), ведь в организме происходят изменения гормонального характера, которые могут стать причиной формирования патологических симптомов и процессов.
Анализы при климаксе, которые необходимо пройти женщинам это:
- Проверка на липиды. Данный анализ крови позволит диагностировать нарушения процессов жирового обмена, который влияет на формирование атеросклероза и заболеваний сердечно-сосудистой системы. Важную роль играет также определение количества липопротеинов высокой и низкой плотности. Объясняется это тем, что при росте холестерина и падении липопротеинов появляется необходимость корректировки рациона, изменения привычного образа жизни, а в некоторых случаях даже приема гормональных препаратов.
- Определение уровня гормонов щитовидной железы. Достаточно часто причиной расстройств менструального цикла является нарушение функционирования щитовидки. Именно поэтому, для исключения подобных проблем необходимо осуществлять проверку тиреотропного гормона и тироксина.
- Анализ крови на глюкозу. Данное обследование входит в перечень обязательных анализов, которые необходимо пройти при появлении нарушений функционирования организма. Особенно это касается женщин в предклимактерическом периоде. Проводится обследование с целью исключения наличия у пациентки сахарного диабета 2 типа, заболеваний сердца и сосудов.
Так как с течением времени наблюдаются изменения состояния костей, они становятся ломкими и хрупкими появляется необходимость проведения рентгенологического обследования плотности костей. Данное обследование проводится специальными приборами, которые максимально снижают дозу облучения. Необходимо заметить, что данное обследование отличается высокой степенью точности и позволяет определить, на какой стадии находится остеопороз.
Для того чтобы узнать причину исчезновения менструации необходимо сдать анализы на гормоны при климаксе. Объясняется данная необходимость тем, что до 50 лет женский организм перестает производить необходимое количество гормонов, которые несут ответственность за нормальное течение менструального цикла.
Исследование на определение количества гормонов в крови при менопаузе проводится с целью определения взаимосвязи отсутствия менструального цикла и прекращения функционирования яичников. Во время климакса некоторые вещества отличаться своим количественным составом и соотношением один к одному.
Именно благодаря результатам проведенных анализов лечащий врач имеет возможность назначить заместительное лечение гормональными препаратами, которые устранят патологические и дискомфортные проявления у женщин при климаксе:
- приливы;
- сухость слизистых оболочек влагалища;
- колебания показателей артериального давления.
Выбор препарата и его доза будет отличаться в каждом индивидуальном случае.
С возрастом начинают проявлять себя изменения гормонального фона организма и его общего состояния, проявляющиеся уменьшением количества эстрогена в крови.
Обратите внимание, при достижении тридцативосьмилетнего возраста наблюдается угнетение процесса вызревания половой клетки. После 45 лет яйцеклетка не производится, что приводит к тому, что женские гормоны при климаксе продуцируются в меньшем количестве.
Снижение количества эстрогена приводит к тому, что железами головного мозга производится фолликулостимулирующий гормон в большем количестве.
Снижение или повышение количества того или иного гормона становится причиной появления различных патологических симптомов и ощущений. Для определения того, что наступил климактерический период, используют в основном четыре анализы на климакс, которые мы сейчас рассмотрим более детально.
До наступления климактерического периода уровень половых гормонов находится на достаточном уровне при низких показателях ФСГ. Менопаузу характеризует уменьшение количества гормонов, продуцируемых яичниками и повышение ФСГ. Данное обследование позволяет узнать о наличии нарушений синтеза эстрогенов.
Прежде всего, необходимо заметить, что эстрадиол относится к гормонам, которые принято называть эстрогенами. Он несет ответственность за состояние костной ткани и жировые отложения под кожным покровом. При снижении их количества появляется большой риск формирования осложнений и таких патологических состояний как:
Лютеинизирующий гормон отвечает за процесс формирования яйцеклетки в фолликуле, овуляцию и создание желтого тела.
Обратите внимание, при климаксе, который находится в активной фазе, уровень гормонов стало повышен.
Снижение количества прогестерона является основным характеризующим симптомом начала климактерического периода. Отсутствие данного гормона наблюдается в первые два года после начала климакса.
Если же течение климактерического периода сопровождается формированием патологических процессов необходимо пройти обследование:
- щитовидки;
- определение количества гормона тестостерона и пролактина;
- биохимический анализ крови.
В случае протекания климактерического периода с осложнениями, гинеколог назначает обследование щитовидной железы, проверку гормонов, тестостерона и пролактина, сдачу крови на биохимический анализ.
Уровень ФСГ. В период пребывания репродуктивной функциональной способности организма в нормальном состоянии, показатель результатов анализа не должен превышать 10. С течением времени его количество растет и при приближении к климаксе составляет 30-40 единиц. Существует взаимосвязь повышения уровня гормона и увеличения интервала времени после последних месячных. Через 12 месяцев с момента наступления климакса показатель равен 125 единицам. О начале климакса будет свидетельствовать показатель, равный 20 единицам.
Уровень эстрадиола. При наступлении климактерического периода показатели количества гормона могут колебаться от 8 до 82 единиц. Если же показатель будет меньше, то это становиться причиной того, что проявления менопаузы будут выражены большие интенсивно. Будет наблюдаться:
- увеличение массы тела;
- сухость слизистых оболочек;
- снижение полового влечения.
Если же показатель превышает 82 единицы, то это провоцирует появление утомляемости, почечную недостаточность и даже доброкачественное новообразование.
Уровень ЛГ. Нормальные показатели данного гормона не должны быть меньше 5 и больше 20 единиц. Если же наступает климакс, то свидетельством этого будет увеличение количества ЛГ к 29-50 единицам.
Уровень прогестерона. Во время наступления климакса показатель должен быть меньше или равен 0, 64 единицам. Снижение количества прогестерона проявляться резкими перепадами настроения.
Особое внимание необходимо также обратить на соотношение гормона ФСГ к ЛГ. Показатель должен не выходить за пределы рамок, от 0, 35 до 0, 75 единиц. Характеризующей особенностью является то, что уменьшение показателей этого соотношения может влиять на интенсивность клинических проявлений климакса.
Подведя итог необходимо акцентировать внимание на том, что своевременный контроль скачков гормонов сможет предупредить появление неприятных симптомов.
источник