Здравствуйте, с вами Ольга Рышкова. По статистике в мире 22 000 000 детей в возрасте до 5 лет и 155 млн от 5 до 17 лет имеют лишний вес. Если оставлять всё как есть, то когда эти дети становятся взрослыми, у них развивается атеросклероз, гипертония, нарушение свёртываемости крови и сахарный диабет
Ожирение – это хроническое заболевание, которое является следствием несоответствия потребления и расхода энергии и которое проявляется чрезмерным накоплением жировой ткани.
По большому счёту существует две причины лишнего веса у детей и подростков – или простое переедание у здорового ребёнка или гормональная патология.
Различают первичный и вторичный тип ожирения. Первичный ещё называют алиментарно-конституциональным. Его формирование как раз и характеризуется превышением потребления энергии над расходами, это перегрузка пищевого рациона нейтральными жирами и рафинированными углеводами.
То есть у ребёнка нет гормональных нарушений, переедание и гиподинамия — причины этого типа ожирения у детей и подростков. Такой тип лечится сокращением калорийности питания и увеличением двигательной активности для сжигания калорий. Но прежде чем терзать ребёнка укорами в переедании и закрывать от него холодильник, не мешает самому поглубже разобраться с проблемой. Даже если ваш сын-подросток действительно много ест, причиной может быть гормональный сдвиг, который постоянно держит его в состоянии голода.
Вторичное ожирение у детей и подростков всегда связано с наличием в организме расстройств, которые усиливают накопление и сокращают темпы расходования жиров. Этот тип в свою очередь подразделяется на 2 формы – центральное и периферическое ожирение.
При центральном типе нарушена работа гипоталамуса – главного центра регуляции всей гормональной системы. О том, что такое гипоталамус, написано в статье « Как устроена гормональная система ». Нарушение регулирующей функции гипоталамуса может проявляться повышением аппетита вплоть до формирования «волчьего аппетита» (нервная булемия — bulimia neurosa) и, как следствие, перегрузкой пищевого рациона.
При периферическом типе патология связана с нарушением работы периферических эндокринных желез, к которым относятся щитовидная железа, надпочечники, поджелудочная железа, половые железы.
- — При нарушении работы поджелудочной железы с повышением секреции инсулина в крови снижается уровень глюкозы, что вызывает постоянное чувство голода.
- — При активации функций коркового слоя надпочечников в крови повышен уровень гормона кортизола, который активирует окисление глюкозы и повышает образование жирных кислот, а это нарушает обменные процессы и ведёт к накоплению жира в организме.
- — Низкая концентрация гормонов щитовидной железы снижает основной обмен, что способствует накоплению энергии в организме и дополнительному жироотложению.
- — Низкий уровень половых гормонов стимулирует жироотложение.
Различают следующие степени тяжести детского и подросткового ожирения.
- 1 степень. Масса тела ребенка на 10-29% превышает должную массу тела.
- 2 степень. Масса тела ребенка на 30-49% превышает должную массу тела.
- 3 степень. Масса тела ребенка на 50-99% превышает должную массу тела.
- 4 степень. Масса тела ребенка на 100% и более превышает должную массу тела.
Различают три фазы ожирения:
- — Неосложнённая – ожирение не привело к нарушению работы органов и систем организма.
- — Переходная.
- — Осложнённая (нарушение функций опорно-двигательного аппарата, нарушение деятельности сердечно-сосудистой системы, легких, печени, почек, функций половых желез).
Ожирение диагностируется при увеличении массы тела за счет жировой ткани при повышении индекса массы тела (ИМТ) до 30 и больше для данного роста. При ИМТ от 25 до 29,9 масса тела считается избыточной.
Вернёмся к первичному типу ожирения, который формируется перегрузкой пищевого рациона жирами и углеводами. Последние исследования показывают, что переедание в этом случае объясняется недостатком гормона лептина. Лептин – это гормон, подавляющий аппетит. Вырабатывается он жировой тканью и током крови направляется в высший центр гормональной регуляции гипоталамус.
Такая лептиновая недостаточность может быть наследственной или приобретённой, но в любом случае она приводит к тому, что гипоталамус не воспринимает сигналов о насыщении и это может быть причиной детского и подросткового ожирения.
У ребёнка лишний вес, что делать? Рекомендую пройти обследование на гормоны, которое позволит в достаточно полной степени выявить причину ожирения у детей и подростков.
- Уровень инсулина и С-пептида в крови.
- Уровень кортизола в крови, а также выделение 17-кетостероидов (17-КС) и 17-оксикортикостероидов (17-ОКС) с мочой.
- Определение уровня в крови лютеинизирующего гормона ЛГ, фолликулостимулирующего гормона ФСГ, тестостерона, эстрадиола.
- Определение уровня тиреотропного гормона ТТГ и свТ4 (свободный тироксин)
- Уровень лептина в крови.
Если статья показалась вам полезной, поделитесь с друзьями в социальных сетях.
источник
Хотите, чтобы ваш ребенок развивался гармонично? Не забывайте показывать его эндокринологу — так утверждает наш эксперт, детский эндокринолог к. м. н. Татьяна Варламова.
У ребенка портится характер, он слишком бурно растет или, наоборот, страдает из-за того, что в классе самый маленький, слишком плотненький и все время жует, или, напротив, худенький и есть отказывается категорически? «Переходный возраст, — говорим мы, — время все скорректирует». И, обмениваясь опытом с другими родителями, убеждаемся, что наша-то малышка еще ничего, а вот сын у соседей.
Но все эти капризы поведения могут быть вызваны эндокринными нарушениями. И чем раньше вы обследуете ребенка, чтобы исключить определенные заболевания или начать лечение, тем лучше будет результат.
Современные дети стали ниже ростом, зато толще, потому что неправильно питаются, чаще болеют и нервновозбудимы, если не сказать больше — неуравновешены психически. К таким невеселым выводам пришли специалисты, занимающиеся вопросами здоровья детей на Всероссийском форуме «Здоровье нации», прошедшем в Москве этой весной. Результаты последних научных исследований позволили дать оценку реальному состоянию здоровья детей, которое сильно отличается от официальной статистики.
По данным Научного центра здоровья детей РАМН, всего 2% выпускников школ можно считать здоровыми. За последние несколько лет ребят с нормальным физическим развитием стало на 8,5% меньше. Растет поколение условно здоровых детей, или, как говорят медики, «здоровых больных». Появился термин «ретардация», то есть замедление физического развития и формирования функциональных систем у детей и подростков.
И количество эндокринных нарушений у детей за 15-20 лет значительно возросло. Это связано, во-первых, с эпидемией нашего века — ожирением. Во-вторых, с увеличившимся количеством случаев диабета (как инсулинозависимым — диабетом I типа, так и с диабетом II типа, который раньше называли диабетом пожилых), он значительно помолодел и сейчас все чаще стал развиваться и у детей.
Естественно, это связано и с экологией, и с урбанизацией, то есть с издержками городской жизни. И, конечно, с питанием. С одной стороны, дети стали есть больше, с другой, — далеко не всегда то, что им необходимо. Часто даже дома детей угощают фаст-фудом и сладкими напитками — не только газированными, но и переслащенными «морсиками» и «компотиками».
Кроме того, дети меньше двигаются, а это способствует развитию функциональных нарушений.
Но главный фактор риска — отягощенная наследственность. Правда, если есть случаи диабета в семье, это не означает, что ребенок обязательно заболеет, но он попадает в группу риска. А это означает, что ему необходимы особое наблюдение эндокринолога (2-3 раза в год) и коррекция питания. Сейчас встречается очень много случаев ожирения у детей — I и II степени! А нарушение жирового обмена ведет к нарушению углеводного обмена и развитию диабета.
Типичные ошибки родителей:
- Перекармливание ребенка. Если ребенок здоров, но худенький, и у него плохой аппетит, это может быть проявлением гастроэнтерологических заболеваний или повышенной возбудимости. Значит, есть смысл показать его неврологу и гастроэнтерологу, но только не заставлять есть насильно, устраивая из кормлений мучительные истерические спектакли.
- Неправильное питание: продукты, содержащие трансжиры (печенье, чипсы) и избыток сладкого. Рацион ребенка должен быть обязательно сбалансированным.
- Отказ регулярно проверять индекс массы тела ребенка.
- Кормление новорожденных в течение суток без перерыва на ночь. Типичная ошибка мам — давать младенцу грудь ночью каждый раз, когда он проснется. Так у него возникает потребность все время есть и пить. А ведь количество жировых клеток закладывается именно в этот период развития — в возрасте до двух лет!
Тревожные симптомы:
- Ребенок после перенесенных аденовирусных инфекций, гриппа или детских заболеваний долго не может оправиться.
- Часто испытывает жажду и пьет слишком много жидкости.
- У него частое и обильное мочеиспускание.
- Он подолгу пребывает в состоянии вялости, раздражительности.
- Начинает заметно худеть.
Это возможные признаки диабета. Поэтому надо сразу же проверить уровень глюкозы в крови.
Когда ребенок отстает в росте от сверстников, это воспринимается как трагедия и родителями, и им самим, особенно болезненно это переживают подростки.
Отчего же зависит рост человека? На него влияют два главных фактора — это гены, то есть наследственность, и опять же питание в раннем детстве. У рослых родителей и дети обычно более высокие, и наоборот. И, если родители выше среднего роста, а ребенок отстает, нужно проверять у него уровень соматотропный гормона (СТГ).
Темпы роста могут снижать и тяжелые (особенно хронические) заболевания. Ослабленный малыш временно переключает энергию, которая должна была расходоваться на рост, на процесс выздоровления.
Важную роль играют состояние здоровья матери во время беременности, а также индивидуальные особенности процессов обмена веществ в организме самого ребенка.
И очень большое влияние на рост имеют функции желез внутренней секреции — щитовидной железы и полового гормона тестостерона. Увеличение его выработки стимулирует рост костей до определенной границы, но в дальнейшем он начинает подавлять ростовые зоны, прекращая рост. Это можно наблюдать у юношей в период полового дозревания, когда ускорение роста сменяется в периоде возмужания (в 16-18 лет) его остановкой.
Норма и отклонения:
Очень важно проследить за темпами роста в течение первых двух лет жизни.
- За первый год дети вырастают в среднем на 25-30 см, за второй — до 12 см, а за третий — 6 см. Затем быстрый рост сменяется так называемым равномерным ростом, то есть прибавляется по 4-8 см в год.
- В начале пубертатного периода у детей, как правило, опять происходят скачки роста. Этот период быстрого роста вызван влиянием половых гормонов — гормональным «всплеском».
- У девочек такой период начинается в 10 лет (максимум в 12), когда они в среднем прибавляют по 8 см за год.
- У мальчиков в 12-14 лет прибавка роста составляет в среднем 10 см за год, с возможными индивидуальными отклонениями в 1-1,5 года.
- В период пубертатного «скачка» (у мальчиков обычно это происходит в 13-16 лет, у девочек — в 12-15) интенсивно проявляются оба основных показателя физического развития — рост и масса тела. За относительно короткий промежуток времени рост может увеличиться на 20%, а масса тела — даже на 50%.
У девочек этот «скачок» может начинаться в 10,5 лет, достигая наибольшего выражения к 12,5. А рост тела у них продолжается до 17-19 лет. - Мальчики в начале периода полового созревания отстают от девочек, а примерно в 14,5 лет начинают интенсивно их догонять, и рост у них продолжается примерно до 19-20 лет.
Тревожные симптомы:
- Показатели веса и роста могут варьироваться — это зависит от индивидуальных особенностей конкретного ребенка, так что поводом для волнения должна быть не одна цифра, а устойчивая возрастная тенденция отставания или ускорения роста. Здесь большую роль играют гены, но наследственная программа может дать сбой по некоторым внешним причинам.
- Подростки в физическом и половом развитии могут задерживаться на 1-2 года по сравнению со своими ровесниками, которые интенсивно занимаются видами спорта с постоянными физическими нагрузками (гимнастикой, борьбой и т. п.).
- Хронические заболевания, например, гастрит, гастродуоденит, которые иногда у подростков протекают почти бессимптомно, могут существенно повлиять на замедление роста.
- Заболевания сердечно-сосудистой системы, такие как артериальная гипертония, ревматизм, дефекты сердца, некоторые легочные заболевания, также способствуют уменьшению роста.
- Ну и, конечно, эндокринные заболевания, первые признаки которых иногда появляются в раннем возрасте, а иногда только в подростковом, приводят к замедлению физического развития ребенка — и в первую очередь к уменьшению роста.
Важно не потерять время, своевременно заметить, что рост ребенка не соответствует норме, и обязательно обратиться к специалистам — педиатру и эндокринологу.
Необходимо также проверить костный возраст — его соответствие паспортному — и зоны роста. Для этого делают рентгеновский снимок кистей и лучезапястных суставов. На снимке отчетливо видны зоны роста. Если эти зоны закрылись в 14-15 лет, значит, ребенок уже не будет расти, и это неблагоприятный признак.
Последние два десятилетия отмечены неуклонным ростом заболеваний щитовидной железы у детей. Помимо отягощенной наследственности важную роль играет и регион проживания. Если отмечена нехватка йода в регионе, его дефицит нужно восполнять с помощью препаратов йода — йодомарина, йодида калия и др.
В какой-то степени недостаточная физическая активность и даже излишне долгое пребывание у компьютера в раннем возрасте могут провоцировать развитие заболеваний щитовидной железы, таких как аутоиммунный тиреодит — недостаточность гормона щитовидной железы, которая приводит к дальнейшим функциональным нарушениям.
Если после внимательного осмотра и УЗИ выясняется, что железа увеличена, но уровень гормонов щитовидной железы в норме, тогда достаточно препаратов йода. Если же уровень гормона повышен или понижен, необходима серьезная коррекция, лечение гормональными препаратами.
Распространенное мнение о том, что гормоны, которые мама принимала во время беременности, также приводят к развитию эндокринных нарушений у детей, врачи не подтверждают. Гормоны, как правило, назначаются женщинам с проблемами репродуктивной системы — невынашиванием беременности и т. д. Такой курс лечения под контролем врача практически никогда — на эту тему существует много исследований — не влияет на здоровье детей. Наоборот, в правильной, точно подобранной дозировке гормональный препарат помогает сохранить беременность. Гипотиреоз может быть и врожденным — это наследственное заболевание, когда ребенок уже рождается с «плохой» щитовидной железой. Поэтому у нас с 1992 г. проводят скрининг новорожденных на эндокринные болезни.
Такая ранняя диагностика очень важна: если сразу начать лечение (а дети с гипотиреозом нуждаются в пожизненном лечении), то можно избежать отставания в развитии.
Случаи врожденного гипотиреоза в России составляют в среднем 1 на 4000 новорожденных. Поэтому лучшая профилактика нарушений эндокринной системы у детей — обследование беременных женщин в ранние сроки, когда происходит закладка нервной системы и щитовидной железы у плода.
Тревожные симптомы:
- Замедление темпов роста.
- Нарушения веса — как его дефицит, так и избыток. Если ребенок слишком полный, это может свидетельствовать о нарушении обменных процессов.
- При недостаточности гормонов щитовидной железы дети вялые, пастозные, слабые — они быстро устают в сравнении со сверстниками, очень тяжело встают по утрам.
- Если железа работает излишне активно, наблюдаются потеря веса, повышенная эмоциональная возбудимость, особенно у девочек. Они становятся плаксивыми, даже агрессивными, может появиться тремор рук, увеличение глазных яблок, разница в давлении — сниженное диастолическое и повышенное систолическое (пульсовое), тонкая, нежная, даже сухая кожа и общая суетливость движений.
Опытный врач может определить нарушения уже по тому, как ребенок входит в кабинет: это заметно по его пластике, гиперактивной манере поведения, излишней суетливости.
Половое созревание у детей, главным образом, обусловлено наследственностью, но не только генетические особенности определяют тип развития ребенка, а национальная, расовая принадлежность родителей — дети южных или восточных народов, например, созревают раньше.
Как определить идеальный вес ребенка?
Для детей от 1 года до 12 лет отклонение массы тела от идеальной можно оценить в баллах — от пятерки до двойки. Индекс массы тела (ИМТ) для детей с 2 лет рассчитывается по той же формуле, что и для взрослых: вес в кг делится на показатель роста в см, возведенный в квадрат.
5 баллов — точное соответствие веса ребенка его возрасту
+4 — легкое превышение веса
+3 — умеренное превышение веса
+2 — выраженное превышение веса
-4 — легкая недостаточность веса
-3 — умеренная недостаточность веса
-2 — выраженный дефицит веса
Оценка массы тела у девочек
| Возраст, лет | Оценка ИМТ в баллах | ||||||
| -2 | -3 | -4 | 5 | +4 | +3 | +2 | |
| 1 | 14,7 | 15,0 | 15,8 | 16,6 | 17,6 | 18,6 | 19,3 |
| 2 | 14,3 | 14,7 | 15,3 | 16,0 | 17,1 | 18,0 | 18,7 |
| 3 | 13,9 | 14,4 | 14,9 | 15,6 | 16,7 | 17,6 | 18,3 |
| 4 | 13,6 | 14,1 | 14,7 | 15,4 | 16,5 | 17,5 | 18,2 |
| 5 | 13,5 | 14,0 | 14,6 | 15,3 | 16,3 | 17,5 | 18,3 |
| 6 | 13,3 | 13,9 | 14,6 | 15,3 | 16,4 | 17,7 | 18,8 |
| 7 | 13,4 | 14,4 | 14,7 | 15,5 | 16,7 | 18,5 | 19,7 |
| 8 | 13,6 | 14,2 | 15,0 | 16,0 | 17,2 | 19,4 | 21,0 |
| 9 | 14,0 | 14,5 | 15,5 | 16,6 | 17,2 | 20,8 | 22,7 |
| 10 | 14,3 | 15,0 | 15,9 | 17,1 | 18,0 | 21,8 | 24,2 |
| 11 | 14,6 | 15,3 | 16,2 | 17,8 | 19,0 | 23,0 | 25,7 |
| 12 | 15,0 | 15,6 | 16,7 | 18,3 | 19,8 | 23,7 | 26,8 |
Оценка массы тела у мальчиков
| Возраст, лет | Оценка ИМТ в баллах | ||||||
| -2 | -3 | -4 | 5 | +4 | +3 | +2 | |
| 1 | 14,6 | 15,4 | 16,1 | 17,2 | 18,5 | 19,4 | 19,9 |
| 2 | 14,4 | 15,0 | 15,7 | 16,5 | 17,6 | 18,4 | 19,0 |
| 3 | 14,0 | 14,6 | 15,3 | 16,0 | 17,0 | 17,8 | 18,4 |
| 4 | 13,8 | 14,4 | 15,0 | 15,8 | 16,6 | 17,5 | 18,1 |
| 5 | 13,7 | 14,2 | 14,9 | 15,5 | 16,3 | 17,3 | 18,0 |
| 6 | 13,6 | 14,0 | 14,7 | 15,4 | 16,3 | 17,4 | 18,1 |
| 7 | 13,6 | 14,0 | 14,7 | 15,5 | 16,5 | 17,7 | 18,9 |
| 8 | 13,7 | 14,1 | 14,9 | 15,7 | 17,0 | 18,4 | 19,7 |
| 9 | 14,0 | 14,3 | 15,1 | 16,0 | 17,6 | 19,3 | 20,9 |
| 10 | 14,3 | 14,6 | 15,5 | 16,6 | 18,4 | 20,3 | 22,2 |
| 11 | 14,6 | 15,0 | 16,0 | 17,2 | 19,2 | 21,3 | 23,5 |
| 12 | 15,1 | 15,5 | 16,5 | 17,8 | 20,0 | 22,3 | 24,8 |
Можно рассчитать идеальный вес для вашего ребенка с учетом его конституционного типа телосложения по формуле: ИМ = (Р х Г) : 240, где ИМ — идеальная масса тела в кг; Р — рост в см; Г — окружность грудной клетки в см; 240 — постоянный расчетный коэффициент.
Признаком нормы или отклонения может быть последовательность появления вторичных половых признаков: у девочек вначале должны развиваться молочные железы, потом происходит оволосение в области лобка, потом возникает менструация. Если последовательность нарушена, это еще не признак заболевания, но повод для консультации у эндокринолога. При появлении у девочек волос на руках, ногах и спине надо исключить избыток андрогенов, сделав специальные исследования. При их избытке можно говорить о патологии надпочечников. Если же гормональный фон в норме, это может быть проявление конституциональной особенности.
В норме у девочек в 8-9 лет появляются первые признаки созревания: ареалы сосков начинают немного выдаваться, слегка меняют цвет и форму. А потом уже, с 10-12 лет, постепенно начинает происходить перераспределение жировой ткани, развитие молочных желез и т. д. Первая менструация в норме появляется в 12-14 лет, но колебания возможны и в пределах от 10 до 16 лет — в северных областях.
Нормальное половое созревание у мальчиков обычно происходит между 9 и 14 годами. Первые признаки — увеличение яичек, затем, через 6 месяцев, — появление волос на лобке, достигая пика в финальной стадии роста половых органов.
У мальчиков в этом возрасте иногда встречается набухание грудных желез — одной или обеих, как правило, это вызвано избытом пролактина и в лечении не нуждается. Это не болезнь, а физиологическое явление — так называемая геникомастия. Она может быть следствием ожирения.
Тревожные симптомы:
- Лобковое оволосение у девочек при отсутствии других вторичных половых признаков может быть вызвано сбоем в работе надпочечников, например, опухолью надпочечников. Это серьезный повод для обращения к эндокринологу.
- Отставание в росте от сверстников. В таком случае нужно обязательно провести обследование на соответствие костного возраста биологическому.
- Ожирение у мальчиков тоже может способствовать патологии развития гениталий.
- Эндокринное отклонение — крипторхизм, когда одно или оба яичка не опускаются вовремя в мошонку, а остаются в брюшной полости.
- Недоразвитие гениталий, если, например, у мальчика в 13 лет началось оволосение (подмышечное и в области лобка), а размеры гениталий еще детские, ребенок берется под наблюдение эндокринологов.
- У детей обоего пола может происходить преждевременное половое созревание. Это тревожный симптом, если вторичные половые признаки проявляются у мальчиков до 9 лет или у девочек до 8 лет. В любом случае показываться эндокринологу необходимо хотя бы раз в год даже при отсутствии выраженных отклонений.
источник
Анастасия Плещева: Здравствуйте с вами программа «Гормоны под прицелом». И сегодня мы продолжаем цикл передач «Детский эндокринолог» и будем разбирать половое развитие мальчиков. У меня в гостях Болмасова Анна Викторовна, которая является детским эндокринологом, кандидатом медицинских наук Научного центра акушерства гинекологии и перинатологии имени академика Кулакова. Здравствуйте, Анна.
Анна Болмасова: Здравствуйте.
Анастасия Плещева: Какие гормоны влияют на половое развитие мальчиков?
Анна Болмасова: Есть иерархия в работе эндокринных желез. Основной регулятор выработки эндокринных желез – это гипоталамус и гипофиз. Они вырабатывают два основных гормона: ЛГ и ФСГ. У этих гормонов есть орган-мишень – яички мальчика. В результате стимуляции яички вырабатывают тестостерон и другие андрогены, и постепенно эти андрогены влияют на организм в целом, и мальчик постепенно превращается в мужчину. Неотъемлемой частью полового развития являются такие эндокринные железы, как надпочечники, они тоже вырабатывают андрогены. Весь этот процесс генетически детерминирован, и есть свои чёткие законы, которые при разных заболеваниях могут нарушаться. Соответственно, у мальчиков может возникнуть задержка полового развития или же преждевременное половое развитие.
Анастасия Плещева: Чем отличаются мальчики от девочек во всей иерархии, о которой вы говорите?
Анна Болмасова: Если во всей иерархии, то принципиальное отличие у них в органе-мишени. У девочек орган-мишень – это яичник, у мальчика орган-мишень – это яички. Яичники и яички вырабатывают принципиально разные гормоны и эффекты их различны.
Анастасия Плещева: Какие выделяются периоды полового развития у мальчиков?
Анна Болмасова: Во возрасте от трёх до шести месяцев есть период мини-пубертата. Это когда повышается уровень ЛГ, ФСГ и уровень тестостерона примерно до таких цифр, которые есть в пубертате. Причины этого явления и необходимость такого повышения пока еще неизвестны, этот вопрос обсуждается. В этот период у мальчиков могут наблюдаться эрекция, некоторых мам это пугает, но это абсолютно нормальное явление. Обычно к году мини-пубертат проходит и наступает период детства, когда гипоталамус вырабатывает в меньшем количестве ЛГ, ФСГ, нет стимуляции яичек. После периода детства, примерно с девяти лет, ЛГ и ФСГ поднимаются, их концентрация увеличивается, идёт стимуляция яичек, и наступает период полового созревания.
Анастасия Плещева: Как выглядят признаки полового созревания?
Анна Болмасова: У мальчиков половое развитие начинается с увеличения объёма яичек. Существует шкала Таннера, где изображено пять стадий. Первая стадия – это ребёнок, пятая стадия – это взрослый мужчина. Вторая, третья, четвёртая, пятая стадия – это периоды полового взросления. То есть увеличиваются размеры яичек, длина полового члена, количество волос. Также у мальчика ускоряются темпы роста, идёт изменение архитектоники тела: увеличивается размер плеч, типичная андрогенная фигура.
Анастасия Плещева: Как понять, что у ребёнка начался период пубертата?
Анна Болмасова: Это рост волос на лобке, пигментирование мошонки и увеличение полового члена. Это самые первые признаки. Ускорение темпов роста иногда совпадает с началом пубертата, иногда оно несколько отсрочено по времени. Изменение тембра голоса и фигуры по времени более отсрочены, нежели увеличение яичек и появление волос.
Анастасия Плещева: Какому возрасту соответствует каждый период?
Анна Болмасова: Считается, что нормальный диапазон, в котором мальчик должен вступить в пубертат – от 9 до 14 лет. Если ребёнок запускает половое развитие до девяти лет, оно считается преждевременным, если у него нет признаков полового развития, то это считается задержкой пубертата. В среднем пубертат у мальчиков возникает в период от 12 до 13 лет, если сравнивать с девочками, то это чуть позже. У девочек это 11-12 лет. Часто в 9 классе получается, что девочки все выросли, созрели, а мальчики ещё дети. Так устроено природой, это физиологическая вещь.
Если брать литературу за последние 100 лет, то есть тенденция к ускорению полового развития, но те нормы, которые даны, они даны по результатам современных представлений о нормативных сроках начала полового развития.
Анастасия Плещева: Давайте обсудим задержку пубертата.
Анна Болмасова: Если после 14 лет у мальчиков нет появления вторичных половых признаков, то у него задержка пубертата.
Её можно разделить на транзиторную задержку пубертата, первичную и вторичную. Транзиторная встречается наиболее часто, это институциональная задержка роста пубертата. В период полового развития у мальчика, помимо изменений внешности, идёт ускорение темпов роста. Если пубертат задерживается, то идёт и задержка темпов роста. Например, все мальчики в его окружении уже дали ростовой скачок, а он ещё не запустил пубертат и остаётся маленький относительно этих детей.
Анастасия Плещева: Первый признак, на который мы можем обратить внимание, это рост ребёнка.
Анна Болмасова: Это рост: все выросли, а он не вырос. Большинство случаев связаны с тем, что есть некая конституциональная, семейная история на этот счёт.
Анастасия Плещева: Можно как-то понять, до какой высоты должен вырати ребёнок?
Анна Болмасова: Есть расчётная формула конечного роста ребёнка. Она рассчитывается следующим образом: рост мамы, плюс рост папы, плюс 12,5 см, и всё это делится на 2. Если у нас девочка, то нужно не прибавить 12,5 см, а отнять. Это не абсолютная цифра, берётся диапазон плюс-минус 5 см, ребёнок должен в этот диапазон попасть. Если мы предполагаем конечный рост, например, 180 см, а он находится на нижней границе нормы, это заставляет задуматься о том, что-то пошло не так.
Анастасия Плещева: Институциональная особенность, на которую мы часто обращаем внимание – это рост, а конституциональная?
Анна Болмасова: Обычно у деток, у которых есть конституциональная задержка роста пубертата, кто-то из родителей имел поздний пубертат. Не обязательно папа, если речь идет о мальчике, это может быть и мама. Такой ребёнок вступает в пубертат позже, но есть грань, когда нужно дифференцировать это от патологической формы.
Кроме этого, транзиторная форма может встречаться при тяжёлых хронических заболеваниях, при синдроме мальабсорбции, нарушении всасываемости, при онкологических заболеваниях. И также при неадекватном питании, либо неадекватных энергозатратах, этим могут страдать спортсмены при сильных физических нагрузках.
Анастасия Плещева: Насколько правильно отдавать ребёнка в профессиональный спорт в раннем возрасте?
Анна Болмасова: Я, как приверженец физиологических дозировок физических нагрузок считаю, что любая антифизиологическая нагрузка вредна, какие бы достижения ни были. Но должна быть какая-то грань, помимо стремления к успехам.
Анастасия Плещева: Когда мы говорим, что хотим вырастить своего ребёнка спортсменом, надо думать о том, что возможно здоровье ребёнка мы потеряем. Я всех призываю заниматься спортом, но это должны быть правильно дозированные нагрузки под контролем врачей.
Анна Болмасова: На половое развитие может косвенно повлиять избыточный вес, крайняя степень ожирения. Это наша проблема, которая задерживает пубертат.
Анастасия Плещева: За период своей практики часто сейчас встречается ожирение?
Анна Болмасова: Очень часто.
Анастасия Плещева: Что-то изменилось, хуже или лучше стало?
Анна Болмасова: Ничто не изменилось, всё остается также, это недолгий процесс. Если смотреть на человека с точки зрения биологического вида, никогда не было в таком доступе большого количества углеводов, никогда не было такой низкой физической нагрузки.
Анастасия Плещева: А в Вашем центре есть школы по ожирению?
Анна Болмасова: Школы как таковой сейчас нет. Я провожу сейчас необходимые обследования, мы работаем с пациентами индивидуально.
Анастасия Плещева: Школы нужны, как Вы считаете?
Анна Болмасова: Я считаю, что при большом потоке детей с ожирением, школы нужны. Им так в обществе проще. Хорошо идут беседы, когда задаешь детям цели на месяц сколько сбросить, поменять взгляды. В большинстве своём эта работа не столько с детьми, сколько с родителями.
Анастасия Плещева: Вас одной хватает, или всё-таки сразу подключаете психологов?
Анна Болмасова: Психологов приходится подключать достаточно часто, потому что иногда приходят родители совершенно с казуистическими вариантами, когда, допустим, у мамы, папы, бабушки ожирение, а они приходят с трёхлетним ребёнком и спрашивают: «Что же делать? Откуда взялось?»
Анастасия Плещева: Я считаю, что нужны школы, в них нужно приходить эндокринологам, диетологам и рассказывать. У нас особой пропаганды не существует.
Анна Болмасова: Мне кажется, пропаганда должна быть ещё на уровне педиатра, когда ребёнок только родился, чтобы, учитывая такой богатый углеводами внешний мир, знать, как оберегаться.
Анастасия Плещева: А что в случае недостаточности питания?
Анна Болмасова: Дети бывают с дефицитом веса, но обычно это не результат того, что его не кормят, это результат того, что у него что-то с кишечником. Лично у меня на приёме это два-три ребёнка в месяц, это не очень часто, но такие дети есть.
Анастасия Плещева: А от чего у него проблемы с кишечником?
Анна Болмасова: Это может быть и предрасположенность, и перенесённая инфекция, и другие заболевания кишечника, которые имели генетическую предрасположенность.
Но инфекция имеет некий промежуток времени, ребёнок переболел кишечной инфекцией, потерял в весе, у него тоже может быть дефицит веса. Но при нормальном состоянии, при адекватной терапии он постепенно этот вес наберёт. Если мы говорим о мальабсорбции или о болезни Крона, такие вещи должны подвергаться терапии. Поэтому при кишечной инфекции ребёнок может какое-то время ходить худой, но к концу пубертата он в весе наберёт и нагонит.
Анастасия Плещева: У нас есть транзиторная задержка пубертата, какие ещё?
Анна Болмасова: Дальше первичная. Это патология половых желёз, патология яичек или самих гонад. Врожденные формы могут быть в виде синдрома Клайнфельтера,евнухоидные пропорции. Это длинные, худые мальчики, у которых не мужское строение тела, у него достаточно узкие плечи, он вытянутый, у него патология яичек. Достаточно характерная клиническая картина.
Также наиболее часто из врождённых форм встречается дисгенезия гонад, отношение закладки самого гонада, яичка, некоторые формы дисфункции коры надпочечников, дефект старт протеина. Это достаточно редкая форма гипогонадизма, при котором блокируюеся практически весь синтез стероидов. При частом варианте дефицит 21-гидроксилазы есть предшественник. Блок идёт на самом начальном этапе стероидогенеза. Есть приобретённые формы, этой инфекции, например, перенесённый паротит, свинка в детстве. Но при адекватной и вовремя сделанной вакцинации ребёнок защищён.
Анастасия Плещева: Давайте перейдём к следующему.
Анна Болмасова: Вторичный гипогонадизм – это уже патология гипофиза, патология центральной нервной системы.
Он может быть врождённым и приобретённым. Врождённый, когда закладка этой области уже с дефектом. Это может быть синдром Кальмана – вторичный гипогонадизм, сочетание с нарушением обоняния, аносмия. Дети эти не различают запахи. Или различают не в той степени, в какой хотелось бы. У них не в достаточной степени прорабатывается ЛГ. Это может быть гипопитуитаризм, дефицит тропных гормонов. У таких детей характерен двусторонний крипторхизм при рождении. За счёт того, что нет внутриутробной стимуляции яичка, не вырабатывается тестостерон, а опущение яичек в мошонку и рост полового члена зависит от уровня тестостерона. Если он нормальный в течение внутриутробного развития, тогда всё формируется прекрасно. Если уровень тестостерона мал, у нас может быть двусторонний крипторхизм, половой член может быть маленького размера.
Это с рождением можно определить, в период мини-пубертата можно посмотреть ЛГ, ФСГ, тестостерон и обратить на это внимание. Но есть и некоторые редкие формы, например, синдром Прадера-Вилли. Это синдром с ожирением, с мышечной гипотонией, в дальнейшем это может быть вторичный гипогонадизм.
Существуют и приобретённые формы, есть какие-то новообразования в центральной нервной системе, были нейроинфекции или тяжелые черепно-мозговые травмы с кровоизлияниями, которые могли повредить гипоталамо-гипофизарную область. Это может привести к гипопитуитаризму, к вторичной задержке пубертата.
Анастасия Плещева: Как мы можем лечить задержку пубертата?
Анна Болмасова: Существует заместительная гормональная терапия, её принцип основан том, что мы даём то, чего не хватает. Очень дискуссионный вопрос по поводу лечения конституциональной задержки роста пубертата. Потому что мы знаем, дифференцировать это не всегда можно на 100 %, также может быть психологическая травма этих детей с учётом того, что они поздно вступают в пубертат. Поэтому некоторым детям проводятся короткие курсы терапии препаратов тестостерона, после которых они могут запустить пубертат. Детям, у которых вторичный гипогонадизм, проводится терапия препаратом ХГЧ и ФСГ.
Анастасия Плещева: Почему половое развитие у мальчиков может наступить раньше времени?
Анна Болмасова: Половое развитие считается преждевременным, если оно наступило у мальчиков до девяти лет. Преждевременное половое развитие у мальчиков встречается гораздо реже, чем у девочек, но стоит на это обратить внимание. И его также можно принципиально разделить на группы: центральное, периферическое и ложное.
Центральное преждевременное половое развитие у мальчиков чаще всего связано с новообразованиями или органическим поражением центральной нервной системы. Если у девочек мы чаще всего при этой форме не находим никаких изменений по данным МРТ, здесь чаще всего будет гамартомы гипоталамуса – это доброкачественные образования гипоталамический ткани. Они бывают разных размеров, в среднем около сантиметра. В редких случаях при них могут быть и эпилептические приступы, и приступы насильственного смеха, когда ребёнок смеется без причины, а смех при этом навязчивый. Но чаще всего при гипоталамических гамартомах мы видим только раннее преждевременное половое развитие.
Кроме этого, могут быть различные опухоли центральной нервной системы, глиомы, травмы, операции, лучевая терапия, всё, что может повредить гипоталамо-гипофизарную область, может стимулировать раннее половое развитие.
Центральное преждевременное половое развитие течёт по тем же законам, что обычный пубертат, но в более ранние сроки. Соответственно, дети ускоренно растут, закрываются зоны роста, и конечный рост их маленький, это карликовость. Плюс большая психологическая проблема, потому что у него уровень тестостерона высокий, он маленький мужчина. Он может даже агрессивно себя вести, быть неуправляемым.
Периферические формы достаточно редкие, это может быть тестотоксикоз. Это мутация гена рецептора ЛГ в тестикулярной ткани. То есть стимуляция яичка происходит в постоянном режиме бесконтрольно уровню ЛГ, который в крови существует у этого ребёнка. Оно само продуцирует тестостерон, никого не слушает. В результате этого у ребёнка та же клиническая картина: он растёт большими темпами, у него грубеет голос, у него увеличивается размер полового члена, яичек, оволосение, угревая сыпь.
Анастасия Плещева: Можно что-то с этим сделать?
Анна Болмасова: К сожалению, нет. Есть сейчас попытки терапии ингибиторами, блокаторами тестостерона, но пока что не очень успешные. ХГЧ провоцирующие опухоли, которые продуцируют хронический гонадотропин человека. Это гормон, сходный по структуре с ЛГ, который вырабатывается гипофизом. Эта опухоль может локализоваться не только в голове, может в печени, и она стимулирует яички на выработку тестостерона. Тоже запускается половое развитие.
Ложная форма преждевременнного развития – это гормонально активные опухоли яичников, надпочечников. При невылеченной врождённой дисфункции коры надпочечников может быть запуск пубертата. Соответственно, проводится терапия. Если говорить про лечение, то центральные формы преждевременного полового развития лечатся также, как и у девочек, препаратами аналогами ЛГРГ, которые блокирую выброс ЛГ, ФСГ, и половое развитие тормозится, темпы роста постепенно замедляются.
Обычно это препарат, который вводится в виде инъекций, они вводятся либо раз в месяц, либо раз в 3 месяца, есть разные формы препаратов. И половое развитие постепенно, признаки его постепенно сходят. Но если уже произошли изменения архитектоники тела, она уже не уйдёт, но блокируется. В возрасте, который близок к нормальному половому развитию, препарат отменяется. Половое развитие запускается вновь уже само по себе. Оно запустится после отмены, уже доказано, что примерно в течение года у мальчиков оно вновь запускается.
Анастасия Плещева: То есть если вовремя попасть к хорошему детскому эндокринологу детскому, мальчик ничем не будет отличаться от своих сверстников, верно?
Анна Болмасова: Всё зависит от того, насколько это половое развитие до лечения спрогрессировало. Если ребёнок находился в пубертате четыре года, он там уже последний год, у него активное половое развитие, у него прогрессия по классному возрасту, зоны роста уже практически закрыты, и он уже практически мужчина. Даже если мы заблокируем половое развитие на большой период, то в плане конечного роста большие вопросы. Всё зависит от того, насколько закрылись зоны роста.
Если мы ловим это на ранних проявлениях, мы быстро блокируем, и ростовой прогноз будет лучше.
Анастасия Плещева: Как лечить периферические формы?
Анна Болмасова: Обычно это хирургическое лечение. Эндокринологический научный центр сейчас проводит такую терапию, некоторые онкологические центры, я всех направляю в ОНЦ.
При ВДКН применяют заместительную терапию. Есть такая особенность, что у детей с ВДКН, помимо повышенного уровня андрогенов в результате дефекта синтеза, может запускаться ещё и центральное преждевременное половое развитие, оно тогда лечится аналогами ЛГРГ. Это уже более сложная история.
Анастасия Плещева: Что значит «сложная», Вы консилиумы устраиваете?
Анна Болмасова: Да, вопрос об отмене терапии с каждым индивидуален, но есть некоторые критерии. В зависимости от того, какой у него костный возраст, какая скорость роста, какие ростовые прогнозы. Потому что тут важно не переборщить, не снизить скорость роста так, чтобы она у него совсем сошла на нет. И не отменить раньше, чтобы слишком быстро закрылись ростовые зоны. Плюс ещё психологический фактор, насколько ребёнок готов будет к пубертату. Поэтому вопрос об отмене терапии всегда решается индивидуально с каждым пациентом. Нет такого, что всех в 10 лет отменили и не лечим. Даже на международном консенсусе на это сделан акцент, что отмена терапии индивидуальна.
Анастасия Плещева: А что нам указывает на то, что нужно срочно идти к эндокринологу?
Анна Болмасова: Если у мальчика в раннем возрасте, до 9 лет появились волосы на лобке или на мошонке, увеличились размеры полового члена примерно в два раза. Рост полового члена и волос идет параллельно друг другу, поэтому здесь мама обратит внимание. Это рост стержневых волос, которых не было раньше.
Если говорить про задержку пубертата в 14 лет, то папа идет с мальчиком, смотрит, что у него в трусиках. Есть ли там рост полового члена, есть ли там волосы. Если ничего этого нет, нужно обратиться к врачу.
Анастасия Плещева: Большое Вам спасибо, Анна, тема действительно, очень сложная. Спасибо, что сейчас озвучили такие самые явные моменты, потому что я надеюсь, очень многим мамам и папам это тоже несколько поможет. Вам большое спасибо и до новых встреч.
Анна Болмасова: Спасибо Вам, до свидания.
источник
Гормоны играют важную роль в правильном взрослении организма. Именно они отвечают за рост тела, психическое развитие, половое созревание. Поэтому эндокринные нарушения в детстве приводят не только к различным заболеваниям, но и задержкам в развитии, которые во взрослом возрасте просто невозможно компенсировать. IllnessNews расскажет, какие симптомы должны насторожить родителей и стать поводом для осмотра у эндокринолога.
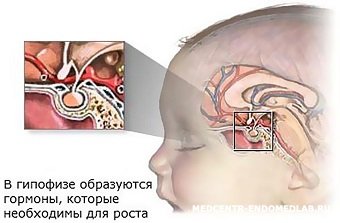
Гормон роста (соматотропин) отвечает за рост костей в длину — именно под его действием дети «вытягиваются» буквально за считанные месяцы. Конечно, рост обусловлен не только гормональным влиянием, но и наследственностью. Но все же родителям стоит внимательнее проследить за здоровьем ребенка, если в определенные периоды активного роста не наблюдается.
Основные параметры прибавки:
- 1-й год жизни — длина тела увеличивается на 25-30 см.
- 2-й год — до 12 см.
- 3-й год — приблизительно 6 см.
- 10-14 лет (для девочек) — около 8-12 см.
- 12-16 лет (для мальчиков) — 10-14 см.
Активизация гормона роста и половых гормонов в подростковом возрасте называется пубертатным скачком, при котором длина тела может увеличиться на 20%. Такое резкое увеличение длины костей возможно только тогда, когда в них еще есть «зоны роста» — специфическая хрящевая ткань на концах. После того как она костенеет полностью, активизация соматотропина может приводить к разрастанию костей вширь, их деформации, но уже не сможет существенно повлиять на рост ребенка. Поэтому, если длина тела не увеличивается должным образом, нужно как можно быстрее обратиться к эндокринологу.
Врачи выделяют 2 типа сахарного диабета . Первый (инсулинозависимый, полная нехватка гормона инсулина) чаще всего проявляется именно в детском возрасте, так как связан с патологией работы поджелудочной железы. Второй (инсулинорезистентность — невосприимчивость клеток к гормону), напротив, считается болезнью приобретенной и чаще развивается у взрослых людей, страдающих ожирением и неправильно питающихся. Однако врачи отмечают, что за последние годы диабет 2-го типа существенно помолодел и теперь встречается даже у школьников.
- Диабет 1-го типа: 2-5% — если больна мать, 5-6% — если болен отец, 15-20% — если больны оба родителя.
- Диабет 2-го типа: возникновение инсулинорезистентности после 40 лет у 50%, если болел кто-то из родителей. Причем ключевым фактором становится не столько наследственность, сколько привычки питания и образ жизни.
Поэтому, если в семье есть диабетики, важно уделить максимум внимания здоровому рациону ребенка и его занятиям спортом. Консультация эндокринолога необходима при таких симптомах:
- Резкая потеря или набор веса.
- Постоянное чувство жажды.
- Частое мочеиспускание.
- Кожный зуд, плохо заживающие ранки.
- Медленное восстановление после ОРВИ или других инфекционных заболеваний.
- Перемены в характере: усталость, сонливость или, наоборот, раздражительность.
Гормоны щитовидной железы (трийодтиронин Т3 и тироксин Т4) существенно влияют на рост и развитие ребенка. Именно с ними, в частности, связано умственное развитие, они же взаимодействуют с соматотропином и половыми гормонами. По сути, сбои в синтезе Т3 и Т4 отражаются на здоровье ребенка в целом, к тому же именно такие эндокринные нарушения встречаются чаще всего. Так, например, врожденный гипотиреоз (нехватка гормонов) наблюдается у 1 из 4000 новорожденных в РФ. Тиреотоксикоз (гиперфункция щитовидной железы ) чаще диагностируется у подростков.
Такие эндокринные нарушения поначалу могут проявляться общими симптомами ухудшения здоровья. При гипотиреозе для ребенка характерны:
- Усталость, вялость, сонливость.
- Проблемы с обучением, плохое усвоение информации, трудности с запоминанием.
- Набор веса.
- Замедление роста (тиреотропные гормоны влияют на гормон роста).
- Ломкость, поредение волос.
- Отечность (особенно отекает лицо).
- Раздражительность, плаксивость, часто агрессивность.
- Увеличение шеи (зоб).
- Выпученные глаза.
- Нездоровая худоба, потеря веса при нормальном аппетите.
- Сухая тонкая кожа.
Половые гормоны активизируются начиная с 8-10 лет, а уже к 12-14 годам их влияние хорошо заметно по развитию ребенка. При этом у мальчиков половое созревание происходит на несколько лет позже, чем у девочек. Половые гормоны очень важны не только для фертильной функции, но и для правильного развития организма. Их нехватка может сказаться даже на умственных способностях ребенка, часто у детей с такими эндокринными нарушениями наблюдается отставание в развитии. При этом синтез эстрогенов и андрогенов тесно связан с выработкой гормонов щитовидной железы, функционированием гипофиза, надпочечников и других органов эндокринной системы. Поэтому часто такие гормональные сбои являются признаком серьезных заболеваний. Задержка полового развития может быть следствием гипотиреоза, а чрезмерная выработка гормонов — вообще говорить о наличии опухолей.
Тревожные симптомы, на которые должны обратить внимание родители:
- Вторичные половые признаки появляются до 8 лет (у девочек) и до 9 лет (у мальчиков).
- Вторичные половые признаки не проявляются до 14-15 лет. Например, у мальчика не грубеет голос, а у девочки не начинаются менструации.
- Выраженное отставание в росте от сверстников того же пола.
- Наблюдается лишь часть вторичных половых признаков. Например, у девочек появляется только лобковое оволосение (может быть симптомом опухоли надпочечников), но не меняется фигура, не увеличиваются молочные железы, не начинаются менструации.
Перечисленные симптомы должны стать поводом для полного обследования ребенка у эндокринолога. Врач проводит физикальный осмотр: гормональные сбои отражаются на внешнем виде, поэтому часто уже на этом этапе специалист может заподозрить возможные нарушения. Но для подтверждения диагноза обязательно проводятся лабораторные обследования. Среди стандартных процедур диагностики проводят следующие:
- Анализы крови на гормоны (половые, гормон ТТГ, отвечающий за синтез Т3 и Т4).
- Рентгеновский снимок кистей и лучезапястных суставов (проверяется размер зон роста костей). Важное исследование при выборе лечения дефицита гормона роста.
- УЗИ щитовидной железы.
- Дополнительные обследования органов эндокринной системы. Проводятся при избыточной выработке гормонов для выявления возможных опухолей.
источник
Как правило, гормональное исследование включает определение концентрации:
1. Гормонов щитовидной железы:
- ТТГотвечает за липидный, белковый и углеводный обмен, работу органов половой и сердечно-сосудистой системы, ЖКТ, психическое состояние.
- Т3 свободная форма и Т3 общий обеспечивают нормальный обмен веществ, контролируют энергообмен, нервную деятельность, работу сердца, стимулируют обогащение тканей кислородом, снижают концентрацию вредного холестерина.
- Т4 свободная форма и Т4 общий стимулируют энергообмен, поддерживают тонус нервной системы, нормальную работу сердца.
- ТСГ улучшает процессы перераспределения энергии в организме, положительно влияет на работу органов сердечно-сосудистой и нервной систем.
- Антитела к тиреоглобулину помогают выявить некоторые осложнения после проведения хирургического лечения.
- Тиреоглобулин является онкомаркером, а также помогает оценивать состояние больного после удаления железы.
2. Гормонов гипофиза:
- СТГ отвечает за рост костной и мышечной ткани, а также других органов.
- АКТГ стимулирует продуцирование гормонов коры надпочечников.
- Пролактину девочек отвечает за рост молочных желез, а у мальчиков — за формирование семенных пузырьков.
- Лютеинизирующий гормон участвует в продуцировании прогестерона у девочек, тестостерона — у мальчиков.
3. Гормонов половой сферы:
- Тестостерон влияет на формирование вторичных половых органов и стимулирует рост костной и мышечной ткани.
- Эстрадиол обеспечивает нормальную выработку половых клеток у девушек.
- Прогестерон обеспечивает правильное развитие женских половых органов.
4. Гормонов надпочечников:
- Кортизол нормализует восприимчивость организма к воздействию аллергенов, систематизируя выработку соответствующих антител.
- Адреналин и норадреналин оказывают влияние на сосуды, стабилизируют артериальное давление, стимулируют моторику органов ЖКТ.
- Альдостерон поддерживает водно-солевой баланс в организме, работу почек.
Биоматериалом для проведения анализа на гормоны является кровь из вены. Забор крови проводится утром, строго натощак. Детям до 3-х лет можно сдавать кровь через 3 часа после еды. За 5 дней до сдачи крови желательно исключить из рациона ребенка жареные блюда.
Исключительно утром следует сдавать кровь для определения инсулина, С-пептида, гормонов щитовидной железы (свободный Т4, тиреотропный гормон), паращитовидной, надпочечников, гипоталамуса. При сдаче крови на гормоны стресса (кортизол, норадреналин, серотонин и дофамин) ребенок должен быть абсолютно спокойным, поскольку в стрессовых условиях содержание этих гормонов резко возрастает.
За 5 дней до предполагаемой сдачи крови следует прекратить прием антибиотиков тетрациклинового ряда, резерпина, любых транквилизаторов.
При проведении анализа крови на содержание гормонов определяется их базальный уровень. Нормы содержания гормонов — величина непостоянная, ее рассчитывают с учетом возраста и пола ребенка.
источник
Гормоны играют определяющую роль в развитии и функционировании организма. Именно под их контролем проходят метаболические процессы, формируются ткани и системы организма. Даже характер человека определяется гормональным фоном. На какие изменения у детей необходимо обратить внимание, какие гормоны важны и по каким симптомам заподозрить нарушения, расскажет MedAboutMe.
Именно гормоны во многом отвечают за нормальный рост и интеллектуальное развитие детей, а также за смену возрастных периодов. Поэтому нормальное функционирование эндокринной системы крайне важно в детском возрасте. Например, нарушения в выработке гормонов щитовидной железы, вовремя не пролеченные в младенчестве, могут отразиться на интеллектуальных способностях ребенка в дальнейшем. А недостаточная выработка половых гормонов у подростка может привести к проблемам с половым созреванием, которые впоследствии отразятся на репродуктивной функции.
Следует сказать, что именно в детском возрасте, когда организм активно растет, недопустима любая задержка в лечении гормональных нарушений. Связано это с тем, что недостаток или избыток гормона может привести к необратимым нарушениям развития, которые невозможно будет полностью компенсировать во взрослом возрасте.
Тироксин (Т4) и трийодтиронин (Т3) — гормоны щитовидной железы, которые влияют на многие аспекты развития. При этом их нехватка может проявляться уже с первых дней жизни — врожденный гипотиреоз диагностируется у 1 ребенка из 4000 новорожденных. Состояние это крайне опасно, поскольку кроме других нарушений приводит к нарушениям опорно-двигательного аппарата и кретинизму. Нехватка гормонов щитовидной железы в этом возрасте определяется по таким симптомам:
- Опухший язык, шея, может наблюдаться отечность лица и тела.
- Малая подвижность, вялость.
- Редкий плач.
- Сухая кожа, склонная к раздражениям.
- Запоры, плохой аппетит.
- Задержка развития (например, к трем месяцам ребенок не держит голову).
В школьном возрасте гипотиреоз может проявляться так:
- Постоянная усталость.
- Плохая концентрация внимания.
- Запоры.
- Отечность лица.
Кроме этого, гормоны щитовидной железы тесно связаны и с другими. В частности, половыми и гормоном роста. Поэтому при их недостатке может наблюдаться задержка в росте, нарушения веса. При таких симптомах необходимо сдавать комплексные анализы, в частности, проверять и гормон, отвечающий за нормальную работу щитовидной железы — ТТГ.
Норма половых гормонов в подростковом возрасте — важная составляющая развития ребенка. Причем обращать внимание нужно как на возможную их нехватку, так и избыток. Дело в том, что гиперфункция половых желез может говорить о различных заболеваниях. В частности, это может быть признаком начала опухолевых процессов.
Половые гормоны в подростковом возрасте отвечают за формирование вторичных половых признаков:
- Фигура по женскому (большие бедра, тонкая талия) и мужскому (широкие плечи, узкие бедра) типу.
- Оволосение на половых органах. У мальчиков появляются волосы на лице и теле.
- Рост молочных желез у девочек, рост полового члена у мальчиков.
- Изменения характера.
- Начало менструаций у девочек.
- Огрубение голоса у мальчиков.
Нехватка в выработке половых гормонов может быть заподозрена, если подобные признаки не наблюдаются у подростка 15 лет, переизбыток — если половое созревание начинается в 8-9 лет.
В любом организме вырабатываются как женские, так и мужские гормоны. Для нормального формирования ребенка необходимо, чтобы «своих» было больше. Однако в некоторых случаях наблюдаются гормональные сбои, при которых у девочек повышен тестостерон, а у мальчиков — уровень эстрогенов. Поскольку эти половые гормоны отвечают за развитие организма по мужскому и женскому типу, то и нарушения будут проявляться соответствующе:
- Вирилизация у девочек — огрубение голоса, волосы на лице, мужской тип телосложения. Нередко подобные нарушения вызваны дисфункцией яичников, возможным развитием опухоли на них.
- Феминизация мальчиков — тонкий голос, недостаточное развитие половых органов, женоподобная фигура. В том случае если подобные нарушения проявляются на фоне увеличения веса, необходимо проверить и гормоны щитовидной железы.
Гормон роста (соматотропин) — ключевая составляющая нормального роста ребенка. Этот гормон отвечает за удлинение костей, поэтому под его действием подростки активно «вытягиваются». Характерно, что у девочек процесс происходит раньше — первые скачки могут наблюдаться уже в 10 лет, а у мальчиков — начиная с 12. При этом мужской организм растет до 17-19 лет, поэтому в результате парни оказываются выше и мощнее. В подростковом возрасте гормон роста, при нормальной его выработке, может удлинять тело на 8-10 см за год.
Безусловно, рост — индивидуальная особенность, которая завит не только от гормонов, но и от наследственности. Однако в том случае если задержка развития явно заметна, необходимо обязательно сдать анализ на соматотропин. Дело в том, что гормон роста активизирует хрящевые зоны трубчатых костей (зоны роста), за счет которых и происходит удлинение. Однако со временем они закрываются. В норме это происходит к 25 годам, но при некоторых индивидуальных особенностях они могут исчезнуть уже к 17-18, реже — к 15 годам. В том случае если зоны закрыты, гормон роста уже не поможет стать выше. Более того, если время упущено, а соматотропин поступает в кровь в повышенном количестве, например, при поздно начатой терапии, это может провоцировать заболевание акромегалию. Кости в таком случае действительно будут расти, но не в длину, а вширь. А это может привести к последствиям различной тяжести, в том числе к инвалидности.
В раннем возрасте может проявиться сахарный диабет 1-го типа — заболевание, вызванное абсолютной недостаточностью гормона инсулина. По своей тяжести это одна из серьезных детских болезней, которая при несвоевременном лечении может привести к инфаркту, инсульту, смерти в результате комы. Заподозрить наличие диабета можно по таким симптомам:
- Постоянная жажда.
- Частое мочеиспускание. Ребенок может начать вставать в туалет по ночам.
- Потеря или набор веса.
- Периодическая раздражительность, головокружения.
- Рвота и боли в животе.
О гормональных нарушениях может говорить задержка психического развития (ЗПР). В том случае, если ребенок плохо усваивает новую информацию, страдает забывчивостью, не может долго концентрироваться на чтении, письме, уроках, это может быть симптомом гипотиреоза. И если не убрать причину, ЗПР может прогрессировать.
источник