Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Врожденный гипотиреоз — это хроническое заболевание, вызывающее дисфункцию щитовидки у младенцев и, как следствие, недостаточный синтез ею тиреоидных гормонов или, вообще, их отсутствие. Учитывая, какую важную роль играют эти вещества во многих процессах организма, можно понять всю серьезность этой патологии. Статистика ВОЗ указывает следующие цифры относительно частоты появления этого заболевания — 3-4 случая на 10 тыс. новорожденных. И, как это не прискорбно, в последнее время эти показатели растут.
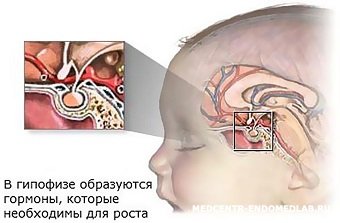
Как указывалось выше, вещества, вырабатываемые щитовидной железой, играют огромную роль в работе организма.
А если говорить о только что родившемся человеке, гормоны щитовидки принимают участие в таких важных процессах, как формирование ЦНС и скелетно-мышечного комплекса, развитие умственных способностей малыша, а также в регуляции температурного режима организма и участие практически во всех процессах обмена.
Врожденный гипотиреоз у детей может быть вызван целым рядом причин.
Основные из них приведены ниже:
- Дисфункция гипоталамо-гипофизарного комплекса. Основной функцией гипоталамуса является контроль над работой всех остальных органов эндокринной системы. Нарушение его функций влечет за собой сбои в функционировании гормоносинтезирующих объектов, в том числе и щитовидной железы. Дисфункция же гипофиза приводит к замедлению процессов обмена в организме малыша, что, в свою очередь, приводит к торможению его развития. Такой тип гипотиреоза носит название вторичного, так как заболевание щитовидки является следствием других патологических процессов.
- Нарушение гормоносинтезирующей функции щитовидной железы. Может возникнуть при нехватке йода в организме или при низкой его усвояемости тканями щитовидки.
- Высокая резистентность тканей организма к гормонам щитовидной железы. Такое состояние невосприимчивости к тиреоидным гормонам может появиться вследствие приема женщиной препаратов, угнетающих функции щитовидки в период вынашивания ребенка.
- Наследственность. Генетическая предрасположенность к состояниям, вызывающим дисфункцию щитовидной железы, могут еще в пренатальный период привести к ее неправильному формированию, что станет причиной появления гипотиреоза.
Врожденный гипотиреоз у новорожденных обуславливается снижением выработки тиреоидных гормонов. Тиреоидные, это обобщенное название йодсодержащих гормонов, синтезируемых щитовидной железой. К ним относятся тетрайодтиронин (Т4), более известный как тироксин, и трийодтиронин (Т3). При их недостатке у малыша наблюдается отставание как в физическом, так и умственном развитии. По большей части, такие негативные изменения в состоянии младенца становятся видны через несколько месяцев после рождения. Хотя иногда они могут наблюдаться и по истечении всего нескольких недель. Это можно увидеть на фото, где изображены заболевшие дети.
Наиболее ярко выраженные симптомы врожденного гипотиреоза у новорожденных включают в себя:
- крупный вес (свыше 3,5 кг);
- синеватый оттенок кожи пространства над верхней губой;
- появление отеков на лице, кистях, стопах и верхней части спины;
- постоянно приоткрытый рот;
- низкий и хриплый голос при плаче;
- желтоватый оттенок кожи, не проходящий в течение 10 и более дней.
Если гипотиреоз проявляется после первого триместра жизни, его симптоматика будет включать такие состояния:
- сухие и шелушащиеся кожные покровы;
- хрупкость волос;
- проблемы со стулом;
- отсутствие аппетита;
- сниженная температура в течение длительного времени;
- позднее затвердевание темечка.
Одним из признаков врожденного гипотиреоза у малышей старше 4 месяцев является достаточно позднее прорезывание зубов, что обуславливается общим отставанием в физическом развитии.
Как в случае с любой болезнью, своевременная диагностика и лечение, которое заключается в компенсации недостатка тиреоидных гормонов, существенно увеличивают шансы на дальнейшее полноценное развитие малыша. В противном случае развитие гипотиреоидного состояния щитовидки может стать причиной развития кретинизма.
Основными признаками этой крайней стадии врожденного гипотиреоза являются:
- низкий рост;
- серьезное отставание в умственном развитии;
- одутловатая форма лица;
- искривление костных тканей головы и конечностей;
- подверженность различным хроническим патологиям, как следствие сниженного иммунитета.
Диагностические процедуры на предмет наличия ВГ у новорожденного ребенка являются обязательными в любом роддоме.
В их число входят:
- Неонатальный скрининг. Может еще называться «скринингом новорожденных» и заключается в исследовании содержания тиреотропного гормона (ТТГ) в крови у грудничка. Кровь берется из пятки младенца на 4 сутки с рождения.
- Шкала Апгар. Данная диагностическая процедура заключается в оценке состояния здоровья малыша по нескольким критериям, каждой из которой присваивается определенный балл. При превышении общего количества баллов отметки «5» можно говорить о возможном развитии врожденного гипотиреоза. В ряд таких критериев входят: сердечный ритм, интенсивность дыхания, состояние мышечной ткани (тонус), состояние рефлексов и состояние кожных покровов.
Как уже указывалось выше, чем раньше заболевание было выявлено, тем больше шансов на успешное лечение. Желательно, чтобы это произошло еще в первый месяц после рождения.
Дозировка препарата рассчитывается, учитывая индивидуальные параметры грудничка: его вес, рост, возраст, гормональный фон и так далее. Такой тип лечения имеет своей целью приведение состояния тиреоидных гормонов в норму, что, в свою очередь, является залогом нормализации процессов обмена в организме.
Самым распространенным препаратом, имеющим к тому же наибольшую эффективность, является «L-тироксин». В его основе лежит синтетический аналог тиреоидного гормона тироксина (Т4), Левотироксин натрия, наиболее приближенный к «оригиналу». Он прекрасно усваивается организмом и при надобности преобразуется в трийодтиронин (Т3), который и участвует в обменных процессах. Правильно подобранное лечение приводит к восстановлению гормонального баланса и позволит держать концентрацию гормонов на оптимальном уровне впоследствии.
Все профилактические мероприятия относятся к будущим родителям еще не родившегося малыша. Первое касается будущей мамы во время вынашивания ребенка. Оно заключается в приеме препаратов на основе йода, так как именно дефицит этого микроэлемента в организме матери становится наиболее частой причиной появления гипотиреоза у новорожденного. Второе относится к обоим родителям. В его рамках нужно проконсультироваться у специалиста генетика. Это особенно актуально, если в их семьях есть люди, страдающие заболеваниями щитовидки.
Но даже если она имеет место, не стоит отчаиваться и ставить крест на нормальной жизни малыша. Своевременная диагностика и лечение смогут дать ему возможность полноценно развиваться, ни в чем, практически, не уступая сверстникам. Поэтому при первых же признаках этой патологии нужно немедленно проконсультироваться со специалистом-эндокринологом.
При любом гормональном нарушении у человека могут возникнуть достаточно серьезные негативные последствия, поэтому врачи настоятельно рекомендуют постоянно контролировать уровень гормонов. Если имеются подозрения на сбой в функциональности организма, связанный с нарушением гормонального баланса, необходимо сдать анализы гормонов, в том числе и анализ на тестостерон. У женщин этот гормон содержится в меньших количествах, чем у мужчин, поскольку это мужской гормон.
Данный гормон регулирует многие процессы – сексуальное влечение, формирование и прирост мышечной массы, функциональность сальных желез, психологическое состояние и прочее. У мужчин тестостерон обеспечивает половое созревание, а женщинам он нужен для гармоничного развития молочных желез.
В каких случаях женщине назначают анализ этого гормона? Когда сдавать тестостерон? Как правильно подготовиться к анализу? Какова норма этого гормона? Все эти вопросы будут рассмотрены ниже.
В организме женщин и девушек уровень тестостерона может изменяться, однако, это не всегда связано с патологическими процессами. К примеру, гормон повышается в последнем триместре беременности, потому что в это время плоду его требуется больше, чем на начальных стадиях, кроме того, количество гормона может увеличиваться при повышенной сексуальной активности и в период овуляции.
Врачи назначают анализ на свободный тестостерон в следующих случаях при:
- беременности,
- снижении либидо,
- ожирении,
- отсутствии сбалансированного питания (вегетарианство),
- плохом общем самочувствии,
- повышенном оволосении на груди и лице,
- хрупких волосах и ногтях,
- бесплодии и сбоях в ежемесячном цикле,
- гормональных гнойничковых высыпаниях,
- общем дисбалансе гормонов.
Это перечень самых распространенных причин, по которым врач может назначить анализ крови на гормон тестостерон у женщин. Назначая анализ на гормон тестостерон врач должен отталкиваться не только от симптоматики, с которой столкнулась женщина, но и от других факторов, например от внешности женщины. Нарушения баланса тестостерона в большинстве случаев влекут за собой характерные изменения во внешнем облике представительниц прекрасного пола. В некоторых случаях угревая сыпь и гирсутизм наблюдается у женщин при незначительных колебаниях гормона, а иногда ярко выраженный дисбаланс вызывает лишь легкие изменения и практически не сопровождается внешними признаками.
Общий или свободный тестостерон в большинстве случаев меняет свою концентрацию при наличии гормон продуцирующего новообразования в надпочечниках, яичниках или в гипоталамо-гипофизарной системе. Кроме того, колебания тестостерона могут быть связаны с другими причинами:
- генетическая предрасположенность;
- прием противозачаточных таблеток или других гормональных препаратов;
- несбалансированное питание (вегетарианство);
- лишний вес.
Повышенный уровень гормона может быт связан со следующим:
- слишком много жирной и сладкой пищи в рационе;
- прием стероидов и барбитуратов;
- новообразования;
- слишком активная работа надпочечников.
Низкий уровень тестостерона у женщин может наблюдаться в период климакса, кроме того, этот процесс может усугубляться приемом алкогольной продукции в это время. Также дефицит гормона может быть связан с курением, резкой сменой климата, малоактивным образом жизни,резкой потерей или набором веса.
При пониженном уровне гормона наблюдаются следующие симптомы:
- образуются жировые отложения в области шеи, на руках и внизу живота;
- иссушение и истончение кожи;
- ломкость волос;
- снижение или полное отсутствие либидо;
- изменение тембра голоса;
- вялость;
- депрессивное стостояние;
- усиленное потоотделение;
- бесплодие;
- нарушение сна;
- тахикардия;
- уменьшении мышечной массы;
- ухудшение памяти, уровня мышления.
Кроме того, такое явление сопровождается снижением количества влагалищной смазки, в результате чего половой акт причиняет дискомфорт.
Низкий уровень тестостерона может дать толчок для развития следующих заболеваний:
- эндометриоз;
- новообразования в грудной железе;
- патологии сердца и сосудов;
- остеопороз;
- сахарный диабет.
Повышенный тестостерон сопровождается следующими симптомами:
- повышенное оволосение;
- сухость кожи;
- выпадение волос на голове;
- мужеподобное телосложение;
- изменение голосового тембра;
- нарушение менструального цикла;
- бесплодие;
- грубость и раздражительность.
Повышенная концентрация гормона может привести к развитию опухолевых процессов в яичниках или к синдрому Кушинга.
В медицине исследуется два показателя этого гормона – тестостерон общий и тестостерон свободный. В норме у женщин уровень свободного должен быть в пределах от 0,25 единиц до 1,20 единиц. Это уровень гормона, который находится в свободном состоянии и не привязан к белковым молекулам.
Что касается общего тестостерона, то этот термин обозначает сколько всего данного гормона присутствует в организме. Его уровень определяют в лабораторных условиях при помощи специальных тестов. Более подробно о нормативах тестостерона и о том, как этот гормон может изменяться с возрастом женщины, должен рассказать лечащий врач.
Любые гормональные анализы требуют определенной подготовки. Тестостерон не исключение. Кровь на тестостерон берут из вены, с утра натощак. Кроме того, пару дней до исследования пациентке необходимо воздержаться от сильных физических нагрузок, приема медикаментозных препаратов, не курить и не употреблять спиртные напитки. За день до того, как сдавать анализы не желательно проходить рентгеновское обследование, УЗИ или посещать солярий.
Непосредственно перед анализом можно только пить воду, причем кофе или чай под запретом. Результаты анализов крови на гормоны на руки можно получить через несколько дней.
На какой день цикла сдавать кровь? Это зависит от того с какой целью проводится анализ. Если это общая проверка гормонального фона, которая не связана с заболеваниями, то сдавать анализ на тестостерон можно вне зависимости от критических дней, однако, необходимо запомнить на какой день цикла сдавался анализ.
Если же врач назначил сдавать кровь при внутренних нарушениях, то существует специальная таблица сдачи анализа:
- Если длительность цикла составляет 28 календарных дней, то кровь сдают на 2-5 день от начала менструального кровотечения.
- Если цикл короткий -21 день, то забор кров назначается на 3 день цикла.
- Если длина менструального цикла больше средней, кровь рекомендуется сдавать на 7 день.
Какой тестостерон сдавать – общий или свободный определяет врач, он обязательно это отметит на бланке для лаборатории.
Как сдавать анализ? Процедура совершенно стандартная:
- пациент усаживается в кресло с подлокотниками;
- специалист накладывает на руку жгут выше локтя;
- обеззараживает зону будущего прокола;
- при помощи одноразового шприца набирает кровь из локтевой вены;
- жгут удаляется, а место прокола обрабатывается антисептическим средством и заклеивается пластырем.
При пониженном тестостероне врач первоначально порекомендует избавиться от лишнего веса, и ввести в рацион питания продукты, богатые цинком. Кроме того, в этом случае необходимы продукты, которые в своем составе содержат хороший холестерин – желтки яиц, растительное масло и так далее.
В обязательном порядке стоит пересмотреть режим сна. При пониженном тестостероне очень важно хорошо высыпаться и отдыхать, кроме того, для синтеза этого гормона необходимо витамин Д. Поэтому рекомендуется чаще гулять под рассеянными солнечными лучами. От курения и алкогольной продукции следует отказаться.
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Высокий уровень тестостерона как правило проводится при помощи медикаментозных средств:
- Дексаметазон;
- Дигостин;
- Ципротерон;
- Диэтилстильбэстрол.
Кроме того, для того, чтобы снизить уровень тестостерона может назначаться Верошпирон, Глюкофаж или Сиофор.
Самолечение абсолютно противопоказано! Гормональная система крайне чувствительна к вмешательству, и без участия и контроля врача можно спровоцировать нежелательные эффекты. Понизить тестостерон могут и определенные продукты питания:
Каждая женщина должна периодически сдавать кровь на гормоны, потому что гормональный дисбаланс может вызывать различные патологии и существенно отражаться на качестве жизни.
Норма ТТГ у детей зависит от возраста ребенка, при этом на нее практически не влияет половая принадлежность. У новорожденных этот показатель имеет высокие значения, затем уровень гормона снижается, а к подростковому возрасту снова возрастает. В организме человека гормон тиреотропин отвечает за рост и умственное развитие. Отклонения от нормативных значений могут свидетельствовать о развитии каких-либо эндокринных заболеваний.
Самые высокие показатели тиреотропного гормона диагностируются у новорожденных малышей. В возрасте около 5 лет тиреотропный гормон у детей снижается, а с началом развития репродуктивной системы вновь возрастает. В возрасте 14-15 лет норма тиреотропина будет отличаться для девочки-подростка и юноши. Связано это с перераспределением функций гормона тиреотропина в организмах молодых людей.
Существуют нормы содержания тиреотропина в крови детей. Концентрация гормона у детей до 15 лет находится в прямой зависимости от их возраста.
| Возраст | Норма ТТГ, мЕд/мл |
| Новорожденный | 1,1-20,0 |
| От 1 месяца до 3 | 0,6-10,0 |
| От 3 месяцев до полугода | 0,4-8,0 |
| 1-2 года | 0,4-7,0 |
| 4 года — 6 лет | 0,4-6,5 |
| 10-12 лет | 0,4-5,5 |
У юношей старше 14 лет нормальное значение ТТГ не должно превышать 4,0 мкМЕ/мл. У молодых девушек показатели тиреотропина слега завышены.
Эндокринологи отмечают рост заболеваний органов эндокринной системы не только среди взрослого населения, но и среди детей. Заподозрить гормональный сбой у ребенка можно, получив анализы на определение тиреотропина, показатели которого увеличены либо ниже необходимых значений.
Как низкий уровень ТТГ, так и его завышенные значения свидетельствуют о патологиях в организме ребенка. Отклонение тиреотропина от нормативных значений может служить симптомом дисфункции щитовидки и других органов ребенка. Такая ситуация служит поводом обращения к специалисту за уточнением причин несоответствия и назначением необходимого лечения.
У здоровых детей уровень ТТГ имеет стабильные значения и не меняется в течение длительного периода. Единственный возраст, когда концентрация тиреотропина может варьироваться даже в пределах 1 суток, — это новорожденный период. Поэтому неонатологи берут кровь на гормоны сразу после рождения малютки, а затем через 4-5 дней, чтобы оценить динамику концентраций.
Повлиять на уровень ТТГ в крови ребенка в течение дня может сильный эмоциональный стресс или психологическая травма. В таких случаях концентрация гормона может иметь кардинально разные значения.
Показатель ТТГ ниже рекомендуемых значений у детей может указывать на:
- возникновение зоба;
- патологию гипофиза или гипоталамуса;
- тиреотоксикоз, когда концентрации тиреоидных гормонов Т3 и Т4 завышены.
Отклонение уровня ТТГ от нормы у ребенка может произойти в результате сильного эмоционального стресса, несбалансированного питания, истощения организма.
При высоком уровне ТТГ происходит недостаточная выработка активных тиреоидных веществ, что провоцирует гипотиреозный синдром. В организме ребенка могут развиваться патологии почек, печени и желчного пузыря. Рост гормона возможен и при отравлении тяжелыми металлами. Иногда повышенное содержание тиреотропина в крови ребенка вызвано приемом некоторых лекарственных и йодсодержащих препаратов.
Причинами и факторами риска развития гипотиреоза у новорожденных, при котором концентрация тиреотропина повышена, врачи отмечают:
- недостаток йода в организме будущей матери во время беременности;
- инфекционные заболевания у женщины;
- прием некоторых медикаментов.
Патологию синтеза тиреотропина могут вызвать и родовые травмы, аномалии развития головного мозга и пр. Врачи отмечают, что у детей с аутизмом синтез гормонов нарушен. Врожденное нарушение выработки тиреотропного вещества у ребенка проявляется до 7 лет.
Часто дети с патологией щитовидной железы рождаются с расщелиной неба (волчья пасть) или верхней губы (заячья губа). При этом замечено, что высокие показатели ТТГ у девочек встречаются чаще, чем у мальчиков.
Первыми симптомами гормональной дисфункции служат быстрая утомляемость ребенка, плохое самочувствие, плаксивость и эмоциональная нестабильность.
Повышенный уровень ТТГ проявляется в виде:
- плохой прибавке в росте;
- повышенной сухости кожи;
- анемии;
- проблем с ЖКТ, в том числе частых запоров;
- сбоя менструального цикла (у подростков-девочек);
- слабого сосательного рефлекса (у новорожденных).
Симптомами повышенного тиреотропина у девочек младше 8 лет служат ранние признаки полового созревания. У мальчиков такое состояние отмечается до достижения 9-летнего возраста.
Симптомами гипертиреоза, при котором ТТГ имеет низкий уровень, являются:
- ухудшение памяти;
- повышенный аппетит;
- аритмия или тахикардия;
- тремор конечностей;
- частые поносы;
- нарушение походки и координации движения;
- повышенное потоотделение.
Часто признаки дисбаланса тиреотропина в организме детей не проявляют себя долгое время. У детей до 10-11 лет симптоматика патологии щитовидной железы практически незаметна. Обнаружить проблему может только внимательный взрослый.
Восстановление уровня гормона зависит от вида болезни, служащей причиной возникшего дисбаланса.
Чтобы повысить концентрацию тиреотропина в крови ребенка, врачи назначают гормонозаместительную терапию. Такие синтетические гормоны принимаются на протяжении всей жизни.
Повышенный показатель тиреотропного вещества нормализуется антитиреоидными препаратами. В терапии гипертиреоза часто используют радиоактивный йод, разрушающий ткани щитовидки.
Помимо медикаментозного лечения, ребенку с патологией синтеза тиреотропина необходимо соблюдать диету и режим дня.
источник
Собственные гормоны начинают появляться в крови плода уже к 10-ой неделе внутриутробного развития, а к моменту рождения их уровень даже выше, чем у взрослого человека. В период родов происходит их резкое уменьшение, но все недостающие гормоны младенец получает с материнским молоком. Отсутствие поступления пролактина в первые дни в дальнейшем отражается на половом развитии, содержании дофамина в мозге, способности к зачатию.
В первые годы жизни продукция гормонов обеспечивает нормальный рост тела и набор веса, развитие головного мозга, укрепление мышечной и костной ткани. В период полового созревания гормональный фон определяет скорость появления вторичных половых признаков, уровень возбудимости нервной системы, способность к обучению, мышлению.
Гормоны у детей выполняют такие функции:
- тироксин и трийодтиронин щитовидной железы отвечают за образование энергии, синтез белков, рост тела, созревание нервной системы, интеллект, синтез витамина А, обмен кальция;
- кальцитонин щитовидной железы снижает уровень кальция при его избытке;
- паратгормон паращитовидных желёз регулирует кальциевый обмен и плотность костной ткани;
- инсулин поджелудочной железы обеспечивает проникновение углеводов внутрь клеток для питания тканей, отложение жира, образование белков, участвует в росте и приобретении тканями функциональных свойств;
- гормоны надпочечников (кортизол, альдостерон) регулируют артериальное давление, водно-солевой обмен, отвечают за реакцию на стрессовые воздействия;
- гипоталамо-гипофизарные гормоны контролируют работу всех желёз внутренней секреции, особенно важен гормон роста для нормального физического развития;
- тестостерон, эстрогены и прогестерон половых желез формируют строение тела и вторичные признаки в соответствии с половой принадлежностью.
Часто ранние симптомы гормональных сбоев бывают стёртыми, а болезнь обнаруживают у подростков в период бурного роста организма и повышенной потребности в гормонах.
При низкой функции щитовидной железы (гипотиреозе) вес ребенка выше нормы, длительно сохраняется желтуха, нарушено пищеварение, медленно прибавляется вес. Младенец обычно заторможенный, редко плачет, у него обнаруживают большой язык, холодные и отёчные конечности, увеличенный родничок. Дети отстают в физическом и умственном развитии.
При гипертиреозе отмечается повышенная раздражительность, плаксивость, увеличенная двигательная активность, температура тела около 37,1-37,3 °C, ускоренный пульс, склонность к повышению артериального давления, приступы голода, понос, потеря веса.
При недостаточности коры надпочечников (адренолейкодистрофии):
- снижается масса тела;
- падает давление крови, могут быть обморочные состояния, головокружение;
- из-за низкого сахара возникают приступы дрожания рук, потливости, голода, судороги;
- мышцы теряют тонус;
- кожа становится бронзового цвета;
- имеется повышенная склонность к аллергическим реакциям в виде высыпаний на коже или спазма бронхов (кашель, приступ удушья);
- ускоряется рост миндалин, аденоидов;
- нарушается работа головного мозга.
При гиперфункции коры у детей обнаруживают ожирение, высокое давление, задержку роста, нарушение полового развития, растяжки на коже. У девочек возможно при рождении обнаружить мужские половые признаки (увеличенный клитор, недоразвитие матки и влагалища).
Сахарный диабет у детей возникает из-за аутоиммунного разрушения клеток, продуцирующих инсулин. Проявляется повышенной жаждой, исхуданием, обильным выделением мочи, приступами голода. Второй тип болезни обычно обнаруживают у подростков или детей младшего школьного возраста совместно с ожирением.
При недостаточной функции яичек мальчики рождаются с женоподобными половыми органонами. Если это нарушение возникает в подростковом периоде, то тормозится появление вторичных признаков:
- отсутствуют волосы на лице, в паховой области;
- не увеличивается половой член и мошонка;
- голос остается высоким.
При избыточной секреции тестостерона эти симптомы обнаруживают у ребенка до 8-11-ти лет. У девочек недостаток половых гормонов проявляется ближе к 12-ти годам. При повышенном образовании эстрогенов и прогестерона появление таких признаков происходит ранее 10-ти лет.
При нарушении выработки гормонов в гипофизе наиболее частой патологией является несахарный диабет, который связан с дефицитом вазопрессина. Этот гормон отвечает за обратное всасывание жидкости в канальцах почек. При нарушении у ребенка появляется сильная жажда, обильное выделение мочи, происходит сильное обезвоживание организма. При дефиците соматотропина развивается гипофизарный нанизм (карликовость), а при избытке – гигантизм.
Из-за высокой опасности для дальнейшего развития младенца на 4-ый день после рождения у него берут кровь для выявления ряда болезней. Гормональными патологиями из них является врожденный гипотиреоз (недостаточная функция щитовидной железы) и адреногенитальный синдром (гиперплазия коры надпочечников), при котором нарушается функция половой системы и водно-солевой обмен.
Все остальные исследования крови назначают либо при высокой наследственной предрасположенности (у родителей есть эндокринные болезни), либо при появлении типичной симптоматики. К наиболее распространённым обследованиям в детском возрасте относится:
- инсулин и С-пептид для исключения сахарного диабета 1 типа;
- кортизол крови и кетостероиды мочи для определения функции надпочечников;
- лютеинизирующий, фолликулостимулирующий гормоны, тестостерон, эстрогены при признаках половой дисфункции;
- тиреотропный гормон и тироксин свободный для выявления болезней щитовидной железы;
- анализ соматотропина назначают детям с отклонениями роста тела от возрастной нормы.
Подготовка к анализу:
- в большинстве случаев анализ проводится утром до 10-ти часов;
- в день обследования можно пить только чистую воду, ужин накануне должен быть лёгким;
- у младенцев сдают кровь непосредственно перед очередным кормлением;
- детям особенно младшего возраста важно обеспечить спокойное состояние, рекомендуется отвлечь ребенка просмотром мультфильма или игрушкой;
- за неделю с врачом нужно обсудить возможность применения медикаментов, которые могут влиять на показатели обследования.
Данные о содержании гормонов в крови анализирует исключительно специалист – эндокринолог. Результаты в лабораториях могут отличаться. Для примера, нормой для ребенка 3-6-ти лет будут значения концентрации гормонов, указанные в таблице.
| Наименование показателя | Норма девочки | Норма мальчики |
| Гормон роста мМЕ/л | 0,3-5,7 | 0,2-6,5 |
| Фолликулостимулирующий мМЕ/л | 0,6-6,1 | до 1,45 |
| Лютеинизирующий мМЕ/л | до 0,27 | до 0,92 |
| Пролактин мМЕ/л | 74-405 | 109-555 |
| Тиреотропин мМЕ/л | 0,4-5 | 0,4-5 |
| Тироксин нмоль/л | 68-139 | 68-139 |
| Кортизол нмоль/л | 28-726 | 28-726 |
| Эстрадиол пмоль/л | до 98 | до 83 |
| Прогестерон нмоль/л | до 4,1 | до 4,1 |
| Тестостерон нмоль/л | 0-1,22 | 0-1,51 |
| Инсулин мкЕд/мл | до 29,1 | до 29,1 |
Высокое содержание гормонов в крови бывает при таких заболеваниях:
- гигантизм,
- аденома гипофиза,
- опухоль эндокринных органов,
- диффузный токсический зоб,
- гиперплазия коркового слоя надпочечника,
- инсулинома поджелудочной железы,
- заболевания гипоталамуса,
- врождённые хромосомные нарушения.
Уменьшение гормональной активности чаще всего происходит при аутоиммунных или инфекционных воспалительных процессах: тиреоидите, панкреатите, туберкулёзе, сифилисе. К недостаточности гипофизарно-гипоталамической области может привести кровоизлияние в головной мозг из-за разрыва врождённой аневризмы, сосудистой мальформации.
Врожденная аневризма головного мозга
Ряд доброкачественных и злокачественных новообразований приводит к разрушению функционирующей ткани, вследствие этого продукция гормонов снижается. Гормональная недостаточность нередко является результатом длительного применения препаратов для лечения эндокринных патологий или болезней внутренних органов.
Читайте подробнее в нашей статье о гормонах у детей.
Собственные гормоны начинают появляться в крови плода уже к 10-ой неделе внутриутробного развития, а к моменту рождения их уровень даже выше, чем у взрослого человека. В период родов происходит их резкое уменьшение, но все недостающие гормоны младенец получает с материнским молоком. Это является ещё одним преимуществом грудного вскармливания.
Отсутствие поступления пролактина в первые дни жизни в дальнейшем отражается на половом развитии, содержании дофамина в головном мозге, способности к зачатию.
В первые годы жизни продукция гормонов обеспечивает нормальный рост тела и набор веса, развитие головного мозга, укрепление мышечной и костной ткани. В период полового созревания гормональный фон определяет скорость появления вторичных половых признаков, уровень возбудимости нервной системы, способность к обучению, мышлению.
Гормоны у детей выполняют такие функции:
- тироксин и трийодтиронин щитовидной железы отвечают за образование энергии, синтез белков, рост тела, созревание нервной системы, интеллект, синтез витамина А, обмен кальция;
- кальцитонин щитовидной железы максимально активен в первый год жизни, снижает уровень кальция при его избытке;
- паратгормон паращитовидных желёз регулирует кальциевый обмен (повышает содержание) и плотность костной ткани;
- инсулин поджелудочной железы обеспечивает проникновение углеводов внутрь клеток для питания тканей, отложение жира, образование белков, участвует в росте и приобретении тканями функциональных свойств;
- гормоны надпочечников (кортизол, альдостерон) регулируют артериальное давление, водно-солевой обмен, отвечают за реакцию на стрессовые воздействия;
- гипоталамо-гипофизарные гормоны контролируют работу всех желёз внутренней секреции, особенно важен гормон роста для нормального физического развития;
- тестостерон, эстрогены и прогестерон половых желёз формируют строение тела и вторичные признаки в соответствии с половой принадлежностью.
А здесь подробнее о недостаточности гипофиза.
При врождённой патологии симптоматика может проявиться в первые дни жизни. Часто ранние симптомы бывают стёртыми, а болезнь обнаруживают у подростков в период бурного роста организма и повышенной потребности в образовании гормонов.
При низкой функции (гипотиреозе) вес рёбенка выше нормы, длительно сохраняется желтуха, нарушено пищеварение, медленно прибавляется вес. Младенец обычно заторможенный, редко плачет, у него обнаруживают большой язык, холодные и отёчные конечности, увеличенный родничок. Дети отстают в физическом и умственном развитии.
Гипотиреоз способствует развитию кретинизма у ребенка
При гипертиреозе отмечается повышенная раздражительность, плаксивость, увеличенная двигательная активность, температура тела около 37,1-37,3 °C, ускоренный пульс, склонность к повышению артериального давления, приступы голода, понос, потерю веса.
При недостаточности коры (адренолейкодистрофии):
- снижается масса тела;
- падает давление крови, могут быть обморочные состояния, головокружение;
- из-за низкого сахара крови возникают приступы дрожания рук, потливости, сильного голода, судороги;
- мышцы теряют тонус;
- кожа становится бронзового цвета;
- имеется повышенная склонность к аллергическим реакциям в виде высыпаний на коже или спазма бронхов (кашель, приступ удушья);
- ускоряется рост миндалин, аденоидов;
- нарушается работа головного мозга.
При гиперфункции коры у детей обнаруживают ожирение на лице и туловище, высокое давление, задержку роста, нарушение полового развития, растяжки на коже. У девочек возможно при рождении обнаружить мужские половые признаки (увеличенный клитор, недоразвитие матки и влагалища).
Сахарный диабет у детей возникает из-за аутоиммунного разрушения клеток, продуцирующих инсулин. Проявляется повышенной жаждой, исхуданием, обильным выделением мочи, приступами голода. Второй тип болезни обычно обнаруживают у подростков или детей младшего школьного возраста совместно с ожирением. Для его развития имеет значение наследственный фактор и злоупотребление сладостями, жирной, высококалорийной пищей, недостаток физической активности.
При недостаточной функции яичек мальчики рождаются с женоподобными половыми органами. Если это нарушение возникает в подростковом периоде, то тормозится появление вторичных признаков:
- отсутствуют волосы на лице, в паховой области;
- не увеличивается половой член и мошонка;
- голос остаётся высоким.
При избыточной секреции тестостерона эти симптомы обнаруживают у ребенка до 8-11-ти лет. У девочек недостаток половых гормонов проявляется ближе к 12-ти годам, когда должны начинаться первые менструации, увеличиваться в размерах молочные железы, формироваться типичное строение тела. При повышенном образовании эстрогенов и прогестерона появление таких признаков происходит ранее-ти 10 лет.
Наиболее частой патологией является несахарный диабет, который связан с дефицитом вазопрессина. Этот гормон отвечает за обратное всасывание жидкости в канальцах почек. При нарушении этого процесса у ребёнка появляется сильная жажда, обильное выделение мочи, происходит сильное обезвоживание организма. Также от работы передней доли гипофиза зависит рост ребёнка.
При дефиците соматотропина развивается гипофизарный нанизм (карликовость), а при избытке – гигантизм.
Из-за высокой опасности для дальнейшего развития младенца на 4-ый день после рождения у него берут кровь для выявления ряда болезней. Гормональными патологиями из них является врожденный гипотиреоз (недостаточная функция щитовидной железы) и адреногенитальный синдром (гиперплазия коры надпочечников), при котором нарушается функция половой системы и водно-солевой обмен.
Все остальные исследования крови назначают либо при высокой наследственной предрасположенности (у родителей есть эндокринные болезни), либо при появлении типичной симптоматики. Врач-эндокринолог или педиатр может рекомендовать исследование любого гормонального профиля. К наиболее распространённым в детском возрасте относится:
- инсулин и С-пептид для исключения сахарного диабета 1 типа;
- кортизол крови и кетостероиды мочи для определения функции надпочечников (гипертензия, ожирение);
- лютеинизирующий, фолликулостимулирующий гормоны, тестостерон, эстрогены при признаках половой дисфункции;
- тиреотропный гормон и тироксин свободный для выявления болезней щитовидной железы;
- соматотропин для детей с отклонениями роста тела от возрастной нормы.
Забор крови на анализ
Для того, чтобы исследование крови было достоверным, необходимо соблюдать правила сдачи крови:
- в большинстве случаев анализ проводится утром до 10-ти часов;
- в день обследования можно пить только чистую воду, а ужин накануне должен быть лёгким;
- у младенцев сдают кровь непосредственно перед очередным кормлением;
- детям, особенно младшего возраста, важно обеспечить спокойное состояние, так как возбуждение, плач могут существенно нарушать результаты диагностики, поэтому рекомендуется отвлечь ребенка просмотром мультфильма или игрушкой;
- за неделю с врачом нужно обсудить возможность применения медикаментов, которые могут влиять на показатели обследования.
Перед сдачей анализа рекомендуется отвлечь ребенка просмотром мультфильма или игрушкой
Данные о содержании гормонов в крови анализирует исключительно специалист – эндокринолог. Любые полученные итоги не дают основания для постановки диагноза, так как в обязательном порядке учитывается клиническая картина. Нередко ребенку нужно пройти и инструментальную или другую дополнительную диагностику.
Каждый показатель гормонального обмена имеет возрастные критерии нормы. Их определяют по средним (референсным) значениям. При этом важно учесть, что разные лаборатории применяют для определения гормонов крови неодинаковые методы и реактивы, поэтому для контроля за течением болезни нужно сдавать кровь в одном и том же учреждении.
Для примера, нормой для ребенка 3-6-ти лет будут значения концентрации гормонов, указанные в таблице.
| Наименование показателя | Норма девочки | Норма мальчики |
| Гормон роста мМЕ/л | 0,3-5,7 | 0,2-6,5 |
| Фолликулостимулирующий мМЕ/л | 0,6-6,1 | до 1,45 |
| Лютеинизирующий мМЕ/л | до 0,27 | до 0,92 |
| Пролактин мМЕ/л | 74-405 | 109-555 |
| Тиреотропин мМЕ/л | 0,4-5 | 0,4-5 |
| Тироксин нмоль/л | 68-139 | 68-139 |
| Кортизол нмоль/л | 28-726 | 28-726 |
| Эстрадиол пмоль/л | до 98 | до 83 |
| Прогестерон нмоль/л | до 4,1 | до 4,1 |
| Тестостерон нмоль/л | 0-1,22 | 0-1,51 |
| Инсулин мкЕд/мл | до 29,1 мкЕд/мл | до 29,1 |
Высокое содержание гормонов в крови бывает при таких заболеваниях:
- гигантизм,
- аденома гипофиза,
- опухоль эндокринных органов,
- диффузный токсический зоб,
- гиперплазия коркового слоя надпочечника,
- инсулинома поджелудочной железы,
- заболевания гипоталамуса,
- врожденные хромосомные нарушения.
Уменьшение гормональной активности чаще всего происходит при аутоиммунных или инфекционных воспалительных процессах: тиреоидите, панкреатите, туберкулёзе, сифилисе. К недостаточности гипофизарно-гипоталамической области может привести кровоизлияние в головной мозг из-за разрыва врожденной аневризмы, сосудистой мальформации (аномалии строения).
Ряд доброкачественных и злокачественных новообразований приводит к разрушению функционирующей ткани, вследствие этого продукция гормонов снижается. Гормональная недостаточность нередко является результатом длительного применения препаратов для лечения эндокринных патологий или болезней внутренних органов.
А здесь подробнее о гормоне роста человека.
Гормоны у детей обеспечивают рост и развитие организма. Нарушение гормонального фона проявляются патологическим обменом жиров, углеводов, белков, повышением или снижением веса, гигантизмом, карликовостью, преждевременным половым созреванием или запоздалым появлением вторичных половых признаков.
Для исследования гормонального статуса проводится скрининг новорожденных, анализы крови при подозрении на наследственные болезни или при симптоматике эндокринных заболеваний.
Смотрите на видео о влиянии питания на гормональный фон детей:
Формируется щитовидная железа у детей во внутриутробном развитии. В норме она без изменений контуров, узлов. Размеры (увеличение, уменьшение), а также другие симптомы могут свидетельствовать о наличии заболеваний (гипофункции, гиперфункции) и необходимости начать лечение.
Важную роль еще во внутриутробном развитии играет гормон роста человека. Основные свойства соматотропина влияют на развитие костей, мышц, форму лица и конечностей. В разном возрасте и даже времени суток меняется норма показателя. При недостатке назначают рекомбинантный гормон.
Преимущественно недостаточность гипофиза возникает у пожилых, но бывает врожденная или приобретенная у детей, послеродовая. Также выделяют тотальную, парциальную, первичную и вторичную. Диагностика синдрома гипопитуитарима включает анализ на гормоны, МРТ, КТ, рентген и прочие. Лечение — восстановление функции гормонами.
Довольно распространенным становится гипотиреоз у детей. Разновидностей очень много — врожденный, субклинический, первичный и т.д. Признаки и симптомы не всегда удается сразу распознать. Диагностика начинается с гормон, особенно до года. Важнее проводить профилактику, чтобы не было проблем с психомоторным развитием.
Если выявлена акромегалия, причины и симптомы могут несколько отличаться при заболевании и синдроме, а также у детей, женщин и мужчин. Помогут в диагностике гормоны, УЗИ, КТ, МРТ. Лечение сугубо индивидуальное.
источник
Как правило, гормональное исследование включает определение концентрации:
1. Гормонов щитовидной железы:
- ТТГотвечает за липидный, белковый и углеводный обмен, работу органов половой и сердечно-сосудистой системы, ЖКТ, психическое состояние.
- Т3 свободная форма и Т3 общий обеспечивают нормальный обмен веществ, контролируют энергообмен, нервную деятельность, работу сердца, стимулируют обогащение тканей кислородом, снижают концентрацию вредного холестерина.
- Т4 свободная форма и Т4 общий стимулируют энергообмен, поддерживают тонус нервной системы, нормальную работу сердца.
- ТСГ улучшает процессы перераспределения энергии в организме, положительно влияет на работу органов сердечно-сосудистой и нервной систем.
- Антитела к тиреоглобулину помогают выявить некоторые осложнения после проведения хирургического лечения.
- Тиреоглобулин является онкомаркером, а также помогает оценивать состояние больного после удаления железы.
2. Гормонов гипофиза:
- СТГ отвечает за рост костной и мышечной ткани, а также других органов.
- АКТГ стимулирует продуцирование гормонов коры надпочечников.
- Пролактину девочек отвечает за рост молочных желез, а у мальчиков — за формирование семенных пузырьков.
- Лютеинизирующий гормон участвует в продуцировании прогестерона у девочек, тестостерона — у мальчиков.
3. Гормонов половой сферы:
- Тестостерон влияет на формирование вторичных половых органов и стимулирует рост костной и мышечной ткани.
- Эстрадиол обеспечивает нормальную выработку половых клеток у девушек.
- Прогестерон обеспечивает правильное развитие женских половых органов.
4. Гормонов надпочечников:
- Кортизол нормализует восприимчивость организма к воздействию аллергенов, систематизируя выработку соответствующих антител.
- Адреналин и норадреналин оказывают влияние на сосуды, стабилизируют артериальное давление, стимулируют моторику органов ЖКТ.
- Альдостерон поддерживает водно-солевой баланс в организме, работу почек.
Биоматериалом для проведения анализа на гормоны является кровь из вены. Забор крови проводится утром, строго натощак. Детям до 3-х лет можно сдавать кровь через 3 часа после еды. За 5 дней до сдачи крови желательно исключить из рациона ребенка жареные блюда.
Исключительно утром следует сдавать кровь для определения инсулина, С-пептида, гормонов щитовидной железы (свободный Т4, тиреотропный гормон), паращитовидной, надпочечников, гипоталамуса. При сдаче крови на гормоны стресса (кортизол, норадреналин, серотонин и дофамин) ребенок должен быть абсолютно спокойным, поскольку в стрессовых условиях содержание этих гормонов резко возрастает.
За 5 дней до предполагаемой сдачи крови следует прекратить прием антибиотиков тетрациклинового ряда, резерпина, любых транквилизаторов.
При проведении анализа крови на содержание гормонов определяется их базальный уровень. Нормы содержания гормонов — величина непостоянная, ее рассчитывают с учетом возраста и пола ребенка.
источник
Хотите, чтобы ваш ребенок развивался гармонично? Не забывайте показывать его эндокринологу — так утверждает наш эксперт, детский эндокринолог к. м. н. Татьяна Варламова.
У ребенка портится характер, он слишком бурно растет или, наоборот, страдает из-за того, что в классе самый маленький, слишком плотненький и все время жует, или, напротив, худенький и есть отказывается категорически? «Переходный возраст, — говорим мы, — время все скорректирует». И, обмениваясь опытом с другими родителями, убеждаемся, что наша-то малышка еще ничего, а вот сын у соседей.
Но все эти капризы поведения могут быть вызваны эндокринными нарушениями. И чем раньше вы обследуете ребенка, чтобы исключить определенные заболевания или начать лечение, тем лучше будет результат.
Современные дети стали ниже ростом, зато толще, потому что неправильно питаются, чаще болеют и нервновозбудимы, если не сказать больше — неуравновешены психически. К таким невеселым выводам пришли специалисты, занимающиеся вопросами здоровья детей на Всероссийском форуме «Здоровье нации», прошедшем в Москве этой весной. Результаты последних научных исследований позволили дать оценку реальному состоянию здоровья детей, которое сильно отличается от официальной статистики.
По данным Научного центра здоровья детей РАМН, всего 2% выпускников школ можно считать здоровыми. За последние несколько лет ребят с нормальным физическим развитием стало на 8,5% меньше. Растет поколение условно здоровых детей, или, как говорят медики, «здоровых больных». Появился термин «ретардация», то есть замедление физического развития и формирования функциональных систем у детей и подростков.
И количество эндокринных нарушений у детей за 15-20 лет значительно возросло. Это связано, во-первых, с эпидемией нашего века — ожирением. Во-вторых, с увеличившимся количеством случаев диабета (как инсулинозависимым — диабетом I типа, так и с диабетом II типа, который раньше называли диабетом пожилых), он значительно помолодел и сейчас все чаще стал развиваться и у детей.
Естественно, это связано и с экологией, и с урбанизацией, то есть с издержками городской жизни. И, конечно, с питанием. С одной стороны, дети стали есть больше, с другой, — далеко не всегда то, что им необходимо. Часто даже дома детей угощают фаст-фудом и сладкими напитками — не только газированными, но и переслащенными «морсиками» и «компотиками».
Кроме того, дети меньше двигаются, а это способствует развитию функциональных нарушений.
Но главный фактор риска — отягощенная наследственность. Правда, если есть случаи диабета в семье, это не означает, что ребенок обязательно заболеет, но он попадает в группу риска. А это означает, что ему необходимы особое наблюдение эндокринолога (2-3 раза в год) и коррекция питания. Сейчас встречается очень много случаев ожирения у детей — I и II степени! А нарушение жирового обмена ведет к нарушению углеводного обмена и развитию диабета.
Типичные ошибки родителей:
- Перекармливание ребенка. Если ребенок здоров, но худенький, и у него плохой аппетит, это может быть проявлением гастроэнтерологических заболеваний или повышенной возбудимости. Значит, есть смысл показать его неврологу и гастроэнтерологу, но только не заставлять есть насильно, устраивая из кормлений мучительные истерические спектакли.
- Неправильное питание: продукты, содержащие трансжиры (печенье, чипсы) и избыток сладкого. Рацион ребенка должен быть обязательно сбалансированным.
- Отказ регулярно проверять индекс массы тела ребенка.
- Кормление новорожденных в течение суток без перерыва на ночь. Типичная ошибка мам — давать младенцу грудь ночью каждый раз, когда он проснется. Так у него возникает потребность все время есть и пить. А ведь количество жировых клеток закладывается именно в этот период развития — в возрасте до двух лет!
Тревожные симптомы:
- Ребенок после перенесенных аденовирусных инфекций, гриппа или детских заболеваний долго не может оправиться.
- Часто испытывает жажду и пьет слишком много жидкости.
- У него частое и обильное мочеиспускание.
- Он подолгу пребывает в состоянии вялости, раздражительности.
- Начинает заметно худеть.
Это возможные признаки диабета. Поэтому надо сразу же проверить уровень глюкозы в крови.
Когда ребенок отстает в росте от сверстников, это воспринимается как трагедия и родителями, и им самим, особенно болезненно это переживают подростки.
Отчего же зависит рост человека? На него влияют два главных фактора — это гены, то есть наследственность, и опять же питание в раннем детстве. У рослых родителей и дети обычно более высокие, и наоборот. И, если родители выше среднего роста, а ребенок отстает, нужно проверять у него уровень соматотропный гормона (СТГ).
Темпы роста могут снижать и тяжелые (особенно хронические) заболевания. Ослабленный малыш временно переключает энергию, которая должна была расходоваться на рост, на процесс выздоровления.
Важную роль играют состояние здоровья матери во время беременности, а также индивидуальные особенности процессов обмена веществ в организме самого ребенка.
И очень большое влияние на рост имеют функции желез внутренней секреции — щитовидной железы и полового гормона тестостерона. Увеличение его выработки стимулирует рост костей до определенной границы, но в дальнейшем он начинает подавлять ростовые зоны, прекращая рост. Это можно наблюдать у юношей в период полового дозревания, когда ускорение роста сменяется в периоде возмужания (в 16-18 лет) его остановкой.
Норма и отклонения:
Очень важно проследить за темпами роста в течение первых двух лет жизни.
- За первый год дети вырастают в среднем на 25-30 см, за второй — до 12 см, а за третий — 6 см. Затем быстрый рост сменяется так называемым равномерным ростом, то есть прибавляется по 4-8 см в год.
- В начале пубертатного периода у детей, как правило, опять происходят скачки роста. Этот период быстрого роста вызван влиянием половых гормонов — гормональным «всплеском».
- У девочек такой период начинается в 10 лет (максимум в 12), когда они в среднем прибавляют по 8 см за год.
- У мальчиков в 12-14 лет прибавка роста составляет в среднем 10 см за год, с возможными индивидуальными отклонениями в 1-1,5 года.
- В период пубертатного «скачка» (у мальчиков обычно это происходит в 13-16 лет, у девочек — в 12-15) интенсивно проявляются оба основных показателя физического развития — рост и масса тела. За относительно короткий промежуток времени рост может увеличиться на 20%, а масса тела — даже на 50%.
У девочек этот «скачок» может начинаться в 10,5 лет, достигая наибольшего выражения к 12,5. А рост тела у них продолжается до 17-19 лет. - Мальчики в начале периода полового созревания отстают от девочек, а примерно в 14,5 лет начинают интенсивно их догонять, и рост у них продолжается примерно до 19-20 лет.
Тревожные симптомы:
- Показатели веса и роста могут варьироваться — это зависит от индивидуальных особенностей конкретного ребенка, так что поводом для волнения должна быть не одна цифра, а устойчивая возрастная тенденция отставания или ускорения роста. Здесь большую роль играют гены, но наследственная программа может дать сбой по некоторым внешним причинам.
- Подростки в физическом и половом развитии могут задерживаться на 1-2 года по сравнению со своими ровесниками, которые интенсивно занимаются видами спорта с постоянными физическими нагрузками (гимнастикой, борьбой и т. п.).
- Хронические заболевания, например, гастрит, гастродуоденит, которые иногда у подростков протекают почти бессимптомно, могут существенно повлиять на замедление роста.
- Заболевания сердечно-сосудистой системы, такие как артериальная гипертония, ревматизм, дефекты сердца, некоторые легочные заболевания, также способствуют уменьшению роста.
- Ну и, конечно, эндокринные заболевания, первые признаки которых иногда появляются в раннем возрасте, а иногда только в подростковом, приводят к замедлению физического развития ребенка — и в первую очередь к уменьшению роста.
Важно не потерять время, своевременно заметить, что рост ребенка не соответствует норме, и обязательно обратиться к специалистам — педиатру и эндокринологу.
Необходимо также проверить костный возраст — его соответствие паспортному — и зоны роста. Для этого делают рентгеновский снимок кистей и лучезапястных суставов. На снимке отчетливо видны зоны роста. Если эти зоны закрылись в 14-15 лет, значит, ребенок уже не будет расти, и это неблагоприятный признак.
Последние два десятилетия отмечены неуклонным ростом заболеваний щитовидной железы у детей. Помимо отягощенной наследственности важную роль играет и регион проживания. Если отмечена нехватка йода в регионе, его дефицит нужно восполнять с помощью препаратов йода — йодомарина, йодида калия и др.
В какой-то степени недостаточная физическая активность и даже излишне долгое пребывание у компьютера в раннем возрасте могут провоцировать развитие заболеваний щитовидной железы, таких как аутоиммунный тиреодит — недостаточность гормона щитовидной железы, которая приводит к дальнейшим функциональным нарушениям.
Если после внимательного осмотра и УЗИ выясняется, что железа увеличена, но уровень гормонов щитовидной железы в норме, тогда достаточно препаратов йода. Если же уровень гормона повышен или понижен, необходима серьезная коррекция, лечение гормональными препаратами.
Распространенное мнение о том, что гормоны, которые мама принимала во время беременности, также приводят к развитию эндокринных нарушений у детей, врачи не подтверждают. Гормоны, как правило, назначаются женщинам с проблемами репродуктивной системы — невынашиванием беременности и т. д. Такой курс лечения под контролем врача практически никогда — на эту тему существует много исследований — не влияет на здоровье детей. Наоборот, в правильной, точно подобранной дозировке гормональный препарат помогает сохранить беременность. Гипотиреоз может быть и врожденным — это наследственное заболевание, когда ребенок уже рождается с «плохой» щитовидной железой. Поэтому у нас с 1992 г. проводят скрининг новорожденных на эндокринные болезни.
Такая ранняя диагностика очень важна: если сразу начать лечение (а дети с гипотиреозом нуждаются в пожизненном лечении), то можно избежать отставания в развитии.
Случаи врожденного гипотиреоза в России составляют в среднем 1 на 4000 новорожденных. Поэтому лучшая профилактика нарушений эндокринной системы у детей — обследование беременных женщин в ранние сроки, когда происходит закладка нервной системы и щитовидной железы у плода.
Тревожные симптомы:
- Замедление темпов роста.
- Нарушения веса — как его дефицит, так и избыток. Если ребенок слишком полный, это может свидетельствовать о нарушении обменных процессов.
- При недостаточности гормонов щитовидной железы дети вялые, пастозные, слабые — они быстро устают в сравнении со сверстниками, очень тяжело встают по утрам.
- Если железа работает излишне активно, наблюдаются потеря веса, повышенная эмоциональная возбудимость, особенно у девочек. Они становятся плаксивыми, даже агрессивными, может появиться тремор рук, увеличение глазных яблок, разница в давлении — сниженное диастолическое и повышенное систолическое (пульсовое), тонкая, нежная, даже сухая кожа и общая суетливость движений.
Опытный врач может определить нарушения уже по тому, как ребенок входит в кабинет: это заметно по его пластике, гиперактивной манере поведения, излишней суетливости.
Половое созревание у детей, главным образом, обусловлено наследственностью, но не только генетические особенности определяют тип развития ребенка, а национальная, расовая принадлежность родителей — дети южных или восточных народов, например, созревают раньше.
Как определить идеальный вес ребенка?
Для детей от 1 года до 12 лет отклонение массы тела от идеальной можно оценить в баллах — от пятерки до двойки. Индекс массы тела (ИМТ) для детей с 2 лет рассчитывается по той же формуле, что и для взрослых: вес в кг делится на показатель роста в см, возведенный в квадрат.
5 баллов — точное соответствие веса ребенка его возрасту
+4 — легкое превышение веса
+3 — умеренное превышение веса
+2 — выраженное превышение веса
-4 — легкая недостаточность веса
-3 — умеренная недостаточность веса
-2 — выраженный дефицит веса
Оценка массы тела у девочек
| Возраст, лет | Оценка ИМТ в баллах | ||||||
| -2 | -3 | -4 | 5 | +4 | +3 | +2 | |
| 1 | 14,7 | 15,0 | 15,8 | 16,6 | 17,6 | 18,6 | 19,3 |
| 2 | 14,3 | 14,7 | 15,3 | 16,0 | 17,1 | 18,0 | 18,7 |
| 3 | 13,9 | 14,4 | 14,9 | 15,6 | 16,7 | 17,6 | 18,3 |
| 4 | 13,6 | 14,1 | 14,7 | 15,4 | 16,5 | 17,5 | 18,2 |
| 5 | 13,5 | 14,0 | 14,6 | 15,3 | 16,3 | 17,5 | 18,3 |
| 6 | 13,3 | 13,9 | 14,6 | 15,3 | 16,4 | 17,7 | 18,8 |
| 7 | 13,4 | 14,4 | 14,7 | 15,5 | 16,7 | 18,5 | 19,7 |
| 8 | 13,6 | 14,2 | 15,0 | 16,0 | 17,2 | 19,4 | 21,0 |
| 9 | 14,0 | 14,5 | 15,5 | 16,6 | 17,2 | 20,8 | 22,7 |
| 10 | 14,3 | 15,0 | 15,9 | 17,1 | 18,0 | 21,8 | 24,2 |
| 11 | 14,6 | 15,3 | 16,2 | 17,8 | 19,0 | 23,0 | 25,7 |
| 12 | 15,0 | 15,6 | 16,7 | 18,3 | 19,8 | 23,7 | 26,8 |
Оценка массы тела у мальчиков
| Возраст, лет | Оценка ИМТ в баллах | ||||||
| -2 | -3 | -4 | 5 | +4 | +3 | +2 | |
| 1 | 14,6 | 15,4 | 16,1 | 17,2 | 18,5 | 19,4 | 19,9 |
| 2 | 14,4 | 15,0 | 15,7 | 16,5 | 17,6 | 18,4 | 19,0 |
| 3 | 14,0 | 14,6 | 15,3 | 16,0 | 17,0 | 17,8 | 18,4 |
| 4 | 13,8 | 14,4 | 15,0 | 15,8 | 16,6 | 17,5 | 18,1 |
| 5 | 13,7 | 14,2 | 14,9 | 15,5 | 16,3 | 17,3 | 18,0 |
| 6 | 13,6 | 14,0 | 14,7 | 15,4 | 16,3 | 17,4 | 18,1 |
| 7 | 13,6 | 14,0 | 14,7 | 15,5 | 16,5 | 17,7 | 18,9 |
| 8 | 13,7 | 14,1 | 14,9 | 15,7 | 17,0 | 18,4 | 19,7 |
| 9 | 14,0 | 14,3 | 15,1 | 16,0 | 17,6 | 19,3 | 20,9 |
| 10 | 14,3 | 14,6 | 15,5 | 16,6 | 18,4 | 20,3 | 22,2 |
| 11 | 14,6 | 15,0 | 16,0 | 17,2 | 19,2 | 21,3 | 23,5 |
| 12 | 15,1 | 15,5 | 16,5 | 17,8 | 20,0 | 22,3 | 24,8 |
Можно рассчитать идеальный вес для вашего ребенка с учетом его конституционного типа телосложения по формуле: ИМ = (Р х Г) : 240, где ИМ — идеальная масса тела в кг; Р — рост в см; Г — окружность грудной клетки в см; 240 — постоянный расчетный коэффициент.
Признаком нормы или отклонения может быть последовательность появления вторичных половых признаков: у девочек вначале должны развиваться молочные железы, потом происходит оволосение в области лобка, потом возникает менструация. Если последовательность нарушена, это еще не признак заболевания, но повод для консультации у эндокринолога. При появлении у девочек волос на руках, ногах и спине надо исключить избыток андрогенов, сделав специальные исследования. При их избытке можно говорить о патологии надпочечников. Если же гормональный фон в норме, это может быть проявление конституциональной особенности.
В норме у девочек в 8-9 лет появляются первые признаки созревания: ареалы сосков начинают немного выдаваться, слегка меняют цвет и форму. А потом уже, с 10-12 лет, постепенно начинает происходить перераспределение жировой ткани, развитие молочных желез и т. д. Первая менструация в норме появляется в 12-14 лет, но колебания возможны и в пределах от 10 до 16 лет — в северных областях.
Нормальное половое созревание у мальчиков обычно происходит между 9 и 14 годами. Первые признаки — увеличение яичек, затем, через 6 месяцев, — появление волос на лобке, достигая пика в финальной стадии роста половых органов.
У мальчиков в этом возрасте иногда встречается набухание грудных желез — одной или обеих, как правило, это вызвано избытом пролактина и в лечении не нуждается. Это не болезнь, а физиологическое явление — так называемая геникомастия. Она может быть следствием ожирения.
Тревожные симптомы:
- Лобковое оволосение у девочек при отсутствии других вторичных половых признаков может быть вызвано сбоем в работе надпочечников, например, опухолью надпочечников. Это серьезный повод для обращения к эндокринологу.
- Отставание в росте от сверстников. В таком случае нужно обязательно провести обследование на соответствие костного возраста биологическому.
- Ожирение у мальчиков тоже может способствовать патологии развития гениталий.
- Эндокринное отклонение — крипторхизм, когда одно или оба яичка не опускаются вовремя в мошонку, а остаются в брюшной полости.
- Недоразвитие гениталий, если, например, у мальчика в 13 лет началось оволосение (подмышечное и в области лобка), а размеры гениталий еще детские, ребенок берется под наблюдение эндокринологов.
- У детей обоего пола может происходить преждевременное половое созревание. Это тревожный симптом, если вторичные половые признаки проявляются у мальчиков до 9 лет или у девочек до 8 лет. В любом случае показываться эндокринологу необходимо хотя бы раз в год даже при отсутствии выраженных отклонений.
источник