Мокрота – это патологические выделения, которые образуются при воспалении дыхательных путей. Общий анализ мокроты помогает определить характер бронхолегочного заболевания, а в некоторых случаях и установить его причины.
Помимо слизи, которая в норме вырабатывается в бронхах, мокрота содержит патогенные микроорганизмы, гной, клетки крови и частички отмерших клеток. Подробный анализ субстанции позволяет:
- выявить возбудителя патологии,
- подобрать рациональную антибиотикотерапию,
- подтвердить или опровергнуть наличие злокачественных опухолей,
- получить информацию о стадии и локализации воспалительного процесса.
Основаниями для назначения анализа служат:
- подозрения на острые или хронические заболевания дыхательной системы (бронхит, пневмонию, туберкулез, рак легкого и др.),
- необходимость контроля за эффективностью проводимой терапии.
Мокрота лучше отходит, если накануне пить больше теплой жидкости и принимать отхаркивающие средства. Непосредственно перед исследованием необходимо тщательно почистить зубы и прополоскать рот, чтобы к мокроте не примешалась посторонняя бактериальная флора. Специальные средства для полоскания рта использовать не нужно.
Мокроту собирают дома или в амбулаторных условиях. Для этого пациенту выдают стерильную баночку, которую нельзя открывать до начала анализа.
Мокрота для исследования требуется утренняя, свежая. Собирать ее лучше до завтрака. Секрет выкашливают, но не отхаркивают.
Чтобы улучшить выделение мокроты, перед сбором необходимо сделать 3 медленных глубоких вдоха и выдоха, задерживая между ними дыхание на 3–5 секунд. После этого следует прокашляться и сплюнуть мокроту в баночку. Действия повторяют до тех пор, пока уровень секрета не достигнет отметки в 5 мл. Во время сбора важно следить, чтобы в контейнер не попадала слюна.
При неудачных попытках в домашних условиях можно подышать паром над кастрюлей с кипящей водой. В поликлинике пациентам делают 15-минутную ингаляцию с раствором соли и соды.
Мокроту следует отвезти в лабораторию сразу после сбора. В несвежей субстанции начинают размножаться сапрофиты, что приводит к искажению результатов анализа. При необходимости баночку можно хранить в холодильнике, но не более 3 часов. В лабораториях для более длительного хранения применяют специальные консервирующие средства.
Исследование мокроты включает:
- визуальный осмотр (оценку цвета, характера, консистенции, слоистости),
- изучение под микроскопом,
- бактериоскопию и посев на питательные среды.
Результаты заносятся в бланк анализа, который в течение 3 рабочих дней выдается на руки пациенту или передается лечащему врачу. Специалист оценивает полученные данные и делает выводы о характере патологии.
Важно! На цвет мокроты может повлиять прием вина, кофе и некоторых лекарственных препаратов.
| Что обнаружено | О чем свидетельствует |
| Эозинофилы в количестве более 50 % | Процесс носит аллергический характер |
| Нейтрофилы в количестве более 25 в поле зрения | Процесс инфекционный |
| Эластичные волокна | Происходит разрушение легочной ткани |
| Альвеолярные макрофаги | Мокрота отходит из нижних дыхательных путей |
| Опухолевые клетки | Развивается злокачественное новообразование |
| Гельминты | В дыхательных путях поселились паразитические черви |
Указывается конкретный состав бактериальной флоры, обнаруженной в мазках мокроты (стафилококки, стрептококки, диплобациллы и прочие).
При подозрении на туберкулез мокроту для исследования собирают 3 раза в присутствии медицинского персонала (в амбулаторных или стационарных условиях):
- Первый раз – с утра натощак.
- Второй – через 4 часа после первой пробы.
- Третий – на следующий день.
Если пациент не может самостоятельно посетить медицинское учреждение, мокроту у него дома забирает медсестра, после чего сразу доставляет ее в лабораторию.
При выявлении микобактерий туберкулеза (бактерий Коха) в результатах бактериоскопического исследования напротив строки «БК» проставляется значок «+». Это значит, что пациент болеет открытой формой заболевания и распространяет возбудителя в окружающую среду.
В процессе лечения туберкулеза анализ мокроты периодически повторяют, чтобы оценить, насколько эффективно действует подобранная терапия.
Общий анализ мокроты, выполняемый в «Независимых Медицинских Лабораториях», является одним из наиболее эффективных диагностических исследований, выявляющих заболевания органов дыхания человека.
Обычно лабораторное исследование мокроты выполняется по назначению врача (пульмонолога, терапевта, аллерголога, инфекциониста и ряда других) для следующих целей:
- постановки или же уточнения диагноза заболевания легких и дыхательных путей;
- оценивания характера патологического процесса в органах дыхания;
- наблюдением за протеканием заболевания в динамике;
- оценивания эффективности реализуемого курса лечения и реабилитации больного.
Клинический анализ мокроты содержит описание ее характера, общих свойств выделений и микроскопическое исследование мокроты. Данный вид анализов назначается в случаях:
- заболевания бронхов и легких (грибковой или глистной инвазии легких, бронхиальной астме, пневмонии, бронхите, новообразованиях органов дыхания и ряде других заболеваний);
- при выделениях мокроты в процессе кашля;
- при протекании неизвестных процессов в легких по данным рентгенологического обследования либо аускультации;
- при наличии продолжительного кашля неизвестной природы.
В последнем случае для ускорения процесса диагностики и назначения соответствующего лечения Вы можете сдать у нас этот анализ без врачебного направления.
Общий анализ мокроты, который наши лаборанты выполнят для Вас в течение нескольких часов, использует различные методы исследования. Поэтому он способен дать не только качественную информацию о причинах заболевания и его возбудителях, но и количественную оценку. С его помощью можно выявить болезнетворные бактерии (в том числе, и туберкулезную), раковые клетки, характерные для ряда болезней примеси (гной, кровь и другие), а также определить чувствительной микрофлоры к воздействию того или иного антибиотика.
Показатели анализа мокроты позволяет не только установить наличие той или иной болезни, но и определить ее дальнейшее развитие.
Достоверность результатов исследования мокроты, проводимого в «Независимых Медицинских Лабораториях», во многом зависит от соблюдения правильности условий сбора. Наш персонал предоставит Вам подробные консультации о том, как сдать анализ мокроты, и снабдит специализированной одноразовой стерильной тарой.
Сбор мокроты на общий анализ в объеме 3-5 мл необходимо осуществлять натощак с самого утра в полученный стерильный контейнер. Накопившаяся за ночь мокрота выходит из дыхательных путей наиболее активно. Для того, чтобы на результаты исследований не повлияли посторонние факторы, до сбора мокроты необходимо тщательно почистить зубы, прополоскать ротовую полость и горло кипяченой водой. В случае, если мокрота отделяется с трудом, вечером накануне сбора биоматериала необходимо принять отхаркивающее средство.
При заболеваниях дыхательной системы появляются выделения разной интенсивности и окраски. Патологические выделения, сопровождающие длительный кашель, указывают на возможные заболевания, включая туберкулез. Анализ мокроты на туберкулез поможет правильно поставить диагноз.
При исследовании работниками бактериальной лаборатории определяется наличие заболевания, его характер и степень тяжести. При длительном лечении это делают повторно для определения правильности выбранного лечения и динамику улучшения состояния больного. Основанием для назначения исследования служит продолжительный кашель, который сопровождается отхождением выделений. Это может свидетельствовать о наличии бронхита, пневмонии, бронхиальной астме, рака легких, туберкулеза. При выявлении или подтверждении туберкулеза выясняется, насколько возможен ли контакт больного с другими людьми, или это представляет риск.
Назначение на исследование выдается врачами следующих специальностей:
- терапевтом,
- ревматологом,
- фтизиатром,
- инфекционистом,
- аллергологом,
- микологом,
- онкологом,
- паразитологом.
Посев мокроты способствует установлению правильного диагноза и позволяет назначить соответствующее лечение. Исследование в лаборатории позволяет выявить болезнетворные микроскопические организмы и характерные примеси. Определяет вид антибиотиков, к которым чувствительны имеющиеся бактерии. Цвет выделений может иметь различные оттенки соответственно заболеваниям.
До проведения анализа по внешнему виду врач может назначить:
- Общий анализ мокроты. По результату обследования оценивается состояние бронхов и легких. Делается при всех заболеваниях органов дыхания. Помогает установить их причины и локализацию.
- Бактериоскопический по Цилю-Нильсену. Метод основывается на разнице в окраске: частицы вещества приобретают синий цвет, а микобактерии – красный. Это абсолютно необходимое исследование для определения больных, наиболее опасных в эпидемическом отношении.
- Бактериологический анализ на посев. Делается при подозрении на тяжелое заболевание. Ставится диагноз, при определении вида возбудителя подбирается лекарство.
- Цитологическое исследование мокроты. Заключается в поиске и обнаружении раковых клеток.
- Анализ мокроты на ВК. Выявляется наличие туберкулезных бактерий.
- Анализ мокроты на МБТ (туберкулезные микробактерии). Выявляет форму заболевания.
- Исследование на предмет наличия кислотоустойчивых микобактерий (КУМ). Эти бактерии являются возбудителями туберкулеза.
- Цитологические исследования.
Чтобы получить достоверный результат, надо соблюдать существующие правила сбора мокроты.
Собирать мокроту возможно дома, в амбулаторных условиях, в стационаре.
Больному должны быть даны подробные разъяснения, как нужно правильно собрать мокроту для анализа.
Следует позаботиться, чтобы отхождение происходило легко. Накануне необходимо принять средства, способствующие отхаркиванию, и как можно больше пить теплой жидкости.
Взятие мокроты на общий анализ должно быть произведено утром до завтрака. Непосредственно перед тем, как собрать мокроту, следует как можно тщательнее чистить зубы. Затем пополоскать рот водой. Эти профилактические меры нужны, чтобы удалить постороннюю бактериальную флору, что может привести к ложному результату. Не следует пользоваться специальными средствами, предназначенными для полоскания рта.
Собрать мокроту на анализ необходимо в специальную стерильную баночку, которую открывают только перед началом сбора. Она имеет плотно закрывающуюся крышечку. Имеет широкое отверстие для удобства сплевывания. Банка должна быть прозрачной, чтобы можно было оценить количество собранного материала.
Если забор отделяемого происходит амбулаторно, то исследуемый материал собирают в герметичный стерильный контейнер. Затем его отправляют в лабораторию. Можно производить сбор сразу в два контейнера – когда производится сбор мокроты на общий анализ и одновременно планируется проведение исследования бактериологического анализа.
Для исследования выделения из носоглотки в виде слюны и слизи являются непригодными. Поэтому необходимо не отхаркивать, а именно откашливать. Когда происходит отхаркивание, вещество выделяется не из бронхов и легких, а из носоглотки и рта.
Пациенту вручается памятка для подготовки по сбору мокроты, в которой указывается, что для возможности произведения анализа необходимо собрать три-пять миллилитра. Это приблизительно пять-шесть плевков. Оставшуюся часть нельзя проглатывать. Необходимо использовать приготовленную заранее плевательницу.
Пациенту объясняют, как правильно собрать мокроту для анализа. Чтобы улучшить ее выделение следует выполнить три медленных глубоких вдоха и столько же выдохов. Между вдохом и выдохом надо задерживать дыхание на несколько секунд. Затем надо прокашляться и сплюнуть в баночку. Открывать ее следует только для сплевывания и сразу плотно закрывать.
Эти действия необходимо продолжать до того, как уровень отметки в баночке не достигнет отметки в пять миллилитров. Собирать мокроту надо таким образом, чтобы в емкость не попала слюна.
Если, несмотря на знание правил, как сдавать анализ, попытки оказываются неудачными, можно подышать паром над кастрюлей с горячей водой. Если все происходит в поликлинике, то медперсонал делает пациенту пятнадцать минут ингаляцию с помощью раствора соды и соли. Материалом для исследования в таких случаях могут быть промывные воды бронхов или желудка.
Если невозможность собрать материал связана с перенапряжением, то следует расслабиться, походить по комнате. Расслаблению помогут упражнения, а также легкий массаж грудной клетки.
Сдать мокроту на анализ в лабораторию следует, как можно скорей после окончания сбора, желательно в течение двух часов. Это объясняется тем, что начинают быстро размножаться сапрофиты. Промедление приведет к искажению результатов. Исследование проводится в тот же день, когда биоматериал был собран. В домашних условиях баночку с собранным биоматериалом следует сразу поместить в холодильник на три часа, не более. В амбулатории с целью увеличить срок хранения используют средства для консервации.
При подозрении на туберкулез анализ мокроты производится три раза в амбулатории или стационаре в присутствии медиков:
- Утром перед приемом пищи.
- Через четыре часа после первого забора.
- Утром на следующий день.
Когда пациент по состоянию здоровья не может сам посетить поликлинику, то к нему приходит медсестра, которая хорошо знает, как правильно сдать анализ мокроты. Результат забора сразу отправляют в лабораторию.
Если будут выявлены палочки Коха, то в бланке с результатами исследования в строке «БК» ставится значок «+». Это значит, что у пациента определена открытая форма туберкулеза, и он является распространителем инфекции. Чтобы исключить ошибки, производится повторный сбор отделяемого для исследования.
В период лечения анализ мокроты на туберкулёз повторяют периодически и делают оценку, как действует применяемая терапия.
Объяснить детям, как правильно сдать мокроту практически невозможно. Опыт показывает, что они начинают ее заглатывать. Следует взять стерильный тампон и начать им раздражать корень языка. Это вызовет кашель, и биоматериал попадет на тампон. Его нужно перенести на предметное стекло и, высушив мазок, передать его в лабораторию. Так же достаточно часто у детей исследуют промывные воды желудка сразу после кашля.
Аналогично можно проводить исследование лежачим больным и физически ослабленным.
Иногда самостоятельный сбор бывает затруднен в случае, когда выделения при кашле не отходят, даже если пациент осведомлен, как правильно сдавать анализ. Тогда применяют бронхоскопию. Бронхоскоп вводится в ротоносовую полость и попадает в трахею и легкие. При этом способе имеется возможность визуально через микроскоп оценить внешний вид биоматериала и взять часть его для проведения исследования. Процедура делается под местной анестезией.
Существуют разные методы исследования взятого материала.
Основной метод выявления МБТ – бактериоскопический. Суть бактериологического исследования – рассмотрение мазка, который был окрашен в определенный цвет. Препараты окрашивают по Цилю-Нильсену. Затем их помещают в иммерсионную среду и рассматривают через микроскоп. Окраска МБТ становится красной, а окружающий фон приобретает синий цвет.
Если при использовании этого метода микобактерии туберкулеза не обнаруживают, пациенту назначают другой анализ – посев в питательных средах.
Бактериологическое исследование мокроты производится путем посева сбора в питательную среду. Этот процесс занимает много времени. Метод помимо достоверности диагноза определяет чувствительность «выращенных» бактерий к различным видам антибиотикам. Сбор мокроты на бактериологическое исследование не отличается от метода сбора на клинический анализ.
Перед посевом собранный продукт обрабатывается с целью подавления роста неспецифической микрофлоры. Для выращивания МБТ существуют различные питательные среды. Рост МБТ происходит за длительный период.
При этом анализе обнаруживают специфические бактерии туберкулеза. Сбор мокроты на ВК осуществляется таким же способом, как и на общий анализ.
Для подтверждения поставленного диагноза проводят исследование биоматериала на наличие кислотоустойчивых микобактерий. Нахождение КУМ в мокроте свидетельствует о наличии туберкулеза.
При проведении анализа оценивают цвет мокроты, выполняются различные методы исследований. При пневмонии она может иметь различные оттенки, по которым можно судить о степени тяжести заболевания. Мокрота при туберкулезе имеет свой специфический цвет.
Полученный материал изучается под микроскопом с целью выявления патогенных организмов, вызывающих различные заболевания: пневмонию, бронхит, абсцесс легких.
Анализ мокроты при туберкулезе предполагает поиск микобактерий заболевания, которые являются его главным признаком. Сбор мокроты на микобактерии туберкулеза осуществляется обычным способом.
Посев мокроты на питательную среду считается самым достоверным методом. Имея результаты такого исследования, врач имеет возможность назначить антибиотик, который способен бороться с заболеванием.
Исследование сбора включает:
- осмотр визуально,
- рассмотрение с помощью микроскопа,
- бактериоскопию,
- посев в питательную среду.
Результаты с указанием конкретного состава бактерий фиксируются в бланке анализа. Специалист, оценивая данные, сделает вывод о наличии патологии. Большое значение имеет цитология (исследование клеточного состава).
Постановка правильного диагноза на основании исследования мокроты возможна с учетом других обследований. Для постоянного контроля динамики протекания болезни забор мокроты необходимо делать неоднократно до полного излечения.
Анализ мокроты общий проводится в лаборатории с целью определения заболеваний дыхательных путей. При простуде у людей часто при отхаркивании или откашливании появляется секрет. Врач назначает анализ этого секрета. Как общий анализ мокроты на ВК может помочь в определении заболеваний верхних дыхательных путей? Какова норма количества секрета, как происходит расшифровка анализа?
Мокрота представляет собой патологический секрет, который образуется в трахее при ее поражении, в ситуации нарушения бронхиального дерева и ткани легких. Выделение секрета имеет место при заболеваниях органов дыхания, а также сердца и сердечно-сосудистой системы.
Общий анализ мокроты включает макроскопические, химические, микроскопические и бактериологические показатели ее свойств.
При развитии патологических процессов количество мокроты варьируется от небольшого объема до 1 л и более на протяжении суток. Незначительное количество секрета присутствует при наличии:
- острых бронхитов;
- пневмонии;
- бронхитов хронического течения;
- застойных явлений;
- приступа бронхиальной астмы.
По окончании приступа астмы объем выделений существенно увеличивается. При отечности дыхательных путей он составляет пол-литра и более. Большое количество отделяемого наблюдается при:
- пневмонии;
- абсцессе;
- гангрене и прочих заболеваниях верхних дыхательных путей.
При диагностировании туберкулеза наблюдается распад ткани, из-за чего и происходит выделение большого количества секрета. Увеличение объема выделений можно расценивать как ухудшение самочувствия пациента, если болезнь протекает в стадии обострения, к примеру, в органе присутствует воспаление. В иных ситуациях, когда усиление секреции связано с улучшением дренажа полости, это считается положительной симптоматикой. Снижение количества выделений выступает следствием затихания процесса воспаления.
По характеру выделяют мокроту следующих разновидностей:
- Слизистая. Слизь имеет место при остром бронхите, хроническом течении этого заболевания, астме, пневмонии, раке легкого.
- Слизисто-гнойная. Подобные выделения наблюдаются при хроническом бронхите, пневмонии, абсцессе, нагноении легкого в результате поражения эхинококком, при раке легкого с присутствием воспалительного процесса.
- Гнойная. Выделения в виде гноя присутствуют при абсцессе, прорыве плевры бронхов и пр.
- С кровью. Первый признак туберкулеза легких. Присутствие примесей крови возможно также при других заболеваниях дыхательных путей, среди которых инфаркт легкого, сифилис и иные болезни.
Среди свойств выделений нужно рассматривать и цвет. Мокрота может быть беловатого цвета или вовсе бесцветной. При соединении выделений с примесями гноя будет зеленоватый оттенок, в этом случае у пациента выявляется одно из следующих заболеваний:
- абсцесс легочной ткани;
- гангрена;
- актиномикоз.
Мокрота цвета ржавчины или коричневатого оттенка указывает на присутствие продуктов распада кровяной жидкости (гематина), появление подобного секрета характерно при:
- пневмонии;
- туберкулезе легких с творожистыми вкраплениями;
- застое крови;
- отечности легкого и ряде других заболеваний.
Темно-зеленоватый и салатовый цвет секрета свидетельствует о наличии в области легкого патологии в сочетании с желтухой. Выделения цвета серы — отек легкого. Черный оттенок наблюдается при примеси угля. Выделения цвета охры — сидероз легкого. Секрет, цветом напоминающий слабый клюквенный морс, указывает на отечность легочной ткани.
Еще одно свойство, дополняющее характеристику общего анализа секрета, — запах. Запах гнили — это гангрена и абсцесс легочной ткани, гнилостная разновидность бронхита, онкозаболевание легкого в сочетании с отмиранием ткани.
Проба имеет определенную слоистость. В анализе с примесями гноя выделяют несколько уровней. Так, гнилостный секрет имеет 3 уровня: верхний — пенообразный, средний — серозный, нижний — гной.
Как сдавать мокроту? Что нужно знать больному перед сдачей теста, чтобы правильно подготовиться к данной процедуре? Сдача этого анализа, как и любого другого, требует от больного подготовки. Анализ мокроты на туберкулез — это основной способ диагностики данной болезни. При наличии заболевания в установленное время берется контрольная проба — это делается для определения динамики развития недуга, выяснения того, насколько больной безопасен для окружающих.
Как сдать анализ на мокроту? Для успешного осуществления данной процедуры нужно знать несколько основных правил:
- сбор осуществляется в утренние часы;
- собирать надо до утреннего приема пищи;
- мокрота должна откашливаться;
- сбор, предназначенный для исследования, — до 6 откашливаний.
Сбор по гигиеническим и этическим соображениям следует делать больному самостоятельно, чтобы не заразить окружающих. Сбор мокроты осуществляется в специальный контейнер, основное требование к таре — стерильность.
Чтобы сдать мокроту, надо предварительно подготовиться к сдаче анализа. Полоскаем рот кипяченой водой с добавлением соды. Чистим зубы, полоскаем повторно рот.
Как правильно собрать секрет? Сбор мокроты осуществляется сидя на стуле, желательно открыть окно. Выполняем по 2 глубоких вдоха и выдоха. На третьем вдохе приподняться и выдохнуть воздух быстро.
После проделанных манипуляций возникает кашель, и выделения собираются в количестве 6 порций. Если выделения собрать не выходит, расслабляемся, а через некоторое время повторяем процедуру.
источник
Общее описание
В случае туберкулеза легких имеет большое значение факт выделения больным в окружающую среду микобактерий туберкулеза. В зависимости от этого все формы делятся на открытые (с выделением) и закрытые (без выделения). При открытых формах лечебные и противоэпидемические мероприятия проводятся с большей интенсивностью.
В обычном мазке из мокроты больного туберкулезом далеко не всегда выявляются микобактерии. Для того чтобы выявить бактерии Коха в материале, содержащем малое их количество, применяется метод флотации, позволяющий создать в исследуемой среде область с высокой концентрацией микобактерий. Метод флотации основан на различной гидрофильности и несмешивании сред. При этом в хорошо гомогенизированный (распределенный) исследуемый материал добавляют углеводород, который связывает бактерии Коха и концентрирует их ближе к поверхности.
Аудитория риска
Исследование мокроты методом флотации для определения микобактерий туберкулеза применяется у больных туберкулезом легких или у пациентов с подозрением на туберкулез, у которых выделение микобактерий не было выявлено с помощью обычных бактериоскопических методов. Проводится анализ с целью уточнения наличия бактериовыделения.
Подготовка и проведение исследования
Для проведения исследования методом флотации мокрота собирается больным в специальную емкость и в количестве 15-10 мл доставляется в лабораторию. В чистую стеклянную посуду выливается собранная мокрота, после чего к ней добавляется равное количество гидроксида натрия или калия 0,5%. Содержимое емкости тщательно перемешивают путем встряхивания. После достижения гомогенизации (однородности) исследуемого материала в него добавляется 100 мл дистиллированной воды, а также 0,5-1 мл бензина или ксилола. Полученный материал тщательно встряхивается на протяжении 10 минут и оставляется для отстаивания на протяжении 30-60 минут.
Мелкие капли углеводорода за счет несмешиваемости с водой и определенных гидрофобных качеств микробной стенки увлекают за собой микобактерии туберкулеза и концентрируют их в верхней части раствора. В этой области формируется так называемое флотационное кольцо, в котором концентрация бактерий Коха максимальна. После отстаивания исследуемого материала лаборант переносит на предметные стекла участки флотационного кольца, производит окрашивание по Цилю-Нильсену (в случае световой микроскопии) или с помощью флюорохромных методов (при люминесцентной микроскопии). Полученные препараты просматриваются в большом количестве полей зрения под микроскопом. Наибольшую эффективность показывает метод флотации в сочетании с люминесцентной микроскопией.
Методы исследования
Флотационный метод исследования мокроты подразумевает смешивание двух разнородных сред с последующим выделением и микроскопией порции лабораторного материала, в которой предполагается наибольшая вероятность скопления бактерий Коха.
| Показатель | Результат | Интерпретация |
|---|---|---|
 Анализ мокроты общий проводится в лаборатории с целью определения заболеваний дыхательных путей. При простуде у людей часто при отхаркивании или откашливании появляется секрет. Врач назначает анализ этого секрета. Как общий анализ мокроты на ВК может помочь в определении заболеваний верхних дыхательных путей? Какова норма количества секрета, как происходит расшифровка анализа?
Анализ мокроты общий проводится в лаборатории с целью определения заболеваний дыхательных путей. При простуде у людей часто при отхаркивании или откашливании появляется секрет. Врач назначает анализ этого секрета. Как общий анализ мокроты на ВК может помочь в определении заболеваний верхних дыхательных путей? Какова норма количества секрета, как происходит расшифровка анализа? По окончании приступа астмы объем выделений существенно увеличивается. При отечности дыхательных путей он составляет пол-литра и более. Большое количество отделяемого наблюдается при:
По окончании приступа астмы объем выделений существенно увеличивается. При отечности дыхательных путей он составляет пол-литра и более. Большое количество отделяемого наблюдается при: Мокрота цвета ржавчины (детально о прожилках крови в мокроте) или коричневатого оттенка указывает на присутствие продуктов распада кровяной жидкости (гематина), появление подобного секрета характерно при:
Мокрота цвета ржавчины (детально о прожилках крови в мокроте) или коричневатого оттенка указывает на присутствие продуктов распада кровяной жидкости (гематина), появление подобного секрета характерно при: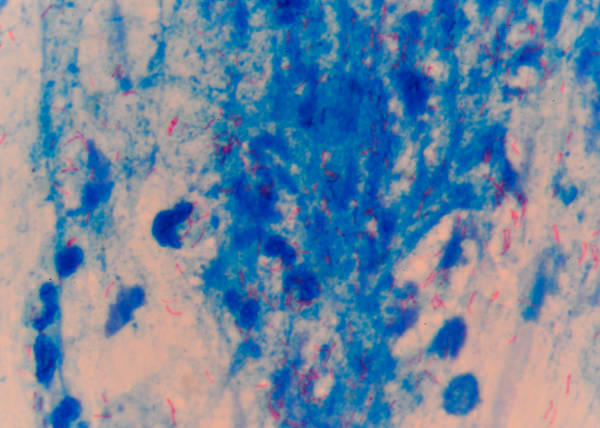 Основной метод выявления МБТ – бактериоскопический. Суть бактериологического исследования – рассмотрение мазка, который был окрашен в определенный цвет. Препараты окрашивают по Цилю-Нильсену. Затем их помещают в иммерсионную среду и рассматривают через микроскоп. Окраска МБТ становится красной, а окружающий фон приобретает синий цвет.
Основной метод выявления МБТ – бактериоскопический. Суть бактериологического исследования – рассмотрение мазка, который был окрашен в определенный цвет. Препараты окрашивают по Цилю-Нильсену. Затем их помещают в иммерсионную среду и рассматривают через микроскоп. Окраска МБТ становится красной, а окружающий фон приобретает синий цвет.