Но если кишечная палочка оказалась «не на своем месте» – то есть, обнаружена в моче беременной женщины, то это уже конкретный сигнал об опасности. А именно: о воспалительном процессе или других заболеваниях уриногенитальной системы.
Наличие кишечной палочки в посеве мочи – не редкостное явление среди беременных. Беременность даже включена отдельным пунктом в список причин появления бактерии в моче. Но все же каждая из женщин, ожидающих чуда, никак не ожидает появления инородных бактерий в анализах, и факт их наличия неприятно удивляет и расстраивает будущих мамочек.
Откуда берутся бактерии кишечной палочки в моче? Как они попадают в мочеполовую систему из совершенно другой среды, в которой, по логике вещей, и должны бы оставаться?
Причин этому несколько. И одна из основных, как уже было отмечено, – беременность и присущие ей изменения в женском организме.
Спровоцировать появление этого вида бактерий может хроническое заболевание или так называемое скрытое инфицирование, когда болезнетворные микробы попали в организм задолго до беременности, но ничем себя не проявляли, «выжидая» удобного момента.
К сожалению, таким моментом часто становится период беременности – в процессе гормональной перестройки и ослабленности иммунитета проявляются все «дремлющие» заболевания.
Злую шутку может сыграть с женщиной и недостаточно тщательное отношение к личной гигиене, и склонность носить трусики — стринги. В первом случае даже неверная направленность руки во время подмывания может стать причиной появления колоний кишечной палочки в зоне мочеиспускательного канала, и, соответственно, в моче (подмываться нужно либо со стороны влагалища к анальному отверстию, либо в очередности: 1) спереди; 2) сзади, не используя губку и перекрывая доступ воды во влагалище специальным тампоном).
Во втором – узкая полоска стрингов слишком плотно прилегает к зоне анального отверстия и влагалищной зоне и создает эффект трения и благоприятные условия для миграции и распространения микроорганизмов.
Многие беременные даже не подозревают, что в организме появились отклонения в виде кишечной палочки в моче. Чтобы избежать рисков, во время беременности необходим постоянный контроль за своим состоянием, фиксирование малейших проявлений дискомфорта и врачебная консультация по каждому отдельному поводу.
1. Общее недомогание, слабость, озноб, постоянное желание прилечь.
2. Резкая боль при мочеиспускании (может проявляться во время или в завершение процесса).
3. Слишком частые позывы к мочеиспусканию, невозможность потерпеть несколько минут.
4. Неприятно-резкий запах мочи.
5. Слизистые выделения желтоватого или зеленоватого оттенков, сгустки в них, гнойно-кровяные примеси.
У женщин с крепким иммунитетом симптоматические проявления или очень слабы, или совершенно незаметны. Но это не означает, что последствия заражения будут носить иной, более легкий, характер. Это значит, что нужно следовать рекомендациям медиков и аккуратно относится к сдаче анализов в полном объеме – как доктор прописал.
Непосредственно микроорганизм называть опасностью ошибочно – он только глашатай, сигнализатор настоящей опасности. Если вовремя не предпринять меры, то вагиноз может впоследствии спровоцировать еще большее ослабление иммунной системы и беззащитность беременной женщины перед любым заболеванием. И это только «цветочки».
А неприятные и опасные «ягодки» заключаются в возможности выкидыша, преждевременных родов, внутриутробных патологий малыша, влияющих на состояние здоровья, внешний вид ребенка и ставящих под вопрос его рождение и жизнь.
Кишечная палочка, попав в половые органы, не выходит наружу, а продвигается в направлении мочевого пузыря, вызывая воспалительные процессы у матери. Проникая в плаценту, бактерия попадает в кровь плода, провоцируя развитие менингита.
Обнаружение кишечной палочки в моче беременной – не самый оптимистический результат анализа. Но, с другой стороны, отлично, что исследования проведены вовремя и есть время остановить развитие инфекции.
При легкой форме вагиноза и бактериурии назначают местную терапию: подмывание отваром трав, спринцевание и введение вагинальных свеч. Рацион в период лечения (3-10 дней) необходимо обогатить йогуртами – незаменимыми помощниками в процессе нормализации микрофлоры.
Если случай запущенный, то придется какое-то время «посидеть» на антибиотиках. Самый щадящий из противобактериальных препаратов – Фурагин, его можно принимать во время беременности за исключением периода с 38 по 42 недели.
источник
Женщины, узнав о своей беременности, обязаны уже на ранних сроках сходить в медицинское учреждение и пройти медицинское обследование в полном объеме. Значимым анализом является анализ мочи и мазок, потому что с их помощью можно определить течение беременности и выявить серьезные патологии.
Зачастую такого рода исследование – это единственная возможность обнаружить присутствие кишечной палочки в организме. Эта болезнь несет угрозе не лишь для будущей матери, но и для малыша, потому что последствия могут быть серьезными. И здесь важно своевременно найти проблему и приняться за ее лечение.
Так как беременные женщины имеют ослабленную иммунную систему, то их организм больше подвержен появлению различных инфекций. Самым страшным последствием вагиноза являются преждевременные роды или отхождение вод, а это спровоцирует инфицирование плода. Также, есть риск развития у ребенка патологий, которые скажутся не лишь на состоянии его здоровья, внешности, но и могут иметь летальный исход. Существует вероятность проникновения кишечной палочки через влагалище в плаценту, а потом в кровь малыша. Все это может обусловить развитие менингита. В момент попадания кишечной палочки в мочевыводящие пути, она не выводится, а двигается в мочевой пузырь. Это провоцирует развитие воспалительного процесса. В результате иммунитет страдает от этого, что превращает беременную в более уязвимую перед иными серьезными болезнями.
В основном, подчас сдачи общего анализа мочи в результатах можно увидеть присутствие какого-то воспаления. Потом доктора назначают сдать дополнительный анализ мочи на флору, что дает возможность обнаружить инфекцию и выяснить, с помощью каких именно антибиотиков можно преодолеть проблему. К тому же, может быть, что инфекция попала в организм еще до наступления беременности и просто никаким образом не проявлялась. Женщина ведет обычный образ жизни и не знает о наличии такой проблемы. В большинстве случаев, это связано с неправильно сданным анализом, точность результата под вопросом. Потому желательно знать правила, которых следует придерживаться при сдаче анализа мочи:
- Не экономьте и купить в аптеке специальные контейнеры для анализа (стерильные);
- Мочу следует собирать утром, после пробуждения не ранее чем за два часа до сдачи анализа;
- Перед собиранием мочи нужно тщательно вымыть половые органы. Это следует делать аккуратно, чтобы во влагалище не попали микробы. Учтите, что для этого можно закрыть его тампоном;
- Контейнер для сбора мочи нужно открывать прямо перед сбором мочи;
- Необходимо собирать мочу в средней порции. Постарайтесь не касаться пальцами верхних краев банки;
- Завершив процедуру, сразу же закройте плотно контейнер.
В случае соблюдения всех этих правил, то вы можете быть уверены в достоверности результата анализа. У многих возникает вопрос, касательно того, как инфекция попала в организм, потому следует в этом разобраться. Чем обусловлено возникновение кишечной палочки подчас беременности в моче:
- Нарушение гигиенических норм. Например, подмывание от анального отверстия к влагалищу;
- Ношение трусов стрингов. Такое белье образует трущий эффект, что обуславливает попадание кишечной палочки в мочеполовую систему;
- Половой акт, подчас которого происходит смешение кишечной микрофлоры и флоры мочеполовой системы;
- Подчас беременности из-за усиленного роста матки.
Как можно заметить причин не очень много, потому если их принимать во внимание, то можно оградить себя от заражения.
Доктора говорят, что при нахождении проблем во влагалищной микрофлоре, то это свидетельствует и о наличии отклонений в кишечнике. Потому лечиться нужно в комплексе. Присутствие палочки может спровоцировать появление серьезных проблем и у женщины, и у малыша. В науке эту болезнь именуют бактериальным вагинозом, который протекает с обильными выделениями. Сперва, выясним причины появления воспаления у женщины:
- Наиболее частая ошибка – это неправильная гигиена половых органов. Нужно начинать подмывание спереди, а потом подмывать заднюю часть, а не наоборот;
- Частые причины: преобладание стрингов в гардеробе, внутриматочная спираль, беспорядочные половые контакты, комбинированные сношения, сильная жара, ослабленная иммунная система, сахарный диабет, частое спринцевание.
Большое количество женщин не знают, что имеют кишечную палочку, если не сделать специальный анализ. Однако, существуют признаки, позволяющие выяснить присутствие данной проблемы, среди которых: жжение и зуд половых органов, обильные выделения, имеющие неприятный запах и болевые ощущения подчас полового сношения.
Существует пару рекомендаций, которые следует соблюдать, чтобы оградить себя от этой появления болезни, в том числе и после лечения:
- Держите половые органы в чистоте и сухости. Систематически подмывайтесь, а основное, осуществлять это корректно;
- Желательно не пользоваться дезодорированными прокладками и туалетной бумагой, потому что эти средства могут спровоцировать раздражение слизистой оболочки;
- Подчас полового сношения пользуйтесь презервативами;
- Нежелательно делать частые спринцевания, это отрицательно сказывается на состоянии влагалища. Доктора советуют делать это в случае крайней необходимости;
- При пользовании препаратами с аппликаторами, то после каждого использования, его нужно тщательно вымыть;
- Лучше подмываться после полового акта, стула и мочеиспускания.
Значительно количество беременных женщин не хотят лечиться, потому что бояться навредить ребенку. Не стоит переживать по этому поводу и запускать болезнь, ведь на данный момент существуют безопасные антибиотики, которые не вредят организму. Основное – это заблаговременно знать, какие препараты позволено употреблять. Их назначает лишь акушер-гинеколог, самодеятельность недопустима. Подчас беременности допустимо употребление таких антибиотиков с целью лечения кишечной палочки:
- Амоксициллин, пенициллины и цефатоксим. Средство никак не воздействует на внутриутробное развитие ребенка и не обуславливает развитие пороков;
- Фурагин. Данное средство можно принимать в любой период, кроме 38-42 недель беременности.
При нахождении у себя хотя бы одного симптома кишечной палочки подчас беременности, то стоит сходить к доктору. При подтверждении анализами присутствия инфекции во влагалище, доктор может назначить «местную» терапию. При легких формах можно подмываться отварами из трав, делать лечебное спринцевание, позволяется использовать специальные вагинальные свечи. Иногда, доктор может назначить сеансы ультрафиолетового облучения половых органов. Для возобновления влагалищной микрофлоры советуют принимать средства, например, «Биойогурт», витамины и пр. Курс лечения составляет 3-10 дней. После приема назначенного лекарства, нужно сдать повторный анализ мочи, а месяц спустя бактериальный поев. При обнаружении инфекции, вероятнее всего, назначат повторный курс лечения, основанный на приеме лекарств в порядке очередности.
Следует принять во внимание, что организм ослабевает после лечения антибиотиками, и он нуждается в поддерживающей терапии и диете. Существуют и средства, которые нежелательно принимать подчас беременности, потому что от них можно ожидать негативные последствия, например, повышение билирубина, повреждение нервных окончаний, разрушение эритроцитов в крови и пр. Среди таких антибиотиков: нитрофураны, сульфонамиды, фторхинолоны и пр. Чтобы избежать повторного возникновения кишечной палочки подчас беременности, желательно раз в неделю сдавать анализ мочи еще раз.
источник
Часто при беременности обнаруживают бактериурию (наличие бактерий в моче), которая может быть вызвана различными возбудителями. Кишечная палочка в моче при беременности чаще других микроорганизмов обнаруживается при сдаче анализа на бакпосев.
Поскольку данное явление представляет определенный риск для мамы и плода, не стоит пренебрегать его лечением.
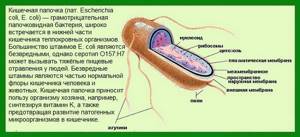
Эшерихия коли является условно патогенной флорой. Она должна находиться в кишечнике. Появление кишечной палочки в моче (Escherichia coli) не является нормой. Урина в идеале должна быть стерильной. У беременных бактериурия возникает довольно часто.
Обнаруживаются микроорганизмы в моче после проведения анализа на бактериальный посев, который является базовым при постановке на учет женщины в положении. Особенно важно провести данное исследование, когда превышена норма по лейкоцитам в общем анализе мочи. Тогда имеет место воспалительный процесс мочевыводящих путей, причиной которого могут быть бактерии.
При анализе мочи на бакпосев составляется антибиотикограмма на чувствительность кишечной палочки к определенному виду антибиотиков.
Женщинам подмываться следует по направлению к анусу. Неосторожное проведение рукой в противоположном направлении может послужить причиной для возникновения колонии бактерий во влагалище и появлении кишечной палочки в моче.
Появление бактерий в моче зависит от чистоплотности полового партнера. Беспорядочные половые связи и половой акт (орально-анальный) тоже являются путем попадания инфекции в мочеиспускательный канал.
Ношение плотно прилегающих к телу трусиков-стрингов из-за трения способно вызвать инфицирование женских мочеполовых органов.
Хронические формы цистита, пиелонефрита, уретрита часто рецидивируют при беременности. Появлению кишечной палочки в моче способствуют такие заболевания, как сахарный диабет, запоры, дисбактериоз кишечника, заболевания половой сферы, кариес.
При невысоких концентрациях бактерии в урине попросят повторно пересдать анализы, чтобы исключить случайность попадания микроорганизма в мочу. Если возбудитель все же высевается, то самое время провести щадящее лечение, которое позволит избежать распространения инфекции и приема антибиотиков.
Излечение составляет 80% случаев при обнаружении кишечной палочки в первом триместре беременности.
Во время беременности уретра укорачивается и под воздействием гормонов становится более расширенной. Рост матки, которая сдавливает внутренние органы, провоцирует застой мочи в почках и мочеточниках, что приводит к размножению микроорганизмов.
Очень часто бактериурия протекает бессимптомно. Женщина может вообще не замечать ее наличия.
Но возрастающая нагрузка на организм во время вынашивания ребенка и мочевыделительную систему, в частности, ослабление общего и местного иммунитета выявляют слабые стороны здоровья.
Различают истинную и ложную бактериурию. При истинной — кишечная палочка живет в моче и размножается (путь проникновения снизу). При ложной — бактерия попадает в мочу из других очагов инфекции через кровь, которая отфильтровывается в почках (спускаются сверху).
Симптомы наличия микроорганизмов в моче сходны с симптомами при пиелонефрите и цистите. Это наличие частого и болезненного мочеиспускания, зуд и жжение в мочеиспускательном канале. Боль при половом акте. Появление слизистых и коричневатых выделений. Мутная непрозрачная моча с неприятным запахом.
Ощущения слабости, тошноты, озноба. Боли в пояснице и низу живота. Повышение температуры тела в острой фазе заболевания, что требует обязательной госпитализации и лечения антибактериальными препаратами. Часто женщина чувствует себя хорошо и наблюдает у себя только один или несколько симптомов.
Для дифференциации причин бактериурии назначают дополнительные исследования:
- бакпосев мочи с антибиотикограммой и мазки с влагалища и уретры;
- анализ на биохимию крови, тест толерантности к глюкозе, скрининговые тесты;
- УЗИ почек;
- допплерометрия сосудов почек;
- анализы мочи в динамике (общий, по Нечипоренко, суточный на белок, Лейберга).
В идеале моча человека должна быть стерильной, то есть никаких следов микрофлоры лабораторные анализы показывать не должны. Но на практике такие чудеса встречаются довольно редко.
Практически в каждом анализе мочи микробиологи находят какое-то количество микроорганизмов. В каждом втором случае это E.coli (кишечная палочка), входящая в первую десятку самых патогенных бактерий мира. Но не спешите лечить инфекцию антибиотиками, так как события могут развиваться по 3 сценариям:
Кишечная палочка попала в мочу во время неправильно сделанного отбора. Повторно сданный анализ исключает эту вероятность.
В 1 мл мочи находится более 105 палочек E.coli, но заболевание проходит в скрытой форме. Ставится диагноз «бессимптомная бактериурия». Решение о назначении антибактериальной терапии принимается далеко не всегда. При сахарном диабете или отсутствии пиурии лечение может проводиться гомеопатическими препаратами.
Симптомы острой инфекции мочевыводящей системы (ИМС), бак посев показывает более 105 единиц кишечной палочки на 1 мл урины. Бактерия стала причиной воспаления верхних или нижних мочевыводящих путей (уретрит, цистит, пиелонефрит). Назначается лечение.
Неосложненные ИМС у беременных наблюдает гинеколог, у детей — участковый педиатр. Если заражение штаммом кишечной палочки сопровождается слизисто-гнойными выделениями и сильной болью, то больного направляют на лечение к нефрологу или урологу.
Урологические инфекции по своей распространенности уступают только респираторным заболеваниям. Особенно часто страдают от них беременные женщины и дети 7-12 лет.
Кишечная палочка — факультативный анаэроб. Это означает, что ее природное место обитания — безвоздушная среда (кишечный тракт), но при попадании бактерии в место насыщенное кислородом, она быстро адаптируется и без проблем переживает «нелегкое время».
В кишечнике Escherichia coli синтезирует витамин К и изгоняет болезнетворные бактерии со своей территории. Но это в кишечнике, а при попадании в мочевыводящие пути она может вызывать тяжелейшие заболевания. Это не означает, что организм сдастся без боя.
Стенки мочевого пузыря вырабатывают антибактериальную слизь, уроэпителий регулярно слущивается, унося с собой тысячи кишечных палочек, в состав мочи входят вещества с сильным антибактериальным действием. Но и эта защита может давать сбои. Что становится предпосылками к распространению инфекции? Это:
В кислой среде патогенность кишечной палочки растет.
Скорость протекания мочи по уретре может доходить до 3 м/сек. При таком напоре кишечная палочка просто не может удержаться на поверхности слизистой. Но это при нормальной гидродинамике. Если ток мочи будет нарушен из-за патологий, то остаточная моча в пузыре станет источником инфекции.
Очаги воспаления, расположенные рядом с мочевыводящей системой.
По этой причине кишечная палочка может попадать из мочи через кровь в лимфатические протоки и другие органы.
Несоблюдение правил гигиены половых органов.
Или неправильное подмывание девочек — от анального отверстия к уретре.
Ослабление иммунитета и изменения в гормональном фоне.
Процент урологических инфекций, в общей структуре заболеваемости беременных, составляет от 7 до 14 %, причем чаще всего болеют женщины, в анамнезе которых уже были случаи цистита или пиелонефрита.
В более чем половине случаев ИМС возбудителем становятся патогенные штаммы кишечной палочки О1 – О7, О18, О22, О75, О83, О112. Именно эти серотипы E.coli обладают наиболее высокой степенью вирулентности (способности к заражению).
Симптомы. Чувство неполного опорожнения, боль и жжение при мочеиспускании, сильный зуд в уретре, при острой форме воспаления может подниматься температура. У беременных женщин бактериурия зачастую протекает в скрытой, бессимптомной форме.
Анализ исследований показал, что при беременности это заболевание не только увеличивает риск развития пиелонефрита в 5 раз, но и может привести к преждевременным родам.
У грудничков-мальчиков ИМС Инфекция мочевой системы. , вызванная кишечной палочкой, встречается несколько чаще (до 3% от всех инфекций), чем у девочек (до 2 %). Но уже через год ситуация начинает меняться — мальчики 1 — 2 %, девочки 2,7 — 3 %.
Причина такого соотношения кроется в различиях анатомического строения уретры. Уже при рождении длина мочеиспускательного канала девочки в несколько раз короче, чем у мальчика. С возрастом этот разрыв только увеличивается.
При неправильном подмывании или дисбактериозе E.Coli оседает вокруг анального и уретрального отверстия девочки. Оттуда она легко попадает в уретру, где начинает размножаться со скоростью 3 бактерии в минуту. При такой скорости деления кишечная палочка в моче у ребенка быстро поднимается по уретре в мочевой пузырь, а уже оттуда по мочеточникам в почки.
Кстати, восходящий путь — не единственный, которым может происходить заражение. При бессистемной и частой антибиотикотерапии иммунитет у грудничков может упасть настолько, что E.coli начинает мигрировать через лимфу и кровь, вызывая такие тяжелые заболевания как сепсис или менингит.
Симптомы. Клиническая картина при остром воспалении: высокая температура, общая интоксикация, слипание и покраснение губок уретры. У грудничка каждый позыв к мочеиспусканию сопровождается болью. Ребенок часто плачет, плохо спит.
У мальчиков постарше боль часто иррадиирует из надлобковой области в головку полового члена, которую он начинает теребить, чтобы уменьшить боль.
После трех лет разрыв в показателях заболеваемости ИМС мальчиков и девочек продолжает увеличиваться. К пубертатному возрасту эти цифры составляют — мальчики 0,1%, девочки до 5%. В этом возрасте у будущих мужчин к защитному механизму мочевыводящего тракта присоединяется еще один фактор — начинает выделяться секрет простаты, обладающий антибактериальным действием.
Симптомы. Может протекать как в скрытой форме (бессистемная бактериурия), так и с гнойно-слизистыми выделениями, температурой и дизурией (острый уретрит и цистит). У детей дошкольного возраста встречается недержание мочи при особо болезненных позывах.
Если инфекция дошла до почек, то диагностируется бледность и сухость кожи, боли в пояснице. Довольно часто пиелонефрит маскируется под аппендицит или грипп.
На результат анализа может влиять способ забора материала, время, затраченное на его транспортировку, порция. В некоторых странах считают, что забор мочи сделан правильно, если только он произведен через иглу катетера.
Но здесь велик риск повредить слизистую уретры, поэтому для малыша лучше купить детский мочеприемник. Беременным и детям постарше понадобятся закрытые баночки, которые продаются в аптеке. Перед забором нужно тщательно вымыть половые органы. Собирают среднюю порцию мочи, которая покажет наличие кишечной палочки в мочевом пузыре.
При бактериальном заражении E.Coli моча мутная, содержание эритроцитов и лейкоцитов повышено. Основной параметр — концентрация кишечной палочки в моче. Если в посеве мочи находят более 105 палочек на 1 мл урины, то это явный признак бактериального заражения и врач (для исключения ошибки) назначает повторное исследование.
- С 13 недели беременности: цефепим, цефтриаксон;
- С 27 недели беременности: цефотаксим;
- До 38 недели: фурагин.
При бессимптомной бактериурии врач прописывает: хинолоны II поколения, нитрофурантоин, цефалоспорины. Из фитопрепаратов — канефрон Н, цистон, фитолизин. В рацион включаются компоты из сухофруктов и клюквенный морс.
- Амоксициллин + клавулановая кислота (аугментин, амоксиклав);
- Ко-тримоксазол;
- Нитрофураны (фурамаг, фурадонин, нитрофурантоин).
- Амоксициллин + клавулановая кислота;
- Цефалоспорины II поколения (цефуроксим).
При достижении 15-летнего возраста:
Подростку могут быть назначены фторхинолоны (норфлоксацин), цефалоспорины III поколения, монурал (фосфомицин). Все эти препараты являются антибиотиками широкого спектра действия.
Терапия заболевания, причиной которого стало заражение кишечной палочкой, длится от 7 до 14 дней. Максимум через 72 часа после начала антибактериальной терапии состояние больного должно улучшиться. Если этого не происходит, то антибиотик меняют.
Человек является отличным примером успешного сосуществования макро- и микроорганизмов. Например, колонии полезной флоры, заселяющие ЖКТ, помогают переваривать пищу, а молочнокислые бактерии влагалища у женщин препятствуют развитию инфекционных процессов.
Но случается и так, что даже полезные бактерии могут сослужить плохую службу нашему здоровью. В этом обзоре мы выясним, должна ли выявляться кишечная палочка в посеве мочи, чем чревато ее обнаружение, и требует ли такое состояние специализированного лечения.
По микробиологической классификации кишечная палочка – Escherichia coli – относится к условно-патогенным микроорганизмам. Это означает, что большинство штаммов этой бактерии неопасны для человека, но при определенных условиях могут вызвать развитие заболевания.
Основной источник E. coli – кишечник, где в норме этот микроб содержится в концентрации 106-108 КОЕ/г. Такое количество необходимой микрофлоры «поселяется» в кишечнике новорожденных детей спустя несколько часов после рождения и на протяжении всей жизни остаётся практически неизменным. Получая от человеческого организма оптимальные условия для жизни, бактерия в свою очередь:
- участвует в продукции некоторых витаминов и витаминоподобных веществ (К, группы В);
- стимулирует выработку печенью жирных кислот;
- помогает кишечным ферментам переваривать альбумины;
- участвует в обмене билирубина, холестерина и желчных кислот;
- конкурирует с болезнетворными бактериями, снижая их содержание в кишечнике.
Однако возникают ситуации, при которых норма кишечной палочки в организме снижается, и «власть» захватывают болезнетворные бактерии, вызывая дисбиоз. Причинами такого состояния становятся:
- частые ОРИ и другие вирусные заболевания;
- общее переохлаждение;
- физическое и психоэмоциональное перенапряжение;
- несостоятельность лимфатической системы в детском или, напротив, пожилом возрасте;
- употребление некоторых лекарственных препаратов (антибиотики, цитостатики);
- вредные привычки: длительное курение, употребление алкоголя и наркотиков.
А откуда кишечная палочка попадает в мочу? Большая часть случаев определения E. coli в бакпосеве связана с несоблюдением правил сбора анализа или случайностью. Но иногда такое состояние – повод для беспокойства. Появление кишечной палочки в моче имеет следующие причины:
Несоблюдение правил гигиены в обычной жизни или при сборе анализов.Сбор жидкости в нестерильный загрязнённый контейнер.Практика анального секса.Физиологические особенности анатомического строения органов мочевыделения.
- Короткая уретра;
- близкое расстояние между мочеиспускательным каналом и прямой кишкой.
Хронические инфекции почек.
Воспалительные поражения мочеточника и мочевого пузыря.Опухолевые поражения органов мочевыделения.
Особого внимания заслуживает обнаружение E. coli в организме будущей мамы или у грудничка. Кишечная палочка при беременности – довольно распространенная проблема.
Причины появления ее могут быть связаны с:
- высоким риском развития инфекционного процесса в мочевыделительной системе при повышенной нагрузке на почки;
- нарушением функционирования почек при давлении на них растущей маткой;
- особенностями гормональной регуляции в организме беременных.
Довольно часто наличие кишечной палочки в моче не вызывает каких-либо клинических симптомов и становится неприятным сюрпризом для человека. Реже при инфицировании возникают жалобы на:
- рези, болезненность, жжение при мочеиспускании;
- при патологическом процессе в почках – ноющие, тянущие боли в пояснице;
- учащение мочеиспускания до 9-12 раз в сутки;
- появление неприятного запаха от выделяемой мочи;
- признаки интоксикации: слабость, общее недомогание, ухудшение аппетита;
- повышение температуры тела.
Лабораторно подтвердить возникновение инфекции в органах выделительной системы можно с помощью:
Общего анализа мочи.При микроскопии мочевого осадка лаборант может обнаружить патогенные микроорганизмы (без определения их вида). Степень бактериурии отражает количество знаков «+» (от одного до трёх).Бактериологического исследования мочи (бакпосева).
В ходе этого теста производится посев биологического материала на питательные среды с дальнейшей колонизацией микроорганизмов и их микроскопией. Позволяет определить даже минимальные концентрации E. coli в моче.
Одновременно с бактериоскопией проводится тест на чувствительность к антибиотикам, который поможет понять, как лечить пациента.
Результаты бактериоскопии оцениваются следующим образом:
- E. coli 10⁴ — положительный результат.
Обнаружение большого количества кишечной палочки в моче и выявление симптомов поражения почек или мочевыводящих путей требует внимательного отношения со стороны врача.
Больным должны быть назначены дополнительные методы инструментальной диагностики (УЗИ, экскреторная урография, почечная ангиография и др.
), с помощью которых будет установлен точный диагноз и составлен план дальнейшего лечения.
Обнаружение условно патогенного организма в моче – показание для начала противомикробной терапии. Антибиотики при инфекционно-воспалительном процессе:
- способствуют эрадикации возбудителя из почек и МВП;
- уменьшают выраженность воспаления;
- препятствуют развитию осложнений.
Среди препаратов выбора – пенициллины, цефалоспорины, тетрациклиновые антибиотики. Они не только устраняют кишечную палочку, но и осуществляют лечение воспалительных заболеваний почек.
Для скорейшего выведения бактерий из организма используются уросептики и растительные препараты (Канефрон Н, Фитолизин). Лечение народными средствами заключается в укреплении защитных свойств и повышении общей резистентности организма.
У людей с крепким иммунитетом бактериальные поражения системы мочевыделения наблюдаются редко.
Бактерии кишечной группы, в первую очередь кишечная палочка, являются первичными возбудителями воспалительных процессов мочевыделительной системы в почти 90% случаях. Другими микроорганизмами из этой группы являются клебсиэллы, энтеробактерии, протей, реже стрептококки и стафилококки.
Все эти микроорганизмы живут внутри и на поверхности человеческого тела, поэтому избавиться от них невозможно, да и не нужно. Для здорового человека они совершенно безопасны.
Уретра женщины очень короткая, поэтому бактерии могут легко проникать в мочевой пузырь, однако они чаще всего своевременно выводятся вместе с мочой (поэтому частое опорожнение мочевого пузыря, каждые 1.5-2 часа – это отличная профилактика воспалений мочевыделительной системы).
У беременных женщин защитные силы работаю слабее, чаще бывает застой мочи, присутствуют другие факторы, провоцирующие рост микроорганизмов, и их заброс в верхние мочевыделительные пути, поэтому воспалительные процессы могут наблюдаться чаще.
Острый пиелонефрит беременных – довольно редкое явление. Чаще он встречается у нерожавших женщин (первородок). Возраст тоже играет роль в развитии пиелонефрита – у 70% случаев он наблюдается у женщин в возрасте до 25 лет. Самая высокая частота пиелонефрита наблюдается во втором триместре (до 80% случаев заболевания).
Наличие эпизодов пиелонефрита до беременности (13% случаев) тоже играет роль в развитии этого заболевания у беременных. Несмотря на серьезность состояния, беременность не усугубляет развитие почечной недостаточности у больных пиелонефритом. Нередко пиелонефрит сопровождается анемией беременных.
Одним из серьезных осложнений пиелонефрита может быть дыхательная (респираторная) недостаточность.
Диагноз пиелонефрита не должен ставиться только по одним показателям мочи, тем более всего одного образца, так как белок, сахар, ацетон, лейкоциты, эритроциты в допустимых нормах (для беременности) могут быть обнаружены в моче беременной женщины.
Бактериурия при пиелонефрите встречается у 50% женщин (в 80-95% этих женщин возбудителем является кишечная палочка). В 10% случаев пиелонефрит вызывается стрептококками группы В.
Для проведения исследования мочи самым оптимальным является забор мочи катетером, и исследование средней порции мочи, включая бактериологический посев мочи. Бактерии есть всюду, в том числе на человеческом организме и внутри этого организма.
Во время мочеиспускания они могут также попадать в мочу с кожи промежности и преддверия влагалища. Поэтому важно знать, как правильно была собрана моча для исследования, какие именно виды микроорганизмов нашли, и в каком количестве.
При бессимптомной бактериурии об инфекции мочевыводящих путей говорят при обнаружении 100 000 (десять в пятой степени) и более бактерий в 1 мл мочи в двух независимо взятых образцах мочи; при наличии симптоматики об инфекции говорят при обнаружении 100 бактерий в 1 мл мочи.
Почему необходимо два образца мочи? Потому что, бактерии в мочу могут попасть случайно, а также могут быть погрешности в проведении подсчета количества колоний микроорганизмов.
Лечение проводится только тогда, когда количество колоний бактерий в моче превышает допустимую норму и ставится диагноз инфекции мочевыводящих путей.
Повторные анализы мочи могут помочь в выявлении активации инфекционного процесса.
Лечение острого пиелонефрита у беременной женщины всегда необходимо, а не просто желательно.
Но агрессивность в виде большого количества медикаментов в таких случаях не уместна, если учесть тот факт, что почки беременной женщины уже работают на «повышенных оборотах» и дополнительная нагрузка в виде выведения из организма лекарственных препаратов и их продуктов распада не рациональна.
Поэтому достаточно 2-3 препаратов, один из которых антибиотик широкого спектра действия. Назначение мочегонных медикаментов, в том числе мочегонных чаев, при беременности противопоказано. Так называемое профилактическое лечение у женщин с хроническим пиелонефритом, который не сопровождается клиническими и лабораторными признаками, строго не рекомендуется.
Не всегда беременные с острым пиелонефритом проходят лечение в стационаре – зависит от состояния женщины, ее выполнения рекомендаций врача, хотя в большинстве случаев при наличии повышенной температуры тела, болевых ощущений в области поясницы и внизу живота, общем недомогании рекомендовано пройти обследование и лечение в больничных условиях. Заграничные женщины проводят в стационаре в среднем от 3 до 5 дней, реже дольше. Постельный режим не рекомендуется, если нет лихорадки и сильных болей, потому что он может привести к появлению отеков и тромбообразованию в нижних конечностях. Необоснованное агрессивное применение антибиотиков при лечении инфекций мочевыводящих путей привело к тому, что в половине случаев и больше бактерии не чувствительны к амоксициллину, ряду цефалоспоринов и гентамицину, которые чаще всего используют для лечениях этих инфекций у беременных женщин. Третье поколение цефалоспоринов – это новое направление в лечении пиелонефрита.
Предпочтение необходимо отдавать антибиотикам, к которым чувствительны бактерии при культуральном посеве. Нитрофураны также не рекомендуются при беременности, особенно в третьем триместре. «Канефрон» — это препарат растительного происхождения.
В его состав входят любисток, золототысячник и розмарин. Три клинических исследования по его применению для лечения воспалительных процессов мочевыделительной системы были проведены в 80-х годах, но не по правилам доказательной медицины.
Эффективность в лечении этих заболеваний у беременных женщин, а тем более безопасность препарата для эмбриона и плода, никогда не изучалась.
Тем не менее, многие постсоветские врачи назначают этот препарат не только в качестве лечения, но даже для профилактики воспалительных процессов мочевыделительной системы, особенно если в моче беременной обнаружены белок или соли.
Известно, что розмарин (Rosmarinus officinale) имеет абортивный эффект, и первый случай потери беременности на пятом месяце из-за лечения розмарином был зарегистрирован еще в 1843 году, когда отвар этой лекарственной травы был назначен для лечения водянки беременных как мочегонное средство.
Любисток (Levisticum officinale) вызывает менструацию и увеличивает кровянистые выделения, поэтому может быть причиной кровотечения при беременности.
Золототысячник (Centaurium umbellatum) успешно применяют для лечения заболеваний желудочно-кишечного тракта и печени, однако европейская фармакопея не рекомендует применение этого лекарственного растения при беременности (во многих инструкциях лекарственных препаратов золототысячника беременность в противопоказаниях).
Помимо растительных ингредиентов, «Канефрон» содержит коллоидный силикон, лактозу, железо, рибофлавин, карбонат кальция, дектрозу, синтетический комплекс йода, крахмал, минеральный воск, касторовое масло, сахарозу, гуммилак, тальк и титаний, что не делает его 100% натуральным продуктом. Имеются зарегистрированные случаи повреждения печени из-за приема канефрона.
Фитолизиновая паста при беременности противопоказана, так как она содержит лекарственные травы с абортивным и токсичным действием. В состав фитолизина входят эктаракты травы хвоща полевого, листьев березы, травы горца птичьего, корней петрушки, корневищ пырея, листьев березы, а также эфирные масла: мятное, шалфейное, апельсиновое, сосновое, ванилин и глицерин.
Вы уже приняли курс антибиотика, поэтому пока что повторный курс проводить не нужно. Для ребенка не опасно. Если у вас нет болей и других клинических признаков пиелонефрита, то госпитализация не показана.
Также, не знаю, что вы понимаете под повышающейся температурой тела, но до 37.5 мы считаем хорошей нормой. Продолжайте принимать брусничный сок или морс.
А в отношении позы: если это не сексуальная поза, то пользоваться ею нет необходимости.
Во время беременности женщина регулярно сдает на анализ мочу, что является необходимой процедурой с целью диагностирования различных отклонений. Нормой считается отсутствие в моче бактерий, белка и лейкоцитов.
Наличие бактерий даже без определенных симптомов в моче у беременных может говорить о наличии инфекции в мочевыводящих путях. Если вовремя не лечить, то это может сказаться не только на здоровье будущей матери, а и плода.
Каковы же причины появления бактерий?
В идеале в моче беременных не должно быть бактерий, их наличие в моче называют бактериурией. Причин появления может быть несколько:
- Несоблюдение правил ухода за телом. Бактерии могут попасть в уретру при неправильном подмывании от половых органов или с заднего прохода. Если носить белье из некачественных синтетических материалов, то это тоже может способствовать возникновению инфекции.
- Застой мочи. Во время беременности происходят физиологические изменения организма: по мере роста матка начинает давить на мочевой пузырь и на почки. В результате происходит застой мочи. Это создает благоприятную среду для развития микроорганизмов.
- Гормональные нарушения. Гормональные изменения у беременных часто становятся причиной нарушения работы выделительной системы, что также приводит к застою, особенно в поздние сроки беременности.
- Наличие бактерий в организме. Во время беременности иммунитет организма становится слабее, бактерии, до этого никак себя не проявляющие, могут дать о себе знать.
Бактерии могут попадать в мочевыводящую систему несколькими способами:
- Восходящий. Когда возбудитель попадает через мочеиспускательный канал. Это связано с особенностью женской физиологии.
- Нисходящий. При инфицировании почек микроорганизмы попадают в мочевой пузырь.
- Лимфогенный. Инфекция попадает из других очагов заражения по лимфатическим путям.
- Гематогенный. Вместе с кровотоком бактерии попадают из других очагов заражения.
Различают два вида бактериурии: истинная и ложная.
Истинная ─ это когда бактерии, попадая в мочевые пути, начинают там размножаться, вызывая такие инфекционные заболевания, как цистит, уретрит, пиелонефрит.
Ложная ─ это когда микроорганизмы, находясь в мочевом пузыре, никак не дают о себе знать (нет никаких симптомов).
Истинная сопровождается наличием таких симптомов, как:
- самопроизвольное мочеиспускание;
- рези и боли внизу живота, жжение при мочеиспускании;
- температура;
- мутный цвет мочи, может быть и с кровью;
- общая слабость.
Если есть эти симптомы, то врач назначает сдачу анализов мочи, проводится бактериологический посев с целью выявления возбудителя и назначения правильного лечения. Также устанавливается степень отклонения от нормы.
Так при выраженных симптомах присутствие в моче кишечной палочки в количестве 102-104 КОЕ является основанием для назначения лечения. При ложной (бессимптомной) бактериурии показатель 105 КОЕ/мл считается отклонением, после чего назначается повторный сбор мочи.
Это делается для того, чтобы избежать ошибочного диагноза, так как такие показатели могут быть, если забор был произведен неправильно.
Если во время проведения анализа были обнаружены бактерии и лейкоциты в моче у беременных, то это свидетельствует о наличии инфекции. При обнаружении лейкоцитов смотрят на количество бактерий.
Если обнаружено низкое содержание бактерий, то есть вероятность, что лейкоциты попали в мочевыводящие пути из половых органов при неправильном заборе. В таком случае врач может назначить повторный анализ мочи.
Даже если инфицирование проходит без симптомов, то без своевременного лечения это опасно не только для беременной, а и для ребенка. Наличие бактерий в моче может вызвать такие патологии, как:
- преждевременные роды;
- отход околоплодных вод раньше срока;
- отклонения в развитии плаценты;
- задержка внутриутробного развития;
- рождение детей с патологиями;
- задержка у ребенка умственного развития;
- увеличивается риск ДЦП у ребенка.
Лечение бактериурии у беременных носит щадящий характер с учетом сроков беременности. Оно основывается на таких принципах:
- назначают препараты, которые не принесут вреда ни плоду, ни будущей маме;
- при выборе препаратов учитывают, на каком сроке беременности выявлена инфекция;
- лечение проходит под постоянным наблюдением врача и с регулярной сдачей анализов.
Тип антибиотика выбирает врач при определении вида возбудителя инфекции. Дополнительно назначают лечение, включающее народные методы: настой шиповника, клюквенный морс. Они способствуют активизации выведения мочи.
Курс приема антибиотиков не превышает 5 дней. Именно такой срок является щадящим для беременных.
Лечение бессимптомной бактериурии проходит в более облегченном режиме при назначении гомеопатических препаратов и фитотерапии.
С целью предотвращения бактериурии у беременных необходимо соблюдать следующие профилактические действия:
- Для сдачи анализов использовать только стерильную тару. Сдавать необходимо только средний забор и не позднее двух часов с момента сбора. Перед сдачей необходимо подмываться, после чего только делать забор.
- В период беременности регулярно следить за чистотой тела и белья. Отказаться от синтетических материалов, способствующих бактериурии восходящего типа.
- Во избежание застоев регулярно пить мочегонные настои, но в таком количестве, чтобы не было дополнительной нагрузки на почки.
Любой женщине необходимо относиться к своей беременности со всей серьезностью и выполнять все рекомендации врача. При любых изменениях в организме необходима консультация специалиста.
Бактерии кишечной палочки, на самом деле, являются нормальной составляющей микрофлоры организма и способствуют укреплению иммунитета и правильному функционированию пищеварительной системы. Но это справедливо лишь в том случае, когда они размножаются в соответствующей среде. Кишечная палочка в моче сигнализирует о проблемах в урогенитальной сфере и возможных воспалительных заболеваниях.
Данное состояние правильно называется бактериурией и может наблюдаться как на фоне вполне безобидных факторов, так и вследствие более серьезных нарушений.
Кишечная палочка в моче – причины:
- неправильный забор жидкости для анализа;
- недостаточная личная гигиена;
- занятия анальным сексом перед лабораторными исследованиями;
- воспалительный процесс в почках, мочевом пузыре и мочеточнике;
- беременность .
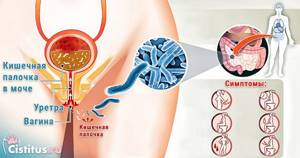
Если определяющим фактором появления палочки является все же инфекция мочевыводящих путей, то она сопровождается такими признаками:
- жжение или острая боль во время либо в конце мочеиспускания;
- лихорадка, озноб;
- резкий, неприятный запах мочи;
- кровяные или гнойные примеси, сгустки в выделениях, слизь желтого или зеленоватого цвета;
- общее недомогание;
- тянущая боль в почках или пояснице, ощущение тяжести;
- частое, до 8-12 раз в день, мочеиспускание, неспособность терпеть позывы.
Стоит заметить, что иногда подобные инфекции протекают бессимптомно, скрыто, обычно это характерно для людей с хорошим иммунитетом. В таком случае вышеперечисленные признаки либо проявляются очень слабо, либо вообще отсутствуют.
При бессимптомном течении бактериурии нормальные показатели E. Coli не превышают количества 105 палочек в 1 мл мочи. Кроме того, допускается, что инфекции нет, а причиной наличия микроорганизмов является неправильный забор образцов.
Если больной обращается с характерными для воспалительного процесса жалобами, то пороговое значение нормы снижается до 104 кишечных палочек в 1 мл мочи.
Также следует обратить внимание на концентрацию лейкоцитов в биологической жидкости.
При подозрении на обострение цистита в сочетании с повышенной температурой тела и другими симптомами заболевания диагноз предполагает наличие не менее 102 палочек в анализах.
Бактериурия без признаков воспаления в мочевых путях не всегда требует лечения. Иногда организм в состоянии справиться с небольшой инфекцией самостоятельно посредством защитных механизмов иммунной системы.
В остальных случаях необходимо установить точную причину повышенной концентрации E. Coli в моче и, в соответствии с ней, разработать терапевтическую схему лечения. Чаще всего для подавления воспалительного процесса и остановки размножения бактерий назначается курс антибиотиков. Одновременно с этим предполагается прием гепатопротекторов, чтобы предупредить поражение тканей печени.
Кроме того, сразу после антибактериальной терапии желательно восстановить микрофлору кишечника, для чего применяются различные биологически активные добавки с содержанием бифидо- и лактобацилл.
Рекомендуется все время придерживаться щадящей диеты с минимальным потреблением соли и небольшим количеством суточного объема выпиваемой воды, чтобы исключить повышенную нагрузку на почки и мочевыводящие протоки.
Особо тяжелые воспалительные заболевания требуют госпитализации, а также интенсивного лечения в условиях стационара под наблюдением врача.
КОНСУЛЬТАЦИЯ УРОЛОГА В ЕКАТЕРИНБУРГЕ Опытный врач. Возможен прием в субботу и воскресенье. Стоимость от 900 р. Клиника Потенциал Здоровья , г. Екатеринбург, ул. Техническая 14/2 (рядом рынок Таганский ряд ), тел. (343) 223-02-02, 366-20-10 Спросить у врача on-line бесплатно
Кишечная палочка (Escherichia coli, или E. coli) относится к микроорганизмам, так или иначе присутствующим в организме человека. Она участвует в пищеварении, способствует подавлению некоторых бактерий, помогает создать здоровую миклофлору.
Однако место кишечной палочки – в кишечнике, и если она появляется в другой среде, то может стать причиной различных заболеваний.
Именно поэтому, если обнаружена в посеве мочи Escherichia coli, а взятый через неделю анализ подтвердил результат, то необходимо внимательно обследовать органы мочевыделительной системы.
Выявление кишечной палочки не обязательно говорит о проблеме, особенно если нет иных симптомов. Возможно, речь идет просто о «грязно» собранном анализе, без соблюдения правил гигиены, в результате чего микроорганизмы и попали в образцы. Но вот присутствие Escherichia coli hemolitica в моче должно стать поводом для тревоги – ведь в норме данный штамм в кишечнике должен отсутствовать.
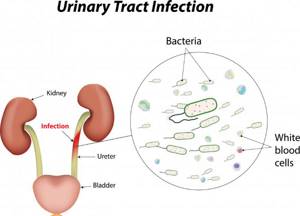
Если бактериальный посев мочи выявил кишечную палочку, это повод тщательно обследовать пациента на предмет инфекций мочевыводящих путей. Могут быть выявлены такие заболевания, как уретрит, цистит, пиелонефрит и даже хронический простатит. С появлением E. Coli в моче связаны до 80% инфекций органов мочевыделения, восходящим путем достигающих почки или мочевого пузыря.
Лечение кишечной палочки в моче включает в себя различные мероприятия:
Кишечник человека заселен огромным числом различных бактерий, которые принимают участие в формировании иммунной защиты. И кишечная палочка Escherichia coli – одна из них.
Escherichia coli (принятое сокращение E. coli) является грамотрицательной палочковидной бактерией, являющейся частью здоровой микрофлоры ЖКТ человека. В норме больше нигде в организме она встречаться не должна. Но иногда кишечная палочка обнаруживается и в моче. И это означает лишь одно: либо моча для анализа была собрана неверно, либо E. Coli попала в мочевыводящие пути.
В первом случае, все довольно просто. Бактерия в небольшом количестве может находиться и на коже промежности. И при сборе мочи очень легко попадает в нее.
Второй вариант – уже более серьезный случай. Кишечная палочка в мочевом пузыре говорит о наличии какой-либо инфекции. Согласно медицинской статистике практически 50% от всех диагностируемых случаев пиелонефрита вызваны именно бактерией E. Coli.
Микроорганизм, попав в мочевые пути, крепко прикрепляется к стенкам мочеиспускательного канала. И даже во время тока мочи остается на своем месте.
Именно эта его особенность представляет наибольшую опасность, поскольку по мере продвижения кишечной палочки вверх в патологический процесс могут оказаться втянутыми как мочевой пузырь, так и почки.
Наиболее часто подобные заболевания диагностируются у женщин, что связано с особенностями анатомии органов выделения.
Довольно часто спутниками кишечной палочки являются прочие патогенные микроорганизмы. В частности, протеи или стафилококки. Именно E. Coli, чаще всего, является причиной развития цистита.
Часто бактерия находится и в моче малышей. Для детей заражение может стать причиной развития различных патологий, поскольку иммунная система ребенка далека от совершенства. И после проникновения E. Coli в мочеточник она без особых проблем поднимается выше.
Нахождение бактерии в мочевых путях еще опасно и тем, что происходит снижение иммунной защиты, и при этом создаются просто идеальные условия для развития более серьезных инфекционных заболеваний. В частности, гонореи, хламидиоза или уретрита.
Пропустить у себя начало воспаления совершенно невозможно. Чаще всего, воспалительный процесс сопровождает следующая симптоматика:
- увеличение количества позывов к мочеиспусканию;
- сильные боли и резь, сопровождающие сам процесс;
- болезненные ощущения, локализующиеся в районе поясницы и низа живота;
- наличие крови и гнойных примесей в моче;
- общая слабость, недомогание;
- довольно часто наблюдается повышение температуры тела, что говорит об остром течении болезни.
Симптоматика практически всегда ярко выражена, Исключением является только воспаление уретры в своей начальной стадии. При этом признаки могут либо полностью отсутствовать, либо проявляться в незначительной мере, не доставляя женщине особых неудобств.
источник
Здравствуйте. Мы с мужем планируем беременность. Сделала анлизы (10 августа). Результаты:
Бакпосев на микрофлору (урогин.) + антибиотикограмма — Lactobacterium 10^7 КОЕ/мл
ПЦР. Gardnerella vaginalis (соскоб) обнаружена
ПЦР. Neisseria gonorrhoeae (соскоб) не обнаружена
ПЦР. Mycoplasma hominis (соскоб) не обнаружена
ПЦР. Mycoplasma genitalium не обнаружена
(соскоб)
ПЦР. Trichomonas vaginalis (соскоб) не обнаружена
ПЦР. Ureaplasma species обнаружена
(parvum+urealyticum, соскоб)
ПЦР. Chlamydia trachomatis не обнаружена
Антитела IgG к Toxoplasma gondii , Антитела IgG к цитомегаловирусу, Антитела IgG к HSV 1/2 -положительные результаты
Антитела IgG к Chlamydia trachomatis -отрицательный результат.
В этом году дважды возникал пиелонефрит (в январе и апреле), который вылечивался антибиотиками. До этого ниокгда в жизни таких проблем не было. В июне сдавала анализ на бакпосев — обнаружена кишечная палочка 10^5 КОЕ/мл. (лечения не проводила, а в последнем анализе ее и «след простыл»), что наводит меня на мысль о недостоверности результатов). Жалоб практически нет- выделений творожных нет, время от времени появляется бело-прозрачная слизь. перед или в конце месячных иногда бывает коричневая «мазня», зуда нет, при долгом воздержании от мочеиспускания появляется небольшая резь.
Подскажите , пожалуйста, следует ли мне лечиться и от чего (так как планируем беременность), перездать ли анализы, следует ли лечиться мужу? Кстати он до меня лечился антибиотками от уреаплазмоза (жалоб , симптомов не было, просто по результатам анализов). У меня до него было несколько контактов без предохранения.
Большое вам спасибо, ваши ответы всегда информативны.
Здравствуйте. Мы с мужем планируем беременность. Сделала анлизы (10 августа). Результаты:
Бакпосев на микрофлору (урогин.) + антибиотикограмма — Lactobacterium 10^7 КОЕ/мл
ПЦР. Gardnerella vaginalis (соскоб) обнаружена
ПЦР. Neisseria gonorrhoeae (соскоб) не обнаружена
ПЦР. Mycoplasma hominis (соскоб) не обнаружена
ПЦР. Mycoplasma genitalium не обнаружена
(соскоб)
ПЦР. Trichomonas vaginalis (соскоб) не обнаружена
ПЦР. Ureaplasma species обнаружена
(parvum+urealyticum, соскоб)
ПЦР. Chlamydia trachomatis не обнаружена
Антитела IgG к Toxoplasma gondii , Антитела IgG к цитомегаловирусу, Антитела IgG к HSV 1/2 -положительные результаты
Антитела IgG к Chlamydia trachomatis -отрицательный результат.
В этом году дважды возникал пиелонефрит (в январе и апреле), который вылечивался антибиотиками. До этого ниокгда в жизни таких проблем не было. В июне сдавала анализ на бакпосев — обнаружена кишечная палочка 10^5 КОЕ/мл. (лечения не проводила, а в последнем анализе ее и «след простыл»), что наводит меня на мысль о недостоверности результатов). Жалоб практически нет- выделений творожных нет, время от времени появляется бело-прозрачная слизь. перед или в конце месячных иногда бывает коричневая «мазня», зуда нет, при долгом воздержании от мочеиспускания появляется небольшая резь.
Подскажите , пожалуйста, следует ли мне лечиться и от чего (так как планируем беременность), перездать ли анализы, следует ли лечиться мужу? Кстати он до меня лечился антибиотками от уреаплазмоза (жалоб , симптомов не было, просто по результатам анализов). У меня до него было несколько контактов без предохранения.
Большое вам спасибо, ваши ответы всегда информативны.
источник

Это исследование зачастую является единственной возможностью для выявления пищеварительной инфекции в организме беременной женщины. Последствия этого заболевания могут быть опасными как для матери, так и будущего малыша. Поэтому обнаруженная кишечная палочка в мазке при беременности является первым звоночком, чтобы задуматься над своим здоровьем и будущим развитием ребенка.
- недомогание, общая слабость;
- учащенный жидкий стул;
- тошнота, сопровождаемая рвотой. В рвотной массе может быть примесь зеленоватого оттенка;
- снижение аппетита.
Это первые симптомы того, что в организме присутствует кишечная палочка. Как правило, они появляются через один день или даже неделю. Если лечение было начато быстро, без наивных предположений, что это пройдет само собой, симптоматика исчезнет через пару суток. В противном случае, возможно, усугубление ситуации.
Важно знать, что если симптомы не проходят больше двух дней, обязательно обратится за квалифицированной помощью к врачам. А не заниматься самолечением, взяв за основу информацию из открытого доступа. В случае беременности подобные поступки могут привести к неутешительным последствиям. Поэтому за лечением обращаться строго к акушеру-гинекологу!
Потому как при вынашивании ребенка иммунная защита организма матери ослабляется, это приводит к появлению разнообразного типа инфекций. Самое страшное, что может случиться, так — это отхождение вод или преждевременные роды. Это, в свою очередь, приведет к заражению плода, а также есть риск развития патологий. Они могут сказаться не только на его здоровье или на внешности, но и привести к смертельному исходу.
Существует некий процент вероятности, что кишечная палочка при беременности в мазке может проникать через влагалище в плаценту, а оттуда в кровь плода. Это способно привести к развитию такого заболевания, как менингит. Когда эта инфекции попадает в мочевыводящие пути, она не выводится из организма, а, наоборот, способствует развитию патогенного процесса. В результате чего, иммунная защита организма беременной дамы падает, что делает ее наиболее уязвимой перед другими заболеваниями.
Может быть такое, что инфекция попала в организм до того, как женщина забеременела, и до определенных моментов никак себя не проявляла. Поэтому при сдаче анализа мочи на флору и пройдя медицинское обследование, она успешно обнаруживается. Тогда врач уже начинает думать, какими можно вылечить лекарствами. Как правило, назначаются антибиотики.
- Купить специальный стерильный контейнер для анализа. Открывается перед сбором урины, а закрывается по окончании этой процедуры. Таким образом, удастся предотвратить попадания различного «мусора».
- Прежде чем собрать мочу хорошо помыть анус и влагалище. Для этого рекомендуется использовать детское мыло, потому что в нем нет отдушек и химических добавок.
- Собирать анализы не выше средней порции. При этом нужно сделать так, чтобы не касаться верхних слоев контейнера.
При соблюдении этих трех пунктов можно будет полностью быть уверенной в достоверности результатов.
Для этого несколько основных причин:
- Ношение стринг. Такие трусики образуют трущий эффект, что и провоцирует проникновение в мочевую систему этой инфекции.
- Подмывание от ануса к влагалищу.
- Сексуальной акт, при котором происходит смешение флоры мочеполовой и кишечной системы.
У беременной дамы инфекция подобного рода может возникнуть из-за интенсивного увеличения матки. Но поскольку перечисленных причин не очень много, потому если к ним отнестись с полной серьезностью, это позволит оградить себя от инфицирования.
В науке это заболевание именуют, как «Бактериальный вагиноз», которому присуще обильные выделения. Специалисты медицинских учреждений утверждают, что обнаруженные проблемы во влагалищной микрофлоре свидетельствуют о возможных нарушениях в кишечнике. Присутствие палочки в организме беременной женщины может привести к серьезным проблемам. Поэтому они рекомендуют использовать комплексное лечение.
- неправильная гигиена половых органов. Сначала нужно подмывать переднюю часть, потом анус, а никак не наоборот;
- постоянное ношение стрингов. Врачи рекомендуют носить х/б нижнее белье;
- установлена внутриматочная спираль;
- беспорядочная смена половых партнеров, комбинированные сношения;
- сильная жара;
- сахарный диабет;
- ослабленная иммунная защита организма;
- частое спринцевание, способствует вымыванию полезных микроорганизмов.
О том, что в организме присутствует кишечная палочка, могут догадываться далеко не все. Для этого нужно пройти медицинское обследование и сдать анализы. Но, однако, существует несколько признаков, по которым можно предположить о возникновении подобной проблемы. Например, это могут быть обильные выделения с неприятным запахом и болевыми ощущениями во время полового сношения. Также сюда относится зуд и жжение в половых органов. Эти симптомы очень схожи с молочницей, если не запускать свое здоровье, удастся избежать и ее появления тоже.
- Подмывать половые органы после мочеиспускания, стула и полового акта. Главное, в этой гигиене — это корректное ее проведение (об этом уже говорилось минутой ранее).
- По возможности не пользоваться дезодорированной туалетной бумагой и прокладкам, они провоцируют раздражение слизистой.
- При частой смене половых партнеров, рекомендуется пользоваться контрацептивами (презервативами).
- Не делать частые спринцевания. Это негативно сказывается на состоянии влагалища. Гинекологи рекомендуют делать это только при серьезной необходимости. А, вообще, девочкам-подросткам было бы очень полезно послушать подобные лекции от родителей или от самих специалистов. К большому сожалению, большинство девочек, не знает о том, как нужно правильно подмываться, пользоваться гигиеническими прокладками и так далее. Не говоря уже про тот возраст, когда они становятся мамами. Поэтому не исключено, чтобы подобные инфекции возникают на фоне неграмотности.
- После использования препарата с аппликатором, необходимо провести тщательную его дезинфекцию.
Для того чтобы оградить себя от появлений этой болезни, важно соблюдать эти рекомендации. Тем более их не так много, чтобы не запомнить, и к тому же, достаточно элементарные.
Большинство беременных женщин, не желает начинать лечение, чтобы не навредить ребенку. Но не стоит так категорично реагировать на терапию, сейчас есть очень много антибиотиков, которые не оказывают негативного влияния ни на маму, ни на малыша. Поэтому не стоит сильно переживать по этому поводу и запускать болезнь. Главное — знать, какими нужно лечиться препаратами. А это входит в работу акушера-гинеколога, он все подробно расскажет и распишет при личной консультации.
При беременности можно лечить кишечную палочку следующими препаратами:
- Амоксициллин, цефатоксим, пенициллины. Это средство никаким образом не воздействует на внутриутробное развитие плода и уж тем более, не обуславливает развитие пороков у малыша;
- Фурагин. Его разрешено принимать в любой период беременности, за исключением 38-42 недель.
Очень важно знать, что после прохождения курса лечения с помощью антибиотиков, организм начинает ослабевать. Чтобы его поддержать в тонусе, необходимо соблюдать диетическое питание и использовать поддерживающую терапию. Подробнее об этом расскажет сам врач, когда будет проводить осмотр, по результатам которого он назначит соответствующее лечение.
ВНИМАНИЕ! Некоторые средства нельзя принимать, будучи в «интересном положении», это может привести к негативным последствиям. В виде повреждения нервных окончаний, повышения билирубина, разрушения эритроцитов в крови и прочее.
При выявлении хотя бы одного симптоматического явления, характерного кишечной инфекции во время вынашивания ребенка, следует обратиться за квалифицированной помощью в местное клиническое учреждение. Если анализами будет подтверждено наличие этой инфекции, специалист может назначить:
- Местную терапию. То есть делать лечебное спринцевание, использовать специальные вагинальные свечи, осуществлять водные процедуры половых органов с помощью травяных отваров.
- Ультрафиолетовое облучение половых органов.
- Прием антибиотиков для возобновления влагалищной микрофлоры. Допустим, это может быть «Биойогурт», специальные поливитаминные комплексы и многое другое. Обычно продолжительность их приема составляет порядка от 3 до 10 суток. После чего нужно будет вновь сдать повторный анализ мочи, а еще через тридцать дней бактериальный посев.
Если с первого раза не удалось избавиться от этой инфекции, скорее всего, придется пройти все обследование заново. Но лечение будет осуществляться не по описанному ранее сценарию, а по новой методике. При этом не исключено, что вся терапия будет происходить под наблюдением специалистов. Не стоит впадать в истерику и угнетать себя, что это повредит малышу, ничего подобного не произойдет, если своевременно начать лечение.
ВАЖНО! Некоторые штаммы бактериального микроорганизма имеют устойчивость к тем или иным препаратам. Это очень важная информация, особенно если, до обращения в клинику уже предпринимались действия по восстановлению организма. Также запрещено при беременности заниматься бесконтрольным и самостоятельным приемом антибиотических средств.
источник