Беременность, безусловно, не болезнь, но с тем, что она является серьезной нагрузкой для женского организма поспорить трудно: в этот чудесный период у будущих мам могут вылезти болячки, о которых они раньше даже и не подозревали. Организм беременной в состоянии долго компенсировать разнообразные скрытые отклонения, но при срыве может выдавать просто «ураганные» реакции. Так, например, за внезапным острым почечным воспалением часто стоит длительная бессимптомная инфекция мочевого пузыря, а за резким подъемом артериального давления – казалось бы, не очень значимые изменения функции печени и почек. К тому же, в отличие от европейских стран, где профилактика заболеваний является приоритетным направлением врачебной деятельности, мы занимаемся своим здоровьем от раза к разу, когда отмахнуться от болячек уже не получается. Да и экологическая обстановка мегаполисов явно оставляет желать лучшего. В общем, поводов для серьезных исследований у беременных более чем достаточно. Тем не менее, в наших женских консультациях пациенткам часто назначают множество необязательных и абсолютно бесполезных процедур. Истина, как обычно, где-то посередине.
КРУГ ПЕРВЫЙ Ни в коем случае не нужно относиться к анализам снисходительно. Это не блажь врачей! Своевременное выявление и последующая коррекция «неправильных» показателей позволит женщине вести в период беременности активную и насыщенную жизнь. Согласитесь, нет ничего интересного в том, чтобы «прострадать» 9 месяцев! Оптимальный порядок обследования беременной очень прост: действовать нужно по алгоритму «исключили проблему, значит, здоровы».
Если нет никаких явных осложнений, то первую сдачу анализов я назначаю в 10-12 недель. Именно в это время проводится пренатальный скрининг, сочетающий данные УЗИ с биохимическими маркерами (показателями крови). Совмещение всех обязательных исследований позволяет избежать лишних визитов к доктору и не «колоть вену» несколько раз. Итак, что же важно проверить в начале беременности?
1. Бета-ХГЧ – пренатальный скрининг или исследование на хромосомную патологию плода (синдромы Дауна, Эдвардса, Патау). Здесь учитываются все возможные факторы: анализ белков крови, данные УЗИ, возраст и вес женщины, употребление тех или иных лекарственных препаратов и т. д. Скрининг позволяет с 95%-ной вероятностью исключить возможные заболевания малыша. Иногда пациентки отказываются проходить исследование, мотивируя это тем, что даже страшный диагноз не заставит их прервать беременность. Подход «пусть идет как идет» – в корне не верен. Замечательно, что женщина готова принять проблемного малыша, но ведь к его рождению нужно как следует подготовиться: изучить информацию, пообщаться с другими родителями и понять, как изменится жизнь с появлением особенного ребенка.
Повторный аналитический блок проводится в 28-30 недель беременности. В этот период в организме женщины начинают происходить очень важные изменения: увеличивается объем циркулирующей крови (на 1-1,5 л), и вновь меняется ее свертываемость, растет нагрузка на печень, почки и сердечно-сосудистую систему. Кроме того, начинается основная прибавка массы и роста плода. Ребенок становится более автономным, у него включаются иммунная и эндокринная системы: с каждым днем плод забирает все больше питательных веществ «из мамы» и начинает отчасти диктовать ей свой образ жизни – словом, новое обследование необходимо. Что же нужно сдавать на этот раз?
1.Клинический анализ крови. Важно посмотреть гемоглобин (красные тела крови) и количество тромбоцитов – клеток, отвечающих за свертывание крови.
2. Общий анализ мочи. 3. Биохимия крови. По результатам врач может назначить платное исследование уровня микроэлементов – магния и кальция. После 30 недель у 20-30% москвичек выявляется дефицит железа, магния и кальция.
4. Анализ основных факторов свертывания крови (фибриноген, протромбиновое время, антитромбин).
5. Анализы на сифилис, гепатиты и ВИЧ.
6. Повторное исследование флоры. С 30-й недели беременности половые органы женщины начинают готовиться к родам. Своевременная санация влагалища и восстановление естественной среды станет хорошей профилактикой родовых разрывов.
Вот, собственно, и все! Дальнейшие исследования должны проводиться по принципу: нашли неблагополучие, провели коррекцию, проверили. Единственное исключение – анализ мочи. На поздних сроках его имеет смысл сдавать 1 раз в 3 недели. Дело в том, что чем ближе роды, тем больше растет нагрузка на почки. Кроме того, есть риск, что сильно увеличенная в размерах матка сдавит мочеточники, что, в свою очередь, может привести к бессимптомной, но при этом весьма опасной для матери и плода инфекции. Иногда в женской консультации вас могут попросить сдать ряд дополнительных, то есть платных, анализов. В частности, сегодня одной из самых актуальных тем акушерства является работа свертывающей системы крови: при минимальном отклонении от нормы врачи немедленно направляют пациентку на коагулограмму, тромбоэластограмму и определение генетических отклонений в свертывающей системе. Не спешите нести в кассу деньги! Для начала сходите на консультацию к гематологу – вполне вероятно, что никакой необходимости в подобных исследованиях у вас нет.
источник
При беременности очень важно регулярно посещать врача и проходить все необходимые плановые обследования. Так вы сможете следить за своим здоровьем и развитием ребенка, а в случае возникновения каких-либо проблем врачи успеют вовремя оказать необходимую помощь.
Обращаться в женскую консультацию для постановки на учет лучше всего на сроке беременности 6–8 недель. Для оформления нужно предъявить паспорт и полис обязательного медицинского страхования (ОМС). Кстати, при ранней постановке на учет (до 12 недель) полагается единовременное денежное пособие. При нормальном течении беременности рекомендуется посещать гинеколога не менее семи раз за весь период вынашивания ребенка. В I триместре – раз в месяц, во II триместре – раз в 2–3 недели, с 36 недели и до родов – раз в неделю. Также за время беременности нужно будет обязательно пройти три скрининговых ультразвуковых исследования: на сроке 11–14 недель, 18–21 неделя и 30–34 недели.
На первом приеме акушер-гинеколог осматривает женщину, подтверждает факт беременности, оценивает состояние стенок влагалища и шейки матки. Также доктор измеряет вес, рост, артериальное давление и размер таза будущей мамы – в дальнейшем эти параметры будут фиксироваться при каждом осмотре. Помимо этого, врач заполняет необходимые документы, дает рекомендации по питанию и приему витаминов, выписывает направления на анализы и к другим специалистам.
Мазок на флору при беременности. Врач обязательно берет мазок на флору и цитологию для микроскопического исследования. Повторно мазок на флору при беременности берут на 30-й и 36-й неделе. Анализ позволяет определить развитие воспалительного процесса, выявить инфекции. При любых отклонениях от нормы назначают дополнительные исследования, к примеру тест на заболевания, передающиеся половым путем (ЗППП). Если их обнаруживают, врач принимает решение о целесообразности лечения. Некоторые инфекции представляют опасность для нормального развития плода, могут привести к появлению хромосомных отклонений, поражению плаценты и различных органов ребенка – их имеет смысл лечить. Из медикаментозных препаратов чаще всего применяют средства местного воздействия, не содержащие антибиотиков (свечи, кремы); начиная со второго триместра беременности, врач может назначить антибактериальные препараты.
Общий анализ мочи при беременности. Позволяет быстро оценить общее состояние здоровья беременной женщины и работу ее почек. В дальнейшем его проводят при каждом посещении врача в течение всего срока вынашивания ребенка. Собирать мочу нужно в специальный пластиковый контейнер (их можно купить в аптеке) утром, сразу после пробуждения. В ночное время почки работают активнее, в результате моча становится более концентрированной – это позволяет точнее провести диагностику.
В норме моча должна быть светло-желтой и практически прозрачной. Темная, мутная моча – верный признак отклонений в работе организма. Это могут быть, например, заболевания почек, органов мочеполовой системы, развитие инфекций или диабета и многое другое. Точнее определить, что именно не в порядке, сможет врач после изучения результатов анализа мочи. По изменениям некоторых показателей можно заподозрить развитие гестационного пиелонефрита (инфекционного воспаления почек, часто возникающего у беременных женщин из-за затрудненного оттока мочи) или гестоза (осложнение беременности, которое проявляется повышением давления, отеками и появлением белка в моче). Таким образом, регулярное исследование мочи позволяет своевременно отследить возникновение многих серьезных болезней и начать их лечение.
Общий (клинический) анализ крови при беременности. Один из самых информативных анализов, наряду с анализом мочи позволяет оценить состояние здоровья женщины в целом, указывает на наличие проблем в работе определенных систем организма. Анализ крови при беременности сдают три раза: при постановке на учет и затем в каждом триместре (в 18 и 30 недель), а при необходимости – чаще. Это позволяет врачу, ведущему беременность, следить за динамикой состояния пациентки и контролировать важные показатели. По результатам клинического анализа крови при беременности определяют количество лейкоцитов, тромбоцитов, гемоглобина, оценивают СОЭ и другие показатели. Например, высокий уровень лейкоцитов и нейтрофилов указывает на то, что в организме идет воспалительный процесс. Низкий уровень гемоглобина говорит о дефиците железа в организме и вероятности развития анемии. Данное заболевание опасно тем, что плод недополучает кислород, это негативно влияет на его развитие, также повышается риск выкидыша и преждевременных родов. Высокие показатели по СОЭ (скорость оседания эритроцитов) говорят о возможном развитии сразу нескольких серьезных заболеваний, вплоть до онкологических, в этом случае проводят дополнительные исследования для уточнения диагноза. Тромбоциты отвечают за свертываемость крови, поэтому их высокий уровень говорит о том, что существует риск образования тромбов.
Коагулограмма. О том, как работает свертывающая система крови, судят и по коагулограмме, этот анализ делают раз в триместр, если нет отклонений. Показатели здесь в норме выше, чем до наступления беременности, так как во время нее повышается активность свертывающей системы.
Биохимический анализ крови при беременности. Обычно его делают одновременно с другими анализами крови. Он помогает выявить сбои в работе различных органов. Например, высокий уровень креатинина и мочевины указывают на нарушение работы почек. Высокий билирубин говорит о возможных проблемах с печенью, в том числе, о развитии желтухи беременных. Очень важный показатель – уровень глюкозы (анализ крови на сахар). Позволяет оценить работу поджелудочной железы и не пропустить начало развития довольно частого осложнения беременности – гестационного диабета. Это происходит потому, что во время беременности на поджелудочную железу приходится большая нагрузка. Повышенный уровень глюкозы в крови указывает на то, что железа не справляется со своими задачами.
Анализ на группу крови и резус-фактор. Врачи обязаны провести этот тест, даже если вам его уже делали раньше. Точно определить группу крови будущей мамы очень важно, так как в случае большой кровопотери или внеплановой операции эта информация может срочно понадобиться врачам, а делать анализ уже не будет времени. Если у женщины отрицательный резус-фактор, а у отца ребенка – положительный, возможно возникновение резус-конфликта, когда организм мамы будет воспринимать ребенка как чужеродное тело и вырабатывать антитела, чтобы устранить его. Это может иметь серьезные последствия: вызвать развитие анемии, выкидыш или внутриутробную гибель плода. Поэтому, если выясняется, что у женщины отрицательный резус-фактор, кровь сдает отец ребенка. Если у него положительный резус-фактор, будущая мама регулярно сдает анализ, чтобы отследить появление антител: один раз в месяц до 32-й недели беременности, а после этого срока и до конца беременности – два раза в месяц. Если это первая беременность и до 28-й недели антитела не появились, врачи предлагают ввести специальный препарат, блокирующий выработку антител в дальнейшем.
Анализ крови на ВИЧ, гепатит В и С, сифилис. Инкубационный период этих заболеваний длительный, они могут проявить себя не сразу или вовсе не проявляться в период беременности, результаты анализов также некоторое время могут быть отрицательными. Поэтому на ВИЧ и гепатит кровь проверяют два раза – в начале беременности и на 30–35-й неделе. Для диагностики сифилиса используют тест на реакцию Вассермана (RW) – его делают при постановке на учет, на сроке 30–35 недель и за 2–3 недели до предполагаемой даты родов. Если какое-либо из перечисленных серьезных заболеваний выявляется на раннем сроке, возможен вариант прерывания беременности, если на позднем – врач по возможности назначает лечение.
Анализ крови на TORCH-инфекции. Сюда относят: токсоплазму, краснуху, цитомегаловирус, герпес и некоторые другие инфекции. Они опасны не столько для здоровья мамы, сколько для развития ребенка. Если женщина до беременности перенесла заболевания, которые вызывают перечисленные инфекции, то у нее должен выработаться иммунитет к потенциально вредным для плода TORCH-инфекциям, а в крови будут присутствовать специальные антитела – их наличие и позволяет выявить данный анализ. Если же антител нет, врач расскажет будущей маме о мерах профилактики, которые она должна соблюдать.
Также в первые две недели после обращения в женскую консультацию женщине нужно будет посетить терапевта, эндокринолога, офтальмолога и отоларинголога, сделать электрокардиограмму. Если у будущей мамы есть проблемы со здоровьем, какие-либо хронические заболевания – могут понадобиться консультации других специалистов и дополнительные обследования при беременности.
Если беременность поздняя или есть другие показания, между 10-й и 12-й неделями врач может назначить пробу на ворсины хориона (ПВХ) – исследование тканей плаценты для определения хромосомных нарушений у зародыша.
«Двойной тест»
На сроке 11–14 недель по плану обследования при беременности делают первый скрининг, или «двойной тест». Его тоже используют, чтобы выяснить, есть ли риск появления у плода хромосомных отклонений, таких как синдром Дауна. Скрининг включает в себя ультразвуковое исследование, анализ крови для определения уровня хорионического гонадотропина человека (ХГЧ) и белка, который вырабатывается плазмой (РАРР-А).
Во II триместре рекомендуется посещать гинеколога раз в 2–3 недели, с 16-й недели врач во время осмотра начинает измерять высоту положения дна матки и объем живота, чтобы определить, правильно ли проходит развитие ребенка. Эти параметры будут фиксироваться при каждом посещении. В 18–21 неделю проводят второй скрининг или «тройной тест». С его помощью снова определяют наличие ХГЧ, альфа-фетопротеина (АФП) и свободного эстриола (стероидного гормона). Все вместе эти показатели позволяют врачам сделать достаточно точный прогноз. Однако даже если обнаружится, что риск развития патологии у ребенка велик – это еще не приговор. В этом случае проводят дополнительные уточняющие исследования, например анализ околоплодных вод (между 14-й и 20-й неделями).
Также в период с 18-й по 21-ю неделю проводят второе плановое УЗИ, во время которого оценивают состояние плаценты и околоплодных вод, соответствие развития ребенка нормам, также уже можно определить пол малыша.
Как правило, на 30-й неделе врач женской консультации оформляет декретный отпуск и выдает беременной обменную карту. От 30-й до 34-й недели делают УЗИ в третий раз – для определения роста и приблизительного веса плода, его положения в матке, состояния плаценты, количества и качества околоплодных вод, наличия обвития пуповины. На основе этих данных врач дает рекомендации относительно способа родоразрешения.
На сроке 32–35 недель проводят кардиотокографию (КТГ) – исследование работы сердечно-сосудистой системы эмбриона и его двигательной активности. При помощи этого метода можно определить, насколько хорошо себя чувствует ребенок.
С 36-й недели и вплоть до родов врач проводит плановый осмотр каждую неделю. В течение всего периода вынашивания малыша гинеколог может назначать дополнительные анализы или отправлять будущую маму на консультации к другим врачам – все зависит от особенностей течения беременности.
Обменную карту выдают в женской консультации на сроке 22–23 недели, и лучше всегда иметь ее при себе. Это важный медицинский документ беременной женщины, который понадобится при оформлении в роддом.
Обменная карта состоит из трех частей (талонов):
- Сведения женской консультации о беременной. Сюда акушер-гинеколог, наблюдающий женщину на протяжении всего периода беременности, вносит основную информацию: личные данные будущей мамы, группу крови и резус-фактор, перенесенные и хронические заболевания, сведения о предыдущих беременностях и родах, результаты осмотров, анализов, скринингов, УЗИ, КТГ, заключения других специалистов. Ознакомившись с этими данными, врач в роддоме сможет узнать всю необходимую информацию об особенностях данной беременности и оценить состояние здоровья женщины.
- Сведения родильного дома о родильнице. Заполняет врач перед выпиской женщины из роддома – вносит информацию о том, как прошли роды и период после них, о наличии каких-либо осложнений, делает отметки о необходимости дальнейшего лечения. Эту часть карты нужно будет отдать врачу женской консультации.
- Сведения родильного дома о новорожденном. Здесь фиксируют все параметры малыша: рост, вес, оценку по шкале Апгар (суммарный анализ пяти важных критериев состояния младенца) и другие. Эту часть карты нужно будет передать педиатру, который будет наблюдать ребенка, он заведет медицинскую карту и перенесет туда все необходимые данные.
источник
Автор статьи — Созинова А.В., практикующий врач акушер-гинеколог. Стаж по специальности с 2001 года.
При постановке на учет по беременности за женщиной ведется тщательное наблюдение, во время которого оценивается течение беременности, риск возможных осложнений и вероятность их появления, рост и развитие плода, и, безусловно, состояние самой будущей мамы. Для этого беременная проходит обязательное обследование, которое включает достаточно широкий список лабораторных исследований.
Согласно приказу Минздрава РФ № 572 от 1 ноября 2012 года, базовый спектр обследования беременных женщин включает:
1 триместр (с момента оплодотворения до 14 недель)
- общий анализ мочи и крови;
- группа крови и резус-фактор (при отрицательном резусе кровь на группу и резус-фактор сдает и муж);
- биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, печеночные ферменты (АСТ, АЛТ), общий билирубин, прямой билирубин, общий холестерин);
- коагулограмма или свертываемость крови (фибриноген, тромбоциты, агрегация тромбоцитов, время свертываемости, время кровотечения, протромбиновый индекс, АЧТВ – активированное частичное тромбопластиновое время);
- кровь на сифилис (реакция RW);
- кровь на ВИЧ-инфекцию и вирусные гепатиты (В и С);
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококки) и цитологическое исследование;
- обследование на половые инфекции (по показаниям): хламидиоз, уреаплазмоз и прочие;
- двойной тест (в сроке 11-14 недель): определение плазменного протеина А (РАРР-А) и бета-ХГЧ для исключения тяжелых пороков развития (синдром Дауна, синдром Эдвардса);
- кровь на краснуху и токсоплазмоз (выявление антител типа М и G).
2 триместр (с 14 по 28 неделю)
- общий анализ мочи при каждой явке;
- общий анализ крови перед выходом в декрет (30 недель);
- коагулограмма по показаниям;
- биохимический анализ крови перед декретом;
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококк), цитологический мазок по показаниям;
- кровь на ВИЧ-инфекцию и вирусные гепатиты, сифилис перед декретом;
- кровь на антитела, ПЦР мочи, отделяемого влагалища на краснуху, цитомегаловирус и токсоплазмоз;
- тройной тест: бета-ХГ, эстриол и альфафетопротеини (АФП) в 16-18 недель.
- общий анализ мочи при каждой явке;
- общий анализ крови в 30 и 36 недель;
- мазок на гонококки и грибы в 30 и 36 недель;
- кровь на сифилис, ВИЧ-инфекцию и вирусные гепатиты в 30 и 36 недель;
- коагулограмма по показаниям;
- биохимический анализ крови в 30 недель;
- кровь на антитела к краснухе и токсоплазмозу по показаниям.
Общий анализ крови и мочи (ОАК и ОАМ)
В общем анализе крови определяется количество эритроцитов и гемоглобин, которые необходимы для переноса кислорода. Также в ОАК изучается количество лейкоцитов и СОЭ, что в норме при беременности несколько повышено. Тромбоциты участвуют в свертывании крови, их определение при беременности также необходимо.
В ОАМ изучается содержание лейкоцитов, наличие/отсутствие белка, плотность и реакция мочи и присутствие патологических структур и веществ (цилиндры, бактерии, глюкоза и прочие). ОАМ — чаще всего сдаваемый анализ, который помогает заподозрить или определить патологию беременности (сдается при каждой явке на прием).
Группа крови и резус-фактор
Группа крови и резус-фактор необходимы в случае экстренной гемотрансфузии при кровотечении (например, предлежание плаценты), при отрицательном резусе необходим анализ крови на группу и резус-фактор для исключения или лечения резус-конфликта.
Учитывая повышенную нагрузку во время гестации на все органы беременной, сдается БАК дважды за всю беременность (по показаниям чаще), который позволяет оценить работу внутренних органов.
Кровь на сифилис, вирусные гепатиты и ВИЧ-инфекцию
Исследование проводится трижды за беременность и позволяет выявить перечисленные инфекции, наличие которых неблагоприятно сказывается на развитии плода, а также на состоянии женщины во время беременности.
Мазок на микрофлору и цитологию с шейки матки и влагалища
Мазки на микрофлору сдаются трижды за период беременности и позволяют выявить кольпиты, цервициты, которые способны спровоцировать инфицирование плодных оболочек и плода. Цитологическое исследование исключает предраковые и раковые процессы шейки матки.
Определяются антитела класса IgМ и IgG к перечисленным инфекциям и позволяют выявить приобретенный иммунитет или его отсутствие, а также острый процесс, наличие которого неблагоприятно для плода.
Показатели свертывающей системы крови при беременности несколько повышены, анализ на коагулограмму позволяет выявить угрозу тромбозов у женщины, прерывания беременности и преждевременных родов. Также исследование свертываемости крови необходимо для подтверждения гестоза и его лечения.
Двойной и тройной тест
Проводится для определения степени риска врожденной патологии плода и хромосомных нарушений.
- в случае низкого гемоглобина и эритроцитов в ОАК говорят об анемии,
- при значительном повышении лейкоцитов и СОЭ подозревают воспалительный процесс в организме беременной,
- увеличение эозинофилов – аллергию или глистную инвазию,
- при снижении или увеличении тромбоцитов – нарушение свертывающей системы крови или гестоз.
- обнаружение в ОАМ лейкоцитов, бактерий цилиндров свидетельствует о воспалении мочевыделительной системы,
- наличие белка заставляет думать, в первую очередь, о гестозе.
Подробнее об анализе мочи при беременности — в нашей отдельной статье.
Группа крови и резус-фактор
Если у беременной определен отрицательный резус-фактор, а у ее супруга – положительный, то она ежемесячно, а после 30 недель каждые 14 дней сдает кровь на титр антирезусных антител. Появление их, и, тем более, увеличение в динамике свидетельствует о резус-конфликте.
Биохимический анализ крови
- увеличение печеночных ферментов, билирубина общего и прямого говорит о патологии печени и/или гестозе,
- возрастание глюкозы крови может свидетельствовать о развитии гестационного сахарного диабета,
- увеличение мочевины и креатинина – о нарушении органов мочевыделительной системы или гестозе.
Коагулограмма
Увеличение показателей свертываемости крови и снижение времени кровотечения говорит о нарушении свертывающей системы, которое наблюдается при аутоиммунных заболеваниях, антифосфолипидном синдроме и гестозе и грозит развитиемКоагулограмма
тромбозов и прерыванием беременности.
Реакция Вассермана (RW), кровь на ВИЧ-инфекцию и гепатиты
Положительные анализы на ВИЧ-инфекцию и сифилис, а также обнаружение антигенов к вирусным гепатитам (Нвs-антиген) свидетельствует об инфицировании беременной и угрожает состоянию плода (назначаются профилактические курсы лечения фетоплацентарной недостаточности).
Мазок на микрофлору влагалища и шейки матки
Обнаружение патогенной или условно-патогенной микрофлоры (в значительном количестве) свидетельствует о кольпите, что чревато воспалением амниотических оболочек, развитием хориоамнионита и внутриутробным инфицированием эмбриона/плода.
По показаниям назначаются дополнительные анализы на выявление инфекций, передающихся половым путем.
Кровь на краснуху, токсоплазмоз и цитомегаловирус
- при обнаружении антител классКоагулограмма
а G и отсутствии антител класса М к перечисленным инфекциям говорит о перенесенной ранее инфекции и наличии иммунитета, - обнаружение иммуноглобулинов класса М – признак острого процесса,
- отсутствие антител и того, и другого класса обозначает, что беременная не встречалась с возбудителями данных инфекционных заболеваний и иммунитет к ним отсутствует.
Двойной и тройной тест
Возрастание показателей двойного и тройного теста говорит о высоком риске хромосомных заболеваний у плода (в частности, синдром Дауна) и внутриутробных пороках развития плода. Но не исключается повышение/снижение показателей при различных состояниях беременной (многоплодие, острое инфекционное заболевание, гормональные нарушения, низкий или избыточный вес и прочие).
При подозрении на хромосомные патологии и врожденные пороки развития плода беременной назначают дальнейшую пренатальную диагностику (тщательное УЗИ, амниоцентез и кордоцентез, консультация генетика).
Некоторые исследования при беременности
источник
Наступление беременности требует от женщины особой ответственности и бережного отношения к собственному здоровью. На раннем сроке до 10-11 недель необходимо посетить женскую консультацию и встать здесь на учёт.
В течение всего периода до момента появления малыша беременную наблюдает квалифицированный акушер-гинеколог. Который не только осматривает женщин, но и своевременно назначает различные дополнительные, в том числе, и лабораторные исследования.
Если женщина полностью здорова и у неё нет никаких хронических недугов или патологических состояний организма, назначаются следующие анализы при беременности:
* Ультразвук необходим для уточнения срока, оценки развития малыша, исключения патологий, изучения плаценты.
** КТГ представляет собой контрольную запись сердцебиения малыша, маточных сокращений и шевелений крохи.
*** Допплер-исследование позволяет определить, достаточно ли малыш получает питательных веществ и кислорода через плацентарную кровь.
**** Больничный лист и обменная карта выдаются на 14 дней раньше при многоплодной беременности.
Условно весь период беременности делится на три основных временных отрезка:
- с момента зачатия до 12 недель (1-й триместр);
- с 13-й до 27-й (2-й триместр);
- и с 28-й по 40-42 неделю (3-й триместр).
Анализы и другие исследования равномерно распределяются по всему периоду беременности. Сдавать и проходить их придётся регулярно. Также важно систематически посещать кабинет женской консультации, чтобы исключить возникновение патологии.
При первом посещении гинеколога производится максимально полное исследование и обследование женщины. С этой целью на анализы берётся:
- Кровь из пальца, позволяющая установить уровень гемоглобина и общее состояние беременной.
- Тестируется кровь на свёртываемость (проводится коагулограмма), чтобы исключить кровотечение в родах.
- Проводится общее исследование мочи, позволяющее судить о здоровье выделительной системы.
- Из вены берётся кровь на гепатит, ВИЧ-инфекцию, герпес, токсоплазмоз и инфекции, передающиеся половым путём.
- Определяется резус-фактор и группа крови. Эту информацию необходимо знать, если понадобится переливание. Также важно выяснить, нет ли конфликта по резусу между плодом и материнским организмом (исключить вероятность выкидыша и развития гемолитической болезни плода).
Дополнительные обследования первого триместра:
- электрокардиограмма для проверки состояния сердечно сосудистой системы и сердца;
- ультразвуковое исследование плода;
- мазок из влагалища для определения патогенной флоры, если таковая имеется (например, хламидий или грибков рода Кандида);
- биохимический скрининг (кровь исследуется на фактор генетических аномалий или пороков развития малыша);
- консультация у ЛОР врача, окулиста, невропатолога, стоматолога и терапевта.
Во втором триместре акушера-гинеколога придётся посещать раз в месяц. И перед каждым визитом к доктору необходимо сдать анализ мочи.
А при показаниях дополнительно требуется провести тестирование крови. Например, показанием может служить перенесённое инфекционное заболевание, низкий гемоглобин, выявленный предыдущим тестированием, имеющиеся хронические недуги.
Плановое ультразвуковое обследование проводится с восемнадцатой по двадцать первую неделю.
Обязательно проверяется кровь на наличие скрытого диабета беременных. Для этого проводится тест натощак, а затем через два часа после приёма глюкозы.
Дополнительно проверяется моча на наличие инфекций (делает бактериальный посев).
В третьем триместре видеться с гинекологом придётся ежемесячно, с 30-й недели два раза в месяц, а с 36-й еженедельно до самого момента родов.
Чем ближе роды, тем выше риски для матери и плода. Может возникнуть сбой в развитии крохи (например, при старении плаценты), а мама начнёт страдать от высокого артериального давления.
На 30-недельном сроке повторно проводится:
- коагулограмма;
- тестирование на ВИЧ-инфекцию, гепатит, герпес и венерические инфекции;
- делает биохимия и проверяется наличие антител на краснуху, цитомеголовирус.
В 36 недель ещё раз проверяется микрофлора влагалища (берётся мазок). Необходимо подготовиться к рождению малыша и при необходимости уничтожить патогенные микроорганизмы.
Обязательно проводится третье по счёту ультразвуковое обследование и допплерометрия (исследование кровотока в плаценте для определения степени её зрелости).
На 32-33 неделе проверяется сердцебиение малыша – делается кардиотокограмма. Это обследование по показаниям может назначаться несколько раз за беременность.
При любом посещении доктора необходимо брать с собой обменную карту, которую выдают при постановке на учёт. Если планируется гинекологический осмотр, УЗИ или электрокардиограмма, нужно взять с собой одноразовую медицинскую пелёнку. Также может понадобиться страховой полис, паспорт и деньги для проведения платных анализов или обследований.
Следует не забывать, что будущим мамам запрещено проходить флюорографию. А после 35 лет будет не лишним пройти исследование на генетику. Этот же анализ необходим, если отцу малыша больше 40 лет.
источник
В состав перинатального генетического скрининга во время беременности обычно входят не только анализы крови на биохимические маркеры, но и УЗИ с определением толщины воротниковой зоны (пространства) плода. Что собой представляет воротниковое пространство и зачем его измеряют? Рассказывает Елена Березовская, автор книги «9 месяцев счастья».
Проанализировав многочисленные снимки УЗИ, ученые пришли к выводу, что плод с хромосомными нарушениями может иметь не только большие структурные аномалии, но и незначительные отклонения в строении — «мягкие» УЗИ-признаки, которые обнаруживаются на разных сроках внутриутробного развития.
Признаки (маркеры) УЗИ не являются диагностическими критериями в отдельности, однако в совокупности могут свидетельствовать о наличии какого-либо хромосомного или генетического нарушения. Один из таких маркеров — кожная складка на задней поверхности шеи плода, которую называют воротниковой складкой или воротниковым пространством (шеечная прозрачность, nuchal transluсency, NT, воротниковая зона, ВП, ВЗ).
Было замечено, что у плодов, пораженных трисомией 21 (синдромом Дауна) и другими хромосомными аномалиями, размер этого пространства чаще всего больше нормы. Первым признаки трисомии 21 описал Даун еще в 1866 году, но только в начале 1990-х годов врачи обратили внимание на ряд особенностей: толщину кожной шейной складки сзади и короткий нос из-за отсутствия носовой косточки.
Благодаря сочетанию анализа на биохимические маркеры и ультразвукового измерения воротникового пространства можно выявить до 90% других пороков развития плода . Увеличенные размеры ВП (более 3 мм) могут отмечаться при определенных пороках развития сердечно-сосудистой системы, диафрагмы (диафрагмальная грыжа), дефектах передней стенки живота (омфалоцеле), пороках развития почек и ряде генетических синдромов. Кроме того, увеличенные размеры воротниковой зоны могут наблюдаться не только при трисомии 21 (синдром Дауна), но и при трисомии 18, трисомии 13, синдроме Тернера.
Когда необходимо измерять ВП? Международная организация Fetal Medicine Foundation (FMF) разработала стандарты измерения и анализа размеров воротникового пространства и выявления ряда других признаков пороков развития у плода. Этих стандартов придерживаются почти все врачи мира. Согласно рекомендациям FMF, измерять ВП следует между 11-й и 14-й неделями (13 недель и 6 дней), поскольку измерение на более ранних или поздних сроках беременности сопровождается большей погрешностью и меньшей достоверностью показателей.
В 95% случаев измерение ВП через живот обеспечивает высокую точность результатов. Если невозможно провести данный вид УЗИ, можно воспользоваться трансвагинальным (через влагалище) датчиком. Важно помнить, что размеры плодного яйца и размеры ВП тесно взаимосвязаны, поэтому погрешности в определении срока беременности чреваты неверными результатами УЗИ, ведь при данном исследовании разница в 0,5 мм имеет существенное значение.
Измерению ВП посвящено порядка 20 объемных научно-клинических исследований. Выяснилось, что чувствительность данного вида обследования зависит в основном от навыков специалиста, делавшего замеры, и составляет 77–80%, в то время как ложноположительные результаты наблюдаются почти в 5% случаев. Считается, что врач ультразвуковой диагностики должен провести не менее 100 измерений воротниковой зоны, чтобы стать хорошим специалистом в этом виде диагностики. К сожалению, в странах бывшего Советского Союза толщину ВП часто измеряют врачи УЗИ, не имеющие соответствующей подготовки в данной отрасли акушерства.
Зависимости между размерами ВП и уровнями маркеров (ХГЧ, РАРР-А) не обнаружено, поэтому для прогнозирования трисомий и других пороков развития плода очень важно применять комбинацию показателей, а не полагаться на какой-либо один из них.
Результаты УЗИ, проведенных в разные триместры беременности, также могут быть совершенно разными: они не зависят друг от друга. Однако, если, например, во втором триместре на УЗИ обнаружены отклонения в развитии плода или признаки хромосомных синдромов, необходимо принять во внимание показатели первого триместра. И естественно, если плод поражен трисомией, то между показателями первого, второго и третьего триместров беременности, а также биохимическими маркерами будет существовать прямая связь.
источник
Каждой беременной женщине хочется, чтобы ее малыш родился здоровым, а беременность не была омрачена осложнениями и заболеваниями. Если раньше женщины во время беременности полагались на судьбу, то сегодня, благодаря достижениям медицины, будущая мама может отслеживать состояние своего здоровья и следить за правильным развитием ребенка на протяжении всей беременности. Именно для этой цели проводятся многочисленные обследования и анализы, которые будущая мама сдает на протяжении девяти месяцев.
Существует строго определенная схема обязательных обследований, которые необходимо пройти на разных сроках беременности.
Назначает обследования врач-пренатолог, у которого женщина наблюдается в женской консультации.
Результаты позволяют врачу отслеживать состояние здоровья будущей мамы, контролировать развитие плода, а при выявлении каких-либо патологий назначить своевременное лечение.
Практически у всех женщин диагностика беременности начинается с домашнего теста. Если результаты теста вызывают сомнения, женщина может сдать кровь на ХГЧ (хорионический гонадотропин человека).
На ранних сроках концентрация этого гормона резко возрастает. В отличие от домашних тестов, этот анализ является безошибочным методом диагностики беременности на малых сроках.
Постановка на учет в женской консультации происходит на 7-8 неделе беременности
К этому времени женщинам рекомендуют пройти первое ультразвуковое исследование.
Самое первое УЗИ при беременности проводится трансвагинальным(внутривагинальным) датчиком, так как на ранних сроках обычный трансабдоминальный (поверхностный) способ не будет информативным.
- Исключить внематочную беременность;
- Определить срок;
- Выявить многоплодную беременность;
- Определить место закрепления плодного яйца в матке.
Сразу после постановки на учет пренатолог выдает будущей маме направления на анализы.
Календарь беременности двойней по неделям Как происходит формирование сразу двух малышей в утробе матери? — читайте подробно в статье!
Как лечить простуду при беременности? Какие методы и лекарства можно использовать будущей маме, чтобы не навредить ребенку? — Ответы ЗДЕСЬ!
Контроль показателей при общем анализе крови позволяет отследить уровень гемоглобина, лейкоцитов, ретикулоцитов в крови. Немаловажным показателем является СОЭ (скорость оседания эритроцитов). Этот показатель в сочетании с концентрацией лейкоцитов свидетельствует о наличии или отсутствии воспалительного процесса в организме.
- Анализ для определения резус-фактора и группы крови.
Эти данные очень важны: при отрицательном резус-факторе матери возрастает риск резус-конфликта с будущим ребенком.
- Влагалищные мазки: бактериальный посев, анализ на ЗППП, мазок на онкоцитологию.
- Общий анализ мочи.
На его основе исключают наличие урологических инфекций. Чем больше срок беременности, тем чаще женщине придется сдавать этот анализ, так как его результаты позволяют контролировать работу почек будущей матери.
- Анализы наTORCH-инфекции (цитомегаловирус, герпес, микоплазмоз, токсоплазмоз), а также на сифилис, ВИЧ, гепатит.
Все эти инфекции крайне опасны для здоровья плода, поэтому данный анализ крови назначается любой беременной женщине сразу после постановки на учет.
- Биохимический анализ крови
помогает врачу по составу крови выявить патологии внутренних органов.
- Коагулограмма (определение свертываемости крови).
Этот анализ проводится трижды за весь период беременности: после постановки на учет, во втором триместре (20 недель) и в третьем триместре (30 недель).[/arrow-2]
| Показатели общего анализа крови | Границы нормы | Биохимические показатели | Границы нормы |
|---|---|---|---|
| Гемоглобин | 100-130 ед. | Альбумин | 30-50 ед. |
| Лейкоциты | 4.0-9.0 ед. | Мочевая кислота | 0,16-0,4 ед. |
| СОЭ | до 15 мм/ч. | Холестерин | 5-6 ед. |
| Ретикулоциты (молодые эритроциты) | 2-10 ед. | Фибриноген | 2-4 ед. |
| Тромбоциты | 180-320 ед. | Билирубин | 3,4-22,2 ед. |
| — | — | Глюкоза | 3,3-5,8 ед. |
| — | — | Общий белок | 60-85 г/л. |
| — | — | Креатинин | 0,044-0,141 мкмоль/л |
Помимо анализов, женщине следует посетить следующих специалистов для контроля общего состояния здоровья:
- Стоматолог;
- Терапевт;
- Офтальмолог;
- Отоларинголог;
- Кардиолог (ЭКГ).
В зависимости от индивидуального анамнеза и наличия хронических заболеваний, могут быть назначены дополнительные консультации специалистов и дополнительные анализы.
Если женщина страдает эндокринными заболеваниями, ей необходимо также проконсультироваться с эндокринологом и сдать кровь на гормоны
На 11-13 неделе беременности женщина должна пройти первый скрининг — полноценное ультразвуковое исследование, совмещенное с анализом крови.
- Убедиться в нормальном течении беременности и исключить патологии развития плода;
- Исследовать состояние нервной трубки и исключить наличие дефектов;
- На основе результата анализа крови оценить риск возникновения генетических аномалий: синдрома Дауна и других опасных заболеваний.
Результаты УЗИ и анализа крови подшиваются в обменную карту.
В 16-18 недель женщина по желанию может сделать повторный анализ на наличие хромосомных патологий плода. Обязательным такой тест является только женщин, чьи результаты первого скрининга были признаны неудовлетворительными или отклоняющимися от нормы.
Некоторым женщинам назначается дополнительный анализ на содержание сахара в крови, чтобы в динамике отслеживать работу поджелудочной железы.
Во время визитов в женскую консультацию врач оценивает высоту дна матки, измеряет объем живота, оценивает состояние шейки матки, исключает наличие гипертонуса, фиксирует прибавку в весе.
На 20-22 неделе беременности необходимо повторно сдать следующие анализы:
- Общий анализ мочи;
- Общий анализ крови;
- Анализы на ВИЧ и сифилис;
- Коагулограмма.
Также в этот период женщине необходимо посетить второй пренатальный скрининг.
- Оценка состояния внутренних органов и формирования скелета малыша;
- Оценка состояния пуповины и плаценты, определение местоположения плаценты;
- Исследование объема околоплодных вод;
- Определение пола по желанию родителей;
- Исследование кровотока с помощью допплерографии показывает, достаточно ли хорошо ребенок снабжается через пуповину питательными веществами и кислородом.
К 30 неделе беременности женщине выдают направление на повторные анализы крови и мочи.
После 30 недель оформляется декретный отпуск. К этому времени женщине на руки выдается заполненная обменная карта, которая является важнейшим документом для дальнейшей госпитализации в роддом.
Посещения женской консультации в третьем триместре учащаются: женщине необходимо посещать врача для контроля своего состояния каждые две недели.
На 33 неделе будущая мама проходит третий ультразвуковой скрининг.
В ходе УЗИ врач изучает анатомические особенности малыша, исключает наличие потенциальных отклонений и патологий, возникающих на поздних сроках
С помощью УЗИ на этом сроке определяется положение ребенка в матке, подтверждается или исключается предлежание плаценты. От результатов исследования зависит стратегия дальнейшего ведения беременности до самых родов.
В ходе третьего скрининга проводится также ультразвуковая допплерометрия для оценки кровотока в плаценте, пуповине и сосудах ребенка.
Как распознать послеродовую депрессию и как с ней бороться? Ведь молодые мамы часто даже не осознают, что с ними происходит.
Что такое токсикоз на ранних сроках беременности и как с ним бороться? Многие будущие мамы испытывают слабость, недомогание, тошноту и другие неприятные симптомы. Что делать? — Советы ЗДЕСЬ!
Для точной диагностики работы сердечно-сосудистой системы ребенка назначается КТГ (кардиотокография).
КТГ проводится с помощью специального датчика, который крепится на живот женщины.
Датчик показывает работу сердца ребенка, отслеживает сократительную активность матки и двигательную активность плода.
Последнее УЗИ делается в 35-36 недель. Оно необходимо для финального контроля состояния женщины и ребенка перед родами.
Оценивается положение ребенка в матке, качество околоплодных вод, состояние плаценты, фиксируется рост и вес малыша. Врач делает предварительную оценку возможности естественных физиологичных родов.
Назначаются последние анализы (повторный анализ на сифилис, СПИД, биохимию крови, бактериальную флору влагалища, анализ мочи).
Их результаты будут действительны при госпитализации в роддом. До самых родов при отсутствии патологий женщине необходимо еженедельно посещать гинеколога.
Соблюдение всех рекомендаций врача и прохождение необходимых обследований – важнейшая задача любой женщины, которая заботится о здоровье и благополучии своего будущего ребенка.
источник
Проведение ультразвукового анализа вызвано необходимостью исследования ребенка в утробе на предмет его патологий или их отсутствия.
УЗИ на ранних сроках проводится для установления наличия беременности и ее срока, количества плодных яиц. Такой путь исследования полезен тем, что может выявить внематочную беременность – опасное состояние, которое требует незамедлительного вмешательства врачей, вплоть до хирургических методов. Если же с помощью УЗИ данная патология будет выявлена на начальных сроках, у беременной есть возможность избежать хирургического вмешательства.
На этапе первого скрининга (11-13 недель) изучаются стенки матки, сама матка и ее придатки, а также рассматриваются следующие показатели роста зародыша:
- хорион – он вносит свой вклад в развитие плаценты;
- желточный мешочек — важная составляющая для развития зародыша.
На последующих сроках УЗИ помогает выявить существующие патологии, такие как отслойка плаценты, угроза выкидыша, повышенный тонус матки. Именно своевременная диагностика отклонений помогает их устранить и избежать последующих осложнений.
При втором скрининге исследуется ряд показателей, которые затем нужно будет расшифровать:
- рассматривается матка, маточные трубы и состояние яичников;
- проводится фетометрия, с помощью которой устанавливаются размеры отдельных частей плода и оценивается их соответствие срокам беременности;
- изучается состояние органов, связывающих ребенка с матерью (плацента, пуповина), оценивается структура околоплодных вод;
- анализируется состояние внутренних органов ребенка.
На этом УЗИ могут прослеживаться некоторые патологии, такие как маловодие или слишком низкое прикрепление плаценты. Благодаря УЗИ можно установить как излечимые, так и неизлечимые пороки плода.
Третий скрининг проводится в следующих целях:
- выявление серьезных пороков развития плода, которые на ранних сроках не могут быть обнаружены;
- определение предлежания плода (ягодичное или головное);
- определение массы тела ребенка;
- оценка риска неправильного формирования головного мозга;
- обследование на предмет обвития пуповиной;
- оценка сердцебиения плода — учащенное или редкое;
- оценка роста плода;
- оценка риска развития сердечных пороков у плода.
На УЗИ в третьем триместре уже можно посмотреть легкие малыша и их готовность к работе в обычной среде в случае преждевременных родов. При последнем скрининге уделяют большое внимание черепу, отслеживаются такие отклонения, как волчья пасть, заячья губа и т.д.
Накануне самих родов УЗИ позволяет узнать некоторые нюансы, которые могут быть важны для самого процесса родов. В частности, только благодаря УЗИ можно со 100% точностью увидеть обвитую пуповину, а это является очень важным аспектом в родовом процессе, ведь она может стать угрозой как для здоровья малыша, так и для его жизни.
Некоторым беременным назначают УЗИ чаще положенного. К таким беременным относятся те, у кого есть в наличии: сахарный диабет, заболевания крови и лимфы, отрицательный резус-фактор.
Уже начиная с 11 недели беременности допускается обнаружение патологий плода. В России определены два основных стандартных протокола, по которым ведется расшифровка данных.
Эти исследования ведутся на 11–13 неделе беременности и на 19–22 неделе. Для того чтобы точнее расшифровать данные, нужно знать нормы развития плода на разных этапах вынашивания.
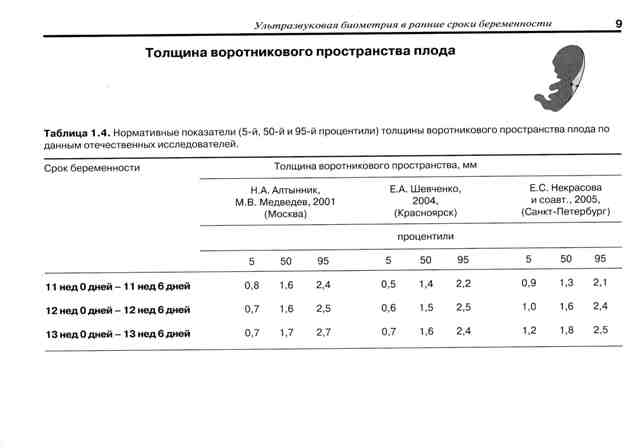
Первый скрининг плода. В это время проводится детальный осмотр воротниковой зоны плода — участок между тканями и кожей в районе шеи. Толщину воротниковой зоны обозначают аббревиатурой ТВП. В норме ТВП не должна превышать 2,7 мм.
* Процентиль – термин описательной статистики. Среднее значение указано в графе «50-й процентиль», в столбцах «5-й процениль» и «95-й процентиль» — минимально и максимально допустимые значения соответственно.
Носовая косточка — еще один параметр, который исследуется в это время. В норме косточка должна визуализироваться.
Срок беременности в неделях
Нормативное значение длины кости носа, мм
источник
Беременность — важный и ответственный период в жизни женщины, который требует пристального внимания и тщательного контроля как со стороны медицинских специалистов, так и со стороны будущей мамы. Кроме плановых посещений гинеколога и регулярных исследований анализов, полное представление о прогрессировании беременности и состоянии плода можно получить с помощью ультразвукового исследования.
Ультразвуковое исследование (УЗИ) — это обследование внутренних органов и тканей с помощью ультразвукового аппарата. Его работа основывается на применении высокочастотных звуковых волн, находящихся выше диапазона человеческого слуха, с целью получения изображения внутреннего органа человека.
УЗ-аппаратура имеет несколько составляющих:
- датчик (преобразователь), с помощью которого происходит приём и передача информации за счёт генерации звуковых волн;
- процессор — его функция заключается в передаче электрического тока к датчику и в обработке информации, полученной от него с последующим выведением изображения;
- монитор — экран, на который выводится изображение;
- клавиатура — используется для добавления заметок и замеров изображения.
Процедура УЗИ является безболезненной — на исследуемую часть тела наносится гель и затем проводятся движения датчиком.
При ультразвуковой диагностике не происходит ионизирующее излучение и поэтому она считается более безопасной в отличие от рентгена. 
В зависимости от срока беременности и целей проведения обследования различают несколько видов ультразвуковой диагностики:
- Трансвагинальный. Исследование проводится внутривлагалищным способом в ранний период беременности — до 12 недель. Этот вид является информативным при выявлении патологий плаценты и шейки матки. А также при трансвагинальном УЗИ можно рассмотреть эмбрион и увидеть его сердцебиение с момента его возникновения.
- Абдоминальный. Исследование плода происходит через переднюю стенку живота беременной, при этом делаются все необходимые замеры малыша. Такой вид УЗИ проводится на любом этапе вынашивания ребёнка.
- Пренатальный скрининг. При проведении такого вида УЗИ специалистом определяется наличие или отсутствие различных пороков развития плода. Кроме ультразвуковой диагностики, пренатальный скрининг также включает биохимический анализ крови матери на выявление маркеров хромосомных аномалий.
- Допплерометрия. Ультразвуковое исследование проходит с помощью специального аппарата, оснащённого датчиками, предназначенными для оценки характеристик кровотока — количественных и качественных. С помощью допплерометрии определяется сердцебиение малыша на раннем этапе и выявляются пороки сердца или кислородное голодание во втором и третьем триместрах беременности.
- Кардиотокография. Ультразвуком фиксируется сердцебиение плода в состоянии покоя и при его движении, что необходимо знать для исключения гипоксии.
- Объёмное исследование. Другое название — 3D или 4D УЗИ, при котором на мониторе появляется объёмное изображение малыша в цвете (чаще всего — золотистом). Это исследование даёт возможность рассмотрения пороков лица и конечностей, если такие имеются, а также вероятность обвития ребёнка пуповиной.
Любой вид УЗИ проводится по назначению лечащего врача. Но объёмное исследование плода нередко проводится по инициативе родителей, которые хотят рассмотреть своего будущего ребёнка ещё в материнской утробе.
Плановое посещение кабинета УЗИ в определённый срок, установленный врачом, является важной составляющей необходимого обследования будущей мамы и её малыша:
- на любом этапе беременности специалиста не затруднит определение количества плодов в матке;
- на протяжении I триместра УЗИ выявляет нарушения при развитии беременности — в том числе угрозу прерывания, внематочную или замершую беременность;
- УЗИ помогает диагностировать пороки развития плода;
- результаты УЗИ позволяют установить точный срок беременности и предварительную дату родов;
- на УЗИ анализируется состояние околоплодных вод и плаценты, развития внутренних и внешних органов ребёнка, а также его пол;
- аппарат УЗИ определяет предлежание плода (оно может быть головным, тазовым или поперечным), его примерный вес и рост, вероятность обвития пуповиной, что впоследствии влияет на выбор пути родоразрешения — искусственного или естественного.
Таким образом, можно сделать вывод о том, что польза проведения УЗИ велика — при своевременном диагностировании проблемы врач может назначить необходимое лечение и выбрать оптимальный способ ведения беременности и родов в зависимости от роста и развития плода, а также состояния здоровья беременной.
В настоящее время невозможно однозначно утверждать или опровергать существующие мнения специалистов о негативном воздействии ультразвуковых волн на плод.
При проведении УЗД возникает тепловой эффект в зоне сканирования и температура в этом месте повышается на несколько градусов. Соответственно, при беременности такому эффекту подвергается плод. При этом в первую очередь нагреваются клетки, наполненные большим количеством воды — у эмбриона это головной мозг и поэтому ультразвук воздействует на него в большей степени.
Конкретных исследований на влияние ультразвука на головной мозг плода проведено не было и поэтому мнения учёных в этом вопросе разделяются.
Одни считают, что ультразвуковая диагностика является одной из причин леворукости детей, которые в будущем подвержены различным заболеваниям и отставанию в умственном развитии. А также УЗИ способно привести к аутизму и предрасположенности к раковым болезням из-за повреждения ДНК. По мнению этой же группы специалистов, проведение ультразвукового исследования на ранних сроках может стать причиной разрушения плаценты или клеток кожи плода, что приводит к выкидышу.
По утверждению других учёных ультразвук не причиняет вреда матери и ребёнку при грамотном проведении исследования — врач-узист не должен подвергать плод фокусированному и длительному воздействию УЗ-волн во избежание перегрева клеток. А с увеличением срока беременности снижаются все возможные риски для ребёнка при проведении УЗИ. Ещё одним аргументом в пользу проведения ультразвуковой диагностики служит факт того, что УЗ-аппаратура постоянно усовершенствуется и вероятность негативного влияния сокращается.
Несмотря на различные предположения о воздействии ультразвука на плод, специалисты едины во мнении о соблюдении рекомендаций врачей относительно кабинета УЗИ — при отсутствии необходимости увлекаться этой процедурой не следует слишком часто, достаточно планового проведения диагностики ультразвуком.
Отказаться от ультразвукового исследования беременная может на любом сроке беременности — насильно заставлять женщину проходить каких-либо специалистов никто не станет. Но это явление не распространённое и такие случаи не вызывают одобрения у медицинских специалистов.
Для отказа от УЗИ беременной необходимо написать заявление в женской консультации, где она стоит на учёте, с аргументированным объяснением причин такого решения. После этого женщине в обязательном порядке разъясняют методику и причины необходимости проведения УЗ -диагностики и возможные последствия для будущей мамы и её ребёнка при отказе от этого исследования. Если беременная не меняет своего решения, то её заявление подписывают, прикрепляют к медицинской карте пациентки и освобождают от ультразвуковых исследований. При этом, если женщина через какое-то время решает пройти УЗИ, то ей не может быть отказано — только в этом случае появляется необходимость написания нового заявления о согласии проведения медицинской манипуляции.
Прежде чем отказаться от УЗ-исследования женщине необходимо убедиться в правильности принятия своего решения, ведь результаты УЗИ помогают своевременному выявлению различных проблем и патологий беременности.
При ведении беременности существует общепринятый календарь сроков проведения УЗИ. Их всего три:
- 11–13 недель беременности. В это время узист определяет место прикрепления плодного яйца (или несколько яиц при многоплодной беременности), его строение, частоту биения сердца, а также состояние матки и других органов малого таза женщины. Для исключения аномалий развития производятся замеры копчико-теменного размера, длины носовой кости и толщины воротникового пространства плода. Эти измерения в совокупности с анализом крови беременной дают представление о сроке и течении беременности, выявляют риски самопроизвольного выкидыша и возникновения патологий. Первое скрининговое УЗИ позволяет женщине принимать решение о сохранении или прерывании беременности при подтверждении хромосомных мутаций плода.
- 20–24 недель беременности. В этот период определяется пропорциональность развития плода и соответствие сроку беременности, функционирование его внутренних органов и систем, строение черепа, а также его предлежание. Кроме того, при желании родителей и удачном положении малыша, возможно определить пол будущего ребёночка. При втором плановом УЗИ особое внимание уделяется изучению места локализации и структуры плаценты, объёма околоплодных вод, строения и расположения пуповины.
- 30–32 недель беременности. Третье УЗИ позволяет определить предлежание плода, уровень его развития, примерный вес, степень зрелости и расположение плаценты, состояние околоплодных вод, обвитие пуповиной. Третье УЗИ может выявить пороки развития плода, не обнаруженные ранее.
При нормальном течение беременности без каких-либо отклонений достаточно трёх ультразвуковых исследований — на разных сроках вынашивания специалист получает всю необходимую информацию.
Показанием к проведению дополнительной ультразвуковой диагностики может быть:
- подозрение на внематочную беременность на начальных сроках беременности;
- подозрение на замершую беременность на любых сроках вынашивания;
- угроза самопроизвольного выкидыша или преждевременных родов (при появлении кровянистых выделений и схваткообразных болей в нижней части живота);
- преждевременное отслоение плаценты;
- подозрение на патологию развития плода, выявленную на скрининговом УЗИ.
Количество необходимых процедур УЗИ определяется лечащим врачом.
Широкую популярность в последнее время имеет УЗ-исследование в формате 3D. Этот метод является высоко информативным — трёхмерное объёмное изображение малыша в цвете способствует выявлению возможных отклонений физического развития плода, но такой вид УЗИ не имеет смысла проводить ранее второго триместра. На начальных этапах развития беременности 3D УЗИ не отличается от стандартного чёрно-белого.
Следует отметить, что процедура объёмного исследования занимает не менее 30 минут — это может негативно отразиться на здоровье матери и ребёнка на поздних этапах беременности, так как при проведении УЗИ женщина вынуждена лежать на спине, что способно привести к передавливанию полой вены. В этом случае самочувствие беременной ухудшается, а малыш в утробе испытывает дискомфорт из-за гипоксии.
При отсутствии острой необходимости проведения этого вида УЗ-исследования женщина может обойтись стандартным видом ультразвуковой диагностики. 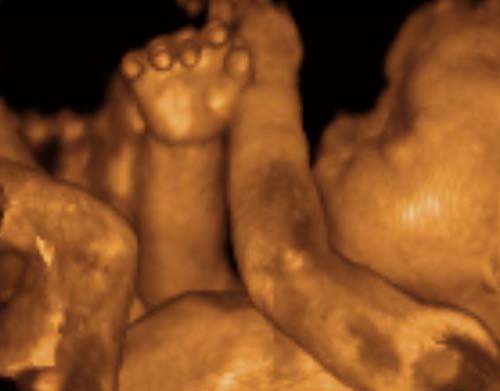
Аппарат допплер УЗИ определяет важные показатели во время беременности — реагирует на скорость кровотока в аорте плода и сосудах пуповины, а также в артериях женской матки. На основании этих данных возможно выявление состояния здоровья сердца и сосудов плода, функционирование плаценты и вероятность гипоксии на ранних этапах беременности.
Так как большинство современных аппаратов УЗ-диагностики оснащены функцией допплерографа, то на втором и третьем плановом УЗИ обследование проводится в обязательном порядке.
Показаниями к дополнительному проведению допплерометрии могут быть:
- многоплодная беременность;
- хронические и наследственные заболевания;
- гестоз;
- повышение артериального давления у беременной;
- возникновение резус-конфликта;
- несовпадение размеров плода со сроком беременности;
- курение беременной;
- плохие результаты КТГ.
Благодаря УЗИ с допплером возможно быстрое выявление опасных состояний плода и, впоследствии, своевременное принятие мер по устранению проблем.
Во время беременности мне пришлось посетить кабинет УЗИ 7 раз. Такое количество процедур было вызвано необходимостью, а не моей прихотью. Но для меня ультразвуковые исследования не кажутся опасными или вредоносными, ведь благодаря этой диагностике моему лечащему врачу удалось определить причину угрозы прерывания беременности — частичную отслойку плаценты (впоследствии было назначено эффективное лечение, которое поспособствовало устранению этой проблемы). А плановые ультразвуковые обследования не только облегчают задачу ведения беременности гинекологу, но и обеспечивают психологическое спокойствие будущей мамы, ведь это хорошая возможность обследования здоровья малыша. По моему мнению, процедура УЗИ является необходимой при ведении беременности.
Проведение ультразвуковой диагностики в каждом триместре ожидания малыша рекомендовано всемирной организацией здравоохранения. И как показывает практика, эта процедура приносит пользу при ведении беременности, поэтому отказываться от неё при отсутствии веских причин не следует.
источник