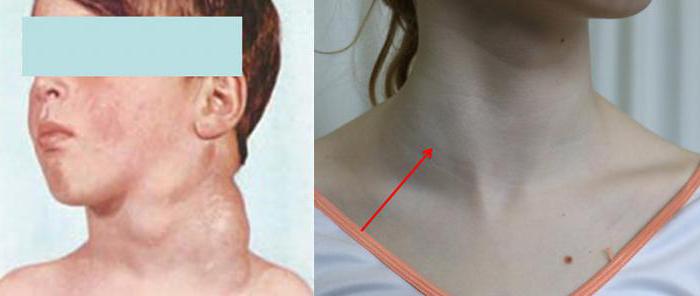
Лимфогранулематоз относится к злокачественным заболеваниям, которые относительно часто встречаются у детей. Нередко врачи эту патологию называют болезнью Ходжкина. Характерная особенность лифмогранулематоза у детей — это первичное поражение шейных и надключичных лимфоузлов.
Точные причины лимфогранулематоза у детей не установлены. Выделяют ряд факторов, которые могут приводить к развитию заболевания:
• наличие в организме патогенного возбудителя туберкулеза. Эта теория до настоящего времени не доказана
• вирус невыясненной природы. Эта теория не имеет существенных обоснований
• инфекция неизвестного происхождения, которая приводит к активному проявлению симптомов, особенно в детском организме с повышенной чувствительностью
• длительное воздействие радиации и излучения на организм ребенка
• генетические мутации в клетках лимфоидной ткани — опухолевая теория. Является наиболее обоснованной и доказанной
Лимфогранулематоз начинается с того, что опухают надключичные или шейные лимфатические узлы. В остальных отделах лимфатической системы патологический процесс развивается крайне редко. Характерный признак лимфогранулематоза у детей — групповое поражение лимфоузлов — имеет важное диагностическое значение.
Важно! При лимфогранулематозе практические никогда не поражаются брюшинные, забрюшинные лимфоузлы, а также расположенные в средней части грудной клетки — области средостения.
По мере прогрессирования заболевания в патологический процесс вовлекаются новые лимфатические узлы. Крайне редко лимфогранулематоз у детей ограничивается только первоначальной локализацией.
Гистологические типы лимфогранулематоза
Ранние стадии заболевания практически всегда протекают без видимых симптомов. Как правило, начинают обращать внимание, когда нащупывается уплотненный и увеличенный лимфоузел на шее или в другом отделе лимфатической системы.
Патологический процесс, особенно на ранних стадиях заболевания затрагивает лимфатические узлы. Проявления следующие:
• уплотнение пораженных узлов
• в некоторых случаях может происходить размягчение лимфоузлов
• различная форма лимфатических узлов
• пораженные лимфоузлы сливаются между собой, образуя так называемые «пакеты»
• лимфоузлы сливаются с расположенными вблизи тканями
• лимфатические узлы никогда не спаиваются с кожными покровами, а располагаются изолированно
• развитие инфицирования пораженных лимфоузлов
• нагноение в лимфатических узлах
• вскрытие лимфатических узлов наружу с образование специфических «ходов»
Поражаются и другие органы при таком заболевании, как лимфогранулематоз у детей. Симптомы следующие:
• увеличение размеров печени
• увеличение размеров селезенки
• изменение картины крови
• внезапное и длительное повышение температуры тела у ребенка. Лихорадка то нарастает, то снижается. Отмечается эффект «волны».
Важно! При лимфогранулематозе у детей жаропонижающие средства оказываются неэффективными.
• повышенная потливость. Начинается вместе с повышением температуры тела. Симптом более ярко выражен ночью. Часто отмечается состояние, называемое «проливной пот»
• зуд кожных покровов. В редких случаях является ранним неспецифическим признаком заболевания
• вялость, апатия, мышечная слабость
• головные боли
• тахикардия
• скованные движения
• снижение веса
• частые простудные заболевания, ОРВИ, а также бактериальные инфекции вследствие стремительного снижения иммунитета у ребенка
• анемия
• распространение метастазов во внутренние органы: легкие, селезенку, печень, кишечник. В результате этого развиваются соответствующие формы заболевания
Проявления критической (терминальной) стадии лимфогранулематоза у детей следующие:
• очень сильная слабость
• сильные головные боли
• аритмия на фоне усиления тахикардии
• нарушения функционирования системы дыхания
• поражение нервной системы, спутанность сознания
• кровоточивость
• анемия
• истощение организма — кахексия
Наиболее тяжело протекает форма заболевания с поражением брюшинных лимфатических узлов. К общим симптомам присоединяются боли в животе нечеткой локализации, стремительное повышение СОЭ, а также выраженная анемия.
Увеличение лимфоузлов может быть симптомом лимфогранулематоз
Основной и информативный метод диагностики лимфогранулематоза у детей — анализ крови. Основные изменения следующие:
• значительное снижение числа лимфоцитов, вплоть до их отсутствия в крови на поздних стадиях заболевания
• увеличение количества нейтрофилов
• повышенная СОЭ
• повышение количества эозинофилов
• нормальный уровень тромбоцитов. По мере прогрессирования заболевания происходит стремительное снижение уровня тромбоцитов в крови ребенка, что приводит к кровоточивости
Другой информативный метод диагностики — гистологическое исследование тканей лимфоузлов. Обнаруживаются такие изменения:
• замещение нормальной лимфоидной ткани другими клетками: эндотелиальными, фибробластами, видоизмененными лейкоцитами
• клетки содержат крупное ядро
• большое количество протоплазмы внутри клетки. В медицине они называются клетками Штернберга, которые характерны для данного заболевания
• некротические очаги в тканях лимфоузлов
Рентгенограмма органов грудной полости при лимфогранулематозе
Важно правильно отличать лимфогранулематоз у детей от таких заболеваний:
• лимфосаркома. Отличить лимфосаркому от лимфогранулематоза крайне сложно. Как правило, это удается сделать на основании исследования тканей лимфоузлов
• лейкемия. Отличают по результатам лабораторного анализа крови
• туберкулез лимфоузлов. При этом заболевании всегда происходит нагноение и вскрытие лимфатических узлов
• лимфома
• брюшной тиф
• доброкачественный лимфогранулематоз. При исследовании ткани лимфоузлов не выявляют клеток Штернберга, а на рентгеновском снимке легких имеются пятна — гранулемы
Важно! Если при гистологическом исследовании тканей лимфоузлов выявлены клетки Штернберга — наличие лимфогранулематоза злокачественной природы бесспорно.
Детям с любым из указанных заболеваний показано пожизненное периодическое гистологическое исследование тканей лимфоузлов. Ни в коем случае нельзя пренебрегать такими исследованиями, поскольку всегда имеется высокий риск перерождения одного злокачественного заболевания крови в другое, еще более опасное.
Биопсия лимфоузла — один из методов диагностики лимфогранулемоз
Основные методы лечения ребенка, страдающего лимфогранулематозом, следующие:
• хирургическое удаление на ранних стадиях. Метод эффективен, если поражен только один лимфоузел
• рентгенотерапия. Облучают любые группы лимфатических узлов. Метод оказывается достаточно эффективным на поздних стадиях заболевания, но обладает негативным вилянием на формулу крови ребенка
• применение средств на основе радиоактивного фосфора. Отличаются высокой токсичностью, применяют чаще на более поздних стадиях заболевания
• лекарственными препаратами дуаминового ряда, в частности новэмбихином
• цитостатические препараты, например винкристин. Это более современные препараты, которые отличает более низкая токсичность
• гормональные средства на основе кортизона и адренокортикотропного гормона. Применяются как вспомогательные средства в сочетании с основным химиотерапевтическим средством
• переливание крови при выраженной анемии. Вспомогательный метод лечения, не воздействующий на основное заболевание
Как правило, лечение комплексное. Сочетание химиотерапии и облучения дает ощутимый результат, приводя к длительным периодам ремиссии заболевания.
Серьезное побочное действие указанных методов — это стремительное снижение числа лейкоцитов в крови. Если их количество снижается ниже границы нормы — лечение следует временно прекратить. В целях снижения побочного эффекта назначают такие средства:
• пентоксил
• нуклеинат натрия
• тезан
Основные методы лечения ребенка, страдающего лимфогранулематозом, следующие:
• хирургическое удаление на ранних стадиях. Метод эффективен, если поражен только один лимфоузел
• рентгенотерапия. Облучают любые группы лимфатических узлов. Метод оказывается достаточно эффективным на поздних стадиях заболевания, но обладает негативным вилянием на формулу крови ребенка
• применение средств на основе радиоактивного фосфора. Отличаются высокой токсичностью, применяют чаще на более поздних стадиях заболевания
• лекарственными препаратами дуаминового ряда, в частности новэмбихином
• цитостатические препараты, например винкристин. Это более современные препараты, которые отличает более низкая токсичность
• гормональные средства на основе кортизона и адренокортикотропного гормона. Применяются как вспомогательные средства в сочетании с основным химиотерапевтическим средством
• переливание крови при выраженной анемии. Вспомогательный метод лечения, не воздействующий на основное заболевание
Как правило, лечение комплексное. Сочетание химиотерапии и облучения дает ощутимый результат, приводя к длительным периодам ремиссии заболевания.
Серьезное побочное действие указанных методов — это стремительное снижение числа лейкоцитов в крови. Если их количество снижается ниже границы нормы — лечение следует временно прекратить. В целях снижения побочного эффекта назначают такие средства:
• пентоксил
• нуклеинат натрия
• тезан
Лимфогранулематоз грудных лимфоузлов
Как правило, у детей исход лимфогранулематоза неблагоприятный. Выявление заболевания на ранних стадия обеспечивает успех лечения. Чем раньше оно начато, тем больше шансов на благоприятный исход. Комплексное лечение детей с лимфогранулематозом, начатое на начальных этапах патологического процесса, позволяет обеспечить один из таких результатов:
• длительная ремиссия
• полное излечение заболевания
Трудности ранней диагностики затрудняет получение указанных результатов и приводит к затягиванию болезни. На запущенных стадиях заболевания правильно подобранное лечение приводит к длительной ремиссии. Но избежать рецидива не удается. При назначении современных методик лечения на поздних стадиях ребенок может прожить около 5-6 лет.
В тяжелых случаях на поздних этапах лимфогранулематоз у детей перерождается в злокачественную лимфосаркому. Это состояние характеризуется стремительным развитием кахексии (истощения) и быстрым наступлением смерти.
Будьте внимательны к любым жалобам ребенка. Ранняя диагностика и своевременное лечение — путь к здоровой и долгой жизни!
источник
В нашей стране ежегодно проводится диспансеризация. Основная ее цель — выявление патологий на начальных этапах развития. Чем раньше будет обнаружен недуг и назначено лечение, тем выше шансы на благоприятный исход. Это утверждение особенно оправдывает себя, когда речь идет об онкологических заболеваниях. Одним из таких является лимфогранулематоз. У детей патология встречается крайне редко и всегда сопровождается размытой клинической картиной. На какие признаки родители должны обратить внимание в первую очередь?
Лимфогранулематоз — это онкологическое заболевание, которое характеризуется мутацией ретикулярных клеток. Злокачественные элементы по лимфатическим путям и кровеносному руслу попадают в костный мозг, печень и селезенку. По своей сути лимфогранулематоз является первичным поражением иммунной системы.
Заболевание было описано британским медиком Томасом Ходжкином в начале XVIII века. Поэтому в медицинских кругах можно встретить еще одно его наименование — лимфома Ходжкина. На нее приходится около 12-15% от всех злокачественных образований, диагностируемых у детей. Обычно патологический процесс выявляется у малышей в возрасте 4-6 или подростков 12-14 лет. Новорожденные до года никогда не страдают от его проявлений.
Точные причины лимфогранулематоза у детей достоверно не определены. Однако постоянное исследование заболевания позволило ученым установить, что его возникновение напрямую не связано с вирусами. Кроме того, специалисты уверены:
- патологический процесс развивается в организме людей с генетической предрасположенностью;
- диагностика часто выявляет в патогенезе вирус Эпштейн-Барра, поэтому лимфогранулематозу подвержены пациенты с иммунодефицитом;
- причиной начала мутации, вызывающей дефект хромосом и поражение ретикулярных клеток, является воздействие химических агентов и радиоактивное облучение.
Изучение онкологического заболевания продолжается до сих пор. Благодаря полученным сведениям врачам уже удалось разработать грамотную диагностику и эффективное лечение.
Абсолютные причины лимфомы, как было отмечено ранее, неизвестны. Однако специалисты смогли определить группу факторов, наличие которых повышает вероятность развития недуга в детском возрасте. К ним следует отнести:
- воздействие гербицидов на организм в течение длительного времени;
- лечение с применением соматотропного гормона;
- иммунодефициты любой этиологии;
- плохая экология;
- аутоиммунные заболевания (например, красная волчанка).
Известны случаи, когда лимфогранулематоз у детей развивался на фоне имеющихся заболеваний кроветворной системы. Прежде всего, это геморрагический васкулит и тромбоцитопеническая пурпура.
Очень трудно найти фото симптомов лимфогранулематоза у детей, поскольку недуг проявляется не сразу. Но при возникновении начальных его признаков необходимо незамедлительно приступать к терапии. Это позволит преодолеть болезнь и минимизировать вероятность любой опасности, которая может угрожать маленькому организму.
Первый и основной симптом лимфогранулематоза у детей — увеличение шейных лимфоузлов. Прогрессируя, патологический процесс распространяется на внутрибрюшные и паховые области. Уплотнения отличаются эластичной консистенцией и подвижностью. При пальпации болевых ощущений не возникает.
Затем повышается температура тела, причем она носит лихорадочный характер. Прием жаропонижающих препаратов обычно не дает результата. Лихорадка то усиливается, то отступает. При этом дети могут жаловаться на сильные головные боли, скованность в суставах.
Треть случаев лимфогранулематоза сопровождается сильным кожным зудом. Внешние признаки аллергической реакции могут отсутствовать. Вместе с этим может наблюдаться резкое ухудшение аппетита и самочувствия.
Симптомы лимфогранулематоза у детей нарастают постепенно и проходят в 4 стадии. Каждая из них характеризуется определенными особенностями.
- На первой стадии лимфоидная ткань разрастается ограниченно (например, в пределах одного регионарного узла, селезенки или тимуса). Специфические симптомы происходящего в организме процесса отсутствуют. Возможно увеличение лимфоузлов без болезненных ощущений или какого-либо дискомфорта.
- Для второй стадии характерно поражение двух и более лимфатических образований. Одновременно с этим у больного возникает слабость. Он может жаловаться на упадок сил, отсутствие аппетита, как следствие, потерю веса.
- Критерием перехода болезни на третью стадию служит вовлечение отдаленных лимфоузлов, что сопровождается сдавлением окружающих тканей и появлением болезненности. К симптомам лимфогранулематоза у детей присоединяется увеличение размеров железистых органов, боли в животе. Стойкое снижение иммунитета и воспалительные изменения в органах ЖКТ провоцируют нарушение пищеварения.
- Четвертая стадия является терминальной. В этот период все изменения приобретают диффузный характер. Патологические очаги образуются в печени, костном мозге, легких.
Выделение четырех стадий течения патологического процесса широко используется в медицинской практике. Такая градация позволяет подобрать терапию, которая окажется наиболее эффективной на данном этапе.
Как и у взрослых, у детей проявление лимфогранулематоза может иметь различные осложнения специфического и неспецифического характера. В последнем случае речь идет о кожном зуде. Обычными лекарственными средствами устранить его невозможно. Однако с течением времени его интенсивность усиливается. На коже появляются язвы, начесы и гнойные ранки. В месте патологического очага может развиться опоясывающий лишай.
При сдавливании верхней полой вены и на фоне нарушения полноценного кровообращения часто возникает отечность. Как правило, она распространяется на верхнюю часть тела. Появление очага поражения в грудных лимфоузлах сопровождается удушьем и болями в груди. Кожа в этой области иногда приобретает синюшный оттенок.
Самым серьезным осложнением лимфогранулематоза у детей считается нарушение работы ЖКТ. Давление на стенки органов этой системы приводит к их разрушению. В результате развивается кровотечение, а содержимое желудка и кишечника выходит в брюшную полость. Исходом такой клинической картины часто является смерть.
Когда малыш часто болеет, при увеличении лимфоузлов первоначально необходимо посетить ЛОРа. Все дело в том, что данное расстройство характерно для большинства вирусных и простудных недугов. Если отоларинголог не увидит проблем со здоровьем в своей области, он даст направление к педиатру.
Детский доктор, выслушав жалобы и осмотрев маленького пациента, сможет поставить предварительный диагноз. При подозрении на лимфогранулематоз у детей специалист должен назначить комплексное обследование организма. Обычно оно состоит из следующих процедур:
- Биохимия крови.
- Рентгенологическое исследование увеличенных лимфоузлов.
- УЗИ брюшной полости.
- МРТ.
- Биопсия ткани из лимфоузлов.
Даже незначительные изменения в результатах диагностического обследования должны насторожить. Например, в анализе крови это выраженная анемия и тромбоцитопения, увеличение СОЭ. Анализ мочи обычно в норме, но на фоне поражения почек в ней выявляют белок и эритроциты.
Лечение лимфогранулематоза у детей подбирается с учетом стадии патологического процесса. Например, при выявлении болезни на ранних этапах (1 и 2 стадии) рекомендуется комбинированная терапия. Она предполагает применение химио- и низких доз лучевой терапии. Принцип низкодозированного лучевого воздействия был специально разработан с целью предотвращения лейкемии, бесплодия и токсического поражения организма.
Стандартным лечением на 3 и 4 стадиях является лучевая и химиотерапия. Новейшие разработки в этой области помогают добиться положительного прогноза и пятилетней выживаемости у 90% больных. Рецидивы встречаются только у 20% пациентов.
Лучевая терапия позволяет приостановить рост опухоли, уменьшить ее размеры. Данный метод лечения применяется в исключительных случаях, поскольку имеет множество побочных эффектов. Химиотерапия подразумевает прием специальных препаратов, способствующих гибели раковых клеток. Они обладают системным действием, поскольку воздействуют сразу на весь организм, а не только на элементы новообразования. Один курс лечения составляет 28 дней. Всего обычно требуется от 4 до 8 таких курсов.
Если не проходит лимфогранулематоз у детей, симптомы болезни отрицательно отражаются на качестве жизни, назначается трансплантация костного мозга. Операция подразумевает под собой замещение больных клеток пациента здоровыми от донора. Таким образом обеспечивается нормализация работы костного мозга после токсического воздействия лекарств.
Химио- и лучевая терапия оказывает сильное воздействие на организм маленького ребенка. Поэтому на весь период лечения родители должны позаботиться о его укреплении, поднятии иммунитета.
В случае лимфогранулематоза у детей клинические рекомендации врачей заключаются в следующем:
- Сопротивляемость организма повышают цитрусовые, чеснок и лук, имбирь, шиповник и клюква. На весь курс терапии эти продукты необходимо включить в рацион.
- Белый хлеб лучше заменить цельнозерновым, поскольку он содержит больше витаминов группы В.
- Обязательным считается прием витаминов Е и А. Они помогают восстанавливаться здоровым клеткам и оказывают сопротивление развитию злокачественных элементов.
- Ребенок должен употреблять достаточное количество негазированной воды для выведения из организма токсических веществ.
- Облучение и применение лекарств негативно отражается на состоянии печени. Чтобы минимизировать нагрузку на нее, следует пересмотреть питание. Врачи рекомендуют отказаться от жирного и жареного, пищу лучше готовить на пару.
При проведении химиотерапии у ребенка обычно падает иммунитет. Помимо правильного питания родители должны следить за тем, чтобы малыш в это время не простужался. Рекомендуется на весь период лечения отказаться от посещения людных мест и не переохлаждаться.
Фото детей с лимфогранулематозом представлены в сегодняшней статье. Данная форма онкологического заболевания хорошо поддается терапии, особенно на ранних стадиях.
Пятилетняя выживаемость составляет 90-95 %, а на третьей стадии — 70 %. Прогноз считается неблагоприятным, если:
- в течение года после курса лечения диагностируется рецидив;
- заболевание прогрессирует, а назначенная терапия не дает результатов.
После завершения курса терапии ребенок должен наблюдаться у онколога или гематолога и посещать специалиста раз в 2 месяца. Затем количество визитов постепенно сокращают. На весь период выздоровления ребенку необходимо ограничить физические нагрузки, избегать длительного пребывания на солнце.
Специфических методов профилактики лимфогранулематоза у детей не разработано. Обычно врачи советуют следить за состоянием здоровья ребенка, ежегодно проходить профилактические смотры и диспансеризацию.
Если в семье уже встречались случаи этого или иного ракового заболевания, рекомендуется дополнительно проконсультироваться о детского онколога. При появлении первых признаков болезни нельзя медлить, нужно сразу обращаться за квалифицированной помощью.
источник
Симптомы лимфогранулематоза в анализах крови – один из простейших и надежных способов предварительной диагностики лимфомы Ходжкина.
Главные солдаты человеческого иммунитета – лимфоциты. Это одна из разновидностей лейкоцитов, благодаря которым люди либо не заболевают, либо выздоравливают.
В лейкоцитарной формуле взрослых людей количество лимфоцитов составляет не менее четверти, у детей этот показатель достигает 50 %.
Лимфоциты вырабатывают антитела к различным возбудителям болезней, а также принимают участие в клеточном иммунитете, разрушая клетки, не отвечающие стандарту, например, злокачественные.
Лимфатическая система представляет собой узлы, объединенные в общую сеть сосудами. Неопластический (злокачественный) процесс в этой системе называется лимфомой.
Лимфоциты перерождаются и бесконтрольно делятся, процесс постепенно распространяется по организму, поражая различные органы.
Лимфома – это не одно заболевание, а целая группа из около тридцати разновидностей. Каждая лимфома имеет собственное название, поскольку существенно отличается течением, прогнозом и лечением.
Самая общая классификация позволяет разделить все лимфомы на лимфому Ходжкина (лимфогранулематоз) и неходжкинские лимфомы.
Специфические симптомы лимфогранулематоза и их отличие от неходжкинских лимфом – клетки Рид-Березовского-Штернберга. Эти гигантские клетки можно разглядеть в микроскопическом исследовании биоптата.
Лимфома Ходжкина – название, введенное в 2001 году Всемирной организацией здравоохранения (ВОЗ). Другие названия: болезнь Ходжкина, лимфогранулематоз, злокачественная гранулема.
Еще в первой половине XIX столетия болезнь изучал британский врач Томас Ходжкин. Он наблюдал семерых пациентов с увеличенными лимфоузлами, печенью и селезенкой, впервые обратив на эту болезнь внимание научного сообщества.
Пациенты Ходжкина умерли, поскольку в то время заболевание было неизлечимым, но современная медицина делает огромные успехи в преодолении недуга.
Заболевание встречается и у детей, и у взрослых, подавляющее большинство заболевает в возрасте 15 – 40 лет.
По статистике, болезнь поражает 2,3 человека на каждые 100 тысяч населения. Небольшой перевес среди заболевших приходится на мужчин (взрослых и детей).
Причины заболевания неизвестны, однако ученые склонны исключить из их числа наследственный фактор, поскольку случаи лимфогранулематоза в одной семье единичны.
Однако некоторые разновидности лимфомы с поразительной частотой встречаются у людей, в том числе и у детей с самым распространенным вирусом Эпштейна-Барра.
Изучение биоптата пораженной ткани на наличие клеток Рид-Березовского-Штернберга – обязательный пункт в диагностике лимфогранулематоза.
Многие ученые полагают, что именно эти гигантские – опухолевые, а остальные клеточные изменения и фиброз возникают как ответ иммунной системы на злокачественный процесс.
В зависимости от картины биопсии различают четыре разновидности лимфогранулематоза.
Лимфогистиоцитарный лимфогранулематоз составляет около 15 % всех случаев заболевания. Обычно им болеют мужчины до 35 лет.
Разновидность характеризуется большим количеством зрелых лимфоцитов при небольшой распространенности клеток Рид-Березовского-Штернберга.
Этот вариант болезни считается низкозлокачественным и при раннем обнаружении лечение имеет хороший прогноз.
Разновидность с нодулярным склерозом распространена шире других, на нее приходится 40 – 50 % пациентов, в основном это молодые женщины.
Болезнь обычно локализуется в лимфоузлах средостения, имеет хороший прогноз. Основная характеристика в сочетании клеток Рид-Березовского-Штернберга с лакунарными клетками.
На смешанноклеточную разновидность приходится около 30 % случаев лимфогранулематоза.
Как правило, болезнь характерна для жителей развивающихся стран, причем в основном встречается у детей или пожилых людей (мальчиков и мужчин).
Клетки характеризуются полиморфизмом (разнообразием), среди них много клеток Рид-Березовского-Штернберга.
Лимфогранулематоз, подавляющий лимфоидную ткань – редкая разновидность, не более 5 % случаев. Большая часть пациентов – пожилые люди, у детей болезнь не встречается.
В биоптате в основном клетки Рид-Березовского-Штернберга, а лимфоцитов нет вовсе.
Диагностика лимфогранулематоза у детей и взрослых включает ряд обязательных методов.
Среди них физикальное обследование на предмет увеличения лимфоузлов, сбор подробнейшего анамнеза, особенно с целью выявить характерные симптомы (за последние полгода):
- беспричинное снижение веса более чем на 10 %;
- лихорадочные состояния при температуре тела до 38 °C;
- обильное потоотделение.
Также диагностика включает хирургическую биопсию и биопсию костного мозга, лабораторные исследования крови (общий и биохимический анализ), миелограмму, рентгенографическое исследование грудной клетки.
Изменения в анализе крови при лимфогранулематозе у детей и взрослых неспецифичны, то есть подобные симптомы характерны для ряда других заболеваний.
Однако разные симптомы в совокупности (показатели крови, анамнез, показатели физикального обследования) позволяют предположить лимфогранулематоз, окончательно подтвердить или опровергнуть который может дальнейшая диагностика, нацеленная на специфические симптомы.
Однако в силу своей простоты, доступности и высокой информативности клинический и биохимический анализ крови является обязательным этапом предварительной диагностики.
ОАК и исследование биохимии крови совершенно точно не дают информации о типе и разновидности лимфомы и, соответственно, по ним нельзя определиться с протоколом лечения, хотя можно получить предварительные представления о прогнозе.
Симптомы в анализе крови при лимфогранулематозе:
- различные степени снижения гемоглобина – анемия, из-за которой развиваются симптомы разбитости и усталости;
- тромбоцитопения – значительное снижение числа тромбоцитов в анализе, что упрощенно можно назвать разжижением крови. Это приводит к кровотечениям, в том числе внутренним – нередкие симптомы заболевания;
- высокий уровень «слипания» эритроцитов приводит к повышению СОЭ;
- большое количество эозинофилов – лейкоцитов, отвечающих за борьбу с бактериями, паразитами, опухолевыми клетками. При этом наблюдаются симптомы кожного зуда;
- снижение числа лимфоцитов.
В биохимическом анализе крови для диагностики лимфогранулематоза у детей и взрослых наиболее показательны:
- белки, характерные для острых воспалительных процессов;
- печеночные пробы.
Увеличение количества белков в крови является реакцией организма на болезнетворный процесс.
При лимфогранулематозе белков становится больше в десятки, а иногда и в сотни раз, они нейтрализуют токсическое действие опухолевых клеток, а их количество свидетельствует о степени воспалительного процесса.
Печеночные пробы позволяют определить степень поражения печени, на которую при лимфогранулематозе приходится большая нагрузка. Чем показатели ближе к норме, тем лучше прогноз лечения.
источник
Лимфогранулематоз симптомы анализ крови определяет очень быстро, принимая во внимание не специфичность симптомов заболевания, именно этот тип диагностики позволяет своевременно заподозрить патологические изменения в системе крови пациента. В процессе исследования, лабораторные сотрудники изучают состав крови, а также оценивают размеры и формы каждого типа клеток, что присутствуют в плазме. Сопоставив их процентное соотношение, врач может сделать выводы о наличии заболевания и осложнений.
Болезнь лимфогранулематоз анализ крови, которую показывает на ранних этапах, развивается достаточно быстро. Известно, что в организме пациента есть специальные клетки – лейкоциты, которые состоят из ряда ферментов. Лимфоциты защищают организм от чужеродных агентов и формируют иммунитет. Под воздействием определенных факторов, клетка начинает мутировать, не проходя до конца полный цикл своего развития.
Требуется отметить, что в организме каждого человека ежедневно формируется тысячи мутаций, вследствие взаимодействия молекул ДНК и нуклеозидов, но в здоровом состоянии, организм сразу же запускает механизм самоуничтожения и атипичные клетки не могут размножаться – соответственно умирают. Второй системой защиты является как раз иммунитет. Если эти механизмы нарушены, то у человека нет сил противостоять атипичным клеткам, и они начинают массово делиться, формируя тысячи своих копий, создавая опухолевое новообразование.
Эти атипичные клетки, что созрели с В-лимфоцитов, принято называть Ходжкина – на честь ученого, что их исследовал. Гранулы этих клетки начинают проявляться изначально в одном из лимфоузлов человека, но со временем к месту опухоли мигрируют и остальные клетки нейтрофилы, эозинофилы. В конечном итоге, вокруг мутировавших лимфоцитов образуется плотный фиброзный рубец. Из-за наличия воспалительных реакций, лимфоузел очень сильно увеличивается в размерах и развивается, так называемая гранулема.
Признаки болезни могут появляться и в других, рядом лежащих лимфоузлах и тканях, это случается, когда гранулема достигла внушительных размеров и не получала соответственного лечения. На сегодняшний день причины заболевания до конца не изучены, но есть предположение, что на развитие патологии может повлиять нарушение функций кровяной системы, что передались по наследству, а также один из видов герпетических инфекций, что мутировал.
Особенностью патологического состояния является то, что длительное время, оно может протекать и вовсе без каких-либо симптомов, поэтому врачам удается диагностировать ее на поздних стадиях или же случайно, на ранних этапах в процессе биохимического анализа. Первыми признаками патологии являются увеличены в размерах подчелюстные и шейные лимфоузлы в области горла. С течением болезни поражаются лимфоузлы грудной клетки, живота, органов малого таза и конечностей. На фоне этого, также наблюдается ухудшение общего состояния пациента, ведь лимфоузлы могут увеличиваться настолько, что начинают сдавливать рядом находящиеся органы и ткани.
Показатели развития заболевания могут выглядеть следующим образом:
- кашель – проявляется при сдавливании бронхов, как правило, он сухой и мучительный, не поддается купированию противокашлевыми препаратами;
- отдышка – развивается при сдавливании легочной ткани;
- отеки – образуются при сдавливании полой вены, которая впадает в сердце;
- нарушение пищеварительных процессов наблюдается, если имеет место сдавливание кишечника. Это состояние часто сопровождается диареей, вздутием живота и запорами;
- нарушение работы нервной системы наблюдается редко, но может быть спровоцировано передавливанием отделов спинного мозга. Больной теряет чувствительность определенных отделов рук, ног или шеи;
- если в патологическом процессе задействованы лимфатические узлы спинного пояса, отмечается нарушение работы почек;
- имеют место и общие симптомы, что проявляются в резком снижении веса, бледности кожных покровов, слабости и снижении работоспособности.
Как и любое опухолевое злокачественное образование, гранулема может, к примеру, из горла пускать метастазы и нарушать работу целых систем. Увеличение печени – растущая гранулема вытесняет здоровые клетки печени, что провоцирует постепенное ее разрушение. Увеличение в размерах селезенки встречается в 30% случаев и, как правило, проходит безболезненно для пациента. Поражение костной ткани характеризуется нарушением целостности и плотности костей, частыми переломами и нарушением двигательной функции. Нарушение процессов кроветворения – снижается количество всех клеток крови, развивается апластическая анемия. Кожный зуд – при разрушении клеток лейкоцитов высвобождается гистамин, что приводит к зуду и шелушению кожного покрова. Поражение легких характеризуется кашлем, отдышкой.
На основе вышеперечисленных симптомов, что могут проявляться в области горла и других участков тела, существуют несколько стадий патологии. Для первой стадии патологического процесса характерны патологические процессы, что развиваются в пределах одного органа, к примеру, только в селезенке, в легких или печени. На данном этапе человек вовсе не ощущает симптомов, если болезнь обнаруживается, то это случайность.
Вторая стадия характеризуется двумя группами пораженных лимфоузлов, что размещаются выше или ниже диафрагмы. На третьей стадии отмечается поражение лимфоузлов, что могут находиться на задней стенке диафрагмы, выше ее или ниже. Как правило, на третьей стадии поражаются лимфоузлы горла, селезенки, костного мозга и печени. На четвертой стадии отмечается такое увеличение лимфатических улов, что приводит к некротизации органа, в котором развивается.
Лимфогранулематоз симптомы анализ крови дает возможность определить, но, как правило, назначают и ряд инструментальных исследований. Забор крови для анализа проводится обязательно натощак, утром. Для лабораторной диагностики подходит и капиллярная и венозная кровь.
В процессе исследования врач наносит незначительное количество крови на предметное стекло и окрашивает его с помощью специальных веществ. Далее рассматривает кровь под микроскопом, и оценивает количество и размер ферментов.
Микроскопическое исследование мазка крови очень редко устанавливает атипичные клетки в материале, но может уловить существенные отличия от нормы:
- количество эритроцитов в норме составляет у мужчин 4,0 – 5,0 х 1012/л, а у женщин 3,5 – 4,7 х 1012/л. При данном заболевании может уменьшаться;
- уровень гемоглобина также будет уменьшаться, ведь зависит от количества эритроцитов;
- нарушается скорость оседания эритроцитов – в крови здорового человека эритроциты отталкиваются друг от друга, при наличии лимфогранулематоза в составе крови повышается количество фермента, что склеивает их между собой;
- снижается процент лимфоцитов, вследствие нарушения функционирования костного мозга;
- моноциты принимают активное участие в формировании гранулемы, поэтому в крови отмечается их существенное увеличение;
- количество нейтрофилов увеличивается только на поздних этапах заболевания, на 1-2 стадии показатели в норме;
- эозинофилы принимают активное участие в борьбе с новообразованием, поэтому процент увеличения этих ферментов в крови прямо пропорциональный размеру опухоли;
- тромбоциты, как и остальные ферменты крови, формируются в костном мозге, поэтому на поздних стадиях, когда имеет место разрушительный процесс, их количественный состав в крови нарушается в сторону уменьшения.
Что касается биохимического анализа крови, то в нем первым признаком развития лимфогранулематоза, является определение в крови белков острой фазы. Принимая во внимание, что воспалительный процесс может формироваться сразу в нескольких очагах, количество белков острой фазы может увеличиваться в сотни раз. Не редко для подтверждения диагноза «лимфогранулематоз», проводят печеночные пробы. В процессе анализа можно определить степень разрушения печени и наличие других патологических процессов в организме пациента.
Поставить диагноз врач гематолог может сопоставив симптомы, что присутствуют у пациента с результатами лабораторных и инструментальных исследований. На сегодня лимфогранулематоз принято считать излечимым заболеванием, но огромную роль играет стадия патологического новообразования и возраст пациента. Известно, что люди пожилого возраста имеют меньшее сопротивление к чужеродным агентам, вследствие возрастных изменений. Благодаря радиоволновой терапии, химиотерапии и консервативным методикам лечения, жизнь пациентов можно продлить на 5-10 лет, даже на последней стадии.
источник
Злокачественные заболевания все чаще диагностируются в раннем возрасте, поэтому родителям необходимо всегда проявлять внимание к состоянию здоровья ребенка. Лимфогранулематоз можно выявить на первичных стадиях развития, особенно у детей. Чем раньше начнется лечение патологии, тем выше шансы на выздоровление.
Пока неизвестно, почему рассматриваемая болезнь поражает организм, и какие факторы этому способствуют. Есть теории, что болезнь Ходжкина (лимфогранулематоз) дебютирует на фоне следующих состояний:
- инфекционный мононуклеоз, вызванный вирусом Эпштейна-Барр;
- врожденные иммунодефицитные синдромы;
- генетика.
Описываемое злокачественное заболевание прогрессирует поэтапно. В соответствии с выраженностью клинических признаков и степенью распространения патологии лимфома Ходжкина у детей протекает в 4-х стадиях:
- Поражается единичный орган (селезенка, тимус) либо лимфатический узел, преимущественно шейный или подчелюстной. Симптомы отсутствуют или не слишком заметны.
- Мутировавшие клетки начинают мигрировать, в результате чего меняется структура соседних внутренних органов и групп лимфоузлов, располагающихся на одной стороне.
- В патологический процесс вовлекаются отдаленные от первоисточника структуры. Поражаются лимфатические узлы по обе стороны диафрагмы. Железистые органы увеличиваются в размерах.
- Изменения приобретают диффузное распространение. Патология ухудшает деятельность печени, костного мозга, легких и других органов.
Болезнь Ходжкина крайне редко диагностируется в возрасте до 5 лет, а у грудничков младше 1 года никогда не встречается. Выявить лимфогранулематоз у детей на ранней стадии тяжело, сначала признаки отсутствуют или неспецифичны:
- безболезненное увеличение лимфатических узлов;
- вялость, апатия;
- сонливость;
- повышенная температура тела (около 37 градусов).
Постепенно перечисленные проявления усиливаются и наблюдаются постоянно. Так прогрессирует лимфома Ходжкина – симптомы у детей:
- интенсивная потливость, преимущественно ночью;
- головная боль;
- кожный зуд;
- лихорадка;
- отсутствие аппетита;
- похудение;
- кашель;
- затруднение дыхательной деятельности;
- подверженность инфекционным заболеваниям;
- нарушение работы селезенки;
- частое сердцебиение;
- ощущение скованности в мышцах, суставах;
- ухудшение функций печени и сердечно-сосудистой системы.
Подтвердить подозрения на болезнь Ходжкина может только гистологический анализ пораженной ткани (биопсия). Типичные признаки лимфогранулематоза не являются достоверным основанием для постановки диагноза, потому что они могут сопровождать другие, неонкологические патологии. Похожие симптомы характерны для инфекционных заболеваний, иммунодефицитов и паразитарных инвазий.
При выяснении стадии болезни Ходжкина используются дополнительные диагностические методики. Обязательное лабораторное исследование, чтобы подтвердить лимфогранулематоз у детей – анализ крови (общий и биохимический, активность щелочной фосфатазы в сыворотке). Он помогает выявить поражение печени и анемию, установить наличие и выраженность воспалительных процессов в организме.
Другие виды исследований, позволяющих диагностировать лимфогранулематоз у детей:
- магнитно-резонансная или компьютерная томография;
- сканирование с галлием-67;
- пункция (трепанобиопсия) костного мозга;
- рентген;
- ультразвуковое исследование.
Главными методами борьбы с болезнью Ходжкина у детей являются полихимиотерапия, облучение и параллельное применение симптоматических препаратов. В крайне редких и тяжелых случаях, когда указанные способы не произвели ожидаемого эффекта, заболевание лимфогранулематоз подлежит хирургическому лечению. Операция предполагает пересадку костного мозга от максимально совместимого донора.
В процессе химиотерапии ребенку одновременно назначается несколько медикаментов, сочетание которых обеспечивает угнетение опухолевых клеток. Существует 4 современных действенных схемы, посредством которых лечится лимфома Ходжкина у детей – клинические рекомендации включают следующие комбинации:
- ABVD – адриамицин, блеомицин, винбластин, дакарбазин;
- ACOPP – адриамицин, циклофосфан, онковин, прокарбазин, преднизолон;
- BEACOPP – блеомицин, этопозид, адриамицин, циклофосфан, онковин, прокарбазин, преднизолон;
- OEPA – онковин, этопозид, преднизолон, адриамицин.
Лимфогранулематоз у детей сопровождается болевым синдромом и прочими неприятными признаками, поэтому дополнительно назначается симптоматическая терапия:
- анальгетики;
- миорелаксанты;
- анестетики;
- гормоны;
- антибиотики;
- противовирусные средства;
- диуретики;
- растворы электролитов;
- противогрибковые препараты;
- антациды;
- корректоры кислотного равновесия;
- витамины и другие.
Альтернативная медицина не располагает эффективными препаратами, позволяющими справиться со злокачественной опухолью, но натуральные добавки могут использоваться в качестве вспомогательного лечения или реабилитации. Особенно рекомендуются витаминные чаи, если достигнута ремиссия лимфомы Ходжкина у детей. Они обеспечивают ускоренное восстановление и поддержку иммунитета, нормализацию функционирования пищеварительной, дыхательной и сердечно-сосудистой системы.
- ветви пихты – 1 кг;
- корни малины – 0,5 кг;
- сахар – 1 кг;
- вода – 0,5 л.
Приготовление и применение:
- Вымыть и хорошо измельчить растительное сырье.
- Чистую 3-литровую банку послойно заполнить компонентами – пихтовые ветки, сахар, малиновые корни, сахар и далее аналогично.
- Залить все кипятком.
- Оставить лекарство на 3 дня, после чего слить выделившуюся жидкость.
- Принимать раствор по 1 ст. ложке до еды, 3 раза в сутки.
- Терапию продолжать 10-11 дней.
- мумие – 20 г;
- мед – 700 г;
- сок алоэ – 500 мл.
Приготовление и применение:
- Смешать все составляющие в чистой стеклянной емкости.
- Поставить в холодильник на 7-9 дней.
- Через указанное время тщательно перемешать содержимое банки.
- Принимать по 1 ч. ложке средства трижды в сутки.
- Продолжать терапию 1,5 недели.
Химические противоопухолевые медикаменты и облучение воздействуют не только на патологические, но и на здоровые клетки. Дети после лимфомы Ходжкина страдают от таких побочных эффектов терапии:
- язвы во рту;
- выпадение волос;
- тошнота;
- кровоточивость слизистых оболочек;
- рвота;
- нарушения пищеварения;
- отсутствие аппетита;
- ухудшение работы сердечно-сосудистой системы;
- повреждения кожного покрова;
- утрата репродуктивных функций и другие.
Рассмотренное онкологическое заболевание хорошо поддается терапии, большинство пациентов полностью излечивается. Лимфогранулематоз у подростков и детей при 1-2 стадии развития заканчивается ремиссией в 90-95% случаев. Если патология была диагностирована позже, на более тяжелых этапах, этот показатель снижается до 75-85%. Неблагоприятные прогнозы имеют пациенты, у которых произошел рецидив лимфогранулематоза в течение 12 месяцев после полного курса терапии.
источник
Лимфома Ходжкина – злокачественная болезнь, при которой в лимфоидной ткани образуются гранулемы. Патологию относят к лимфомам, составляющими опухоли являются волокна соединительной ткани и клетки воспаления, на злокачественные клетки приходится всего 1%.
По данным ВОЗ, лимфогранулематоз у детей выявляется в 60% от всех случаев злокачественных лимфом. Пик заболеваемости приходится на 2 возрастных периода – от 5 до 7 лет и от 13 до 15 лет. У мальчиков болезнь встречается чаще. До 5 лет патология встречается в редких случаях, а до 2 лет – не встречается.
Врачи выделяют 4 стадии развития лимфомы Ходжкина:
- Поражается только 1 лимфатический узел или их группа в одной анатомической зоне (шейные, надключичные, внутрибрюшные).
- Поражается 2 и более группы лимфоузлов, расположенных с одной и той же стороны относительно диафрагмы (шейные и надключичные, к примеру).
- Поражается 2 и более групп лимфоузлов, расположенных с разных сторон относительно диафрагмы (внутрибрюшные и шейные, к примеру).
- Поражается, как минимум, один не лимфоидный орган, независимо от поражения лимфоузлов. В этом случае речь идет о поражении костей и клеток печени, легких, костного мозга.
Основную роль в развитии лимфогранулематоза, по мнению врачей, играют вирусы. По результатам иммунологических и генетических исследований точно установлена связь между вирусом Эпштейна-Барр и лимфогранулематозом.
то один из представителей герпесвирусов, передающийся бытовым путем. Это значит, что заражение возможно через слюну, посуду, воздушно-капельным способом и пр. В большинстве случаев врачи выявляли в организме у пациентов высокий уровень антител к вирусу Эпштейна-Барр, что свидетельствует о перенесенного в прошлом инфекционном заболевании или текущем инфицировании.
Вирус – не единственная причина, вызывающая лимфогранулематоз у детей. Нужно учитывать наследственность, а также влияние вредных факторов – облучение, курение матери и т.д.
Подозревая лимфогранулематоз у детей симптомы врач соотносит с существующей классификацией, которая основана на генетических и морфологических, а также на иммунологических особенностях организма ребенка.
Согласно перечисленным признакам, лимфому Ходжкина классифицируют на 2 типа – классический и нодулярный с лимфоидным преобладанием. В свою очередь, классический делится на 3 подтипа – лимфоидное истощение, смешанно-клеточный тип и нодулярный склероз.
Перечисленные подвиды характеризуются разными областями поражения, агрессивностью проявлений и степенью фиброза, а также отношением злокачественных клеток к окружающим. Очень важно в ходе диагностики определить конкретный тип болезни, поскольку от этого зависит, насколько эффективным будет лечение лимфогранулематоза.
Согласно указанной классификации, симптомы будут следующими:
- при нодулярной форме с лимфоидным преобладанием клетки ткани, поврежденные опухолью, будут состоять из гистиоцитов и лимфоцитов. Под микроскопом можно разглядеть наличие редко встречающихся клеток Рида-Березовского. Признаки патологии проявляются слабо, обычно поражены лимфоузлы из одной группы;
- при нодулярном склерозе выявляется достаточно много клеток Березовского-Рида, могут поражаться разные группы лимфоузлов на теле. Этот вид классической лимфомы является самым распространенным;
- при смешанно-клеточном типе классической формы лимфогранулематоза выявляется большое число клеток Березовского-Рида в окружении участков фиброза либо воспалительных клеток. Этот вид – второй по частоте выявления;
- при лимфоидном истощении симптомы бурно проявляются, у ребенка выявляют лихорадку, поражение нескольких лимфоузлов, а также костного мозга. Это самая опасная лимфома Ходжкина у детей, которая тяжело лечится.
В каждом из перечисленных выше случаев течение болезни отличается. Часто патология развивается незаметно, проявляясь только увеличением лимфоузлов. Главной особенностью патологии является то, что увеличенные в размерах лимфоузлы не болят и не воспалены, кожа над ними не покрасневшая, и по внешним признакам сложно заметить изменения. Нередко увеличенные лимфоузлы считают признаком воспалительного процесса, назначают лекарства от воспаления и микробов, но успеха такая терапия не приносит. Родители должны внимательно относиться к здоровью ребенка, особенно это касается маленьких детей – во время купания не сложно заметить увеличение лимфоузлов, после чего нужно настоять на детальной диагностике у врача.
Примерно в 20% от всех случаев патология начинается с брюшных или внутригрудных лимфоузлов. Если затронуты грудные лимфатические узлы, ребенка мучает сухой кашель, причина которого – в раздражении и сдавливании воздухоносных путей.
Если увеличенные лимфоузлы сдавливают магистральные сосуды, может развиться синдром пустой вены, когда выявляются сбои в оттоке крови из вен верхней части торса, что проявляется отеками и синюшностью кожных покровов, сбоем в работе сердца и одышкой. Если лимфоузлы сдавливают возвратный нерв, то голос становится сиплым.
Когда лимфогранулематоз у детей поражает внутрибрюшные лимфоузлы, клиника будет проявляться в зависимости от тех органов, которые затронуты патологией. К примеру, вследствие сдавления мочеточников расширяется чашечно-лоханочная структура в почках, возникает гидронефроз. Сдавливание кишечника провоцирует такие патологические состояния, как инвагинация и кишечная непроходимость. Если поражены лимфоузлы ворот печени, развивается желтуха и другие признаки печеночной недостаточности.
Существенным признаком заболевания на ранней стадии является повышение температуры у ребенка до 38 градусов, сильное потоотделение и зуд кожи по ночам, похудение за последние полгода. В некоторых ситуациях перечисленные симптомы не проявляются, поэтому только точная диагностика поможет выявить проблему.
Для уточнения диагноза есть ряд диагностических мероприятий, позволяющих оценить состояние здоровья, определить патологию и место ее локализации, дифференцировать лимфогранулематоз от других заболеваний. В стандартный комплекс диагностических процедур входит общий и биохимический анализ, рентген, анализ пунктата костного мозга, ультразвуковое исследование лимфоузла, по необходимости – биопсия.
Общий анализ (ОАК) не выявляет особых изменений, позволяющих диагностировать лимфому Ходжкина. Однако можно заметить анемию, изменение числа лейкоцитов, ускорение СОЭ. Если пациента беспокоит зуд кожи, в анализе выявляется повышенное число эозинофилов.
Благодаря биохимическому анализу определяется эффективность обмена веществ, наличие / отсутствие нарушений. Костный мозг отбирают на биопсию для того, чтобы исключить наличие метастаз в нем.
Рентген оценивает состояние органов в области грудной клетки. Благодаря такому исследованию можно выявить пораженные участки легких, увеличение внутригрудных лимфоузлов. Если рентген определяет поражение внутригрудных узлов или врач сомневается в полученных результатах, дополнительно назначается МРТ – более информативная процедура.
Ультразвуковое исследование характеризуется доступностью и безопасностью. Именно его чаще назначают для исследования состояния всех лимфатических узлов, вдобавок, оценивают органы в брюшной полости, чтобы исключить или выявить их вовлеченность в патологический процесс.
Сцинтиграфия – одна из информативных диагностических процедур, в ходе которой контрастное вещество вводят в вену, после чего оценивают его накопление в пораженных зонах организма, определяя стадию болезни.
Окончательный диагноз врач делает только после проведенной биопсии лимфоузлов, пораженных патологией. Лабораторные анализы (иммунологический, морфологический и генетический) помогут подтвердить подозрения или исключить лимфогранулематоз у детей.
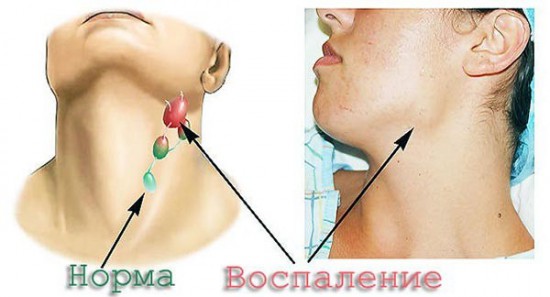
Важно дифференцировать лимфогранулематоз от реактивного / воспалительного процесса в лимфоузлах. Важным отличием лимфомы является безболезненность лимфоузлов, они не спаяны друг с другом и окружающими тканями, плотные.
При воспалении узлы мягкие и болят при нажатии, кожа краснеет. Это позволяет исключить лимфому и заподозрить другую причину патологии.
Если лимфоузлы воспалены в грудной клетке, это может быть тимомегалия – так называется увеличение вилочковой железы, не связанное с опухолевым процессом. Также это могут быть лейкозы и лимфомы другого происхождения. Точная диагностика проводится с обязательной консультацией у детского гематолога, онколога.
Лечение лимфомы Ходжкина проводится по протоколу BEACOPP. В самом начале развития заболевания и на первых стадиях пациенту назначается 4 курса химиотерапии, в запущенных вариантах лимфогранулематоз у детей лечат, назначая 6 курсов приема химиопрепаратов. В тяжелых случаях к химиотерапии добавляю лечение по протоколам ABVD. Базовые медикаменты, используемые врачами, чтобы вылечить маленьких пациентов, это противоопухолевые и гормональные препараты. Гормоны назначают в форме таблеток, а химиотерапию – внутривенно. Терапия длится 4-6 месяцев, все зависит от стадии болезни.
По исследованиям, лимфогранулематоз поддается лечению лучевой терапией, вот почему облучение также проводят в ходе лечения пациентов. Доза облучения – 15-20 Гр. Помимо этого, проводится поддерживающая терапия – она необходима, чтобы поддержать организм, уменьшить токсичность принимаемых препаратов, остановить инфекционные осложнения. В основном, дополнительно ребенку назначают антибактериальные и противогрибковые препараты, физиологический раствор и глюкозу в капельницах.
Среди прочих онкологических болезней лимфому Ходжкина считают одной из благоприятных по прогнозу патологией. Несмотря на хороший прогноз, есть случаи, когда болезнь дает рецидивы. И если повторная лимфома возникла в течение года после первого случая, этот фактор считают неблагоприятным. Рецидивы способны проявляться в течение в течение 3 лет после лечения лимфомы. В таком случае назначают повышенные дозы химиопрепаратов, аутотрансплантацию стволовых клеток.
Методика сводится к тому, что до приема химиопрепаратов у пациента берут часть стволовых клеток, чтобы после завершения химиотерапии ввести их обратно, восстановить функцию кроветворения.
После того, как все курсы лечения лимфомы пройдены, ребенок должен регулярно наблюдаться у гематолога или онколога, посещая врача каждые 2 месяца в течение 2 лет. Далее посещать врача нужно через каждые 4 месяца, потом – раз в 6 месяцев. Таким детям нельзя физически перегружаться, желательно избегать длительного воздействия солнечных лучей и физиопроцедур.
Необходимо скорректировать режим дня и рацион, физические нагрузки и прием поддерживающих здоровье препаратов. Точные рекомендации в каждом отдельном случае дает лечащий врач. Выбор препаратов, процедур и лекарств зависит от возраста ребенка, стадии болезни, прогноза и сопутствующих факторов.
В России лечение лимфогранулематоза частично осуществляют по ОМС, нередко помощь больным детям исходит от благотворительных фондов – они заключат договор с лечебным учреждением и оплачивают диагностику, лечение и реабилитацию детей с лимфомой Ходжкина.
Дети с таким диагнозом проходят медико-социальную экспертизу, на которой решается вопрос об установлении инвалидности. Обычно во время болезни и прохождения лечения ребенку устанавливают 1 группу, а после выздоровления снимают инвалидность.
источник
Лимфогранулематоз – злокачественное заболевание лимфатической системы – носит также название “болезнь Ходжкина”. Патологическое размножение клеток лимфоидной ткани сопровождается образованием гранулем (узелков) в лимфатических узлах. Их клеточный состав преимущественно представлен гигантскими опухолевыми клетками и клетками, типичными для воспаления. Первое описание болезни осуществил патологоанатом Т. Ходжкин в 1932-м. Лимфогранулематоз у детей проявляется преимущественно в подростковом возрасте. Если говорить о ранних годах жизни, то болезнь встречается чаще у мальчиков, но в пубертатном периоде соотношение выравнивается.
Характерная особенность лифмогранулематоза – это первичное поражение шейных и надключичных лимфоузлов
Данные ВОЗ свидетельствуют о том, что лимфогранулематоз в детском возрасте подтверждается в около 60% случаев при установлении диагноза злокачественной лимфомы. Пик приходится на 2 возрастные группы:
Не зарегистрировано ни одного случая болезни до 2-летнего возраста, а до 5 лет такая онкология проявляется редко.
Анализ причин возникновения опухолевой аномалии указывает на следующие три фактора:
- практически в каждом случае в организме был обнаружен вирус Эпштейна-Барра, отмечается, что экспрессия ДНК-1 вируса определяется у около 80% больных до 10 лет;
- на момент развития болезни у подростков сильно подавлена иммунная функция;
- в некоторых случаях прослеживается генетическая связь.
Патогенез лимфогранулематоза представлен прогрессирующим размножением мутировавших клеток с последующим образованием метастазов в лимфоузлах и тканях кровеносных сосудов. Ретикулярные гигантские клетки размножаются очагово, они носят название клеток Березовского-Штернберга и отличаются наличием светлой цитоплазмы и нескольких ядер.
Практически все случаи детского лимфогранулематоза характеризуются вначале безболезненным и бессимптомным течением. На первых стадиях клиническая картина никак не проявлена. Если ребенок регулярно проходит медицинские осмотры, то болезнь может быть выявлена случайно, при обследовании других органов или при получении результатов крови, где отражено катастрофическое снижение Т-лимфоцитов. Сам ребенок на ухудшение самочувствия не жалуется, его активность остается прежней.
В самом начале прогрессирования патологии могут то увеличиваться, то уменьшаться шейные или надключичные лимфоузлы. Затем поражаются паховые и подмышечные узлы. После лимфогранулематоз у детей распространяется на органы и системы: страдает костный мозг, селезенка, печень. На 10% от всех случаев приходится поражение почек и легких.
При множественных и крупных опухолях происходит сдавливание корешков спинномозговых нервов, вследствие чего нарушается работа нервной системы.
Ранним симптомом лимфогранулематоза в детском возрасте является повышение температуры тела до 39°
Если доктор подозревает у ребенка лимфогранулематоз, то он соотносит клиническую симптоматику с существующей классификацией патологии. Деление на группы основывается на морфологических, генетических и иммунологических характеристиках организма конкретного пациента.
Исходя из указанных особенностей, выделяют два вида болезни Ходжкина:
- Классическая лимфома.
- Нодулярная с лимфоидным преобладанием.
Классический тип подразделяется на еще три подтипа: смешанно-клеточный, лимфоидно истощенный, нодулярный склероз. Каждый из подвидов имеет свои области поражения, степень агрессивности и фиброза, соотношение мутировавших клеток к здоровым.
Симптомы лимфогранулематоза в зависимости от описанной выше классификации:
- Нодулярная форма с лимфоидным преобладанием. Лабораторное исследование покажет, что ткани опухоли состоят из лимфоцитов и гистиоцитов. Клетки Березовского-Штернберга встречаются редко. При такой форме поражаются лимфатические узлы одной группы, а признаки болезни проявлены слабо.
- Нодулярный склероз. Под микроскопом видно значительное количество клеток Б-Ш, поражение распространяется на разные группы лимфатических узлов на теле ребенка. Это наиболее распространенный вид классической лимфомы.
- Смешанно-клеточный тип. Является вторым по частоте. Лабораторное исследование выявляет большое количество клеток Б-Ш, которые окружены участками фиброза или воспалительными клетками.
- Лимфоидное истощение. Наиболее сложная форма детского лимфогранулематоза. Симптомы проявляются бурно, среди них: лихорадка, множественные поражения лимфатических узлов. Болезнь также затрагивает костный мозг. Лимфоидное истощение очень сложно лечится.
Для каждого из подвидов характерна своя клиническая картина. Часто единственным признаком патологии является увеличение лимфоузлов, а главная особенность при этом — что они не болят, не воспалены, кожа не изменила цвет. Часто доктора ошибочно принимают увеличенные узлы за вторичный признак респираторной вирусной инфекции или какого-либо воспалительного процесса в организме, и назначают лекарственные препараты, которые не приносят никакого результата.
По статистике, в 20% случаев патология затрагивает внутригрудные и брюшные лимфатические узлы. В зависимости от локализации можно выделить следующие симптомы:
- если процесс распространился на грудные узлы, ребенок начинает кашлять (сдавливаются или раздражаются воздухоносные пути);
- давление на магистральные сосуды приводит к компрессии верхней полой вены (из верхней части туловища кровь отходит со сбоями). Это проявляется отеками, кожные покровы становятся синюшными, появляется одышка, нестабильно работает сердце;
- давление лимфоузлов на возвратный нерв приводит к осиплости голосовых связок;
Лимфогранулематоз брюшных лимфоузлов будет проявляться в зависимости от того, какие органы были задеты. К примеру, может развиваться кишечная непроходимость из-за сдавливания кишечника или желтуха, признаки печеночной недостаточности, если поражаются лимфоузлы около печени.
Причины лимфомы Ходжкина не установлены точно. Медики выделяют несколько факторов, которые влияют на вероятность её возникновения:
- продолжительное воздействие на организм высоких доз радиации. Это может происходить по причине проживания в экологически неблагоприятном регионе или лечения других видов онкологии;
- генетические мутации, которые провоцируют неправильное развитие лимфоидных тканей.
Существует теория, что болезнь Ходжкина может иметь вирусное или туберкулезное происхождение, но научного подтверждения она не получила.
Комплексная диагностика поможет выявить причину патологии
Для выявления данного недуга необходима комплексная диагностика. Она начинается с осмотра больного и сбора анамнеза. Следует понимать, что, поскольку симптомы заболевания не являются специфическими, то поставить диагноз на основании одних лишь жалоб ребенка не удастся. Комплексная диагностика опирается на лабораторные и инструментальные методики.
Безошибочно выявить наличие патологического очага в организме позволяет проведение общего и биохимического анализов крови. Их результаты позволяют установить следующее:
- снижение количества тромбоцитов (тромбоцитопения);
- количество лимфоцитов близко к нулю;
- снижено количество сывороточного железа;
- анемия;
- число лейкоцитов, эозинофилов, нейтрофилов и СОЭ повышено.
Наиболее информативным считается гистологический анализ лимфоузла. О наличии заболевания свидетельствуют следующие отклонения:
- в узле обнаружены некротические очаги;
- происходит замещение лимфоидной ткани другими клетками;
- клеточное ядро по размерам превышает норму;
- клетки Ходжкина присутствуют в большом количестве.
Речь идет о целой группе методик, наиболее результативными из которых являются:
- МРТ и КТ. На сегодняшний день томография является одной из самых информативных методик. Она позволяет исследовать структуру костей и мягких тканей, определив локализацию патологического очага и его размеры.
- Рентгенография. Обладает довольно низкой информативностью, однако эта методика незаменима при выявлении очагов метастазирования.
- УЗИ. Классическая диагностическая методика, позволяющая выявить структуру, размер патологии и определить степень поражения внутренних органов.
Для лечения лимфогранулематоза применяют лучевую терапию
На данный момент лечение лимфогранулематоза у детей предполагает использование следующих методик:
- Лучевая терапия.
- Химиотерапия.
- Хирургическое вмешательство.
Данная методика предполагает воздействие на раковые клетки медикаментами, которые разрушают патологически измененные ткани. Минусом процедуры является негативное влияние и на здоровые клетки.
Химиотерапия является основой лечения множества онкологических заболеваний. Как правило, она предполагает комплексное использование нескольких препаратов. Для лечения лимфогранулематоза у детей применяются следующие медикаменты:
Предполагает воздействие на опухоль радиоволнами. Как правило, данная методика применяется вместе с химиотерапией и усиливает эффективность последней. В качестве отдельной процедуры используется крайне редко.
Чаще всего применение лучевой терапии проводится на последних стадиях заболевания.
Предполагает удаление пораженных тканей. Наиболее эффективно на начальных стадиях развития недуга, когда болезнь поразила лишь один-два узла.
После операции за пациентом ведется постоянное наблюдение, чтобы контролировать развитие болезни в динамике. При отсутствии симптомов рецидива другое лечение может не назначаться, а пациент возвращается к полноценной жизни.
Если у ребенка наблюдается рецидив заболевания, то для подавления болезни применяется химиотерапия.
Своевременно начатое лечение увеличивает шансы на благоприятный исход
Доктор может давать какие-либо прогнозы, исходя из клинической картины и стадии, на которой находится болезнь Ходжкина. Если лечение было начато, когда болезнь еще только начала свое развитие, то, по статистике, излечивается полностью 90% больных. На стадии развернутого развития статистика указывает на 70% полностью излечившихся. Но риск рецидива значительно повышается в таком случае.
Неблагоприятные прогнозы устанавливаются в двух случаях:
- рецидив наступил в течение 12 месяцев с периода лечения;
- болезнь плохо поддается терапии и быстро прогрессирует.
На последних стадиях лимфома может перейти в лимфосаркому. Такая онкология прогрессирует стремительно и практически не лечится. Смерть в таком случае наступает спустя несколько месяцев.
Профилактика лимфогранулематоза у детей подразделяется на первичную и вторичную. Для предупреждения заболевания следует укреплять организм и иммунную систему, своевременно лечить инфекционные заболевания, избегать радиационного воздействия.
Суть вторичной профилактики заключается в том, чтобы избежать возникновения рецидива. Для этого ребенок должен находиться под диспансерным наблюдением онколога и регулярно проходить обследование.
источник