Гормоны – это биологически активные вещества, которые продуцируются различными железами эндокринной системы, после чего поступают в кровь. Они влияют на работу всего организма, во многом определяя физическое и психическое здоровье человека. Анализы на гормоны помогают существенно прояснить клиническую картину заболевания и предотвратить его развитие.
Конечно, не каждая патология требует срочной сдачи таких анализов, тем более что человеческий организм производит десятки видов гормонов, каждый из которых имеет свою «сферу влияния».
Уровень гормонов чаще всего определяют в крови, реже – в моче. Исследования на гормоны могут быть назначены, например, в следующих случаях:
- нарушения в развитии тех или иных органов;
- диагностика беременности;
- бесплодие;
- беременность с угрозой выкидыша;
- дисфункция почек;
- нарушения обмена веществ;
- проблемы с волосами, ногтями и кожей;
- депрессивные состояния и другие психические проблемы;
- опухолевые заболевания.
Направление на анализ могут дать педиатр, терапевт, эндокринолог, гинеколог, гастроэнтеролог, психиатр.
Какие же правила следует соблюдать при сдаче крови на анализ уровня гормонов, чтобы результаты оказались максимально точными? Необходимо воздерживаться от употребления пищи в течение 7–12 часов до забора крови. На протяжении суток до исследования должны быть исключены алкоголь, кофе, физические нагрузки, стрессы, сексуальные контакты. Возможность приема медикаментов в этот период следует обсудить с врачом. При исследовании гормонального статуса женщинам важно знать, в какой день цикла следует сдавать анализы. Так, кровь на фолликулостимулирующий, лютеинизирующий гормоны и пролактин сдается на 3–5 дни цикла, на тестостерон – на 8–10, а на прогестерон и эстрадиол – на 21–22 дни.
Если вы сдаете суточную мочу, следует строго придерживаться схемы ее сбора и соблюдать условия хранения.
Кровь для исследования берется из вены утром натощак. Период исследования составляет, как правило, 1–2 дня. Полученный результат сравнивается врачом с нормами концентрации гормона, разработанными с учетом пола, возраста пациента и других факторов. Изучить эти нормы может и сам больной.
Решить, какие именно анализы надо сдавать на гормоны, может только специалист (эндокринолог, гинеколог, терапевт, гастроэнтеролог и т.д.) по результатам осмотра. Причем количество анализов соизмеримо с числом гормонов, а их в организме более 100. В статье мы рассмотрим лишь самые распространенные виды исследований.
Оценка соматотропной функции гипофиза необходима людям, у которых наблюдаются гигантизм, акромегалия (увеличение черепа, кистей рук и ног) или карликовость. Нормальное содержание соматотропного гормона в крови составляет 0,2–13 мЕд/л, соматомедина-С – 220–996 нг/мл в возрасте 14–16 лет, 66–166 нг/мл – после 80 лет.
Патологии гипофизарно-надпочечниковой системы проявляются в нарушении гомеостаза организма: повышении свертываемости крови, усилении синтеза углеводов, снижении белкового и минерального обмена. Для диагностики таких патологических состояний необходимо определить содержание в организме следующих гормонов:
- Адренокортикотропный гормон отвечает за пигментацию кожи и расщепление жиров, норма – менее 22 пмоль/л в первой половине дня и не более 6 пмоль/л – во второй.
- Кортизол – регулирует обмен веществ, норма – 250–720 нмоль/л в первой половине дня и 50–250 нмоль/л во второй (разница концентрации должна составлять не менее 100 нмоль/л).
- Свободный кортизол – сдается при подозрении на наличие болезни Иценко-Кушинга. Количество гормона в моче составляет 138–524 нмоль/сутки.
Эти анализы часто назначаются эндокринологами при ожирении или недостатке веса, их сдают, чтобы определить, есть ли серьезные гормональные сбои и какие именно.
Нарушение работы щитовидной железы проявляется повышенной раздражительностью, изменением массы тела, повышением артериального давления, чревато гинекологическими заболеваниями и бесплодием. Какие анализы следует сдавать на гормоны щитовидной железы, если обнаружено хотя бы несколько из вышеназванных симптомов? В первую очередь речь идет об исследовании уровня трийодтиронина (Т3), тироксина (Т4) и тиреотропного гормона (ТТГ), которые регулируют обменные процессы, психическую деятельность, а также функции сердечно-сосудистой, половой и пищеварительной систем. Нормальные показатели гормонов выглядят так:
- Т3 общий – 1,1–3,15 пкмоль/л, свободный – 2,6–5,7 пмоль/л.
- Т4 общий – 60–140 нмоль/л, свободный – 100–120 нмоль/л.
- ТТГ – 0,2–4,2 мМЕ/л.
- Антитела к тиреоглобулину – до 115 МЕ/мл.
- Антитела к тиреопероксидазе – 35 МЕ/мл.
- T-Uptake – 0,32–0,48 единиц.
- Тиреоглобулин – до 55 нг/мл.
- Антитела к микросомальному антигену тиреоцитов – менее 1,0 Ед/л.
- Аутоантитела к рецепторам тиреотропного гормона – 0–0,99 МЕ/л.
Сбои в регуляции обмена кальция и фосфора приводят к остеопорозу или усилению минерализации костей. Паратиреоидный гормон способствует всасыванию кальция в кишечном тракте, а также реабсорбции в почках. Содержание паратгормона в крови взрослого человека – 8–24 нг/л. Кальцитонин способствует отложению кальция в костях, замедлению его всасывания в ЖКТ и усилению экскреции в почках. Норма содержания кальцитонина в крови – 5,5–28 пкмоль/л. Рекомендуется сдавать кровь на анализы подобного типа при начинающемся климаксе, поскольку женщины в этот период наиболее подвержены остеопорозу.
В организме любого человека продуцируются и мужские, и женские гормоны. Правильный их баланс обеспечивает устойчивость работы репродуктивной системы, нормальные вторичные половые признаки, ровное психическое состояние. Выработка тех или иных половых гормонов может нарушаться в силу возраста, вредных привычек, наследственности, эндокринных заболеваний.
Дисфункции репродуктивной системы, обусловленные гормональными сбоями, приводят к мужскому и женскому бесплодию, а также провоцируют выкидыши у беременных женщин. При наличии подобных проблем сдают кровь на анализ женских гормонов, таких как:
- Макропролактин – норма для мужчин: 44,5–375 мкМЕ/мл, для женщин: 59–619 мкМЕ/мл.
- Пролактин – норма составляет 40 до 600 мЕд/л.
- Гипофизарные гонадотропные гормоны и пролактин – до менопаузы соотношение равно 1.
- Фолликулостимулирующий гормон: его содержание в фолликулиновой фазе в норме составляет 4–10 ЕД/л, в период овуляции – 10–25 ЕД/л, в во время лютеиновой фазы – 2–8 ЕД/л.
- Эстрогены (норма в фолликулиновой фазе – 5–53 пг/мл, в период овуляции – 90–299 пг/мл и 11–116 пг/мл – во время лютеиновой фазы) и прогестины.
- Лютеинизирующий гормон – норма в фолликулиновой фазе – 1–20 ЕД/л, в период овуляции – 26–94 ЕД/л, во время лютеиновой фазы –0,61–16,3 ЕД/л.
- Эстрадиол – норма в фолликулиновой фазе – 68–1269 нмоль/л, период овуляции – 131–1655 нмоль/л, во время лютеиновой фазы – 91–861 нмоль/л.
- Прогестерон – норма в фолликулиновой фазе – 0,3-0,7 мкг/л, период овуляции – 0,7–1,6 мкг/л, во время лютеиновой фазы 4,7–8,0 мкг/л.
Оценка андрогенной функции производится при бесплодии, ожирении, повышенном холестерине, выпадении волос, юношеских прыщах, снижении потенции. Итак:
- Тестостерон – нормальное содержание у мужчин – 12–33, у женщин – 0,31–3,78 нмоль/л (далее по списку первый показатель является нормой для мужчин, второй – для женщин).
- Дегидроэпиандростерон-сульфат – 10–20 и 3,5–10 мг/сутки.
- Глобулин, связывающий половые гормоны, –13–71 и 28–112 нмоль/л.
- 17-гидроксипрогестерон– 0,3–2,0 и 0,07–2,9 нг/мл.
- 17-кетостероиды: 10,0–25,0 и 7–20 мг/сутки.
- Дигидротестостерон – 250–990 и 24–450 нг/л.
- Свободный тестостерон – 5,5–42 и 4,1 пг/мл.
- Андростендион – 75–205 и 85–275 нг/100 мл.
- Андростендиол глюкуронид – 3,4–22 и 0,5–5,4 нг/мл.
- Антимюллеров гормон – 1,3–14,8 и 1,0–10,6 нг/мл.
- Ингибин В – 147–364 и 40–100 пг/мл.
Диагностика диабета и оценка эндокринной функции поджелудочной железы необходимы при болях в животе, тошноте, рвоте, наборе лишнего веса, сухости во рту, кожном зуде, отеках. Ниже приведены названия и нормативные показатели гормонов поджелудочной железы:
- С-пептид – 0,78-1,89 нг/мл.
- Инсулин – 3,0–25,0 мкЕД/мл.
- Индекс оценки инсулинорезистентности (HOMA-IR) – менее 2,77.
- Проинсулин – 0,5–3,2 пмоль/л.
Мониторинг беременности проводится для того, чтобы предотвратить патологии развития и гибель плода. В женской консультации при постановке на учет подробно рассказывают, какие анализы на гормоны необходимо провести и для чего следует сдавать кровь на анализ гормонов при беременности. В общем случае исследуются:
- Хорионический гонадотропин (ХГЧ) – его концентрация зависит от срока беременности: от 25–200 мЕд/мл на 1–2 неделе до 21 000–300 000 мЕд/мл на 7–11 неделях.
- Свободный b-ХГЧ – от 25–300 мЕд/мл на 1–2 неделях беременности до 10 000–60 000 мЕд/мл на 26–37 неделях.
- Эстриол свободный (Е3) – от 0,6–2,5 нмоль/л на 6–7 неделях до 35,0–111,0 нмоль/л на 39–40 неделях.
- Ассоциированный с беременностью плазменный белок А (PAPP-A) – тест делается с 7-й по 14-ю неделю, норма – от 0,17–1,54 мЕд/мл на 8–9 неделях до 1,47–8,54 мЕд/мл на 13–14 неделях.
- Плацентарный лактоген – от 0,05–1,7 мг/л на 10–14 неделях до 4,4–11,7 мг/л на 38 неделе.
- Пренатальный скрининг трисомий 1 триместра (PRISCA-1) и 2 триместра беременности (PRISCA-2).
Сбои в работе симпатоадреналовой системы следует искать при наличии панических атак и других вегетативных расстройств. Для этого нужно сдать кровь на анализ и проверить, какие гормоны из списка вышли за пределы нормы:
- Адреналин (112–658 пг/мл).
- Норадреналин (менее 10 пг/мл).
- Метанефрин (менее 320 мкг/сутки).
- Дофамин (10–100 пг/мл).
- Гомованилиновая кислота (1,4–8,8 мг/сут).
- Норметанефрин (менее 390 мкг/сутки).
- Ванилилминдальная кислота (2,1–7,6 мг/сут).
- 5-оксииндолуксусная кислота (3,0– 15,0 мг/сутки).
- Гистамин плазмы (меньше 9,3 нмоль/л).
- Серотонин сыворотки крови (40–80 мкг/л).
Состояние ренин-ангиотензин-альдостероновой системы, которая отвечает за поддержание объема циркулирующей крови, позволяют оценить такие гормоны, как альдостерон (в крови) – 30–355 пг/мл и ренин (в плазме) – 2,8–39,9 мкМЕ/мл в положении пациента лежа и 4,4–46,1 мкМЕ/мл – стоя.
Регуляция аппетита и обмена жиров осуществляется при помощи гормона лептина, концентрация которого в крови в норме достигает 1,1–27,6 нг/мл у мужчин и 0,5–13,8 нг/мл у женщин.
Оценка состояния инкреторной функции ЖКТ проводится посредством определения уровня гастрина (менее 10–125 пг/мл) и гастрина-17 стимулированного (менее 2,5 пмоль/л)
Оценка гормональной регуляции эритропоэза (образования эритроцитов) производится на основании данных о количестве эритропоэтина в крови (5,6–28,9 МЕ/л у мужчин и 8–30 МЕ/л у женщин).
Решение о том, какие анализы необходимо сдать на гормоны, должно приниматься на основе имеющейся симптоматики и предварительного диагноза, а также с учетом сопутствующих заболеваний.
Получить направление на анализ уровня гормонов можно в любых государственных или частных поликлиниках, стационарах, женских консультациях. Количество современных лабораторий, однако, невелико, и лучшие из них зачастую перегружены, особенно если речь идет о бесплатных анализах. Эффективное решение, которое выбирают многие пациенты, – обратиться в сетевую частную лабораторию, подыскав медицинский офис рядом с домом или работой и записавшись на удобную дату.
Например, в независимых лабораториях «ИНВИТРО» проводятся основные анализы гормонов в крови. Результаты можно получить на руки или по электронной почте в максимально сжатые сроки. Стоимость одного анализа колеблется в пределах 500–2700 рублей. Это средние по рынку значения. Кроме того, по картам «ИНВИТРО» можно получить ощутимые скидки.
Лицензия на осуществление медицинской деятельности ЛО-77-01-015932 от 18.04.2018.
источник
Анализы на гормоны у женщин помогают диагностировать состояние всего организма. Сдавать кровь для изучения гормонального фона врач назначает при малейших признаках многий патологий.
Анализ на гормоны у женщин является вспомогательной диагностической методикой контроля здоровья и качественной деятельности многих систем. В женском организме именно гормоны регулируют качество всей жизни: исправный менструальный цикл, депрессивное состояние перед месячными, беспредельная нежность к собственному дитю, выработка молока для вскармливания, и многие иные необычайные реакции настроения и самого организма случаются по причине «игры» гормонов.
Какое же значение для женщин имеет сбалансированный гормональный фон, как и когда правильно сдавать анализ на гормоны у женщин?
Гормонами являются химические активные вещества, вырабатываемые клетками желез. Соединения регулируют процессы фактически всех систем тела. За транспортировку гормонов по организму отвечает кровь, которая и забирается, чтобы сделать анализы на женские гормоны.
Не редко случаются сбои в гормональном фоне, которые особо ярко отражаются на женском организме. Сбои гормональной системы являются фактором возникновения многих заболеваний патологического и хронического характера. Назначается анализ на женские половые гормоны, которые крайне необходимо сделать при следующих проявлениях:
- сбои менструального цикла;
- предменструальный синдром;
- диагностика беременности;
- бесплодие либо проблемы зачатия;
- невынашивание беременности;
- планирование зачатия (в рамках подготовки к беременности);
- избыточный вес;
- нарушения развития дитя;
- угревая сыпь;
- ухудшение качества ногтей, волос, кожи;
- упадок либидо (снижение влечения в сексуальном плане);
- инфантилизм половой;
- доброкачественные образования в грудных железах (например, фиброзно-кистозная мастопатия);
- опухоли в матке, яичниках;
- наследственная склонность к заболеваниям;
- перепады артериального давления;
- сбои пищеварительной системы;
- оволосение тела.
При обнаружении типовой симптоматики, рекомендуется обследоваться на гормональный фон. Воспроизведение картины дисбаланса гормонов в организме позволит своевременно выявить патологические процессы, и провести адекватное лечение путем понижения либо повышения уровня концентрации биологических веществ.
Железами секреции вырабатываются гормоны, которые после всасывания, кровь транспортирует по всему телу. Гормональный фон регулирует весь обменный процесс в организме, который далее самостоятельно разрушает избыток гормонов специальными ферментами.
Постоянный процесс функционирования всего биохимического проистекания в организме непрерывен, и количественный состав гормонов меняется. Данный факт говорит о том, что сдавать анализ на гормональный фон для женщин нужно в определенный промежуток цикла. Ниже представлен период, наиболее подходящий для забора крови для исследования, когда нужно сдавать анализы на женские гормоны.
| Название биологического вещества (гормона) | Подходящий период (менструальный цикл) для забора крови на анализ |
| Половые гормоны | |
| Прогестерон | Вслед 22 дня цикла |
| Тестостерон | На 8-10 день |
| Эстрадиол | С 5-ого по 9-й день |
| Гормоны гипофиза | |
| Тиреотропные гормоны | Вне зависимости от дня менструального цикла |
| Адренокортикотропные | Вне зависимости от дня цикла |
| Лютеинизирующие | С 4 по 7 день, с 19 и по 21 день |
| Фолликулостимулирующие | С 3 по 5 день, с 19 по 21 день цикла |
| Пролактин | С 3 по 5 день цикла |
| Гормоны надпочечников | |
| Кортизол | Вне зависимости от дня менструации |
| 17-гидроксипрогестерон | С 3 по 5 день |
| ДГЭА-сульфат | С 8 по 10 день |
Анализ на женские половые гормоны при беременности сдается по назначению врача, который определяет результативность исходя из положения.
Для получения достоверных результатов лабораторного исследования, рекомендовано придерживаться некоторых правил подготовки, которые представлены в таблице.
| Гормоны | Забор крови на исследование | Воздействие на организм |
| Половые гормоны | ||
| Прогестерон | · сдается натощак; · за сутки запрещено употреблять жирную пищу и жиры | Участвует в формировании плаценты при беременности и развитии желтого тельца в яичниках |
| Тестостерон | · сдается на голодный желудок; · накануне исключается курение, физическая активность, сексуальный контакт и алкоголь | Отвечает за репродуктивную функцию |
| Эстрадиол | · накануне забора крови исключить курение; · воздержаться от физических нагрузок за сутки | Гормон из эстрогенов, отвечающий за половую женскую принадлежность, менструальный цикл, рост и развитие яйцеклеток и матки в период беременности |
| Гормоны гипофиза | ||
| Тиреотропные гормоны | · кровь забирается натощак; · за пару суток запрещены физические нагрузки, алкоголь и курение | Отвечает за синтез гормонов щитовидной железы |
| Адренокортикотропные | · кровь забирается натощак; · за сутки не употреблять алкоголь, медикаменты; источник Под анализом крови на гормоны, врачи подразумевают комплексное исследование вышеозначенного материала на концентрации и присутствие в нём ряда биологически активных веществ, вырабатываемых железами человека. Данная процедура может помочь в выявлении большого количества самых разнообразных болезней, притом даже в очень ранних стадиях, когда клинические внешние симптомы их пока отсутствуют.
Содержание гормонов в крови невелико, особенно если сравнивать показатель с аналогичными для других элементов плазмы, однако именно этот ряд биологически активных веществ участвует практически во всех критических для организмах, процессах. Гормональные нормы при этом не являются стационарной величиной и зависят как от пола человека, так и от его возраста. Анализ крови на гормоны назначается при подозрении на неправильную работу внутренних органов, желез, надпочечников, заболеваний плода при беременности и в иных случаях. Для исследования крови на гормоны, у вас её возьмут из вены. За 12 часов до предполагаемого времени сдачи образцов, максимально ограничьте эмоциональный и физические нагрузки, а также откажитесь от алкоголя и препаратов/продуктов, содержащих йод. Отдельного внимания заслуживает подготовка к сдаче анализов для женщин – она должна проводиться в определенные дни менструального цикла, которые обозначит вам лечащий врач. Сам анализ сдаётся в утреннее время, натощак.
Обязательно сдавайте анализы на гормоны, выписываемые вашим лечащим врачом – в ряде случаев их результаты позволяют диагностировать серьезную болезнь еще на стадии её первичного формирования, что в конечном итоге сэкономит вам время, деньги и здоровье при лечении. Однако старайтесь не переусердствовать, заказывая не слишком нужные для комплексного обследования, изучения анализов – точные параметры для диагностики может сообщить вам только квалифицированный медицинский работник. Удачи и не болейте! Стоимость анализов будет зависеть от того, какой гормон исследуется – их достаточно много. Конкретные показатели, необходимые для комплексной диагностики вашей проблемы, определяет лечащий врач, т.е. всё будет зависеть от органа, который исследуется, характерной медицинской проблемы, потенциального диагноза и т. д. Средняя стоимость анализа на отдельный гормон (например, ТТГ, прогестерон, кортизол, тиреоглобулин) колеблется в пределах от 350 до одной тысячи рублей по Москве. Часто, клиники предоставляют скидки на исследование нескольких параметров сразу, однако такой возможностью нужно также пользоваться с осторожностью – иногда отдельные исследования из предлагаемого комплекса, вам попросту не нужны и дешевле будет заказать лишь несколько по стандартным расценкам. В некоторых государственных медицинских учреждениях могут делать отдельные анализы на тот или иной гормон бесплатно – чаще всего такую услугу оказывают в городах-миллионниках, преимущественно в женских консультациях. Однако в подавляющем большинстве случаев вас направят в частный медицинский центр, поэтому на всякий случай готовьте деньги, естественно, предварительно разузнав, не предоставляется ли по месту обращения в муниципальном медицинском учреждении, такого рода сервис. источник Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна! Гормоны – биологически активные вещества, оказывающее сложное системное действие на организм. Благодаря гормонам происходит регуляция всех видов обмена веществ в организме: белкового, углеводного, липидного и водно-солевого. Гормональная регуляция обеспечивает постоянство внутренней среды организма и быструю реакцию на неблагоприятные внешние воздействия. Так, благодаря быстрому изменению гормонального фона происходит мобилизация всех сил организма при стрессовых факторах. И эта же система обеспечивает отдых и восстановление затраченной энергии. Благодаря генетически запрограммированному изменению гормонального фона происходит рост, развитие и созревание организма. Постепенное снижение уровня гормонов в крови приводит к старению. Сложнейшие изменения гормонального фона в организме женщины обеспечивают возможность зарождения новой жизни, нормальное вынашивание ребенка, роды и процесс лактации. Большая часть гормонов образуется в специализированных органах – железах внутренней секреции (эндокринных железах). Эти железы получили такое название, поскольку выделяют свой продукт внутрь – непосредственно в кровь. Эндокринные железы подчиняются центральному комплексу нейроэндокринной регуляции, так называемой гипоталамо-гипофизарной системе, расположенной в головном мозге. Нейросекреторные клетки гипоталамуса выделяют специальные вещества – рилизинг-факторы, которые, попадая в центральную эндокринную железу (гипофиз), стимулируют выделение гормонов, регулирующих деятельность всех желез внутренней секреции, за исключением поджелудочной железы и мозгового вещества надпочечников, которые имеют собственную систему регуляции. Регуляция продукции гормонов эндокринных желез осуществляется по принципу обратной связи. При повышении концентрации гормона той или иной железы в крови снижается продукция гормонов гипофиза, стимулирующих данную железу. В результате клетки железы начинают продуцировать меньшее количество гормона. И наоборот — при снижении уровня концентрации гормонов в крови гипофиз усиливает секрецию веществ, стимулирующих продукцию данного гормона. Продукция гормонов эндокринными железами также зависит от состояния центральной нервной системы, общего состояния организма и работы других желез внутренней секреции. Следует отметить, что гормональные анализы относятся к обследованиям, которые крайне редко проводят в плановом порядке. Как правило, врач рекомендует сдать кровь на гормоны лишь в том случае, когда имеет место подозрение на существование той или иной эндокринной патологии. Таким образом, гормональные анализы чаще всего необходимы для уточнения диагноза, или его верификации (подтверждения). При этом во многих случаях необходимо комплексное исследование: к примеру, анализ уровня кальция в крови и содержания паратгормона при подозрении на патологию паращитовидной железы. Здесь многое зависти от характера болезни. При постановке диагноза некоторых эндокринных заболеваний гормональные анализы вообще не нужны (сахарный и несахарный диабет). Другие болезни — наоборот, требуют тщательного исследования нескольких фракций гормонов, и проведения анализа на наличие антител к гормону (патология щитовидной железы). Результаты гормональных анализов могут показать повышение продукции гормонов (гиперфункция железы), снижение их уровня в крови (гипофункция железы), либо их нормальное содержание. Для некоторых эндокринных заболеваний характерна дисфункция – повышение уровня одного гормона при снижении уровня другого. Существуют множественные аномалии, при которых происходит снижение продукции сразу нескольких гормонов.
Однако уровни большинства гормонов имеют характерную суточную динамику, которая нередко приобретает клиническое значение. К примеру, при синдроме Кушинга базальный уровень кортизола может быть в пределах нормы, а в течение дня характерного для нормы снижения не происходит, так что в результате наблюдается выраженная гиперпродукция гормона, проявляющаяся весьма специфической клинической симптоматикой. Клиническое значение кривая суточного ритма имеет также при нарушении продукции гормона роста и пролактина. Для определения нормы и патологии при интерпретации гормональных анализов, в большинстве случаев следует учитывать пол и возраст пациента. При определении содержания половых гормонов у женщин обращают внимание на фазу менструального цикла. Поэтому определение уровня гормонов у женщин репродуктивного возраста производится в определенные дни менструального цикла. Значительно изменяется гормональный фон во время беременности — уровни гормонов будут разными на разных сроках. К примеру, уровень тиреотропного гормона в первом триместре снижен более чем у 30% женщин, а концентрация хорионического гонадотропина в первые месяцы беременности достигает крайне высоких цифр. Поскольку гормоны оказывают системное действие, а регуляция их продукции крайне сложна, на их концентрацию в крови могут влиять сопутствующие заболевания – как острые, так и хронические, а также лекарственные препараты, используемые для лечения или профилактики тех или иных патологий. Кроме того, на результаты гормонального анализа крови влияет общее состояние организма и экологическое состояние местности, в которой проживает пациент (уровень тироксина – гормона щитовидной железы — часто снижен у людей, проживающих в регионах со сниженным содержанием йода в пищевых продуктах). При исследовании гипофиз-зависимых желез внутренней секреции (щитовидная, паращитовидные и половые железы, кора надпочечников и др.), чтобы точно установить причину патологии, необходимо сделать анализ, одновременно определяющий уровень гормона эндокринной железы и уровень гормона гипофиза, стимулирующего данную железу. Недостаточность секреции гормона железы, вызванная патологией самой железы, носит название первичной гипофункции железы (первичный гипотиреоз, гипогонадизм, гипокортицизм и т.д.). В таких случаях уровень гормона гипофиза повышен, а железы — снижен. Если недостаточность секреции железы вызвана недостаточностью работы гипофиза, то такая гипофункция носит название вторичной (вторичный гипотиреоз, гипогонадизм, гипокортицизм и т.д.). При этом гормональный анализ зарегистрирует снижение концентрации гормонов как гипофиза, так и исследуемой железы. В случае гиперфункции эндокринной железы уровни гормонов гипофиза будут снижены в результате подавления их синтеза высоким уровнем гормонов железы. Чаще всего такая патология возникает при гормонактивном новообразовании — к примеру, при кортикостероме надпочечников. Функциональные пробы проводят в тех случаях, когда есть подозрение на автономную (независимую от гипофизарно-гипоталамической системы) гиперфункцию, или первичную недостаточность эндокринной железы. При этом различают стимуляционные и супрессивные функциональные пробы. Стимуляционные пробы проводят при подозрении на первичную недостаточность исследуемой эндокринной железы, а супрессивные – при подозрении на ее автономную гиперфункцию. При проведении стимуляционной пробы в организм вводится стимулятор секреции данной железы. В тех случаях, когда недостаточность железы вызвана отсутствием нормальной стимуляции гормонами гипофиза, уровень гормона в крови в ответ на введенный стимулятор повысится. Если же недостаточность его секреции вызвана патологией самой периферической железы (первичная недостаточность), то стимуляция останется без ответа. При супрессивной пробе вводят блокатор продукции гормона. Если железа работает автономно, то уровень гормона в крови существенно не изменится. При отсутствии автономной или полуавтономной работы железы концентрация гормона в крови снизится. Чтобы не исказить результаты гормональных анализов, необходимо придерживаться некоторых общих правил: На результаты анализа может повлиять прием некоторых медикаментов, поэтому если вы принимаете те или иные медицинские препараты, поставьте в известность лечащего врача.
Такие обследования проводят, когда необходима диагностика гормональных нарушений у мужчин и женщин, нередко проявляющихся ослаблением выраженности вторичных половых признаков или появлением признаков противоположного пола (маскулинизация женщин и феминизация мужчин). В последнее время особенно популярными стали исследования состояния гормонального фона при обследовании по поводу бесплодия (мужского и женского). Однако наиболее часто сдают гормональные анализы крови женщины, поскольку эндокринная система женского пола, вследствие своей сложной организации и физиологических циклических колебаний, более подвержена различным сбоям и нарушениям. В последние десятилетия профилактические обследования, включающие гормональные анализы, стали рутинной практикой при беременности. Такого рода исследования позволяют вовремя обнаружить патологию и избежать развития тяжелых осложнений. Лютеинизирующий гормон (ЛГ) У женщин ЛГ стимулирует синтез эстрогенов. Достижение максимума концентрации ЛГ в крови дает толчок к овуляции (выходу яйцеклетки из фолликула) и стимулирует развитие желтого тела, секретирующего прогестерон. У мужчин ЛГ способствует созреванию сперматозоидов. Женщины репродуктивного возраста сдают гормональный анализ крови, определяющий содержание ЛГ, на 6-7-й день менструального цикла (если нет дополнительных указаний лечащего врача). Фолликулостимулирующий гормон (ФСГ) Гормональный анализ проводят в те же дни и по тем же правилам, что анализ на ЛГ. Для диагностики многих патологических состояний важно соотношение ЛГ/ФСГ. Пролактин Это один из гормонов, определяющих половое поведение человека. Кроме того, он активирует анаболические процессы в организме (стимулирует синтез белка) и оказывает иммуномодулирующее действие. Особенно важна роль пролактина при беременности – он поддерживает существование желтого тела беременности и продукцию прогестерона, стимулирует рост молочных желез и выработку молока. Особенности подготовки к сдаче гормонального анализа: за сутки необходимо исключить половые контакты и тепловые процедуры (сауна, баня). Хорионический гонадотропин Прогестерон Вне беременности уровень прогестерона начинает возрастать непосредственно перед овуляцией, и достигает максимума в середине лютеиновой фазы цикла (промежутка между выходом яйцеклетки и началом следующей менструации — 14-28-й дни цикла). Гормональный анализ крови на прогестерон сдается на 22-23й день цикла утром, натощак. Эстрадиол Гормональный анализ на эстрадиол сдается на 6-7-й день цикла утром, натощак. Эстриол Тестостерон У мужчин большая часть тестостерона образуется в яичке, меньшая – в корковом веществе надпочечников. У женщин тестостерон частично образуется в процессе трансформации из других стероидов, а также в клетках внутренней оболочки фолликула и сетчатого слоя надпочечников.
Различают первичную и вторичную аменорею. Первичной называют аменорею, когда женщина никогда не менструировала, вторичной – когда месячный цикл присутствовал, а затем прекратился. Следует отметить, что и при первичной, и при вторичной аменорее, прежде всего, необходимо сделать тестовый анализ на беременность (определить уровень ХГТ (хорионического гонадотропина) в крови). Первичная аменорея Гипергонадотропный гипогонадизм (повышение уровня стимулирующих гормонов гипофиза при сниженном уровне гормонов яичников) свидетельствует о патологии яичников, которая может быть результатом первичной агенезии (недоразвитости) яичников или синдрома Шерешевского-Тернера. Это хромосомная патология, при которой в наборе хромосом (кариотипе) не хватает одной половой хромосомы (кариотип Х0). При гипергонадотропном гипогонадизме отмечается повышение секреции гонадотропинов ФСГ (особенно повышен уровень фолликулостимулирующего гормона при синдроме Шерешевского-Тернера) и ЛГ (лютеинизирующего гормона). Стимулирующая проба с ХГ (хорионическим гонадотропином) отрицательна. Для верификации синдрома Шерешевского-Тернера необходимо провести исследование кариотипа. Кроме того, рекомендуется сделать гормональные анализы, определяющие уровень тестостерона (мужской половой гормон) и кортизола (гормон коры надпочечников) в крови. Гипогонадотропный гипогонадизм (одновременное снижение уровня стимулирующих гормонов гипофиза и гормонов яичников) свидетельствует о поражении гипоталамо-гипофизарной системы. Чтобы определить уровень поражения, проводят стимуляционную пробу с ГРГ (гонадотропным-рилизинг гормоном). Если в ответ на стимуляцию уровень гормона в крови повышается, то можно сделать вывод, что причина патологии кроется в недостаточном выделении рилизинг-факторов клетками гипоталамуса. Если же стимуляционная проба отрицательна, то причина гипофункции яичников – патология гипофиза. Эугонадотропный гипогонадизм (сниженный уровень гормонов яичников при нормальной концентрации гонадотропинов в крови). Встречается при анатомических дефектах, синдроме тестикулярной феминизации, поликистозе яичников. При анатомических дефектах, приводящих к аменорее, гормональный статус обычно в норме. Синдром поликистозных яичников – заболевание, при котором происходят комплексные нарушения в работе эндокринной системы (нарушается работа гипоталамо-гипофизарной системы, яичников, поджелудочной железы, коры надпочечников). Важным диагностическим признаком патологии является повышение соотношения ФСГ/ЛГ до 2 и выше, а также повышение уровня андрогенов в крови. Синдром тестикулярной феминизации – основная причина ложного мужского гермафродитизма – генетическая патология, при которой нарушена чувствительность тканей к мужскому тестостерону, вследствие чего особи с мужским кариотипом часто развиваются по женскому типу. У таких женщин, как правило, возникают нарушения половой сферы, в том числе аменорея. Гиперандрогенемия (повышенный уровень мужских половых гормонов) – наиболее часто встречается при поликистозе яичников, реже при адреногенитальном синдроме (повышенное выделение мужских половых гормонов корой надпочечников, в результате чего у женщин ослабевают женские половые признаки — уменьшается грудь, развивается аменорея, и появляются мужские — рост волос по мужскому типу и др. Вторичная аменорея При вторичной аменорее показаны те же гормональные анализы, что и при первичной: определение гонадотропных гормонов (ФСГ и ЛГ), эстрадиола, тестостерона, кортизола.
Клинически гипогонадизм проявляется снижением выраженности мужских половых признаков (дистрофия мышечной системы, оскудение растительности на лице и теле) и феминизация (увеличение грудных желез — гинекомастия, ожирение по женскому типу). С помощью гормональных анализов можно различать первичный (повышение концентрации гонадотропинов при сниженной концентрации мужских гормонов) и вторичный гипогонадизм (снижение концентрации гонадотропинов и мужских половых гормонов). Климактерический синдром (патологический климакс) представляет собой нарушение физиологического процесса постепенного затухания женской половой функции и клинически проявляется комплексом симптомов, среди которых можно выделить:
В тяжелых случаях возможно развитие системных заболеваний (атеросклероз, сахарный диабет второго типа) — поэтому по показаниям проводят заместительную терапию. Для диагностики патологического климакса проводят гормональные анализы крови. При этом обнаруживается снижение в крови уровня эстрогенов, и повышение фолликулостимулирующего (ФСГ) и лютеинизирующего гормонов (ЛГ). Нарушается соотношение ЛГ/ФСГ (ниже 1) – чем ниже этот индекс, тем тяжелее протекает синдром. Кроме того, отмечается повышение уровня тестостерона и кортизола, а у женщин с артериальной гипертензией – пролактина. Несмотря на то, что женская половая система устроена намного сложнее, и чаще дает сбои, около 50% случаев бесплодия супружеских пар обусловлено мужским бесплодием. Между тем, как правило, обследоваться приходят только женщины. Мужское бесплодие
Данное обследование в обязательном порядке дополняется гормональными анализами. На патологию укажут повышение ФСГ и ЛГ при сниженном уровне тестостерона. Женское бесплодие
Определение ХГ в моче – классический метод подтверждения беременности, так что разработана экспресс-диагностика, которую можно проводить в домашних условиях (известные всем тест-полоски). Следует отметить, что уровень ХГ в крови повышается уже на 6-7-й день после зачатия — то есть на два-три дня раньше, чем в моче. Вследствие индивидуальных различий менструального цикла у разных женщин, тест на беременность рекомендуется проводить не ранее 3-5-дневной задержки. В сомнительных случаях следует провести анализ повторно, во избежание ложноотрицательных результатов. Анализы после мини-аборта Значение гормонального анализа ХГ для дифференциальной диагностики внематочной беременности Определение состояния плацентарного кровообращения и здоровья плода На поздних сроках следует учитывать уровень женских гормонов (эстрогенов) в крови матери, который также свидетельствует о состоянии плода. Особенно это касается эстрадиола, который вырабатывается печенью плода. Таким образом, при начинающейся плацентарной недостаточности снижается уровень ХГ и прогестеронов, а при развитии хронической недостаточности плаценты, когда выражено страдание плода — происходит также снижение уровня эстрогенов. При замершей беременности происходит резкое снижение концентрации ХГ и эстрогенов (на 100% ниже средней нормы). Повышение уровня ХГ — также очень важный признак, который может свидетельствовать о многоплодной беременности или неправильном определении срока гестации. Кроме того, уровень ХГ повышается при таких патологических состояниях, как ранние и поздние токсикозы беременности, сахарный диабет у матери, множественные пороки развития плода, синдром Дауна. О пороках развития плода может также свидетельствовать сниженный уровень эстрадиола, который наблюдается при анэнцефалии, внутриутробной инфекции, гипоплазии надпочечников плода, синдроме Дауна.
Поскольку гормоны щитовидной железы необходимы для нормального функционирования всех без исключения клеток организма, заболевания органа имеют системные проявления (страдает центральная нервная деятельность, нарушаются вегетососудистые реакции, возникают дистрофические процессы в миокарде, происходит нарушение согласованной деятельности всей эндокринной системы организма). Тиреотропный гормон – гормон передней доли гипофиза, стимулирующий секрецию гормонов щитовидной железы. Для выработки ТТГ характерны выраженные суточные колебания с максимумом в 2-4 часа ночи, и минимумом в 17-18 часов. Такой ритм сбивается при ночных бдениях. Концентрация ТТГ физиологически повышается при беременности и с возрастом (в последнем случае — незначительно). Выработка ТТГ тормозится гормонами щитовидной железы, поэтому при повышении уровня фракций её гормонов концентрация ТТГ снижается, а при гипофункции железы – повышается. Фракции гормонов данной железы образуются под воздействием ТТГ, и стимулируют основной обмен и поглощение кислорода клетками организма. Все фракции подвержены сезонным и суточным ритмам. Физиологическое снижение уровня гормонов щитовидной железы наблюдается в возрасте после 65 лет, повышение – при беременности, а также при быстром повышении массы тела. Повышение уровня фракций гормонов щитовидной железы может свидетельствовать о ее гиперфункции, или наличии других заболеваний (гепатит, нефротический синдром, ВИЧ-инфекция, повышенное содержание эстрогенов). Помимо гипотиреоза, снижение уровня гормонов щитовидной железы наблюдается в следующих случаях:
Тироксин общий Концентрация Т4 общего имеет выраженные суточные колебания с максимумом, приходящимся на период от 8 до 12 часов дня, и минимумом в промежутке между 23 и 3 часами ночи. Тироксин свободный Трийодтиронин общий Трийодтиронин свободный Корковое вещество надпочечников вырабатывает несколько десятков различных гормонов, которые можно условно разделить на три группы: Глюкокортикоиды являются важнейшими гормонами коры надпочечников и, как видно из названия, регулируют обмен глюкозы, оказывая противоположное инсулину действие. Они способствуют повышению уровня глюкозы в крови, вызывая ее синтез и уменьшая её захват периферическими тканями. Так что при повышении концентрации глюкокортикоидов развивается, так называемый, стероидный диабет. Кроме того, глюкокортикоиды участвуют в защите организма от стресса и шока, оказывают мощное противовоспалительное и иммуносупрессивное действие. Минералокортикоиды регулируют водно-солевой обмен, способствуя поддержанию артериального давления и сохранению в организме воды, натрия и хлора. При повышении концентрации минералокортикоидов в организме развивается гипертония и отечный синдром. Надпочечниковые андрогены выделяются в малом количестве, так что их действие становится заметным лишь в случае патологии (маскулинизация женщин при опухолях коры надпочечников и т.п.). Все гормоны коры надпочечников секретируются под влиянием гормона передней доли гипофиза – АКТГ (адренокортикотропный гормон). При этом происходит регуляция по типу обратной связи: при снижении продукции гормонов коры надпочечников секреция АКТГ повышается — и наоборот. Клинические проявления нарушения гормонального фона, требующие проведения анализа |


 Наиболее популярен в клинической практике анализ крови на определение базального уровня того или иного гормона. В таких случаях забор анализов производится натощак утром (в 8-9 часов). Для исследования многих желез внутренней секреции (к примеру, щитовидной и паращитовидных желез) вполне достаточно анализа базального уровня гормона.
Наиболее популярен в клинической практике анализ крови на определение базального уровня того или иного гормона. В таких случаях забор анализов производится натощак утром (в 8-9 часов). Для исследования многих желез внутренней секреции (к примеру, щитовидной и паращитовидных желез) вполне достаточно анализа базального уровня гормона.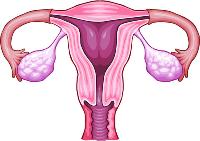 Гормональные анализы при подозрении на патологию половой сферы приходится сдавать представителям обоих полов.
Гормональные анализы при подозрении на патологию половой сферы приходится сдавать представителям обоих полов. Пролактин – гормон передней доли гипофиза, который во время беременности вырабатывается еще и в эндометрии (слизистой оболочке матки). Относится к гонадотропным гормонам.
Пролактин – гормон передней доли гипофиза, который во время беременности вырабатывается еще и в эндометрии (слизистой оболочке матки). Относится к гонадотропным гормонам. Аменореей называют отсутствие менструальных кровотечений у женщин репродуктивного возраста в течение 6 месяцев и более. Это одно из самых распространенных нарушений половой сферы у женщин.
Аменореей называют отсутствие менструальных кровотечений у женщин репродуктивного возраста в течение 6 месяцев и более. Это одно из самых распространенных нарушений половой сферы у женщин. Гипогонадизмом у мужчин называют состояние секреторной недостаточности яичек. Различают первичный и вторичный гипогонадизм. Первичный вызван патологией яичек, причиной которой могут быть врожденная недоразвитость, травмы, инфекции и т.п. Вторичный – результат гипофункции гипоталамо-гипофизарной системы.
Гипогонадизмом у мужчин называют состояние секреторной недостаточности яичек. Различают первичный и вторичный гипогонадизм. Первичный вызван патологией яичек, причиной которой могут быть врожденная недоразвитость, травмы, инфекции и т.п. Вторичный – результат гипофункции гипоталамо-гипофизарной системы. Определение беременности
Определение беременности 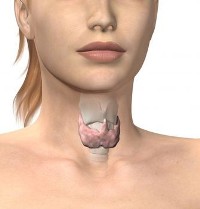 Щитовидная железа – орган внутренней секреции, продуцирующий йодсодержащие гормоны, регулирующие основной обмен (поддерживающие энергетическое постоянство внутренней среды). Так что при избытке гормонов щитовидной железы все обменные процессы ускоряются, что приводит к их рассогласованию, а при недостатке – происходит замедление обменных процессов, что негативно отражается на деятельности органов и тканей.
Щитовидная железа – орган внутренней секреции, продуцирующий йодсодержащие гормоны, регулирующие основной обмен (поддерживающие энергетическое постоянство внутренней среды). Так что при избытке гормонов щитовидной железы все обменные процессы ускоряются, что приводит к их рассогласованию, а при недостатке – происходит замедление обменных процессов, что негативно отражается на деятельности органов и тканей. Основной глюкокортикоид коры надпочечников, для которого характерен выраженный суточный ритм с максимумом в утренние часы (6-8), и минимумом в вечерние (20-22).
Основной глюкокортикоид коры надпочечников, для которого характерен выраженный суточный ритм с максимумом в утренние часы (6-8), и минимумом в вечерние (20-22).