Инфекционные патологии не всегда протекают с ярко выраженной симптоматикой. Существует целая группа заболеваний, которые длительное время не дают о себе знать. Их называют «скрытые инфекции». Чаще всего это заболевания, передающиеся половым путем (ЗППП). Несмотря на свою бессимптомность, они достаточно опасны. Поэтому следует знать об их существовании. Для этого давайте рассмотрим список скрытых инфекций у женщин. Кроме того, важно понимать, какие исследования помогут выявить эти болезни.
Заболевания, входящие в список скрытых инфекций у женщин, — это недуги, инфицирование которыми происходит во время полового акта. Иногда такие патологии могут передаваться бытовым путем либо от матери к младенцу (вертикальным).
Заболевания называются скрытыми, поскольку такие патологии сложно диагностировать. Они обладают малым перечнем проявлений. Чаще всего протекают вообще бессимптомно. Выраженные проявления характеризуют, как правило, стадию осложнения.
Данные инфекции практически невозможно диагностировать обычными обследованиями, такими как бактериальный посев либо мазок. Для их выявления необходимы специальные медицинские исследования. Ниже мы рассмотрим, что и зачем нужно сдать на скрытые инфекции.
Протекание заболевания может усугубляться различными факторами:
- неблагоприятной экологической обстановкой;
- неправильным питанием;
- сниженным иммунитетом;
- стрессами.
В перечне ЗППП содержится 31 возбудитель:
Самые известные патологии — это герпес, сифилис, гонорея. К менее известным заболеваниям относят: уреаплазмоз, микоплазмоз, вирус папилломы человека, гарднереллёз, хламидиоз.
Итак, основной список скрытых инфекций:
- гарднереллы;
- уреаплазмы;
- вирусы герпеса;
- хламидии;
- цитомегаловирус (ЦМВ);
- грибки candida;
- человеческие, урогенитальные микоплазмы.
Большинство патологий совершенно ничем не проявляют себя на ранних стадиях. Поэтому пациенты прибегают к медицинской помощи лишь во время прогрессирования либо обострения недуга.
Очень важно своевременно заподозрить развитие болезни. Для этого вы должны знать, какие бывают скрытые инфекции у женщин и их симптомы.
Первичными признаками развития патологии являются:
- В зоне половых органов появляется чувство зуда, жжения.
- Во время или после интимной связи возникает ощущение дискомфорта, порой даже боль.
- Наблюдаются выделения, обладающие нехарактерным цветом, специфической консистенцией и неприятным запахом.
- На половых органах может проявляться сыпь.
- Процесс мочеиспускания сопровождается дискомфортом, болью. Возникают частые позывы к походу в туалет.
При наличии хотя бы одного из таких симптомов необходимо обязательно обратиться к врачу и пройти назначенное обследование.
К отсроченным, более сложным, проявлениям относят такие признаки:
- Нарушается менструальный цикл.
- Женщина не может выносить ребенка.
- Бесплодие.
- В малом тазу появляются дискомфортные и болезненные ощущения.
Следует понимать, что каждая скрытая инфекция отличается определенным набором симптомов, особенностями протекания. Кроме того, они могут привести к самым различным серьезным осложнениям, охватывающим не только мочеполовую систему, но и многие другие органы.
Это достаточно неприятная патология, от которой полностью излечиться невозможно. Ее провоцируют различные типы вирусов, находящиеся в организме всех людей, даже полностью здоровых. В случае определенных факторов, например, резкого снижения иммунитета, патология начинает стремительно развиваться.
Симптомы скрытых инфекций у женщин и мужчин достаточно похожи.
На герпес указывают такие признаки:
- боль, зуд в районе половых органов;
- высыпания на коже и слизистых (речь идет о пузырьковой сыпи);
- наличие слизистых выделений;
- может повышаться температура тела;
- после лопания пузырьков образуются струпья, провоцирующие сильную боль.
Заболевание способно привести к достаточно неприятным осложнениям:
Данная инфекция приводит к возникновению на коже и слизистых различных образований: бородавок, кондилом. Для патологии характерно длительное протекание без ярко выраженных симптомов. Обострение болезни происходит на фоне снижения иммунитета.
Чаще всего ВПЧ обнаруживается при обследованиях в период беременности либо в ходе исследований для обнаружения онкозаболеваний.
Женщина может заподозрить развитие недуга по следующим признакам:
- остроконечные кондиломы, бородавки появляются на губах, во рту, на половых органах;
- диагностируется эрозия шейки матки.
Если не предпринять своевременное лечение, ВПЧ способен привести к различным видам злокачественных образований.
Продолжая рассматривать список скрытых инфекций у женщин, следует остановиться на данном недуге. Это достаточно распространенная патология.
Заболевание провоцируют дрожжеподобные грибки, принадлежащие к роду Candida. Они, в незначительном количестве, всегда находятся во влагалище. При размножении данного грибка у женщины развивается вагинальный кандидоз.
Для него характерны такие симптомы:
- белые выделения, творожистой консистенции;
- мочеиспускание и половой акт вызывают болезненные ощущения;
- в районе половых органов появляется зуд, жжение.
Врачи считают, что недуг не приводит к тяжелым последствиям. Однако все равно он требует правильного лечения.
Данное заболевание не проявляется ярко выраженной симптоматикой. Патологию вызывают микроорганизмы микоплазма хоминис и гениталиум. Такие виды паразитируют в мочеполовой системе.
Иногда микоплазмоз дает о себе знать прозрачными выделениями либо болезненным дискомфортом во время интимного контакта или мочеиспускания. Патология достаточно опасна своими осложнениями.
- заболеваниям придатков, влагалища, матки, мочеиспускательного канала;
- нарушению развития плаценты, невынашиванию плода, многоводию;
- бесплодию.
Конечно, вы должны понимать, что перечисленными выше патологиями не ограничивается (если рассматривать скрытые инфекции) список.
Анализы у женщин и мужчин позволяют диагностировать самые различные виды заболеваний. А их, как вы успели убедиться, немало.
Итак, для диагностики скрытых инфекций назначают следующие анализы:
- Общий мазок. Проводится исследование соскоба, взятого из половых органов, на клеточном уровне.
- Иммуноферментный анализ (ИФА). Это исследование, подразумевающее выявление иммунологической реакции на некоторых возбудителей, которые находятся во взятом у пациента биологическом материале. Анализ отличается высоким уровнем чувствительности. Но в ходе исследования обнаруживается не сам возбудитель, а реакция на него.
- Бактериологический посев (БАК). Он показывает микрофлору и позволяет определить чувствительность данного вида инфекции к антибактериальным препаратам. В благоприятной среде инфекция стремительно развивается. Уже спустя несколько дней образуется системная культура. Именно в таком виде можно определить ее чувствительность к лекарственным средствам.
- Полимерная цепная реакция (ПРЦ). Этот анализ определяет ДНК и РНК самого возбудителя. Для этого исследуются различные биологические материалы. Анализ дает характеристику о возбудителе, спровоцировавшем развитие скрытой инфекции, определяет продолжительность болезни и дает количественную оценку недуга.
- Реакция иммунофлюоресценции (РИФ). В ходе данного исследования биологический материал поддается воздействию различных окрашивающих реагентов. Это позволяет более детально изучить инфекцию на клеточном уровне.
Прекрасную половину волнует множество вопросов, если речь идет про скрытые инфекции у женщин: список, стоимость анализов, как к ним подготовиться и где их сдавать.
Прежде чем рассмотреть ответы на волнующие темы, важно запомнить о следующем. Каждая женщина, чтобы исключить риск развития скрытых инфекций, должна ежегодно сдавать бактериальный мазок. Провести исследование можно в любой клинике, специализирующейся в данном направлении.
А теперь рассмотрим, сколько же стоят анализы на скрытые инфекции у женщин.
Список исследований, которые чаще всего предлагаются в клиниках:
- Урогенитальный мазок – в среднем обходится в 300 руб.
- Цитологическое исследование – около 700 руб.
- Диагностика на наличие Papillomavirusa – обойдется в 700 руб.
- Гистологическое исследование – стоит 1590 руб.
Чтобы диагностика была проведена максимально точно, женщине рекомендуется правильно к ней подготовиться.
Для этого следует соблюдать ряд важных правил:
- Бактериальный материал должен быть взят на 5 или 6 день от начала менструального цикла.
- За 2 недели до исследований следует прекратить прием следующих медикаментов: антибиотиков, противовирусных и противовоспалительных средств.
- Несколько дней перед сдачей анализов рекомендуется воздержаться от половых контактов.
- За 24 часа до диагностики не следует применять местные контрацептивы, средства для интимной гигиены, антисептики. Кроме того в этот период не рекомендуется проводить спринцевание.
Исследования на скрытые инфекции назначаются всем парам, которые планируют родить малыша. Особенно важна такая диагностика для тех мужчин и женщин, у которых длительно время не получается завести наследника. Ведь запущенные инфекции очень часто приводят к бесплодию. Поэтому не забывайте о необходимости ежегодной сдачи анализов.
источник
Сказать с полной уверенностью, что женщина здорова, без специального медицинского обследования нельзя. Не всегда сделать подобное заключение можно с помощью обычного визуального осмотра или ультразвукового исследования. Только клинические лабораторные анализы помогут установить состояние женского здоровья.
Многие женщины думают, что сдавать гинекологические анализы следует только в случае явных проявлений какого-либо заболевания, связанного с дисфункцией женской половой системы. Это далеко не всегда так. Женщина, которая тщательно следит за своим здоровьем, обратится к углублённому гинекологическом у обследованию при избыточном весе, при появлении чрезмерного волосяного покрова, при резком изменении состояния кожи и по многим другим причинам, которые, на первый взгляд, не связаны с непосредственно половой системой женщины. Но это только на первый взгляд. Общее физическое здоровье, внешний вид, эмоциональное состояние женщины – всё это напрямую зависит от правильной работы репродуктивной системы женщины.
Причин, по которым женщине обязательно нужно пройти цитологическое и биохимическое обследование множество:
Любое заболевание или отклонение от нормального состояния, требующее уточнения причины, должно быть диагностировано вашим лечащим врачом, ним же определён комплекс анализов в строгой последовательнос ти. Поэтому самостоятельно искать частные лаборатории, делать расшифровку анализов у разных врачей, менять лаборатории с целью проверки точности исследования – это трата денег, времени и нервов. Поэтому начните с поиска своего гинеколога, которому вы будете полностью доверять, а он с вою очередь будет заинтересован избавить вас от проблем со здоровьем. Такой врач направит вас на обследование только в ту лабораторию, которой сам абсолютно доверяет.
Нормальное функционирование женской половой системы зависит, прежде всего, от состояния флоры внутренних органов, правильности их анатомического строения и гормонального фона. Поэтому для получения общей картины состояния здоровья пациентки берётся мазок на флору (это обязательная процедура при профилактическом осмотре) и при более серьёзных проблемах необходимо определение гормонального статуса. Если проводится углублённое комплексное обследование, обязательно назначается исследование мочи, развёрнутые исследования крови и другие назначения.
Этот анализ берётся со слизистых оболочек внутренних половых органов женщины и является наиболее распространённым при гинекологических обследованиях.
- анализ наличия бактерий определенной формы и концентрации;
- установить клетки, не характерные для нормальной флоры;
- сделать первичный анализ присутствующих гормонов.
Для чистоты результатов анализа следует придерживаться ряда правил: за 1-2 дня до сдачи мазка следует воздержаться от половых контактов; не применять вагинальные препараты; нельзя сдавать этот анализ во время кровотечений, в том числе менструальных; не рекомендуется проводить спринцевание; не принимать ванну. Перед посещением врача половые органы можно мыть только мылом.
Мазок на флору лучше сдавать на обработку в одну и ту же лабораторию, особенно, если на его основании подбирается терапия. Для отслеживания динамики лечения мазок сдают до начала лечения, в его ходе и после его окончания, чтобы отследить реакцию организма на назначенные медикаменты или процедуры.
Средние нормы показателей флоры рассчитываются для женщин до пятидесяти лет. У девочек, не достигших полового созревания, по составу микрофлора абсолютно другая, а у женщин после 50 лет результаты мазка значительно искажаются из-за нарушения гормонального фона.
При выявлении в мазке некоторых составляющих врач-гинеколог делает более точное заключение о наличии заболевания, особенно, если пациентка обратилась с жалобами, или назначает дополнительное исследование для уточнения диагноза.
Таким образом, проанализировав цитологический анализ на флору, гинеколог сделает заключение о наличии воспалительных процессов разной природы, выявит острые и хронические заболевания, сделает вывод о состоянии иммунной системы пациентки. С помощью этого исследования определяется степень чистоты влагалища женщины и соответственно её женское здоровье. Первая степень (норма) определяется наличием 95% лактобактерий; только в единичных проявлениях могут встречаться лейкоциты и клетки эпителиальной ткани.
источник
Обязательной процедурой при посещении гинеколога является взятие биологического материала для оценки состояния микрофлоры и клеток эпителия влагалища, внутренней слизистой оболочки тела матки, эндометрия, цервикального канала.
Гинекологический мазок, исследование и расшифровка которого проводится в лабораторных условиях, обладает высокой информативностью.
Анализ позволяет определить гормональный уровень репродуктивной системы, количество и состав влагалищных выделений, бактериальное содержание микрофлоры у женщин, предупредить воспалительные процессы, выявить патологии развития, наличие новообразований и инфекции, которые передаются половым путем.
Заболеваниями женской половой системы занимается специализированное направление в медицине — гинекология.
Причин для обращения пациенток достаточно много: прохождение медкомиссии для приема на работу, беременность, болевые или неприятные схваткообразные ощущения в области нижней части живота, зуд или жжение, молочница, обильные менструации или выделения неизвестного происхождения.
Общий мазок или микроскопия проводится во время профилактического осмотра или в период планирования беременности. Результатом является изучение цервикального и мочеиспускательного канала, влагалища, у девственниц — прямой кишки.
Анализ Папаниколау на цитологию дает возможность вовремя обнаружить вирус папилломы, предраковые состояния эпителия, шейки матки. Рекомендуется проходить ПАП-тест всем представительницам женского пола, имеющим наследственные онкологические заболевания, лицам старше 21 года.
Бактериологический метод исследования, бакпосев у женщин, рекомендуется при подозрении на течение воспалительного процесса, нарушение микрофлоры, которое было вызвано условно-патогенными и патогенными микроорганизмами.
ПЦР проводится в виде анализа на инфекции, передающиеся, в основном, половым контактным путем. Дает полную информацию о бактериальном составе внутренней микрофлоры.
Эффективность и достоверность метода составляет 98%.
Прежде, чем назначать обследование, гинеколог или сотрудник лаборатории обязан предупредить пациентку о том, как правильно сдать мазок на флору, что можно и нельзя делать перед процедурой.
Подготовка к микроскопическому исследованию предусматривает отказ от сильнодействующих антибиотиков за 2 недели до предполагаемого анализа, посещения ванной комнаты накануне. Следует постараться не ходить в туалет за 2 часа до анализа.
Диагностику лучше делать не перед, а во время месячных и в первые два дня после.
Чтобы повысить чувствительность теста, бакпосев на микрофлору проводится при отсутствии лечения антибактериальными препаратами и спринцевания. Обязательно соблюдать специальный режим питания за 2-3 дня до бактериологического анализа: ограничить продукты, провоцирующие брожение или расстройство кишечника.
Воздержаться от полового сношения с партнером и не подмываться за 24 часа до забора данных.
За 3-5 дней перед назначенной ПЦР диагностикой запрещен прием любых антибактериальных и противозачаточных средств. За 36 часов необходимо исключить половые контакты. Желательно за сутки до ПЦР и накануне взятия анализа не ходить в душ. Материал берется во время менструации и на протяжении 1-2 дней после ее окончания.
Техника проведения забора материала проводится обычно в утренние часы в отделении гинекологии или непосредственно в самой лаборатории. Взятие влагалищных выделений и участков на исследование назначается только для женщин, которые живут половой жизнью. У девочек его берут более аккуратно с бокового свода влагалища, чтобы исключить повреждение девственной плевы, и из кишечника, выделения секрета.
Все манипуляции происходят на гинекологическом кресле. В это время специалист вводит специальное зеркало в зависимости от возраста и физиологических особенностей пациентки. Если органы еще не сформированы, используется размер XS, девушкам потребуется зеркало S. После родовой деятельность применяются инструменты для осмотра с диаметром 25-30 мм, размером M, L.
Сбор материала проводится шпателем или лопаточкой, щеточкой, наносится на предметное стекло или помещается в пробирку для дальнейшей передачи полученных результатов в лабораторию.
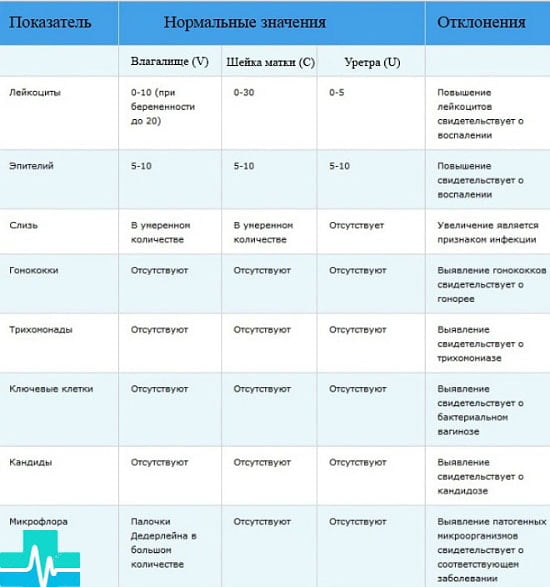
Самостоятельно сделать вывод о том, насколько хороший или плохой мазок получился, невозможно без соответствующих знаний. С помощью специальных обозначений расшифровать микроскопическое исследование мазка очень просто. В зависимости от локализации взятого биологического материала различают: влагалище — «V», шейка матки — «C» и уретра — «U».
Грамположительные палочки, «Гр.+» и отсутствие кокковой флоры. Результат — «++++». Наблюдается достаточно редко, чаще всего является последствием интенсивной антибактериальной терапии. Норма: «++», «+++» палочки, количество кокков не превышает «++».
Грамотрицательные бактерии гонококки — «Gn», влагалищные трихомонады — «Trich», дрожжи рода «Candida». Соответствуют заболеваниям, как гонорея, трихомониаз и кандидоз.
Наличие ключевых клеток и кишечной палочки, если они указаны в составе микрофлоры, говорит о том, что у пациентки присутствует бактериальный вагиноз.
Всем без исключения пациенткам, начиная с 14 лет и до наступления менопаузы, соответствует одна и та же норма, полученная в результате лабораторного микроскопического исследования.
Лейкоциты. Обеспечивая защиту организма от проникающих вирусов, бактерий и инфекций, могут быть в поле зрения, но не должны превышать показателя во влагалище — 10, в шейке матки — 30, уретре — 5.
Эпителий. Умеренное количество эпителиальной ткани — норма. Большое количество указывает на возможное воспаление, а слишком низкое — на недостаточную выработку гормона эстрогена.
Слизь. Допускается незначительное количество или ее отсутствие. Максимальная суточная норма выделений секрета желез канала шейки матки — 5 мл.
Грамположительные палочки, «Гр.+». Обязательно должны присутствовать лактобациллы и палочки Додерлейна в большом количестве. Они отвечают за иммунный ответ организма на чужеродные тела. В шейке матки и уретре их быть не должно.
«Гр.-», грамотрицательные, анаэробные палочки не определяются.
Гонококки с условным обозначением «gn», трихомонады, хламидии, ключевые и атипичные клетки, грибы, дрожжи, Candida отсутствуют. Если они обнаруживаются в результатах, пациентке назначается дополнительное обследование на гонорею, трихомониаз, хламидиоз, бактериальный вагиноз, молочницу.
Чтобы избежать осложнений в период вынашивания плода, беременным рекомендуется определять степень чистоты гинекологического мазка. В норме у здоровой женщины микрофлору влагалища на 95-98% составляют Bacillus vaginalis или лактобактерии палочки Додерлейна. Они вырабатывают молочную кислоту, которая способствует сохранению уровня кислотности.
Патогенные и условно-патогенные микроорганизмы не способны выживать в таких условиях. Но под действием различных факторов, как половая активность, менопауза, менструальный цикл и снижение иммунитета, показатели микрофлоры могут меняться.
- 1 степень чистоты влагалища в норме составляет рН 3,8-4,5. Среда — кислая. Лейкоциты и эпителиальные клетки — не более 10.
- 2 степень. Слабокислая среда: рН=4,5-5. Наблюдается незначительное увеличение грамположительных кокков, грибов Кандида.
- 3 степень. Активизируются патогенные микроорганизмы, появляется слизь, показатели эпителия превышают норму. Нейтральный уровень кислотности, рН=5-7. Лейкоцитов свыше 10. Слизь, ключевые клетки присутствуют, грамотрицательные и грамположительные микроорганизмы размножаются в благоприятных условиях микрофлоры.
- На последней, 4 степени, чистота низкая. Показатели рН достигают 7,5. Палочки Додерлейна или вообще отсутствуют, или находятся в единичном количестве. Влагалище заполнено болезнетворными микроорганизмами.
Разнообразие состава, помимо лактобактерии палочки Додерлейна, который являются неотъемлемой частью микрофлоры влагалища обследуемой женщины, начинают изучать не сразу. Посев на специально созданную благоприятную среду собранного биологического материала для его последующего роста, развития и размножения занимает время.
Оценить бактериологический посев на флору можно через микроскоп при условии увеличения численности представителей микроорганизмов.
- 0 класс. Наблюдается при лечении антибиотиками. Возбудитель отсутствует.
- I класс. Количество бактерий не увеличивается или умеренный рост.
- II класс. Смешанный характер микрофлоры. Определяется до 10 колоний бактерий Gardnerella vaginalis или Mobiluncus, возбудителей гарднереллёза.
- III класс. Колоний насчитывается около 100. Преимущественно в микрофлоре обитают Gardnerella и Mobiluncus. Проявляются симптомы бактериального вагиноза.
- IV класс. Лактобактерии отсутствуют, иммунитет ослаблен. Диагноз приобретенного инфекционного заболевания — аэробного вагинит.
Вероятность обнаружить участки измененного эпителия, вируса папилломы и онкологических новообразований достаточно велика после 30 лет, начала половой жизни.
Поэтому гинекологи рекомендуют сдавать мазок на цитологию или ПАП-тест. Исходным материалом для цитологического исследования является: цервикальный канал, влагалищная часть шейки матки.
Правильная расшифровка ПАП-теста зависит от наличия или отсутствия раковых, нетипичных клеток.
- NILМ. Клиническая картина без особенностей, ЦБО. Лейкоциты и бактерии выделяются в небольшом количестве. Возможен первичный кандидоз или бактериальный вагиноз. Эпителиальный слой в норме.
- ASC-US. Обнаружены атипичные участки в эпителиальной ткани неизвестного происхождения. Повторный анализ проводится через 6 месяцев на поиск хламидиоза, дисплазии, вируса папилломы человека.
- LSIL. Для подтверждения предракового состояния, вызванного атипичными клетками, назначают биопсию, кольпоскопию. Слабо выраженные признаки изменения эпителия.
- ASC-H. Ярко выраженное поражение плоского эпителия. У 1% пациенток диагностируют начальную стадию рака шейки матки, остальные 98-99% имеют дисплазию 2-3 степени.
- HSIL. Сопутствующие симптомы, предшествующие раку плоского эпителия, шейки матки, выявлены у более чем у 7% обследуемых женщин. У 2% — рак.
- AGC. Атипичное состояние железистого эпителия. Диагноз: рак шейки матки или эндометрия, запущенная форма дисплазии.
- AIS. Плоскоклеточная карцинома, рак шейки матки.
Высокой чувствительностью и достоверностью полученных данных отличается молекулярно-биологический метод ПЦР диагностики. Благодаря созданию более ранних образцов выделенного и скопированного участка ДНК происходит сравнение с полученным биологическим материалом.
Анализ на инфекции с помощью ПЦР дает возможность за короткий срок найти возбудителя заболевания женских половых органов с помощью получения положительного или отрицательного результата.
Полимеразная цепная реакция облегчает определение хламидиоза, уреаплазмоза, молочницы, трихомониаза, ВПЧ, ВИЧ, поиск причин течения тяжелой беременности и гормональных нарушений.
Недостатками ПЦР являются случаи ложных данных при неправильно проведенных тестах, возможной мутации ДНК возбудителя.
источник
Гинекологические анализы на инфекции назначаются для того, чтобы определить возбудителя заболевания и назначить правильное лечение.
Биологический материал для гинекологических анализов на инфекции берут из влагалища, мочеиспускательного канала, шейки матки, анального отверстия и преддверья влагалища. Виды анализов в гинекологии.
Вы пришли к гинекологу с жалобами на выделения. Для того, чтобы определить возбудителя инфекции и выбрать правильное лечение, врач назначает анализы. Какие и в какой последовательности?
Какие из гинекологических анализов – самые важные, чтобы получить полное представление о своем женском здоровье?
Берется после вставления влагалищного зеркала, под контролем глаза, с помощью одноразового шпателя (пластмассовой палочки с расширенным концом). Если Вы позаботились о себе в условиях бесплатной медицины и принесли с собой одноразовый набор для гинекологического обследования, шпатель в него входит. Неправильным является забор материала для мазка перчаткой (т.к. тальк, которым обработаны перчатки, может исказить картину); зеркалом (иногда, вынимая зеркало, врач переносит попавшие в него выделения на стекло), т.к. туда попадают, в основном, слущенные клетки из заднего свода влагалища; после двуручного исследования без вставления зеркала (т.к. взятие материала нужно производить под контролем глаза, т.е. видеть, что берешь). Взятие мазка — это вторая манипуляция врача после того, как Вы оказались на кресле, первая – вставление влагалищного зеркала. Затем в зеркало направляется свет, и врач прицельно берет шпателем материал желательно из трех участков, но как минимум, из двух последних: из наружного отверстия мочеиспускательного канала, влагалища и шейки матки. Только после этого возможно проведение расширенной кольпоскопии (окраска шейки матки растворами) и двуручное исследование. Такой порядок объясняется тем что растворы, использующиеся для кольпоскопии, убивают бактерий, делая мазок бессмысленным, а при двуручном исследовании происходит микротравмирование поверхности шейки матки, в мазок попадают слущенные клетки, клетки крови, и затрудняют диагностику инфекций. Материал, взятый шпателем, равномерно распределяют по чистому предметному стеклу широким мазком. Неправильным является нанесение материала толстым слоем, каплей, небольшим мазком – так врачу-лаборанту гораздо труднее будет делать свою работу. Материал из разных участков помещается на стекле отдельно, с обратной стороны стекла отмечается место взятия мазка: «U» – мочеиспускательный канал, «C» – шейка матки, «V» – влагалище. После этого стекло высушивается на воздухе и отправляется в лабораторию.
В лаборатории мазок окрашивают и рассматривают в микроскоп.
Что может увидеть врач-лаборант:
а) Эпителий. Клетки, покрывающие влагалище и шейку матки. В норме должны присутствовать. Их количество меняется в зависимости от фазы менструального цикла, применяемых гормональных препаратов. Чем больше женских половых гормонов (середина цикла, прием эстрогенов, беременность), тем больше эпителия. Отсутствие эпителиальных клеток может говорить об атрофии эпителия, недостатке эстрогенов, избытке мужских половых гормонов.
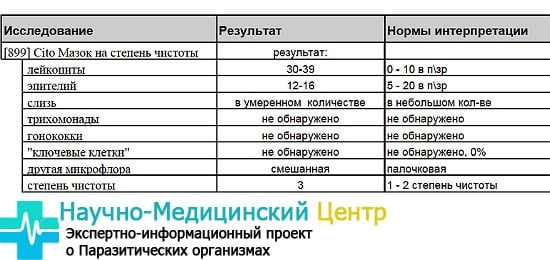
б) Лейкоциты. Клетки, выполняющие защитную функцию, «поедающие» возбудителей инфекций. При воспалении во влагалище (кольпит, вагинит) их количество увеличивается пропорционально его остроте и количеству возбудителей. В норме количество лейкоцитов в первую фазу менструального цикла составляет до 10 в поле зрения (участок стекла, видимый под микроскопом), во вторую – 10-15 в поле зрения. Повышенное содержание лейкоцитов достаточно для установления факта инфекции, но недостаточно для определения ее возбудителя. А возбудителя найти очень желательно для того, чтобы правильно подобрать антибиотики.
в) Палочковая флора (морфотип лактобактерий). Это нормальная флора (микроорганизмы, которые должны жить в кислой среде влагалища), кроме которой в мазке ничего не должно определяться.
Всего, представленного ниже, в нормальном мазке быть не должно:
г) Кокки. Бактерии шаровидной формы (в отличие от палочек). Иногда внешнего вида достаточно для постановки диагноза (диплококки (двойные) – гонорея, совокупность кокков, мелкой палочки и «ключевых» клеток – бактериальный вагиноз), иногда для точного диагноза необходим посев.
д) Мелкая палочка. Чаще всего анаэробные (не использующие кислород) бактерии, гарднереллы. Признак либо инфекции, либо дисбактериоза влагалища, особенно когда их больше, чем лактобактерий.
е) «Ключевые» клетки. Клетки эпителия, «облепленные» мелкой палочкой. Признак бактериального вагиноза – дисбактериоза влагалища — состояния, при котором вместо аэробной (кислородолюбивой) молочной бактерии во влагалище размножаются анаэробные организмы, в том числе мелкие палочки.
ж) Грибы. Возбудители кандидоза (молочницы). В зависимости от выраженности процесса в мазке могут присутствовать споры грибов (невыраженный кандидоз, возможно, без проявлений), гифы, мицелий грибов (распространенный кандидоз).
з) Трихомонады. Целые или разрушенные. Возбудители трихомониаза. Крупные одноклеточные организмы со жгутиками.
Обнаружение в мазке пунктов «г – з» помогает установить возбудителя кольпита и подобрать соответствующие антибиотики. Однако Вы можете столкнуться с ситуацией, когда кроме лейкоцитов в мазке больше ничего не обнаружено. Причины:
а). Определение возбудителей требует большей квалификации лаборанта, чем нахождение лейкоцитов.
б). Вирусная, мико-, уреаплазменная, хламидийная инфекция. Эти микроорганизмы настолько малы, что их не видно в микроскоп. Для их диагностики используются другие методы.
в). Слишком большой лейкоцитоз, когда их количество составляет более 100 в поле зрения (иногда лаборанты пишут «лейкоциты покрывают сплошь все поля зрения»). Это означает, что в мазок попал материал, содержащий только разрушенные клетки и лейкоциты, – гной. Возбудителей в гное обнаружить почти никогда не удается.
г). Неправильное взятие материала (см. выше).
Это тот самый случай, когда выделения беспокоят, врач признается, что мазок плохой и надо лечиться, но ничего конкретного не найдено, и чем лечиться – непонятно. Тут возможны 3 варианта:
а) если есть сомнения в правильности взятия материала и квалифицированности лаборанта – пересдать мазок
б) если сомнений нет – сдать материал для посева или ПЦР-диагностики. Эти методы более чувствительны. Последний позволяет обнаружить вирусы, хламидии, уреа- и микоплазмы.
в) если «лейкоциты покрывают сплошь все поля» – назначается универсальная лечебная схема, т.е. набор антибиотиков широкого спектра действия, влияющий на все возможные бактерии. Если это не приводит к полному выздоровлению, то по крайней мере уменьшает количество лейкоцитов, что позволяет взять материал для дальнейшего поиска возбудителей.
Бактериоскопия мазка выполняется в течение одного дня, при обычной окраске метиленовой синью — в течение 15 минут.
Качество мазка и результат зависят в первую очередь от правильности взятия материала, во вторую очередь – от квалификации лаборанта. Эффективность лечения, кроме этого, зависит также от знаний врача-гинеколога, назначающего лечебную схему.
Выращивание бактерий на питательных средах. Метод гораздо более чувствительный, чем микроскопия, потому что позволяет обнаружить возбудителя при его небольшой концентрации, когда он не попадает в мазок. Анализ берут опять же после вставления зеркала, под контролем глаза из канала шейки матки специальным стерильным тампоном. При Вас вскрывают одноразовую пробирку с тампоном (она заклеена заводским способом) и, ничего не касаясь, вводят тампон в канал шейки матки. Одно движение и, ничего не касаясь, тампон возвращают в пробирку и наглухо ее закрывают. Самое главное при взятии материала для посева – стерильность, чтобы попали бактерии именно из исследуемой области, а не из воздуха, кожи и т.д.
В лаборатории тампоном касаются питательной среды (желатин или агар-агар), на которой и растут бактерии. Обычный посев производится при доступе воздуха, т.е анаэробные (не использующие кислород) бактерии вырасти не могут. Их посев тоже возможен, но это специальное исследование, которое делается не во всех лабораториях. Для выращивания вирусов (герпес), хламидий также требуются специальные условия и среды, это отдельные анализы.
Культуральный метод – это т.н. «золотой стандарт» диагностики многих инфекций и основной метод контроля эффективности лечения. Он гораздо чувствительнее и специфичнее (см. ниже) обычного мазка и имеет преимущества перед ДНК-диагностикой (ПЦР). Дело в том, что важно не обнаружение микроба, а доказательство того, что именно он является возбудителем инфекции, а это не одно и то же. В организме часто присутствуют микроорганизмы, т.н. «условные патогены» (например, гарднереллы), которые в норме не вызывают болезни, а при снижении иммунитета, развитии дисбактериоза – могут вызывать. Их обнаружение не доказывает их роли в развитии инфекции. А вот их рост на питательных средах говорит о том, что они, во-первых, жизнеспособны (могут вырасти и вызвать болезнь), во-вторых, многочисленны (отдельные микроорганизмы подавляются теми, кого больше, и тогда на среде вырастает не возбудитель инфекции, а нормальная флора). Еще одно преимущество бактериологического исследования заключается в том, что оно позволяет посчитать количество возбудителя (по числу выросших колоний), а также определить чувствительность к антибиотикам (в питательную среду добавляют разные антибиотики и смотрят, от какого препарата бактерии гибнут). Единственным недостатком метода является длительность его исполнения (бактерии растут несколько дней) и требовательность к лаборатории.
К ДНК-диагностике относят несколько методов, но самый распространенный – полимеразная цепная реакция (ПЦР). Это обнаружение в материале ДНК возбудителя. ДНК – это молекула, в которой заключена вся информация о клетке. В клетках организмов одного вида (например, микоплазма генитальная) определенные участки ДНК одинаковые. Поэтому, зная строение этих участков у основных возбудителей, можно создать зеркальные копии, которые будут находить и связываться с ними. Нахождение даже одного такого участка достаточно для того, чтобы ПЦР была положительной. Это говорит о крайне высокой чувствительности метода.
Метод хорош для диагностики инфекций, не обнаруживаемых в мазках: хламидиоза, уреа- и микоплазмоза, генитального герпеса. Однако для определения эффективности лечения тех же заболеваний метод неприемлем, т.к. и после распада клеток в организме могут остаться кусочки ДНК. Признаком неизлеченности могут служить только жизнеспособные размножающиеся микроорганизмы, а их можно обнаружить только с помощью посева.
Также нежелательно использоваться метод ПЦР для диагностики гарднереллеза, т.к. эти бактерии и в норме содержатся во влагалище. Их не должно быть в мазке, и в данном случае бактериоскопия – достаточный метод для диагностики гарднерелллеза и контроля лечения. А ДНК этих бактерий может и должна находиться, это не есть критерий болезни.
Материал для ПЦР берут из канала шейки матки, иногда — из наружного отверстия мочеиспускательного канала специальной стерильной одноразовой щеточкой. Перед взятием материала обязательно удаляют слизь и выделения ватным тампоном, невыполнение этого правила часто ведет к ложным результатам. Большинство исследуемых микроорганизмов – внутриклеточные паразиты, поэтому для их обнаружения необходим соскоб клеток, а не выделения, которые мешают добраться до эпителия. Затем материал со щеточки помещают в контейнер с физраствором, который до выполнения анализа должен храниться в холодильнике. Главное – соблюдение стерильности.
1. Несоблюдение правил забора материала – неудаление слизи из канала шейки матки. Самая частая причина. Вы не можете ее контролировать. Единственное, что Вы можете – выбрать врача-гинеколога, которому доверяете.
2. Негодность реагентов. Эту причину вы тоже не можете контролировать, она лежит на совести лабораторий.
3. Опять же несоблюдение правил взятия материала – попадание в материал ДНК бактерий из воздуха, с рук, покровного стекла (почему-то часто материал на ПЦР сдается в виде обычного мазка на стекле. Это неправильно, ведь стекло не может быть стерильным). Стерильность может быть нарушена и в лаборатории, если посторонние люди будут часто ходить вокруг рабочего образца и «насыплют» разные ДНК со своей одежды. Это вы тоже никак не проверите. Основная же ошибка в лаборатории совершается при нарушении «режима» лаборатории — несвоевременной замене праймера и пр. технических тонкостей.
Поэтому, несмотря на то, что ПЦР – самый чувствительный и специфичный метод диагностики, у него есть свои недостатки. Результаты должны быть проанализированы лечащим врачом с учетом возможности всего вышесказанного. Диагноз ставится на основании жалоб и симптомов. Любой диагностический метод –вспомогательный, на него нельзя 100%-но полагаться.
4. Определение антител в крови (серологический метод) . Дополнительный метод диагностики, позволяющий отличить острое заболевание, его первый эпизод от обострения хронической инфекции. Особенно часто этот метод используется у беременных после обнаружения возбудителя методом ПЦР для определения вероятности заражения ребенка. Наиболее опасна для организма и наиболее часто передается ребенку именно первичная инфекция (первое попадание возбудителя), когда иммунная система еще не встречалась с этим микроорганизмом и не имеет опыта борьбы с ним. В ответ на попадание возбудителя в кровь образуются антитела – вещества, которые связываются с ним и стараются вывести из организма. При первичной инфекции вырабатываются антитела одного класса – т.н. иммуноглобулины М. Их нахождение в крови говорит о том, что организм болеет, и является показанием для лечения инфекции. Позднее начинают вырабатываться другие антитела – иммуноглобулины класса G. Они сохраняются и после излечения, для некоторых инфекций (например, краснуха) – навсегда. Нахождение в крови иммуноглобулинов G говорит о том, что организм раньше встречался с инфекцией и выработал против нее иммунитет, это благоприятный признак, он не требует лечения. Одновременное присутствие обоих классов иммуноглобулинов говорит об обострении хронической инфекции и требует лечения. При нахождении только иммуноглобулинов G и подозрении на инфекцию (признаки внутриутробной инфекции плода) через 2 недели делают повторный анализ с определением титра (количества) антител. Резкое возрастание титра говорит об активации инфекции и требует лечения.
Определение антител в крови к основным возбудителям (токсоплазма, краснуха, цитомегаловирус, герпес) у беременных называется TORCH-комплекс. Для всех этих инфекций очень важно, болела ли женщина ими раньше, т.е. есть ли у нее в крови иммуноглобулины G. Если нет, то есть вероятность развития первичной инфекции во время беременности и поражения плода. В этом случае нужно более тщательно беречься от возможного заражения и регулярно перепроверять содержание антител.
Антитела к герпесу . К сожалению, в России почти нет возможности определить отдельно антитела к вирусу герпеса 1 типа (на губе) и 2 типа (генитальному). Когда Вам берут кровь для определения антител к генитальному герпесу, Вас обманывают. Берут кровь на определения смешанных антител к обоим типам вируса. А так как герпесом 1 типа мы почти все переболели в детстве, 98% взрослого населения имеет к нему антитела, и анализ будет положительным, даже если Вы никогда не болели генитальным герпесом. Поэтому этот анализ почти не имеет ценности и на нем можно сэкономить деньги. Единственное показание – Вы беременны, и Вам кажется, что и 1 типа герпеса (лихорадки на губах) у Вас никогда не было. Тогда проводят этот анализ, и если действительно антител нет вообще, то тем более надо предохраняться от возможного заражения даже этим «безобидным» герпесом 1 типа, т.к. и его первичная инфекция может повредить плоду. (В Москве есть лаборатории, которые делают АТ к ВПГ 2 типа без АТ к ВПГ 1 типа, но, ввиду высокой стоимости импортных реагентов, такие анализы — редкость).
Для определения антител берут кровь из вены. Опять же многое зависит от уровня лаборатории и качества реактивов.
Чувствительность метода – число положительных результатов (обнаруженные бактерии) при наличии возбудителей в материале. Чувствительность 80% означает, что в 80% случаев присутствия бактерий в материале указанный метод позволит их обнаружить.
Специфичность метода – вероятность того, что положительный результат – истинный. Специфичность 80% означает, что в 80% положительного результата анализа этот возбудитель действительно присутствует. Остальные 20% положительных анализов на самом деле ложноположительные.
Ложноположительный результат – ситуация, когда результат анализа положительный (бактерия обнаружена), но на самом деле ее нет. Чем выше чувствительность и меньше специфичность метода, тем больше вероятность ложноположительных результатов. Для пациента ложноположительный результат означает лишнее беспокойство, поиск супружеской измены (кто заразил) и неоправданное лечение.
Особенно нежелательно получение ложноположительного результата после лечения. Лечился-лечился, а хламидии остались. Значит, неправильно лечили? Или опять партнер заразил? Или они передаются бытовым способом? Это самые частые из присылаемых на сайт гинекологических вопросов. Основная причина в том, что для контроля эффективности лечения использовали те же высокочувствительные методы (например, ПЦР), что и для первичной диагностики. Одна несчастная, давно мертвая молекула ДНК из разрушенной клетки хламидии может попасться и дать ложноположительный результат, а хламидиоза нет. Поэтому «золотым стандартом» для повторного анализа после лечения является посев. Если инфекция побеждена, она точно не вырастет.
Ложноотрицательный результат – отрицательный результат анализа (ненахождение возбудителя) при его наличии в организме. Возникает при использовании низкочувствительных методов (бактериоскопия). Для пациента неприятен необходимостью повторной сдачи платных анализов.
1. Поиск квалифицированной лаборатории и врача-гинеколога
2. Выбор правильного метода диагностики для конкретной ситуации и соблюдение правил взятия анализа.
3. Лечение симптомов, а не результатов анализов. Модная ПЦР дает достаточное количество ложноположительных результатов. Для коммерческих центров это очень ценная особенность метода. Но грамотный пациент не должен давать лечить свои анализы. Очень частая ситуация — «пошел обследоваться, нашли уреаплазму. Что делать?» Лечить то, что вас беспокоит. Если ничего, то результаты анализов «на всякий случай» лечатся в единственном случае – при планируемой в ближайшее время беременности.
Если анализы на половые инфекции подтвердили, что вы больны, тут же расскажите об этом партнеру.
источник
Обязательной процедурой при посещении гинеколога является взятие биологического материала для оценки состояния микрофлоры и клеток эпителия влагалища, внутренней слизистой оболочки тела матки, эндометрия, цервикального канала. Гинекологический мазок, исследование и расшифровка которого проводятся в лабораторных условиях, дает максимум информации.

Анализ позволяет определить гормональный уровень репродуктивной системы, количество и состав влагалищных выделений, бактериальное содержание микрофлоры у женщин, предупредить воспалительные процессы, выявить патологии развития, наличие новообразований и инфекции, которые передаются половым путем.
Заболеваниями женской половой системы занимается специализированное направление в медицине – гинекология. Причин для обращения пациенток достаточно много: прохождение медкомиссии для приема на работу, беременность, болевые или неприятные схваткообразные ощущения в области нижней части живота, зуд или жжение, молочница, обильные менструации или выделения неизвестного происхождения.
Общий мазок, или микроскопия, проводится во время профилактического осмотра или в период планирования беременности. Результатом является изучение цервикального и мочеиспускательного канала, влагалища, у девственниц – прямой кишки.

Анализ Папаниколау на цитологию дает возможность вовремя обнаружить вирус папилломы, предраковые состояния эпителия, шейки матки. Рекомендуется проходить ПАП-тест всем женщинам, имеющим наследственные онкологические заболевания, лицам старше 21 года.
Бактериологический метод исследования (бакпосев) у женщин рекомендуется при подозрении на воспалительный процесс, нарушение микрофлоры, которое было вызвано условно-патогенными и патогенными микроорганизмами.
ПЦР – анализ на инфекции, передающиеся в основном половым контактным путем. Дает полную информацию о бактериальном составе внутренней микрофлоры. Эффективность и достоверность метода составляет 98%.
Прежде чем назначать обследование, гинеколог или сотрудник лаборатории обязан предупредить пациентку о том, как правильно сдать мазок на флору, что можно и что нельзя делать перед процедурой.
Подготовка к микроскопическому исследованию предусматривает отказ от сильнодействующих антибиотиков за 2 недели до предполагаемого анализа, принятие ванны накануне. Следует постараться не ходить в туалет за 2 часа до анализа. Диагностику лучше делать не перед, а во время месячных и в первые два дня после.

Чтобы повысить чувствительность теста, бакпосев на микрофлору проводится при отсутствии лечения антибактериальными препаратами и спринцевания. Обязательно соблюдать специальный режим питания за 2–3 дня до бактериологического анализа: ограничить продукты, провоцирующие брожение или расстройство кишечника. Воздержаться от полового сношения с партнером и не подмываться за 24 часа до забора данных.
За 3–5 дней перед назначенной ПЦР диагностикой запрещен прием любых антибактериальных и противозачаточных средств. За 36 часов необходимо исключить половые контакты. Желательно за сутки до ПЦР и накануне взятия анализа не ходить в душ. Материал берется во время менструации или в течение 1–2 дней после ее окончания.
Забор материала делается обычно в утренние часы в отделении гинекологии или непосредственно в самой лаборатории. Взятие влагалищных выделений и участков на исследование назначается только для женщин, которые живут половой жизнью. У девочек его берут более аккуратно с бокового свода влагалища, чтобы исключить повреждение девственной плевы, и из кишечника, выделения секрета.
Все манипуляции происходят на гинекологическом кресле. В это время специалист вводит специальное зеркало, в зависимости от возраста и физиологических особенностей пациентки. Если органы еще не сформированы, используется размер XS, девушкам потребуется зеркало S. После родовой деятельности применяются инструменты для осмотра с диаметром 25–30 мм, размером M, L.

Сбор материала проводится шпателем или лопаточкой, щеточкой, наносится на предметное стекло или помещается в пробирку для дальнейшей передачи полученных результатов в лабораторию.
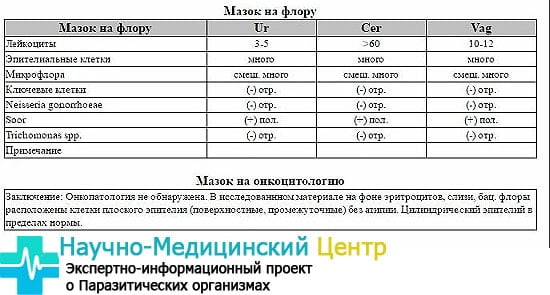
Самостоятельно сделать вывод о том, насколько хороший или плохой мазок получился, невозможно без соответствующих знаний. С помощью специальных обозначений расшифровать микроскопическое исследование мазка очень просто. В зависимости от локализации взятого биологического материала различают: влагалище – V, шейка матки – C, и уретра – U.
Грамположительные палочки (Гр.+) и отсутствие кокковой флоры. Результат – «++++». Наблюдается достаточно редко, чаще всего является последствием интенсивной антибактериальной терапии. Норма: «++», «+++» палочки, количество кокков не превышает «++».
Грамотрицательные бактерии гонококки (Gn), влагалищные трихомонады (Trich), дрожжи рода Candida соответствуют таким заболеваниям, как гонорея, трихомониаз и кандидоз.
Наличие ключевых клеток и кишечной палочки, если они указаны в составе микрофлоры, говорит о том, что у пациентки присутствует бактериальный вагиноз.
Всем без исключения пациенткам, начиная с 14 лет и до наступления менопаузы, соответствует одна и та же норма, полученная в результате лабораторного микроскопического исследования.
Лейкоциты. Обеспечивая защиту организма от проникающих вирусов, бактерий и инфекций, могут быть в поле зрения, но не должны превышать показателя во влагалище 10, в шейке матки – 30, в уретре – 5.
Эпителий. Умеренное количество эпителиальной ткани – норма. Большое количество указывает на возможное воспаление, а слишком низкое – на недостаточную выработку гормона эстрогена.

Слизь. Допускается незначительное количество или ее отсутствие. Максимальная суточная норма выделений секрета желез канала шейки матки – 5 мл.
Грамположительные палочки. (Гр.+). Обязательно должны присутствовать лактобациллы и палочки Додерлейна в большом количестве. Они отвечают за иммунный ответ организма на чужеродные тела. В шейке матки и уретре их быть не должно.
«Гр.–» – грамотрицательные, анаэробные палочки не определяются.
Гонококки с условным обозначением «gn», трихомонады, хламидии, ключевые и атипичные клетки, грибы, дрожжи, Candida отсутствуют. Если они обнаруживаются в результатах, пациентке назначается дополнительное обследование на гонорею, трихомониаз, хламидиоз, бактериальный вагиноз, молочницу.
Чтобы избежать осложнений в период вынашивания плода, беременным рекомендуется определять степень чистоты гинекологического мазка. В норме у здоровой женщины микрофлору влагалища на 95–98% составляют Bacillus vaginalis, или лактобактерии палочки Додерлейна. Они вырабатывают молочную кислоту, которая способствует сохранению уровня кислотности. Патогенные и условно-патогенные микроорганизмы неспособны выживать в таких условиях. Но под действием различных факторов, таких как половая активность, менопауза, менструальный цикл и снижение иммунитета, показатели микрофлоры могут меняться.
- 1 степень чистоты влагалища в норме составляет рН 3,8–4,5. Среда – кислая. Лейкоциты и эпителиальные клетки – не более 10;
- 2 степень. Слабокислая среда: рН=4,5–5. Наблюдается незначительное увеличение грамположительных кокков, грибов Кандида;
- 3 степень. Активизируются патогенные микроорганизмы, появляется слизь, показатели эпителия превышают норму. Нейтральный уровень кислотности, рН=5–7. Лейкоцитов свыше 10. Слизь, ключевые клетки присутствуют, грамотрицательные и грамположительные микроорганизмы размножаются в благоприятных условиях микрофлоры.
На последней, 4 степени, чистота низкая. Показатели рН достигают 7,5. Палочки Додерлейна или вообще отсутствуют, или присутствуют в единичном количестве. Влагалище заполнено болезнетворными микроорганизмами.
Разнообразие состава (помимо лактобактерии палочки Додерлейна), который является неотъемлемой частью микрофлоры влагалища обследуемой женщины, начинают изучать не сразу. Посев на специально созданную благоприятную среду собранного биологического материала для его последующего роста, развития и размножения занимает время.
Оценить бактериологический посев на флору можно через микроскоп при условии увеличения численности микроорганизмов.

- 0 класс. Наблюдается при лечении антибиотиками. Возбудитель отсутствует;
- I класс. Количество бактерий не увеличивается или умеренный рост;
- II класс. Смешанный характер микрофлоры. Определяется до 10 колоний бактерий Gardnerella vaginalis или Mobiluncus, возбудителей гарднереллеза;
- III класс. Колоний насчитывается около 100. Преимущественно в микрофлоре обитают Gardnerella и Mobiluncus. Проявляются симптомы бактериального вагиноза;
- IV класс. Лактобактерии отсутствуют, иммунитет ослаблен. Диагноз приобретенного инфекционного заболевания – аэробный вагинит.
Вероятность обнаружить участки измененного эпителия, вируса папилломы и онкологических новообразований достаточно велика после 30 лет, начала половой жизни. Поэтому гинекологи рекомендуют сдавать мазок на цитологию или ПАП-тест. Исходным для цитологического исследования является материал, взятый из цервикального канала, влагалищной части шейки матки. Правильная расшифровка ПАП-теста зависит от наличия или отсутствия раковых, нетипичных клеток.

- NILМ. Клиническая картина без особенностей, ЦБО. Лейкоциты и бактерии выделяются в небольшом количестве. Возможен первичный кандидоз или бактериальный вагиноз. Эпителиальный слой в норме.
- ASC-US. Обнаружены атипичные участки неизвестного происхождения в эпителиальной ткани. Повторный анализ проводится через 6 месяцев на поиск хламидиоза, дисплазии, вируса папилломы человека.
- LSIL. Для подтверждения предракового состояния, вызванного атипичными клетками, назначают биопсию, кольпоскопию. Слабо выраженные признаки изменения эпителия.
- ASC-H. Ярко выраженное поражение плоского эпителия. У 1% пациенток диагностируют начальную стадию рака шейки матки, остальные 98–99% имеют дисплазию 2–3 степени.
- HSIL. Сопутствующие симптомы, предшествующие раку плоского эпителия, шейки матки, выявлены у более чем у 7% обследуемых женщин. У 2% – рак.
- AGC. Атипичное состояние железистого эпителия. Диагноз: рак шейки матки или эндометрия, запущенная форма дисплазии.
- AIS. Плоскоклеточная карцинома, рак шейки матки.
Высокой чувствительностью и достоверностью полученных данных характеризуется молекулярно-биологический метод ПЦР-диагностики. Благодаря созданию более ранних образцов выделенного и скопированного участка ДНК, происходит сравнение с полученным биологическим материалом.
Анализ на инфекции с помощью ПЦР дает возможность за короткий срок найти возбудителя заболевания женских половых органов с помощью получения положительного или отрицательного результата. Полимеразная цепная реакция облегчает определение хламидиоза, уреаплазмоза, молочницы, трихомониаза, ВПЧ, ВИЧ, поиск причин течения тяжелой беременности и гормональных нарушений. Недостатками ПЦР являются случаи ложных данных при неправильно проведенных тестах, возможной мутации ДНК возбудителя.
источник