Мазок на флору — часто назначаемый гинекологами анализ. Что он показывает и какие заблуждения на его счет существуют?
Данный анализ можно назвать «общим». Это первичная диагностика, которая позволяет врачу подтвердить или опровергнуть наличие воспалительного процесса во влагалище, уретре, цервикальном канале, а также сделать определенные выводы относительно возможной менопаузы или климактерических изменений у пациентки.
- микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму — это официальное название;
- мазок из половых органов;
- бактериоскопия;
- микроскопия.
Используется для диагностики инфекционно-воспалительных процессов. Бактериоскопия позволяет обнаружить в половых органах женщины бактерии: простейшие микроорганизмы — гонококки, провоцирующие гонорею, трихомонады — возбудителя трихомониаза. Также специалист в микроскоп увидит некоторые бактерии, грибы (Candida), ключевые клетки (признак бактериального вагиноза). Вид микроорганизма определяется по форме, размеру, а также тому — окрашиваются он красителем или нет, то есть является грамположительным или грамотрицательным.
Кроме того, в мазке из каждой точки (берут из влагалища, уретры, цервикального канала) подсчитывается количество лейкоцитов в поле зрения. Чем их больше — тем сильнее выражен воспалительный процесс. Оценивается количество эпителия и слизи. Плоского эпителия особенно много у женщин репродуктивного возраста в период овуляции — в середине менструального цикла.
- вагинальный кандидоз (молочница);
- бактериальный вагиноз (ранее называли гарднереллезом);
- гонорея;
- трихомониаз.
Если четких признаков одного из этих заболеваний нет, но мазок плохой, проводится углубленное изучение материала — выполняется бакпосев.
- Если в мазке умеренное или большое количество лейкоцитов, но возбудитель инфекции не известен. Так как при микроскопии существует нижний предел выявляемости микроорганизмов: 10 в 4 — 10 в 5 степени.
- Если микроб выявлен, чтобы определить его чувствительность к антибиотикам.
- Если имеются признаки грибковой инфекции. Чтобы точно установить вид грибов и назначить эффективный антимикотический препарат.
Другие виды грибов Кандида можно не лечить, если нет патологических симптомов.
Если найдены ключевые клетки (признаки бактериального вагиноза), но кроме них присутствуют и другие микробы. Для идентификации.
В методе исследования. При общем мазке материал, нанесенный на стеклышко, окрашивают специальными красителями и смотрят под микроскопом. А когда делают бактериологическое (бакпосев, культуральное, микробиологическое) исследование, то его сначала «высеивают» на питательную среду. А потом, через несколько дней, смотрят под микроскопом — колонии каких микроорганизмов выросли.
То есть, если речь идет об экспресс анализе, вам дадут заключение только о количестве лейкоцитов, эпителия и слизи. Посев срочным не бывает
Также при микроскопии можно довольно быстро определить степень чистоты из влагалища. Здесь врач только оценивает соотношение между нормальной, условно-патогенной и патогенной микрофлорой.
Классическая оценка чистоты влагалища.
| I степень | Большое количество грамположительных палочек (Дедерлейна). Не много клеток плоского эпителия. |
| II степень | Присутствуют кокки в поле зрения. Но их количество не велико, в сравнении с грамположительными палочками. |
| III степень | Кокковая флора. Много лейкоцитов. |
| IV степень | Палочки Дедерлейна практически отсутствуют. Много условно-патогенных микроорганизмов. Сплошь лейкоциты. |
| Степени | Признаки |
| I | Палочки Дедерлейна, плоский эпителий. |
| II | Негноеродные бактерии. Лейкоциты в норме. Диагноз: негнойный бактериальный кольпит. |
| III | Гноеродные (стафилококки, стрептококки, синегнойная палочка, гонококки и т. д.) микроорганизмы. Высокий уровень лейкоцитов. Гнойный бактериальный кольпит. |
| IV | Гонорея (обнаружены гонококки). |
| V | Трихомониаз (обнаружен трихомонады). |
| VI | Вагинальный кандидоз (обнаружены грибы). |
- Беременность. Чтобы ее определить, мазок не нужен и не важно какой результат он покажет. Необходимо сдать анализ крови на ХГЧ, пройти гинекологический осмотр у врача или сделать УЗИ матки. Можно определить хорионический гонадотропин в моче, но не в отделяемом из половых органов!
- Рак матки и шейки матки. Чтобы диагностировать злокачественное перерождение эндометрия, необходим гистологический материал, причем в большом количестве. И забирают его непосредственно из матки при раздельном диагностическом выскабливании.
РШМ и другие патологии (эрозия, лейкоплакия, койлоцитоз, ВПЧ поражение, атипичные клетки и др.) ставят по результатам цитологического исследования. Данный анализ берется непосредственно с шейки матки, из зоны трансформации, по определенной методике с прокрашиванием по Папаниколау (отсюда и название анализа — ПАП-тест). Еще его называют онкоцитологией.
- герпес;
- хламидиоз (хламидии);
- микоплазмы (микоплазмоз);
- уреаплазмы (уреаплазмоз);
- ВИЧ.
Первые четыре инфекции диагностируются методом ПЦР. А определить наличие вируса иммунодефицита по мазку с высокой точностью невозможно. Нужно сдать анализ крови.
Мазок врач берет у пациентки на гинекологическом кресле (независимо от того — беременна она или нет) с помощью специальной щеточки или стерильной ложечки Фолькмана. Это совсем не больно и очень быстро.
Добиться хорошего, даже идеального мазка технически можно, если санировать влагалище хлоргексидином или мирамистином, например. Но какой в этом смысл?
- спринцеваться;
- заниматься сексом;
- использовать какие-либо вагинальные средства гигиены, интимные дезодоранты, а также лекарства, если они не были назначены врачом;
- делать УЗИ с использованием вагинального датчика;
- проходить кольпоскопию.
- до посещения гинеколога или лаборатории, за 3 часа, не следует мочиться.
Сдавать мазки нужно вне менструального кровотечения. Даже если есть просто «мазня» в последний день месячных, лучше отложить исследование, так как результат наверняка будет плохим — выявится большое количество лейкоцитов.
Относительно приема алкоголя запретов нет.
Можно ли сдавать мазок при приеме антибиотиков или сразу после лечения? Нежелательно это делать в течение 10 дней после использования местного действия препаратов (вагинальных) и одного месяца по прошествии приема антибактериальных средств внутрь.
Микроскопическое исследование назначают:
- в плановом порядке при посещении гинеколога;
- при поступлении в гинекологический стационар;
- перед ЭКО;
- во время беременности (особенно, если часто бывает плохим мазок);
- если есть жалобы: необычные выделения, зуд, тазовая боль и т. д.
Для начала предлагаем вашему вниманию таблицу, в которой отображены показатели так называемой первой степени чистоты. В ней нет упоминаний уретры (хотя материал забирается и оттуда), так как мы говорим о гинекологических заболеваниях. Воспалительный же процесс в мочеиспускательном канале лечит уролог.
| Показатель | Влагалище | Цервикальный канал | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Лейкоциты | 0-10 в поле зрения | 0-30 в поле зрения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Эпителий | в зависимости от фазы мен. цикла | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Слизь | умеренно | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Трихомонады | нет | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Гонококки | нет | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Ключевые клетки | нет | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Кандиды | нет | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Микрофлора | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
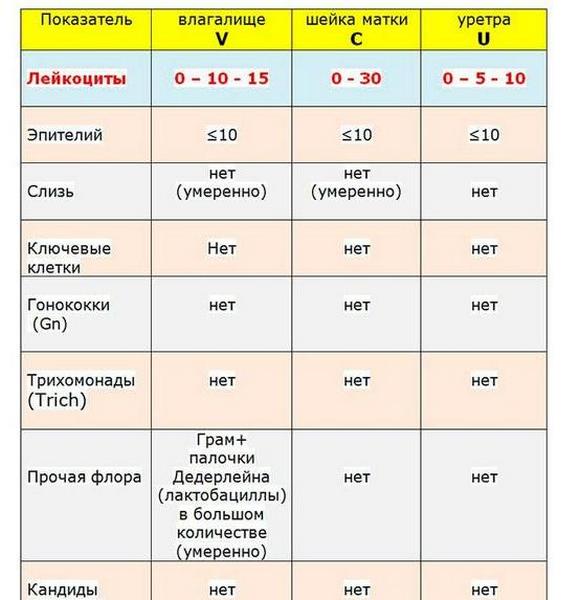
| Показатель | Влагалище (V) | Канал шейки матки (C) | Уретра (U) |
| Лейкоциты | 0-10 | 0-30 | 0-5 |
| Эпителий | 5-10 | 0-30 | 0-5 |
| Слизь | умеренно | умеренно | отсутствует |
| Гонококки (Gn) | отсутствуют | отсутствуют | отсутствуют |
| Трихомонады | отсутствуют | отсутствуют | отсутствуют |
| Ключевые клетки | отсутствуют | отсутствуют | отсутствуют |
| Кандиды (дрожжевые грибы) | отсутствуют | отсутствуют | отсутствуют |
| Микрофлора | большое количество лактоморфотипов (палочек Додерлейна) | отсутствуют | отсутствуют |
На стадии планирования зачатия и во время беременности нужно особенно тщательно следить за чистотой влагалища. Этот фактор не только способствует желанной беременности, но и защищает плод во время его нахождения в утробе. При повышении количества некоторых представителей условно-патогенной флоры возможны осложнения как во время беременности, так и во время родов.
Кроме того, есть определенные показатели, которые помогут понять причину бесплодия, связанную с нарушением микрофлоры половых органов.
С помощью анализов гинекологического мазка можно выявить патологию и вовремя пройти лечение. Так о чем же могут рассказать непонятые цифры и значения?
Могут быть выявлены следующие структуры:
- повышение концентрации эпителия – свидетельство начала воспалительного процесса. Чем выше показатель, тем сильнее воспаление;
- количество лейкоцитов, находящееся в пределах референсных значений принято считать нормой. Если же этот показатель увеличивается, значит возникают проблемы. Чем больше лейкоцитов обнаружено в мазке, тем выше степень воспалительного процесса, который сопровождает острые или хронические патологии мочеполовой системы женщины;
- слизь в мазке может присутствовать в небольшом количестве во влагалище. Увеличение ее концентрации говорит о воспалительных процессах. Если же слизь обнаружена в уретре, то это свидетельство воспаления мочевого пузыря;
- кокковая флора допустима в пределах референсных значений только во влагалище. Ее наличие в уретре говорит о возникновении дисбактериоза и прохождении воспалительных процессов;
- наличие гонококков во влагалище говорит о гонорее;
- наличие трихомонеллы и гарднереллы указывает о развитии заболеваний, вызванных этими палочками;
- при обнаружении большого количества дрожжевых грибков констатируется нарушение чистоты влагалища и развитие молочницы.
С помощью анализа гинекологического мазка специалисты делают выводы о состоянии иммунной системы женщины, развитии дисбактериоза влагалища, наличии инфекционных болезней и воспалительных процессов острого и хронического характера. Также с помощью мазка врач делает вывод об эффективности выбранного метода лечения заболевания.
Сдача мазка хотя бы раз в полгода дает возможность женщине следить за своим интимным здоровьем.
источник
Анализ мазка на флору у женщин выполняется во время профилактического осмотра у гинеколога и при наличии жалоб со стороны мочеполовой системы. К ним относятся: болезненные ощущения внизу живота, зуд, жжение во влагалище, выделения, указывающие на возможный воспалительный процесс. Также этот анализ желательно делать по окончании курса антибиотикотерапии с целью профилактики молочницы и при планировании беременности.
Обычно мазок из влагалища является частью плановой медицинской проверке женщин. Он проводится специалистом при гинекологическом осмотре. Также забор биологического материала осуществляется из мочеиспускательного канала и шейки матки.
Данная диагностика позволяет обнаружить возможные проблемы с женским здоровьем, такие как воспалительный процесс или заболевание, причиной которого является инфекция. В медицинской терминологии такое исследование имеет и другое название – бактериоскопия.
Гинекологический мазок берут при подозрении на такие заболевания:
Назначать взятие мазка специалисты могут при следующих жалобах пациентки:
Мазок берут при планировании беременности и после антибактериальной терапии. Кроме того, мазок позволяет контролировать эффективность терапии при лечении гинекологических заболеваний.
- Безболезненность процедуры.
- Простые правила подготовки к сдаче мазка.
- Контроль эффективности лечения женских болезней.
- Возможность определения множества заболеваний мочеполовой системы.
С профилактической целью женщинам периодически необходимо проводить данную диагностику. Это поможет предотвратить возможные нежелательные последствия.
Некоторые врачи говорят, что данный анализ не требует специальной подготовки, однако, это не так. Для достоверности результатов пациенту рекомендуется не ходить в туалет в течение 2-3 часов, так как моча может смыть все патогенные бактерии и инфекции, лечащему врачу будет тяжело определить причины вашего патологического состояния.
Спринцевание, вагинальные свечи и антибактериальное мыло тоже способствуют недостоверным показателям. Женщинам нужно обязательно сдавать данный анализ после окончания менструации и к тому же всем пациентам следует воздержаться от любых половых контактов за 2 дня до взятия биоматериала.
Анализ чаще всего берет врач, когда вы приходите к нему на обычный на прием в поликлинику или, когда вы просто обращаетесь в платную лабораторию, где акушеры и медицинский персонал берут у вас биоматериал.
Гинеколог, акушер или любой другой медицинский работник слегка проводит специальным одноразовым шпателем в форме палочки по трем точкам- влагалищу, уретре и цервикальному каналу.
У мужчин уролог иди другой врач вставляет специальный одноразовый зонд в уретру, несколько раз поворачивает вокруг оси и берет анализ. Считается, что исследование не вызывает болевых ощущений, однако, это не исключает неосторожность врача, а также индивидуальную чувствительность или наличие того или иного заболевания, что может вызвать дискомфорт.
Медики используют не полные названия, а сокращения — первые буквы каждого из параметров анализа. Для понимания нормальной микрофлоры влагалища очень поможет знание буквенных обозначений.
- сокращения зон, откуда осуществляется забор материала, обозначают буквами V (вагина), С (цервикальный участок шейки) и U (уретра или канал мочеиспускания);
- L — лейкоциты, величина коих может не совпадать в норме и при патологии;
- Эп — эпителий или Пл.Эп — эпителий плоский;
- GN — гонококк («виновник» гонореи);
- Trich — трихомонады (возбудители трихомониаза).
В мазке возможно обнаружение слизи, указывающей на нормальную внутреннюю среду (PH), полезные палочки Додерлейна (либо лактобациллы), величина коих приравнивается к 95% от всех полезных бактерий.
Некоторыми лабораториями берется за правило ставить отметки в отношении содержания конкретного вида бактерий. Например, где-то используют для этого знак «+». Его проставляют по 4 категориям, где один плюс — незначительное содержание, а максимальное значение (4 плюса) соответствует их обилию.
При отсутствии какой-либо флоры в мазке проставляют аббревиатуру «abs» (лат., нет этого типа флоры).
С помощью этого анализа нельзя определить такие состояния или заболевания организма:
1) Рак матки и шейки матки. Чтобы диагностировать злокачественное перерождение эндометрия, необходим гистологический материал, причем в большом количестве. И забирают его непосредственно из матки при раздельном диагностическом выскабливании.
2) Беременность. Чтобы ее определить, мазок не нужен и не важно какой результат он покажет. Необходимо сдать анализ крови на ХГЧ, пройти гинекологический осмотр у врача или сделать УЗИ матки. Можно определить хорионический гонадотропин в моче, но не в отделяемом из половых органов!
3) РШМ и другие патологии (эрозия, лейкоплакия, койлоцитоз, ВПЧ поражение, атипичные клетки и др.) ставят по результатам цитологического исследования. Данный анализ берется непосредственно с шейки матки, из зоны трансформации, по определенной методике с прокрашиванием по Папаниколау (отсюда и название анализа — ПАП-тест). Еще его называют онкоцитологией.
4) Не показывает такие инфекции (зппп) как:
Первые четыре инфекции диагностируются методом ПЦР. А определить наличие вируса иммунодефицита по мазку с высокой точностью невозможно. Нужно сдать анализ крови.
Получив результаты анализов, порою бывает очень трудно разобраться в цифрах и буквах, написанных врачом. На самом деле все не так уж сложно. Для того чтобы понять, имеете ли вы гинекологические заболевания, нужно при расшифровке анализа мазка на флору знать показатели нормы. Их немного.
В анализах мазка у взрослой женщины показатели нормы следующие:
- Слизь – присутствовать должна, но только в небольшом количестве.
- Лейкоциты (L) – допускается наличие этих клеток, так как они помогают бороться с инфекцией. Нормальным считается количество лейкоцитов во влагалище и мочеиспускательном отверстии не больше десяти, а в области шейки матки – до тридцати.
- Плоский эпителий (пл.эп.) – в норме его количество должно быть в пределах пятнадцати клеток в поле зрения. Если цифра больше, то это свидетельство воспалительных заболеваний. Если меньше – признак гормональных нарушений.
- Палочки Дедерлейна – у здоровой женщины их должно быть много. Малое количество лактобацилл говорит о нарушенной микрофлоре влагалища.
Присутствие в результатах анализа грибов рода Кандида, мелких палочек, грам(-) кокков, трихомонад, гонококков и других микроорганизмов, свидетельствует о наличии заболевания и требует более глубокого исследования и назначения лечения.
Расшифровка результатов анализа мазка на флору у женщин представлена в таблице ниже:
| Показатель | Влагалище (V) | Канал шейки матки (C) | Уретра (U) |
| Лейкоциты | 0-10 | 0-30 | 0-5 |
| Эпителий | 5-10 | 5-10 | 5-10 |
| Слизь | Умеренно | Умеренно | |
| Гонококки(Gn) | нет | нет | нет |
| Трихомонады | нет | нет | нет |
| Ключевые клетки | нет | нет | нет |
| Кандиды (дрожжи) | нет | нет | нет |
| Микрофлора | Большое количество Грам+ палочек (палочки Дедерлейна) | нет | нет |
В зависимости от результатов мазка различают 4 степени чистоты влагалища. Степени чистоты отражают состояние микрофлоры влагалища.
- Первая степень чистоты: Количество лейкоцитов в норме. Большая часть микрофлоры влагалища представлена лактобактериями (палочками Додерлейна, лактоморфотипами). Количество эпителия – умеренное. Слизи – умеренно. Первая степень чистоты говорит о том, что у вас все в норме: микрофлора в порядке, иммунитет хороший и воспаление вам не грозит.
- Вторая степень чистоты: Количество лейкоцитов в норме. Микрофлора влагалища представлена полезными лактобактериями наравне с кокковой флорой или дрожжевыми грибками. Количество эпителия – умеренное. Количество слизи – умеренное. Вторая степень чистоты влагалища также относится к норме. Тем не менее, состав микрофлоры уже не идеален, а значит, местный иммунитет понижен и есть более высокий риск воспаления в будущем.
- Третья степень чистоты: Количество лейкоцитов выше нормы. Основная часть микрофлоры представлена болезнетворными бактериями (кокками, дрожжевыми грибками), количество лактобактерий минимально. Эпителия и слизи много. Третья степень чистоты – это уже воспаление, которое необходимо лечить.
- Четвертая степень чистоты: Количество лейкоцитов очень большое (все поле зрения, сплошь). Большое количество болезнетворных бактерий, отсутствие лактобактерий. Эпителия и слизи много. Четвертая степень чистоты говорит о выраженном воспалении, требующем незамедлительного лечения.
Первая и вторая степени чистоты встречаются в норме и не требуют лечения. При этих степенях разрешены гинекологические манипуляции (биопсия шейки матки, выскабливание матки, восстановление девственной плевы, гистеросальпингография, различные операции и т.д.)
Третья и четвертая степени чистоты – это воспаление. При этих степенях противопоказаны любые гинекологические манипуляции. Вам нужно сначала пролечить воспаление, а затем повторно сдать мазок.
Кокки – это бактерии, имеющие шаровидную форму. Они могут встречаться как в норме, так и при разнообразных воспалительных заболеваниях. В норме в мазке обнаруживаются единичные кокки. Если иммунная защита снижается, количество коккобациллярной флоры в мазке увеличивается. Кокки бывают положительные, (гр+), и отрицательные (гр-). В чем отличие гр+ и гр- кокков?
Для детального описания бактерий микробиологи, помимо указания формы, размеров и других их характеристик, окрашивают препарат по специальному методу, который называется «окраска по Граму». Микроорганизмы, которые остаются крашеными после промывки мазка, считаются «грамположительными» или гр+, а которые обесцвечиваются при промывке являются «грамотрицательными» или гр-. К грамположительным относятся, к примеру, стрептококки, стафилококки, энтерококки, а также лактобациллы. К грамотрицательным коккам принадлежат гонококки, кишечная палочка, протей.
Палочки Додерлейна или, как их еще называют, лактобациллы и лактобактерии – микроорганизмы, защищающие влагалище от болезнетворных инфекций путем выработки молочной кислоты, которая способствует поддержанию кислой среды и уничтожению патогенной флоры.
Уменьшение количества лактобацилл свидетельствует о нарушенном кислотно-щелочном балансе микрофлоры во влагалище и сдвиге его в щелочную сторону, что часто имеет место у женщин, ведущих активную половую жизнь. На pH влагалища существенное влияние оказывают и патогенные микроорганизмы, и условно-патогенные (которые иногда встречаются во влагалище в норме).
Микрофлора у каждой женщины строго индивидуальна, и в норме состоит на 95% из лактобактерий, которые вырабатывают молочную кислоту и сохраняют постоянство РН внутренней среды. Но во влагалище присутствует в норме и условно-патогенная флора. Свое название она получила потому, что становится патогенной только при определённых условиях.
Это значит, что пока во влагалище присутствует кислая среда, условно-патогенная флора не причиняет никаких неудобств и активно не размножается. К ним относятся дрожжеподобные грибки, которые при определенных условиях могут вызывать кандидоз влагалища, а также гарднереллы, стафилококки, стрептококки, которые в других условиях могут вызывать у женщины бактериальный вагиноз (воспалительный процесс).
Флора у женщины может меняться в силу самых различных причин – при снижении иммунитета, приеме антибиотиков, при общих инфекционных заболеваниях и сахарном диабете. Одним из таких факторов, который может изменить микрофлору, является изменение гормонального фона. Так, у беременной женщины до конца беременности практически не вырабатываются эстрогены, а вырабатывается в большом количестве гормон прогестерон. Этот гормональный фон позволяет палочкам Додерлейна увеличиться в 10 раз, так организм старается предохранить плод от возможного заражения во время беременности. Поэтому очень важно до планируемой беременности пройти обследование и выявить степень чистоты влагалища. Если же этого не сделать, то во время беременности условно-патогенная флора может активироваться и вызвать различные заболевания влагалища.
Кандидоз, бактериальный вагиноз, гарднереллез, гонорея, трихомониаз – вот далеко неполный перечень заболеваний, которые ослабляют и разрыхляют стенки влагалища. Это опасно тем, что во время родов могут произойти разрывы, чего могло бы и не быть, будь влагалище чистым и здоровым. Такие заболевания, как микоплазмоз, хламидиоз и уреаплазмоз, при анализе мазка не выявляются, и обнаружить эти патогенные микроорганизмы можно только при анализе крови методом ПЦР (полимеразно-цепная реакция), с помощью специальных маркеров.
Анализ мазка у беременной женщины берется во время постановки на учет, а затем для контроля в сроке 30 и 38 недель. Обычно для оценки состояния микрофлоры влагалища медики говорят о так называемых степенях чистоты влагалища, которые женщина должна знать и следить за тем, чтобы во время беременности сохранялась необходимая степень.
источник
Одна из наименее сложных, но вместе с тем эффективных методик диагностики «женских» заболеваний – взятие мазка на флору. Специалисты берут материал для анализа из мочеиспускательного канала, со слизистой влагалища либо шейки матки.
При расшифровке результатов может вскрыться не только присутствие болезнетворных микроорганизмов, но и выявляются отклонения на гормональном уровне, наличие патологии клеток в отношении клеток. Таким образом диагностируются многие болезни – от банальной «молочницы» до опасных инфекций.
Сдача мазка рекомендуется раз в три месяца с целью профилактики (с той же частотой в аналогичных целях женщины обычно проходят осмотр у гинеколога).
Но существуют ситуации, когда необходимо срочно сдавать мазок на флору. В первую очередь есть смысл пойти на приём к специалисту, если наблюдаются следующие симптомы:
- выделения нетипичного цвета, запаха, консистенции из влагалища или мочеиспускательного канала;
- ощущение жжения и зуд в области половых органов;
- боли внизу живота, особенно острые.
После курса лечения гинекологических заболеваний врач назначит контрольную сдачу мазка, дабы убедиться в эффективности принятых мер.
Исследование с целью профилактики рекомендовано и женщинам, прошедшим терапию антибиотиками, поскольку данные вещества имеют свойство влиять на здоровую флору, и тем, кто недавно сменил полового партнёра.
К изменению состава и качества микрофлоры могут привести не только патологические, но и естественные процессы, характерные организму женщины. Одним из таковых является беременность.
Определяющим фактором в этом случае становится гормональная перестройка, с помощью которой организм матери пытается предохранить плод от потенциального инфицирования извне (через вагину).
На данном фоне во влагалище создаётся благоприятная среда для размножения палочек Додерлейна, количество которых может увеличиться до десяти раз. Такого защитного эффекта и «добивается» организм беременной.
Однако при этом условно-патогенная микрофлора (безвредная в норме, но несущая угрозу при патологических процессах) может резко активизироваться и «преподнести сюрприз» в виде кандидоза (молочницы), бактериального вагиноза и более опасных заболеваний – вплоть до трихомониаза и гонореи.
Именно поэтому врачи рекомендуют сдавать мазки на флору как при планировании, так и на протяжении всего времени беременности.
Непосредственно процедура взятия анализа несложная, однако требует соблюдения некоторых предварительных мер. К ним относится следующее:
- за двое суток до даты прохождения обследования прекратить половые контакты;
- перед процедурой нельзя пользоваться вагинальными свечами, кремами и таблетками;
- нельзя принимать ванну вечером перед анализом;
- запрещается также проводить спринцевание половых органов;
- до взятия мазка необходимо не мочиться.
Подмываться в день обследования возможно только мылом. Также нужно иметь в виду, что специалист не возьмёт мазок на флору во время менструации. Всё перечисленное необходимо, чтобы врач имел возможность собрать как можно больше точной информации о микрофлоре в результате обследования.
Мазок на флору забирают при помощи одноразового шпателя из цервикального канала шейки матки, уретры и со слизистой вагины.
Взятие мазка происходит одинаково как во время принятия мер по профилактике, так и при получении пациенткой терапии. Это совершенно безболезненный и безопасный процесс, которого не стоит бояться.
Результат готовится в течение одного рабочего дня, хотя при загруженности персонала поликлиники и лаборатории возможна и установка других сроков.
У специалистов приняты буквенные обозначения для заполнения бланков. Женщинам лучше знать, что значит тот или иной символ.
- Пометки V, C, U указывают локации взятия мазка на флору. V расшифровывается как латинское слово vagina (в переводе «влагалище»), C – cervix (цервикальный канал шейки матки), под U понимается uretra (мочеиспускательный канал). Буквенные и числовые обозначения рядом с этими символами указывают на состав микрофлоры в конкретной точке.
- Под символом L значатся лейкоциты, наличествующие как в нормальном состоянии, так и вне нормы. Для каждого из этих случаев количество лейкоцитов (число рядом с L) будет разным.
- Эп (или Пл.Эп.) расшифровывается как «эпителий» (во втором случае «плоский эпителий»).
- Пометка Gn – возбудитель гонококковой инфекции (гонореи).
- Под Trich понимается возбудитель трихомониаза.
Что касается количественного показателя, о нём часто судят по знакам «+» в четырёх категориях: от «+», соответствующего незначительному числу, до «++++», указывающему на обилие, присущее данному пункту. Отсутствие какого-либо вида микрофлоры обозначается символом «abs».
В мазке здоровой женщины обычно обнаруживают палочковую флору и лейкоциты (небольшие в количественном отношении).
Большое число лейкоцитов, кокки, наличие эритроцитов в мазке – это свидетельства воспалительного процесса. Трихомонады обнаруживаются при трихомониазе, гонококки, соответственно, при гонореи. В слизи часто присутствует мицелия грибка, что является признаком кандидоза.
источник