Мазок на рак позволяет выявить онкологию на самых начальных стадиях. Это страшное заболевание на сегодняшний день является весьма распространенным. До сих пор нет средства для его эффективного лечения. Главными задачами каждого медицинского метода в онкологии выступают предотвращение и ранняя диагностика злокачественных новообразований, так как только первая и вторая стадии рака поддаются терапии.
Само понятие цитологии представляет собой изучение и анализ живых клеток. Онкоцитологический мазок, соответственно, предполагает исследование взятого материала на клеточном уровне на признаки и наличие их злокачественности. Данный способ является одним из самых достоверных, подробных и доступных по цене, что немаловажно.
Метод онкоцитологии чаще всего используется в гинекологии и и меет ряд альтернативных названий:
- мазок цервикального канала;
- ПАП-тест;
- анализ по Папаниколау;
- мазок на цитологию и т.п.
Цитология может быть проведена в любой области. При этом исследованию на раковые клетки подвергаются материалы различных органов и тканей: соскобы, мазки, пункция, слюна и т.п.
Анализ на цитологию считается нормой при ежегодном обследовании женщин у гинеколога. Его результаты позволяют выявить не только онкологические отклонения, но и ряд всевозможных гинекологических заболеваний.
Исследование мазка на онкоцитологию должно проводится:
- всем девушкам и женщинам ежегодно, начиная с момента половой жизни;
- каждые полгода тем, кто использует гормональную и внутриутробную контрацепцию;
- пару раз в год в случае наличия герпеса гениталий;
- по согласованию с гинекологом в определенный период при остроконечных папилломах половых органов, частой эрозии и склонности к появлению кист;
- при генетической предрасположенности к развитию рака по женской линии.
Если женщина ведет беспорядочную половую жизнь, не имея постоянного партнера, ей необходимо сдавать анализ на цитологию несколько раз в год. То же самое касается и лиц, страдающих большим избыточным весом. Данные категории людей наиболее подвержены риску развития злокачественных опухолей.
Наблюдаться у гинеколога нужно на протяжении всей жизни. Вероятность развития онкологии с возрастом увеличивается, поэтому ни в коем случае нельзя забывать о женском здоровье при отсутствии половых отношений и после завершения менструации.
Цитология мазков предусматривает исследование и анализ содержащихся в них клеток. Различного рода отклонения в их структуре могут быть свидетельством разного рода патологий, в том числе и рака. Исследуемым материалом в области гинекологии является соскоб частичек эпителия со стенок влагалища и шейки матки. Берется он практически безболезненно для женщины, но незначительные неприятные ощущения все же могут присутствовать. Для получения достоверных результатов необходимо соблюдать определенные правила подготовки и взятия мазка.
Планируя визит к гинекологу для обследования, женщина должна должным образом подготовиться к этому. Следует:
- выбрать день отсутствия менструации (лучше в первую неделю после ее завершения);
- накануне анализа исключить половые отношения;
- не использовать различные вагинальные гели, мазки, свечи примерно за пять дней;
- не проводить спринцеваний;
- сообщить врачу о недавно проведенной терапии лекарственными средствами, если таковая имела место быть.
Не рекомендуется сдавать мазок во время обострения любых хронических заболеваний, так как это снижает достоверность его результатов.
Цитология как берется из женских половых органов, знает каждый врач акушер-гинеколог. Процедура забора материала достаточно быстра и длится меньше минуты.
На обычном гинекологическом кресле во влагалище женщины вставляется специальное зеркало, после чего шпателем или щеточкой-ершиком производится небольшой соскоб с тканей цервикального канала и шейки матки. В случае наличия обильных выделений их предварительно удаляют со стенок тампоном. Процесс быстрый и безболезненный.
Далее собранный биологический материал переносится на стекло, которое накрывается сверху еще одним, после чего передается в лабораторию для анализа. Там с помощью окраса специальными растворами под большим увеличением микроскопа визуально анализируется строение клеток и делается соответствующее заключение.
Важно! Взятие мазка на онкоцитологию должно проводиться строго стерильными инструментами.
Совсем необязательно результатом анализа будет рак или его отсутствие — мазок на онкоцитологию воспаление также показывает. Многие не знают, что означает мазок на цитологию в действительности. На самом деле с помощью данного анализа выявляется целый ряд различных отклонений.
Плохой мазок на онкоцитологию не означает сразу наличие рака. Такой результат может свидетельствовать о:
- присутствии различного рода вредоносных микроорганизмов и грибов;
- воспалительном процессе;
- банальном нарушении микрофлоры влагалища;
- эрозии.
Иногда взятие мазков на онкоцитологию сопровождается рядом нарушений. В таких случаях анализ может прийти с отсутствием заключения в связи с некачественно собранным биоматериалом. В основном такое случается из-за:
- недостаточного или избыточного количества содержащихся клеток;
- значительного присутствия выделений и слизи;
- следов крови и т.п.
Наиболее важным и значимым итогом анализа является заключение о строении и структуре клеток. Именно это определяет наличие признаков злокачественности.
Мазок на онкоцитологию результаты утвержденных стандартов дает по нескольким типам. 1-й тип характеризуется нормальной структурой клеток без каких-либо отклонений от нормы. 2-й тип означает небольшие нарушения, проявляющиеся незначительным увеличением ядер клеток, вызванным воспалительными процессами. При 3-ем типе на фоне нормальных выделяются отдельные клетки с крупными ядрами. В этом случае назначается повторный анализ через некоторые интервалы времени с отслеживанием результатов в динамике. При 4-ом типе клеткам присваивается атипия – предраковое состояние, когда мутационные изменения отмечены не только в ядре, а во всей их структуре. 5-й тип является подтверждением онкологии. В этом случае клетки с нарушениями активно делятся, разрастаясь и образуя злокачественную опухоль.
Еще одним важным анализом для выявления рака является биохимический анализ крови, подробнее о котором можно прочитать здесь. О том, что делать, если в мазке вдруг оказались диплококки, читайте здесь.
К основным плюсам данного способа диагностики раковых опухолей относятся:
- доступность необходимого биоматериала для исследования;
- безопасное и безболезненное его получение;
- диагностика на самых первых этапах появления клеточных изменений;
- получение дополнительной информации о наличии различных патологий;
- возможность исследования отклонений в динамике;
- доступная цена анализа.
Помимо плюсов есть и ряд минусов. Основными недостатками онкоцитологии являются:
- возможность получения недостоверного результата в случае некачественно собранного материала;
- недостаточная информация о присутствующей опухоли вследствие исследования клеток, а не тканей;
- невозможность диагностирования некоторых видов онкообразований.
Современные способы и методы диагностирования раковых опухолей позволяют выявить патологию на самых ранних стадиях. Следует лишь своевременно проходить необходимые и рекомендованные обследования для эффективной и результативной терапии при обнаружении отклонений.
источник

Основными лабораторными исследованиями являются цитологический анализ шейки матки и анализ на биопсию шейки матки.
Мазок на цитологию (ПАП-тест, мазок по Папаниколау) – это дешевый, простой и достаточно точный метод гинекологического исследования, позволяющий определить состояние тканей шейки матки. С помощью цитологического мазка можно выявить ненормальные (атипичные) клетки, которые способны перерождаться в злокачественные. Мазок является абсолютно безопасной и безболезненной процедурой.
Специалисты рекомендуют всем женщинам начинать сдавать цитологический анализ шейки матки спустя три года после начала половой жизни, но в любом случае не позже 21 года. Женщины в возрасте 21–49 лет должны проходить данное обследование раз в три года, в возрасте 50–65 лет – раз в пять лет.
Анализ на цитологию является самым доступным и простым способом диагностирования рака шейки матки и дисплазии (предраковых состояний). Регулярное проведение такого исследования необходимо женщинам, страдающим вирусом папилломы человека или остроконечными кондиломами. Это связано с тем, что данные заболевания чаще всего провоцируют развитие рака шейки матки.
Во-первых, забор мазка не проводится во время менструации и в первые несколько дней после ее окончания, при воспалительных заболеваниях инфекционного характера. Во-вторых, за двое суток до анализа необходимо прекратить использование вагинальных таблеток, свечей, спреев, отказаться от спринцеваний, средств интимной гигиены. В-третьих, нужно отказаться от половых контактов за двое суток до проведения исследования.
Мазок на цитологию берется во время осмотра женщины в гинекологическом кресле. Сначала врач, используя ватный тампон, очищает от выделений поверхность шейки матки. После этого с помощью специальной щеточки берется материал для анализа, который наносится на предметное стекло. Затем стекло отправляется в лабораторию, где его изучают под микроскопом. Обычно результаты исследования готовы в течение 1–2 недель.
Часто одновременно с цитологическим мазком врач берет материал на бактериологический анализ, с помощью которого определяют микрофлору шейки матки и влагалища.
В норме у женщины в течение 3–5 суток после сдачи анализа могут наблюдаться незначительные грязно-зеленые или темно-коричневые выделения. Никакого лечения такое состояние не требует. На протяжении 7–10 суток после сдачи анализа шейки матки женщине не рекомендуется заниматься сексом, спринцеваться и использовать вагинальные тампоны.
Результаты анализа мазка шейки матки на цитологию бывают нормальными («отрицательными», «хорошими»), когда они указывают на отсутствие серьезных изменений в слизистой шейки матки. Патологические результаты мазка («положительные», «плохие», «дисплазия», «атипия») указывают на то, что обнаружены изменения, которые способны привести к развитию рака.
Существует много факторов, которые могут вызвать изменение состояния клеток эпителия шейки матки. Чаще всего причиной бывает вирус папилломы человека и многие другие инфекции, которые передаются половым путем (уреаплазмоз, хламидиоз).
Но не нужно воспринимать плохие результаты анализа мазка как приговор. При выявлении отклонений от нормы врач назначит дополнительные исследования, обычно, кольпоскопию (осмотр с помощью кольпоскопа). После этого при необходимости пациентке назначается дополнительное исследование – биопсия шейки матки.

Анализ шейки матки при помощи биопсии является более точным, чем цитологическое исследование. Используя кольпоскоп, врач находит патологические участки на слизистой шейки матки и берет из них материал для анализа. С помощью биопсии можно точно узнать, являются ли атипичные клетки патологическими, и как сильно проявились изменения. Благодаря данному исследованию, специалист подбирает необходимую методику лечения пациентки.
Биопсия шейки матки может быть произведена следующими способами:
- щипковый – производится специальными биопсийными щипцами; заживление раны происходит в течение 3–4 суток; малотравматичный и достаточно информативный способ;
- радиоволновой (петлевой) – производится радиоволновой петлей; абсолютно бескровный в момент забора материала способ; незначительные кровянистые выделения бывают через неделю после биопсии;
- конизация – иссечение фрагмента ткани в виде конуса; используется не только для диагностики, но и для удаления патологического участка шейки матки.
Для каждой конкретной пациентки оптимальный способ биопсии подбирает врач. Данная процедура проводится на 3–5 сутки после окончания менструации. Перед проведением биопсии женщина направляется на анализы крови на ВИЧ-инфекцию, гепатиты, сифилис.
Анализ шейки матки на биопсию проводится амбулаторно или в стационаре. Так как данная процедура часто проходит под анестезией, не рекомендуется принимать пищу за 12 часов до ее проведения.
Забор материала производится у женщины, лежащей на гинекологическом кресле. После биопсии врач обрабатывает раневую поверхность специальным раствором-коагулянтом, который ускоряет свертываемость крови. Результаты данного анализа обычно готовы на 10–14 сутки.
После проведения биопсии у женщины в течение пяти суток могут быть тянущие боли внизу живота, на протяжении десяти суток могут наблюдаться мажущие выделения.
Для того чтобы свести к минимуму неприятные последствия биопсии, женщине необходимо придерживаться некоторых правил после ее проведения в течение 4–8 недель:
- исключить значительные физические нагрузки;
- не поднимать тяжести более 3 кг;
- не пользоваться вагинальными тампонами, исключить спринцевания;
- воздержаться от посещения бассейнов, бань, саун;
- принимать только душ и ни в коем случае не ванну;
- воздержаться от половых контактов;
- с осторожностью принимать лекарственные препараты, которые разжижают кровь, например Аспирин.
Результаты данного анализа шейки матки в полной мере отражают степень поражения тканей шейки матки по всей толщине. На их основании врач сможет подобрать наиболее подходящую терапию, которая поможет восстановить здоровье женщины.
источник
В современной онкологии огромную роль играет именно ранняя диагностика опухолевого процесса. От этого зависит дальнейшая выживаемость и качество жизни больных. Онкологическая настороженность очень важна, так как рак может проявлять себя на последних стадиях либо маскировать свои симптомы под другие заболевания.
Существует множество теорий развития рака, но ни одна из них не дает развернутый ответ, почему же он все-таки возникает. Врачи могут лишь предполагать, что тот или иной фактор ускоряет канцерогенез (рост опухолевых клеток).
Факторы риска заболеваемости раком:
- Расовая и этническая предрасположенность – немецкие ученые установили тенденцию: у белокожих людей меланома возникает в 5 раз чаще, чем у чернокожих.
- Нарушение диеты – рацион человека должен быть сбалансированным, любой сдвиг соотношения белков, жиров и углеводов может привести к нарушению метаболизма, и как следствие к возникновению злокачественных новообразований. Например, ученые доказали, что чрезмерное употребление продуктов, повышающих холестерин, приводит к развитию рака легких, а избыточный прием легкоусвояемых углеводов повышает риск развития рака молочной железы. Так же обилие химических добавок в пище (усилители вкуса, консерванты, нитрат и пр.), генетически модифицированные продукты увеличивают риск онкологии.
- Ожирение – согласно проведенным американским исследованиям, избыточная масса тела увеличивает риск возникновения рака на 55% у женщин и 45% у мужчин.
- Курение – врачи ВОЗ доказали, что между курением и раком (губы, языка, ротоглотки, бронхов, легких) существует прямая причинно-следственная связь. В Великобритании были проведены исследование, которое показало, что люди, выкуривающие 1,5-2 пачки сигарет в день, предрасположены к развитию рака легких в 25 раз выше некурящих людей.
- Наследственность – существуют определенные виды рака, наследуемые по аутосомно-рецессивному и аутосомно-доминантному типу, например, рак яичника или семейный полипоз кишечника.
- Воздействие ионизирующего излучения и ультрафиолетовых лучей – ионизирующее излучение природного и промышленного происхождения вызывает активацию проонкогенов рака щитовидной железы, а длительное воздействие ультрафиолетовых лучей при инсоляции (загаре) способствует развитию злокачественной меланомы кожи.
- Иммунные нарушения – снижение активности иммунной системы (первичные и вторичные иммунодефициты, ятрогенная иммуносупрессия) приводит к развитию опухолевых клеток.
- Профессиональная деятельность – в эту категорию попадают люди, контактирующие в процессе своей трудовой деятельности с химическими канцерогенами (смолы, красители, сажа, тяжелые металлы, ароматические углеводы, асбест, песок) и электромагнитным излучением.
- Особенности репродуктивного возраста у женщин – ранняя первая менструация (младше 14 лет) и поздняя менопауза (старше 55 лет) увеличивают риск возникновения рака молочной железы и яичников в 5 раз. При этом беременность и роды снижают склонность появления новообразований репродуктивных органов
- Длительно незаживающие раны, свищи
- Выделение крови в моче, крови в кале, хронические запоры, лентовидная форма кала. Нарушение функций мочевого пузыря и кишечника.
- Деформация молочных желез, появление припухлости других частей тела.
- Резкое похудение, снижение аппетита, трудности глотания.
- Изменение цвета и формы родинок или родимых пятен
- Частые маточные кровотечения или необычные выделения у женщин.
- Длительный сухой кашель, не поддающийся терапии, осиплость голоса.
После обращения к врачу пациент должен получить полную информацию, какие анализы указывают на рак. Определить онкологию по анализу крови невозможно, он является неспецифичным по отношению к новообразованиям. Клинико-биохимические исследования направлены в первую очередь на определение состояния пациента при опухолевой интоксикации и изучение работы органов и систем.
Общий анализ крови при онкологии выявляет:
- лейкопения или лейкоцитоз (повышенные или пониженные лейкоциты)
- сдвиг лейкоцитарной формулы влево
- анемия (низкий гемоглобин)
- тромбоцитопения (низкие тромбоциты)
- повышение СОЭ (постоянно высокая СОЭ более 30 при отсутствии серьезных жалоб — повод бить тревогу)
Общий анализ мочи при онкологии бывает довольно информативен, например, при миеломной болезни в моче выявляется специфический белок Бенс-Джонса. Биохимический анализ крови позволяет судить о состоянии мочевыделительной системы, печени и белковом обмене.
Изменение показателей биохимического анализа при различных новообразованиях:
| Показатель | Результат | Примечание |
| Общий белок |
возможно как его превышение, так и снижение | Новообразования обычно усиливают катаболические процессы и распад белка, неспецифически угнетают синтез протеинов. |
| гиперпротеинемия, гипоальбуминемия, обнаружение парапротеина (М-градиент) в сыворотке крови | Такие показатели позволяют заподозрить миеломную болезнь (злокачественная плазмоцитома). | |
| Мочевина, креатинин |
Возрастание уровня мочевины и креатинина | Это говорит об усиленном белковом распаде, косвенном признаке раковой интоксикации либо о неспецифическом снижении функции почек |
| Увеличение мочевины при нормальном креатинине | Свидетельствует о распаде опухолевой ткани. | |
| Щелочная фосфатаза |
Увеличение ЩФ свыше 270 ЕД/л | Говорит о наличие метастазов в печени, костной ткани, остеогенной саркоме. |
| Возрастание фермента на фоне нормальных показателей АСТ и АЛТ | Также эмбриональные опухоли яичников, матки, яичков могут эктопический плацентарный изофермент ЩФ. | |
| АЛТ, АСТ |
Повышение ферментов свыше верхней границе нормы | Свидетельствует о неспецифическом распаде печеночных клеток (гепатоцитов), который может быть вызван как воспалительным, так и раковым процессом. |
| Холестерин |
Снижение показателя меньше нижней границе нормы | Говорит о злокачественных новообразованиях печени (так как холестерин образуется именно в печени) |
| Калий |
Увеличение уровня электролита при нормальном уровне Na | Свидетельствует о раковой кахексии |
Анализ крови при онкологии также предусматривает исследование системы гемостаза. Вследствие выделения в кровь опухолевых клеток и их фрагментов возможно усиление свертываемости крови (гиперкоагуляция) и микротромбообразование, затрудняющие продвижение крови по сосудистому руслу.
Помимо анализов для определения рака существует целый ряд инструментальных исследований, способствующих диагностики злокачественных новообразований:
- Обзорная рентгенография в прямой и боковой проекции
- Контрастная рентгенография (ирригография, гистеросальпингография)
- Компьютерная томография (с контрастом и без)
- Магнитно-резонансная томография (с контрастом и без)
- Радионуклидный метод
- Ультразвуковое исследование с допплерографией
- Эндоскопическое исследование (фиброгастроскопия, колоноскопия, бронхоскопия).
Рак желудка является второй по частоте встречаемости опухолью среди населения (после рака легкого).
- Фиброэзофагастродуоденоскопия — является золотым методом диагностики рака желудка, обязательно сопровождается большим количеством биопсий в разных областях новообразования и неизмененной слизистой оболочки желудка.
- Рентгенография желудка с использованием перорального контраста (бариевой смеси) – метод был довольно популярным до внедрения в практику эндоскопов, позволяет увидеть на рентгенограмме дефект наполнения в желудке.
- Ультразвуковое исследование органов брюшной полости, КТ, МРТ – используются при поиске метастазов в лимфатические узлы и другие органы пищеварительной системы (печень, селезенка).
- Иммунологический анализ крови – показывает рак желудка на ранних стадиях, когда сама опухоль еще не заметна для человеческого глаза (СА 72-4, РЭА и другие)
| Исследование: | Факторы риска: |
| с 35 лет: Эндоскопическое исследование один раз в 3 года |
|
- Пальцевое исследование прямой кишки – определяет рак на расстоянии 9-11 см от анального отверстия, позволяет оценить подвижность опухоли, ее эластичность, состояние соседних тканей;
- Колоноскопия – введение видеоэндоскопа в прямую кишку – визуализирует раковый инфильтрат вплоть до баугиниевой заслонки, позволяет провести биопсию подозрительных участков кишки;
- Ирригоскопия – рентгенология толстого кишечника с использованием двойного контрастирования (контраст-воздух);
- УЗИ органов малого таза, КТ, МРТ, виртуальная колоноскопия – визуализируют прорастание рака толстой кишки и состояние смежных органов;
- Определение онкомаркеров – РЭА, С 19-9, Sialosyl – TN
- один раз в год пальцевое ректальное исследование
- Анализ кала на скрытую кровь иммуноферментный один раз в 2 года
- колоноскопия один раз в 3 года
- ректороманоскопия один раз в 3 года
- старше 50 лет
- аденома толстой кишки
- диффузный семейный полипоз
- язвенный колит
- болезнь Крона
- ранее перенесенный рак груди или женских половых органов
- колоректальный рак у кровных родственников
- семейный полипоз
- язвенный колит
- хронический спастический колит
- полипы
- запоры при наличии долихосигмы
Данная злокачественная опухоль занимает ведущее место среди женских новообразований. Такая неутешительная статистика в некоторой степени обусловлена низкой квалификацией врачей, непрофессионально проводящих осмотр молочных желез.
- Пальпация железы – позволяет определить бугристости и припухлости в толще органа и заподозрить опухолевый процесс.
- Рентгенография молочной железы (маммография) – один из наиболее важнейших методов для обнаружения непальпируемых опухолей. Для большей информативности используется искусственное контрастирование:
- пневмокистография (изъятие жидкости из опухоли и введение в нее воздуха) – позволяет выявить пристеночные образования;
- дуктография – метод основывается на введение контрастного вещества в млечные протоки; визуализирует строение и контуры протоков, и аномальные образования в них.
- Сонография и допплерография молочных желез – результаты клинических исследований доказали высокую эффективность этого метода в обнаружении микроскопического внутрипротокового рака и обильно кровоснабжаемых новообразований.
- Компьютерная и магнитно-резонансная томографии – позволяют оценить прорастание рака молочной железы в близлежащие органы, наличие метастазов и поражение регионарных лимфатических узлов.
- Иммунологические анализы на рак молочной железы (онкомаркеры) — СА-15-3, раковоэмбриональный антиген (РЭА), СА-72-4, пролактин, эстрадиол, TPS.
| Исследования: | Факторы риска: |
|
|
Рак легких лидирует среди злокачественных новообразований у мужчин и занимает пятое место среди женского пола в мире.
- Обзорная рентгенография органов грудной клетки
- Компьютерная томография
- МРТ и МР-ангиография
- Чрезпищеводное УЗИ
- Бронхоскопия с биопсией – метод позволяет своими глазами увидеть гортань, трахею, бронхи и получить материал для исследования с помощью мазка, биопсии или смыва.
- Цитологическое исследование мокроты – процент выявления рака в доклинической стадии с помощью этого метода составляет 75-80%
- Чрезкожное пунктирование опухоли – показано при периферическом раке.
- Контрастное исследование пищевода для оценки состояния бифуркационных лимфатических узлов.
- Диагностическая видеоторакоскопия и торакотомия с биопсией регионарных лимфатических узлов.
- Иммунологический анализ крови при раке легких
- Мелкоклеточный рак – НСЕ, РЕА, Тu М2-РК
- Крупноклеточный рак – SСС, CYFRA 21-1, РЭА
- Плоскоклеточный рак – SСС, CYFRA 21-1, РЭА
- Аденокарцинома — РЕА, Тu М2-РК, СА-72-4
| Исследования: | Факторы риска: |
|
|
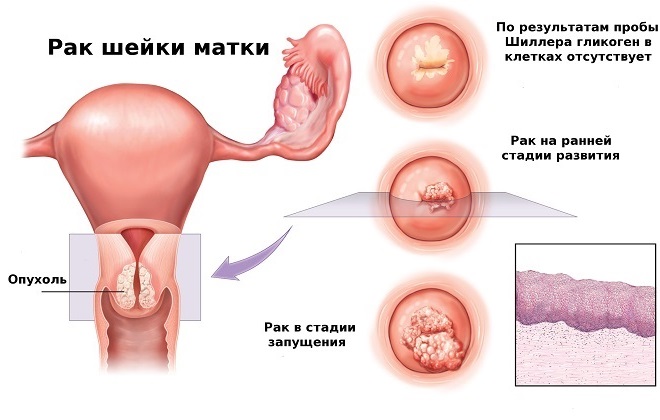
Рак шейки матки определяется примерно у 400000 женщин в год во всем мире. Чаще всего диагностируется на очень запущенных стадиях. В последние годы наблюдается тенденция омоложения заболевания – чаще возникает у женщин моложе 45 лет (то есть, до начала климакса). Диагностика рака шейки матки:
- Гинекологический осмотр в зеркалах – выявляет только видимые формы рака в запущенной стадии.
- Кольпоскопическое исследование – осмотр опухолевой ткани под микроскопом, проводится с использованием химических веществ (уксусная кислота, раствор йода), которые позволяют определить локализацию и границы опухоли. Манипуляция обязательно сопровождается биопсией раковой и здоровой ткани шейки матки и цитологическим исследованием.
- КТ, МРТ, УЗИ органов малого таза – применяется с целью выявления прорастания рака в соседние органы и степень его распространенности.
- Цистоскопия – используется при инвазии рака шейки матки в мочевой пузырь, позволяет увидеть его слизистую оболочку.
- Иммунологический анализ на рак шейки матки – SCC, ХГ, альфа-фетопротеин; рекомендуется исследование онкомаркеров в динамике