Когда начинаются проблемы со здоровьем: не проходит воспалительный процесс или традиционный курс лечения какой-то болезни не приносит результата, врач даёт направление на анализы. Самое простое исследование – анализ крови, взятый из пальца, достаточно может сказать о состоянии больного.
Многие болезни, в том числе рак, начальную фазу проходят без ярких специальных симптомов. А именно на первой стадии заболевания часто есть возможность полного излечения. Человек, который хочет быть здоровым, сделает обязательным правилом проверять свою кровь на анализ раз в год или в полугодие. Частота проверок зависит:
- от возраста, наследственных склонностей, особенностей условий работы, экологической обстановки, уровня застрессованности.
Исследование прямого диагностирования на онкологию не даёт.
Изменения показателей может вызвать перенесённая болезнь, наличие вредных привычек, беременность. Важно во времени видеть изменение состава крови у конкретного человека.
Поэтому прежде чем определить рак по крови, специалист проанализирует индивидуальные особенности и назначит уточняющее обследование.
Выявление возможной онкологии проводится при помощи двух видов анализов крови:
- общего (клинического), биохимического (на онкомаркеры).
Клинический анализ проводят для всех видов заболеваний, в том числе и рака. Биохимический анализ предусматривает большой спектр разносторонних показателей, даёт много уточняющей информации о патологии в организме.
Наличие онкологического процесса у пациента определяют проведением проверки на маркеры.
Кровь выполняет важнейшие для жизнедеятельности функции:
- поддерживает постоянство сред, питает ткани, снабжает кислородом, утилизирует отработанные вещества.
Поэтому любой сбой в системе будет отражаться в составе крови. Чтобы не пропустить начало развития онкологического процесса необходимо сделать исследование при таких симптомах:
- не проходят воспалительные процессы, затяжные хронические болезни; патология не отвечает на действие препаратов, которые раньше помогали; заметное снижение иммунитета, частое повышение температуры, а причина не понятна; снижение веса, неадекватная реакция на запахи, изменение в действии вкусовых рецепторов, ухудшение аппетита, необъяснимые боли, упадок сил, с целью профилактики не реже одного раза в году.
Процедуру обязательно назначают при любом затяжном процессе. Клиническое исследование показывает количественное присутствие в составе крови:
- тромбоцитов – клеток, которые отвечают за степень свёртываемости; эритроцитов – представляют собой тельца красного цвета, поставляют тканям кислород; лейкоцитов – обеспечивают защиту от инфекций и вредоносных вирусов; клетки крови белого цвета являются частью механизма иммунитета; гемоглобина – участвует в процессе газообмена клеток, представляет собой железосодержащий пигмент.
Общий анализ крови при раке показывает уровень СОЭ (скорость оседания эритроцитов).
На возможное развитие ракового процесса у пациента может указывать:
- увеличение (или уменьшение) количественного присутствия клеток лейкоцитов, наличие незрелых клеток, отклонение от нормы количественного присутствия других видов клеток, чаще в сторону уменьшения, СОЭ значительно выше показателя, принятого нормой, присутствие зернистых лейкоцитов, пониженный гемоглобин.
Чтобы узнать информацию, которая больше высветлит тему о подозрении на присутствие онкологии – специалист предложит пациенту сделать анализ на онкомаркеры.
Раковое образование индуцирует клетки белка специфического характера. Их состав различается в зависимости от локализации патологии. Эти вещества попадают в общий ток крови.
У здорового человека анализ выявляет их совсем в небольшом количестве. Они могут полностью отсутствовать.
Наличие увеличенного числа определённых онкомаркеров сужает область поиска проблемы, но нельзя при этом утверждать, что присутствует онкология. Необходимо продолжить исследования уточняющего характера другими методами.
Для исследования чаще берут венозную кровь, но может браться во внимание и капиллярная кровь. Как поступить в конкретном случае решает врач, который даёт направление.
Предположительно анализ укажет на область, где может развиваться онкология, степень зрелости процесса и размеры очага. Однако может оказаться, что анализ обнаружил параметры воспалительного процесса. Поэтому пока не подтвердят наличие онкологии другие исследования, не стоит отчаиваться.
В качестве способа диагностики различных болезней часто используют анализ крови. При раке данное исследование также эффективно. Анализ дает возможность выяснить количество лейкоцитов и эритроцитов в крови, скорость их оседания, лейкоцитарную формулу, уровень гемоглобина. Все эти показатели помогают выявлять заболевания еще на ранней стадии.
Это специальные белки, выделяемые раковыми клетками. Опухоль производит вещества, по своим свойствам отличные от нормальных веществ человеческого организма. По ним и удается заподозрить болезнь. Ответ на вопрос о том, показывает ли анализ крови рак, будет утвердительным. В настоящее время уже описаны маркеры многих разновидностей онкологических заболеваний. В их число входят рак молочной железы, легкого, поджелудочной железы, кишечника, желудка, щитовидной железы и другие. Тем не менее такие исследования проводятся не так уж часто. Почему? Сейчас расскажем.
Исследование на онкомаркеры отличается высокой стоимостью, но в то же время неточностью результатов. Так, анализ может показать наличие опухоли (которой на самом деле нет) в случае воспалительного заболевания. Например, маркер рака яичников интенсивно реагирует на гепатит, сердечную недостаточность, цирроз печени и иные патологии, приводящие к скоплению в брюшной полости жидкости. При наличии таких заболеваний, как панкреатит, язва желудка, повышаются онкомаркеры, предназначенные для диагностирования рака органов ЖКТ.
Однако есть и такие ситуации, когда определить рак по анализу крови можно со стопроцентной гарантией. К примеру, в случае, когда показатель специфического простатического антигена имеет уровень более 30, можно с точностью говорить о наличии рака простаты. Если же значение маркера повышено, но не настолько, категорично заявлять, что у человека онкология, нельзя. Такие показатели могут быть свидетельством аденомы или простатита. Для подтверждения предположений следует провести дополнительное обследование.
В сегодняшний реалиях онкомаркеры в большей степени используются не для определения первичной опухоли, а для выявления рецидивов рака, который уже был пролечен. Зачастую такое исследование позволяет узнать об опасности повторного развития опухоли еще до ее фактического появления и за счет этого заблаговременно предпринять нужные меры. С каждым годом число онкомаркеров увеличивается, что, безусловно, является хорошей новостью.
Процедуру следует проводить натощак (не раньше, чем спустя восемь часов после последнего приема пищи) в утренние часы. Забор крови осуществляют из вены в положении сидя или лежа. Пациенты, которые прошли полный курс лечения онкологической болезни, должны каждые 3-4 месяца делать анализ крови. При раке эффективна не только диагностика на онкомаркеры, следует проводить и другие виды исследований. Поговорим о них подробнее.
Крайне сложно дать однозначный ответ. Все зависит от локализации опухоли, характера заболевания, а также индивидуальных особенностей организма. И все же по некоторым отличительным характеристикам периферической крови внимательный врач может заподозрить злокачественное образование.
На что же нужно обращать внимание? В первую очередь, на количественное содержание и качество лейкоцитов. Анализ крови при раке обычно показывает существенное увеличение лейкоцитов, в особенности за счет молодых форм. К примеру, при лейкозе лейкоцитоз может иметь зашкаливающие показатели. Также опытный специалист в случае лейкоза при рассмотрении под микроскопом мазка наверняка заметит миелобласты или лимфобласты.
При раке анализ крови практически всегда показывает рост скорости оседания эритроцитов и снижение гемоглобина. Если в анамнезе пациента отсутствуют случаи кровопотери, при этом он ведет нормальный образ жизни и хорошо питается, такие результаты исследований должны насторожить доктора. Гемоглобин снижается наиболее интенсивно при наличии злокачественных образований в желудке или кишечнике. При некоторых формах лейкоза, раке печени, помимо прочего, будет иметь место уменьшение количества тромбоцитов в крови, ухудшение показателей свертываемости.
Стоит отметить, что исключительно по общему анализу крови диагностировать рак нельзя. Есть заболевания, которые при обследовании очень похожи на онкологию, но при этом опухоль отсутствует в организме.
Не только общий, но и биохимический анализ крови может указать на рак. Так, в случае опухоли поджелудочной железы меняется уровень глюкозы в крови, в случае рака желчевыводящих путей повышается билирубин вследствие закупоривания желчных протоков, злокачественное образование в печени дает о себе знать ростом активности аминотрансфераз и так далее.
Онкологические болезни очень разнообразны и многочисленны, их диагностика не всегда проста. Зачастую по одному анализу невозможно определить болезнь, процедуры должны осуществляться в комплексе. Запишитесь на прием к онкологу, если подозреваете у себя опухолевый процесс. Специалист расскажет, какие исследования и в каком порядке следует пройти, чтобы установить точный диагноз.
источник
В качестве способа диагностики различных болезней часто используют анализ крови. При раке данное исследование также эффективно. Анализ дает возможность выяснить количество лейкоцитов и эритроцитов в крови, скорость их оседания, лейкоцитарную формулу, уровень гемоглобина. Все эти показатели помогают выявлять заболевания еще на ранней стадии.
Это специальные белки, выделяемые раковыми клетками. Опухоль производит вещества, по своим свойствам отличные от нормальных веществ человеческого организма. По ним и удается заподозрить болезнь. Ответ на вопрос о том, показывает ли анализ крови рак, будет утвердительным. В настоящее время уже описаны маркеры многих разновидностей онкологических заболеваний. В их число входят рак молочной железы, легкого, поджелудочной железы, кишечника, желудка, щитовидной железы и другие. Тем не менее такие исследования проводятся не так уж часто. Почему? Сейчас расскажем.
Исследование на онкомаркеры отличается высокой стоимостью, но в то же время неточностью результатов. Так, анализ может показать наличие опухоли (которой на самом деле нет) в случае воспалительного заболевания. Например, маркер рака яичников интенсивно реагирует на гепатит, сердечную недостаточность, цирроз печени и иные патологии, приводящие к скоплению в брюшной полости жидкости. При наличии таких заболеваний, как панкреатит, язва желудка, повышаются онкомаркеры, предназначенные для диагностирования рака органов ЖКТ.
Однако есть и такие ситуации, когда определить рак по анализу крови можно со стопроцентной гарантией. К примеру, в случае, когда показатель специфического простатического антигена имеет уровень более 30, можно с точностью говорить о наличии рака простаты. Если же значение маркера повышено, но не настолько, категорично заявлять, что у человека онкология, нельзя. Такие показатели могут быть свидетельством аденомы или простатита. Для подтверждения предположений следует провести дополнительное обследование.
В сегодняшний реалиях онкомаркеры в большей степени используются не для определения первичной опухоли, а для выявления рецидивов рака, который уже был пролечен. Зачастую такое исследование позволяет узнать об опасности повторного развития опухоли еще до ее фактического появления и за счет этого заблаговременно предпринять нужные меры. С каждым годом число онкомаркеров увеличивается, что, безусловно, является хорошей новостью.
Процедуру следует проводить натощак (не раньше, чем спустя восемь часов после последнего приема пищи) в утренние часы. Забор крови осуществляют из вены в положении сидя или лежа. Пациенты, которые прошли полный курс лечения онкологической болезни, должны каждые 3-4 месяца делать анализ крови. При раке эффективна не только диагностика на онкомаркеры, следует проводить и другие виды исследований. Поговорим о них подробнее.
Крайне сложно дать однозначный ответ. Все зависит от локализации опухоли, характера заболевания, а также индивидуальных особенностей организма. И все же по некоторым отличительным характеристикам периферической крови внимательный врач может заподозрить злокачественное образование.
На что же нужно обращать внимание? В первую очередь, на количественное содержание и качество лейкоцитов. Анализ крови при раке обычно показывает существенное увеличение лейкоцитов, в особенности за счет молодых форм. К примеру, при лейкозе лейкоцитоз может иметь зашкаливающие показатели. Также опытный специалист в случае лейкоза при рассмотрении под микроскопом мазка наверняка заметит миелобласты или лимфобласты.
При раке анализ крови практически всегда показывает рост скорости оседания эритроцитов и снижение гемоглобина. Если в анамнезе пациента отсутствуют случаи кровопотери, при этом он ведет нормальный образ жизни и хорошо питается, такие результаты исследований должны насторожить доктора. Гемоглобин снижается наиболее интенсивно при наличии злокачественных образований в желудке или кишечнике. При некоторых формах лейкоза, раке печени, помимо прочего, будет иметь место уменьшение количества тромбоцитов в крови, ухудшение показателей свертываемости.
Стоит отметить, что исключительно по общему анализу крови диагностировать рак нельзя. Есть заболевания, которые при обследовании очень похожи на онкологию, но при этом опухоль отсутствует в организме.
Не только общий, но и биохимический анализ крови может указать на рак. Так, в случае опухоли поджелудочной железы меняется уровень глюкозы в крови, в случае рака желчевыводящих путей повышается билирубин вследствие закупоривания желчных протоков, злокачественное образование в печени дает о себе знать ростом активности аминотрансфераз и так далее.
Онкологические болезни очень разнообразны и многочисленны, их диагностика не всегда проста. Зачастую по одному анализу невозможно определить болезнь, процедуры должны осуществляться в комплексе. Запишитесь на прием к онкологу, если подозреваете у себя опухолевый процесс. Специалист расскажет, какие исследования и в каком порядке следует пройти, чтобы установить точный диагноз.
При обращении к врачу с жалобами на самочувствие, в первую очередь пациенту назначают сдачу анализов крови и мочи. По их результатам и проявлениям болезни врач ставит предварительный диагноз. Если признаки схожи с проявлением онкологических процессов, пациенту будет назначен биохимический анализ крови, который выявит или опровергнет рак. Кроме того, потребуется ряд дополнительных процедур: ультразвуковая диагностика пораженного органа, магнитно-резонансная томография, компьютерная диагностика, колоноскопия, биопсия и т. д. Биоохимия крови можно сдать и в качестве скринингового (профилактического) исследования для контроля состояния собственного здоровья.
Онкология или злокачественное образование возникает как в здоровых тканях человеческого организма, так и в поврежденных. Причины, почему здоровые клетки начинают мутацию, перерождаются и начинают «убивать» себе подобных, до сих пор до конца неизвестны. Существует ряд факторов, провоцирующих подобные изменения в организме. Это курение, злоупотребление алкоголем, неправильное питание, вредные условия производства, экологическая обстановка, хронические заболевания. Люди, попадающие хоть под один фактор риска, более склонны к развитию раковых опухолей. Но даже абсолютно здоровые и внимательно относящиеся к своему образу жизни пациенты нередко сталкиваются с такой проблемой. Поэтому от злокачественных образований не застрахован никто.
Особенно возросло количество жертв онкологии в последние годы. Единственным способом победить и остановить болезнь является ее ранняя диагностика. Лишь на первых, начальных стадиях рака, он поддается лечению, причем довольно успешному. Чтобы защитить себя, нужно ежегодно проходить профилактический осмотр, проводить общий и биохимический анализы крови и мочи.
Именно они смогут показать, присутствуют ли злокачественные образования в теле пациента, подскажут, какие органы поражены и в какой стадии находится болезнь.
Анализ крови при онкологии делится на два вида: общий или клинический и биохимический. Получить направление на их сдачу можно у участкового терапевта или у узкого специалиста, к которому пациент обратится с конкретными жалобами на самочувствие. Если расшифровка результатов исследований покажет отклонения от здоровых норм, врач выдаст направления на дополнительные обследования. Кроме специалиста, занимающегося лечением пострадавшего органа, потребуется консультация врача – онколога.
Нужно помнить, что результаты полученных исследований еще не являются поводом для постановки тяжелого диагноза. Они должны быть подкреплены снимками с УЗИ или МРТ, заключениями многих врачей, симптомами имеющегося заболевания. Если расшифровка показывает отклонение от здоровых показателей, а другие обследования ничего не выявили, и признаков недуга нет, такой анализ принято считать ложноположительным.
Самое первое исследование крови при онкологии – клиническое.
Его можно сдать в городской поликлинике или частной лаборатории. Сроки его проведения минимальны – несколько часов. Расшифровка его данных не скажет, есть ли у пациента рак, но укажет на наличие воспалительных процессов в организме или недостатке эритроцитов. В первую очередь нужно обратить внимание на уровень лейкоцитов и СОЭ, повышающиеся при разрушительных процессах в организме или появлении инородных тел, к которым относятся раковые клетки.
Также при онкологии может падать уровень гемоглобина в крови. Если в анализах мочи будет присутствовать белок, это тоже показывает воспалительный процесс, чаще всего в мочеполовой системе. Чтобы понять, являются ли эти воспаления симптомами злокачественных образований, нужно провести дополнительные процедуры.
Расшифровка биохимического анализа может быть более информативной и результативной в диагностике онкологических болезней. При его выполнении учитываются специфические маркеры злокачественных образований – онкомаркеры. Это определенные белковые соединения, вырабатываемые только раковыми клетками. Определить, какой орган поражен раковой опухолью, легко – в каждом органе существуют свои виды белков и антигенов, несхожие друг с другом.
Благодаря такому различию, врачу становится понятно, в какой системе органов искать болезнь: это может быть поражение кишечника, молочной железы, мочеполовой системы, печени, почек, желудка и т. д. Анализ показывает не только наличие антигенов, но и их увеличение в динамике при повторном проведении исследования.
Проведя общий анализ крови при онкологии у пациента для профилактики, можно определить наличие заболевания минимум на полгода раньше, чем оно перейдет в терминальную, неизлечимую стадию.
При получении данных клинического анализа доктор обращает внимание на изменение таких показателей, как белые и красные кровяные тельца и гемоглобин. Их отклонение от нормы является признаком развития воспалительного процесса, который может быть симптомом и раковой опухоли. При онкологических процессах наблюдаются резкие изменения в показателях последнего параметра. Если у здорового человека гемоглобин может находиться в пределах от 110 до 140 г/л, отклоняясь от этих норм на десять единиц, что объясняется возрастными нормами, то при раковых опухолях он может падать до отметки в 60–80 г/л.
При падении уровня гемоглобина наблюдается и повышение лейкоцитов – клеток, ответственных за борьбу с вирусами и инфекциями. Рассматривая эти два параметра в комплексе, можно с уверенностью сказать об имеющихся неполадках со здоровьем, выраженных в разрушении здоровых клеток органов.
Кроме лейкоцитов, присутствуют и изменения скорости оседания эритроцитов. Параметр СОЭ растет, т. к. лейкоциты, выполнив свое предназначение, «приклеиваются» к красным кровяным тельцам, и, согласно законам гравитации, тянут их вниз. Отклонением от нормы следует считать превышение на несколько единиц отметки в 8–15 мм/ч у представительниц слабого пола, и показателя в 6–12 мм/ч у сильной половины человечества. Если все три показателя отклонены от нормы, а в моче обнаружен белок, можно предположить наличие раковых образований. Далее пациенту потребуется сдать биохимический анализ на наличие антигенов и белковых соединений раковых опухолей.
Иногда доктор может направить пациента не пересдачу анализов мочи и крови, особенно в том случае, если у человека не наблюдается никаких симптомов болезни. Возможна ситуация, когда из-за человеческого фактора исследование может дать ложные результаты.
Повторная сдача крови из пальца и мочи поможет опровергнуть ранее полученные результаты или проследить их изменения в динамике.
Биохимия, сдаваемая натощак, показывает наличие антигенов в крови пациента. Благодаря этим веществам, доктор сможет установить не только наличие злокачественного образования, но и место развития опухоли, ее размеры, стадию, а также спрогнозировать дальнейшие осложнения и поражения близлежащих органов.
Прослеживая такие показания в динамике, можно определить, как быстро растет и развивается новообразование, какие органы еще страдают от рака и есть ли эффект от проводимой лечебной терапии.
Наиболее распространенными видами антигенов являются ПСА, СА 125, СА 15–3, СА 19–9, РЭА.
ПСА – это простатический специфический антиген. Этот онкомаркер является проявлением недугов у мужчин. В небольших количествах ПСА выделяется предстательной железой, а его параметры изменяются с возрастом. Но чрезмерное превышение онкомаркера простаты становится симптомом развития опухоли предстательной железы у мужчины.
Следующий вид антигенов – онкомаркер СА 125. Это параметр, связанный со здоровьем женской половой системы. Чаще всего CA 125 превышает допустимые нормы при злокачественных процессах в яичниках. Указывает высокая норма СА 125 и на рак эндометрия полости матки. Кроме заболеваний половых органов, CA 125 может повышаться и при раковых опухолях других органов, но ведущим, в таких случаях, онкомаркером он не является. Даже если CA 125 превышен, утверждать, что женщина больна раком, рано. Потребуется еще ряд дополнительных исследований и процедур для подтверждения предварительных выводов.
Онкомаркер CA 19–9 поможет определить раковые опухоли кишечника и поджелудочной железы. Также для диагностики болезней кишечника стоит обращать внимание на маркер СА 242, который более конкретно указывает на месторасположение образования. На то, в каком отделе кишечника присутствуют патологические изменения, укажет и раково-эмбриональный антиген (РЭА). Однако опираться только на РЭА не следует, т. к. он может повышаться не только при новообразованиях поджелудки, молочных желез, кишечника и мочеполовых органов, но и при циррозе печени.
Чтобы подтвердить или опровергнуть недуги кишечника или поджелудки, следует рассматривать все онкомаркеры в комплексе, а также провести дополнительные обследования.
Врачи открыли новую причину появления неприятного запаха изо рта: заражение паразитами.
Для диагностики раковых опухолей в молочных железах женщины используют не только онкомаркеры, но и иммуногистохимическое исследование (ИГХ). При нем используют реактивы, содержащие специальные окрашенные антитела, которые вступают в контакт с лейкоцитами. Они объединяются, что провоцирует химическую реакцию, которую и фиксирует ИГХ. Потребуется не только кровь пациентки, но и клетки новообразования, обнаруженного в груди. С его помощью можно выбрать более точную и эффективную тактику лечебной терапии, что поможет оптимальным образом справиться с болезнью.
источник
Метастазы (метастаз — от греч. meta stateo — «иначе стою») — это вторичные очаги роста практически любой злокачественной опухоли. Большинство раковых заболеваний приводят к появлению вторичных очагов в локальных и регионарных лимфоузлах, печени, легких, позвоночнике.
Метастазы (метастаз — от греч. meta stateo — «иначе стою») — это вторичные очаги роста практически любой злокачественной опухоли. Большинство раковых заболеваний приводят к появлению вторичных очагов в локальных и регионарных лимфоузлах, печени, легких, позвоночнике.
Современные концепции развития метастазов основаны на том, что метастазы развиваются практически сразу, как только появляется сама злокачественная опухоль. Отдельные оторвавшиеся от нее клетки сначала проникают в просвет кровеносного (гематогенный путь диссеминирования) или лимфатического (лимфогенный путь диссеминирования) сосуда , а затем переносятся с током крови или лимфы, останавливаются на новом месте, выходят из сосуда и растут, образуя метастазы. Вначале этот процесс идет медленно и незаметно, поскольку раковые клетки из материнского очага подавляют активность вторичных очагов.
С момента, когда возникают вторичные очаги, рак называют метастатическим. Процесс распространения раковых клеток называют метастазированием.
Способность к метастазированию — один из ключевых признаков злокачественных опухолей, который отличает их от доброкачественных новообразований.
Будут ли отдельные клетки отрываться от материнской опухоли и формировать метастазы? Опухолевые клетки отрываются и будут отрываться всегда. Местные факторы иммунной системы очень долгое время защищают организм от быстрого роста опухолевых клеток. Вопрос лишь в вероятности возникновения метастазов, а она зависит от типа опухоли, скорости ее роста, степени дифференцировки клеток (насколько они отличаются от нормальных), стадии, на которой был диагностирован рак, и других факторов.
Распространившись, опухолевые клетки долго, на протяжении ряда лет, могут оставаться неактивными или расти очень медленно. Точные механизмы запуска быстрого роста метастазов в организме не изучены.
Важен другой факт: по мере увеличения числа клеток в метастазе, они начинают выделять особые вещества — факторы роста. Эти факторы роста стимулируют образование капиллярной сети, что обеспечивает клетки раковой опухоли всеми питательными веществами в ущерб остальным тканям организма.
Можно выделить несколько стадий распространения рака по организму:
- Проникновение опухолевых клеток в ближайший кровеносный или лимфатический сосуд;
- Распространение с током крови или лимфы по различным частям тела;
- Затем раковая клетка останавливается в одном из мелких сосудов и проникает через его стенку в ткани;
- Какое-то время она неактивна или размножается, но очень медленно;
- Бурный рост, разрастание капиллярной сети.
Многие опухолевые клетки погибают на одной из этих стадий. Те, которым удалось выжить, дают начало метастазам.
Время, необходимое для клинического проявления первых метастазов, во многом определяется видом опухоли и степенью дифференцировки её тканей.
- Высокодифференцированные опухоли, как правило, метастазируют гораздо реже и позднее, чем низкодифференцированные опухоли.
- В низкодифференцированных опухолях клетки практически утрачивают черты нормальной ткани. Такой рак ведет себя агрессивнее.
Иногда метастазы появляются очень быстро, вслед за возникновением первичного опухолевого узла. У многих пациентов метастазы выявляются через 1–2 года. Иногда латентные или «дремлющие метастазы» обнаруживаются через много лет после хирургического удаления опухоли.
Вероятность метастазирования можно снизить при помощи разных методов лечения:
- Химиотерапия. Например, адъювантная химиотерапия проводится после операции и помогает уничтожить раковые клетки, которые, возможно, остались в организме.
- Лучевая терапия.
Могут ли метастазы возникнуть из-за того, что врач «повредил» опухоль во время операции или биопсии?
Существует такое заблуждение, что метастазы возникают из-за проведенных процедуры. Однако, удаление части опухоли или ее биопсия (взятие ткани опухоли на исследование) не повышают частоту развития метастазов.
Наиболее часто метастазы обнаруживаются в лимфатических узлах, печени, легких, существенно реже — в мышце сердца, скелетных мышцах, коже, селезенке, поджелудочной железе. Промежуточное место по частоте обнаружения метастазов при различных видах рака занимают центральная нервная система, костная система, почки, надпочечники.
У некоторых опухолей есть излюбленные места для метастазирования. Такие метастазы имеют свои «имена» — специальные термины:
- Метастаз Крукенберга — в яичники;
- Метастаз сестры Марии Джозеф — в пупок;
- Метастаз Вирхова — в лимфоузлы над левой ключицей.
- Рак молочной железы: легкие, печень, кости.
- Рак яичников: брюшина, печень, легкие.
- Рак желудка: печень, брюшина, легкие.
- Рак кишечника (толстой кишки): печень, брюшина, легкие.
- Рак прямой кишки: печень, легкие, надпочечники.
- Рак предстательной железы: кости, легкие, печень.
- Рак матки: печень, легкие, брюшина.
- Рак почек: легкие, печень, кости.
- Рак легкого: надпочечники, печень, второе легкое.
- Меланома: легкие, кожа/мышечные ткани, печень.
- Рак поджелудочной железы: печень, легкие, брюшина.
- Рак щитовидной железы: легкие, печень, кости.
Метастазы всегда называют по первичной опухоли. Например, если рак легкого распространился в надпочечники, то опухоль в надпочечниках называют «метастатический рак легкого». Однако, на молекулярно — генетическом уровне метастазы могут отличаться от материнской опухоли. Это явление называется гетерогенностью.
Метастазирование, как правило, происходит в случаях, когда исчерпаны резервы организма в борьбе с опухолью. Метастазы существенно нарушают функционирование всех жизненно важных органов и систем. В подавляющем большинстве смерть онкологических пациентов обусловлена именно метастазами.
Кроме того, метастазы существенно ухудшают общее состояние, нередко сопровождаясь нестерпимыми болями, требующими постоянного обезболивания.
Клиническая картина метастатического рака определяется местом расположения метастазов:
- Поражение брюшины (канцероматоз брюшины) приводит к возникновению асцита, что требует проведения лапароцентеза;
- Поражение плевры (канцероматоз плевры) вызывает развитие экссудативного плеврита, который требует выполнения торакоцентеза;
- Поражение костей и позвоночника ведет к болям в разных частях тела, переломам;
- Поражение легких проявляется в виде одышки;
- Метастазы головного мозга приводят к головным болям, головокружениям, судорогам, нарушению сознания;
- Поражение печени приводит к механической желтухе.
Кроме того, высвобождающиеся в ходе постоянной гибели опухолевых клеток токсины вызывают раковую интоксикацию организма.
Обзорная рентгенография, ультразвуковое исследование, радиоизотопное исследование, компьютерная томография, магнитно — резонансная томография, позитронно — эмиссионная томография, — все эти методики имеют существенное значение в распознавании метастазов. Эти методики дают возможность уточнить величину, распространенность и характер роста метастазов, их распад, нагноение, прорастание в соседние органы и ткани. Кроме того, эти же методики диагностики позволяют контролировать эффективность лечения по степени регресса метастазов.
Условно можно выделить два этапа диагностики метастазов:
- Первичное обследование, когда только диагностирована основная опухоль;
- Наблюдение у онколога после пройденного лечения. Если изначально метастазы обнаружены не были, а лечение прошло успешно, в будущей все равно придется периодически проходить обследования — есть риск рецидива.
Основной целью активной химиотерапии и лучевой терапии является профилактика возникновения метастазов рака на максимально ранней стадии. Лечение основано на общих принципах лечения опухолей, включая химиотерапию, лучевую терапию, оперативное лечение (при одиночных метастазах).
Лечение метастазов рака имеет определенные сложности. Поэтому в ряде случаев мы проводим лечение метастазов с целью облегчения симптомов и продления жизни. Мы используем системную терапию (химиотерапия, гормонотерапия, таргетная терапия), и местные виды лечения (хирургия, радиотерапия). Лечение тормозит рост опухоли, уменьшает ее размеры, замедляет процесс метастазирования. Это помогает подарить пациенту лишние месяцы, а иногда и годы.
Параллельно проводят поддерживающую терапию, которая помогает справиться с симптомами и побочными эффектами химиотерапии. При болях назначают сильные обезболивающие средства.
За рубежом при метастатических очагах в печени часто используют чрескожную чреспеченочную радиочастотную аблацию. Данная методика доступна нашим пациентам в Европейской клинике.
Как говорилось выше, лечение в таких случаях является средством облегчения состояния пациента. Вероятность достижения ремиссии очень мала.
Мы в Европейской клинике также используем такую методику как эмболизация артерий, питающих крупные метастазы в различных органах.
Узнайте о современных методах лечения метастазов рака в печени, которые применяют врачи Европейской клиники, а также о результатах лечения — историях пациентов Европейской клиники.
Для того чтобы получить наиболее современное и эффективное лечение при раке с метастазами, российскому пациенту не обязательно ехать за границу. В Европейской клинике применяются те же препараты и технологии, что и в ведущих онкологических центрах мира.
Даже если вероятность ремиссии мала, лечение нужно продолжать. Врачи-онкологи Европейской клиники знают, как облегчить страдания пациента, продлить жизнь. Для этого мы используем наиболее современные методики и препараты. Если вы проходите курс лечения в другой клинике, у нас всегда можно получить второе врачебное мнение: иногда подходы разных врачей к лечению метастатического рака сильно различаются. Позвоните, чтобы записаться к врачу-онкологу.
источник
По медицинским данным у человека каждый день в организме образовывается более 30 000 аномальных клеток, которые затем становятся раковыми. Иммунная система человека находит, уничтожает их. Если по каким-то причинам защитная система организма не сработала или «пропустила» раковые клетки, то они начинают активно размножаться и превращаться в злокачественных опухоли. Патогенные клетки из первичного очага при помощи тока лимфы или кровотока проникают в другие органы, ткани, формируя метастазы (metastasis).
Метастазы – это вторичные очаги увеличения большинства опухолей злокачественного характера. Патологические процессы в организме вызывают формирование очагов в отдаленных и местных лимфатических узлах. Эти явления касаются внутренних органов:
- легкие;
- печень;
- молочные железы;
- позвоночный столб;
- головной мозг.
Исследования метастазирования опираются на то, что вторичные очаги формируются почти сразу после начала образования злокачественной опухоли. Проникают фрагментарные клеточные строения через область просветного сужения сосуда. Данный вид распространения называется гематогенным, он может также затрагивать лимфатические структуры и это уже относится к лимфогенному пути увеличения количества метастаз.
При распространении новообразований при раке молочной железы, легких они затрагивают головной мозг и переносятся с лимфатической жидкостью, кровью. Далее они останавливаются в определенной области, выходят из сосуда и формируют очаг метастазирования. Процесс это развивается медленно на начальной стадии, часто протекает бессимптомно, поэтому заметить их сразу врачам не удается.
О сроках появления, распространения по организму метастаз нельзя говорить однозначно. К примеру, по лимфатической системе метастазы рака распространяются при переходе с 1-й на 2-й стадии. Если же новообразования попали в более отдаленные системы органы, то это свидетельствует о 3-й или 4-й стадии рака. Это значит, что разные этапы развития заболевания определяются по процессам метастазирования, а не наоборот.
Современная медицина постоянно изучает вопроса развития онкологических патологий, но до сих пор не может дать точного ответа, почему появляется рак с метастазами. Главная проблема в определении механизме образования аномальных клеток. Если удастся его разгадать, то медики смогут предотвращать их появление и рак удастся победить. В случае с метастазами нужно говорить уже о запущенном заболевании, вылечить которое очень сложно. Помочь может только агрессивная и серьезная терапия, поэтому главная задача всех врачей – не допустить появления метастаз.
Отмечены случае в практики, когда развитие рака происходит очень медленно, на протяжении 2-3 лет. Ускоренный рост аномальных образований запускается механизмами, которые не изучены современной медициной. Врачи могут выделить только общие причины появления рака, который перерастает в метастазирующую форму:
- сильное ослабление иммунитета из-за сопутствующих патологий или усиленной медикаментозной терапии;
- образование в самой опухоли новой разветвленной сети капилляров;
- на 3 стадии рака образовываются первые метастазы, которые и указывают на переход заболевания к следующему этапу;
- очаг патологии находится в местах, которые способствуют распространению опухоли по телу человека;
- возраст больного (как правило, метастазы чаще развиваются у молодых людей по причине более быстрого метаболизма);
- чаще возникают вторичные очаги при инфильтративном типе рака.
Отличие злокачественного образования от доброкачественного в том, что оно не ограничивается одним участком поражения. Рак разносится по другим органам, прорастает в соседние ткани. Метастазирование – путешествие по организму клеток, которые потеряли межклеточные связи. Процесс происходит следующими путями:
- Лимфогенный. Раковая клетка сначала попадает в регионарные лимфоузлы, расположенные рядом с органом, который поразил злокачественный процесс. Когда опухоль прогрессирует, все больше клеток концентрируются в лимфе, проникают в удаленные лимфоузлы. Как правило, они локализованы рядом с сосудами печени, селезенки, кишечника, надпочечников.
- Гематогенный. Метастазы переносятся вместе с кровью. Клетки движутся по сосудам, попадают в другие места, иногда очень удаленный от первичного злокачественного образования. Часто органами мишенями становятся те, которые имеют широкую капиллярную сеть, поэтому чаще поражаются легкие, печень.
- Имплантационный. Этот путь реализует диссеминацию раковых клеток через серозные оболочки (мезотелий). Процесс развивается, если опухоль располагается близко к мезотелию, опухолевый узел достиг больших размеров, который при увеличении достигает плевры, брюшины, перикарда. Клетки рака обсеменяют поверхность серозного покрова, формируя процесс под название канцероматоз. Часто этот процесс характеризуется скоплением жидкости в полостях (гидроторакс, асцит). Данный путь распространения говорит о 3-4 стадии патологии, чаще возникает он у пожилых пациентов, что сильно усложняет жизнь и лечение болезни.
Метастатический рак будет проявляться по-разному, это зависит от местоположения вторичных очагов. Основным симптомом любой типа рака будет боль. К основным признакам развития патологи относятся следующие проявления:
- При попадании метастазов в мозг у человека появляется дезориентация, головная боль, тошнота, головокружение, проблемы с речью и зрением, трудности при ходьбе.
- Если метастазы попали в кости, то боли может и не быть. Часто основным симптомом развития патологии является то, что кость ломается без повреждений вообще или при незначительном повреждении.
- При попадании раковых метастазов в легкие возникают симптомы, которые указывают на другие проблемы. Следует проверить этот орган, если человека жалуется на боль в груди, наблюдается одышка, кашель (с кровью, сухой, влажный).
- В печени метастатическая опухоль сопровождается часто резким похудением, тошнотой, желтухой, потерей аппетита.
- Первый признак метастазов кожи часто становится появления твердых болезненных узелков овальной или округлой формы. Часто они имеют цвет кожи, красный или, если это меланома, черный или синий. В некоторых случаях образовывается несколько узелков на протяжении короткого времени.
Существует несколько видов метастазов, поэтому важным этапом перед лечением становится диагностика патологии. Выделяют следующие разновидности заболевания:
- Вирховский тип. Локализуется на шее в надключичной области, возникает в качестве осложнения желудочного рака. Такое положение онкоочага обусловлено направлением лимфотока от брюшной полости. Злокачественные новообразования по лимфатическим узлам поднимаются до шейного узла, где дальше не могут пройти, поэтому оседают там и формируют вторичную опухоль. Вирховский метастаз возникает по причине развития рака поджелудочной железы, печения, других брюшных структур.
- Крукенбергский. Тоже имеют лимфогенное происхождение, локализуются в яичниках. Приходится около 35-40% всех яичниковых метастазов на долю таких вторичных опухолей. Появляется такой тип при злокачественных поражениях желчных протоков, кишечника, молочных желез, желудка, цервикальном, мочепузырном раке.
- Шницлеровский. Характеризуется проникновение злокачественного процесса в клетчатку околопрямокишечной локализации, параректальные лимфоузлы. Можно прощупать такие новообразования при ректальном пальцевом исследовании, они являются болезненным уплотнениями. Часто возникают при развитии рака желудка.
- Остеобластический. Образуются раковые метастазы в костных тканях. Способствуют активности остеобластов, поэтому и имеют такое название. На фоне этих процессов происходит активное отложение кальция в костных тканях, что приводит к ускоренному их росту. Возникают очаги на фоне щитовидного, молочножелезистого, простатического рака, лимфомах и саркомах. Прогнозы при таком заболевании чаще неблагоприятные.
- Солитарный. Этот тип проявляется в виде крупноузловых одиночных образований, которые локализуются в головномозговых, легочных тканях.
- Остеолитический. Вторичные онкообразования локализуются в костных структурах, но воздействие на кости проявляется иначе. Они разрушают костную ткань, активируют остеокласты, что вызывает деструктивные изменения.
Как правило, врачи говорят о раке, но у метастазов тоже существует определенная градация, которая отмечается буквой М. Принимаются во внимание только удаленные образования. Выделяют следующие стадии:
- Мх – исследование не проводилось, поэтому наличие метастазов неизвестно;
- Мо – опухолевые удаленные образования не найдены;
- М1 – удаленные образования обнаружены.
При онкопатологиях летальны исход в большинстве случаев наступает после метастазирования, а не из-за первичной опухоли. Это говорит о высокой опасности вторичных очагов, которая заключается в следующих моментах:
- Они влияют на функционирование жизненно важных органов и систем.
- При появлении метастазов организм уже не способен самостоятельно сопротивляться онкологии.
- Может развиться анемия.
- Метастазирование имеет отрицательный эффект на течение онкопроцесса, состояние пациента, которое сильно ухудшается.
Эффективный метод диагностики на ранней стадии вторичных новообразований не разработан на данный момент. Есть вероятность всегда, что раковые клетки мигрируют. К примеру, из молочной железы могут они распространиться в кости и мозг, а колоректальный рак мигрирует в печень, легкие. Одиночные отделившиеся клетки получается обнаружить только на стадии, когда они уже разрослись.
Выбор подходящего теста обусловлен локализации первичной опухоли. Врач-онколог может диагностировать метастатические опухоли, используя методы визуализации (как правило, компьютерной томографии). Удается это сделать только при достижении ими видимо массы, болезнью часто на этом этапе уже крайне сложно поддается лечению. Методы диагностики метастатического рака на ранней стадии значительно повышает вероятность пациента выжить. Используют следующие варианты тестов:
- ультразвук;
- рентген;
- остеосцинтиграфия (проводится сканирование костей тела);
- МРТ (магнитно-резонансная томография);
- позитронно-эмиссионная томография;
- компьютерная томография.
Обычный анализ крови помогает выявить присутствие отделившихся клеток, если произошло повышение ферментов печени, что говорит о метастатическом раке печени. В некоторых ситуациях даже при наличии заболевания тест показывает норму. Данные всех тестов не дают окончательного подтверждения, их сопоставляют с присутствующими симптомами, общим обследованием организма, иногда проводится биопсия.
Ультразвуковой метод исследования является основным методом при необходимости выявить наличие метастатического распространения злокачественных новообразований. УЗИ относится к тестам с высокой информативностью, поэтому его часто назначают в современной диагностической практике. Как правило, больному необходимо пройти несколько обследований, чтобы подтвердить диагноз.
Вторичные очаги злокачественных новообразований указывают на переход болезни к последней стадии, прогноз часто неблагоприятный. Лечение подбирается с учетом расположения первичной опухоли, ее размерами и количеством метастазов. Для терапии используется несколько основных методов лечения рака:
- медикаментозная терапия;
- радиолечение;
- хирургическое удаление.
Медикаментозное направления лечения предполагает использование таких методов: иммунотерапия, химиотерапия, гормональная и таргетная терапия. Химиотерапевтическое воздействие помогает остановить рост, распространение вторичных очагов. Как правило, сочетают эту методику с радиочастотной абляцией и облучением. Широко в онкологии применяются бисфосфонаты. Они принимают перорально или вводят внутривенно. Самыми востребованными из этой группы являются следующие лекарства:
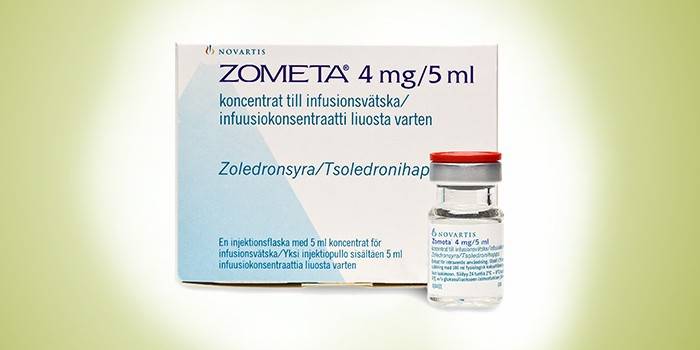
- Зомета. Один из самых эффективных медикаментов, который относятся к препаратам 3-го поколения. Помогает добиться при гиперкальциемии и остеопорозе положительной динамки. Основное преимущество средства – избирательное действие. Лекарство хорошо проникает в костную ткань, имеет минимум побочных эффектов, хорошо переносится пациентами.
- Бондронат. Используется для борьбы с раковыми очагами. Этот медикамент часто использует врачами, вводят его внутривенно или принимают перорально. Средство помогает купировать боль, сократить длительность лучевой терапии. Доза медикамента назначается врачом индивидуально.
- Бонефос. Хороший медикамент, который относится к ингибиторам резорбции костной ткани. Помогает остановиться развитие злокачественно процесса, замедлить распространение вторичных очагов. Лекарство подавляет активность остеокластов, улучшает общее самочувствие больного, снижает вероятность появления новых очагов. Бонефос – лучший выбор при лечении рака молочных желез.
Врачи сразу стараются удалить первичную опухоль, которая в дальнейшем может стать причиной появления метастазов. Далее выполняется непосредственно иссечение самих вторичных образований из мест их локализации. Для этого вырезаются удаление лимфоузлов, прилегающей клетчатки. Хирург во время операции отсекать часть здоровой ткани, потому что в ней могут находиться микрометастазы.
Появление метастатических образований в организме человека говорит о неблагоприятном прогнозе для пациента. Это указывает на переход патологии к последней стадии развития. Прогнозы для разных типов метастатического рака:
- Метастазы в брюшной полости. На данном этапе вероятность летального исхода при этом типа патологии составляет 5%. При своевременном обнаружении болезни, проведении курса химиотерапии и реабилитации у человека значительно повышаются шансы на благоприятный исход.
- Надпочечниках. В этом случае часто происходит поражение других органов, поэтому исход во многом зависит от конкретной клинической ситуации.
- Средостении. Такое метастазирование на ранних этапах выявления может закончиться положительно, но на поздних этапах результат неблагоприятный.
- Кишечнике. При обращении к онкологу после появления первых симптомов есть тенденция к благополучному прогнозу заболевания. У половины пациентов наблюдается положительная динамика при своевременном хирургическом вмешательстве, которое сочетается с химиотерапией, радиолечением. Прогнозы на поздних этапах неутешительные.
- Печени. Продолжительность жизни при поражении печени без лечения составляет 4 месяца. При получении адекватной и своевременно помощи жизнь человека продлевается до 1,5 года, химиотерапия может подарить еще год.
- Легких. При одиночном или множественном метастазировании этого органа неблагоприятным фактором становится появление его раньше, чем через 12 месяцев после оперативного вмешательства по удалению первичного онкоочага. Выживаемость на протяжении 5 лет после одиночного вторичного новообразования, проведения правильного лечения составляет около 40%.
источник
Онкологическое заболевание крови называют лейкемией или лейкозом. Оно поражает костный мозг. Развивается патология вследствие мутации кровяных клеток. На поздних стадиях у пациентов возникают метастазы при раке крови.
Первичная злокачественная патология в крови протекает в двух формах: острой и хронической. Первый тип отличается стремительным делением злокачественных клеток, быстрым прогрессированием. При такой форме наступает летальный исход уже в течение нескольких месяцев.

- Первый. Клетки изменяют свою структуру, начинают аномально делиться, но проявлений болезни еще не наблюдается.
- Второй. Клетки продолжают активно размножаться, скапливаются и образуют онкологическую опухоль.
- Третий. Происходит метастазирование, которое способно поражать любые органы человека.
- Четвертый. Метастатический процесс развивается все больше и больше, приводя к тяжелым осложнениям, взывающим смерть пациента.
Если начать лечение онкологической патологии на 1-2 стадии, есть высокий шанс на полное выздоровление.
Злокачественные клетки проникают при раке крови в разных органах. Обычно патология метастазирует в легкие, печень, почки, селезенку, лимфатические узлы. Образование вторичных очагов указывает на запущенность течения онкологии, что значительно ухудшает прогноз.
Симптомы метастазов при раке могут быть разными в зависимости от того, в каком именно органе они располагаются. К примеру, при поражении печени наблюдается желтушность кожи, болезненность в месте ее нахождения. Если очаг образовался в почках, то беспокоит боль в пояснице, кровь в моче, проблемы с мочеиспусканием.
Также есть ряд общих симптомов, которые появляются независимо от локализации опухоли. К ним относится слабость во всем теле, снижение работоспособности, похудение, апатия, сонливость, ухудшение аппетита.
Метастазы при раке крови диагностируются с использованием лабораторных и инструментальных методов. Так как вторичные очаги могут располагаться в разных органах, комплекс мероприятий подбирается в индивидуальном порядке.
В перечень методов обследования может входить следующее:
- Анализ крови, мочи.
- Ультразвуковое исследование.
- Колоноскопия.
- Рентгенография.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Брахископия.
В ходе диагностики требуется выявить вторичные очаги, определить их размер, форму, что позволяет назначить верное лечение.
Коварство метастатического процесса заключается в том, что невозможно в полной мере отследить распространение раковых клеток по организму. Поэтому даже после лечения основной опухоли пациентам требуется регулярно наблюдаться у врача для своевременного выявления метастазов.

Оперативное вмешательство по удалению метастазов проводится, если новообразование операбельное. Оно часто сочетается с химиотерапией и лучевой терапией.
Уберечь человека от смерти при раковом поражении крови, сопровождающимся метастатическим процессом, довольно сложно. Поэтому врачи ставят неблагоприятный прогноз.
источник
Метастазирование в кости — процесс образования вторичных очагов злокачественного роста в результате распространения раковых клеток из первичного очага костную ткань. Метастазы в кости (иногда называют вторичное злокачественное поражение костей или вторичный рак кости) встречаются гораздо чаще, чем первичный рак кости.
Метастазы в кости (или вторичный рак кости) представляют собой категорию метастатических поражений, возникающих в результате инвазии первичной опухоли в костную ткань. Первичные опухоли костей, такие как остеосаркома, хондросаркома и саркома Юинга, встречаются редко.
Одни виды рака часто метастазируют в кости, для других это менее характерно. Наиболее часто метастазы в кости возникают при следующих раках:
- молочной железы,
- лёгких,
- почки,
- предстательной железы,
- щитовидной железы.
Возможно, солитарное поражение кости (одиночный метастаз), но чаще встречаются множественные метастазы.
Кость — динамическая структура, она постоянно формируется и разрушается. Это нормальный процесс, с его помощью поддерживается прочность костной ткани. Раковые клетки, попавшие в кость, вмешиваются в этот процесс, возникает дисбаланс между резорбцией кости (разрушением) и костеобразованием, происходит неравномерное распределение в кости новых и старых участков ткани, что приводит к изменению ее структуры.
3D-КТ костных метастазов тазобедренного сустава, подвздошной кости, позвоночника
Остеобластические метастазы — это результат повышенной активации остеобластов, клеток, отвечающих за образование новой ткани. Раковые клетки, попавшие в кость, заставляю остеобласты активно размножаться, образуется слишком много костных клеток. Кость становится очень плотной или склеротической. Наиболее часто этот вариант метастазирования наблюдается при раке предстательной железы.
Остеолитические метастазы — это результат активация остеокластов, резорбируется слишком много костной ткани. По мере разрушения в ней могут образовываться отверстия. Остеолитические метастазы часто случаются при раке молочной железы.
Остеолитические метастазы встречаются чаще, чем остеобластные. В одной кости могут одновременно выявляться как остеолитические, так остеобластические поражения, что характерно для метастатического рака молочной железы.
Клиническая картина метастатического поражения может значительно варьировать в зависимости от, какие и сколько костей вовлечены в процесс. Симптомы метастазов в кости могут появляться и при других заболеваниях. Если они у вас возникли, обязательно обратитесь к врачу!
Наиболее частым и, как правило, начальным проявлением метастатического поражения костей является боль. Она может приходить и уходить или быть постоянной. Для неё характерно усиление в ночной период суток. Боль может быть локальной и распространенной, носит острый, стреляющий, тупой характер. В области ее локализации возможен отек тканей.
Также костные метастазы могут проявить себя следующие симптоматикой:
- запор, потеря аппетита, тошнота, частое мочеиспускание, сильная жажда и спутанность сознания, что связано с повышенным уровнем кальция в крови (так называемая гиперкальциемия);
- полное или частичное нарушение целостности кости (чаще всего ребра, позвонков, плечевая, бедренная, кости предплечья и голени);
- нарушение равновесия, слабость или онемение в ногах, а иногда и в руках, проблемы с мочевым пузырем или кишечником, которые возникают из-за передавливания нервов спинного мозга (так называемая компрессия спинного мозга).
Боль в костях, компрессия спинного мозга, проблемы с мочевым пузырем, повышение уровня кальция в крови — основные признаки и симптомы метастатического поражения костной ткани.
Ниже перечислены методы исследования, которые может назначить врач, чтобы подтвердить метастатическое поражение костей. Многие из них помогают спланировать лечение и отследить его эффективность.
Анамнез заболевания — это документирование предъявленных пациентом жалоб, динамики симптомов с момента начала болезни до момента обращения, факторов риска и всех медицинских событий и проблем, которые у него были в прошлом — какое обследование и лечение проводилось, и каковы результаты и т. п. В процессе беседы с пациентом врач делает будет задавать вопросы, касающиеся симптоматики, которая связана с метастатическим поражением костей.
Физическое обследование позволяет врачу выявить признаки присутствия костных метастазов. Для этого он может прощупываться участки тела, где локализуется боль, чтобы подтвердить наличие опухоли, а также провести физикальный осмотр наружных органов, которые могут быть источником метастазирования (пальпация молочная железа, пальцевое ректальное исследование предстательной железы).
Следующие лабораторные тесты используются для диагностики метастатического поражения костей.
- Развернутый клинический анализ крови проводится с целью оценки общего состояния здоровья. А также анализ позволяет выяснить, какие функциональные возможности у костного мозга.
- Определение кальций и щелочной фосфатазы в крови. Их высокие уровни могут указывать на повреждение кости при метастатическом поражении.
- Онкомаркеры. Они полезны в ситуациях, если ранее уже был диагностирован рак. Например, простат-специфический антиген (ПСА) используется для наблюдения за мужчинами, которые ранее лечились от рака предстательной железы. Высокий уровень ПСА может означать, что рак вернулся и распространился на кость.
Медицинская визуализация играет важную роль при диагностике, прогнозировании, планировании лечения метастазов в кости.
Методы медицинской визуализации является важной составляющей в диагностике костных метастазов. При их подозрении врач может назначить один или несколько методов лучевой диагностики.
- Обычная рентгенография является одним из первых методов, используемых для выявления причины боли, возникшей в костях. Рентген также считается одним из надежных способов подтверждения перелома.
- Сцинтиграфия костей (остеосцинтиграфия) позволяет оценить состояние и функциональные изменения в костях всего скелета, поэтому она полезна в ситуациях, когда предполагается наличие множественных метастазов. Сцинтиграфия костей может выявить метастазы раньше, чем рентген. Поэтому ее часто используют с целью мониторинга пролеченного рака, она позволяет выявить метастазы до появления боли.
- Компьютерная томография (КТ) применяется, если рентген и сцинтиграфия костей в норме, а врач по-прежнему считает, что имеются метастазы. Также она используется для определения размеров опухоли. Под контролем компьютерной томографии выполняется пункционная биопсия. Методика позволяет получить образец ткани из костного метастаза для дальнейшего морфологического исследования.
- Магнитно-резонансная томография (МРТ) используется для подтверждения компрессии спинного мозга. Особенно она полезна, когда компьютерная томография этого не выявила. МРТ также позволяет подтвердить метастатическое поражение костного мозга.
- Позитронно-эмиссионная томография (ПЭТ) визуализирует весь скелет и может быть использовано для выявления очень маленьких костных метастазов.
Методика забора взвеси клеток или ткани, которые затем исследуются под микроскопом. Иногда биопсия необходима для диагностики метастазы в кости. Если у пациента в анамнезе рак, то врачам, как правило, достаточно для подтверждения или исключения диагноза метастазы в кости результатов методом медицинской визуализации.
Если метастазы в кости обнаружены до того, как будет диагностирован первичный рак, врач может назначить методы лабораторной и инструментальной диагностики, которые позволяют установить первичный очаг метастазирования. Например:
- маммографию для исключения рака молочной железы;
- рентгенографию или КТ грудной клетки , чтобы убедиться в отсутствии рака легкого;
- трансректальное УЗИ при подозрении на рак предстательной железы.
Лечение метастазов в кости является сложной проблемой. Как правило, оно включает в себя комбинацию различных вариантов противоопухолевого воздействия: химиотерапевтического, гормонального, хирургического и радиотерапии. Своевременно начатое лечение позволяет контролировать и замедлить рост костных метастазов, но обычно полностью избавиться от метастазов невозможно. Также с помощью так называемой поддерживающей терапии можно управлять или предотвратить проблемы, вызванные костными метастазами: компрессию спинного мозга, повышение уровня кальция в крови, болевой синдром, патологический перелом.
Принимая решение о том, какой вариант лечения применить при метастазах в кости, врач будет учитывать следующее:
- где рак начался (локализацию первичного очага метастазирования);
- какие имеются симптомы;
- сколько костей пораженно;
- какое лечение пациент получал ранее.
Врач может предложить следующие варианты противоопухолевой и поддерживающей терапии.
Радиотерапия играет центральную роль в лечение болевого синдрома при костных метастазах.
Лучевую терапию при костных метастазах используют наиболее часто. Применяют дистанционную лучевую терапию (источник излучения расположен на некотором удалении) и системную (радионуклидную), предусматривающую внутривенное введение радиоизотопа.
Дистанционная лучевая терапия может использоваться для лечения болей в костях и компрессии спинного мозга, а также её применяют с целью предотвращения и лечения патологического перелома. При дистанционном воздействии аппарат направляет луч излучения через кожу на участок метастатического поражения кости. Цель лечения, количество костей, пораженных раком и другие факторы, определяют продолжительность лучевой терапии. Как правило, применяют короткий курс дистанционного радиационного воздействия на костные метастазы (одноразовое облучение в день на протяжении 5 суток).
Системное лучевое лечение (радионуклидная терапия) применяется для купирования болевого синдрома. Ее часто используют при остеобластических метастазах рака предстательной железы. Радиофармпрепарат вводят внутривенно, поступая в кровотоке и имея тропность к раковым клеткам, он в них накапливаться, в области костных метастазов создается необходимая лечебная доза ионизирующего излучения, при этом окружающие здоровые ткани облучаются минимально. Стронций-89 и самарий-153 наиболее часто используется с этой целью. Обычно радиофармпрепарат вводится однократно.
Объем облучаемых тканей, тип лучевой терапии, продолжительность лечения главным образом определяют появление тех или иных побочных эффектов. Кратковременное усиление боли является одним из частых обычных эффектов лучевой терапии при костных метастазах.
Эта группа лекарственных средств помогает замедлить разрушение костей. Бисфосфонаты – золотой стандарт в лечении метастатических поражений костной ткани. Они помогают контролировать и предотвращать такие проблемы, как гиперкальциемию, боль в костях и патологические переломы.
Бисфосфонаты обычно используются вместе с другими видами терапии, такими как лучевая терапия, химиотерапия, часто их применяют совместно с обезболивающими препаратами.
Бисфосфонаты хорошо себя зарекомендовали при лечении рака, который распространился на кости
При костных метастазах наиболее часто используют следующие бисфосфонаты:
Бисфосфонаты чаще всего вводятся внутривенно. Обычно их вводят один раз в месяц или раз в 3 месяца. А также, возможно, пероральное использование (один раз в день в виде таблеток).
Побочные эффекты — гриппоподобные симптомы, диарея, тошнота и изжога.
Данный препарат — хорошая альтернатива бисфосфонатам, он так же как и они замедляет и останавливает потерю костной массы при метастатическом поражении кости. Деносумаб представляет собой моноклональное антитело, которое распознает и присоединяется к рецептуру RANKL, который расположен на поверхности остеокластов. Когда RANKL заблокирован, резорбция кости замедляется.
Деносумаб вводится подкожно (однократно каждые 4 недели или каждые 12 недель). Его рекомендуют принимать совместно с препаратами кальция и витамином D.
Длительное использование деносумаба может привести к снижению уровня кальция в крови. Другие побочные эффекты — плохой аппетит, запор или диарея, усталость, боль в мышцах или суставах, тошнота и рвота.
Их часто назначают на период, когда другие методы лечения, направленные на купирование болевого синдрома, ещё не подействовали или в случае, если они не полностью сняли боль.
При метастазах в кости наиболее часто используют следующие обезболивающие препараты:
- ацетаминофен (тайленол);
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (имет, нурофен) и напроксен (напробене, дапрокс, алив);
- опиоиды, такие как морфин, гидроморфон и кодеин;
- лекарства от нервной боли, такие как габапентин (нейронтин) и прегабалин (лирика).
Какой обезболивающий препарат используется, его доза и продолжительность лечения в основном определяют появление тех или иных побочных эффектов. Общие побочные эффекты обезболивающих препаратов — расстройство желудка, сонливость и запоры.
Данный метод противоопухолевой направлен на уменьшение размеров метастазов, что позволяет облегчить симптоматику, связанную с ними, например, минимизировать проявление болевого синдрома. Химиотерапия — хороший вариант в случае множественных поражений костной ткани при раках, которые чувствительны к данному виду противоопухолевая терапия, например, при таких, как рак молочной железы, мелкоклеточный рак легкого.
Химиотерапия предусматривает использование цитостатиков, которые циркулируют по всему организму и уничтожают раковые клетки. Ее иногда применяют совместно с лучевой терапией и бисфосфонатами.
Побочные эффекты в основном связаны с подавлением костного мозга (снижением количества форменных элементов в крови), а также химиотерапия часто сопровождается тошнотой рвотой, возникают проблемы с полостью рта и кишечником.
Для женщин в менопаузе с метастатическим раком молочной железы гормонотерапия может включать использование ингибиторов ароматазы, тамоксифена и фулвестранта.
Гормонотерапия — это один из видов противоопухолевого лечения, направленный на блокировку гормонов, которые являются драйверами роста определенных типов раков, например, молочной железы и простаты. Лекарственные средства, хирургическое вмешательство (двусторонняя овариэктомия) или лучевая терапия (обучение яичников) могут быть использованы в качестве гормональной терапии.
Гормонотерапия часто помогает облегчить боль при метастазах в кости, помимо этого, по сравнению с химиотерапией при ее применении наблюдается меньше побочных эффектов. Приливы и снижение либидо — наиболее частые побочные эффекты гормональной терапии.
Хирургические вмешательства, позволяющее восстановить сломанную кость, иногда рекомендуют при ее метастатическом поражении. Металлические винты, шпильки, стержни и пластины могут быть размещены во время операции для мобилизации патологического перелома, что позволяет уменьшить болевой синдром. А также ортопедические операции могут предотвратить или устранить компрессию спинного мозга.
Цементопластика — паллиативное лечение метастазов в кости
Цементирование кости делает ее прочной и стабильной. Методика может быть использована для облегчения боли при патологическом переломе или его угрозе. Она чаще всего рекомендуется при поражении позвоночника, костей таза, рук и ног.
Костный цемент — это вещество, называемое в литературе полиметилметакрилатом (ПММА). Оно вводится в кость через кожу, процедура называется чрескожной остеопластикой, когда в позвоночник — вертебропластикой. Операция проводится под местной анестезией, чтобы костный цемент попал в нужную область кости, процедура выполняет под контролем рентгеноскопия или компьютерной томографии.
Невозможно точно знать, как долго пациент будет жить с костными метастазами. Выживаемость при метастатическом раке зависит от многих факторов, один из которых — первичный очаг метастазирования. Например, выживаемость с метастазами в кости при раке простаты или молочной железы часто измеряется годами, а при раке легкого — месяцами. Некоторые люди живут намного дольше, чем прогнозируется, в то время как другие могут умереть раньше, чем ожидается.
Лучший вариант узнать о прогнозе — это поговорить с доктором. Только врач может оценить выживаемость, которая будет базироваться на медицинских знаниях о человеке и его типе рака, тем не менее не стоит забывать, что это неточная наука.
источник