Какие исследования необходимо пройти, чтобы выявить злокачественное заболевание почек? Как происходит стадирование рака почки?
Рассказывает Джалилов Имран Бейрутович, хирург-онколог Отделения онкоурологии и общей онкологии НИИ онкологии им. Н.Н. Петрова.
Опухоль почки может быть обнаружена на основании симптомов, которые есть у пациента, либо на основании данных лабораторных и инструментальных методов исследования, назначенных пациенту по какой-либо другой причине. Если после этого врач заподозрил опухоль, для подтверждения диагноза необходимо выполнение исследований.
Общий анализ крови
Это метод диагностики, показывающий количество различных клеток в крови: лейкоцитов, эритроцитов и тромбоцитов. Результаты этого теста часто изменяются у людей с раком почек. Наиболее частым признаком является анемия (снижение эритроцитов в крови). Менее часто может встречаться слишком большое количество эритроцитов (называемое полицитемией) из-за того, что клетки рака почки производят слишком много гормона (эритропоэтина), заставляющего костный мозг производить больше эритроцитов.
Биохимическое исследование крови
Это исследование обычно проводится людям с подозрением на рак почки, из-за того, что опухоль может воздействовать на уровень некоторых параметров крови. Например, иногда обнаруживается повышение печеночных ферментов. Высокий уровень кальция крови может свидетельствовать о распространении рака в кости, тем самым, направив врача на мысль о радиологическом исследовании костей (остеосцинтиграфии). Также биохимическое исследование показывает функцию почек, что особенно важно при планировании хирургического лечения.
Анализ мочи
Общий анализ мочи является частью необходимого первичного обследования пациента. Микроскопические и химические исследования проводятся для выявления небольших количеств крови и других веществ, недоступных человеческому глазу. Около половины из всех пациентов с раком почки имеют примесь крови в моче. Если у пациента есть уротелиальный рак (лоханки, мочеточника, или мочевого пузыря), специальное микроскопическое исследование, называемое цитологическим исследованием, покажет наличие опухолевых клеток в моче.
Компьютерная томография, магнитно-резонансная томография и УЗИ могут быть незаменимы в диагностике опухолей почек, однако пациент редко нуждается во всех этих исследованиях сразу. Онколог сам выберет наиболее подходящее исследование.
Компьютерная томография
Это одно из самых нужных исследований для обнаружения и изображения опухоли почки. КТ может представить точную информацию о размере, границах и месте расположения опухоли в почке. Также это исследование полезно для проверки наличия распространения опухоли в ближайшие лимфоузлы или органы и ткани вне почки. Если необходима биопсия (взятие небольшого кусочка опухоли), КТ можно использовать для выбора траектории проведения биопсийной иглы в опухоль.
Контрастирование при КТ может вызывать повреждение почек. Это возникает чаще у пациентов, у которых на момент исследования уже были проблемы с почками. На основании этого, до исследования необходима обязательная оценка функции почек, например при биохимическом анализе крови.
Магнитно-резонансная томография
МРТ реже используется у пациентов с подозрением или установленным диагнозом опухоли почки, чем КТ. Наиболее часто этот метод может применяться при подозрении на распространение опухоли в просвет крупных сосудов, таких как почечная вена и нижняя полая вена, так как МРТ дает изображения кровеносных сосудов более высокого качества, чем КТ. Также МРТ может применятся при подозрении на распространение опухоли в головной или спинной мозг.
При МРТ часто используется контрастное вещество Гадолиний, которое вводится в вену для улучшения детализирования изображения. Однако этот контраст не используется у пациентов на диализе из-за того, что может вызывать редкое и тяжелое осложение – нефрогенный системный фиброз.
МРТ исследование занимает дольше времени чем КТ – часто около часа – и является немного более дискомфортным. Вы будете находиться в узкой трубе, и это иногда может вызывать клаустрофобию (боязнь закрытых пространств). Также МРТ установки могут производить шум, подобных щелчкам или трескам, который также может беспокоить Вас.
УЗИ- использование высокочастотных звуковых волн для создания изображения внутренних органов. Это исследование безболезненное и не излучает радиации.
Ульразвук может определить наличие какого-либо образования в почках и определить, плотной ли оно структуры или наполнено жидкостью (опухоли почки чаще имеют плотную структуру). Если необходима биопсия опухоли, то часто может быть использовано УЗИ-наведение иглы для получения материала.
Позитронно-эмиссионная томография (ПЭТ). При этом исследовании в кровь вводится особая форма радиоактивного сахара, глюкозы. Количество радиации при этом очень мало и вещество выводится из организма уже на следующий день.
Это исследование может пометить совсем небольшие скопления опухолевых клеток и может быть использовано, например, при определении распространения рака на лимфатические узлы около почки. В настоящее время ПЭТ и ПЭТ-КТ не являются стандартом в алгоритме диагностики и лечения опухолей почек.
Стадия злокачественного образования зависит от его распространения. Лечение и прогноз заболевания определяется в зависимости от стадии. При постановке диагноза врач определяет стадию заболевания, основываясь на результатах врачебного осмотра, биопсии и диагностических исследований.
Стадия злокачественной опухоли — важный фактор, позволяющий оценить прогноз у пациента, однако помимо стадии рака почки значимыми являются еще несколько факторов. К ним относятся:
- Высокий уровень фермента лактатдегидрогеназы (ЛДГ)
- Высокий уровень кальция крови
- Анемия (снижение гемоглобина и эритроцитов крови)
- Распространение рака в 2 или более органа
- Время от диагностики до начала системного лечения (химиотерапии, таргетной терапии или иммунотерапии) менее 1 года.
- Плохой общий статус (оценка того, насколько хорошо пациент может выполнять свою обычную деятельность)
По данным исследователей, эти факторы ассоциированы с более короткой продолжительностью жизни у больных раком почки, распространяющегося на другие органы. Лица, у которых нет ни одного из этих факторов, как правило, имеют хороший прогноз. 1-2 фактора ассоциированы с промежуточным прогнозом, 3 или более фактора, как правило, ассоциированы с плохим прогнозом и ожидаемо меньшим ответом на лечение.
источник
По распространенности, этот тип онкологии находится на 3 месте, уступая только раку простаты — №-1, и раку мочевого пузыря — №-2. Мужчины, в сравнении с женщинами, значительно более расположены к этому недугу – примерно в 2.5 – 3 раза причем, основная масса выявленных патологий, приходится на лица зрелой и пожилой возрастной категории.

- Саркома Вильмса. Этот вид выявляют преимущественно у детей в возрасте до 5 лет – более 90%. При этом, опухоль Вильмса – это каждая вторая детская опухоль из всех выявленных;
- Аденокарцинома. Раковые клетки поражают лоханки почек – патология встречается в 7% почечной онкопатологии;
- Гипернефрома. Опухоль растет из паренхиальных клеток органа. Другое название – рак почечно-клеточный.
- Что встревожило больного;
- Какие и когда появились первые симптомы;
- Поочередность отдельных патологических проявлений, их периодичность.
Обязательно выясняется образ жизни пациента на предмет выявления факторов, способствующих возникновению и развитию болезни. После этого, пациенту назначают комплексное обследование, которое включает целый ряд мероприятий:
- Лабораторных – анализы крови, мочи и дифференциальная диагностика;
- Тестовых – онкомаркер атипичных клеток;
- Инструментальных;
- Аппаратных.
Последние включают в себя исследования:
- Рентгенологические;
- Ультразвуковые – УЗИ;
- Томографические – компьютерная и магнитно-резонансная томография.
Только после проведения полного комплекса диагностических процедур, онколог может опровергнуть возникшие подозрения, а в случае выявления болезни, составить четкую картину состояния пациента и на основании этого, индивидуально разработать комплекс лечебной терапии.
- Контрастная экскреторная урография. Для улучшения достоверности показаний, перед снимком, в кровь пациента вводят специальное контрастное вещество, которое распространяется по всей кровеносной системе, соответственно и в почки, которые очень густо опутаны венами и капиллярами. Контраст подсвечивает проблемные участки, и они становятся хорошо заметны на снимке. Это исследование дает детальную информацию о функциональности мочевых путей и почек;
- Ангиография. Принцип ее тот же что и у урографии экстректорного типа, но контрастное вещество вводится непосредственно в почку через аорту, снабжающую ее кровью. Процедуру проводят с помощью специального зонда. Контраст обильно окрашивает кровь органа и позволяет выявить на снимке даже самую маленькую опухоль;
- Рентгеноскопия легких. Эта процедура обязательна при раке почки, поскольку он очень часто дает метастазы в легкие и требуется вовремя их обнаружить;
- Радионуклидное исследование. Наряду с нефросцинтиграфией, позволяет выявить очаг роста опухоли почки. Ткани здоровой паренхимы и раковой опухоли по-разному высвечиваются на снимке, что и позволяет точно локализовать проблему;
- Радиоизотопное исследование скелета. Для обнаружения вторичных очагов в костной ткани, в организм вводят вещества, способные концентрироваться и задерживаться в местах с патологически высоким метаболизмом, который как раз и характерен для участков, пораженных опухолью костных тканей.
Последнее исследование обязательно проводят пациентам, жалующимся на боли в скелете и, если анализы показали завышенную концентрацию щелочей фосфатазы.
- Локализацию очага опухоли;
- Ее размеры, очертания и структуру;
- Степень врастания в соседние ткани и органы.
Современные, усовершенствованные УЗИ аппараты, при широком обследовании, успешно находят и классифицируют вторичные раковые очаги – метастазы, в практически в любой точке организма.
- Компьютерная – КТ. С помощью управляемого рентгеновского излучения, проводится детальное послойное изучение проблемных тканей или обширное обследование с целью обнаружения очагов метастазов. При этом информация, в удобном для врача виде, отображается на мониторе компьютера;
- Магнитно-резонансная – МРТ. Как и КТ, МРТ, относится к высокочувствительным аппаратам, позволяющим изучать ткани на микроуровнях. Отличие только в сканирующем излучении – в МРТ используют высокоэнергетичные электромагнитные или магнитные поля.
Несмотря на высочайшее качество таких исследований, широкое их применение ограничено высокой стоимостью оборудования и самой процедуры. К сожалению, КТ и МРТ есть далеко не во всех клиниках и доступна не всем.
И все же, несмотря на общий характер этих исследований, иногда, из показателей анализов мочи и крови можно сделать определенные, ценные диагностические выводы.

Онкомаркерами могут быть:
- Гормоны;
- Ферменты;
- Обменные вещества;
- Ассоциированные антитела.
Каждый такой маркер, ассоциирован с определенным типом опухоли, поэтому точно срабатывает только в случае, если маркер ей соответствует. В большой степени, такой тест зависит от удачи – правильно выбранного маркера, что очень трудно, поскольку на ранних стадиях болезни, когда очаг не локализирован, тип опухоли точно определит невозможно.
Ввиду сказанного, нужно понимать, что отрицательный тест еще не гарантия здоровья.
Общий анализ крови при раке почки, максимально эффективен для диагностики рака почечно-клеточного. Чаще всего, результаты исследования показывают очень низкую концентрацию в крови эритроцитов, реже, их уровень завышен.
Типичные изменения, связанные с онкологией почек:
- Высокий уровень СОЭ;
- Лейкоцитурия;
- Протеинурия;
- Дисбаланс ферментов.
Характерно также повышение содержания в крови тромбоксанов, ренина, инсулина, ХГЧ и простагландинов.
При подозрении гематурии, можно воспользоваться тест полосками из аптеки, но они, в отличии от лабораторного исследования, не позволяют отдельно определить концентрацию в моче гемоглобина и эритроцитов.
В зависимости от формы развития болезни, гематурия может быть:
- Гломерулярная. Эритроциты, выявляемые в моче, имеют нетипичную форму – они меньше обычного и сильно различаются по форме и размеру. Кровотечение при такой форме гематурии находится перед мембраной фильтра почки, протискиваясь через которую, эритроциты травмируются и становятся выщелоченными – лишенными гемоглобина, поэтому не имеют цвета;
- Постгломерулярная. В этом случае, эритроциты имеют нормальные морфологические показатели, поскольку не травмируются при проникновении в мочу. Очаг кровотечения находится после клубочкового почечного фильтра – за его мембраной и кровяные клетки свободно проникают в мочеточные каналы.
Ввиду этого, по количеству и состоянию клеток крови в анализе мочи можно вполне успешно определить место роста опухоли, степень ее развития и характер повреждений внутренних тканей органа.
- Характер развития процесса – злокачественный или нет;
- Гистологическую принадлежность опухоли к определенной группе;
- Дифференцированность раковых клеток.
От последнего, зависит степень агрессивности опухоли – скорость ее развития и склонность к метастазированию.
При необходимости провести биопсию опухоли почки, на начальном этапе ее развития, процедуру проводят игольчатым зондом, под визуальным аппаратным контролем – с помощью УЗИ, КТ или МРТ.
Стоит сказать, что такая процедура довольно болезненна и может вызвать серьезные осложнения:
- Полостное кровотечение;
- Инфицирование, с последующим воспалением;
- Перенос вместе с иглой раковых клеток в здоровые ткани.
По причине вышесказанного, а также ввиду того, что почти всегда, рак почки лечат оперативными методами, биопсию назначают крайне редко. Как правило, такое исследование применяют, когда нет явных признаков злокачественности – по всем критериям опухоль доброкачественна и нужно точно это подтвердить

Что же касается общих прогнозов, то определяющим фактором выживаемости пациентов считают стадию болезни на которой началось лечение. Так, если приступить к терапии на начальной стадии процесса, когда опухоль мала и не произвела метастазов, прогнозы зачастую положительны. Девять из десяти таких пациентов живут не менее 5 лет. Лечение 2 стадии, оставляет шанс уже только половине пациентов, а рак почки 3 и последней, 4 стадии прогнозируется крайне сложно и неоднозначно. Очень много зависит от гистологии раковых клеток, размера и типа роста опухоли, количества и локализации очагов метастазов.
В любом случае поздние стадии дают негативные прогнозы – пятилетняя выживаемость наблюдается не более чем у пятой части больных.
источник
Как и многие злокачественные опухоли, рак почки долго протекает бессимптомно. Еще относительно недавно это онкозаболевание в узком кругу называли «рак начинающих врачей»: из-за позднего появления жалоб пациент приходил к специалисту на стадии, когда увидеть кровь в моче и прощупать опухоль мог даже начинающий доктор. Сейчас эту патологию можно назвать «рак УЗИ-специалистов»: в половине всех случаев диагностика рака почки начинается с обнаружения новообразования УЗИ при профосмотре, когда сам пациент и не подозревает о каких-то проблемах.
С одной стороны, такая ситуация привела к росту заболеваемости. С другой – появилась, наконец, возможность, выявить проблему на ранних стадиях (85% впервые диагностированных опухолей – локализованные формы) и успешно вылечить.
Отечественные клинические рекомендации предлагают следующие диагностические мероприятия:
- общий и биохимический анализы крови;
- коагулограмма;
- общий анализ мочи;
- КТ брюшной полости и малого таза;
- рентгенография или КТ грудной клетки.
При необходимости, назначаются и другие исследования.
Классическая триада симптомов онкологической патологии почки: боль в боку, кровь в моче и прощупываемое объемное образование сейчас практически не встречается. Но заметное количество крови в моче (а иногда и сгустки в виде «червячков») все же бывает нередко. Как ни печально, но даже явная примесь крови в моче не всегда могут сподвигнуть пациента на визит к врачу: обычно такая ситуация появляется однократно и до следующего эпизода может пройти год и более. Небольшое количество крови в моче, так называемая микрогематурия, при раке почек встречается лишь в 3,2% случаев. Тем не менее, общий анализ мочи входит в клинический минимум обследований при подозрении на рак почки.
Почки синтезируют множество биологически активных веществ, которые регулируют обмен кальция, выделение избытка воды, создание новых эритроцитов и другие важные функции. Раковые клетки вырабатывают эти вещества в патологических количествах, и возникающие изменения отражаются, в том числе, в общем клиническом и биохимическом анализе крови.
Из-за избыточной продукции активной формы витамина D и пептида, подобного гормону паращитовидной железы, увеличивается уровень кальция (гиперкальциемия ≥ 2,6 ммоль/л возникает примерно в 20% случаев).
Синтезируемый опухолевыми клетками эритропоэтин повышает количество эритроцитов, причем число других клеток крови остается нормальным (значимым считается эритроцитоз более 8 х 10 9 /л.).
В тканях почек высок уровень фермента лактатдегидрогеназы (ЛДГ), тогда как в крови его немного: рост концентрации этого метаболита отмечается примерно у трети больных раком почки женщин и у пятой части мужчин.
Гормоноподобные вещества, выделяемые опухолью, нарушают функцию печени (нефрогенная гепатопатия): повышается уровень щелочной фосфатазы крови, уменьшается количество белков – альбуминов крови и увеличивается показатель белков – глобулинов (это называется диспротеинемия), повышается концентрация билирубина, трансаминаз (АСТ и АЛТ), интерлейкина-6. В коагулограмме (анализ на свертываемость крови) удлиняется протромбиновое время.
Онкомаркеры для рутинной диагностики рака почки не используются. В научных исследованиях анализируют влияние уровня фактора роста эндотелия сосудов (VEGF), ангиогенных факторов (CAF), опухолевой М2-пируваткиназы (TuM2PK) на эффективность различных препаратов и прогноз заболевания, но в России подобные анализы пока возможны далеко не везде.
Итак, довольно долго единственными симптомами могут быть измененные анализы при раке почки. Увеличивается количество:
- эритроцитов;
- лактатдегидрогеназы;
- щелочной фосфатазы;
- билирубина;
- трансаминаз;
- глобулинов
- удлиняется протромбиновое время;
- уменьшается количество альбуминов.
Эти изменения могут быть единственными симптомами рака почки довольно долго и исчезают после удаления органа. Если и после лечения биохимические изменения сохраняются, это может быть признаком рецидива болезни.
Чаще всего, профилактическое УЗИ впервые выявляет опухоль. Рак почки на УЗИ выглядит как узлы средней эхогенности неоднородной структуры. Информативность исследования составляет 100% для новообразований диаметром более 3 см, опухоли размером от 1,5 до 3 см обнаруживаются в 80% случаев, в ситуациях, когда диаметр онкологии менее 1,5 см, возможности для УЗИ-диагностики ограничены.
Компьютерная томография с контрастом позволяет обнаружить опухоль диаметром более 0,5 см в 90 – 97% случаев. На сегодня это золотой стандарт диагностики. Она позволяет определить не только первичную опухоль, но и метастазы, в том числе в головной мозг, грудную клетку и так далее.
Радиоизотопное исследование. Бывает необходимо, когда на КТ плотность и структура новообразования не отличается от нормальных тканей, и нужно определить, вызвана ли проблема врожденной аномальной формой почки или действительно имеется злокачественная опухоль. В кровь пациента вводят вещество под названием глюкохептонат технеция, который накапливается в клетках с активным метаболизмом и раковых клетках в частности. После чего повторяют компьютерную томографию. Повышенное накопление изотопа на участке новообразования говорит о его злокачественности.
Рентгенография грудной клетки используется для обнаружения возможных метастазов (при невозможности КТ).
Магнитно-резонансная томография применяется, когда сделать КТ с контрастом невозможно (например, из-за непереносимости контрастного вещества). Также МРТ назначают если необходимо диагностировать опухолевое поражение нижней полой вены.
Сканирование костей (сцинтиграфия) применяется при высоком уровне щелочной фосфатазы крови или при жалобах на боли в костях.
Цитологическое исследование мочи проводят если объемное образование находится ближе к центру почки, чтобы выявить возможный рак почечной лоханки. В отличие от других анализов мочи, материал для цитологии лучше собирать не утром сразу после пробуждения, а днем, так как за ночь находящиеся в мочевом пузыре клетки могут разрушиться под действием мочи.
Гистологическое исследование на дооперационном этапе проводится редко. Обычно его назначают, если планируется малоинвазивное вмешательство, например, крио – или радиочастотная абляция. В остальных случаях материал для гистологической верификации диагноза берут уже в процессе самой операции.
Список основных патологий, с которыми можно «спутать» почечноклеточный рак:
Чаще всего приходится дифференцировать рак почки с кистой. Основные признаки озлокачествления новообразования:
- неровные контуры;
- повышенная плотность;
- неоднородное содержимое (из-за некроза, кальфицикации и других патологических процессов внутри опухоли);
- многокамерность, утолщенные стенки, перемычки.
При этом заболевании, как и при раке прощупывается объемное образование в подреберье. Но при гидронефрозе не бывает крови в моче. а само образование гладкое. Окончательно решить вопрос помогает УЗИ.
Можно принять за рак, когда он развивается только в одном органе: прощупывается одностороннее плотное бугристое образование. Заболевание часто сопровождается гематурией. В отличие от рака, для гидронефроза характерны проявления почечной недостаточности. При пиелографии отмечаются двусторонняя повышенная ветвистость чашечек, удлинение и сдавление лоханок.
Часто сопровождается высокой температурой, общим недомоганием, головной болью и другими признаками интоксикации, которые могут появляться и при раке. При экскреторной урографии возможна деформация чашечно-лоханочной системы как при опухоли, так и при карбункуле. Одинаково выглядит и сцинтиграфическая картина, так как очаг воспаления тоже накапливает радиоактивные изотопы. Проясняет картину артериография почек: для кровоснабжения опухоли образуются новые сосуды (неоангиогенез), которые на артериограмме выглядят как «лужицы» или «озерца».
Характерны признаки общей интоксикации, нерезкие боли в пояснице. В моче – микрогематурия. При исследовании с контрастом туберкулезной почки обнаруживаются умеренно расширенная лоханка и верхний отдел мочеточника, структуры чашечек нерезкие, «изъеденные», возможны стриктуры (патологические сужения) мочеточника. Видны каверны – полости неправильной округлой формы. При бактериологическом исследовании мочи обнаруживается туберкулезная палочка.
Доброкачественное новообразование, содержащее сосуды, жировую ткань и гладкомышечные клетки. В отличие от рака имеет в структуре островки жира и никогда не содержит кальцификатов. В трети случаев для окончательной диагностики необходима биопсия.
источник
Диагностика раковых опухолей – комплексное обследование с использованием специфических инструментальных и лабораторных методов. Проводится она по показаниям, среди которых находятся и выявленные стандартным клиническим анализом крови нарушения.
Злокачественные новообразования растут очень интенсивно, потребляя при этом витамины и микроэлементы, а также выделяя в кровь продукты своей жизнедеятельности, приводят к значительной интоксикации организма. Питательные вещества берутся из крови, туда же попадают продукты их переработки, что и влияет на ее состав. Поэтому зачастую именно в ходе плановых осмотров и лабораторных исследований обнаруживаются признаки опасного заболевания.
Заподозрить рак можно по результатам стандартных и специальных исследований. При патологических процессах в организме изменения состава и свойств крови отражаются в:
- общем анализе крови;
- биохимическом исследовании;
- анализе на онкомаркеры.
Однако достоверно определить рак по анализу крови нельзя. Отклонения любых показателей могут вызываться заболеваниями, с онкологией никак не связанными. Даже специфический и наиболее информативный анализ на онкомаркеры не дает 100% гарантию наличия или отсутствия заболевания и нуждается в подтверждении.
Этот вид лабораторного исследования дает представление о количестве основных форменных элементов, которые отвечают за функции крови. Уменьшение или увеличение каких-либо показателей – сигнал о неблагополучии, в том числе и о наличии новообразований. Берется проба из пальца (иногда из вены) в первой половине дня, натощак. В таблице ниже представлены основные категории общего или клинического анализа крови и их нормальные значения.
При трактовке анализов необходимо учитывать, что в зависимости от пола и возраста показатели могут различаться, также существуют физиологические причины повышения или снижения значений.
| Название, единица измерения | Описание | Количество |
| Гемоглобин (HGB), г/л | Компонент эритроцитов, транспортирует кислород | 120-140 |
| Эритроциты (RBC), кл/л | Показатель количества красных телец | 4-5х10 12 |
| Цветовой показатель | Имеет диагностическое значение при анемии | 0,85-1,05 |
| Ретикулоциты (RTC). % | Молодые эритроциты | 0,2-1,2% |
| Тромбоциты (PLT), кл/л | Обеспечивают гемостаз | 180-320х10 9 |
| СОЭ (ESR), мм/ч | Показатель скорости оседания в плазме эритроцитов | 2-15 |
| Лейкоциты (WBC), кл/л | Выполняют защитные функции: поддержание иммунитета, борьба с чужеродными агентами и удаление отмерших клеток | 4-9х10 9 |
| Лимфоциты (LYM), % | Эти элементы – составляющие понятия «лейкоциты». Их количество и соотношение называется лейкоцитарной формулой, которая имеет важное диагностическое значение при многих заболеваниях | 25-40 |
| Эозинофилы, % | 0,5-5 | |
| Базофилы, % | 0-1 | |
| Моноциты, % | 3-9 | |
| Нейтрофилы: палочкоядерные | 1-6 | |
| сегментоядерные | 47-72 | |
| миелоциты | ||
| метамиелоциты |
Практически все эти показатели крови при онкологии изменяются в сторону уменьшения или увеличения. На что именно обращает внимание врач при изучении результатов анализа:
- СОЭ. Скорость оседания в плазме эритроцитов выше нормы. Физиологически это может объясняться менструацией у женщин, повышенной физической активностью, стрессами и т.д. Однако, если превышение значительное и сопровождается симптомами общей слабости и субфебрильной температурой, можно заподозрить рак.
- Нейтрофилы. Их количество увеличено. Особенно опасно появление новых, незрелых клеток (миелоцитов и метамиелоцитов) в периферической крови, характерное для нейробластом и других онкозаболеваний.
- Лимфоциты. Эти показатели ОАК при онкологии выше нормы, поскольку именно этот элемент крови отвечает за иммунитет и борется с раковыми клетками.
- Гемоглобин. Уменьшается, если имеются опухолевые процессы внутренних органов. Объясняется это тем, что продукты жизнедеятельности клеток опухоли повреждают эритроциты, снижая их количество.
- Лейкоциты. Численность белых кровяных телец, как показывают анализы при онкологии всегда снижается, если метастазами поражен костный мозг. Лейкоцитарная формула при этом сдвигается влево. Новообразования другой локализации приводят к повышению.
Следует учитывать, что снижение гемоглобина и количество эритроцитов характерно для обычной анемии, вызванной недостатком железа. Повышение СОЭ наблюдается при воспалительных процессах. Поэтому такие признаки онкологии по анализу крови считаются косвенными и нуждаются в подтверждении.
Назначение этого анализа, проводимого ежегодно – получение информации об обмене веществ, работе различных внутренних органов, балансе витаминов и микроэлементов. Биохимический анализ крови при онкологии тоже информативен, поскольку изменение определенных значений позволяет делать выводы о наличии раковых опухолей. Из таблицы можно узнать, какие показатели должны быть в норме.
Заподозрить рак биохимический анализ крови возможно в том случае, когда следующие значения не соответствуют норме:
- Альбумин и общий белок. Они характеризуют общее количество протеинов в сыворотке крови и содержание основного из них. Развивающееся новообразование активно потребляет белок, поэтому данный показатель существенно снижается. Если поражена печень, то даже при полноценном питании наблюдается дефицит.
- Глюкоза. Рак репродуктивной (особенно женской) системы, печени, легких влияет на синтез инсулина, тормозя его. В результате появляются симптомы сахарного диабета, что и отражает биохимический анализ крови при раке (уровень сахара растет).
- Щелочная фосфатаза. Повышается, прежде всего, при опухолях костей или метастазах в них. Может также свидетельствовать об онкологии желчного пузыря, печени.
- Мочевина. Этот критерий позволяет оценить работу почек, и если он повышен – имеется патология органа либо идет интенсивный распад белка в организме. Последнее явление характерно для опухолевой интоксикации.
- Билирубин и аланинаминотрансфераза (АлАТ). Повышение количества этих соединений информирует о поражении печени, в том числе раковой опухолью.
Если есть подозрение на рак, биохимический анализ крови не может использоваться как подтверждение диагноза. Даже если наблюдаются совпадения по всем пунктам, потребуется сделать дополнительные лабораторные исследования. Что касается непосредственно сдачи крови, то берется она из вены с утра, а есть и пить (разрешено употреблять кипяченую воду) нельзя уже с предыдущего вечера.
Если биохимический и общий анализ крови при онкологии дают только общее представление о наличии патологического процесса, то исследование на онкомаркеры позволяет даже определить местоположение злокачественного новообразования. Именно так называется анализ крови на рак, при котором выявляются специфические соединения, вырабатываемые самой опухолью или организмом в ответ на ее присутствие.
Всего известно около 200 онкомаркеров, но для диагностики используется чуть больше двадцати. Некоторые из них являются специфичными, то есть свидетельствуют о поражении конкретного органа, а другие могут выявляться при разных видах рака. Например, альфа-фетопротеин – это общий онкомаркер на онкологию, он обнаруживается почти у 70% больных. То же относится и к РЭА (раково-эмбриональному антигену). Поэтому для определения разновидности опухоли кровь исследуется на комбинации общих и специфичных онкомаркеров:
- Белок S-100, НСЕ – мозг;
- СА-15-3, СА-72-4, РЭА – поражена молочная железа;
- SCC, альфа-фетопротеин – шейка матки;
- АФП, СА-125, ХГЧ – яичники;
- CYFRA 21–1, РЭА, НСЕ, SCC – легкие;
- АФП, СА 19-9, СА-125 – печень;
- СА 19-9, РЭА, СА 242 – желудок и поджелудочная;
- СА-72-4, РЭА – кишечник;
- PSA – предстательная железа;
- ХГЧ, АФП – яички;
- Белок S-100 – кожа.
Но при всей точности и информативности, диагностика онкологии по анализу крови на онкомаркеры носит предварительный характер. Наличие антигенов может быть признаком воспалительных процессов и других заболеваний, а РЭА всегда повышен у курильщиков. Поэтому без подтверждения инструментальными исследованиями диагноз не ставится.
Этот вопрос закономерен. Если плохие результаты не являются подтверждением онкологии, то может ли быть наоборот? Да, это возможно. На результат анализа может повлиять малый размер опухоли или прием лекарственных средств (учитывая, что для каждого онкомаркера существует специфический перечень препаратов, прием которых может привести к получению ложноположительных или ложноотрицательных результатов, лечащий врач и сотрудники лаборатории должны быть уведомлены о препаратах, принимаемых пациентом).
Даже если анализы крови хорошие и инструментальная диагностика результата не дала, но есть субъективные жалобы на боли, речь может идти о внеорганной опухоли. Например, ее забрюшинная разновидность выявляется уже на 4 стадии, до этого практически никак не давая знать о себе. Возрастной фактор тоже имеет значение, поскольку метаболизм с годами замедляется, и в кровь антигены поступают тоже медленно.
Опасность заболеть раком приблизительно одинакова у обоих полов, но у прекрасной половины человечества есть дополнительное уязвимое место. Женская репродуктивная система подвергается высокому риску онкозаболеваний, особенно молочные железы, что выводит рак груди на 2 место по частоте встречаемости, среди всех злокачественных новообразований. Эпителий шейки матки тоже склонен к злокачественному перерождению, поэтому женщины должны ответственно относиться к обследованиям и обращать внимание на следующие результаты анализов:
- ОАК при онкологии показывает снижение уровня эритроцитов и гемоглобина, а также повышении СОЭ.
- Биохимический анализ – здесь поводом для беспокойства является увеличение количества глюкозы. Такие симптомы сахарного диабета особенно опасны для женщин, поскольку нередко становятся предвестниками рака молочных желез и матки.
- При исследовании на онкомаркеры одновременное присутствие антигенов SCC и альфа-фетопротеина свидетельствует о риске поражения шейки матки. Гликопротеин СА 125 – угроза рака эндометрия, АФП, СА-125, ХГЧ – яичников, а комбинация СА-15-3, СА-72-4, РЭА говорит о том, что опухоль может быть локализована в молочных железах.
Если что-то настораживает в анализах и имеются характерные признаки онкологии в начальной стадии, визит к врачу откладывать нельзя. Кроме того, гинеколога посещать надо не реже раза в год, а грудь регулярно обследовать самостоятельно. Эти простые меры профилактики часто помогают выявить рак на ранних стадиях.
Пройти обследование следует при продолжительном ухудшении самочувствия в виде слабости, постоянной невысокой температуры, утомляемости, потере веса, анемии неясного генеза, увеличении лимфатических узлов, появлении уплотнений в молочных железах, изменении цвета и размера родинок , нарушениях работы ЖКТ, сопровождающихся отхождением крови после дефекации, навязчивом кашле без признаков инфекции и т.д.
Дополнительным причинами являются:
- возраст за 40;
- онкология в семейном анамнезе;
- выход за пределы нормы показателей биохимического анализа и ОАК;
- боли или продолжительное нарушение функций каких-либо органов или систем даже в незначительной степени.
Анализ не занимает много времени, помогая при этом вовремя выявить угрожающее жизни заболевание и вылечить его наименее травматичными способами. Кроме того, такие обследования должны стать регулярными (не реже раза в год) для тех, кто имеет родственников с онкологией или перешагнул сорокалетний возрастной рубеж.
Кровь для исследований на антигены сдается из вены, утром. Результаты выдаются в течение 1-3 дней, а чтобы они получились достоверными, необходимо выполнить определенные рекомендации:
- не завтракать;
- не принимать накануне какие-либо медикаменты и витамины;
- за трое суток до того, как делать диагностику рака по анализу крови, исключить алкоголь;
- не принимать накануне жирную и жареную пищу;
- за сутки до исследования исключить тяжелые физические нагрузки;
- в день сдачи не курить с утра (курение повышает РЭА);
- чтобы сторонние факторы не исказили показатели, сначала вылечить все инфекции.
После получения результатов на руки не следует делать какие-либо самостоятельные выводы и ставить диагнозы. Стопроцентной достоверностью этот анализ крови при раке не обладает и требует инструментального подтверждения.
источник
Онкология или злокачественное образование возникает как в здоровых тканях человеческого организма, так и в поврежденных. Причины, почему здоровые клетки начинают мутацию, перерождаются и начинают «убивать» себе подобных, до сих пор до конца неизвестны.
Существует ряд факторов, провоцирующих подобные изменения в организме. Это курение, злоупотребление алкоголем, неправильное питание, вредные условия производства, экологическая обстановка, хронические заболевания.
Люди, попадающие хоть под один фактор риска, более склонны к развитию раковых опухолей. Но даже абсолютно здоровые и внимательно относящиеся к своему образу жизни пациенты нередко сталкиваются с такой проблемой. Поэтому от злокачественных образований не застрахован никто.
Особенно возросло количество жертв онкологии в последние годы. Единственным способом победить и остановить болезнь является ее ранняя диагностика. Лишь на первых, начальных стадиях рака, он поддается лечению, причем довольно успешному.
Именно они смогут показать, присутствуют ли злокачественные образования в теле пациента, подскажут, какие органы поражены и в какой стадии находится болезнь.
На самом деле до сих пор так и не ясно, почему у здоровых людей появляются злокачественные опухоли. Есть только несколько выявленных факторов, которые могут влиять на риск возникновения рака:
- Как показывает статистика, но светлокожие люди, болеют такими заболеваниями чаще чем темнокожие. Возможно это как-то связано с расовой генетикой и предрасположенностью.
- Неправильное питание, длительные голодовки, нехватка в организме каких-либо витаминов или веществ.
- Лишний вес и ожирение.
- Курение, табачный дым.
- Генетика. К сожалению, но есть люди, которые предрасположены к тому или иному виду рака.
- Экология и радиационный фон. В местах и городах, где все плохо с этими вещами — люди болеют раком чаще.
- Ультрафиолетовое излучение.
При подозрении на рак вы можете сразу сдавать анализы крови.
По биохимическому строению:
- Онкофетальные и онкоплацентарные (РЭА, ХГ, альфа-фетопротеин)
- Опухоль-ассоциированные гликопротеиды (СА 125, СА 19-9. СА 15-3)
- Кератопротеиды (UBC, SCC, ТРА, TPS)
- Ферментативные белки (ПСА, нейрон-специфическая энолаза)
- Гормоны (кальцитонин)
- Другой структуры (ферритин, ИЛ-10)
По значению для диагностического процесса:
- Основной – ему присуща максимальная чувствительность и специфичность для конкретной опухоли.
- Второстепенный – обладает небольшой специфичностью и чувствительностью, используется в комбинации с основным онкомаркером.
- Дополнительный – выявляется при множестве новообразований.
Анализы крови при раке делятся на два вида:
- общий (или клинический);
- биохимический (на онкомаркеры).
Общий анализ уместен практически для всех заболеваний и рака в тоже. А биохимический имеет широкий спектр различных показателей, которые дают более точную информацию о заболевании в организме.
Биохимический анализ лучше сдавать несколько раз для получения точных сведений.
Важно знать, что показывает биохимический анализ крови при онкологии:
- местонахождение заболевания;
- размер опухоли;
- скорость роста раковых клеток;
- стадию развития болезни;
- возможный прогноз при лечении.
Семь основных показателей биохимии могут свидетельствовать о наличии онкологии:
- Общий белок. Раковые клетки активно потребляют белок, поэтому данный показатель будет снижен. Особенно если поражена печень. При этом значительно снижается аппетит.
- Мочевина. Повышенный показатель мочевины свидетельствует о сбое в работе почек. Происходит такое при общем заражении организма раковыми клетками или при эффективной борьбе с ними.
- Глюкоза. Значительное повышение сахара характеризует наличие саркомы, рака легких, печени или репродуктивной системы. Происходит это потому, что раковые клетки замедляют выработку инсулина, который не может в полной мере расщепить глюкозу. Данный процесс характеризует начальные стадии развития опухоли, а также встречается при раке молочной железы или матки.
- Билирубин. Повышенное его значение определяет рак печени.
- АлАТ (фермент печени). Повышение данного показателя также говорит о раковом поражении печени.
- Щелочная фосфатаза. Ее повышение указывает на опухоль костной ткани, а также метастазы раковых образований в желчном пузыре.
- Свертываемость. При раке данный показатель возрастает. Сильно увеличивается риск появления тромбов в крупных сосудах и микротромбов в капиллярах, что значительно ухудшает течение болезни. Если при приеме разжижающих препаратов свертываемость снижается, то это говорит о возможности получения положительных результатов при лечении даже запущенных форм рака.
При повторном анализе через 3-4 дня по скорости роста антител можно судить о развитии болезни, о ее стадии. Данные показатели помогают на ранней стадии обнаружить болезнь.
Прежде всего требуется сдать такой онкомаркер как РЭА, свидетельствующий о наличии следующих заболеваний: рака легких, печени, кишечника, желудка, молочных желез, шейки матки. СЕА и СА 72-4 достаточно достоверно показывает на наличие раковых клеток в толстом кишечнике.
Повышенный показатель онкомаркера также не точная гарантия наличия опухоли в организме.
Существует множество теорий развития рака, но ни одна из них не дает развернутый ответ, почему же он все-таки возникает. Врачи могут лишь предполагать, что тот или иной фактор ускоряет канцерогенез (рост опухолевых клеток).
Факторы риска заболеваемости раком:
- Расовая и этническая предрасположенность – немецкие ученые установили тенденцию: у белокожих людей меланома возникает в 5 раз чаще, чем у чернокожих.
- Нарушение диеты – рацион человека должен быть сбалансированным, любой сдвиг соотношения белков, жиров и углеводов может привести к нарушению метаболизма, и как следствие к возникновению злокачественных новообразований. Например, ученые доказали, что чрезмерное употребление продуктов, повышающих холестерин, приводит к развитию рака легких, а избыточный прием легкоусвояемых углеводов повышает риск развития рака молочной железы. Так же обилие химических добавок в пище (усилители вкуса, консерванты, нитрат и пр.), генетически модифицированные продукты увеличивают риск онкологии .
- Ожирение – согласно проведенным американским исследованиям, избыточная масса тела увеличивает риск возникновения рака на 55% у женщин и 45% у мужчин.
- Курение – врачи ВОЗ доказали, что между курением и раком (губы, языка, ротоглотки, бронхов, легких) существует прямая причинно-следственная связь. В Великобритании были проведены исследование, которое показало, что люди, выкуривающие 1,5-2 пачки сигарет в день, предрасположены к развитию рака легких в 25 раз выше некурящих людей.
- Наследственность – существуют определенные виды рака, наследуемые по аутосомно-рецессивному и аутосомно-доминантному типу, например, рак яичника или семейный полипоз кишечника.
- Воздействие ионизирующего излучения и ультрафиолетовых лучей – ионизирующее излучение природного и промышленного происхождения вызывает активацию проонкогенов рака щитовидной железы, а длительное воздействие ультрафиолетовых лучей при инсоляции (загаре) способствует развитию злокачественной меланомы кожи.
- Иммунные нарушения – снижение активности иммунной системы (первичные и вторичные иммунодефициты, ятрогенная иммуносупрессия) приводит к развитию опухолевых клеток.
- Профессиональная деятельность – в эту категорию попадают люди, контактирующие в процессе своей трудовой деятельности с химическими канцерогенами (смолы, красители, сажа, тяжелые металлы, ароматические углеводы, асбест, песок) и электромагнитным излучением.
- Особенности репродуктивного возраста у женщин – ранняя первая менструация (младше 14 лет) и поздняя менопауза (старше 55 лет) увеличивают риск возникновения рака молочной железы и яичников в 5 раз. При этом беременность и роды снижают склонность появления новообразований репродуктивных органов
- Расовая и этническая предрасположенность – немецкие ученые установили тенденцию: у белокожих людей меланома возникает в 5 раз чаще, чем у чернокожих.
- Нарушение диеты – рацион человека должен быть сбалансированным, любой сдвиг соотношения белков, жиров и углеводов может привести к нарушению метаболизма, и как следствие к возникновению злокачественных новообразований. Например, ученые доказали, что чрезмерное употребление продуктов, повышающих холестерин, приводит к развитию рака легких, а избыточный прием легкоусвояемых углеводов повышает риск развития рака молочной железы. Так же обилие химических добавок в пище (усилители вкуса, консерванты, нитрат и пр.), генетически модифицированные продукты увеличивают риск онкологии.
- Ожирение – согласно проведенным американским исследованиям, избыточная масса тела увеличивает риск возникновения рака на 55% у женщин и 45% у мужчин.
- Курение – врачи ВОЗ доказали, что между курением и раком (губы, языка, ротоглотки, бронхов, легких) существует прямая причинно-следственная связь. В Великобритании были проведены исследование, которое показало, что люди, выкуривающие 1,5-2 пачки сигарет в день, предрасположены к развитию рака легких в 25 раз выше некурящих людей.
- Наследственность – существуют определенные виды рака, наследуемые по аутосомно-рецессивному и аутосомно-доминантному типу, например, рак яичника или семейный полипоз кишечника.
- Воздействие ионизирующего излучения и ультрафиолетовых лучей – ионизирующее излучение природного и промышленного происхождения вызывает активацию проонкогенов рака щитовидной железы, а длительное воздействие ультрафиолетовых лучей при инсоляции (загаре) способствует развитию злокачественной меланомы кожи.
- Иммунные нарушения – снижение активности иммунной системы (первичные и вторичные иммунодефициты, ятрогенная иммуносупрессия) приводит к развитию опухолевых клеток.
- Профессиональная деятельность – в эту категорию попадают люди, контактирующие в процессе своей трудовой деятельности с химическими канцерогенами (смолы, красители, сажа, тяжелые металлы, ароматические углеводы, асбест, песок) и электромагнитным излучением.
- Особенности репродуктивного возраста у женщин – ранняя первая менструация (младше 14 лет) и поздняя менопауза (старше 55 лет) увеличивают риск возникновения рака молочной железы и яичников в 5 раз. При этом беременность и роды снижают склонность появления новообразований репродуктивных органов
- Длительно незаживающие раны, свищи
- Выделение крови в моче , крови в кале , хронические запоры , лентовидная форма кала. Нарушение функций мочевого пузыря и кишечника.
- Деформация молочных желез, появление припухлости других частей тела.
- Резкое похудение, снижение аппетита, трудности глотания.
- Изменение цвета и формы родинок или родимых пятен
- Частые маточные кровотечения или необычные выделения у женщин.
- Длительный сухой кашель , не поддающийся терапии, осиплость голоса .
Определить риск развития злокачественных процессов в организме по результатам анализов крови может только врач, имеющий достаточный опыт и специализацию. Сами по себе изменения в клетках крови или значениях различных веществ могут являться результатом многих болезней или естественных процессов в организме.
Любые сомнения врача или имеющиеся признаки нездоровья в анализах требуют внимательного подхода и дальнейшего комплексного обследования. Для этого могут назначаться ультразвуковые, рентгенологические, инструментальные обследования и уже после получения их заключений можно делать какие-то выводы, ставить диагнозы и назначать подходящее лечение.
- Резкая потеря веса и аппетита.
- Любые, даже мелкие, раны долго не заживают. Кровь плохо сворачивается при кровотечении.
- Есть кровь в моче и кале.
- Родимое пятно изменяется в форме или растет.
- Длительный сухой кашель, который ничем не лечится.
- Какая-то болезнь долгое время не проходит.
- Сильное снижение иммунитета, постоянный простуды.
- Вы стали странно чувствовать вкус.
- Изменилось восприятие запахов.
- Сильный упадок сил, постоянная усталость.
СОВЕТ! Чтобы выявить рак на ранних стадиях, мы советуем вам 1 раз в год проводить биохимический и общий анализ крови. Для людей с предрасположенностью к какому-то определенному заболеванию делать это чаще, плюс МРТ и КТ обследование нужных органов.
- Длительно незаживающие раны, свищи
- Выделение крови в моче. крови в кале. хронические запоры. лентовидная форма кала. Нарушение функций мочевого пузыря и кишечника.
- Деформация молочных желез, появление припухлости других частей тела.
- Резкое похудение, снижение аппетита, трудности глотания.
- Изменение цвета и формы родинок или родимых пятен
- Частые маточные кровотечения или необычные выделения у женщин.
- Длительный сухой кашель. не поддающийся терапии, осиплость голоса .
Начальные стадии развития этой тяжелой болезни чаще всего не вызывают каких-либо жалоб или клинических проявлений. При дальнейшем росте опухоли начинают проявляться симптомы:
- боль в пояснице;
- окрашивание мочи кровью;
- увеличение границ почек, определяемое при прощупывании или визуально.
Эти симптомы появляются не только при новообразованиях в почках. Они проявляются также при водянке почек, недостаточности их функций или воспалительных процессах. Поэтому очень важно вовремя пройти все назначенные виды анализов, так как почки являются очень значимыми органами, и любая их патология может привести к серьезному нарушению здоровья и изменить привычную жизнь человека.
Также, анализы на рак почек нужно назначать при выявленных в ходе обследования других структурных или функциональных изменений. В некоторых случаях злокачественные процессы в почках на ранних стадиях находят при диагностике других болезней.
Несмотря на свою широкую распространенность, точно указать причину появления онкологических болезней иногда очень сложно. На их развитие влияют вредные привычки, наследственные особенности, действие ультрафиолета и других излучений, снижение иммунитета, наличие хронических заболеваний и другие факторы.
Многие виды опухолей не проявляют себя явными признаками болезни, пока не достигают больших размеров и не прорастают в соседние органы. У людей на ранних стадиях рака могут присутствовать общие симптомы, которые можно связать с переутомлением или стрессом: снижение работоспособности, появление повторяющихся болей в одном месте, необъяснимое снижение веса, тошнота или долго не заживающие ранки на слизистых или коже.
- Диагностированный рак у кровных родственников (родителей, детей, родных братьев и сестер).
- Доброкачественные опухолевые процессы (миомы, фибромы, кисты в почках, яичниках, молочных железах).
- Появление признаков, характерных для рака.
- Излеченные случаи новообразований.
Перед тем, как пройти данное обследование, нужно посетить врача и с его помощью определить наиболее подверженные риску органы, пройти внешний осмотр с особым вниманием на родинки, увеличенные лимфатические узлы, изменения строения кожи.
Кровь осуществляет питательную функцию, питая ткани организма; транспортную, поставляя кислород и отводя отработанные вещества, и е тому же она обеспечивает постоянство сред.
Анализ крови может показать любые неполадки в системе организма. Для того, чтобы своевременно выявить рак необходимо сдавать анализы при таких симптомах:
- снижение иммунитета;
- болезни не излечиваются препаратами, которые помогали раньше;
- повышение температуры без причины;
- чересчур затяжные воспалительные процессы и хронические заболевания;
- изменения реакции на вкус и запах.
- боли без причины;
- пропажа аппетита;
- вялость и утомляемость.
Для поиска рака почки необходимо обращать на следующие 5 основных изменений в анализах:
- анализ мочи – эритроциты;
- общей анализ крови – повышенная скорость оседания эритроцитов при нормальных показателях лейкоцитов и отсутствии воспаления в организме;
- клинический анализ крови – постепенно отмечается повышение уровня эритроцитов, позднее тромбоцитов, последними реагируют лейкоциты;
- в запущенных стадиях развивается немотивированная анемия;
- при исследовании электролитов плазмы определяется повышение уровня кальция.
Кроме клинического анализа крови, мочи назначается биохимический анализ, регулярно контролируется свёртывающая система. Анализы необходимо сдавать натощак, чтобы показатели были информативными, правильно интерпретировались.
Пациенты обращают внимание на своё здоровье только на стадиях паранеопластической интоксикации, которая развивается из-за отравления продуктами распада опухолевых клеток, включает:
- симптомы артериальной гипертензии;
- снижение массы тела;
- отвращение к мясной пище;
- повышение температуры тела;
- боль в позвоночнике, костях скелета;
- кашель с мокротой, окрашенной кровью;
- амилоидоз паренхиматозных органов, нарушение их функции;
- не воспалительные поражения нервов, проявляющиеся болевыми синдромами различной локализации.
Общий анализ мочи при онкологии бывает довольно информативен, например, при миеломной болезни в моче выявляется специфический белок Бенс-Джонса. Биохимический анализ крови позволяет судить о состоянии мочевыделительной системы, печени и белковом обмене.
| Показатель | Результат | Примечание |
| Общий белок | Новообразования обычно усиливают катаболические процессы и распад белка, неспецифически угнетают синтез протеинов. | |
| гиперпротеинемия, гипоальбуминемия, обнаружение парапротеина (М-градиент) в сыворотке крови | Такие показатели позволяют заподозрить миеломную болезнь (злокачественная плазмоцитома). | |
| Мочевина, креатинин |
Возрастание уровня мочевины и креатинина | Это говорит об усиленном белковом распаде, косвенном признаке раковой интоксикации либо о неспецифическом снижении функции почек |
| Увеличение мочевины при нормальном креатинине | Свидетельствует о распаде опухолевой ткани. | |
| Щелочная фосфатаза | Говорит о наличие метастазов в печени, костной ткани, остеогенной саркоме. | |
| Возрастание фермента на фоне нормальных показателей АСТ и АЛТ | Также эмбриональные опухоли яичников, матки, яичков могут эктопический плацентарный изофермент ЩФ. | |
| АЛТ, АСТ |
Повышение ферментов свыше верхней границе нормы | Свидетельствует о неспецифическом распаде печеночных клеток (гепатоцитов), который может быть вызван как воспалительным, так и раковым процессом. |
| Холестерин |
Снижение показателя меньше нижней границе нормы | Говорит о злокачественных новообразованиях печени (так как холестерин образуется именно в печени) |
| Калий |
Увеличение уровня электролита при нормальном уровне Na | Свидетельствует о раковой кахексии |
Анализ крови при онкологии также предусматривает исследование системы гемостаза. Вследствие выделения в кровь опухолевых клеток и их фрагментов возможно усиление свертываемости крови (гиперкоагуляция) и микротромбообразование, затрудняющие продвижение крови по сосудистому руслу.
Помимо анализов для определения рака существует целый ряд инструментальных исследований, способствующих диагностики злокачественных новообразований:
- Обзорная рентгенография в прямой и боковой проекции
- Контрастная рентгенография (ирригография, гистеросальпингография)
- Компьютерная томография (с контрастом и без)
- Магнитно-резонансная томография (с контрастом и без)
- Радионуклидный метод
- Ультразвуковое исследование с допплерографией
- Эндоскопическое исследование (фиброгастроскопия, колоноскопия , бронхоскопия).
- Пальцевое исследование прямой кишки – определяет рак на расстоянии 9-11 см от анального отверстия, позволяет оценить подвижность опухоли, ее эластичность, состояние соседних тканей;
- Колоноскопия – введение видеоэндоскопа в прямую кишку – визуализирует раковый инфильтрат вплоть до баугиниевой заслонки, позволяет провести биопсию подозрительных участков кишки;
- Ирригоскопия – рентгенология толстого кишечника с использованием двойного контрастирования (контраст-воздух);
- УЗИ органов малого таза, КТ, МРТ, виртуальная колоноскопия – визуализируют прорастание рака толстой кишки и состояние смежных органов;
- Определение онкомаркеров – РЭА, С 19-9, Sialosyl – TN
Читайте подробнее о симптомах и диагностике рака прямой кишки.
- Пальпаторное исследование органа через переднюю брюшную стенку или бимануально (через прямую кишку или влагалище) – таким образом, врач может определить только опухоли достаточно больших размеров.
- УЗИ органов малого таза (трансуретральным, трансабдоминальным, трансректальным путем) – выявляет разрастание рака мочевого пузыря за его пределы, поражение соседних лимфоузлов, метастазирование в смежные органы.
- Цистоскопия – эндоскопическое исследование, позволяющее исследовать слизистую оболочку мочевого пузыря и произвести биопсию участка опухоли.
- Цистоскопия с использованием спектрометрии – перед исследованием больной принимает специальный реактив (фотосенсибилизатор), способствующий накоплению в раковых клетках 5-аминолевулиновой кислоты. Поэтому во время проведения эндоскопии новообразование выделяет особое свечение (флюоресцирует).
- Цитологическое исследование осадка мочи
- КТ, МРТ – методы определяют отношение рака мочевого пузыря и его метастазов по отношению к соседним органам.
- Онкомаркеры – TPA или TPS (тканевой полипептидный антиген), BTA (Bladder Tumor Antigen).
Подробнее о симптомах и лечении рака мочевого пузыря.
Суть иммунологической диагностики заключается в обнаружении особых опухолевых антигенов или онкомаркеров. Они довольно специфичны в отношении конкретных типов рака. Анализ крови на онкомаркеры для первичной диагностики не имеет практического применения, но позволяет определить ранее возникновение рецидива и предотвратить распространение рака.
К онкомаркерам врачи предъявляют такие требования:
- Должны быть высокочувствительными и специфичными
- Онкомаркер обязан выделяться только злокачественными опухолевыми клетками, а не собственными клетками организма
- Онкомаркер должен указывать на одну конкретную опухоль
- Показатели анализа крови на онкомаркеры должны увеличиваться по мере развития рака
При подозрении на раковое заболевание или выявлении злокачественного новообразования пациенту необходимо пройти более детальные обследования, чтобы определить расположение опухоли, ее объем, степень поражения других органов и систем (наличие метастазов), а также разработать программу эффективного лечения.
Современные клиники предлагают следующие виды инструментальных обследований:
- магнитно-резонансную томографию (с контрастным веществом или без него);
- компьютерную томографию (с применением и без применения контрастного рентген-вещества);
- обзорную рентгенографию в прямой и боковой проекции;
- контрастную рентгенографию (ирригографию, гистеросальпингографию);
- ультразвуковое исследование с доплерографией;
- эндоскопическое исследование (фиброгастроскопию, колоноскопию, бронхоскопию);
- радионуклидную диагностику (сцинтиграфия и позитронно-эмиссионная томография, совмещенная с конмпьютерной томографией).
Эти виды обследований позволяют с высокой точностью определить раковые заболевания.
Злокачественные клетки в период своего развития потребляют большое количество полезных веществ, забирая у жизненно важных систем «строительный материал» и отравляя их продуктами своего существования.
Такое действие вызывает определённые изменения в самочувствии больного:
- общая слабость;
- быстрая утомляемость;
- потеря аппетита;
- резкое похудение.
При резком похудении пройдите медицинское обследование
Подобные симптомы должны насторожить человека и подвигнуть его обследоваться.
Основаниями к проведению анализов могут быть следующие состояния:
- появление сильных не утихающих болей в определённом органе, которые не поддаются спазмолитическим и болеутоляющим средствам;
- развитие затяжного воспаления, обострение хронических заболеваний;
- беспричинные скачки температуры в сторону повышения;
- развитие иммунодефицита;
- изменения вкусовых ощущений и дисфункция рецепторов обоняния.
Обычно пациенты задумываются о первичных анализах, когда к ним приходит определенные симптомы, болезнь долго не проходит или общее состояние организма ухудшается. Тогда врач в любом случае в первую очередь отправляет пациента сдать анализы, после которых уже можно сказать возможен ли рак или нет. Мы постараемся вам наиболее кратко и понятно объяснить про каждый анализ крови при онкологии.
Как диагностируют рак другими способами? Как вы понимаете, с помощью анализов, можно выявить очаг возгорания, но не главную причину. Так что после анализов крови, пациентов обычно отправляют на другую диагностику карциномы.
- лейкопения или лейкоцитоз (повышенные или пониженные лейкоциты)
- сдвиг лейкоцитарной формулы влево
- анемия (низкий гемоглобин )
- тромбоцитопения (низкие тромбоциты)
- повышение СОЭ (постоянно высокая СОЭ более 30 при отсутствии серьезных жалоб — повод бить тревогу)
Анализ крови при онкологии делится на два вида: общий или клинический и биохимический. Получить направление на их сдачу можно у участкового терапевта или у узкого специалиста, к которому пациент обратится с конкретными жалобами на самочувствие.
Если расшифровка результатов исследований покажет отклонения от здоровых норм, врач выдаст направления на дополнительные обследования. Кроме специалиста, занимающегося лечением пострадавшего органа, потребуется консультация врача – онколога.
Нужно помнить, что результаты полученных исследований еще не являются поводом для постановки тяжелого диагноза. Они должны быть подкреплены снимками с УЗИ или МРТ, заключениями многих врачей, симптомами имеющегося заболевания.
Самое первое исследование крови при онкологии – клиническое.
Его можно сдать в городской поликлинике или частной лаборатории. Сроки его проведения минимальны – несколько часов. Расшифровка его данных не скажет, есть ли у пациента рак, но укажет на наличие воспалительных процессов в организме или недостатке эритроцитов.
Также при онкологии может падать уровень гемоглобина в крови. Если в анализах мочи будет присутствовать белок, это тоже показывает воспалительный процесс, чаще всего в мочеполовой системе. Чтобы понять, являются ли эти воспаления симптомами злокачественных образований, нужно провести дополнительные процедуры.
Расшифровка биохимического анализа может быть более информативной и результативной в диагностике онкологических болезней. При его выполнении учитываются специфические маркеры злокачественных образований – онкомаркеры.
Это определенные белковые соединения, вырабатываемые только раковыми клетками. Определить, какой орган поражен раковой опухолью, легко – в каждом органе существуют свои виды белков и антигенов, несхожие друг с другом.
Благодаря такому различию, врачу становится понятно, в какой системе органов искать болезнь: это может быть поражение кишечника, молочной железы, мочеполовой системы, печени, почек, желудка и т. д. Анализ показывает не только наличие антигенов, но и их увеличение в динамике при повторном проведении исследования.
При получении данных клинического анализа доктор обращает внимание на изменение таких показателей, как белые и красные кровяные тельца и гемоглобин. Их отклонение от нормы является признаком развития воспалительного процесса, который может быть симптомом и раковой опухоли.
При онкологических процессах наблюдаются резкие изменения в показателях последнего параметра. Если у здорового человека гемоглобин может находиться в пределах от 110 до 140 г/л, отклоняясь от этих норм на десять единиц, что объясняется возрастными нормами, то при раковых опухолях он может падать до отметки в 60–80 г/л.
При падении уровня гемоглобина наблюдается и повышение лейкоцитов – клеток, ответственных за борьбу с вирусами и инфекциями. Рассматривая эти два параметра в комплексе, можно с уверенностью сказать об имеющихся неполадках со здоровьем, выраженных в разрушении здоровых клеток органов.
Кроме лейкоцитов, присутствуют и изменения скорости оседания эритроцитов. Параметр СОЭ растет, т. к. лейкоциты, выполнив свое предназначение, «приклеиваются» к красным кровяным тельцам, и, согласно законам гравитации, тянут их вниз.
Отклонением от нормы следует считать превышение на несколько единиц отметки в 8–15 мм/ч у представительниц слабого пола, и показателя в 6–12 мм/ч у сильной половины человечества. Если все три показателя отклонены от нормы, а в моче обнаружен белок, можно предположить наличие раковых образований.
Иногда доктор может направить пациента не пересдачу анализов мочи и крови, особенно в том случае, если у человека не наблюдается никаких симптомов болезни. Возможна ситуация, когда из-за человеческого фактора исследование может дать ложные результаты.
Повторная сдача крови из пальца и мочи поможет опровергнуть ранее полученные результаты или проследить их изменения в динамике.
При любых беспокоящих жалобах со стороны почек нужно посетить врача-нефролога. На первом приеме он проводит внешний осмотр, выявление всех жалоб, узнает имеющиеся предрасполагающие к развитию онкологических процессов факторы.
- общий и биохимический анализ;
- исследования мочи ;
- кровь на онкомаркеры;
- анализ на генетическую предрасположенность;
- гистологическое исследование тканей, полученных при биопсии почек.
В биохимии и общем анализе крови при злокачественных новообразованиях в почках выявляются следующие изменения:
- высокий уровень оседания эритроцитов;
- значительные отклонения в количестве эритроцитов в обе стороны;
- увеличение показателей креатинина и мочевины;
- высокий уровень кальция.
При метастазировании опухоли в другие органы (печень, лимфатические узлы, кости) так же будут изменяться показатели отвечающих за их работу ферментов.
Исследования мочи при подозрении на рак почек может показать наличие в ней красных кровяных телец (эритроцитов) с нормальным или измененным строением, появление атипичных клеток. Эти анализы не могут быть специфичными для онкологических болезней, так как кровь в моче может появляться и при других заболеваниях. Однако, данные исследования показывают степень нарушения функций внутренних органов.
Онкомаркеры – определенные белковые соединения, которые в значимых концентрациях появляются в крови пациентов с опухолями внутренних органов. Некоторые из них в микроскопическом количестве присутствуют и в тле здорового человека, но рост их показателей явно сигнализирует о развитии недоброкачественных процессов.
При подозрении на раковое поражение ткани или лоханочной системы почек обычно исследуются наличие и повышение количества следующих белков: Ти М2-РК и SCC. Их же используют и при контроле за результатом после проведения оперативного или химиотерапевтического лечения.
Выявление с помощью анализа крови наследственной предрасположенности человека к онкологическим болезням используется как дополнительный метод обследования. Он не может указать точно разовьется опухоль или нет, но определяет степень ее риска и вероятность передачи этого участка ДНК детям.
Из всех раковых болезней почек наследственным считается только опухоль Вильмса. Эта патология в подавляющем большинстве случаев встречается у детей до 5 лет. Обычно ей сопутствуют и другие аномалии в развитии почек и мочевыводящего тракта.
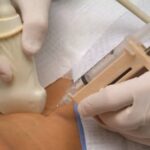
Биопсия заключается в заборе участка ткани из участков поражения. Она проводится с применением наркоза в условиях операционной. С помощью толстой иглы под контролем ультразвука проводится изъятие кусочка почечной ткани и дальнейшее его исследование в патологоанатомическом отделении.
Кроме лабораторных исследований, при злокачественных опухолях производятся и другие обследования. К ним относят ультразвуковую диагностику, рентген и томографию с использованием контрастных препаратов, исследование сосудов в пораженно области с помощью допплерографии и ангиографии, радиоизотопные исследования.
Для всех анализов крови существуют специальные не сложные требования к подготовке для их сдачи. В них обычно входят запреты на прием пищи, крепкого кофе или сахара непосредственно перед взятием материала.
За 2 суток до него следует ограничить сильные физические и психологические нагрузки, избегать приема жирной пищи, алкоголя, по возможности отказаться от приема лекарств. Любые исследования крови лучше проводить утром, так как в это время все показатели имеют наиболее правильные значения.
Для сдачи крови на онкомаркеры, биохимию и общий анализ нужно соблюдать все перечисленные выше требования. Дополнительной подготовки не нужно.
Так как биопсия почек проводится в условиях больницы, то лечащий врач должен сразу объяснить, как будет проводиться этот анализ, сколько времени пройдет до получения его результатов и как к нему приготовиться. Перед этой процедурой нужно отменить лекарства, разжижающие кровь, и обезболивающие препараты.
Заподозрить рак можно по результатам стандартных и специальных исследований. При патологических процессах в организме изменения состава и свойств крови отражаются в:
- общем анализе крови;
- биохимическом исследовании;
- анализе на онкомаркеры.
Однако достоверно определить рак по анализу крови нельзя. Отклонения любых показателей могут вызываться заболеваниями, с онкологией никак не связанными. Даже специфический и наиболее информативный анализ на онкомаркеры не дает 100% гарантию наличия или отсутствия заболевания и нуждается в подтверждении.
Основное лечение рака почки – оперативное. Объем операции, последующие лучевые методы лечения, назначение химиопрепаратов зависит от стадии, признаков процесса, распространённости, размеров, наличия метастазов в регионарные лимфоузлы, отдалённые органы.
При лечении отграниченного рака почки используется резекция. В остальных случаях выполняется нефрэктомия, т. е. удаление почки. Противопоказаниями к удалению почки является наличие единственной почки.
Резекция рака почки – это менее травматичная операция, чем удаление опухоли. Методика лечения, объём операции также зависят от наличия у больного сопутствующих болезней, которые имеются у больного.
я сама это чувствовала что сомной что происходит но я и хочу это знать а с другой стороны не хочу знать будь что будет может я когда нибудь соберусь сделать анализы спасибо
Валентина, лучше сделать анализы и исключить онкологию или другие заболевания, чем позже бороться на последних стадиях с неизлечимой болезнью. Только на первых фазах развития рака как-то можно его победить.
Сегодня моя дочь получила ответ анализа га онкомаркеры Сачто это рак
Норма ca 15 3 – до 20 ЕД/мл; Пограничный предел – 30 ЕД/мл; Высокие показатели – больше 30 ЕД/мл; Значительная концентрация – свыше 50 ЕД/мл.
Как показывает практика, многие пациенты делают грубые ошибки, перед тем как сдают анализы, а позже результаты получаются неточными и с отклонениями. Из-за чего врач может поставить неправильный первичный диагноз на основе расшифровки клинического анализа и биохимии крови.
Каким правилам нужно придерживаться?
- За две, три недели нужно отказаться от приема любых лекарственных препаратов.
- Задня не употреблять: жареную, жирную, высококалорийную еду и алкоголь.
- Понятно дело, что полностью отказаться от курения у многих и не получится, но хотя бы денек можно и не покурить. В противном случае анализ будет не точный, и вам снова придется его пересдавать — решать вам!
- Если вы недавно проходили какие обследования у другого врача, то стоит подождать пару дней.
- Обычно кровь сдают в утренние часы, чтобы пациент был голодным. Мы же советуем не естьчасов до анализов. Не нужно вставать ночью и пить сладкую воду, а тем более есть. Пейте обычную кипяченую, чистую воду.
Может ли анализ показать неверный результат?
К сожалению, но даже при соблюдении всех правил перед сдачей анализов, может привести к ложному результату. Обычно врач в таком случае назначает повторную сдачу через определенное время.
Может ли анализ указать на доброкачественную или злокачественную опухоль? Да может, но степень точности не такая как, на биопсии.
Первичная профилактика. указывает на доклинические факторы, которые провоцируют образование опухоли:
- Фактор питания, указывающий на опасность возникновения онкологии при ожирении, повышенном употреблении жирной и копченой пищи, колбасных изделий с высоким содержанием нитритов. При этом витамины и употребление растительной клетчатки такие риски снижают;
- Курение, как научно доказанная причина возникновения некоторых видов рака;
- Вирусные инфекции, провоцирующие возникновение онкологии – вирус папилломы человека, Эпштейн-Бар и гепатита типов С и В;
- Ионизирующее излучение, а также ультрафиолетовое воздействие, независимо от типа источника;
- Экологические факторы, к примеру, вдыхание асбестовой пыли или употребление воды с повышенным содержанием мышьяка, и т. д.;
- Двигательная активность, которая снижает риск развития онкологии, связанной с ожирением.
Вторичная профилактика. Представляет собой регулярное прохождение диагностических обследований для обнаружения предвестников онкологических образований:
- Выявление рака у женщин – маммография, флюорограмма, взятие мазков со внутренних женских половых органов;
- Выявление рака у мужчин – МРТ, КТ, МСКТ, эндоскопическая диагностика, анализы крови на онкомаркеры.
Третичная профилактика связана с применением мер по отношению к выявленной онкологии для предотвращения ее метастазирования. Осуществляется только в условиях клиники и включает в себя следующие меры:
- Химиопрофилактика для лиц из групп риска, или людей с повышенной вероятностью наличия онкологии;
- Профилактика токсического поражения печени, обусловленного проведением химиотерапии отдельными видами препаратов.
Рак — смертельно опасное заболевание, выявление которого на ранней стадии развития в большинстве случаев гарантирует полное излечение.
Для этого очень важно помимо мер первичной профилактики проходить регулярные обследования для выявления специфических маркеров, сопутствующих появлению в организме раковых образований. Но повышенная концентрация специфических белков необязательно означает наличие опухоли. Поэтому биохимические пробы обязательно подкрепляют клиническими обследованиями.
И в заключении предлагаем вам еще более подробно изучить тему анализов крови при онкологии
Исключить возникновение недоброкачественных опухолей или обнаружить их тогда, когда лечение еще может оказаться эффективным можно, если раз в год проходить профилактическое медицинское обследование. Диспансеризация в мерах профилактики раковых онкологий один раз в год может помочь сохранить целую жизнь.
В обязательном порядке, как мужчинам, так и женщинам назначают прохождение колоноскопии и гастроскопии, которые помогают определить наличие опухолевых новообразований в пищеварительной системе. Также обязательно рекомендуется прохождение УЗИ.
Как защитить себя от рака
Но точно выявить его может лишь узконаправленный специалист – невролог. Проводя исследования рефлексов у пациента, силы верхних и нижних конечностей и чувствительности, врач может заподозрить неладное.
При осмотре глаз пациента с применением офтальмоскопа специалист может установить воспаление зрительных нервов. Такой признак может свидетельствовать об увеличении внутричерепного давления. А возникнуть такая ситуация может при активном росте злокачественной опухоли.
Обратите внимание! Риск заболевания раком, как у мужского, так и у женского пола значительно повышается после наступления 40 летнего возраста. Поэтому начиная с этого возраста, рекомендуется особенно тщательно следить за здоровьем.
В группу риска возможного возникновения онкологических заболеваний входит следующий круг лиц:
- заядлые курильщики;
- лица, работающие на опасных производствах, связанных с химической промышленностью и ядохимикатами;
- люди со слабой иммунной системой:
- те, у кого в роду имелись онкологические заболевания;
- дети;
- те, кто проживают в экологически загрязненных районах и вблизи с опасными производствами.
источник

