Этот анализ назначают пациенткам разного возраста и при многих патологических показателях. Анализ хорош тем, что дает точные ответы и помогает защититься от онкологии шейки матки, или начать вовремя курс терапии.
Назначают биопсию эндометрия матки, в случае, если при осмотре в женской консультации были выявлены подозрительные патологии. Эта процедура помогает подтвердить диагноз при подозрении на онкологию эндометрия матки или дисплазию.
Анализ на биопсию шейки матки назначается, если в ней была замечена патология, похожая на онкологический процесс.
Исследование помогает определить, какие именно клетки находятся в тканях эндометрия: злокачественного или доброкачественного характера. В зависимости от ответов назначают дальнейшее обследование и лечение.
Если при визуальном осмотре гинеколог увидел подозрительные области, обязательно назначаются анализы мазка на инфекцию и кальпоскопия. После этого проводят процедуру биопсии.
Показания к биопсии могут быть самыми разнообразными, а именно:
- Эрозия шейки матки
- Измененный цвет эпителия
- Присутствие папилломы на поверхности шейки
- Йод-негативные области на шейке
- Выявление аномальных клеток в мазке на цитологию
- Полипы
- Кондиломы
- Лейкоплакия
- Наличие огрубевших участков на слизистой шейке матки
Биопсия — точный способ диагностики изменений матки, поэтому ни в коем случае не отказывайтесь от прохождения этой процедуры. Раннее выявление онкологических процессов поможет сохранить жизнь.
Существуют разные способы проведения биопсии. К какому способу прибегнуть зависит от медицинских показаний и предварительного диагноза.
Типы анализа на забор клеток шейки матки:
- Эндоцервикальная
- Трепанобиопсия
- Конизация
- Петлевая
Эндоцервикальная биопсия (выскабливание) проводится специальными острыми медицинскими инструментами, с помощью которых берут соскоб из цервикального канала. Для этого метода применяют местную анестезию.
Трепанобиопсия — вид процедуры, направленный на взятие нескольких маленьких кусочков ткани из шейки матки.
Конизация или клиновидная биопсия — отслоение треугольного куска ткани из эндометрия шейки. Такой расширенный метод позволяет заполучить материал из самых важных участков шейки матки. На подробное исследование берутся не только патологические участки ткани, а и ближайшие ткани, имеющие здоровый вид.
Проводится процедура конизации простым хирургическим скальпелем, с применением эпидуральной анестезии или общим наркозом. Иногда пациента после процедуры оставляют на сутки в стационаре для наблюдения, но чаще всего отправляют домой в тот же день.
Петлевая (электрохирургическая) биопсия процедура травматическая. Она способна вызвать рубцевание на поверхности шейки. Рубцы в будущем становятся причиной неспособности зачать малыша или выкидышей. Поэтому использовать такой метод не рекомендуется молодым, нерожавшим девушкам, и тем, кто планирует детей.
Петлевая биопсия делается инструментом, весьма похожим на петлю, сквозь который проходит электричество, с помощью него и происходит отслаивание ткани. Применять наркоз для электрохирургической биопсии не требуется, но пациентке обязательно делают обезболивание.
Если вам назначили биопсию, обязательно узнайте, к какому методу хочет прибегнуть врач. Если вы ещё не имеете детей, то настаивайте на самом безопасном методе, чтобы в будущем избежать проблем с беременностью.
Об одном из видов биопсии узнайте из данного видео.
Несмотря на то, что методы биопсии отличаются, направлены они на один и тот же результат — определить наличие раковых клеток.
После того как вам назначили данное исследование, поинтересуйтесь у своего лечащего врача как все будет проходить. Проводить биопсию могут как в больнице, так и в кабинете у гинеколога. Некоторые виды требуют наркоза, другие же — обходятся обезболиванием. Поэтому знать все эти нюансы обязательно, чтобы подготовиться не только физически, но и морально.
Забор анализа в кабинете гинеколога проходит следующим образом: пациентка располагается в кресле, как при обычном осмотре, врач вводит во влагалище зеркальце и направляет на шейку матки яркое освещение. Далее, пациентке делают укол анестезии и удаляют патологические участки, находящиеся на шейки матки, которые в дальнейшем будут направлены на микроскопическое исследование.
Процедура обычно занимает не более получаса. После проведения всех манипуляций пациентка в тот же день уходит домой. Если же проводить забор материала будут в больнице, то, вероятнее всего, вас положат в стационар на сутки или двое.
Процедура в больнице проходит немного дольше, чем в кабинете гинеколога. Обычно она длится от 35 минут до часа, в некоторых случаях может проводиться до 1,5 часа. Пациентке обязательно делают наркоз, какой именно решает врач. Это может быть: общий наркоз во время, которого вы будете спать, спинальная или эпидуральная анестезия. Всё зависит от вида и болезненности процедуры.
После биопсии вас могут беспокоить боли внизу живота, имеющие тянущий характер. А первая менструация после процедуры часто обильнее, чем обычно.
Очень важно узнать какой вид биопсии вам будут делать, так как некоторые из них настолько болезненные, что простым обезболиванием не отделаешься. Узнав, что вам предстоит болезненная биопсия, настаивайте на общем наркозе.
Не учитывая всей простоты проведения биопсии, процедура всё-таки является хоть и небольшим, но все же хирургическим вмешательством. Поэтому перед её проведением пациентка должна пройти ряд необходимых анализов для исключения инфекции, воспалительных процессов и прочих показаний, запрещающих хирургическое вмешательство.
Гинеколог обязательно берёт мазок из влагалища для исключения воспаления.
Если обнаружилось присутствие воспалительного процесса, то пациентке назначается необходимое лечение. Только после удовлетворительных результатов, после повторного проведения анализа, можно проводить биопсию.
Также для проведения биопсии нужно обязательно исключить присутствие инфекций. Для этого пациентки сдают общий анализ крови, тест на ВИЧ, гепатит и кровь на RV.
Сдача всех этих анализов поможет избежать осложнений во время процедуры и тщательно к ней подготовиться.
Есть ряд показаний, запрещающих проводить биопсию, а именно:
- Плохая свертываемость крови
- Наличие венерических заболеваний
- Инфекционные заболевания
- Воспалительные процессы
После того как пациентке сделают наркоз, врач обрабатывает уксусной кислотой поверхность шейки матки, и после чего дополнительно мажет раствором люголя. Патологические области не изменят цвет из-за присутствия йода, а вот здоровые наоборот. Это, пожалуй, последний этап подготовки после которого врач приступает к отщеплению кусочка ткани.
Не нужно бояться анализа биопсии. Неправильный настрой и страх перед процедурой, часто заканчивается сильным стрессом.
- Главный плюс этой процедуры — точность результатов. Если нужно провериться на наличие злокачественных клеток, то лучше биопсии с этой задачей не справится никакой другой анализ.
- Проводить процедуру отщепления материала на анализ можно не только в больнице, а и в поликлинике, в кабинете у своего гинеколога. Это весьма удобно и не требует особых хлопот, как в случае со стационаром.
- Проводится биопсия довольно быстро, что также является плюсом процедуры.
- После окончания процедуры, дождавшись, когда пройдет действие наркоза, можно смело отправляться домой.
- Сама процедура и дальнейший анализ образца ткани шейки матки совершенно бесплатны. Платить нужно только за наркоз или обезболивающий препарат.
Биопсия — это возможность предотвратить рак шейки матки. Этот вид диагностики позволяет выявить злокачественные клетки на начальном этапе развития, что помогает не допустить дальнейшего их размножения, благодаря своевременному лечению.
- Процедура неприятная, но терпима. Даже находясь под действием местного обезболивающего или наркоза, все равно чувствуешь, как проводят забор ткани на анализ. Боли сильной нет, но неприятные ощущения присутствуют.
- После биопсии есть некоторые запреты и ограничения, которые необходимо придерживаться пока не пройдет период восстановления. Необходимо это для предотвращения попадания инфекции и прочих осложнений.
- Первые дни после операции беспокоят тянущие боль внизу живота. Приходится пить обезболивающие препараты.
- Место, с которого было произведено отщепление кусочка ткани, начинает кровоточить. Приходится прибегать к прижиганию раны.
- Также недостатком является то, что результаты анализа приходят не так быстро как хотелось бы. Из-за этого приходится медлить с началом лечения, или начинать его на свой страх и риск, доверившись врачам. Это в том случае, если вероятный диагноз — рак, и медлить с лечением нельзя.
- Также огромный недостаток — перенесённый стресс. Часто это происходит из-за некомпетентности врачей. Не получив должной консультации, касательно процедуры, начинаешь настолько бояться, что во время процедуры становится плохо.
Минусы в этой процедуре совсем незначительные и терпимые. Не нужно бояться и тем более отказываться от этого анализа. Он может спасти вам жизнь.
Ждать ответ анализа нужно от 10 дней до 2 недель. Зато точность результатов составляет 99%. Получив результаты, не спешите расшифровать их самостоятельно. Сделать это могут лишь специалисты, а именно: онколог и гинеколог.
Результаты могут свидетельствовать о новообразованиях, цервикальной дисплазии или о патологиях в клетках полости шейки матки. Также результаты могут указывать на доброкачественные или злокачественные новообразования в слизистой оболочке (цервикальные полипы).
Есть три степени клеточных изменений (аномалий). Первая степень указывает на незначительное количество изменённых клеток (одна из четырех). Последняя степень говорит о том, что в шейке матки большее количество клеток являются аномальными.
2 и 3-я степень цервикальной дисплазии означают, что у пациентки предраковое состояния. Лечить такие изменения обязательно. Лечение необходимо для предотвращения развития онкологии. Также результаты исследования могут свидетельствовать о клейкоцетозе (вирус папилломы) или инвазийном раке шейки матки.
Если на бланке с результатом исследования, в месте для указания диагноза, написано «норма», то никаких патологий обнаружено не было. Вам не о чем беспокоится.
Получив плохие результаты биопсии, не стоит сразу впадать в панику. Любые изменения в шейке матки чаще всего успешно лечатся. Даже рак шейки матки при ранней диагностике лучше поддается терапии, чем на более поздних стадиях. Получив ответ на анализ, сразу отправляйтесь к своему лечащему врачу. Если есть необходимость, то проконсультируйтесь с онкологом.
Получив результаты, обязательно потребуйте у врача точной расшифровки своего диагноза и полной консультации. Лечение лучше начинать только после готовых результатов, следуя всем предписаниям специалистов.
источник
Биопсия шейки матки — это «отщипывание» кусочка слизистой с подозрительного участка шейки матки. Биопсия любого органа — это самый достоверный способ поставить окончательный диагноз, потому что исследуется непосредственно патологическая ткань, а в данном случае — уникальный способ уточнить вид заболевания и, самое главное, выявить раковые поражения на ранней стадии. При этом не требуется разрезать живот или грудную клетку. Процедура проводится достаточно быстро и не чаще всего не требует госпитализации.
Казалось бы, само словосочетание «шейка матки» предполагает, что шейка — это часть чего-то. Исторически сложилось, что так и есть, есть тело матки и шейка. Но при многолетних наблюдениях, лечении самых разных патологий, наблюдении за беременными стало складываться мнение, что шейка все же весьма особенный орган со своей структурой строения и специфическими заболеваниями.
Длина шейки матки в норме около 3-4 см, ширина около 2.5-3 см. Форма ее цилиндрическая, наружные зев открывается во влагалище, а внутренний в полость матки.
Мы уделяем внимание этому аспекту, потому что заболевания шейки матки — это сейчас совсем не редкость даже у молодых и нерожавших женщин.
И это тем более настораживает, потому что шейка матки — это визуально доступный орган. И по всем стандартам пациентка должна бывать у гинеколога 1 раз в год. И в это посещение она должна сдавать мазок на флору (выясняется, нет ли воспаления, дисбактериоза влагалища и так далее) и цитологическое исследование с шейки матки (соскоб на раковые клетки с шейк матки), также доктор осматривает шейку матки в зеркалах.
Дисплазия шейки матки – это атипические (патологические) изменения тканей влагалищной части шейки. В отличие от эрозии, дисплазия проникает глубже, имеет три стадии и угрожает развитием патологического процесса вплоть до раковых заболеваний. В этих случаях инструментальная и лабораторная диагностика играют ключевую роль, потому что женщину может ничего не беспокоить вплоть до тяжелой стадии заболевания. Нет ни болей, ни необычных выделений, ни нарушения менструального цикла. При выполнении биопсии точность постановки диагноза практически стопроцентная, а значит, мы сможем принять решение о лечении/операции/наблюдении максимально быстро.
Эктопия шейки матки – это такое состояние, когда ткань, которая в норме находится в цервикальном канале (внутри шейки матки) как бы «выползает» наружу и мы обнаруживаем ее на наружном зеве шейки. Само по себе это состояние не опасно, но для того чтобы успокоиться и просто наблюдаться в плановом порядке 1 раз в год, необходимо исключить более грозные диагнозы.
Лейкоплакия – это образование «белых бляшек» на слизистой шейки матки. Само слово «лейкоплакия» и означает «белая бляшка». На шейке матки образуются участки, которые имеют более плотную структуру и неравномерно окрашиваются при проведении кольпоскопии. При проведении биопсии решается принципиальный вопрос – это простая лейкоплакия и ее наблюдают, либо же это атипическая лейкоплакия (предраковое состояние), которую следует активно лечить. Лечение в данном случае может подразумевать очень широкий спектр вмешательств, от деструкции (электрическим током, лазером) до удаления части или всей шейки.
Полипы шейки матки – это выросты слизистой, которые напоминают бородавки и имеют разнообразное и часто смешанное происхождение (гормональный сбой, половые инфекции, механические травмы во время абортов и диагностических выскабливаний, возрастные изменения).
Полипы могут никак себя не проявлять, и тогда, на осмотре у гинеколога это становится находкой. А может случиться так, что женщина приходит именно с жалобами на кровянистые выделения после полового акта, боли и другие проявления. В любом случае полипы следует удалять и исследовать гистологически. И в этом случае мы также более всего опасаемся рака шейки матки.
Остроконечные кондиломы или аногенитальные бородавки – это образования на слизистых (в том числе и на шейке) и коже. Это заболевание вызвано вирусом папилломы человека и также грозит перерождением в рак. При биопсии определяется то, на какой стадии, на данный момент находится заболевание и не нужно ли предпринимать более активных действий, чем наблюдение и медикаментозное лечение (противовирусные препараты).
Пап-тест или привычная нам «цитология» с шейки матки – это скрининговый тест, то есть обследование которое проводится всем без исключения обратившимся женщинам минимум 1 раз в год. Это необходимо для того, чтобы выявить подозрение на онкологию. Если в соскобе с шейки выявляется подозрение на раковые клетки, то не следует медлить и выполнить биопсию.
Кольпоскопия – это осмотр шейки матки под микроскопом, при этом шейка обрабатывается растворами йода и ацетоуксусной кислоты. Существуют нормативы, как должна выглядеть шейка в норме и после обработки растворами. Если кольпоскопическая картина не соответствует норме, то следует углубить диагностику и в некоторых случаях выполнить биопсию.
ВПЧ (вирус папилломы человека) – это онкогенный вирус, который передается половым путем и может спровоцировать развитие рака шейки матки. У ВПЧ есть ряд штаммов (видов вируса), которые опасны в разной мере и вызывают разные виды поражений (от папиллом и аногенитальных бородавок до рака). Если при обследовании выявлено наличие в соскобе ВПЧ высокого онкогенного риска (16, 18, 31, 33, 39), то желательно дообследоваться по максимуму. Рак шейки матки, выявленный на ранней стадии, особенно рак in situ, прекрасно поддается лечению и крайне редко рецидивирует.
Рак in situ – это дословно «рак на месте», то есть небольшое скопление раковых клеток, которые еще не успели распространиться и есть шанс вылечиться полностью.
Воспаление во влагалище является временным противопоказанием к проведению биопсии. Биопсия предполагает некоторую травму слизистых и при наличии инфекции процесс может распространиться и углубиться, что добавит дополнительные проблемы и может быть чревато осложнениями.
В I триместре манипуляции на шейке могут спровоцировать угрозу выкидыша. Это обусловлено механическим воздействием на ткань шейки, болевыми ощущениями и риском воспаления.
Во II триместре ситуация по многим показателям наиболее стабильна, ребенок уже растет, он плотно прикреплен (в отличие от I триместра), но еще не так велик в размерах.
В III триместре беременности ребенок уже больших размеров, шейка матки укорачивается и в естественных условиях, а если мы добавим еще и наше вмешательство, то можем спровоцировать преждевременные роды. В этом случае диагностические манипуляции следует отложить на «после родов». После родов женщина должна прийти к участковому гинекологу (или тому гинекологу, у которого наблюдалась по беременности) через пару дней после выписки из роддома, а затем через 1.5-2 месяца. Вот во второй визит и следует решать вопрос, нужно ли углубленное обследование. К этому моменту ткани родовых путей уже практически восстановились, и диагностика будет достоверной.
Нарушение свертывания крови бывает выражено в разной мере. При тяжелых нарушениях свертывания, частых кровотечениях, спонтанном образовании синяков разных размеров следует сначала выбрать все возможные малоинвазивные (нетравматичные) методы исследования, а к биопсии прибегнуть, в крайнем случае.
Если же нарушение свертываемости некритичное, то следует выполнять процедуру под прикрытием препаратов для свертывания крови. Названия и схему приема препаратов вам назначит терапевт или гематолог (специалист по заболеваниям крови).
Сюда же можно отнести и пациенток, которые принимают кроворазжижающие препараты. Мы должны помнить о том, что пациентки болеют не только тем, с чем пришли к нам. Вполне возможно, что у женщины в прошлом был инсульт, инфаркт миокарда и тромбоз вен, и она принимает аспирин, варфарин, ксарелто или другие кроворазжижающие препараты. Если мы назначаем процедуру биопсии, то должны уточнить какие препараты принимает пациентка. При выяснении подобных фактов, пациентка обязательно должна посетить терапевта/кардиолога/сосудистого хирурга, чтобы уточнить, надо ли отменять препарат и за какое время до биопсии это следует сделать. А также когда возобновить прием, чтобы и избежать кровотечения из половых путей и не спровоцировать образование тромбов.
Во время месячных, во-первых, мало что видно, и можно взять биопсию не с самого подозрительного участка. А во-вторых, это нерационально потому, что есть риск воспаления, усиления кровотечения и т.д. Следует подождать окончания менструации, а затем выполнять биопсию.
- Общий анализ крови (в первую очередь интересует наличие воспаления и количество свертывающих элементов – тромбоцитов)
- Гемостазиограмма (анализ на свертываемость крови)
- Мазок из влагалища на флору+гонококки, трихомонады
- Цитологический мазок (Пап-тест)
- Кольпоскопия (исследование шейки матки под микроскопом)
- Анализ крови на ИППП (хламидии, микоплазмы) методом ПЦР
- Анализ крови на ВИЧ и гепатиты В и С методом ИФА
- РМП (реакция микропреципитации на сифилис)
Биопсия обычно назначается на 5-6 сутки после менструации, то есть примерно на 9-13 дни цикла (следует считать с 1 дня менструации). Если женщина в менопаузе и месячных нет, то в любой день с учетом вышеперечисленных противопоказаний.
Биопсия шейки матки может проводиться несколькими способами. Вид вмешательства зависит от возраста пациентки, от того, рожала или нет, предварительного диагноза и жалоб. Практически после всех видов биопсии пациентка ощущает некоторую болезненность во время процедуры (она очень короткая по времени) и 5-6 дней после.
Для проведения прицельной биопсии используется кольпоскоп. Кольпоскоп – это специальный микроскоп для осмотра шейки матки и влагалища. Это позволяет минимизировать риск неточной диагностики и получить достоверный результат. Поэтому этот вид исследования считается самым простым в исполнении и при этом точным и упоминается первым.
Пациентка ложится на кресло, врач-гинеколог вводит во влагалище зеркала и настраивает кольпоскоп для получения наиболее четкой картинки.
Когда гинеколог определяет для себя наиболее подозрительные участки, то наносит на них йодный раствор. Это позволяет сделать их еще более четкими и обозначить границы.
Далее тактика может различаться. Бывает конхотомная и аспирационная биопсия.
В первом случае, с каждого подозрительного участка специальным инструментом – конхотомом (похож на ножнички с заостренным концом) берется кусочек слизистой, примерно 3×5 мм.
Во втором, используется специальная игла, и тогда с каждого нужного участка берется пункция (в иглу засасывается столбик ткани). Если участков много, то каждый кусочек помещается в отдельную емкость и маркируется соответствующим образом.
Затем места биопсии обрабатывают и пациентку отпускают домой. Если есть жалобы на обильные кровянистые выделения, повышение температуры тела, то возможно направление в гинекологический стационар.
В норме после биопсии пациентка в течение 5-6 дней отмечаются кровянистые выделения от умеренных до скудных, а также дискомфортные и умеренно болезненные ощущения в промежности.
В этом случае для взятия биопсии используется аппарат «Сургитрон». Суть процедуры состоит в том, что биоптат (кусочек ткани) захватывается при помощи петли, через которую пропусают радиоволновой заряд. Положительные моменты этого метода в том, что:
- ткань не нагревается, и не искажаются результаты гистологии,
- этот метод можно использовать у нерожавших, так как не формируются шрамы, и шейка не деформируется,
- нет риска кровотечения, так как после воздействия сосуды запаиваются,
- нет риска инфицирования.
Этот вид биопсии уже проводится в стационаре (дневном или круглосуточном) и является более обширным вмешательством, чем предыдущие методы.
Необходимо подготовиться, сдать мазки на флору и, если это необходимо, то пролечить воспаление. Если будет нужно, то придется сдать анализы на половые инфекции. Недолеченное воспаление, на фоне которого провели ножевое вмешательство, может привести к распространению инфекции по всему малому тазу и придется делать уже открытую операцию. Это совсем нежелательные осложнения и их лучше предупредить.
Женщину предупреждают, что за 2 дня не следует жить половой жизнью, вводить во влагалище свечи/таблетки и тампоны, нельзя спринцеваться.
В день операции с утра нельзя пить и принимать пищу, нельзя курить.
Процедура проводится под обезболиванием, вид анестезии избирается индивидуально. Чаще всего используется кратковременный внутривенный наркоз. Такой же наркоз используется в случае проведения медицинских абортов, лечебно-диагностических выскабливаний и гистероскопии (исследование полости матки с помощью видеоаппаратуры). Также может использоваться и местная анестезия.
Далее техника схожа с прицельной биопсией: шейку матки выводят в зеркалах, настраивают кольпоскоп и обрабатывают слизистую раствором йода. Подозрительный участок иссекается полностью, полученную ткань помещают в стабилизирующий раствор (формалин 10%).
В этом случае хирургически удаляется «круг» слизистой с наружного зева шейки матки. Этот вид вмешательства сочетает диагностическое мероприятие с лечебным.
В этом случае материал берется не только с наружного зева шейки матки. Также производится выскабливание цервикального канала. Гистологический материал также упаковывается в отдельные емкости. Это нужно для того, чтобы выяснить локализацию патологического процесса и определиться с методом лечения.
По результатам биопсии мы ставим окончательный диагноз, что определяет дальнейшую тактику лечения.
Результат биопсии исключает рак или подтверждает его. При исключении рака, гистологическое заключение должно подтверждать другой диагноз: полип, кондилома, лейкоплакия, эрозия и другие.
В зависимости от заключения тактика лечения может значительно различаться. От местного лечения эрозии, до хирургической операции.
Обычно боли имеют схваткообразный или тянущий характер, интенсивность от слабой до умеренной. При резких болях, сопровождающихся повышением температуры, кровотечением, появлением выделений с неприятным запахом, снижением артериального давления (слабость, головокружение, тошнота) – необходимо обратиться в дежурную гинекологию.
В норме могут быть слабые или умеренные боли над лоном до 5 дней.
Выделения (идет кровь), от умеренных до скудных слизисто-сукровичных, могут быть в норме до 5-7 дней. Обильное кровотечение – повод для вызова бригады «Скорой помощи».
После процедуры биопсии могут наблюдаться нарушения менструального цикла. В большинстве случаев месячные приходят как обычно, но могут стать более болезненными в первые 1-2 цикла.
Более ранний приход менструации объясняется гормональным сбоем, инфекционными осложнениями после процедуры. Кровянистые выделения в течение 1 недели после диагностики не следует считать месячными, это идет заживление слизистой. Нормальная менструация должна сопровождаться вашими обычными ощущениями. У кого-то перед месячными набухает грудь, кто-то замечает отечность или излишнюю эмоциональность и раздражительность. Если кровотечение началось, но вы не уверены, что это нормальная менструация, то лучше повторно обратиться к врачу.
Задержка месячных после биопсии также не редкость и чаще всего связана с психоэмоциональным стрессом, который испытывает женщина, идя на процедуру в первый раз. При ненаступлении менструации в нормальные сроки удостоверьтесь в отсутствии беременности (тест-полоски на хорионический гонадотропин в моче или известный всем тест на беременность). Задержка не более 1 цикла не должна сильно пугать пациентку. Если в следующий цикл месячные пришли, как обычно, то дополнительного обследования и лечения не нужно. Если не пришли, то надо сходить к гинекологу.
Как правило, это следствие недолеченной скрытой инфекции или нарушения режима (ниже мы расскажем, чего не нужно делать после процедуры биопсии). При появлении непривычных выделений, зуда и жжения в промежности, учащения мочеиспускания необходимо срочно обратиться к гинекологу по месту жительства.
В зависимости от вида вмешательства не рекомендуется жить половой жизнью от 5 дней до двух недель. Затем в течение 1- 2 месяцев рекомендуется использовать презерватив.
И другие тепловые процедуры также под запретом. В течение примерно двух недель не следует также делать обертывания, массаж и принимать горячие ванны. Только кратковременный теплый душ.
Тампоны не дают кровянистым выделениям оттекать из влагалища. При ненарушенной слизистой это не страшно, при регулярной смене тампонов (максимум 8 часов) нарушения флоры не происходит. Но при наличии повреждения на слизистой необходимо обеспечить полноценный отток.
Без назначения гинеколога никакие свечи «для профилактики» вводить не следует, можно затормозить процесс заживления и создать условия для развития осложнений.
Понятно, что чистой воды в открытых водоемах не бывает. А после биопсии у женщины во влагалище практически открытая ранка. Попадание бактерий может привести к серьезному воспалению.
Напряжение брюшного пресса приводит к временному нарушению кровоснабжения в малом тазу.
Биопсия шейки матки выполняется в дневных стационарах женских консультаций, кабинетах патологии шейки матки, круглосуточных гинекологических стационарах и оснащенных частных клиниках.
По направлению из ЖК и назначению участкового акушера-гинеколога в государственных клиниках биопсия выполняется бесплатно.
В частных клиниках стоимость биопсии колеблется от 2000 до 12000 рублей.
Заключение: таким образом, биопсия шейки матки – это доступный, информативный и безопасный (при соблюдении всех правил), метод диагностики рака и других заболеваний шейки матки. Если вам предлагают выполнить биопсию, то не следует бояться. Следите за собой и будьте здоровы!
источник
С помощью исследования кусочка ткани, полученного при биопсии шейки матки, врач получает достоверную информацию о состоянии органа, наличии воспалительных изменений, фоновых заболеваний, предраковых состояний или раковой опухоли.
У здоровых женщин патологические изменения в биопсийном материале не выявляются. В нашей статье мы рассмотрим виды плохих результатов биопсии этого органа, что они означают и каковы их последствия.
С помощью биопсии в соответствии с клинико-морфологической классификацией можно выявить следующие состояния:
- Фоновые заболевания, не приводящие к раковому перерождению.
- Дисплазия I–III степени, или цервикальная интраэпителиальная неоплазия (CIN).
- Цервикальная карцинома, или рак шейки матки.
Эти состояния не подвергаются злокачественной трансформации.
Истинная эрозия – это разрушение, изъязвление верхнего слоя слизистой оболочки. Она чаще всего быстро заживает самостоятельно. Лечение обычно включает назначение антибиотиков для подавления инфекции и использование средств для восстановления микрофлоры влагалища.
При эктопии цилиндрический эпителий, выстилающий цервикальный канал, распространяется на влагалищную поверхность шейки. Врожденная эктопия считается вариантом физиологической нормы и подлежит только наблюдению. Если псевдоэрозия является приобретенной, сочетается с хроническим воспалительным процессом, а также инфицированием вирусом папилломы человека, то лечат ее с помощью криодеструкции, лазерной коагуляции или радиоволновой терапии. Используя эти методы, удаляют очаг пораженной ткани.
Эктропион – одновременное наличие эктопии и деформации шейки в результате родов или гинекологических вмешательств. Лечение проводится теми же способами, что и терапия эктопии.
Лейкоплакия относится к нарушениям ороговения клеток. Если при биопсии выявлена простая лейкоплакия – волноваться не стоит. Ее очаги удаляют с помощью малотравматичных вмешательств (криодеструкция, лазерная терапия и другие). Лейкоплакия с атипией – предраковое состояние, так как в этом случае клетки обладают большим митотическим потенциалом и способны быстро делиться. Хирургическое вмешательство в этом случае более обширное. Чаще всего выполняется конизация шейки матки.
Полипы удаляют, одновременно проводя диагностическое выскабливание цервикального канала. Их необходимо различать с полипами эндометрия, поэтому удаление проводится под контролем гистероцервикоскопии.
Таким образом, фоновые заболевания не перерождаются в раковую опухоль. Однако их следует своевременно выявлять и удалять.
При дисплазии, которую обнаруживают в биопсийном материале, клетки приобретают черты атипии, то есть нарушается их дифференцировка и рост. При этом изменяется структура самой эпителиальной ткани, которая представлена трансформированными клетками. Нарушается слоистость эпителия, однако базальная мембрана, на которой он расположен, не затрагивается.
Изменения клеток при дисплазии включают:
- нарушение строения эпителия;
- разная форма;
- учащение деления;
- изменения строения ядер.
Если эти признаки фиксируются лишь в нижней трети толщи эпителия, говорят о легкой степени дисплазии. При средней тяжести атипия охватывает нижнюю и среднюю треть ткани. При тяжелой дисплазии поражены все слои эпителия шейки матки.
Дисплазия часто сопровождает фоновые заболевания. В большинстве случаев она протекает без клинических проявлений.
Цервикальная интранеоплазия I степени самостоятельно регрессирует у трех из четырех пациенток. При II степени дисплазии подобный регресс наблюдается у 40% больных. III степень неоплазии, или рак in citu, может исчезнуть без лечения у 5 из 100 женщин.
Молодые женщины с неоплазией легкой степени нуждаются в наблюдении в течение года. Если не происходит регресса или состояние ухудшается, показана конизация шейки матки. Умеренная и тяжелая дисплазия – показание для выскабливания цервикального канала и конизации шейки.
У женщин в постменопаузе расширяются показания для удаления матки.
Начальные стадии этого заболевания часто клинически не проявляются. Его обнаруживают лишь при биопсии с последующим гистологическим исследованием.
Тактика лечения зависит от распространенности раковой опухоли и возраста женщины. Она может включать хирургическую операцию (конизация шейки матки, экстирпация матки), лучевую и химиотерапию.
Рак шейки матки легче предотвратить, чем лечить. Его развитию часто предшествует длительно существующая цервикальная интраэпителиальная неоплазия. Если у женщины при обследовании выявлены плохие результаты биопсии, свидетельствующие о патологии органа, прежде всего ей необходимо не паниковать и не опускать руки.
Предраковые процессы у многих женщин поддаются самоизлечению или проходят после врачебного вмешательства. Даже рак шейки матки, вовремя выявленный, хорошо поддается терапии. Поэтому главная рекомендация женщине, у которой выявлены плохие результаты биопсии – регулярно посещать гинеколога и выполнять все его советы по обследованию и лечению.
источник

Основными лабораторными исследованиями являются цитологический анализ шейки матки и анализ на биопсию шейки матки.
Мазок на цитологию (ПАП-тест, мазок по Папаниколау) – это дешевый, простой и достаточно точный метод гинекологического исследования, позволяющий определить состояние тканей шейки матки. С помощью цитологического мазка можно выявить ненормальные (атипичные) клетки, которые способны перерождаться в злокачественные. Мазок является абсолютно безопасной и безболезненной процедурой.
Специалисты рекомендуют всем женщинам начинать сдавать цитологический анализ шейки матки спустя три года после начала половой жизни, но в любом случае не позже 21 года. Женщины в возрасте 21–49 лет должны проходить данное обследование раз в три года, в возрасте 50–65 лет – раз в пять лет.
Анализ на цитологию является самым доступным и простым способом диагностирования рака шейки матки и дисплазии (предраковых состояний). Регулярное проведение такого исследования необходимо женщинам, страдающим вирусом папилломы человека или остроконечными кондиломами. Это связано с тем, что данные заболевания чаще всего провоцируют развитие рака шейки матки.
Во-первых, забор мазка не проводится во время менструации и в первые несколько дней после ее окончания, при воспалительных заболеваниях инфекционного характера. Во-вторых, за двое суток до анализа необходимо прекратить использование вагинальных таблеток, свечей, спреев, отказаться от спринцеваний, средств интимной гигиены. В-третьих, нужно отказаться от половых контактов за двое суток до проведения исследования.
Мазок на цитологию берется во время осмотра женщины в гинекологическом кресле. Сначала врач, используя ватный тампон, очищает от выделений поверхность шейки матки. После этого с помощью специальной щеточки берется материал для анализа, который наносится на предметное стекло. Затем стекло отправляется в лабораторию, где его изучают под микроскопом. Обычно результаты исследования готовы в течение 1–2 недель.
Часто одновременно с цитологическим мазком врач берет материал на бактериологический анализ, с помощью которого определяют микрофлору шейки матки и влагалища.
В норме у женщины в течение 3–5 суток после сдачи анализа могут наблюдаться незначительные грязно-зеленые или темно-коричневые выделения. Никакого лечения такое состояние не требует. На протяжении 7–10 суток после сдачи анализа шейки матки женщине не рекомендуется заниматься сексом, спринцеваться и использовать вагинальные тампоны.
Результаты анализа мазка шейки матки на цитологию бывают нормальными («отрицательными», «хорошими»), когда они указывают на отсутствие серьезных изменений в слизистой шейки матки. Патологические результаты мазка («положительные», «плохие», «дисплазия», «атипия») указывают на то, что обнаружены изменения, которые способны привести к развитию рака.
Существует много факторов, которые могут вызвать изменение состояния клеток эпителия шейки матки. Чаще всего причиной бывает вирус папилломы человека и многие другие инфекции, которые передаются половым путем (уреаплазмоз, хламидиоз).
Но не нужно воспринимать плохие результаты анализа мазка как приговор. При выявлении отклонений от нормы врач назначит дополнительные исследования, обычно, кольпоскопию (осмотр с помощью кольпоскопа). После этого при необходимости пациентке назначается дополнительное исследование – биопсия шейки матки.

Анализ шейки матки при помощи биопсии является более точным, чем цитологическое исследование. Используя кольпоскоп, врач находит патологические участки на слизистой шейки матки и берет из них материал для анализа. С помощью биопсии можно точно узнать, являются ли атипичные клетки патологическими, и как сильно проявились изменения. Благодаря данному исследованию, специалист подбирает необходимую методику лечения пациентки.
Биопсия шейки матки может быть произведена следующими способами:
- щипковый – производится специальными биопсийными щипцами; заживление раны происходит в течение 3–4 суток; малотравматичный и достаточно информативный способ;
- радиоволновой (петлевой) – производится радиоволновой петлей; абсолютно бескровный в момент забора материала способ; незначительные кровянистые выделения бывают через неделю после биопсии;
- конизация – иссечение фрагмента ткани в виде конуса; используется не только для диагностики, но и для удаления патологического участка шейки матки.
Для каждой конкретной пациентки оптимальный способ биопсии подбирает врач. Данная процедура проводится на 3–5 сутки после окончания менструации. Перед проведением биопсии женщина направляется на анализы крови на ВИЧ-инфекцию, гепатиты, сифилис.
Анализ шейки матки на биопсию проводится амбулаторно или в стационаре. Так как данная процедура часто проходит под анестезией, не рекомендуется принимать пищу за 12 часов до ее проведения.
Забор материала производится у женщины, лежащей на гинекологическом кресле. После биопсии врач обрабатывает раневую поверхность специальным раствором-коагулянтом, который ускоряет свертываемость крови. Результаты данного анализа обычно готовы на 10–14 сутки.
После проведения биопсии у женщины в течение пяти суток могут быть тянущие боли внизу живота, на протяжении десяти суток могут наблюдаться мажущие выделения.
Для того чтобы свести к минимуму неприятные последствия биопсии, женщине необходимо придерживаться некоторых правил после ее проведения в течение 4–8 недель:
- исключить значительные физические нагрузки;
- не поднимать тяжести более 3 кг;
- не пользоваться вагинальными тампонами, исключить спринцевания;
- воздержаться от посещения бассейнов, бань, саун;
- принимать только душ и ни в коем случае не ванну;
- воздержаться от половых контактов;
- с осторожностью принимать лекарственные препараты, которые разжижают кровь, например Аспирин.
Результаты данного анализа шейки матки в полной мере отражают степень поражения тканей шейки матки по всей толщине. На их основании врач сможет подобрать наиболее подходящую терапию, которая поможет восстановить здоровье женщины.
источник
Биопсия шейки матки – медицинская манипуляция, позволяющая прицельно взять кусочек патологически изменённой ткани влагалищной порции (части) шейки матки для морфологического исследования. Иногда берут не только больную ткань слизистой шейки, но и часть прилежащей к патологическому очагу здоровой для детального рассмотрения зоны перехода. При небольшом поражённом участке стараются весь его включить в биоптат, как бы удалить патологию в пределах здоровых тканей.
Биопсия шейки матки производится при подозрении на опухолевое поражение или предраковый процесс. Делается это отнюдь не при первом посещении гинеколога, а по результату цитологического исследования соскоба и кольпоскопии – осмотра шейки матки с помощью оптики, которые выполняются при первичном гинекологическом осмотре.
В первую очередь, морфологическое исследование биоптата шейки под микроскопом позволяет дифференцировать доброкачественную, но угрожающую малигнизацией, дисплазию и преинвазивный рак, пока не вышедший за пределы клеток – cancer in situ. Эти процессы очень похожи, никаким иным способом, кроме исследования ткани под микроскопом, их не диагностировать и не отличить.
Биопсию проводят и при наличии вируса папилломы человека (ВПЧ). Сам вирус выявляется исключительно молекулярно-биологическими методами — полимеразными цепными реакциями (ПЦР). Но при наличии на шейке вирусных разрастаний, папиллом и прочих ненормальностей, берут биопсию, поскольку под маской вирусных изменений может быть рак. Раковые опухоли очень разнообразны по своему внешнему виду, зачастую вначале развития мало отличаются от других вполне доброкачественных процессов.
Биопсия возможна при эрозии, опять-таки, когда предполагается, что под неё маскируется злокачественная опухоль. Воспалительные изменения ведут к утрате многослойного плоского эпителия, так возникает эрозия шейки матки. Это не язва, а участок шейки без поверхностного эпителия с налётом фибрина. Истинная эрозия недолговечна, если не заживёт, может перейти в следующую стадию — эндоцервикоз (псевдоэрозию), когда на дефекте вырастает эпителий, но не утраченный многослойный плоский, а цилиндрический. И в этом случае, поскольку рак многолик, берут кусочек ткани.
Как при любом инвазивном исследовании биопсию не делают:
- при наличии острых воспалительных заболеваний половых органов;
- при острых инфекциях и обострении хронических, в том числе и инфекциях передающихся половым путём;
- при опасности кровотечения, что возможно при некоторых нарушениях свёртываемости и болезнях крови;
- во время менструации.
Для биопсии во время беременности должны быть очень серьёзные основания, но если при цитологическом исследовании мазка с шейки обнаружены клетки рака, биопсии не избежать. У каждой 50 больной рак шейки матки возник во время беременности.
В настоящее время существует, по меньшей мере, десяток способов биопсии, выбираемых по индивидуальным показаниям. Врачи нашей клиники владеют ими в полном объёме и для каждой пациентки выберут оптимальный.
Все необходимые анализы назначит лечащий врач, в обязательном порядке сдаются анализы крови на гепатиты и ВИЧ, анализы и мазки на выявление половых инфекций.
В течение 2 дней до манипуляции исключаются половых контакты, спринцевания, влагалищные тампоны и свечи, то есть запрещено внедрение чего-либо во влагалище.
Если предполагается наркоз, то последнее принятие пищи и курение – за 12 часов до манипуляции.
Биопсию выполняют на 5-7 от начала менструации.
Существуют разные способы биопсии, врач должен выбрать оптимальный именно для вас, возможно, потребуется анестезия или наркоз.
Считается, что шейка матки мало чувствительна, поэтому манипуляции с ней безболезненны, но это не совсем так. Ощущения во время манипуляции нельзя назвать приятными, всё определяется индивидуально: для кого-то это как «укус комара», кто-то ощущает много больше. Главное – непосредственно сама биопсия выполняется за секунды.
После биопсии день-два могут быть совсем не боли, но необычные ощущения. Возможны очень незначительные – мажущие кровянистые выделения. При появлении температуры, выделений с неприятным запахом необходимо сразу же обратиться к врачу-гинекологу.
Во избежание осложнений необходимо, хотя бы на 2 недели:
- отказаться от секса;
- не спринцеваться;
- не пользоваться влагалищными тампонами;
- отказаться от бани и сауны, заменить принятие ванны душем;
- не принимать лекарства, изменяющие реологические свойства крови.
Биопсия выполняется для исключения злокачественного процесса и постановки правильного диагноза. В некоторых случаях она одновременно и радикальное лечение, к примеру, при небольшом полипе шейки матки.
источник
Шейка матки – наиболее узкая часть органа, расположенная внизу и соединяющая его с влагалищем. В толще шейки располагается цервикальный канал. Одна из частых диагностических процедур при заболеваниях шейки – биопсия.
Что такое биопсия шейки матки? Это хирургическое вмешательство, во время которого из влагалищной части органа забирается небольшой кусочек ткани. Затем он исследуется под микроскопом.
Для чего нужна биопсия?
Обычно ее назначают после того, как в области шейки при внешнем осмотре или взятии мазка была найдена какая-либо патология. Обычно это происходит при обнаружении признаков предраковых изменений или рака, а также при выявлении человеческого вируса папилломы, способного вызвать злокачественную опухоль органа. Биопсия также назначается для диагностики остроконечных кондилом и полипов.
Что выявляет это исследование?
Оно дает полную информацию о строении клеток шейки и позволяет определить морфологические (структурные) признаки заболеваний. Гистологическое заключение после микроскопической диагностики дает врачу возможность поставить диагноз, определить прогноз болезни и сформировать правильный план лечения пациентки.
Биопсия шейки используется для подтверждения предполагаемого диагноза. Это очень важная часть диагностики болезней шейки, без которой невозможно эффективно помочь женщине. Основная цель процедуры – диагностика предраковых состояний и злокачественных опухолей шейки.
Первым этапом диагностики является осмотр поверхности шейки с использованием гинекологического оптического аппарата – кольпоскопа. Во время кольпоскопии врач не только исследует поверхность, но и проводит некоторые диагностические пробы, помогающие обнаружить патологические очаги.
Показания к исследованию формулируются после получения результатов. Обнаруживаются такие аномальные признаки:
p, blockquote 13,0,0,0,0 —>
- участки эпителия белого цвета, появляющиеся после обработки уксусной кислотой (раствором) и являющиеся точным признаком при дисплазии;
- участки, не окрашивающиеся после обработки раствором йода при пробе Шиллера; обычно они представлены ороговевающими клетками, под которыми могут скрываться измененные ткани; такая картина наблюдается, в частности, при лейкоплакии шейки матки;
- пунктуация, или красные точки на поверхности слизистой, вызванные разрастанием сосудов;
- мозаика, представляющая собой участки разветвленных стромальных (подслизистых) сосочков, разделенные мелкими сосудами;
- атипическая зона трансформации, объединяющая несколько из вышеперечисленных признаков;
- неровная или бугристая поверхность, что может быть признаком рака;
- кондиломы;
- воспаление;
- атрофия;
- истинная эрозия;
- полип;
- эндометриоз.
При всех перечисленных состояниях и заболеваниях необходимо гистологическое исследование измененных тканей.
Кроме того, биопсия проводится при сочетании кольпоскопических признаков папилломавирусной инфекции в сочетании с обнаружением этого вируса высокой онкогенности:
p, blockquote 15,0,0,0,0 —>
- лейкоплакия;
- мозаика и пунктуация.
Такие изменения могут быть ранним признаком рака шейки.
Исследование также показано, если у пациентки обнаружены Пап-мазки 3-5 класса:
p, blockquote 17,0,0,0,0 —>
- единичные клетки с нарушенным строением ядра или цитоплазмы (койлоциты);
- единичные клетки, имеющие явные признаки злокачественности;
- раковые клетки в большом количестве.
В расшифровке Пап-мазка, при которой необходима биопсия, могут встретиться такие обозначения:
p, blockquote 18,0,0,0,0 —>
- ASC-US – измененные клетки эпителия, появившиеся по непонятной причине;
- ASC-H – измененные клетки, указывающие на предрак или опухоль;
- AGC – измененные клетки цилиндрического эпителия, характерного для цервикального канала;
- HSIL – предрак эпителия;
- AIS – предрак цервикального канала.
Нужно подробно расспросить врача, что означают обнаруженные изменения. Это поможет женщине принять верное решение о дальнейшем лечении.
Исследование противопоказано во время воспалительных заболеваний половых и других органов, в частности, при кольпите или острой респираторной инфекции. Оно не проводится при болезнях крови, сопровождающихся выраженным нарушением свертываемости крови (тромбоцитопения, гемофилия).
Основная причина, по которой биопсию на время откладывают – инфекционные заболевания половых органов. Кроме того, при необходимости общей анестезии могут возникнуть ограничения, связанные с лекарственной аллергией, тяжелыми заболеваниями сердца, эпилепсией, диабетом.
p, blockquote 24,0,0,0,0 —>
- Эксцизионная (пункционная). Кусочек ткани небольшого размера берется с помощью специального инструмента – биопсийных щипцов. Для определения места анализа врач может предварительно обработать шейку уксусной кислотой или йодом.
- Клиновидная, или конизация, предполагает удаление конусообразного участка шейки с помощью скальпеля, лазерного луча или других физических факторов. Для этой процедуры используется общая анестезия.
- Выскабливание цервикального канала – удаление клеток из канала шейки с помощью кюретки.
Выбор метода вмешательства зависит от предполагаемого заболевания, его тяжести и общего состояния пациентки.
Процедуру планируют в соответствии с менструальным циклом. На какой день цикла делают манипуляцию? Обычно через 5-7 суток после первого дня менструации. Это необходимо для заживления ранки до наступления следующих месячных, что уменьшает вероятность последующего воспаления. Кроме того, клетки эндометрия, попадающие во время менструации на незажившую ранку, могут там закрепиться и в дальнейшем вызвать эндометриоз.
Назначаются следующие исследования:
p, blockquote 28,0,0,0,0 —>
- анализ крови и мочи;
- при наличии показаний – определение в крови уровня билирубина, печеночных проб, креатинина, мочевины и сахара;
- коагулограмма (исследование свертываемости крови);
- мазок для обнаружения микрофлоры;
- Пап-мазок;
- анализы на вирусные гепатиты, ВИЧ, сифилис;
- анализы на хламидиоз, уреаплазмоз, микоплазмоз;
- кольпоскопия.
Если обнаружится инфекционный процесс, биопсия может быть выполнена только после его устранения.
Предварительно следует сообщить врачу о принимаемых лекарствах. Необходимо отменить препараты, увеличивающие риск кровотечения, например:
p, blockquote 30,0,0,0,0 —>
- Аспирин;
- Ибупрофен;
- Варфарин.
Кроме списка принимаемых лекарств, доктору необходимо сообщить следующую информацию:
p, blockquote 31,0,0,0,0 —>
- аллергия на медикаменты или продукты питания;
- периодические ненормальные кровотечения у пациентки или членов ее семьи;
- наличие диабета, высокого давления, болезней сердца;
- перенесенный ранее тромбоз глубоких вен или тромбоэмболия легочной артерии;
- проведенные ранее оперативные вмешательства (удаление аппендикса, желчного пузыря и так далее) и особенности восстановления после них.
Как минимум за сутки до процедуры необходимо прекратить влагалищные спринцевания, не пользоваться тампонами, не применять лечебные влагалищные кремы или свечи.
Перед манипуляцией не нужно пользоваться средствами для интимной гигиены, курить и употреблять алкоголь. Лица с диабетом должны предварительно проконсультироваться у эндокринолога: возможно, понадобится временное изменение дозы инсулина или сахароснижающих медикаментов.
Перед биопсией проводят обычное обследование пациентки и гинекологический осмотр. После беседы с врачом о необходимости процедуры, порядке ее проведения, возможных осложнениях женщина подписывает согласие на выполнение манипуляции.
Если планируется наркоз, подготовка к биопсии шейки матки сопровождается отказом от приема пищи, жидкости и лекарственных препаратов в течение 12 часов перед процедурой.
Возможно, что у женщины возникнет небольшое кровотечение после биопсии. Поэтому с собой следует взять упаковку прокладок. После анестезии пациентка будет испытывать некоторую сонливость, поэтому нужно, чтобы ее отвезли домой родственники. Садиться ей самой за руль крайне нежелательно.
Согласно современным требованиям, процедура всегда должна проводиться под контролем кольпоскопии – прицельная биопсия шейки матки.
Как проводится биопсия шейки матки?
В соответствии с объемом удаляемой ткани она может быть выполнена в женской консультации с использованием местной анестезии или в стационаре под наркозом.
Процедура начинается как обычный осмотр у гинеколога. Для обезболивания используется орошение шейки спреем с лидокаином или введение этого препарата непосредственно в ткань органа. Если будет проводиться круговая биопсия шейки матки, необходима спинальная, эпидуральная или внутривенная анестезия, которая используется только в условиях стационара.
Во влагалище вводят расширитель, шейку захватывают щипцами и опускают ближе к входу во влагалище и обрабатывают ее уксусной кислотой или йодом, чтобы обнаружить подозрительные участки. Если манипуляция проводится без обезболивания, в это время пациентка может ощущать незначительное жжение. Врач удаляет патологическую ткань с помощью биопсийных щипцов, скальпеля или другого инструмента.
Больно ли делать биопсию шейки матки?
В условиях соответствующего обезболивания женщина не чувствует никаких неприятных ощущений. В шейке мало болевых рецепторов, поэтому манипуляции на ней могут приносить дискомфорт, но боли не вызывают. Если используется внутривенная, спинальная или эпидуральная анестезия, обследование совершенно безболезненно.
Как делают биопсию в зависимости от способа вмешательства?
Кусочек ткани берут из патологического участка, обнаруженного при кольпоскопии. Если таких очагов несколько, и они выглядят неоднородными, забирают несколько образцов. Врач вырезает скальпелем клиновидный участок на границе здоровой и измененной части шейки. Он должен быть достаточно большим: 5 мм в ширину и до 5 мм в глубину, чтобы захватить подлежащую ткань. Это необходимо, чтобы оценить степень проникновения измененных клеток под эпителий.
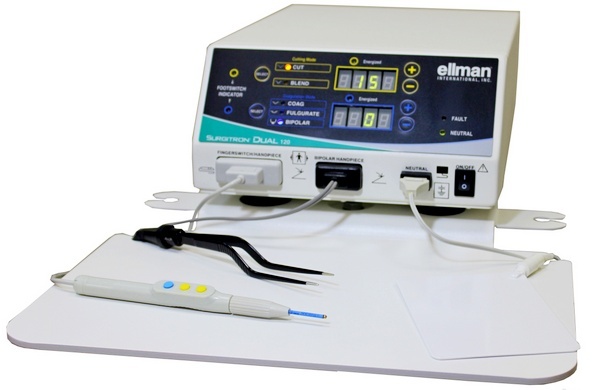
Аппарат Сургитрон для радиоволновой биопсии, т.н. «радионож»
При использовании специального инструмента конхотома, напоминающего щипцы, может повредиться строение ткани, что затруднит диагностику. Диатермическая или петлевая биопсия шейки матки может сопровождаться обугливанием краев образца, что также снижает качество. Поэтому лучше использовать скальпель. Но оптимальный вариант процедуры – с помощью радиоволн, то есть биопсия шейки матки Сургитроном. Это хирургический аппарат «радионож», с помощью которого быстро, бескровно и точно берут биопсийный материал.
После процедуры на ранку в области шейки накладывают отдельные кетгутовые швы, которые впоследствии рассосутся. Если проводилась ножевая биопсия, во влагалище вводят гемостатическую губку или тампон, смоченный фибрином или аминокапроновой кислотой. Это необходимо для остановки кровотечения. При диатермокоагуляции или радиоволновой биопсии эти манипуляции не нужны, поскольку тепло «запаивает» поврежденные сосуды, и кровь сразу останавливается.
Взятие биопсии шейки матки должно всегда сопровождаться обследованием цервикального канала, чтобы исключить его предраковые изменения.
Полученный образец ткани фиксируют в растворе формальдегида и направляют в лабораторию для исследования под микроскопом.
Конизация, или круговая биопсия сопровождается удалением большего количества ткани. Проводится циркулярное иссечение шейки в виде конуса, основанием направленного в сторону влагалища, а верхушкой – в цервикальный канал. Необходимо захватить не менее трети канала. Для этого используется специальный скальпель, наконечник Роговенко, радионож или проводится ультразвуковая биопсия шейки матки.
Круговая биопсия – не только диагностическая, но и лечебная манипуляция. Удаление тканей нужно проводить так, чтобы в биоптат попали все измененные клетки и часть здоровой шейки.
Это исследование проводится в таких случаях:
p, blockquote 53,0,0,0,0 —>
- поражение цервикального канала, которое распространяется с шейки;
- предрак канала по данным диагностического выскабливания;
- подозрение на прорастание опухоли в подлежащие ткани при кольпоскопии, которое не подтвердилось при обычной биопсии.
Показания для выполнения процедуры в стационаре:
p, blockquote 54,0,0,0,0 —>
- конизация;
- лазерная биопсия;
- необходимость внутривенной анестезии.
Эксцизионная биопсия шейки матки выполняется амбулаторно, после нее пациентка может идти домой. На следующий день она может выйти на работу, или ей выдают больничный лист на 1-2 дня.
После конизации женщина остается под наблюдением врачей в течение 1-2 суток. Больничный лист ей выдается на срок до 10 дней.
В первые дни могут беспокоить слабые боли в нижней части живота и незначительные кровянистые выделения. Иногда они имеют зеленоватый оттенок из-за обработки шейки раствором йода. Эти признаки сохраняются не больше недели. Если боли после биопсии доставляют дискомфорт, можно использовать обычные обезболивающие таблетки. Можно положить на поясницу теплый компресс или укутаться в шерстяной платок.
Для профилактики инфекционных осложнений врач может назначить некоторые лекарственные препараты, например, влагалищные таблетки Тержинан. Их нужно вводить на ночь в течение 6 суток.
Другие лекарства, которые может назначить врач в первые дни после биопсии:
p, blockquote 60,0,0,0,0 —>
- антимикробные препараты Метронидазол или Орнидазол в виде таблеток;
- ректальные суппозитории Генферон для стимуляции местного иммунитета;
- вагинальные суппозитории Бетадин.
Могут назначаться суппозитории, ускоряющие заживление и предотвращающие образование рубца, например, Депантол.
Женщине рекомендуется носить хлопчатобумажное нижнее белье и пользоваться впитывающими прокладками. Нужно ежедневно подмываться мылом без отдушек и хорошо просушивать область промежности. Водить машину можно только спустя сутки.
Что нельзя делать после биопсии: поднимать предметы тяжелее 3 кг, применять влагалищные тампоны или спринцевания в течение недели при эксцизионной биопсии или месяца после конизации. Половые контакты не разрешаются в течение 4 недель после обычной процедуры и 6-8 недель после конизации. Согласно зарубежным рекомендациям, ограничение половой жизни после пункционной биопсии длится только в течение недели. В течение 2-4 недель не нужно принимать ванну, посещать сауну, бассейн.
Заживление ранки происходит через 4-6 недель в зависимости от количества удаленной ткани. По истечении этого срока женщина посещает гинеколога, который проводит осмотр шейки с помощью зеркал.
Месячные после биопсии наступают в обычные сроки, так как процедура не влияет на гормональный статус и состояние эндометрия. Может быть небольшое смещение цикла, связанное с эмоциональной реакцией пациентки или с особенностями восстановительного периода.
Факторы риска, увеличивающие вероятность осложнений:
p, blockquote 67,0,0,0,0 —>
- ожирение;
- курение;
- пожилой возраст;
- высокий уровень сахара и/или гликозилированного гемоглобина у лиц с диабетом;
- нарушение функции почек с повышением уровня мочевины и креатинина в крови;
- нарушение работы печени с увеличением уровня билирубина, трансаминаз и других печеночных проб;
- хронические болезни легких;
- нарушения свертываемости;
- аутоиммунные заболевания и другие хронические болезни;
- ослабленный иммунитет.
Неприятные последствия биопсии шейки матки обычно возникают при развитии инфекции и проявляются такими состояниями, как:
p, blockquote 68,0,0,0,0 —>
- боли внизу живота;
- влагалищные выделения с неприятным запахом и зуд в области промежности;
- высокая температура тела;
- появление обильных выделений после того, как они уже практически исчезли;
- выделение темных сгустков крови;
- выделения желтого цвета;
- ухудшение общего состояния.
Следует обратиться в больницу, если из влагалища идет кровь, и это не менструальное кровотечение. Задержка месячных после биопсии более недели может быть признаком наступившей беременности, которая возникла при несоблюдении ограничений на половую жизнь. В любом случае при сбое менструального цикла нужно посетить гинеколога.
Иногда осложнения могут возникнуть вследствие аллергии на обезболивающий препарат. В этом случае возможна реакция в виде крапивницы, отека Квинке или даже анафилактического шока. Эти последствия развиваются практически сразу после введения лекарства, поэтому врачи могут оказать немедленную помощь пациентке.
При проведении спинальной или эпидуральной анестезии женщина в течение некоторого времени может чувствовать слабость в ногах и боль в спине. Если эти симптомы не проходят в течение 2 дней, необходимо обратиться к врачу.
Если врач проводит процедуру технически правильно, а женщина соблюдает все его дальнейшие рекомендации, то осложнения после биопсии шейки матки развиваются очень редко. При обширной конизации или высоком удалении цервикального канала возможно рубцовое сужение шейки, в дальнейшем препятствующее зачатию и нормальному течению беременности. При большом объеме удаленной ткани на поверхность шейки может нарасти цилиндрический эпителий из ее канала, и возникнет эктопия (псевдоэрозия).
Что показывает биопсия шейки матки?
С помощью гистологического исследования полученного материала врач определяет, есть ли на поверхности органа измененные клетки. Эти нарушения могут не угрожать тяжелыми последствиями или быть признаком предрака и злокачественной опухоли.
Согласно классификации ВОЗ, различают слабую, умеренную или тяжелую дисплазию и карциному in situ – раннюю стадию рака. Также определяют степень цервикальной интранеоплазии (CIN). Это деление проводится по глубине проникновения измененных клеток в толщу эпителия и подлежащие ткани. Кроме того, определяют изменения шейки, вызванные вирусом папилломатоза.
Расшифровка результатов анализов позволяет отнести обнаруженные изменения к одной из следующих групп:
Которые не переходят в предрак, но могут служить основой для развития болезни:
p, blockquote 80,0,0,0,0 —>
- дисгормональные гиперпластические (эндоцервикоз, полип, папиллома без признаков атипии, простая лейкоплакия и эндометриоз);
- воспалительные (истинная эрозия, цервицит);
- посттравматические (разрыв шейки, эктропион, рубцы, шеечно-влагалищный свищ).
2. Предраковые
Которые еще не являются злокачественными, но с определенной вероятностью (около 50%) при отсутствии лечения могут трансформироваться в опухоль:
p, blockquote 82,0,0,0,0 —>
- дисплазия на здоровой шейке или при фоновых процессах;
- лейкоплакия с атипией;
- аденоматоз.
3. Рак шейки
Непосредственно злокачественные образования:
p, blockquote 84,0,0,0,0 —>
- преклинический – ранняя стадия болезни, протекающая бессимптомно (рак in situ, с начальной инвазией, микрокарцинома);
- клинически выраженный (плоскоклеточный, железистый, светлоклеточный, низкодифференцированный).
В зависимости от того, какие именно изменения обнаружены у пациентки, врач ставит диагноз и назначает различное лечение. Поэтому биопсия – незаменимый метод, позволяющий во многих случаях распознать рак на ранней стадии и вовремя помочь пациентке.
Достоверность данных биопсии для обнаружения предраковых заболеваний и рака составляет 98,6%. Это означает, что если получены такие результаты, в подавляющем большинстве случаев ошибка в диагностике исключена.
Биопсия, проводимая под контролем биопсии, повышает качество диагностики на 25%. Поэтому кольпоскопический контроль должен быть обязательной частью процедуры.
Единственным недостатком метода считается ограниченная возможность использовать его несколько раз у одной и той же женщины. Поэтому на вопрос, как часто можно делать биопсию, ответ такой: повторное исследование назначается лишь в случае крайней необходимости. Травмирование шейки может привести к ее рубцовым изменениям, что затруднит вынашивание беременности и роды. Повторную конизацию чаще всего проводят с целью лечения, а не диагностики.
Образец, полученный при биопсии, направляется в лабораторию. Там его обрабатывают и готовят срезы, которые патоморфолог изучает под микроскопом. Результат исследования обычно готов через 2 недели после биопсии, но в некоторых учреждениях этот срок сокращается до 3 суток.
Многие женщины после получения данных биопсии чувствуют растерянность и не понимают, что значит эта информация. Если разъяснения врача кажутся пациентке недостаточно понятными, она может обратиться к другому специалисту, чтобы узнать «второе мнение» и развеять свои сомнения в диагнозе и тактике лечения.
Изъятие кусочка ткани из шейки в дальнейшем вызывает образование небольшого рубчика, состоящего из соединительной ткани. Он неэластичен и не растягивается при родах. Поэтому при рождении ребенка увеличивается риск разрыва шейки.
Большие рубцы могут деформировать шейку, в результате чего стенки цервикального канала неплотно смыкаются. Это может привести к угрозе прерывания беременности и другим осложнениям.
Поэтому биопсия шейки матки нерожавшим должна проводиться максимально аккуратно. У таких женщин не должна использоваться электроэксцизия или диатермокоагуляция (удаление ткани с помощью нагретой электричеством петли), поскольку при такой процедуре возникает небольшой ожог окружающей слизистой оболочки. Это увеличивает вероятность рубца. Наилучший вариант для женщин, планирующих в будущем беременность, – радиоволновая биопсия.
Беременность после биопсии протекает нормально, если процедура была проведена с помощью лазера, ультразвука, радионожа. В других случаях образовавшийся рубец может стать причиной несостоятельности шейки.
Биопсия шейки матки при беременности назначается только в исключительных случаях, например, для диагностики рака, при котором нельзя вынашивать ребенка. Обычно она не проводится в I триместре, так как увеличивает риск выкидыша. Во II триместре выполнение этой процедуры более безопасно. В III триместре биопсию также обычно не используют, чтобы не спровоцировать преждевременные роды.
Конизация проводится только при оправданном подозрении на рак. Выскабливание цервикального канала при беременности не используется.
Когда можно беременеть?
Половая жизнь разрешается после полного заживления шейки, то есть через 4-8 недель после манипуляции в зависимости от ее вида. Степень восстановления определяет врач при повторном осмотре. Если ранка зажила без осложнений, можно вести половую жизнь и беременеть.
p, blockquote 99,0,0,0,0 —> p, blockquote 100,0,0,0,1 —>
источник