Здоровье нужно беречь! Об этой простой истине знают все, но не всем известно, как это сделать.
Медицина развивается с огромной скоростью. И в наше время почти все заболевания излечимы, особенно если выявить на ранних стадиях.
С момента, как вы начнете жить половой жизнью (заниматься сексом), нужно периодически посещать такого специалиста как венеролог. Это специалист узкого профиля, занимается заболеваниями, передающимися половым путем.
- Мужской венеролог-занимается диагностикой и лечением венерических заболеваний у мужчин.
- Дермато венеролог — занимается диагностикой и лечением кожных и венерических заболеваний.
Многие думают, что обследование у венеролога нужно пройти только после незащищенного полового акта это ошибочное мнение.
Обследование может иметь профилактический характер, или при планировании беременности. Обследование происходит поэтапно.
- Осмотр – необходим для определения дальнейшей тактики
- Анализы – для диагностирования.
Обследование происходит анонимно, после осмотра венеролог определяет, какие анализы нужно сдать. Ответить на вопрос, сколько стоит обследование у венеролога невозможно. Так как это комплекс и одному пациенту для выявления заболевания хватит одного вида анализа, а второму несколько. Необходимость посещения венеролога возникает как у лиц мужского пола, так и женского. Намного легче выявить болезнь на ранней стадии, нежели в запущенной стадии, которая чревата последствиями.
- Когда нужно обследование у венеролога
- Какие анализы назначает венеролог?
- Анализ крови у венеролога
- Анализ мазков у венеролога
- Подготовка для сбора анализов у венеролога
- Мазки изо рта и горла у венеролога
- Мазки из ануса у венеролога
Рассмотрим, в каких случаях следует обратиться к врачу венерологу и исключить наличие инфекций при помощи анализов.
- В целях выявления скрытых инфекций (некоторые инфекции на ранних стадиях не имеют выраженную симптоматику).
- В целях профилактики.
- При планировании беременности (особенно если ранее были неудачные попытки).
- После случайного полового акта (особенно если партнер не вызвал доверие).
- Во время беременности.
- При наличии симптомов инфекций, передаваемых половым путем.
- По направлению других специалистов (гинеколог, уролог и тд.).
После осмотра врач определяет тактику обследования и назначает анализы. Обычно это мазок и анализ крови.

Какие бывают симптомы и последствия, когда после секса проходить обследование у венеролога. Список венерических заболеваний:
- Гонорея.
- Микоплазмоз.
- ВПЧ.
- Герпес (половых органов).
- Сифилис.
- Гепатиты Б, Ц.
- Кандидоз.
- Трихомониаз.
- ВИЧ (конечная стадия СПИД).
- Гарднереллез.
- Уреаплазмоз.
- Хламидиоз.
- Инфекция вызванная цитомегаловирусом.
Все эти инфекции в основном передаются половым путем. Для их выявления и предотвращения необходимо сдавать анализы и венеролога. Какие анализы нужно сдавать у венеролога:
Рассмотрим, как происходит забор анализов у венеролога.
- Анализ крови на биохимию, метод используется для выявления вирусных гепатитов. Метод применяют в основном для контроля терапии заболевания, а не для установления начального факта заражения.
- Бактериологический анализ, при таком методе делают посев, то есть помещают биоматериал (кровь) в особо комфортные условия для размножения бактерий. Бактерии за определенный промежуток времени размножаются, что дает возможность лаборанту выявить бактерию, а врачу для подбора медикамента. Гарантированно точный метод, единственный недостаток — это время, которое необходимо для культивации бактерий на среде.
- Постановка аллергических проб — под кожу пациента вводится препарат с возбудителями болезни (ослабленные возбудители), или антигены к возбудителям и ждут реакцию. Если человек не инфицирован и никогда не сталкивался с этим возбудителем проба, отрицательная. Если же пациент инфицирован, в области введения препарата появится воспаление.
-
Серологический метод анализа крови. Суть метода состоит в выявлении белков (иммуноглобулинов) в сыворотке биоматериала. Эти белки появляются в крови человека, при наличии инфекции, с которой борется наш иммунитет. Применяют данный метод для диагностирования сифилиса, гепатитов, и других заболеваниях вирусного происхождения.
- ИФА-метод анализа крови серологический, но здесь другой подход. При таком методе в крови выявляют антитела к определенным инфекциям, то есть можно не только диагностировать болезнь, но и определить стадию. Этот анализ быстрый и относительно менее затратный. Как это работает? Организм наш это хитро придуманный механизм, и при наличии каких-либо инфекций начинает вырабатывать особые клетки для борьбы с возбудителями заболеваний. Соответственно, если количество антител высокое, то в организме есть инфекции. Этот метод предназначен для выявления антител.
- ПЦР один из самых современных методов. Суть метода заключается в копирке ДНК фрагмента возбудителя. Точный метод, применяемый для выявления половых заболеваний в условиях лаборатории. Метод уникальный, так как позволяет обнаружить инфекцию, когда нет симптомов, а концентрация возбудителя в крови в недостаточных количествах. При использовании данного метода соблюдение технологии должно быть стопроцентное, иначе (если биоматериал будет загрязнен) точного результата ждать не стоит, пожалуй, это единственный минус данного метода анализа.
Виды анализов у венеролога – это анализ крови и мазок.
Анализ мазка специальный метод исследования, в основе лежит сбор материала и рассмотрение под микроскопом. У пациента забирают биологический материал, тонким слоем наносят на стекло и рассматривают. Мазки могут быть без обработки и окрашенными.
Исследование происходит под обычным или электронным микроскопом. Из уретры у мужчин мазок берут при подозрении на наличие урогенитальных инфекций. Такое подозрение могут вызывать симптомы в виде боли при мочеиспускании, изменении цвета полового органа(покраснение) выделения, частые позывы к мочеиспусканию, бесплодие и тд.
Для мужчин существуют два типа анализов, это общий мазок на микрофлору и соответственно мазок для обнаружения инфекций. Для второго типа анализа врач использует специальный зонд.

Второй метод хоть и называется мазок, но на самом деле это не классический вариант мазка. Метод сбора материала тот же что и в первом варианте, но метод исследования отличается. При таком анализе биоматериал помещают в специальную питательную среду. Тут очень важна стерильность. И отправляют на исследование. Исследование проводят методом ПЦР, этот метод мы рассмотрели выше.

Перед взятием материала врач попросит промыть половой орган водой и мылом, отодвигая головку полового члена для более тщательного туалета. Далее обрабатывают специальным стерильным физиологическим раствором. Эта процедура важна для точного результата (во избежание попадания других микроорганизмов с поверхности кожи на мазок).

Ощущения малоприятны, но вполне терпимы. Насколько безболезненным (терпимым) будет процедура, зависит от компетентности врача, от состояния уретры.
Естественно, если у пациента идет воспалительный процесс будет больнее, чем у пациентов, которые проходят профилактическое обследование. После процедуры несколько дней может ощущаться дискомфорт или жжение. При взятии мазка слизистая раздражается.
Несколько дней после анализа может быть неприятное ощущение во время испускания мочи. Так как в моче высокий уровень кислотности. Проходя по каналу (раздраженной слизистой), она вызывает реакцию.
Данный метод используется для анализа микрофлоры пациента, для выявления бактерий и инфекций.

Перед процедурой (с утра) нельзя есть, чистить зубы и пить. Срок годности взятого образца от одного до семи дней в зависимости от метода и цели анализа. Данный метод анализа позволяет выявить некоторые бактерии, несложные грибы и паразиты, лейкоциты. Если используется метод ПЦР, то можно выявить наличие инфекции, стадию развития так же консистенцию в крови. Также при сборе мазка из горла можно выявить чувствительность ка антибиотикам. После сбора биоматериала делают бактериологический посев, с его помощью можно определить характер бактерий, тем самым упростив работу венеролога при подборе антибиотиков.
Многие пациенты не догадываются о том, что в анусе живут многие половые инфекции. Некоторые из них могут проживать в области заднего прохода до семидесяти дней. В ряде случаев анализ мазков из ануса необходим:
- Классический половой контакт
- Анальный половой контакт
- Анально-оральный половой контакт
Порой инфекции не удается находить в половых органах и во рту, и очень часто их выявляют именно в анусе. Иногда в целях экономии пациенты просят брать мазок сразу из трех мест (ротовая полость, половые органы, анус). Естественно, в таком случаи не удастся выявить, где именно была инфекция. Но сам факт выявления гарантирован, такой способ применяют для экономии денег. Из ануса берется три типа мазков:
Мазок на микрофлору
Можно выявить гонорею, кандидоз, или молочницу (грибок), воспалительные процессы (наличие лейкоцитов). Время ожидания результата 20 минут.
К инфекциям, которые можно выявить только по методу ПЦР, относятся гонококк или гонорея, половой герпес, хламидии, инфекция, вызванная различными вирусами папилломы человека и др. При подозрении на наличие этих возбудителей в обязательном порядке берется мазок из ануса. Время результата один день.
Бактериологический анализ
Применяют при различных покраснениях, при зуде в области ануса, которое вызвано нарушением флоры.
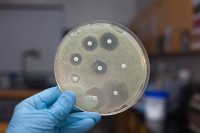
Дисбактериоз бывает как внутри, так и снаружи в области заднего прохода, вызывая неприятные ощущения. При таком анализе можно сразу определить, какими антибиотиками будет проходить лечение. Это является существенным плюсом. Но есть и отрицательная сторона данного метода. Это время: результатов приходится ждать довольно долго. Иногда приходиться начинать терапию, не дожидаясь результатов.
Срок ожидания результата от пяти до семи дней. Проведение процедуры. О необходимости клизмы прямой кишки накануне процедуры вам сообщит врач. Берется зонд, на кончике зонда стерильный ватный тампон. Мягкими движениями его вводят в анальное отверстие на несколько сантиметров.
Аккуратно выскребают со стенок материал и вынимают. Образец помещают в стерильную пробирку, не нарушая технологию проведения метода анализа. После осмотра венеролог видит картину и назначает анализы, цена которых может быть разной в зависимости от региона. При сдаче мазков можно сразу сдавать изо всех полостей, если непонятно, где именно может скрываться возбудитель инфекции. Тем ни менее, лучше сразу обратиться к врачу при наличии симптомов или для профилактики. Нельзя сидеть и думать, а вдруг рассосется?
Как показывает врачебная практика, пациенты с таким абсурдным лозунгом потом теряют свое здоровье, а порой их ожидают необратимые последствия. Нет смысла рассказывать, в какую копеечку вам влетит лечение запущенной инфекции. Итак, подытожим. Теперь мы знаем, что к венерологу должен ходить любой человек вне зависимости от пола и возраста, если он живет половой жизнью.
Разобрали виды анализов, метод применения, надежность и достоверность результатов. Мы поняли, что венеролог – это не страшно и не больно!
Врачи всегда помогут и вылечат, но каждый должен сам заботиться о своем здоровье.
Если вам необходимо пройти обследование, обращайтесь к грамотному венерологу.
источник
К венерологу мужчину или женщину могут привести самые разные причины:
- I. подозрение на половую инфекцию,
- II. ее признаки,
- III. плановое профилактическое обследование
- IV. поиск скрытых инфекций.
- V. Случайная половая связь и необходимость проведения профилактики после нее
- VI. Обследование в период беременности, либо при подготовке к ней
Пациенты обращаются к венерологу как самостоятельно, так и по направлению уролога или гинеколога.
Как правило, к венерологу направляются те, кто нуждается в дополнительном лабораторном обследовании.
Оно часто не проводится бесплатно в рамках обязательного медицинского страхования в государственных лечебных учреждениях.
Не редко, пациенты довольно часто задаются вопросом:
- расспрашивает пациента,
- осматривает его,
- определяет объем лабораторных исследований
- берет материал для исследования, который затем направляется в лабораторию.
Дает оценку результатам анализов на венерологические заболевания
Назначает лечения согласно диагнозу заболевания
Берет контрольные анализы после лечения на те инфекции, которые подвергались лечению или профилактике.
О том какие анализы
сдают венерологу рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
| ВИЧ (антитела и антигены) | 1 д. | 450.00 руб. |
| ДНК Neisseria gonorrhoeae | 1 д. | 300.00 руб. |
| ДНК Trichomonas vaginalis | 1 д. | 300.00 руб. |
Какие анализы нужно сдавать у венеролога
Объем предстоящих обследований врач определяет, исходя из:
- жалоб больного,
- истории его предполагаемого заболевания,
- данных объективного осмотра
- данных предыдущих анализов
- возможностей диагностики данного лечебного учреждения
- финансовых возможностей пациента (если анализы платные)
Если никаких жалоб нет, а целью визита сталообследование для поиска скрытых инфекций или планирование беременности, врач предлагает стандартные минимумы лабораторной диагностики на наиболее частые инфекции, передаваемые половым путем.
Однако наиболее правильно конечно сдать самый полный набор на половые инфекции.
Это имеет лишь один недостаток – цену исследования.
Действительно в современном мире пациенты часто принимают антибиотики самостоятельно.
В противовоспалительных комплексных препаратах часто содержаться антибиотики.
Не говоря уж о том, что антибиотиками кормят животных и птиц, мясо которых мы употребляем в пищу.
Все это изменило течение многих венерологических инфекций.
Если ранее они протекали с выраженными симптомами, то сейчас в большинстве случаев внешние симптомы отсутствуют.
Так, например, 7 из 10 больных сифилисом не имеют ни каких жалоб или симптомов.
Как правило, в список самого минимального поиска войдут:
- гонорея.
- сифилис,
- ВИЧ,
- микоплазмоз,
- уреаплазмоз.
- хламидиоз.
- трихомониаз,
- вирус папилломы человека,
- цитомегаловирус,
- герпетическая инфекция.
Каждый пациент достаточно индивидуален, поэтому врач выберет для него тот минимум, который на его профессиональный взгляд будет необходим.
Однако такие списки следует предлагать тогда, когда пациент финансово не может себе позволить полное обследование.
Без сомнения, в настоящее время скрытые инфекции на которые пациенты не обследовались могут и не приносить явных проблем.
Однако с возрастом или при падении иммунитета, никто не хочет обнаружить у себя бесплодие, простатит, или поражение яичек и снижение потенции.
Поэтому можно еще раз подчеркнуть, что полное исследование на все инфекции предпочтительно.
Обязательным на сегодняшний день при обследовании у венеролога является и мазок на воспаление или мазок на флору.
Хотя он и редко позволяет увидеть венерологические инфекции (для этого есть более современные методики), однако увидеть воспаление – лейкоциты в мазке он вполне в состоянии.
Воспаление даже без инфекций может привести к хроническому простатиту, бесплодию и другим осложнениям.
Поэтому не стоит пренебрегать обычным мазком на флору, который берется на предметное стекло.
Возможные варианты обследования
Для исследования берется либо кровь из вены (забирается в лаборатории утром натощак), отделяемое половых путей (влагалища, цервикального канала, уретры для женщин) и мочеиспускательного канала для мужчин.
В некоторых случаях появляется необходимость исследовать отделяемое прямой кишки или глаз.
Так же при подозрении на оральную передачу инфекции (например, гонореи) может быть взят мазок изо рта и глотки.
Методы лабораторного обследования у венеролога включают:
- ИФА — иммуноферментный анализ крови. Позволяет определить наличие или количество возбудителя в крови. В основе метода лежит реакция антигена и антитела.
При этом вырабатываются антитела к инфекции, которые и обнаруживаются при ИФА на венерологические заболевания.
Наиболее часто методом ИФА смотрят такие инфекции как сифилис, ВИЧ, гепатиты В и С.
Однако в нашей клинике можно определить по крови так же хламидии, микоплазмы, уреаплазмы, половой герпес, трихомонаду и даже молочницу.
Необходимо подчеркнуть, что ИФА анализ крови на венерологические анализы может показать результат не ранее 2,5-3 недель.
Это время образования первых антител в организме на инфекции.
Первыми вырабатываются антитела или иммуноглобулины (Ig) класса А, затем М и последними G.
ПЦР — полимеразная цепная реакция. Также исследование крови, с помощью которого находят целые ДНК инфекционных агентов или их обломки. Метод очень чувствителен и позволяет выявлять инфекции даже после лечения антибиотиками.
Сама методика основана на многократном копировании ДНК возбудителей венерологических инфекций.
Затем происходит сравнение их с эталонными ДНК.
При совпадении в результате исследования ставят «ОБНАРУЖЕНО».
ПЦР методом в крови можно определить в основном вирусные инфекции: половой герпес, ВИЧ, гепатиты В и С, цитомегаловирус.
Кроме крови на ПЦР анализ берут мазки.
В мазках можно определить более 30 различных возбудителей, относящихся к половым инфекциям.
Бактериологический посев — внесение материала из половых органов на питательные среды с последующим ростом возбудителя в термостате. Параллельно с ростом инфекционного агента определяется его чувствительность к антимикробным препаратам. Способ качественного и количественного выявления инфекции.
Посев может быть выполнен на следующие венерологические инфекции: микоплазмы, уреаплазмы, грибки рода кандида, гонококк, трихомонаду.
Посев имеет и свои отрицательные стороны: это длительный срок исполнения – как правило 5 дней.
Так же это более капризный анализ и не всегда при положительном ПЦР анализе удается вырастить тот же возбудитель в посеве на венерологические инфекции.
Однако необходимость в определении чувствительности к лечебным препаратам перевешивает эти недостатки.
Цитологические мазки позволяют увидеть под микроскопом возбудителя, находящегося в пределах мазка. Метод качественный.
Кроме того, в мазках на цитологию можно увидеть атипичные клетки, которые могут говорить о риске онкологии или о сильном воспалительном процессе.
Контрольные венерологические анализы после лечения
После проведенного лечение любого из венерологических заболеваний должно браться контрольное обследование.
Его цель – удостовериться в отсутствии инфекционного агента после лечения или отметить постепенный количественный спад уровня антител (ИФА на венерологические заболевания) в крови.
Однако, контрольные анализы берут не сразу после лечения.
Если это касается мазков, то их берут через 3-4 недели.
Такого срока придерживаются в связи с тем, что ПЦР анализ может обнаружить как живые, так и мертвые возбудители венерологических инфекций.
А для полного обновления клеток мочеполового тракта где обитают возбудители, как раз и нужно 3 недели.
Что касается контрольных анализов крови, то они берутся еще позже.
Это связано с длительным периодом выработки антител в организме, даже после удаления инфекции из организма.
Поэтому контрольные анализы крови берутся не ранее чем через 1,5-2 месяца.
Для женщин актуален забор материала для посевов или мазков из уретры, цервикального канала, влагалища.
Он проводится во время осмотра на гинекологическом кресле.
Для мужчин выполняется соскоб из уретры.
- Сначала наружное отверстие уретры обрабатывается стерильным физраствором. Для соскоба из уретры урологический зонд у мужчин вводят на глубину 3-4 см, у женщин 1-1,5 см.
- Перед забором соскоба из влагалища удаляют стерильным тампоном избыток слизи или выделений. Зондом собирается материал из заднего свода влагалища или патологически измененных участков слизистой.
- Перед соскобом из цервикального канала убирают излишек слизи с шейки матки ватным тампоном и обрабатывают физраствором. Зонд вводится на глубину 0,5-1,5 сантиметра и проворачивая его, собирают биоматериал.
Когда назначает венеролог анализы, ценаисследований зависит только от типа проводимых анализов и количества инфекций.
Цена не зависит от субъективных факторов, как то самочувствие пациента или настроение специалиста.
В нашем платном КВД ВЫ можете сдать мазки на инфекцию по цене 300 рублей за одну обследуемую инфекцию и кровь по цене 500 рублей за позицию.
При возникновении необходимости в сдаче анализов венерологу обращайтесь к автору этой статьи — венерологу, урологу в Москве с 15 летним опытом работы.
источник
На приеме в венеролога анализы сдают все без исключения пациенты. Потому что болезни, передающиеся при половом контакте, всегда инфекционные.
А установить возбудителя с высокой степенью достоверности можно только при помощи лабораторной диагностики.
Обычно к венерологу обращаются не просто так, а с определенными жалобами.
Сдать анализы рекомендуется, если у вас:
- появились подозрительные выделения из мочеполовых органов;
- покраснели и отекают гениталии;
- возникли неприятные ощущения во время мочеиспускания;
- появляется боль при попытках заняться сексом;
- образовалась сыпь в аногенитальной области.
В таком случае не стоит ждать, пока болезнь пройдет сама по себе.
Венерические патологии сами никогда не проходят. Нужно обращаться к врачу, чтобы установить возбудителя инфекции и получить целенаправленное лечение. В противном случае вы рискуете заработать осложнения. Кроме того, вы будете заражать других людей, за что они вряд ли будут вам благодарны.
Иногда комплексные анализы у венеролога сдаются без всяких симптомов. Они могут потребоваться:
- беременным женщинам;
- супружеским парам, планирующим беременность;
- для определения причин бесплодия;
- для оформления санитарной книжки;
- при незащищенном половом контакте с подозрительным половым партнером.
Некоторые люди проявляют сознательность и сдают анализы время от времени без каких-либо показаний. Просто для того, чтобы провериться и убедиться, что у них со здоровьем всё в порядке. Это требуется в первую очередь тем, кто часто меняет половых партнеров и не всегда использует презервативы.
Основная цель диагностических исследований, которые проводятся после визита к венерологу, является установление вида бактерии или вируса – возбудителя инфекции.
Возбудителей очень много. Это могут быть и бактерии, и вирусы, и простейшие.
Разные заболевания лечатся разными препаратами. Нет универсального антибиотика, который уничтожит грибов, бактерий и вирусов. Нет даже антибактериальных препаратов, способных в одинаковой степени воздействовать на разные виды бактерий. Каждая патология лечится по-своему. Поэтому нужно точно знать, чем болен человек.
Начинается диагностика обычно с взятия мазка и проведения бактериоскопического исследования. Этот диагностический тест самый простой. Он дает ориентировочные результаты. В то же время он один из самых информативных. В мазке можно обнаружить под микроскопом ряд микроорганизмов:
Кроме того, доктор видит признаки воспаления. Он понимает, стоит ли обследовать пациента дальше, или, скорее всего, у него нет никаких инфекций.
При наличии венерических заболеваний в уретре и влагалище появляются лейкоциты. Это клетки иммунитета. Если они есть, значит и воспалительный процесс присутствует. В этом случае, даже если микроскопия не выявляет никаких микроорганизмов, проводится углубленное обследование на инфекции. Для этого используются такие диагностические тесты:
ПЦР используется для выявления генотипа возбудителя. Это ДНК, реже – РНК (для некоторых вирусов).
Обнаружить таким способом можно практически любые инфекции. Это одно из наиболее достоверных исследований.
Столь же информативным является бак посев.
Суть исследования состоит в том, что полученный от пациента клинический материал сеют на питательную среду. Затем смотрят, какие на ней вырастают колонии. По ним идентифицируют микроорганизмы.
Иногда для диагностики заболеваний сдаются анализы крови на антитела. Это необходимо для выявления сифилиса, вирусных гепатитов, ВИЧ.
Иногда анализ крови на иммуноглобулины назначается в качестве скринингового теста на хламидии, герпес и некоторые другие инфекции.
Сифилис диагностируется в основном при помощи серологических методов исследования. Пациент сдает кровь на антитела. Также применяются бактериоскопические методы.
При их использовании требуется получение клинического материала, содержащего бледные трепонемы. Впоследствии они могут быть обнаружены под микроскопом, что является подтверждением диагноза.
Биоматериал может быть взят на первичной стадии сифилиса – с твердого шанкра, а на вторичной – с высыпных элементов.
Механическое или химическое их раздражение приводит к выделению тканевой жидкости. Её собирают и отправляют на исследование.
Другие методы получения клинического материала:
- использование вакуума;
- скарификация скальпелем.
Также возможно проведение пункции лимфоузла. Полученный материал исследуется в тёмном поле микроскопа. Гораздо чаще применяются серологические методы диагностики сифилиса. Они бывают трепонемными и нетрепонемными.
К нетрепонемным относится RPR и РМП. К трепонемным – ИФА, РПГА, РИФ, РИБТ и иммуноблотинг.
Некоторые диагностические тесты могут быть использованы как скрининговые, другие – как подтверждающие.
Обычно результат ставится на основании двух положительных результатов, полученных разными методами.
На сегодняшний день наиболее распространенным скрининговым тестом остается RPR.
В случае положительного результата назначается ИФА или РПГА.
При подтверждении результатов устанавливается диагноз и назначается лечение.
Другие методы используются обычно в сложных диагностических случаях – когда предыдущие тесты дают противоречивые результаты.
В основном доктор берет мазки или кровь. Реже используется другой клинический материал.
Их берут из мочеполовых органов мужчин и женщин.
Для установления некоторых диагнозов достаточно одной только бактериоскопии. Но у мальчиков и девочек до 18 лет требуется подтверждение с помощью культуральной диагностики.
Какие анализы нужно сдавать у венеролога, зависит от предполагаемой инфекции.
Большинство пациентов обращаются с симптомами со стороны мочеполовой системы. У них мазки берутся из урогенитального тракта.
Но их также можно брать из любых других участков тела человека, чаще всего:
В качестве клинического материала может также быть использована моча, эякулят, спинномозговая жидкость и т.д., в зависимости от предполагаемой локализации возбудителя. Часто берется на анализ кровь. Она исследуется методом ПЦР или ИФА. Используется анализ крови в основном для диагностики сифилиса или вирусных инфекций.
Чтобы результаты были достоверными, нужна подготовка. При сдаче крови она не нужна. А вот перед забором мазков из урогенитального тракта необходимо:
- воздерживаться от интимных контактов 2 дня;
- не использовать антибиотики или антисептики в течение 2 недель;
- за 3 часа до исследования не мочиться.
Женщинам за 2 дня до процедуры нельзя использовать тампоны, вагинальные таблетки. Запрещено спринцеваться и проводить исследования, при которых инструмент проникает во влагалище. Это может быть УЗИ, гинекологическое обследование, кольпоскопия и т.д. Также забор клинического материала не проводится в период менструаций.
Некоторые пациенты бегут к венерологу на следующий же день после полового контакта, если узнают, что партнер чем-то болен.
Но в этом нет смысла. Анализы не смогут показать инфекцию так рано.
Требуется время, чтобы возбудитель начал выделяться во внешнюю среду, а его наличие в организме привело к выработке антител. Поэтому сдавать анализы есть смысл либо после появления симптомов, либо через 2 недели после незащищенного акта, если клинические признаки заболевания так и не появились.
Если симптомы есть, это означает, что возбудитель уже выделяется, и его можно обнаружить микроскопическими методами либо с помощью ПЦР. Быстрее всего появляются признаки гонореи.
У мужчин они могут возникнуть уже через 1 или 2 дня после заражения. Но не всегда венерические инфекции проявляются симптомами.
Иногда инкубационный период длится месяц или несколько месяцев.
Симптомы могут не появляться годами при латентном течении заболеваний. Поэтому стоит убедиться в том, что вы здоровы, или вовремя обнаружить инфекцию, чтобы вылечить её. Для этого следует прийти к венерологу через 2 недели, чтобы сдать анализы.
Некоторые патологии могут быть диагностированы ещё позже. Сроки также зависят от проводимых лабораторных тестов. Например, при подозрении на сифилис ИФА станет положительным уже через 3 недели после незащищенного секса. К этому времени даже шанкр может ещё не появиться. А вот РПГА даст положительный результат только через 2 месяца после заражения, поэтому для ранней диагностики метод не подходит. При ВИЧ раннюю диагностику лучше проводить с помощью ПЦР. Этот метод дорогостоящий, но он дает правильные результаты сразу. В то время как ИФА может быть ложноотрицательным ещё несколько месяцев.
Анализы на половые инфекции сдают не только перед лечением, но и после него.
Чтобы оценить, насколько эффективной была терапия. Если она прошла успешно, инфекции не должно быть в урогенитальном тракте.
В случае, когда для лечения или экстренной профилактики венерической патологии назначались антибиотики, анализы есть смысл сдать через 2 недели. Если сдать их раньше, они могут быть ложноотрицательными. То есть, инфекция реально существует, а анализ покажет, что её нет. Это приведет к отказу от лечения с последующим прогрессированием заболевания и его распространением в популяции.
При некоторых патологиях анализы и вовсе венеролог возьмет только через месяц. К таковым относятся уреаплазмоз и микоплазмоз.
Иногда наблюдаются расхождения результатов анализов. Например, мазок дает положительный результат, а исследование крови – отрицательный. Или наоборот – в крови инфекция есть, а в мазке её нет.
О чем это может говорить, и какому исследованию стоит верить?
Чаще всего верить нужно именно ПЦР – то есть, исследованию мазка.
Потому что ИФА – это скрининговый метод для большинства инфекций. Он часто дает ложные результаты.
Например, женщина перед беременностью может сдать кровь на хламидиоз. Если он окажется положительным, диагноз не ставится. Потому что результат ориентировочный, он может оказаться недостоверным.
Ведь ИФА ищет не самого возбудителя инфекции, а лишь антитела к нему. Вполне может оказаться, что эти антитела циркулируют в крови уже несколько лет, и остались после ранее перенесенной инфекции. Поэтому при положительном результате ИФА рекомендуется сдать мазок. Он точно покажет, есть ли хламидия в урогенитальном тракте. Но бывают и обратные ситуации.
ИФА может дать верные результаты, а ПЦР не покажет инфекцию. Это возможно в случае, когда мазок берут не из того места, где локализован возбудитель. Например, у пациента хламидийный фарингит, а мазок берут только из урогенитального тракта.
Преимуществом ИФА является то, что метод даст положительный результат, вне зависимости от локализации инфекции. А ПЦР обнаружит патогена, только если взять клинический материал из места локализации воспалительного процесса.
Разные исследования имеют свои преимущества и недостатки.
Преимуществом ПЦР является высокая точность исследования. Она максимальная, если сравнивать с другими методами диагностики.
Бак посев занимает много времени. Сроки изготовления могут растянуться на неделю. Зато метод почти столь же точен, как ПЦР. При этом он дает возможность оценить чувствительность выделенной флоры к антибиотикам.
Наконец, ИФА наименее точный метод. Зато он позволяет не только подтвердить факт наличия инфекции в организме, но и определить давность инфицирования.
Расшифровка результатов может представлять сложности и должна проводиться только доктором-венерологом.
Некоторые диагностические процедуры дают возможность оценить количественные показатели. То есть, они определяют степень вирусной или бактериальной нагрузки. Это бак посев, количественная ПЦР, а также ИФА с определением титра антител.
Во-первых, некоторые бактерии безобидны в малых количествах и становятся патогенными только когда достигают больших концентраций. Примером может служить кандидоз или микоплазмоз.
Во-вторых, по количественным показателям можно вовремя выявить обострение патологии. Если титр антител нарастает, это означает, что болезнь активно развивается.
В-третьих, количественные показатели помогают оценить результативность лечения. Если вирусная нагрузка становится меньше, это означает, что назначенные препараты работают.
Иногда результаты исследования бывают недостоверными.
- ложноположительные – когда обнаруживается инфекция, которой на самом деле нет;
- ложноотрицательные – когда не обнаруживается существующее инфекционное заболевание.
Ложноположительные результаты возможны, если:
- нарушены правила забора или транспортировки мазков, вследствие чего произошла контаминация другой флорой;
- в крови определяются антитела к ранее перенесенным инфекциям (человек уже излечился);
- присутствуют другие инфекции или заболевания, искажающие результаты теста (в основном это онкологические или аутоиммунные болезни).
Ложноотрицательные результаты возможны, если:
- клинический материал был взят не из того места, где локализован возбудитель;
- прошло слишком мало времени с момента инфицирования;
- нарушены правила подготовки к сдаче анализа (например, пациент принимал антибиотики).
Если вы не знаете, куда обратиться для сдачи анализов, приходите в нашу клинику. Здесь вас ждет теплый прием и высокоточная диагностика.
У нашего венеролога на анализы цена вполне доступная. Мы работаем с несколькими лабораториями и знаем, где можно получить более точные результаты теста.
После проведения исследований в случае положительного результата вы можете получить лечение. При необходимости оно будет анонимным. Вас никто не будет ставить на учёт и ограничивать в правах.
При необходимости сдать анализы обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
источник
Венеролог. Что это за врач и чем он занимается? Когда нужно обращаться к венерологу? Что ждет пациента на приеме у венеролога?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
+7 495 488-20-52 в Москве
+7 812 416-38-96 в Санкт-Петербурге
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
Или же можно нажать зеленую кнопку «Записаться Онлайн» и оставить свой телефон. Оператор перезвонит Вам в течение 15-ти минут и подберет Вам специалиста, соответствующего Вашему запросу.
В данный момент запись ведется к специалистам и в клиники в Москве и Санкт-Петербурге.

Стоит отметить, что сегодня, ввиду сексуальной революции и учащения незащищенных половых контактов среди населения, распространенность ИППП достигает своего пика. Вследствие этого работа врача-венеролога является крайне важной, способствуя сохранению здоровья подростков, молодых и зрелых людей.
Как было сказано ранее, врач-венеролог занимается лечением и профилактикой инфекционных заболеваний, которыми можно заразиться во время половой близости. В отличие от него, уролог и гинеколог компетентны в области всевозможных заболеваний мужской и женской (соответственно) мочеполовой системы как инфекционного, так и неинфекционного характера.
Гинеколог занимается:
- лечением заболеваний матки;
- лечением заболеваний яичников;
- лечением заболеваний наружных половых органов у женщин;
- проблемами женского бесплодия;
- вопросами беременности;
- методами прерывания беременности;
- вопросами контрацепции (методов предотвращения наступления беременности).
Уролог занимается лечением заболеваний:
- почек;
- надпочечников;
- мочеточников;
- мочевого пузыря;
- предстательной железы (простаты);
- наружных половых органов у мужчин (полового члена, яичек, мошонки).
Что же касается андрологии, данная специальность является отраслью урологии, уделяющей особое внимание проблемам мужской репродуктивной (половой) системы.
Андролог занимается:
- заболеваниями мужских половых органов;
- нарушениями полового влечения у мужчин;
- проблемами мужского бесплодия;
- вопросами мужской контрацепции;
- проблемами ожирения и старения у мужчин (данные проблемы довольно тесно связаны с нарушением выработки мужских половых гормонов и снижением половой функции).
Сразу стоит отметить, что детей обычно лечит детский дерматовенеролог. Данный специалист проводит диагностику различных заболеваний кожи и ее придатков, а также компетентен в вопросах венерических инфекций, которые могут передаваться ребенку трансплацентарно (из кровотока матери во время внутриутробного развития) или вертикально (в момент прохождения ребенка по родовым путям инфицированной матери).
Важно отметить, что особенности течения кожных и венерических заболеваний у детей отличаются от таковых у взрослых, что обусловлено недоразвитием детской иммунной системы, склонностью к генерализации (распространению) инфекции и так далее. Вот почему первостепенной задачей детского дерматовенеролога является своевременное выявление данных заболеваний и адекватное их лечение.
Данное инфекционное заболевание вызывается бледной трепонемой и характеризуется поражением кожи и слизистых оболочек, внутренних органов, нервной системы, костно-мышечной системы и так далее. Основным путем распространения инфекции является половой путь, однако трепонемой также можно заразиться при переливании крови, при многократном использовании грязных шприцов (например, при употреблении наркотиков), бытовым путем (встречается крайне редко) – через постельное белье, предметы личной гигиены, общую посуду и так далее.
Заподозрить наличие сифилиса у пациента врач-венеролог может на основании клинических проявлений заболевания. В то же время, для подтверждения диагноза всегда требуются лабораторные методы исследования, которые позволяют выявить возбудителя инфекции (бледную трепонему) в образцах различных тканей либо обнаружить специфические антитела, которые иммунная система организма выделяет в кровоток при заражении данным возбудителем.
Для лечения заболевания венеролог, прежде всего, назначает антибиотики пенициллинового ряда, а лишь при их неэффективности – другие антибактериальные препараты.
Данная инфекция вызывается влагалищной трихомонадой и может поражать органы мочеполовой системы как у женщин (поражается преимущественно слизистая оболочка влагалища), так и у мужчин (поражается мочеиспускательный канал, простата, семенные пузырьки и так далее).
Опасность данной патологии заключается в том, что после нее довольно часто развиваются грозные осложнения со стороны различных органов мочеполовой системы. В итоге это может привести к бесплодию. Вот почему крайне важно, чтобы венеролог умел правильно распознать симптомы заболевания (зуд и боль в области мочеиспускательного канала, боль во время полового контакта, патологические выделения из мочеиспускательного канала и так далее) и направить пациента на дополнительные обследования. После постановки диагноза (выявления возбудителя инфекции в образцах мазков) венеролог должен незамедлительно назначать лечение, включающее противотрихомонадные препараты, общеукрепляющие средства, иммуностимуляторы и так далее.
Также важно помнить (и врач обязательно об этом скажет), что лечение должны проходить оба половых партнера одновременно. Дело в том, что у некоторых людей инфекция может протекать в скрытой форме. Если при этом лечение пройдет только один из половых партнеров, при первом же половом контакте он вновь заразится трихомонадами.
Данный вирус способен поражать людей (мужчин и женщин), вызывая нарушение функций многих органов и систем. Заразиться цитомегаловирусом можно при половом контакте и другими путями (через слюну при поцелуе, через кровь, через грудное молоко матери). Проявляется заболевание в виде вирусной инфекции дыхательных путей и легких, однако довольно часто в патологический процесс могут вовлекаться многие внутренние органы (печень, почки, поджелудочная железа, селезенка и так далее). При заражении беременной женщины также возможно внутриутробное поражение плода, что может стать причиной выкидыша, преждевременных родов и врожденных аномалий развития.
При выявлении данного заболевания венеролог назначает противовирусные препараты, а также средства, укрепляющие общие защитные силы организма (иммуностимуляторы, витамины) и позволяющие ему бороться с инфекцией.
Одна из наиболее распространенных ИППП, которая поражает преимущественно органы мочеполовой системы. Инфекция также может передаваться контактно-бытовым путем (люди могут заражаться при посещении бассейна, бани, при использовании общих полотенец и других предметов личной гигиены) и вертикальным путем (плод инфицируется во время прохождения через родовые пути матери).
При выявлении первых признаков хламидиоза (болей в мочеиспускательном канале, патологических выделений из него, болей во время полового контакта, повышения температуры тела и так далее) следует незамедлительно обратиться к венерологу. Врач сможет правильно оценить имеющиеся симптомы заболевания и назначит дополнительные исследования, которые помогут выставить точный диагноз. На основании результатов лабораторных анализов венеролог сможет своевременно назначить адекватное лечение, что позволит предотвратить развитие осложнений, проявляющихся в виде поражения различных тканей и органов (суставов, глаз, дыхательной системы, головного мозга и так далее).
Помимо вышеупомянутых инфекций (которые являются наиболее распространенными венерическими заболеваниями), врач-венеролог может оказывать помощь людям и с другими патологиями.
Венеролог может помочь в диагностике и лечении:
- Бактериальных инфекций – гонореи, микоплазмоза, уреаплазмоза, мягкого шанкра.
- Вирусных инфекций – генитального герпеса, папилломавирусной инфекции, ВИЧ (вируса иммунодефицита человека), гепатита В, контагиозного моллюска.
- Грибковых инфекций – кандидоза.
- Паразитарных инфекций – чесотки, лобкового педикулеза (вшей).
Стоит отметить, что иногда пациент может быть заражен сразу несколькими видами возбудителей, причем каждая инфекция будет иметь свои собственные клинические проявления и признаки. Задачей венеролога при этом является правильно оценить имеющиеся у больного симптомы и признаки, выставить диагноз и начать лечение самому пациенту и (обязательно) его половому партнеру.

Поводом для обращения к венерологу может быть:
- Зуд (жжение) в области половых органов. Возникновение данного симптома может указывать на развитие инфекционно-воспалительного процесса.
- Боль в области половых органов. Боль в покое, усиливающаяся во время полового акта или мочеиспускания, также может сопутствовать развитию инфекции и воспалительному поражению слизистых оболочек мочеполовых органов.
- Гиперемия (покраснение) слизистых оболочек. Выраженная гиперемия половых губ (у женщин) или головки полового члена (у мужчин) является признаком инфекционно-воспалительного процесса.
- Патологические выделения с неприятным запахом. Появление выделений из влагалища (у женщин) или из мочеиспускательного канала (у мужчин) является признаком бактериальной или грибковой инфекции. Часто венеролог может выставить предварительный диагноз на основании одного лишь внешнего вида и запаха выделений. Так, например, желтоватые, плохо пахнущие выделения характерны для трихомониаза, в то время как белые выделения творожистого характера наблюдаются при кандидозе. Вот почему при посещении врача не следует стесняться или скрывать какие-либо симптомы, рассказывая все честно и сразу.
- Поражение кожи. Кожные проявления могут выражаться в покраснении кожных покровов, а также в появлении сыпи или изъязвлений в области наружных половых органов и в других участках тела.
- Увеличение местных лимфатических узлов. Лимфатические узлы выполняют функцию своеобразных фильтров, предотвращающих распространение инфекции по всему организму. При поражении органов половой системы инфекционными агентами они (данные агенты) или их токсины попадают в местные (паховые) лимфатические узлы, в результате чего последние воспаляются, увеличиваются в размерах, становятся болезненными.
- Заболевание полового партнера. Важно помнить, что при инфицировании одного из половых партнеров высока вероятность того, что второй также окажется зараженным, даже если на данный момент у него нет никаких клинических признаков ИППП. Крайне важно чтобы лечение они проходили одновременно, так как в противном случае добиться положительных результатов (то есть полного выздоровления) будет практически невозможно.
Периодический осмотр у венеролога позволяет своевременно выявить скрыто протекающие инфекции и начать их лечение, тем самым, предотвращая развитие осложнений, а также снижая риск заражения других людей, контактирующих с больным пациентом.
Профилактическое обследование у врача-венеролога (дерматовенеролога) является обязательным условием для приема в школу, высшее учебное заведение, на работу, для посещения бассейна и так далее. Кроме того, некоторым людям, работающим по определенным специальностям, следует регулярно (с частотой не менее 1 раза в год) проходить медкомиссию, в состав которой входит венеролог. Обусловлено это характером их деятельности, которая может быть связана с повышенным риском заражения венерическими заболеваниями или с риском заражения других людей.
Ежегодные обследования у венеролога должны проходить:
- Люди, работающие на пищевых предприятиях и контактирующие (тем или иным образом) с пищевыми продуктами.
- Врачи и медсестры, по роду своей деятельности контактирующие с большим количеством разных пациентов, каждый из которых может быть заражен какими-либо инфекциями.
- Работники детских учреждений (детских садов, интернатов, школ и так далее), которые контактируют с большим количеством детей, и в случае инфицирования могут заразить многих из них в течение короткого промежутка времени.
- Работники аптек.
Во время обследования врач-венеролог опрашивает пациента о перенесенных им заболеваниях, а также осматривает его кожные покровы и области половых органов. Если каких-либо отклонений от нормы не выявляется, врач подписывает заключение о том, что данный человек не заражен ИППП и не представляет опасности для окружающих. Если же во время обследования венеролог выявит какие-либо признаки инфекции, он может направить пациента на дополнительные исследования.
При подтверждении диагноза врач назначает лечение и контролирует его эффективность. Лишь после прохождения полного курса лечения пациент может повторно сдать анализы на наличие инфекции. Если таковые будут отрицательными, только тогда врач подпишет ему заключение, позволяющее устраиваться на работу, посещать школу, бассейн и так далее.
Консультация врача-венеролога является обязательной для всех беременных женщин независимо от того, имеются у них признаки ИППП или нет. Дело в том, что многие из данных заболеваний могут протекать в скрытой, бессимптомной форме. Тем не менее, определенное количество возбудителей инфекции при некоторых патологиях (например, при цитомегаловирусной инфекции) будет присутствовать в крови женщины, что может привести к внутриутробному повреждению плода. Кроме того, при других патологиях (при гонорее, трихомониазе и так далее) определенное количество инфекционных агентов всегда будет находиться в области влагалища и наружных половых органов. Во время рождения ребенок будет проходить через родовые пути матери, в результате чего сможет заразиться имеющимися в них микроорганизмами.
Чтобы это предотвратить, лучше всего посетить венеролога еще до наступления беременности (в случае планирования беременности). При этом врач проведет обследование и назначит все анализы, необходимые для выявления скрытых форм ИППП. В случае выявления какой-либо инфекции ее можно будет легко пролечить антибиотиками или противовирусными препаратами, тем самым, снижая риск развития осложнений во время беременности.
Если же до наступления беременности женщина не обследовалась у венеролога, а после ее наступления решила пройти обследование, это все равно неплохо. В данном случае врач также назначит ей полный комплекс исследований для выявления тех или иных заболеваний. В случае выявления ИППП венеролог может назначить местное лечение. Системное применение антибиотиков в данном случае не приветствуется, так как они могут нанести вред развивающемуся плоду. В то же время, зная о наличии у матери определенной инфекции, можно снизить риск передачи ее плоду. Для этого сразу после рождения малыша проводится комплекс профилактических мероприятий, а также в течение определенного времени берутся необходимые лабораторные анализы с целью своевременного выявления признаков инфицирования. Это позволяет выявить наличие у новорожденного инфекции на самых ранних этапах ее развития и провести правильное лечение, тем самым, устраняя риск прогрессирования заболевания и развития осложнений.
Согласно этическому кодексу и действующему законодательству, врачи не имеют права разглашать какую-либо информацию о состоянии здоровья пациентов третьим лицам, если сам пациент не дал на то согласия. Данное правило распространяется абсолютно на всех медработников, в том числе и на венерологов. Другими словами пациент, посетивший врача-венеролога, может рассчитывать на то, что все сказанное им в кабинете доктора, все пройденные им обследования и результаты анализов останутся в тайне.
Исключения из данного правила составляют так называемые особые случаи, которые также описаны действующим законодательством. Так, например, врач может передавать информацию о состоянии здоровья конкретного пациента своим коллегам с целью уточнения диагноза и коррекции лечения, не называя при этом имени и других личных данных пациента. В то же время, информация об имеющихся у пациента особо опасных заболеваниях (таких как СПИД – синдром приобретенного иммунодефицита) может быть передана в другие лечебные учреждения, в которые поступает данный пациент. Дело в том, что все медработники, работающие с данным пациентом (а особенно медсестры, берущие кровь на анализы) подвержены повышенному риску инфицирования. Поэтому они должны быть информированы об имеющейся у пациента инфекции и соблюдать повышенные меры предосторожности при работе с ним.
Также стоит отметить, что любая информация о пациенте (включая его личные данные, перенесенные заболевания, данные о лечении и так далее) может быть передана работникам правоохранительных органов по решению суда.
Симптомы и признаки, при которых следует обращаться к венерологу, были описаны ранее. При появлении любых из них следует как можно скорее записаться на прием к врачу для дополнительного обследования и выявления причины заболевания. В то же время, стоит помнить, что при осмотре и обследовании больного врач проводит целый ряд диагностических мероприятий, результат которых может зависеть от изначального состояния пациента. Вот почему перед визитом к специалисту следует соблюдать ряд рекомендаций.
Перед посещением венеролога рекомендуется:
- Исключить самолечение. При появлении первых признаков венерического заболевания не следует самостоятельно начинать принимать какие-либо антибиотики. Дело в том, что различные виды бактерий чувствительны к различным антибактериальным препаратам. В то же время, патогенные грибы (вызывающие кандидоз) и вирусы вообще не чувствительны к антибиотикам. Назначать какие-либо медикаменты может только врач и только после сдачи пациентом определенных анализов и установления вида возбудителя. Если же больной человек начинает самостоятельно принимать антибиотики, а через день-два идет к врачу, могут возникнуть проблемы с постановкой диагноза. Объясняется это тем, что антибиотики могут угнетать активность некоторых видов бактерий, однако не уничтожать их полностью. Если при этом у пациента взять мазки или другие материалы для исследования, анализы могут не выявить признаков инфекции (так как деление бактерий будет угнетено действием антибиотика). В то же время, после отмены препарата патогенные микроорганизмы вновь активируются, что приведет к рецидиву (повторному развитию заболевания). Опасность при этом заключается также в том, что вновь развивающиеся бактерии будут абсолютно нечувствительны к тому антибиотику, который принимал пациент, то есть для лечения нужно будет подбирать другие, часто более дорогостоящие и (нередко) более токсичные препараты.
- Не принимать влагалищных ванночек и не использовать влагалищные крема, мази или свечи. Данные процедуры также могут исказить результаты лабораторных анализов и затруднить процесс постановки диагноза.
- Исключить половые контакты. Чаще всего возникновение ИППП сопровождается болями в области половых органов, усиливающимися во время полового контакта, что и является поводом для обращения к врачу. Тем не менее, если болевой синдром выражен слабо, половую близость все равно следует исключить как минимум за 1 – 2 дня до посещения венеролога, так как это может исказить данные бактериологического исследования (целью которого является определение вида возбудителя инфекции).
- Собрать все имеющиеся документы. Если пациент уже страдал ИППП и проходил соответствующее лечение, перед очередным посещением венеролога ему необходимо собрать и взять с собой результаты всех сданных анализов, а также медицинскую карту, в которой подробно описаны лечебные мероприятия и результаты предыдущих обследований. Это позволит врачу более быстро оценить состояние здоровья больного и предположить наличие у него того или иного заболевания.
В кабинете венеролога должны находиться:
- Медицинская кушетка. Предназначена для клинического обследования больного – осмотра кожных покровов, пальпации (прощупывания) живота и так далее.
- Гинекологическое кресло. Предназначено для обследования наружных и внутренних половых органов женщины.
- Лампа для гинекологического осмотра. Необходима для обследования пациентки в гинекологическом кресле.
- Кольпоскоп. Это специальный оптический прибор, с помощью которого врач обследует половые органы женщины (слизистую оболочку влагалища и влагалищной части шейки матки). Данное исследование (кольпоскопия) позволяет оценить состояние слизистой оболочки, выявить очаги поражения, а также взять образцы материала для дополнительных исследований.
- Уретроскоп. Специальный прибор, предназначенный для визуального исследования слизистой оболочки мочеиспускательного канала (уретры) у мужчин и женщин. Рабочей частью инструмента является гибкая трубка, внутренняя поверхность которой выполнена из специального светопреломляющего волокна. Данную трубку врач вводит в уретру пациента для проведения исследования.
- Тонометр. Прибор, предназначенный для измерения артериального давления.
При первой консультации врач проводит полное обследование пациента с целью выявления всех симптомов и признаков заболевания.
Обследование мужчины венерологом включает:
- Опрос. Во время беседы с пациентом врач может задавать вопросы по поводу времени начала заболевания, спрашивать о первых симптомах, которыми заболевание проявлялось, о принимаемых пациентом медикаментах и о других методах лечения. Также врача может интересовать, когда у пациента были последние половые контакты и с кем (то есть с постоянным половым партнером или с новым), были ли они защищенным (имеется в виду использование презерватива) и так далее.
- Осмотр кожи. После опроса врач просит пациента раздеться до нижнего белья и проводит внимательный осмотр всех участков кожных покровов, стараясь выявить элементы сыпи, изменения цвета кожи, изъязвления и другие патологические элементы, которые могут встречаться при тех или иных инфекционных заболеваниях.
- Осмотр половых органов. После осмотра кожи врач просит пациента прилечь на кушетку, а затем осматривает его наружные половые органы (кожу полового члена, слизистую оболочку головки полового члена, кожу мошонки и прилежащих областей). Целью обследования в данном случае является выявление гиперемии (чрезмерного покраснения) кожи или слизистых оболочек, обнаружение сыпи или других изменений, обнаружение патологических выделений и их визуальная оценка, а также выявление зон повышенной чувствительности или болезненности. Все перечисленные признаки могут указывать на наличие инфекционно-воспалительного процесса, а в некоторых случаях помогают врачу выставить диагноз.
- Пальпацию (прощупывание) лимфатических узлов. Как уже было сказано, местные (паховые) лимфатические узлы первыми реагируют на развитие ИППП. При пальпации врач оценивает их плотность, подвижность относительно кожи и других тканей, болезненность, изменения кожи (покраснение, отечность) над ними и так далее. После этого в обязательном порядке проводится обследование других групп лимфоузлов (подколенных, локтевых, подмышечных, шейных, подчелюстных и так далее). Необходимость в этом обусловлена тем, что некоторые инфекции (например, ВИЧ-инфекция) приводят к генерализованному увеличению лимфатических узлов во всем организме. Это также необходимо учитывать при постановке диагноза.
Обследование женщины начинается с тех же этапов, что и обследование мужчины (опрос, осмотр кожи и наружных половых органов, пальпация лимфоузлов – они были описаны выше). В то же время, после выполнения данных обязательных процедур врач может провести дополнительные исследования в гинекологическом кресле (например, кольпоскопию – обследование слизистой оболочки влагалища и влагалищной части шейки матки).
После обследования врач может выдать пациентке направления на анализы, с результатами которых она должна будет вернуться к нему для дальнейшей диагностики и назначения лечения.
Как уже было сказано, при обследовании пациента венеролог должен назначать дополнительные анализы, с помощью которых он сможет подтвердить диагноз. На сегодняшний день лечение ИППП без лабораторного подтверждения диагноза недопустимо.
Венеролог может назначить:
- Общий анализ крови. Данное исследование позволяет выявить признаки инфекции в организме. Как правило, после заражения любым инфекционным агентом в организме запускается иммуно-воспалительная реакция, что отражается на составе периферической крови, в частности в ней увеличивается число лейкоцитов (более 9 х 10 9 /литр), а также повышается скорость оседания эритроцитов (более 10 мм в час у мужчин и боле 15 мм в час у женщин).
- Биохимический анализ крови. На наличие воспалительного процесса в организме также может указывать повышение концентрации так называемых белков острой фазы воспаления – С-реактивного белка, фибриногена и других.
- Общий анализ мочи. Данное исследование проводится с целью определения функции почек. Кроме того, во время общего анализа мочи можно выявить наличие в ней бактерий, лейкоцитов (клеток иммунной системы, ответственных за борьбу с инфекцией), эритроцитов (клеток крови), что поможет врачу в постановке диагноза. Так, например, выраженное повышение количества лейкоцитов является одним из достоверных признаков бактериальной инфекции, в то время как при вирусных инфекциях данный симптом не столь выражен.
- Бактериологическое исследование крови и мочи. Целью бактериологического исследования является выявление патогенных микроорганизмов в биологических жидкостях пациента. Для получения материала производится забор образцов крови или мочи пациента (в стерильные пробирки), после чего они направляются в лабораторию. Там материал помещается на специальные питательные среды и содержится в особых условиях в течение нескольких дней. Если в исследуемых образцах имеются патогенные организмы, они начнут размножаться и образовывать колонии, по характеру роста которых можно точно установить вид возбудителя, а также определить его чувствительность к тем или иным антибактериальным препаратам.
- Серологические исследования. При проникновении в организм чужеродного агента иммунная система реагирует на него определенным образом, вырабатывая в кровь строго специфичные антитела. Данные антитела взаимодействуют только с тем агентом, против которого они были выработаны, способствуя его уничтожению. На основании этого были разработаны диагностические методы, позволяющие определить, заражен ли человек тем или иным видом инфекции. Так, например, если в крови больного будут обнаружены антитела против возбудителя гонореи (в определенной концентрации), значит, человек заражен бледной трепонемой.
Анализ на половые инфекции – основное исследование, использующееся в венерологии для подтверждения диагноза. Суть метода заключается в следующем. Врач берет у пациента образец материала (мазок с поверхности слизистой оболочки, часть патологических выделений и так далее) и направляет его в лабораторию. Там материал обрабатывается специальным образом и по различным методикам, что позволяет выявить признаки наличия того или иного инфекционного агента с высокой точностью.
Показаниями для назначения данного исследования могут быть любые симптомы или признаки наличия половой инфекции, а также наличие ИППП у полового партнера пациента.
Подготовка к сдаче анализа включает:
- Исключение половых контактов в течение минимум 2 суток до исследования, так как это может исказить результаты.
- Исключение приема антибиотиков (сдавать анализ следует до начала антибактериального лечения).
- Прием ванной накануне перед сдачей анализа, однако, без использования мыла или других антибактериальных и гигиенических средств (может исказить результаты исследования).
- Алиментарную провокацию. Данное мероприятие используется для выявления скрытых форм гонореи, при которых вероятность обнаружения возбудителя инфекции при обычном заборе материала крайне мала. Суть метода заключается в том, чтобы с помощью определенных пищевых продуктов (алкоголя, острых приправ, которые пациенту необходимо принять накануне перед исследованием в умеренном количестве) спровоцировать обострение инфекционно-воспалительного процесса. В результате этого на поверхности слизистой оболочки половых органов появится большее количество возбудителя инфекции, что позволит его выявить и идентифицировать.
Сама процедура взятия мазка довольно проста и безболезненна. Врач специальными стерильными щеточками несколько раз проводят по поверхности слизистой оболочки мочеиспускательного канала, а у женщин еще и по слизистой влагалища и шейки матки. Материал направляется в лабораторию, откуда через несколько дней приходят результаты.
Согласно действующему законодательству, в государственных медицинских учреждениях услуги венеролога по консультированию населения, выявлению, диагностике, лечению и профилактике ИППП являются бесплатными. Для их получения пациенту необходимо иметь действующий полис обязательного медицинского страхования, а также соответствующее направление от семейного врача или терапевта. Во время обследования венеролог может назначать пациенту определенные анализы, часть из которых также является бесплатной (подробности нужно уточнять у лечащего врача).
В то же время, стоит отметить, что пациенты, не имеющие страхового полиса, должны будут оплатить абсолютно все диагностические и лечебные мероприятия, включая консультации, лабораторные исследования и так далее. Также платными будут услуги венерологов в частных медицинских центрах.

На приеме у венеролога:
-Доктор, у моего мужа сифилис, это ужасно! Что делать?
-Хм, а почему он сам не пришел?
-Что вы, доктор! Он еще не знает об этом! Узнает – убьет меня!
*********************************************************************************************************
У лаборатории сидят три молодых человека, ждут результаты анализов на половые инфекции. Заходит первый, через минуту выходит в слезах:
-У меня СПИД! Это конец!
Заходит второй, через минуту тоже выходит в слезах:
-И у меня СПИД! Жизнь закончена!
Третий бледнеет, но все-таки заходит в кабинет. Через минуту выбегает, прыгая до потолка от радости:
-Сифилис! Ура! У меня сифилис.
На прием к венерологу заходит мамаша с сыном:
-Доктор, не могли бы вы посмотреть на писю моего мальчика?
-Ну, давайте посмотрим на… такс, называем «писю» половым членом и идем за лекарством от сифилиса.
Жена перед отъездом в отпуск спрашивает мужа:
-Милый, что тебе привести с юга?
-Да привози что угодно, венеролог сказал, что сейчас все излечимо.
источник
 Серологический метод анализа крови. Суть метода состоит в выявлении белков (иммуноглобулинов) в сыворотке биоматериала. Эти белки появляются в крови человека, при наличии инфекции, с которой борется наш иммунитет. Применяют данный метод для диагностирования сифилиса, гепатитов, и других заболеваниях вирусного происхождения.
Серологический метод анализа крови. Суть метода состоит в выявлении белков (иммуноглобулинов) в сыворотке биоматериала. Эти белки появляются в крови человека, при наличии инфекции, с которой борется наш иммунитет. Применяют данный метод для диагностирования сифилиса, гепатитов, и других заболеваниях вирусного происхождения.