По мере взросления малыш часто болеет, поскольку иммунная система ребенка слишком слаба для формирования устойчивых защитных механизмов. Одним из опасных заболеваний считается ацетонемия, которая характеризуется присутствием сильного запаха ацетона в моче, рвотных массах и выдыхаемом воздухе. Данное патологическое состояние детского организма нельзя оставлять без внимания, так как оно способно вызвать серьезные нарушения здоровья.
При нарушении процесса усвоения углеводов и жирового обмена наблюдается постепенное увеличение концентрации кетонов. Этот недуг имеет несколько названий: ацетонемия, ацетонурия или кетонурия. В нормальном состоянии организм вырабатывает небольшое количество кетоновых дел, которые необходимы для жизнедеятельности человека. Эти химические соединения образуются в печени из поступающих питательных веществ – жиров и белков, которые расщепляются до ацетона и ацетоуксусной кислоты естественным образом.
Кетоны являются источниками энергии, но большая концентрация данных веществ способна оказывать токсическое воздействие на органы и центральную нервную систему. Одним из проявлений подобной интоксикации считается рвота, которая возникает из-за раздражения слизистых оболочек желудочно-кишечного тракта на фоне дефицита жидкости в организме ребенка. Повышенный уровень кетоновых тел провоцирует рвотный центр в головном мозге, что вызывает тошноту и сильные болевые ощущения в области живота.
Интенсивное расщепление жиров для восполнения энергозатрат является естественным для организма механизмом. Как известно, большую часть энергии человек получает из глюкозы (гликогена), которая накапливается в печени. У взрослых запасы данного вещества гораздо больше, чем у детей, поэтому ацетонемия считается распространенным заболеванием среди малышей. Тем не менее, далеко не каждый малыш подвержен возникновению кетонурии, все зависит от индивидуальных особенностей обмена веществ. У некоторых детей ацетон никогда не накапливается.
Такой патологический процесс как ацетонурия, никогда не возникает без определенных причин. Процесс образования кетоновых тел во время распада белков и жиров не представляет особой угрозы для организма до тех пор, пока происходит выведение продуктов распада через мочевыделительную систему. Тем не менее, если скорость образования кетонов будет превышать их утилизацию, то неизбежно повреждение клеток головного мозга. Обменные процессы организма способствуют потере большого количества жидкости, что приводит к смещению уровня РН крови в кислую сторону.
Вышеописанное состояние в медицинской практике принято называть метаболический ацидоз. При отсутствии своевременного лечения возможен неблагоприятный исход. У многих детей наблюдается сильное обезвоживание, некоторые начинают страдать от сердечно-сосудистой недостаточности, другие – впадают в кому. Врачи выделяют три основные причины развития ацетонемии среди малышей:
- Несбалансированный рацион питания с преобладанием белковой и жирной пищи. Недостаточное поступление глюкозы в организм влечет за собой процесс глюконеогенеза, который позволяет добывать энергию для жизнедеятельности путем расщепления вышеупомянутых нутриентов. При длительном отсутствии гликогена количество кетоновых тел, образовавшихся после распада жиров и белков, стремительно возрастает. Сложившаяся ситуация приводит к патологическому повышению уровня ацетона в крови.
- Снижение концентрации глюкозы в крови. Ацетонемия у детей часто развивается как следствие дефицита легкоусвояемых углеводов, которые должны обязательно поступать вместе с пищей. Данное состояние характерно при несбалансированных диетах или длительных периодах голодания. Другая причина кетонурии – ферментативная недостаточность (нарушение процесса переваривания углеводов). Повышенный расход глюкозы также способен вызвать ацетонурию, это происходит при:
- обострении хронических болезней;
- высокой температуре;
- стрессе;
- переутомлении;
- значительных умственных или физических нагрузках;
- инфекционных недугах;
- проведении хирургических операций;
- жаркой погоде;
- интоксикациях;
- травмах.
- Сахарный диабет. Это заболевание принято считать отдельной причиной возникновения ацетонемии. Наличие диабетического кетоацидоза исключает возможность нормальной переработки глюкозы из-за недостатка инсулина в крови.
Ацетонемия при отсутствии должного лечения будет прогрессировать, что приведет к развитию ацетонемического криза (кетоза). Запах ацетона в моче у ребенка – это не единственный признак наличия данного заболевания. Характерными симптомами кетонурии считается: диарея, высокая температура тела, тошнота, спазмы в животе, рвота. Ацетонемический синдром является детским недугом, который не встретишь среди взрослых. Данное патологическое состояние представляет собой комплекс негативных проявлений, сопровождающих повышение уровня ацетона в крови. Признаки кетоза:
- Сильный запах ацетона в рвотных массах и выдыхаемом воздухе.
- Обезвоживание организма с сопутствующими симптомами (сухость кожных покровов или языка, запавшие глаза).
- Глубокое и шумное дыхание, учащенное сердцебиение.
- Физическая слабость, сонливость, бледный и изможденный вид.
- Наличие высокой температуры на протяжении длительного промежутка времени.
- Судороги.
- Светобоязнь.
- Заторможенность.
- Болезненные ощущения в области живота.
- Рвотные массы со слизь, кровью или желчью.
- Цикличность частоты и интенсивности рвоты.
- Отсутствие аппетита.
Ацетонемический синдром (АС) бывает двух видов – первичный и вторичный, каждый из недугов развивается на фоне определенных причин. Например, вторичный АС возникает при наличии у малыша соматических (сахарный диабет, тиреотоксикоз, анемия) или инфекционных заболеваний (ангина, ОРВИ, грипп). Перенесенные тяжелые травмы или операции тоже могут поспособствовать появлению вторичного ацетонемического синдрома.
Первичный АС часто развивается у детей с нервно-артрическим диатезом. Данное состояние не считается медицинским недугом, его принято относить к аномалиям конституции человека. Ребенок с такой патологией страдает от ферментативной недостаточности и повышенной нервной возбудимости. У некоторых малышей наблюдаются нарушения в процессе обмена белков и жиров. Определенные внешние воздействия могут послужить толчком к возникновению первичного АС среди детей с нервно-артрическим диатезом:
- длительное нахождение под солнцем;
- неправильно подобранная диета;
- физическое перенапряжение;
- сильные положительные или отрицательные эмоции.
Проверить уровень этого органического вещества в организме можно не только в больнице, но и дома. Для определения наличия ацетона в моче используются специальные тест-полоски, которые продаются в любой аптеке. Данный способ анализа по принципу действия относится к лакмусовым бумажкам со специальным индикатором на кончике. Реактивы, находящиеся на нем, чувствительны к ацетону, поэтому метод без труда помогает диагностировать состояние организма ребенка. Порядок работ:
- Для проведения диагностики понадобится свежая моча, которая была собрана не более 4 часов назад.
- Тест-полоска опускается в жидкость на несколько секунд, после чего следует подождать одну или две минуты, пока не появится результат.
- Как только реакция закончится, окраска полоски укажет на уровень ацетона в моче.
- Полученный цвет необходимо сравнить с цветовой шкалой, находящейся на упаковке. Интенсивность окраски прямо пропорциональна содержанию кетонов.
Норма ацетона в моче у ребенка соответствует значению от 0,5 до 1,5 ммоль/л, но такое количество кетонов может указывать и на наличие недуга легкой тяжести. При данном состоянии разрешается лечение в домашних условиях с соблюдением всех рекомендаций специалиста. Возрастание показателя до 4 ммоль/л говорит о заболеваниях средней тяжести, пора предпринять все необходимые меры для предупреждения прогрессирования болезни. Значение 10 ммоль/л свидетельствует о тяжелом состоянии малыша, терапия должна проводиться только в стационарных условиях.
Ацетон в моче у ребенка не всегда является фактором наличия тяжелой патологии. При незначительном содержании кетонов врачи назначают домашнюю терапию. При соблюдении четких рекомендаций специалиста уровень вещества снижается до нормы, благодаря чему малыш быстро идет на поправку. Комплекс процедур состоит из трех этапов:
- промывание кишечника с помощью содовых клизм;
- щелочное питье;
- использование лекарственных препаратов.
На первом этапе заболевания у детей наблюдается частая рвота, поэтому родителям следует использовать клизму для облегчения состояния малыша. Нюансы:
- Промывание с содой является одним из самых эффективных методов для очищения кишечника от всевозможных токсичных веществ.
- Для приготовления раствора понадобится стакан воды комнатной температуры и одна ложка порошка. Количество вводимой жидкости зависит от возраста.
- Детям до года понадобится от 30 мл до 150 мл раствора, малышам от года до 9 лет подходит объем 200–400 мл, а ребенку старше 10 лет для выполнения процедуры понадобится 0,5 л жидкости.
- Клизмы необходимо ставить до тех пор, пока из анального отверстия не польется чистая вода.
При ацетонемии наблюдается сильное обезвоживание, поскольку кетоновые тела в моче у ребенка вызывают обильную и частую рвоту. Для поддержания организма на данном этапе малышу необходимо давать питье каждые 15 минут. Разрешается использовать «Боржоми» или другую минеральную воду без газа, а можно самостоятельно приготовить щелочную жидкость. На один литр воды понадобится 0,5 чайной ложки соли и соды – такой раствор нормализует обменные процессы и очищает организм.
Лечение без использования специальных препаратов будет малоэффективным при данном заболевании. Врачи параллельно назначают «Бетаргин» и «Регидрон». Медикаменты эффективно предупреждают обезвоживание и восполняют потеряю важных микроэлементов, необходимых для организма малыша. Кроме того, данные лекарственные средства способны предотвратить дальнейшее развитие кетонурии.
Для приготовления раствора следует взять один пакетик «Регидрона» и добавить его в 1 литр воды. Ребенок должен выпить всю полученную жидкость в течение дня, жидкость необходимо пить маленькими глотками до 6 раз за час. «Бетаргин» разрешается давать детям, начиная с трехлетнего возраста. Средство назначают вместе с диетическим питанием для достижения высоких результатов терапии. Медикамент содержит особые вещества – бетаин и аргинин, которые укрепляют иммунную систему и нормализуют уровень глюкозы в крови.
Детям показан один пакетик «Бетаргина» в день, средство необходимо развести в 100 мл кипяченной воды и давать малышу несколько раз в день. Разрешается использовать ампулы с препаратом, содержимое одного флакона следует вылить в стакан с водой. Курс лечения и точную дозировку имеет право назначать только специалист – неграмотная медикаментозная терапия способна привести к появлению нежелательных осложнений.
При появлении запаха ацетона изо рта необходимо обеспечить организм малыша достаточным количеством глюкозы. Для восполнения запасов данного вещества применяют такие продукты как шоколад, конфеты, печенье или сладкий чай. Они все содержат большое количество глюкозы, что помогает быстро повысить энергетические запасы ребенка. В случае, если малыш отказывается принимать сладости, допускается использовать 5 или 10% раствор глюкозы. Препарат необходимо давать не более 10 раз в день, за раз малыш должен выпивать по 5 мл жидкости.
Разрешается применение ампул с 40% содержанием глюкозы при лечении кетонурии. Для этого содержимое ампулы набирают в одноразовый шприц, после чего нагревают до комнатной температуры. Детям дают по 0,5-1 чайной ложке концентрированного раствора как можно чаще на протяжении дня. Иногда малышам дают таблетки с глюкозой. Оптимальная дозировка составляет половину или одну таблетку в сутки.
Ацетон в моче у ребенка не появляется случайным образом – патологическому состоянию предшествует отсутствие рационального питания и неправильный образ жизни. Для предупреждения развития ацетонемии врачи советуют наладить режим дня малыша, равноценно распределяя время между занятиями спортом и сном. Постоянный стресс и вызванные им негативные эмоции способны оказать влияние на течение заболевания.
Для поддержания здоровья дети должны обязательно получать достаточное количество отдыха для полного восстановления сил. Важно вовремя разрешать любые возникающие конфликты в семье, чтобы малыш чувствовал себя комфортно и спокойно. Специалисты рекомендуют исключить из рациона детей некоторые продукты питания, которые могут усугубить состояние малыша:
- фастфуд;
- жирное мясо и рыбу;
- апельсины;
- субродукты;
- томаты;
- шоколад;
- молочные продукты высокой жирности.
Предупредить развитие ацетонемии возможно при соблюдении определенных правил. Дети не способны контролировать свои желания, поэтому вся ответственность за их здоровье ложится на плечи родителей. Взрослые должны следить, чтобы малыш придерживался режима дня и правильно питался, в противном случае высока вероятность появления осложнений. Кроме того, важными пунктами профилактики кетонурии считаются:
- прогулки на свежем воздухе;
- ежегодная сдача анализов (кровь, моча, УЗИ внутренних органов);
- прием витаминов;
- умеренная физическая нагрузка;
- регулярные лечебные процедуры;
- отсутствие стрессовых ситуаций;
- здоровая пища;
- санаторно-курортная терапия.
источник
Некоторые родители сталкиваются с неприятным состоянием здоровья своего малыша. По непонятной причине его самочувствие резко ухудшается, начинается рвота и бледнеют кожные покровы. Все эти проявления могут быть причиной появления ацетона в моче.
Кетоновые тела относятся к химическим соединениям, синтезируемым в печени. Если организм переживает нарушение обмена питательных веществ, продукты распада не проходят до конца метаболический процесс. Кетоновые соединения быстро накапливаются в крови, моче и слюне. Именно на этом фоне у ребенка развивается ацетонурия.
Полное отсутствие кетонов невозможно. Даже незначительное их количество является источником дополнительной энергии. Но в избытке эти элементы метаболической цепи имеют сильнейшее токсическое влияние на все органы и центральную нервную систему.
При выявлении ацетона в моче используется специальная таблица. Ее одинаково применяют как для взрослых, так и для детей.
Концентрация вещества мочи вычисляется в ммоль/л:
- от 0,5 до 1,5 (легкая тяжесть состояния);
- 4 (средняя);
- 10 (тяжелая степень).
В зависимости от количества ацетона в моче определяется дальнейшее лечение. Оно может проводиться дома, но чаще детей госпитализируют для полного контроля. Отсутствие своевременной терапии приводит к тяжелым последствиям. У ребенка может развиться сахарный диабет, нарушение работы печени, гормональный эндокринный сбой и даже опухоль мозга.
Ребенок имеет значительные отличия в строении организма и функциях тела. Детский организм более слабый, поэтому некоторые патологические отклонения для взрослого человека не являются таковыми для детей. Вы можете узнать, когда частое мочеиспускание у малыша становится симптомом заболевания.
Рвота присутствует с раннего периода, когда малыш уже перешагнул возраст в 12 месяцев. Приступы от повышенного ацетона в моче могут продолжаться до 12-13 лет, пока не произойдет перестройка организма. После этого периода полностью восстанавливается белковый и углеводный обмены.
Появление ацетона в моче и его дальнейшее повышение у детей может связываться с различными факторами:
- Иногда для детского организма достаточно стрессовой, физической или эмоциональной нагрузки.
- Инфекционные факторы встречаются реже, но также фиксируются при выявлении причины, связанной с повышением ацетона.
- Нарушение питания в маленьком возрасте приводит к нестабильности пищеварительных процессов. При излишнем употреблении сладостей и жиров с минимальным включением белковых блюд развивается ацетонурия.
- Голодание, как и переедание также негативно отражается на метаболические процессы. При сильной нехватке питательных веществ организм пускает в ход свои последние ресурсы. Кетоновые тела не успевают выводиться из организма.
Ацетон в моче обычно возникает внезапно, предвестников к тяжелому состоянию нет.
- отказ от еды;
- слабое состояние;
- повышенная утомляемость;
- боль в голове;
- тошнота и рвота;
- боль в животе;
- специфический кисло-сладкий запах изо рта;
- повышение температуры тела;
- бледность кожных покровов.
Обычно боль локализуется в пупочной области, что говорит о приближающейся рвоте. Это могут быть постоянные приступы или неукротимая рвота в виде цельной пищи или желчи. После опустошения желудка выходит прозрачная пенистая масса. При попытках дать ребенку еду или питье, рвотный рефлекс возвращается.
Определить наличие кетоновых тел в моче можно дома, если родители знают о периодическом их повышении. Для этого применяются специальные тест-полоски. Их можно приобрести в любой аптеке без рецепта врача. Лакмусовая бумажка с индикатором позволит точно определить уровень ацетона в моче.
Моча должна быть обязательно свежей (не более 2 часов), а также нужно следовать нескольким правилам:
- Полоска опускается на несколько секунд в емкость с уриной до определенного уровня.
- Тест проводят около минуты.
Если ацетон достигает критического уровня, бумажка приобретает интенсивный фиолетовый оттенок. От окраса зависит количество кетоновых тел в моче. Также результат может быть отрицательным. В определительной шкале имеется от одного до пяти плюсов.
На раннем этапе приступы рвоты можно подавить самостоятельно. Жидкость нельзя давать в больших количествах. Отпаивать ребенка для предотвращения обезвоживания придется постепенно и небольшими порциями. Каждые 10 минут дают по чайной ложке обычной чистой воды с лимоном, Регидрон или щелочную минеральную воду.
Если родители ощутили запах ацетона изо рта у ребенка или от рвотных масс, это сигнал к тому, что развивается ацетонемический криз. В этом случае рекомендовано дать любой энтеросорбент для предотвращения интоксикации. После таких манипуляций лучше сразу вызвать скорую помощь.
После привоза ребенка врач оценивает ситуацию:
- Если она критическая, ставят капельницу. Обязательно проводят очистительную клизму и проверяют наличие кишечной инфекции. Это позволит дифференцировать ацетонурию от дизентерийной палочки и других возбудителей. Очищение делают прохладной водой с добавлением гидрокарбоната (2%).
- После сильных рвотных приступов ребенку необходим голод. Обычно температура держится до тех пор, пока не снимается интоксикация. За сутки необходимо выпить не менее 100 мл на 1 кг массы тела. На протяжении всего времени лечения контролируется уровень ацетона через анализ мочи или с помощью тест-полосок.
- Своевременная госпитализация и лечение приводят к устранению симптомов через 2-5 дней.
Диета для ребенка при ацетонемии:
- 1 день: питье порциями, при отсутствии рвоты подойдут сухарики без соли.
- 2 день: жидкость порциями, отвар из риса, печеное яблоко.
- 3 день: жидкость, сухари, каша-пюре.
- 4 день: галетное печенье или несоленый крекер, каша из риса, приправленная растительным маслом.
В дальнейшем можно включать любую вареную пищу и приготовленные на пару блюда. Включается нежирное мясо, рыба, пшенная и овсяная каша. При возвращении рвоты снова начинают с голодания:
- Ацетонурия у детей периодически проявляет себя. Если родители сталкивались с таким состоянием малыша не единожды, потребуется постоянная профилактика и контроль кетонов в моче.
- Рекомендовано пересмотреть образ жизни ребенка. Необходимы частые прогулки на свежем воздухе, подвижные игры и небольшая физическая нагрузка.
- Рацион должен быть сбалансированным, содержать нужное количество жиров и углеводов. Белковая пища включается ежедневно.
- С детства необходимо приучать к режиму питья. Употребление нужного количества воды в день улучшает метаболические процессы.
Если родители выполняют рекомендации врача, риск повторного повышения ацетона в моче значительно снижается. В домашних условиях рекомендовано всегда проверять наличие кетоновых тел с помощью тест-полоски.
Также вы можете ознакомится с данным видеороликом, где доктор Комаровский объясняет причину возникновения ацетона в моче у ребенка.
источник
Ацетон в моче у ребенка может появиться в любое время. Что может принести такая негативная ситуация и как она скажется в целом на здоровье малыша – об этом читайте в данной статье. Также тут будут описаны и действия родителей в такой ситуации.
Ацетон в моче у ребенка – с такой проблемой в настоящее время сталкивается большинство мам. Специалисты отмечают, что следствием наличия ацетона в моче у ребенка может стать нарушенный обмен веществ в организме. Также к такому приводит и начинающийся сахарный диабет у детей. Такое положение дел не стоит пропускать мимо своего внимания и надо быстро выяснить причины появления ацетона в моче у ребенка. Для этого стоит обратиться к доктору.
Если на такую проблему не обращать внимания, то это может привести к резкому ухудшению здоровья детей, а также может стать угрозой для их жизни. Поэтому крайне важным является вовремя распознать причины повышения нормы ацетона у детей. Когда ацетонемия начинает только развиваться, то в крови у детей образуются кетоновые антитела. После этого поступают в почки, а оттуда выводятся наружу мочой. Поэтому повышение нормы ацетона в моче у ребенка можно выявить только при помощи тестирования мочи. Также о такой проблеме будет свидетельствовать и запах. Если он появиться, то это значит, что срочно надо делать анализ мочи и обратиться к доктору.
Чтобы выяснить, из-за чего у ребенка в моче повысилась норма ацетона, следует изначально определиться, как кетоновые тела смогли попасть в организм. Обычно в крови у детей таких веществ не должно быть. Если такое было выявлено у ребенка, то значит обязательно следует сдать анализы. Ацетон может образовываться при распаде жиров, потом такие тела проходят в почки и оттуда выводятся с мочой. Такая моча будет иметь определенный резкий запах у детей и у взрослых тоже.
Когда количество кетонов в крови будет быстро увеличиваться, то это ускорит также процесс их выхода из организма, что может навредить другим клеткам, особенно в головном мозгу. Также при этом происходит раздражение пищеварительного тракта. По этой причине у детей может появиться рвота. Если при повышении ацетона у детей не начать вовремя принимать меры и делать необходимые процедуры, то такое прогрессирование болезни может закончиться ацидозом. Такой ребенок может впасть в кому, если ему не делать нужных процедур. Также это может в некоторых случаях привести к летальному исходу.
Среди них наиболее частыми являются такие:
- Сниженное количество глюкозы. Это часто происходит, когда ребенок не сбалансировано питается.
- При плохом переваривании углеводов в организме.
- При большом поступлении жиров в организм.
- При резких и постоянных стрессах.
- При появлении сахарного диабета. Если норма антител повышена, то это, скорее всего, означает, что проявляется такая болезнь.
Когда ацетон будет повышаться, то могут проявляться такие симптомы, которые обусловят криз. Такие симптомы могут быть вторичными и первичными.
Вторичный может возникнуть после:
- Травмы.
- Инфекции.
- При заболевании почек или печени.
Первичные синдромы обычно у тех, кто страдает мочекислым диатезом. Если у ребенка увеличен ацетон, то значит, что у него плохо происходит обмен веществ. Такие дети отличаются небольшим весом от сверстников, также у них немного заторможено умственное развитие. Они также могут жаловаться на боли в суставах или костях. Запах мочи при этом также будет ярко выраженным. На запах и стоит обращать особое внимание. Если запах появиться, то это значит, что повышается уровень ацетона в крови, а потому стоит незамедлительно посетить врача.
Почему повышается ацетон в крови? Факторы, которые могут на это влиять, а также на появление запаха:
- Испуги или стрессы.
- Плохое питание.
- Долгое пребывание под открытым солнцем.
- Утомляемость в физическом плане.
Ацетон в крови и запах появляются часто у детей. У взрослых это может происходить также, но реже. Такое состояние говорит о том, что в человека развивается сахарный диабет. Также ацетон может увеличиться у ребенка потому, что он постоянно развивается, ему требуется для этого больше энергии. Также детям не хватает особых ферментов.
К таким симптомам относятся:
- Частая рвота от еды и жидкости.
- Боли в животе.
- Появляется бледность.
- Может повышаться температура.
- Происходит поражение нервной системы, а потому ребенок становится раздражительным.
- Изо рта может слышаться запах ацетона.
- Происходит увеличение печени.
При возникновении таких симптомов главное вовремя обратиться к специалисту и начать вовремя лечение. Особенно это важно, когда симптоматика будет тяжелой. Лечение врач может назначить двух видов:
- Обеспечить глюкозой.
- Вывести кетоны с организма.
Чтобы нормализовать состояние пациента, ему может потребоваться ввести дополнительно глюкозу в организм. Это можно сделать при помощи капельницы или теплого и сладкого чая, которого надо много пить. Если есть рвота, то чай давать следует небольшими количествами через определенные промежутки времени. Делать это надо и ночью. Также врач может приписать и очистительную клизму.
Родителям надо помнить, что ребенка в таком случае запрещено заставлять есть. Если он захочет сам, то ему стоит приготовить пюре с картофеля, суп или дать запеченное яблоко.
Специалисты отмечают, что контролировать уровень ацетона в крови можно и самостоятельно в домашних условиях. Для этого стоит использовать тест-полоски. Купить такие можно в аптеке. На кончике такой полоски есть индикатор, который может поменять цвет, если его окунуть в мочу с ацетоном.
Мочу для анализа стоит брать свежую (2-3 часа после сбора). Полоску потребуется подержать в моче пару секунд. Далее стоит сравнить цвет индикатора с таблицей, которая есть на упаковке. Когда уровень ацетона будет повышен, то можно продолжить лечение самостоятельно, а можно обратиться в скорую. Особенно важно попасть на прием к врачу, когда состояние ребенка будет тяжелым. При самостоятельном лечении важно помнить, что ребенку показан голод и большое употребление жидкости. Желательно, чтобы это была сладкий чай, в котором много глюкозы. При рвоте жидкость стоит давать маленькими количествами. Для этого можно также использовать и пипетку.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Ацетонурия (кетонурия) – повышенное содержание в моче кетоновых тел, которые являются продуктами неполного окисления белков и жиров в организме. К кетоновым телам относится ацетон, оксимасляная кислота, ацетоуксусная кислота.
Еще недавно явление ацетонурии было очень редким, но сейчас ситуация резко изменилась, и все чаще ацетон в моче можно обнаружить не только у детей, но и у взрослых.
Ацетон может находиться в моче каждого человека, только в очень незначительной концентрации. В небольшом количестве (20-50 мг/сут) он постоянно выводится почками. При этом лечения не требуется.
У взрослых это явление может быть вызвано целым рядом причин:
- Преобладание в рационе жирной и белковой пищи, когда у организма нет возможности полностью расщепить жиры и белки.
- Недостаток пищи, содержащей углеводы.
В таких случаях достаточно сбалансировать питание, не употреблять жирную пищу, добавить продукты, содержащие углеводы. Придерживаясь простой диеты, которая уберет все погрешности в питании, вполне можно избавиться от ацетонурии, не прибегая к лечению. - Физические нагрузки.
Если причины кроются в усиленных занятиях спортом, нужно обратиться к специалисту и откорректировать нагрузку, которая бы подошла организму. - Жесткая диета или длительное голодание.
В этом случае придется отказаться от голодания и обратиться к диетологу, чтобы он подобрал оптимальный режим питания и продукты, необходимые для восстановления нормального состояния организма. - Сахарный диабет I типа или истощенное состояние поджелудочной железы при длительно протекающем сахарном диабете II типа.
В этом состоянии в организме не хватает углеводов для полного окисления жиров и белков. В зависимости от причин, которые спровоцировали появление ацетона в моче при сахарном диабете, выбирается тактика ведения больного. Если причина кроется в простом соблюдении жесткой диеты (хотя это неразумное для диабетиков поведение), то такая ацетонурия пройдет через несколько дней после нормализации питания или добавления в рацион продуктов, содержащих углеводы. Но когда у больного сахарным диабетом не снижается уровень ацетона в моче даже после приема углеводов и одновременных уколов инсулина, стоит всерьез задуматься о нарушениях в обмене веществ. В таких случаях прогноз неблагоприятный и чреват диабетической комой, если не принять срочных мер.
Если ацетон в моче появился при патологических процессах в организме, лечение назначает врач, который наблюдает больного.

- Отрицательное влияние окружающей среды.
- Большие психологические нагрузки у будущей мамы не только в настоящем, но и в прошлом.
- Снижение иммунитета.
- Наличие в употребляемых продуктах химических веществ – красителей, консервантов и ароматизаторов.
- Токсикоз, при котором основным симптомом является постоянная рвота. При этом просто необходимо восстанавливать водный баланс в организме – пить воду маленькими глотками или даже вводить жидкость внутривенно капельно. При правильно подобранном лечении ацетон из мочи исчезает в течение двух суток или даже раньше.
В любом случае необходимо как можно быстрее выявить причину ацетонурии у беременной женщины и устранить ее, чтобы это состояние не отразилось на здоровье будущего ребенка.
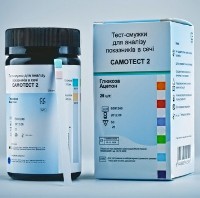
Тест делается каждое утро три дня подряд. Для этого нужно собрать утреннюю мочу и опустить в нее полоску. После чего ее вынуть, стряхнуть лишние капли и подождать пару минут. Если полоска из желтой превратилась в розовую, это свидетельствует о наличии ацетона. Появление фиолетовых оттенков может свидетельствовать о выраженной ацетонурии.
Точных цифр тест, естественно, не покажет, но поможет определить уровень ацетона, при котором нужно срочно обращаться к врачу.
Для уточнения уровня ацетона врач выписывает направление на обычный клинический анализ мочи, где его определяют наравне с другими показателями.
Сбор мочи на анализ проводится по обычным правилам: после гигиенических процедур собирают утреннюю мочу в сухую и чистую посуду.
В норме кетоновых тел (ацетона) в моче настолько мало, что обычными лабораторными методами они не определяются. Поэтому считается, что ацетона в моче быть в норме не должно. Если же ацетон в моче обнаруживается, количество его обозначают в анализе плюсами («крестами»).
Один плюс обозначает, что реакция мочи на ацетон слабоположительна.
Два или три плюса – положительная реакция.
Четыре плюса («четыре креста») – резко положительная реакция; ситуация требует немедленной врачебной помощи.

Если, помимо ацетона в моче, человека мучает постоянная жажда, он много пьет и много мочится, слизистая рта ощущается сухой, то это свидетельствует о сахарном диабете, и в таком случае следует обращаться к врачу-эндокринологу (записаться).
При наличии ацетона в моче на фоне высокой температуры тела или инфекционного заболевания следует обращаться к врачу-терапевту (записаться) или инфекционисту (записаться), которые проведут необходимое обследование и выяснят причину лихорадки или воспалительного процесса с последующим назначением лечения.
Если ацетон в моче появился после злоупотребления алкогольными напитками, то необходимо обратиться к врачу-наркологу (записаться), который проведет необходимое лечение, направленное на выведение токсических продуктов распада этилового спирта из организма.
Если высокая концентрация ацетона в моче обусловлена наркозом, то необходимо обращаться к реаниматологу (записаться) или терапевту для проведения мероприятий, направленных на скорейшее выведение токсических продуктов из организма.
Когда имеются симптомы гиперинсулинизма (периодические приступы потливости, учащенного сердцебиения, ощущения голода, страха, тревоги, дрожи в ногах и руках, потери ориентации в пространстве, двоения в глазах, онемения и покалывания в конечностях) или тиреотоксикоза (нервозность, возбудимость, неуравновешенность, страх, беспокойство, быстрая речь, бессонница, нарушение концентрации мыслей, мелкое дрожание конечностей и головы, учащенное сердцебиение, выпячивание глаз, отек век, двоение, сухость и резь в глазах, потливость, высокая температура тела, низкая масса, непереносимость высокой температуры окружающей среды, боли в животе, поносы и запоры, слабость и утомляемость мышц, нарушения менструального цикла, обмороки, головная боль и головокружение), то следует обращаться к эндокринологу.
Если у беременной женщины имеется ацетон в моче, и при этом ее беспокоит частая рвота или комплекс отеки + повышенное артериальное давление + белок в моче, то следует обращаться к врачу-гинекологу (записаться), так как подобная симптоматика позволяет заподозрить осложнения беременности, такие, как тяжелый токсикоз или гестоз.
Если ацетон в моче появился после перенесенных травм центральной нервной системы (например, ушиба мозга, энцефалита и т.д.), то следует обращаться к врачу-неврологу (записаться).
Если человек намеренно или случайно отравился какими-либо веществами, например, принимал атропин или работал на вредном производстве с соединениями свинца, фосфора или ртути, то следует обращаться к врачу-токсикологу (записаться) или, в его отсутствие, к терапевту.
Если ацетон в моче сочетается с такими симптомами, как боли в животе, метеоризм, чередование запоров и поносов, боли в мышцах, отеки, периодические высыпания на коже, апатия, плохое настроение, чувство беспросветности, возможно желтуха, капли крови в конце мочеиспускания, то заподазривается заражение гельминтами (паразитическими червями), и в таком случае необходимо обращаться к врачу-паразитологу (записаться), гельминтологу (записаться) или инфекционисту.
Если у взрослого или ребенка появились сильные боли в животе в сочетании с поносом, а возможно со рвотой и повышенной температурой тела, то следует обращаться к инфекционисту, так как симптоматика свидетельствует о дизентерии.
Если у ребенка высокая концентрация ацетона в моче сочетается с диатезом, то необходимо обратиться к терапевту или аллергологу (записаться).

Если человек слишком худой, то наличие ацетона в моче является одним из признаков такого крайнего истощения, и в таком случае необходимо обращаться к врачу-терапевту или реабилитологу (записаться).
Если на фоне ацетона в моче у человека регулярно бывает рвота съеденной ранее пищей, шум плеска в желудке после воздержания от пищи в течение нескольких часов, видимая перистальтика в области желудка, отрыжка кислым или тухлым, изжога, слабость, усталость и поносы, то подозревается стеноз привратника желудка или пищевода, и в таком случае необходимо обратиться к врачу-гастроэнтерологу (записаться) и хирургу (записаться).
Если ацетон в моче сочетается с болями в области желудка, тяжестью в желудке после еды, ухудшением аппетита, отвращением к мясу, тошнотой и, возможно, рвотой, насыщением малым количеством пищи и плохим общим самочувствием, утомляемостью, то подозревается рак желудка, и в таком случае необходимо обращаться к врачу-онкологу (записаться).
Для подтверждения того, что гиперинсулинизм спровоцирован патологическими изменениями в поджелудочной железе, дополнительно проводят тесты на чувствительность к толбутамиду и лейцину. Если результаты тестов на чувствительность положительны, то обязательно назначается УЗИ (записаться), сцинтиграфия (записаться) и магнитно-резонансная томография поджелудочной железы (записаться).
Но если при проведении голодной пробы уровень С-пептида, иммунореактивного инсулина и глюкозы в крови остается нормальным, то гиперинсулинизм считается вторичным, то есть обусловленным не патологическими изменениями в поджелудочной железе, а расстройством работы других органов. В такой ситуации для выяснения причины гиперинсулинизма врач назначает УЗИ всех органов брюшной полости и магнитно-резонансную томографию головного мозга (записаться).
Если ацетон в моче фиксируется на фоне симптомов тиреотоксикоза (нервозность, возбудимость, неуравновешенность, страх, беспокойство, быстрая речь, бессонница, нарушение концентрации мыслей, мелкое дрожание конечностей и головы, учащенное сердцебиение, выпячивание глаз, отек век, двоение, сухость и резь в глазах, потливость, высокая температура тела, низкая масса, непереносимость высокой температуры окружающей среды, боли в животе, поносы и запоры, слабость и утомляемость мышц, нарушения менструального цикла, обмороки, головная боль и головокружение), то врач назначает следующие анализы и обследования:
- Уровень тиреотропного гормона (ТТГ) в крови;
- Уровень трийодтиронина (Т3) и тироксина (Т4) в крови;
- УЗИ щитовидной железы (записаться);
- Компьютерная томография щитовидной железы;
- Электрокардиограмма (ЭКГ) (записаться);
- Сцинтиграфия щитовидной железы (записаться);
- Биопсия щитовидной железы (записаться).
В первую очередь назначаются анализы крови на содержания тиреотропного гормона, тироксина и трийодтиронина, а также УЗИ щитовидной железы, так как эти исследования позволяют поставить диагноз гипертиреоза. Другие вышеперечисленные исследования могут и не проводиться, так как считаются дополнительными, и если нет возможности их сделать, то ими можно пренебречь. Однако если технические возможности имеются, то также назначается и компьютерная томография щитовидной железы, которая позволяет точно установить локализацию узлов в органе. Сцинтиграфия применяется для того, чтобы оценить функциональную активность железы, а вот биопсия забирается только при подозрении на наличие опухоли. Электрокардиограмма выполняется для оценки отклонений в работе сердца.
Когда наличие ацетона в моче сочетается с постоянной жаждой, частыми и обильными мочеиспусканиями, ощущением сухости слизистых оболочек, то подозревается сахарный диабет, и в таком случае врач назначает следующие анализы и обследования:
- Определение концентрации глюкозы в крови натощак;
- Определение глюкозы в моче;
- Определение уровня гликозилированного гемоглобина в крови;
- Определение уровня С-пептида и инсулина в крови;
- Тест толерантности к глюкозе (записаться).

С целью выявления осложнений сахарного диабета врач может назначить УЗИ почек (записаться), реоэнцефалографию (РЭГ) (записаться) мозга и реовазографию (записаться) ног.
Если ацетон в моче выявляется на фоне высокой температуры тела или инфекционного заболевания, то врач назначает общий и биохимический анализы крови, а также различные тесты на выявление возбудителя воспалительного процесса – ПЦР (записаться), ИФА, РНГА, РИФ, РТГА, бактериологический посев и т.д. При этом для проведения тестов на выявление возбудителя инфекции, в зависимости от места его локализации, могут забирать различные биологические жидкости – кровь, мочу, кал, мокроту, смывы с бронхов, слюну и т.д. На наличие каких именно возбудителей производятся тесты, врач определяет каждый раз индивидуально в зависимости от клинической симптоматики, имеющейся у пациента.
Когда ацетон в моче появился вследствие злоупотребления спиртным, врач обычно назначает только общий и биохимический анализы крови, общий анализ мочи, а также УЗИ органов брюшной полости (записаться), чтобы оценить общее состояние организма и понять, насколько выражены функциональные нарушения со стороны различных органов.
Если ацетон в моче обнаруживается у беременной женщины, то врач в обязательном порядке назначает общий анализ крови (записаться) и мочи, определение концентрации белка в моче, биохимический анализ крови, анализ крови на концентрацию электролитов (калий, натрий, хлор, кальций), измерение артериального давления, анализ свертываемости крови (с обязательным определением АЧТВ, ПТИ, МНО, ТВ, фибриногена, РФМК и Д-димеров).
Когда ацетон в моче появляется после перенесенных травм центральной нервной системы, врач, прежде всего, производит различные неврологические пробы, а также назначает общий и биохимический анализы крови, реоэнцефалографию, электроэнцефалографию (записаться), допплерографию (записаться) сосудов мозга и магнитно-резонансную томографию мозга. Помимо этого, в зависимости от результатов обследований, врач может дополнительно назначить любые другие методы исследования, необходимые для выявления патологии ЦНС и уточнения ее характера.
Когда ацетон в моче появляется одновременно с подозрением на отравление солями тяжелых металлов, фосфором, атропином, то врач обязательно назначает общий анализ крови, анализ свертываемости крови и биохимический анализ крови (билирубин, глюкоза, холестерин, холинэстераза, АсАТ, АлАТ, щелочная фосфатаза, амилаза, липаза, ЛДГ, калий, кальций, хлор, натрий, магний и др.).
- Анализ кала на антигены шигелл методами РКА, РЛА, ИФА и РНГА с антительным диагностикумом;
- Кровь на реакцию связывания комплемента;
- Анализ кала на дисбактериоз (записаться);
- Копрологическое исследование кала;
- Общий анализ крови;
- Биохимический анализ крови (обязательно определение уровня калия, натрий, хлора и кальция).
При подозрении на дизентерию обязательно проводятся анализы на антигены шигелл каким-либо методом, доступным для медицинского учреждения, так как именно эти тесты позволяют уточнить диагноз. Реакция связывания комплемента может применяться в качестве альтернативы тестам на антигены шигелл, если последние не выполняются сотрудниками лаборатории. Остальные методы обследования назначаются не всегда, так как считаются дополнительными и используются для выявления степени нарушений, возникших вследствие обезвоживания и нарушения биоценоза кишечника.
Когда ацетон в моче появляется у ребенка с симптомами диатеза, врач назначает аллергологические пробы (записаться) на чувствительность к различным аллергенам, а также определение уровня IgE в крови и общий анализ крови. Пробы на чувствительность к аллергенам позволяют понять, на какие продукты, травы или вещества у ребенка слишком сильная реакция, провоцирующая диатез. А анализ крови на IgE и общий анализ крови позволяют понять, идет ли речь об истинной аллергии или псевдоаллергии. Ведь если у ребенка псевдоаллергия, то она проявляется точно так же, как истинная аллергия, но обусловлена незрелостью органов пищеварительного тракта, а, следовательно, эти реакции чрезмерной чувствительности пройдут, когда малыш подрастет. Но если у ребенка истинная аллергия, то она останется на всю жизнь, и в таком случае ему необходимо знать, какие вещества вызывают у него реакции гиперчувствительности, чтобы избегать их воздействия на свой организм в будущем.
Если ацетон в моче присутствует на фоне бледности кожи и слизистых, слабости, головокружения, извращения вкуса, «заед» в углах рта, сухости кожи, ломкости ногтей, одышки, учащенного сердцебиения, головокружений – подозревается анемия, и в таком случае врач назначает следующие анализы и обследования:
- Общий анализ крови;
- Определение уровня ферритина в крови (записаться);
- Определение уровня трансферрина в крови;
- Определение уровня сывороточного железа в крови;
- Определение железосвязывающей способности сыворотки крови;
- Определение уровня билирубина в крови (записаться);
- Определение уровня витаминов В12 и фолиевой кислоты в крови;
- Исследование кала на скрытую кровь;
- Пункция костного мозга (записаться) с подсчетом количества клеток каждого ростка (миелограммой (записаться));
- Рентген легких (записаться);
- Фиброгастродуоденоскопия (записаться);
- Колоноскопия (записаться);
- Компьютерная томография;
- УЗИ различных органов.
Когда подозревается анемия, врачи назначают не все анализы сразу, а делают это поэтапно. Сначала производят общий анализ крови, позволяющий подтвердить анемию и заподозрить ее возможный характер (фолиеводефицитная, В12-дефицитная, гемолитическая и т.д.). Далее, на втором этапе проводят тесты на выявление характера анемии, если это необходимо. В12-дефицитная анемия и фолиеводефицитная анемия диагностируются и по общему анализу крови, поэтому если речь идет об этих анемиях, то, фактически, достаточно самого простого лабораторного теста для их выявления.
Однако для других анемий назначают анализ крови на концентрацию билирубина и ферритина, а также анализ кала на скрытую кровь. Если уровень билирубина повышен, то анемия гемолитическая, обусловленная разрушением эритроцитов. Если имеется скрытая кровь в кале, значит анемия геморрагическая, то есть обусловленная кровотечением из органов пищеварительного, мочеполового или дыхательного тракта. Если же уровень ферритина снижен, то анемия железодефицитная.
Анализы же на определение уровня трансферрина, сывороточного железа, железосвязывающей способности сыворотки, витамина В12 и фолиевой кислоты назначаются редко, так как их относят к вспомогательным, поскольку даваемые ими результаты получают и другими, более простыми вышеперечисленными обследованиями. Например, определение уровня витамина В12 в крови позволяет диагностировать В12-дефицитную анемию, но это же можно сделать и по общем анализу крови.
Если высокая концентрация ацетона в моче сопровождается регулярной рвотой через некоторое время после еды, шумом плеска в желудке через несколько часов после приема пищи, видимой перистальтикой в области желудка, урчанием в животе, отрыжкой кислым или тухлым, изжогой, слабостью, усталостью, поносами, то врач подозревает стеноз (сужение) привратника желудка или пищевода, и назначает следующие анализы и обследования:
- УЗИ желудка и пищевода (записаться);
- Рентген желудка с контрастным веществом (записаться);
- Эзофагогастродуоденоскопия;
- Электрогастрография;
- Анализ крови на концентрацию гемоглобина и уровень гематокрита;
- Биохимический анализ крови (калий, натрий, кальций, хлор, мочевина, креатинин, мочевая кислота);
- Анализ кислотно-основного состояния крови;
- Электрокардиограмма (ЭКГ).
Непосредственно для выявления стеноза (сужения) можно назначить УЗИ, либо рентген желудка с контрастным веществом, либо эзофагогастродуоденоскопию. Можно применять любой из указанных методов обследования, но наиболее информативной и, соответственно, предпочтительной является эзофагогастродуоденоскопия. После выявления стеноза для оценки степени выраженности нарушений назначается электрогастрография. Кроме того, если выявлен стеноз, то для оценки общего состояния организма назначаются биохимический анализ крови, кислотно-основное состояние крови, а также анализ на гемоглобин и гематокрит. Если по результатам анализов выявляется низкий уровень калия в крови, то обязательно производится электрокардиография с целью оценки степени нарушений работы сердца.
- Гастроскопия с забором биопсии (записаться) подозрительных участков стенки желудка;
- Рентген легких;
- УЗИ органов брюшной полости;
- Мультиспиральная или позитронно-эмиссионная томография;
- Анализ кала на скрытую кровь;
- Общий анализ крови;
- Анализ крови на онкомаркеры (записаться) (основные – СА 19-9, СА 72-4, РЭА, дополнительные СА 242, ПК-М2).
При подозрении на рак желудка не все вышеперечисленные исследования проводятся в обязательном порядке, так как некоторые из них дублируют показатели друг друга и, соответственно, обладают одинаковой информативностью. Поэтому врач выбирает только необходимый набор исследований для точной постановки диагноза в каждом конкретном случае. Так, в обязательном порядке при подозрении на рак желудка производится общий анализ крови, анализ кала на скрытую кровь, а также гастроскопия с забором биопсии. В ходе гастроскопии врач глазом может увидеть опухоль, оценить ее расположение, размеры, наличие изъязвлений, кровотечений на ней и т.д. Обязательно от опухоли отщипывается маленький кусочек (биопсия) для гистологического исследования под микроскопом. Если результат изучения биопсии под микроскопом показал наличие рака, то диагноз считается точным и окончательно подтвержденным.
Если по результатам гастроскопии и гистологии биопсии не выявлено рака, то другие исследования не проводятся. Но если рак выявлен, то для выявления метастазов в грудной клетке обязательно производят рентген легких, а для выявления метастазов в брюшной полости делают либо УЗИ, либо мультиспиральную компьютерную томографию, либо позитронно-эмиссионную томографию. Анализ крови на онкомаркеры желателен, но не обязателен, так как рак желудка выявляется другими методами, а концентрация онкомаркеров позволяет судить об активности процесса и поможет в будущем контролировать эффективность проводимой терапии.
Лечение ацетонурии зависит от причин и тяжести процесса. Иногда достаточно просто откорректировать распорядок дня и режим питания. При высоких цифрах ацетона в моче необходима срочная госпитализация больного.
В первую очередь врач назначит строгую диету и обильное питье. Воду нужно пить часто и понемногу; детей поить следует каждые 5-10 минут по чайной ложечке.
Очень полезен в этом случае отвар изюма и растворы специальных лекарственных препаратов, таких, как Регидрон или Орсоль. Рекомендуется пить также негазированную щелочную воду, ромашковый настой или отвар из сухофруктов.
Если малыш или взрослый человек не может пить из-за сильной рвоты, назначается капельное внутривенное введение жидкости. При сильной рвоте иногда помогают уколы препарата Церукал.
Помимо обильного питья, токсины из организма можно вывести с помощью препаратов-абсорбентов, таких как Белый уголь или Сорбекс.
Чтобы облегчить состояние ребенка, можно сделать ему очистительную клизму. А при высокой температуре для клизмы приготовить следующий раствор: одну столовую ложку соли развести в одном литре воды комнатной температуры.

Можно употреблять мясо в вареном или тушеном виде, в крайнем случае, в запеченном. Разрешается есть индюшатину, крольчатину и говядину.
Разрешены также овощные супы и борщи, нежирная рыба и каши.
Овощи, фрукты, а также соки, морсы и компоты прекрасно восстанавливают водный баланс и в то же время являются источником витаминов.
Из всех фруктов наиболее полезна айва в любом виде. Поскольку этот фрукт довольно терпкий на вкус, лучше всего сварить из него компот или приготовить варенье.
Нельзя употреблять при ацетонурии жирное мясо и бульоны, сладости, пряности и различные консервы. Исключаются из меню жареные блюда, бананы и цитрусовые.
Подробнее о диетах
Известный педиатр и телеведущий Комаровский Е.О. неоднократно поднимал тему об ацетоне в моче у детей и посвятил специальную передачу ацетонурическому синдрому.
Комаровский рассказывает, что в последние годы появление ацетона в моче стало у детей встречаться весьма часто. Врач считает это явление связанным с несбалансированным питанием детей и участившимися случаями хронических заболеваний желудка в детском возрасте. При питании, перегруженном белковыми и жирными продуктами, при недостатке углеводов, да еще если у ребенка имеется какая-либо дисфункция пищеварения, образующиеся кетоновые тела не перерабатываются, а начинают выделяться с мочой.
В своей передаче Комаровский доходчиво объясняет родителям, как нужно строить питание ребенка, чтобы предотвратить развитие ацетонурии.
источник
