Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вопрос: Задержка 3 месяца, набираю вес, УЗИ показало множественные фолликулы на яичниках до 0,8см., поставили диагноз — дисфункция яичников. Подскажите, анализы на какие гормоны нужно сдать?
Дисфункция яичников – это расстройство гормонообразующей функции яичников, которая приводит к отсутствию овуляции и нарушению менструального цикла.
Как следствие, – бесплодность и сбой в гормональном фоне.
Регулирование функции яичников осуществляют гормоны, продуцируемые передней долей гипофиза.
Нормальная концентрация этих гормонов в определенный период менструации обеспечивает нормальный цикл, во время которого происходит рост фолликул и наступает овуляция.
Причиной дисфункции яичников также может быть недоразвитие фолликул до нужных размеров.
Повышенное количество фолликул называется поликистозом яичников. Их рост также обусловлен уровнем половых гормонов.
То есть, однозначно можно сказать, что ваше состояние вызвано сбоем в гормональном фоне.
Поэтому, в первую очередь, нужно сдать анализы на объем следующих гормонов:
- пролактин;
- фолликулостимулирующий гормон ( обязательно, особенно, после определения поликистоза);
- лютеинизирующий гормон;
- прогестерон;
- эстроген.
Это лабораторные анализы крови и мочи. Также обязательно нужно сдать тест на содержание гормонов надпочечников и щитовидной железы.
Я так понимаю, вы прошли УЗИ органов малого таза? Также дополнительно рекомендую пройти УЗИ надпочечников и щитовидки.
Обязательно нужно сдать микроскопию и бакпосев секрета влагалища на флору для исключения половых инфекций, так как они тоже могут вызвать дисфункцию яичников. Сделать это можно у вашего гинеколога.
Если же причина плохого самочувствия не будет найдена, следующим этапом диагностики станет рентгенографические исследования, а также МРТ и КТ головного мозга, так как подобные состояния могут вызывать патологии гипофиза и гипоталамуса.
Возможны также дополнительные методы исследования, такие как ЭЭГ головного мозга, гистероскопию с прицельной биопсией шейки матки для гистологического исследования.
Направления на исследования придется брать у вашего лечащего врача.
Только он, зная ваш анамнез, а также, получив результаты всех исследований, сможет поставить правильный диагноз и определить методы лечения.
Иногда такую патологию могут вызывать обычные стрессы и нервные перевозбуждения, но не стоит пренебрегать диагностикой, потому что причиной могут быть и более тяжелые заболевания.
На всех этапах беременности за гормональным уровнем всегда ведется внимательное наблюдение специалистов и выполняется немедленное реагирование в случаях значительного отклонения от нормы. Но, порой у небеременных женщин бывают симптомы, которые могут указывать на отклонения концентрации гормона прогестерона от нормы.
Такими симптомами могут стать неожиданные вагинальные кровотечения или значительные нарушения интенсивности, продолжительности менструального цикла. Когда у женщины наблюдаются такие симптомы, ей потребуется сдавать анализ на прогестерон. Подходящий день поможет определить врач для достоверности результатов анализов. Также скажет, как правильно сдают для исследования кровь.
Как практически любой гормональный анализ, анализ крови на 17 он прогестерон и эстрадиол следует сдавать правильно. И цикл крайне важен. Во второй половине месячного цикла гормон эстрадиол становится высоким, поэтому идти на анализы лучше всего на первый или второй день менструального цикла после овуляции, когда их уровень должен быть близок к норме.
Когда необходимо узнать уровень содержания гормонов, следует выполнить тест на овуляцию и пойти в лабораторию сдавать кровь. День цикла крайне важен. Как правило, если менструальный цикл протекает правильно, анализ на 17 он прогестерон и эстрадиол следует проходить на 22-й или 23-й день с начала менструального цикла. Определить период, когда будет правильно сдать анализ крови, несложно, но в любом случае вам необходима консультация специалиста, который точно установит подходящий период для сдачи анализа, чтобы сдать кровь.
Если цикл нарушен, то анализ крови придется сдать несколько раз, на 7 день после начала менструации, на 14-й и 20-й. Исходя из этих данных, врач сможет определить динамику концентрации гормона и определить соответствие его норме.
Какой день и время наиболее подходящие? Сдача крови на гормон прогестерон и эстрадиол рекомендуется утром, на голодный желудок, чтобы избежать изменений гормонального фона под воздействием усвоенных с пищей микроэлементов. За несколько дней до того, как сдают исследование на определение уровня прогестерона и эстрадиола не следует употреблять в пищу продукты и напитки, возбуждающие центральную нервную систему:
Сдача крови на 17 oh прогестерон рекомендуется за сутки до этого отказаться от секса. При беременности, врач сам назначит вам периодичность анализов крови на содержание гормонов.
Отклонения концентрации гормонов, даже незначительные, могут иметь ряд очень неприятных последствий, особенно при беременности. Повышенный уровень прогестерона при беременности считается нормой. Высокий прогестерон может наблюдаться вне беременности или при цикле, длящемся в первые две недели, что вызвано избыточным синтезом гормонов корой надпочечников или при почечной недостаточности.
Лечение такого нарушения синтеза гормонов корой надпочечников эффективно проводится как медикаментозной терапией, так и при помощи хирургического вмешательства. Последствия повышенного прогестерона для женщин не являются настолько серьезными как в случае, если гормон понижен, особенно при планировании беременности.
Если прогестерон и эстрадиол понижен, овуляция может вовсе не произойти. А если зачатие все же произошло, то из-за нехватки этих гормонов, в организме не будут запущены механизмы и биологические процессы перестройки организма для беременности.
Может произойти наступление нового месячного цикла, и матка отторгнет уже оплодотворенную яйцеклетку. Низкий уровень прогестерона может стать причиной выкидыша на первых стадиях беременности.
Если уровень гомона понижен в начале месячного цикла, причинами этого могут быть:
- вагинальные кровотечения, не обусловленные фазой менструации;
- инфекционные или хронические заболевания репродуктивной системы;
- прием медпрепаратов, оказывающих негативное влияние на синтез половых гормонов;
- повышенный уровень тестостеронов.
Во всех этих случаях проводится медикаментозная терапия как натуральным, так и искусственным прогестероном. Среди препаратов, повышающих уровень прогестерона, широко применяются: Утрожестан, Дюфастон, Кринон гель, Инжеста, Эндометрин.
Поиск способов повышения прогестерона для устранения причин бесплодия – это проблема, родившаяся не в наши дни, а еще задолго до того, как появилась наука о гормонах, поэтому существует множество рецептов народной медицины, дошедших до наших дней.
Кроме лечения медпрепаратами, для профилактики, поднятия и поддержания прогестерона на должном уровне, специалист посоветует вам диету, которая поможет выполнить эту задачу. Первое правило такой диеты – полностью исключить из рациона все без исключения консерванты, начиная от маринованных овощей и консервов и до сока в пачках.
Как все понимают, в самих продуктах гормон не содержится, но зато содержатся определенные вещества, способные активизировать синтез гормона прогестерона в нашем организме. К таким элементам относится так незаслуженно гонимый в наши дни холестерин. Именно он оказывает наиболее сильное стимулирующее влияние на синтез прогестерона в организме.
Обязательными на нашем столе должны быть печень, мясо, яйца, белая рыба. В яйцах полезен будет лишь желток, а вообще, среди яиц в нашем случае наиболее ценными будут перепелиные.
В качестве питья необходимо использовать молочные, кисломолочные напитки и свежие соки (еще раз подчеркнем – только не из пачек и банок!). Все остальные без исключения молочные и кисломолочные продукты активизируют реакции синтеза половых гормонов, поэтому желательно употреблять их в пищу ежедневно для положительных результатов анализов.
Приятная черта этой диеты в том, что при приготовлении блюд рекомендуется без ограничений использовать приправы и специи — карри, кориандр, тмин. Сильное стимулирующее действие на синтез гормонов оказывают черные и зеленые оливки.
Если есть возможность достать плоды прутняка, то можно сделать очень полезный для повышения уровня прогестерона чай. 100 грамм плодов заливаются 0,5 литрами очень крутого кипятка и настаиваются 15-20 минут. Следует выпивать 1-2 чашки этого чая после каждого приема пищи, не менее 0,5 литра в сутки. Какие ждать результаты? После приема такого чая, через 2-3 недели можно сдать анализ на прогестерон, который вас приятно удивит.
Точно таким же способом и в таких пропорциях готовится чай из листьев малины. Малина подходит любая – и лесная и садовая, главное, запасы листьев делать в экологически чистом месте. Не теряют лечебных качеств и сушеные малиновые листья, поэтому можно заготовить их на зиму впрок. Порошка из сушеных малиновых листьев для того же количества кипятка следует брать в 2 раза меньше, чем свежих листьев, то есть примерно 3 столовых ложки.
Давно замечено, что некоторые растения оказывают прямо противоположное действие на уровень прогестерона в крови, то есть понижают его. Стараясь повысить свой прогестерон, избегайте употребления в пищу таких растений, как мяту, клевер и солодку.
К ним относятся следующие симптомы:
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Избыточное количество волос на теле.
- Расстройство менструального цикла, вплоть до отсутствия месячных.
- Маточные кровотечения.
- Повышение артериального давления.
- Появление прыщей.
- Лишний вес. Речь идет об ожирении в области талии.
- Истончение волос и облысение.
- Бесплодие.
Также поликистоз яичников сопровождается усилением мочевыделения, вагинальной молочницей и хроническими кожными инфекциями.
Это заболевание выявляется по средствам ультразвукового исследования. К сожалению, данный метод не всегда является эффективным. Однако установлено, что у 20 % женщин репродуктивного возраста, которые не предъявляют жалобы на поликистоз, при УЗИ происходит определение поликистозных яичников.
Для того, чтобы поставить правильный диагноз необходимо кроме основного осмотра произвести определение гормонов, а также проведение УЗИ органов малого таза.
На УЗИ органов малого таза выявляются яичники больших размеров, как правило покрытые плотной капсулы, но в начале заболевания ее может и не быть. отсутствует доминантный фолликул, определяется множество мелких фолликулов расположенных близко к поверхности яичника, напоминающие «жемчужное ожерелье». Диагностическим критерием является обнаружение более 10 фолликулов диаметром 2-8 мм.
При гормональном исследовании обнаруживаются следующие результаты:
- Повышение уровня лютеинизирующего гормона (ЛГ), вследствие чего повышается соотношение ЛГ/ФСГ более 2.
- Повышение уровня тестостерона как свободного, так и общего.
- ДГЭА-с и 17- ОН прогестерон в норме.
- Повышение уровня инсулина в крови.
- Снижение глобулина связывающие половые гормоны (ПССГ) в крови.
Кроме этого могут проводиться различные фармакологические пробы с дексаметазоном и АКТГ для того, чтобы исключить гиперандрогинию надпочечникого генеза. Тест толерантности к глюкозе поможет доказать инсулнорезистентность, которая является причиной заболевания.
К врачу женщина обращается в основном с жалобами на бесплодие, поэтому основные методы направлены на восстановление фертильной функции женщины. Существует 2 варианта СПКЯ:
- СПКЯ у женщин с нормальной массой тела и нормальным уровнем инсулина. Этот вариант в основном характеризуется более тяжелым течение и плохо поддается лечению.
- СПКЯ у женщин с избыточной массой и повышенным уровнем инсулина. Этот вариант является более благодарным в плане консервативного лечения.
При наличии лишней массы тела женщине рекомендуется заняться именно этой проблемой в первую очередь, потому что со снижением общей массы постепенно снижается инсулинорезистентность, а значит уменьшаются и клинические проявления заболевания. Медикаментозное лечение назначается как второй этап при неэффективности снижения веса с помощью диеты и физических нагрузок.
Основным препаратом, оказывающим действие на инсулинорезистентность является метформин. В аптеках он продается под разными торговыми названиями, но самыми популярными являются — Сиофор, Глюкофаж, Багомет и пр. Для уменьшения действия андрогенов и устранение гирсутизма женщине назначается верошпирон, КОК с антиандрогенными свойствами, Андрокур, Флютамид, Финастерид.
Но нужно сказать, что лечение гирсутизма не всегда эффективно, поэтому часто прибегают к косметическому удалению волос в нежелательных местах.
Если лишнего веса нет, а инсулин в норме, то для восстановления овуляции женщине проводят стимуляцию яичников. С этой целью применяют кломифен. Ребаунд-эффект после отмены КОК также является своего рода стимуляцией яичников. Если данные методы не оказали эффекта, то назначаются гонадотропины гипофиза или проводится хирургическая стимуляция.
Но, к сожалению, многие ученые заявляют, что после успешного лечения и наступления беременности возможно развитие рецидива заболевания примерно через 5 лет. Для профилактики развития рецидива назначаются КОК на длительный срок.
Синдром поликистозных яичников способствует повышению вероятности возникновения определенных заболеваний. В связи с этим рекомендуется проведение регулярных медицинских обследований. Патологические состояния, которые могут появиться вследствие поликистоза яичников:
- Инсулиннезависимый сахарный диабет (сахарный диабет 2 типа). Для предотвращения этого заболевания рекомендуется соблюдение грамотной диеты и ведение здорового образа жизни.
- Повышение содержания в организме холестерина. Это связано с увеличенным уровнем тестостерона. В результате, повышается риск заболеваний сердца.
- Рак эндометрия.
источник

ВНИМАНИЕ.
диагноз «отсутствие овуляции»
НЕ СТАВИТСЯ ПО ГРАФИКАМ БАЗАЛЬНОЙ ТЕМПЕРАТУРЫ
Одним из наиболее «популярных» методов «лечения» у большинства врачей, которые не знают как еще по другому ускорить процесс наступления беременности у нетерпеливых будущих родителей, является стимуляция овуляции. Чаще всего — «Клостилбегитом». Зачастую его назначают всем и каждому безо всяких на то оснований.
Давайте разберемся, что такое стимуляция, зачем она нужна и можно ли без нее обойтись. Как ее нужно правильно проводить, чтобы избежать в будущем «неприятных последствий». В современной медицине стимуляция овуляции может производиться гормональными препаратами в том случае, если у женщины отсутствует собственная овуляция. При этом важно помнить, что однократная стимуляция овуляции гормональными препаратами не имеет ничего общего с восстановлением собственной овуляции у женщины. Прежде всего нужно отметить, что гарантированно восстановить овуляцию можно только выяснив причину ее отсутствия и устранив все неблагоприятные факторы. И далеко не во всех случаях стимуляция овуляции может дать желаемый эффект, если причина ее отсутствия ранее не была установлена.
При постановке диагноза «отсутствие овуляции» очень важно помнить, что он не должен основываться на графиках базальной температуры (БТ) — даже за несколько циклов наблюдения, не говоря уже об единичном цикле исследования. Это настолько дикое явление во врачебной практике, что не поддается никакой критике. Именно таким образом ставится огромное количество липовых диагнозов и назначается лечение, которое не только не нужно, но и может нанести огромный вред совершенно здоровой женщине.
Так что отложите в сторону свои графики и ни в коем случае даже не показывайте их врачу — не дай Бог он начнет вас по ним «лечить». Максимум, в чем они могут помочь — сподвигнуть на дополнительные обследования, если возникли какие-либо сомнения в наличии овуляции. Более серьезные выводы можно делать только после комплексного обследования.
Ни в коем случае не стоит начинать стимуляцию, если не оказались в норме такие гормоны как — гормоны щитовидной железы, пролактин и мужские гормоны. Подобные нарушения сами по себе могут препятствовать овуляции. Для начала стоит их привести в норму — возможно никакого другого лечения не потребуется и овуляция восстановится самостоятельно.
«Побочные эффекты» стимуляции
Всегда помните о том, что любое медикаментозное лечение — это не просто «волшебная пилюля» для достижения разового(!) результата. Помимо заманчивых «плюсов», оно может иметь и различные негативные последствия (как кратковременные, так и долгосрочные) для вашего здоровья — проблемы ЖКТ и ЦНС, кистозные образования, гиперстимуляция яичников, апоплексия (разрыв) яичника, гормональные нарушения, раннее истощение яичников (ранний климакс), лишний вес, многоплодная беременность.
Наличие проблем с овуляцией косвенно говорит о нездоровье всего организма. Рассмотрите альтернативные варианты восстановления здоровья естественными природными средствами. Меняйте свой образ жизни, мышления, питание. Есть много способов оздоровления. Начинайте бороться не «с болезнями», а «за здоровье». Тогда и результат не заставит себя долго ждать.
Если все же решено провести стимуляцию
Первое, что необходимо сделать перед началом стимуляции и независимо от того, какими препаратами проводится стимуляция, обязательно нужно иметь на руках достаточно хорошие (или по крайней мере — пригодные для естественного зачатия, инсеминации или ЭКО/ИКСИ) результаты свежей спермограммы мужа на руках. Несмотря на то, какие результаты у него были в позапрошлом году или сколько было детей в предыдущем браке, анализ нужно сделать непосредственно перед планированием лечения методом стимуляции, чтобы исключить напрасные траты денег на препараты и не подвергать ненужной опасности здоровье женщины.
Если врач предлагает вам обследовать мужа только после одного-двух-трех или более месяцев неудачных стимуляций — уходите от такого врача! Такая халатность не заслуживает никакого доверия и может очень дорого обойтись вам и вашему здоровью.
Еще лучше — если у вас перед началом стимуляции будут на руках результаты исследований маточных труб на проходимость — ГСГ или лапароскопии, если вам не предстоит ЭКО/ИКСИ.
Второе, что необходимо запомнить — любая стимуляция должна производиться под строгим контролем врача и ультразвукового мониторинга. Постоянное наблюдение позволит врачу с уверенностью судить о реакции организм на препараты, контролировать рост фолликулов, наступление овуляции и др., а так же корректировать назначения различных препаратов и предотвращать возможные проблемы (возникновение фолликулярных кист, гиперстимуляция без врачебного контроля могут очень дорого вам обойтись) в процессе стимуляции. Так как любая стимуляция — это серьезный риск для здоровья. Халатное отношение может привести не только к проблемам со здоровьем, но и создать угрозу жизни женщины.
Если врач предлагает вам прийти на прием или УЗИ только «через пару-тройку месяцев неудач», «когда график станет двухфазным» и т. д. — уходите от такого врача!
Основные этапы стимуляции
Препараты, используемые для стимуляции овуляции:
«Клостилбегит» — препарат, используемый для стимуляции овуляции, усиливает секрецию гонадотропинов (пролактина, ФСГ и ЛГ), стимулирует овуляцию. После нескольких неудачных курсов клостилбегита при отсутствии овуляции, либо полного отсутствия роста фолликулов следует провести дополнительное обследование и пересмотреть методы лечения. Даже по инструкции «Клостилбегит» не рекомендуется принимать более 5-6 раз в жизни. Последствия злоупотребления препаратом могут быть достаточно плачевными, вплоть до «раннего истощения яичников» (или «раннего климакса»). С подобным диагнозом дальнейшее лечение бесплодия с собственными яйцеклетками женщины может оказаться под большим вопросом, а в отдельных случаях — просто невозможным.
«Меногон» — Гонадотропин менопаузный, содержит ЛГ и ФСГ. Оказывает фолликулостимулирующее и гонадотропное действие. Увеличивает концентрацию половых гормонов в плазме. У женщин вызывает повышение концентрации эстрогенов в крови и стимулирует рост яичников, созревание в них фолликулов и овуляцию, вызывает пролиферацию эндометрия.
«Пурегон» — оказывает эстрогеноподобное действие, восполняет дефицит ФСГ, стимулирует развитие фолликулов и синтез стероидов. Индуцирует развитие множественных фолликулов при проведении искусственного оплодотворения.
При выборе препарата для стимуляцуии следует помнить что Клостилбегит отрицательно влияет на рост (пролиферацию) эндометрия, поэтому при заведомо тонком эндометрии в анамнезе (менее 8 мм) лучше выбрать другие препараты для стимуляции.
Обычно стимуляция клостилбегитом начинают на 5-й день (и заканчивается на 9-й) назначаю по 50г (1 таб.) 1 раз в день, а стимуляция гонадотропинами (меногон, пурегон и др.) на 2-й день цикла (и заканчивается в среднем дней через 10 — это должен определить врач, наблюдая за процессом стимуляции). Но в каждом индивидуальном случае окончательное решение о сроках начала и продолжительности стимуляции остается за лечащим врачом (и зависит от состояния матки и яичников пациентки).
Первое УЗИ обычно проводят через несколько дней после начала стимуляции. Далее УЗИ проводится через каждые два-три дня (в зависимости от состояния матки и яичников при осмотре врач может назначить следующий осмотр раньше или позже) до того дня, пока фолликулы не дорастут до необходимых размеров — около 20-25мм.
После этого (независимо от схемы стимуляции) назначается укол ХГЧ (хорионический гонадотропин) (препараты: Гонакор; Прегнил; Профази; Хорагон
Овуляция обычно происходит через 24-36 часов после укола ХГЧ, которую подтверждают на УЗИ-обследовании и только после этого назначают дополнительную «поддержку» яичников (желтого тела) — прогестерон или утрожестан (а не с 11, 15, 16 или любого другого дня, как у нас принято делать у многих врачей).
Сроки и частота половых актов или инсеминаций при стимуляции назначаются врачом индивидуально исходя из мужского фактора. При хорошей спермограмме это обычно — через день (либо каждый день), начиная со дня укола ХГЧ и до образования желтого тела (когда овуляция уже произошла).
О фазе желтого тела или. «поддержание беременности»?
ВНИМАНИЕ.
о качестве и продолжительности фазы желтого тела
НЕЛЬЗЯ СУДИТЬ ТОЛЬКО ПО ГРАФИКАМ БАЗАЛЬНОЙ ТЕМПЕРАТУРЫ
Одним из популярных методов «лечения» или создания его видимости у большинства врачей является так называемое «поддержание беременности». Чаще всего — Дюфастоном. Зачастую врачи назначают таблетки всем подряд безо всяких на то оснований, не затрудняя себя «ненужными обследованиями», чтобы создать видимость «лечения» и скорее полагаясь на старые русские «авось поможет», «лишним не будет», «не повредит» и так далее, чем руководствуясь здравым смыслом или необходимостью.
При поиске в себе каких-либо «паталогий» или «страшных диагнозов» важно помнить, что он не должен основываться на графиках базальной температуры (БТ) — даже за несколько циклов наблюдения, не говоря уже о результатах наблюдения в единичном цикле. Это дикое явление во врачебной практике не поддается никакой критике. Именно таким образом ставится огромное количество липовых «диагнозов» и назначается «лечение», которое не только не нужно, но и может нанести огромный вред совершенно здоровой женщине.
Отдельное внимание стоит уделить гормональной теме.
Зачастую врачи не знают самых банальных вещей — «когда», «зачем» и «какие» обследования они назначают своим пациентам. Многие из них даже не догадываются, что овуляция — это явление строго индивидуальное и далеко не у всех женщин и не в каждом цикле случается ровно на 14-й день, как было описано в учебниках. Наиболее распространенная ошибка — диагностика сроков овуляции и анализ на прогестерон. В итоге женщина сдает анализы совершенно не в те дни, получает далекие от реальности «результаты», ложные «диагнозы» и вредное «лечение», которое ей не только не нужно, но и может оказаться опасным для здоровья.
Но даже, если вы уверены, что вы все сдавали «правильно» и у вас действительно «что-то не так», даже в этом случае перед тем, как принимать какое-либо решение о существовании каких-либо проблем и необходимости вмешательства в систему здоровья, необходимо несколько раз пересдать все анализы. Пересдавать их лучше в разное время и в разных лабораториях. При этом не забывайте, что уровень гормонов в организме может быть непостоянен даже в течение суток, а питание, стрессы и другие факторы так же могут влиять на результаты. Совершенно не обязательно, что в другом цикле картина будет аналогичной и возникшие подозрения подтвердятся.
Наиболее частым гормональным нарушением является недостаточность фазы желтого тела. Для того, чтобы оплодотворенная яйцеклетка могла успешно имплантироваться и расти в дальнейшем, продолжительность фазы желтого тела не должна быть короче 10 дней. В случае наступления беременности фаза желтого тела должна продолжаться до тех пор, пока не сформируется плацента и не возьмет на себя функцию питания плода. Обычно на это требуется около 10 недель с момента зачатия. Если выкидыш произошел раньше этого срока, это может свидетельствовать (внимание — не свидетельствует, а только может свидетельствовать!) о возможной недостаточности фазы желтого тела.
Поскольку у женщины под влиянием стресса или других внешних факторов овуляция может наступить не на 14-й а, скажем, только на 30-й день цикла. В результате ее цикл продолжался примерно 44 дня (30+14).
Вторая фаза цикла — от овуляции до последнего дня перед менструацией обычно продолжается от 12 до 16 дней. Вырабатываемый желтым телом гормон (прогестерон) очень важен для наступления и благополучного течения беременности, поскольку препятствует выходу других яйцеклеток в течение данного цикла и стимулирует рост эндометрия (внутренней оболочки матки).
Если фаза желтого тела короче 10 дней или уровень прогестерона в крови ниже нормы (а овуляция точно происходит) врач назначает прием гормональных прогестероновых препаратов (например, прогестерон в уколах или утрожестан).
Ключевым моментом и самой большой «ошибкой» в поиске каких-либо «дефектов» фазы желтого тела у женщины является неправильное определение длины фолликулярной фазы и сроков овуляции в каждом отдельном цикле (независимо от того — были ли раньше нарушения или задержки).
Начав принимать до овуляции любые гормональные препараты женщина рискует не только не добиться желаемого эффекта — наступления беременности, но и навредить своему гормональному здоровью. В случае с прогестероновыми препаратами в самом лучшем случае можно получить «противозачаточный» эффект в текущем цикле, в худшем — гормональные нарушения в дальнейшем. Ведь прогестерон и его аналоги препятствуют дальнейшему исходу яйцеклеток, а реакция женского организма на неожиданное вмешательство в естественные процессы со стороны может оказаться совершенно непредсказуемой.
1. Анализ крови на прогестерон сдается в СЕРЕДИНЕ второй фазы — примерно через 7 дней после овуляции (за 7 дней перед началом следующей менструации). Результаты анализа, проведенного на несколько дней раньше или позже этого срока, могут оказаться менее объективными (сильно заниженными). Чтобы исключить возможность ошибки овуляцию необходимо предварительно отслеживать. Если после сдачи анализа менструация наступила позже, чем через 10 дней, и тем более — если более, чем через 2 недели (если анализ сдавался без отслеживания овуляции по УЗИ или тестам на овуляцию) — анализ лучше пересдать. Для уверенности в объективности результатов лучше сдавать этот анализ несколько раз за один цикл (с интервалом в пару дней) и несколько циклов подряд, чтобы исключить ошибки в лаборатории и иметь более полную картину.
2. Дюфастон ДО овуляции (в первой фазе) пить НЕ рекомендуется (если планируется на нем получить беременность), т. к. он может препятствовать овуляции!
Дозировка препарата обычно определяется врачом в зависимости от обстоятельств и особенностей организма. Прием препарата рекомендуется продолжать до установления наличия или отсутствия беременности (тесты, анализ крови на ХГЧ, УЗИ).
Наиболее распространенными препаратами сейчас являются — прогестерон в ампулах, утрожестан (натуральный прогестерон в капсулах), Дюфастон (синтетический препарат).
Производители уверяют, что в отличие от других синтетических аналогов прогестерона, Дюфастон «не влияет» на овуляцию. По крайней мере, именно такие утверждения Вы можете найти у производителя — как в аннотациях к препарату, так и на официальном сайте, включая большинство страниц раздела «вопросы-ответы». Но в действительности ЭТО НЕ СОВСЕМ ТАК. «. В клинических исследованиях показано, что обычных терапевтических дозах Дюфастон не подавляет овуляцию. По данным Adolf E. Schindler, дидрогестерон может повлиять на овуляцию в суточной дозе, превышающей 30 мг
То есть если по счастливому стечению обстоятельств на здоровом выносливом организме такое «лечение» может никак не отразиться негативно, то уже при наличии каких-либо гормональных нарушений возможно и ухудшение изначального положения — например, необдуманный прием препарата может сбить овуляцию не только в цикле с приемом препарата, но и привести к дальнейшим нарушениям.
О «безопасном» применение гормональных препаратов
Любой прием гормональных препаратов на этапе планирования требует ОСОЗНАННОСТИ. Перед тем как начать что-то принимать, надо проснуться, задать себе все вопросы, получить ответы, определиться с целью.
Не надо принимать Дюфастон с 16 по 25 день цикла, если вы планируете беременность, потому что :
начав принимать дюфастон с 16-го дня Вы может заблокировать овуляцию, если она вдруг по каким-то причинам задерживается.
прекращение приема дюфастона на 25-й день может вызвать выкидыш. Поэтому сначала доказанная овуляция, потом дюфастон. И принимать до диагностированной беременности или начала менструации.
Не надо принимать парлодел, если пролактин в норме или повышен однократно и незначительно. Гиперпролактинемия — это трехкратно определенное значительное повышение уровня гормона, и она требует сначала обследования у эндокринолога и обязательного МРТ турецкого седла.
Не надо принимать дексаметазон (метипред, преднизолон) вне беременности, если у вас нет выраженного адреногенитального синдрома с торможением овуляции, облысением и ростом бороды, а есть только немного повышенные надпочечниковые андрогены на бумажке.
Не надо принимать Диане-35, если вы планируете беременность, и у вас повышен тестостерон, потому что Диане-35 — противозачаточный препарат, а вы планируете беременность, и потому что после его отмены, все гормоны вернутся к исходному уровню — вы восстанавливаете уровень тестостерона или беременеете — это разные вещи!
Не надо лечить повышенный уровень кортизола — это всего лишь показатель стресса, в т. ч. стресса планирования и даже стресса забора крови (отпрашивание с работы, раннее вставание, натощак, торопежка на работу, волнение из-за возможных результатов, страх укола, вид крови, вид регистратуры, белого халата, обращение персонала). Его вообще не надо сдавать — кортизол. То же касается высокого уровня ЛГ и соотношения ЛГ/ФСГ. ЛГ — гормон стресса. Кстати он же дает слабоположительные полоски в тесте на овуляцию без самой овуляции. И он же вызывает психогенное бесплодие.
Не надо принимать клостилбегит (кломифен) для стимуляции овуляции, если низок исходный уровень эстрогенов, потому что он их блокирует еще больше. И не надо стимулировать рост фолликула, если не будет проведен овуляторный укол ХГ и его поддерживающие дозы — иначе смысла в такой стимуляции почти нет — фолликул вырастет и не лопнет.
Не надо продолжать стимуляцию клостилбегитом в той же дозе, если в предыдущем цикле эффекта не было — надо повышать дозу — и делать это можно не более 3-х циклов подряд, а потом переходить на другие препараты или менять тактику. (Отсутствие эффекта в данном случае — это не ненаступление беременности, а невырастание фолликула до доминантного)
Не надо называть низкий в первую фазу прогестерон недостаточностью второй фазы и лечить его дюфастоном. В первой фазе цикла он должен быть низкий, и сдавать его в это время не надо!
Не надо сдавать гормоны второй фазы (прогестерон и эстрадиол) на 20-23 день цикла, у всех разная длина цикла, середина второй фазы — это значит через неделю после овуляции или за неделю до предполагаемых месячных. И если у вас цикл 42 дня, то прогестерон вам надо сдавать на 35 день, а не на 23, а на 23 у вас еще первая фаза, и прогестерон на нуле — и это не означает ановуляции или НЛФ и не требует назначения дюфастона.
Не надо сдавать пролактин и прогестерон и эстрадиол во время беременности и тем более их интерпретировать и лечить — они в норме повышаются, это не требует лечения.
И есть множество других вещей с гормонами, которые делать не надо.
Фолликулометрия (УЗИ-мониторинг) до середины цикла (или до 21 дня при любом цикле)
Вообще для определения факта произошедшей овуляции достаточно одного УЗИ в середине второй фазы (за неделю до менструации). фолликулометрия (т. е. неоднократное повторное УЗИ с начала цикла до визуализации желтого тела и постовуляторного эндометрия) нужна:
в случае не просто нерегулярного, а абсолютно непредсказуемого менструального цикла.
При непредсказуемом цикле обычно делают УЗИ начиная с 10 дня цикла раз в неделю, пока не обнаружат доминантный фолликул, потом рассчитывают предполагаемое время овуляции и делают подтверждающее УЗИ во второй фазе.
в случае горячего желания определить точный день овуляции (хотя и эти данные лучше подкрепить данными гормонального теста на овуляцию)
В данном случает также делают первое УЗИ начиная с 10 дня цикла раз в неделю, пока не обнаружат доминантный фолликул. Расчитывают рост фолликула и делают контрольное УЗИ в день, когда предполагаемый размер фолликула достигнет 20-24 мм (что опять-таки индивидуально). И через день-два делают окончательное УЗИ для подтверждения овуляции и наступления второй фазы.
в случае стимуляции овуляции
Абсурдом является поголовная фолликулометрия на 10, 12, 14, 16 дни цикла. В большинстве случаев уже на 12 — 14 день на основании отсутствия 20 мм фолликула ставят диагноз ановуляция и во вторую фазу на УЗИ не приглашают. Иногда проводят до 16 дня. ЗАЧЕМ. На первом же УЗИ становится ясно, когда надо делать следующее.
Если картина ранней первой фазы, спокойно можно распрощаться на неделю, зачем приходить через день? Если виден доминантный фолликул, легко рассчитать время его овуляции (поскольку фолликул растет в среднем на 2 мм в день), можно спокойно распрощаться дней на 10 — до второй фазы. Зачем приходить через день? И наконец если овуляции еще не видно, как можно ставить диагноз «ановуляция» вперед? Это все равно что диагноз «бесплодие» до планирования. Еще весь цикл впереди, особенно если есть тенденция к длинным и нерегулярным циклам — как можно что-то оценивать на 14 день? Если овуляции по УЗИ ЕЩЕ нет, значит надо приходить позже, как раз тут и появляются показания к УЗИ, а вот многократное УЗИ до сих пор было совсем не нужно.
В общем-то цель всегда — увидеть картину второй фазы, только для того, чтобы поймать этот момент, и делают фолликулометрию. А рассматривать бедную яйцеклетку каждый день, а потом бросить ее перед самым интересным моментом без внимания — это необъяснимое поведение хозяйки. И эти же люди потом отказываются лишний раз во время беременности ходить на УЗИ — мол вредно.
источник
D.R.A Medical — Лечение в Израиле
Главный врач
Профессор Марта Дирнфельд
Специалист по ЭКО и фертильности
Гормональная стимуляция яичников является одним из этапов подготовки к процедуре ЭКО. Исключение составляет ЭКО в естественном цикле, хотя и в этом случае, как правило, предусмотрен прием гормональных препаратов — для подготовки эндометрия к имплантации эмбриона и для поддержки нормального гормонального фона.
Каждый месяц в естественном цикле в яичниках женщины созревает 1-2 фолликула. Этого количества недостаточно для процедуры ЭКО, поэтому перед пункцией ооцитов женщина проходит курс гормональной терапии, целью которой будет созревание сразу нескольких яйцеклеток. Чем больше яйцеклеток удастся получить, тем выше шансы на беременность. Стоит сказать, что гормональная индукция яичников может породить серьезный побочный эффект — синдром гиперстимуляции яичников, но об этом мы поговорим ниже.
Для того, чтобы понять принцип действия гормональной стимуляции яичников, рассмотрим, как происходит овуляция в естественных условиях.
Зарождение и развитие яйцеклетки управляется двумя основными гормонами, которые вырабатываются в гипофизе: лютеинизирующим гормоном и фолликулостимулирующим гормоном. Под воздействием фолликулостимулирующего гормона в фолликулярной фазе менструального цикла (до овуляции) фолликул яичника начинает расти и постепенно достигает 2 см в диаметре. Внутри фолликула развивается яйцеклетка. При созревании фолликул выделяет эстрогены — гормоны, оказывающие системное воздействие, прежде всего на репродуктивные органы женщины. Под действием эстрогенов передняя доля гипофиза выделяет увеличенное количество лютеинизирующего гормона (ЛГ), который, достигая своего максимума, запускает «созревание» яйцеклетки. 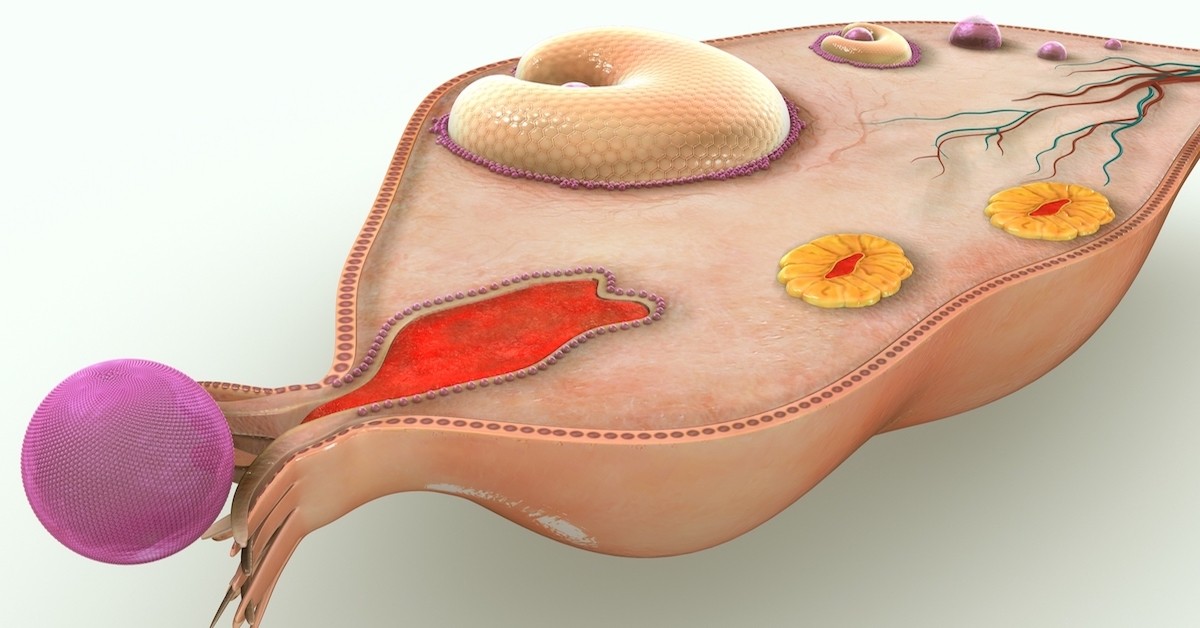
В гормональной стимуляции перед ЭКО участвуют искусственные гормоны и препараты, имитирующие их функции. Для каждого естественного гормона есть несколько препаратов-аналогов и в каждом конкретном случае использование того или иного препарата обусловлено решением лечащего врача и состоянием пациентки, поэтому называть торговые марки медикаментов нет смысла.
Перед вступлением в протокол ЭКО женщина сдает анализы на гормоны, результаты этих анализов определят схему гормональной терапии и дозировку препаратов.
Основной список гормонов, отвечающих за женское репродуктивное здоровье и участвующих в протоколе ЭКО, таков: ТТГ (тиреотропный гормон щитовидной железы), эстрадиол, прогестерон, фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ).
Тиреотропный гормон (ТТГ) — этот гормон продуцируется щитовидной железой и отвечает за работу многих систем, в том числе за репродуктивную. Отклонение от нормы как в большую, так и в меньшую сторону служит причиной различных нарушений цикла у женщины. Проявляться нарушения баланса ТТГ могут в виде таких состояний, как аменорея (прекращение менструаций), ановуляторность циклов (когда яйцеклетка не высвобождается из фолликула), прогестероновая недостаточность (при отсутствии овуляции не вырабатывается желтое тело, соответственно, не происходит выработки прогестерона), первичное бесплодие. Данные о концентрации ТТГ в крови женщины важны еще и потому, что этот гормон влияет на выработку других гормонов щитовидной железы T3 и T4, которые оказывают прямое воздействие на зачатие и развитие беременности. Дисбаланс этих гормонов способен привести к тяжелейшим порокам развития плода, угрозе прерывания беременности или ее полной невозможности. Вот почему на этапе планирования нужно обязательно сдать анализ на ТТГ (и далее на Т3 и Т4), чтобы в случае обнаружения гормональных нарушений откорректировать их и избежать дальнейших осложнений.
Фолликулостимулирующий гормон (ФСГ) — гормон передней доли гипофиза, оказывающий непосредственное влияние на функции половых желез. ФСГ участвует в развитии в женских яичниках фолликулов и участвует в создании эстрогенов.
Его уровень меняется в течение менструального цикла, достигая максимума перед овуляцией. Определение уровня ФСГ в крови играет важную роль при оценке женской фертильности. ФСГ при ЭКО имеет большое значение, т.к. на основании его изначальных показателей подбирается протокол стимуляции яичников.
Лютеинизирующий гормон (ЛГ) вырабатывается клетками гипофиза, под его действием происходит синтез половых гормонов: эстрогена, прогестерона, тестостерона. Достижение максимума концентрации ЛГ в крови дает толчок к овуляции и стимулирует развитие желтого тела, вырабатывающего прогестерон. Во время гормональной индукции для запуска созревания яйцеклеток чаще всего используется хорионический гонадотропин в качестве замены ЛГ. Если у женщины есть предрасположенность к синдрому гиперстимуляции яичников, в качестве “триггера” овуляции используются агонисты гонадотропина.
Эстрадиол — гормон, образующийся в яичниках и надпочечниках, участвующий в развитии органов репродукции, а также наступлении беременности естественным путем или в результате ЭКО. Эстрадиол при ЭКО отвечает за обеспечение условий, необходимых для благоприятной имплантации эмбриона в полости матки.
По концентрации эстрадиола в крови можно определить примерное число созревающих фолликулов. Его уровень увеличивается вдвое каждые 48 часов.
Прогестерон — ключевой гормон для всех процессов, связанных с планированием беременности, ее протеканием и последующим грудным вскармливанием. Его не зря еще называют «гормоном беременности». У небеременных женщин он вырабатывается желтым телом фолликула, во время беременности — плацентой.
Основной функцией прогестерона является подготовка женского организма к репродукции: он отвечает за необходимые изменения в матке, связанные с подготовкой к возможному зачатию и вынашиванию, благодаря ему формируется плацента. При ЭКО уровень прогестерона в крови имеет критически важное значение, поскольку успех последующей имплантации во многом зависит от концентрации этого гормона в крови.
От баланса концентрации всех этих гормонов зависит состояние женской репродуктивной системы. Перекос в любую сторону любого компонента вызовет дисбаланс всей системы, а значит, с зачатием и вынашиванием будут сложности. Поэтому, чтобы минимизировать риски, гормональная стимуляция “отключает” на время производство некоторых своих гормонов и женщина получает заново те дозы гормонов, которые будут оптимальными в ее конкретном случае.
Хотите быть уверенными в том, что вы и ваш партнер готовы к ЭКО?
Загрузите простую и удобную форму, содержащую список и описание всех необходимых для ЭКО анализов — Чек-лист предварительных анализов для ЭКО
Расписанный по дням и часам график приема гормональных препаратов называется протоколом ЭКО. Существует несколько вариантов протоколов — короткий, длинный, ультракороткий, ультрадлинный, французский, японский, криопротокол и другие.
Принцип действия всех протоколов ЭКО в целом одинаков и преследует одну цель — созревание оптимального количества фолликулов в яичниках. Разница будет в количестве дней приема гормональных препаратов и их последовательности. Само собой разумеется, список этих препаратов и их дозы тоже будут отличаться. Поэтому нет смысла спрашивать знакомых, какая схема приема препаратов была им назначена, для каждой пациентки она все равно будет своя.
Чаще всего используются эти две схемы. Другие протоколы также разрабатываются на их основе.
Длинный протокол показан женщинам со средним овариальным резервом, проблемами эндометрия, кистами яичников, миомами. Он начинается на 21-22 день предыдущего цикла с приема препаратов, подавляющих выработку собственных гормонов ФСГ и ЛГ. Это делается для того, чтобы созревание фолликулов и овуляция произошли в нужный врачу момент, строго под его контролем. На фоне приема этих препаратов со 2-3 дня нового цикла начинается стимуляция яичников, и прием стимулирующих препаратов длится 10-12 дней. Гормональные препараты в протоколах ЭКО стимулируют продукцию двух гормонов: ФСГ и ЛГ. В обычном цикле недоминантные фолликулы погибают до наступления овуляции, поскольку падает уровень ФСГ. Инъекции ФСГ поддерживают его на высоком уровне, поэтому яичники продуцируют сразу несколько яйцеклеток.
Когда фолликулы достигают нужного размера, вводится препарат, принцип действия которого схож с естественным ЛГ, чтобы запустить процесс созревания яйцеклеток. Этот препарат вводится с таким расчетом, чтобы процесс созревания яйцеклеток был запущен, а овуляция еще не произошла, поскольку забор яйцеклеток должен быть произведен до момента выхода яйцеклетки из фолликула. После чего появляется возможность успешно пунктировать фолликул и «достать» яйцеклетку.
Короткий протокол более жесткий в сроках, он четко завязан на менструальный цикл женщины. Стимулирующая терапия должна начаться не позже 2 дня цикла. В коротком протоколе стимуляция яичников производится 10 дней. По достижении фолликулами нужного размера назначается прием препарата “триггера”, запускающего овуляцию. Чаще всего это большая доза гормона человеческого хорионического гонадотропина (ХГЧ), который запускает процесс созревания сразу нескольких фолликулов. Главным условием для назначения ХГЧ является наличие нескольких фолликулов нужного размера. Кроме того, на достаточном уровне должна быть концентрация эстрадиола. Через 35 часов производится пункция фолликулов.
На месте пунктированных фолликулов образуются желтые тела, которые продуцируют выработку прогестерона, задача которого подготовить слизистую оболочку матки к имплантации эмбриона. В стимулированных циклах уровень эстрадиола выше уровня прогестерона, поэтому вводятся дополнительные дозы прогестерона для восстановления баланса эстрогенов и прогестерона.
За время стимуляции женщина несколько раз сдает кровь на гормоны и делает УЗИ, чтобы врач мог понять, как организм отвечает на гормональную терапию и все ли идет по плану.

Что такое синдром гиперстимуляции яичников
Мощная атака женского организма большими дозами гормонов несет в себе большую нагрузку. Говоря о гормональной стимуляции перед ЭКО, нельзя не сказать о таком серьезном осложнении, как синдром гиперстимуляции яичников. Он возникает чаще всего в длинном протоколе ЭКО у женщин с богатым овариальным запасом. Он связан с образованием большого количества фолликулов — по 15 с каждой стороны. Увеличение числа фолликулов увеличивает концентрацию эстрогенов в крови, а также содержание вазомоторных веществ, которые влияют на стенки кровеносных сосудов всего организма. В результате из сосудов просачивается жидкость и накапливается в брюшной полости, перикарде. Недостаток жидкости в сосудистом русле нарушает деятельность мозга, почек и других жизненно важных органов. Это серьезное осложнение, и лечащий врач должен просчитать все возможные риски, выбирая протокол стимуляции.
Преимуществом короткого протокола является возможность назначения в качестве “триггера” препарата агониста гонадотропина (не ХГЧ), чтобы свести к нулю риск развития синдрома гиперстимуляции яичников. Применение этих препаратов, однако, снижает и шансы на беременность. В таких случаях применяются сегментированные протоколы, когда стимуляция производится в одном цикле, а перенос эмбрионов в следующем.
Каждый протокол имеет свои плюсы и минусы, если в одном цикле не сработает один, в следующий раз врач может предложить другую схему и ответ организма может кардинально измениться. В целом все они преследуют одни цели и примерно равны по эффективности и стоимости.
источник
Далеко не у всех пар получается быстро зачать малыша. У некоторых этот процесс затягивается на месяцы, а то и годы. В этой статье рассмотрим вопрос, какие анализы сдать, если нет овуляции. Именно этот процесс является ключевым в данном вопросе. Если не выходит яйцеклетка, невозможно ее оплодотворение. Врач должен рассказать, какие анализы нужно сдать, если не наступает овуляция.
Основным признаком отсутствия овуляции является то, что в течение 1-2 лет активной половой жизни без средств контрацепции не наступает беременность. В этом случае необходимо в срочном порядке обратиться к гинекологу и получить консультацию.
Самостоятельно без доктора можно начать каждое утро, не вставая с постели, измерять базальную температуру (в прямой кишке). В первой половине менструального цикла она должна составлять 37°C, а за день до того, как лопнет фолликул, немного снижаться. После разрыва оболочки показатели обычно увеличиваются до 37,2-37,4°C. Отсутствие скачков на графике и говорят о наличии проблем.
Еще одним сигналом является отсутствие влагалищного секрета в середине МЦ. Также может отсутствовать половое лечение к партнеру, дискомфорт в области яичников и живота.
Важно: Эти признаки считаются хоть и субъективными, но, если у женщины ранее было все нормально, она не может их не заметить. Стоит помнить, что ановуляция излечима в том случае, когда оказывается современная медицинская помощь.
Предлагаем Вам посмотреть интересное видео по теме:
Если говорить о причинах отсутствия овуляции, то они могут быть самыми разными. Их принято разделять на:
- физиологические;
- патологические;
- связанные с опасными заболеваниями, в большинстве своем эндокринологического типа.
К первой группе стоит относить тот период, когда женщина является уже беременной или же она кормит малыша грудью в первые месяцы после родов, в том числе и ночью. К слову, эта информация является спорной, ведь есть и те молодые мамы, у которых при отсутствии месячных все равно происходит рост фолликулов, в результате чего возможно зачатие еще одного ребенка.
В целом яйцеклетка кормящих грудью не выходит из-за повышенного пролактина. Этот гормон помогает вырабатываться молоку, но блокирует вышеназванный процесс.
Ановуляция наблюдается при менопаузе, здесь функция не восстановима. У дам репродуктивного возраста допускаются 1-2 цикла в год, когда фолликул может не созреть. Чем старше становится женщина, тем увеличивается соответствующий показатель, следовательно, забеременеть труднее.
Важно: Нет овуляции и у тех, кто употребляет оральные контрацептивы, и используют в качестве средства предохранения иные гормоны.
Нередко зачать малыша не получается из-за наличия патологии. Часто на эту возможность влияет переизбыток или недостаток веса. В последнее время среди девушек стала распространяться мода худобы. Однако низкая масса тела, впрочем, как и большая, провоцирует развитие ряда заболеваний, в том числе эндокринных.
Может идти речь о таких патологиях:
- проблемы со щитовидкой;
- дисбаланс гормонов;
- СПКЯ;
- гиперпроклактминемия;
- дисфункция ячников;
- плохая работа гипофиза;
- постоянные стрессы;
- недосыпы;
- опухоли;
- синдром Шихана;
- психические расстройства.

На экране с помощью вагинального датчика доктор отследит состояние позадиматочного пространства, посмотрит, развивается ли доминантный фолликул.
В женском организме вырабатывается порядка 100 различных гормонов. При обследовании гинеколог обычно назначает исследование крови.
Ниже представлен перечень основных гормонов, которые рекомендуется сдать:
Эти виды исследований считаются базовыми, но при наличии определенных жалоб медики могут расширить его. Также лечащий врач должен рассказать, в какой день менструального цикла нужно их сдавать.
ЛГ ответственен за выход яйцеклетки. Вещество всегда взаимодействует с ФСГ. Вместе они делают так, чтобы яйцеклетка развивалась в оболочке и была способна оплодотвориться. В середине цикла достигается максимальное значение показателя.
Пролактин принимает активное участие в данном процессе. Недостаток гормона или его превышение негативно сказываются на овуляторной функции.
Эстрадиол отвечает за созревание фолликулярных капсул. Самый пик концентрации говорит о скором разрыве оболочки.
Прогестерон подготавливает все внутренние органы к беременности. Он обеспечивает закрепление оплодотворенной ЯЦ к стенке матки. Также вещество помогает в формировании плаценты и растягивании матки.
Тестостерон ответственен за выносливость и физическое развитие. Если превышена норма, то в фигуре пропадают женские черты и происходит нежелательный рост волос.
ДГА –S представляет собой вещество, относящееся к мужским гормонам. Превышение или понижение показателя говорит о патологии обменных процессов.
ТТГ – важный элемент для беременных, отвечающий за защиту малыша от негативных факторов.
Кортизол отвечает за стресс. Элемент готовит человека к пробуждению ото сна. При повышении осуществляются патологические изменения.
Т3 и Т4 говорят о том, насколько хорошо функционирует щитовидная железа. Отклонение может привести к развитию опасных недугов.
Что делать если нет месячных и овуляции? Узнайте прямо сейчас!
Как по УЗИ определить наступление овуляции? Ответ на вопрос ищите в этой статье!
Если не в норме анализы при отсутствии овуляции, то назначается лечение. Уровень того или иного показателя нередко зависит от внешних факторов, среди которых следующие:
- стресс;
- несоблюдение режима труда и отдыха;
- неправильное питание;
- чрезмерные физические нагрузки.
Если результаты говорят о серьезных отклонениях, не нужно впадать в панику. Лечащий врач определит причину нарушения и назначит соответствующее лечение. Нередко пациентка отправляется на повторное исследование.
Если наблюдается гормональный сбой, то восстановить баланс помогут правильное питание и смена режима дня. Чаще всего эти меры помогают, но когда желаемый результат не достигается, потребуется принимать медикаменты. Медики стараются в крайних случаях прибегать к заместительной терапии, поэтому не нужно бояться сдавать кровь и обследоваться. Вполне возможно, что проблема решиться обычной диетой и отпуском.
Гормональный фон – показатель здоровья женщины. Каждая склонна замечать всплеск того или иного элемента во время менструации или беременности. Зачастую дамы становятся беспокойными, раздражительными, капризными и плаксивыми. Все эти состояние характерны многим девушкам.
Итак, только врач может сказать, какие анализы нужно сдать, если нет овуляции. На обследование необходимо отправиться как можно быстрее после диагностирования первых симптомов ановуляции. Его результаты помогут понять общую клиническую картину.
Какие анализы нужно сдать, определит доктор после предварительной беседы с пациенткой, которая жалуется, что у нее нет овуляции. Не стоит расстраиваться при выявлении отклонений, ведь современная медицина может вылечить многие патологии.
источник
В начале цикла происходит увеличение выработки гормона ФСГ в результате исчезновения перед и во время менструации отрицательного обратного влияния эстрогенов, прогестерона, ингибина. Далее происходит переход от фазы преобладания андрогенов к фазе выработки эстрогенов (первая фаза цикла). ФСГ стимулирует рост фолликулов, под его действием растущие фолликулы вырабатывают растущее количество эстрогенов, самый важный из которых эстрадиол. К моменту созревания фолликула количество эстрадиола становится настолько большим, что это приводит к всплеску уровня ЛГ и ФСГ, что и запускает процесс овуляции. Между овуляторным пиком ЛГ и овуляцией проходит около 36 — 48 часов. Во время овуляции не только выходит яйцеклетка, но и инициируется процесс лютеинизации фолликула — превращения остаточного фолликула в жёлтое тело, которое будет вырабатывать прогестерон для подготовки эндометрия к возможной имплантации. После овуляции происходит рост уровня прогестерона, вторичный рост уровня эстрадиола, уровень ФСГ и ЛГ низкий.
- центральные нарушения гипоталамуса и гипофиза (опухоль гипофиза, гиперпролактинемия, и др).
Гипоталамус контролирует деятельность эндокринной системы человека и стимулирует или угнетает выработку гормонов гипофизом. В передней доле гипофиза вырабатывается пролактин, стимулирующий развитие и функции молочных желез и жёлтого тела; фолликулостимулирующий гормон (стимуляция роста фолликулов яичника, регуляция стероидогенеза) и лютеинизирующий гормон (стимуляция овуляции, образования жёлтого тела, регуляция стероидогенеза) ; тиреотропный гормон (стимуляция секреции йодсодержащих гормонов тироцитами); адренокортикотропный гормон (стимуляция секреции кортикостероидов в коре надпочечников). В средней доле гипофиза меланотропоциты вырабатывают меланоцитстимулирующий гормон (регуляция обмена меланина); липотропоциты — липотропин (регуляция жирового обмена).
В зависимости от симптомов, на основании данных осмотра и анализов, врач назначает необходимые обследования (не все могут понадобиться):
- УЗИ-мониторинг в динамике (фолликулометрия) При нормальной овуляции на узи перед овуляцией виден доминантный фолликул, фолликул вырастает до овуляторных размеров (18-24мм), затем происходит овуляция. На узи признаком овуляции являются: перед овуляцией виден доминантный фолликул с размерами 18-24 мм; после овуляции доминантный фолликул в яичнике изчез; после овуляции появилась свободная жидкость в позадиматочном пространстве ; после овуляции сформировалось желтое тела в яиничке, где был доминантный фолликул; через неделю после овуляции анализ крови показывает высокий уровень гормона прогестерона.
При регрессии (атрезии) фолликула, когда он уменьшается в размерах, и овуляции при этом не было, на узи видны следующие признаки: уменьшение в размерах доминантного фолликула отсутствие признаков овуляции — отсутствие свободной жидкости в позадиматочном пространстве, отсутствие желтого тела; анализ крови показывает низкий уровень прогестерона, что соответствует первой фазе цикла.
При персистенции фолликула фолликул продолжает существовать, овуляции не произошло. В соучае персистенции фолликула формируется доминантный фолликул, который развивается до овуляторных размеров, но разрыва фолликула не происходит, т.е. овуляции не происходит (из-за того, что уровень гормона ЛГ не возрастает), а фолликул продолжает свое существование до конца цикла. Он может сохраняться и после менструации. Характерные признаки персистенции фолликула на узи: наличие неовулировавшего фолликула без изменений в размерах на протяжении длительного периода времени; отсутствие свободной жидкости в позадиматочном пространстве; отсутствие желтого тела; низкий уровень прогестерона (соответствует первой фазе); уровень эстрогенов повышен.
Фолликулярная киста — это не что иное, как неовулировавший фолликул, продолжающий расти дальше, в котором накапливается фолликулярная жидкость. На узи в случае фолликулярной кисты определяется доминантный фолликул , который развивается до необходимых размеров, но разрыва фолликула не происходит (т.к. уровень гормона ЛГ не повышается), а фолликул продолжает увеличиваться в размерах, образуя фолликулярную кисту. Характерные признаки фолликулярной кисты на узи: увеличение размеров неовулировавшего фолликула (более 25мм); отсутствие свободной жидкости в позадиматочном пространстве (овуляции не произошло) ; отсутствие желтого тела; низкий уровень прогестерона во второй фазе (уровень прогестерона соответствует первой фазе); уровень эстрогенов повышен.
Лютеинизация фолликула – когда желтое тело образуется без разрыва фолликула. Доминантный фолликул развивается до необходимых размеров, но разрыва фолликула не происходит (либо выброс ЛГ произошел раньше, когда фолликул еще не созрел, либо из-за патологии структуры яичника), в этом случае фолликул «лютенизируется», соответственно яйцеклетка не выходит в брюшную полостьи беременность невозможна. Характерные признаки лютеинизация фолликула на узи: наличие зрелого или незрелого фолликула; медленное постепенное «сморщивание» фолликула; отсутствие свободной жидкости в позадиматочном пространстве (после возможной овуляции); уровень прогестерона соответствует норме второй фазы.
И еще одна ситуация, которая приводит к ановуляции, когда фолликулы не развиваются; Динамика развития фолликулов отсутствует на протяжении всего цикла, доминантный фолликул отсутствует, овуляции нет. Характерные признаки: отсутствие развивающихся фолликулов в яичниках; отсутствие желтого тела; низкий уровень прогестерона (соответствует первой фазе). - анализ крови на половые гормоны (ФСГ, ЛГ, пролактин, эстроген, прогестерон)
- клинический анализ крови и общий анализ мочи могут помочь выявить воспалительный процесс органов малого таза
- осмотр в гинекологическом кресле — доктор при пальпации оценит подвижность матки и яичников, размеры матки и яичников, установит наличие болевых ощущений, состояние шейки матки и влагалища, возьмет мазки на флору и инфекции
- мазок из влагалища, анализ на инфекции
- анализ крови — гормоны щитовидной железы, надпочечников, узи щитовидной железы, надпочечников
- рентгенография черепа, МРТ головного мозга, электроэнцефалография
источник
 Что делать если нет месячных и овуляции? Узнайте прямо сейчас!
Что делать если нет месячных и овуляции? Узнайте прямо сейчас!