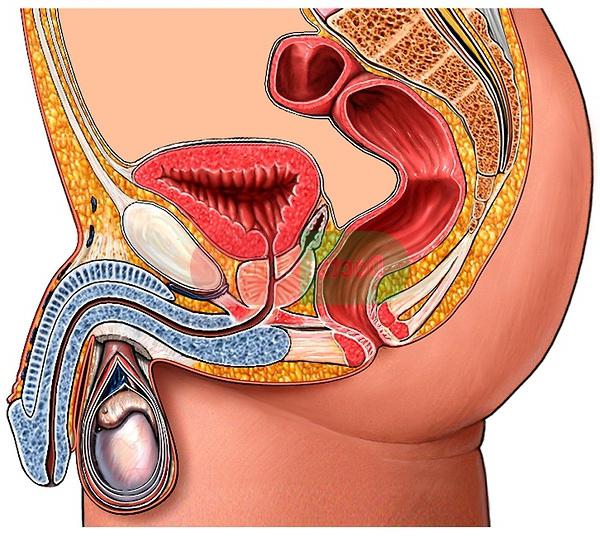
Каждый мужчина при подозрении на заражение инфекциями, передающимися половым путем, должны сдавать соответствующие анализы. Для определения мочеполовых заболеваний необходимо обратиться к врачу.
Анализы на инфекции позволяют выявить возбудителей ИППП на начальных стадиях и начать правильное лечение
Анализы на инфекции – это лабораторная диагностика, с помощью которой можно определить возбудителя заболевания. Такая диагностика позволяет назначить эффективную медикаментозную терапию.
Анализы на инфекции мужчина должен обязательно сдать при планировании ребенка, а также в случае незащищенного полового акта. Каждый мужчина должен знать, что инфекционные заболевания урогенитального тракта могут протекать бессимптомно.
Если наблюдаются неприятные симптомы, такие как зуд, жжение, высыпание, отечность головки пениса, выделения из половых органов, то также следует сдать анализы на скрытые инфекции.
Основные показания к исследованию на инфекции у мужчин:
- Воспалительные процессы в урогенитальном тракте.
- Бурная половая жизнь.
- Планирование беременности.
- Диагностика венерических заболеваний.
- Невозможность длительное время к зачатию.
- Хирургическое вмешательство в половой системе.
- При обнаружении инфекций у женщины обследование обязательно назначается мужчине.
Если мужчина вступил в половой акт с сомнительной женщиной и на следующий день пошел сдавать анализы, то результаты в большинстве случаев будут отрицательными. Это объясняется тем, что любая инфекция имеет инкубационный период. Проходит он в течение 2 недель. Результаты покажут, что мужчина здоров, но на самом деле организм может быть заражен. Это следует учитывать, перед тем как сдавать анализы на скрытые инфекции.
У лиц сильного пола скрытые инфекции могут спровоцировать развитие воспалительных процессов и привести к таким осложнениям, как снижение потенции, боли в тазу, частое мочеиспускание и др.
Также могут возникнуть следующие заболевания: простатит, цистит, уретрит, баланит, орхит.
Предотвратить появление инфекции гораздо проще, чем лечить. Проведенный вовремя анализ на инфекции у мужчин без внешних проявлений позволяет выявить заболевание на начальной стадии и предотвратить нарушение мужского здоровья.
Подготовка зависит от вида анализа
Для получения достоверной информации для исследования необходимо подготовиться:
- За несколько дней до сдачи материала отказаться от интимной близости.
- Перед исследованием нельзя выполнять гигиенические мероприятия. Их лучше провести вечером.
- По возможности перед процедурой не мочиться в течение 2-3 часов.
- Накануне не употреблять много жидкости.
- При применении лекарственных препаратов необходимо сообщить об этом врачу, так как многие лекарства могут отразиться на результатах анализа.
- Если исследование будет проводиться методом иммуноферментного анализа, то за сутки до забора крови следует отказаться от жирной и жареной пищи.
- Забор материала осуществляется строго натощак.
- Кроме того, рекомендуется избегать физических нагрузок и эмоционального перенапряжения.
Правильная подготовка к исследованию на инфекции позволит исключить получение ложноположительного результата.
ПЦР – эффективный лабораторный метод диагностики, направленный на выявления возбудителей инфекционных заболеваний
В урологии и гинекологии выделяют несколько видов анализа на обнаружение инфекций. При обследовании на инфекции, передающиеся половым путем, назначают следующие анализы:
- Бактериоскопия. Для исследования проводится забор биологического материала из уретры. Процедура забора мазка у мужчин труднее из-за узкой уретры. Врач вводит в мочеиспускательный канал эластичную трубку на глубину 2-3 см. После процедуры мужчина некоторое время может испытывать неприятные ощущения. Мазок распределяют по предметному стеклу и отправляют в лабораторию. Там его окрашивают специальными реагентами. Такой метод называется окрашивание по Граму. Для идентификации микроорганизмов, они окрашиваются в разные цветы. В лабораторных условиях материал помещают в благоприятную среду, в которой инфекция начинается размножаться. Это позволяет врачам выбрать лекарственный препарат, который будет воздействовать на бактерии. Узнать результаты можно через 1-2 дня, но может потребоваться и более длительное время.
- ПЦР. Самый точный метод исследования, благодаря которому можно выявить возбудителя, передающегося половым путем. Для исследования берут кровь, мочу или мазок. Данный метод помогает с точностью определить присутствие инфекции и избежать ложноположительных результатов. Даже при незначительном количестве молекул ДНК, принадлежавших возбудителю, можно установить заболевание.
- ИФА. Иммуноферментный анализ, который позволяет выявить специфические антитела в ответ на определенное заболевание. Проводят количественный подсчет антител возбудителей. Данный метод помогает не только выявить возбудителя, но и определить стадию заболевания и когда произошло заражение.
Забор материала для исследования берут из вены. Результат можно узнать в течение суток. Основное отличие ПЦР от ИФА в исследуемом материале и оборудовании для его проверки. Поэтому при исследовании материала двумя метода один из них может оказаться положительным, а другой отрицательным. Для получения 100 % результата рекомендуется применять оба метода.
Расшифровкой анализов занимается лечащий врач
При проведении метода ПЦР в расшифровке указывается положительный или отрицательный результат. Положительный результат свидетельствует о присутствии инфекции в организме. Если результат отрицательный, то во время исследования антител к возбудителю заболевания не обнаружено.
В норме по результатам мазка из уретры у мужчин должны присутствовать лейкоциты до 5 единиц в поле зрения и эпителий до 10 единиц. Если лейкоциты повышены, то развивается уретрит. Если присутствуют другие микроорганизмы, то это указывает на патологию.
Если в результатах бактериоскопии обнаружены внутриклеточные и внеклеточные диплококки, то это указывает на развитие гонококковой инфекции. При обнаружении в мазке трихомонады вагинальной ставят диагноз трихомониаз. При кандидозе выявляются псевдомицеллии.
Полезное видео — Скрытые половые инфекции у мужчин:
Обратившись вовремя к урологу, многих проблем со здоровьем можно избежать. Анализ на скрытые инфекции у мужчин покажет болезнь на ранних этапах её развития.
Работа вашего организма обуславливается тем, как к нему относитесь. С помощью анализов любую инфекцию можно выявить и полностью излечить.
В течение всей жизни в человека могут происходить различные сбои и снижение иммунитета. Организм даёт понять, что со здоровьем, что-то не так и есть наличие заболеваний.
К скрытым инфекциям относятся:
- Кандидоз — молочница.
- Генитальный вирус — герпес.
- Хламидиоз.
- Гарднереллёз.
- Папиллома.
- Цитомегаловирус.
Мужчины реже женщин обращаются за консультацией к урологу. Только когда начинаются явные признаки. Протекание некоторых бессимптомны. Раз в полгода необходимо пройти анализ на заразные болезни.
Несвоевременное обнаружение ведёт к бесплодию, поражению яичек, мочеполовой системы, простаты, что приводит к импотенции.
Врач уролог проведёт полное исследование, начинает с опроса пациента, делает осмотр гениталий, яичек, ректально осматривает предстательную железу. Затем даёт ряд назначений.
Главный и точный — метод ПЦР (полимеразная цепная реакция). Берётся соскоб уретры мужчины для обнаружения возбудителя ДНК. ПЦР диагностика обнаруживает такие болезни:
- Хламидии.
- Трихомонады.
- Гонококки.
- Уреаплазмы.
- Вирус герпеса и гарднереллы.
Общий анализ крови. Берут из пальца или вены. С помощью него определят отклонения в составе. Все они покажут ряд заболеваний таких как: анемия, тромбоз, плохая свёртываемость крови, воспаление организма. Это один из первых и важных исследований перед постановкой диагноза.
Рассмотрение мочи. Благодаря ему можно определить функцию половой системы. Увеличение лейкоцитов в урине говорит о таких воспалениях: пиелонефрит, цистит, уретрит, простатит.
Цвет, плотность, прозрачность, удельный вес – все важно для определения состояния организма мужчины. Если моча в норме белок, не будет превышать 0,002г/л. Это означает, что белка не должно быть в моче.
Биохимический анализ. Забор крови берётся из вены. С помощью его определяются показатели, которые отвечают за работу таких важных органов, как: печень, поджелудочная железа, селезёнка, почки.
Анализ может выявить на ранних сроках, какой-либо начинающийся процесс в организме. Сахарный диабет определяется этим методом.
Инфекции у мужчин в основном поражают мочеполовую систему, головку полового члена, попав в уретру, яички, через простату. Инфекции чреваты, могут закончиться аденомой для сильного пола.
Опасны воспаления у мужчин развитием таких болезней, как:
- Артрит.
- Поражение оболочки глаз, ведёт к полной слепоте;
- Бесплодие;
- Импотенция.
Незамедлительно необходимо обратиться к урологу, если появились такие симптомы:
- Дискомфорт, жжение в половых органах;
- При выделениях жёлтого, зелёного цвета, слизи;
- Зуд;
- Высыпания разной этиологии.
Перед обследованием за месяц, для достоверных и точных результатов, мужчинам необходимо:
- отказаться от витаминов, лекарств, антибиотиков, противовирусных препаратов.
- не заниматься сексом за сутки.
- не ходить в туалет «по-маленькому» за 2 часа до процедуры взятия мазка из уретры.
- за сутки не использовать антисептики, средства личной гигиены.
- сдавать на фоне простуды, воспалений, вирусов, переохлаждения, употребления алкоголя, так они выявляются быстрее.
- Ведёте активную сексуальную жизнь – дважды в год.
- Был незащищенный половой акт.
- Планирование беременности.
- Вступление в брак.
- Окончание курса лечения инфекционных заболеваний.
Подпишитесь на наш сайт узнайте много новой и полезной информации. Поделитесь ссылкой со своими друзьями.
источник
Заболеваемость мочеполовыми инфекциями на сегодня так велика, что даже в большинство обязательных медосмотров взрослых входит хотя бы минимальный анализ мочеполовой системы .
Объемы обследования будут отличаться:
- для разных возрастных категорий
- наличия жалоб со стороны половой или мочевыводящей систем
- наличия в прошлом заболеваний данной сферы
Мочеполовые инфекции – это заболевания, вызываемые патогенными микроорганизмами.
Они приводят к воспалительным изменениям в мочеполовой системе.
В отсутствие лечения, эти изменения могут перетекать в хроническую форму.
Специфические и неспецифические инфекции
Все инфекции мочеполовой системы делятся на два типа: специфические и неспецифические.
Если микроорганизм, который вызвал заболевание, в норме в организме не встречается, то такая инфекция называется специфической.
К специфическим возбудителям относятся:
Неспецифическая инфекция характеризуется возбудителем, который в норме присутствует в организме человека и является условно-патогенным.
В эту группу входят грибы, бактерии, различные вирусные агенты.
Как проявляются мочеполовые инфекции
В список наиболее частых мочеполовых инфекционных заболеваний входят:
При этом циститы более часто обнаруживают у женщин.
В то время как уретритом чаще страдают мужчины.
Для мужчин характерными заболеваниями являются:
- Баланит – воспаление головки полового члена
- Баланопостит – воспаление головки и крайней плоти
- Простатит – воспаление простаты
- Эпидидимит – воспалительное заболевание придатка яичка
Следует отметить, что простатит считается уделом мужчин после 40 лет.
На фоне инфекции, простатит выявляется и у молодых, сексуально активных мужчин.
У женщин можно диагностировать воспаление половых органов:
- Аднексит, сальпингит и сальпингоофорит
- Эндометрит
- Вагиноз
При правильно назначенном лечении, воспаление проходит и наступает выздоровление.
Когда нужно сдать анализы на инфекции?
Женщины и мужчины предъявляют разные жалобы, которые могут указывать на инфекцию.
Предъявляемые жалобы зависят от локализации патологического процесса и степени его выраженности.
Женщины предъявляют жалобы на:
- Патологические выделения из влагалища с неприятным запахом, необычного цвета и консистенции
- Боли, рези при мочеиспускании
- Боли в низу живота, в пояснице
- Зуд во влагалище
- Язвы, кондиломы на наружных половых органах
- Изменение цвета мочи
- Боли во время полового акта
Частые жалобы мужчин:
- 1. Отделяемое из уретры, часто гнойного характера
- 2. Боли при мочеиспускании, частые позывы, чувство неполного опорожнения мочевого пузыря
- 3. Патологический цвет мочи
- 4. Кровяные выделения из уретры
В тяжелых случаях, локальная симптоматика может дополняться общей.
Появляется слабость, потливость, повышается температура тела.
Могут возникать головные боли, бессонница.
Пути заражения инфекциями мочеполовой системы
Самый распространенный путь передачи мочеполовой инфекции — это половой.
Он характерен для пациентов, которые практикуют отказ от барьерных методов контрацепции;
При слабости иммунного ответа у человека может иметь место восходящий путь передачи.
Этот путь характерен для гнойно-воспалительного заболевания почки – пиелонефрита.
Он характеризуется нарушением барьерной функции уретры и мочеточников и проникновение бактерий ретроградно в почку.
Имеется связь с низким уровнем гигиены человека.
Возможен гематогенный или лимфогенный занос возбудителя из другого очага.
Например, из абсцесса или из пораженной легочной ткани.
В нашем платном КВД обследование можно пройти по различным программам.
Они включают исследование на скрытые инфекции и стандартные заболевания, передающиеся половым путем.
Обратите внимание! Необходимый перечень анализов назначает доктор после опроса и осмотра.
Анализы могут проводиться в несколько этапов:
- На первом выполняется клинический минимум: выполняются общий анализ мочи (трехстаканная проба у мужчин) и клинический анализ крови . Эти обследования помогают предварительно получить представление о наличии бактериального или вирусного процесса в мочевыводящей системе, зарегистрировать некоторые виды возбудителей в моче.
- Посевы мочи позволяют получить бактериальный рост микробных агентов и уточнить их чувствительность к антибиотикам основных групп.
Методы исследования на инфекции мочеполовой системы
В зависимости от выявленных клинических признаков, врач определяет предположительную локализацию и этиологию патологического процесса.
Исследование мазков
Если предполагается инфекция полового тракта, то помимо общеклинических анализов назначается мазок.
Для женщины это мазок с шейки матки из уретры, или из канала шейки матки.
У мужчин мазок берут из уретры.
Существует несколько способов изучить мазок:
- Исследование под микроскопом
- ПЦР
- Посев на питательную среду
При микроскопии можно увидеть количество клеток воспаления – лейкоцитов, а также возбудителей бактериальной природы, простейших и грибы.
Наиболее достоверный результат даст метод ПЦР.
Он чаще всего используется для диагностики заболеваний, передающихся половым путём.
Однако он достаточно дорогостоящий.
Исследование мочи
Если вероятно поражение почек, то назначается общий анализ мочи и ее посев.
Как сдать мочу для анализа?
Для этого пациент с утра проводит туалет наружных половых органов, собирает первую или среднюю порцию мочи в стерильную банку.
После получения результатов этих анализов врач может назначить более специфические методы исследования функции почек.
Например, анализ мочи по Нечипоренко, анализ мочи по Зимницкому, проба Адиса – Каковского.
Исследование крови
Исследования крови на инфекции, передаваемые половым путем проводятся методами иммунофлюоресцентного анализа или полимеразной цепной реакции.
В первом случае выявляются антитела к инфекционным антигенам .
Этот анализ может быть качественным (свидетельствовать о недавнем заражении, развернутой клинике заболевания, перенесенной ранее инфекции или носительстве возбудителя).
Количественные показатели (титры антител) говорят о значимом или незначимом содержании возбудителя в крови.
Так выявляются микоплазмоз, гонорея, уреаплазмоз, трихомониаз, половой герпес.
Полимеразная цепная реакция (ПЦР) — самый чувствительный анализ на сегодня.
Он позволяет выявить в крови ДНК живых или мертвых возбудителей инфекций, при этом в крови достаточно обломков микроорганизмов.
- ПЦР может применяться и в отношении мазков из влагалища, цервикального канала, уретры. Это экспресс-метод выявления половых инфекций, обладающий высокой чувствительностью, даже если заболевание пролечено антибиотиками.
- Бактериологический посев проводится с аналогичным забором материала, который помещают на питательные среды и выращивают в течение 5-10 суток. Одновременно с ростом колоний определяют и их чувствительность к антибиотикам.
источник
Из-за анатомической близости органы мочевыводящей и репродуктивной систем чаще всего инфекционными заболеваниями поражаются совместно. Из-за такой особенности, ряд болезней объединены в одну категорию – мочеполовые инфекции, и у мужчин их лечит врач-уролог.
Сверху вниз: мочевыводящая система начинается с почек, продолжается мочеточниками, включает в себя мочевой пузырь и оканчивается уретрой.
Органы половой сферы включают в себя яички с привесками, которые системой канальцев связываются с простатой. В результате чего формируется один проток, который также открывается в уретру и служит для выбрасывания семени.
Природа сделала так, что и моча и эякулят выводятся через мочеиспускательный канал. Он оканчивается отверстием на головке пениса – меатусом.
Как правило, возбудители инфекционных болезней проникают сначала именно в уретру, а затем распространяются дальше:
- Вверх, по мочевыводящим органам.
- Вниз, по отделам репродуктивной системы.
- И вверх, и вниз.
Реже бывает, что инфекция заносится в почки с током крови и затем опускается, поражая попутно и половую сферу. Такой сценарий в итоге приведет к поражению обеих систем, но встречается он достаточно редко.
Что приводит к заболеваниям?
По статистике, наиболее типичными причинами инфекций мочеполовой системы у мужчин становятся возбудители венерических болезней. Но иногда обнаруживается и неспецифическая флора.
- Гонококки – самый распространенный возбудитель уретритов и простатитов.
- Трихомонады и хламидии.
- Бледная трепонема – причина сифилиса.
- Вирусы герпетической группы.
- Дрожжевые грибки – кандиды.
- Неспецифические микробы: стрепто- и стафилококки, кишечная и синегнойная палочка, клебсиеллы и так далее.
Любой из этих микробов способен преодолеть защитные барьеры мужского организма.
И вызвать активное воспаление в мочевыводящих и репродуктивных отделах.
Чем они опасны?
Неспецифическая флора стремится подняться повыше и склонна вызывать циститы, пиелонефриты. Хотя такое развитие событий у мужчин встречается не настолько часто, как у женщин.
А возбудители венерических заболеваний «предпочитают» поражать половые органы и провоцируют такие патологии:
- Острый и хронический простатит.
- Инфекционный эпидидимит – воспаление привеска яичка.
- Орхит – патология самого яичка.
- Уретриты.
Мужской мочеиспускательный канал гораздо длиннее и тоньше, чем женский, имеет два физиологических перегиба. Поэтому многие микробы в уретре задерживаются, а инфекции мочеполовой системы у мужчин начинаются с признаков уретрита.
Откуда они берутся?
Моча и сперма здорового человека стерильны. Только если на их пути где-то попадается инфекционный очаг, то в анализе находят микробов.
Возникают такие места при незащищенном сексе с человеком, который или болен, или является носителем патогенной флоры.
Предотвратить заражение способны барьерные методы контрацепции – мужской или женский презервативы.
Если сразу после рискованного полового акта принять определенные профилактические меры, то вероятность заражения несколько снижается, но все равно сохраняется.
Как проявляются?
Выше упоминалось, что микроорганизмы способны вызвать патологию сразу нескольких внутренних органов – почек, яичек и так далее. При этом какой-то один отдел страдает больше всего.
Необходимо обращать внимание на такие признаки:
- Выделения из уретры, даже очень скудные, возможно в виде пятен на белье.
- Жжение и зуд со стороны мочеиспускательного канала.
- Покраснение и отечность меатуса.
- Боль в промежности.
- Отек мошонки, яичек.
- Неприятные ощущения при мочеиспускании или эякуляции.
- Ноющие боли в малом тазу и спине.
Встречаются любые сочетания этих симптомов, дополнительно – бывает повышение температуры тела от 37 до 39 и более градусов. Также необходимо обращать внимание на мочу и сперму: у них может меняться цвет, консистенция, запах. Очень серьезно отнеситесь, если обнаружена примесь крови.
При любых внешних изменениях этих физиологических жидкостей необходимо нанести визит к врачу-урологу. А если отмечаются и другие симптомы, да еще и температура поднялась, то консультация доктора нужна безотлагательно.
Как с ними бороться?
Самым лучшим способом борьбы с мочеполовыми инфекциями является профилактика.
Если мужчина не будет забывать пользоваться презервативом, то шансы подхватить неприятные и опасные болезни минимальны. Но когда заболевание уже развилось и возникли первые симптомы, единственно верным решением будет обращение к квалифицированному специалисту.
Первым делом потребуется обследование и уточнение диагноза.
Ведь универсального средства для лечения сразу всех мочеполовых инфекций у мужчин не существует и существовать не может.
Чтоб идентифицировать возбудителя, потребуются:
- Анализ мочи.
- Мазок из уретры.
- Исследование венозной крови.
- Образец сока простаты.
- Сперма.
Без лабораторного подтверждения грамотный и опытный доктор назначать лечение не станет.
Ведь тогда существует большая вероятность диагностической ошибки.
После выявления микроба, ставшего причиной мочеполовой инфекции, назначается специфическая терапия. Это или антибиотики, или противовирусные средства, или противопротозойные препараты.
В дополнение проводятся сеансы физиотерапевтических процедур.
Что, если не обращать внимания?
Игнорирование симптомов или безответственное отношение к назначенному лечению – очень опасно.
Болезнь будет неуклонно прогрессировать и распространится на весь организм.
- Бесплодие.
- Импотенция.
- Грубые рубцовые изменения и затруднение мочеиспускания.
- Хронический простатит.
- Цистит и пиелонефрит.
- Сепсис – заражение крови.
Плюс ко всему, такой мужчина может заразить близких членов семьи и окружающих.
Так что при появлении первых признаков, необходимо обратиться к профессионалу, обследоваться и полноценно пролечиться.
При подозрении на мочеполовые инфекции обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
источник
Под термином «урогенитальные инфекции» подразумеваются все воспалительные заболевания, передающиеся при незащищенном половом акте любого типа с зараженным партнером (ИППП), и значительная часть инфекций, «дремлющих» до своего часа в организме человека. Также в эту группу принято включать хламидиоз и сифилис, несмотря на то, что данные болезни способны передаваться и бытовым способом, — через нестерильный шприц, при переливании крови, при родах, при пользовании общими предметами обихода.
Источником заражения являются вирусы, бактерии, грибки и простейшие организмы. Их принято делить на:
- абсолютно патогенные (возбудители сифилиса, гонореи, хламидиоза, трихомониаза, генитального герпеса, генитального микоплазмоза и т.д.);
- условно-патогенные (кишечная палочка, энтерококк, стрептококки, стафилококки, клебсиелла и мн. др.), то есть, имеющиеся и у здоровых людей, и становящиеся причиной воспаления при определенных условиях.
Как следует из самого названия, данные инфекции затрагивают мочеполовую систему человека, то есть, воспалительный процесс первоначально сосредоточен в органах и структурах урогенитального тракта, хотя в дальнейшем, при отсутствии лечения, может затронуть и другие отделы.
О том, для кого опаснее мочеполовые инфекции, — для женщин или для мужчин — ведется немало споров. Так, женщины более подвержены заражению урогенитальными инфекциями из-за особенностей женской физиологии. В то время как у мужчин некоторые опасные ИППП протекают без всяческих признаков, что значительно отсрочивает выявление и лечение болезни.
«Победителей» в данном споре нет и быть не может. Инфекционные заболевания мочеполовой сферы способны привести к хроническим воспалительным процессам; стать причиной эректильной дисфункции, простатита и бесплодия у мужчин, невозможности забеременеть (женское бесплодие) или выносить плод у женщин; вызвать поражения нервной и иммунной системы, почек, печени, спинного и головного мозга; привести к образованию злокачественных опухолей.
Видов урогенитальных заболеваний существует множество. Мы перечислим наиболее распространенные.
Хламидиоз. Передается половым и крайне редко бытовым путем и внутриутробно (от матери к плоду). Может проявляться отеком слизистых, обильными выделениями из половых путей, вплоть до гнойных, но возможно и бессимптомное течение, единственным способом выявить которое является лабораторная диагностика.
Гонорея. Передается половым путем, проявляется обильными выделениями из влагалища, может сопровождаться неприятным запахом, однако возможно и бессимптомное течение.
Трихомониаз. Хотя незащищенный секс является главной причиной инфицирования, не исключена возможность заражения и бытовым путем. Начальные фазы болезни протекают без симптомов. В дальнейшем признаки у мужчин возникают быстрее, чем у женщин. У первых это болезненные мочеиспускания, у вторых — зуд и пенистые выделения.
Микоплазмоз. Мужчины подвержены этому недугу меньше женщин. Основная возможность передачи — секс без презерватива с носителем инфекции. Но инфицирование может также произойти во время родов — от зараженной матери к ребенку. Микоплазмоз может как протекать бессимптомно, так и проявляться выделениями и болезненными ощущениями в гениталиях.
Вирус папилломы человека. Распространен как среди женского, так и среди мужского населения. Передается при половых контактах и бытовым путем. Может сопровождаться наличием новообразований (папиллом) на слизистой и коже, однако возможно и бессимптомное течение, высокоонкогенные типы являются основным фактором, приводящим к раку шейки матки.
Вирус герпеса. Вирус передается половым и контактным путем, поражает слизистые, кожу, и проявляется, в основном, в виде пузырьковых высыпаний. При первичном заражении возможно общее недомогание, повышение температуры тела.
Цитомегаловирус. Чрезвычайно распространенный вирус из семейства герпетических инфекций. Передается через слюну, кровь, сперму. Проявления инфекции может иметь неспецифические симптомы (жар, мигрень, слабость, увеличение лимфоузлов) и проявляется при сниженном иммунитете. Но особую опасность представляет первичное заражение во время беременности.
Кандидоз («молочница»). Возбудителем является условно-патогенный дрожжеподобный грибок Кандида. Считается скорее женским недугом, хотя у мужчин тоже встречается нередко. Может передаваться половым путем, но также может выступать симптомом дисбактериоза. Основными признаками являются зуд, жжение в половых органах и мучнистые или творожистые выделения.
Уреаплазмоз. Также относится к условно-патогенной флоре и может выявляться у здоровых людей. Однако при повышении титра, наличии воспалительного процесса требует лечения. Этому недугу более подвержена молодежь, чаще девушки. Заболевание передается через незащищенный половой акт. Возбудитель провоцирует воспаление в мочевыводящих путях. Процесс может протекать бессимптомно, а может сопровождаться болевыми ощущениями, зудом при мочеиспускании или неприятными выделениями.
Бактериальный вагиноз. Заболевают преимущественно женщины репродуктивного возраста, хотя мужчины могут быть носителями инфекции. Заболевание не является венерическим. Возбудители изначально в небольшом количестве входят в состав естественной микрофлоры влагалища. Проявляться заболевание начинает при воздействии определённых факторов (сниженный иммунитет, дисбактериоз, гормональный фон и др.). Среди симптомов — зуд и жжение в половых органах, неприятно пахнущие выделения, рези при мочеиспускании.
Существует также термин «ХУГИ» (хроническая урогенитальная инфекция), обобщающий различные мочеполовые инфекции. ХУГИ способна вызвать развитие такие недугов, как хронический цистит, аднексит, простатит, пиелонефрит и провоцировать их регулярные рецидивы, а также вызвать мужское бесплодие и женское бесплодие.
К распространенным симптомам урогенитальных инфекций относятся:
- расстройства мочеиспускания (учащенное, затрудненное, сопровождающееся жжением, резями, зудом);
- боль, неприятные ощущения внизу живота;
- нетипичные выделения из уретры;
- нетипичные выделения из влагалища у женщин;
- покраснения, налет, пузырьки, эрозии и т.д. на наружных половых органах.
Как мы уже упоминали, многие ИППП зачастую долгое время протекают бессимптомно. При таком положении дел поводом пройти срочную диагностику урогенитальных инфекций должен стать сам факт незащищенного сексуального контакта со случайным партнером или бытового контакта с человеком, чей инфекционный статус вызывает разумные опасения.
Выявить имеющуюся мочеполовую инфекцию можно несколькими распространенными способами. К таковым относятся:
Бактериологический посев — один из самых простых и доступных анализов (не применяется для диагностики вирусных инфекций). Исследуемый биоматериал: слюна, кровь, моча, кал, сперма, мазок. За трое суток до анализа необходимо избегать сексуальных контактов.
Утром перед сдачей анализа рекомендуется воздержаться от мочеиспускания и гигиены половых органов (за ночь бактерии успевают скопиться во влагалище у женщин или в простате у мужчин).
Микроскопический анализ (мазок на флору) — еще один из высокоинформативных методов лабораторной диагностики инфекций. Исследуемый биоматериал: мазок из уретры или влагалища.
В ходе анализа с помощью микроскопа можно увидеть возбудителя инфекции и провести его видовую идентификацию. Метод позволяет выявить некоторые половые (гонорея, трихомониаз) и неспецифические инфекции. Иногда к обычной микроскопии добавляется подсветка (реакция иммунофлюоресценции). Подготовка к исследованию аналогичная.
Иммуноферментный анализ (ИФА) — в сравнении с бакпосевом, более точное исследование, поскольку посредством его возможно выявление инфекционного агента даже в инкубационном периоде. Исследуемый материал: кровь из вены. Анализ сдается натощак, за несколько дней до него следует отказаться от приема фармпрепаратов (обсуждается с врачом).
ПЦР (полимеразно-цепная реакция) — на сегодня наиболее быстрый и точный метод выявления инфекций, позволяющий извлечь из сданного биологического материала ДНК микроба и идентифицировать его. ПЦР подходит для выявления практически всех возбудителей урогенитальной инфекции, погрешность данной методики составляет не более 5%. Исследуемый материал: кровь, моча или кал. Подготовка к анализу: та же.
- Комплексное исследование ИППП (Chlamydia trachomatis, Mycoplasma genitalium, Neisseria gonorrhoeae, Trichomonas vaginalis), количественное определение ДНК;
- Урогенитальные инфекции у мужчин (N.gonorrhoeae / C.trachomatis / M.genitalium / T.vaginalis // U.parvum/urealyticum/M.hominis // C.albicans/glabrata/crusei), количественное определение ДНК;
- Урогенитальные инфекции у женщин (N.gonorrhoeae / C.trachomatis / M.genitalium / T.vaginalis // U.parvum/urealyticum/M.hominis // C.albicans/glabrata/crusei // Бактериальный вагиноз), количественное определение ДНК;
- Комплексное исследование ИППП (Chlamydia trachomatis, Mycoplasma genitalium, Neisseria gonorrhoeae, Trichomonas vaginalis), качественное определение рибосомальной РНК методом NASBA.
В многопрофильной клинике «МедикСити» вы можете быстро, при желании — анонимно, без очередей и стресса пройти диагностику урогенитальных инфекций и другие исследования в любое удобное для вас время!
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
источник
Поговорим о том, какие методы исследования применяются для оценки её состояния.
В нашей клинике вы можете провести полный анализ мочеполовой системы.
Чаще всего пациенты страдают от воспалительных патологий. Их вызывают микроорганизмы.
Это могут быть:
Воспалительные процессы бывают специфическими и неспецифическими. К числу специфических в основном относятся половые инфекции.
Неспецифические воспалительные процессы могут быть спровоцированы бактериями или грибами, составляющими основу биоценоза половых органов. В норме микроорганизмы колонизируют дистальный отдел уретры, наружные половые органы и половые пути у женщин.
В мочевыделительной системе, включая мочевой пузырь, почки, мочеточники, бактерий быть не должно. При их появлении возникают воспалительные заболевания.
Анализы на инфекции мочеполовой системы проводятся с целью идентификации возбудителя. В свою очередь определение его вида необходимо для назначения адекватного лечения. Ведь разные инфекции лечатся разными препаратами.
Для определения вида возбудителей используются в основном такие диагностические тесты:
- микроскопическое исследование отделяемого половых органов
- ПЦР на половые инфекции
- бактериологический посев
- серологические исследования (анализы крови на антитела)
Любой человек, который обратился с признаками воспалительного процесса, сдает анализ отделяемого мочеполовых органов. Клинический материал изучается под микроскопом.
Это простое, быстрое и недорогое исследование.
В то же время оно очень информативное, потому что позволяет обнаружить:
- некоторые половые инфекции – гонорею и трихомониаз
- грибов рода Кандида, что свидетельствует о кандидозе
- признаки воспалительного процесса (большое количество лейкоцитов)
- признаки дисбактериоза у женщин (ключевые клетки, преобладание кокковой флоры)
После того как вы сдали анализ отделяемого мочеполовых органов, расшифровка результатов проводится в тот же день.
Врач видит, имеются ли лабораторные признаки воспаления. Если они есть, назначается углубленное обследование. Если же в анализе отделяемого мочеполовых органов норма, вполне вероятно, что появление симптомов обусловлено не инфекцией, а другим заболеванием.
После осмотра врача и исследования отделяемого мочеполовых органов, доктор может назначить дополнительные анализы на инфекции. Чаще всего это ПЦР.
Из мочеполового тракта берётся соскоб. В этом клиническом материале можно обнаружить ДНК возбудителей половых инфекций.
Какой анализ на мочеполовые инфекции назначить, решает врач, исходя из данных опроса и осмотра пациента, а также ранее проведенных исследований.
Анализы при воспалении мочеполовой системы часто включают бак посев. Он может назначаться при подозрении на определенные половые инфекции. А кроме того, культуральное исследование информативно при неспецифических воспалительных процессах.
Используются не только мазки для диагностики мочеполовой системы, но и серологические исследования.
При заражении инфекцией в крови появляются антитела к ней. Они могут быть определены при помощи ИФА.
В крови выявляются антитела разных классов: IgG, IgМ, IgА. По их титру (концентрации) можно определить стадию инфекционного процесса. Изменение количества различных антител в динамике иногда позволяет оценить темпы прогрессирования болезни или успешность проводимого лечения.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Под инфекционными заболеваниями понимают патологии, которые вызываются определенными микроорганизмами, и протекают с развитием воспалительной реакции, которая может закончиться полным выздоровлением или хронизацией процесса, когда периоды относительного благополучия чередуются с обострениями.
Зачастую пациенты и некоторые медицинские работники ставят знак равенства между мочеполовыми инфекциями и заболеваниями. Однако такие представления не совсем точно отражают суть каждого термина. Всемирная организация здравоохранения рекомендует относить к мочеполовым инфекциям конкретные клинические нозологии, при которых поражается орган половой или мочевыделительной системы. Причем возбудители могут быть различными. А к заболеваниям, передающимся половым путем относят группу, которая имеет соответствующий путь распространения, но может поражать многие органы, причем разделение инфекций определяется согласно типу возбудителя. Таким образом, речь идет о классификациях по разному признаку. Согласно рекомендациям Всемирной организации здравоохранения, под мочеполовыми инфекциями понимать следующие заболевания:
- уретрит (воспаление мочеиспускательного канала);
- цистит (воспаление мочевого пузыря);
- пиелонефрит или гломерулонефрит (воспаление почек);
- аднексит (воспаление яичников);
- сальпингит (воспаление маточных труб);
- эндометрит (воспаление слизистой матки);
- баланит (воспаление головки полового члена);
- баланопостит (воспаление головки и крайней плоти полового члена);
- простатит (воспаление предстательной железы);
- везикулит (воспаление семенных пузырьков);
- эпидидимит (воспаление придатка яичка).
Таким образом, мочеполовые инфекции касаются исключительно органов, составляющих данные системы организма человека.
Чаще всего мочеполовые инфекции вызываются следующими патогенными микроорганизмами:
- гонококк;
- микоплазма;
- уреаплазма;
- хламидия;
- трихомонада;
- бледная трепонема (сифилис);
- кокки (стафилококки, стрептококки);
- палочки (кишечная палочка, синегнойная палочка);
- грибки (кандидоз);
- клебсиеллы;
- листерии;
- колиформные бактерии;
- протей;
- вирусы (герпес, цитомегаловирус, папилломавирус и т. д.).
На сегодняшний день перечисленные микробы служат основными факторами развития мочеполовой инфекции. При этом кокков, кишечную палочку и грибки рода Кандида относят к условно-патогенным микроорганизмам, все остальные – патогенные. Все эти микроорганизмы вызывают развитие инфекционно-воспалительного процесса, но каждый имеет свои особенности.
Разделение инфекции мочеполовых органов на специфическую и неспецифическую основано на типе воспалительной реакции, развитие которой провоцирует микроорганизм-возбудитель. Так, ряд микробов формируют воспаление с отличительными чертами, присущими только этому возбудителю и этой инфекции, поэтому ее называют специфической. Если микроорганизм вызывает обычное воспаление без каких-либо специфических симптомов и особенностей течения, то речь идёт о неспецифической инфекции.
К специфическим инфекциям мочеполовых органов относят, вызванные следующими микроорганизмами:
1. Гонорея.
2. Трихомониаз.
3. Сифилис.
4. Микст-инфекция.
Это означает, что например уретрит, вызванный сифилисом или гонореей, является специфическим. Микст-инфекция – это сочетание нескольких возбудителей специфической инфекции с формированием тяжелого воспалительного процесса.
Неспецифические инфекции мочеполовой сферы обусловлены следующими микроорганизмами:
- кокки (стафилококки, стрептококки);
- палочки (кишечная, синегнойная палочка);
- вирусы (например, герпес, цитомегаловирус и т.д.);
- хламидии;
- гарднереллы;
- уреаплазмы;
- грибки рода Кандида.
Данные возбудители приводят к развитию воспалительного процесса, который является типовым, и не имеет каких-либо особенностей. Поэтому, например аднексит, вызванный хламидиями или стафилококками, будет называться неспецифическим.

1. Опасный сексуальный контакт любого типа (вагинальный, оральный, анальный) без использования барьерных контрацептивов (презерватив).
2. Восхождение инфекции (попадание микробов с кожи в уретру или влагалище, и подъем до почек или яичников) в результате пренебрежения правилами гигиены.
3. Перенос с током крови и лимфы из других органов, в которых имеются различные заболевания воспалительного генеза (кариес, воспаление легких, грипп, колит, энтерит, ангина и т. д.).
Многие патогенные микроорганизмы имеют сродство к какому-либо определенному органу, воспаление которого они и вызывают. Другие микробы имеют сродство к нескольким органам, поэтому могут формировать воспаление либо в одном, либо в другом, либо во всех сразу. Например, ангина часто вызывается стрептококком группы В, который имеет сродство к тканям почек и миндалин, то есть способен вызывать гломерулонефрит или ангину. По каким причинам данный вид стрептококка поселяется в гландах или почках, на сегодняшний день не выяснено. Однако, вызвав ангину, стрептококк может с током крови добраться до почек, и спровоцировать еще и гломерулонефрит.
Мужчины и женщины имеют разные половые органы, что понятно и известно всем. Строение органов мочевыделительной системы (мочевой пузырь, мочеиспускательный канал) также имеет существенные различия и разные окружающие ткани.
Мочеиспускательный канал (уретра) мужчин в три-четыре раза длиннее женского. В связи с такой протяженностью мужского мочеиспускательного канала, его воспаление (уретрит) лечить сложнее, и для этого требуется больше времени. Уретрит у женщин излечивается быстрее и проще. Но такая длина мочеиспускательного канала у мужчин является своеобразным барьером, защитой от проникновения половой инфекции в вышележащие отделы мочевыделительного тракта, такие как мочевой пузырь и почки. Короткий и широкий мочеиспускательный канал женщин не представляет серьезного препятствия для восхождения инфекции, поэтому у представительниц слабого пола чаще развиваются осложнения первичного уретрита – циститы, пиелонефриты, аднекситы и сальпингиты.
Именно поэтому мужчины в основном страдают уретритами и простатитами. Циститы, пиелонефриты или гломерулонефриты встречаются у мужчин реже, чем у женщин, а причиной развития данных патологий чаще выступают особенности строения, диета, образ жизни и т. д. Чаще всего воспаление головки полового члена или его крайней плоти, а также циститы и неспецифические уретриты, помимо инфекционной причины, могут быть связаны с анальным сексом и игнорированием правил личной гигиены.
Уретрит у мужчин проявляется резче и острее, чем у женщин. Представители сильного пола страдают резью, болями и жжением на протяжении всего мочеиспускательного канала при попытке помочиться, а также ощущением тяжести в промежности.
Ввиду короткого мочеиспускательного канала у женщин инфекция легко поднимается в мочевой пузырь и почки. К тому же для женщин характерно более легкое и скрытое течение мочеполовой инфекции, по сравнению с мужчинами. Поэтому у женщин часто наблюдается симптом скрытой мочеполовой инфекции – бактериурия (присутствие бактерий в моче на фоне отсутствия каких-либо симптомов и признаков заболевания). Обычно бессимптомная бактериурия не подвергается лечению. Исключения составляют только случаи предоперационной подготовки или беременность.
Вследствие скрытых форм протекания мочеполовой инфекции женщины чаще мужчин являются носителями заболеваний, зачастую сами не подозревая об их наличии.

- болезненность и неприятные ощущения в органах мочеполовой системы;
- зуд;
- ощущение покалывания;
- наличие выделений из влагалища у женщин, из уретры — у мужчин и женщин;
- различные расстройства мочеиспускания (жжение, зуд, затруднение, учащение и т. д.);
- появление необычных структур на наружных половых органах (налеты, пленка, пузырьки, папилломы, кондиломы).
В случае развития специфической инфекции, к вышеуказанным признакам присоединяются:
1. Гнойное отделяемое уретры или влагалища.
2.Частое мочеиспускание при гонорее или трихомонозе.
3. Язвочка с плотными краями и увеличенные лимфоузлы при сифилисе.
Если инфекция неспецифическая, то симптомы могут быть более стертыми, менее заметными. Вирусная инфекция приводит к появлению неких необычных структур на поверхности наружных половых органов – пузырьков, язвочек, кондилом и т.д.
Данное состояние является воспалением мочеиспускательного канала. Уретрит развивается остро, и проявляется следующими неприятными симптомами:
- жжение и резкая сильная боль в процессе мочеиспускания;
- чувство неполного опорожнения мочевого пузыря;
- усиление жжения и боли ближе к концу процесса мочеиспускания;
- ощущение жжения локализуется у женщин преимущественно в области окончания уретры (снаружи), а у мужчин — по всей длине мочеиспускательного канала;
- частые позывы помочиться через 15-20 минут;
- появление выделений из уретры слизистого или слизисто-гнойного характера, которые вызывают красноту поверхности кожи промежности или полового члена вокруг наружного отверстия мочеиспускательного канала;
- появление капель крови в конце процесса мочеиспускания;
- слипание наружного отверстия уретры;
- болезненность при эрекции у мужчин;
- появление лейкоцитов в большом количестве в общем анализе мочи;
- мутная моча цвета «мясных помоев».
Вместе с перечисленными специфическими симптомами уретрита могут наблюдаться общие симптомы инфекционного заболевания – головные боли, усталость, разбитость, нарушение сна и т.д.
Уретрит развивается при попадании микроорганизма в просвет мочеиспускательного канала в результате полового сношения любого типа (орального, вагинального или анального), заноса микроба с поверхности кожи промежности, игнорирования мероприятий личной гигиены, или в результате приноса бактерий с кровью или лимфой. Путь заноса инфекционного агента с кровью и лимфой в уретру чаще всего наблюдается при наличии хронических очагов инфекции в организме, например, пародонтита или тонзиллита.
Уретрит может протекать остро, подостро и торпидно. При остром течении уретрита все симптомы выражены сильно, клиническая картина яркая, человек испытывает значительное ухудшение качества жизни. Подострая форма уретрита характеризуется не слишком выраженными симптомами, среди которых превалируют легкое жжение, покалывание при мочеиспускании и ощущение зуда. Остальные симптомы могут полностью отсутствовать. Торпидная форма уретрита характеризуется периодическим ощущением легкого дискомфорта в самом начале акта мочеиспускания. Торпидная и подострая формы уретрита представляют определенные затруднения для диагностики. Из уретры патогенный микроб может подняться выше, и вызвать цистит или пиелонефрит.
После начала уретрит протекает с поражением слизистой оболочки мочеиспускательного канала, в результате которого эпителий перерождается в другой вид. Если вовремя начать терапию, то уретрит можно полностью вылечить. В итоге, после излечения или самоизлечения, слизистая оболочка уретры восстанавливается, но только частично. К сожалению, некоторые участки измененной слизистой оболочки мочеиспускательного канала останутся навсегда. Если излечения уретрита не произошло, то процесс переходит в хронический.
Хронический уретрит протекает вяло, чередуются периоды относительного спокойствия и обострений, симптомы которых такие же, как и при остром уретрите. Обострение может иметь различные степени выраженности, а следовательно, различную интенсивность симптомов. Обычно пациенты ощущают легкое жжение и покалывание в уретре в процессе мочеиспускания, зуд, небольшое количество выделений слизисто-гнойного характера и склеивание наружного отверстия уретры, особенно после ночного сна. Может также наблюдаться увеличение частоты походов в туалет.
Уретрит чаще всего вызывается гонококками (гонорейный), кишечной палочкой, уреаплазмой или хламидиями.
Подробнее об уретрите
Цистит, как любой другой воспалительный процесс, может протекать в острой или хронической форме.
Острый цистит проявляется следующими симптомами:
- частое мочеиспускание (через 10 – 15 минут);
- небольшие порции выделяемой мочи;
- мутная моча;
- болезненность при мочеиспускании;
- боли различного характера, расположенные над лобком, усиливающиеся к окончанию мочевыделения.
Боль над лобком может быть тупой, тянущей, режущей или жгучей. Цистит у женщин чаще всего вызывается кишечной палочкой (80 % всех циститов) или стафилококком (10 – 15 % всех циститов), который входит в состав микрофлоры кожи. Реже цистит вызывается другими микроорганизмами, которые могут приноситься с током крови или лимфы, заносом из уретры или почек.
Обычно цистит протекает остро, и хорошо подвергается терапии. Поэтому развитие повторного цистита через некоторое время после первичной атаки обусловлено вторичным инфицированием. Однако острый цистит может закончиться не полным излечением, а хронизацией процесса.
Хронический цистит протекает с чередованием периодов благополучия и периодическими обострениями, симптомы которых идентичны проявлениям острой формы заболевания.
Подробнее о цистите
Данное заболевание представляет собой воспаление лоханок почек. Первая манифестация пиелонефрита часто развивается в период беременности, когда почка сжимается увеличивающейся маткой. Также в период беременности почти всегда обостряется хронический пиелонефрит. Помимо этих причин, пиелонефрит может формироваться вследствие заноса инфекции из мочевого пузыря, уретры, или из других органов (например, при ангине, гриппе или пневмонии). Пиелонефрит может развиваться в обеих почках одновременно, или поражать только один орган.
Первый приступ пиелонефрита обычно протекает остро, и характеризуется наличием следующих симптомов:
- повышение температуры;
- болезненность в области поясницы;
- болезненность на боковой поверхности талии и живота;
- чувство потягивания в животе;
- в анализе мочи выявляются лейкоциты, бактерии или цилиндры.
В результате адекватной терапии пиелонефрит подвергается излечиванию. Если же воспаление не было адекватно пролечено, то инфекция хронизируется. Тогда патология в основном протекает без выраженных симптомов, иногда беспокоя обострениями болей в пояснице, повышением температуры и плохим анализом мочи.
- необычные выделения из влагалища (увеличение количества, изменения цвета или запаха);
- зуд, ощущение раздражения влагалища;
- давление и чувство распирания влагалища;
- боль при половом контакте;
- боль в процессе мочеиспускания;
- легкая кровоточивость;
- краснота и отечность вульвы и влагалища.
Рассмотрим подробнее, как изменяется характер выделений при вагинитах, вызванных разными микробами:
1. Вагинит, вызванный гонококком, вызывает появление густых выделений, имеющих гнойный характер и изжелта-белый цвет.
2. Вагинит трихомонадной природы характеризуется выделениями пенистой структуры, окрашенными в зеленовато-желтый цвет.
3. Кокковый вагинит приводит к выделениям изжелта-белого цвета.
4. Кандидозный вагинит характеризуется творожистыми выделениями, окрашенными в серо-белый цвет.
5.Гарднереллез придает запах тухлой рыбы влагалищным выделениям.
Острый вагинит характеризуется сильной выраженностью симптомов, а хронический – более стертыми признаками. Хроническая форма заболевания длится много лет, рецидивируя на фоне вирусных инфекций, переохлаждений, принятия алкоголя, в период месячных или беременности.
Подробнее о вагините
Данное заболевание представляет собой воспаление маточных труб, которое может провоцироваться стафилококками, стрептококками, кишечной палочкой, протеем, гонококками, трихомонадами, хламидиями и грибками. Обычно сальпингит является результатом действия нескольких микробов одновременно.
Микробы в маточные трубы могут быть привнесены из влагалища, аппендикса, сигмовидной кишки, или из других органов, с током крови или лимфы. Сальпингит острого характера проявляется следующими симптомами:
- боль в крестце и нижней части живота;
- распространение боли в прямую кишку;
- подъем температуры;
- слабость;
- головная боль;
- расстройства мочеиспускания;
- увеличение количества лейкоцитов в крови.
Острый процесс постепенно сходит на нет, полностью вылечивается или хронизируется. Хронический сальпингит обычно проявляется постоянными болями в нижней части живота на фоне отсутствия других симптомов. При рецидиве заболевания все симптомы острого процесса вновь развиваются.
Подробнее о сальпингите
Данное заболевание характеризуется воспалением тканей придатка яичка. Эпидидимит развивается на фоне уретрита, простатита или везикулита. Он может быть острым, подострым и хроническим. Патология может сопровождаться следующими клиническими признаками:
- покраснение кожи мошонки;
- мошонка на пораженной стороне — горячая на ощупь;
- в мошонке прощупывается опухолеподобное образование;
- нарушение половой функции;
- ухудшение качества спермы.
Подробнее об эпидидимите
Мужчины при подозрении на наличие мочеполовой инфекции должны обращаться к врачу-урологу (записаться), так как данный специалист занимается диагностикой и лечением инфекционных заболеваний органов и мочевыделительной, и половой систем у представителей сильного пола. Однако, если признаки инфекции появились после потенциально опасного полового контакта, то наиболее вероятно венерическое заболевание, и в таком случае мужчины могут обращаться к врачу-венерологу (записаться).
Что касается женщин, то при мочеполовых инфекциях им придется обращаться к врачам разных специальностей, в зависимости от того, какой именно орган оказался вовлечен в воспалительный процесс. Так, если имеется воспаление половых органов (сальпингит, вагинит и др.), то нужно обращаться к врачу-гинекологу (записаться). Но если воспалительный процесс охватывает мочевыделительные органы (уретрит, цистит и др.), то следует обращаться к урологу. Характерными признаками поражения органов мочевыводящего тракта являются частое мочеиспускание, ненормальная моча (мутная, с примесью крови, цвета мясных помоев и т.д.) и боли, рези или жжение при мочеиспускании. Соответственно, при наличии подобных симптомов женщине необходимо обратиться к урологу. Но если у женщины имеются ненормальные выделения из влагалища, частые, но не слишком болезненные мочеиспускания, а моча имеет вполне нормальный вид, то это свидетельствует об инфекции половых органов, и в такой ситуации следует обращаться к врачу-гинекологу.
Какие анализы и обследования может назначить врач при мочеполовых инфекциях, протекающих с воспалением определенных органов?
При любой мочеполовой инфекции у мужчин и женщин, вне зависимости от того, какой именно орган оказался вовлечен в воспалительный процесс, важнейшей задачей диагностики является выявление патогенного микроорганизма, ставшего причиной инфекции. Именно с этой целью назначается большая часть лабораторных анализов. Причем часть этих анализов одинакова для мужчин и женщин, а часть – различна. Поэтому рассмотрим по-отдельности, во избежание путаницы, какие анализы врач может назначить мужчине или женщине при подозрении на мочеполовые инфекции с целью выявления возбудителя.
Женщинам, в первую очередь, обязательно назначается общий анализ мочи, анализ мочи по Нечипоренко (записаться), анализ крови на сифилис (МРП) (записаться), мазок из влагалища и шейки матки на флору (записаться), так как именно эти исследования позволяют сориентироваться, идет ли речь о воспалении мочевыделительных или половых органов. Далее, если выявлено воспаление мочевыделительных органов (наличие лейкоцитов в моче и пробе Нечипоренко), врач назначает микроскопию мазка из уретры (записаться), а также бактериологический посев мочи (записаться), мазка из уретры и мазка из влагалища с целью идентификации возбудителя инфекционно-воспалительного процесса. Если же выявлено воспаление половых органов, то назначается бактериологический посев отделяемого влагалища и шейки матки.
Если микроскопия и бактериологический посев не позволили выявить возбудителя инфекции, то врач при подозрении на инфекцию мочевыделительных органов назначает анализ крови или мазка из уретры на половые инфекции (записаться) (гонорея (записаться), хламидиоз (записаться), гарднереллез, уреаплазмоз (записаться), микоплазмоз (записаться), кандидоз, трихомониаз) методом ПЦР (записаться) или ИФА. Если же подозревается инфекция половых органов, то назначается анализ крови или мазка из влагалища/шейки матки на половые инфекции методом ПЦР или ИФА.
Наилучшей точностью для выявления инфекции обладает анализ мазка из уретры методом ПЦР, поэтому при возможности выбора лучше всего произвести это исследование. Если же это невозможно, то берут кровь для анализа методом ПЦР. Анализ крови и мазка из уретры/влагалища методом ИФА уступает по точности ПЦР, поэтому его рекомендуется использовать только в тех случаях, когда невозможно произвести ПЦР.
Когда возбудителя половой инфекции не удается выявить, но налицо вялотекущий воспалительный процесс, врач назначает тест-провокацию, который заключается в создании стрессовой ситуации для организма, чтобы заставить микроб «выйти» в просвет мочеполовых органов, где его можно будет обнаружить. Для теста-провокации обычно врач просит вечером съесть несовместимые продукты – например, соленую рыбу с молоком и т.д., а наутро берет мазки из уретры и влагалища для бактериологического посева и анализов методом ПЦР.
Когда микроб-возбудитель воспалительного процесса будет обнаружен, врач сможет подобрать необходимые антибиотики для его уничтожения и, соответственно, излечения инфекции. Однако, помимо анализов, для оценки состояния органов и тканей при мочеполовых инфекциях врач дополнительно назначает инструментальные методы диагностики. Так, при воспалении половых органов женщинам назначается УЗИ органов малого таза (записаться), кольпоскопия (записаться) (не всегда) и гинекологический осмотр (записаться). При воспалении же мочевыделительных органов врач назначает УЗИ мочевого пузыря (записаться) и почек (записаться), а если они оказываются недостаточно информативными, то дополнительно производится цистоскопия (записаться) или цистография (записаться).
Когда мочеполовая инфекция подозревается у мужчины, врач для выявления ее возбудителя обязательно производит осмотр через задний проход, назначает общий анализ мочи, анализ крови на сифилис (МРП), микроскопию секрета простаты (записаться) и мазок из уретры, а также бактериологический посев (записаться) мазка из уретры, секрета простаты и мочи. Если при помощи данных методов не удается обнаружить возбудитель воспалительного процесса в мочеполовых органах, то назначается анализ секрета простаты, мазка из уретры или крови на половые инфекции (хламидиоз, уреаплазмоз, микоплазмоз, трихомониаз, гонорея и др.) методами ИФА или ПЦР. При этом, если по результатам осмотра через задний проход врач склоняется к тому, что воспалительный процесс локализован в половых органах (простатит, везикулит, эпидидимит), то назначает анализ секрета простаты или крови. Но при подозрении на инфекционный процесс в мочевыделительных органах (цистит, пиелонефрит), врач назначает анализ крови или мазка из уретры методами ПЦР или ИФА.
Помимо лабораторных анализов, для уточнения диагноза и оценки состояния органов и тканей при подозрении на мочеполовые инфекции у мужчин, врач назначает урофлоуметрию (записаться), спермограмму (записаться), УЗИ предстательной железы (записаться) или семенных пузырьков с определением остаточного количества мочи в мочевом пузыре и УЗИ почек. Если подозревается воспалительный процесс в мочевом пузыре или почках, то дополнительно могут также назначаться цистоскопия, цистография, экскреторная урография, томография.

1. Необходимо использовать этиотропную терапию (препараты, убивающие микроб-возбудитель).
2. По возможности применять иммуностимулирующие медикаменты.
3. Рационально комбинировать и принимать ряд лекарств (например, обезболивающие), которые уменьшают неприятные симптомы, значительно снижающие качество жизни.
Выбор конкретного этиотропного препарата (антибиотика, сульфаниламида, уроантисептика) определяется видом микроба-возбудителя и особенностями патологического процесса: его остротой, локализацией, объемом поражения. В некоторых сложных случаях микст-инфекции потребуется хирургическое вмешательство, в ходе которого пораженный участок удаляется, поскольку микробы, вызвавшие патологический процесс, очень трудно обезвредить, и остановить дальнейшее распространение инфекции. В зависимости от тяжести инфекции мочеполовых органов, лекарственные препараты могут приниматься через рот, вводиться внутримышечно или внутривенно.
Помимо системных антибактериальных средств, при лечении мочеполовых инфекций часто применяют местные антисептические средства (раствор марганцовки, хлоргексидин, раствор йода и др.), которыми обрабатывают пораженные поверхности органов.
Если имеется подозрение на тяжелую инфекцию, вызванную несколькими микроорганизмами, врачи предпочитают вводить внутривенно сильные антибиотики – Ампициллин, Цефтазидим и др. Если имеет место уретрит или цистит без осложнений, то вполне достаточно пройти курс приема таблеток Бактрим или Аугментин.
Когда человек заразился повторно после полного излечения — курс лечения идентичен курсу при первичном остром инфицировании. Но если речь идет о хронической инфекции, то курс лечения будет более длительным – не менее 1,5 месяцев, поскольку более короткий период приема лекарственных препаратов не позволяет полностью удалить микроб и остановить воспаление. Чаще всего повторное инфицирование наблюдается у женщин, поэтому представительницам слабого пола рекомендуют после полового контакта для профилактики использовать антисептические растворы (например, хлоргексидин). У мужчин же, как правило, в простате сохраняется возбудитель инфекции довольно долгое время, поэтому у них чаще имеют место рецидивы, а не повторные заражения.
Лекарственные препараты, часто применяющиеся для лечения основных мочеполовых инфекций мужчин и женщин, и, оказывающие хороший терапевтический эффект, представлены в таблице:
| Мочеполовая инфекция | Лекарственные препараты для лечения |
| Уретрит | Местно: антисептики (раствор марганцовки, Мирамистин, Протаргол, Ваготил) и иммуномодуляторы (Полиоксидоний, Циклоферон). |
| Внутрь: антибиотики (Амоксиклав, Абактал, Ципрофлоксацин), иммуномодуляторы (Флогэнзим, Уроваксон), гомеопатические (Канефрон Н, Гентос, Цистон). | |
| Цистит | Антибиотики и уроантисептики: Бисептол, Амосин, Неграм, Макмирор, Нитроксолин, Цедекс, Монурал. |
| Обезболивающие: Бускопан, Но-шпа, Спазмоцистенал. | |
| Фитопрепараты: Канефрон Н, Цистон. | |
| Пиелонефрит | Антибиотики: Ампициллин, Амоксициллин, Цефалексин, Цефуроксим, Бисептол, Гентамицин, Имипинем, Ципрофлоксацин. |
| Фитопрепараты: Канефрон Н, Цистон. |
После курса лечения любой инфекционной патологии мочеполовых органов необходимо сделать контрольный бактериологический посев мочи на среду. В случае хронической инфекции посев нужно повторить спустя три месяца после окончания курса терапии.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник