Не секрет, что за борьбу с болезнями в нашем организме отвечают крохотные тельца, называемые антителами. За их выработку отвечает красный костный мозг — орган кроветворения, в недрах которого созревают новенькие иммунные клетки: лимфоциты, нейтрофилы, базофилы, эозинофилы и моноциты.
Главнейшим агентом иммунного ответа являются лимфоциты — их численность в крови преобладает над всеми остальными, именно с помощью них организм ведёт основную борьбу с инфекцией. Большинство лимфоцитов имеет правильную круглую форму и чёткие контуры, однако есть клетки, параметры которых немного отличаются от «оригинала». Такие клетки учёные называют атипичными.
Атипичные или реактивные лимфоциты — это особые иммунные тела, появляющиеся при аллергических реакциях, инфекционных и других заболеваниях. Неправильная форма и размер клеток обусловлены воздействием патогенных микроорганизмов, полностью меняющих их структуру. В норме атипичные иммунные тела не должны появляться вообще, а их наличие может указывать на развитие различных заболеваний.
В этой статье мы расскажем вам, что делать, если в вашем анализе крови обнаружены атипичные лимфоциты, поведаем о причинах, которые могли спровоцировать их рост.
Как известно, лимфоциты участвуют в процессах иммунного ответа — то есть, одни из первых бросаются на борьбу с опасными микроорганизмами. В результате этой борьбы они могут приобретать следующие параметры:
- Нестандартный внешний вид
Обычно лимфоцит имеет круглую форму и ровные границы. Атипичные лимфоциты отличаются рваными контурами и неправильной многоугольной структурой.
В нормальном состоянии размер лимфоцита не превышает 12 мкм. Увеличение этого показателя говорит о его атипичности.
Воздействие патогенных организмов распространяется также и на ядро клетки — если посмотреть на неправильный агранулоцит через микроскоп, можно обнаружить, что оно вытянуто, удлинено, испещрено продолговатыми трещинками.
Атипичные лимфоциты также имеют более яркий окрас, при добавлении в анализируемую кровь красителя гематоксилина — это также один из способов выявления необычных клеток.
А вы знали, что черты характера человека влияют на его уровень сопротивляемости болезням? Есть исследование, подтверждающее, что активные и уверенные в себе люди вырабатывают большее количество клеток иммунного ответа, что и помогает им бороться с болезнями. Таким образом, оптимистичный и положительно настроенный человек имеет меньше поводов для беспокойства о своём здоровье.
Многие люди, напуганные различными статьями в интернете и медицинских справочниках, уже на рефлекторном уровне начинают паниковать при виде слов «атипичный», «неправильный» и «мутагенный», ассоциируя их с онкологическими заболеваниями. Не спорю, повышенное число лимфоцитов, как и появление атипичных лимфоцитов, может являться косвенным симптомом рака, но это лишь одна из возможных причин, причём не самая распространённая.
Гораздо чаще к усилению выработки лимфоцитов приводит какая-либо инфекция или же аллергическая реакция. Такое явление называют лимфоцитозом. Медики различают три разновидности данного заболевания: реактивный, постинфекционный и злокачественный. Первые два связаны с ослаблением функций организма в результате инфекции, третий — с наличием опухолевого процесса в организме.
Лимфоцитоз неизбежно ведёт к образованию неправильных лимфоцитов, а точнее, он является одним из факторов, сопутствующих данной патологии. Причин у неё может быть несколько:
- Приём определённого круга лекарственных препаратов (к примеру, иммунных сывороток органического происхождения);
- Инфекционные заболевания: пневмония, ветрянка, гепатит и т.д.
- Бруцеллёз — заболевание, поражающее домашних животных. Попадая в организм человека через продукты питания, может вызывать нарушение в работе различных систем, в том числе и иммунной;
- Токсоплазмоз — заболевание без явной клинической картины, поражающее, однако, иммунные клетки организма и приводящее к возникновению реактивных лимфоцитов;
- Лимфолейкоз — злокачественное поражение лимфатических узлов, характеризующееся накоплением в них раковых клеток;
- Коклюш — заболевание дыхательных путей, сопровождаемое судорожным кашлем. Чаще всего встречается у детей;
- Сывороточная болезнь — аллергия на препараты животного происхождения;
- Сифилис на некоторых стадиях.
Уровень агранулоцитов в крови определяется общим анализом крови (на тромбоциты, эритроциты и лейкоциты). Сдаётся такой анализ обычно с утра и на голодный желудок.
Стоит отметить, что в крови взрослого человека можно обнаружить атипичные лимфоциты и при отсутствии патологического процесса в организме, поэтому так важно проконсультироваться с врачом насчёт результатов вашего анализа — именно он первым заметит неладное и посоветует, что делать в сложившейся ситуации.
Ещё одним немаловажным фактором развития атипичных агранулоцитов является аллергия. Врачи по всему миру твердят о том, что аллергические реакции станут одной из главных проблем, преследующих городских жителей в XXI веке. Дело в том, что в условиях экологических катаклизмов и загрязнённости воздуха, иммунная система человека начинает работать неправильно, «сбоить». Официальная статистика показывает, что уже сейчас число болеющих аллергией детей составляет 15%!
В организме здорового человека может содержаться до 6 % атипичных лимфоцитов, большая часть из них консолидируется в кровеносной системе. Стоит встревожиться, если этот уровень превышает 7-10%, именно на это и необходимо указать своему врачу.
Лечение атипичных лимфоцитов, естественно, заключается в выявлении первопричины, а до тех пор не стоит прибегать к каким-то серьёзным мерам.
Чаще всего врачи назначают:
- Витаминно-минеральную терапию, укрепляющую иммунитет.
- Если заболевание имеет вирусную природу, соответственно назначаются антибиотики и противовирусные препараты.
- Антигистаминные и противоаллергические лекарства, если образование атипичных лимфоцитов спровоцировано аллергией.
Не стоит забывать также и о правильном питании, здоровом образе жизни и других мероприятиях, направленных на укрепление организма.
Лимфоциты — это группа иммунных клеток крови, подвид лейкоцитов, участвующая в борьбе организма с инородными телами и вирусами. Когда иммунная клетка сталкивается с серьёзной проблемой, его структура, размер и цвет могут меняться, и тогда можно говорить о развитии его атипичности. Норма атипичных лимфоцитов в крови человека составляет 6%, всё, что выше — свидетельствует о негативных изменениях в работе организма. Эти нарушения, в свою очередь, могут быть вызваны как вирусами, так и опухолевыми процессами, требующими немедленного лечения.
На этом всё, следите за состоянием своего организма, ведите здоровый образ жизни и не пускайте на самотёк имеющиеся проблемы, именно в этом и заключается секрет крепкого здоровья. Удачи!
источник
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Нейтрофилы (NEUT) среди всех белых клеток крови занимают особое положение, они, ввиду своей численности, возглавляют список всего лейкоцитарного звена и гранулоцитарного ряда – в отдельности.
Без нейтрофилов не обходится ни один воспалительный процесс, потому что их гранулы наполнены бактерицидными веществами, их мембраны несут рецепторы к иммуноглобулинам класса G (IgG), что позволяет им связывать антитела данной специфичности. Пожалуй, главной полезной чертой нейтрофилов является их высокая способность к фагоцитозу, нейтрофилы первыми приходят в воспалительный очаг и тут же приступают к ликвидации «аварии» — одна единственная нейтрофильная клеточка способна враз поглотить 20-30 угрожающих здоровью человека бактерий.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Норма нейтрофилов в общем анализе крови взрослого человека в процентном отношении составляет 45-70% (1-5% палочкоядерных + 60-65% сегментоядерных), однако для лучшей ясности картины удобнее использовать более информативное значение — абсолютное содержание нейтрофильных гранулоцитов. В норме в периферической крови взрослого человека их насчитывают от 2,0 до 5,5 Гига/литр.
Кстати, лет 40 назад нормы белых клеток крови, в том числе и нейтрофилов, были несколько иные, но повышенный радиационный фон и другие экологические факторы сделали свое дело.
Возможно, разглядывая бланк общего анализа крови, читатель заметил, что графа «нейтрофилы» разделена на 4 части:
- Миелоциты, которых в норме быть не должно (0%);
- Юные — могут случайно «затесаться» и в норме (0-1%);
- Палочки: их немного – 1-5%;
- Сегменты, составляющие основную массу нейтрофильных гранулоцитов (45-70%).
Незрелые нейтрофилы (метамиелоциты или юные) в периферическую кровь при нормальных состояниях не стремятся, они вместе с миелоцитами остаются в костном мозге и создают резерв, но если и обнаруживаются в кровотоке, то лишь в единичных экземплярах. Повышенные значения данного показателя, то есть, появление молодых форм в крови в недопустимых количествах (сдвиг влево) указывает на серьезные нарушения здоровья (лейкозы, тяжелые инфекционно-воспалительные процессы).
Молодые клетки (незрелые гранулоциты) при рассмотрении под микроскопом отличаются от зрелых сегментоядерных лейкоцитов формой ядра (рыхлая сочная «подкова» у юных). Палочки (палочкоядерные лейкоциты – не совсем дозревшие формы) имеют ядро, похожее на изогнутый жгут (отсюда и название).
Повышенные или высокие уровни нейтрофилов (выше 5,5 х10 Г/л) называют нейтрофилезом (нейтрофильный лейкоцитоз). За пониженные или низкие количества нейтрофильных лейкоцитов принимают число клеток меньшее, чем 2,0 х 10Г/л – это нейтропения. И то, и другое состояние имеет свои причины, которые будут рассмотрены несколько позже.
Лейкоцитарная формула детей (особенно маленьких) заметно отличается от таковой у взрослых. Все это объясняется изменением соотношения лимфоцитов и нейтрофилов от рождения и до 14-15-летнего возраста.
Многие слышали, что у детей бывают некие перекресты (если начертить график) и вот, что все это значит:
- У новорожденного ребенка, который только появился на свет, количество нейтрофильных гранулоцитов находится где-то в пределах 50-72%, а лимфоцитов – около 15-34%, однако число нейтрофилов в первые часы жизни продолжает нарастать. Затем (не проходит и суток) популяция нейтрофильных лейкоцитов резко меняет направление в обратную сторону и начинает снижаться, лимфоциты, при этом, двигаются ей навстречу, то есть, повышаются. В какой-то момент, обычно это происходит между 3 и 5 днем жизни, числа этих клеток уравниваются, и кривые на графике пересекаются – это и есть первый перекрест. После перекреста лимфоциты еще некоторое время будут повышаться, а нейтрофилы снижаться (приблизительно до конца второй недели жизни), чтобы опять повернуть в обратную сторону.
- Через полмесяца ситуация опять меняется: уровень лимфоцитов снижается, содержание нейтрофилов растет, только этот процесс идет уже не в столь быстром темпе. Точки пересечения эти клетки достигнут, когда ребенок будет собираться в первый класс – это время второго перекреста.
Вообще, нейтрофилы и лимфоциты не только у ребенка, но и у взрослых людей находятся в определенной зависимости друг от друга. Нейтрофилы относятся к компонентам клеточного иммунитета и первыми выходят «на тропу войны» с чужеродными агентами – в анализе крови лейкоцитоз за счет повышенных нейтрофильных гранулоцитов, а лимфоциты в процентном отношении в это время понижены.
Нейтрофилы, выполнив свои функции, гибнут «на поле брани», превращаясь в гной, а новые не успевают заменить их. Впоследствии вместе с другими ненужными продуктами (микробами и разрушенными тканями), погибшие зернистые лейкоциты (нейтрофилы) будут убраны «дворниками организма» — моноцитами. Это не значит, что нейтрофилы полностью «отказались» участвовать в воспалительном ответе, их просто стало меньше, к тому же в это время в борьбу включаются клетки центрального звена иммунной системы – лимфоциты (Т-популяция и антителообразователи – В-клетки). Активно дифференцируясь, они увеличивают свое общее число, то есть, повышаются, нейтрофилы в это время, разумеется, понижены. В лейкоцитарной формуле это будет заметно очень хорошо. Ввиду того, что содержание всех клеток лейкоцитарного звена составляет 100%, повышение нейтрофилов до 70 и более процентов, вызовет снижение клеток агранулоцитарного ряда – лимфоцитов (их число будет понижено – менее 30%). И наоборот: высокие уровни лимфоцитов – низкое содержание нейтрофилов. Когда все острые процессы, требующие мобилизации клеточного и гуморального иммунитета, заканчиваются, и те, и другие клетки приходят в свою физиологическую норму, о чем говорит «спокойная» лейкоцитарная формула.
Свой жизненный цикл нейтрофилы начинают в костном мозге от миелобласта и, проходя стадии промиелоцита, миелоцита, метамиелоцита (юные) доходят до клетки, способной покинуть место рождения. В анализе крови они представлены созревающими формами – палочкоядерными лейкоцитами (предпоследняя, 5 стадия развития нейтрофила до сегментоядерной клетки, поэтому их так мало по сравнению с сегментами) и зрелыми сегментоядерными нейтрофилами.
Название «палочки» и «сегменты» нейтрофильные гранулоциты получили из-за формы ядра: у палочек оно напоминает жгут, а у сегментов разделено на дольки (от 2 до 5 сегментов). Покинув костный мозг в качестве зрелой клетки, нейтрофильные гранулоциты разделяются на 2 части: одна отправляется «в свободное плавание», чтобы постоянно наблюдать «что да как», другая уходит в запас – прикрепляется к эндотелию и ждет своего часа (пристеночное стояние — готовность к выходу из сосуда). Нейтрофилы, как и другие клетки лейкоцитарного звена, выполняют свои функции за пределами сосудов, а кровеносное русло используют лишь как дорогу в очаг воспаления, но если нужно, резервный пул отреагирует очень быстро и сразу включится в процесс защиты.
Наибольшая фагоцитарная активность характерна зрелым нейтрофилам, однако при тяжелых инфекциях ее все равно не хватает, и тогда на помощь зрелым циркулирующим клеткам, приходят «сородичи» из резерва, которые спокойно ждали в костном мозге в виде молодых форм (те, которые стояли, прилепившись к сосудистым стенкам, ушли первыми).
Однако может создаваться такая ситуация, когда истрачены все запасы, костный мозг работает, но не успевает обеспечить потребности в лейкоцитах, тогда в кровь начинают выходить молодые формы (юные) и даже миелоциты, которых в норме, как сказано выше, там никак быть не должно. Иногда эти незрелые клетки, пытаясь поправить положение, выходят из костного мозга в больших количествах, поэтому при серьезных патологических процессах так заметно меняется лейкоцитарная формула крови. Следует отметить, что незрелые клетки, покинувшие костный мозг, не в полной мере приобрели способности зрелых полноценных сегментоядерных нейтрофилов. Фагоцитарная активность метамиелоцитов еще достаточно высокая (до 67%), у миелоцитов она уже не доходит до 50%, а у промиелоцитов активность фагоцитоза и вовсе низкая – 10%.
Нейтрофилы двигаются, подобно амебам, а за счет этого они, перемещаясь вдоль капиллярных стенок, не только циркулируют в кровеносном русле, но и (при необходимости) покидают кровоток, направляясь в места воспаления.
Нейтрофилы – активные микрофаги, в их компетенцию, в основном, входит захват возбудителей острых инфекций, в то время как макрофаги, к которым относятся моноциты и неподвижные гистиоциты, заняты в фагоцитозе возбудителей хронических инфекций и продуктов клеточного распада. Зернистость в цитоплазме (наличие гранул) относит нейтрофилы к гранулоцитам и в эту группу, помимо них, входят базофилы и эозинофилы.
Кроме основной функции – фагоцитоза, где нейтрофилы выступают в качестве убийц, эти клетки в организме имеют и другие задачи: выполняют цитотоксическую функцию, участвуют в процессе свертывания (способствуют образованию фибрина), помогают формированию иммунного ответа на всех уровнях иммунитета (имеют рецепторы к иммуноглобулинам Е и G, к лейкоцитарным антигенам классов А, В, С системы HLA, к интерлейкину, гистамину, компонентам системы комплемента).
Как было отмечено ранее, нейтрофилам свойственны все функциональные способности фагоцитов:
- Хемотаксис (положительный – покинув кровеносный сосуд, нейтрофилы берут курс «на врага», «решительно двигаясь в место внедрения инородного объекта, отрицательный – движение направлено в обратную сторону);
- Адгезия (способность сцепляться с чужеродным агентом);
- Умение самостоятельно захватывать бактериальные клетки, не нуждаясь в специфических рецепторах;
- Способность исполнять роль киллеров (убивают захваченные микробы);
- Переваривать чужеродные клетки («наевшись», нейтрофил заметно увеличивается в размере).
Зернистость нейтрофилов дает им возможность (впрочем, как и другим гранулоцитам) накапливать большое количество различных протеолитических ферментов и бактерицидных факторов (лизоцим, катионные белки, коллагеназа, миелоперексидаза, лактоферрин и пр.), которые разрушают стенки бактериальной клетки и «расправляются» с ней. Однако подобная активность может затрагивать и клетки организма, в котором живет нейтрофил, то есть, собственные клеточные структуры, она их повреждает. Это говорит о том, что нейтрофилы, инфильтрируя воспалительный очаг, одновременно с разрушением инородных факторов, своими ферментами повреждают и ткани собственного организма.
Причины повышения нейтрофилов не всегда связаны с какой-то патологией. Ввиду того, что данные представители лейкоцитов всегда стремятся быть первыми, то они будут реагировать на любые изменения в организме:
- Сытный обед;
- Интенсивный труд;
- Положительные и отрицательные эмоции, стресс;
- Предменструальный период;
- Ожидание ребенка (при беременности, во второй половине);
- Период родоразрешения.
Такие ситуации, как правило, остаются незамеченными, нейтрофилы повышены незначительно, а анализ в такой момент мы не бежим сдавать.
Другое дело, когда человек чувствует, что заболел и лейкоциты нужны в качестве диагностического критерия. Нейтрофилы повышены при следующих патологических состояниях:
- Любые (какие только могут быть) воспалительные процессы;
- Злокачественные заболевания (гематологические, солидные опухоли, метастазы в костный мозг);
- Метаболическая интоксикация (эклампсия при беременности, сахарный диабет);
- Оперативные вмешательства в первые сутки после операции (как реакция на травму), но высокие нейтрофилы на следующий день после хирургического лечения – нехороший признак (это говорит о том, что присоединилась инфекция);
- Трансфузии.
Следует заметить, что при некоторых заболеваниях отсутствие ожидаемого лейкоцитоза (или еще хуже – нейтрофилы понижены) относят к неблагоприятным «приметам», например, нормальный уровень гранулоцитов при острой пневмонии не дает обнадеживающих перспектив.
Причины нейтропении тоже довольно разнообразны, однако следует иметь в виду: речь идет о пониженных значениях, вызванных другой патологией либо воздействием некоторых лечебных мероприятий, или реально низких цифрах, что может говорить о тяжелых заболеваниях крови (угнетение кроветворения). Беспричинная нейтропения всегда требует обследования и тогда, возможно, причины найдутся. Это могут быть:
- Температура тела выше 38°С (ответная реакция на инфекцию затормаживается, уровень нейтрофилов падает);
- Заболевания крови (апластическая анемия);
- Большая необходимость в нейтрофилах при тяжелых инфекционных процессах (брюшной тиф, бруцеллез);
- Инфекция при подавленной продукции зернистых лейкоцитов в костном мозге (у ослабленных больных или страдающих алкоголизмом);
- Лечение цитостатиками, применение лучевой терапии;
- Лекарственная нейтропения (нестероидные противовоспалительные препараты – НПВП, некоторые диуретики, антидепрессанты и др.)
- Коллагенозы (ревматоидный артрит, системная красная волчанка);
- Сенсибилизация лейкоцитарными антигенами (высокий титр лейкоцитарных антител);
- Виремия (корь, краснуха, грипп);
- Вирусный гепатит, ВИЧ;
- Генерализованная инфекция (сепсис) – нейтропения указывает на тяжелое течение и неблагоприятный прогноз;
- Реакция гиперчувствительности (коллапс, гемолиз);
- Эндокринная патология (нарушение функции щитовидной железы);
- Повышенный радиационный фон;
- Влияние токсических химических веществ.
Чаще всего причинами пониженных нейтрофилов являются грибковые, вирусные (особенно) и бактериальные инфекции, а на фоне низкого уровня нейтрофильных лейкоцитов хорошо себя чувствуют все бактерии, заселяющие кожные покровы и проникающие в слизистые верхних дыхательных путей, желудочно-кишечного тракта – замкнутый круг.
Иной раз сами зернистые лейкоциты являются причиной иммунологических реакций. Например, в редких случаях (при беременности) организм женщины в гранулоцитах ребенка видит нечто «чужое» и, пытаясь от него избавиться, начинает вырабатывать антитела, направленные на эти клетки. Такое поведение иммунной системы матери может негативно сказаться на здоровье новорожденного. Нейтрофильные лейкоциты в анализе крови ребенка будут снижены, а врачам придется объяснять маме, что такое изоиммунная неонатальная нейтропения.
Чтобы понять, почему нейтрофилы так ведут себя в тех или иных ситуациях, следует лучше изучить не только характеристики, присущие здоровым клеткам, но и познакомиться с их патологическими состояниями, когда клетка вынуждена переживать необычные для себя условия или неспособна нормально функционировать из-за наследственных, генетически обусловленных дефектов:
- Наличие в ядре более 5 сегментов (гиперсегментация) относится к признакам мегалобластной анемии или указывает на проблемы с почками или печенью;
- Вакуолизацию цитоплазмы считают проявлением дегенеративных изменений на фоне инфекционного процесса (клетки активно заняты в фагоцитозе – сепсис, абсцесс);
- Присутствие телец Деле свидетельствует, что нейтрофилы пережили экстремальные условия (эндогенная интоксикация), в которых им пришлось созревать (грубые гранулы в клетке — токсическая зернистость);
- Появление близких к тельцам Деле зерен Амато чаще указывает на скарлатину (хотя и другие инфекции не исключает);
- Аномалия Пельгера-Хюэта (пельгеровская аномалия, аутосомно-доминантный тип наследования), характеризуется уменьшением сегментов в ядре, а сам нейтрофил напоминает пенсне. Псевдоаномалия Пельгера-Хюэта может наблюдаться на фоне эндогенной интоксикации;
- Пельгеризация нейтрофильных ядер – ранний признак нарушения гранулопоэза, наблюдается при миелопролиферативных заболеваниях, неходжкинской лимфоме, тяжелой инфекции и эндогенной интоксикации.
Приобретенные аномалии и врожденные дефекты нейтрофилов не лучшим образом сказываются на функциональных способностях клеток и на здоровье пациента, в крови которого обнаружены неполноценные лейкоциты. Нарушение хемотаксиса (синдром ленивых лейкоцитов), активности ферментов в самом нейтрофиле, отсутствие реакции со стороны клетки на поданный сигнал (дефект рецепторов) – все эти обстоятельства заметно снижают защитные силы организма. Клетки, которые должны быть первыми в очаге воспаления, сами «болеют», поэтому не знают, что их ждут или не могут выполнить возложенные на них задачи, даже если в таком состоянии прибудут на место «аварии». Вот такие они важные – нейтрофилы.
источник
Слово «атипичные» не дарит приятных ассоциаций, ведь атипичными называются измененные клетки организма, вызывающие появление рака. Тем не менее, если вам говорят, что у вас в крови повышены атипичные лимфоциты, не стоит бить тревогу и писать завещание. В этом случае «атипичные» значит «необычные», то есть имеющие не свойственные лимфоцитам особенности. С онкологией они не имеют ничего общего и встречаются при совершенно других болезнях.
Как известно, при раздражении антигенами, а также во время некоторых заболеваний (вирусные болезни, аллергии) показатели лимфоцитов повышаются. Наряду с этим некоторые из них меняют свои свойства и внешний вид.
Атипичные лимфоциты приобретают следующие особенности
Они становятся крупными. Обычно макрофаги – самые большие лейкоциты, а лимфоциты редко «вырастают» более чем до 12 мкм. Когда они становятся атипичными, их размер может составлять 30 мкм и более.
Нормальный лимфоцит имеет форму, близкую к округлой. Измененные же формы клеток приобретают неправильную, многоугольную форму, а их границы могут выглядеть «рваными».
Ядро обычной клетки округлое или немного вытянутое. У атипичного лимфоцита оно может таким оставаться, однако зачастую бывает удлиненным, с «изъеденными» контурами, перетяжками или расщелинами. Бывает уменьшенным.
Если мазок крови, в котором изучают показатели лимфоцитов, окрасить стандартными красителями (для этого используют гематоксилин и эозин), то атипичные клеточки будут приобретать более яркую окраску, чем «нормальные». Ядро их фиолетовое, а цитоплазма серая, темно-синяя либо голубая.
Если атипичные лимфоциты появились у пациента, зараженного цитомегаловирусом или вирусом Эпштейна-Барра, то их называют клетками Дауни. Дело в том, что в 1923 году американский врач-гематолог с такой фамилией одним из первых увидел их в микроскоп и описал их свойства.
Некоторые лимфоциты с атипичными свойствами также называют клетками Ридера, или амитотическими лимфоцитами. Их особенность состоит в том, что у них почкообразная форма и ядра с зазубренными контурами или перетяжкой посередине, разделяющей их на дольки.
Также среди атипичных лимфоцитов выделяют клетки Боткина-Клейна-Гумпрехта. Сразу три ученых описали специфические клетки, которые встречаются при лимфаденозах. Собственно, это не живые клетки, а их останки, которые какие-то время циркулируют в крови. За то, что их едва видно, эти лимфоциты еще называют клетками-тенями.
Обнаруживают их главным образом в крови, так как именно кровь берут на анализ, чтобы изучить эритроциты, лейкоциты, лимфоциты и прочие важные показатели. Но в тканях их тоже немало.
В организме взрослого человека может быть 6% атипичных лимфоцитов, даже если этот человек полностью здоров. Когда же в связи с болезнью у пациента наблюдаются высокие лимфоциты в крови, то показатель атипичных может подниматься до 7-10% и выше.
Когда человек болеет, и его организм нуждается в защите, иммунная система должна выработать достаточное количество лимфоцитов, чтобы они общими усилиями смогли справиться с агрессором. Увы, иногда ресурсов иммунитета на это не хватает. Клетки вырабатываются, однако не могут полноценно созреть и подготовиться к встрече с возбудителем или аллергеном. Так и получается, что в крови возрастает количество таких необычных лимфоцитов. Они выполняют нужные функции, но вот «внешность» у них не очень полноценна.
Стоит больному пойти на поправку, и картина крови тут же, всего за несколько дней, налаживается.
Иногда высокие лимфоциты в крови и появление атипичных форм наблюдаются не только при ОРВИ и аллергиях, но и в более серьезных ситуациях. К появлению их большого количества могут приводить коклюш, сифилис, туберкулез, лимфолейкоз, бруцеллез, токсоплазмоз, сывороточная болезнь.
Вариант только один: лечиться, принимая терапию, прописанную доктором. Это, в зависимости от природы заболевания, могут быть самые разные медикаменты и методики. Кроме того, по согласованию с лечащим врачом можно принимать препарат Трансфер Фактор.
Присутствие атипичных лимфоцитов указывает на то, что иммунная система человека работает в напряженном режиме. Это средство позволяет ей помочь. Оно создано на основе информационных молекул, извлеченных из коровьего молозива и яичных желтков. Молекулы «обучают» лимфоциты правильной работе, что ускоряет их образование, созревание и повышает работоспособность. Регулярный прием препарата помогает быстрее восстановить здоровье и вернуть нормальные показатели крови.
© 2009-2016 Трансферфакторы.Ру Все права защищены.
Карта сайта
г. Москва ул. Верхняя Радищевская д.7 стр.1 оф. 205
Тел: 8 (495) 642-52-96
© 2009-2018. Гипермаркет-здоровья.рф Все права защищены. Карта сайта
г. Москва ул. Верхняя Радищевская д.7 стр.1 оф. 205 Тел: 8 (495) 642-52-96
источник
Нехарактерные внешние особенности, слишком крупные размеры, изменения окраски, ядра иммунных клеток являются признаками того, что это атипичные лимфоциты. В норме даже небольшое их количество не может присутствовать в организме; большое число требует срочного принятия ряда мер.
Атипичные, или реактивные лимфоциты — иммунные тела, возникающие при аллергии, инфекциях и прочих патологиях. Под воздействием патогенных микроорганизмов, возбудителей клетки меняют форму, размеры, строение. У здорового человека их присутствие наблюдаться не должно. Если они были обнаружены, это значит, что имеется болезнь.
Большая часть лимфоцитов располагается в кровотоке. По этой причине нужно сдавать на анализы кровь при подозрении на повышенное количество таких клеток. Содержатся они и в тканях, но концентрация там более низкая.
Появление может быть обусловлено несколькими причинами. Их возможно разделить на 4 категории:
- вызванные попаданием в организм болезнетворных бактерий и вирусов;
- тяжелыми отравлениями;
- онкологическими патологиями и генетическими аномалиями;
- ионизирующим излучением.
Возникновению нарушения сопутствует также прием некоторых медикаментов, токсоплазмоз, сифилис, коклюш или бруцеллез (данная патология может отмечаться у питомцев, возбудитель попадает в организм взрослых и детей через пищу).
Для определения количества иммунных клеток нужно сдать общий анализ крови. Важно подготовиться предварительно к сдаче биологической жидкости, чтобы получить более точные результаты. За сутки необходимо отказаться от интенсивных физических нагрузок, употребления жирной пищи. За 2-3 часа до процедуры нужно воздерживаться от курения. Кровь сдают натощак. В большей части случаев берут из пальца, из вены — реже.
Содержание до 6% не требует специальных мер, вмешательства; подобный уровень считается допустимым. Если наблюдаются значения от 7% и выше, назначается лечение. Доктора чаще всего назначают комплексную терапию. Не стоит заниматься самолечением: так можно навредить здоровью.
Лечение не специфическое, главной целью является устранение причин. Рекомендован здоровый образ жизни, отказ от вредных привычек, нормализация режима дня.
Выбор лекарств зависит от причины патологического состояния. Если были обнаружены атипичные лимфоциты в крови у ребенка, выбирают другие препараты, снижают дозировки.
При аллергических реакциях медикаменты подбираются для устранения симптомов патологии; назначается курс антигистаминных препаратов. Важно и устранение причины: может потребоваться отказ от назначенных ранее лекарств.
При инфекционной природе врач пропишет курс антибиотиков. Важно пропить до конца, чтобы избежать рецидива. Для нормализации микрофлоры могут быть дополнительно назначены пребиотики или пробиотики.
Частые рецидивы вирусных патологий, нарушения в работе иммунной системы требуют приема иммуномодуляторов. Может быть назначен прием витаминно-минерального комплекса.
Все лекарственные средства, дозировки специалист должен подбирать индивидуально.
Для нормализации состояния при обнаружении атипичных лимфоцитов в анализе крови у взрослых и несовершеннолетних в качестве дополнительной меры применяется коррекция рациона.
Если на какой-то продукт есть аллергия, нужно исключить его из меню. Важно также избегать употребления пищи с большим количеством искусственных добавок, поскольку такие продукты провоцируют развитие патологических процессов. Еда должна быть натуральной. От жарки на масле лучше отказаться. Сладости, сладкую газировку, соки в тетрапаках, копчености, полуфабрикаты, фастфуд есть запрещается.
источник
Многие пациенты начинают интересоваться вопросом, что такое атипичные лимфоциты? после сдачи анализов в лаборатории. Само слово «атипичные» не вызывает положительных ассоциаций, поэтому у пациента появляется повод для волнений. Но паниковать не нужно. Такое заключение слышат многие взрослые и дети, но, как правило, ничего угрожающего оно не несет.
Лейкоциты – главные агенты иммунитета. Они представляют собой многочисленный класс клеток, отличающихся друг от друга по строению и функциям. Особенность лейкоцитов состоит в том, что они происходят от разных типов клеток-предшественников, следствием этого становится их высокая полиморфность.
В процессе дифференцированного созревания лейкоциты разных видов приобретают характерные морфологические признаки и выходят в кровь. Пребывают они в кровотоке недолго, до двух дней, затем попадают в ткани. Поэтому при исследовании крови на уровень лейкоцитарных клеток микроскопии подвергаются только те клетки, которые на момент анализа находились в русле крови.
Лимфоцит атипичной формы с увеличенной цитоплазмой и нормальный лимфоцит
Во время анализа оценивается численность каждой популяции лейкоцитарной группы (гранулоцитов и агранулоцитов) и их морфологические признаки. В организме здорового человека морфологически лейкоциты не отличаются от стандартных форм и размеров. Но при определенных условиях (аллергии, инфекции, опухоли) в крови обнаруживаются атипичные лейкоциты с патологическими морфологическими признаками.
В микроскопе опытный лаборант сразу определит атипичные клетки по таким признакам:
- Нестандартная форма. Нормальные лимфоциты округлые. Атипичность клетки проявляется в рваном контуре или многогранной форме.
- Увеличенный или уменьшенный размер. Обычный размер лимфоцита – около 12 мкм. Атипичные формы могут достигать размеров моноцитов (до 30 мкм).
- Видоизменённое ядро. При оценке морфологии клетки смотрят на соотношение размеров ядра с объемом цитоплазмы. Незрелые нейтрофилы не имеют сегментированного ядра, а ядро атипичного лимфоцита, наоборот, может состоять из нескольких сегментов. Атипичные лимфоциты имеют увеличенную плазму, их называют плазматизированными. Базофильность плазмы говорит о молодости этих клеток.
- Нетипичное окрашивание клетки красителями, зернистость цитоплазмы. При обработке атипичных лимфоцитов эозиновым красителем они окрашиваются в синий цвет. Ядра становятся фиолетовыми. Нормальные лимфоциты после подкрашивания становятся жемчужными, сероватыми или желтоватыми.
Из основных факторов, которые становятся причиной появления лейкоцитарных клеток нетипичной формы, можно выделить четыре группы:
- Вирусные и бактериальные инфекции;
- Интоксикация организма;
- Ионизирующее излучение;
- Рак и генетические патологии.
Во всех этих случаях появление атипичных форм клеток сопутствует лейкоцитозу (усиленной выработке всех или отдельных популяций клеток), которое диагностируется по анализу крови со сдвигом влево (с преобладанием молодых незрелых форм клеток).
Характер механизма появления атипичных лимфоцитов может быть реактивным, инфекционным или злокачественным. Причем диагностика в первых двух случаях основывается на совокупности сопутствующих симптомов (недавние физические нагрузки, повышенная температура, другие характерные клинические признаки инфекционного заболевания). Эти механизмы наиболее распространенные. Третий – злокачественный механизм развивается намного реже и характеризуется появлением определенных типов атипичных клеток.
Важно! Если в крови обнаружены лейкоциты атипичных форм, это, в первую очередь, означает, что иммунная система пребывает в напряженном состоянии.
Реактивный лейкоцитоз возникает вследствие усиленного лейкопоэза. Этот процесс активируется в организме при помощи цитокинов, активных компонентов комплемента, в ответ на появление токсинов. В таких экстремальных условиях не все клетки созревают правильно, и неизбежно появляются атипичные формы реактивных лимфоцитов. В лаборатории атипичные клетки подсчитываются на каждые 100 клеток определенной группы
Эта атипичная форма клеток появляется при длительной и интенсивной интоксикации организма. В лейкоцитах накапливаются отложения токсических веществ, и клетка утрачивает способность делиться и выполнять свои функции. Эти вещества могут иметь разную природу (жировые, пигментные). Такие клетки отличаются увеличением количества и размеров вакуолей (вакуолизация), появляется токсогенная зернистость цитоплазмы. Изменения размеров может быть в большую или меньшую (сморщивание) сторону. Такие изменения обычно связаны с тяжелым сепсисом, абсцессами, дистрофией печени.
При дефиците витамина B12 или недостатке фолиевой кислоты в крови обнаруживают гиперсегментированные нейтрофилы. Их ядра могут содержать до 6 сегментов.
Называются клетками Дауни или лимфомоноцитами из-за морфологического сходства атипичных лимфоцитов этого типа с моноцитами. По размерам они крупнее обычных лимфоцитов, имеют моноцитарное ядро. Эти клетки чаще всего обнаруживают в крови.
У абсолютно здорового человека атипичные мононуклеары не встречаются, но они всегда сопутствуют вирусным заболеваниям. Наиболее частая причиной такого состояния – одна из форм вируса герпеса.
Этот тип атипичных лимфоцитов – один из маркеров мононуклеоза. Если иные заболевания (токсоплазмоз, грипп) способны стать причиной появления нетипичных мононуклеаров до 7% от общего количества лимфоцитов, то превышение количества атипичных клеток этого типа 10% говорит о мононуклеозе.
Это заболевание с ярко выраженными катаральными симптомами и сопутствующими положительными результатами по выявлению атипичных мононуклеаров производит на родителей угнетающее впечатление. Но на самом деле оно не несет ничего угрожающего и после выздоровления лейкоциты в крови у ребенка и их морфология самостоятельно приходит в норму.
У детей количество атипичных мононуклеаров (вироцитов) в крови не превышает 1%. Увеличение их количества может быт следствием прививок либо указывать на недавно перенесенное заболевание.
Мазок крови под микроскопом с атипичными мононуклеарами
В крови взрослого человека тоже могут быть обнаружены атипичные мононуклеары, так как с возрастом вероятность носительства вируса герпеса повышается, и к старости достигает 98%. Еще патологические клетки могут появляться в результате аллергических реакций.
Важно! Лечение препаратами сыворотки крови тоже может стать причиной усиления лейкопоэза.
При мононуклеозе диагноз ставится по сопутствующим клиническим признакам, наличию плазматизированных мононуклеаров. Механизм их появления носит инфекционный характер, и после выздоровления картина крови нормализуется.
Это фрагменты лимфоцитов или других лимфоидных клеток, их остатки, которые появляются в результате лейколиза в процессе приготовления материала для микроскопии. Такое явление говорит о высокой скорости разрушения лимфоцитов и всегда сопутствует хроническому лимфолейкозу, но встречается и при других инфекционных заболеваниях. Под микроскопом видны хроматиновые тяжи, голые или полуразрушенные ядра. Эти фрагменты и называют тельцами Боткина-Гумпрехта.
Это почкообразные клетки с зазубренным контуром ядра. Обнаруживаются при лейкемии, пернициозной анемии, тяжело протекающих инфекциях, отравлениях свинцом или фосфором.
Организм взрослого человека постоянно подвергается атакам чужеродных агентов, поэтому тонус иммунной системы может меняться. Атипичные лимфоциты в анализе крови могут появляться в зависимости от текущей нагрузки на иммунитет. Допустимая норма – не выше 6%. Внимания заслуживают показатели выше 7%.
Специфической терапии для нормализации уровня атипичных лейкоцитов нет, так как это явление становится следствием какой-либо патологии. Поэтому лечение направлено непосредственно на борьбу с заболеванием или устранение причины (аллергических факторов, прекращение приема лекарственных препаратов, сывороточных компонентов крови). Для лечения бактериальных инфекций назначают антибиотики, аллергические реакции купируют антигистаминными препаратами.
Болезнь Эпштейн-Барра (вирус герпеса IV типа) у взрослых часто протекает бессимптомно и специфического лечения не имеет. Сама болезнь не несет угроз, зато опасность представляет способность вируса вызывать злокачественные опухоли. При ослабленном иммунитете болезнь носит рецидивирующий характер, который может проявляться синдромом хронической усталости, развиться в лимфогранулематоз, лимфому, рассеянный склероз. Такие состояния требуют длительной терапии по коррекции иммунной системы.
Популярное видео, как работает иммунитет:
Вместе с тем пациентам рекомендуется нормализовать режим и рацион, что благотворно повлияет на потенциал иммунитета.
источник
Что делать, когда в анализе крови обнаруживаются атипичные лимфоциты? Данный вопрос беспокоит многих людей, получивших результаты исследования биологического материала, сданного на анализ.
Если и вы хотите получить ответ на вопрос и узнать про причины появления атипичных лимфоцитов, то читайте статью.
Лимфоцитами называют разновидности клеток крови, отвечающих за защитные процессы организма при его поражении различными заболеваниями.
Атипичные лимфоциты являются модификацией «стандартных» белых кровяных телец, отличающихся размерами и «рабочими» свойствами.
В идеале у здорового взрослого человека или ребенка количество лимфоцитов в крови должно попадать в границы пределов референтной нормы.
Состояние, при котором лимфоциты повышены, называют лимфоцитозом. Иногда патология может наблюдаться и у внешне здоровых людей, не имеющих жалоб на какие-либо проблемы с самочувствием.
В таком случае при выявленном и подтвержденном повторными анализами лимфоцитозе пациентам следует посетить профильного врача – гематолога, занимающегося исследованием патологий крови.
Атипичные лимфоциты бывают различных видов. Данные виды названы в честь врачей, исследовавших болезни крови и впервые обнаруживших тот или иной вид атипичных клеток.
Первая группа атипичных телец называется клетками Дауни. Впервые они были выявлены в первой трети двадцатого века у пациентов, страдающих от патологий, спровоцированных наличием цитомегаловируса или вируса Эпштейна-Барра.
Вторая группа атипичных лимфоцитов названа в честь известного гематолога Ридера, исследовавшего различные патологии крови своих пациентов.
Ридер выявил, что у многих из тех, кто страдали от острой лейкемии, лимфоциты приобретают иное строение.
В частности, ядра таких лимфоцитов словно разделены пополам и обладают неравным контуром. Иногда тельца данной группы называют амитотическими.
Третья группа атипичных лимфоцитов называется клетками Боткина-Клейна-Гумпрехта. Основное заболевание, провоцирующее появление данных атипичных телец, – лимфаденоз.
Клетки данного вида не обладают какими-либо полезными функциями, но при этом постоянно находятся в крови пациентов, страдающих от патологий. В некоторых медицинских источниках можно встретить альтернативное название данных атипичных лимфоцитов, звучащее как «тени Боткина-Клейна-Гумпрехта».
Атипичные лимфоциты появляются в организме под воздействием различных антигенов. Главной отличительной чертой является увеличенный размер клеток.
Для сравнения, размер «стандартных» телец колеблется в районе десяти – двенадцати микрометров, размер атипичных лимфоцитов составляет около тридцати микрометров.
Стандартные лимфоциты имеют характерную круглую форму, а лимфоциты, обладающие атипичным происхождением, могут видоизменяться, превращаясь в многоугольные клетки, обладающие неравномерными по длине рваными гранями.
Главные изменения, специфические для атипичных лимфоцитов, происходят внутри их ядер.
В ходе лабораторного исследования данных клеток можно обнаружить, что внутри них располагаются не обычные, гладкие и слегка удлиненные ядра, а ядра вытянутой формы, покрытые микротрещинами и небольшими вмятинами.
Анализ крови, направленный на выявление атипичных телец, предполагает использование специализированных реактивов, позволяющих правильно оценить окрас клеток.
В качестве дополнительных реактивов традиционно используются вещества, называемые «гематоксилином» и «эозином».
После взаимодействия с данными веществами лимфоциты атипичного вида, находящиеся в составе биологического материала пациента, взятого на анализ, приобретают темно-серый или синеватый цвет, причем их ядра окрашиваются в оттенки фиолетового цвета. Классические лимфоциты имеют жемчужный, слегка сероватый или желтоватый оттенок.
Повышенное количество лимфоцитов в крови пациента может быть спровоцировано различными факторами. Выделяют реактивный, постинфекционный и злокачественный лимфоцитоз.
Реактивный лимфоцитоз появляется вследствие значительно ослабленного иммунитета.
Организм, незащищенный даже от не самых значительных патологических ситуаций, порождает большое количество как обычных, так и атипичных телец, обладающих большими размерами и неспособных эффективно бороться с заявленными проблемами.
Постинфекционный лимфоцитоз является наиболее безопасным для человека, так как носит временный характер.
Основной причиной его появления называют вирусные или инфекционные заболевания, перенесенные в недавнем прошлом.
Злокачественный лимфоцитоз – патологический симптом, характерный для людей, страдающих от каких-либо онкологических заболеваний.
Онкология стимулирует организм человека вырабатывать огромное количество лимфоцитов, часть из которых перерождается в атипичные клетки.
Если анализ крови покажет присутствие в биологическом материале атипичных лимфоцитов, то не стоит паниковать и думать о плохом.
В подавляющем большинстве случаев их нахождение будет оправдано недавно перенесенными вирусными заболеваниями или различными аллергическими процессами, протекающими в тканях организма.
Чтобы нивелировать проблему и не спровоцировать развитие более серьезных патологических ситуаций, следует заняться восстановлением иммунной системы.
После ее восстановления иммунитет перестанет производить на свет неполноценные, атипичные кровяные тельца и вновь будет готов к борьбе с возможными заболеваниями.
Однако в некоторых случаях наличие атипичных телец в крови у ребенка или взрослого может указывать на ряд достаточно серьезных патологий, которые требуют либо незамедлительного (и зачастую радикального) лечения либо тщательного контроля врача над их течением.
Речь идет о таких патологиях, как:
- лимфолейкоз (поражение лимфатической системы раковыми клетками);
- бруцеллез (заболевание инфекционного спектра, передающееся людям от контакта с животными и негативным образом сказывающееся на правильной работе нервной и сердечно-сосудистой систем);
- сифилис (инфекция, поражающая слизистые ткани, костную и нервную систему);
- токсоплазмоз (заболевание, не имеющее ярко выраженных симптомов, но при этом в острой форме разрушающее все системы организма);
- пневмония, ветрянка, гепатит и проч.
Кроме того, появление атипичных лимфоцитов в организме человека может быть вызвано длительным лечением каких-либо патологий, в ходе которого использовались специализированные сыворотки животного происхождения, предназначенные для повышения радикально ослабленного иммунитета.
Данные сыворотки могут восприниматься телом пациента, получающего лечение, в качестве инородных реагентов, поэтому его организм может начать бороться с компонентами, входящими в их состав, используя остатки собственной, но изрядно истощенной иммунной системы.
Чтобы выявить наличие или отсутствие атипичных лимфоцитов в биологическом материале пациента, врачи направляют человека на сдачу общего анализа крови, подразумевающего детальное исследование уровня и разновидностей лейкоцитов, эритроцитов, лимфоцитов и тромбоцитов.
Чтобы получить направление на анализ, следует посетить терапевта – врача общей практики, или гематолога – доктора, специализирующегося на лечении заболеваний крови.
Впрочем, дать направление на данный анализ могут и другие профильные врачи в том случае, когда заподозрят у пациента, жалующегося на определенные симптомы, какие-либо проблемы со здоровьем, предполагающие наличие атипичных телец.
Состояниям, для которых характерно появление атипичных лимфоцитов в крови, в одинаковой степени подвержены как взрослые люди, так и маленькие дети, обладающие сниженным иммунитетом, не способным самостоятельно, без помощи лекарственных средств, бороться с возникающими заболеваниями.
Лечение проблемы, для которой характерно повышение данного показателя, симптоматическое и зависит от вида патологии-катализатора процесса выработки атипичных лимфоцитов.
Если причиной всему – аллергия, то больным назначают прием антигистаминных препаратов.
Тогда, когда появление атипичных телец вызывается различными бактериальными инфекциями, используют антибиотики узкого или широкого спектра действия.
При наличии более серьезных патологий у пациентов им назначают комплексное лечение, состоящее из нескольких фаз.
Лимфоциты атипичного вида, обнаруженные в общем анализе крови – повод для проведения дополнительных уточняющих исследований биологического материала.
В норме они должны отсутствовать в человеческом организме. Чтобы исключить риск появления или прогрессирования каких-либо патологических ситуаций, для которых характерно появление данного показателя, следует внимательно прислушиваться к рекомендациям лечащего врача.
источник
Часто при постановке диагноза у лечащего врача возникает вопрос, почему повышены лимфоциты? Является их рост простой реакцией иммунитета на внешние факторы или более опасным видом онкологии крови? Чтобы это определить, доктор ориентируется на симптомы заболевания, расспрашивает о том, как пациент готовился к анализу, для контроля назначает повторный тест. Если и повторное исследование дало плохие результаты – проводятся дальнейшие исследования.
Лимфоциты – это лейкоциты, первичной функцией которых является участие в адаптивной иммунной системе человека. Эти клетки защищают организм человека против многочисленных бактериальных, вирусных и других патогенов. Они обладают генетической памятью, направленной против микробов, а также приобретенной, которая запоминает атакующие организм микроорганизмы, и уничтожает их при следующем появлении, что позволяет добиться успехов в вакцинации. Поэтому, когда лимфоциты ниже нормы, это говорит о том, что организм уязвим для инфекций. Например, низкие лимфоциты наблюдаются при ВИЧ-инфекции, что является смертельно опасным заболеванием.
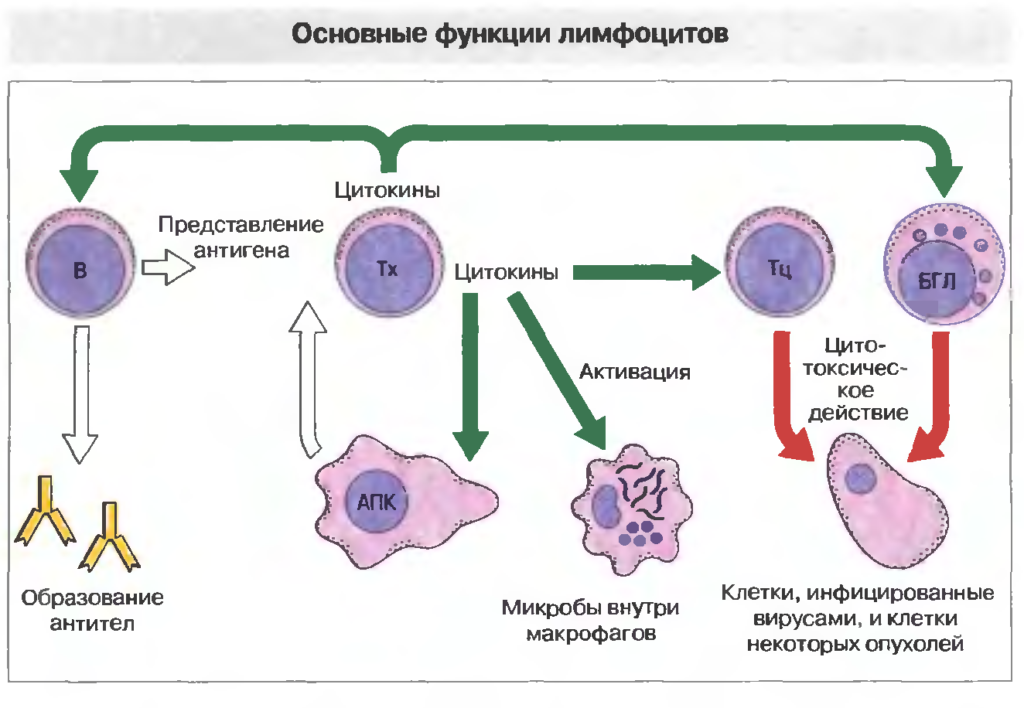
Принято выделять три основные группы лимфоцитов:
- Т лимфоциты.
- В-клетки.
- Клетки натуральные киллеры (NK).
Здоровый организм поддерживает в норме абсолютное число лимфоцитов, следя за тем, чтобы их верхний предел не превышал 4 тыс. клеток на 1 мкл крови. Превышение этого уровня говорит о лимфоцитозе у женщины или мужчины, который возникает, когда тело отвечает на острую инфекцию или воспалительное заболевание.
Когда лимфоциты завышены, это происходит с помощью нескольких механизмов, к которым относятся увеличение выработки лимфоцитов, выброс в кровь их повышенного числа из резервов, и задержка удаления старых клеток из кровообращения. К менее распространенным механизмам относится злокачественный лимфоцитоз, когда уровень лимфоцитов повышается благодаря острому или хроническому лимфопролифиративному заболеванию.
Сам по себе увеличенный уровень лимфоцитов обычно не причиняет вреда организму. Среди исключений – аутоиммунные заболевания, когда из-за сбоев иммунитета клетки иммунной систему уничтожают здоровые ткани организма. Но их высокий уровень свидетельствует о том, что в организме развиваются патологические процессы.
Поэтому главным для врача является определить причину повышения лимфоцитов, поскольку лечение сильно отличается. Например, причинами реактивного лимфоцитоза являются вирусные инфекции, при которых достаточно традиционной терапии и специальных лечебных мер не нужно. Если же причиной лимфоцитоза является острая лимфобластическая лейкемия, лечение сложное и требует интенсивной химиотерапии.
Можно выделить три варианта лимфоцитоза:
- Реактивная (инфекционная) форма.
- Неинфекционная разновидность.
- Злокачественная форма.
Причиной реактивного лимфоцитоза являются различные вирусы (корь, свинка, краснуха, гепатит, грипп), бактерии, глисты. Инфекционная форма может протекать тяжело, при этом число лейкоцитов может превышать 100 тыс. Считается, что это заболевание могут вызывать энтеровирусные инфекции, которые часто сопровождаются незначительным повышением эозинофилов.
Неинфекционный лимфоцитоз нередко наблюдается во время стресса. Лимфоциты повышены у взрослого или ребенка могут быть вследствие физической или психической травмы, судорожных состояний различной этиологии, неотложных случаев сердечно-сосудистых заболеваний, кризисного состояния во время серповидной болезни клеток. Хронический поликлональный лимфоцитоз В-клеток, на генетическом уровне связанный с нарушениями генов HLA-DR7, часто возникает у курящих женщин средних лет.
Еще одной причиной неинфекционного лимфоцитоза – реакции повышенной чувствительности. Например, лимфоциты могут повышаться как реакция на лекарство. Лимфоциты в анализе крови по неинфекционной причине могут быть повышены при хроническом лимфоцитозе NK клеток, который может быть связан с анемией и нейтропенией. Также здесь надо упомянуть о пациентах, перенесших удаление селезенки. У них анализ крови показывает наличие больших гранулярных лимфоцитов.
Злокачественный лимфоцитоз – это раковая болезнь крови. Хроническая лимфатическая лейкемия – наиболее часто встречающаяся разновидность лейкемии у людей западных стран. При этом абсолютное число лимфоцитов обычно превышает 5 тыс. Генетические исследования показывают позитивный фенотип для CD19, CD5, CD23, CD20(dim) и смещение к каппа или лямбда.
Пролимфатическая лейкемия может поражать, как В, так и Т-клетки. В-пролимфатическая лейкемия может быть вторичной в результате хронической лимфатической лейкемии или первичной. Т-пролимфатическая лейкемия характеризуется особенно плохим прогнозом.
Моноклональный лимфоцитоз В-клеток – это предраковое состояние с фенотипом, идентичным хронической лимфатической лейкемии и сходными хромосомными аномалиями, но менее сильным лейкоцитозом (до 5 тыс.). Болезнь прогрессирует до хронического лимфатического лейкоцитоза, нуждающегося в лечении, у 1% больных.
Признаки лимфоцитоза во многом зависят от патологии, которая спровоцировала заболевание. Например, если у молодого человека с лимфоцитозом присутствуют лихорадка, фарингит, усталость и увеличение селезенки, это дает повод предположить инфекционный мононуклеоз. Другой пример, если у пожилого человека с лимфоцитозом увеличены лимфоузлы, анализ показывают анемию и тромбоцитоз, это внушает мысль про хроническую лимфатическую лейкемию.
Сколько будет длиться лимфоцитоз, зависит от спровоцировавшей его причины. Например, если человек выпил таблетку от головной боли, клетки иммунной системы придут в норму уже через несколько дней. Если высокие лимфоциты являются следствием инфекции, например, мононуклеоза, лимфоциты будут расти очень быстро, и достигнут наибольших значений к третьей неделе заболевания. Хотя мононуклеоз может продержаться до 2-х месяцев, другие формы реактивного лимфоцитоза (грипп, простуда) обычно длятся недолго.
Злокачественный лимфоцитоз может развиваться как остро, так и постепенно. Хоть вызванное лейкемией повышение лимфоцитов может временами отступать и снова усиливаться, он никогда не проходит самостоятельно без успешного лечения. Поэтому то, с какой скоростью изменяется количество клеток иммунитета в крови, является одним из ключевых факторов в принятии решения про назначение терапии. Например, если количество лимфоцитов быстро возрастает, это сигнал, что необходимо начинать лечение хронической лимфатической лейкемии.
Строение лимфоцитов может дать важный ключ для установления возможной причины лимфоцитоза. Например, атипичные лимфоциты с большим количеством цитоплазмы и эксцентричными ядрами часто наблюдаются при мононуклеозе. При бабезиозе (поражение глистами) анализ крови обычно показывает атипичные лимфоциты с нормальным числом лейкоцитов, тогда как токсоплазмоз показывает высокий уровень атипичных лимфоцитов.
Небольшие, выглядящие рано созревшими лимфоциты с небольшим количеством цитоплазмы, можно увидеть под микроскопом изучаемого образца вместе с поврежденными лимфоцитами при хронической лимфатической лейкемии. Увеличение числа лейкоцитов при острой лимфобластической в анализе крови может показать высокую степень гетерогенности (клетки разного размера и формы) в злокачественных тканях, при этом небольшие по размеру клетки можно легко по ошибке принять за лимфоциты. Присутствие в анализе крови больших лимфобластов с выдающимися нуклеолами и бледно-голубой цитоплазмой говорит про острую лимфобластную лейкемию.
Чтобы произвести точный подсчет лейкоцитов и вывести абсолютное число лимфоцитов, врач назначает сдавать расширенный анализ крови, который поможет узнать, в норме они, повышены или пониженные. Лимфоциты в крови вычисляются путем умножения общего числа лейкоцитов на процентное содержание лимфоцитов и делится на сто.
У пациентов с предположением реактивного лимфоцитоза проводятся расширенные анализы на наличие инфекции. К этим анализам относятся выявление антител, иммунофлуоресцентные анализы, ПЦР, определение вирусов, анализы на ВИЧ, посевы культур крови и мазков слизистых оболочек.
У пациентов с нарушенной иммунной системой, проводят генетические анализы крови, включая ПЦР (цепную реакцию полимеразы), чтобы исключить инфицирование вирусом Эпштейна-Барра, цитомегаловирусом, герпесом, HHV-8 (герпевирусом человека – 8) и аденовирусом. Если эти анализы показывают негативные результаты, а также при подозрении на злокачественную этиологию, врач назначает гематологическую цитометрию, чтобы исключить лимфопролифиративные заболевания.
Цитометрия – это надежный способ определения бластов и нарушений В-клеток. При этом необходимо принять во внимание, что нарушения в Т-клетках при проведении цитометрии иногда трудно различимы. Если после этих анализов диагноз остается неопределенным, проводится определение клональности лимфоцитов. Например, этот анализ назначают для идентификации клонального перераспределения генов иммуноглобулина, что наблюдается при лимфомах и лейкемиях В-клеток, а также клонального перераспределения рецепторов Т-клеток.
Кроме того, проведение цитогенетических исследований FISH (флюоресцентная гибридизация in situ) на образце анализов крови может показать наличие маркеров, типичных для лимфопролифиративного расстройства. Например, если в цитометрия показала атипичные результаты, может быть обнаружена хромосомная аномалия del 13q14, которая говорит в пользу хронической лимфатической лейкемии. Если эти исследования остаются неоднозначными, может назначаться биопсия костного мозга для исключения злокачественной этиологии лимфоцитоза.
источник