В перечне наиболее распространенных вирусных заболеваний лидирующие позиции заняты ВИЧ-инфекцией и гепатитом. Они долгое время развиваются бессимптомно, из-за чего выявить их на ранней стадии довольно сложно. Чтобы определить точную причину недомогания, врач использует специфические методы диагностики. К ним причисляют ИФА, иммуноблотинг, ПЦР, ПНР. Расшифровка анализа крови на ВИЧ и гепатит С и В – это начальный этап. Диагноз ставят, опираясь на данные всего комплекса. В противном случае нет полной уверенности в его достоверности.
При отсутствии своевременного лечения ВИЧ-инфекция провоцирует возникновение синдрома приобретенного иммунодефицита. Впоследствии в анамнезе появляются злокачественные образования и вторичные инфекции. ВИЧ может протекать по-разному. Ослабленная иммунная система не способна воспрепятствовать жизнедеятельности болезнетворных микроорганизмов.
Гепатит В – инфекционное заболевание, поражающее печень. Патология бывает хронической и острой. Возбудитель попадает в организм через кровь и другие биологические материалы. Риск возникновения недуга особенно велик у медицинских работников. В 1982 году была разработана вакцина, благодаря которой вероятность заражения можно минимизировать. Прививка от гепатита В входит в календарь профилактических прививок, который утвержден Минздравом.
Гепатит С – это еще одна форма тяжелого вирусного заболевания. В группу риска входят люди, которые:
- принимают наркотики;
- работают в больнице;
- ведут неправильный образ жизни;
- посещают стоматологический кабинет, салоны красоты;
- делают татуировки и пирсинг.

Заразиться гепатитом С можно при переливании крови и гемодиализе. Клиническая картина у всех разновидностей заболевания довольно схожа. В ней присутствует сильная усталость, желтуха, суставные боли, изменение цвета урины и кала, зуд кожи. Недуг вызывает патологические изменения паренхиматозной ткани печени, которые со временем приводят к циррозу и раку печени.
Для определения антител к HIV (вирус иммунодефицита) используют ПЦР и ИФА. Эффективность последнего метода равна 99%. К дополнительным преимуществам иммуноферментного анализа относят доступность и приемлемую стоимость. Для проведения клинических исследований необходима кровь пациента. Кровь на ВИЧ и гепатит (В и С) берут из вены на голодный желудок. Результат будет известен через 5–10 дней. Иммуноферментный анализ покажет наличие антител, если инфицирование произошло больше двух месяцев назад. Защитные антитела также присутствуют в слюне и урине больного человека, но исследования, осуществляемые на их основе, считаются недостаточно информативными.
- при подготовке к вакцинации, беременности, обнаружении HBs-антигена, повышении АСАТ (АЛАТ);
- для определения первопричины хронических патологий желчного пузыря и печени;
- если в клинической картине имеются симптомы, характерные для данной патологии.
Специфическое исследование крови – этап, который должны проходить доноры и пациенты, входящие в группу риска. Результатом подробного анализа становится реакции на маркеры, которые обозначаются, как:
- HBsAg, HBeAg.
- Анти-HBs, анти-HBc (core) IgG, анти-HBc (core) IgM.
- HBV-ДНК.
Показания к проведению клинического исследования на гепатит С те же, что и в предыдущем случае. Больной здоров, если антитела на ВИЧ и гепатит (С и В) не выявлены. В случае с вирусом иммунодефицита отрицательный результат (норма) возможен в первые несколько недель инфекционного периода. Исключением из правил также считается серонегативная разновидность гепатита С.
Ни один диагностический метод нельзя назвать точным на 100%. Получение ложноположительного результата свидетельствует о присутствии в крови белковых соединений, которые по строению схожи с возбудителем ВИЧ-инфекции, гепатита В и С. В подобной ситуации врач направляет больного на повторное прохождение анализа или назначает более эффективное исследование. В случае с ВИЧ пациент сдает биологический материал для проведения иммуноблотинга.
При постановке диагноза врач должен быть уверен в достоверности полученных сведений. Иначе терапевтическая схема не принесет желаемого эффекта. Тест на ВИЧ окажется ошибочно положительным, если:
- в анамнезе больного есть венерические заболевания и (или) вирусный гепатит;
- пациент страдает от аллергической реакции;
- у больного имеются проблемы с почками и кишечником (воспаление функциональной ткани и слизистых оболочек, появление новообразований);
- присутствуют гормональные нарушения и сбои в ферментном составе крови.
Ложноположительный результат при гепатите выявляют в 15% обратившихся пациентов. Он может быть спровоцирован следующими факторами:

- Медикаментозная терапия (иммунодепрессанты, альфа-интерфероны).
- Особенности иммунной системы.
- Повышенная концентрация криоглобулинов.
- Аутоиммунные патологии.
- Начальная стадия вирусного гепатита (недостаточная концентрация защитных антител, небольшая вирусная нагрузка на организм).
- Наличие гепарина в крови.
- Беременность.
- Злокачественные или доброкачественные опухоли.
- Тяжелые инфекционные заболевания.
- Ошибки медицинского персонала (несоблюдение условий хранения, переноски или анализа биологического материала).
- Иммунизация против столбняка и гриппа.
- Парапротеинемия (появление в крови функционально неполноценных белков).
Чтобы избежать сомнительных результатов при клинических исследованиях на ВИЧ или гепатит, необходимо использовать диагностические наборы от одного изготовителя.
На ранней стадии гепатита В (в фазе обострения) выявляют положительную реакцию на маркеры HBeAg, HBV-ДНК, HBsAg. Возможно получение ответа на антитела анти-HBc (core) IgM и IgG. О вирусном гепатите в запущенной форме свидетельствует получение данных о анти-HBe (HBeAg при этом будет отрицательным). Если больной пошел на выздоровление, клинические анализы покажут присутствие анти-HBs, анти-HBc (core) IgG, анти-HBe.
Результаты учитывают в качественном и количественном суммарных показателях. Эти сведения получают в ходе расширенного анализа крови на гепатит В. В большинстве случаев больному предлагают сдать биологический материал только на антитела или антигены. Этого будет достаточно для полноценного скрининга. Развернутую форму исследования на гепатит назначают при получении положительного результата.
Для диагностики часто используют ПЦР, с его помощью можно обнаружить ДНК или РНК возбудителя. Иммуноферментный анализ и метод полимеразной цепной реакции применяют в стационаре. Для их проведения требуется специальная аппаратура. В домашних условиях делается только экспресс-тест. Данные, полученные таким образом, считаются ориентировочными. Впоследствии может потребоваться подтверждение результата.
Если у пациента подозревают гепатит С, то его направляют на иммуноферментный анализ антител. В составе крови могут присутствовать иммуноглобулины G или М. Наличие последнего компонента свидетельствует об активной фазе заболевания.
При обнаружении соединения G подозрения относительно гепатита С не подтверждаются. Иммуноглобулин этого типа появляется в крови тех, кто самоизлечился от заболевания или перенес вакцинацию (в случае с гепатитом В). Положительный результат фиксируют при выявлении следующих белковых соединений:

- Анти-ВГС IgM – репликация возбудителей вирусного гепатита С.
- Анти ВГС IgG – иммунная защита от гепатита.
- Ag ВГС – наличие возбудителей гепатита С.
- РНК ВГС – интенсивное воспроизводство вирусов.
Иммуноферментный анализ при ВИЧ-инфекции дает положительный результат при обнаружении в крови антител IgM (обозначение неизлечимого состояния). Вероятность их обнаружения возрастает с течением времени. Через 84 дня после заражения показатель будет равен 95%. Для его подтверждения врач может назначить дополнительные клинические исследования.
ВИЧ и гепатит – тяжелые вирусные недуги, которые провоцируют возникновение патологических изменений. Успешность терапии во многом зависит от периода обнаружения заболевания. Чем раньше пациент обратится в медицинское учреждение, тем больше шансов на восстановление пораженных органов. Самостоятельно разобраться в показателях, полученных в результате иммуноферментного анализа, нельзя. Сохранить качество жизни без вмешательства традиционной медицины невозможно.
источник
За время, прошедшее со дня открытия вируса иммунодефицита человека, в лечении наметился серьезный прогресс. Но до сих пор инфицированных и их близких интересует вирусная нагрузка при ВИЧ, ее показатели и норма. Эти данные учитываются при подборе терапевтических методов, продлевающих годы. При отсутствии лечения, людям с ВИЧ врачи прогнозируют до 10 лет жизни, при правильно подобранном лечении – до 70. Не последнее место в таком изучении занимают не только антитела к ВИЧ-инфекции, но и количество клеток, отвечающих за иммунитет, Т-лимфоцитов, или CD-4, – именно они могут обезопасить инфицированного от сопутствующих заболеваний, ведущих к смертности, или СПИДу. Прояснить ситуацию помогает общий анализ крови, назначаемый и при ВИЧ.При низком показателе антител к вирусу достаточно проходить обследование дважды в год, при увеличенных, при беременности, приеме сменных групп антиретровирусных препаратах – раз в 2-4 недели – 3 месяца.
- Анализы крови при вирусе иммунодефицит человека
- Диагностика
- Полимеразная цепная реакция
- Иммуноблоттинг
- Нормы
- Что такое вирусная нагрузка
- Что такое иммунный статус
- Иммунный статус и вирус
- Результаты и расшифровка анализов
- Пути передачи вирусной инфекции

- Анализ крови на ВИЧ. Часто впервые обнаруживают вирус именно при сдаче анализа крови на ВИЧ и гепатит.
- Общий анализ крови также назначается при ВИЧ. Он покажет специфические показатели лейкоцитов, тромбоцитов, гемоглобина, скорость оседания эритроцитов (СОЭ). Но эти же нюансы иногда указывают на другие вирусные инфекции, в случае отклонения от нормы назначаются другие исследования крови.
Важно! Если вы не знаете, как делаются тесты на ВИЧ, натощак или нет, врачи ответят: забор биологического материала осуществляется на голодный желудок. Это обеспечивает достоверный результат.
- Экспресс-анализы на ВИЧ. Они дают результат в течение 30 минут. Проводят изучение не только крови, но и слюны, мочи. Тест информативен в плане диагностики заражения и количества антител. Иногда случается, что тест на ВИЧ положительный, анализ отрицательный. Результат ложноотрицательный, если заражение произошло недавно. Пройти это обследование нужно будет через 6 недель.
- Иммуноферментное исследование. Из крови выделяют сыворотку, где и ищут антитела к вирусу иммунодефицита человека. На вопрос пациентов, сколько делается анализ на ВИЧ, врачи отвечают: до 10 дней. Но и здесь вероятность ошибочных результатов сохраняется. На это влияют аутоиммунные заболевания, обострения хронических болезней, раковые опухоли.
Задумываясь, где можно сдать анализ на ВИЧ, вам стоит обратиться в частную лабораторию, в центры профилактики и борьбы со СПИДом и ВИЧ, но проще всего сдать кровь в государственной поликлинике по месту жительства. Положительным аспектом каждого медицинского учреждения остается анонимность.
Узнать, сколько стоит ваш анализ на СПИД, можно заранее. Цена на ВИЧ-анализ колеблется от 300 до 12 000 рублей. Более дорогими по стоимости остаются исследования в частных лабораториях и высокочувствительные тесты.
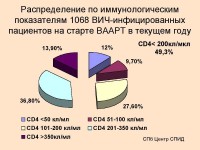
Вторая группа определяет антитела к вирусу иммунодефицита человека, антиген р24 (серологические анализы) и РНК вируса, ДНК провируса (молекулярно-генетические тесты).
Детальная диагностика назначается после того, как был проведен общий анализ крови, что при ВИЧ желательно сделать. Инфицирование ВИЧ протекает в разных стадиях: от бессимптомного состояния до острой фазы, как СПИД. Во время него организм страдает от оппортунистических болезней, в то время как иммунитет здоровых людей им может противостоять. Это продемонстрируют общие показатели кровяных телец.
Диагностика помогает определить и количество лейкоцитов. От соотношения их и антител к вирусу тоже зависит будущее лечение и качество жизни. Кроме общих методов используют и специфические приемы.
Это один из эффективнейших методов диагностики инфицирования. Его результаты правдивы на 90 – 99 %: тест выявляет не антитела к вирусу, а его РНК. Этот анализ на ВИЧ отличают короткие сроки готовности – до 3 дней.
Это высокочувствительный и не самый дешевый метод распознавания вирусной инфекции. Он заключается в разделении белков вируса, после чего их перемещают на нитроцеллюлозную мембрану. После процедуры электрофореза его антигены, разные по молекулярному весу, сравнивают с образцами на тест-полоске. Метод показывает, на какой стадии иммунодефицита находится человек.

Также анализ крови на ВИЧ имеет нормы и для инфицированных людей. Если показатель клеток снизился до 350, пора начинать терапию. Благодаря этому не разовьются опасные для инфицированных людей сопутствующие заболевания.
Если цифра снизилась до 200 единиц, часто назначают высокоактивную антиретровирусную терапию. Страдающим иммунодефицитом советуют сдать анализы на ВИЧ и гепатит. Заболевания печени часто сопутствуют опасному вирусу, усугубляют состояние иммунитета.
Важно! Половина случаев инфицирования диагностируется после того, как был проведен анализ крови на гепатит, rw и ВИЧ: после постановки женщины на учет по беременности, во время профосмотров, перед сдачей донорской крови.
Инфицированных интересует не только значение CD-4. Важно количество частиц опасного вируса в плазме крови. Нагрузка может показывать ошибочный результат из-за нарушения условий прохождения тестов, после вакцинаций, вследствие перенесенных заболеваний. Это касается и здоровых людей. Но если через месяц показатель увеличивается в 3-5 раз, это повод задуматься.
Многое зависит от состояния здоровья инфицированного. Его характеризуют кровяные тельца, в частности – отвечающие за борьбу с чужеродными телами, среди которых и вирусные инфекции.
Совокупность количественных и качественных показателей иммунитета – это иммунный статус. Его измерение лучше проводить в одно и то ж время суток, в одной лаборатории, при помощи одинаковых тестов. Различие в них иногда приводит к ложным результатам.
Состояние инфицированного человека зависит от соотношения главных показателей: количества частиц вируса и клеток CD-4, иммунный статус и вирусная нагрузка – обязательные параметры для диагностики и возможного лечения. Задача врачей – повышать иммунный статус, который борется с вирусом. Однако он способен поражать клетки CD-4, их количество может резко снизиться до критического показателя. Именно поэтому периодически проводится диагностика пациента.
Показатели иммуноферментного анализа могут отличаться. Они определяют разные белковые соединения, присутствующие в оболочках вируса. Наборы белков у тест-систем могут отличаться, но если обнаруживаются 3 основные – тест даст положительный результат.
Ученые выделяют следующие показатели:
- До 20 тысяч копий/мл – недостаточная концентрация РНК. Для зараженного человека это хороший результат. У здорового показатель должен быть равен нулю.
- От 20 тысяч до 100 тысяч – средняя стадия, характеризуется первичными или вторичными проявлениями иммунодефицита.
- От 100 тысяч до 450 тысяч считается смертельно опасным показателем. Чем выше цифра, тем больше вероятность развития СПИДа.
Важно! Можно повторно сдать кровь при ложноотрицательном, ложноположительном и неверном результате. Отрицательный результат правдив, если риск инфицирования отсутствовал в течение 12 недель до забора крови.
Стоимость анализа на ВИЧ делает его доступным для каждого желающего. Актуальность проблемы подтверждают распространенные способы передачи инфекции: это использование нестерильных медицинских инструментов, в частности шприцов, путь от матери к ребенку, при незащищенном половом акте, при переливании крови.
На вопрос, через сколько можно сдавать анализы на ВИЧ после возможного заражения, врачи отвечают: нужно выждать время от 3 недель до 3-5 месяц.
Что делать инфицированным и их близким:
- Следить за количеством копий РНК вируса ВИЧ. Это снижает риск инфицирования матерью плода, а также увеличивает продолжительность жизни зараженного.
- Своевременно сдавать анализы и ответственно проходить курсы антиретровирусной терапии.
- Помнить, что не только определение вирусной нагрузки при ВИЧ –важные показатели, их соотношение с результатами на иммунный статус – главная составляющая лечения. Тесты сдаются регулярно.
Поскольку лекарство от вируса ВИЧ не изобретено, людям с вирусной нагрузкой нужно следить, что показатель вирусных частиц не выходил за пределы нормы. Даже при наличии этого диагноза вы можете продолжать полноценную жизнь.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
источник
Многие из открытий, которые связанны с распространением и структурой вирусов гепатитов B и C, были совершены, благодаря активному изучению ВИЧ-инфекции. При этом возбудители этих патологий имеют довольно много общего. У них схожее «поведение», одинаковые способы передачи самого возбудителя.
Все три вируса умеют уклониться от иммунного ответа, проявляющегося со стороны организма человека. При этом даже принципы их терапии примерно одинаковы. Однако у них есть и некоторые отличия. Цель этой статьи выяснить, почему эти вирусы зачастую ставят рядом, и чем они отличаются.
Кроме того, что вирусы очень схоже себя ведут и умеют «улизнуть» от иммунного ответа, существует медицинская статистика, которая указывает на один довольно интересный факт.
Обратите внимание! Частота выявления гепатита B у пораженных ВИЧ пациентов в четыре раза, а гепатита C – в восемь раз выше по сравнению с неинфицированными людьми.
Принципы назначаемого лечения поражений печени практически те же, что и применяемые для ВИЧ – активно выполняемая противовирусная терапия. При этом механизм действия медикаментов, используемых в данных трех случаях тоже схож. Для препятствия размножению вирусов воздействуют на их основные ферменты.
В последнее время отмечается, что случаи передачи ВИЧ-инфекции при половых актах возросли более чем на 5 %. При этом женщин среди инфицированных выявлено больше, нежели мужчин.
Риск заражения плода или новорожденного от матери повышается по мере того, как усугубляется иммунодефицит у женщины с ВИЧ-инфекцией, он достигает 20 %. В то же время проведение с высокой интенсивностью антиретровирусной терапии, обозначаемой сокращенно ВААРТ, значительно снижает риск передачи ребенку этой инфекции.
Вероятность заразиться гепатитом формы В (сокращенно его обозначают ВГВ) при использовании парентерального (минуя желудочно-кишечный тракт) введения наркотиков, а также при половых контактах значительно выше, чем ВИЧ-инфекцией при тех же действиях.
Принято считать, что ВГВ, может быть в сто раз заразнее вируса иммунодефицита. Довольно высок риск передачи гепатита B ребенку от матери. Дети, которые рождены HBsAg-позитивными мамами, в десяти случаях из ста также оказываются зараженными. При выявлении у матери антигена HBeAg риск инфицирования малыша повышается до 80 %.
При этом примерно 95 % случаев инфицирования происходит при родах, и только в пяти случаях из ста дети заражаются трансплацентарно – посредством передачи вируса через плаценту внутриутробно. Сравнение показателей этих двух патологий становится наглядней и понятней при их сведении в таблицу (Табл. 1).
Таблица 1 – Сравнительная характеристика ВИЧ и гепатита В
| Наименование сравниваемых показателей | Определение сравниваемых показателей | ВИЧ | Гепатит B |
|---|---|---|---|
| Как передается | Через кровь | Да | Да |
| Инъекции грязным или зараженным шприцем | Да | Да | |
| Половой акт | Да | Да | |
| От матери ребенку | Да | Да | |
| Предметы гигиены | Нет | Да | |
| Способность вируса передаваться окружающим | Насколько заразен | 90% | 100% |
| При постоянных контактах через предметы обихода, длящихся несколько месяцев | 25% | 100% | |
| При специальном курсе терапии | 10% | от 20 до 30% | |
| Вирус способен выживать вне человеческого организма | 0,3% | Менее 10% | |
| Прогноз | Без лечения инфекция переходит в СПИД не позже, чем через 10 лет. | Во время инкубационного периода (около полугода) в крови вирус выявить невозможно. Иногда заболевание успевает обрести хроническую форму. | |
| При соблюдении терапии не переходит в СПИД более 20 лет. | Около 25 % зараженных заболевают раком или циррозом печени. | ||
| Вакцинация | Нет. В целях профилактики рекомендуется отказаться от незащищенных, а тем более случайных контактов, а также от наркотиков. | Да. Она дает иммунитет на 5 лет. |
Гепатит C считается «гепатитом наркоманов», так как 50 % пациентов с этой инфекцией ставили наркотические инъекции внутривенно. Заражение гепатитом C при половых актах происходит намного реже, чем ВИЧ-инфекцией и гепатитом B. Однако оно все-таки весьма возможно.
Риск инфицирования становится выше, если у человека имелось более десяти партнеров. Это происходит из-за большой вероятности повреждения слизистых во время секса. При беременности и родах передача гепатита C происходит редко (при хорошем иммунитете) – меньше 1 % случаев.
Пути приобретения гепатита
Эти два заболевания всегда стоят рядом, поскольку они схожи структурой, группой риска и путями передачи. Считается, что если человек заболел гепатитом B или C, то очень высока вероятность возникновения СПИДа. ВИЧ-инфекция – это очень «раскрученная» тема, а гепатит C в обществе обсуждается намного реже. А ведь этот вирус очень опасен и намного заразнее ВИЧ-инфекции.
Наличие двух этих вирусов в организме называется коинфекцией. Одним из самых частых факторов, из-за которых появляются хронические патологии печени, является гепатит C. Такие заболевания наносят большой ущерб здоровью пациентам с иммунодефицитом.
Терапия ВИЧ-инфекции может сильно измениться при наличии гепатита С. В то же время своевременная диагностика, а также лечение этих вирусов позволяет снизить вероятность передачи заболеваний даже от матери к ее малышу и замедлить дальнейшее развитие патологий печени.
Обратите внимание! В последние годы появляется довольно много информации в печати о коинфекции, однако людям более известно о влиянии ВИЧ на вирус гепатита в форме C, а их обратное влияние изучено значительно меньше.
Иногда инфицированные ВИЧ пациенты получают ложноотрицательную реакцию на антитела к гепатиту C, это проявляется довольно часто при пониженном у них содержании клеток, разрушительно воздействующих на вирус иммунодефицита. Это является свидетельством того, что иммунитет плохо реагирует на гепатит. Поэтому, чтобы диагностировать форму C у ВИЧ-положительного, можно применить тест ПЦР. Метод полимеразной цепной реакции позволяет выявить заболевания на самых ранних этапах.
Риск передачи как ВИЧ, так и гепатита C будущему малышу во время беременности, а также при грудном вскармливании новорожденного увеличивается в том случае, если у матери коинфекция. ВИЧ-инфекция способствует ускоренному развитию любой формы гепатита, поскольку нарушается работа защитной системы человека. Из-за этого еще повышается риск перехода гепатита C в хроническую форму, развития фиброза, а потом и цирроза.
Такое влияние неоднозначно. Некоторые исследования указывают, что некоторые типы гепатита C ускоряют образование СПИДа из ВИЧ. Однако этот вопрос все еще изучается и остается открытым. Вирус формы C ограничено воздействует на ВИЧ, но если у пациента имеются более серьезные проблемы с печенью, то возможно отягощение болезни. Терапию этих вирусов проводят обычно под тщательным мониторингом. Следует также постоянно наблюдать за взаимодействием препаратов при лечении коинфекции.
Как можно понять из вышесказанного, отличий между гепатитом и ВИЧ гораздо больше, чем сходных черт – это и возбудитель, и механизм развития, и прогнозы. Рассмотрим основные отличия.
ВИЧ-инфекция – это довольно медленно развивающееся инфекционное заболевание. Для того чтобы трансформироваться в СПИД, ему необходимо до 10 лет. Вирус поражает систему иммунитета, поэтому организм становится сильно восприимчивым к различным инфекциям, а также опухолям, которые, в конце концов, приводят летальному исходу больных.
Возбудитель – вирус иммунодефицита человека, относится к семейству РНК (содержит ретровирусы) и подсемейству лентивирусов. ВИЧ неоднороден как генетически, так и антигенно.
Он не стоек вне человеческого организма (уничтожается в течение получаса при температуре 56 ºС). При кипячении гибнет максимум через минуту. Воздействие на него дезинфектантов (в обычной концентрации) также губительно сказывается на нем. Главной особенностью вируса является его сильная изменчивость.
Обратите внимание! Вирусные гепатиты – это группа инфекционных болезней, поражающих печень. Заболевания достаточно схожи клинической картиной, однако сильно отличаются друг от друга этиологией, патогенезом, эпидемиологией и исходами.
Большой эпидемиологической значимостью обладают гепатиты В и С. Возбудитель формы B имеет ДНК, позволяющее отнести его к гепаднавирусам. Вирус устойчив к внешней среде и воздействию как химических, так и физических факторов. При температуре 20 ºC он сохраняется около трех месяцев, а если его заморозить, то срок жизни увеличивается и длится годами.
Вирус формы C (ВГС) происходит из семейства флавивирусов, содержит РНК. Он имеет липидорастворимую оболочку, а его размеры – приблизительно 50 нм. Геном кодирует как структурные, так и им предшествующие – неструктурные белки. Вирус неоднороден.
Существует шесть его генотипов, каждый из них с множеством подтипов. Они отличаются географией распространения. Первый и третий генотипы имеются в основном в Европе, генотипы четыре и пять можно обнаружить в Африке, а шестой – в Азии. Важным свойством этого возбудителя является высокая изменчивость и низкая иммуногенность. Вне человеческого организма он нестоек (устойчивость к уничтожению у него ниже, нежели у ВГВ и выше, чем у ВИЧ).
Несмотря на то, что общие неспецифические профилактические мероприятия для всех вирусных заболеваний сходны, между подходами к предупреждению ВГВ и ВИЧ существуют и существенные различия. Так, для профилактики гепатита формы В сегодня разработана весьма действенная мера – прививка. В России она является обязательной. Для этого могут использоваться, например, такие вакцины:
В то же время вакцины против вируса формы C, как и против ВИЧ, на сегодняшний день нет. Предупредить заражение ими возможно только такими профилактическими методами:
- Практиковать только защищенный секс.
- Следить за стерильностью инструментов при проведении медицинских и косметических процедур.
- Отказаться от наркотиков, по крайней мере, от их парентерального введения нестерильными шприцами.
Все диагностические процедуры на гепатит и ВИЧ проводятся анонимно, пациент может выбрать для этого любую клинику или лабораторию по своему усмотрению. Диагностика гепатита и ВИЧ предполагает проведение различных анализов на выявление возбудителя заболевания:
При подозрении на гепатит проводятся такие специфические анализы, как ИФА и ПЦР. Первый направлен на выявление антител к возбудителю, а второй – на определение в крови РНК или ДНК самого возбудителя, а также количества вирусных частиц и считается наиболее достоверной процедурой.
Наличие вирусов гепатита: анализы
Срок подготовки анализов на гепатит зависит от медицинского учреждения, в котором проводится диагностика. Так, государственные клиники, как правило, готовят анализ в течение 5-7 дней, частные же лаборатории могут предоставить результаты уже через 2-3 дня после забора материала.
Анализ на ВИЧ. Применяются такие методы:
- скрининг на антитела: ВИЧ-1 и ВИЧ-2. При их выявлении диагноз не ставится, а назначается дополнительное обследование;
- верификационное исследование посредством метода иммуноблота (ИФА с электрофорезом). Диагноз «ВИЧ» ставится при одновременном выявлении белков: gp160, gp120, gp41;
- количественный анализ ПЦР – направлен на выявление вирусной нагрузки.
Несмотря на то, что исследования крови на гепатит и ВИЧ проводятся различными методами, они имеют и некоторые сходные черты:
Процедура взятия анализа. Особой подготовки к забору крови не требуется, нужно лишь за сутки до проведения процедуры отказаться от вредных привычек, а также употребления в пищу жирной, острой, соленой пищи, желтых фруктов и возбуждающих напитков.
За два дня до анализов не рекомендуется употреблять лекарственные препараты (если это невозможно, то нужно поставить в известность врача), физиопроцедур, рентген-методов диагностики и физических нагрузок. Кровь берется из вены, на голодный желудок.
Время действия анализов. Для обеих патологий срок годности результатов составляет погода. Это связано с тем, что вирусы, вызывающие их, имеют достаточно длительный период инкубации – раньше, чем три месяца после заражения инфекцию выявить просто не удастся, а через шесть месяцев гепатит уже приобретает хроническое течение и характеризуется иными изменениями крови.
Стоит также сказать, что при прохождении медкомиссии (для получения или продления санитарной книжки) годность результатов составляет один год.
Продолжительность жизни человека при наличии одной из инфекций нельзя определить однозначно – это зависит от многих факторов: индивидуальных особенностей организма, возраста пациента, наличия сопутствующих патологий, а главное – от наличия/отсутствия лечения и объема выполнения пациентом рекомендаций специалиста. Рассмотрим, как меняются прогнозы при этих заболеваниях в зависимости от названных факторов:
- ВИЧ-инфекция. На сегодняшний момент эта патология неизлечима. При отсутствии лечения прогнозы выживаемости составляют не более десяти лет, причем это срок значительно уменьшается (до 7 лет и менее) при наличии у пациента оппортунистических инфекций: цитомегаловируса, пневмоцитоза, кандидоза, герпеса и др. При прохождении лечения в полном объеме и постоянном приеме противовирусных средств продолжительность жизни может составлять 20 лет и более.
Гепатит. Гораздо более опасным, по сравнению с ВИЧ, для человека является HCV. Проблема в том, что эта патология может долгие годы развиваться бессимптомно, и выявляться уже при тяжелой стадии цирроза или злокачественного новообразования. В этом случае прогнозы выживаемости составляют не более трех лет.
Гепатит С очень тяжело излечить, однако это возможно. При своевременном же обнаружении патологии и выполнении всех предписаний специалиста прогнозы благоприятны – продолжительность жизни составляет 30 лет и более. Если говорить о гепатите В, то прогнозы более благоприятны, однако это также зависит от принимаемого лечения и образа жизни больного:
- если пациент продолжает принимать спиртные напитки или наркотики и не проводит лечения, то выживаемость составляет 15 лет и более – это время, необходимое для развития декомпенсированной стадии цирроза;
Итак, совместное развитие гепатитов встречается довольно часто. Поэтому важно выяснить, как влияют эти вирусы друг на друга, и как в этом случае проводится терапия коинфекции.
Существует определенный метод терапии для очищения организма от гепатита B. Цель лечения заключается в полном избавлении от антигенов и вирусов этого типа гепатита. Также подразумевается сокращение количества ДНК, снижение воспаления печени, предупреждение развития цирроза, а также дальнейших повреждений печени.
Обратите внимание! Эта терапия позволяет «изгнать» из организма вирусы и антигены. Положительный результат наблюдается у 35 % больных хроническим ВГВ.
Довольно действенными в этом случае препаратами являются антиретровирусные средства, например, Ламивудин (3ТС), Эмтрицитабин (FTC), Тенофовир (TDF). К другим эффективным лекарствам можно отнести антивирусные медикаменты – Адефовир и альфа-интерфероны. Прием 3TC значительно снижает уровень ВГВ у пациентов с выявленной коинфекцией.
Сочетание таких двух вирусов затрудняет процесс терапии. Необходимо взвесить все возможные положительные и отрицательные последствия, связанные с лечением гепатита C.
Перед началом терапии следует принять решение, какой из вирусов надо лечить первым. Такой выбор должен основываться на определенных факторах: количество CD4, а также степень печеночных повреждений.
Медицинские работники рекомендуют перед АРВ (терапия с помощью медикаментов, замедляющих развитие вируса) вылечить гепатит C, в особенности если обнаружился «благоприятный» подтип вируса. Еще одним признаком необходимости терапии гепатита является обнаружение сильных повреждений печени.
Наличие гепатита C при ВИЧ не является прямым противопоказанием для выполнения АРВ-лечения. Это тем более справедливо в том случае, когда курс терапии гепатита не продлевается из-за высокой вероятности ее неэффективности.
Однако иногда пациентам, у которых низкий иммунный статус (то есть CD меньше 350), предлагается задержать терапию гепатита. Благодаря этому появится возможность направить усилия на лечение ВИЧ, что позволит поднять иммунный статус, а также снизить вирусную нагрузку.
Важно! Интерферон способствует существенному снижению уровня CD. Это значительно усугубляет иммунодефицит.
Надо учитывать, что ответ на лечение гепатита C будет значительно лучше, если количество CD повышается.
Некоторые пациенты проходят терапию обоих болезней одновременно. При этом требуется проведение тщательного мониторинга процесса лечения. Это является насущным вопросом в связи с тем, что некоторые препараты способствуют повышению восприимчивости к проводимой терапии. При этом возможно усиление проявления побочных эффектов.
В то же время терапия гепатита C способствует существенному замедлению процесса повреждения печени. Она же позволяет улучшить переносимость медикаментов, используемых при терапии, направленной против ВИЧ. Обязательно необходимо учитывать, что в высокой степени сохраняется прямая зависимость не только от формы вируса, но и от его подтипа.
Если частью комплексной терапии ВИЧ является такой препарат, как Зидовудин (AZT), то возможно, что этот медикамент придется заменить перед началом терапевтического воздействия на гепатит C. Из-за действия Зидовудина может развиться анемия. Это же неприятное проявление возможно и в обратном случае, при использовании Рибавирина, который является частью комбинированного лечения гепатита C.
Отзывов о лечении коинфекции мало, известно лишь, что она очень плохо поддается терапии. Это связано со специфичностью заболеваний. Однако все-таки существуют и положительные отзывы:
Мирослав, 50 лет: «Я живу с ВИЧ-инфекцией шесть лет. Также у меня была коинфекция с гепатитом C. Я его успешно пролечил с помощью пегилированного альфа-интерферона. У меня было около 700 клеток СД4 и практически не было вирусной нагрузки. Участковый врач меня направил к гепатологу. Он мне и предложил лечение гепатита.
После сдачи анализов он назначил мне курс терапии. Она должна была проходить одиннадцать месяцев. Через шесть месяцев мне отменили лечение, потому что нужно было сделать операцию. Несмотря на это, я все-таки вылечил гепатит. В период терапии у меня был один достаточно явный побочный эффект – это слабость. А вообще-то жизнь продолжается».
В обществе сегодня существует стереотип, что наличие у человека ВИЧ обязательно предполагает инфицирование гепатитом, в частности формами В и С. И, хотя такое сочетание действительно часто встречается в связи с ослабленностью иммунной защиты организма, однако оно совершенно необязательно. При правильной организации терапии основной патологии и профилактических мер коинфекции вполне можно избежать.
источник
Для выявления заражения вирусом, вызывающим иммунодефицит, существуют различные лабораторные методы. Главная цель обследования –диагностика болезни на ранних стадиях развития.
Клинический (общий) анализ крови не дает показателей, специфических для этого заболевания. Однако изменения в этом анализе могут указать на присутствие вирусной инфекции (любой), натолкнуть врача на мысль о необходимости дополнительных исследований на ВИЧ. Иногда у пациента при различных воспалительных состояниях совершенно случайно выявляют показатели ОАК, свидетельствующие о вирусном заражении.
Анализ крови на ВИЧ-инфекцию назначают в таких случаях:
- Перед проведением планового оперативного вмешательства для уменьшения риска заражения медицинского персонала и предупреждения возникновения критических состояний у пациента, связанных с иммунодефицитом.
- После состоявшегося незащищенного полового контакта.
- У беременных считается нормой проведение этого исследования трижды за период наблюдения. Делается это с целью предотвращения заражения будущего ребенка, для решения вопроса о возможности кормления малыша грудью, так как вирус передаётся через грудное молоко. Беременные женщины сдают кровь на ВИЧ совместно с обследованием на RW, HBs, HCV.
- После нанесения тату или прокалывания пирсингом различных частей тела в непроверенных салонах.
- Доноры биологических материалов также подлежат обязательному обследованию на ВИЧ.
- Наличие у человека частых и затяжных заболеваний (частые простуды, пневмонии, грибковые поражения кожи и слизистых и др.).
Кроме того, на ВИЧ-инфекцию ежегодно сдает анализы медицинский персонал больниц, поликлиник и других медучреждений.
Для постановки диагноза «ВИЧ-инфекция» недостаточно только осмотра или опроса пациента. Требуется проведение дополнительного обследования. Для диагностики заболевания применяются следующие лабораторные методики:
- клиническое исследование крови с лейкоцитарной формулой;
- полимеразная цепная реакция (ПЦР) – метод обнаружения ДНК вируса;
- иммуноферментное исследование крови (ИФА) – обнаружение антител к вирусу иммунодефицита.
Если есть необходимость подтверждения результатов, анализы назначаются повторно с временным промежутком от месяца до полугода.
Общий (клинический) анализ крови является своеобразным методом для начального выявления отклонений от нормы.
Расшифровка результатов ОАК при ВИЧ:
- На ранних стадиях заболевания у ВИЧ-инфицированных наблюдается значительное повышение уровня лейкоцитов. Это связано с активацией работы иммунной системы, так как организм старается уничтожить попавшую в него инфекцию. При расшифровке анализа крови человека с уже развившимся синдромом приобретенного иммунодефицита (СПИД) видно, что лейкоциты снижаются до критических показателей. (Норма у взрослых – 4-9×109/л.)
- Для зараженных ВИЧ-инфекцией свойственно наличие лимфоцитоза – повышенного количества лимфоцитов. При расшифровке анализа крови на ВИЧ отклонение этого показателя от нормы у взрослых может быть в двукратном размере. (Норма – 1,2-3×109/л в абсолютном количестве или 25-40% от общего числа лейкоцитов.) На стадии СПИДа развивается лимфопения в связи с гибелью большого количества Т-лимфоцитов.
- СОЭ при ВИЧ – важный показатель. Для людей с этой патологией характерно значительное увеличение скорости оседания эритроцитов (СОЭ). (Норма у женщин – 2-15 мм/ч, у мужчин – 1-10 мм/ч.)
- При ВИЧ-инфицировании отмечается снижение уровня гемоглобина, вследствие чего у больного развивается тяжелая анемия. (Для женщин норма гемоглобина – 120-140 г/л, для мужчин – 130-160 г/л.)
- Характерным показателем для пациентов с иммунодефицитом является значительно сниженное количество тромбоцитов (тромбопения), что может приводить к кровотечениям. (Норма тромбоцитов у взрослых – 150-400×109/л.)
При иммунодефиците изменяются практически все показатели ОАК. Однако это исследование не является строго специфичным.
Наибольшую достоверность имеют следующие узконаправленные исследования: ПЦР и иммуноферментный анализ (ИФА). Особо отметим второй метод, который делают уже через пару месяцев после возможного заражения. ИФА показывает наличие в сыворотке крови антител к вирусу иммунодефицита. Положительный результат ИФА обязательно перепроверяют более точным методом – иммуноблота (иммуноблоттинга).
ПЦР обнаруживает ДНК вируса. Метод высокочувствительный, поэтому часто дает ложноположительные результаты.
Для того чтобы предотвратить получение ошибочного или сомнительного результата анализа на ВИЧ, необходимо соблюдать следующие правила:
- Забор венозной или капиллярной крови делайте утром с 7.00 до 10.00.
- Накануне взятия крови нельзя принимать пищу в течение 8 часов. Результаты исследования изменятся из-за употребления пациентом жирной, острой, жареной пищи.
- За 1-2 дня до проведения обследования исключите из рациона алкоголь.
- При инфекционно-воспалительных заболеваниях воздержитесь от сдачи крови на исследование до полного выздоровления.
- Перед проведением обследования сообщите врачу о принимаемых лекарственных средствах. Анализ сдавайте не ранее 10 дней после отмены антибиотиков.
- Повышенные физические нагрузки или стресс накануне исследования также могут привести к получению ложноположительных результатов.
Если у врача вызывают сомнения результаты проведенного обследования, он может направить человека на повторную сдачу анализа, предупредив о необходимости исключения негативно влияющих факторов.
источник
Для достоверной оценки результата обследования на ВИЧ следует помнить, что она зависит от времени, прошедшего от момента потенциального заражения:
- тест на ВИЧ-инфекцию, выполненный непосредственно после потенциального заражения, не информативен, так как антитела к ВИЧ еще не образовались. По этой причине выполнение теста целесообразно не ранее 3-й недели после потенциального контакта с вирусом. Исключение составляют юридические основания (например, у медицинских работников при травме иглой, содержащей биологический материал), когда необходимо удостовериться, что на момент контакта с потенциальным носителем ВИЧ-инфекции она у данного пациента отсутствовала;
- с достаточной точностью ВИЧ-инфекцию можно исключить только через 3 месяца после потенциального заражения. Поэтому после контакта с носителем инфекции обязательно выполнение контрольного обследования. Тем не менее, повторное выполнение анализа через 3 месяца (т.е. через 6 месяцев после потенциального заражения) имеет смысл только в исключительных случаях, к примеру, при наличии клинического подозрения на острый ретровирусный синдром;
- отрицательный результат теста является надежным только в том случае, если в течение прошедших трех месяцев отсутствовал повторный контакт с вирусом.
При наличии клинического подозрения на острую ВИЧ-инфекцию (острый ретровирусный синдром, контакт группы риска с ВИЧ-инфицированным человеком) целесообразно выполнение ВИЧ-ПЦР. С учетом возможного ложноотрицательного результата, в общих случаях ВИЧ-ПЦР может использоваться для исключения факта передачи ВИЧ-инфекции, однако лишь условно — она не может заменить серологический анализа на ВИЧ. Поэтому метод ВИЧ-ПЦР должен применяться только в дополнение к серологическому анализу, но не вместо него. Метод ВИЧ-ПЦР, используемый в рутинной клинической практике, позволяет определять исключительно ВИЧ-1.

-
при наличии клинического подозрения на ВИЧ-инфекцию после личного или профессионального контакта с больным;
- при госпитализации в стационар;
- перед хирургической операцией;
- донорам крови и органов;
- при планировании и вынашивании беременности;
- при обследовании на инфекции, передающиеся половым путем;
- при вероятном заражении (переливание инфицированной крови, близком контакте с ВИЧ-инфицированным, после случайного незащищенного секса);
- для выяснения инфекционного статуса полового партнера пациента;
- медицинским работникам при травме иглой, содержащей биологический материал;
- при длительном субфебрилитете;
- при частых повторных инфекционных заболеваниях.
Главное условие для сдачи анализа — отказ от еды минимум за 8 часов до процедуры, а также запрет на алкоголь.
Забор крови осуществляется амбулаторно по стандартной технологии — из вены стерильным шприцем. Для исследования достаточно 5 мл.
В случае инфицирования ВИЧ продукция антител начинается не ранее чем через две недели.
Антиген p24 может определяться приблизительно за 5 дней до первичного появления специфических антител. Аг р24 — белок стенки нуклеотида ВИЧ. Стадия первичных проявлений после инфицирования ВИЧ — следствие начала репликативного процесса.

Аг р24 появляется в крови через 2 недели после инфицирования и может быть выявлен методом ИФА в период от 2 до 8 недель. Через 2 месяца от начала инфицирования Аг р24 исчезает из крови. В дальнейшем в клиническом течении ВИЧ-инфекции отмечают второй подъем содержания в крови белка р24. Он приходится на период формирования СПИД. Существующие тест-системы ИФА для детекции Аг р24 используют для раннего обнаружения ВИЧ у доноров крови и детей, определения прогноза течения заболевания и контроля за проводимой терапией. Метод ИФА обладает высокой аналитической чувствительностью, что позволяет обнаруживать Аг р24 ВИЧ-1 в сыворотке крови в концентрациях 5−10 пкг/мл и менее 0,5 нг/мл ВИЧ-2, и специфичностью. Вместе с тем следует отметить, что содержание Аг р24 в крови подвержено индивидуальным вариациям, что позволяет выявить только 20−30% пациентов с помощью этого исследования в ранний период после инфицирования.
АТ к Аг р24 классов IgM и IgG в крови появляются, начиная со 2-й недели, достигают пика в течение 2−4 нед и держатся на таком уровне различное время — АТ класса IgM в течение нескольких месяцев, исчезая в течение года после инфицирования, а АТ IgG могут сохраняться годами.
АТ к ВИЧ 1/2 в сыворотке крови в норме отсутствуют.
Антиген р24 в сыворотке в норме отсутствует.
В стадии СПИДа количество АТ может снижаться вплоть до полного исчезновения. На период формирования СПИД отмечается подъем содержания в крови белка р24.
| Online диагноз |
Размещение рекламы, сотрудничество: info@online-diagnos.ru
Сайт не несет ответственность за содержание и достоверность размещенного пользователями на сайте контента, отзывы посетителей сайта. Материалы сайта носят исключительно информационно-ознакомительный характер. Содержание сайта не является заменой профессиональной консультации врача-специалиста, диагностики и/или лечения. Самолечение может быть опасно для здоровья!
источник

Благодаря своим уникальным свойствам кровь позволяет диагностировать функционирование практически всех органов и систем организма, а во время беременности женщины дает информацию и о состоянии организма плода. Анализы крови, сроки которых находятся в пределах нормы, позволяют определить отклонения, изменения в составе крови и диагностировать заболевания на ранних стадиях, проводить мониторинг течения заболевания.
Забор крови для исследования обычно делается из пальца или из вены. Для сдачи крови при проведении анализа не требуется специальной подготовки, однако частым условием является забор крови рано утром натощак. Во всех медицинских учреждениях забор крови из пальца или из вены для проведения анализа осуществляется квалифицированными специалистами. Некоторые специалисты рекомендуют проводить забор крови для анализа только из вены, поскольку считают этот метод более надежным и точным по ряду причин.
Анализы крови, сроки которых оказывают влияние на достоверность информации о состоянии и функционировании органов и тканей организма, позволяют врачам диагностировать заболевания. При несоблюдении сроков анализов крови со временем информация частично искажается, что может привести к постановке неверного диагноза.
На сроки анализов крови оказывает влияние несколько факторов:
- вид лабораторного исследования;
- уровень технологического оснащения лаборатории;
- специфика исследования (количество и свойства заданных показателей для диагностики).

Большинство современных клиник, оснащенных новейшим медицинским оборудованием, проводят полные обследования и выдают результаты анализов крови уже в течение одного дня, а в некоторых случаях вы можете получить результат анализа на руки уже через 1–2 часа. Но вместе с тем в большинстве государственных клиник те же исследования могут проводить в течение 5–7 дней. Получается, что сроки анализов крови напрямую зависят от выбора лаборатории и стоимости исследования.
Обозначены определенные общеустановленные границы срока годности анализов крови. Однако и здесь могут встречаться различные вариации, когда срок анализов крови может быть сокращен или увеличен. Обычно медицинские учреждения информируют своих пациентов о видах анализов крови и их сроках годности в памятках и на информационных стендах.
Рассмотрим сроки анализов крови по основным видам исследований более подробно.
Самый распространенный анализ, при этом он является одним из важнейших диагностических методов терапевтических, гинекологических, кардиологических, урологических, эндокринологических исследований.
- Срок готовности анализов крови – 5 дней.
- Срок действия анализов – 10–14 дней.
Позволяет оценить функционирование основных внутренних органов, дает информацию о процессах метаболизма (углеводный, белковый, липидный обмен), а также позволяет определить потребность в необходимых микроэлементах.
- Срок готовности – 4–5 дней.
- Срок годности анализов крови – 10–14 дней.
Дает представление о состоянии иммунной системы человека. Позволяет определить наличие аллергенов, вызывающих аллергические реакции в организме.
- Срок готовности анализов крови – 5–7 дней.
- Срок действия анализов крови – до 1 месяца.
Дают оценку состояния эндокринных органов, помогают диагностировать различные гормональные изменения и выявить заболевания поджелудочной, щитовидной железы, половых желез, оценить состояние жирового обмена.
- Срок готовности анализов – 5–10 дней.
- Срок годности – до 6 месяцев.
Позволяют выявить антитела, которые возникают в организме при инфицировании вирусом иммунодефицита человека.
- Срок готовности – 4–5 дней.
- Срок действия анализов крови – до 6 месяцев.
Особый вид лабораторных исследований крови. Позволяет определить наличие возбудителя заболевания в организме человека.
- Срок готовности анализов крови – 4–8 дней.
- Срок годности – от 20 дней до 3 месяцев.
Лабораторные исследования, позволяющие определить наличие антител к вирусам гепатитов.
- Срок готовности анализов – 4–5 дней.
- Срок действия анализов крови – до 3 месяцев.
Основной вид исследования для диагностики сахарного диабета.
- Срок готовности – 1–4 дня.
- Срок годности анализов крови – 10–15 дней.
Определяет наличие антител к простейшим паразитам и грибам.
- Срок готовности анализов крови – 4-8 дня.
- Срок действия анализов – до 6 месяцев.
Сдать анализы крови, чтобы проверить собственное здоровье, можно в любой частной клинике, коих много в любом городе. Однако результаты расшифровки анализов носят только информационный характер и не могут служить диагнозом какого-либо заболевания. Для получения более подробной информации и назначения квалифицированного лечения необходимо обратиться к специалисту и получить очную консультацию у хорошего врача. Сроки анализов крови ограничены, по этой причине следует своевременно обращаться к специалисту за расшифровкой и консультацией. В противном случае анализы придется пересдавать. Желаем вам крепкого здоровья.
источник

 при наличии клинического подозрения на ВИЧ-инфекцию после личного или профессионального контакта с больным;
при наличии клинического подозрения на ВИЧ-инфекцию после личного или профессионального контакта с больным;