Невзирая на то, что медицина стремительно шагнула вперед и разработала множество мощных антибактериальных препаратов, пневмония все еще остается одним из наиболее распространенных и смертоносных заболеваний, которое по частоте смертельных исходов занимает третье место после инсультов и онкологических болезней. К сожалению, снизить заболеваемость не удается.
Пневмония — это воспалительный процесс инфекционнного происхождения, который негативно воздействует на нижние дыхательные пути с непременным вовлечением легочных материй.
- Внебольничное воспаление легких является, пожалуй, самым распространенным видом заболевания.
- Госпитальная пневмония. Эта форма заболевания проявляется у человека, который продолжительное время пребывает в стационаре, при условии что во время госпитализации у больного не было ни одного симптома, сведетельствующего о наличии этого недуга.
- Аспирационное воспаление легких — это форма заболевания, которая проявляется в результате попадания в организм болезнетворных бактерий посредством пищи, воды или любых посторонних предметов.
- Атипичное воспаление легких — это, пожалуй, самая тяжелая форма недуга, поскольку она вызвана атипичной микрофлорой (например: хламидиями, микоплазмами и т. д.).
Стоит учитывать, что пневмония — это недуг бактериального происхождения.
Основными возбудителями недуга являются: стафилококк, пнемококк и гемофильная палочка. В редко встречающихся ситуациях толчком к заболеванию могут стать клебсиеллы, кишечная палочка, но это в случае, если у больного параллельно протекают тяжелые заболевания.
Факторы, которые значительно повышают вероятность заболевания пневмонией:
- Поражение внутренних органов, особенно почек, сердца и легких.
- Сниженный уровень защитного барьера организма.
- Наличие онкологических заболеваний.
- Предварительное осуществление исскусственной вентиляции легких.
- Поражение работы центральной нервной системы.
- Возраст, превышающий 60 лет.
- Воздействие общего наркоза на организм.
Как проявляется пневмония у взрослых? Основными проявлениями пневмонии выступают:
- Стремительно поднимающийся и удерживающийся жар до 39 градусов.
- Обильный кашель с отхождением мокрот в больших количествах.
- Одышка в состоянии покоя или при незначительных физических нагрузках.
- Болезненные ощущения или чувство дискомфорта в области груди.
В большинстве случаев больные отмечают значительное снижение работоспособности, слабость, утомляемость, обильное потоотделение, проблемы со сном и отсутствие аппетита. У пациентов пожилого возраста также может наблюдаться общая интоксикация организма. Стоит отметить, что есть категория людей, у которых протекает пневмония без симптомов или же со слабо выраженными — сухой кашель, периодические головные боли и слабость.
Как проявляется пневмония у детей? Чаще всего пневмония у детей развивается крайне стремительно, и причиной ее становятся осложнения после перенесенного ОРЗ. Наиболее распространенный возраст — от полугода до 6 лет. В подавляющем большинстве пневмонию у детей провоцирует пневмококк. Если вы начинаете подозревать, что ваш ребенок заболел, то следует незамедлительно обратиться за консультацией к врачу. Лечение, как правило, осуществляется в стационаре. Пневмония без симптомов у детей фактически не встречается.
Эта болезнь стремительно прогрессирует, поэтому халатности и ненадлежащего лечения не потерпит. Бездействие может привести к летальному исходу!
Во избежание существенных погрешностей при исследовании ваших общих анализов, следует основательно подготовиться к их сдаче и выполнить все нижеперечисленные правила:
- Сдача крови должна осуществляться строго на голодный желудок и в первой половине дня. Можно лишь употреблять вовнутрь очищенную воду без газов.
- Вечерняя трапеза должна быть окончена как минимум за 8 часов до предполагаемого времени сдачи крови.
- За пару дней до сдачи анализов следует воздержаться от применения каких-либо лекарственных средств, поскольку им под силу существенно изменить состав крови.
- За сутки необходимо воздержаться от жирной пищи, алкоголя и не допускать физических нагрузок.
Пневмония — это крайне смертоносное заболевание, нуждающееся в своевременном выявлении и соответсвующих исследованиях. Диагностика должна в себя включать следующие составляющие:
- Биохимический состав крови.
- Общий анализ мочи.
- Общий анализ мокрот.
- Флюорография.
При пневмонии анализ крови — это самая обязательная составляющая диагностирования. Редко, но встречаются случаи, когда результаты анализов крови в норме, но при этом воспалительные процессы все равно будут проявляться. Это свидетельствует о том, что иммунная система больного ослабла настолько, что не в состоянии воздействовать на протекающий недуг.
При пневмонии анализ крови у взрослого человека должен показывать довольно высокий уровень лейкоцитов, но это при условии, что иммунная система еще в силах оказывать сопротивление болезни. Показатель СОЭ должен достигать критических отметок. Если в организме продолжительное время происходит интоксикация, то возможно развитие анемии. Нормальное течение пневмонии не способно проявиться в анализах. Лишь в случае, когда приближается кризис, может стремительно возрасти показатель эозинофилов.
В том случае, если при пневмонии анализ крови не проявляет лейкоцитоз, то это плохой звоночек для взрослых.
Анализ крови при пневмонии у ребенка:
- Показатель эритроцитов находится в норме или незначительно понижен. Запущенная форма заболевания, наоборот, провоцирует стремительное повышение количества эритроцитов в организме.
- При пневмонии анализ крови у ребенка указывает на повышенное количество лейкоцитов, что говорит о наличии бактериального недуга.
- Стремительно возрастает количество разнообразных форм палочкоядерных нейтрофилов.
- Анализ крови при пневмонии у ребенка показывает, что заболевание приводит к стремительному уменьшению уровня лимфоцитов.
- СОЭ в разы превышает необходимую норму.
Курс лечения легкой формы пневмонии могут назначать врачи, имеющие широкий профиль: терапевты, педиатры, семейные врачи. Что касается тяжелой формы заболевания, то тут необходима госпитализация в специализированное отделение — пульмонологическое.
Основа лечения воспаления легких — антибактериальные препараты (антибиотики). Препарат, дозировка и длительность приема должны в обязательном порядке определяться врачом, в зависимости от множества факторов: возраст пациента, особенности протекания недуга и наличие дополнительных заболеваний. В большинстве случаев лечение проходит комплексно, с применением нескольких антибактериальных препаратов.
Средняя продолжительность курса лечения составляет 10 дней.
Полностью исключить вероятность заболевания невозможно, но можно приложить максимум усилий, чтобы обезопасить себя и своих близких. Прежде всего, нужно стараться жить в соответствии со здоровым образом жизни: придерживаться правильного питания, закаляться, заниматься спортом, много времени проводить на свежем воздухе, избегать стрессовых ситуаций и придерживаться всех правил личной гигиены. Необходимо употреблять в пищу растительную еду или же БАДы, чтобы работа иммунной системы не давала сбои. Лежачим больным рекомендуется регулярно проделывать курсы массажа и делать специально разработанную дыхательную и лечебную гимнастику, а также целесообразным может быть назначение антиагрегантов (например, «Трентала», «Гепарина» и т. д.).
Относитесь крайне щепетильно и внимательно к состоянию здоровья, ведь своевременное диагностирование и лечение недугов может значительно увеличить продолжительность жизни человека!
источник
Диагноз «пневмония» состоит из целого комплекса показателей. При подозрении на пневмонию врач обязательно проведет объективный осмотр:
— посчитает пульс, он может быть повышен;
— измерит температуру тела, она тоже повышается при воспалении;
— выслушает сердцебиение, в зависимости от тяжести состояния звучание сердечных тонов может измениться;
— прослушает дыхание, чтобы оценить хрипы, их локализацию и размер, зачастую именно хрипами объясняется кашель;
— определит границы нормальной легочной ткани путем перкуссии (постукивания).
Для полноты клинического диагноза, кроме осмотра, необходимы данные лабораторных и инструментальных исследований. Без них диагноз не будет обоснован.
Кроме общего объективного осмотра для диагноза понадобятся данные лабораторных и неинвазивных методов исследования.
Картину легких может предоставить только рентгенографическое исследование, поэтому снимок легких нужно будет сделать обязательно. На нем будет хорошо видно, какие изменения произошли в легочной ткани, где именно находится пораженный участок и каких он размеров. Часто именно на основании снимка и ставится окончательный диагноз.
Самый первый вид обязательного лабораторного исследования — это общий анализ крови.
В общем анализе крови есть несколько достоверных показателей воспалительного процесса в организме:
— уровень лейкоцитов в крови повышается, иногда значительно;
— изменения в лейкоформуле (то есть, в соотношении разных видов лейкоцитов), палочкоядерных лейкоцитов становится больше 6;
— повышение скорости оседания эритроцитов;
— повышение уровня эозинофилов (тоже вид лейкоцитов), характерно для эозинофильной пневмонии.
Несмотря на явный воспалительный процесс, реакция крови совсем не обязательно будет очевидной. В некоторых случаях при плохом состоянии анализ крови бывает хорошим.
На самом деле, палочкоядерный сдвиг влево, повышение скорости оседания эритроцитов и увеличение общего уровня лейкоцитов — это характерные изменения для воспалительного процесса в организме. Но бывают ситуации, когда при явном заболевании кровь остается спокойной. Обычно это бывает при слабом иммунитете. В этих случаях не только кровь не реагирует, но даже температура практически не повышается, держится в пределах 37-37,5°.
Кроме того, вялая реакция крови может наблюдаться, когда воспаление возникает после перенесенного тяжелого заболевания, и организм уже истощен, а адекватно реагировать на воспаление не может. И даже при пневмонии анализ может быть хорошим.
Также картина воспаления может не вырисовываться у пожилых пациентов. Дело в том, что с возрастом реактивные возможности организма снижаются, и даже тяжелые заболевания протекают со смазанной клинической и лабораторной картиной.
Именно поэтому диагнозы не выставляются только по одному симптому или клиническому показателю.
источник
Пневмония или воспаление легких представляет собой патологическое состояние, когда нарушается работа легких человека. Существует множество причин поражения, но чаще всего толчком к развитию болезни становится ослабление иммунитета, аллергии, нарушение кровотока, плохое раскрытие или неполноценное развитие органа у детей и т.д. Все эти и другие факторы провоцируют невозможность организма самостоятельно противостоять патогенным микробам, проникающим в дыхательную систему и нарушающим ее правильное функционирование.
На первых этапах поражения пневмонию легко перепутать с ОРВИ или ОРЗ, но быстрое заполнение полостей легких жидкостью, гноем, кровью вызывает их асфиксию. Очень высокая температура способствует отмиранию нервных клеток.
Главная отличительная характеристика пневмонии – ее возбудители. Как правило, это стафилококки, среди которых выделяется больше 100 видов. Также может произойти поражение гемофильной инфекцией. В редких случаях причинами воспаления легких становятся грибки, хламидии и некоторые типы вирусов.
Для своевременной дифференциальной диагностики заболевания и выявления тяжести протекания требуется сдавать анализ крови при пневмонии.
Общий анализ крови при пневмонии в совокупности с другими методами диагностики помогает конкретизировать место поражения, силу воспаления, выявить чувствительность бактерий или вирусов к тем или иным препаратам. Все это дает врачу возможность провести максимально эффективное лечение.
Анализ крови при пневмонии или при подозрении на воспаление легких – обязательный для каждого пациента. Особое диагностическое значение уделяется содержанию лейкоцитов в крови, СОЭ (скорости оседания эритроцитов) и установлению лейкоцитарной формулы.
- При тяжелых формах воспалений повышается содержание эритроцитов в крови по причине обезвоживания организма.
- Лейкоциты при пневмонии тоже сильно повышены.
- Тромбоциты остаются в норме.
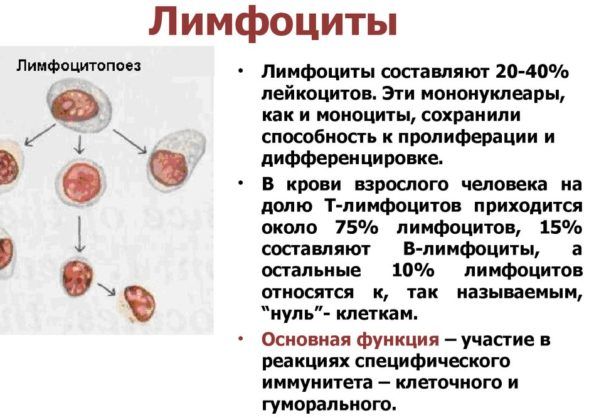
Лейкоцитами называются элементы крови, противодействующие воспалительному процессу. Они классифицируются на множество различных клеток, каждые из которых отвечают за определенную работу.
В соответствии с цветом лейкоциты разделяются на:
- бесцветные нейтрофилы;
- фиолетовые базофилы;
- розовые эозинофилы.
При проявлении пневмонии происходит увеличение концентрации нейтрофилов. Они отличаются друг от друга возрастом. Молодые клетки – в норме 5% от всех лейкоцитов, а зрелые преобладают и составляют примерно 60%. Эта система характерна при нормальном функционировании организма, а при развитии воспаления легких такое равновесие сильно нарушается.
Чтобы иммунитет больного правильно противостоял инфекции, происходит повышение концентрации молодых клеток. Эти изменения именуются сдвигом лейкоцитарной формулы в левую сторону, так как молодые клетки располагаются по формуле левее зрелых.
Анализы при бактериальных формах пневмонии показывают:
- поражение легких патогенными бактериями проявляется снижением концентрации лимфоцитов;
- уменьшается процентное соотношение эозинофилов и базофилов.
- развивается лейкопения – проявляется она снижением количества лейкоцитов, это первый признак вирусных форм воспаления легких;
- происходит повышение концентрации лимфоцитов, потому что именно они отвечают за противостояние вирусной инфекции.
Благодаря указанным характеристикам анализ крови поможет врачу установить природу возбудителя, а значит, выбрать правильное лечение.
Обычно при развитии пневмонии СОЭ доходит до 20 – 25 мм/ч, может увеличиваться еще больше – до 40 – 50 мм/ч при тяжело текущем воспалительном процессе.
Если анализы при пневмонии показывают увеличение СОЭ до отметки 80 мм/ч – врач может предположить онкологию или аутоиммунное поражение. Эти опасные нарушения иногда имеют схожие с пневмонией проявления.
Но следует уточнить, что показатель СОЭ не является абсолютным для постановки диагноза. Например, у людей, проходящих иммуносупрессивное лечение, эта характеристика повышается без наличия заболеваний.
Важно также отметить нормы СОЭ у взрослых и детей:
- для представителей мужского пола 1 – 10 мм/ч;
- для женщин 2 – 15 мм/ч;
- для детей 1 – 8 мм/ч.
При развитии пневмонии биохимический анализ крови является одним из основных. Он позволяет отразить процессы метаболизма в организме пациента, проверить норму функционирования внутренних органов и систем. Биохимия дает возможность выявить наличие бактерий или вирусов, а также продуктов их жизнедеятельности.
Для анализа нужно довольно много крови, берут ее из вены. Когда ситуация не так серьезна, достаточно крови из пальца, чтобы врач получил представление об общем состоянии организма пациента.
Оценка биохимического анализа у людей с воспалением легких имеет большое диагностическое и прогностическое значение. Изменения биохимических показателей в большинстве своем являются неспецифическими. Это дает возможность установить характер заболевания и степень его тяжести.
Сопоставление результатов биохимии с симптоматикой патологии и итогами других исследований помогают оценить функциональное значение любых органов, в том числе и легких. Таким образом, врач составляет представление о патологическом процессе, его активности, выявляет склонность к осложнениям и получает возможность своевременно предупредить их.
Цель биохимического анализа крови – показать соотношение в кровотоке кислорода с углекислым газом. Если имеют место осложнения, связанные с угнетением органов системы дыхания, то проявляются характерные признаки недостаточности кислорода в легких. Это самое опасное осложнение пневмонии, провоцирующее кислородное голодание головного мозга.
Даже на фоне улучшения состояния пациента после болезни и позитивной динамики картина анализов крови продолжает еще некоторое время оставаться патологической.
Общие показатели крови нормализуются, но большинство нарушений приходит в норму постепенно – это говорит о правильной работе иммунитета и адекватном иммунном ответе.
Для периода выздоровления характерно повышение содержания в крови эозинофилов – это говорит о благоприятных прогнозах. Если этого не происходит, эозинофилы вообще исчезают из показателей. Это один из лабораторных признаков начала развития осложнений.
По мере выздоровления нормализуется лейкоцитарная формула: молодые клетки становятся зрелыми, сдвиги в таблице исчезают.
При расшифровке анализа крови у ребёнка при пневмонии специалист учитывает, что изменения зависят от тяжести патологии: чем интенсивнее протекает болезнь – тем выше содержание лейкоцитов и сдвиг лейкоцитарной формулы.
Для контроля состояния пациента анализы проводятся регулярно. Их расшифровка делается с учетом возрастной группы, серьезности состояния, сопутствующих нарушений и итогов других методов диагностики воспаления легких.
В организме детей пневмония протекает сложнее, длительность зависит от индивидуальных характеристик организма.
В детском возрасте при развитии пневмонии картина постоянно изменяется. Например, у в возрасте 3 – 4 лет нормой в анализах считается постоянное преобладание лимфоцитов над нейтрофилами. При подобных нарушениях у взрослого – врач предположил бы развитие вирусной формы пневмонии.
Только у детей старше 5 лет в крови преобладают нейтрофилы, а к 14 – 15 годам общий анализ крови становится приближенным к взрослому человеку. Чтобы не допустить ошибок в расшифровке, педиатр всегда сопоставляет результаты с возрастной группой и состоянием здоровья.
Выявить пневмонию помогает дополнительное проведение диагностики работы почек, она отображается в общем анализе мочи. При пневмонии анализы мочи могут иметь такие сдвиги:
- эритроциты в составе мочи в небольшом количестве – микрогематурия;
- присутствие белка в моче – протеинурия.
В нормальном состоянии этих компонентов в моче нет. И после выздоровления они исчезают.
Итак, анализы при пневмонии – важный метод диагностики, благодаря которому врач получает исчерпывающую информацию о состоянии пациента, может назначить адекватное лечение. Но обязательно учитываются и результаты других методов диагностики.
источник
Такое опасное инфекционное заболевание как пневмония требует незамедлительного лечения. Если есть подозрения, обязательно нужно сдать анализы на пневмонию.
Статистика, увы, свидетельствует, что почти каждый второй житель планеты сталкивался с этим недугом. Еще до сдачи анализов на пневмонию определить болезнь можно по таким признакам:
- Больного бросает в жар, температура поднимается стремительно до 39-40 градусов;
- Частый кашель с обильной мокротой, в которой можно заметить кровянистые и гнойные массы;
- При небольших физических нагрузках и даже в состоянии покоя мучает одышка;
- В груди дискомфортное состоянии;
- Общая слабость, потливость, плохой аппетит и сон из-за воспалительного процесса и интоксикации.
Иногда пневмония протекает почти бессимптомно, есть лишь сухой кашель, слабость и боли в голове.
Пневмония успешно лечится. Но пациенту может грозить гибель. Вот почему так важно быстро определить болезнь и начать лечение. Если симптомы вызывают у доктора подозрения, то он обязательно направит на:
- Общий анализ крови;
- Тест на мокроту;
- Тест на мочу;
- Биохимический анализ крови;
- Флюорографию.
Особенно важный показатель — тест на кровь. Не всегда такой тест отражает проблему. Если иммунитет слабый, то в крови не будет никаких заметных изменений.
Нередко назначают (в дополнение к основным анализам) УЗИ сердца, так как при воспалении легких страдает и сердце. Нарушения в работе этого органа могут быть следствием пневмонии, либо самостоятельным заболеванием, требующим лечения. Так как наличие еще и воспаления легких приведет к ухудшению.
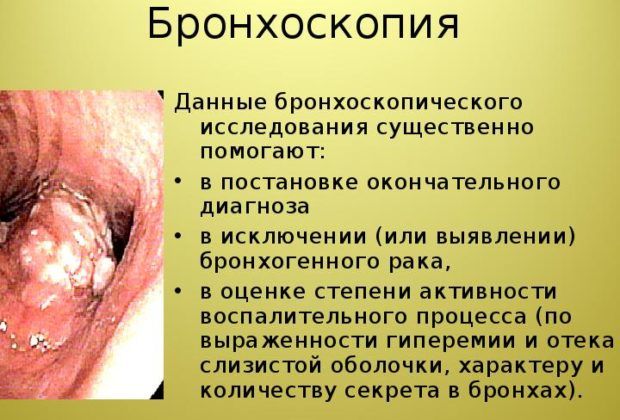
Еще один дополнительный метод – бронхоскопия. Это эндоскопический метод, благодаря которому можно обнаружить инородные предметы в легких, опухли и воспаления, аномалии в развитии легких, бронхов.
Пневмония может возникать по разным причинам. Поэтому различают:
- Внебольничная форма. Встречается чаще всего;
- Госпитальное воспаление легких. Это в том случае, если до поступления в стационар у больного не было никаких признаков этого заболевания;
- Аспирационное воспаление легких. Такая форма недуга образуется при попадании в организм болезнетворных микроорганизмов – чаще вирусов и бактерий, реже кишечной палочки;
- Атипичная пневмония – самая тяжелая форма недуга. Она образуется на основе атипичной микрофлоры (различные грибки, хламидии, микоплазмы и так далее).
Любая форма пневмонии требует комплексного адекватного лечения, опирающегося на точные анализы.
Передается болезнь через предметы обихода и вещи, на которые вместе с мокротой попали бактерии, через руки, воздушно-капельным путем.
Но речь идет только о путях передачи – не самого воспаления легких, а лишь возбудителя недуга. А далее разовьется болезнь или нет, зависит от иммунитета человека.
Общий анализ крови показывает сразу несколько важных параметров.
Эти компоненты крови разносят кислород по клеткам организма. При простудных заболеваниях их количество падает. А при воспалении легких может немного увеличиться, чтобы дать отпор болезнетворным бактериям и вирусам.
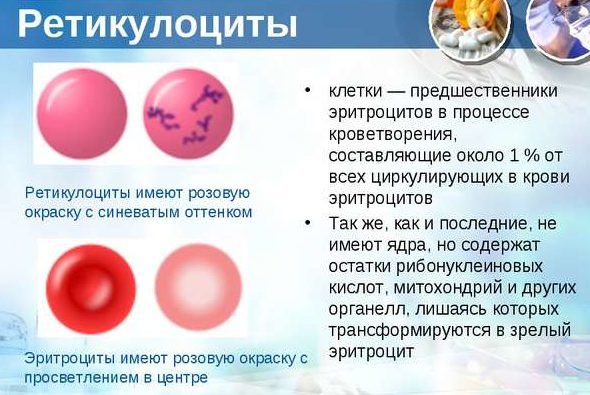
Это такие клетки, которые образуются костным мозгом. Из них впоследствии рождаются истинные эритроциты. Если в организме проблемы, то ретикулоцитов в крови становится больше, для того, чтобы переродиться в эритроциты и пополнить ряды «борцов» с бактериями и вирусами. Массовая гибель эритроцитов – кровеносных телец, осаждение эритроцитов по результатам анализа говорит о воспалительном процессе.
Даже при воспалении их количество должно оставаться неизменным, количество имеет значение только при свертываемости крови.
Это клетки иммунной системы, которые непосредственно борются с чужеродными бактериями и выводят продукты их жизнедеятельности. Высокое содержание лейкоцитов говорит о том, что в данном случае идет воспалительный процесс с присутствием бактерий, например, пневмококковой пневмонии.
Их увеличение говорит о вирусном происхождении пневмонии. Эти клетки ответственны за распознавание болезнетворных «пришельцев», а также за выработку антител.
Это крупные иммунные клетки, которые борются с инфекцией. Если их много, то тест прямо указывает на наличие воспаления в легких. Эти клетки выводят болезнетворные микроорганизмы, а также обезвреживают мертвые клетки организма.
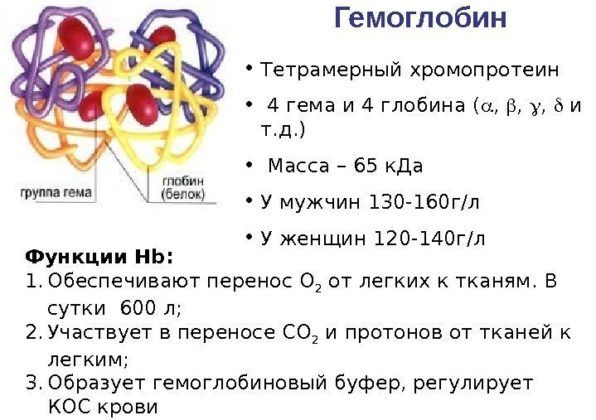
Это компонент эритроцитов, который способствует поглощению кислорода в легких и высвобождению его в тканях. Если гемоглобин падает, это говорит о воспалительном процессе и снижении иммунной защиты организма.
Это показатель скорости осаждения эритроцитов. То, с какой скоростью выпадают в осадок эритроциты, говорит о степени воспалительного процесса. СОЭ можно считать одним из главных показателей при сборе анализов на пневмонию. Существуют нормы СОЭ для детей, взрослых, беременных, показатели различны.
Биохимический анализ крови – один из главных показателей, с которого и начинают. Он показывает происходящие метаболические процессы организме:
- Сбои в работе внутренних органов;
- Присутствие патологической флоры, а также продуктов их жизнедеятельности. А это, в свою очередь, показывает на степень заболевания.
Берут такой тест из вены. И в бланке результата биохимического анализа крови указаны три графы: норма, реальное положение, степень отклонения от нормы. Ели бланк заполнен вручную лаборантом, значит анализы приводились вручную, если автоматически – то и система анализа также автоматическая.
Лучшими показателями считают те, что выполняются комбинированно – вручную и автоматически. Автомат не может дать реальную картину: состав крови может различаться в зависимости от изменений, связанных с гормональным сбоем, сменой питания, режима сна и отдыха и так далее. Биохимический анализ крови может меняться даже при прорезывании зубов.
Анализ мокроты указывает на степень поражения организма пневмонией, а также на причину возникновения воспаления. Если и биохимический анализ крови, и общий указывает на наличие проблемы, то обязательно делается посев мокроты. И он указывает на конкретные грибки и бактерии, а также их реакцию на те или иные препараты. Можно получить и дополнительные сведения:
- Если в выделениях есть кровянистые вкрапления, то это свидетельствует об очаговой или крупозной пневмонии — поражении всей доли легкого;
- Если мокрота ярко-желтая, то, скорее всего, речь идет об аллергическом течении болезни;
- Желчные пигменты в мокроте указывают на очень серьезное поражение, когда часть легких уже начала постепенно заполняться кровью.
Сложно взять мокроту на анализ у малышей. Они склонны ее проглатывать. Поэтому чаще всего берут слизь из носа на анализы.
Еще один важный показатель – общий анализ мочи. У здорового человека моча прозрачная, без осадка, с характерным желто-коричневым цветом (цвет может меняться из-за употребления некоторых продуктов, но это не говорит о патологии). При воспалении легких и пневмонии в моче наблюдается осадок, сама жидкость мутная. Это говорит о наличии белка, а он свидетельствует о воспалении.

Есть еще и компьютерная томография. Она позволяет увидеть патологию в деталях, в самом ее зародыше. Это более точное обследование – даже небольшие рубцы от перенесенного ранее недуга не останутся незамеченными.
Все названные методы исследования дают в совокупности истинную картину происходящих процессов в организме, позволяют определить причины заболевания, степень поражения легких, а также состояние иммунной системы. В итоге врач назначит адекватное лечение.
Не всегда больного с пневмонией направляют на стационарное лечение. Это необходимо только для пожилых людей и детей, а также беременных женщин. Остальные пациенты могут получить лечение и в домашних условиях. Но все зависит от состояния. Госпитализации подлежат те пациенты, у которых:
- Тяжелая дыхательная недостаточность;
- Нарушение сознания;
- Требуется вентиляция легких с помощью специальной аппаратуры;
- Состояние стремительно ухудшается;
- Поражено несколько долей легких;
- Артериальное давление упало;
- Количество мочи резко сократилось.
При наличии хотя бы одного из признаков, больного направляют на больничное лечение в условиях стационара. Круглосуточное наблюдение з состоянием, принятие адекватных мер поможет быстрее справиться с критическим состоянием и полностью избавиться от болезни. Иммунитета против пневмонии не образуется. Но вакцинация от гриппа поднимает общий уровень иммунитета, что убережет от заражения пневмонией.
Кто разбирается? Врач будет вечером
Была я сегодня в поликлинике , слабая больная, ради высшей цели. Вообщем СОЭ у меня — 60!! Это сильный воспалительный процесс. Да и хрипы доктор слышит с правой стороны. Снимок сразу сделать не захотели..Только после 14.00 будет извесно, есть ли у менЯ пневмония.От кашля поменяли на Баладекс.
Если есть здесь врачи, может быть повишено количество тромбоцитов (550) после пневмонии,во время уколов цефтриаксона? Летом делали анализ,тромбоциты в нормне (220). СОЕ повишено (25), лейкоцити в норме,лейкоцитарная формула без смещения.
Здравствуйте подскажите ребёнок месяц кашляет сухим кашлем,ночью не спим от кашля.пропили все возможные сиропы ингаляции таблетки до конца не помогает. .анализ крови идеальный.врач назначил сдать анализ на микоплазму и хламидии пневмонию на выбор:мазок из зева или кровь. какой анализ информативен?спасибо
Девочки,лежим с малышом в больнице с пневмонией уже неделю!Седня собирались выписывать,врач говорит «клиника» идеальная : моча,кровь,легкие при прослушивании,дело за снимком . а на снимке все не так радужно,пневмония есть ещё ,ещё на выходные оставили. почему так. ведь анализы хорошие,почему снимок все ещё плохой . подскажите. изменят ли эти 2,5 дня ещё что то. расстроена .
Оправдано ли сделать ребёнку ренген? Длится месяц. Чаще среди ночи, немного днем. Температуры нет, соплей нет. Анализы крови в порядке. Врач в легких ничего не слышит. Но мне тоже ничего не слышали, а в результате пневмония. Но у меня температура была. а если рентген чистый, то что тогда?
писала про температуру 5 дней,на пятый кстати температура спала.Сегодня опять посетила доктора в поликлинике ,у нас кашель,и насморк начался .Про то что я сдала анализ крови платно я умолчала и спрашиваю -может надо анализ крови? -а зачем? -ну вдруг осложнение ,пневмония ,чтоб не упустить. -пневмония в любое время может быть,за не не уследишь. -так кровь сдавать нам надо? -нет,14 го приходите чтоб вас послушали.Пейте лазолван и називин в нос.иии анаферон. В прошлый раз назначали виферон ,мирамистин и нурофен ,однако в.
Врачу не нравятся жёсткие хрипы в лёгких при прослушивании.
Вот вопрос так вопрос,боюсь я больниц наших и непрофессионализма. Вот есть часные врачи которые беруться лечить пневмонию на дому при условии что все анализы кровь мочу я буду вызывать платную медсестру пока темпа?
Дочери 6 лет- диагноз пневмония по рентгену поставили 9.08 числа Лечение: роцефин 1,0х2 Р.д — 7 Дн Бактерии Ингаляции -бЕродуал 20 кап и физраствор Зодак Кипферон полидекса Анализы сдавали ещё до лечения назначенного. Все ли так плохо?!( И нужны ли антибиотики при таком анализе крови
Добрый день! Вопрос — при подозрении на пневмонию назначила педиатр Супракс. Сказала что похоже на бронхит, но как-бы не было пневмонии. Кто принимал Супракс? В аннотации про пневмонию ничего не сказано. Анализ крови и рентген покажет полнее картину.
Болеем вторую неделю. Думали, пневмония. Рентген показал что лёгкие чистые, пневмонии у нас нет. У нас фарингит. Назначили сумамед. Будем лечиться. Анализ кала хороший — сдавали на копрограмму. Сегодня смогли собрать мочу, результаты завтра. Кровь — 20 лейкоцитов (норма 8-9). Вот такие вот дела.
Вчера просила расшифровать анализ крови, по анализам — вирусная инфекция. Сегодня пришли к педиатру, та послушала — сильнейший бронхит, хрипы внизу, как бы не к пневмонии дело((( Температура скачет — утром была 37,2, днём — 36,8, сейчас — 37,6. Педиатр назначила сироп Флуимуцил, сказала, что если до пятницы улучшения не будет, придётся пить антибиотики (дочка пока без них обходилась). У сына была пневмония, температура так же скакала, антибиотики начали тогда принимать на 3 день температуры, потом меняли каждые 5 дней.
У сына обнаружили Пневмонию нижнедолевую правостороннюю достаточно большого размера. При этом ни неотложка(8.11), ни участковая(11.11), ни врач из скорой(13.11) — НИЧЕГО НЕ СЛЫШАЛИ. КАКОГО ХРЕНА. КАК ТАК-ТО. Неужели это повальная медицинская безграмотность. ИЛИ ПОТАЙНАЯ ПНЕВМОНИЯ. Или все вместе. В итоге НЕДЕЛЮ, ГРЕБАНЫХ 7 дней ребёнок с пневмонией был без должного лечения. Как мне ходить дальше к участковому врачу если она даже пневмонию НЕ СЛЫШИТ?! Кому в обще доверять. Постоянно сдавать анализ крови при малейшем кашле? В итоге мой малыш в больнице.
Когда у старшей дочери долго был кашель и в бесплатной поликлинике посоветовали попить грудной сбор, ссылаясь на то что легкие чистые. Мы решили пойти к платному врачу. Врач велел сдать анализы по общей крови, на микоплазмы и хламидии пневмония и на паразиты. Кровь пришла нормальная, слегка были повышены лейкоциты и лимфоциты. Паразитов не нашли. Но на ИФА нашли хламидии пневмонии Lg M, то есть антитела полуколичественный показатель 1,2. Назначили антибиотик. И вот кашель сошел на нет. Долго раздумывая решила проверить.
Когда у старшей дочери долго был кашель и в бесплатной поликлинике посоветовали попить грудной сбор, ссылаясь на то что легкие чистые. Мы решили пойти к платному врачу. Врач велел сдать анализы по общей крови, на микоплазмы и хламидии пневмония и на паразиты. Кровь пришла нормальная, слегка были повышены лейкоциты и лимфоциты. Паразитов не нашли. Но на ИФА нашли хламидии пневмонии Lg M, то есть антитела полуколичественный показатель 1,2. Назначили антибиотик. И вот кашель сошел на нет. Долго раздумывая решила проверить.
Пневмония — это острый инфекционно-воспалительный процесс, поражающий преимущественно респираторный отдел легочной ткани, как правило, вызываемый бактериями, и проявляющийся разной степени выраженности симптомами: признаки интоксикации — ухудшение общего состояния, аппетита, лихорадка и др; локальными изменениями в легких при обследовании ребёнка (укорочение перкуторного звука, ослабление дыхания, хрипы); инфильтративными затемнениями на рентгенограммах; кашлем; дыхательной недостаточностью (одышка, участие вспомогательной мускулатуры в акте дыхания и др.). У разных возрастных групп детей возбудители пневмонии различаются. Так, например, у детей первых шести месяцев чаще всего воспалительный процесс.
Кому интересно, подробный рассказ с фото. Не, вообще то грешить на медицину в целом я не хочу. Ну правда! Позвонила в 03, сказала что подозрение на пневмонию, назначен антибиотик, но хочу рентген-что логично. Все кругом закрыто и платно и бесплатно, тянуть и просто так кормить антибиотиком, желания не имею, везите нас в больничку ИБО нефиг. Через 15 минут, машина была у нас, еще раз осмотрели, пожали плечами, что мол никакой пневмонии не видят, улыбнулись насчет врача который диагностировал ее со.
Ездили сегодня в больницу делать снимок. Пневмонии и плеврита нет, но какое то затемнение есть на снимке. Ребенок болеет 6й день. Температура до 38.7. Кашель, влажный. Сопли прозрачные, начинают течь, как поднимается температура. Сдали анализ крови. Врач поменял Флемоксин на Сумамед. Назначил Арбидол, ингаляции с лазолваном и беродуалом. Вот результат анализа. Кто разбирается, подскажите, пожалуйста, что в нем. У меня от переживаний сердце болит уже.
Нам поставили вот такой диагноз, после осложненной пневмонии. В понедельник сдаем кровь на ифа. Мамочки поделитесь как живут ваши детки с таким диагнозом, что показывает этот анализ.
Речь идет о моем брате (26 лет). Более двух недель назад заболел — темпа 39, слабость, других симптомов не было. И вот спустя неделю врач услышал хрип в легком, ставили пневмонию. Положили в стационар, где он по сей день лежит. . Все анализы сдали — онко.
Поставили нам бронхит по результату рентгена. Отправили сдавать анализы кровь из вены.Поехали мы в Гемотест сегодня утром натощак. Брали кровь из вены, Никита помычал немного, но не кричал и не плакал, умница мой, я перетряслась вся, но прошло нормально кровь взяли и результаты будут готовы в пятницу.Сдали на Микоплазма пневмония IgGМикоплазма пневмония IgMХламидия пневмония IgGХламидия пневмония IgMПочитала ленту Катину, дети до 3х лет. Оказывается при бронхите многие 3х летки уже сдавали такие анализы.
Девочки, прошу прошения, за такую просьбу. Но здесь много мамочек, и может быть есть те, кто хорошо разбирается в анализах или даже врач. Мы переболели гриппом и бронхитом в конце декабря (нам 5 лет). Пили антибиотики 6 дней (Флемоксин Солютаб). Но до сих пор сохраняется подкашливание у ребенка. Нас выписали 4 января. Сдали позавчера кровь. Сегодня пошла в поликлинику узнать результат. Даже к заведующй ходила, т.к. врач нашего участка вобще ни о чем ((( заведующая посмотрела, сказала, что по анализам.
Поехала я по скорой 25 вечером в больницу. Темпа весь день была норм. Я уже обрадовалась, 4день,вирус думаю, точно, пошли на выздоровление. Но кашель усилился, появились сопли жуткие, и вдруг темпа под вечер 38.3,дитя как тряпочка, весь сине-красный. Я,конечно,в скорую. Итог:лежим в Сперанского опять. Диагноз: орви, «махровый» бронхит, пневмония под ?, видите ли снимок плохого качества. Завтра повтор. Колимся,дышим, плачем. Вот те и ОРВИ. А такой результат анализа крови был утром.
Уже третью неделю у меня кашель. На народную медицину никак не поддается. Вернее, стал проходить, а пару дней как усилился. Сегодня терапевт послушав, предположила пневмонию. Пульмонолог подтвердила хрипы. Это может быть и бронхит, и пневмония. Подтвердить смог бы рентген, но его не делаем. Сдала анализ крови, завтра еще раз. Хрипы сильные. Но температура тела нормальная. Воспаление или нет непонятно. Врачи назначили антибиотик Оспамокс (амоксицилин) Я в шоке хоть пульмонолог и говорила о безопасности и положительных результатах, о вредности нагнетания и.
Всё, что касается современного течения пневмоний, приходится рассматривать, как медаль, с двух сторон. В чем-то хорошо? Но в чем-то и плохо?
Девочки,может есть тут такие,у кого детки за полгода переболели 2 раза пневмонией.Зимой лежали с правосторонней пневмонией,сейчас с левосторонней,причем если первый раз была высокая температура 4 дня на фоне антибиотиков, то в этот раз хрипы,которые сама услышала и побежала в больницу,направили на рентген и на тебе,ни соплей,ни температуры,кашель не сильный. Я в шоке,только неделю назад сдавали анализ крови-все нормально было,правда у мужа горло болело,но ни я ни сын ничего не подхватили,а дочка так сильно и причем мгновенно. Вот я думаю,может у.
Кто что об этом знает? Подружка передает завтра настойку личинок восковой моли ( у нее отец проффесиональный пасечник, это он делает) Передает для малого, так как опять бронхит и подозрение на пневмонию(((Говорит что хорошо помогает при болезнях дыхательных путей. Я в инете конечно находила инфу, что действительно помогает, но может есть среди нас тот, кто на себе испытал? У меня уже руки опускаются( 5 дней у Тимофея температура и кашель.Общий анализ крови почти идеальный( завтра идем на снимок и сдадим.
У ребенка сужены сосуды, видимо как-то так.. вены очень тоненькие и их почти не видно. КАЖДЫЙ поход на сдачу крови из вену — мучение! Ребенка всего истыкают, он плачет, а кровь так и не можем сдать.
Дочке два года, кашляет уже 4 месяца. Полежали в больнице с пневмонией три месяца назад, наблюдаемся у пульманолога и педиатра, сдали все возможные анализы (кровь, мочу, мазки и все неоднократно), регулярно посещаем приёмы врачей, каждую неделю. Но кашель не уходит, ночной и сухой. Уже невозможно жалко дитя, все лекарства перепробовали! Сделали очередной рентген лёгких и там в заключении написано, что усилен лёгочный рисунок в прикорневых зонах, позвонила врачу, она говорит, что это нормально (хотя месяц назад не было такого), завтра.
Как человек достаточно позитивный по жизни, не люблю я писать про болячки, хотя порой приходится — для истории, ну и может быть кому-то наш опыт будет полезен, хотя лучше, что бы подобное не пригодилось никогда.
Девочки подскажите те у кого до 2лет детки переболели воспалением легких как его диагностировать?Дочке 1,8 сначала был понос неделю лечили потом навчались сопли а через 5 дней сухой кашель который непроходит уже 5дней. у врача были 2 раза говорит легкие чистые. Назначила сироп от кашля и противирусное. А я вот начиталась что пневмония может быть как осложнение после болезни и боюсь теперь. Делать рентген?анализ крови сдать?или как воопше быть??к врачу идем в понедельник.
Выявили у нас аллергию, да не простую а пипец какую! По анализу на иммуноглобулин е — 748! В норме меньше 60. И вот все болезни у нас от нее. Сын начал кашлять с октября, я это приравнивала к садику.
Ну все не так страшно))) Пневмония, я так поняла то ли зародыше, то ли отмирает. Анализы крови ничего сверхжуткого не показывают. Успела перехватить до медсестры. Будем продолжать антибиотики, Ване немного скорректируем лечение. Температуру не знаю, Ксюша уснула прямо в коляске. Очень она слабенькая стала. Ездили к врачу. Ну а всем советую поступать таки по интуиции на основе анализов! Все же не зря давали антибиотик и начали сразу ингаляции с лазолваном. Лечимся, в общем.
Всем здравствуйте!посоветуйте кто что думает?девушки ситуация такая.я беременна,11 мая первый скрининг все хорошо,по УЗИ 11.3 недель.я болела с 5 мая,9 мая я попала в больницу,подозрение на гайморит и пневмонию,анализ крови был не очень хороший,температура 4 дня под 39.врач инфекционист сказала обязательно делать ренген пазух носа и лёгких,ничего не подтвердилось,на рентгене была в фартуке.гинеколог моя говорит не переживайте все хорошо.теперь думаю нужно ли переделать первое УЗИ,хочу делать у одного из лучших специалистов города,сказали могут взять на 22 мая понедельник.я не знаю.
Прошу совета, куда уже бежать и что делать, я не знаю. Неделю назад дочка пропила антибиотики.
Примерно года полтора назад сын сильно переболел пневмонией. После нее сдавали анализы и они показали, что у ребенка повышены моноциты в крови, мне тогда доктор пояснил, что это может быть вирус герпеса или что-то сродни. Прописали тогда препарат. точное название которого я не помню, вроде на «И» начинался — противовирусное. Ребенок у меня практически не говорит, хотя в остальном смышленый товарищ. Сегодня были у доктора на плановом осмотре после курса лечения ЗРР, я ей рассказала, что было так-то и так.
Всем здравствуйте!посоветуйте кто что думает?девушки ситуация такая.я беременна,11 мая первый скрининг все хорошо,по УЗИ 11.3 недель.я болела с 5 мая,9 мая я попала в больницу,подозрение на гайморит и пневмонию,анализ крови был не очень хороший,температура 4 дня под 39.врач инфекционист сказала обязательно делать ренген пазух носа и лёгких,ничего не подтвердилось,на рентгене была в фартуке.гинеколог моя говорит не переживайте все хорошо.теперь думаю нужно ли переделать первое УЗИ,хочу делать у одного из лучших специалистов города,сказали могут взять на 22 мая понедельник.я не знаю.
Пишу для г. Москвы, про другие регионы-не знаю, у нас поставили диагноз- сначала ОРВИ+ринофарингит, на 6 день поднялась снова высокая температура, осмотр нескольких педиаторов- хрипы справа бронхит абструктивный, под вопросом пневмония, снимок- прикорневая бронхопневмония вирусного генеза стадия 0-1,( снимок просмотрели 3 специалиста, 2 не увидели ничего кроме расширения бронхов,и пневмонию не подтверждали, только пульмонолог нашел и показал, тогда остальны согласились) анализы в норме, никаких сдвигов лейкоцитарной формулы нет,кроме того, что немного увеличено СОЭ 15.А самое главное кашля-нет. И эта пневмония не.
Всем здравствуйте!посоветуйте кто что думает?девушки ситуация такая.я беременна,11 мая первый скрининг все хорошо,по УЗИ 11.3 недель.я болела с 5 мая,9 мая я попала в больницу,подозрение на гайморит и пневмонию,анализ крови был не очень хороший,температура 4 дня под 39.врач инфекционист сказала обязательно делать ренген пазух носа и лёгких,ничего не подтвердилось,на рентгене была в фартуке.гинеколог моя говорит не переживайте все хорошо.теперь думаю нужно ли переделать первое УЗИ,хочу делать у одного из лучших специалистов города,сказали могут взять на 22 мая понедельник.я не знаю.
Девочки, Мы родились с очень низким уровнем гемоглобина (100 с копейками), при этом ребенок по виду немного бледноват, появилась желтушка, билирубин повышен был некритично. аппетит хороший, но получив результаты анализов, отправили ребенка в реанимацию и сделали переливание крови на 3 сутки жизни. сделали УЗИ внутренних органов, НСГ, рентген легких для исключения пневмонии, все в норме. мой гемоглобин при беременности почти всегда был в норме, правда сначала упал со 140 до 120 и я стала мерзнуть, потом держался на уровне 114.
Беременность Анютой была лёгкой, за исключением некоторых моментов.
источник
Пневмония – это острое заболевание с вовлечением респираторных отделов лёгкого, которое возникает самостоятельно или как осложнение основного недуга. Воспаление лёгких вызывают бактерии, вирусы, грибы. Анализы при пневмонии позволяют определить тяжесть и этиологию течения заболевания.
Скрининг на предмет пневмонии назначается при определённых условиях. Диагностическими критериями развития воспаления лёгких являются:
- данные анамнеза;
- результаты клинического обследования: лихорадка (повышение температуры не всегда может указывать на тяжесть заболевания), проявления интоксикации, кашель, дыхательная недостаточность;
- выслушивание при помощи стетофонендоскопа: слышны крепитация и разнокалиберные хрипы;
- при перкуссии (выстукивании) лёгочных полей наблюдается притупление перкуторного звука;
- метаболический или смешанный ацидоз (ставится в результате интерпретации исследования на кислотно-основное состояние).
Для подтверждения диагноза используется рентгенологическое исследование органов грудной клетки (обнаруживаются очаговые инфильтраты). Лабораторные исследования помогают определить тяжесть течения болезни и результативность антибактериальной терапии, но не являются ведущими при постановке диагноза.
При подозрении на пневмонию существует определённый план обследования, который состоит из:

- рентгенологического исследования в двух проекциях (для определённых видов возбудителей характерна своя картина на снимке);
- общего анализа крови;
- общего анализа мочи;
- биохимического анализа крови, на котором особое внимание уделяется показателям острофазной реакции;
- вирусологического и бактериологического исследований;
- бактериоскопии.
У детей грудного возраста и новорождённых внимание следует обратить на результаты исследования протромбинового индекса, кислотно-основного состояния и электролитов. Взрослые пациенты нуждаются в определении этих показателей только при тяжёлом, затяжном течении заболевания или развитии осложнений. Данные анализы – одни из основных в условиях реанимационного отделения.
В общем анализе крови при пневмонии обнаруживаются:

- лейкоцитоз (в случае вирусной этиологии пневмонии уровень лейкоцитов может быть нормальным или сниженным);
- сдвиг лейкоцитарной формулы влево (обозначает увеличение количества молодых форм нейтрофилов);
- скорость оседания эритроцитов выше нормальных значений (15 мм/ч для женщин и 10 мм/ч для мужчин);
- относительный лимфоцитоз указывает на патогенную микрофлору, ставшую причиной пневмонии.
При расшифровке следует учитывать, что повышение количества лимфоцитов является нормой для детей 4-5 лет до периода физиологического перекрёста лейкоцитарной формулы. По тому, насколько повышены эти показатели, можно судить о тяжести протекания патологического процесса.
У людей пожилого возраста лейкоцитарная формула может не отражать тяжести состояния из-за снижения реактивности организма. При микоплазменной пневмонии лейкопения сочетается с высоким показателем СОЭ. Относительное содержание гранулоцитов (базофилов и эозинофилов) и агранулоцитов (моноцитов) снижается (если воспаление имеет неаллергическую или паразитарную природу). 90% случаев пневмонии имеют бактериальную этиологию.
У ребёнка подобные изменения крови могут быть следствием прививки и прорезывания зубов. У грудничков встречается реакция на смену питания (при вводе первого прикорма).
В биохимическом исследовании крови следует обратить внимание на острофазовые показатели (С-реактивный белок, фибриноген, серомукоид, церулоплазмин). В этом анализе можно отслеживать состояние не только легких, но и других органов человеческого тела.
При исследовании кислотно-основного состояния важны показатели pH, стандартных бикарбонатов и буферных оснований. Они напрямую будут зависеть от тяжести состояния пациента при воспалении лёгких.

В тяжёлом состоянии больного анализы необходимо брать в любое время суток, но для лучшей их интерпретации стоит сдать утром на голодный желудок.
У пожилых людей наблюдаются проблемы с интерпретацией анализов и клинической картины из-за их стёртости.
Лабораторные критерии тяжёлой внебольничной пневмонии:
- общий анализ крови: анемия (уровень гемоглобина ниже 90 г/л), тромбоцитопения (меньше 150х109/л), снижение гематокрита ниже 30%;
- биохимический анализ крови: уровень мочевины крови выше 10 ммоль/л, глюкоза выше 14 ммоль/л;
- исследование кислотно-основного состояния: гипоксемия (индекс оксигенации меньше 250 мм рт. ст.), ацидоз (pH меньше 7,35);
- исследование уровня электролитов (уровень натрия меньше 130 ммоль/л).
Если состояние пациента не улучшилось после назначенной терапии, и на рентгенограмме есть очаги нетипичной для внебольничной пневмонии локализации, то можно заподозрить атипичную пневмонию.
Встречается малосимптомный (скрытый) тип воспаления лёгких, когда на фоне лечения острой респираторной инфекции у пациента остаются симптомы интоксикации. В таком случае рентгенологическое исследование может подтвердить развитие пневмонии. При подозрении на атипичное течение воспаления лёгких и при большом риске развития осложнений используются сложные иммунологические, серологические и вирусологические методы.
Исследование мокроты помогает выявить этиологию воспалительного процесса. При большом количестве эозинофилов пневмония имеет аллергическую или паразитарную природу, при туберкулёзе – в мокроте обнаруживаются микобактерии туберкулёза, а при микозных поражениях – мицеллы грибов и отсутствие гноеродной флоры.
При бактериоскопии проводится окраска мазка бронхиального секрета по Граму для определения превалирующей флоры (грамположительной или грамотрицательной), что помогает в выборе терапии пневмонии.
У маленьких детей мокрота не исследуется, так как они не умеют её откашливать.
В условиях затяжного течения воспаления лёгких либо развития тяжёлых осложнений исследуется иммунологическая реактивность организма. Если в результате анализов выявляются нарушения, то требуется иммуномодулирующая терапия.
Если при проведении лабораторных исследований найдены изменения воспалительного характера, следует обратиться к врачу с целью исключения развития пневмонии и назначения правильного лечения. Течение болезни у подростка и взрослого человека не отличается.
В качестве профилактики заболеваний каждому раз в год нужно проходить обследование и сдавать анализы. Расшифровку результатов должен проводить специалист, не следует выставлять диагноз себе самостоятельно.
источник
Клинический анализ крови является довольно важным исследованием. Благодаря ему можно обнаружить множество опасных заболеваний. Пневмония – одно из них. Как правильно сдавать анализ крови при пневмонии?
Пневмония – воспаление легких, инфекционный процесс. Данная патология крайне опасна для здоровья человека, несвоевременное лечение может привести к серьезным осложнениям. Анализы при пневмонии нужно сдавать обязательно, ведь именно они являются одними из основных методов диагностики. Обычно они назначаются после осмотра пациента лечащим врачом.
Изменение показателей в клиническом анализе крови говорит о наличии воспалительного процесса. Для подтверждения диагноза потребуется сделать определённые обследования, среди которых может быть рентген, биохимический анализ крови. Воспаление легких довольно часто наблюдается у людей, которые попадают в группу риска.
- лица, употребляющие табачные изделия;
- лица, у которых наблюдается хроническое переутомление;
- лица, которые были подвержены переохлаждению;
- лица, которые придерживаются неправильного и неполноценного приема пищи;
- те, у кого был обнаружен стафилококк.
Именно поэтому крайне важно следить за состоянием своего здоровья и исключить все вредные привычки. Каковы симптомы пневмонии? Симптомы воспаления легких крайне обширны, они схожи с другими инфекционными заболеваниями. Пневмонию легко спутать с гриппом, или же с бронхитом. Чтобы точно подтвердить диагноз, необходимо пройти обследования.
Пневмония бывает трех типов: бактериальная, грибковая, вирусная. К симптомам вирусной пневмонии относится повышение температуры тела, возникновение сухого кашля, быстрая утомляемость, периодические боли в мышцах, появление головных болей, обильное потоотделение. К симптомам бактериальной пневмонии относится мокрый кашель с зеленой или темно-оранжевой мокротой, возникновение болей в грудной клетке, лихорадочное состояние, обильное потоотделение, повышенная температура тела. Грибковая пневмония диагностируется редко, однако, является наиболее опасной формой заболевания.
Симптомы заболевания могут проявляться постепенно, а могут возникнуть и сразу. Не стоит ставить диагноз самостоятельно, необходимо обратиться к своему лечащему врачу. Пневмония может развиваться и у детей. При пневмонии у детей может наблюдаться резкое ухудшение самочувствия, затрудненное дыхание, бледность, высокая температура. Если возникло подозрение на пневмонию у ребенка, то не следует заниматься самолечением, ведь от этого зависит здоровье малыша. Необходимо срочно обратиться к детскому терапевту.
Наиболее распространенной причиной развития болезни у детей является осложнение респираторных заболеваний. Таким образом, ОРВИ, ангина, грипп могут перейти в воспаление легких. Анализ крови при пневмонии у ребенка сдавать обязательно, так же, как и общий анализ мочи.
Если пациенту не будет оказано своевременное лечение, могут возникнуть осложнения. Каковы осложнения пневмонии? Прежде всего, это отек легких. Отек легких – состояние, при котором у пациента развивается кислородное голодание. Данная патология крайне опасна для здоровья человека. Также возможно возникновения гноя в полости легких, воспаление плевры и проблемы с дыханием. Общий анализ крови при пневмонии – самый главный лабораторный анализ, который поможет своевременно приступить к лечению и избежать осложнений.
Чтобы диагностировать пневмонию, назначается общий анализ крови. Именно благодаря анализу можно определить, как именно происходит развитие заболевания.
Итак, чтобы поставить верный диагноз, врач назначает общий анализ крови. Под воздействием болезни, показатели крови значительно изменяются.
Изменение, каких показателей в крови особенно важно? Врачи обращают внимание на уровень лейкоцитов, скорость оседания эритроцитов, изменение лейкоцитарной формулы (сдвиг влево). Как известно, лейкоциты являются защитниками организма. Повышенный уровень белых телец крови называется лейкоцитозом. Нормальный уровень лейкоцитов в крови составляет от 4 до 9 г/л. При возникновении пневмонии, данный показатель повышается до 40-65 г/л. Как можно заметить, их уровень стремительно повысился. Данное явление можно объяснить тем, что организм усиленно борется с инфекцией, что вызывает повышение уровня белых «защитников» в крови.
Скорость оседания эритроцитов также является важным показателем, который учитывается при анализе крови. Норма СОЭ у представительниц женского пола – 15 мм/час. Норма СОЭ у мужчин – 10 мм/час. Под воздействием инфекции, уровень СОЭ начинает значительно увеличиваться, воспаляется легочная ткань.
При пневмонии также происходят изменения в лейкоцитарной формуле. В крови появляется большое количество палочкоядерных, повышается уровень миелоцитов.
О чем говорят изменения показателей крови у детей? Показатели у детей могут отличаться от показателей у взрослых. Итак:
- Уровень эритроцитов при пневмонии у детей остается в норме. Если у ребенка наблюдается тяжелое развитие заболевания, то возможно повышение данного показателя. Это связанно с обезвоживанием организма и, соответственно, повышением концентрации крови.
- Уровень содержания лейкоцитов у детей значительно увеличивается.
- Скорость оседания эритроцитов повышена.
- Тромбоциты, моноциты, базофилы – находятся в норме.
Пневмония довольно схожа по своим симптомам с бронхитом. Бронхиальная астма – довольно опасное заболевание. Наиболее часто она встречается именно у детей. Бронхит – заболевание, при котором воспаляется слизистая оболочка бронхов. Одна из наиболее распространенных причин появления бронхита – осложнение респираторных заболеваний.
Анализ при бронхите – важный метод диагностики. Клинический анализ крови при бронхите необходимо сдавать в обязательном порядке. Именно благодаря ему можно обнаружить заболевание на ранней стадии. В противном случае, острый бронхит может быстро перейти в пневмонию. При бронхите у пациента наблюдается повышенный уровень лейкоцитов и СОЭ.
При бронхите у детей резко ухудшается проходимость дыхательных путей, возникает мокрота, у ребенка появляется влажный кашель. При бронхите довольно затруднительно вздохнуть полной грудью – тут же начинаются приступы кашля. Дети до 7 лет сложно переносят бронхит. Все дело в том, что глубоко в бронхах скапливается мокрота. Чтобы ее самостоятельно удалить, должна быть развита, так называемая, дыхательная «мускулатура». У детей она развита недостаточно. Именно поэтому, в большинстве случаев, бронхит у детей проходит в осложненной форме.
Бронхиальная астма – хроническое заболевание легочной системы, при котором дыхательные пути остро реагируют на внешние раздражители. Бронхиальная астма наблюдается у людей с различными видами аллергий. Чаще всего проявляется у детей в раннем возрасте. При бронхиальной астме у пациента наблюдаются такие симптомы:
- приступы удушья;
- отдышка;
- частые приступы кашля.
При воздействии внешнего раздражителя, у пациента может неметь все тело, отказывать конечности. Именно поэтому столь важно обнаружить бронхиальную астму на ранней стадии. Выявить бронхиальную астму можно при помощи общего анализа крови. Анализ крови при бронхиальной астме – один из важнейших методов исследований. При бронхиальной астме наблюдается высокий уровень эозинофила. Высокий уровень гемоглобина говорит о недостатке кислорода в организме. Скорость оседания эритроцитов не изменяется. Анализы при бронхиальной астме нужны для контроля астматического состояния пациента.
Итак, сдавать анализы для контроля состояния здоровья крайне важно. Анализ крови при воспалении легких поможет обнаружить заболевание, вовремя назначить лечение. Бронхит довольно схож с пневмонией. Анализы при бронхите сдавать следует в обязательном порядке. Чтобы точно поставить диагноз, врач назначает рентген. Анализ крови на бронхиальную астму – важное исследование, так как данная патология является крайне серьезной.
источник