При подозрении на развитие некоторых заболеваний (чаще инфекционного характера) у пациента берут анализ спинномозговой жидкости, которая называется ликвором. Процедура безопасна для человека. Однако она обладает определенными особенностями и побочными эффектами. Чтобы сделать выводы об особенностях проведения подобного исследования, далее будет подробно рассмотрена процедура и нормы анализа.
Прежде чем рассмотреть, как берут анализ спинномозговой жидкости, следует узнать, какую функцию она выполняет в организме. Ликвор также называется цереброспинальной жидкостью. Это биологический элемент, который постоянно находится и циркулирует в отведенных для нее путях. Она сконцентрирована в субарахноидальных оболочках головного, спинного мозга. Также ликвор присутствует в желудочках головного мозга.
Спинномозговая жидкость выполняет важные функции для организма человека. Она обеспечивает баланс компонентов внутренней среды двух важнейших частей организма – головного и спинного мозга. Ликвор защищает их от ударов, поглощая механические толчки. С помощью него происходит насыщение нейронов (клеток головного мозга) необходимыми питательными веществами, кислородом. Также жидкость выводит из них углекислый газ, токсины и прочие отработанные в ходе метаболизма вещества.
Спинномозговая жидкость поддерживает оптимальный химический состав внутренней среды, а также давления внутри черепа. В ней содержатся лейкоциты, которые не позволяют развиться инфекции внутри мозга. Выполнение перечисленных функций становится возможным только благодаря постоянному течению жидкости в путях. Ликвор постоянно обновляется.
Анализ спинномозговой жидкости позволяет определить развитие разных патологий. Если определить их на ранней стадии, лечение будет проходить гораздо быстрее и проще. Стоит отметить, что на норму состава ликвора влияет количество воды, которую выпивает человек за сутки. Чтобы организм функционировал нормально, ему требуется 1,5-2,5 л воды в сутки. В этом случае внутри мозга поддерживается правильное давление. В противном случае человек чувствует недомогание.
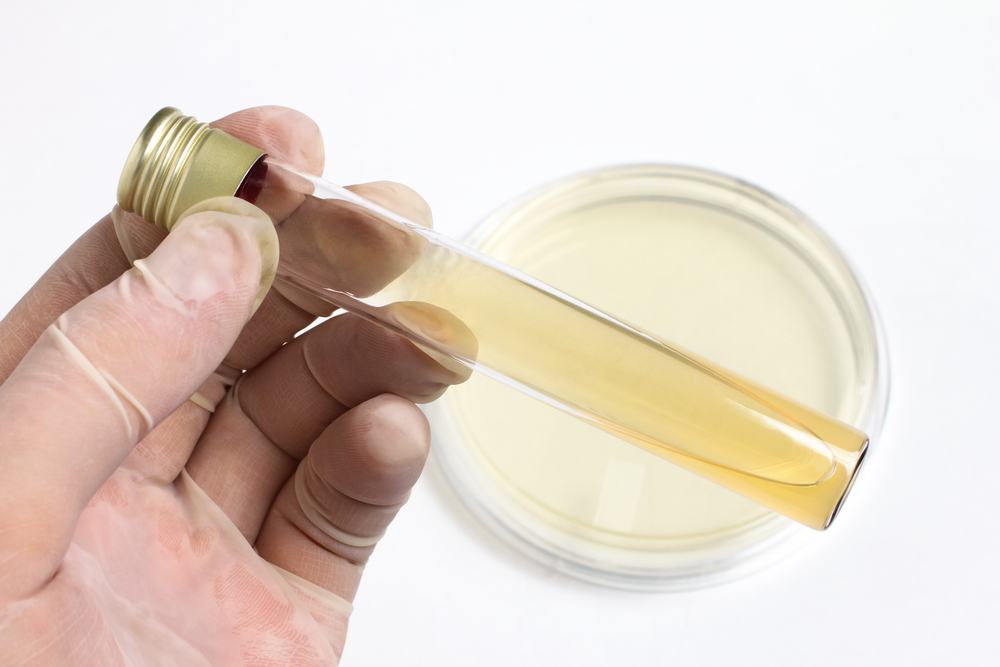
Существуют определенные нормы для анализа спинномозговой жидкости. У здорового человека показатели должны находиться в определенных пределах. Если же ликвор не соответствует установленным нормам, врач может диагностировать определенную патологию. Так, ликвор должен быть прозрачным и бесцветным, похожим визуально на чистую воду. Осмотрев состав на вид, приступают непосредственно к анализу спинномозговой жидкости. Норма белка в ней составляет до 0,45 г/л. Оценивается также клеточный состав. В 1 мкл должно находиться 1-2 лимфоцита. Глюкозы должно содержаться в жидкости от 30 до 60 %. Этот показатель зависит от особенностей питания пациента. Чтобы корректно исследовать этот показатель, его сравнивают с данными анализа крови. При этом давление в системе должно составлять 100-150 см водного столба.
Кроме микроскопии при анализе спинномозговой жидкости исследуют ее количество. Оно должно варьироваться в пределах 130-160 мл. Этот показатель зависит от физиологии организма.
На 90% ликвор состоит из воды. В нем растворены белки, аминокислоты, глюкоза и липиды. Также в жидкости есть аммиак, следы концентратов соединений азота и мочевина. В ликворе присутствует молочная кислота, а также остатки клеток и их отдельные фрагменты.
Плотность жидкости составляет от 1003 до 1007 г/л. Также в ходе анализа определяется реакция среды. В норме рН составляет 7,37-7,88 единиц. Состав ликвора — щелочной. Однако показатель характеристик среды не должен выходить за установленные рамки.
Стоит отметить, что нормы давления могут отличаться, если пациент в момент забора биологического материала находится в состоянии сидя или лежа. Такое явление обусловлено перераспределением массы тела, которая давит на ликвор в разных положениях.
Цитоз при анализе спинномозговой жидкости может составлять от 1 до 10 мкл. Этот показатель характеризует количество клеток в жидкости. Они постоянно попадают в ликвор из тканей и крови. Это считается нормальным явлением.
Общий анализ спинномозговой жидкости проводят при подозрении на ряд патологий. Врач после осмотра может прописать подобную процедуру, если у пациента предполагается наличие опухоли. Новообразование может быть расположено в разных частях организма. Анализ сможет подтвердить или опровергнуть ее наличие.
При черепно-мозговых травмах также требуется проведение подобного исследования. При подозрении на развитие инфаркта или инсульта головного мозга либо заболеваний, которые им сопутствуют, врач может назначить подобную процедуру. Одной из групп показаний является инфекция в оболочке головного мозга. Поэтому практически всегда назначается анализ спинномозговой жидкости при менингите, менингоэнцефалите и т. д.
Показанием к проведению обследования может быть наличие межпозвоночной грыжи, эпилепсии или гематомы мозга. При наличии подобных заболеваний анализ сможет выявить наличие патологии.
Забор биологического материала проводится путем взятия пункции. Процедура может проводиться как в диагностических, так и лечебных целях. Иногда в процессе подобной пункции в организм вводится антибиотик. Стоит отметить, что процедура эта полностью безопасна. Она не приводит к нарушениям в области позвоночника. Поэтому не стоит опасаться, что после забора ликвора возникнут осложнения. Существует определенная методика взятия биологического материала.
В специализированных клиниках на основе проведенного обследования врач сможет диагностировать ряд опасных для здоровья и жизни человека заболеваний. Сравнивая показатели с нормативами, можно определить отклонение. Далее устанавливается его причина. Это позволяет сделать выводы о процессах, происходящих в организме пациента.
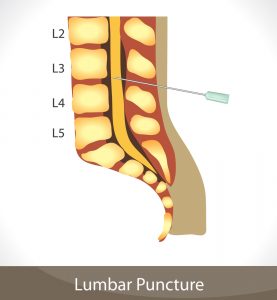
Многих пациентов интересует, как делают анализ спинномозговой жидкости. Процедура эта особенная. Для ее проведения врач соответствующей квалификации делает люмбальную пункцию. В ткани вводится специальная игла. В некоторых случаях пациенту показана атланто-окципитальная пункция.
Первую каплю врач спускает на салфетку. Это позволяет избежать попадания в материал путевой крови. Ее присутствие может значительно повлиять на результат. Рассматривая, как делают анализ спинномозговой жидкости, стоит отметить, что при малейшем подозрении на попадание в пробирку путевой крови пункцию переделывают. Каждый раз используют новую иглу.
В силу некоторых обстоятельств у некоторых пациентов невозможно взять пункцию из-за попадания в материал путевой крови. Если три попытки были неудачными, четвертую пункцию не проводят. Это может привести к развитию разных осложнений.
Ликвор не собирают в стеклянные пробирки. В этом случае существует вероятность, что лейкоциты прилипнут к стеклу.
Чтобы взять требуемое количество жидкости, делают прокол в области поясницы. Здесь безопасно брать пункцию. Проникновение иглы в оболочку спинного мозга не навредит человеку. Здесь нервные волокна движутся свободно в ликворе. Проткнуть их иглой невозможно. Однако после проведения пункции человек ощущает постоянный дискомфорт в области поясницы. Могут также возникнуть головные боли. Неприятные симптомы проходят самостоятельно через пару дней.
Скорость получения результатов анализа спинномозговой жидкости зависит от политики клиники, в которой проводится обследование. Материал доставляют в лабораторию не позже чем через час после пункции. Обычно пациент получает результат обследования на следующий день.
Чтобы выполнить подобный анализ применяется набор реагентов для анализа спинномозговой жидкости. В него входит ряд компонентов, которые вступают во взаимодействие с биологическим материалом. Стоимость подобных наборов варьируется от 1200 до 1500 руб. Стандартно с его помощью можно определить следующее:
- цитоз;
- количество и качество показателей белка;
- качественный показатель глобулина.
Чтобы предотвратить цитоз клеток в течение нескольких часов, применяется реактив Самсона. Он входит в состав практически каждого набора для анализа спинномозговой жидкости. В реагенте есть уксусная кислота. Она растворяет эритроциты. Также в составе реагента есть фуксин, окрашивающий ядра клеток в красный цвет. Лаборанту в этом случае гораздо легче считать их количество в биологическом материале. Также без проблем получается выполнить дифференцирование клеток.
Качественный анализ белка проводится при помощи реакции Панди. Набор для клинического анализа спинномозговой жидкости содержит фенол. Он вступает в реакцию с белком. В результате жидкость мутнеет. Чем этот процесс будет интенсивнее, тем, соответственно, больше определенного белка содержится в ликворе. Подобным способом определяют и количество его в составе. Только в этом случае применяется сульфосалициловая кислота и сернокислый натрий. Чем мутнее будет состав, тем больше белка в нем содержится.
Чтобы проверить состав глобулинов, применяется реакция Ноне-Апельта. Биологические вещества вступают в реакцию с сернокислым аммонием. При использовании подобных наборов получается определить, как протекают определенные процессы в организме, нет ли патологии. Расшифровкой занимается опытный врач соответствующей квалификации.
Стоит отметить, что расшифровка анализа спинномозговой жидкости проводится комплексно. Сравнивают показатели, полученные в ходе исследования крови, мочи, а также некоторых инструментальных процедур. Также учитывают жалобы пациента. Одним из важных показателей является цвет ликвора. Если жидкость перестала быть прозрачной, в ней определяется повышенная вязкость, это свидетельствует о развитии заболевания. По тому, в какой цвет окрашена жидкость, можно говорить о развитии определенных патологий:
- Красный. В субарахноидальном пространстве определяется кровоизлияние. Здесь определяется повышенное давление. Это состояние говорит о предынсультном состоянии.
- Светло-зеленый. Жидкость также может иметь желтоватый оттенок. Такой цвет свидетельствует о развитии менингита или абсцесса головного мозга. Подобная ситуация возникает при осложнениях воспалительного характера.
- Опалесцирующий или рассеивающий. Говорит о развитии патологического процесса. Он развивается в оболочках головного мозга. Также может присутствовать при бактериальном менингите.
- Желтый. Называется ксантохромным. Оттенок говорит о гематоме мозга или возможном развитии онкологии в этом отделе.
Если жидкость помутнела, это говорит о большом содержании в ней клеток. В том числе это могут быть и бактерии. В организме развивается серьезный воспалительный процесс. Повышенная плотность ликвора говорит о наличии черепно-мозговой травмы или воспалении. Слишком низкая плотность также является патологией. Это состояние называется гидроцефалией.
В ходе расшифровки анализа спинномозговой жидкости обязательно исследуется такой показатель, как цитоз. Повышение концентрации клеток в биологическом материале не должно превышать определенные нормы. Если цитоз увеличен, превышает допустимое значение, это может свидетельствовать о следующем:
- осложнения при развитии инсульта или инфаркта мозга;
- аллергия;
- появление онкологических новообразований;
- менингит;
- органические поражения оболочек мозга.
Также обязательно контролируется уровень белка в анализе. Повышенная его концентрация свидетельствует о появлении серьезных патологий. Например, это может быть менингит, доброкачественные или злокачественные новообразования, грыжа (протрузия) межпозвоночных дисков, энцефалит. Также подобная ситуация может говорить о сдавливании нейронов, расположенных в позвоночном столбе.
Снижение количества белка в спинномозговой жидкости не является патологией. Колебания этого показателя в отрицательную сторону являются физиологическим состоянием. Это не может расцениваться как симптом заболевания.
Белок проникает в ликвор из плазмы крови. При его повышении гемато-энцефалитический барьер становится проницаемым. Через него белок и попадает в спинномозговую жидкость. Это говорит о развитии серьезных патологий в организме. Чтобы поставить правильный диагноз, проводится анализ содержания белка в сыворотке крови. На основе полученной информации получают альбуминовый индекс. Для этого показатель белка в ликворе делят на аналогичное значение в плазме крови.
Далее оценивается степень поражения гемато-энцефалитического барьера. Если индекс меньше 9, нарушения не обнаружены. Если показатель находится в пределах от 9 до 14 единиц, поражение расценивается как умеренное. Заметные нарушения диагностируются при наличии альбуминового индекса на уровне 15-31 единиц. Тяжелое поражение определяется в диапазоне 31-100. Свыше 101 единиц нарушение барьерной функции является полным.
Чтобы определить количество белка, биологический материал смешивают с сульфосалициловой кислотой, сернокислым натрием. В результате жидкость мутнеет. Интенсивность этого процесса определяется фотометрическим способом. Для этого используется специальное оборудование. Результат оценивается при длине волны 400-480 нм.
В ходе проведения клинического анализа спинномозговой жидкости определяется также показатель глюкозы. Негативным явлением считается как превышение, так и понижение сахара в ликворе. При превышении нормы можно говорить о развитии разных заболеваний. Это могут быть эпилепсия, сотрясение мозга, онкологические новообразования. Кроме того, повышение глюкозы может говорить о развитии диабета второго или первого типа.
Низкий уровень сахара в спинномозговой жидкости свидетельствует о развитии воспалительного процесса. В том числе он может иметь туберкулезную природу. Также подобными симптомами характеризуется менингит.
В ходе анализа также определяется концентрация хлоридов. Недопустимо повышение или понижение этого показателя. При превышении концентрации хлоридов в биологическом материале требуется дополнительное обследование. Подобная ситуация может говорить о развитии почечной или сердечной недостаточности, а также онкологических новообразований.
Если концентрация хлоридов снижена, это может говорить о развитии менингита. Также подобная ситуация наблюдается при появлении опухоли. При этом обязательно исследуется комплекс показателей. Врач не может постаивать диагноз только на основании отклонения одного показателя. Комплексное обследование позволяет получить правильный результат.
В ходе анализа спинномозговой жидкости могут подсчитывать количество клеток и создавать цитограмму в мазках. Для этого применяется их окрашивание по Нохту или Романовскому-Гимза при помощи азур-эозина. Однако кроме количества исследуется и состав клеток. Для этого проводится микроскопия биологического материала.
В нормальном состоянии в ликвор входят только моноциты и лимфоциты. Однако в силу тех или иных причин, заболеваний в состав могут входить и иные клетки. Стоит отметить, что в норме в спинномозговой жидкости содержится до 10 лимфоцитов. Их количество повышается при развитии опухолей в ЦНС. Также их уровень повышается при наличии воспалительного процесса в оболочках мозга.
Если в биологическом материале определяются клетки плазмы крови, это говорит о развитии в течение длительного времени воспалительного процесса в мозге при энцефалите, менингите, а также ряде прочих подобных заболеваний. Подобная ситуация наблюдается и в послеоперационном периоде.
Если в ликворе присутствуют тканевые моноциты, это также говорит о развитии хронического воспалительного процесса в ЦНС. Допускаются единичные включения этих клеток в ликвор. Если их много, это говорит об активной реакции тканей при заживлении ран.
Макрофаги также не должны встречаться в ликворе. Они появляются в спинномозговой жидкости только после кровотечения или воспалительного процесса. Считается нормальным, если подобные клетки находятся в биологическом материале, собранном для исследования, в послеоперационном процессе. Это говорит о процессе очищения спинномозговой жидкости.
Нейтрофилы также не должны присутствовать в спинномозговой жидкости. Если они здесь присутствуют, это говорит о наличии воспалительного процесса. Если есть достаточное количество нейтрофилов в измененном виде, значит, этот процесс уже затухает.
Эозинофилы присутствуют в анализе при наличии субарахноидального кровотечения, опухолях мозга и менингите. Очень редко в собранном материале наблюдаются клетки эпителия. Это является признаком развития опухоли или воспалительного процесса.
Рассмотрев особенности проведения и трактовки результатов анализа спинномозговой жидкости, можно расширить знания о проведении этой процедуры.
источник
Люмбальная, или, как ее чаще называют, спинномозговая пункция представляет собой медицинскую процедуру получения образца спинномозговой жидкости. Бесцветная прозрачная спинномозговая жидкость (СМЖ) служит амортизатором для головного и спинного мозга. Люмбальную пункцию проводят для диагностики наличия или отсутствия некоторых предполагаемых заболеваний и патологических состояний. Исследование СМЖ выполняется для выявления возможных инфекций путем установления количества лейкоцитов, белков, бактерий, уровня глюкозы и наличия патологических клеток, что может указывать на то или иное заболевание центральной нервной системы.
Наиболее часто процедуру назначают при подозрении на менингит. Вообще, исследование СМЖ обычно проводится при подозрении на такие опасные для жизни состояния как субарахноидальное кровоизлияние или менингит. Люмбальную пункцию, как правило, назначают в случае, если предварительное неврологическое обследование указывает на необходимость данной процедуры. Исследование СМЖ, кроме этого, помогает диагностировать мозговые кровотечения, рассеянный склероз и инфекционный полиневрит.
После того как пациенту объясняется сущность процедуры и врач подробно отвечает на все возможные вопросы с его стороны, ему предлагается подписать утвердительный документ, подтверждающий понимание пациентом данной процедуры и его согласие на нее.
Помимо истории болезни врачу необходимо предоставить сведения о любых антибиотиках, принимаемых в настоящее время или в недавнем прошлом. Других подготовительных мероприятий для проведения люмбальной пункции не требуется.
Для успешного взятия образца СМЖ пациент должен либо лежать на боку с прижатыми к груди коленями, либо сидеть на краю стула, наклонившись к коленям. Эти положения способствуют расширению межпозвонкового пространства в области поясницы, что облегчает введение иглы внутрь позвоночника.
С помощью ручки врач отмечает место прокола в области поясницы. Затем эту область дезинфицируют с помощью специального мыла и досуха вытирают стерильными салфетками, после чего туда вводится блокирующее чувствительность вещество (местный анестетик). Через несколько секунд пациент должен потерять способность ощущать эту область. После этого врач вводит в спинномозговой канал длинную тонкую иглу. После установления иглы должным образом из нее вытягивают встроенный в ее полость тонкий металлический зонд. В случае правильного введения из иглы начнет капать СМЖ. В противном случае зонд снова прикрепляется и иглу вводят в другое место или под другим углом.
После введения иглы в спинномозговой канал к ней прикрепляется манометр для измерения давления СМЖ. Врач должен зафиксировать начальное давление и наблюдать за возможным появлением в жидкости примеси крови. После окончания сбора образца врач снова фиксирует давление жидкости. Затем иглу вынимают, а место пункции дезинфицируют и забинтовывают. Процедура люмбальной пункции длится около получаса.
Результаты люмбальной пункции доступны уже через час. Однако, в случае если образец необходимо поместить в специальную среду для определения бактериальной или грибковой активности, может понадобиться больше времени.
В норме образец СМЖ представляет собой прозрачную бесцветную жидкость с показаниями давления, уровня белков, глюкозы и количества кровяных телец, не выходящими за рамки установленных пределов. Кроме того, не должно быть обнаружено присутствие патологических или вредоносных клеток.
Присутствие крови в образце СМЖ указывает на наличие патологии. Кроме того, о нарушениях свидетельствуют высокие показатели давления, ненормальное количество белков, глюкозы и/или кровяных телец.
После люмбальной пункции часто следуют головные боли. В связи с этим после процедуры пациенту рекомендуется от двух до четырех часов лежать на спине. Это способствует выработке организмом новой СМЖ для восполнения ее количества, что поможет ослабить головную боль. Кроме того, для этой цели полезно принимать внутрь больше жидкости.
источник
Запишитесь к специалисту прямо на сайте. Мы перезвоним Вам в течении 2-х минут .
Перезвоним Вам в течении 1 минуты
Москва, Балаклавский проспект, дом 5
диагностическая процедура, направленная на исследование пищевода, желудка и двенадцатиперстной кишки
Медицинское обследование внутренних органов с помощью эндоскопа
Гистологическое исследование помогает с высокой точностью определить наличие опасных клеток и новообразований
Гастроскопия – один из наиболее объективных и точных способов исследования слизистой оболочки желудка
Анализы на ЗППП – это комплекс лабораторных исследований, позволяющий выявить возбудителей заболеваний, передающихся половым путем
Гастроскопия (эзофагогастродуоденоскопия, ЭГДС) — это осмотр слизистой пищевода, желудка
Спинномозговая пункция – наиболее сложный и ответственный способ диагностирования. Несмотря на название, сам спинной мозг остается не тронутым, здесь производится выкачка жидкости (ликвора). Данная манипуляция всегда связана с огромным риском, а поэтому осуществляется только при крайней необходимости. В нашем медицинском центре в Москве подобную манипуляцию производят только опытнейшие специалисты, которые прошли уже множество таких операций. Благодаря современным техникам исполнения, процедура проводится максимально осторожно и скрупулезно. Пациент у нас получает квалифицированную помощь и гарантию своего здоровья.
Наиболее часто люмбальная пункция необходима для установления инфицирования, в частности, менингита. Помимо этого, врачи назначают ее для уточнения инсульта, диагностирования кровотечения субарахноидального, рассеянного склероза, измерения давления в жидкости и обнаружения воспалений спинного и головного мозга. Еще процедура проводится с целью введения лекарственных препаратов либо контраста в случае рентгеновского обследования при установлении межпозвоночной грыжи.
Для удобства осуществления манипуляции человек ложится на бок и прижимает колени к животу, а также подбородок к грудине. Именно данная поза человека немного раздвигает позвоночные отростки и облегчает прохождение иголки. Область прокола вначале обеззараживают йодом, а затем спиртом. Следующим шагом становится обезболивание местным анестетиком. Здесь больной должен быть предупрежден о том, что абсолютного обезболивания он не получит, поэтому некоторые неприятные чувства он испытает. Именно по этой причине человек обязан быть готов все выдержать и не двигаться.
Сам прокол производится шестисантиметровой иглой в районе поясницы между 3 и 4 позвонками ниже спинного мозга. После введения, из иглы начинает проступать ликвор. Как правило, анализ пункции требует до десяти миллилитров жидкости спинного мозга. Также при изъятии пункции проводится оценка ее скорости вытекания (для здорового человека норма – капля в секунду). При сильном давлении скорость увеличивается, и жидкость вытекает струей. После извлечения иглы, место прокалывания заклеивается стерильной салфеткой.
После сеанса первые пару часов человек ложится на спину без подушки на абсолютно ровной поверхности. На следующий день также не рекомендовано стоять либо сидеть. У некоторых людей наблюдается появление тошноты и головной боли, а также болей в районе позвоночного столба. Данным пациентам специалисты прописывают препараты для обезболивания и снятия воспаления. Когда процедура исполнена корректно, негативных последствий не наблюдается, а неприятная симптоматика очень быстро пропадает.
Анализ пункции проводится уже более века, однако у пациентов до сих пор есть опасения к ее назначению. Может ли манипуляция чем-то навредить? Одним из самых известных слухов является то, что пункция повреждает спинной мозг и наступает паралич. Это не так потому, что как говорилось выше, процедура производится под спинным мозгом, поэтому зацепить его невозможно. Также возникают опаски по поводу занесения инфекции, однако манипуляции всегда проводятся при максимальной стерильности. Риск кровотечения, увеличения внутричерепного давления и остальных нарушений мозга – еще одна боязнь больных. Так как пункцию исполняют только профессиональные доктора, ее риск сводится к минимуму, который не превышает риска осуществления любой биопсии внутренних органов.
Большинство врачей считают, что после процедуры больному необходимо обеспечить постельный режим около трех – четырех часов. В институте Бурденко кладут пациента на живот, поэтому здесь было бы уместным вспомнить о гипотензии внутричерепной, которая чаще всего замечена у пациентов с продолжительной интоксикацией и среди пожилых. Характерная симптоматика в виде тошноты, головных болей и шума в ушах, которые дополняет вегетативная реакция, дает ухудшение при попытке человека подняться. Здесь важно опустить голову, дать человеку теплое питье и ввести при помощи капельницы плазмозаменитель.
источник
Ликвор (цереброспинальная или спинномозговая жидкость, СМЖ) – биологическая жидкость, необходимая для функционирования ЦНС. Его исследование является одним из важнейших видов лабораторных исследований. Оно складывается из преаналитического этапа (подготовка обследуемого, сбор материала и его доставка в лабораторию), аналитического (собственно выполнение исследования) и постаналитического (расшифровка полученного результата). Только корректное выполнение всех манипуляций на каждом из этих этапов определяет качество анализа.
Спинномозговая жидкость (ликвор) образуется в сосудистых сплетениях желудочков головного мозга. У взрослого человека одновременно в субархноидальных пространствах и в желудочках мозга циркулирует 110–160 мл ликвора, в спинномозговом канале — 50–70 мл. Ликвор образуется непрерывно со скоростью 0,2–0,8 мл/мин, что зависит от внутричерепного давления. В сутки у здорового человека образуется 350–1150 мл спинномозговой жидкости.
Ликвор получают путем пункции спинномозгового канала, чаще – люмбальной — в соответствии с методикой, хорошо известной невропатологам и нейрохирургам. Первые его капли удаляют (“путевая” кровь). Затем ликвор собирают как минимум в 2 пробирки: в обычную пробирку (химическую, центрифужную) для общеклинического и химического анализа, в стерильную – для бактериологического исследования. На бланке направления на исследование СМЖ врач должен указать не только фамилию больного, но и клинический диагноз и цель исследования.
Следует помнить, что доставляемые в лабораторию образцы ликвора должны быть защищены от пергревания или охлажения, а образцы, предназначенные для выявления бактериальных полисахаридов в серогических тестах, следует прогревать на водяной бане в течение 3 мин.
Собственно лабораторное исследование ликвора (аналитический этап) проводится по всем правилам, принятым в клинической лабораторной диагностике при анализе любых биологических жидкостей и включает в себя следующие этапы:
— макроскопический анализ — оценка физико-химических свойств (объем, цвет, характер),
— подсчет количества клеток,
— микроскопия нативного препарата и цитологическое исследование окрашенного препарата;
— биохимическое исследование,
— микробиологическое исследование (по показаниям).
Мы находим целесообразным и информативным в ряде случаев дополнять исследование СМЖ иммунологическими и, возможно, — другими тестами, значение которых обсуждается в специальной литературе.
Нормальная СМЖ бесцветна и порозрачна (как дистиллированная вода, по сравнению с которой и описывают обычно физические свойства ликвора).
Сероватый или серо-зеленый цвет ликвора обычно обусловлен примесью микробов и лейкоцитов. Красный цвет СМЖ различной интенсивности (эритрохромия) обусловлен примесью эритроцитов, встречающихся при свежих кровоизлияниях или травме мозга. Визуально пристутствие эритроцитов обнаруживается при их содержании более 500-600 в мкл.
При патологических процессах жидкость может быть ксантохромной – окрашенной в желтый или желто-коричневый цвет продуктами распада гемоглобина. Необходимо помнить и о ложной ксантохромии – окраске ликвора, вызванной лекарственными препаратами. Реже мы встречаем зеленоватый цвет СМЖ (гнойный менингит, абсцесс мозга). В литературе описан и корчневый цвет ликвора – при прорыве кисты краниофарингиомы в ликворные пути.
Мутность ликвора может быть обусловлена примесью клеток крови или микроорганизмов. В последнем случае мутность можно удалить центрифугированием. При содержании в СМЖ повышенного количества грубодисперсных белков она становится опалесцирующей.
Относительная плотность спинномозговой жидкости, полученной при люмбальной пункции, 1,006–1,007. При воспалении мозговых оболочек, травмах головного мозга относительная плотность спинномозговой жидкости возрастает до 1,015. Уменьшается она при гиперпродукции спинномозговой жидкости (гидроцефалия).
При повышенном содержании в ликворе фибриногена происходит образование фибринозной пленки или сгустка, что наблюдается чаще при туберкулезном менингите. Иногда пробирку с жидкостью оставляют при комнатной температуре на сутки (если необходимо точно установить – образовалась ли пленка?). При наличии фибринозной пленки ее переносят препаровальной иглой на предметное стекло и окрашивают по Цилю-Нильсену или другим методом, для выявления микобактерий. Нормальная СМЖ на 98-99% состоит из воды.
Тем не менее исследование ее химического состава представляет собой важную задачу. Оно включает определение уровня белка, глюкозы и хлоридов, а в ряде случаев дополняется другими показателями.
Более 80% белка СМЖ поступает из плазмы путем ультрафильтрации. Содержание белка в норме в различных порциях: в вентрикулярном – 0.05-0.15 г/л, цистернальном 0.15-0.25 г/л, люмбальном 0.15-0.35 г/л. Для определения концентрации белка в ликворе может использоваться любой из унифицированных методов (с сульфосалициловой кислотой и сульфатом аммония, и другие). Повышенное содержание белка в ликворе (гиперпротеинархия) может быть обусловлено различными патогенетическими факторами (табл.1).
Изучение белков ликвора позволяет не только уточнить характер патологического процесса, но и оценить состояние гемато-энцефалического барьера. Индикатором для этих целей может служить альбумин при условии, что его уровень в ликворе определяется иммунохимическими методами. Определение альбумина проводится в связи с тем, что он, являясь белком крови, не синтезируется местно и поэтому может являться “маркёром” иммуноглобулинов, проникших из кровотока вследствие нарушенной проницаемости барьеров. Одновременное определение альбумина в сыворотке (плазме) крови и СМЖ позволяет вычислить альбуминовый индекс:
При интактном гемато-энцефалическом барьере этот индекс менее 9, при его умеренном повреждении — 9-14, при заметном – 14-30, при тяжелом повреждении — 30-100, а увеличение более 100 указывает на полное поражение барьера.
В последние годы повышается интерес к специфическим для ЦНС белкам ликвора – нейронспецифической енолазе, белку S-100, основному белку миелина (ОБМ) и некоторым другим. Одним из перспективных среди них для клинических целей представляется ОБМ. В нормальном ликворе он практически отсутствует (его концентрация не превышает 4 мг/л) и появляется только в условиях патологии. Этот лабораторный признак не является специфичным для определенных нозологических форм, но отражает размер поражения (ассоциируется преимущественно с деструкцией белого вещества). Некоторые авторы считают перспективным определение ОБМ в ликворе для мониторирования нейроспида. К сожалению, сегодня еще сохраняются проблемы, связанные с прямым определением концентрации данного белка.
Глюкоза содержится в нормальном ликворе в концентрации 2.00-4.18 ммоль/л. Эта величина подвержена значительным колебаниям даже у здорового человека в зависимости от пищевого режима, физической нагрузки, других факторов. Для корректной оценки уровня глюкозы в ликворе рекомендуется одновременно определять ее уровень и в крови, где в норме он в 2 раза выше. Повышенное содержание уровня глюкозы в крови (гипергликоархия) встречается при сахарном диабете, остром энцефалите, ишемических нарушениях кровообращения и других заболеваниях. Гипогликоархия отмечается при менингитах различной этиологии или асептическом воспалении, опухолевом поражении мозга и оболочек, реже – при герпетической инфекции, субарахноидальном кровоизлиянии.
Некоторое преимущество перед глюкозой в качестве диагностического маркера имеет лактат (молочная кислота), поскольку его концентрация в ликворе (1.2-2.1 ммоль/л) не зависит от таковой в крови. Его уровень существенно повышается при различных состояниях, связанных с нарушением энергетического обмена — менингитах, особенно – вызванных грам-положительной флорой, гипоксии мозга и некоторых других.
Хлориды — содержание в нормальном ликворе — 118-132 ммоль/л. Увеличенние концентрации в СМЖ наблюдается при нарушении их выведения из организма (заболевания почек, сердца), при дегенеративных заболеваниях и опухолях ЦНС. Снижение содержания хлоридов отмечается при энцефалитах и менингитах.
Ликвор характеризуется низкой активностью содержащихся в нем ферментов. Изменение активности ферментов в ликворе при различных заболеваниях носят в основном неспецифический характер и параллельны описанным сдвигам в крови в указанных заболеваниях (табл.2). Иного подхода заслуживает интерпретация изменений активности креатинфосфокиназы (КФК). Данный фермент представлен в тканях тремя фракциями, характеризующихся не только молекулярными различиями, но и характером распределения в тканях: КФК-МВ (миокард), КФК-ММ (мышцы), КФК-ВВ (головной мозг). Если суммарная активность КФК в ликворе не имеет принципиального диагностического значения (она может быть повышенной при опухоли, инфаркте мозга, эпилепсии и других заболеваниях), то фракция КФК-ВВ является довольно специфичным маркером повреждения мозговой ткани и ее активность в СМЖ коррелирует со шкалой Глазго.
При исследовании биологических жидкостей, и СМЖ в том числе, обычно подсчитывают число клеток и цитограмму в мазках, окрашенных азурэозином (по Романовскому-Гимза, Нохту, Паппенгейму). Подсчет клеточных элементов в ликворе (определение цитоза) производят с помощью камеры Фукс-Розенталя, предварительно разводя его реактивом Самсона в 10 раз. Использование именно данного красителя, а не какого-либо иного. позволяет окрашивать клетки в течение 15 мин и сохранять клетки неизмененными до 2 часов.
Количество клеток во всей камере делят на 3, так получают цитоз в 1 мкл. Для большей точности считают цитоз в трех камерах. При отсутствии камеры Фукс-Розенталя можно воспользоваться камерой Горяева, подсчитав клетки по всей сетке также в трех камерах, результат умножают на 0.4. До сих пор встречаются разночтения в единицах измерения цитоза – количество клеток в камере, в 1 мкл или 1 л. Вероятно, целесообразно все же выражать цитоз количеством клеток в мкл. Для подсчета числа лейкоцитов и эритроцитов в СМЖ могут быть использованы и автоматизированные системы.
Увеличение содержания клеток в СМЖ (плеоцитоз) появляется чаще при воспалительных заболеваниях, в меньшей степени – при раздражении мозговых оболочек. Наиболее выраженный плеоцитоз отмечается при бактериальной инфекции, грибковых поражениях мозга и туберкулезном менингите. При эпилепсии, арахноидите, гидроцефалии, дистрофических процессах и некоторых других заболеваниях ЦНС цитоз остается нормальным.
Окрашивание клеток нативного препарата реактивом Самсона позволяет достаточно достоверно дифференцировать клетки. Но более точная их морфологическая характеристика достигается после фиксации и окраски приготовленных цитологических препаратов. Современный подход к подготовке таких препаратов предполагает использование цитоцентрифуги. Однако, даже в США ими оснащены только 55% лабораторий. Поэтому на практике используется более простой способ – осаждение клеток на предметное стекло. Препараты должны быть хорошо высушены на воздухе, а потом окрашены.
В окрашенном препарате ведут подсчет клеточных элементов. Они представлены преимущественно клетками крови (чаще – лимфоциты и нейтрофилы, реже — моноциты, эозинофилы, базофилы), могут встретиться плазматические и тучные клетки, макрофаги, зернистые шары (дегенеративные формы особого вида макрофагов – липофагов в состоянии жировой дегенерации), клетки арахноэндотелия, эпиндимы. Морфология всех этих клеточных элементов обычно хорошо известна врачам лабораторной диагностики и детально описана во многих руководствах. Уровень плеоцитоза и характер цитограммы ликвора позволяют уточнить характер патологического процесса (табл.3).
Нейтрофильный лейкоцитоз чаще сопровождает острую инфекцию (локальные и диффузные менингиты). Эозинофилия СМЖ наблюдается достаточно редко – при эхинококкозе мозга, эозинофильном менингите. Эозинофилия ликвора не коррелирует как правило с числом эозинофилов в крови. Лимфоцитарный плеоцитоз ликворе встречается при вирусных менингитах, рассеянном склерозе, в хронической фазе туберкулезного менингита, после операций на оболочках мозга. При патологических процессах со стороны ЦНС отмечается полиморфизм лимфоцитов, среди которых встречаются активированные. Для них характерно наличие обильной бледноватой цитоплазмы с единичными азурофильными гранулами, некоторые клетки имеют отшнуровку или фрагментацию цитоплазмы (клазматоз). Плазматические клетки появляются в цитограмме при вирусном или бактериальном менингите, вялотекущих воспалительных процессах, в период выздоровления при нейросифилисе. Моноциты, подвергающиеся в ликворе дегенерации быстрее лимфоцитов, наблюдаются при рассеянном склерозе, прогрессирующем панэнцефалите, хронических вялотекущих воспалительных процессах. Макрофаги – “санитары” ликвора, появляются при кровоизлияниях, инфекциях, травматических и ишемических некрозах.
Иногда в СМЖ обнаруживаются атипичные клетки – элементы, которые по своим морфологическим особенностям не могут быть причислены к определенным клеточным формам. Атипичные клетки встречаются при хронических воспалительных процессах (туберкулезный менингит, рассеянный склероз и др), и часто они являются клетками опухолей. Вероятность находок опухолевых клеток в ликворе при опухолях головного мозга невелика (не более 1.5%). Обнаружение бластных клеток в СМЖ при гемобластозе позволяет говорить о нейролейкозе.
При анализе состава ликвора важно оценивать соотношение белка и клеточных элементов (диссоциацию). При клеточно-белковой диссоциации отмечается выраженный плеоцитоз при нормальном или незначительно увеличенном содержании белка. Это характерно для менингитов. Белковоклеточная диссоциация характеризуется гиперпротеинархией при нормальном цитозе. Данное состояние характерно для застойных процессов в ликворных путях (опухоль, арахноидит и др.).
Клинические ситуации иногда требуют подсчета количества эритроцитов в кровянистом ликворе (для объективизации объема кровоизлияния). Подсчет эритроцитов ведут также как и в крови. Как было указано выше, цвет ликвора меняется, если в 1 мкл содержится более 500-600 эритроцитов, заметное окрашивание наступает при наличии около 2000, а геморрагической она становится при уровне эритроцитов более 4000/мкл.
Одним из частых заболеваний ЦНС является гнойный менингит. В таких случаях особую актуальность приобретает микоробиологическое исследование. Оно включает в себя ориентировочный тест – бактериоскопию препаратов и классические культуральные методики. Бактериоскопия ликвора имеет ограниченное диагностическое значение, особенно при получении прозрачной СМЖ. Мазок, приготовленный из осадка ликвора, полученного при центрифугировании, окаршивают метиленовым синим или по Граму, хотя некоторые авторы считают, что последний вариант окраски “травмирует” форменные элементы и создает артефакты. При менингитах и абсцессах обнаруживается разнообразная флора, соответствующая природе заболевания. Независимо от результатов микроскопии диагноз бактериального менингита обязательно должен быть подтвержден культуральным исследованием, которое становится определяющим в диагностике данной группы заболеваний и выборе адекватной терапии. Его проводят в соответствии с Приказом № 375 МЗ РФ от 23.12.98 “О мерах по усилению эпидемиологического надзора и профилактики менингококковой инфекции и гнойных бактериальных менингитов”. Наиболее частой причиной бактериального менингита является грам-отрицательный диплококк Neisseria meningitidis, который в 80% случаев может быть выявлен уже при бактериоскопии.
В норме в ликворе присутствуют только лимфоциты и моноциты. При различных заболеваниях и патологических состояниях в ликворе могут появится прочие виды клеток.
Лимфоциты по величине сходны с эритроцитами. Лимфоциты имеют крупное ядро и узкий неокрашенный ободок цитоплазмы. В норме в ликворе содержится 8—10 клеток лимфоцитов. Количество их увеличивается при опухолях центральной нервной системы. Лимфоциты встречаются при хронических воспалительных процессах в оболочках (туберкулезном менингите, цистицеркозном арахноидите).
Плазматические клетки в ликворе. Клетки крупнее лимфоцитов, ядро крупное, эксцентрично расположенное, большое количество цитоплазмы при сравнительно небольшом размере ядра (размер клеток — 6—12 мкм). Плазматические клетки в ликворе обнаруживаются только в патологических случаях при длительно текущих воспалительных процессах в мозге и оболочках, при энцефалитах, туберкулезном менингите, цистицеркозном арахноидите и других заболеваниях, в послеоперационном периоде, при вялотекущем заживании раны.
Тканевые моноциты в ликворе. Размер клеток — от 7 до 10 мкм. В нормальной жидкости иногда могут встречаться в виде единичных экземпляров. Обнаруживаются моноциты в ликворе после оперативного вмешательства на центральной нервной системе, при длительно текущих воспалительных процессах в оболочках. Наличие тканевых моноцитов говорит об активной тканевой реакции и нормальном заживлении раны.
Макрофаги в ликворе. Могут иметь ядра различной формы, чаще ядро расположено на периферии клетки, цитоплазма содержит включения и вакуоли. В нормальном ликворе макрофаги не встречаются. Наличие макрофагов при нормальном количестве клеток в ликворе наблюдают после кровотечения или при воспалительном процессе. Как правило, они встречаются в послеоперационном периоде, что имеет прогностическое значение и говорит об активном очищении ликвора.
Зернистые шары в ликворе. Клетки с жировой инфильтрацией — макрофаги с наличием в цитоплазме капель жира. В окрашенных препаратах ликвора клетки имеют небольшое периферически расположенное ядро и крупноячеистую цитоплазму. Величина ячеек различна и зависит от включенных капель жира. Зернистые шары обнаруживаются в патологической жидкости, полученной из мозговых кист в очагах распада мозговой ткани, при опухолях.
Нейтрофилы в ликворе. В камере идентичны по виду нейтрофилам периферической крови. Наличие в ликворе нейтрофилов даже в минимальных количествах указывает или на бывшую, или на имеющуюся воспалительную реакцию. Присутствие измененных нейтрофилов указывает на затухание воспалительного процесса.
Эозинофилы в ликворе. Определяют в ликворе по имеющейся равномерной, блестящей зернистости. Эозинофилы встречаются при субарахноидальных кровоизлияниях, менингитах, туберкулезных и сифилитических опухолях мозга.
Эпителиальные клетки в ликворе. Эпителиальные клетки, ограничивающие подпаутинное пространство, встречаются в ликворе довольно редко. Это крупные круглые клетки с небольшими круглыми или овальными ядрами. Обнаруживаются при новообразованиях, иногда при воспалительных процессах.
Опухолевидные клетки и комплексы в ликворе. Их находят в камере и окрашенном препарате ликвора. Злокачественные клетки могут относиться к следующим видам опухолей:
Кристаллы в ликворе. Встречаются в спинно-мозговой жидкости редко, в случае распада опухоли.
Элементы эхинококка в ликворе— крючья, сколексы, обрывки хитиновой оболочки — в ликворе находят редко.
В последние годы определенные перспективы в этиологической диагностике нейроинфекций связывают с развитием молекулярно-генетических технологий детекции нуклеиновых кислот возбудителей инфекционных заболеваний в ликворе (ПЦР-диагностика).
Таким образом, ликвор является средой, четко реагирующей на патологические процессы в ЦНС. Глубина и характер его изменений находятся в связи с глубиной патофизиологических нарушений. Корректная оценка лабораторных ликворологических симптомов позволяет уточнить диагноз и оценить эффективность лечения.
В.В. Базарный профессор УГМА, заместитель главного врача ОКБ №1
источник
Спинномозговой пункцией называют введение специальной иглы в подпаутинное пространство спинного мозга с целью взятия спинномозговой жидкости на исследование или с лечебной целью. У этой манипуляции много синонимов: люмбальная пункция, поясничный прокол, поясничная пункция, пункция субарахноидального пространства спинного мозга. В нашей статье поговорим о показаниях и противопоказаниях к данной процедуре, о технике ее проведения и возможных осложнениях.
Как было сказано выше, поясничный прокол может быть выполнен с диагностической или же лечебной целью.
В качестве диагностической манипуляции пункцию проводят, если необходимо исследовать состав спинномозговой жидкости, определить наличие в нем инфекции, измерить ликворное давление и проходимость подпаутинного пространства спинного мозга.
Если необходимо убрать из спинномозгового канала избыток ликвора, ввести в него антибактериальные препараты или средства химиотерапии, также проводят люмбальную пункцию, но уже в качестве метода лечения.
Показания к данной манипуляции делят на абсолютные (то есть, при этих состояниях проведение пункции обязательно) и относительные (проводить пункцию или не проводить, по своему усмотрению решает врач).
Абсолютные показания к спинномозговой пункции:
- инфекционные заболевания центральной нервной системы (энцефалиты, менингиты и другие);
- злокачественные новообразования в области оболочек и структур мозга;
- диагностика ликвореи (истечения спинномозговой жидкости) путем введения в спинномозговой канал рентгеноконтрастных веществ или красителей;
- кровоизлияние под паутинную оболочку мозга.
- рассеянный склероз и другие демилиенизирующие заболевания;
- полиневропатии воспалительной природы;
- септическая эмболия сосудов;
- лихорадка неизвестной природы у детей раннего возраста (до 2-х лет);
- системная красная волчанка и некоторые другие системные заболевания соединительной ткани.
В ряде случаев проведение этой лечебно-диагностической манипуляции может привести больному больше вреда, чем пользы, и даже может быть опасно для жизни больного – это и есть противопоказания. Основные из них перечислены ниже:
- выраженный отек мозга;
- резко повышенное внутричерепное давление;
- наличие в головном мозге объемного образования;
- окклюзионная гидроцефалия.
Эти 4 синдрома при проведении спинномозговой пункции могут привести к осевому вклинению – угрожающему жизни состоянию, когда часть мозга опускается в большое затылочное отверстие – нарушается функционирование жизненно важных центров, расположенных в нем, и больной может погибнуть. Вероятность вклинения повышается при использовании толстой иглы и выведении из спинномозгового канала большого количества ликвора.
Если проведение пункции является необходимостью, выводить следует минимально возможное количество спинномозговой жидкости, а в случае появления признаков вклинения, срочно ввести через пункционную иглу нужное количество жидкости извне.
Другими противопоказаниями являются:
- гнойничковые высыпания в области поясницы;
- заболевания свертывающей системы крови;
- прием препаратов, разжижающих кровь (антиагрегантов, антикоагулянтов);
- кровоизлияние из разорвавшейся аневризмы сосуда головного или спинного мозга;
- блокада подпаутинного пространства спинного мозга;
- беременность.
Эти 5 противопоказаний являются относительными – в ситуациях, когда проведение поясничной пункции жизненно необходимо, ее проводят и при них, просто учитывают риск развития тех или иных осложнений.
Во время проведения данной манипуляции больной, как правило, находится в положении лежа на боку с наклоненной к груди головой и прижатыми к животу, согнутыми в коленях ногами. Именно в такой позе место прокола становится максимально доступным врачу. Иногда больной находится в положении не лежа, а сидя на стуле, при этом он наклоняется вперед и кладет руки на стол, а голову на руки. Однако это положение в последнее время используют все реже и реже.
Детям прокол осуществляют в промежутке между остистыми отростками 4 и 5 поясничных позвонков, а взрослым немного выше – между 3 и 4 поясничными позвонками. Некоторые пациенты боятся проводить пункцию, поскольку считают, что при проведении ее может быть задет спинной мозг, однако это не так! Спинной мозг взрослого человека заканчивается примерно на уровне 1-2 поясничных позвонков. Ниже его просто нет.
Кожу в области прокола обрабатывают растворами спирта и йода поочередно, после чего вводят обезболивающший препарат (новокаин, лидокаин, ультракаин) сначала внутрикожно, до образования так называемой лимонной корки, затем подкожно и глубже, по ходу прокола.
Пункцию (прокол) выполняют специальной иглой с мандреном (это стержень для закрытия просвета иглы) в плоскости спереди назад, но не перпендикулярно к пояснице, а под небольшим углом – снизу вверх (по ходу остистых отростков позвонков, между ними). При отклонении иглы от срединной линии она, как правило, упирается в кость. Когда игла проходит все структуры и попадает в спинномозговой канал, специалист, проводящий пункцию, ощущает как бы провал; если такое ощущение отсутствует, но при снятии мандрена через иглу проходит ликвор, это является признаком того, что цель достигнута и игла в канале. Если игла введена правильно, но спинномозговая жидкость не вытекает, врач просит больного покашлять или приподнимает головной конец его, чтобы увеличить давление ликвора.
Когда в результате многочисленных проколов появляются спайки, добиться появления ликвора бывает очень сложно. В этом случае врач попытается осуществить пункцию на другом, выше или ниже стандартного, уровне.
Чтобы измерить давление в подпаутинном пространстве, к игле присоединяют специальную пластиковую трубочку. У здорового человека давление ликвора составляет от 100 до 200 мм рт ст. Для получения точных данных, врач попросит пациента максимально расслабиться. Уровень давления можно оценить и приблизительно: 60 капель ликвора в минуту соответствуют нормальному давлению. При воспалительных процессах в мозге или других состояниях, способствующих увеличению объема ликвора, давление увеличивается.
Чтобы оценить проходимость подпаутиного пространства, проводят специальные пробы: Стукея и Квеккенштеда. Пробу Квеккенштеда осуществляют следующим образом: определяют исходное давление, затем на максимум 10 секунд сжимают яремные вены обследуемого. Давление во время проведения пробы возрастает на 10-20 мм водного столба, а через 10 секунд после восстановления кровотока нормализуется. Проба Стукея: в области пупка надавливают кулаком в течение 10 секунд, в результате чего давление также повышается.
Существует 2 причины примеси крови в спинномозговой жидкости: кровоизлияние под паутинную оболочку и повреждение сосуда во время осуществления прокола. Чтобы отдифференцировать их друг от друга, ликвор собирают в 3 пробирки. Если примесью крови является кровоизлияние, жидкость будет равномерно окрашена в алый цвет. Если же ликвор от 1й к 3й пробирке становится чище, вероятно, кровь возникла в результате травмирования сосуда при пунктировании. Если кровоизлияние невелико, окрашивание ликвора в алый цвет может быть еле заметным или не заметным вовсе. В таком случае обязательно будут выявлены изменения при лабораторном его исследовании.
Как правило, спинномозговую жидкость собирают в 3 пробирки: на общий анализ, биохимическое и микробиологическое исследование.
При проведении общего анализа лаборант оценивает плотность, pH, цвет, прозрачность жидкости, считает цитоз (количество клеток в 1 мкл), определяет содержание белка. При необходимости определяют и другие клетки: опухолевые, клетки эпидермы, арахноэндотелия и другие.
Плотность ликвора в норме равна 1,005-1,008; повышается она при воспалении, снижается – при избытке жидкости.
Нормальное значение рH – 7,35-7,8; повышается он в случае паралича, нейросифилиса, эпилепсии; снижается при менингите и энцефалите.
Здоровый ликвор бесцветен и прозрачен. Темный цвет его говорит о желтухе или метастазах меланомы, желтый – признак повышенного уровня в нем белка или билирубина, а также перенесенного кровоизлияния в подпаутинное пространство.
Мутным ликвор становится при повышенном содержании лейкоцитов (выше 200-300 в 1 мкл). При бактериальной инфекции определяется нейтрофильный цитоз, при вирусной – лимфоцитарный, при паразитозах – эозинофильный, при кровоизлиянии обнаруживается повышенное содержание в ликворе эритроцитов.
Белка в норме должно быть не более 0,45 г/л, но при воспалительных процессах в мозге, новообразованиях, гидроцефалии, нейросифилисе и других заболеваниях уровень его существенно повышается.
При биохимическом исследовании ликвора определяют уровень многих показателей, среди которых наиболее важны следующие:
- глюкоза (уровень ее составляет приблизительно 40-60% от уровня в крови и равен 2,2-3,9 ммоль/л; снижается при менингитах, повышается – при инсультах);
- лактат (норма для взрослых 1,1-2,4 ммоль/л; повышается при менингите бактериальной природы, абсцессах мозга, гидроцефалии, ишемии мозга; снижается при вирусном менингите);
- хлориды (в норме — 118-132 моль/л; увеличена концентрация при опухолях и абсцессах мозга, а также эхинококкозе; снижена – при менингитах, бруцеллезе, нейросифилисе).
Микробиологическое исследование проводят, окрашивая мазок цереброспинальной жидкости по одной из возможных методик (в зависимости от подозреваемого возбудителя), осуществляя посев жидкости на питательную среду. Таким образом определяется возбудитель заболевания и чувствительность его к антибактериальным препаратам.
Чтобы предотвратить возможное вытекание ликвора через пункционное отверстие, пациенту следует соблюдать постельный режим, находясь в горизонтальном положении, в течение 2-3 часов после пункции. Для профилактики развития осложнений операции или облегчения своего состояния в случае их появления, постельный режим следует продлить до нескольких суток. Исключить поднятие тяжестей.
Осложнения данной процедуры развиваются у 1-5 пациентов из 1000. Таковыми являются:
- осевое вклинение (острое – при повышенном внутричерепном давлении; хроническое – при неоднократно проводимых пункциях);
- менингизм (появление симптомов менингита при отсутствие воспаления как такового; является результатом раздражения мозговых оболочек);
- инфекционные заболевания центральной нервной системы вследствие нарушения правил асептики при проведении пункции;
- выраженные головные боли;
- повреждение корешков спинного мозга (возникают стойкие боли);
- кровотечения (если имелись нарушения свертывания крови или пациент принимал препараты, разжижающие кровь);
- межпозвонковая грыжа, возникающая в результате повреждения диска;
- эпидермоидная киста;
- менингеальная реакция (резкое повышение цитоза и уровня белка при содержании глюкозы в пределах нормы и отсутствии микроорганизмов в посеве, возникающее в результате введения в спинномозговой канал антибиотиков, химиопрепаратов, обезболивающих и рентгеноконтрастных веществ; как правило, быстро и бесследно регрессирует, но в ряде случаев становится причиной миелита, радикулита или арахноидита).
Итак, спинномозговая пункция – это важнейшая, очень информативная лечебно-диагностическая процедура, к которой существуют как показания, так и противопоказания. Целесообразность проведения ее определяет врач, и возможные риски оценивает он же. Подавляющее число пункций переносится пациентами хорошо, но иногда развиваются осложнения, в случае появления которых обследуемому следует незамедлительно рассказать о них лечащему врачу.
Образовательная программа по неврологии, лекция на тему «Люмбальная пункция»:
Медицинская анимация на тему «Люмбальная пункция. Визуализация»:
источник
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Спинномозговая пункция — это важнейший диагностический метод при ряде неврологических и инфекционных заболеваний, а также один из путей введения лекарств и средств для анестезии. Использование современных методов исследования, таких как КТ и МРТ, сократило число производимых пункций, однако полностью отказаться от нее специалисты пока не могут.

Ликвор, или спинномозговая жидкость, циркулирует под мозговыми оболочками и в желудочковой системе, обеспечивая трофику нервной ткани, опору и защиту головного и спинного мозга. При патологии его количество может увеличиваться, провоцируя нарастание давления в черепной коробке, инфекции сопровождаются изменением клеточного состава, при кровоизлияниях в нем обнаруживают кровь.
Прокол в поясничной области может носить как чисто диагностический характер, когда врач назначает пункцию для подтверждения или постановки правильного диагноза, так и лечебную, если в субарахноидальное пространство вводятся лекарства. Все чаще пункция используется для обеспечения анестезии при операциях на органах брюшной полости и малого таза.
Как и любое инвазивное вмешательство, пункция «спинного мозга» имеет четкий перечень показаний и противопоказаний, без учета которых невозможно обеспечить безопасность пациента во время процедуры и после нее. Просто так подобное вмешательство не назначается, но и преждевременно паниковать, если врач считает его необходимым, тоже не нужно.
Показаниями к спинномозговой пункции считаются:
- Вероятная инфекция мозга и его оболочек — сифилис, менингит, энцефалит, туберкулез, бруцеллез, сыпной тиф и др.;
- Диагностика внутричерепных кровоизлияний и новообразований, когда другие методы (КТ, МРТ) не дают нужного объема информации;
- Определение ликворного давления;
- Кома и другие виды расстройства сознания без признаков дислокации и вклинения стволовых структур;
- Необходимость введения цитостатиков, антибактериальных средств непосредственно под оболочки головного или спинного мозга;
- Введение контраста при рентгенографии;
- Удаление избытка ликвора и уменьшение внутричерепного давления при гидроцефалии;
- Демиелинизирующие, иммунопатологические процессы в нервной ткани (рассеянный склероз, полинейрорадикулоневрит), системная красная волчанка;
- Необъяснимая лихорадка, когда патология других внутренних органов исключена;
- Проведение спинальной анестезии.
Опухоли, нейроинфекции, кровоизлияния, гидроцефалия могут считаться абсолютными показаниями к пункции «спинного мозга», в то время как при рассеянном склерозе, волчанке, необъяснимой лихорадке она не всегда обязательна и от нее можно отказаться.
При инфекционном поражении ткани мозга и его оболочек спинномозговая пункция носит не только важное диагностическое значение для определения вида возбудителя. Она дает возможность определить характер последующего лечения, чувствительность микробов к конкретным антибиотикам, что немаловажно в процессе борьбы с инфекцией.
При повышении внутричерепного давления пункция спинного мозга считается едва ли не единственным способом удалить излишки жидкости и избавить больного от многих неприятных симптомов и осложнений.
Введение противоопухолевых средств непосредственно под оболочки мозга значительно повышает их концентрацию в очаге неопластического роста, что дает возможность не только более активного влияния на опухолевые клетки, но и применения большей дозировки лекарственных средств.
Таким образом, спинномозговую жидкость берут для определения ее клеточного состава, наличия возбудителей, примеси крови, выявления опухолевых клеток и измерения давления ликвора в путях его циркуляции, а сам прокол проводят при введении лекарств или анестетиков.
При определенной патологии проведение пункции может нанести существенный вред и даже вызвать гибель больного, поэтому перед ее назначением обязательно исключаются возможные препятствия и риски.
Противопоказания к спинномозговой пункции включают:
- Признаки или подозрение на дислокацию структур мозга при его отеке, новообразовании, кровоизлиянии — уменьшение давления ликвора ускорит вклинение стволовых отделов и может вызвать гибель пациента прямо во время процедуры;
- Гидроцефалия, вызванная механическими препятствиями для движения ликвора (спайки после инфекций, операций, врожденные пороки);
- Нарушения свертываемости крови;
- Гнойные и воспалительные процессы кожи в месте прокола;
- Беременность (относительное противопоказание);
- Разрыв аневризмы с продолжающимся кровотечением.
Особенности проведения и показаний к спинномозговой пункции определяют характер предоперационной подготовки. Как и перед любой инвазивной процедурой, пациенту предстоит сдать анализы крови и мочи, пройти исследование свертывающей системы крови, КТ, МРТ.
Чрезвычайно важно оповестить врача обо всех принимаемых препаратах, аллергических реакциях в прошлом, сопутствующей патологии. Минимум за неделю отменяются все антикоагулянты и ангиагреганты из-за риска кровотечения, а также противовоспалительные средства.
Женщины, которым планируется пункция спинномозговой жидкости и, особенно, при рентгеноконтрастных исследованиях, должны быть уверены в отсутствии беременности, чтобы исключить негативное влияние на плод.
Пациент либо приходит на исследование сам, если пункция планируется в амбулаторных условиях, либо его доставляют в процедурный кабинет из отделения, где он проходит лечение. В первом случае стоит заранее обдумать, как и с кем придется добираться домой, так как после манипуляции возможны слабость и головокружение. Перед пункцией специалисты рекомендуют не есть и не пить минимум 12 часов.

Обычно спинномозговая пункция не требует общего наркоза, достаточно ввести местные анестетики, чтобы пациент комфортно ее перенес. В более редких случаях (аллергия на новокаин, например) допускается пункция без анестезии, а больной предупреждается о возможной болезненности. Если есть риск отека мозга и его дислокации при проведении спинномозговой пункции, то целесообразно введение фуросемида за полчаса до процедуры.
Для осуществления пункции спинномозговой жидкости обследуемого укладывают на жесткий стол на правом боку, нижние конечности подняты к брюшной стенке и обхвачены руками. Возможно выполнение прокола в сидячем положении, но при этом спина также должна быть как можно больше согнута. У взрослых допускаются проколы ниже второго поясничного позвонка, у детей ввиду риска повреждения спинномозговой ткани — не выше третьего.
Техника спинномозговой пункции не представляет никаких трудностей для обученного и опытного специалиста, а ее тщательное соблюдение помогает избежать серьезных осложнений. Пункция спинномозговой жидкости включает несколько последовательных этапов:
- Подготовительный — стерильная игла с мандреном, емкости для сбора ликвора, одна из которых — стерильная с пробкой, готовятся медсестрой непосредственно перед процедурой; врач использует стерильные перчатки, которые дополнительно протираются спиртом;
- Пациент ложится на правый бок, сгибает ноги в коленях, помощник дополнительно сгибает позвоночник больного и фиксирует его в этой позе;
- Медсестра, помогающая в проведении операции, смазывает место введения иглы в поясничной области, начиная с точки пунктирования и к периферии, дважды йодом, потом трижды этанолом для удаления йода;
Указанный алгоритм действий обязателен вне зависимости от показаний и возраста больного. От аккуратности действий врача зависит риск опаснейших осложнений, а в случае спинномозговой анестезии — степень и длительность обезболивания.
Объем жидкости, добытой при пункции, составляет до 120 мл, но для диагностики достаточно 2-3 мл, используемых для дальнейшего цитологического и бактериологического анализов. Во время пункции возможна болезненность в месте прокола, поэтому особенно чувствительным пациентам показано обезболивание и введение успокоительных препаратов.
В течение всей манипуляции важно соблюдать максимальную неподвижность, поэтому взрослых удерживает в нужной позе помощник врача, а ребенка — один из родителей, который также помогает малышу успокоиться. У детей анестезия обязательна и позволяет обеспечить спокойствие пациенту, а врачу дает возможность аккуратно и не спеша действовать.
Многие больные боятся пункции, так как заведомо уверены, что это больно. В действительности же прокол вполне терпим, а боль чувствуется в момент проникновения иглы через кожу. По мере того, как мягкие ткани «пропитываются» анестетиком, боль уходит, появляется чувство онемения или распирания, а затем и вовсе все негативные ощущения проходят.
Если в процессе пункции был задет нервный корешок, то неизбежна резкая боль, подобная той, которая сопровождает радикулит, однако эти случаи относят скорее к осложнениям, нежели к нормальным ощущениям при проколе. В случае спинномозговой пункции при повышенном количестве ликвора и внутричерепной гипертонии по мере удаления избытка жидкости пациент отметит облегчение, постепенное исчезновение чувства давления и боли в голове.
После взятия ликвора пациента не поднимают, а доставляют в лежачем положении в палату, где он как минимум два часа лежит на животе без подушки под головой. Малышей до года укладывают на спину с подушкой под ягодицами и ножками. В ряде случаев опускают головной конец кровати, что позволяет снизить риск дислокации мозговых структур.
Первые несколько часов пациент находится под тщательным врачебным наблюдением, каждые четверть часа специалисты контролируют его состояние, так как до 6 часов может продолжаться ток ликвора из пункционного отверстия. При появлении признаков отека и дислокации мозговых отделов оказываются неотложные мероприятия.
После спинномозговой пункции необходим строгий постельный режим. Если показатели ликвора в норме, то через 2-3 дня можно вставать. В случае аномальных изменений в пунктате пациент остается на постельном режиме до двух недель.
Уменьшение объема жидкости и некоторое снижение внутричерепного давления после спинномозговой пункции могут спровоцировать приступы головной боли, которая может длиться около недели. Ее снимают анальгетиками, но в любом случае при таком симптоме следует поговорить с врачом.
Забор ликвора для исследования может быть сопряжен с определенными рисками, а при нарушении алгоритма пункции, недостаточно тщательной оценке показаний и противопоказаний, тяжелом общем состоянии пациента вероятность осложнений увеличивается. Наиболее вероятными, хотя и редкими, осложнениями спинномозговой пункции считаются:
- Смещение мозга вследствие оттока большого объема ликвора с дислокацией и вклиниванием стволовых отделов и мозжечка в затылочное отверстие черепа;
- Боли в пояснице, ногах, нарушения чувствительности при травме корешка спинного мозга;
- Послепункционная холестеатома, когда в канал спинного мозга попадают клетки эпителия (при использовании некачественных инструментов, отсутствии мандрена в иглах);
- Кровоизлияние при травмировании венозного сплетения, в том числе — субарахноидальное;
- Инфицирование с последующим воспалением мягких оболочек спинного или головного мозга;
- При попадании в подоболочечное пространство антибактериальных препаратов или рентгеноконтрастных веществ — симптомы менингизма с сильной головной болью, тошнотой, рвотой.
Последствия после правильно проведенной спинномозговой пункции редки. Эта процедура дает возможность диагностики и эффективного лечения, а при гидроцефалии сама является одним из этапов борьбы с патологией. Опасность при пункции может быть связана с проколом, при котором возможен занос инфекции, с повреждением сосудов и кровотечением, а также нарушением функции головного или спинного мозга. Таким образом, спинномозговую пункцию нельзя считать вредной или опасной при правильной оценке показаний и риска и соблюдении алгоритма процедуры.
Результат цитологического анализа ликвора готов в день исследования, а при необходимости бактериологического посева и оценки чувствительности микробов к антибиотикам ожидание ответа может растянуться до недели. Это время необходимо, чтобы микробные клетки начали размножаться на питательных средах и показали свою реакцию на конкретные препараты.
Нормальная спинномозговая жидкость не имеет цвета, прозрачна, не содержит эритроцитов. Допустимое количество белка в ней — не более 330 мг в литре, уровень сахара составляет примерно половину от такового в крови больного. Возможно нахождение в ликворе лейкоцитов, но у взрослых нормой считается показатель до 10 клеток на мкл, у детей — несколько выше в зависимости от возраста. Плотность составляет 1,005-1,008, рН — 7,35-7,8.
Примесь крови в ликворе свидетельствует о кровоизлиянии под оболочки мозга либо о травмировании сосуда при проведении процедуры. Чтобы различить эти две причины, жидкость отбирают в три емкости: при кровоизлиянии она окрашена гомогенно в красный цвет во всех трех пробах, а при повреждении сосуда — светлеет от 1 к 3-й пробирке.
Плотность спинномозговой жидкости тоже меняется при патологии. Так, в случае воспалительной реакции она повышается за счет клеточности и белкового компонента, а при излишке жидкости (гидроцефалия) — уменьшается. Параличи, поражение мозга сифилисом, эпилепсия сопровождаются увеличением показателя рН, а при менингите и энцефалите он падает.
Ликвор может темнеть при желтухах или метастазах меланомы, желтеет при увеличении содержания белка и билирубина, после перенесенного ранее кровоизлияния под оболочки мозга.
Помутнение спинномозговой жидкости — очень тревожный симптом, который может говорить о лейкоцитозе на фоне бактериального инфицирования (менингит). Увеличение числа лимфоцитов характерно для вирусных инфекций, эозинофилов — для паразитарных инвазий, эритроцитов — для кровоизлияний. Содержание белка возрастает при воспалении, опухолях, гидроцефалии, инфекционном поражении мозга и его оболочек.
Биохимический состав ликвора также говорит о патологии. Уровень сахара понижается при менингите, а повышается при инсультах, молочная кислота и ее производные нарастают в случае менингококкового поражения, при абсцессах мозговой ткани, ишемических изменениях, а вирусное воспаление, наоборот, ведет к снижению лактата. Хлориды возрастают при новообразованиях и абсцедировании, снижаются при менингите, сифилисе.
По отзывам пациентов, перенесших спинномозговую пункцию, процедура не доставляет существенного дискомфорта, особенно, если ее проводит высококвалифицированный специалист. Негативные последствия крайне редки, а основное беспокойство больные испытывают на этапе подготовки к процедуре, в то время как сама пункция, проводимая под местной анестезией, проходит безболезненно. По истечении месяца после диагностической пункции пациент может вернуться к привычному образу жизни, если иного не потребует результат исследования.
источник