- О Центре
- Дирекция
- История
- Все руководители Центра
- Богданов А. А. (Малиновский)
- Богомолец А. А.
- Багдасаров (Багдасарян) А. А.
- Киселёв А. Е.
- Гаврилов О. К.
- Федотенков А. Г.
- Воробьёв А. И.
- Савченко В. Г.
- Наши награды
- Выдающиеся гематологи и трансфузиологии, работавшие в Центре
- Официальная информация
- Печатные издания Центра
- «Гематология и трансфузиология»
- Нормативные документы
- Политика конфиденциальности
- Вакансии
- Наука
- Подразделения
- Клинические апробации
- Результаты научной деятельности
- Темы НИР
- Результаты НИР
- Патенты и авторские свидетельства
- Гранты и договоры
- Информационно-аналитическая система результатов научной деятельности
- Научные мероприятия, конференции, конгрессы
- Конференции
- Конгрессы
- Диссертационные советы
- Диссертационные советы на базе ФГБУ «НМИЦ гематологии» Минздрава России
- Нормативные документы
- Объявления о защите
- Документы для защиты
- Правила публикаций и электронные журналы
- Правила для авторов публикаций
- Правила «Издательского дома «Практика»
- Правила издательства «Медицина»
- Правила издательства «Медиа Сфера»
- Электронные журналы
- Правила для авторов публикаций
- Аттестация научных работников
- Конкурсы на замещение должностей научных сотрудников
- Клиника
- Подразделения
- Практикующему врачу
- Клинические рекомендации
- Российский реестр лекарственных препаратов, применяемых у больных с нарушениями порфиринового обмена
- О реестре
- Порядки оказания медицинской помощи
- Стандарты медицинской помощи
- Пациенту
- Правила записи на прием
- Сведения о медицинских работниках
- Порядок получения помощи пациентам с нарушениями свертывания крови
- Высокотехнологичная медицинская помощь
- Порядок получения талона-направления на высокотехнологичную медицинскую помощь
- Правила и сроки госпитализации
- Правила посещения пациентов стационара
- Прайс. Платные медицинские услуги
- Правила пересылки биоматериалов для лабораторных исследований
- Расписание работы патологоанатомического отделения
- Правила подготовки к диагностическим исследованиям
- Пациентам «листа ожидания» почечного трансплантата
- Часто задаваемые вопросы
- Территориальная программа государственных гарантий бесплатного оказания гражданам медицинской помощи
- Правила внутреннего распорядка для пациентов и посетителей
- Страховые компании, с которыми работает Центр
- Оценка качества оказания медицинских услуг
- Гематологический глоссарий
- Трансфузиология и донорство крови
- Подразделения
- Современная научно-практическая деятельность в трансфузиологии
- Отзывы доноров и пациентов
- Донору
- Зачем сдавать кровь
- Кто может стать донором
- Противопоказания к донорству
- Как стать донором
- Процесс сдачи крови
- Почетный донор России
- Льготы для доноров
- Виды донорства
- Донорство цельной крови
- Донорство плазмы
- Донорство тромбоцитов
- Донорство гемопоэтических стволовых клеток
- Что должен знать донор?
- Питание донора
- Периодичность донации
- Безопасность донации
- Карантинизация плазмы
- Справка о количестве кроводач, плазмодач
- Адресное донорство
- Использование донорской крови
- Часто задаваемые вопросы
- Словарь донора
- Кодекс донора
- Новости для доноров
- Контакты
- Телемедицина
- Образование
- Сведения об образовательной организации
- Аспирантура
- Ординатура
- Приемная комиссия
- Приемная комиссия 2016
- Приемная комиссия 2017
- Приемная комиссия 2018
- Приемная комиссия 2019
- Нормативные документы
- Электронная информационно-образовательная среда
- Информационно-библиотечные ресурсы
- Образовательный портал аспирантуры и ординатуры
- Портал инновационного дополнительного образования
- Образовательные мероприятия
- Дополнительное образование
- Непрерывное медицинское образование
- Дополнительное профессиональное образование
- Научно-производственная деятельность
- Подразделения
- Научная деятельность по разработке лекарственных препаратов
- Производимые лекарственные препараты
- Информация по лекарственному препарату Агемфил A, фактор свертывания VIII
- Информация по лекарственному препарату Агемфил B, фактор свертывания IX
- Проекты документов для обсуждения
- Проект
- Обсуждение в ФГБУ НМИЦ гематологии
- Новости
- Отзывы
- СМИ о нас
- Межрегиональное взаимодействие
Перед донорством гемопоэтических стволовых клеток нужно пройти типирование (определение HLA-генотипа) костного мозга. И если вы подойдете по типу какому-нибудь пациенту, то Вас пригласят на донорство гемопоэтических стволовых клеток.
Под пересадкой костного мозга понимается на самом деле трансплантация гемопоэтических стволовых клеток. Гемопоэтические (кроветворные) стволовые клетки образуются в костном мозге человека и являются родоначальниками всех клеток крови: лейкоцитов, эритроцитов и тромбоцитов.
Для многих пациентов с онкологическими и гематологическими заболеваниями единственным шансом сохранить жизнь является пересадка гемопоэтических стволовых клеток. Это может спасти жизнь тысячам детей и взрослых больных раком, лейкозом, лимфомой или наследственными заболеваниями.
Любой здоровый гражданин РФ без хронических заболеваний в возрасте от 18 до 45 лет.
Немаловажным фактором для донорства костного мозга является возраст: чем моложе донор, тем выше концентрация гемопоэтических стволовых клеток в трансплантате и их «качество».
Для определения HLA-генотипа (типирования) у вас возьмут 1 пробирку крови. Образец крови (до 10 мл — как при обычном анализе крови) человека, желающего стать донором гемопоэтических стволовых клеток, исследуют в специализированной лаборатории.
Информация о результатах типирования доноров, рекрутированных и HLA-типированных в ФГБУ НМИЦ гематологии Минздрава России, вносится в общероссийскую базу доноров — Национальный регистр доноров костного мозга.
Процедура типирования требует от донора лишь немного времени, не требует затрат и не отличается от обычного анализа крови.
При появлении пациента, которому необходимо выполнить трансплантацию костного мозга, его данные HLA-генотипа сравнивают с данными потенциальных доноров, имеющихся в регистре. В результате может быть подобран один или несколько «совместимых» доноров. Потенциальному донору сообщают об этом, и он принимает решение, становиться или нет реальным донором. Для потенциального донора вероятность стать донором реальным составляет не более 1%.
Согласно данным Международной Ассоциации Доноров Костного Мозга (WMDA) в 2007 г. каждый 500-й житель нашей планеты являлся потенциальным донором гемопоэтических стволовых клеток, а из каждых 1430 потенциальных доноров один донор становился реальным, т. е. осуществил донацию стволовых клеток.
По данным WMDA в 2007 г. в России официально насчитывалось 20933 потенциальных неродственных донора стволовых клеток.
По данным ежегодных отчётов Международной поисковой системы доноров костного мозга (BMDW) Россия занимает четвёртое место по частоте редких HLA-фенотипов доноров, уступая только Мексике, Аргентине и ЮАР. Из этого следует, что найти совместимых доноров для всех нуждающихся в трансплантации костного мозга российских пациентов в иностранных регистрах (в частности, европейских), заведомо невозможно.
Отсюда вытекает важность пополнения отечественного Регистра костного мозга. Чем больше людей пройдут типирование для Регистра, тем больше жизней можно будет спасти.
Шанс найти донора для больного c распространенным HLA-генотипом — 1 на 10 000, т. е., вероятно, что один из 10 000 доноров будет совместим с больным.
Если же вы подошли по HLA-генотипу какому-нибудь больному и вам предстоит стать донором костного мозга, то не бойтесь! Получение стволовых клеток из периферической крови — простая, комфортная и безопасная для донора процедура.
У донора берут костный мозг одним из двух способов:
- шприцом из тазовой кости (процедура безболезненна под наркозом),
- с помощью медицинского препарата «выгоняют» клетки костного мозга в кровь и собирают их оттуда через периферическую вену.
Данная процедура напоминает аппаратный тромбоцитаферез (процедура донорства тромбоцитов), но более продолжительная по времени.
Донор отдает лишь малую часть своего костного мозга.
Потеря части стволовых клеток донором не ощущается, и их объем полностью восстанавливается в течение 7—10 дней.
5% стволовых клеток донора достаточно для восстановления кроветворения пациента. Пациенту переливают донорский костный мозг, он приживается и начинает производить кровь. Человек спасен!
Гемопоэтические (кроветворные) стволовые клетки, своевременно трансплантированные больному, способны восстановить его кроветворение и иммунитет, а также спасти ему жизнь.
Если вы хотите стать донором ГСК, обратитесь к ведущему специалисту по работе с донорами: 2-й этаж донорского отделения, стойка «Информации для доноров», Александра или Алена.
Сдать пробирку 10 мл крови на определения HLA-генотипа (типирования) вы можете согласно расписанию.
Если в вашей компании готовы пройти типирование более 30 человек, то мы можем организовать к вам выезд. По дополнительным вопросам звоните с 9:00 до 22:00 по телефону: +7 (903) 128-84-18, Алена.
источник
Кому и зачем нужна трансплантация костного мозга? Кто может стать донором? Трансплантация костного мозга (ТКМ) используется, прежде всего, при лечении онкологических заболеваний, таких как лейкозы, поражения лимфатической системы, нейробластома, а также при апластической анемии и ряде наследственных дефектов крови.
Костный мозг — важнейший орган кроветворной системы, осуществляющий кроветворение — процесс создания новых клеток крови взамен погибающих и отмирающих. Костный мозг находится в костях и внешне не отличается от крови. Только он содержит стволовые клетки, которые отвечают за иммунитет и производство лейкоцитов, тромбоцитов и эритроцитов.
Донором может стать любой человек в возрасте от 18 до 45 лет весом от 50 кг, если у него не было гепатитов В и С, туберкулеза, малярии, ВИЧ, нет онкологического заболевания или диабета.

Прийти в НМИЦ гематологии, подписать согласие на донорство.

Сдать 9 мл крови из вены для типирования и занесения в базу доноров.

Если набор генов донора совпал с реципиентом, донора приглашают в больницу сдать КМ.

Под общим или эпидуральным наркозом донору делают несколько проколов в подвздошных костях и извлекают костный мозг.

КМ восстанавливается через 2 недели, в течение нескольких дней донор ощущает небольшое недомогание.

За 10 дней до процедуры донор принимает препарат, стимулирующий активный выброс стволовых клеток в кровь.

Кровь из вены проходит через прибор, отделяющий стволовые клетки, и возвращается через вену на другой руке. Процедура длится 5-6 часов.

Полученные стволовые клетки вводятся через вену больному лейкозом.

После трансплантации КМ большинство пациентов выздоравливают и возвращаются к обычной жизни.

Сдать кровь на типирование можно в НМИЦ гематологии или Инвитро
Сегодня более 350 тыс. россиян страдают от лейкоза – рака крови. Около 60% из них нуждается в трансплантации костного мозга, при этом не более 20% из них имеют совместимого родственного донора. Поэтому большинство пациентов нуждается в поиске неродственного донора.
Саму процедуру трансплантации оплачивает государство, но поиск и активация донора стоит немалых денег. Если донор найден в России, то пациенту за обследование донора и заготовку трансплантата придется заплатить более 350 тыс. рублей, а поиск и заготовка за рубежом стоит более 1,4 млн рублей. Именно поэтому так важно пополнять российский регистр доноров костного мозга. Мы расскажем о том, что такое костный мозг, как его получают и как войти в регистр доноров.
Несмотря на то, что стать донором – просто и безопасно, по состоянию на сентябрь 2018 года отечественная база данных насчитывает всего чуть более 84 тыс. желающих. В международном регистре их более 32 млн, но для многих пациентов счет на 1,5 млн миллиона за поиск и активацию — неподъемная сумма. Между тем, после трансплантации КМ большинство пациентов выздоравливают и способны вернуться к обычной жизни!
Костный мозг (КМ) – это орган кроветворной системы, который находится в костях и зрительно похож на кровь. В нем находятся стволовые клетки, отвечающие за иммунитет, обновление и восстановление кроветворной системы. Поэтому донорский КМ применяется при лечении онкологических болезней, например, лейкозов, лимфом, нейробластом и т.д. Больному вводят здоровые стволовые клетки донора, и они восстанавливают способность его организма к нормальному кроветворению, уничтожая опухолевый клон. Иногда это единственная возможность сохранить человеку жизнь.
Сдать КМ может любой желающий в возрасте от 18 до 45 лет весом от 50 кг, если у него самого нет онкологических заболеваний, диабета, инфекций, которые могут передаваться с переливанием крови (ВИЧ, гепатиты В и С), туберкулеза, малярии, а также тяжелых хронических заболеваний.
Чтобы проверить, насколько подходит для трансплантации костный мозг другого человека, проводят анализ крови на определение HLA-генотипа – набор генов, отвечающих за совместимость тканей. HLA-идентичным родственным донором может быть только родные брат или сестра. В некоторых случаях по жизненным показаниям трансплантация может быть выполнена от родителей.
Подходящим донором может оказаться и незнакомый человек, иногда даже из другой страны. Найти такого можно в специальных регистрах.
Сегодня регистры потенциальных доноров КМ существуют по всему миру. Самый крупный – Международный регистр IBMTR – содержит данные о 32,7 млн доноров из всех мировых баз данных. Говоря об отдельных странах, в национальном регистре Германии хранится информация о 8 млн, США – о 9 млн., России – чуть больше 84 тыс. доноров.
Есть два способа сдать КМ:
- Под наркозом у донора делают несколько проколов в подвздошных костях (эксфузия), и при помощи полой иглы и шприца осуществляют забор КМ из тазовых костей. Пару дней после процедуры донор может чувствовать недомогание, и слабость. Выписка из больницы происходит через 1-2 дня после эксфузии. КМ донора восстанавливается уже через две недели.
- За 3 дня до заготовки донору вводят специальный препарат, стимулирующий активный выброс стволовых клеток в кровь. В больнице у него берут кровь из вены, пропускают ее через специальный прибор, отделяющий стволовые клетки, и через вену на другой руке возвращают обратно. Процедура длится около 5-6 часов.
Чтобы стать донором, нужно прийти в НМИЦ гематологии или Инвитро и сдать кровь для типирования, результаты которого в дальнейшем будут занесены в единую базу доноров РФ. Если ваш набор генов совпадет с набором реципиента, вас пригласят в больницу для беседы с врачами, дообследования перед заготовкой КМ.
Сегодня существует очень много пациентов, которым необходим КМ донора, чтобы выжить, для многих из них можно найти донора только в России. Это связано с тем, что население нашей страны генетически похоже. Поэтому так важно пополнять российский регистр доноров костного мозга. Увеличение численности национального регистра дает возможность найти и активировать донора для пациента значительно быстрее и дешевле. А это значит, больше шансов подарить и продлить кому-то жизнь. Ведь необходимость такой помощи может понадобиться каждому из нас.
Сдать кровь на типирование можно с 8.00 до 14.00 по адресу:
Новый Зыковский проезд. д.4, ФГБУ «НМИЦ гематологии»
На проходной сказать, что вы в донорский отдел.
После проходной повернуть налево и идти к указателю «Вход для доноров». А также в любой лаборатории Инвитро.
Вы сможете осуществить разовый или подписаться на периодический платеж при помощи:
Отправьте СМС со словом «Спасти» и суммой пожертвования на номер 3434. Например, «Спасти 500». Следом придет СМС-сообщение с просьбой подтвердить платеж, на которое вам нужно будет ответить. О том, что пожертвование прошло, вас известит сообщение от Фонда.
Вы можете оформить разовый перевод на наш расчетный счет в рублях или валюте или написать заявление на регулярное списывание средств с вашего счета. Для оформления регулярного списания средств с банковского счета в пользу Фонда Вам необходимо обратиться к сотруднику Вашего банка. Вам понадобится только Ваш паспорт и реквизиты Фонда.
Без переливания донорской крови и ее компонентов невозможно лечение пациентов нашего Центра. Некоторым пациентам бывает нужно лишь однократное переливание, чтобы компенсировать кровопотерю. Пожалуйста, найдите силы и время, чтобы стать донором и поделиться тем, чему нет замены – своей кровью!
Чем больше людей узнают о нашем Фонде, тем большее количество поддержки смогут получить наши подопечные. Расскажите родным и друзьям о деятельности Фонда, сделайте пост в соцсетях, отправьте ссылки на истории пациентов знакомым, приходите на Донорские субботы и приводите новых людей, делитесь нашими новостями.
источник
Анатолий:
Смотрел сейчас «Вести Санкт-Петербург». Мальчику нужна пересадка костного мозга. Финансово помочь не могу, но, может, смогу быть донором. Не для него – так для другого. Проблема в том, что я не знаю требований по медпоказаниям к донору. Я инвалид второй группы, это ОНМК (острая недостаточность мозгового кровообращения. – Русфонд), это проблемы с мозжечком, но про костный мозг от медиков я не слышал никаких комментариев.
| Русфонд: Дорогой Анатолий! Спасибо за намерение стать донором костного мозга. Но вынуждены ответить: ваши проблемы со здоровьем далеко не безобидны. Хотим, чтобы вы знали: большинство противопоказаний к донорству костного мозга связано не с тем, что там может передаться или не передаться реципиенту, а как раз с безопасностью донора. К сожалению, с вашим диагнозом такой риск есть. Так что поберегите вы себя! Будьте здоровы! |
Евгения:
Вот сегодня смотрю вашу акцию на «Первом канале». Там говорится, что типирование одного донора обходится в 20 тыс. руб. В то же время вы утверждаете, что 19 миллионов 200 тысяч хватит на типирование двух тысяч доноров в региональных регистрах. Почему же в регионах типирование в два раза дешевле?
| Русфонд: Спасибо, Евгения за ваш замечательный вопрос. Отвечаем. Вы не заметили одного слова с предлогом: «в среднем». В среднем 20 тыс. руб. Почему так важна эта оговорка? Типирование потенциальных доноров может проводиться с разной степенью точности. По трем локусам (это слово в генетике означает местоположение определенного гена) – недорогое. По пяти – дороже. Мы в основном типируем по пяти, это сегодня «золотой стандарт» в мире. Но когда гематологи находят возможного донора по этим показателям, вступает в действие иной стандарт – высокоразрешающее типирование, по десяти локусам. Причем сразу двоих – донора и реципиента. И вот стоимость этого подтверждающего типирования двух человек приближается к 100 тыс. руб. А ведь если у пациента, которому требуется трансплантация костного мозга, есть родные браться и сестры, то таким же образом надо протипировать еще и их: родственные доноры – обычно лучшие. Если, конечно, они совместимы. Но совместимы они бывают не всегда, а только в четверти всех случаев. И если совместимый донор так и не найден, приходится делать еще и подтверждающее типирование родителей, потому что в таком случае может идти речь только о рискованной гаплотрансплантации – от одного из родителей. Но все это – в трансплантационном центре, то есть в НИИ им. Р.М. Горбачевой – в Петербургском регистре, который можно назвать ядром Национального. А в региональных регистрах делают только типирование потенциальных доноров, по пяти локусам. Оно и в самом деле значительно дешевле средней цифры. |
Екатерина:
Вы пишете, что донорство костного мозга анонимно. А разве человек, который решил стать донором, не указывает в заявлении свое имя, телефон, адрес? А если не указывает, как же вы его найдете, когда он понадобится?
| Русфонд: Перед сдачей крови для типирования потенциальный донор действительно заполняет заявление-анкету, в которой указывает фамилию, имя, адрес, телефон и так далее. Когда он сдает кровь для типирования, медсестра записывает в его анкете присвоенный ему девятизначный персональный код. Этот же код пишется и на пробирке с его кровью. Так что HLA-фенотип донора, определенный в лаборатории по его крови, в базе данных числится не за фамилией донора, а за его кодом. А персональные данные хранятся совершенно в другой базе, на отдельном сервере, не имеющем выхода в интернет. Эти сведения может сопоставить только сотрудник регистра, только в том случае, если пациенту понадобятся клетки данного донора. Соотнести данные донора и реципиента можно только при их согласии (если речь идет о реципиенте-ребенке, то с согласия родителей) и не раньше двух лет после трансплантации костного мозга. Такое правило у нас в регистре. В других регистрах могут быть другие сроки: три года, пять лет… |
Оксана:
Мне сейчас 16 лет, а вы принимаете в регистр с 18. Когда вы собираетесь закончить работу? Хочу знать – успею или нет.
| Русфонд: Успеете, точно! И дети ваши успеют, а может быть, даже внуки. Дело в том, дорогая Оксана, что регистр дело такое: чем он больше, тем лучше, тем больше вероятности, что донор будет найден для любого пациента. К тому же регистр ведь не только пополняется, но и уменьшается по самым естественным причинам: кто-то из потенциальных доноров уже стал реальным (а донором костного мозга можно стать только для одного реципиента), кто-то перешел возрастной порог, кто-то заболел… Так что регистр «закончить» нельзя, это навсегда. Или, по крайней мере, до тех пор, пока ученые не изобретут какое-то чудодейственное средство, позволяющее обходиться без трансплантации костного мозга. |
Виктор:
А почему требования к здоровью донора костного мозга ниже, чем донора крови? Ведь это более сложный и ответственный вид донорства!
| Русфонд: Дело в том, что на первом этапе это ведь, строго говоря, еще не донорство. Это только сдача крови для определения вашего HLA-фенотипа. Если фенотип совпадет с фенотипом пациента и вас пригласят для реального донорства, то предварительно проведут полное клинико-лабораторное обследование. |
Виктор:
Может ли иностранец войти в российский регистр?
| Русфонд: Может, если он собирается жить в России долго. А иначе зачем? Вот выпадет ему совпадение фенотипов с пациентом, а он давно уже в своей стране. Как его вызвать на дотипирование? Тогда проще искать в международной базе. Между прочим, у нас было интервью с Любой, ставшей реальным донором. Она гражданка Украины. Дело вот в чем: мы делаем регистр прежде всего для пациентов, для трансплантаций костного мозга, а не просто для отчетов по численности, приросту и т.д. |
Евгения:
В сентябре 2014 года я сдавала кровь в НИИ гематологии на 2-й Советской (НИИ гематологии и трансфузиологии, Санкт-Петербург. – Русфонд). Там мне было предложено сдать анализ крови для базы данных доноров костного мозга. Я подписала согласие, кровь взяли. Сказали, если будет совпадение, то со мной свяжутся. Вопрос! Единая ли база доноров костного мозга в НИИ гематологии на 2-й Советской и в НИИ детской онкологии им. Р.М. Горбачевой? Или нужно сдать кровь там тоже?
| Русфонд: В НИИ гематологии уже лет тридцать существует донорский регистр. В нем тысячи доноров. О трансплантациях костного мозга от этих доноров нам слышать не приходилось. Мы предлагали сотрудникам института внести данные доноров в нашу единую базу, но они почему-то не хотят этого делать. Так что если вы хотите войти в Петербургский регистр и единую базу, надо сдать кровь на типирование в НИИ им. Р.М. Горбачевой. |
Николай:
Вы пишете, что донорство анонимно. А как же тогда налоговые органы вычислили девушку, которая сдала свой костный мозг? И взяли с нее налоги со всех сумм за билеты, гостиницу и так далее? Я сам читал эту историю.
| Русфонд: Мы тоже, помнится, читали. Это вообще очень странная история. Донор сама нарушила принцип анонимности, сообщила прессе о своем замечательном (без иронии) поступке и даже разрешила опубликовать свою фотографию в СМИ. Да, что-то там было и о налоговых вычетах. Мы надеемся, что налоговые органы во всем разобрались: донор, конечно, не извлекает из такой ситуации никакой прибыли. С другой стороны, это уже довольно старая история. Кто и как оплачивал активацию донора (это как раз проезд, гостиница, обследование и так далее), мы просто не знаем. Нашим донорам беспокоиться на этот счет не нужно, мы твердо намерены соблюдать принципы добровольности, безвозмездности и анонимности донорства. |
Геннадий:
Как-то еще летом читал на вашем сайте заметку о девочке, которой требовалась пересадка костного мозга. Мне запомнилось, что поиск донора за границей стоит €18 тыс. А сколько стоит поиск донора в вашем регистре?
| Русфонд: Поиск донора в нашем регистре и в нашей единой базе для пациентов из России, как детей, так и взрослых, бесплатный! Это наша принципиальная позиция, мы ведь делаем регистр в первую очередь для себя, для своей страны и своих граждан. Он бесплатный и для пациентов из Казахстана: наши казахские коллеги, создающие свой национальный регистр, участвуют и в работе нашего регистра, дают данные своих доноров в общую базу. И еще хотим подчеркнуть одно обстоятельство. Вы пишете: «в вашем» регистре. Давайте договоримся: в нашем общем. Ведь Русфонд и НИИ им. Р.М. Горбачевой создают его на ваши пожертвования. |
Полина:
Прочитав ответы на вопросы, я уже поняла, что количество совпадений и трансплантаций не может быть одинаковым. Тогда зачем вообще считать эти самые совпадения?
| Русфонд: Вы все правильно поняли. Ведь HLA-фенотипы пациента и потенциального донора могут совпасть, а дальше может случиться, что донора в нужный момент не нашли, или он заболел, или передумал сдавать свои клетки. А теперь о том, зачем считать совпадения (или «подборы», как их часто называют медики). Ведь число таких совпадений – это наиболее наглядный и точный показатель качества регистра, его работоспособности. Конечно, наряду с количеством главного, ради чего и делается регистр – трансплантаций костного мозга. |
Вера:
Прежде чем сдать кровь на типирование, как мне сказали, надо писать расписку, что, мол, не передумаю, если что. А вдруг, пока очередь до меня дойдет, я серьезно заболею? И какую тогда я буду нести ответственность?
| Русфонд: Вера, никаких расписок нет. Есть соглашение. А в нем, между прочим, такая строчка: «Я имею право… расторгнуть данное соглашение в одностороннем порядке на любом этапе». А уж если вы «серьезно заболеете», ни о каком донорстве и речи быть не может. Ведь донора предварительно тщательно обследуют врачи. Так что никакой «обязаловки», никакой ответственности нет. Есть одна только ваша добрая воля. |
Альбина:
А помимо акций в разных городах, о которых вы пишете, вы еще где-нибудь записываете в доноры?
| Русфонд: Да, Альбина наши постоянные пункты забора крови потенциальных доноров есть в Петербурге (НИИ детской онкологии, гематологии и трансплантологии им. Р. М. Горбачевой, ул. Рентгена, 12, а также Городская клиническая больница № 31, пр. Динамо, 3) и в Москве (Гематологический научный центр Минздрава РФ, Новый Зыковский проезд, д.4А). Мы надеемся увеличить количество таких постоянных пунктов. |
Денис:
Я читал на вашем сайте интервью с теми людьми, которые еще не стали донорами. А почему вы не печатаете интервью с донорами, у которых уже брали костный мозг? Они бы рассказали о своих ощущениях. С чем связана такая ваша политика?
| Русфонд: Никакой политики тут нет, но есть очень простое объяснение. Донорство костного мозга анонимно, и в интервью мы, конечно, не сможем назвать имя собеседника. Вы скажете: ну и что, побеседуйте с анонимом. Но ведь таких доноров, которые уже дали свой костный мозг, в нашем регистре пока всего шесть! То есть такое интервью взять можно, но следует очень тщательно его подготовить, чтобы донор никаким образом не ощутил своей уязвимости в этом отношении, чтобы анонимность не была нарушена ни в малейшей степени. Мы такое интервью готовим, оно будет обязательно. |
Виктор:
Вы пишете, что потенциальный донор в любой момент может отказаться стать реальным донором без объяснения причин. А какой «любой момент» лучше: когда его уже пригласили для взятия костного мозга или заранее, когда приглашения еще не было?
| Русфонд: Лучше, конечно, заранее. В таком случае регистр просто уменьшится на одного донора, ничего страшного в этом нет. А иначе – представьте: ваши клетки подошли пациенту, и в этот момент вы отказались. В таком случае поиск донора нужно начинать сначала. Вполне возможно, что это дополнительное время может оказаться для пациента роковым. |
Людмила:
Несколько лет назад я где-то читала, что у одной австралийской девочки после пересадки печени изменилась группа крови. Может ли такое быть после пересадки костного мозга?
| Русфонд: Не только может быть, но и реально бывает. Донора ведь подбирают не по группе крови, а по тканевой совместимости. И если больной костный мозг пациента практически уничтожен медикаментами, а донорский успешно прижился, он начинает вырабатывать клетки крови (не забывайте: костный мозг – это кроветворный орган) той же группы, что у донора. А группы крови у донора и реципиента могут быть разными. |
Наталья:
Я уже задавала вопрос, и вы ответили, объяснили, почему донором можно стать только с 18 лет. Понятно. А чем ограничен верхний предел – 45 лет?
| Русфонд: Есть такой термин: экспозиция донора в регистре. То есть время, в течение которого потенциальный донор, чей HLA-фенотип уже определен, числится в регистре, остается потенциальным донором. Он будет оставаться таковым до 60 лет. Так вот, чем моложе кандидат в доноры, тем больше величина его экспозиции в регистре. А это со всех сторон выгодно, даже и просто экономически – не забывайте, что типирование одного донора стоит в среднем 15 тыс. руб. Вторая причина: исследования, да и клиническая практика показывают, что кроветворные стволовые клетки молодых людей более пригодны для трансплантации, чем пожилых. Так что если в распоряжении трансплантологов есть частично совместимый донор 30 лет и полностью совместимый 55 лет, то скорее возьмут более молодого. Наконец, по вполне понятным причинам у донора старшего возраста выше вероятность обнаружить противопоказания к донорству. Вот со всем этим и связано наше условие: до 45 лет. Хотя в разных регистрах этот порог разный. Бывает меньше, бывает больше. |
Александр:
Есть ли статистические данные о том, для какого количества нуждающихся может быть найден донор костного мозга?
| Русфонд: Да, такие данные есть. На стадии предварительного поиска частично совместимые доноры находятся в среднем для 80 процентов пациентов, нуждающихся в трансплантации. После проведения поиска по более точным условиям это количество, к сожалению, падает, порой практически вдвое. Тем не менее число найденных совпадений HLAфенотипов (набора генов, отвечающих за тканевую совместимость), неуклонно растет. Этот рост – результат развития донорских регистров и информационных баз. 15 лет назад даже предварительным поиском доноры находились лишь для 40 процентов пациентов. |
Светлана:
Я уже задавала вопрос, почему так медленно растет регистр. Вы мне ответили, что, как только поступит оборудование на 10 млн руб., так все это пойдет быстрее, мол, процесс будет автоматизирован. Это я понимаю. Другого не понимаю: а как раньше-то работали без такого оборудования?
| Русфонд: Оборудование называется так: амплификатор. Это прибор, который позволяет периодически охлаждать и нагревать с высокой точностью пробирки с образцами ДНК, без чего невозможно выполнить типирование. Так вот, амплификаторы в институте были и есть, но, во-первых, их мало, а во-вторых, они такие старенькие, что два из них просто вышли из строя. А главное в том, что помимо типирования ДНК потенциальных доноров с помощью этих же приборов нужно постоянно проводить подтверждающее типирование ДНК пациентов института, которым назначена трансплантация костного мозга, и уже подобранных для них доноров. Это – клиническая практика, и ей, конечно, отдается приоритет. Таким образом, для работы с регистром оставалось слишком мало времени. Уже приобретены и на днях будут смонтированы восемь новых таких приборов, и дело пойдет намного быстрее, клиническая практика и работа по созданию регистра не будут мешать друг другу. |
Назар:
Недавно прочитал, что одна доза костного мозга на черном рынке Украины стоит $40-50 тыс. А есть ли такой рынок в России? И сколько там стоит одна доза?
| Русфонд: Если говорить именно о костном мозге (кроветворных стволовых клетках), то нет и не может быть никаких «черных рынков» ни на Украине, ни в России. Как вообще это можно себе представить? Некто продает костный мозг? А кому он нужен? Он нужен только тому реципиенту, который совпадает с «продавцом» по тканевой совместимости. Вероятность такого совпадения крайне мала. Вот почему и нужны большие регистры, и даже в них поиск совместимого донора порой ведется долгие месяцы. Наконец, о цене: донорство костного мозга во всем мире бесплатно. |
Светлана:
Может быть, я неправа, но мне кажется, что регистр не очень-то растет в смысле количества доноров. В чем причина? Люди не хотят становиться донорами?
| Русфонд: Светлана, отдаем должное вашей наблюдательности! Регистр пока и правда растет медленными темпами, но причина вовсе не в донорах. Холодильники в НИИ детской онкологии, гематологии и трансплантологии им. Р.М. Горбачевой заполнены сотнями пробирок с кровью, взятой у потенциальных доноров. Работники лаборатории не успевают ее типировать. Еще в декабре минувшего года мы запланировали приобретение оборудования на 10 млн руб. для автоматизации процессов типирования, а значит, и ускорения этих процессов. Оборудование уже оплачено, как только оно поступит, работа пойдет полным ходом. К концу года обязательно наверстаем упущенное, войдем в план, по которому намечено за 2014–2015 годы увеличить регистр до 6000 доноров. |
Наталья:
Мне 16 лет, хочу стать донором костного мозга. Мне уже сказали, что можно только с 18 лет. Но почему? Ведь если болеет ребенок, то даже маленькие брат или сестра могут стать для него донорами! А я в 16 лет – не могу?
| Русфонд: Для брата или сестры – можете. Дело в том, что если речь идет о родственной трансплантации, несовершеннолетние сиблинги (то есть брат или сестра) становятся донорами с разрешения родителей – и только для одного пациента, брата или сестры. В регистр их данные не включаются. Вы же хотите стать потенциальным (пока) неродственным донором и войти в регистр, это совершенно другая история. Представьте себе: вас включили в регистр, ваш фенотип оказался востребованным, вас приглашают на донацию, то есть забор костного мозга. И тут обо всем узнают ваши родители и не дают своего согласия. Вы, конечно, скажете, что попробуете их убедить? Но на это просто нет времени! Что будет с пациентом? В случае любой такой задержки нужно срочно искать другого донора, пусть и в международном регистре, и платить любые деньги за поиск и активацию донора, за доставку трансплантата. Это только одна смоделированная нами ситуация, а ведь могут быть и другие. Дорогая Наталья! Спасибо вам, сохраните в себе это замечательное намерение еще на два года – и милости просим в наш регистр! |
Леонид:
Народ, вас разводят по полной программе! Питерские нищеброды не платят донорам! Да еще и говорят про «безвозмездность». В других городах, я сам читал, за костный мозг платят обалденные тысячи евро.
| Русфонд: Леонид! Слышали, простите, вы звон, да так и не поняли, где он. €20, 5 тыс. пациент платит за поиск совместимого донора в международной сети донорских регистров. Если точнее, за поиск и активацию донора €18 тыс. И еще порядка €2,5 тыс. стоит доставка трансплантата в Петербург или Москву, в клиники, где проводят трансплантацию. Очень часто у пациента таких денег нет, и он обращается за помощью в благотворительный фонд. Донор же не получает НИЧЕГО. Безвозмездность, наряду с добровольностью и анонимностью, во всем мире являются незыблемыми принципами донорства костного мозга. Хотите знать, почему? Жизнь показала, что человек, заранее знающий о принципе безвозмездности, и все-таки решающий пополнить регистр доноров, – это человек ответственный, мотивированный на донорство не деньгами, а самим своим сознанием, отношением. Это лучший мотив! Такие люди, как правило, ответственно относятся и к своему здоровью, и к своей возможной будущей миссии. Такой человек будет сообщать в регистр о смене адреса, номера телефона, а если понадобятся его стволовые клетки, он не откажется, не передумает. |
Эмилия:
Не знаю, правильно ли я поняла, что национальный регистр – это единый регистр на всю страну? А если так, то стоит ли городить в каждом городе по своему регистру? Может быть, все-таки сосредоточиться на едином, государственном?
| Русфонд: Эмилия, «городить в каждом городе» никак не получится! Регистр можно делать только там, где есть хорошая лабораторная база и опытные специалисты для тканевого типирования, а таких баз и таких специалистов в стране не так уж и много. Судя по международной практике, регистр может быть один на всю страну, но их может быть и несколько. В Чехии, например, один регистр, но ведь и страна по численности населения равна нашей Москве. В Германии – несколько регистров. В нашей огромной стране строить с нуля единый регистр – дело, как нам кажется, неподъемное. Кстати, были ведь уже такие попытки, но к успеху они не привели. Регистров может быть несколько, а вот объединенная компьютерная база данных доноров – это действительно очень важная вещь! Единая база позволяет экономить время для поиска совместимого донора, а время часто является решающим фактором в лечении больных. Можем сказать, что в работе по созданию нашего регистра предусмотрено и объединение баз данных. Рассчитываем, что уже в нынешнем полугодии мы сможем рассказать об этом в «Новостях регистра». |
Тамара:
Я так поняла, что регистр организовать – дело дорогое. Так стоит ли? Может быть, выгоднее покупать костный мозг, как сейчас, от доноров из других стран?
| Русфонд: Тамара, но ведь дело не только в выгоде-невыгоде. В среднем для четырех пациентов из десяти не удается подобрать совместимого донора в европейских или американских регистрах. Россия отличается многонациональным составом населения и большим разнообразием генов, отвечающих за тканевую совместимость. В каждой стране, у каждого народа свои особенности, в том числе и генетические. Вот почему поиск в национальном регистре чаще всего становится удачным. |
Валерий:
Где-то раньше у вас промелькнуло выражение «качество регистра». А чем оно определяется? Количеством доноров?
| Русфонд: Конечно, количество доноров имеет большое значение. Чем больше база данных, тем больше вероятность найти совпадение по тканевой совместимости. Но это еще не все. Представьте: совпадение найдено. Сотрудник регистра пытается связаться с потенциальным донором. А он переехал и не сообщил нового адреса. Или заболел, да так, что в доноры уже не годится. Или не годится уже по возрасту. Или передумал становиться донором. Или… вообще забыл о том, что сдавал кровь на типирование – бывает и так. Вот и получается, что база данных может быть большой, но и «мертвых душ» в ней тоже много. Это первый и главный признак некачественного регистра. Из этого следует, что качество закладывается на этапе отбора потенциальных доноров, бесед с ними, объяснения им сути добровольного вхождения в базу данных. |
Дмитрий:
Помнится, летом читал в интернете, что впервые пересажен костный мозг от российского донора. А вы в статье «Регистр против рака» пишете о четырех пересадках. Но пусть даже и четыре – это же мало!
| Русфонд: Дмитрий, вы не заметили одной детали в той заметке: действительно, впервые, но впервые в РДКБ – Республиканской детской клинической больнице в Москве. До этого были трансплантации клеток от российских доноров в Петербурге – в НИИ им. Р.М. Горбачевой. Мало? Конечно! Но в том-то и дело, что российские доноры были найдены в разрозненных базах, ведь единого регистра у нас до сих пор нет. Но даже если говорить только о петербургском регистре, к созданию которого мы с вами подключаемся, то трансплантаций от доноров, включенных в его базу, состоялось на сегодняшний день действительно четыре. И это, как ни странно, не мало. Это очень много – если соотнести с общим числом доноров в регистре. А десять совпадений по тканевой совместимости, найденных в регистре численностью 1 170 доноров, – это просто астрономическая цифра! В среднем, по практике международной сети донорских регистров, одно совпадение приходится на 10 тысяч доноров. Можно ли при таких соотношениях говорить о качестве регистра? Нет, пока нельзя, при столь небольшом количестве доноров трудно усматривать закономерности. Это, конечно, во многом случайность, везение. Пусть и так. Будем считать это добрым знаком для нашего регистра! |
Людмила:
А я читала о том, что в Петербурге создается банк доноров стволовых клеток. Это о чем-то другом?
| Русфонд: Это о том же самом. Мы вслед за сложившейся мировой практикой продолжаем говорить «костный мозг». На самом деле, если уж быть точными, то речь идет о трансплантации гемопоэтических стволовых клеток. И сам по себе костный мозг – лишь один из источников этих клеток. Другими источниками являются пуповинная и периферическая кровь. |
Надежда:
Я понимаю, что надо доверять врачу, но все-таки, если у него вдруг дрогнет рука и он повредит костный мозг, можно остаться на всю жизнь парализованным?
источник
Кому и зачем нужна трансплантация костного мозга? Кто может стать донором, и чем это обернется для него?
В феврале 2016 в нескольких городах России проходила акция «Спаси жизнь ребенку с лейкозом», организованная «Русфондом» и медицинской лабораторией «Инвитро». Ее участники сдавали кровь на типирование, чтобы войти в Национальный регистр доноров костного мозга.
Трансплантация костного мозга (ТКМ) используется, прежде всего, при лечении онкологических заболеваний, таких как лейкозы, поражения лимфатической системы, нейробластома, а также при апластической анемии и ряде наследственных дефектов крови.
Не следует думать, что больному «меняют» его костный мозг на чей-то еще. На самом деле пациент получает внутривенно гемопоэтические стволовые клетки здорового человека, которые восстанавливают способность организма к кроветворению. Эти клетки могут развиваться, превращаясь в эритроциты, лейкоциты и тромбоциты.
В России применять ТКМ начали в 1990-х годах. Введение здоровых гемопоэтических стволовых клеток бывает необходимо, когда онкологический больной получает высокие дозы лекарств, иногда в сочетании с лучевой терапией, в результате чего кроветворение подавляется и не может восстановиться самостоятельно.
Иногда это единственный способ спасти человека, но он несет в себе и серьезные риски. Возможны острые иммунные реакции, когда клетки донора распознаются клетками реципиента как чужеродные и наоборот. В этом случае может произойти отторжение донорских стволовых клеток организмом больного или иммунная атака донорских клеток на его ткани.
Врачи могут не решиться проводить трансплантацию до наступления у пациента прочной ремиссии, как в случае с Евгенией Герасимовой, героиней программы «Пусть говорят».
Опасно также проводить эту процедуру при тяжелых сопутствующих заболеваниях, например, инфекционных.
Донором для пересадки костного мозга может быть и сам пациент. Это наиболее простой способ, поскольку иммунологические проблемы при нем не возникают. Если у онкологического больного не поражен костный мозг, у него могут заранее взять некоторое количество кроветворных стволовых клеток, а потом, после проведения интенсивной терапии, ввести ему их обратно.
Добровольные доноры требуются для так называемой аллогенной трансплантации, когда клетки берутся у другого человека. Чтобы проверить, подходит ли костный мозг для пересадки, у потенциального донора берется на анализ кровь и проводится типирование – определение HLA-фенотипа, то есть набора генов, отвечающих за совместимость тканей.
Большая вероятность такой совместимости есть у родственников, причем отец или мать обычно реже подходят на роль донора, чем брат или сестра. Однако идеальным донором – с таким же HLA-типом, как у больного — может оказаться и совершенно незнакомый человек, живущий в другом полушарии. Найти такого человека возможно только с помощью специальных регистров.
Регистры для поиска потенциальных доноров костного мозга начали создаваться в Европе и США еще в 80-х гг. Одними из первых возникли Фонд Энтони Нолана в Англии и Фонд Стефана Морша в Германии. В настоящее время в некоторых странах существуют национальные регистры, в которых объединены данные различных специализированных организаций. Так, национальный регистр NMDP в США содержит сведения о 9 млн доноров, DKMS в Германии – о 5 млн. Международный регистр IBMTR объединяет информацию о 20 млн доноров из всех мировых регистров.
В России на данный момент зарегистрировано лишь 43 тысячи потенциальных доноров.
Этого недостаточно для подбора подходящего HLA-типа для каждого больного, нуждающегося в ТКМ. Между тем поиск и привлечение российских доноров в десять с лишним раз дешевле, чем те же действия с использованием международных регистров и доноров-иностранцев. А главное, поиск в национальном регистре экономит время, важное для успешного лечения.
В 2013 году «Русфонд» совместно с Первым Санкт-Петербургским медицинским университетом и рядом других организаций создал Национальный регистр доноров костного мозга имени Васи Перевощикова. Он состоит из восьми локальных регистров. Среди них – Петербургский (на базе НИИ детской онкологии, гематологии и трансплантологии имени Р.М. Горбачевой), Челябинский (Челябинская областная станция переливания крови), Самарский (Самарская областная станция переливания крови), Ростовский (Ростовская областная станция переливания крови), Екатеринбургский (Свердловская областная клиническая больница № 1).
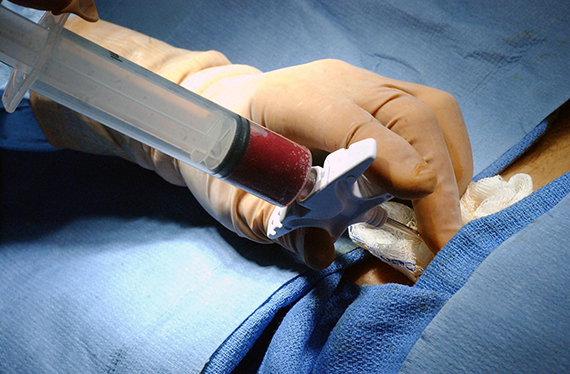
Врачи считают, что процедура забора костного мозга у донора намного проще, чем обычное хирургическое вмешательство. Под общим или эпидуральным наркозом с помощью полой иглы в шприц закачивается небольшая часть костного мозга (это жидкость) из верхнего края тазовых костей. Обычно приходится делать несколько проколов, чтобы набрать необходимое количество этой жидкости. После этого донор проводит в стационаре около двух дней.
Самым неприятным моментом во всей процедуре забора костного мозга является анестезия, считают врачи. Уровень гемоглобина снижается незначительно. Костный мозг восстанавливается приблизительно месяц. Болезненные ощущения в спине проходят через несколько дней.
Второй способ – получение кроветворных клеток из периферической крови. Предварительно донору дают препарат, «выгоняющий» нужные клетки из костного мозга. Затем из вены берут кровь, она проходит через прибор, разделяющий ее на компоненты, гемопоэтические стволовые клетки собираются, а остальная кровь возвращается в организм через вену на другой руке. Для отбора нужного количества клеток вся кровь человека должна несколько раз пройти через сепаратор. Процедура продолжается пять-шесть часов. После нее донор может испытывать симптомы, похожие на недомогание при гриппе: боли в костях и суставах, головные боли, иногда повышение температуры.
Донором может стать любой человек в возрасте от 18 до 50 лет, если у него не было гепатитов В и С, туберкулеза, малярии, ВИЧ, нет онкологического заболевания или диабета.
Если вы решили стать потенциальным донором костного мозга, то сначала надо сдать 9 мл крови на типирование и подписать соглашение о вступлении в регистр. В случае, если ваш HLA-тип подойдет какому-нибудь больному, нуждающемуся в ТКМ, то вам предложат пройти дополнительные обследования. Безусловно, вы должны будете подтвердить свое согласие выступить в роли донора.
На сайте «Русфонда» опубликован список лабораторий, где можно сдать кровь, чтобы оказаться в Национальном регистре доноров.
В России трансплантацию костного мозга проводят всего в нескольких медицинских учреждениях: в Москве, Санкт-Петербурге и Екатеринбурге. Количество специализированных коек ограничено, как и число квот на бесплатное лечение.
ФНКЦ «Детская гематология, онкология и иммунология» им. Дмитрия Рогачева Миндзрава РФ ежегодно делает до 180 пересадок гемопоэтических стволовых клеток у детей.
Институт детской гематологии и трансплантологии им. Р. М. Горбачевой в Санкт-Петербурге в 2013 году, по данным «Коммерсанта», провел 256 таких процедур по квоте и 10 платных, в 2014 году Минздрав выделил этому учреждению в общей сложности 251 квоту.
В Свердловской областной детской клинической больнице № 1 с 2006 года было сделано немногим более 100 трансплантаций костного мозга, а в Свердловской областной клинической больнице № 1 (для взрослых) на 2015 год было запланировано всего 30 ТКМ.
Что касается количества специализированных коек, то в Институте им. Горбачевой, например, их 60, а в Свердловской областной детской клинической больнице № 1 — 6.
Между тем, по данным благотворительного фонда «Подари жизнь», ежегодно в трансплантации костного мозга в России нуждается не менее 800-1000 детей — не считая взрослых.
Если лечиться за свои деньги, то оплата одного только койко-дня в отделении трансплантации гемопоэтических стволовых клеток института им. Рогачева обойдется как минимум в 38500 рублей. В целом же стоимость ТКМ в Москве, по данным компании Мед-Коннект, может доходить до 3 миллионов рублей, а в Санкт-Петербурге — до двух миллионов рублей.
За лечение в Германии приходится платить до 210 тысяч евро, а в Израиле — до 240 тысяч долларов. И все это без учета поиска донора в Международном регистре, который выльется еще в 21 тысячу евро. В России этот поиск оплачивают, как правило, благотворительные фонды — такие как «Русфонд», «Подари жизнь», «AdVita».
источник
В организме человека кровь выполняет множество жизненно важных и необходимых функций. Именно она обеспечивает транспортировку необходимых для внутренних органов питательных микроэлементов, а также защищает организм в целом от многих необратимых процессов. Достаточно часто случается так, что для того чтобы спасти жизнь пациенту, ему необходимо сделать переливание крови, и здесь на первый план выходит совместимость этой жидкости у донора и реципиента. Определить эту совместимость можно только лабораторным методом, а именно путем проведения типирования крови.
Проверка совместимости крови у реципиента и донора является обязательной процедурой перед проведением практически любой операции, особенно если может возникнуть необходимость в переливании крови. При проведении типирования крови определяются группа крови систем АВО, резус-совместимости, совместимость групп крови, а также резус фактор у донора и предполагаемого реципиента. Эти изосерологические исследования проводятся практически в каждой стране, где существует банк крови.
Первая научная база об использовании в медицинских целях крови появилась только лишь в семнадцатом веке, хотя об этом начали задумываться ещё до нашей эры.
Донор и реципиент могут быть признаны совместимыми тогда, когда у них в крови не выявлено разрушение либо склеивание эритроцитов. Во всех остальных случаях специалисты проводят дополнительные изосерологические исследования. Для проведения типирования крови в лабораториях используют специальные реагенты, которые позволяют с большой точностью определить совместимость.
Одним из важнейших показателей, который определяется при проведении типирования крови, является группа крови. Этот показатель в первую очередь зависит от содержания в самой жидкости агглютининов и агглютиногенов. Универсальным донором считается тот человек, у которого группа крови первая и наоборот, обладатель четвертой группы является универсальным реципиентом. На практике врачи для того, чтобы предотвратить несовместимость при гемотрансфузии, стараются использовать одну и ту же группу крови.
Первое переливание крови было осуществлено в 1819 году английским акушером Бланделлом. Стоит отметить, что различные группы крови были впервые открыты только лишь в 1900 году австрийским специалистом Карлом Ландштейнером.
В последнее время достаточно часто типирование крови проводится для определения идентичности HLA-антигенов мужчин и женщин. Это дает возможность супругам выявить иммунные нарушения, которые мешают зачать ребенка. Именно HLA-типирование позволяет узнать основную причину бесплодия и определить последующий курс терапии для пары.
Анализы на типирование крови проводятся в лабораториях, которые находятся при станциях переливания. Кроме этого, эти изосерологические исследования являются обязательными и при проведении различных операций в больницах. HLA-типирование могут проводить и частные лаборатории, которые имеют соответствующее оборудование и прошли обязательное лицензирование.
Изосерологические исследования, к которым и относится типирование крови, на данный момент являются обязательными во многих случаях в медицинской практике. Они помогают с большой точностью определить совместимость крови между разными людьми. От точности и своевременности проведения типирования крови нередко зависит жизнь человека.
источник
Наверно все мы когда-то слышали о донорстве костного мозга (донорстве стволовых клеток), но особо не интересовались что это и для чего нужно. Попробуем разобраться.
Гемопоэтические стволовые клетки (ГСК) — это клетки нашего организма, с помощью которых происходит так называемый гемопоэз — процесс кроветворения, образования клеток крови.
При тяжелых гематологических, онкологических и генетических заболеваниях методы лечения (химиотерапия, облучение) убивают болезнь, но полностью подавляют функционирование костного мозга, поэтому больномунеобходима трансплантация гемопоэтических стволовых клеток для восстановления кроветворения в организме.
В связи с тем, что процедура трансплантации очень рискованна для пациента (из-за имунного конфликта между клетками донора и реципиента), она проводится только в случаях жизненной необходимости, и врачи каждый раз взвешивают соотношение всех рисков и возможного положительного эффекта. Фактически это последний рубеж.
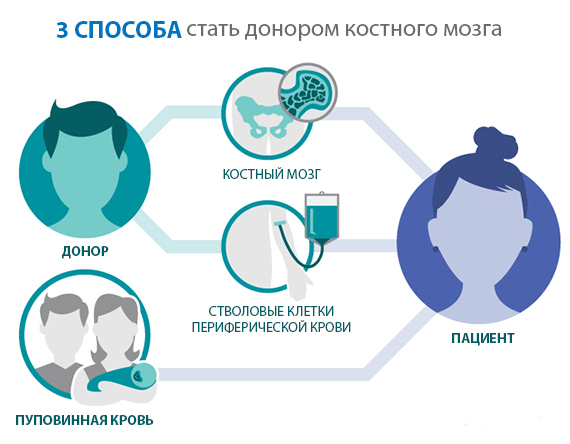
В качестве источника ГСК для трансплантации используют костный мозг или периферическую кровь, а также пуповинную кровь, собранную после рождения ребенка. Но т.к. хранением пуповинной крови занимаются только коммерческие организации, а использование собственных клеток пуповинной крови желательно лишь в очень редких случаях, основными источниками ГСК остаются костный мозг и периферическая кровь.
Для того, чтобы свести иммунный конфликт к минимуму, донор и реципиент должны максимально совпадать по генетическому набору белков, так называемой HLA-системы. Анализ для определения генетического набора белков называется HLA-типированием. Для проведения такого анализа требуется всего 3-4 мл крови потенциального донора (при некоторых видах HLA-типирования — около 10 мл).
Наибольшие шансы найти донора обычно бывают среди родных братьев и сестер больного: вероятность полной совместимости с братом или сестрой составляет 25%. Если же в семье нет совместимого донора, то ведется поиск неродственного донора. Так как вероятность совместимости со случайно выбранным донором в этом случае очень низка, зачастую необходимо вести поиск среди многих тысяч людей. Для целей такого поиска существуютрегистры потенциальных доноров костного мозга и гемопоэтических стволовых клеток, где хранятся данные о результатах типирования огромного количества добровольцев.
Выше мы упоминали, что основными источниками ГСК у донора являются костный мозг и периферическая кровь.
Клетки костного мозга донора получают путем прокола тазовой кости специальной полой иглой под анестезией, это процедура в целом безопасна и может проводиться даже у маленьких детей. Эта процедура проводится под общей анестезией для тщательного контроля, необходима однодневная госпитализация и, как правило, в местах проколов в течение нескольких дней сохраняются болевые ощущения.
Процедура получения ГСК из крови гораздо проще: специальными препаратами, вводимыми донору в кровь, стимулируется увеличение ГСК в крови, а затем нужные клетки выделяются из крови методом афереза, как при донорстве компонентов крови. При таком методе не нужна анестезия и госпитализация донора. Минусами являются легкие симптомы у донора, отчасти напоминающие грипп и выше вероятность иммунного конфликта донор-реципиент.
Каждый день сотни людей ищут по регистрам данные о донорах ГСК, которые могут спасти им жизнь. Потребность в трансплантациях костного мозга в России – 3000 человек в год. Реальную помощь получают только 5%. Внесите себя в регистр доноров ГСК и быть может именно Вы станете чьей-то последней надеждой на спасение.
Выбирать регистр доноров ГСК лучше всего исходя из того, насколько близко к вашему месту жительства находится точка для прохождения HLA-типирования того или иного регистра. Обратившись в регистры из списка выше, можно получить необходимую информацию о расположении, возможных способах HLA-типирования и порядке вступления.
Если же у вас уже есть данные HLA-типирования, то для регистра достаточно будет предоставить копию бланка, заполнив все необходимые документы.
Тканевая совместимость, типирование, регистры доноров костного мозга
Тканевая совместимость между донором и реципиентом – важнейшее условие успешной аллогенной трансплантации костного мозга. Такая совместимость необходима для того, чтобы минимизировать опасность иммунных осложнений трансплантации, прежде всего тяжелых форм реакции «трансплантат против хозяина».
Иммунные реакции в основном определяются белками, входящими в HLA-систему (от английского Human Leukocyte Antigens – человеческие лейкоцитарные антигены). Генетически определенный набор этих белков на поверхности клеток конкретного организма называется его тканевым типом, а анализ, проводимый для его определения, – типированием.
Сходство между тканевыми типами донора и реципиента и определяется как тканевая совместимость – полная (совпадают все требуемые белки) или частичная. Чем ниже степень совместимости, тем больше риск серьезного иммунного конфликта.
Наибольшие шансы найти донора обычно бывают среди родных братьев и сестер больного: вероятность полной совместимости с братом или сестрой составляет 25%. Если же в семье нет совместимого донора, то либо используются не полностью совместимые родственники, либо ведется поиск неродственного донора. Так как вероятность совместимости со случайно выбранным неродственным донором очень низка, обычно необходимо вести поиск среди многих тысяч людей. Для целей такого поиска существуютрегистры потенциальных доноров костного мозга и гемопоэтических стволовых клеток, где хранятся данные о результатах типирования огромного количества добровольцев. В России единый регистр доноров костного мозга только начинает создаваться, в нем пока сравнительно мало участников, и для поиска неродственных доноров обычно нужно использовать международные регистры. Хотя сейчас уже известны случаи, когда нашим подопечным удается подобрать и российских неродственных доноров.
Донорство костного мозга во всем мире является добровольной и безвозмездной процедурой. Однако при пользовании международными регистрами необходимо оплачивать поиск донора, а также его активацию, то есть проезд, страховку, обследование донора и собственно процедуру забора гемопоэтических стволовых клеток.
Трансплантация стволовых клеток периферической крови (трансплантация периферических стволовых клеток, ТПСК, ТСКПК) — одна из разновидностей трансплантации гемопоэтических стволовых клеток (другие разновидности — трансплантация костного мозга и трансплантация пуповинной крови).
Возможность использовать ТПСК связана с тем, что гемопоэтические стволовые клетки (ГСК) спосообны выходить из костного мозга в кровь, текущую по кровеносным сосудам. Обычно таких клеток в крови очень мало, но можно усилить их выход в кровь под действием гранулоцитарного колониестимулирующего фактора, Г-КСФ (препараты нейпоген, граноцит, лейкостим) и некоторых других лекарств. Эта процедура называется мобилизацией ГСК. В течение нескольких дней Г-КСФ подкожно вводят донору, после чего нужные клетки можно выделять из крови путем афереза до получения их нужного количества.
При ТПСК, в отличие от трансплантации костного мозга, не нужны анестезия и госпитализация донора. Побочные эффекты от введения Г-КСФ, отчасти напоминающие симптомы гриппа, обычно не слишком сильны и быстро проходят. Однако, по многим данным, использование клеток периферической крови повышает вероятность острой и особенно хронической реакции «трансплантат против хозяина» приаллогенной трансплантации по сравнению с использованим клеток костного мозга.
Трансплантация костного мозга
Трансплантация костного мозга (ТКМ) – одна из разновидностей трансплантации гемопоэтических стволовых клеток (ТГСК); другие разновидности – трансплантация стволовых клеток периферической крови и трансплантация пуповинной крови. Исторически именно ТКМ была первым методом ТГСК, и поэтому термин «трансплантация костного мозга» зачастую до сих пор применяется для описания любой трансплантации гемопоэтических стволовых клеток. Разумеется, это не совсем точно, но говорить о «трансплантации костного мозга» большинству людей привычнее и проще, поэтому и в данном справочнике сокращение «ТКМ» часто используется вместо «ТГСК».
Для трансплантации костного мозга необходимо получить клетки костного мозга донора (при аллогенной трансплантации) или самого пациента (при аутологичной трансплантации). Это производится путем прокола тазовой кости специальной полой иглой под анестезией.
Сделав несколько проколов в разных местах, можно набрать достаточный для трансплантации объем костного мозга (требуемое количество зависит от веса реципиента). Это не несет ущерба для здоровья донора, так как забираемое количество составляет лишь несколько процентов от общего объема костного мозга.
Сама процедура забора костного мозга в целом безопасна и может проводиться даже у маленьких детей. Однако в ходе этой процедуры требуется тщательный контроль, как при всяком вмешательстве с использованием общей анестезии. Кроме того, она влечет за собой определенные неудобства, включая необходимость однодневной госпитализации и, как правило, сохранение болевых ощущений в местах проколов в течение нескольких дней.
источник


















